Основные причины и последствия повышенного холестерина в крови. Что значит повышенный холестерин в крови у взрослого
Что значит повышенный холестерин в крови у взрослого
Что значит если базофилы повышены
Если базофилы повышены, то это может говорить о наличии различных заболеваний. Что такое базофилы? Это кровяные клетки, способные показать при анализе присутствие воспалительного процесса. Данные клетки циркулируют в кровотоке в течение нескольких часов, попадая после этого в ткани. На протяжении 1-2 недель они находятся в данной структуре, позволяя предотвращать патологические процессы.
Функции и норма базофилов
Базофилы принимают участие в немедленных реакциях аллергий, что понижает их уровень концентрации в кровотоке. Данные клетки крови могут влиять на реакции гиперчувствительности косвенно – через лимфоциты. При прогрессировании воспаления гранулы, содержащиеся в базофилах, освобождаются. При этом происходит выделение биоактивных веществ, что провоцирует некоторые неприятные симптомы: зуд, жжение, красноту и отечность кожных покровов. Если воспаление длится на протяжении 3 дней и более, то это говорит о том, что костный мозг усиленно образовывает новые клетки.
Также у гранулоцитов есть еще одна функция: обеспечение адекватного развития капилляров и активизации кровообращения в мелких сосудах. Данные клетки крови позволяют регулировать коагулирующие процессы за счет содержания в них вещества под названием «гепарин».
Кроме того, данные гранулоциты обеспечивают следующие функции:
- перемещают другие лейкоциты через стенку мелких кровеносных сосудов к отрицательно влияющим на организм веществам;
- активизируются при борьбе с паразитарными формами организмов;
- обеспечивают защитную функцию покровов кожи, а также слизистых и кишечника при источниках заражения заболеваниями, передавшимися от клещей и гельминтов;
- останавливают распространение ядов различных насекомых в тканях;
- позволяют очищать ткани от различных негативно влияющих веществ, накапливая их в гранулах, с последующим выведением из организма.
 Нахождение базофилов в крови минимальное по сравнению с другими компонентами. Если происходит встреча аллергена и базофила, то последний гибнет: в нем разрушаются гранулы, содержащие биоактивные вещества, которые служат для проявления симптоматики при различных аллергиях и заболеваниях.
Нахождение базофилов в крови минимальное по сравнению с другими компонентами. Если происходит встреча аллергена и базофила, то последний гибнет: в нем разрушаются гранулы, содержащие биоактивные вещества, которые служат для проявления симптоматики при различных аллергиях и заболеваниях.
Уровень содержания данных гранулоцитов в крови определяется отношением их количества к общему числу лейкоцитов.
Содержание базофилов в крови у взрослого человека должно составлять от 0,5 до 1 %.
У детей в крови базофилы могут содержаться в пределах от 0,4 до 0,9 %.
Анализ крови на количественный состав гранулоцитов поможет определить наличие или отсутствие процессов воспаления или аллергических реакций в организме. Этот метод исследования не является диагностическим, но иногда требуется знание об общей лейкоцитарной активности.
Как снизить уровень базофилов?
Если базофилы в крови повышены, то, прежде всего, больному требуется комплексная диагностика и последующее компетентное лечение. Это необходимо из-за большой вероятности проявления какого-либо заболевания. Если базофилы повышены у взрослого или ребенка, то лучше всего уравновесить концентрацию гранулоцитов в нормальные пределы еще на ранних стадиях заболевания.
О чем говорит увеличение данных клеток крови? Что это значит и почему повышенные базофилы у взрослых и детей негативно влияют на организм? Эти структуры говорят о недостатке железа или витамина В12. В таком случае базофилия лечится при помощи лекарственных средств, содержащих железо, и инъекционных растворов последнего, вводимых внутримышечно. Прием витамина B12 способен нормализовать работоспособность головного мозга и активизировать новообразование клеток крови.
Чтобы постепенно увеличивать содержание железа и витамина B12, можно употреблять определенные продукты для снижения уровня нужных клеток крови.
Чаще всего это продукты животного происхождения, в пищу принимают наиболее насыщенные данными компонентами:
- Печень: говяжью или телячью.
- Рыбу.
- Устриц.
- Красное мясо.
Если базофилы повышены у взрослого, нужно найти причины этого и устранить их, путем вылечивания основного заболевания. Но базофильные повышения в клетках крови могут не обозначать ничего: человек может быть абсолютно здоров, просто уровень данных клеток превышен.
Если базофилы в крови повышены у взрослого, то причина может крыться в приеме препаратов, в основном антитиреоидного и эстрогенсодержащего классов. У женщины уровень может повышаться при состоянии беременности, при овуляции, а также в первые несколько дней с начала менструального цикла. Повышение базофилов в крови здесь обусловлено непосредственным действием эстрогена с прогестероном.
Причины изменения уровня базофилов, в том числе у детей
Если уровень базофилов выше нормы, можно подозревать наличие следующих патологических состояний организма:
- нарушений работы эндокринной железы;
- всевозможных аллергий;
- миелолейкоза;
- болезней, затрагивающих лимфоциты;
- вирусных инфекций;
- микседемы;
- колитов;
- дерматитов;
- анемий;
- воспалений околоносовых пазух;
- послеоперационного периода после удаления селезенки;
- радиоактивного излучения;
- повышенного уровня эстрогенов;
- употребления лекарственных препаратов, нормализующих деятельность эндокринной системы.
Повышенное содержание базофилов может считаться нормой лишь в следующих ситуациях:
- Высокие показатели эстрогена у женщин во время беременности, овуляции или менструального цикла.
- Период реабилитации после перенесения инфекций.
- При воздействии радиационным облучением в рентген-кабинете.
У детей данные клетки крови выступают в качестве защитников работоспособности иммунной системы. Чтобы выявить уровень этих клеток, проводится специальный клинический анализ ΒASO, который определяется при помощи лейкоцитарной формулы. Новорожденные дети обычно дают показатели 0,75 %, а по достижении года он уменьшается до 0,5 %.
Высокий уровень данных клеток крови резко возрастает при всевозможных заболеваниях хронического или острого характера, а также при аллергиях и болезнях, поражающих кровь.
Пониженный уровень базофилов
Понижение уровня гранулоцитов в крови выявляется показателем менее 0,01 %. Повысить их концентрацию можно только способами, которые разрешены врачом.
Пониженный уровень часто наблюдается в следующих случаях:
- острые инфекционные процессы;
- гипертиреоз;
- пневмония;
- прием некоторых лекарственных средств;
- овуляция и беременность;
- проведение химиотерапевтических процедур;
- кортикостероиды;
- стрессы.
Небольшие колебания показателей не следует оставлять без внимания, так как это может привести к довольно серьезным осложнениям и различным заболеваниям. Причины колебания может определить только квалифицированный специалист. Чтобы правильно поставить диагноз, недостаточно знать только формулу лейкоцитов.
Часто врачи назначают специальные диеты в комплексе с традиционным лечением, чтобы восполнить недостаток витаминов и микроэлементов в организме. При подозрении на повышение или понижение гранулоцитов, следует немедленно обратиться к врачу и пройти полное обследование для последующей диагностики и лечения.
Норма содержания холестерина в крови
Согласно мировой статистике, самой распространенной причиной смертности являются сердечно-сосудистые заболевания. Одну из лидирующих позиций в списке занимает атеросклероз и его осложнения: инфаркт миокарда, инсульт, сердечная недостаточность. Поскольку атеросклероз представляет собой одно из последствий нарушения липидного обмена, в частности, обмена холестерина, в последние десятилетия это соединение считается едва ли не самым вредоносным. Однако следует отдавать себе отчет, что избыток холестерина в организме – одно из следствий современного образа жизни. Во-первых, человеческий организм – система консервативная, не способная мгновенно реагировать на достижения технологического прогресса. Рацион современного человека радикально отличается от рациона его дедов. Свою лепту в нарушения обменных процессов вносит и ускоряющийся ритм жизни. В то же время стоит помнить, что холестерин – один из естественных и жизненно необходимых промежуточных продуктов пластического обмена.
Для чего нужен холестерин
Холестерин или холесторол представляет собой жироподобное вещество из класса высших спиртов, нерастворимое в воде. Вместе с фосфолипидами холестерин входит в состав клеточных мембран. При распаде холестерина образуются соединения-предшественники высокоактивных биологических веществ: желчных кислот, витамина D3 и кортикостероидных гормонов, он необходим для усвоения жирорастворимых витаминов. Примерно 80% этого вещества синтезируется в печени, остальное человек получает с пищей животного происхождения.
Однако повышенное содержание холестерина не идет на пользу, избыток откладывается в желчном пузыре и на стенках сосудов, вызывая желчнокаменную болезнь и атеросклероз.
В крови холестерин циркулирует в виде липопротеидов, отличающихся по физико-химическим свойствам. Их подразделяют на «плохой», атерогенный холестерин и «хороший», антиатерогенный. Атерогенная фракция составляет примерно 2/3 общего холестерина. К ней относятся липопротеины низкой и очень низкой плотности (ЛПНП и ЛПОНП соответственно), а также промежуточные фракции. Липопротеиды очень низкой плотности чаще обозначают как триглицериды. В иностранной литературе их объединяют под общим названием «атерогенный липопротеин», обозначая аббревиатурой LDL. Название «плохих» эти соединения получили условно, так как именно они являются предшественниками жизненно важных соединений, в том числе и «хорошего» холестерина.
Липопротеины высокой плотности (ЛПВП, «хороший» холестерин) составляют 1/3 от общего количества. Эти соединения обладают антиатерогенной активностью и способствуют очищению сосудистых стенок от отложений потенциально опасных фракций.
Пределы нормы
Прежде чем начинать борьбу с «врагом №1» нужно представлять сколько холестерин в норме, чтобы не впасть в другую крайность и не понизить его содержание до критично низкого. Для оценки состояния липидного обмена проводится биохимический анализ крови. Кроме собственно общего содержания холестерина следует обратить внимание на соотношение атерогенных и антиатерогенных фракций. Предпочтительная концентрация этого вещества для здоровых людей – 5,17 ммоль/л, при диагностированном сахарном диабете и сердечно-сосудистых заболеваний рекомендованный уровень ниже, не более 4,5 ммоль/л. Фракции ЛПНП в норме составляют до 65% от общего показателя, остальное приходится на ЛПВП. Однако в возрастной группе от 40 до 60 лет нередко встречаются случаи, когда это соотношение сильно сдвинуто в сторону «плохих» фракций при общих показателях, близких к норме.
Следует заметить, что норма содержания холестерина в крови – показатель динамичный, зависит от пола, возраста, наличия некоторых заболеваний
Уровень холестерина в крови у женщин выше, чем у мужчин-ровесников, что подтверждает анализ крови. Это связано с физиологическими особенностями гормонального фона.
Нижняя граница нормы
Кроме верхней границы нормы холестерина в крови следует помнить и о существовании нижнего предела. Принцип «чем меньше, тем лучше» в корне ошибочен, недостаточность холестерина (гипохолестеринемия) выявляется при очень серьезных состояниях, порой не менее опасных, чем атеросклероз и ишемическая болезнь сердца. Гипохолестеринемия может сопровождать:
- Опухолевые процессы;
- Туберкулез, саркоидоз и некоторые другие заболевания легких;
- Некоторые виды анемии;
- Тяжелые поражения печени;
- Гиперфункция щитовидной железы;
- Дистрофию;
- Обширные ожоги;
- Гнойные воспалительные процессы в мягких тканях;
- Поражения центральной нервной системы;
- Сыпной тиф.
Нижней границей нормы ЛПВП считается 0,9 ммоль/л. При дальнейшем понижении возрастает риск развития ИБС, так как антиатерогенных липопротеидов становится слишком мало и организм не в состоянии противостоять образованию атеросклеротических бляшек. Понижение ЛПНП как правило происходит на фоне тех же патологических состояний, что и для общего холестерина.
Повышенный уровень холестерина
Среди возможных причин повышенных показателей холестерина в результатах анализа крови:
- Избыток жирной пищи животного происхождения и транс-жиров в рационе;
- Гиподинамия;
- Лечение некоторыми группами препаратов;
- Возраст;
- Особенности гормонального фона;
- Наследственность.
У курильщиков преимущественно отмечается понижение содержания защитной фракции липопротеидов. Избыточная масса тела, как правило, сопровождается повышенным содержанием триглицеридов в крови и понижением концентрации ЛПВП, однако, что есть причиной, а что – следствием, окончательно не выяснено.
Повышенный холестерин в крови выявляется при следующих патологиях:
- Заболеваниях печени;
- ИБС;
- Поражениях поджелудочной железы;
- Гипотиреозе;
- Заболеваниях почек, сопровождающихся выраженными признаками почечной недостаточности;
- Дисфункции гипофиза;
- Сахарном диабете;
- Алкоголизме.
Временное физиологическое повышение уровня холестерина отмечается во время беременности. Нарушения липидного обмена могут быть спровоцированы и высоким уровнем стресса.
Определение содержания холестерина в крови
Биохимический анализ крови дает возможность определить общее содержание холестерина, который является суммой концентраций ЛПНП и ЛПВП. Нормы для каждой из фракций отличаются и полученные результаты анализа крови соотносят с таблицей, где указана норма холестерина по возрасту для мужчин и женщин. В таких таблицах указывается диапазон концентраций, в которых холестерин не сказывается на состоянии здоровья. Отклонения от пределов нормы не всегда указывают на патологические процессы, так как уровень холестерола колеблется в зависимости от сезона и некоторых других факторов. Сравнительно недавно было обнаружено, что содержание холестерина зависит и от принадлежности к разным этническим группам.
Кому показан анализ на холестерин
Анализ крови на холестерин рекомендуется сдавать регулярно, раз в несколько лет. Прежде всего липидограмма рекомендована людям, у которых есть те или иные факторы риска. Среди показаний к проведению анализа:
- Кардиологические заболевания;
- Ожирение;
- Вредные привычки;
- Артериальная гипертензия;
- Применение гормональных препаратов, бета-адреноблокаторов, некоторых диуретиков;
- Применение статинов;
- Образование ксантелазм и ксантом.
Кровь для анализа берут из вены натощак. Для получения достоверных результатов рекомендуется удлинить ночное голодание и накануне визита в лабораторию воздержаться от жирной пищи. Выдавая направление, врач обязательно подробно инструктирует пациента об особенностях подготовки к исследованию.
При биохимическом анализе крови определяют коэффициенты ЛПВП альфа-холестерола и ЛПНП бета-холестерола.
Содержание фракции ЛПНП:
- < 0,9 – оптимальное для людей с сердечно-сосудистыми заболеваниями;
- < 1,8 – рекомендованное при наличии предрасположенности к сердечно-сосудистым заболеваниям;
- < 2,1 – оптимальное;
- 2,0-4,3 – пределы нормы;
- > 4,6 — 5,8 – повышенное;
- > 6,0 – очень высокое
Содержание ЛПВП:
- <1,1 ммоль/л у мужчин и <1,5 ммоль/л для женщин – пониженное:
- 1,4 – 1,6 ммоль/л у мужчин, 1,2 – 1,6 ммоль/л для женщин – нормальное;
- > 1,8 ммоль/л – повышенное.
На данный момент доступны приборы и тесты для домашнего контроля содержания липидов в крови. Они очень актуальны для людей, которым требуется более строгий контроль показателей крови.

У женщин
У женщин холестерина в крови немного больше, чем у мужчин и с возрастом его содержание повышается. Одни и те же цифры в данных анализа оказываются практически идеальными для одной возрастной группы и предвестниками катастрофы для другой. Здоровые пациентки могут ориентироваться на следующие данные:
- 20-25 лет – 1,9-2,7;
- 30-35 лет – 2,2-3,1;
- 35-40 лет – 3,0-4,3;
- 45-50 лет – 4,2-5,2;
- 50-55 лет – 4,3-6,1;
- 55-60 лет – 4,1-6,8;
- 60-65 лет – 4,4-7,6.
Каким бы ни был результат конкретной липидограммы, расшифровывать его будет врач. При этом будут учтены особенности состояния здоровья пациентки, ее гормональный статус и иные факторы, влияющие на содержание холестерина. Исходя из наличия факторов риска и выявленных отклонений от допустимых значений индивидуальной нормы, врач даст соответствующие рекомендации или назначит курс лечения.
У мужчин
Мужчины более подвержены риску развития сердечно-сосудистых заболеваний, и содержание холестерина в крови должно быть ниже, чем у женщин. Для здоровых мужчин норма содержания холестерина по возрасту выглядит так:
- 20-25 лет – 2,8-4,6;
- 30-35 лет – 3,0-5,2;
- 35-40 лет – 3,2-6,0;
- 45-50 лет – 3,4-6,4;
- 50-55 лет – 3,9-6,7;
- 55-60 лет – 4,1-7,4;
- 60-65 лет – 4,2-7,6.
При наличии тех или иных факторов, влияющих на уровень холестерина, пределы индивидуальной нормы могут несколько отличаться от средних возрастных показателей. Определение степени их влияния на здоровье и необходимость коррекции – компетенция врача.
Лечение
Если аномальное содержание холестерина выявлено на фоне каких-либо патологических состояний, назначается лечение основного заболевания. В некоторых случаях устранения фонового состояния достаточно для нормализации липидограммы.
Прежде всего, пациенту рекомендуется коррекция образа жизни. В первую очередь необходимо изменить качество питания. Классическая диета при гиперхолестеринемии предполагает ограничение употребления жиров животного происхождения, транс-жиры оказываются под полным запретом. Существует и альтернативный взгляд на диету, некоторые специалисты настаивают на ограничении углеводов, так как их повышенное содержание в питании сильнее сказывается на уровне холестерина, чем природные жиры. Так или иначе, но коррекция рациона проводится под руководством врача, с учетом возможных сопутствующих патологий. Не рекомендуется употребление жареного, при приготовлении пищи рекомендуется запекание, тушение, паровая обработка.
Эффективным средством нормализации уровня холестерина является физическая активность. Регулярные занятия спортом стабилизируют соотношение «хороших» и «плохих» липопротеидов в пределах нормы.
Пациентам рекомендуется отказаться от курения и ограничить потребление алкоголя.
Если перехода на здоровый образ жизни по тем или иным причинам недостаточно, пациенту назначают медикаментозное лечение. Выбор препаратов зависит от возраста, сопутствующих патологий, степени риска развития кардиопатологий. Пациенту могут быть назначены:
- Статины. Эта группа препаратов подавляет синтез холестерина и способствует повышению содержания ЛПВП. Предположительно, некоторые средства из этой группы способствуют растворению атеросклеротических бляшек. Статины назначает только врач, самолечение категорически запрещено.
- Секвестранты желчных кислот. Препараты этой группы подавляют активность желчных кислот и стимулируют повышение их выработки для утилизации излишков холестерина.
- Ингибиторы всасывания холестерина уменьшают усваиваемость этого соединения из пищи.
- Ниацин (витамин В3). В больших дозах подавляет синтез ЛПНП, однако не исключается, что при этом возможны повреждения печени. Назначается редко, только при невозможности применения статинов.
- Фибраты. Этот класс препаратов понижает выработку триглицеридов.
Все фармакологические средства, применяющиеся при гиперхолестеринемии, имеют те или иные побочные эффекты, поэтому целесообразность применения может оценить только специалист. Комбинацию препаратов, дозировку, длительность курса лечения назначают исходя из данных анамнеза и соответствующего обследования пациента.
krov.holesterin-lechenie.ru
что делать и в чем опасность
Повышенный уровень холестерина запускает процессы, негативно отражающиеся на состоянии организма. Несомненно, увеличение концентрации этого вещества наносит вред здоровью. И в таком случае обязательно как можно скорее нормализовать уровень холестерина. Чем это соединение так опасно? С одной стороны, если бы его не было в крови, организм ощущал бы нехватку витамина D, не усваивал жиры. С другой стороны, не вырабатывались бы гормоны.
Но при этом избыточное количество холестерина оседает в сосудах и, накапливаясь, затрудняет кровоток. Это чревато такими осложнениями, как инсульт или инфаркт. Поэтому так важно подобрать грамотное лечение. Холестерин естественным путем из организма не выводится.
Чем грозит избыток
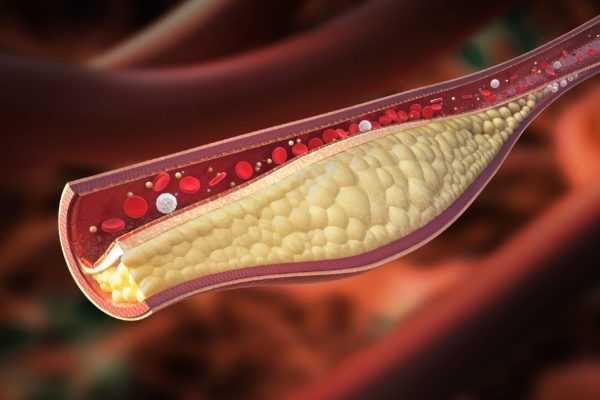 Холестерин – это соединение, которое жизненно важно для поддержания нормальной деятельности организма. Но если в крови его концентрация повышена, это вещество начинает накапливаться. Образуются отложения, вокруг которыхформируется рубцовая ткань. Как итог появляется атеросклеротическая бляшка, просвет сосуда становится уже, уменьшается отток крови.
Холестерин – это соединение, которое жизненно важно для поддержания нормальной деятельности организма. Но если в крови его концентрация повышена, это вещество начинает накапливаться. Образуются отложения, вокруг которыхформируется рубцовая ткань. Как итог появляется атеросклеротическая бляшка, просвет сосуда становится уже, уменьшается отток крови.
Если артерия закрывается, то кровоток останавливается и ткань, которая получала все необходимое из этого сосуда, постепенно отмирает. Тогда, если бляшка образуется в сердце, увеличивается риск развития стенокардии, как следствие которой наступает инсульт или инфаркт.
Полезные добавки
Если в крови повышен уровень холестерина (ЛПНП), его нормализация потребует комплексных мер. К ним относятся правильный режим питания, запрет на вредные привычки, ведение здорового образа жизни и спортивные тренировки.
Спорт помогает избавиться от излишков вещества за счет поглощения его мышцами при усилении нагрузок на них.
Врачи считают, что нейтрализовать повышенный холестерин можно с помощью пищевых добавок. Например, кальция, витаминов Е, С, никотиновой кислоты и омега-3. Но справиться с этой проблемой можно и с помощью других веществ, рекомендуемых народной медициной. К примеру, вредное соединение выводит из организма танин – вещество, содержащееся в зеленом чае.
Помогает избавиться от лишнего холестерина масло лимона сорго, оно предотвращает его накапливание из простых жиров. Борьба с холестерином проходит результативнее при приеме спирулины. Чистку организма обеспечивают продукты, в составе которых присутствует клетчатка, их употребление эффективно нейтрализует холестерин. Активированный уголь соединяется с холестериновыми частицами и вместе с газами выводит их из организма.
Курение и активность
 Если в крови повышен холестерин, то обязательно следует отказаться от курения. Для улучшения состояния организма надо повысить также физическую активность. Даже если делать простые аэробные упражнения, борьба с холестерином приведет к нужным результатам уже в первые два месяца.
Если в крови повышен холестерин, то обязательно следует отказаться от курения. Для улучшения состояния организма надо повысить также физическую активность. Даже если делать простые аэробные упражнения, борьба с холестерином приведет к нужным результатам уже в первые два месяца.
Следует выбирать кардиоупражнения. Тренировки не должны быть длительнее получаса. Также можно делать два подхода по пятнадцать минут.
Лекарственные средства
Если анализ крови показывает, что уровень холестерина повышен, и снизить этот показатель изменением образа жизни не выходит, такое состояние надо лечить. Эффективный вывод вредного соединения из организма обеспечивают статины – наиболее распространенные препараты.
Проведенные исследования подтвердили, что статины не только помогают избавиться от холестерина, но и в целом нормализуют состояние здоровья. Благодаря тому, что эти препараты почти не имеют побочных эффектов, разрешается их длительное использование.
Натуральные статины
Аскорбиновая кислота отлично выводит ЛПНП из организма. Содержание этого витамина непосредственно отражается на работе сердца и сосудистой системы. Аскорбиновая кислота выступает в роли ингибитора, задействованного в процессе формирования липопротеидов малой вязкости.
Сильным статином является также витамин В3, который есть в злаках, молочных продуктах и мясе.
Включение чеснока в ежедневный рацион также способствует понижению показателя ЛПНП. К тому же чеснок является отличным средством профилактики накопления холестерина в стенках сосудов. Если показатель холестерина повышен, то снизить его можно, употребляя желтокорень канадский, который помогает лечить все болезни сосудистой системы и сердца. Желтокорень активирует выработку полезного холестерина печенью, что выводит избыток вредного вещества из организма
Включение в меню продуктов, содержащих клетчатку, снижает повышенный уровень ЛПНП. Клетчатка выступает в качестве статина, собирая холестерин в кишечнике, препятствуя его накапливанию в крови. Если холестерин в крови повышен, то рекомендуется делать упор на употреблении рыбы жирных сортов или рыбьего жира в капсулах. В рыбьем жире содержатся жирные омега-3 кислоты, которые нужны для нормализации выработки липидов.
Полезно для организма делать блюда с добавлением вытяжки красного риса. Это ингредиент частоиспользуется в азиатской кухне.

Отличным натуральным статином считается поликозанол, который получают из сахарного тростника. Приобрести его можно в форме капсул. Поликозанол обладает способностью предупреждать образование бляшек, обеспечивает стабилизацию давления, снижение показателя липопротеидов небольшой плотности. К тому же поликозанол успешно борется с избыточным весом.
Общие рекомендации
Чтобы нормализовать показатель ЛПНП в организме, первоочередно следует подкорректировать рацион, а именно, отказаться от потребления продуктов, содержащих холестерин. Также надо воздержаться от сладостей и кондитерских изделий, так как они содержат легкоусвояемые углеводы, которые способствуют накапливанию холестерина в сосудах.
Нужно контролировать свой вес, поскольку у людей с лишним весом вредного соединения в крови гораздо больше, чем у людей с нормальной массой тела.
Физическая активность и спортивные тренировки – важная составляющая профилактики развития атеросклероза. Упражнения нужно делать регулярно. Нагрузки помогут снизить уровень вредных липопротеинов за счет повышения их потребления клетками для энергетических нужд.
Следует отказаться от вредных привычек. Алкоголь и никотин крайне негативно отражаются на состоянии сосудов и здоровье печени. Добавление в рацион фруктов, овощей и других продуктов, содержащих клетчатку, существенно снижает риск повышения концентрации холестерина.
Также необходимо регулярно принимать меры для профилактики развития болезней эндокринной системы: сахарного диабета, заболеваний печени, желчного и почек.
Вывод
Холестерин – это соединение, значение которого неоднозначно для организма. Оно одновременно вредит здоровью и обеспечивает нормальную жизнедеятельность. Это вещество должно присутствовать в организме, но в пределах нормы. Важно регулярно проходить диагностику состава крови, ведь степень риска развития атеросклероза зависит от количества ЛПНП. Показатель в пределах нормы способствует размножению клеток, питанию мышечных тканей, обеспечивает защиту нервных окончаний и влияет еще на многие другие полезные функции.
Излишек холестерина непосредственно отражается на состоянии стенок сосудов, что ухудшает деятельность сердечно-сосудистой системы и затрудняет кровоток. Прежде чем делать выводы и начинать лечение, надо сдать кровь на исследование. Вполне возможно, что снижение холестерина не требуется.
Важно: в результате анализа будут указаны два показателя: полезного (ЛПВП) и вредного (ЛПНП) холестерина. Если второе значение превышает норму – 3,37 ммоль/л, то есть смысл принять меры и задуматься о необходимости лечения.
Следовательно, главная задача – не допустить накапливания вредного холестерина. А для этого необходимо придерживаться правильного режима питания и жизни. Спортивные тренировки, своевременное посещение врача, отказ от зависимостей – все это важные факторы здоровья.
vseoholesterine.ru
причины, симптомы, профилактика и диета
Еще несколько десятилетий назад о холестерине говорили очень мало или вообще ничего. Сегодня же все чаще и чаще звучат рекомендации, как его понизить и как предотвратить образование холестериновых бляшек. Но из-за чего возникает повышенный холестерин? Каковы нормы содержания его в крови? Что в результатах анализа значит общий и плохой холестерин? Можно ли его понизить?
Когда холестерин необходим
Мало кто задумывается о том, какую роль играет холестерин в организме человека. На самом деле это вещество может принести не только вред. Без него в организме не смогут нормально протекать многие процессы. Он содержится практически во всех тканях и системах. Какую же функцию выполняет это соединение в живом организме?
 Когда количество холестерина находится в пределах нормы, это нисколько не вредит человеку. Напротив, клеточные мембраны обновляются и сохраняют свою целостность как раз благодаря этому веществу. Также холестерин способствует усвоению некоторых полезных веществ и витаминов. Даже после того, как отработанное соединение распадается, конечные продукты служат фундаментом для формирования некоторых гормонов и желчных кислот.
Когда количество холестерина находится в пределах нормы, это нисколько не вредит человеку. Напротив, клеточные мембраны обновляются и сохраняют свою целостность как раз благодаря этому веществу. Также холестерин способствует усвоению некоторых полезных веществ и витаминов. Даже после того, как отработанное соединение распадается, конечные продукты служат фундаментом для формирования некоторых гормонов и желчных кислот.
Большая часть холестерина вырабатывается печенью, кишечником и надпочечниками, что еще раз доказывает потребность организма в этом соединении. Всего лишь пятая часть вещества поступает извне вместе с продуктами питания. Высокий уровень холестерина в крови чаще всего возникает тогда, когда в пищеварительный тракт вещества попадает больше, чем нужно.
Вредоносное влияние
Хотя это соединение необходимо, повышенный уровень холестерина способен нанести организму человека серьезный вред. В частности, многие заболевания сердца и сосудов возникают именно из-за этого соединения. Дело в том, что повышенное содержание холестерина способствует образованию жировых бляшек внутри сосудов, в которых уменьшается просвет. Такие ситуации впоследствии могут привести к инфаркту, ишемии и атеросклеротической болезни. Более того, при отсутствии грамотной помощи человек может даже умереть.
Если содержание холестерина больше нормы, это очень сильно сказывается на здоровье желчного пузыря. Желчь, которая в нормальном состоянии жидкая, кардинально изменяется.
Так, повышенное содержание холестерина способствует тому, что желчь становится более густой. Из-за того, что вещество практически не растворяется в воде, оно может осаждаться в небольшие плотные шарики. В результате появляется желчнокаменная болезнь. Если камни по тем или иным причинам закрывают желчный проток, всегда требуется срочное медицинское вмешательство.
Нормы хорошего и плохого холестерина
В зависимости от проводимого анализа, в результатах может значиться общий, хороший и плохой холестерин. Что означает каждый из видов холестерина и сколько его должно быть?
Плохой холестерин – этот тот, который оседает на стенках сосудов и вызывает разного рода нарушения. Если содержание этого вида соединения повышается, это может вызывать опасность для человека. Так, нормы этого вида холестерина таковы:
- для здоровых людей – меньше 4 ммоль/л;
- для тех, кто перенес сердечное заболевание – меньше 2,5 ммоль/л;
- для лиц, у кого в наличии несколько факторов риска нужно поддерживать 3-3,3 ммоль/л.

Хороший холестерин – это тот, который переносит частицы жировых соединений из сосудов в печень, где они перерабатываются. По сути, это соединение противостоит вредному веществу и лучше, когда его в крови много. Если нормы хорошего холестерина в порядке, легче поддерживать на уровне общее состояние. Содержание этого холестерина должно быть не менее 1,55 ммоль/л. Если количество соединения снижено, значит, сердечно-сосудистая система находится под угрозой.
Общий холестерин включает в себя сумму хорошего и плохого соединения. В норме в организме не должно быть больше, чем 5,18 ммоль/л холестерина. Если у пациента выявили холестерин 6, это значит, что вещества в крови больше нормы, и он находится в группе риска. Если же холестерин 7 или больше, требуется неотложное лечение. Во всех случаях, когда достигает холестерин 6,2 ммоль/л, это свидетельствует о том, что сердечные заболевания не заставят себя ждать и нужно предпринимать очень решительные действия.
Причины превышения нормы
Повышенный холестерин может появиться не только у тех, кто имеет избыточный вес или находится в почтенном возрасте. Некоторые специалисты советуют начинать проверять уровень примерно с 20 лет и проводить такое исследование каждое пятилетие. Но что же способствует повышению этого показателя?
Причин, из-за которых может появиться повышенный холестерин в крови, много. Вот лишь основные негативные факторы:
- малоподвижный образ жизни;
- несбалансированное питание, обогащенное животными жирами;
- плохие привычки, такие, как курение или алкоголизм;
- хронические заболевания, например, диабет;
- гормональные сбои;
- ожирение;
- эмоциональные перегрузки в течение очень длительного времени;
- прием некоторых лекарств.
Причины понижения холестерина
Однако о серьезных проблемах в организме может говорить не только повышенный холестерин в крови. Существует также самый низкий допустимый предел холестерина. Для мужчин этот показатель должен быть не менее 2,25 ммоль/л, а для женщин – не менее 1,92. Если показатель снижен, это может свидетельствовать о ряде существующих или уже перенесенных проблем:
- истощение организма из-за болезни или строгой диеты, голодания;
- наличие злокачественной опухоли, которая поглощает холестерин;
- заражение крови;
- проблемы нервной системы также могут привести к критическому снижению холестерина;
- болезнь печени, легких и щитовидки также оказывают влияние на биохимию;
- гнойное воспаление мягких тканей организма.
Последствия гиперхолестеринемии
Как правило, высокий уровень холестерина не всегда просто распознать сразу и принять меры. Дело в том, что ощутимые симптомы появляются только тогда, когда просвет сосудов закрыт бляшкой более чем наполовину, а содержание негативного вещества очень велико. На этом этапе проводить профилактику поздно, а лечить болезнь сложнее.
Конечно, очень хорошо обратиться к специалисту за консультацией еще до того, как проблема разовьется. Это поможет вовремя провести биохимический анализ крови и определить количество вещества. Увы, но в среднем 10% населения страдают гиперхолестеринемией.
Однако если этот момент упущен, и прошло очень много времени с тех пор, когда можно было проводить профилактику, важно не упустить тревожные симптомы заболевания и высокий показатель плохого холестерина. Некоторые испытывают болевые ощущения или покалывание в ногах во время физических нагрузок, у кого-то просто наблюдается тяжесть в нижних конечностях после трудового дня.
К сожалению, большинство симптомов появляется только после того, как атеросклеротические бляшки значительно навредили сосудам и организм испытал негативное воздействие. Нередко пациентам приходится справляться с последствиями инсульта, инфаркта миокарда и гипертонии. После того как одно из этих заболеваний отразится на организме, последствия еще очень долго будут напоминать о себе.
Лицам, которые на фоне гиперхолестеринемии перенесли сердечно-сосудистое заболевание, обычно приходится мириться с постоянными головокружениями, головными болями и периодическими приступами стенокардии. У некоторых начинается ухудшение зрения и памяти, часто происходит скачок артериального давления. Но возможно ли как-то предотвратить повышение холестерина в крови?
Общая профилактика
Любое заболевание легче предотвратить, чем лечить. Зная о причинах развития недуга, легко понять, что следует исключить из своей жизни, чтобы не допустить проблемы. Так, хорошая профилактика формирования атеросклеротических бляшек – правильное питание. В рационе не должно быть слишком много животных жиров, их лучше заменять растительными.
Количество потребляемого холестерина должно быть контролируемым, ведь только 20% от общего количества вещества должно поступать в организм с пищей.
Важно следить за своим весом и образом жизни. Если в графике всегда будет присутствовать достаточное количество физических нагрузок, сосуды не обрастут атеросклеротическими бляшками. Ведя здоровый образ жизни, полностью отказавшись от курения и злоупотребления спиртным, можно обеспечить себе долгую и полноценную жизнь без серьезных проблем.
Ну и, конечно, регулярное посещение специалиста и сдача анализов даже без видимых симптомов болезни позволитопределить любую проблему на начальной стадии. А это залог легкого и скорейшего выздоровления!
Нужна ли диета
 Этот вопрос следует обсудить со своим лечащим врачом. Если уровень холестерина выше нормы, скорее всего, определенные ограничения в питании будут. Однако, что можно или нежелательно есть, может сказать только лечащий врач, исследовав конкретную ситуацию.
Этот вопрос следует обсудить со своим лечащим врачом. Если уровень холестерина выше нормы, скорее всего, определенные ограничения в питании будут. Однако, что можно или нежелательно есть, может сказать только лечащий врач, исследовав конкретную ситуацию.
В зависимости от того, как много вредного холестерина в крови и как сильно забиты сосуды, врач может порекомендовать разную диету. Некоторые из диетических программ подразумевают полный отказ от продуктов животного происхождения и переход на растительную пищу. В других случаях врач может посоветовать отказаться только от определенной группы продуктов.
Чаще всего основной целью диеты будет снижение веса. На фоне лишних килограммов у человека обычно нарушается обмен веществ, что сказывается на значении холестерина. Поэтому, приведя вес в норму, будет легче справляться с остальными трудностями.
Рекомендации при повышенном холестерине
Если анализ крови уже показал отклонение, важно понять, из-за чего это произошло. Стоит сразу же постараться изменить свой образ жизни, отказавшись от ненужных продуктов и вредных привычек и начав употреблять то, что поможет организму восстановиться.
Для снижения уровня холестерина есть смысл исключить не только животные жиры. Негативное воздействие может оказывать:
- сдобная выпечка;
- рафинированные продукты;
- все жареное;
- жирные сыры твердых сортов.
Много холестерина содержится в яичном желтке. К примеру, всего лишь один желток содержит суточную норму потребления холестерина извне.
Стоит постараться изменить привычки приготовления пищи. Намного больше пользы будет, если готовить нежирное мясо и рыбу на пару. Можно запекать в духовке, не используя дополнительных рафинированных жиров. Важно исключить фастфуд, но больше включать в рацион овощей и фруктов, обогащенных клетчаткой.
Также стоит с осторожностью относиться к сладкому. Вместо тортиков и шоколадных конфет, лучше отдать предпочтение натуральному горькому шоколаду. При этом важно следить за количеством съеденного. Можно приготовить сладости самостоятельно из орехов и сладких сухофруктов. Допускаются также бисквиты и крема домашнего приготовления, для которых использованы молочные продукты с невысоким содержанием жира.
Если постоянно следить за своим здоровьем, вести полноценную активную жизнь, не увлекаться негативными привычками и нездоровой пищей, с проблемой повышения холестерина можно не столкнуться никогда. Тогда сосуды всегда останутся в отличной форме, сердце будет работать как часы, а общее состояние всегда будет прекрасным!
vseoholesterine.ru
Повышен холестерин в анализе крови, что это значит для здоровья пациента.
Повышен холестерин в анализе крови, что это значит
Rate this postМногие люди сильно пугаются, когда врач расшифровывает анализ крови. Холестерин повышен, что это значит? На ум сразу приходят страшные заболевания: атеросклероз, ишемический инсульт, ИБС, инфаркт миокарда. Но так ли это на самом деле?
Роль холестерина в организме
Холестерол – органическое соединение, жизненно необходимое всем клеткам человеческого тела. Оно уплотняет клеточные мембраны, синтезирует гормоны и витамины. Чуть более 20% холестерина поступают в организм с продуктами питания. Остальная часть вырабатывается самостоятельно в клетках печени.
Холестерин содержится в организме человека в двух видах:
- «хороший» - липиды с высокой плотностью, защищающие сосуды от повреждений и вредного налета
- «плохой» - низкоплотные жиры, являющиеся строительным материалом для холестериновых бляшек
Если уровень данных соединений сбалансирован, здоровью ничего не угрожает. Если анализ показывает, что плохой холестерин находится выше предельной нормы, в сосудах начинают накапливаться жировые отложения.
Причины повышения
Как уже было сказано, большая часть холестерола вырабатывается организмом. Поэтому высокий показатель холестерина в крови связан с болезнями внутренних органов и важных систем:
- сахарный диабет
- серьезные заболевания печени: цирроз, гепатиты
- почечная недостаточность и нефроптозы
- болезни и опухоли поджелудочной железы
- артериальная гипертензия
- нарушения работы щитовидной железы
- наследственная предрасположенность
Иногда при отсутствии перечисленных болезней анализ крови на холестерин повышен. Этому могут способствовать факторы, которые поддаются изменению:
- Неправильное питание. С вредными и жирными продуктами в организм попадает около 25% общего холестерина, из которого впоследствии образуются «вредные» липопротеиды («полезные» вырабатывает печень). Чем больше человек поглощает жиров, копченостей и консервантов, тем выше уровень низкоплотных жиров в его крови.
- Лишний вес. Со стопроцентной уверенность нельзя сказать, что лишний вес влияет на выработку «плохого» холестерина. Но 65% людей с ожирением имеют высокий показатель холестерина в крови.
- Гиподинамия. Люди, в жизни которых отсутствует физическая нагрузка, почти всегда страдают атеросклерозом. Замечено, что регулярные движения, особенно на свежем воздухе, снижают вредные жиры и очищают сосуды от налета.
- Неконтролируемый прием лекарств. Самостоятельное лечение многими фармацевтическими препаратами часто нарушает баланс всех элементов крови, в том числе и жиров.
- Вредные привычки. Алкоголизм и неограниченное выкуривание сигарет усиливают выработку холестерола. Причем «вредные» соединения угнетают «полезные».
Резкое повышение общего холестерина наблюдается у женщин в период беременности и менопаузы.
Сердечно-сосудистые заболевания
То, что означает повышенный холестерин в анализе крови, мы рассмотрели. Но есть перечень патологий, которые развиваются именно из-за излишка липопротеидов с низкой плотностью.
Повышенный холестерол не успевает синтезироваться и скапливается на стенках артерий. Это уменьшает просвет полости сосудов и приводит к возникновению ишемии (кислородного голодания тканей).
В результате человек может серьезно пострадать от следующих патологий:
- атеросклероза (уменьшение просвета или полная закупорка полости сосуда)
- стенокардии (недостаток поступающего кислорода в сердечную мышцу)
- инфаркта миокарда (прекращение поступления кислорода в сердце вследствие закупорки коронарного сосуда)
- инсульта (сужение или закупорка артерий, снабжающих кровью головной мозг)
[top]
Перед началом лечения врач направляет пациента на анализы и полное обследование.
Симптомы
Пациент, у которого в анализе крови обнаружен повышенный холестерин, обычно имеет следующие симптомы:
- появляется светло-серый ободок вокруг роговицы глаза
- на коже век появляются небольшие желтоватые узелки
- ритм сердца нарушен
- после физических упражнений долго не проходящая слабость в конечностях
Правильно диагностировать заболевание по этим признакам сложно, поэтому врач назначает развернутый анализ на холестерин.
Липидограмма
oholesterine.ru