Прививка от коклюша: необходимость или дань традиции? Прививки коклюш
за и против. Сроки и порядок вакцинации
- Личный кабинет
- Нейротехнологии.рф
- Главная
- Что это за сайт?
- Что такое нейротехнологии?
- Новости сайта
- Глоссарий терминов
- Команда
- Контакты и связь
- Статьи и публикации
- Все статьи
- Лечебная диета
- Причины заболеваний
- Свойства лекарств
- Поджелудочная железа
- Советы врачей
- Нейроновости
- Познавательные видео
- Мероприятия
- Документы
xn--c1adanacpmdicbu3a0c.xn--p1ai
Прививка от коклюша: вакцины, сроки
Широкое распространение коклюша среди детской и взрослой популяции требует проведения иммунизации согласно национальному календарю профилактических прививок. Прививка от коклюша проводится в определенные сроки, позволяет предупредить инфицирование бактериальной инфекцией, снизить риск развития осложнений в случае возникновения заболевания.
Прививка от коклюша
О коклюше
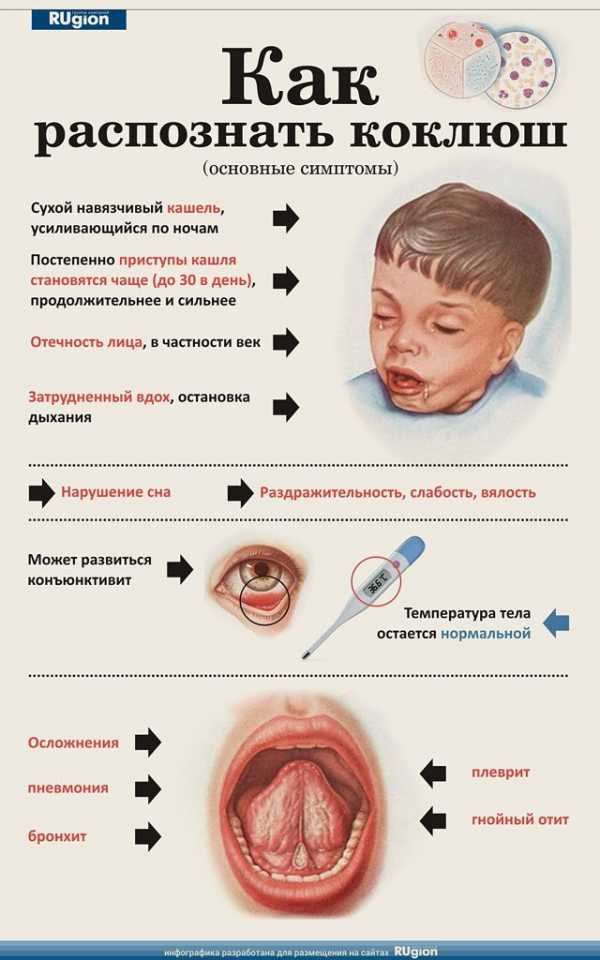
Коклюш относится к инфекционным острым заболеваниям детского возраста с приступами пароксизмального кашля, возникающего на фоне поражения слизистой оболочки бронхов. Инфекция передается воздушно-капельным путем, особенно в закрытых коллективах – в детских садах, школах, офисах, где не соблюдается режим проветривания.
Заразиться можно от больного коклюшем с конца инкубационного периода, то есть на 14 день после инвазии патогеном, до конца первой стадии катарального воспаления бронхов. Скорость нарастания симптомов зависит от исходного уровня иммунной активности, количество коклюшных бактерий, проникших на слизистую оболочку дыхательных путей.
Интересные статьи
Заболевание отличается отсутствием острой фазы, постепенным нарастанием частоты кашлевых приступов на фоне неизмененного состояния здоровья. В судорожную фазу кашель приобретает форму приступов, которая длится от 3 до 5 минут с непрерывно повторяющимися кашлевыми толчками.
Обязательно ли делать прививку от коклюша? - Доктор Комаровский
Вакцинация против дифтерии, коклюша, столбнякаАКДС
Прививка от коклюша
Между короткими паузами больной делает резкий свистящий вдох – реприз, это является патогномоничным синдромокомплексом коклюша. Центральная нервная система претерпевает характерные для данной инфекции изменения, заключающиеся в формировании кашлевой доминанты в дыхательном центре продолговатого мозга. Постепенно возбуждение распространяется на рвотный и сердечно-сосудистый центр.
В конце судорожной фазы кашель развивается на фоне неспецифических внешних раздражителей, таких как вкусовые, слуховые или тактильные воздействия. Дети и взрослые во время кашлевого приступа не могут остановиться, начинают испытывать дискомфорт от развивающейся гипоксии, нередко происходит развитие осложнений. Течение коклюша у привитых детей протекает значительно легче, кашлевые пароксизмы возникают несколько раз в вечернее время, занимают не более 2 минут. У взрослых пациентов коклюшная инфекция протекает, как правило, тяжело, приводит к развитию осложнений различных степеней тяжести, требует комплексного лечения в условиях стационара.
О прививке
Прививка от коклюша впервые начала разрабатываться после того, как ученые Борде Ж. и Жангу О. вырастили коклюшную бактерию Бордетеллию в искусственной микробиологической среде в 1906 году в Бельгии. В 1958 году отечественными учеными была разработана вакцина против столбнячной, коклюшной, дифтерийной инфекции, которая сегодня называется АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Несмотря на многочисленные клинические и эмпирические исследования, направленные на снижение токсичности коклюшного компонента, ученым не удалось снизить воздействие экзотоксина на клетки центральной нервной системы ребенка. Этот факт требует проведение плановой вакцинации только среди полностью здоровых детей, у которых в анамнезе нет отметок о перенесенных заболеваниях головного мозга, ЦНС.
Согласно эпидемиологическим исследованиям АКДС и вакцина против полиомиелита существенно снижает распространенность данных инфекционных заболеваний среди населения. Спорадические эпизоды заражения возникают у:
- непривитых детей;
- взрослых при отсутствии ревакцинации;
- людей с ослабленным иммунитетом;
- на фоне первичного или вторичного иммунодефицита;
- больных тяжелыми системными заболеваниями.
Разработано несколько вариантов прививок против коклюша и других заболеваний, которые отличаются производителем и составом. В классический состав цельноклеточной вакцины АКДС, производимой российской фармацевтической компанией «Микроген», входят:
- убитые коклюшные бактерии;
- очищенный столбнячный анатоксин;
- очищенный дифтерийный анатоксин.
Французская цельноклеточная вакцина «Пентаксим» имеет в составе кроме перечисленных компонентов противополиомиелитный компонент, конъюгированные вещества против гемофильной палочки. Бельгийская вакцина «Инфанрикс» производится компанией «ГлаксоСмитКляйн», является бесклеточной вакциной, в составе которой убитые коклюшные клетки заменены детоксицированным коклюшным экзотоксином.
Выбор вводимого препарата для иммунопрофилактики зависит от состояния здоровья ребенка, предпочтений родителей, рекомендаций лечащего врача. Перед тем, как выбрать какой препарат лучше, следует ознакомиться с отзывами родителей о переносимости той или иной вакцины их детьми.
Сроки проведения
Прививка от коклюша, столбняка, дифтерии входит в профилактический минимум национального календаря прививок, который регламентирован для планового проведения на территории разных стран. Прививки делают детям, начиная с трехмесячного возраста, целый курс состоит из четырех вакцинаций в течение первого года жизни.
Дифтерия, столбняк, коклюш после прививок не развиваются вовсе или протекают легко без наступления осложнений, характерных для взрослых или непривитых детей. Когда ребенку исполняется два месяца, маме необходимо собрать информацию о вакцинах, пройти плановые обследования специалистов, особенно врачей неврологов, для выявления различных заболеваний, которые являются противопоказаниями к проведению вакцинации.
В течение первого года жизни прививка против коклюша ставится в 3, 4,5, 6 и 18 месяцев. В 7 и 14 лет проводится ревакцинация против дифтерии и столбняка вакциной без коклюшного компонента. Взрослым людям делают АКДС каждый десять лет после последней ревакцинации, это значительно снижает степень распространенности заболевания. Учитывая тяжелый характер течения острой коклюшной инфекции, а также высокий риск наступления осложнений после судорожной фазы, проведение иммунопрофилактики у взрослых является обязательной.
сли есть противопоказания к проведению, взрослым людям, как и детям, можно сделать прививку другой вакциной, чтобы избежать неприятных последствий. Если в виду наличия противопоказаний ребенку не проводилась плановая иммунопрофилактика в сроки, установленные регламентированным календарем, прививки ставятся индивидуально в порядке, назначенном врачом педиатром.
В этом случае начало вакцинации определяется сроками полного выздоровления ребенка, интервалы между прививками соблюдаются согласно установленному режиму по национальному календарю от 30 до 45 суток. Взрослые соблюдают график профилактики по сертификату о прививках, проводя их после полного истечения последней даты ревакцинации.
Подготовка к прививке
Вакцинация проводится только здоровым детям, у которых отсутствуют острые или хронические заболевания внутренних органов и систем, аллергические реакции, расстройства центральной нервной системы. У детей младшего возраста учитывается, как протекала беременность, рост и вес при выписке из родильного дома, наличие признаков внутриутробной патологии, гипоксии плода. Врач педиатр обязан информировать родителей о возможных побочных явлениях вакцинации, провести инструктаж о предварительной подготовке к каждой прививке. Особенно подготовка требуется при использовании АКДС и Пентаксима, так как они являются цельноклеточными препаратами с инактивированными коклюшными бактериями.
Подготовка осуществляется родителями за три дня до планируемой даты вакцинации и три дня после нее, ребенку в возрастной дозировке назначают супрастин или фенистил три раза в день. Антигистаминные препараты оказывают супрессивное воздействие на иммунитет, предупреждают развитие сенсибилизации или развития осложнений.
Перед проведением вакцинации Инфанриксом в три месяца также рекомендуется проводить подготовительные мероприятия, однако переносимость данной вакцины гораздо легче, что обусловлено отсутствием в составе убитых коклюшных бактерий.
Вторая вакцинация в возрасте 4,5 месяцев переносится тяжелее, чем первая, это происходит за счет сенсибилизации организма к компонентам вакцины. Если, несмотря на проведенную подготовку, первая вакцинация была перенесена ребенком тяжело или развились осложнения, вторая прививка откладывается на срок, установленный врачом.
В случае, когда делают вторую прививку после негативных реакций со стороны организма, период подготовки может составлять 5 дней до и 5 дней после укола. Вакцину ставят в область бедра для лучшего всасывания компонентов, перед проведением следует проверить данную область на наличие сыпи, ссадин, повреждений кожных покровов.
Противопоказания и осложнения
Абсолютными противопоказаниями к проведению вакцинации против коклюша, столбняка и дифтерии относят острые периоды респираторной инфекции, простуды, обострения хронических заболеваний. Вакцины не ставят при наличии индивидуальной аллергической непереносимости компонентов в составе, так как повышается риск развития анафилактического шока, отека Квинке, крапивницы.
Если у ребенка есть признаки первичного или вторичного иммунодефицитного состояния, когда смещаются показатели лейкоцитарной формулы вплоть до полного отсутствия клеточных популяций, вакцинация категорически противопоказана.
Коклюшный компонент противопоказан детям, если в анамнезе имеются сведения о поражении ЦНС, повышенной судорожной активности, перинатальной энцефалопатии.
Опытные неврологи не советуют ставить коклюшную вакцину при возникновении у ребенка фибрильных судорог на фоне повышения температуры тела. Если в анамнезе имеются сведения об аллергии у родителей или плохой переносимости данной вакцины, рекомендуется тщательно обследовать малыша с определением иммунограммы и развернутой лейкоцитарной формулой.
Низкая реактогенность Инфанрикса позволяет делать данную прививку у детей с отягощенным анамнезом по рекомендации педиатра и иммунолога. Реакции, развивающиеся после введения вакцины, разнообразны, начиная с легких симптомов, таких как:
- вялость;
- слабость;
- головная боль;
- монотонный крик;
- повышение температуры;
- гиперемия и отек на месте введения;
- заторможенность;
- затяжной сон и другие.
Данные реакции относят к условно нормальным последствиям вакцинации, однако, подобная реактивность организма отражает степень нагрузки на иммунитет ребенка и повреждающее воздействие на нервную систему. Данные реакции легко перетекают в тяжелые осложнения, такие как генерализованная аллергическая реакция по типу анафилактического шока, судорожные припадки на фоне нормальной температуры тела, энцефалит, шок.
Раздражающее воздействие коклюшного компонента на мозговые оболочки приводит к развитию энцефалита, который проявляется негативными реакциями, отражающими угнетение работы ЦНС. Проведение вакцинации здоровым детям не вызывает развитие осложнений, переносится хорошо без побочных реакций.
Проведение подготовки в виде антигистаминовых препаратов и жаропонижающих средств после введения вакцины благоприятно влияют на здоровье ребенка. Взрослые люди при регулярном проведении ревакцинации переносят прививку без развития побочных реакций, частота возникновения осложнений среди взрослого населения крайне низкая (по данным официальной статистики).
kakiebolezni.ru
когда делают, профилактика и вакцинация
Национальный календарь прививок, действующий на территории нашей страны, устанавливает сроки вакцинации детей с применением АКДС. Согласно ему, стандартная вакцинация проводится трехкратно по достижению ребенком 3,4, и 6 месяцев, с последующей ревакцинацией в возрасте 1,5 года.
 Если первая доза вакцины от коклюша введена ребенку старше 3 месяцев, то последующие процедуры следует выполнять не чаще, чем через 45 дней. Четвертая прививка против коклюша, полиомиелита и прочих вирусных заболеваний должна производиться в годовалом возрасте.
Если первая доза вакцины от коклюша введена ребенку старше 3 месяцев, то последующие процедуры следует выполнять не чаще, чем через 45 дней. Четвертая прививка против коклюша, полиомиелита и прочих вирусных заболеваний должна производиться в годовалом возрасте.
Сколько делают прививок всего? Последующие процедуры вакцинации ребенка направлены от дифтерии и столбняка, и обязаны выполняться в 7 лет, затем профилактика коклюша у детей выполняется по достижении четырнадцатилетия, и после прививка от коклюша ставится взрослым, каждые 10 лет.
Не следует затягивать с вакцинацией ребенка – проведенная в 4 года процедура часто проходит с осложнениями.
Какие используются вакцины?
Препараты от дифтерии и столбняка (АД-М-АНАТОКСИН и АДС-АНАТОКСИН соответственно), при успешном переносе детьми коклюша, ставится детям до достижения возраста в 6 лет. Первичная вакцинация детей требует введения вакцины 2 раза с перерывом в 45 дней. По истечении года после первой процедуры прививка от коклюша ставится повторно, и выполняется эта процедура однократно – второй укол не требуется.
 Детям старше 7 лет и взрослым против дифтерии, коклюша и столбняка вводится только препарат АДС-М АНАТОКСИН, который также используется для проведения плановых ревакцинаций соответственно календарю. Профилактика против дифтерии, столбняка и коклюша должна выполняться и взрослыми, причем обязательно.
Детям старше 7 лет и взрослым против дифтерии, коклюша и столбняка вводится только препарат АДС-М АНАТОКСИН, который также используется для проведения плановых ревакцинаций соответственно календарю. Профилактика против дифтерии, столбняка и коклюша должна выполняться и взрослыми, причем обязательно.
Если дети, достигшие 6-летнего возраста, по какой-либо из причин не прошли процедуры вакцинацииот дифтерии и столбняка, то им назначается специфическая профилактика коклюша, для проведения которой следует вводить только препарат АДС-М АНАТОКСИН (два раза, с перерывом в 45 дней). Последующее введение вакцины нужно сделать спустя 6–9 месяцев, потом согласно календарю.
Детям до 6 лет, перенесшим осложнения после АКДС, делается инъекция АДС-М АНАТОКСИНА для подготовки иммунной системы, помогающая побороть столбнячный и дифтерийный вирус.
В случае нарушения графика, детей необходимо прививать, учитывая все предыдущие процедуры вакцинации, и доводя общее значение до завершения, после чего ребенок встает в общий график, установленный календарем.
АКДС, инфанрикс и сопутствующие прививки разрешается чередовать со всеми видами вакцины, кроме БЦЖ.
Вакцина против коклюша (АКДС) — немного мутная жидкость, которая перед использованием требуется обязательно встряхнуть, доводя ее до однородного состава. Если в смеси заметно присутствие неоднородны масс, тогда применять вакцину не разрешается.

Календарь прививок
В состав вакцины, кроме действующего вещества, входят дополнительные элементы:
- Адсорбент (официальное название — гидроксид аммония). Применяется в качестве вещества, усиливающего свойства вакцины, направленные на обеспечение длительной защиты организма.
- Стабилизатор — тиомерсал (соли ртути). Объем солей, попадающих в организм и вакцинации, составляет своего 25 мкг. Согласно данным Всемирной Организации Здравоохранения, человеком ежедневно потребляется около 20 мкг ртути в виде различных соединений, и дополнительное количество этого вещества не способно нанести вред организму в столь малых дозах.
Инфанрикс является внутримышечной инъекцией, и детям до 1,5 года ставится в бедро (наружную часть). Ребенок старше полутора лет получает Инфанрикс с предплечье.
 Ранее врачами практиковалось введение препаратов в мышцы ягодиц, однако, ввиду довольно большой жировой прослойки у грудничков, возникал высокий риск попадания препарата в жировую ткань, что делала вакцинацию попросту опасной. Из жировых клеток всасывание препарата осуществляется в несколько раз медленнее, нежели из мышечных тканей, в результате чего возникает риск проявления местных реакций.
Ранее врачами практиковалось введение препаратов в мышцы ягодиц, однако, ввиду довольно большой жировой прослойки у грудничков, возникал высокий риск попадания препарата в жировую ткань, что делала вакцинацию попросту опасной. Из жировых клеток всасывание препарата осуществляется в несколько раз медленнее, нежели из мышечных тканей, в результате чего возникает риск проявления местных реакций.
Вакцинация дошкольников выполняется аналогично, а вот прививка от коклюша и прочего детям младшего школьного возраста часто вводится в область лопатки.
к оглавлению ↑Реакция у детей на препарат
На протяжении первых трех дней после того, как была проведена от коклюша вакцинация, у детей в большинстве случаев наблюдается ответная реакция, как общая, так и местная. Обычно реакция проявляется в первые 4-5 часов после процедуры вакцинации, что не выходит за рамки нормы.
 При местной реакции наблюдается краснота в области введения иглы, кожа при контакте на ощупь более плотная, максимальный размер участка кожи, реагирующего на препарат, обычно не больше 8 см.
При местной реакции наблюдается краснота в области введения иглы, кожа при контакте на ощупь более плотная, максимальный размер участка кожи, реагирующего на препарат, обычно не больше 8 см.
Появление реакции наблюдается в день введения вакцины, проходит спустя 2–3 суток. Общая реакция на укол может проявиться спустя 4 часа после процедуры, и нередко сопровождается повышением температуры и угнетенностью самочувствия.
Общая реакция различается по степени тяжести:
- Слабая – температура до 37,5°С и общая угнетенность.
- Средняя степень – температура может повыситься до 38.5°С, состояние угнетенности более ярко выражается;
- Сильная реакция – температура свыше 38,6°С, общее состояние довольно угнетено;
- Очень сильная реакция сопровождается увеличением температуры до 40°С и выше, при этом дальнейшую вакцинацию АКДС следует прекратить, а Инфанрикс и прочие вакцины можно продолжать ставить.
 Согласно статистике, средние и сильные реакции на вакцину наблюдаются почти у трети детей, что связано как с индивидуальными особенностями организма у детей, так и зависит от серии препарата. Дело в том, что реагенность вакцин отличается, на препараты различных выпусков может наблюдаться разная реакция.
Согласно статистике, средние и сильные реакции на вакцину наблюдаются почти у трети детей, что связано как с индивидуальными особенностями организма у детей, так и зависит от серии препарата. Дело в том, что реагенность вакцин отличается, на препараты различных выпусков может наблюдаться разная реакция.
Не стоит переживать по поводу высокой температуры, возникающей после вакцинации — это явление вполне нормальное, и относится к естественным реакциям иммунной системы на Инфанрикс. Ранее докторами считалось, что чем больше поднимается у детей температура, тем активней защищается организм, что верно лишь отчасти.
к оглавлению ↑Облегчение состояния ребенка после вакцинации
Если температура тела у ребенка превысила отметку 38,5°С (детям, имеющие предрасположенность к судорожным проявлениям, порог установлен на значении 37,6°С), следует использовать стандартные жаропонижающие препараты. Если температура остается на прежнем уровне, следует незамедлительно вызвать специалиста.
Следует понимать, что в процессе вакцинации дети могут заразиться практически любым видом инфекции, то все совпадения можно отнести только к случайностям.
Нередко встречается ситуация, когда дети начинают кашлять, у них появляется насморк, проблемы со стулом, но это не имеет абсолютно никакого отношения к процедуре вакцинации. Замечено, что на лето приходится меньше случаев лихорадки после вакцинации, что можно связать с невозможностью простудится для ребенка ,и никак не реакцией на вакцину. В таких случаях следует приступить к поиску причин возникновения заболевания и дальнейшему лечению, не обращая внимания на вакцину.
 Нередко от родителей поступают жалобы на последствия, выражающиеся в проявлении аллергии у детей — обычно это является следствием генетической предрасположенности к диатезу, а процедура введения препарата просто активирует ее, являясь своего рода катализатором, но никак не становится причиной ее возникновения. Также это может являться причиной сбоя работы ЖКТ либо изначально неправильным рационом у ребенка или матери.
Нередко от родителей поступают жалобы на последствия, выражающиеся в проявлении аллергии у детей — обычно это является следствием генетической предрасположенности к диатезу, а процедура введения препарата просто активирует ее, являясь своего рода катализатором, но никак не становится причиной ее возникновения. Также это может являться причиной сбоя работы ЖКТ либо изначально неправильным рационом у ребенка или матери.
В таких случаях следует придерживаться негласного правила: за 7 дней до вакцинации и на протяжении 7–10 дней после нее запрещается изменять рацион малыша. Это относится и к более взрослым детям, которых не следует баловать сладостями, компенсируя, таким образом, полученный в результате введения вакцины дискомфорт.
к оглавлению ↑Какие еще могут быть осложнения?
Для грудничков различаются следующие признаки, говорящие о наличии осложнений:
-
продолжительные крики малыша, наступающие в значение 3–4 часов после укола и сопровождающиеся повышением температуры.
 Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают;
Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают; - судороги, представляющие одну из разновидностей индивидуальной реакции на препарат, вызванной особой работой мозга;
- аллергия, обычно проявляется в течении 30 минут после укола. Поэтому крайне важно для родителей выдержать положенное время после вакцинации, проведя его в кабинете врача.
Возможные осложнения можно миновать, проведя перед вакцинацией некоторые меры медикаментозного предупреждения. Однако, выполнять это должны только специалисты, и не стоит пытаться самостоятельно назначать ребенку прием лекарств.
к оглавлению ↑Кому противопоказана вакцинация?
Все противопоказания, запрещающие проводить процедуру введения вакцины, можно отнести ко временным и постоянным.
-
Под временным запретом вакцинация от коклюша во время обострения хронических болезней или острого проявления заболевания. В таком случае вакцинация должна делаться не ранее, чем через 3 недели после выздоровления ребенка, иначе возможны негативные последствия для здоровья. Для исключения проведения процедуры на нездоровых детях, следует обязательно провести осмотр перед вакцинацией.
 Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели.
Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели. - Постоянные противопоказания обычно назначаются в случае тяжелых аллергических реакций, как на саму вакцину, так и на любой компонент, присутствующий в ее составе, появление сильных осложнений во время предыдущего введения вакцины, патологические нарушения в работе ЦНС и периодические афебрильные судороги.
Но следует помнить, что к противопоказаниям не относится аллергия, выражающаяся в бронхиальной астме, или патология ЦНС у детей, не являющаяся прогрессирующей. В этих случаях, наоборот, вакцинация против коклюша строго показана, так как в результате болезней могут возникнуть серьезные осложнения, вплоть до нарушения функций головного мозга.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...opnevmonii.ru
Прививка от коклюша - Parents.ru
Коклюш - инфекционное заболевание дыхательных путей вызывается бактериями Bordetella pertussis (коклюшная палочка, палочка Борде-Жангу). Начинается обычно как рядовое ОРЗ или бронхит – с легкого насморка и кашля.

Высокой температуры нет, но ребенок капризничает, теряет аппетит и отказывается от еды. При этом лечение совершенно не помогает, кашель не утихает, а напротив, усиливается. Через 1,5-2 недели малыш уже страдает от приступов судорожного кашля: они начинаются внезапно, ребенок делает 8-10 сильных кашлевых толчков, затем следует глубокий свистящий вдох, за которым снова следуют кашлевые толчки, в течение приступа этот цикл повторяется от 2 до 15 раз. Заканчивается все выделением вязкой стекловидной мокроты, иногда дело доходит и до рвоты. В течение дня может быть от 5 до 50 подобных приступов длительностью примерно 4 минуты.
Приступы кашля появляются из-за токсина, выделяемого коклюшной палочкой. Он действует на центральную нервную систему, раздражает нервные рецепторы слизистой оболочки дыхательных путей и «будит» кашлевой рефлекс. Если в процесс вовлекаются соседние нервные центры, начинаются рвота или сосудистые (падает артериальное давление, происходит спазм сосудов) или нервные (судороги) расстройства.
Кроха буквально заходится в кашле, при этом его лицо синеет, глаза наливаются кровью, язык высовывается изо рта. У ребенка даже может развиться удушье и остановиться дыхание, что очень опасно для детей младше 2 лет.
Пока не появился судорожный кашель, редкий доктор отличит коклюш от обычного ОРЗ. Впрочем, специфического лечения от коклюша не существует. Применяются лишь препараты, облегчающие симптомы болезни. И за 1,5-2 недели, пока болезнь не проявилась во всей своей красе, бациллоноситель успевает заразить все свое окружение.
Судорожный кашель может длиться 3-4 недели, затем приступы становятся реже и исчезают. Остается лишь обычный кашель, который продолжается еще 2-3 недели.
Осложнения коклюша
Самым частым осложнением коклюша является пневмония, которая развивается из-за присоединения вторичной бактериальной инфекции. Не менее серьезен ларингит, который может перейти в стеноз гортани (ложный круп). Не исключены также бронхиолиты, носовые кровотечения, остановка дыхания, пупочная и паховая грыжи. Может развиться и энцефалопатия – невоспалительное изменение головного мозга, один из симптомов которого – судороги. Такое осложнение может стать причиной глухоты и даже эпилептических приступов.
Профилактика коклюша у детей и взрослых
Младенцы до 1 года на грудном вскармливании, если мама перенесла коклюш, через грудное молоко получают защитные антитела. Для них вероятность заболеть коклюшем довольно мала. Для малышей, находящихся на искусственном вскармливании, как и для крох, чьи мамы были привиты от коклюша, но им не болели, риск заразиться этой инфекцией существует всегда. Родители должны знать, что пик заболеваний коклюшем приходится на возраст от 1 года до 5 лет. Второй подъем – школьный возраст. Хотя инфекция считается типично детской, по статистике, 12% зарегистрированных случаев коклюша приходятся на возраст старше 15 лет. Обусловлено это тем, что даже если ребенок переболел коклюшем, иммунитет у него будет нестойким. И при соответствующих условиях есть риск того, что он переболеет коклюшем второй раз.
То же самое можно сказать и о прививках от коклюша. Примерно через 5-6 лет после прививки иммунитет настолько ослабевает, что при встрече с возбудителем ребенок может заразиться и заболеть. Большинство детей в этом случае переносят коклюш в легкой или нехарактерной для него форме, без типичных приступов спазматического кашля, так что распознать ее тяжело. Но тяжелая форма не исключается.
И все-таки единственным надежным средством профилактики коклюша является профилактическая прививка. Она не дает, конечно, 100%-ной гарантии, но даже если привитый малыш и заболеет, то перенесет болезнь намного легче, риск осложнений при этом сводится практически к нулю. Первую вакцинацию здоровым детям проводят в 3 месяца, затем вакцину вводят в 4,5, 6 и 18 месяцев. Схема вакцинации такая же, как при профилактике столбняка и дифтерии потому, что вакцина комплексная и защищает сразу от 3 этих инфекций.
Как видите, по российскому национальному календарю прививок детей старше 3 лет прививают только против дифтерии и столбняка. Между тем, Бельгия, Франция, Германия, Испания, Португалия, США, Япония в 5-11 лет проводят вторую ревакцинацию, а Австрия, Финляндия и Швейцария - еще и 3-ю ревакцинацию в 11-15 лет. В Англии проводят лишь 1 ревакцинацию - но в 3 года, в Новой Зеландии - в 4 года, а в Дании - в 5 лет. В России вторая ревакцинация остается исключительно на совести родителей. Иммунологи советуют сделать ее в возрасте 6-7 лет, когда иммунитет ослабевает.
Коклюшная составляющая имеется в следующих вакцинах: АКДС, Тетракок 05, Инфанрикс и Пентаксим. Инфанрикс (АаКДС) – бесклеточная вакцина, она содержит только фрагменты коклюшного микроба (а не целую клетку), поэтому легче переносится ребенком и не вызывает серьезных побочных эффектов. Вакцина Тетракок защищает сразу от 4 инфекций: дифтерии, столбняка, коклюша и полиомиелита. Она не содержит живых вирусов и бактерий. А значит, ее можно вводить ребенку, в семье или в ближайшем окружении которого есть непривитые беременные женщины или люди с иммунодефицитом. Рекомендуют ее и детям с иммунодефицитом.
Реакция на прививку
Конечно, идеальных вакцин не бывает. Реакции могут возникнуть на любую прививку. Все дело в их тяжести. Скажем, небольшое покраснение, болевые ощущения в месте укола считаются нормальным явлением. Это признаки воспаления, которое возникает оттого, что была нарушена целостность кожного покрова. Порой воспаление может быть и ответом на введение самого препарата. И чем активнее оно протекает, тем больше клеток организма знакомится с внедренным агентом, а значит и иммунный ответ формируется лучше.
Чаще всего за 2-3 дня подобные симптомы сами собой исчезают. Если они сохраняются дольше и сильно беспокоят ребенка, есть смысл показать малыша педиатру. Он порекомендует мази или кремы, снимающие воспаление.
Второй тип реакции – общее недомогание. У ребенка повышается температура, нарушается сон, пропадает аппетит, малыш может жаловаться на головную боль. Но и это поправимо. Повышение температуры означает, что иммунная система отреагировала на вторжение «пришельца» и активно с ним борется. Не мешайте этому процессу. Жаропонижающие надо давать только в том случае, если температура выше 38,5°С. Обычно опять-таки за 2-3 дня температура нормализуется.
Если этого не произошло или если прием лекарства жар не спадает, а состояние ребенка ухудшается, вызывайте «скорую». Это может оказаться вакцинальная форма того же коклюша, которая возникает после прививки, которую сделали живой вакциной, например, АКДС. Подобные осложнения развиваются либо при использовании низкокачественной вакцины, либо при проведении прививки на фоне ослабленного иммунитета по упущению педиатра.
Чтобы по возможности избежать такого поворота событий, перед любой прививкой рекомендуется сдавать общий анализ крови и мочи и обязательно в день прививки показать малыша педиатру. Пусть доктор внимательно послушает легкие и сердце, осмотрит горло и кожные покровы, измерит температуру.
Противопоказания
Временный отвод от вакцинации до полного выздоровления получают дети, у которых отмечается повышенная температура, кашель, насморк или обострилось хроническое заболевание. В последнем случае нужно дождаться стойкой ремиссии. Кроме того, коклюшная составляющая противопоказана детям с афебрильными судорогами (они возникают независимо от повышения температуры), а также детям, у которых отмечались тяжелые побочные реакции на предыдущее введение вакцины. В этих случаях используется вакцина с ослабленным коклюшным компонентом (например, Инфанрикс) или по назначению врача проводится профилактика побочных реакций.
В любом случае определять, какую вакцину следует ввести ребенку, должен только доктор, основываясь на данных о состоянии здоровья малыша. И вот тут-то родители должны как можно полнее рассказать обо всех настораживающих их моментах.
www.parents.ru
Прививать от коклюша нужно не только малышей | Материнство
30 июля 2018 года в Москве состоялось междисциплинарное совещание, в котором приняли участие 25 ведущих российских специалистов – эпидемиологов, микробиологов, инфекционистов, педиатров, представляющих практическое здравоохранение, территориальные органы управления здравоохранением, ведущие научные и образовательные учреждения страны, занимающиеся вопросами вакцинопрофилактики. Центральным вопросом повестки дня совещания стало обсуждение нерешенных вопросов по надзору за коклюшной инфекцией в различных возрастных группах и формирование новых подходов к профилактике этого заболевания.
По словам Н.И. Брико, заведующего кафедрой эпидемиологии и доказательной медицины Первого МГМУ имени И.М. Сеченова, главного эпидемиолога Минздрава РФ, отмечающийся в последние годы рост заболеваемости населения РФ коклюшем вызван предсказуемым снижением популяционного иммунитета и уменьшением иммунной прослойки среди населения через 5-7 лет после проведения первичной плановой АКДС-вакцинации. Кроме того, академик отметил, что официальные эпидемиологические данные могут не отражать реальной картины заболеваемости из-за ограниченного использования серологических и ПЦР-методик диагностики коклюша, и низкой чувствительности культурального метода. Д.м.н., доцент кафедры ФГБУ "Первый Московский Медицинский университет им. И.М. Сеченова", профессор А.Я. Миндлина добавила, что истинная заболеваемость коклюшной инфекцией у детей дошкольного и раннего школьного возраста остается недооцененной из-за преобладания легких и стертых форм течения заболевания.
Согласно эпидемиологическим данным, в 2015 году заболеваемость коклюшем выросла на 36,8%. При этом значительное число случаев болезни - 37,9% пришлось на детей в возрасте 7-14 лет. В 2016 году тенденция к росту заболеваемости коклюшной инфекцией сохранилась – число зарегистрированных случаев увеличилось на 27,4% по сравнению с 2015 годом. Таким образом, эксперты пришли к выводу о том, что рост общего числа случаев болезни, высокие показатели заболеваемости у детей до года, а также дошкольников и младших школьников, сигнализируют об активной циркуляции возбудителя коклюшной инфекции в популяции.
К подобным выводам пришли и исследователи ФБУН НИИ эпидемиологии и микробиологии им. Пастера, Санкт-Петербург. Специалисты изучали состояние поствакцинального иммунитета к коклюшу у когорты пациентов в возрасте 3-15 лет и обратили внимание на то, что доля детей с признаками перенесенной инфекции нарастала в среднем через 6-7 лет после последней вакцинации. Высокая заболеваемость коклюшем среди подростков, по мнению специалистов, способствует поддержанию уровня бактерионосительства в популяции. Эксперты пришли к заключению, что введение дополнительных ревакцинаций может положительно повлиять на эпидемиологическую ситуацию с коклюшной инфекцией.
Согласно обзору международного опыта, плановая ревакцинация против коклюша у детей в возрасте 4-6 лет включена в календари прививок в 51 стране (включая США, Канаду, большинство Европейских стран, ряд стран СНГ). Третья ревакцинирующая доза для детей и подростков в возрасте 9-17 лет включена в календари 39 стран. Данные мониторинга за коклюшной инфекцией, полученные из этих стран, свидетельствуют о том, что ревакцинация против коклюша в возрасте 4-7 лет оказывает существенный эпидемиологический эффект, значительно снижает заболеваемость в возрастной группе детей 4-10 лет, а также за счет популяционного эффекта, уменьшает число случаев инфекции у детей 1-го года жизни.
Сусанна Михайловна Харит, доктор медицинских наук, профессор, руководитель отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней» ФМБА России, в своем выступлении пояснила, что в России первичная вакцинация от коклюша, дифтерии и столбняка и плановые ревакцинации от дифтерии и столбняка проводятся в рамках Национального календаря профилактических прививок. Однако повторные ревакцинации против коклюша на данный момент НКПП не предусматривает, несмотря на то, что поствакцинальный иммунитет к возбудителю инфекции начинает снижаться уже примерно через 1-3 года после последней дозы первичного курса.
Коклюш по-прежнему остается распространенной бактериальной инфекцией, которая нередко протекает у детей в тяжелой форме, и приводит к развитию серьезных осложнений.
Особенно опасен коклюш для детей первых месяцев жизни – у них часто наблюдаются приступы апноэ (остановка дыхания), развиваются пневмонии, ателектазы, судороги, энцефалопатия. В этой же группе отмечаются и самые высокие показатели летальности от коклюшной инфекции. Однако и у старших детей коклюш может протекать тяжело, осложняясь воспалением легких, нарушением сердечной деятельности (при тяжелом течении пневмонии), отитом, коллапсом, грыжами, переломами ребер.
Оптимизация программ иммунизации населения за счет включения в них повторных вакцинаций от коклюша, способствующих формированию популяционного иммунитета, повышение осведомленности педиатров и родителей о данном заболевании, а также пропаганда вакцинопрофилактики – основные методы борьбы с коклюшной инфекцией. Успешная работа по этим направлениям может не только помочь спасти тысячи детей и взрослых, но и повысить экономическую эффективность системы здравоохранения России.
materinstvo.ru
Прививка от коклюша, вакцинация против коклюша
ВАКЦИНАЦИЯ
| |
|
Коклюш относится к острым инфекционным заболеваниям с аспирационным механизмом передачи возбудителя (Bordetella pertussis). Характеризуется приступами спазматического кашля и симптомами интоксикации. Источником заражения является человек (больной или носитель). Коклюшем болеют дети и взрослые, хотя наиболее тяжело заболевание протекает у детей первых месяцев жизни.
У недоношенных детей коклюш чаще вызывает приступы апное. В связи с этим во многих странах прививка от коклюша проводится детям в возрасте 2-х месяцев. Среди непривитых детей коклюш способствует появлению аллергических заболеваний, в частности, бронхиальной астмы.
В патогенезе коклюша ведущую роль играет коклюшный токсин. В инкубационный период коклюшные бактерии прикрепляются к реснитчатому эпителию верхних дыхательных путей, начинают размножаться и выделять токсин, вызывающий местные и общие реакции.
Возбудители коклюша содержат несколько антигенов, участвующих в формировании антиинфекционного иммунитета. В состав клеточной вакцины входят коклюшный токсин, аденилатциклаза, ЛПС (энтеротоксин), гемагглютинин и агглютиногены. В процессе хранения вакцин ЛПС выходит из клеток, через полгода в клетках остается 20–40% энтеротоксина.
Вакцинация от коклюша является мощным средством профилактики этого заболевания. Быстрое снижение заболеваемости наблюдается при строгом выполнении национальных программ иммунизации. Наоборот, в странах, в которых была отменена плановая прививка от коклюша детей или значительно снижен охват детей прививками, происходит возврат заболеваемости коклюшем.
Массовая вакцинация детей против коклюша началась в бывшем СССР в 1959 г. Вакцинацию проводили монопрепаратом, а с 1963 г. — АКДС-вакциной. К 1975 г. показатель заболеваемости достиг минимального уровня. В последние годы в связи с увеличением случаев необоснованной замены АКДС-вакцины на АДС-вакцину и уменьшением охвата населения прививками возрос показатель заболеваемости коклюшем с появлением тяжелых форм заболевания. Еще недостаточно изучен вопрос о длительности иммунитета после первичной противококлюшной вакцинации. Дополнительные дозы АКДС-вакцины увеличивают длительность и напряженность иммунитета на многие годы.
В последние годы в некоторых странах применяется бесклеточная коклюшная вакцина для первичной прививки от коклюша. Разные варианты такой вакцины содержат различные комбинации гемагглютинина, коклюшного анатоксина, агглютиногена и белков наружной мембраны клеточной стенки с мол. массой 69 кД. Роль каждого компонента в формировании противококлюшного иммунитета окончательно не выяснена.
Первая бесклеточная коклюшная вакцина была лицензирована в Японии в 1981 г. Контролируемые исследования, проведенные во многих странах, свидетельствуют о низкой реактогенности и достаточно высокой эффективности бесклеточной вакцины.
Иммуноглобулин человека нормальный применяют для экстренной прививки детям, не болевшим коклюшем, в возможно более ранние сроки после контакта с больными. Иммуноглобулин вводят двукратно с интервалом в 24 ч в разовой дозе 3 мл.
Вы можете оставить заявку на вакцинацию или задать интересующий вас вопросwww.medep.ru
| Коклюш относится к инфекционным заболеваниям, характеризующимся острым началом, которое протекает с приступообразным кашлем судорожного характера. Причины заболевания. Инфекционным агентом, вызывающим развитие коклюша, является бактерия Борде-Жангу. Основной путь передачи воздушно-капельный, от больного к окружающим его людям. Вне организма бактерия Борде-Жангу гибнет. Кто болеет коклюшем?
Коклюшем болеют только один разБолезнетворная бактерия была открыта в 1906 году учеными-инфекционистами Борде и Жангу и была названа в честь первооткрывателей палочки коклюша. Следует отметить, что коклюшем болеют один раз в жизни, не смотря на то, что это чрезвычайно заразная инфекция. Именно поэтому коклюш относят к детским болезням – незащищенные иммунитетом малыши быстро подхватывают инфекцию, особенно если находятся в детских коллективах. Достаточно, чтобы брызги слюны и слизи при кашле больного ребенка попали на соседа, Так как палочки коклюша предаются только воздушно-капельным путем. В воздухе и на предметах быта палочки коклюша быстро погибают, поэтому общие игрушки, чашки или общее белье потенциально не опасны. Коклюшем заболевают в любое время года, не зависимо от погоды, единственно, чем больше скученность детей, тем выше вероятность того, что кто-то станет источником распространения инфекции. Особенно заразны дети в первые дни болезни (для того, чтобы избежать массового заражения в детских учреждениях вводится строгий карантин на время эпидемии), однако следует оберегать детей от общения с заболевшим в течение последующего месяца. Особенно заразны дети с лающим, судорожным кашлем, так как капли мокроты отлетают от них на большее расстояние, а концентрация опасных бактерий в мокроте таких детей гораздо выше. Развитие коклюшаОрганизм больного коклюшем напоминает замок осажденный агрессивным захватчиком.
Симптомы коклюшаБолезнь развивается несколько дней, и течение заболевания сопровождается развитием простуды и кашля, причем эти симптомы постепенно утяжеляются и кашель приобретает спазматический характер. Это вызвано действием бактерии коклюша, которая вырабатывает токсины, которые поражают головной мозг. Картина кашля такая – ряд следующих один за другим быстрых кашлевых толчков. Неглубокий характер кашля не дает возможности ребенку откашлять плохо отделяющуюся мокроту. После серии кашлевых движений идет свистящий вдох. Характерный свист вызван действием токсинов возбудителя. За счет повреждающего действия токсинов голосовая щель гортани резко сужается и при движении воздуха возникает характерный для коклюша свист. Звуки, сопровождающие приступ заболевания, напоминают петушиный крик. Судорожный кашель завершается отхождением мокроты и даже рвотой. Неопытные родители могут испугаться, видя состояние ребенка в этот момент: глаза становятся красными, набухают вены на шее, начинается слезотечение, язык вываливается изо рта, а его кончик изгибается вверх. На уздечке языка часто возникает маленькая язва за счет того, что язык трется о край нижних зубов. Такая язвочка является одним из главных признаков коклюша наряду с «петушиным криком». Лечение коклюша
Прививка от коклюшаАКДС – сокращение слов, которое на слуху у всех родителей. Оно означает: Адсорбированный коклюшно-дифтерийно-столбнячный анатоксин. Прививка содержит действующие вещества сразу от дифтерии, столбняка и коклюша. Вакцинацию проводят троекратно в течение первого года жизни ребенка – в 3; 4,5 и 6-ти месячном возрасте, так как одинарная вакцинация не создает необходимый иммунитет. В последующем, прививку проводят спустя год и в возрасте 6-7 лет перед тем, как ребенок пойдет в школу. АКДС – гарантированная защита от опасных изнуряющих болезней и эффективна в 93-100% случаев. После прививки, как правило, каких-либо отрицательных последствий для здоровья ребенка не возникает. Установлено, что только у 5 % детей наблюдается реакция на прививку, это может быть: температура, снижение аппетита, небольшой насморк или ухудшение сна. Но создание стойкого иммунитета от трех заболеваний перекрывает по своей эффективности такие незначительные недомогания. Нужно ли делать прививку от коклюша взрослым? Медики считают, что этого делать не нужно, так как у многих сохранен стертый иммунитет с детства, после полученной прививки. А большинство приобретают пожизненный иммунитет, после того как перенесут стертую форму коклюша, который принимают за банальную простуду. Народные средства для лечения коклюша
Травяные сборы
Диета от коклюшаСуществует апельсиновая диета при коклюше. Для этого больному дают апельсиновый сок с водой в острый период заболевания, в течение недели. Апельсиновую диету можно подкрепить ваннами с английской солью. После того как пройдет период тяжелых приступов кашля, ребенка кормят фруктами, постепенно присоединяя другие продукты и так переходят к полноценному, обычному режиму питания. |
www.smdoctors.ru