Как распознать внутриутробную гипоксию плода? Гипоксия хроническая внутриутробная
Внутриутробная гипоксия плода – причины, последствия
Содержание статьи:
Сегодня на сайте для мам supermams.ru поговорим о том, что такое внутриутробная гипоксия плода, каковы ее признаки, причины, последствия и какая существует профилактика.
Что это?
Внутриутробная гипоксия – это кислородное голодание, то есть плод недополучает кислорода, пока находится в материнской утробе. Гипоксия – это не самостоятельная патология, скорее всего, она возникает как результат разных болезненных процессов в организме матери (в плаценте в частности) или будущего ребенка.
Признаки
Внутриутробная проблема – то есть гипоксия плода – проявляется так. Как только началось кислородное голодание, плод начинает двигаться и вообще вести себя беспокойно. При этом будет заметна интенсивность подобной активности, но вы не увидите, что это обусловлено какими-либо физическими нагрузками.
Редко когда мамочки обращаются к врачам при таких проявлениях, наверное, не думают, что эти признаки настолько существенны. Наоборот, думают, что ребенок растет активный и «футболистом будет».
Однако, без должной помощи специалистов внутриутробная только появившаяся гипоксия плода начинает прогрессировать и переходит во вторую стадию. Характерные признаки:
- плод, напротив, уже менее активно двигается;
- сила и частота толчков «будущего футболиста» сокращаются.
Если вы отмечаете, что плод шевелится реже – в среднем, двигательная активность уменьшилась до 3 раз в час, это повод срочно идти к специалисту.
Если есть подозрение на кислородное голодание ребенка, сердцебиение у малыша уменьшается до 160 ударов в минуту. Заметно также приглушение сердечных тонов, уменьшение сердечных сокращений – до 100 или 120 ударов в минуту.

Какой бывает гипоксия?
Внутриутробная гипоксия плода имеет различные последствия в зависимости от того, в какой конкретно форме она протекает. Во многом дифференциальная диагностика зависит от того, с какой скоростью прогрессирует данное состояние.
- Гипоксия иногда бывает молниеносная, когда процесс развивается очень быстро.
- Острая – обычно протекает во время родовой деятельности, продолжается несколько минут или даже часов.
- Подострая гипоксия – плод испытывает недостаток кислорода за одни или пару суток до родов.
- Хроническая внутриутробная гипоксия плода – бывает при токсикозе, а также если плод был инфицирован, женщина перенашивает, у ребенка и матери несовместимость крови.
Причины
Сайт supermams.ru хочет уточнить, что к указанному состоянию могут приводить разнообразные процессы. Врачи выделяют следующие.
- Плацентарная недостаточность. Кислород недостаточно поступает к будущему ребенку, также плод испытывает нехватку питательных компонентов. И причина тому – нарушение процессов кровообращения.
- Разрыв матки.
- Заболевания матери – такие как диабет, анемия, болезни сердца, сосудов.
- Предлежание плаценты.
- Плацента располагается нормально, но началась ее преждевременная отслойка.
- Гестоз, то есть у женщины развивается тяжелый поздний токсикоз.
- Аномалии родового процесса.
- Плод обвивается пуповиной.
- Голова ребенка в течение длительного времени сдавливается в момент прохождения по родовым путям.
- Врожденные пороки развития малыша.
- Беременность перенашивается.
- Интоксикация организма будущей матери.
Последствия
Хроническая или острая внутриутробная гипоксия плода может приводить к различным последствиям. Среди них:
- некроз кишечника,
- риск внезапной смерти младенца – крайне высок,
- вдыхание мекония, а также пневмония,
- роды могут начаться раньше положенного срока,
- риск, что у ребенка будет развиваться ДЦП,
- внутриутробная гибель плода,
- плод может впасть в кому,
- гипоксия способна привести к поражению нервной системы.
Когда ситуация хроническая, то последствия могут быть такими:
- у новорожденного будет низкий рост, а также вес на критично маленькой отметке,
- у новорожденного разовьется анемия,
- у ребенка будет сильная восприимчивость к инфекциям,
- в более старшем возрасте у малыша возникнет синдром дефицита внимания, а также будет отмечаться гиперактивность.
Причины большинства последствий в том, что роды начинаются раньше срока. Нередко с целью спасти маму, малыша врачи начинают родовой процесс раньше срока.
Профилактика
Для того чтобы хроническая внутриутробная гипоксия, способная повлиять на развитие плода, не развивалась, требуются профилактические мероприятия:
- Своевременно подготовиться к беременности, запланировать ее. Под этим понимается вот что: надо диагностировать и своевременно пролечить все болезни, контролировать хронические, гинекологические процессы до того, как вы забеременеете.
- Профилактика предполагает наблюдение за протеканием хода беременности. Регулярно надо посещать вашего гинеколога по предписанному плану, не пропускать визиты и обследования.
- Встать на учет в женской консультации надо до 12-ой недели беременности.
- Питаемся регулярно, употребляем здоровую пищу. То есть исключаем из своего рациона все жирное, консервированное и острое.
- Профилактика предполагает также соблюдение правильного режима суток. Вовремя идти спать, не забывать отдыхать, не лежать целый день, а проявлять умеренную физическую активность. Конечно, это должно быть согласовано с врачом, который вас наблюдает.
Внутриутробная гипоксия плода, начавшаяся во время родов, тоже имеет последствия. Поэтому важно верно выбрать метод родоразрешения. Это будет профилактика, и острая гипоксия не будет развиваться во время процесса родов.
Какие бы причины ни привели к этому состоянию, надо понимать: если ребенок хорошо пережил первый месяц жизни, то дальше никаких последствий быть не должно. В любом случае, чем спокойнее мама, тем спокойнее и здоровее малыш. Будьте счастливы!
Загрузка...supermams.ru
Внутриутробная гипоксия плода: симптомы и последствия
Внутриутробная гипоксия плода — патология, характеризующаяся недостатком кислорода в организме будущего ребенка. Дефицит данного химического элемента приводит к нарушениям метаболизма клеток, а в дальнейшем к их смерти. Гипоксия плода является причиной внутриутробной задержки роста и развития будущего ребенка, врожденных аномалий центральной нервной системы и гибели малыша.Диагностика кислородного голодания плода является одной из главных задач каждого приема акушера-гинеколога. Вовремя выявленная патология обеспечивает подбор правильного лечения и профилактику тяжелых осложнений.
Содержание:
В утробе материнского организма легкие будущего ребенка находятся в спавшемся состоянии и не участвуют в акте дыхания. Поступление кислорода и выведение углекислого газа обеспечивается с помощью сосудов пуповины. В ней находятся две артерии, несущие венозную кровь (бедную кислородом), и одна вена, несущая артериальную кровь (богатую кислородом).Один конец пуповины обращен к плоду и закрепляется в его передней брюшной стенке. Противоположная часть артерий и вены соединяется с сосудами плаценты. Затем они уменьшаются в диаметре и впадают в капилляры ворсин. Данное место является точкой пересечения маточных (материнских) и плацентарных (плодовых) сосудов. Именно здесь реализуется газообмен между кровью будущей матери и ребенка.
Патологический процесс на любом из перечисленных участков приводит к гипоксии будущего ребенка. Чаще всего поражение происходит на уровне маточных и плацентарных сосудов в месте их соединения. Также гипоксия плода может быть связана с экстрагенитальной патологией матери, приводящей к недостаточности кровоснажения.
Острая гипоксия плода развивается в течение быстрого промежутка времени, от нескольких минут до нескольких часов. Обычно она связана с отслойкой плаценты или тромбозом сосудов. При отсутствии медицинской помощи острое кислородное голодание часто заканчивается внутриутробной гибелью плода.
Хроническая гипоксия плода — длительный процесс, развивающийся в течение нескольких дней или недель. Такой вид кислородного голодания обычно возникает на фоне сопутствующей патологии — анемии, гестоза, сахарного диабета. Постоянная гипоксия является причиной внутриутробной задержки роста (гипотрофии) и патологий центральной нервной системы будущего ребенка.
В зависимости от уровня поражения выделяют следующие виды гипоксии:
Гипоксическая. Возникает при патологиях сосудов плаценты или матки. Также данный тип кислородного голодания может быть связан с сопутствующими заболеваниями матери.
Гемическая. Возникает при патологиях системы крови плода, когда его эритроциты не могут связывать кислород. Наиболее ярким примером данного типа гипоксии является гемолитическая болезнь.
Циркуляторная. Вид кислородного голодания связан с поражениями сосудов пуповины или плода. При данном типе патологии плацентарное кровоснабжение не нарушено. Циркуляторная гипоксия встречается при врожденных пороках сердца плода, а также при пережатии артерий и вен пуповины.
Тканевая. Редкий вид гипоксии плода, связанный с нарушениями метаболизма в организме будущего ребенка. Обычно тканевое кислородное голодание встречается при врожденных патологиях ферментных систем.
В зависимости от тяжести течения существует третья классификация гипоксии плода. Функциональная или компенсированная форма кислородного голодания является самой легкой, она не приводит к нарушениям в организме будущего ребенка.
Метаболическая или субкомпенсированная форма характеризуется нарушениями в обмене веществ, накоплением вредных продуктов. Однако данный тип гипоксии имеет обратимый характер. При своевременном оказании медицинской помощи возможно рождение полностью здорового ребенка.
Деструктивная или декомпенсированная форма — самая тяжелая гипоксия плода. Она сопровождается необратимыми процессами в организме будущего ребенка, патологиями в центральной нервной системе и в других анатомических структурах. Существует множество причин, вызывающих внутриутробную гипоксию плода. К наиболее частым из них относят следующие факторы:Данная патология возникает вследствие неправильного развития маточно-плацентарных сосудов после 20-22 недели беременности. Для восстановления кровотока организм женщины рефлекторно повышает артериальное давление. На некоторое время такая мера является эффективной.
Существует множество причин, вызывающих внутриутробную гипоксию плода. К наиболее частым из них относят следующие факторы:Данная патология возникает вследствие неправильного развития маточно-плацентарных сосудов после 20-22 недели беременности. Для восстановления кровотока организм женщины рефлекторно повышает артериальное давление. На некоторое время такая мера является эффективной.Однако при повышении артериального давления наблюдается спазм сосудов матки и плаценты. Уменьшение диаметра артерий приводит к снижению кровотока в них и к хронической гипоксии плода.
К симптомам позднего гестоза беременных относят повышение АД, отеки и появление белка в моче. Обычно первые признаки артериальной гипертензии возникают после 32 недели периода вынашивания. Более раннее начало клинических проявлений говорит о тяжелом течении патологии.
Преждевременная отслойка плаценты чаще всего возникает во время родов, однако она может наблюдаться в течение всего периода беременности. Данная патология является наиболее частой причиной острой гипоксии плода.Симптомами преждевременной отслойки плаценты является маточное кровотечение и схваткообразные боли в нижней части живота. При наличии данных признаков будущей матери следует немедленно обратиться за медицинской помощью.
Анемия — недостаток гемоглобина в единице крови. Чаще всего будущие матери склонны к развитию железодефицитного типа данной патологии. Реже анемии возникают на фоне недостатка витамина В12, фолиевой кислоты, при кровотечении или заболевании, сопровождающегося распадом эритроцитов (малярия).Главным последствием анемии является хроническая гипоксия плода. К основным симптомам патологии со стороны матери относят головокружения, тошноту, слабость, бледность кожных покровов, обморочные состояния.
Подробнее: [ Причины возникновения анемии во время беременности ]
Также само инфекционное заболевание может вызывать состояние интоксикации, способствующее снижению кислорода в крови. Длительная высокая лихорадка является причиной гипоксии плода.
При вынашивании двойни или тройни значительно повышается вероятность возникновения внутриутробной гипоксии плода. Данная особенность связана с повышением потребности в кислороде за счет распределения между несколькими плодами.В редких случаях из-за аномалии пуповинных сосудов возникает ситуация, при которой один из плодов становится «донором», а второй «паразитом». За счет этого первый ребенок страдает от нехватки питательных веществ, в том числе и кислорода.
Шевеления плода / когда стоит беспокоиться?
Во время ультразвукового исследования с помощью допплер датчика врачи выделяют три степени фетоплацентарной недостаточности:- 1а тип кислородного голодания плода сопровождается нарушением кровоснабжения в маточно-плацентарных сосудах;
- 1б тип кислородного голодания будущего ребенка характеризуется патологиями кровотока в плодово-плацентарном участке;
- 2 степень гипоксии плода характеризуется нарушениями кровотока в обеих системах, однако они находятся в состоянии компенсации;
- 3 степень кислородного голодания плода сопровождается нарушением в любой из данных систем, сопровождающаяся угрозой жизни плода.
Легкая и средняя степень гипоксии плода обычно ничем не проявляет себя. На поздних сроках беременности будущая мать может отметить изменение характера шевелений плода. При острой форме патологии малыш начинает интенсивно двигаться, при хроническом типе гипоксии его активность может быть снижена.
Тяжелая декомпенсированная форма кислородного голодания плода часто проявляется внутриутробной задержкой роста и развития будущего ребенка. Именно поэтому будущая мать может заметить замедленное увеличение обхвата живота и отставание высоты стояния дна матки от срока беременности.
Для самостоятельной диагностики гипоксии плода будущая мать может попробовать выслушать его сердцебиения с помощью фонендоскопа. Данный способ возможен лишь после 20 недели беременности. Нормальное значение пульса будущего ребенка лежит в пределах от 120 до 160 ударов в минуту.
Увеличение частоты сердечных сокращений часто сопровождает острую гипоксию плода. Пульс менее 120 ударов в минуту может наблюдаться при хроническом кислородном голодании будущего ребенка.
Подробнее: [ Норма сердцебиения плода во время беременности ]
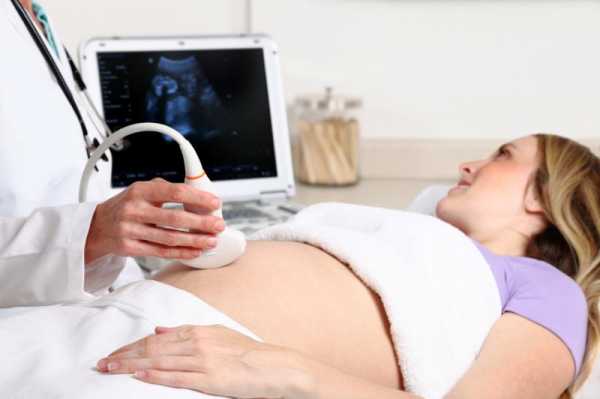
 Для диагностирования состояния будущего ребенка используются различные инструментальные метода исследования. Самый простой из них — УЗИ. С помощью ультразвука врач может косвенно судить о наличии или отсутствии гипоксии плода.
Для диагностирования состояния будущего ребенка используются различные инструментальные метода исследования. Самый простой из них — УЗИ. С помощью ультразвука врач может косвенно судить о наличии или отсутствии гипоксии плода.Ультразвуковая аппаратура позволяет увидеть строение плаценты, обнаружить очаги отслоения, ее старение, померить толщину органа. Также специалисты могут визуализировать организм плода на предмет наличия врожденных патологий сердца и сосудов, а также соответствие его размеров сроку гестации.
Более точную картину состояния кровоснабжения плода дает допплерометрия. Данный метод диагностики основан на наличии специального датчика, читающего информацию о направлении и скорости тока жидкости в сосудах.
С помощью допплерометрии врачи могут визуализировать кровоток во всех сосудах матки, плаценты, пуповины и плода. Инструментальный метод исследования позволяет установить степень гипоксии плода и сделать прогноз о дальнейшем течении беременности.
Кардиотокография — метод инструментальной диагностики состояния плода. КТГ позволяет косвенно судить о наличии или отсутствии гипоксии у будущего ребенка. Принцип действия данной аппаратуры заключается в регистрации частоты сердечных сокращений малыша в ответ на раздражители.
При наличии гипоксии ритм частоты сердечных сокращений имеет монотонный характер, средний пульс менее 120 или более 160 ударов в минуту. В норме у ребенка не должны регистрироваться децелерации — периоды уменьшения ЧСС на 30 и более ударов в минуту на период более 30 секунд.
 Лечение гипоксии плода зависит от причины, вызвавшей ее. При наличии субкомпенсированной и декомпенсированной формы кислородного голодания будущего ребенка, женщине требуется госпитализация. По строгим показаниям возможно проведение преждевременного родоразрешения.
Лечение гипоксии плода зависит от причины, вызвавшей ее. При наличии субкомпенсированной и декомпенсированной формы кислородного голодания будущего ребенка, женщине требуется госпитализация. По строгим показаниям возможно проведение преждевременного родоразрешения.Основными принципами лечения внутриутробной гипоксии плода является возобновление нормального кровообращения. Для этого будущей матери вводятся лекарственные средства, расширяющие просвет сосудов (Курантил, Эуфиллин). Также беременным женщинам показан прием препаратов, улучшающих метаболизм в тканях (Актовегин).
При наличии гипертонуса матки показан прием миотропных средств (Дротаверин, Гинипрал). Также всем будущим матерям рекомендовано введение витаминов группы В, улучшающих реологические свойства крови.
Если у будущей матери имеется специфическое заболевание, ей показана особая терапия, направленная на его лечение или компенсацию. При дефицитных анемиях следует принимать препараты железа, фолиевую кислоту и витамин В12. Для лечения гестационной артериальной гипертензии показано использование Метилдопы и Нифедипина.
Острая гипоксия плода является фактором риска внутриутробной гибели плода. Хронический тип недостатка кислорода может вызывать различные последствия. Наиболее часто тяжелая гипоксия плода является причиной задержки развития его роста и развития.Также повышается вероятность врожденных патологий центральной нервной системы. Клетки головного и спинного мозга наиболее чувствительны к дефициту кислорода.Дети, страдающие гипоксией во время внутриутробной жизни, могут отличаться от сверстников. Данная патология является причиной задержки умственного и психического развития, заболеваний головного мозга. Довольно часто после рождения такие дети имеют беспокойный характер, в будущем трудно поддаются обучению.
 Для того чтобы предотвратить гипоксию плода, будущей матери рекомендуется вести здоровый образ жизни. Беременной женщине следует исключить курение и алкоголь, эмоциональные стрессы и тяжелый физический труд. Ее диета должна включать разнообразную полезную пищу, обогащенную всеми витаминами и минералами.
Для того чтобы предотвратить гипоксию плода, будущей матери рекомендуется вести здоровый образ жизни. Беременной женщине следует исключить курение и алкоголь, эмоциональные стрессы и тяжелый физический труд. Ее диета должна включать разнообразную полезную пищу, обогащенную всеми витаминами и минералами.Основой профилактики кислородного голодания плода является планирование беременности. Перед зачатием будущей матери рекомендуется компенсировать все хронические патологии, провериться на наличие заболеваний, передающихся половым путем.
Асфиксия плода — острое состояние нехватки кислорода во время родов с сохранением сердечной деятельности, данный термин является синонимом гипоксии. Обычно патология возникает вследствие нарушения маточных схваток, травмы, клинически узкого таза. Гипоксия плода при родах также может быть вызвана неправильным использованием медикаментозных средств.Гипоксия плода при рождении диагностируется с помощью аппарата КТГ. Ее последствия заключаются в возможных осложнениях на центральную нервную систему и в потенциальной гибели плода. Для лечения кислородного голодания будущего ребенка следует нормализовать схватки или провести экстренную операцию кесарева сечения.
mymammy.info
Внутриутробная гипоксия плода: признаки, лечение, последствия
Когда будущие мамы сталкиваются с диагнозом внутриутробная гипоксия плода, у них возникает масса вопросов по поводу своего состояния и здоровья своего малыша.
Внутриутробная гипоксия плода — это состояние голодания плода, при котором он не получает достаточно кислорода в утробе матери. Заболевание является следствием различных патологий в организме матери, плаценте или плода.
Длительность такого кислородного голодания влияет на возможные последствия для здоровья ребёнка. Различают острую и хроническую гипоксию плода. Причин внутриутробной гипоксии плода множество. Это и заболевания матери, и длительный токсикоз, и врожденные пороки самого плода, отслойка плаценты и многое другое.
Диагностика внутриутробной гипоксии
Признаки внутриутробной гипоксии плода
- Для начальной стадии гипоксии плода характерно его беспокойное поведение и повышенная двигательная активность.
- Ещё одним симптомом патологии является напротив резкое снижение активности плода.
- Также поводом для обращения к специалисту является сокращение движений плода до 3 раз в час. Сердцебиение плода в это время становится чаще 160 ударов в минуту, число сердечных сокращений уменьшается до 100 или 120 ударов в минуту, тоны сердца приглушённые.
Лечение внутриутробной гипоксии
При развитии гипоксии плода осуществляется оперативное родоразрешение (как правило, кесарево сечение). Врачу необходимо произвести следующие действия:
- устранить причины, вызвавшие патологию;
- назначить терапию, которая улучшает маточно-плацентарный кровоток, насыщает кровь мамы кислородом, нормализует обмен веществ у плода и повышает устойчивость нервной системы плода к заболеванию.
При отсутствии положительного эффекта лечения, врачи ставят вопрос о досрочном родоразрешении на сроке более 28 недель.
Профилактика внутриутробной гипоксии
Любую беременную пугает словосочетание «гипоксия плода». Сейчас такой диагноз встречается чаще, чем раньше, и это, прежде всего, объясняется растущим уровнем развития современной медицины. Аппараты УЗИ и КТГ предоставляют возможность во время диагностировать подобные состояния ещё во время беременности, а не после рождения ребёнка констатировать постфактум.
Гипоксию, как и любое другое заболевание, лучше не допустить, чем лечить, особенно принимая во внимание то, какие отрицательные последствия может причинить данное заболевание для малыша. В большинстве случаев патологии можно избежать, прибегая к своевременным профилактическим мерам, которых известно достаточно много:
- прогулки на свежем воздухе,
- физические занятия,
- упражнения на дыхание,
- правильный рацион питания,
- лечение в барокамере.
Последствия внутриутробной гипоксии
В первом триместре патология опасна разнообразными пороками, отставанием в развитии и различными отклонениями от формирования тканей, органов. Самым неблагоприятным итогом является смерть плода в матке или выкидыш. Также продолжением внутриутробного кислородного голодания может являться острая гипоксия плода в родах. В этом случае страдает весь организм малыша: на мозг и сердце, снижается активность, замедляется или учащается дыхание ребёнка, существует риск того, что околоплодные воды могут попасть в дыхательные пути.
Последствия гипоксии плода сказываются на здоровье новорожденного. Ребёнок может испытывать снижение умственной активности, задержку общего развития организма, иногда происходит отказ работы отдельных органов и т. д. Как уже было сказано выше, все перечисленные последствия гипоксии есть возможность избежать. Необходимо постоянно наблюдаться у лечащего специалиста и неукоснительно следовать всем рекомендациям и планам лечения врача. Если же кислородное голодание плода не значительное, оно не влияет на организм и будущего малыша, в отличие от тяжелой формы болезни.
Оцените материал:
спасибо, ваш голос принят
detstrana.ru
Острая и хроническая внутриутробная гипоксия плода: признаки
Содержание
Признаки внутриутробной гипоксии плода
Последствия внутриутробной гипоксии
Причины плацентарной гипоксии
Хроническая внутриутробная гипоксия плода (ХВГП) при беременности
Острая гипоксия плода
Одной из распространенных патологий внутриутробного развития является гипоксия плода – кислородное голодание, развивающееся во время беременности или родовой деятельности, приводящее к нарушению жизнедеятельности плода.
Признаки внутриутробной гипоксии плода
При острой нехватке кислорода, все органы и жизнеобеспечивающие системы плода начинают работать в удвоенном темпе, пытаясь добыть для себя кислород. В этот период будущая мама ощущает повышенную активность малыша, которая в скором времени вдруг сменяется апатичными редкими шевелениями и угнетением двигательной активности плода.
Крайне важно, при наличии не более 3-х шевелений в течение одного часа, в кратчайшие сроки сообщить об этом наблюдающему врачу либо вызвать скорую помощь.
Если своевременно не обеспечить плод достаточным количеством кислорода, тем самым не нормализовав его обмен веществ, возникает риск развития необратимых процессов во внутриутробном развитии малыша.
Последствия внутриутробной гипоксии
При гипоксии будущий малыш испытывает дефицит жизненно важного кислорода, необходимого для развития плода на протяжении всей беременности.
Гипоксия у новорожденных приводит к нарушениям нормального физического и психического развития. Чаще всего наблюдается задержка роста, гипертонус мышц, частые беспокойства и нервозоподобное состояние ребенка, потеря аппетита и плохой сон, а также выраженные нарушения в работе ЦНС. Такие детки, как правило, с рождения требуют тщательного наблюдения у невропатолога.
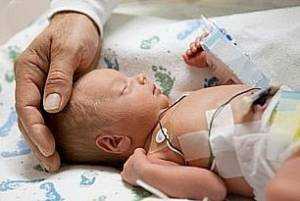
Причины плацентарной гипоксии
Причин для возникновения внутриутробного голодания эмбриона множество. Немаловажную роль в развитии патологии играет здоровье будущей матери. При наличии анемии, хронических заболеваний дыхательных путей, сердечно-сосудистых, эндокринных заболеваний, а также заболеваний крови, тяжело протекающего токсикоза у беременной женщины, возникает риск нарушения маточно-плацентарного обмена между плодом и матерью, и как следствие развивается гипоксия. Кроме того, провоцирующими факторами во время беременности в большинстве случаев являются курение и употребление алкоголя, даже в малых дозах, а также возникающие стрессовые ситуации, пагубно влияющие на здоровье мамы и ее будущего малыша.
Приводят к нарушению кислородного обмена заболевания самого плода:
- внутриутробные инфекции,
- врожденные пороки и травмы,
- наличие резус конфликта с матерью,
- нарушение кровотока из-за выпадения пуповины, а также обвитие пуповиной,
- тазовое предлежание,
- преждевременная быстротечная отслойка плаценты,
- разрыв матки,
- многоводие,
- переношенная беременность,
- другие внешние и внутренние факторы, влияющие на возникновение хронической гипоксии.
Во время родов к острой гипоксии плода может привести длительное нахождение и сдавливание головки ребенка в родовых путях, а именно в области малого таза, а также применение обезболивающей терапии в процессе родоразрешения.
В зависимости от стадии возникновения, выделяют острую и хроническую внутриутробную гипоксию плода.
Хроническая внутриутробная гипоксия плода (ХВГП) при беременности
Хроническая внутриутробная гипоксия плода возникает при длительном кислородном голодании плода на любой стадии беременности при отсутствии своевременной диагностики и лечения, либо при отсутствии врачебного наблюдения за протеканием беременности в общем.
Как было сказано выше, к развитию ХВГП при беременности приводит анемия беременной женщины, наличие сердечно-сосудистых патологий, заболеваний органов дыхания, нарушение маточно-плацентарного обмена матери и плода и др.
При этом, для развития клинической картины особо характерно изменение частоты шевеления плода: от резко учащающихся до быстро снижающихся (3-4 шевеления в час).
Уточнить наличие развития внутриутробной хронической гипоксии плода помогут проведение кардиотографических и доплерометричсеких исследований.
К последствиям хронической гипоксии плода принято относить задержку внутриутробного развития, нарушения функций центральной нервной, а также сердечно-сосудистой систем.
Однако при своевременном выявлении первых признаков внутриутробной гипоксии плода, высока доля адаптации эмбриона к незначительному кислородному голоданию и улучшению его самочувствия за счет повышения количества «прокачиваемой» крови.
Острая гипоксия плода
Острая гипоксия плода возникает непосредственно вовремя родовой деятельности. К ее появлению приводят несколько причин, в том числе длительное нахождение малыша в родовых путях, преждевременно начавшаяся отслойка плаценты, обвитие пуповиной и другие факторы, приводящие к недостатку кислорода у ребенка и как следствие, развитию острой гипоксии.
При наличии малейших признаков развития острой гипоксии плода, врач должен принять решение об оперативном родоразрешении путем кесаревого сечения. При этом следить за состоянием сердечной деятельности малыша врачам помогает кардиомониторинг.
Избежать развития внутриутробной гипоксии плода во время беременности и родов намного легче, чем лечить ее и устранять возможные последствия.
Будущей маме необходимо помнить и соблюдать несколько простых правил:
- Во-первых, правильное дробное питание и сбалансированный рацион, включающий себя обогащенные железом продукты; белки, содержащие важные аминокислоты; овощи и фрукты, доставляющие витамины беременному организму, испытывающему колоссальные нагрузки; каши и другие зерновые, обеспечивающие клетчаткой и нормализующие моторику кишечника.
- Во-вторых, полноценный ночной сон и дневной отдых, частые и продолжительные прогулки на свежем воздухе. По возможности, исключить длительное нахождение в районах с агрессивной внешней средой.
- В-третьих, крайне важно избегать любых стрессовых ситуаций, а также нахождение в условиях, которые способны привести к развитию таковых.
Положительный настрой матери, безусловно, помогут родить крепкого, здорового и красивого малыша!
Гипоксия плода
www.rastut-goda.ru
Хроническая внутриутробная гипоксия плода
Плацентарная недостаточность (ПН) – одна из важнейших проблем акушерства, неонатологии и перинатологии. Она является причиной внутриутробной гипоксии, задержки роста и развития плода, его травм в процессе родов.
ПН приводит к увеличению перинатальной смертности, 20% случаев перинатальной смертности непосредственно связаны с патологией плаценты. ПН обуславливает высокую частоту соматической и инфекционной заболеваемости новорожденных, служит причиной нарушений физического и умственного развития ребенка.
В соответствии с основными положениями адаптационно-регуляторной теории при развитии ПН на начальных этапах воздействия неблагоприятного фактора прогрессирование заболевания характеризуется фазой устойчивой гиперфункции. По мере истощения адаптационных механизмов - при длительном влиянии неблагоприятных факторов - развивается фаза декомпенсации.
Выделяют первичную и вторичную ПН.
Первичная ПН развивается в сроки формирования плаценты (до 16-ой недели беременности) и с наибольшей частотой встречается у женщин, страдающих привычным невынашиванием, а также у беременных с бесплодием в анамнезе.
Вторичная ПН, как правило, возникает после завершения процессов формирования плаценты и обусловлена экзогенными влияниями, прежде всего - перенесенными во время беременности заболеваниями. Течение как первичной, так и вторичной ПН может быть острым и хроническим.
Доказано, что при физиологически протекающей беременности плацентарные сосуды находятся в состоянии дилатации и не реагируют на сокращающие стимулы. Это обстоятельство обеспечивает равномерное поступление кислорода и питательных веществ к плоду. Рефрактерность сосудов плаценты и системы кровообращения матери к вазопрессорам обеспечивается за счет возрастающей продукции эндотелиальных факторов релаксации - простациклина и оксида азота (II). Синергичное действие этих факторов служит основным условием адаптации материнских сосудов к увеличению нагрузки на кровоток, обеспечивает системную вазодилатацию и снижение артериального давления по мере прогрессирования беременности.
Патология плацентарного кровообращения развивается в тех случаях, когда инвазивная способность трофобласта снижена или процесс инвазии охватывает спиральные сосуды неравномерно. При этом в сформировавшихся плацентарных сосудах частично сохраняется гладкомышечная структура, адренергическая иннервация, и, следовательно - способность реагировать на вазоактивные стимулы. Таким образом, участки плацентарных сосудов, сохранившие эндотелиальные и гладкомышечные элементы, становятся мишенью для действия медиаторов, циркулирующих в кровотоке. Структурные изменения, происходящие в сосудах в ответ на их расслабление и сокращение, лежат в основе нарушений плацентарного кровообращения.
Интенсивность маточно-плацентарного кровотока служит основным фактором, определяющим поступление кислорода к плоду. При недостаточном снабжении плацентарной ткани оксигенированной кровью в трофобласте нарушается течение метаболических процессов. В условиях, когда кровь, омывающая межворсинковое пространство, недостаточно насыщена кислородом, трофобласт компенсирует собственные метаболические потребности за счет увеличения площади капиллярной сети плодовой части плаценты. Если способность плаценты к развитию коллатерального кровообращения не удовлетворяет полностью потребностям плода, то в недостаточно кровоснабжаемых участках плацентарной ткани развиваются выраженные нарушения микроциркуляции и локальные ишемические изменения. При повреждении 1/3 маточно-плацентарных сосудов компенсаторные возможности плодовой части плаценты обычно не могут полностью обеспечить возрастающие энергетические потребности растущего плода. Нарушается плацентарная перфузия, создаются условия для отставания темпов роста и развития плода.
Недостаточное поступление кислорода в межворсинковое пространство оказывает повреждающее воздействие на эндотелий сосудов ворсинчатого трофобласта, где индуцируются процессы свободнорадикального окисления. Усиленная васкуляризация фетоплацентарной ткани, которая происходит в условиях недостаточного поступления кислорода и дефицита продукции эндотелиальных факторов релаксации под влиянием кислородных свободных радикалов приводит к истощению энергетических резервов клеток и нарушению структуры сосудов. По мере истощения запасов АТФ, сосудистые клетки реализуют свои энергетические потребности за счет процессов анаэробного гликолиза. Эндогенные источники энергии (АДФ, аденозин) нуждаются в усиленном притоке Са2+ в цитозоль клеток из внутриклеточных депо. Увеличение концентрации Са2+ в цитозоле клеток приводит к высвобождению мощнейшего эндогенного вазоконстриктора - эндотелина. Увеличение продукции О2- в эндотелии происходит в период перехода от ишемии к реперфузии, провоцирует высвобождение эндотелина и вазоспазм.
Таким образом, недостаточное кровоснабжение трофобласта служит основным фактором, приводящим к нарушению регуляции кровообращения в плаценте. Перепадам давления в плацентарных сосудах вследствие ишемии-реперфузии принадлежит центральная роль в патогенезе ишемических повреждений плацентарной ткани и жизненно важных органов плода.
К факторам риска развития ПН относят влияние природных и социально-экономических условий, стрессовых ситуаций, тяжелых физических нагрузок, употребление алкоголя, курение, различные токсикомании, возраст, конституциональные особенности будущей матери, экстрагенитальные заболевания, отягощенный репродуктивный и акушерско-гинекологический анамнез, особенности течения данной беременности.
Основной причиной гипоксии плода и рождения детей с нарушением мозгового кровообращения является ПН. Поэтому выбор оптимальных сроков и способа родоразрешения женщин с данной патологией позволяет существенно снизить перинатальные потери.
Хроническая внутриутробная гипоксия плода (ХВГП), нарушение маточно-плацентарного и плодово-плацентарного кровотока, показателей биофизического профиля плода служат причиной снижения компенсаторно-приспособительных реакций плода и развития тяжелых перинатальных повреждений мозга в процессе родов. Нарушения функциональных связей в системе мать-плацента-плод, характерные для ПН, способствуют развитию патологии сократительной деятельности матки в родах (патологического прелиминарного периода, несвоевременного излития околоплодных вод, слабости и дискоординированной родовой деятельности). Быстрый и стремительный темп родов также неблагоприятен для плода, развивающегося в условиях длительной гипоксии. Поэтому при составлении плана ведения родов важно иметь, по-возможности, более полную информацию о состоянии плацентарного кровотока и способности плода к компенсаторным реакциям.ХВГП обусловлена уменьшением или прекращением поступления в организм кислорода.
В патогенезе ХВГП основным фактором является фетоплацентарная недостаточность при акушерской и экстрагенитальной патологии. Нарушения структуры плаценты и процессов микроциркуляции в ней при поздних гестозах беременности, анемиях, экстрагенитальных заболеваниях приводят к хроническому кислородному голоданию плода. В результате происходит нарушение функции сердечно-сосудистой и центральной нервной систем, регуляции гомеостаза, снижение иммунологической реактивности организма плода.Гипоксические состояния связаны с изменениями в сложной системе мать-плацента-плод. Это свидетельствует о том, что исход беременности для плода и во многом для матери зависит от состояния компенсаторно-приспособительных механизмов фетоплацентарного комплекса и рациональной коррекции выявленных нарушений.
Основные проявления гипоксии плода: нарушение частоты сердечных сокращений, ухудшение звучности сердечных тонов; появление аритмии, снижение интенсивности движения плода, изменение показателей кислотно-основного равновесия. Последствиями перинатальной гипоксии могут быть различные патологические состояния организма ребенка: кардиопатии, пороки сердца, детский церебральный паралич и др. biofile.ru
Что собой представляет внутриутробная гипоксия плода 🚩 Беременность и роды
Причины внутриутробной гипоксии плода многообразны. Данная патология встречается у беременных женщин, страдающих бронхиальной астмой, хроническим бронхитом, пороками сердца, сахарных диабетом, гипертонией, а также у курящих. Гипоксия может возникнуть из-за сильного токсикоза, фетоплацентарной недостаточности, железодефицитной анемии, внутриутробного заражения плода герпесом, токсоплазмозом, микоплазмозом. Развивается гипоксия и при гемолитической болезни плода, возникающей в результате резус-конфликта. Случается такое при многоплодной беременности и многоводии.Очень важно вовремя выявить внутриутробную гипоксию плода. Для этого беременная женщина должна регулярно посещать гинеколога и проходить все обследования, которые она назначает.Различают хроническую и острую гипоксию плода. Во втором случае плод может погибнуть в течение нескольких минут. Это происходит при обвитии пуповиной, разрыве матки, отслойке плаценты. В таком случае выход один – срочное кесарево сечение с последующим выхаживанием ребенка в условиях реанимационного отделения.
Менее опасна хроническая гипоксия плода. Она, как правило, не приводит к гибели ребенка, но может нарушить формирование органов, если возникла до 12 недель беременности, а на более позднем сроке вызывает поражение нервной системы, задержку роста, а впоследствии затрудняет адаптацию к внеутробной жизни. Впоследствии у такого ребенка могут наблюдаться неврологические расстройства, задержка психического развития.
О кислородном голодании может свидетельствовать не только снижение, но и повышение активности плода, но это менее достоверный признак.Один из первых признаков гипоксии плода – снижение его двигательной активности. В норме беременная женщина должна ощущать шевеление не менее 10 раз в сутки, если ребенок шевелится реже, это может свидетельствовать о недостатке кислорода.
Врач может заподозрить данное нарушение, прослушивая сердцебиение плода: при гипоксии его частота бывает ниже нормы, а тоны сердца становятся приглушенными. Для уточнения диагноза может быть назначена кардиотокография – специальная процедура для исследования сердечной деятельности плода.
Признаком внутриутробного кислородного голодания является двухнедельная задержка развития, выявляемая с помощью УЗИ. При наличии данной патологии беременную женщину госпитализируют. Если причиной гипоксии является болезнь матери, в первую очередь нужно лечить ее, разумеется, такими способами, какие не противопоказаны при беременности.
Женщине назначают лекарства, снижающие тонус матки, это позволяет улучшить кровообращение в плаценте. Применяют также препараты, снижающие свертываемость крови внутри сосудов, повышающие проницаемость клеток для кислорода, улучшающие обмен веществ и состояние нервной системы. В дальнейшем женщине рекомендуют специальную дыхательную гимнастику.
Если хроническая внутриутробная гипоксия плода сохраняется, несмотря на принятые меры, приходится прибегать к экстренному кесареву сечению. Разумеется, это возможно лишь при сроке более 28 недель.
www.kakprosto.ru
причины, проявление, лечение и осложнения
Что такое внутриутробная гипоксия плода
Внутриутробная гипоксия плода – это крайне опасное состояние, при котором возникает кислородное голодание у малыша, находящегося еще в материнской утробе. В большинстве случаев, такая патология возникает в результате других аномальных процессов, которые связаны со здоровьем матери или ребенка, а также при патологическом течение беременности. Гипоксия грозит развитием опасных осложнений, сила которых зависит от длительности и частоты кислородного голодания.
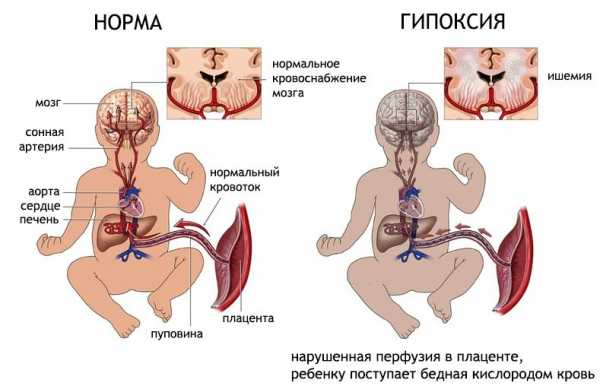
Каждая женщина, планирующая беременность или находящаяся в прекрасном положении, должна знать, какие факторы могут спровоцировать патологию, чем она опасна и как ее распознать. Это позволит сохранить жизнь и здоровье себе и будущему малышу. Встречается патология у 15% беременных и может диагностироваться на любом сроке вынашивания ребенка. Различают несколько форм гипоксии в зависимости от скорости развития патологии:
 Молниеносная – возникает в течение нескольких часов и приводит к развитию осложнений, нередко к летальному исходу.
Молниеносная – возникает в течение нескольких часов и приводит к развитию осложнений, нередко к летальному исходу.- Острая – в большинстве случаев развивается во время родов и может продолжаться в течение нескольких часов.
- Подострая – возникает за несколько дней до родов, что обусловлено физиологическими изменениями в работе женского организма.
- Хроническая гипоксия плода – наиболее распространенная форма кислородного голодания, спровоцировать которую может множество факторов: сильный токсикоз или гестоз, развитие внутриутробной инфекции, резус-конфликт матери и ребенка и др.
Причины гипоксии плода
Спровоцировать внутриутробную гипоксию плода могут различные факторы. Наиболее распространенной причиной является плацентарная недостаточность, в результате чего нарушается процесс кровообращения между матерью, плацентой и ребенком. Недостаточное поступление кислорода и питательных веществ провоцирует развитие гипоксии.
К другим причинам гипоксии плода относится:
- Токсикоз или гестоз (поздняя степень токсикоза в острой форме).
- Обвитие плода пуповиной, что нарушает процесс кровотока.
- Предлежание плаценты, которое полностью или частично перекрывает выход из полости матки. Такая патология часто становится причиной развития патологии во время родов, поэтому требует проведения кесарево сечения.
- Перенашивание беременности, в результате чего плацента стопроцентно не справляется со своими функциональными обязанностями, так как происходит процесс ее старения.
- Развитие внутриутробных инфекций.

- Сильная интоксикация организма матери или плода.
- Врожденные или генетические патологии развития ребенка.
- Наличие у матери патологий, которые усложняют течение беременности – легочная или сердечная недостаточность, сахарный диабет, ожирение, анемия и др.
- Неправильное предлежание плода или его крупные размеры, что затрудняет его прохождение по родовым путям.

- Преждевременное старение или отслоение плаценты, разрыв матки.
- Патологии, которые возникают во время родов, например, слабая родовая деятельность.
Симптомы гипоксии плода
Для того чтобы определить развитие внутриутробной гипоксии плода необходимо внимательно следить за «поведением» малыша. На начальной стадии кислородного голодания ребенок проявляет повышенную активность и беспокойство, ощущаются частые и резкие шевеления. Любая мать, прислушивающаяся к своим ощущениям и малышу, сразу заметит изменения.
При отсутствии помощи и продолжительном сохранении гипоксии плод не получает необходимое количество кислорода, в результате чего его активность снижается, толчки становятся редкими и слабыми. В некоторых случаях вовсе не ощущается движение малыша в утробе.
Незамедлительно следует обратиться к гинекологу, если двигательная активность сократилась до 3 толчков за час или движения малыша не ощущаются в течение нескольких часов.
Как определить гипоксию плода
Для того чтобы своевременно выявить гипоксию плода необходимо следить за его двигательной активностью. С этой целью рекомендуется вести «дневник движений», отмечая, сколько толчков ощутила беременная за определенный промежуток времени. Во время посещения гинеколога врач регулярно прослушивает сердцебиение, определяя его ритмичность и ясность тонов.
В случае появления симптомов, указывающих на внутриутробное кислородное голодание, необходимо незамедлительно обратиться к врачу. После визуального осмотра и прослушивания сердцебиения гинеколог назначит дополнительные диагностические процедуры:
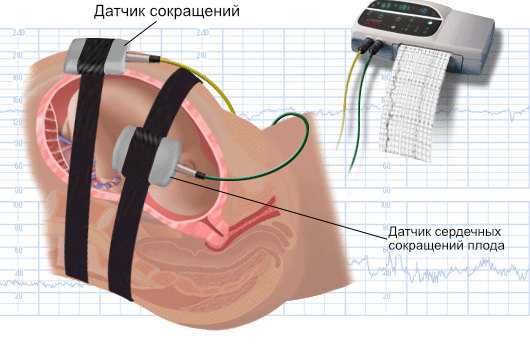
- КТГ – оценка сердцебиения плода и его физической активности. К животу беременной присоединяются специальные датчики, а кардиомонитор фиксирует основные данные о состоянии малыша. Оценка частоты сердцебиения и активности плода позволяет оценить общее его состояние и определить, имеет ли место кислородное голодание.
- УЗИ с доплером – позволяет оценить состояние плода и проанализировать кровоток в плаценте. Такой метод диагностики позволит выявить врожденные или генетические аномалии, пороки развития и другие проблемы.
- Амниоцентез – проводится в том случае, если есть подозрение на наличие внутриутробной инфекции или сильной интоксикация.
Лечение гипоксии плода
Лечение кислородного голодания зависит от его формы и длительности. Так, в случае острой гипоксии проводится экстренное родоразрешение путем кесарево сечения.
Для лечения хронического кислородного голодания применяются следующие методы:
- Устранение причины, которая спровоцировала гипоксию (лечение инфекции, борьба с гестозом и токсикозом и др.).

- Нормализация маточно-плацентарного кровотока. В большинстве случаев с этой целью применяется Актовегин или Курантил.
- Обеспечение полного физического и морального покоя беременной. Часто назначаются седативные препараты – экстракт валерианы, настой пустырника и др.
- Расширение сосудов в области матки, что улучшает кровоток. Для этого используется Но-шпа и Эуфиллин.
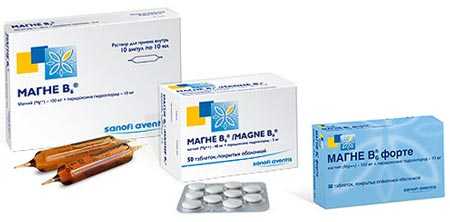
- Снижение тонуса матки при помощи Магне-В6 и Гинипрала.
- Для улучшение метаболизма назначаются специальные прпараты – Эссенциале, Хофитол и др.
- Повысить устойчивость плода к гипоксии позволят нейропротекторы и антигипоксанты.
При отсутствии положительной динамики в лечении выполняется экстренное кесарево сечение, если срок беременности составляет более 28 недель.
 Внутриутробная гипоксия плода может спровоцировать развитие ряда осложнений:
Внутриутробная гипоксия плода может спровоцировать развитие ряда осложнений:
- Задержка физического развития плода.
- ДЦП.
- Аномалии и патологии развития ребенка.
- Возникновение неврологических патологий.
- Смерть плода.
Профилактика гипоксии плода
Для того чтобы не допустить развитие внутриутробной гипоксии плода и избежать возможных осложнений необходимо соблюдать простые рекомендации акушеров-гинекологов:
- Тщательно планировать беременность и готовиться к ней. Прежде всего, важно пролечить все инфекционные болезни, ввести в ремиссию хронические заболевания и пройти полное физическое обследование, при чем это рекомендуется сделать обоим партнерам.
- Регулярно посещать гинеколога для контроля за протеканием беременностью, развитием плода и состоянием женщины.
- Ведение здорового образа жизни – правильное питание, прогулки на свежем воздухе, умеренные физические нагрузки, отказ от вредных привычек.

- Обеспечение беременной полноценного отдыха.
- Регулярный контроль за двигательной активностью плода и обязательная консультация гинеколога при изменении его поведения.
- Выбор правильного метода родоразрешения. Так, если есть показания к кесарево сечению (предлежание плаценты или неправильное положение плода) не стоит о него отказываться.
Соблюдение простых превентивных мер поможет избежать гипоксии плода. Внимательное отношение к себе и прислушивание к своим ощущениям позволит родить здорового малыша.
Вконтакте
Google+
24doctor.info