Геморрагический инсульт и Субарахноидальное кровоизлияние. Геморрагический инсульт субарахноидальное кровоизлияние
Геморрагический инсульт и Субарахноидальное кровоизлияние
Этиология геморрагического инсульта
text_fields
text_fields
arrow_upward
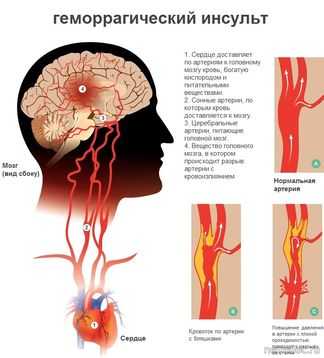
Наиболее частые причины геморрагического инсульта – гипертоническая болезнь, симптоматическая артериальная гипертензия и врожденные сосудистые аномалии, в первую очередь аневризмы сосудов мозга. Возможно развитие геморрагического инсульта на фоне нарушения свертываемости крови (гемофилия, передозировка тромболитиков).
Патогенез геморрагического инсульта
text_fields
text_fields
arrow_upward
Геморрагический инсульт развивается чаще в результате разрыва сосуда, который обычно происходит при подъеме артериального давления и приводит к образованию гематомы. К этому предрасполагают резкое истончение, расслоение стенки измененного сосуда, образование милиарных аневризм, врожденные аневризмы и другие сосудистые аномалии, деструкция стенки сосуда при васкулитах.
Значительно реже возникают кровоизлияния при повышении проницаемости сосудистой стенки. Диапедезное кровотечение – следствие вазомоторных нарушений, длительного спазма сосуда, приводящего к замедлению в нем кровотока, и последующей его дилатации. При этом возникают повышение проницаемости стенки сосуда, выпотевание из него плазмы и форменных элементов крови. Мелкие периваскулярные кровоизлияния, сливаясь, образуют небольшие или обширные геморрагические очаги.
Внутричерепные кровоизлияния могут быть и следствием черепно-мозговой травмы.
Патоморфология геморрагического инсульта
text_fields
text_fields
arrow_upward
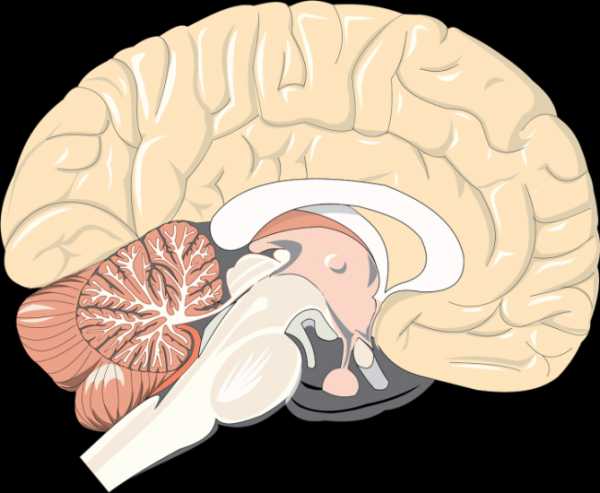
При геморрагических инсультах возможны кровоизлияния типа гематомы и геморрагического пропитывания. Чаще выход крови происходит из артериальных сосудов, однако иногда возникают и венозные кровоизлияния. Отдельную группу составляют кровоизлияния, обусловленные разрывом врожденных аневризм и других мальформаций сосудов головного мозга.
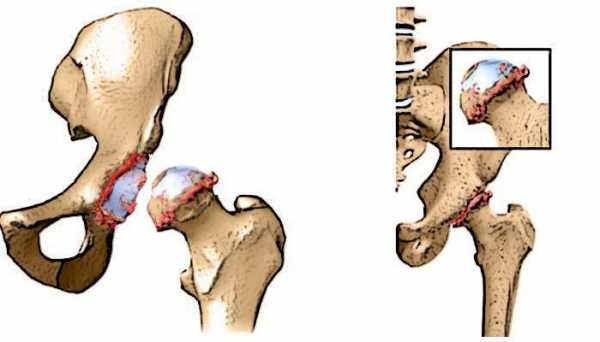
Геморрагические инсульты чаще возникают при заболеваниях, проявляющихся повышенным артериальным давлением, что ведет к характерным изменениям стенок мозговых сосудов и нарушению их проницаемости – плазматическому пропитыванию, некрозам, образованию микроаневризм и к их разрыву. При гипертонической болезни наиболее тяжелым изменениям подвергаются сосуды подкорковых узлов и таламуса, что обусловлено отхождением глубоких ветвей от основного ствола средней мозговой артерии почти под прямым углом. Поэтому гематомы чаще возникают в подкорковых узлах и распространяются в прилежащее белое вещество мозга. В большом полушарии принято дифференцировать латеральные и менее часто встречающиеся медиальные гематомы в зависимости от их локализации относительно внутренней капсулы. Однако возможны и обширные, так называемые смешанные гематомы, разрушающие внутреннюю капсулу и структуры мозга по обе стороны от нее. Редко гематомы встречаются в стволе мозга, обычная их локализация – мост и мозжечок.
Кровоизлияния по типу геморрагического пропитывания возникают путем диапедеза из мелких сосудов. Исходом кровоизлияний в мозг может быть формирование глиомезодермального рубца или кисты. В большинстве случаев обширных медиальных кровоизлияний возникает прорыв крови в желудочки мозга (паренхиматозно-внутрижелудочковые кровоизлияния), значительно реже – в субарахноидальное пространство (паренхиматозно-субарахноидальные кровоизлияния).
Клинические проявления геморрагического инсульта
text_fields
text_fields
arrow_upward
Геморрагический инсульт возникает, как правило, внезапно, обычно при волнении, физических нагрузках, переутомлении. Иногда инсульту предшествуют «приливы» крови к лицу, интенсивная головная боль, видение предметов в красном свете.
Развитие инсульта обычно острое (апоплексия). При этом характерны резкая головная боль, рвота, учащение дыхания, бради– или тахикардия, гемиплегия или гемипарез, нарушение сознания (оглушение, сопор или кома). Коматозное состояние может развиться в начальной фазе инсульта, и больной сразу же оказывается в крайне тяжелом состоянии.
Дыхание шумное, стерторозное; кожа холодная, пульс напряженный, замедленный, артериальное давление обычно высокое, взор часто обращен в сторону патологического очага, иногда на стороне кровоизлияния расширен зрачок, возможны расхождение глаз, «плавающие» движения глазных яблок; на противоположной патологическому очагу стороне атония верхнего века, опущен угол рта, щека при дыхании «парусит», часто обнаруживаются симптомы гемиплегии: выраженная гипотония мышц, поднятая рука падает, как «плеть», снижение сухожильных и кожных рефлексов, ротированная кнаружи стопа. Нередко появляются менингеальные симптомы.
Обширные кровоизлияния в большое полушарие мозга нередко осложняются вторичным стволовым синдромом. Он проявляется прогрессирующими расстройствами дыхания, сердечной деятельности, сознания, изменениями мышечного тонуса по типу горметонии (периодические тонические спазмы с резким повышением тонуса в конечностях) и децеребрационной ригидности, вегетативными расстройствами.
Для кровоизлияний в ствол мозга характерны нарушения витальных функций, симптомы поражения ядер черепных нервов и парезы конечностей, которые иногда проявляются в виде альтернирующих синдромов. Часто наблюдаются страбизм (косоглазие), анизокория, мидриаз, «плавающие» движения глазных яблок, нистагм, нарушения глотания, мозжечковые симптомы, двусторонние пирамидные рефлексы.
При кровоизлиянии в мост отмечаются миоз, парез взора в сторону очага (взор обращен в сторону парализованных конечностей).
Раннее повышение мышечного тонуса (горметония, децеребрационная ригидность), парез взора вверх и отсутствие зрачковых реакций (симптом Парино) возникают при кровоизлияниях в оральные отделы ствола мозга. Очаги в нижних отделах ствола сопровождаются ранней мышечной гипотонией или атонией, признаками бульбарного синдрома.
Для кровоизлияния в мозжечок характерны выраженное головокружение, миоз, нистагм, симптом Гертвига– Мажанди (расходящееся косоглазие в вертикальной плоскости), повторная рвота, резкая боль в области затылка и шеи, гипотония или атония мышц, быстрое нарастание внутричерепной гипертензии, отсутствие парезов конечностей, атаксия.
При паренхиматозно-вентрикулярной геморрагии быстро нарастает выраженность расстройств сознания, ухудшается состояние витальных функций, возникают двусторонние пирамидные рефлексы, защитные рефлексы, горметонии, углубляются вегетативные симптомы (возникают ознобоподобное дрожание, холодный пот, гипертермия).
Течение геморрагического инсульта
text_fields
text_fields
arrow_upward
Наиболее тяжелыми осложнениями геморрагического инсульта являются отек мозга, прорыв крови в желудочки мозга, сдавление и смещение мозгового ствола.
При обширных полушарных геморрагиях, осложненных рано присоединившимся прорывом крови в желудочки, сразу развивается коматозное состояние, маскирующее очаговые симптомы, и быстро, через несколько часов, а иногда сразу наступает летальный исход. Так же быстро смерть наступает при кровоизлиянии в мозжечок и мозговой ствол, осложненном прорывом крови в IV желудочек. Летальность при кровоизлияниях в мозг высокая и колеблется в пределах 60-90 %.
При ограниченных латеральных полушарных гематомах сознание обычно нарушено не так глубоко. Состояние больных сначала стабилизируется, а затем улучшается: сознание становится ясным, уменьшаются вегетативные расстройства, исчезают признаки вторичного стволового синдрома, постепенно уменьшаются очаговые симптомы. Вслед за периодом ранней мышечной гипертонии и гипотонии (чаще с 3-й недели заболевания) начинает формироваться поздняя гемиплегическая гипертония спастического типа с характерной позой Вернике – Манна (сгибание предплечья, пронация и сгибание кисти, сгибание пальцев, разгибание бедра и голени).
Но для БОГА нет ничего невозможного !
Лечение Неизлечимых заболеваний
Лечение Неизлечимых заболеваний
Субарахноидальное кровоизлияние
text_fields
text_fields
arrow_upward
Чаще возникает вследствие разрыва аневризмы сосудов основания мозга, реже – при гипертонической болезни, атеросклерозе сосудов головного мозга или других сосудистых заболеваниях. У части больных до развития кровоизлияния наблюдаются приступы ассоциированной мигрени в виде острых болей в лобно-глазничной области в сочетании с признаками пареза глазодвигательного нерва. Изредка предвестником субарахноидального кровоизлияния являются головокружение, «мелькание» в глазах, шум в голове.
Развитие субарахноидального кровоизлияния обычно бывает острым, без предвестников. Появляется резкая головная боль («удар в затылок», «распространение в голове горячей жидкости»), которая вначале может быть локальной (в области лба, затылка), затем становится разлитой. Нередко боль отмечается в шее, межлопаточной области. Одновременно с головной болью возникают тошнота, рвота, кратковременное или длительное расстройство сознания, психомоторное возбуждение. Возможны эпилептические припадки Быстро развиваются менингеальные симптомы (ригидность шейных мышц, симптомы Кернига, Брудзинского и др.), светобоязнь. Очаговая мозговая симптоматика на начальном этапе кровоизлияния выявляется не всегда, однако при разрыве базальных артериальных аневризм возможны признаки поражения черепных нервов, особенно глазодвигательных, иногда зрительного нерва или зрительного перекреста. Отмечается повышение температуры тела. Могут быть дыхательные и сердечно-сосудистые расстройства.
С целью уточнения диагноза при подозрении на субарахноидальное кровоизлияние через несколько часов производится поясничный прокол в положении больного лежа на боку с подтянутыми к животу ногами. Жидкость (3–10 мл) следует выпускать осторожно, препятствуя ее быстрому вытеканию с помощью мандрена. При внутричерепном, в частности при субарахноидальном, кровоизлиянии цереброспинальная жидкость вытекает под повышенным давлением, она кровянистая. Чтобы исключить наличие в ней случайной «путевой» крови, спинномозговую жидкость собирают небольшими порциями в разные пробирки. В случае ранения иглой эпидуральных вен она в каждой последующей пробирке все больше просветляется, тогда как при субарахноидальном кровоизлиянии цвет ее во всех пробирках будет равномерным.
Полученную жидкость необходимо центрифугировать, при этом в случаях внутричерепного кровоизлияния жидкость над осадком из форменных элементов крови оказывается ксантохромной. С 3-го дня в ней обнаруживается нейтрофильный плеоцитоз. с 5– 6-го дня увеличивается число лимфоцитов и мононуклеаров.
Субарахноидальные кровоизлияния при аневризмах сосудов мозга могут рецидивировать.
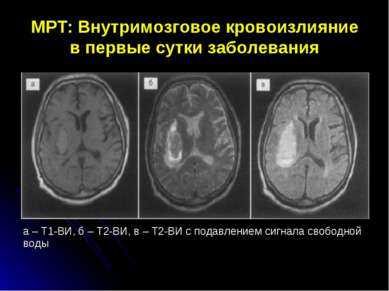
Данные лабораторных и функциональных исследований. При геморрагическом инсульте с помощью офтальмоскопии иногда выявляются кровоизлияния в сетчатку глаз, признаки гипертонической ретинопатии. При исследовании цереброспинальной жидкости обнаруживается примесь крови. При ангиографии можно обнаружить смещение интрацеребральных сосудов или наличие так называемой бессосудистой зоны, аневризмы мозговых сосудов. Компьютерная и магнитно-резонансная томография позволяет визуализировать наличие в полости черепа характерной для геморрагического очага зоны повышенной плотности тканей уже в острейшей стадии геморрагического инсульта. При этом можно определить локализацию и размер гематомы.
Читайте также:
doctor-v.ru
Геморрагический инсульт и субарахноидальное кровоизлияние
Наиболее частой причиной кровоизлияния в мозг или субарахноидального кровоизлияния является АГ, особенно при ее сочетании с атерогенным поражением артерий мозга. Прогрессирующая АГ вызывает гиалиноз и фибриноидное изъязвление мелких, преимущественно перфорирующих артерий мозга с образованием микроаневризм, которые и являются источником внутримозговых кровоизлияний. В патогенетическом отношении наибольшим фактором риска (ФР) геморрагического инсульта (ГИ) являются неконтролируемая АГ и церебральные гипертензивные кризы.
Существуют и другие, более редкие причины внутричерепных нетравматических кровоизлияний. Их можно систематизировать следующим образом (В. Морис, А. Роппер, 2006):
- Первичное (гипертензивное) внутримозговое кровоизлияние у больных АГ.
- Разрыв артериальной аневризмы.
- Разрыв артерио-венозной аневризмы (мальформации).
- Амилоидная ангиопатия.
- Геморрагический инфаркт мозга.
- Отсроченное посттравматическое кровоизлияние.
- Геморрагические состояния (прием антикоагулянтов, лейкоз, апластическая анемия, тромбоцитопеническая пурпура, гиперфибринолиз, гемофилия и т. п.).
- Кровоизлияния в первичные или метастатические опухоли мозга.
- Септическая эмболия, микотические аневризмы.
- Васкулиты.
- Неконтролируемый прием вазопрессорных препаратов, физическая нагрузка, осложнения внутриартериальных манипуляций, энцефалит при вирусе герпеса, геморрагически-не- кротизирующая энцефалопатия, отравление змеиным ядом.
Кровоизлияния в мозг и субарахноидальные кровоизлияния (САК) возникают также вследствие разрыва мешотчатых артериальных или артерио-венозных аневризм. Редко, всего в 5% случаев, ГИ представляет собой кровоизлияние в вещество опухоли мозга, что чаще бывает при злокачественных глиомах, или в метастатическую раковую опухоль.
Супратенториальные геморрагии составляют около 80%, субтенториальные (мозжечок и ствол мозга) — около 20% случаев. Соотношение частоты ишемического инсульта и ГИ составляет примерно 80:20—85:15%.
Патоморфологически различается два варианта ГИ — с образованием внутримозговой гематомы и геморрагическое пропитывание вещества мозга. Значительно чаще, в 80—85% наблюдений, имеет место образование гематом, что ведет к дислокации мозга и внутричерепной гипертензии. В нейрохирургических целях в зависимости от локализации выделяют латеральные кровоизлияния, наиболее частые (50%) из всех случаев ГИ (располагающиеся кнаружи от внутренней капсулы). Обычно при латеральных кровоизлияниях происходят сдавление и смещение внутренней капсулы, вследствие чего развивается контралатеральный гемипарез.
Медиальные кровоизлияния расположены кнутри от внутренней капсулы, которая повреждается, что проявляется гемигипестезией, гемиатаксией и гемипарезом. Выделяют также кровоизлияния в область базальных ядер и внутридолевые (лобарные) кровоизлияния. Последние наиболее благоприятны в прогностическом отношении. Геморрагическое пропитывание имеет диапедезное происхождение и сопровождается значительным перифокальным отеком.
Паренхиматозно-субарахноидальное кровоизлияние образуется вследствие прорыва крови из поверхностного внутримозго- вого геморрагического очага в конвекситальное или базальное субарахноидальное пространство. Особенно опасен прорыв крови в желудочки мозга (боковые, третий и четвертый), что бывает при кровоизлияниях в мозжечок и медиальных полушарных кровоизлияниях.
Излившаяся в желудочковую систему кровь частично гемолизируется, частично образует сгустки, блокирующие отток ликвора по водопроводу мозга или из полости четвертого желудочка, что приводит к острой закрытой гидроцефалии и внутричерепной гипертензии.
Вокруг гематомы или кровоизлияния образуется выраженный перифокальный отек мозга, приводящий к нарушению микроциркуляции и вторичной ишемии мозговой ткани, окружающей геморрагический очаг. Гематома или область геморрагического пропитывания у выживших больных подвергаются постепенному лизису с образованием дефекта мозговой ткани и щелевидной кисты. Реже (при небольших очагах) дефект заполняется глиозными разрастаниями.
Прогностически большое значение имеет объем образующейся гематомы. Небольшими считаются гематомы объемом 20—30 мл, средними — 50—60 мл, большими — свыше 60 мл. Первичная оценка (определение с помощью нейровизуализации) объема гематомы нуждается в последующей коррекции, так как в 20—35% случаев впоследствии наблюдается увеличение объема гематомы (К. Ючино и соавт., 2009). Возрастание объема гематом происходит при любой их локализации, но имеет особенно серьезные клинические последствия при медиальных полушарных и субтенториальных кровоизлияниях.
Увеличение размеров гематомы возникает в течение первых 24 часов после развития ГИ, иногда уже через несколько часов, после некоторого периода стабилизации или улучшения состояния больного, т. е. имеет место «светлый», или, правильнее, «стабильный» промежуток, так же как и при травматических субдуральных гематомах. Если причиной ГИ является коагулопатия (включая прием антикоагулянтов), увеличение гематомы может происходить и позднее, в течение острого периода заболевания.
Поделитесь ссылкой:- < Назад
- Вперёд >
Добавить комментарий
med-slovar.ru
Геморрагический инсульт - Болезни неврологии
ссылки К геморрагическому инсульту относят кровоизлияния в вещество мозга (кровоизлияние в мозг или паренхиматозное кровоизлияние) и в подоболочечные пространства (субарахноидальные, субдуральные, эпидуральные). Наблюдаются и сочетанные формы кровоизлияния - субарахноидально-паренхиматозные, паренхиматозно-субарахноидальные и паренхиматозно-вентрикулярные.Кровоизлияние в мозг
Этиология кровоизлияний в мозг
Кровоизлияние в мозг наиболее часто развивается при гипертонической болезни, а также при артериальной гипертензии, обусловленной заболеваниями почек, желез внутренней секреции (феохромоцитома, аденома гипофиза) и при системных сосудистых заболеваниях аллергической и инфекционно-аллергической природы, сопровождающихся повышением АД (узелковый периартериит, красная волчанка). Кровоизлияние в мозг может возникнуть при врожденной ангиоме, при микроаневризмах, сформировавшихся после черепно-мозговой травмы или септических состояний, а также при заболеваниях, сопровождающихся геморрагическими диатезами - болезни Верльгофа, лейкозе и уремии.Патогенез кровоизлияний в мозг
В настоящее время признано, что в патогенезе геморрагий наибольшее значение имеет артериальная гипертензия. Гипертония, особенно при гипертонической болезни, ведет к изменению сосудов, фибриноидной дегенерации и гиалинозу артерий почек, сердца, а также внутри церебральных артерий. Изменения сосудов проходят несколько стадий: субэндотелиальная серозная инфильтрация с повышенной проницаемостью эндотелия для плазмы крови сопровождается периваскулярной транссудацией и способствует в дальнейшем концентрическому уплотнению стенок сосудов за счет фибриноидной субстанции. Быстрое развитие фибриноидной дегенерации ведет к формированию расширенных артериол и к аневризме. При этом можно наблюдать, что элементы крови проникают в надорванные структуры артериальных стенок, и в этих местах могут образовываться тромбозы. В результате фибриноидно-гиалиновой дегенерации артериальных стенок могут развиваться расслаивающие аневризмы, которые и считают причиной кровотечения (per rexis) в результате разрыва сосуда.[Рис.1][Рис.2][Рис.3]
[Рис. 1] Геморрагический инсульт,схематическое изображение
Интенсивность и размеры мозгового кровотечения определяются размером аневризмы, давлением вытекающей из нее крови и быстротой ее тромбирования. Наиболее часто кровоизлияние развивается в области подкорковых узлов, в области putamen из стриарных артерий.Кровоизлияния в преобладающем большинстве случаев развиваются у больных гипертонической болезнью и при всех других заболеваниях, которые сопровождаются артериальной гипертонией. При атеросклерозе без артериальной гипертензии кровоизлияния встречаются очень редко. При заболеваниях, не сопровождающихся артериальной гипертонией (болезни крови, соматические заболевания, сопровождающиеся геморрагическим диатезом, уремия и др.), основным механизмом развития геморрагии является диапедез вследствие повышения проницаемости стенок сосудов.
Патологическая анатомия кровоизлияний в мозг
Кровоизлияние в мозг развивается чаще в результате разрыва сосуда и значительно реже вследствие диапедеза.Морфологически различают гематомы, т. е. полости, заполненные жидкой кровью и сгустками, хорошо отграниченные от окружающей ткани, и геморрагии с неровными контурами, отчетливо не отграниченные - геморрагическое пропотевание. Обращает внимание преимущественная локализация гематом в области подкорковых узлов полушарий мозга. Значительно реже гематомы развиваются в области зубчатых ядер мозжечка и еще реже -в области моста мозга. Формирование гематомы происходит главным образом вследствие раздвигания излившейся кровью мозгового вещества и сдавления последнего.
При кровоизлиянии в мозг в 85-90% случаев наблюдается прорыв крови в желудочковую систему или в субарахноидальное пространство. Наиболее типичное место прорыва - латерально-базальная часть переднего рога бокового желудочка (головка хвостатого ядра). Встречаются кровоизлияния с одномоментным прорывом, стенки в разных участках желудочковой системы.
При кровоизлияниях по типу гематомы нередко обнаруживают обширный отек мозга, уплощение извилин и развитие грыжевых вклинений мозга. Гематома полушарной локализации вызывает смещение ствола мозга с вклинением его в тенториальное отверстие, следствием чего является деформация ствола мозга и развитие в нем вторичных мелких кровоизлияний.Кровоизлияния типа геморрагического пропитывания возникают преимущественно в зрительных буграх, реже в мосту мозга и белом веществе больших полушарий. Они являются результатом слияния мелких очагов кровоизлияний, возникающих путем диапедеза из мелких сосудов.
Классификация кровоизлияний в мозг
В клинической практике широкое распространение получила классификация кровоизлияний в зависимости от локализации очага кровоизлияния. Среди паренхиматозных кровоизлияний различают кровоизлияния в большие полушария головного мозга, кровоизлияния в ствол мозга и в мозжечок. По локализации в полушариях кровоизлияния делятся на латеральные - кнаружи от внутренней капсулы, медиальные - кнутри от нее и смешанные, занимающие всю область подкорковых ганглиев.Клиника кровоизлияний в мозг
Кровоизлияние развивается, как правило, внезапно, обычно днем, в период активной деятельности больного, хотя в единичных случаях наблюдаются кровоизлияния как в период покоя больного, так: и во время сна. Для геморрагии в головной мозг характерно сочетание общемозговых и очаговых симптомов.Внезапная головная боль, рвота, нарушение сознания, учащенное громкое дыхание, тахикардия с одновременным развитием гемиплегии или гемипареза - обычные начальные симптомы кровоизлияния. Степень нарушения сознания бывает разной - от легкого оглушения до глубокой атонической комы. При определении глубины расстройства сознания обращают внимание на возможность контакта с больным, выполнение больным простых и сложных указаний, возможность сообщить анамнестические сведения, быстроту и полноту ответов больного, сохранность критики, отношение к своему состоянию, ориентировке больного в окружающей обстановке. При глубокой потере сознания речевого контакта с больным нет, лишь фиксируется реакция больного на громкие звуки, на укол или серию уколов.
При легкой степени оглушения как в ответах на вопросы, так и при выполнении приказов (даже если у больного нет афазии), видны замедленность реакций, увеличение латентного периода. Выполнение сложных указаний больному не удается, он быстро «истощается.» и «отключается», хотя может сообщить о себе сведения, но путает их, отвечает на вопросы замедленно и «невпопад». Нередко отмечаются двигательное беспокойство, тревога, недооценка своего состояния; реакция на укол сохранена - отмечается гримаса боли и отдергивание руки или ноги.
Отмечающиеся в начальном периоде оглушение или сопор могут через несколько часов перейти вкому. Кома характеризуется более глубоким нарушением всех жизненно важных функций (дыхания, сердечной деятельности), снижением или утратой реакций на раздражители. Больной не реагирует на одиночный укол, слабые и средние звуки, на прикосновение, но отдергивает здоровую руку в ответ на серию уколов. При атонической коме - крайней степени терминального состояния - утрачиваются все рефлексы (зрачковые, корнеальные, глоточный, кожные, сухожильные), АД падает, изменен ритм дыхания - дыхание типа Чейна -I Стокса сменяется дыханием типа Куссмауля. Характерен общий вид больного с массивным кровоизлиянием в полушария: глаза закрыты, кожные покровы гиперемированы, нередко наблюдается обильное потоотделение. Пульс напряжен, АД повышено. Глаза повернуты в сторону пораженного полушария (паралич коркового центра взора), зрачки могут быть разной величины (анизокория встречается в 60-70% случаев кровоизлияний полушарной локализации), обычно зрачок больше на стороне очага. Нередко отмечается расходящееся (косоглазие, обусловленное, как и анизокория, сдавлением глазодвигательного нерва на стороне гематомы, которое является симптомом, указывающим на развивающееся сдавление ствола мозга гематомой и перифокальным отеком мозга, первоначально возникшим в полушарии, где произошло кровоизлияние.
Наиболее частый очаговый симптом кровоизлияния - гемиплегия. Обычно сочетающаяся с центральным парезом лицевой мускулатуры и языка, а также темигипестезией в контралатеральных конечностях и гемианопсией. К очаговым симптомам (Кровоизлияния в большие полушария головного мозга следует отнести паралич взора, сенеорно-моторную афазию (при левополушарной локализации кровоизлияния), анозогнозию, т. е. неосознавание больным своего паралича, при кровоизлиянии в правое полушарие. При кровоизлияниях в правое полушарие наблюдаются насильственные движения в здоровых правых конечностях - паракинезы или автоматизированные движения. Паракинезы можно отметить вскоре после инсульта в фазе психомоторного возбуждения, когда сознание утрачено еще не полностью. Больной двигает здоровой рукой и ногой, как бы жестикулируя, или дотрагивается до носа, подбородка, почесывает живот, сгибает и разгибает ногу. Внешне эти движения напоминают целенаправленные, однако по мере нарушения сознания они становятся все более автоматизированными.
Значительное место в клинике острого периода кровоизлияния занимают дистонии, различные варианты нарушения мышечного тонуса, подробно изученные отечественными невропатологами: С. Н. Давиденковым (1921), Н. К. Боголеповым (1953), Д. К. Луневым (1962) и др. В первый момент острое нарушение мозгового кровообращения ведет к развитию мышечной гипотонии на стороне паралича.Повышение мышечного тонуса может развиться непосредственно после инсульта или спустя несколько часов или даже несколько дней. Для кровоизлияния в мозг наиболее характерно повышение мышечного тонуса приступообразно, в виде пароксизмов. Приступообразное повышение мышечного тонуса, названное С. Н. Давиденковым горметонией, клинически проявляется очень ярко.
Пароксизмальное повышение мышечного тонуса чаще наблюдается в парализованных конечностях, однако оно может быть и в гомолатеральных очагу конечностях. В руках тонический спазм обычно охватывает аддукторы плеча, флексоры и пронаторы предплечья, в ногах - аддукторы бедра, экстензоры голени и внутренние ротаторы стопы. Можно наблюдать, как по мере расслабления тонических спазмов в указанных мышцах возникает повышение мышечного тонуса в мышцах - антагонистах. Продолжительность таких пароксизмов мышечной гипертонии колеблется от нескольких секунд до нескольких минут. Приступы горметоничееких судорог усиливаются от различных экстсро- и интерорецептивных раздражений. Иногда судороги горметонии достигают такой интенсивности, что сопровождаются перемещением конечности. У некоторых больных наблюдается частичная горметония, т. е. охватывающая какую-либо одну конечность, у других - гемигорметония.
Особенно резко пароксизмальное повышение мышечного тонуса наблюдается при нолушарных кровоизлияниях, сопровождающихся прорывом крови в желудочки мозга. Изменение мышечного тонуса при полушарных кровоизлияниях связано с дисфункцией тонигенных структур мозгового ствола, регулирующих мышечный тонус, обусловленной сдавленней и дислокацией ствола.
При паренхиматозных кровоизлияниях же через несколько часов (иногда к концу первых суток) появляются менингеальные симптомы. При этом ригидности затылочных мышц может не быть совсем, редко вызывается верхний симптом Брудзинского, но с большим постоянством отмечаются симптом Кернига на непарализованной стороне и положительный нижний симптом Брудзинского. Отсутствие симптома Кернига на стороне паралича служит одним из критериев определения стороны поражения.
Повышение температуры тела наблюдается у больных с паренхиматозным кровоизлиянием через несколько часов с момента заболевания и держится несколько дней в пределах 37-38 °С. При прорыве крови в желудочки и при близости очага кровоизлияния к гипоталамической области температура тела достигает 40-41 °С. Как правило, в периферической крови наблюдается лейкоцитоз, небольшой сдвиг лейкоцитарной формулы влево, в первые сутки заболевания отмечается повышенное содержание сахара, иногда остаточного азота. Нередко отмечается повышенная фибринолитическая активность крови, в большинстве случаев снижена агрегация тромбоцитов.
Течение и прогноз кровоизлияний в мозг
При церебральных геморрагиях отмечается большая летальность, которая по данным разных авторов колеблется между 75-95%. До 42-45% больных с массивным кровоизлиянием в головной мозг умирают в течение 24 ч от начала инсульта, остальные умирают на 5-8-е сутки заболевания и в редких случаях на 15-20-е сутки. Наиболее частой причиной смерти больных с геморрагическими инсультами является ущемление ствола при полушарной геморрагии в связи с отеком мозга. Второе место по частоте причин смерти занимает сам очаг с массивным прорывом крови в желудочковую систему и разрушением жизненно важных образований.Лечение кровоизлияний в мозг
Больного с кровоизлиянием в мозг необходимо правильно уложить в постель, придав голове возвышенное положение, приподняв головной конец кровати.При кровоизлиянии в мозг прежде всего необходима терапия, направленная на нормализацию витальных функций, остановку кровотечения и на борьбу с отеком мозга, а затем решение вопроса о возможности удаления излившейся крови.Прежде всего следует обеспечить свободную проходимость дыхательных путей, для чего необходимо удалить жидкий секрет из верхних дыхательных путей с помощью специальных отсосов, применить ротовые и носовые воздуховоды, протереть ротовую полость больного. При сопутствующем отеке легких рекомендуются кардиотоники: 1 мл 0,06% раствора карг ли,кон а или 0,5 мл 0,05% раствора строфантина с глюкозой в/в, а также вдыхание кислорода с парами спирта с целью уменьшения ценообразования в альвеолах. Назначают атропин 1 - 0,5 мл 0,1% раствора, фуросемид (лазикс) 1-2 мл 1% раствора, димедрол 1 мл 1% раствора в/м.
Необходимо применение средств, направленных на предупреждение и устранение гипертермии. При температуре тела около 39 °С и выше назначают 10 мл 4% раствора амидопирина или 2-3 мл 50% раствора анальгина в/м. Рекомендуется также регионарная гипотермия крупных сосудов (пузыри со льдом на область сонных артерий на шее, в подмышечные и паховые области).
Чтобы остановить кровотечение и предупредить его возобновление, необходимо снизить АД и повысить свертываемость крови. Для снижения АД используют дибазол (2-4 мл 1% раствора), гемитон (1 мл 0,01% раствора). При отсутствии эффекта назначают аминазин (2 мл 2,5% раствора и 5 мл 0,5% раствора новокаина) в/м или в составе смеси: аминазин (2 мл 2,5% раствора), димедрол (2 мл 1% раствора), промедол (2 мл 2% раствора) в/м; ганглиоблокаторы - пентамин (1 мл 5% раствора в/м или 0,5 мл в 20 мл 40%) раствора глюкозы в/в, медленно под контролем АД), бензогексоний (1 мл 2% раствора в/м), арфонад (5мл 5% раствора в 150 мл 5% раствора глюкозы в/в со скоростью 50-30 капель в минуту). Гипотензивные препараты должны применяться с осторожностью.
Ганглиоблокаторы могут резко снизить АД, поэтому назначать их следует в исключительных случаях, при АД, превышающем 200 мм рт. ст. Вводить ганглиоблокаторы надо осторожно с постоянным наблюдением за АД каждые 20-30 мин. При этом следует добиваться снижения давления до оптимального уровня, индивидуального для каждого больного.
Показаны средства, повышающие свертываемость крови и уменьшающие сосудистую проницаемость: 2 мл 1 % раствора викасола, препараты кальция (10 мл 10% раствоpa хлорида кальция в/в или глюконат кальция 10 мл 0,25% раствора в/м). Применяют 5% раствор аскорбиновой кислоты - 5-10 мл в/м.
Больным с геморрагическим инсультом необходимо назначать препараты, тормозящие патологически повышенную фибринолитическую активность крови. С этой целью применяют аминокапроновую кислоту, вводя ер в виде 5% раствора в/в капельно по 100 мл под контролем содержания фибриногена и фибринолитической активности крови в течение первых двух суток. Для снижения внутричерепной гипертензии и снятия отека мозга применяют фуросемид - лааикс (20-40 мг в/в или в/м), а также мавнит (готовый 10-15-20% раствор из расчета 1 г в 200 мл изотонического раствора хлорида натрия или 5% раствора глюкозы в/в капельно). Нежелательно применение мочевины, так как наступающее вслед за мощным противоотечным эффектом викарное расширение сосудов мозга может привести к повторному еще более грубому отеку и возможному кровотечению в паренхиму мозга. Дегидратационным действием обладает глицерин, повышающий осмотическое давление крови, не вызывающий нарушения электролитного баланса.
Инфузионную терапию следует проводить под контролем показателей кислотно-основного равновесия и электролитного состава плазмы. При нарастании отека мозга и угрозе жизни больного показано хирургическое лечение.
Хирургическое лечение. Оперативное вмешательство при внутримозговой гематоме сводится к удалению излившейся крови и созданию декомпрессии. В настоящее время накоплен многолетний опыт хирургического лечения геморрагических инсультов. Можно считать общепризнанной точку зрения нейрохирургов, что хирургическое лечение показано при латеральных гематомах и нецелесообразно при медиальных и обширных кровоизлияниях. Хирургическое лечение при латеральных гематомах целесообразно проводить в первые сутки инсульта до развития смещения, деформации и сдавления ствола мозга. При хирургическом лечении гематомы летальность по сравнению с консервативной терапией снижается с 80% до 50-40% [Арутюнов А. И., Ромоданов А. П., Педаченко Г. А., 1967; Богатырев Ю. В., 1968].
Субарахноидальное кровоизлияние
Этиология субарахноидальных кровоизлияний
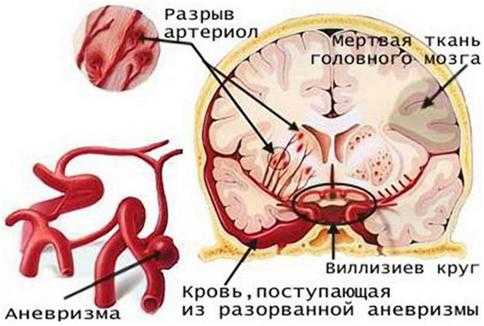
В большинстве случаев причиной спонтанного субарахноидального кровоизлияния является разрыв внутричерепной аневризмы. Артериальные аневризмы головного мозга, как и аневризмы другой локализации, представляют собой ограниченное или диффузное расширение просвета артерии или выпячивание ее стенки. Большинство аневризм артерий головного мозга имеет характерный вид небольшого тонкостенного мешка, в котором обычно можно различить дно, среднюю часть и так называемую шейку.В связи с этими анатомическими особенностями подобные аневризмы часто называют мешотчатыми. Реже аневризма имеет вид крупного сферического образования или же диффузного расширения артерии на значительном протяжении (так называемые S-образные аневризмы).Большинство аневризм располагается на артериях основания мозга. Их излюбленной локализацией являются места деления и анастомозирования артерий мозга. Особенно часто аневризмы локализуются на передней соединительной артерии в месте отхождения задней соединительной артерии от внутренней сонной артерии или в области ветвей средней мозговой артерии. Сравнительно небольшая часть аневризм локализуется в системе вертебральных и базилярной артерий. У женщин аневризмы бывают чаще, чем у мужчин.
Вопрос о происхождении мешотчатых аневризм, которые составляют подавляющее большинство аневризм, до настоящего времени остается в значительной степени открытым. По мнению большинства авторов, в основе образования аневризм лежат дефекты развития сосудистой системы мозга; другая (менее многочисленная) группа исследователей подчеркивает роль атеросклероза и гипертонической болезни как одной из главных причин возникновения мешотчатых аневризм.
Концепция травматического генеза аневризм сосудов головного мозга предложена М. Б. Копыловым (1962), который считает, что в момент травмы резко возрастает давление в артериях мозга. Под воздействием такого гемогидравличеокого удара может возникнуть повреждение артериальной стенки с последующим развитием аневризмы. Небольшая часть аневризм развивается в связи с попаданием в артерию мозга инфицированных эмболов. Эти так называемые микотические аневризмы характеризуются преимущественным расположением на конвекситальной поверхности мозга. Они чаще всего развиваются у людей молодого возраста, страдающих затяжным септическим эндокардитом. В происхождении крупных сферических и S-образных аневризм несомненно ведущую роль играет атеросклероз.
Далеко не все аневризмы вызывают клинические симптомы. Большая часть аневризм является случайной находкой при патологоанатомическом исследовании. Аневризмы обнаруживают у людей различного возраста - от младенческого до старческого. Клинически аневризмы проявляют себя субарахноидальным кровоизлиянием на четвертом и пятом десятилетии жизни.
Среди других причин субарахноидального кровоизлияния отмечают атеросклеротические и гипертонические изменения сосудов, опухоли мозга первичные и метастатические, воспалительные заболевания, уремию, болезни крови.
Клиника субарахноидальных кровоизлияний
Обычно субарахноидальное кровоизлияние развивается внезапно, без каких-либо предвестников. Лишь у небольшой части больных до кровоизлияния наблюдаются симптомы, обусловленные наличием аневризмы - ограниченные боли в лобно-глазничной области, парезы черепных нервов (чаще глазодвигательного нерва). Разрыв аневризмы может произойти в момент физического или эмоционального напряжения.Первый симптом субарахноидального кровоизлияния - внезапная острая головная боль, которую сами больные определяют как «удар», как ощущение «распространения в голове горячей жидкости». В первый момент заболевания боль может иметь локальный характер (в области лба, затылка), затем становится разлитой. В дальнейшем у больного появляется боль в шее, в спине и ногах. Почти одновременно с головной болью возникают тошнота, много кратная рвота. Вслед за приступом головной боли наступает утрата сознания. В легких случаях утрата сознания непродолжительная (10-20 мин), в тяжелых - бессознательное состояние длится много часов и даже суток. В момент разрыва аневризмы или вскоре после него могут наблюдаться эпилептические припадки.
Для кровоизлияний из артериальных аневризм особенно характерно быстрое развитие менингеального симптомокомплекса. При обследовании больного выявляются ригидность затылочных мышц, симптомы Кернига и Брудзинского, светобоязнь, общая гиперестезия. Лишь у наиболее тяжело больных с угнетением рефлекторной деятельности менингеальные симптомы могут отсутствовать.
Частым симптомом, сопровождающим субарахноидальное кровоизлияние, является нарушение психики. Степень психического расстройства может быть различной -от небольшой спутанности, дезориентированности до тяжелых психозов. Нередко после кровоизлияния наблюдается психомоторное возбуждение или развиваются нарушения памяти, характерные для корсаковского синдрома.
Как реакция на излившуюся кровь в подоболочечное пространство, а также в результате раздражения гипоталамической области, в остром периоде наблюдается повышение температуры тела до 38-39 °С, изменения со стороны крови в виде умеренного лейкоцитоза и сдвига лейкоцитарной формулы влево. Наряду с этим у многих больных, не страдающих гипертонической болезнью, наблюдается подъем АД. В тяжелых случаях, при массивных кровоизлияниях, наблюдаются выраженные нарушения витальных функций: сердечно-сосудистой деятельности и дыхания.
В острой стадии субарахноидального кровоизлияния ряд симптомов обусловлен быстрым повышением внутричерепного давления (головная боль, рвота). Повышение внутричерепного давления и вызванное этим затруднение венозного оттока приводят к развитию застойных явлений на глазном дне. Помимо расширения вен и отечности сосков зрительных нервов могут быть обнаружены кровоизлияния в сетчатку глаза.
В большом проценте случаев при субарахноидальном кровоизлиянии наблюдаются также парезы черепных нервов и симптомы очагового поражения мозга. Поражения черепных нервов у больных со спонтанными субарахноидальными кровоизлияниями являются патогномоничными для разрыва базальных артериальных аневризм. Чаше всего наблюдается изолированный парез глазодвигательного нерва, возникающий в момент разрыва аневризмы или вскоре после него. В подавляющем большинстве случаев изолированное одностороннее поражение глазодвигательного нерва наблюдается при кровоизлиянии из аневризмы, располагающейся в месте отхождения задней соединительной артерии от внутренней сонной.Кровоизлияния из аневризм внутренней сонной и передней соединительной артерий вблизи зрительных нервов и хиазмы сравнительно часто сопровождаются поражением зрения. Нарушение функций других черепных нервов наблюдается реже.
Отмечены две основные причины поражения черепных нервов у больных с артериальными аневризмами. Во-первых, непосредственное сдавление нерва аневризмой и, во-вторых, кровоизлияние в нерв и его оболочки в момент разрыва аневризмы с последующим образованием соединительнотканных периневральных сращений.
У многих больных развиваются симптомы очагового поражения мозга: парезы конечностей, нарушения чувствительности, речевые расстройства и пр. Возникновение этих симптомов обусловлено чаще всего сопутствующим кровоизлиянием в мозг или локальной ишемией мозга, вызванной спазмом артерий или ишемией, вследствие тромбирования аневризмы.
Изучению клинических проявлений артериального спазма при разрыве артериальных аневризм, патологоанатомическим изменениям в мозге, обусловленным спазмом, посвящено в настоящее время много работ. Судя по ангиографическим данным, наиболее выраженный спазм артерий отмечается вблизи аневризмы, однако в отдельных случаях можно обнаружить и спазм артерий, располагающихся в отдалении от нее. Длительность спастического сокращения артерий чаще всего не превышает 2-4 нед.
Высказываются предположения, что развивающаяся в результате спазма острая ишемия ствола мозга является наиболее вероятной причиной ряда тяжелых симптомов, сопровождающих разрыв аневризмы, таких, как утрата сознания, нарушения дыхания и сердечной деятельности. Представляет интерес то обстоятельство, что артериальный спазм может быть причиной не только ишемии мозга вблизи разорвавшейся аневризмы, но и отдаленного полушарного поражения. Так, при аневризмах передней соединительной артерии часто удается обнаружить локальные симптомы, вызванные нарушением кровообращения в бассейне передних мозговых артерий - парезы ног, психические изменения, дефекты праксиса. Спазм средней мозговой артерии приводит к парезу противоположных конечностей, нарушению чувствительности в них и афатическим явлениям. Причины спазма артерий при разрывах артериальных аневризм изучены недостаточно. Высказывается предположение, что большое значение имеют такие факторы, как повреждение стенки артерии и ее сегментарного нервного аппарата токсическими продуктами распада форменных элементов крови.
Течение и прогноз субарахноидальных кровоизлияний
Прогноз внутричерепных кровоизлияний, вызванных разрывом артериальных аневризм, неблагоприятный. В большинстве случаев дело не ограничивается однократным кровоизлиянием. Повторные кровоизлияния из аневризм протекают особенно тяжело. При них чаще наблюдаются парезы, параличи, а смертность приблизительно вдвое больше, чем при первичных кровоизлияниях.Наблюдение за больными, перенесшими субарахноидальное кровоизлияние, позволило установить, что основная часть рецидивов приходится на 2-4-ю неделю после первого кровоизлияния. Спустя 2 мес после разрыва аневризмы повторные кровоизлияния возникают сравнительно редко. В течение первых 4-6 нед умирает до 60% больных с кровоизлияниями из артериальных аневризм.
Диагноз субарахноидальных кровоизлияний
Клиника субарахноидального кровоизлияния можно считать хорошо изучена, и в типичных случаях диагноз не вызывает серьезных затруднений. Однако в ряде случаев в начале заболевания, когда менингеальный симптомокомплекс еще не полностью развился и на первый план выступают такие симптомы, как рвота, головная боль, повышение температуры, ошибочно может быть поставлен диагноз острой интоксикации, пищевого отравления.В других случаях при относительно мягком постепенном развитии синдрома субарахноидального кровоизлияния возникает подозрение на цереброспинальный менингит. Диагностические трудности в большинстве случаев могут быть легко устранены с помощью спинномозговой пункции. Диагноз субарахноидального кровоизлияния считается подтвержденным при наличии крови в спинномозговой жидкости. Исследовать жидкость нужно быстро, чтобы избежать (неправильных терапевтических мероприятий.В первые дни после субарахноидального кровоизлияния спинномозговая жидкость более или менее интенсивно окрашена кровью. Однако макроскопический анализ кровавой жидкости не является достаточным для подтверждения диагноза. Взятую жидкость рекомендуется центрифугировать. В полученной после центрифугирования жидкости при субарахноидальном кровоизлиянии определяется ксантохромия. Кроме того, диагноз субарахноидального кровоизлияния в первые часы заболевания можно подтвердить наличием выщелоченных эритроцитов при микроскопическом исследовании спинномозговой жидкости. Через сутки и более после субарахноидального кровоизлияния в ней появляются макрофаги и лимфоцитарный цитоз.
Окончательный диагноз аневризмы артерий головного мозга, определение ее точной локализации, формы и размера возможны только с помощью ангиографии. Даже самое тщательное неврологическое обследование в большинстве случаев позволяет лишь с большей или меньшей вероятностью предполагать аневризму артерий мозга, а точная топическая диагностика аневризм, особенно множественных, практически невозможна.Опасности, связанные с транспортировкой больного в специализированные нейрохирургические стационары, во многих случаях преувеличены. Часто трудности для дифференциального диагноза возникают при субарахноидальных кровоизлияниях из опухолей мозга, до этого протекающих бессимптомно. Однако нарастание очаговых симптомов поражения вещества мозга, а также нейтрофильный цитоз в спинномозговой жидкости, наблюдаемый в течение всего периода заболевания при опухолях мозга, позволяют поставить правильный диагноз.
Лечение субарахноидальных кровоизлияний
Лечение субарахноидальных кровоизлияний включает консервативные и хирургические методы в зависимости от этиологии, вызвавшей подоболочечное кровоизлияние.Необходимо соблюдение строгого постельного режима в течение 6 нед. Длительность этого срока связана с тем, что подавляющее большинство повторных кровоизлияний из аневризм бывает в течение 1-11/2 мес после первого. Кроме того, значительный период требуется для образования прочных соединительнотканных сращений вблизи разорвавшейся аневризмы.
В острой стадии кровоизлияния с целью создания условий для тромбирования аневризмы показаны препараты, повышающие свертываемость крови (викасол, хлорид кальция), а также средства, направленные на угнетение фибринолитической активности крови. С этой целью применяют аминокапроновую кислоту 10-15 г ежедневно в течение первых 3-6 нед, опасных для повторного кровоизлияния.
Поскольку даже незначительное напряжение или волнение может вызвать повышение АД и спровоцировать повторное кровоизлияние, необходимо применение седативных средств. Назначение этих препаратов в остром периоде кровоизлияния тем более показано, что многие больные, перенесшие кровоизлияние из аневризм, бывают возбуждены. При сильном возбуждении требуется применение таких препаратов как диазепам (седуксен), аминазин и др. Важно контролировать работу кишечника.
Разрыв аневризмы часто сопровождается повышением АД, поэтому возникает необходимость в назначении средств, снижающих уровень АД. В тех случаях, когда разрыв аневризмы сопровождается распространенным и стойким спазмом артерий мозга, возникает необходимость в применении препаратов, устраняющих спастическое сокращение артерий и улучшающих коллатеральное кровообращение. К сожалению, существующие сосудорасширяющие средства малоэффективны при артериальном спазме, вызванном разрывом аневризмы.
Показана также терапия, направленная на борьбу с отеком мозга и внутричерепной гипертензией. С этой целью применяют повторные спинномозговые пункции, салуретики, глицерол и барбитураты парентерально.
Радикальным методом лечения артериальных аневризм является хирургический. Оперативное вмешательство до недавнего времени считали показанием для предупреждения повторного кровоизлияния, развивающегося, как правило, в течение 2-6-й недели после разрыва аневризмы. Однако в последние годы этот вопрос пересматривается, так как по данным ряда наблюдений консервативная терапия, направленная на угнетение фибринолиза и проводимая в течение срока, опасного для развития рецидива, надежно предупреждает повторные субарахноидальные кровоизлияния.
Неврологи в Москве
Неврологи в Москвеvse-zabolevaniya.ru
Субарахноидальное кровоизлияние: в чем опасность
Несмотря на то, что про субарахноидальное кровоизлияние известно не всем, случается оно достаточно часто со многими людьми. Чтобы избежать этой участи, необходимо понимать, о чем идет речь, знать симптоматику и способы лечения.
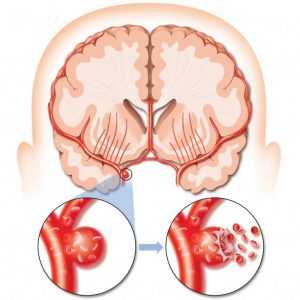 Субарахноидальное кровоизлияние – это неконтролируемое кровотечение в субарахноидальном пространстве, которое случается из-за разрыва аневризмы. При этом больной сталкивается с сильной головной болью, потерей сознания и ориентации в пространстве и времени. Вторичным симптомом является появление спазма или заторможенности. Причиной всему этому служит кровотечение от аневризмы, которое попадает в область между паутинной и мягкой головной оболочкой. Зачастую случается это из-за травм черепной коробки и в дальнейшем ведет к развитию инсульта, ишемической атаки, инфаркту или отеку мозга.
Субарахноидальное кровоизлияние – это неконтролируемое кровотечение в субарахноидальном пространстве, которое случается из-за разрыва аневризмы. При этом больной сталкивается с сильной головной болью, потерей сознания и ориентации в пространстве и времени. Вторичным симптомом является появление спазма или заторможенности. Причиной всему этому служит кровотечение от аневризмы, которое попадает в область между паутинной и мягкой головной оболочкой. Зачастую случается это из-за травм черепной коробки и в дальнейшем ведет к развитию инсульта, ишемической атаки, инфаркту или отеку мозга.
Виды субарахноидального кровоизлияния
В зависимости от места расположения и разрыва аневризмы выделяют несколько видов кровоизлияния. Так, можно столкнуться с базальным и перимезэнцефалическим. При этом отличается симптоматика, течение, последствия для мозга и место размещения очагов.
Базальное
При базальном кровоизлиянии кровь в больших количествах накапливается между оболочками головного мозга, в пространстве между полушариями мозга и желудочками. При этом травмы или явные повреждения могут отсутствовать и вовсе. Поэтому его часто называют спонтанным, непрогнозируемым. И в зоне риска находятся даже молодые люди и дети.
Перимезэнцефалическое
При перимезэнцефалическом кровоизлиянии кровь накапливается в пространствах, которые врачи называют цистернами, расположенными в средней части мозга и вблизи моста. Что касается причин появления аневризмы, то они образовываются редко, скорее, проблема кроется в патологии сосудов. Данный вид кровоизлияния случается в затылочной, лобной доле из-за разрыва передней или задней артерии.
Симптомы субарахноидального кровоизлияния
Зачастую симптоматика заболевания спонтанная, и носит недолгий характер. Буквально сегодня больной чувствует себя хорошо, а завтра может столкнуться с такими проблемами, как:
- резкая и сильная головная боль
- пульсирующие образования в районе затылка
- потеря сознания или ориентации в пространстве
- рвота
- резкое возбуждение и смена на угнетенность
- судороги, онемение конечностей, паралич
- повышенная температура тела
- изменение размера зрачков, потеря зрения
- нарушение координации
- пониженный порог болевой чувствительности
Хотя первичными проявлениями считаются судороги, головная боль, высокое давление. А паралич и остальные нарушения в организме приходят позже и не особенно ярко выражены. Иногда это состояние путают с инсультом или инфарктом, но наличие травм головы может подсказать более точный диагноз.
Субарахноидальное кровоизлияние у новорожденных
Очень часто это заболевание случается с новорожденными детками и особенно с теми, кто родился недоношенным или с весом меньше 1500 г. Главная причина кроется колебании артериального давления, ишемии и давлении, которое оказывается на голову малыша в процессе родов. Если же у плода есть зародышевый слой хвостатого ядра, то такой исход наиболее вероятен, и он попадает в группу риска. При этом кровь заливает почти все пространства головного мозга: серп, мозжечок, цистерны. Спасти малыша удается крайне редко, так как процесс занимает буквально несколько минут, поражая значительную часть мозга.
Причины субарахноидального кровоизлияния
Существует всего два вида причин субарахноидального кровоизлияния, которые отличаются между собой, хотя и последствия одни и те же. Главная разница во времени, которое уходит на процесс, в сложности течения и диагностике, хотя серьезные последствия возможны из-за каждой из этих причин.
Травматическое
Травматическое субарахноидальное кровоизлияние происходит из-за прямого повреждения сосудов, которые располагаются на поверхности головного мозга. Чаще всего это случается при травмах, по типу перелома костей, давления, ушиба, внутреннем повреждении костей. Часто именно эта причина и приводит к смерти новорожденных. Хотя тогда речь идет о родовой травме, которую могут нанести медики в процессе родов. Для малышей факторы риска состоят в:
- большой голове
- узком тазу мамы
- недоношенной или переношенной беременности
- слишком быстрых родах
- гипоксии ребенка
- наличии инфекций
- врожденной патологии мозга
Здесь вы узнаете Про причины и лечение внутримозгового кровоизлияния
А в этой статье мы расскажем про геморрагический инсульт http://insult-med.com/vidy/klassifikaciya/gemorragicheskiy
Спонтанное
Что касается спонтанного течения болезни, то оно все же происходит из-за наличия определенного фактора, который ведет к повышению давления. Это может быть большая физическая нагрузка, сильный кашель, эмоциональное напряжение или натуживание. Протекает кровотечение не в нормальных или здоровых сосудах, а в тех, что имеют патологию, то есть, при:
- мешотчатой аневризме
- врожденной патологии переплетения сосудов
- васкулитах
- опухолях
- тромбозах вен
- заболеваниях крови
- клеточной анемии
- грибковых поражениях сосудов
Зачастую происходит разрыв аневризмы головного мозга, и причиной тому служит генетическая предрасположенность. Но курение, гипертония, алкоголь или прием противозачаточных может привести к развитию патологий и разрыву аневризмы.
Диагностика субарахноидального кровоизлияния
Но все может быть не так опасно и серьезно, если вовремя отправиться на прием к врачу и провести ряд обследований, и тогда причина будет устранена вовремя.
Курс обследований включает люмбальную функцию, когда в крови находят выщелоченные эритроциты, или компьютерную томографию, проводимую в нескольких режимах. Тогда получится выявить аневризму, место ее расположения, патологию сосудов.
На основании этой информации врачом будет выбран наиболее подходящий способ лечения.
Лечение субарахноидального кровоизлияния
При обнаружении опасной аневризмы или расположенности к кровоизлиянию без госпитализации, обеспечения покоя обойтись не получится. После этого на выбор предлагается несколько способов лечения:
- применение медикаментов, которые снижают артериальное давление, уколы или капельницы
- первые несколько дней осуществляется прием лекарств, направленных на восстановление кровотока
- применение мочегонных растворов
Если и это не помогает, то прибегают к более кардинальным мерам. А именно, к хирургическому вмешательству: клипированию, баллоизации или окклюзии спиралями. Но здесь все зависит от сложности расположения аневризмы и состояния больного.
Последствия субарахноидального кровоизлияния
Данное заболевание очень опасно для всех категорий людей, так как в категорию риска может попасть каждый. Особая опасность заключается в спонтанности и быстром течении. По этой причине смертность составляет почти 50% случаев, а остальные могут стать инвалидами, потерять некоторые физические или умственные способности, столкнуться с повторным образованием аневризмы.
Чтобы этого не происходило, нужно следить за показателями давления, физическими и умственными нагрузками, избегать стрессов и травм головы.
Но даже это не может стать гарантией того, что вы не столкнетесь с подобной ситуацией. Потому будьте осторожны, берегите близких и внимательно относитесь к своему здоровью.
insult-med.com
Геморрагический инсульт
Инсульт может развиваться двумя путями - ишемическим и геморрагическим. При втором варианте наблюдается кровоизлияние в ткани головного мозга, что приводит к появлению соответствующей клиники. Крайне важно вовремя обратить внимание на подобные симптомы, чтобы была проведена своевременная терапия, позволяющая спасти жизнь больному.
Геморрагический инсульт (ГИ) относится к спонтанному (нетравматическому) внутричерепному кровоизлиянию, которое бывает нескольких типов, включая внутримозговое или паренхиматозное кровоизлияние (ПКИ), внутрижелудочковое кровоизлияние (ВЖКИ) и субарахноидальное кровоизлияние (САКИ).
Внутримозговое кровоизлияние наиболее широко распространено и в основном развивается в возрасте от 45 до 60 лет.
Нередко перед развитием ГИ человек длительно болеет гипертонией, заболеванием крови, церебральным атеросклерозом. Если дополнительно к этому больной часто испытывает эмоциональное или физическое перенапряжение, тогда клиника развивается на фоне напряжения.
Видео: Геморрагический инсульт
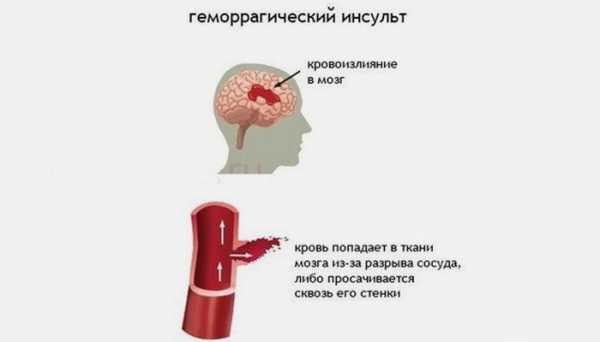
Что такое геморрагический инсульт?
Геморрагические инсульты возникают, когда кровеносный сосуд, который поставляет кровь в головной мозг, разрывается и из него в мозговую ткань выходит кровь. При этом клетки мозга и ткани, расположенные ниже от места разрыва, могут не получать кислород и питательные вещества. Кроме того, кровотечение оказывает давление на окружающие ткани, вызывает воспаление и набухание. Развитие геморрагического инсульта может привести к серьезному повреждению головного мозга.
Геморрагические инсульты делятся на две основные категории:
- Внутримозговое кровоизлияние (интракраниальный геморрагический инсульт, ИКГИ). Кровотечение происходит из кровеносных сосудов головного мозга.
- Субарахноидальное кровоизлияние (субарахноидальный геморрагический инсульт, САГИ). Кровотечение находится в субарахноидальном пространстве, которое расположено между мозгом и мембраной, покрывающей мозг.
Статистика по геморрагическом инсульте
- Предполагаемая частота первичного интракраниального ГИ составляет 1-2 / 100 000 в год в Северной Америке.
- ИКГИ составляет примерно половину всех случаев инсульта среди детей.
- На новорожденных приходится около 20% -30% всех случаев.
- Мальчики более склонны к ГИ, чем девочки, 60% по сравнению с 40%.
- Основные причины ГИ включают атриовентрикулярные мальформации 40%, коагулопатии 20%, каверному 10%, аневризму 10%, другие 20%.
Причины геморрагического инсульта
Причины кровоизлияния в мозг:
- Травма головы. Травма является одной из наиболее распространенных причин кровотечения в головном мозге у маленьких детей.
- Высокое кровяное давление. Гипертензия чаще встречается у взрослых, но высокое кровяное давление может возникать у младенцев, детей и подростков. Артериальное давление должно быть чрезвычайно высоким, чтобы вызвать развитие геморрагического инсульта. Чаще всего подобное может вызвать геморрагический инсульт, когда оказывается высокое давление крови внутри слабого или аномального кровеносного сосуда.
- Аневризма. Патология представляет собой ослабление стенки кровеносного сосуда, которое набухает и выпячивается. Ослабленный кровеносный сосуд может разрываться или через него просачивается плазма крови в окружающую мозговую ткань, тем самым вызывая геморрагический инсульт.
- Склонность к кровотечению. Гемофилия и серповидно-клеточная анемия могут вызывать аномальное кровотечение, поскольку нарушен процесс свертывания крови. Другие состояния, также известные как тромбоцитопения, характеризуются снижением уровня тромбоцитов.
Тромбоциты способствуют свертыванию крови и помогают предотвратить ее потерю при повреждении кровеносных сосудов. Более низкий уровень тромбоцитов может вызывать объемное кровоизлияние в окружающие ткани, так как организм слабо способен образовывать тромботический сгусток, закрывающий место повреждения в сосуде.
- Болезни печени. Различные воспалительные и инфекционные заболевания печени связаны с увеличением кровотечения из-за более низкого уровня факторов свертывания крови.
- Опухоли головного мозга. Когда опухоль головного мозга начинает кровоточить, она может вызвать симптомы, сходные с признаками геморрагического инсульта.
Также причиной может выступать неонатальный дефицит витамина К, артериовенозные мальформации (АВМ).
Генетические синдромы или известные мутации вносят вклад в меньшинство случаев, включая следующие причины:
- Коагулопатии (гемофилия)
- Аутосомно-доминантная церебральная каверноматозная мальформация
- Наследственная геморрагическая телеангиэктазия (НГТ)
- Синдром Алагиля
- Микроцефальная первичная карликовость с церебральной артериопатией / аневризмами
- Наследственная ангиопатия с нефропатией, аневризмой и мышечными судорогами
Симптомы геморрагического инсульта
При геморрагическом инсульте могут возникать различные признаки. Их характер часто зависит от типа, места пораженного мозга и основной причины инсульта. Если затронуты обширные участки мозга, симптомы могут быть более серьезными.
Общим начальным проявлением геморрагического инсульта, особенно у детей, являются судороги. Во время судорог младенцы могут выворачивать спину и искривлять свои конечности или испытывать спазмы по всему телу. Младенцы и дети могут дрожать или ощущать спазмы на одной или обеих сторонах тела.
Другие симптомы геморрагического инсульта включают чрезвычайно сильную летаргию и сонливость, а также гемипарез (одностороннюю слабость). Старшие дети могут испытывать проблемы с речью или жаловаться на сильную головную боль.
Дополнительные общие симптомы включают:
- рвоту;
- судороги;
- менингеальные симптомы;
- лихорадку.
Иногда симптомы геморрагического инсульта появляются внезапно, но бывает геморрагический инсульт возникает медленно и с неуклонным ухудшением состояния больного.
Диагностика геморрагического инсульта
При появлении любых симптомов ГИ нужно сразу вызвать скорую помощь или отправиться с больным любым транспортом до ближайшей больницы.
Диагностика геморрагического инсульта начинается с изучения истории болезни и физического обследования. Медицинские работники могут спросить о наличии травм или повреждений головы, инфекции, задержки развития, а также о наличии семейной предрасположенности к кровотечениям.
При объективном обследовании больного могут быть обнаружены признаки слабости и онемения конечностей, а также другие симптомы инсульта.
Лабораторная диагностика геморрагических инсультов может включать:
- Общий анализ крови с подсчетом количества тромбоцитов.
- Коагуляционный профиль, включая протромбиновое время / частичное время тромбопластина.
- Всесторонний метаболический профиль, если речь идет о болезни печени или почек.
- Скрининг ревматологической панели при подозрении на воспалительные заболевания.
- Бактериологический анализ крови, если подозревается микотическая аневризма или другие острые воспалительные заболевания.
- Генетические диагностические исследования, если имеют место специфические генетически обусловленные сосудистые синдромы (например, семейная кавернома, синдром Алагиля).
Визуализационные исследования позволяют наочно увидеть локализацию нарушения и его размеры. Для этого чаще всего используют следующие методы диагностики:
- Компьютерная томография (КТ) головы: метод широко доступен и обеспечивает чувствительное и специфическое диагностическое подтверждение наличия кровоизлияния. Это важный первый шаг в хирургической идентификации гидроцефалии, которая является обычным острым осложнением ГИ. Нередко у больных есть желание избежать радиационного воздействия, поэтому для таких случаев КТ не подходит. Все же это лучший и быстрый способ определения возможных нейрохирургических чрезвычайных ситуаций.
- Магнитно-резонансная томография (МРТ) головного мозга: после первоначальной диагностики ГИ и КТ головы, МРТ обычно является следующим лучшим исследованием, позволяющим чутко и точно характеризовать причину кровоизлияния, а также степень и характер паренхиматозной травмы. Например, церебральная кавернома лучше всего диагностируется с помощью МРТ и не диагностируется другими методами визуализации сосудов. Также метод позволяет лучше всего идентифицировать небольшие очаги кровоизлияния, кардиоэмболические патологии и церебральный венозный тромбоз, как частую причину кровоизлияния.
- Сосудистая визуализация: этот способ неинвазивен и может сочетаться с МРТ в виде МРТ-ангиографии (МРТА) или КТ в виде КТ-ангиографии (КТА). Используется в качестве предшествующего исследования к катетерной ангиографии и в процессе планирования хирургического вмешательства при инсультах. Приведенные методы не чувствительны к малым аневризмам (
- Катетерная ангиография: этот метод визуализации необходим для планирования хирургического лечения и для окончательной диагностики новообразований и аневризмы.
- Краниальная ультрасонография: нередко применяется для диагностики новорожденных, когда необходим скрининг с преимуществами методики прикроватного аппарата.
- Транскраниальный допплер: иногда используется как базовое исследование при наличии признаков вазоспазма в случае аневризматического поражения. Этот метод широко не используется в педиатрических больницах, поскольку технически затруднителен в выполнении при диагностике патологий у маленьких детей.
Лечение геморрагического инсульта
Тип лечения будет зависеть от причины и тяжести инсульта, а также от возраста пациента.
Лечение геморрагического инсульта чаще всего включает:
- Вливание жидкостей для предотвращения обратного обезвоживания
- Противосудорожные препараты для профилактики и контроля припадков
- Переливание крови
- Хирургическое воздействие для контроля кровотечения или снятия давления на головной мозг
Лечение ГИ в острый период
Основные методы терапии направлены на дыхательные пути, систему кровообращения. У пациентов с депрессивным психическим состоянием, у которых быстро ухудшается общее состояние, обеспечивается нормальное прохождение дыхательных путей и контролируется вентиляция. Также обеспечивается адекватный сосудистый доступ и поддерживается перфузия / оксигенация жидкостями и вазопрессорами по мере необходимости.
Метаболические жидкости позволяют сохранить нормогликемию и нормоволемию, обеспечивающие нормальный кислотно-щелочной баланс и электролитное состояние.
Восстанавливается гематологический статус коагуляции с помощью препаратов крови или свежей замороженной плазмы, также может проводится переливание для нормализации гематокрита.
Противосудорожная терапия - позволяет предотвратить риск ухудшения внутричерепной гипертонии или повторного кровотечения. Непрерывный мониторинг электроэнцефалографии (ЭЭГ) может потребоваться у постели больного или если пациент лечится посредством нервно-мышечной блокады.
Лечение острого состояния, направленное на нормализацию работы головного мозга
При внутричерепной гипертензии может потребоваться одна или несколько стратегий, включая:
- внешний желудочковый дренаж;
- эвакуацию гематомы;
- гемикраниэктомию;
- гиперосмолярную терапию (3% физиологическим раствором).
При субарахноидальном ГИ необходим контроль за вазоспазмом (тщательные клинические исследования, возможно транскраниальный допплеровский мониторинг) и профилактика блокатором кальциевых каналов (нимодипином) в течение 14-21 дней.
Хирургическое и / или эндоваскулярное лечение васкулярной аномалии - резекция аневризмы, резекция или эмболизация артериовенозной мальформации или резекции каверномы.
Большинство вен артериовенозной мальформации Галена устраняют посредством эмболизации.
Неоперабельные поражения могут быть подвергнуты лучевой терапии - гамма-ножом или протонным лучом.
После лечения острого состояния как можно скорее начинается реабилитационная терапия в отделении интенсивной терапии. Улучшение общего состояния позволяет проходить реабилитацию в стационаре.
Видео: Восстановление после Геморрагического инсульта
Долгосрочное лечение
Артериовенозные мальформации могут повторно образовываться / восстанавливаться, что связано со значительным риском повторного кровоизлияния. Последующая ангиография катетером обычно проводится через регулярные промежутки времени, приблизительно через 18 лет. МРТ-ангиография и КТ-ангиография неспособны обнаружить небольшие АВМ.
Противосудорожное лечение может проводится несколькими путями. Один из вариантов - терапия соответствующими препаратами в течение 3-6 месяцев, что позволяет завершить начальное хирургическое вмешательство и реабилитацию. Факторы, влияющие на течение болезни, включают наличие остаточной или необработанной АВМ или аневризмы, побочные эффекты лекарственного средства и наличие значительных эпилептиформных изменений на ЭЭГ.
Необходима сильная психосоциальная поддержка для пациента и семьи, в идеале связанная с долгосрочными реабилитационными услугами на уровне общин и индивидуально разработанными программами.
Возможные побочные эффекты, связанные с каждым вариантом лечения:
Варианты окончательного лечения основных сосудистых аномалий, которые вызывают интракраниальный ГИ, имеют определенные риски и преимущества.
- Хирургическая резекция АВМ или аневризмы может быть удачной и спасательной, восстанавливающей кровообращение в головном мозге, но при этом есть риск повреждения нормальных сосудов и смежных тканей мозга. Оцененный риск повторного кровоизлияния из необработанной АВМ или аневризмы составляет 4% в год. Некоторые АВМ расположены в недоступных для операции областях, что вызывает серьезные неврологические травмы.
- Эмболизация АВМ или аневризмы обладает тем преимуществом, что она менее инвазивна и, следовательно, имеет меньше рисков повреждения нормальных сосудов и ткани мозга по сравнению с операцией. Но при этом все еще остается вероятность нарушения структуры полноценной сосудистой сетки, также могут возникнуть геморрагические осложнения.
- Преимущество лучевой терапии при лечении АВМ заключается в том, что по сравнению с хирургическим вмешательством уменьшается площадь повреждения прилегающих тканей мозга. Такие методы могут проходить удачно, хотя определяется меньшая часть полного излечения поражения, поэтому часто необходимо 12-18 месяцев для достижения намеченного эффекта от терапии.
Дополнительно многие пациенты не переносят влияния радиационной токсичности.
Прогноз геморрагического инсульта
Прогностические заключения по интракраниальному ГИ широко варьируются. Групповые исследования сообщают о результатах следующим образом:
- Смертность: коэффициент летальности от 7% -50%, то есть в среднем составляет около 25%, в исследованиях за 1970-х - 2004 гг. В самых последних групповых исследованиях с агрессивным хирургическим вмешательством смертность находится в пределах нижней части этого диапазона.
- Неврологический статус выживших: с “хорошим” результатом сообщается о выживших порядка 30%-50% пациентов.
- Долговременные заболевания, возникающие после ГИ, включают хроническую головную боль и эпилепсию, хотя показатели этих проблем недостаточно хорошо охарактеризованы.
Факторы, связанные с большим риском плохого исхода, включают большой объем кровоизлияния (> 2% от общего объема мозга) и депрессивный психический статус при обследовании.
Профилактика геморрагического инсульта
Нет доказанных или общепринятых способов скрининга и профилактического лечения ГИ, кроме устранения условий, которые предрасполагают к его развитию. Большинство случаев АВМ и аневризмы изолированы и несиндромны, поэтому являются бессимптомными до тех пор, пока они не проявятся кровоизлиянием.
При известных генетических синдромах, связанных с аневризмами, АВМ и пр., нет определенной доказанной стратегии для визуализации эпиднадзора или проведения предсимптоматической хирургической или эндоваскулярной терапии. Такие решения принимаются в каждом конкретном случае под руководством отдельных практикующих врачей.
Видео: Геморрагический инсульт. Кровоизлияние в мозг
0.00 avg. rating (0% score) - 0 votes - оценок
arrhythmia.center
Геморрагический инсульт - cимптомы и лечение. Журнал Медикал
Геморрагический инсульт – острое нарушение мозгового кровообращения с прорывом сосудов и кровоизлиянием в мозг. Это самая тяжелая мозговая катастрофа.

Причины геморрагического инсульта:
- Наиболее частая причина - гипертоническая болезнь и артериальная гипертензия (в 85% случаев) - врожденные и приобретенные аневризмы сосудов мозга;- атеросклероз;- заболевания крови;- воспалительные изменения мозговых сосудов; коллагенозы; амилоидная ангиопатия;- интоксикации;- авитаминозы.
В результате перечисленных заболеваний нарушается функционирование стенок мозговых сосудов (эндотелия), усиливается их проницаемость. А при высоком артериальном давлении увеличивается нагрузка на эндотелий, что приводит к развитию микроаневризм и аневризм (мешотчатых расширений сосудов). Для их образования еще играет роль особенность хода сосудов мозга, их разветвление под углом в 90 градусов.
По локализации различают паренхиматозные (полушарные, субкортикальные, в мозжечке, стволовые, в мосту мозга), субарахноидальные (базальные и конвекситальные). Возможно развитие внутримозговых гематом, субдуральных гематом.
Пусковым механизмом кровоизлияния служит гипертонический криз, неадекватная физическая нагрузка, стресс, инсоляция (перегревание на солнце), травма.
Симптомы геморрагического инсульта
Протекает кровоизлияние крайне тяжело. В 50 – 90% случаев наблюдается летальный исход.
Тяжесть симптомов обуславливается формированием вторичных стволовых симптомов - отек ствола мозга, смещение его, вклинение.
Излившаяся кровь запускает целый каскад биохимических реакций, ведущий, в первые 2 суток, к развитию вазогенного отека мозга (острый период). На третьи сутки развивается отсроченный ангиоспазм, который приводит к развитию некротической ангиопатии и кальциевой смерти клетки.
Возможен вариант развития геморража путем диапедезного кровотечения – вследствие длительного спазма сосуда, замедления в нем кровотока, и последующего его стойкого расширения. При этом возникают нарушение функционирования эндотелия, повышается проницаемость стенки сосуда, выпотевание из него плазмы и элементов крови в окружающие ткани. Мелкие кровоизлияния, сливаясь, образуют различные по размеру геморрагические очаги.
Следует особо внимательно относиться к головной боли. Она может быть предвестником мозговой катастрофы.
Развитие инсульта острое (апоплексия), внезапное с быстрым нарастанием неврологических симптомов.
Быстро нарастающая головная боль – особо сильная, с тошнотой и рвотой, «приливы и пульсация» в голове, боль в глазах при взгляде на яркий свет и при вращениях глазами по сторонам, красные круги перед глазами, нарушения дыхания, сердцебиения, гемиплегия или гемипарез (паралич одноименных конечностей – правосторонний или левосторонний), нарушение сознания разной степени выраженности - оглушение, сопор или кома. Вот сценарий развития геморрагического инсульта.
Возможно внезапное начало заболевания с развития эпилептического приступа. На фоне полного здоровья на пляже, во время сильных эмоций на работе, во время травмы человек с вскриком падает, запрокидывает голову, бьется в судорогах, хрипло дышит, изо рта идет пена (возможно с кровью за счет прикуса языка).
Взгляд обращен в сторону кровоизлияния, больной как бы смотрит на пострадавшую сторону мозга, на стороне кровоизлияния широкий зрачок (мидриаз), возможно расходящееся косоглазие, глазные яблоки совершают «плавающие» движения, взгляд не фиксируется; на противоположной кровоизлиянию стороне развивается атония (опущение) верхнего века, свисает угол рта, щека при дыхании не удерживает воздух (симптом «паруса»).
Появляются менингеальные симптомы - невозможно наклонить голову вперед и достать подбородком к грудной клетке, невозможно в положении лежа на спине и согнув ногу в тазобедренном суставе разогнуть ее в коленном.
Течение обширных кровоизлияний в большое полушарие мозга может осложниться вторичным стволовым синдромом. Нарастают нарушения дыхания, сердечной деятельности, сознания, измененяется мышечный тонус по типу периодических тонических спазмов с резким повышением тонуса в конечностях (горметония) и повышения тонуса мышц экстензоров (разгибателей) и относительное расслабление мышц-сгибателей (децеребрационная ригидность), возможно развитие альтернирующих синдромов (синдромов, которые сочетают в себе поражение черепно-мозговых нервов на стороне очага кровоизлияния с расстройствами движений и чувствительности на противоположной стороне).
43-73% кровоизлияний заканчиваются прорывом крови в желудочки мозга. При прорыве крови в желудочки состояние больного резко утяжеляется – развивается кома, возникают двусторонние патологические знаки, защитные рефлексы, гемиплегия сочетается с двигательным беспокойством не парализованных конечностей (насильственные движения при этом кажутся осознанными (больные натягивают на себя одеяло, как бы хотят укрыться одеялом), горметония, углубляются симптомы поражения вегетативной нервной системы (возникают озноб, холодный пот, значительное повышение температуры). Появление этих симптомов прогностически неблагоприятно.
При первых симптомах инсульта требуется немедленная помощь – необходимо вызвать скорую помощь и госпитализировать больного.
Обследование
Головная боль, особенно повторяющаяся с однотипной локализацией всегда должна привести на консультацию и обследование к неврологу. Выявленная вовремя аневризма или другая патология сосудов, своевременное оперативное лечение могут спасти от мозговой катастрофы и даже смерти. Поэтому придется делать магнитно-резонансную томографию, возможно и с введением контрастного вещества и в режиме ангиографии. Объём обследований назначается индивидуально.
Возможны и консультации окулиста, кардиолога, ревматолога, эндокринолога, сдача анализов крови – коагулограмма, липидограмма.
Диагноз геморрагического инсульта ставится неврологом клинически. Для нейровизуализации проводится компьютерная томография головного мозга, которая сразу же «видит» первичное кровоизлияние.
Лечение геморрагического инсульта
Больной незамедлительно должен быть госпитализирован в специализированное отделение с наличием реанимации и нейрохирурга. Основной метод лечения – нейрохирургический – убрать излившуюся кровь. Решается вопрос оперативного лечения по данным компьютерной томографии и оценке количества излившейся крови и зоны поражения. Учитывается и тяжесть общего состояния больного. Делается целый ряд анализов, больной осматривается окулистом, терапевтом, анестезиологом.
Недифференцированное лечение инсульта включает:
- нормализацию функции внешнего дыхания, дыхательная реанимация;- регуляцию функций сердечно – сосудистой системы;- коррекцию артериального давления;- нейропротекция – семакс 1,5% - капли в нос; цераксон или сомазина, церебролизин внутривенно, цитохром, цитомак.- антиоксиданты – милдронат, актовегин или солкосерил, мексидол внутривенно; витамин Е.- вазоактивные препараты для улучшения микроциркуляции – трентал, сермион.
Дифференцированное лечение геморрагий:
- нейрохирургическое лечение;- строгий постельный режим, приподнятый головной конец кровати;- при необходимости – глюкокортикоиды, маннит, лазикс,антагонисты кальция, антисеротонинергические средства, ингибиторы протеаз, аминокапроновая кислота, гемофобин…- при черепно – мозговых травмах – антибиотики.
Серьезность перечисленных препаратов исключает любую самодеятельность в назначениях.В подостром периоде и периоде последствий геморрагического инсульта больные должны находиться на диспансерном учете, лечить основное соматическое заболевание, проходить курсы нейрореабилитации.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние развивается при разрыве аневризмы сосуда или другой сосудистой мальформации с кровоизлиянием в субарахноидальное пространство (полость между мягкой и паутинной мозговыми оболочками головного и спинного мозга, заполненная спинномозговой жидкостью (ликвором).
В развитии выделяют три стадии:
1 излитие крови в субарахноидальное пространство, распространение по ликворным путям и развитие ликворно-гипертензионного синдрома;2 свертывание крови в ликворе с образованием сгустков, нарушением ликвородинамики и развитием вазоспазма;3 растворение сгустков и выход в ликвор продуктов фибринолиза, что усиливает вазоспазм.
При благоприятном течении восстанавливается микроциркуляция и структура мозга не поражается.
Симптомы заболевания: внезапная головная боль, светобоязнь, головокружение, рвота, возможно развитие эпилептического приступа.
Необходима немедленная госпитализация в специализированное отделение.
Диагностика: осмотр окулиста – на глазном дне присутствует отек дисков зрительного нерва, мелкоточечные кровоизлияния, гипертоническая ангиопатия; компьютерная томография; люмбальная пункция; магнито – резонансная томография в режиме ангиографии, компьютерная томография.Внутримозговые гематомы – скопления жидкой крови или сгустков в тканях мозга. Чаще возникают при черепно – мозговых травмах и могут развиться в течение 12 – 36 часов.
Клиническая картина обусловлена первичным повреждением ткани мозга в зоне кровоизлияния и симптомов воздействия гематомы на окружающие структуры мозга - головная боль , потеря сознания вплоть до комы и очаговые неврологические знаки (гемипарез, афазия, судорожные приступы).
Показана срочная госпитализация в нейрохирургическое отделение.
Все травмы головы требуют осмотра невролога и нейрохирурга, которые, при необходимости, назначат дополнительные обследования.
Для решения вопроса оперативного лечения делается компьютерная томография, магниторезонансная томография, ангиография.
Субдуральная гематома
Субдуральная гематома – это кровоизлияние в пространство между твердой и паутинной мозговыми оболочками. Опасна такая гематома сдавлением головного мозга. Коварна субдуральная гематома временем своего развития. Возможно острое развитие: травма – гематома – клинические проявления. А возможно и наличие «светлого промежутка»: травма, потеря сознания – светлый промежуток практически без жалоб от нескольких часов до нескольких суток – резкое ухудшение, потеря сознания, нарастание неврологической симптоматики.
Поэтому важно всегда при травме головы обратиться к врачу – нейрохирургу. Лечение – оперативное – удаление гематомы.
Во всех случаях геморрагий применяют медикаментозную терапию для нормализации жизненных функций больного и сохранению непострадавших нейронов мозга. Лечение назначается только врачами, в специализированных отделениях.
Пргноз после геморрагического инсульта
Максимальная летальность (смертность) от геморрагического инсульта в первые-вторые сутки заболевания вследствие разрушения, отека мозга или сдавления жизненно важных центров, расположенных с стволе мозга.
При благоприятном течении инсульта по мере прояснения сознания четко проявляются очаговые симптомы – неврологические дефекты, которые зависят от локализации геморрагического очага - гемиплегии, гемианопсии (выпадение половины поля зрения), гемианестезии (потеря чувствительности половиной тела и одноименными конечностями), расстройства речи (при поражении левого полушария), апрактоагностический синдром (неузнавание и неумение) (при поражении правого полушария), нарушение психики(при поражении лобных долей мозга). Гемиплегия выражается параличом конечностей и параличом мышц лица и языка. При этом в руке повышается тонус мышц-сгибателей, а в ноге — разгибателей, что ведет к возникновению характерной позы Вернике — Манна, к образованию сгибательных контрактур в суставах руки и разгибательных — в суставах ноги.
Восстановительный период длительный. Максимально возможное уменьшение неврологического дефицита происходит в первый год с момента мозговой катастрофы. Постепенно интенсивность восстановления уменьшается и через три года наступает резидуальный период, то есть период остаточных явлений.
Поза Вернике – Мана у больного перенесшего геморрагический инсульт.
Консультация врача по теме геморрагический инсульт
Вопрос: существует ли профилактика геморрагических заболеваний?Ответ: профилактика геморрагического инсульта - это, прежде всего, контроль артериального давления и массы тела, отказ от курения, злоупотребления алкоголя, избыточного потребления соли, а также ведение спокойного образа жизни.
Вопрос: спустя 3 месяца после геморрагического инсульта невролог назначил контрольное МРТ – зачем?Ответ: для исключения свежих очагов кровоизлияния, для обнаружения исходов геморрагического инсульта – либо развивается киста (имеют значение размеры, расположение…) либо кистозно – глиозные изменения («рубцовые» изменения), для исключения сосудистой мальформации, для коррекции лечения.
Вопрос: возможно ли полное выздоровление после геморрагического инсульта?Ответ: нет, обязательно останется неврологический дефект. Полное восстановление функций возможно при субарахноидальном кровоизлиянии.
Вопрос: существуют ли санатории для лечения больных после инсультов?Ответ: да, но принимаются туда пациенты, способные к самообслуживанию и не имеющие общих противопоказаний.
Врач невролог Кобзева С.В
medicalj.ru
Геморрагические инсульты Паренхиматозное кровоизлияние
Заболевание встречается значительно реже, чем ишемический инсульт, соотношение их составляет 3-4:1. Практически в половине случаев ГИ артериальная гипертензия рассматривается как основная причина. Для такого кровоизлияния характерны: гипертензионный анамнез, кровоизлияние в типичное место (подкорковые узлы, таламус, мозжечок, варолиев мост) и отсутствие других очевидных причин. Морфологической основой такого кровоизлияния является микроаневризма мелких пенетрирующих артерий, отходящих от магистральных артериальных стволов.
К негипертензионным причинам относят:
1.Амилоидную ангиопатию 7-10%
2.Использование антикоагулянтов-тромболитиков 10%
3.Опухоли 5-10%
4.Лекарственные причины 6% (кокаин, амфетамины) здесь обычно субкортикальные кровоизлияния
5.Макроаневризмы и а-в мальформации 5%
6.Идиопатические 6-20%
Отдельного внимания требует амилоидная ангиопатия, как причина внутримозговых кровоизлияний у пожилых лиц. Мозговую амилоидную ангиопатию МАА находят при вскрытии у 8% лиц до 60 лет и у 60% лиц в возрасте 60-90 лет. Амилоид откладывается в медии и адвентиции мелких и средних артерий полушарий, обычно поверхностных слоев. При этом системный амилоидоз отсутствует. Амилоид в стенке хорошо визуализируется при окраске Конго красным. Наиболее часто такие кровоизлияния происходят в лобную долю.
Отечественные исследователи выделяют кровоизлияние по типу ГЕМОРРАГИЧЕСКОГО ПРОПИТЫВАНИЯ которые составляют до 15% всех кровоизлияний, и наиболее часто локализуются также в варолиевом мосту и таламусе. Причиной их появления является диапедезное пропитывание, которое во многом связано с венозными нарушениями и ишемией, так до 70% всех эмболических инфарктов осложняются геморрагическим компонентом.
Клиническая картина
Клиническая картина складывается из очагового, общемозгового, менингеального и дислокационного синдромов.
Очаговые изменения определяются локализацией кровоизлияния, при этом наиболее заметным проявлением чаще являются двигательные нарушения в виде гемипареза различной выраженности.
Степень общемозгового синдрома прямо пропорциональна размеру гематомы и быстроте её нарастания, а также зависит от локализации кровоизлияния.
Менингеальный синдром обычно проявляется через несколько часов от начала заболевания.
Особое место занимают гематомы полушарий мозжечка, когда из-за малого компенсаторного пространства задней черепной ямки стремительно происходит сдавление ствола мозга и развивается кома с нарушениями витальных функций. Сложность диагностики такого кровоизлияния в том, что очаговые симптомы в виде атаксии могут "просматриваться" врачом на докоматозной стадии и недоступны определению при уже развившихся нарушениях сознания.
2. Субарахноидальное кровоизлияние
Составляют 20% от всех внутричерепных нетравматических кровоизлияний. Наиболее страдающий возраст 35-55 лет. Причиной их в более чем половине случаев является разрыв артериальных аневризм, реже - артерио-венозных мальформаций и - атероматозно измененных артерий. Кровь из лопнувшей артерии изливается в субарахноидальное пространство, раздражая рецепторы оболочек и вызывая элементы их асептического воспаления.
Клиническая картина
Складывается в основном из двух синдромов: общемозгового и менингеального. Острейшее начало с появления сильнейшей головной боли "удар по голове", часть больных говорит, что чувствовали как что-то лопнуло и вытекло внутри головы. Сразу же нарастают общемозговые проявления: тошнота, рвота, оглушенность, кома, часто с психомоторным возбуждением. Менингеальный синдром в первые часы не характерен, а развивается через несколько часов, суток.
Достаточно большую практическую значимость имеет градация субарахноидальных кровоизлияний по степени тяжести на основании клинической картины предложенная Hunt RC, Hess RN, 1968 г.
1 степень - асимптомная либо минимальная головная боль и легкая ригидность мышц шеи
2 степень - сильная головная боль, выраженная ригидность мышц шеи
3 степень - сонливость либо спутанность и возможен легкий гемипарез
4 степень - сопор, умеренный либо грубый гемипарез, децеребрационные знаки
5 степень - глубокая кома
Несмотря на разнообразие проявлений общими для всех кровоизлияний в мозг являются два основных признака:
- ОСТРЕЙШЕЕ НАЧАЛО
- ОБЩЕМОЗГОВАЯ СИМПТОМАТИКА
В клинической практике необходимо проводить дифференциальный диагноз характера инсульта.
Таблица 1
Дифференциальная диагностика характера инсульта
| Признак | Ишемический инсульт | Геморрагический инсульт |
| Начало | Чаще постепенное *1 | Чаще острейшее и острое |
| Гемодинамика в начале заболевания | Чаще спокойная | Как правило активная |
| Очаговая симптоматика | Соответствует артери-альным бассейнам | Не соответствует артериальным бассейнам |
| Общемозговая симптоматика в начале заболевания | Не выражена *2 | Выражена |
| Кровь в ликворе | Нет | Чаще определяется |
*1 за исключением эмболического инсульта
*2 за исключением эмболического инсульта
Для временной градации этапов развития церебрального инсульта можно пользоваться следующими временными ориентирами
1-7 сутки - острейший период инсульта
7-30 сутки - острый период
2-6 месяц - ранний восстановительный период
7-12 месяц - поздний восстановительный период
2-5 лет - последствия перенесенного инсульта
более 5 лет - остаточные явления
Оценка тяжести церебральной ишемии как и инсульта может проводиться по критериям предложенным Лифшицем в 1986 году.
ст. Минимальный парез, слабо выраженные нарушения чувствительности, (незначительные нарушения функции пораженных систем)
2 ст. Парезы до 3 баллов, элементы афазии, но больной себя обслуживает в пределах постели.
3 ст. Полное нарушение функций пораженных систем: плегия, грубый парез, тотальная афазия, гемианопсия. Общемозговые симптомы до уровня оглушения.
4 ст. Общемозговые нарушения до уровня сопора, комы в сочетании или без очаговой симптоматики.
Формулировка диагноза:
Нозологический церебральный диагноз в острейшем периоде ( ПНМК, Ишемический инсульт, Геморрагический инсульт)
Указание сосудистого бассейна для ИИ или локализации для ГИ
Уточнение характера ишемического инсульта (эмболический, тромботический, гемодинамический)
Временная коррекция (стадия инсульта)
Ведущие неврологические синдромы на момент осмотра
Основная причина инсульта (стеноз, окклюзия, деформация, аневризма и т.д.)
Отдельного рассмотрения требуют некоторые терминологические вопросы, так например, лакунарный инсульт, малый, градация инсульта по критериям ВОЗ.
Лакунарный инсульт. Данный термин обычно используется патологоанатомами, однако нередко клиницисты также выставляют такой диагноз. Патоморфологически ЛИ представляет собой небольшой до 1 см участок размягчения, а в последующем - кисты в области подкоркового белого вещества, базальных ганглиях, внутренней капсуле, таламусе и стволе. Причиной его развития является липогиалиноз или микроаневризмы мелких пенетрирующих мозг сосудов, отходящих от достаточно крупных артериальных стволов: средняя мозговая основная артерии. Основными факторами риска называют артериальную гипертензию и сахарный диабет. Однако возможно в ряде случае его причиной является микроэмболия различного генеза. Клиническая картина складывается из «чистого» двигательного или чувствительного феномена: односторонний парез или гипестезии в 1 или 2,3 зонах (лицо, рука, нога), значительно реже встречается сенсомоторный вариант. Дефекты полей зрения, нарушения высших психических функций исключают диагноз лакунарного инсульта.
Согласно классификации предложенной Национальным Институтом Неврологических Расстройств и Инсульта США в 1989 году (Stroke,v21,N4, April 1990, pp.637-676) инсульт классифицируется по временному профилю и типу инсульта.
Временной профиль
Улучшение
Ухудшение В данной категории иногда выделяют мерцающее ухудшение
Стабильный инсульт. Если в течение 72 часов симптоматика не меняется, этот термин рекомендуется использовать вместо - завершившийся инсульт
В случаях когда симптоматика полностью проходит в течение 1-3 недель используется термин - обратимый неврологический дефицит, а в отечественной терминологии - малый инсульт.
Летальность при инсультах несмотря на самые современные методы консервативной терапии не обнаруживает существенных изменений. Общая смертность составляет - 20-24%, при ишемиях - 14-18%, а при кровоизлияниях до 50%. Кроме этого, более половины лиц, перенесших ОНМК имеют ту или иную степень инвалидизации.
studfiles.net