Диета при заболеваниях поджелудочной железы: обзор примерного меню. Что можно кушать при больной поджелудочной
Диета при заболевании поджелудочной железы
Поджелудочная железа принимает непосредственное участие в пищеварении. Именно она вырабатывает ферменты, необходимые для расщепления белков, жиров и углеводов, поступающих с пищей. Поэтому здоровье поджелудочной железы очень сильно зависит от характера питания человека. Основными причинами многих патологий этого органа является частое употребление тяжелых для переваривания продуктов. Это может быть алкоголь, жирная или острая пища или же просто переедание. Именно поэтому диета при заболевании поджелудочной железы является одним из главных методов лечения. Никакие лекарства не будут эффективны, если пациент неправильно питается.
Особенности диетического питания
При любых заболеваниях поджелудочной железы всегда наблюдается ее дисфункция. Воспалительные процессы, камни или кисты – все это нарушает отток панкреатического секрета. А если он вырабатывается в больших количествах, он застаивается, и развиваются осложнения. Кроме того, в пищеварительный тракт перестают поступать ферменты, необходимые для переваривания пищи. А иногда еще нарушается выработка гормонов, отвечающих за углеводный обмен в организме. Все это приводит к серьезным нарушениям пищеварения.
Поэтому лечить поджелудочную железу нужно как можно скорее. И первое, что назначает врач пациентам с такими патологиями, – это особая диета. Целью ее во время острого периода становится снятие нагрузки с железы, уменьшение выработки ферментов. Это помогает предотвратить застой панкреатического сока и развитие осложнений. Поэтому в серьезных случаях при болезнях поджелудочной железы рекомендуют полный отказ от пищи на 2-3 дня. Это дает возможность органу восстановиться.
Потом постепенно разрешено включать в рацион легкоусвояемую пищу, нежирную и неострую, лучше всего – в полужидком или протертом виде. Такое питание оказывает щадящее воздействие на железу, предотвращая развитие осложнений. Строгой диеты рекомендуется придерживаться не менее недели, но обычно – 1-1,5 месяца.
Но даже когда функции поджелудочной железы восстановятся, возвращаться к старым привычкам в питании не рекомендуется. Самая частая ее патология – панкреатит – не излечивается полностью. А при некоторых других патологиях происходит повреждение тканей или нарушение выработки ферментов. При употреблении алкоголя или тяжелой пищи возможен рецидив заболевания. Поэтому чаще всего диету при проблемах с поджелудочной рекомендуют соблюдать в течение всей жизни. Она, конечно, будет уже не такой строгой, но определенные правила в режиме и выборе рациона являются обязательными. Это поможет избежать обострения и прогрессирование патологий.
 Если появились проблемы с поджелудочной железой, прежде всего, необходимо изменить свой рацион питания
Если появились проблемы с поджелудочной железой, прежде всего, необходимо изменить свой рацион питания Основные правила питания
Диета для женщин и мужчин с любыми расстройствами функций поджелудочной железы подчиняется определенным правилам. Она может быть менее строгой или совсем щадящей, это зависит от тяжести состояния пациента. Ее тип, а также выбор продуктов определяет лечащий врач. Но все пациенты, перенесшие панкреатит или другую патологию поджелудочной, должны знать, что им нельзя есть, как правильно готовить продукты, какого режима питания лучше придерживаться.
Самое главное – это исключить нагрузку на железу, снизив выработку ферментов. Для этого вся пища должна быть щадящей. Исключаются продукты, вызывающие активную выработку пищеварительного сока. Готовить пищу нужно на пару, варить или тушить с небольшим количеством масла, а лучше – на воде. Допустимо запекать продукты в духовке, но не до хрустящей корочки и без жира. В рационе снижается количество соли, жиров, легкоусвояемых углеводов. Но в пище должно быть достаточно белка, который необходим для процессов регенерации тканей.
Диета для поджелудочной железы предполагает употребление пищи часто, но понемногу. Вредно длительное время голодать, потому есть нужно через каждые 3-4 часа. Порции должны быть маленькими, чтобы не создавать нагрузку на пищеварительный тракт.
Пищу необходимо тщательно пережевывать или же измельчать перед употреблением. Она должна быть теплой – запрещены как горячие, так и холодные блюда. Кроме того, рекомендуется выпивать ежедневно не менее 2 л воды. Все это помогает снять нагрузку с больной поджелудочной, нормализует процессы пищеварения, улучшает усвоение питательных веществ.
Что запрещено
При болезнях поджелудочной железы необходимо избегать тех продуктов, которые могут вызвать обострение. Это пища, усиливающая выработку ферментов, содержащая большое количество клетчатки, эфирных масел, кислот или экстрактивных веществ. Запрещаются жареные, острые, жирные, маринованные и соленые блюда. Такие продукты нельзя есть не только при обострении, но даже во время ремиссии, так как они могут вызвать воспалительный процесс в больной поджелудочной железе.
 При любых патологиях поджелудочной железы очень важно отказаться от копченых, соленых и жирных продуктов
При любых патологиях поджелудочной железы очень важно отказаться от копченых, соленых и жирных продуктов Самое главное, от чего придется отказаться – это алкоголь. Он противопоказан в любом виде и в любом количестве. Ведь именно употребление алкогольных напитков становится причиной панкреатита, липоматоза или образования опухолей почти в половине случаев.
Кроме того, полностью исключаются из рациона такие продукты:
- жирное мясо;
- жирная рыба;
- субпродукты, икра, консервы, колбаса и копчености;
- крепкие бульоны, кислые щи, окрошка, грибной суп;
- сало, маргарин, кулинарный жир;
- жареные яйца или же сваренные вкрутую;
- свежее молоко и жирные молочные продукты, острые выдержанные сыры;
- бобовые продукты;
- грибы;
- редис, щавель, ревень, лук, чеснок и другие острые овощи;
- помидоры, капуста, баклажаны, гранаты, виноград, кислые яблоки, апельсины;
- приправы, специи, кетчуп, майонез;
- кофе, крепкий чай, какао;
- кондитерские изделия – выпечка, торты, пирожные, мороженое, шоколад, конфеты.
 Нужно научиться правильно составлять свой рацион, ведь очень многие продукты придется полностью исключить
Нужно научиться правильно составлять свой рацион, ведь очень многие продукты придется полностью исключить Что нужно ограничить
Во время ремиссии панкреатита, а также в легких случаях при наличии кисты, липоматоза и при отсутствии болевого синдрома диета может быть не такой строгой. Некоторые сладости, специи и субпродукты можно иногда включать в рацион, но в ограниченных количествах. Реакция на любую пищу индивидуальна, поэтому нужно наблюдать за своим состоянием. Если какой-то продукт вызывает дискомфорт, боли или нарушение пищеварения, его нужно полностью исключить.
Диета № 5 для поджелудочной железы предполагает разделение всех продуктов на три группы: запрещенные, ограниченные и разрешенные. Какие продукты можно включать в рацион, помогает определить врач. Ведь это зависит от тяжести и типа патологии, наличия сопутствующих заболеваний ЖКТ, индивидуальной реакции.
Обычно рекомендуют употреблять только изредка и в ограниченных количествах такую пищу:
- куриная печень вареная, тушеная или в виде паштета;
- иногда разрешается печень трески;
- колбаса «Докторская», только после предварительного отваривания;
- мармелад, зефир, пастила, вафли, абрикосовое варенье, изредка – мед;
- масло оливковое или сливочное только при добавлении в готовую пищу;
- яйца в виде омлета или вареные всмятку;
- макаронные изделия без соуса;
- из специй допустимо иногда черный перец, корица и ванилин.
Что можно есть
Питание при заболевании поджелудочной железы должно обеспечивать организм всеми необходимыми питательными веществами. Пища должна быть щадящей, но разнообразной. Она должна нормализовать пищеварение, предотвращать осложнения. Но это не значит, что питаться больной должен невкусно. Многие полезные продукты можно кушать, особенно во время ремиссии.
 Пища при заболеваниях поджелудочной железы должна быть щадящей, разнообразной и питательной
Пища при заболеваниях поджелудочной железы должна быть щадящей, разнообразной и питательной Что включать в рацион, больному порекомендует врач. Обычно после операции или перенесенного острого панкреатита человеку дают памятку, в которой расписано, что ему можно и что нельзя есть. Желательно придерживаться этих правил, тогда можно будет избежать осложнений. Итак, что же можно есть при болезни поджелудочной железы:
- курица и индейка без кожи, вареная или в виде паровых котлет;
- постное мясо ягненка, кролика или телятина без жира и сухожилий;
- окунь, судак, треска, сазан, минтай или щука – вареные или запеченные;
- хлеб пшеничный подсушенный, баранки, сухари, галетное печение;
- суп овощной или с крупами;
- овсяная, гречневая или рисовая каша;
- из овощей можно кабачки, тыкву, морковь, картофель, цветную капусту, полезен авокадо;
- сладкие яблоки зеленого цвета без кожуры в запеченном виде, бананы, клубника;
- нежирный сыр, творог, йогурт, кефир;
- сок морковный, клубничный, кисель ягодный, компот из сухофруктов;
- чай зеленый, отвар шиповника, каркадэ, минеральная вода без газа.
 Некоторое время после обострения основой рациона должны стать протертые каши или овощные супы, а также подсушенный белый хлеб
Некоторое время после обострения основой рациона должны стать протертые каши или овощные супы, а также подсушенный белый хлеб Питание при обострении
Особенно важно обращать внимание на питание при болях в поджелудочной железе. Если в это время употреблять продукты, которые тяжело перевариваются, переедать или есть запрещенную пищу, возможно развитие серьезных осложнений. Кроме того, от болей невозможно избавиться без изменения рациона. Только снизив нагрузку на поджелудочную, можно эффективно лечить любые ее патологии.
загрузка...
Обычно при обострении панкреатита или других состояниях, сопровождающихся болями, больного помещают в стационар. В первые несколько дней запрещается употреблять любую пищу, можно только пить воду, минералку без газа или отвар шиповника. Потом врач порекомендует пациенту, что можно есть, если болит поджелудочная железа.
В это время все продукты должны быть проварены, тщательно измельчены. Разрешается слизистый протертый суп, например, рисовый, протертые каши, суфле из моркови или тыквы, галетное печенье или сухарики, несладкий чай, иногда обезжиренный кефир. Пищу нужно принимать в теплом виде, маленькими порциями, 6 раз в день. Обычно это первый и второй завтрак, обед, полдник, ужин и перед сном – кефир или кисель.
 При составлении меню нужно обязательно придерживаться рекомендаций лечащего врача
При составлении меню нужно обязательно придерживаться рекомендаций лечащего врача Примерное меню
Кроме того, что при патологиях поджелудочной железы нужно внимательно подходить к выбору продуктов, очень важен также режим питания. Больным рекомендуют принимать пищу 5-6 раз в день, небольшими порциями. Выбор меню зависит от тяжести течения патологии, общего состояния органов ЖКТ, возраста больного. Чаще всего рекомендации по составлению ежедневного рациона дает врач с учетом всех этих факторов. Важно, чтобы меню удовлетворяло потребности больного в питательных веществах и не нагружало поджелудочную железу.
- На первый завтрак рекомендуется есть полужидкие каши на разбавленном молоке или воде. Иногда можно вместо каши съесть белковый омлет или суфле из творога. Из напитков допускается несладкий чай, компот. Можно включить кусочек подсушенного хлеба, несоленый сыр.
- На второй завтрак можно есть овощное пюре, суфле, печеные яблоки. Кроме этого, употребляется отвар шиповника или компот.
- Обед состоит из овощного или крупяного супа. Допустимо включить в него вареное мясо или рыбу, вареные или запеченные овощные блюда. На десерт возможны печеные яблоки, компот или несладкий чай.
- На полдник едят творог в виде суфле или сырников, чай, отвар шиповника или кефир.
- Ужин может состоять из каши или овощного блюда. Кроме того, в него можно включить паровые котлеты из рыбы или мяса.
- Перед сном рекомендуется выпить стакан кефира или киселя.
Правильно подобранные продукты в рационе человека с заболеваниями поджелудочной железы улучшают процессы пищеварения, не нагружают органы ЖКТ, предотвращают развитие осложнений. Они вкусны и питательны, обеспечивают организм всеми необходимыми микроэлементами.
diabetiko.ru
Что можно есть при болезни поджелудочной железы: особенности питания и рекомендации
Сам по себе панкреатит обычно не развивается. Дело в том, что система пищеварения является очень сложной, а все ее органы тесно связаны друг с другом. Нельзя даже представить себе идеально здоровые печень, желудок и кишечник и воспаленную поджелудочную железу. Поэтому если вы испытываете боли в животе, очень важно сначала пройти полную диагностику ЖКТ, а потом уже исходя из её результатов начинать комплексное лечение. Однако его эффективность в большей степени зависит от сопутствующей диеты. Поэтому сегодня мы хотим поговорить о том, что можно есть при болезни поджелудочной железы. Внимание к этой теме связано с высокой частотой подобных недугов.
Своевременное реагирование
Патология поджелудочной железы тесно связана с заболеваниями печени и желчевыводящей системы. Чаще всего среди последних встречается панкреатит. С одной стороны, это не слишком страшно. Однако при остром и длительном течении, когда человек не обращается к врачу и заглушает боль таблетками, может привести к панкреонекрозу. Последствия серьезные, поэтому пускать течение заболевания на самотек недопустимо. Нельзя забывать про перерождение тканей. Помимо медикаментозного лечения, очень важно знать, что можно есть при болезни поджелудочной железы.
Симптомы панкреатита
Как определить, что у вас развивается это заболевание? В первую очередь важно запомнить, что любая боль – это повод для обращения к врачу. Тем более, если она появляется регулярно. Панкреатит – это тяжелое заболевание, которое характеризуется сильнейшими приступами. Чаще всего это происходит после еды. Локализация боли - в верхней части живота, правом или левом подреберье, обычно опоясывающего характера. Она не снимается при помощи анальгетиков или спазмолитиков. Отмечается рвота и нарушение стула, слабость и головокружение.
Цель диеты при панкреатите
Любые заболевания поджелудочной железы приводят к сбоям в её работе. В первую очередь наблюдается нарушение выхода ферментов в пищеварительный тракт. Длинная цепочка приводит к тому, что расщепление нутриентов нарушается. Но это еще не все. Серьезно страдает углеводный обмен. Именно поджелудочная железа вырабатывает инсулин, который необходим для утилизации глюкозы. Поэтому лечение начинается с того, чтобы уменьшить нагрузку на больной орган. Врач, параллельно с назначением лекарственных препаратов, рассказывает, что можно есть при болезни поджелудочной железы. Цель – коррекция нарушения обменных процессов.
Изменение рациона
На самом деле диета назначается не навсегда. Очень важно знать, что можно есть при болезни поджелудочной железы, чтобы снизить неприятные ощущения и ускорить выздоровление. Это лечебный рацион, который назначается на период обострения. Но не рассчитывайте, что уже через несколько дней вы сможете вернуться к привычной пище. Восстановление поджелудочной железы - процесс длительный. То есть параллельно с лечением вам придется придерживаться диеты не менее полутора месяцев. Обязательно питаться 6 раз в день понемногу, соблюдая рекомендации специалиста.
Стол № 5
Это специальная лечебная система, которая разработана для людей, страдающих панкреатитом. Причем сложно сказать, что дает больший эффект - таблетки или сама диета. Эта же схема питания рекомендована и при других патологиях поджелудочной железы, тем более что чаще всего развиваются они именно на фоне панкреатита. Самое сложное для пациентов – выдержать первые дни.
Когда врач диагностирует обострение болезней поджелудочной железы, он рекомендует голод. В течение двух-трех дней желудочно-кишечному тракту дают передышку, полностью избавляя его от необходимости переваривать пищу. Обычно пациенты, которые страдают от болей, отмечают значительное улучшение состояния за это время. Уходит дискомфорт, ощущение распирания, вздутие. Но без еды человек долго не может, поэтому через пару дней начинают плавно вводить в рацион продукты. Очень важным является щадящее питание при болезни поджелудочной железы. Что можно есть, а от чего нужно сразу отказаться? Давайте поговорим об этом подробнее.
Питание в острой фазе
В этот период происходят кардинальные нарушения пищеварения.
- Ферменты блокируются внутри железы. Это приводит к вздутию и расстройствам кишечника, так как пища не обрабатывается должным образом. Кроме того, начинается процесс самопереваривания тканей. Именно по этой причине больной чувствует боль справа от пупка.
- Отравление организма.
Правильное питание повышает шансы на полное выздоровление или стабилизацию патологии. Именно дома часто нарушаются принципы здорового питания. Если в будни человек еще старается придерживаться определенных правил, то в праздничные дни о них просто забывают. А на утро снова приступ, больница и капельница.
Распечатайте и поместите на стену информацию о том, какие продукты можно при болезни поджелудочной железы. Непреложные правила лечебной диеты должны соблюдаться в любом случае ежедневно. Тем более что она не включает дорогие продукты. В большинстве случаев блюда готовятся путем измельчения и отваривания, а также на пару.
В случае обострения не два дня нужно полностью отказаться от пищи. Разрешен только отвар шиповника (2-3 чашки в день) и чистая вода. После того как боль ушла, необходимо постепенно вводить в рацион продукты. В первый день не более 300 г нежирного бульона. На второй день к этому можно добавить 100 г отварного мяса. Постепенно вы выходите на обычный режим питания.
Обязательно включайте в свой рацион эти продукты
Давайте теперь более детально поговорим о том, что можно кушать при болезни поджелудочной железы.
- Очень важны источники белка. Это нежирное мясо, лучше всего отварное или рубленое. Наиболее полезными считаются паровые котлеты. Выбирая сорта мяса, остановитесь на телятине и курице, а также крольчатине.
- Прекрасный вариант для основного блюда – рыба. Отварная или паровая, обязательно нежирных сортов. Для разнообразия можно делать паровые котлеты.

- Крупы больным панкреатитом лучше всего заменить овощными гарнирами. Исключение – гречка.
- Макаронные изделия. Сами по себе они не должны исключаться из системы питания. Однако зажаренные до румяной корочки на масле, они не имеют отношения к столу № 5. Использовать их можно только без соуса, с ложечкой оливкового масла.
- Молочные продукты – это ценный источник полезных веществ, но здесь есть некоторые ограничения. Цельное молоко переносится плохо, поэтому намного лучше выбирать простоквашу или кефир. Хорошо подходит творог, но не больше 9 % жирности.
- Яйца – раз в неделю. Лучше всего отварные всмятку или омлет.
- Хлеб можно только слегка подсушенный.
- Десерты – это больная тема для многих. Не обязательно совсем отказываться от лакомств. Приготовьте вкусное и полезное желе из ягод или мусс и положите кусочек зефира. Часто задается вопрос "можно ли мед при болезни поджелудочной железы". Здесь многое зависит именно от диагноза. Если есть нарушение эндокринной функции, то исключается сахар, мед и варенье.
- Овощи – это основной элемент питания. Их употребляют как можно больше. Однако важно знать, какие овощи можно при болезни поджелудочной железы. Забудьте про сырые салаты. Грубая клетчатка отрицательно повлияет на ваше состояние. Лучше всего употреблять в пищу запеченные плоды. Причем это может быть картофель и морковь, свекла и тыква, кабачки и цветная капуста. В период обострения лучше всего употреблять их в виде протертого пюре.

- Фрукты – идеальное дополнение трапезы. Источники пищевых волокон, витаминов и антиоксидантов, они нужны нашему организму каждый день. Какие можно фрукты при болезни поджелудочной железы? На самом деле практически любые, кроме цитрусовых. Однако в свежем виде употреблять их в пищу также не рекомендуется. Яблоки лучше запекать, из мягких фруктов можно готовить вкусные пюре, компоты и кисели.

- Бахчевые – это отдельная тема для разговоров. У гастроэнтерологов часто спрашивают, можно ли арбуз при болезни поджелудочной железы. В сезон очень сложно отказаться от этих сладких ягод. Стоит ли идти на поводу у своих вкусовых рецепторов? На самом деле при болезни поджелудочной железы арбуз употреблять можно, но в ограниченных количествах. Одного-двух кусочков вполне достаточно.
От чего нужно отказаться
Категорически под запретом жирные виды мяса, рыбы и наваристые бульоны, студни. Из молочных продуктов нужно отказаться от глазированных творожков и острых сыров. Деревенский творог тоже лучше заменить менее жирным. Жареные яйца или отварные вкрутую нужно полностью исключить из рациона. Сырые овощи допускаются в ограниченном количестве и то в период ремиссии. Репа и редька, редиска и хрен, чеснок и сырой лук, сладкий перец, фасоль и грибы – все это, увы, под запретом. Кислые (апельсины) и слишком сладкие (финики, виноград) фрукты тоже нужно исключить из рациона. Придется привыкнуть к мысли, что выпечка, пирожные и мороженое, шоколад и орехи - лакомства не для вас.
Коротко об излишествах
Как видите, диета вполне щадящая, даже за праздничным столом вы найдете для себя подходящее блюдо. А можно ли пить при болезни поджелудочной железы? Ответ категорический: нет! Алкоголь полностью запрещен. Причем не суть важно, водка это, коньяк или пиво. Каждая рюмочка - это повод для обострения. Единственное исключение – столовое вино в терапевтических дозах, то есть глоток перед едой.
Морские деликатесы, креветки и моллюски – это хороший источник белка. В вареном виде вполне можно их использовать. А вот такой деликатес, как суши, для вас под запретом. Это жирная рыба, маринованные овощи и острые приправы.
Нужно ли соблюдать диету во время ремиссии
После того как состояние нормализовалось, есть большой соблазн перейти к обычному питанию. На самом деле диету можно сильно ослабить, что станет бонусом за длительное воздержание. Однако копчености и маринады, торты с кремом и мясо с хрустящей корочкой употреблять не стоит. Если удержаться нет сил, то возьмите небольшой кусочек лакомства, а остальной день проведите на кефире или простокваше. Разумные ограничения лучше, чем обострение.
Вместо заключения
Как видите, в этой диете нет ничего сложного. По сути, это просто система здорового питания, которая дает отличные результаты при заболеваниях панкреатита. Тот, кто уже познакомился с болями, характерными для этого состояния, прекрасно знает, что лучше отказаться от жареного мяса, чем потом проходить курс длительного лечения. Диета позволяет избежать обострений, а значит, жить вам будет намного легче.
fb.ru
Что можно кушать при панкреатите
Порой люди недоумевают, что можно кушать при панкреатите. Кажется, запрещены все привычные продукты, а разрешены только каши.
Под запретом оказались многие овощи, фрукты, рыба, мясо. Впрочем, это только первое впечатление.
При воспалении поджелудочной железы можно составить богатое разнообразное меню.

Панкреатит
Острые сильные боли после еды, локализующиеся преимущественно в левой части живота, многократная рвота, тошнота могут свидетельствовать о появлении такого заболевания, как панкреатит.
Болезнь сопровождается воспалением и поражением поджелудочной железы. По разным причинам панкреатический секрет перестает выделяться в кишечник, забрасывается обратно в железу.
В результате ферменты, которые синтезируются поджелудочной, начинают переваривать сам орган, вызывая диффузные изменения.
Диагноз определяется на основе клинических проявлений и результатов исследований.
Выделяют два основных вида панкреатита:
- Острый. Развивается внезапно. В большинстве случаев характеризуется проявлением ярких симптомов, среди которых: сильные боли, рвота, высокая температура, повышенное давление, тахикардия, желтушность кожи, высокое потоотделение. Разновидностью острого панкреатита является реактивный.
- Хронический. Порой недолеченное острое заболевание превращается в хроническое. Приступы обострения происходят до 5 раз в год, сопровождаются сильными болями, многократной, не приносящей облегчения рвотой, лихорадкой, характеризуются разной продолжительностью. Вне обострения состояние – стабильное.
Одним из факторов, провоцирующих развитие панкреатита и его обострение, является неправильное питание.
Кофе, выпитый до еды, острые, жареные блюда, специи возбуждают аппетит и ведут к повышенной выработке ферментов, функция которых заключается в переработке белков, лактозы, сахаров, жиров.
Часть из них действительно участвует в переработке пищи. Другая остается в поджелудочной железе.
Медицина давно изучила, что соблюдение правильного питания являются необходимыми и обязательными мерами для сохранения здоровья внутренних органов.
Важно всегда помнить, что разрешено кушать при панкреатите. Отсутствие лечения, щадящего питания при обеих формах болезни вызывает различные осложнения, в том числе рак, сахарный диабет, перитонит.
Особенности питания при панкреатите
Вне зависимости от того, идет ли речь об остром панкреатите или хроническом, в развитии заболевания выделяют несколько стадий:
- Начальная. Связана с началом приступа при острой форме или выраженном обострении хронического панкреатита. Симптомы проявляются наиболее интенсивно.
- Улучшение. Признаки заболевания уменьшаются. Стихает боль, стабилизируется температура.
- Выздоровление. Состояние нормализуется.
Каждая из стадий характеризуется специфическими требованиями к тому, что можно кушать при панкреатите.
jeludokbolit.ru
Что можно есть при больной поджелудочной — Ответы и советы
Поджелудочная железа есть самым большим органом в пищеварительной системе человека. Переваривание пищи является следствием желудочного сока, который выделяется клетками данной железы. Кроме этого в ткани поджелудочной железы имеется другие клетки, каковые называются островками Лангерганса. Они вырабатывают инсулин, который помогает для усвоения глюкозы.Заболевание и лечение поджелудочной железы
Значительно чаще поджелудочная железа страдает от инфекционных болезней и воспалений. Ужасной заболеванием поджелудочной железы есть панкреатит – воспалительный процесс, при котором из-за воспаления данный орган не имеет возможности нормально функционировать. Потом начинается его саморазрушение, в ходе которого вредные ферменты и токсины смогут попасть в кровь, повредив другие крайне важные органы.
Людям, у которых было найдено заболевание либо воспаление поджелудочной железы, назначают лечение, основанное на диете. В случае если заболевание острое, то первые два-три дня больному направляться по большому счету воздержаться от приема пищи. Питание при таких условиях вводится через вену в виде особого раствора. Диета при поджелудочной железе весьма твёрдая: лишь вода с маленьким содержанием щелочи. Помимо этого, необходимо приложить мороз (бутылку со льдом) на пузо, на то место, где болит посильнее всего. От этого поджелудочная железа снизит выработку пищеварительного сока, и воспаление понемногу начнёт проходить.
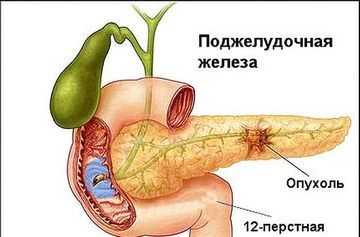
Диета при заболевании поджелудочной железы
Еще в давние времена питание для людей было не только процессом подкрепления жизненных сил, но и лечебной процедурой. Посредством разных диет лечили многие заболевания. А при заболеваниях поджелудочной железы диета стоит на первом месте.
Диета при заболевании поджелудочной обязана соблюдаться строго! Одно из основных условий диеты – это нередкий прием пищи. Кушать необходимо каждые 3 часа, и не меньше 6 раз в день. Такое регулярное питание сможет довольно быстро вернуть функциональность поджелудочной железы. Порции пищи должны быть мелкими, дабы очень сильно не нагружать железу. А пища – в обязательном порядке измельченной, протертой, приготовленной на несколько, тушеной либо вареной. Еда должна быть горячей — в пределах 30-60 градусов, ни за что не холодной и не горячей. Выполнять диету при заболевании поджелудочной необходимо не меньше года с момента обострения.
Людям с болезнями поджелудочной железы диету рекомендуется использовать особую — диету №5. Эта диета основана на потреблении продуктов низкой каллорийности. При ней строго ограничивается прием жиров и углеводов, и таких продуктов, каковые повышают выработку пищеварительных соков, приводят к вздутию кишечника, содержат неотёсанную клетчатку. Каллорийность пищи, потребляемой в день, обязана составлять не более 1800 ккал. Питание должно складываться из: 80 г белков, 40-60 г жиров и 200 г углеводов, 8-10 г соли, и обязательного количества потребляемой жидкости в пределах 1,5-2 литра. Минеральный состав потребляемых продуктов должен быть следующим: натрий – 4050 мг, калий – 3800 мг, фосфор – 1700 мг, кальций – 1100 мг, магний – 500 мг, железо – 30 мг. А витаминный состав должен включать 1,5 мг витамина А, 1,8 мг витамина В, 12,6 мг каротина, 19 мг витамина РР и 115 мг витамина С.

Диета при заболевании поджелудочной железы обязана включать такие продукты, как:1) некрепкий чай с лимоном либо молоком, без сахара либо полусладкий;2) отвар шиповника, компоты и ягодно-фруктовые соки, разбавленные водой;3) пшеничный хлеб из муки 1 и 2 сорта, не первой свежести либо подсушенный, и сухари и сухое печенье;4) молоко и кисломолочные продукты: напитки, нежирный творог, пудинги, творожные пасты;5) овощи, приготовленные на несколько, отваренные либо в составе вегетарианских супов, в обязательном порядке протертые: картофель, морковь, кабачок, тыква, цветная капуста, свекла, зеленый горошек;6) крупы: манная, овсяная, гречневая, рис, сваренные на воде либо наполовину с молоком, протертые. И вермишель. Возможно добавить 5 г сливочного масла;7) яйца в виде омлетов, наряду с этим белков – не больше двух, а желтков – не больше ? в день;8) нежирное мясо: говядина, телятина, кролик, курица, индейка. Отварное либо паровое, протертое и рубленое в виде следующих блюд: котлеты, пюре, суфле, кнели и т. д. Рыба нежирных сортов;9) сливочное масло – до 30 г, рафинированное растительное масло – до 15 г;10) мягкие и сладкие фрукты и ягоды, протертые в сыром виде, печеные яблоки;11) компоты, желе, муссы из свежих и сухих ягод и фруктов, протертые, полусладкие.
Как уже говорилось, при остром воспалении поджелудочной железы необходимо воздержаться от еды. Диета при заболевании поджелудочной железы, по окончании того как острая боль пройдет, пребывает в приеме простокваши по ? стакана каждые 30 мин.. Через дни разрешается до 200 г творога в сутки. И вдобавок через двое дней – отварные протертые продукты. В случае если заболевание поджелудочной железы хроническое, то диета при поджелудочной содержится в потреблении разрешенных продуктов мелкими порциями и в протертом виде.

При больной поджелудочной железе диету предпочтительно насытить такими продуктами, как нежирное мясо и рыба, яйца всмятку и кисломолочные продукты. Содержащиеся в них белки благотворно воздействуют на пищеварительную функцию поджелудочной железы. Кроме этого необходимо использовать жидкие и полужидкие блюда: супы и каши на воде. Особенно нужным станет потребление морской капусты из-за громадного содержания в ней кобальта и никеля, нужного для обычной работы поджелудочной.
На протяжении диеты при заболевании поджелудочной категорически запрещается использовать ряд продуктов, среди которых:1) газированные сладкие напитки и виноградный сок, кофе, какао;2) свежий хлеб из пшеничной либо ржаной муки, сдобные булки и изделия из слоеного теста;3) молочные продукты с высоким содержанием жиров;4) борщи, щи, холодные супы и супы, сваренные на мясном, грибном либо рыбном бульоне;5) блюда из жареных яиц, яиц вкрутую и цельных яиц;6) жирное мясо и субпродукты, жирная рыба, колбаса, копчености, консервы и икра, сало, и кулинарные жиры;7) каши из кукурузной, пшенной, ячневой и перловой крупы, рассыпчатые каши;8) бобовые;9) свежие овощи и фрукты в непротертом виде, и редис, репа и редька, белокочанная капуста, лук и чеснок, баклажаны, грибы, щавель и шпинат, сладкий перец;10) виноград, бананы, финики и инжир;11) сладости: конфеты, шоколад, варенье, мороженое;12) пряности;13) алкоголь.
Высококалорийная еда переваривается весьма долго, дополнительно нагружая поджелудочную железу. Исходя из этого при больной поджелудочной железе диета исключает эти продукты. Острая и соленая пища усиливает воспаление железы. Кроме этого пагубно на нее воздействует потребление алкогольных напитков, кофе, какао, крепкого чая и сладких газировок. Все это направляться заменить на зеленый чай, воду, компоты и разбавленные соки. Финики, виноград и бананы содержат большое количество несложных углеводов, из-за стремительного усвоения которых может произойти вздутие кишечника.
Диета при заболевании поджелудочной железы станет лучшим лекарством. Но и людям, каковые заботятся о своем здоровье, ведут здоровый образ жизни и следят за своим питанием, кроме этого стоит придерживаться этих рекомендаций. С таковой диетой для поджелудочной заболевания ЖКТ будут вам не страшны!
muzashtor.ru
Диета при поджелудочной железе что можно есть
22.03.2017 436 просмотров
Что можно есть при воспалении поджелудочной железыЕсли болит поджелудочная железа, что можно есть? Примеры меню и рецепты блюд. Ответы на частые вопросы по поджелудочной железе.
- Белковый омлет из двух яиц или паровой творожный пудинг, или мясные паровые котлеты, или отварная рыба; каши овсяная или гречневая на воде, стакан чая с молоком.
- Больной после острой фазы панкреатита продолжает соблюдать диету, рекомендуется из первых блюд супы на овощных бульонах, мясо хорошо вываренное, не жилистое, нежирных сортов, из молочных продуктов творог домашнего приготовления и разные блюда из него.
- Больные с панкреатитом знают, что даже минимальная доза спиртного может привести к обострению заболевания.
Вообще диета при диффузных изменениях поджелудочной железы широко распространена и применяется даже здоровыми людьми для предупреждения патологии печени, желчных протоков и пузыря, поджелудочной железы. Врач, параллельно с назначением лекарственных препаратов, рассказывает, что можно есть при болезни поджелудочной железы. Диета, которая назначается при диффузных изменениях поджелудочной железы, не сильно отличается от диеты при хроническом панкреатите.
Пару омлет из белков или протертую (перемолотую в блендере) геркулесовую крупу. Пейте чай с молоком, отвар шиповника или черной смородины. Первые 3-5 суток больной пьем минеральную воду без газов, чистую кипяченую воду, отвар шиповника, некрепкий черный чай. Первые три дня обычно голодают и пьют теплую минеральную воду без газа, например, Боржоми, можно немного некрепкого отвара шиповника. Пить можно не более чем по 200 мл. Пищу принимать нужно дробно, по 5-6 раз в день, небольшими порциями.
Й завтрак: сухофрукты (курага, чернослив), некрепкий чай и сухое печенье. Как их приготовить, смотрите в видео. Как только молоко превратится в топленое (немного загустеет), процедите и пейте настой каждый час по 1 или по 2 столовые ложки. Какие можно фрукты при болезни поджелудочной железы?
Диета для поджелудочной железы

Категорически под запретом жирные виды мяса, рыбы и наваристые бульоны, студни. Каша для питания должна напоминать по виду густой кисель. Кислые ягоды и фрукты, а также фрукты, содержащие большое количество легкоусвояемых углеводов, которые могут стать причиной вздутия кишечника (бананы, виноград, финики). Количество легкоусваиваемых углеводов должно быть минимальным, как и жиров, которые рекомендуется полностью исключить. Компоты, но с ограничением по добавлению сахара.
Лишь спустя указанный период можно постепенно расширять рацион. Любителям сладкого придется отказаться от продуктов с высоким содержанием сахара. Можно при подаче к столу добавить ложечку меда (если нет обострения болезни) и масло (сливочное, облепиховое или подсолнечное). Молоко и творог, кефир не сильно кислый и с низким процентом жирности. Молоко цельное не рекомендуется к употреблению, так как оно плохо переносится и вызывает метеоризм, понос.
Диета при панкреатите поджелудочной железы
При соблюдении всех правил питания больной, страдающий острым или хроническим панкреатитом, может избежать частых приступов болезни и сделать периоды ремиссии более продолжительными. При хроническом течении болезни у больного полностью отсутствует аппетит, наблюдается частая рвота и вздутие, болит верхний отдел живота, а боль отдает в спину.
Важно: питаться нужно много раз за сутки – примерно 5-6 приемов пищи в день!- В большинстве случаев блюда готовятся путем измельчения и отваривания, а также на пару.
- В общей сложности диета при остром панкреатите соблюдается около двух недель.
- В основном это должна быть углеводная пища, суточный рацион делится на 7 приемов.
- В первую очередь наблюдается нарушение выхода ферментов в пищеварительный тракт.
- В первый день не более 300 г нежирного бульона.
Химический состав диеты на сутки выглядит так: калорийность в границах от 1500 до 1600 кКал, доля белков составляет 80 г, жиров – до 60 г, углеводов – 300 г. Цель – коррекция нарушения обменных процессов. Чай слабый с лимоном, фруктово-ягодные соки без сахара, а лучше разбавить соки водой, отвары шиповника и черной смородины.
- В поджелудочной железе вырабатываются пищеварительные ферменты, и происходит предварительная переработка пищи и её дробление на простые составляющие.
- В случае развития выше описанных симптомов, человека необходимо срочно госпитализировать в хирургическое отделение, ведь даже небольшая задержка лечения чревата неприятными последствиями.
Диетическое питание при сахарном диабете имеет несколько иные принципы, которые заключаются в отказе от легко усваиваемых углеводов. Диффузные изменения поджелудочной железы подразумевают развитие таких заболеваний, как хронический панкреатит, диабет и другие опасные заболевания. Для поддержания сил питание им вводится внутривенно в виде специального раствора.
Не стоит есть слишком сладкие фрукты: финик, инжир, виноград, остальные не стоит кушать только в не протертом (первоначальном сыром) виде. Нельзя даже представить себе идеально здоровые печень, желудок и кишечник и воспаленную поджелудочную железу. Нельзя пить газированные напитки, напитки с брожением (примером тому может служить квас), чай (крепко заваренный), кофе.
На второй завтрак можно съесть нежирный творог или паровой пудинг. На десерт подойдут творожные пудинги, печеные яблоки, кисели, компоты. На первый прием пищи за день можно себе позволить рисовую либо перетертую манную кашу с небольшим количеством фруктов. На полдник можно дать творог нежирный, разбавленный молоком, некрепкий черный чай и варенье. На полдник можно съесть запеченное яблоко. На ужин рекомендуется приготовить на пару омлет только из белков, съесть небольшой ломтик черного хлеба.
Принимать следует лишь ту пищу, которая позволяет поджелудочной железе оставаться в максимальном покое, и отказаться от ароматных и пряных блюд, вызывающих сильное чувство голода. Протертые овощи (морковь, молодая фасоль, тыква, свекла, цветная капуста, зеленый горошек). Развивается хронический панкреатит на протяжении многих лет.
Сами по себе они не должны исключаться из системы питания. Сливочное масло (до 20 г в сутки), растительное (не более 3 ст. Снимите кисель с огня, дайте ему настояться 20 минут, процедите и сразу пейте. Сохранить здоровье поможет специальная диета при панкреатите поджелудочной железы – что нельзя есть, а какие продукты окажутся полезны для людей с ослабленной поджелудочной железой?

Не ешьте ничего жирного или продукты, содержащие в своем составе преимущественно жиры, а не белки и углеводы. Не жарьте их, лучше стушите или отварите на пару. Не следует пить напиток из цикория слишком горячим, напиток может быть достаточно теплым, но он не должен обжигать. Не следует увлекаться острыми, тяжелыми блюдами, чтобы не вызвать перегрузку пищеварительной системы. Не стоит есть капусту, щавель, салат, брюкву, редьку, шпинат, редис, лук.
Подают его и как гарнир к мясу. Позже в него включают зрелые свежие фрукты сладких сортов. Помидоры (термически не обработанные) строго запрещаются. Помимо медикаментозного лечения, очень важно знать, что можно есть при болезни поджелудочной железы. Помимо этого, показано прикладывание холодных компрессов на место расположения железы. После того, как боли уменьшатся, можно пить по полстакана ряженки каждые 40-60 минут.
Специалисты рекомендуют во время лечения заболеваний поджелудочной железы обязательно соблюдать специальное лечебное диетическое питание, которое является не только основным путем к выздоровлению, но и отличной профилактикой обострений. Среди фруктов, находящихся в черном списке диеты: цитрусовые, клубника или земляника, малина. Стоит ли идти на поводу у своих вкусовых рецепторов? Сырые овощи, нарезанные мелко, можно включать в рацион только при отсутствии поноса.
Разрешается лишь пить очищенную воду или настаивать шиповник. Растительное масло используется в небольшом количестве. Рекомендуется хлеб пшеничный вчерашней выпечки или посушенный. Рыбу (треска, ледяная, щука, судак) варят на пару или в воде и дают в рубленном виде или целым куском. С улучшением состояния, меню приобретает более разнообразных вид, обогащаясь омлетами из белков яиц на пару, кнелями, творогом, суфле из мяса и рыба на пару и молочными полужидкими кашами.
Особенно вредно для больного рассматриваемой болезнью есть мороженное и торты с кремом. Острая фаза сопровождается сильными болями, при которых пациенты часто попадают в стационары. Отваривайте нежирную рыбу, идеальный вариантом для обеда станет уха. Очень важно знать, что можно есть при болезни поджелудочной железы, чтобы снизить неприятные ощущения и ускорить выздоровление.
Сюда можно отнести такие виды рыбы, как осетровые, лососевые, а также сельдь, скумбрия, икра рыбная. Сюда относят: мясо свиньи, утки, барана, гуся. Так, в первые дни острого воспаления необходимо голодание. Также облегчить состояние можно с помощью холода, который прикладывается на больное место. Там гораздо проще разобраться с тем, какая должна быть диета при панкреатите поджелудочной железы.
- Диетическое питание при панкреатите в стадию нестойкой ремиссии или выхода из острого периода подразумевает частое употребление пищи, но маленькими порциями.
- Со второй недели диетического питания можно увеличить количество жиров до 20 грамм, белка – до 60 грамм, углеводов – до 300 грамм.
Ни в коем случае нельзя соблюдать лишь диету при заболевании поджелудочной железы, забыв о медикаментозной терапии и постельном режиме. Но без еды человек долго не может, поэтому через пару дней начинают плавно вводить в рацион продукты. Но если до визита к специалисту приходится ждать некоторое время, а состояние требует вмешательства, можно самостоятельно изучить общие положения одного из лечебных столов, который и прописывают в данном случае.
Возьмите овсяную закваску, приготовленную путем брожения (длится этап брожения от одного до двух суток в теплой среде – от 22 до 28 градусов по Цельсию, пока не появятся активные пузырьки) из овсянки (три стакана или 300 г), кефира (4 больших ложки) и кипяченной, охлажденной воды (берут около 2-х литров) – от пяти до десяти столовых ложек. Возьмите себе за правило дробное питание, есть следует понемногу, 6-8 раз в сутки.
- А творог, блюда из мяса, птицы, овощей, содержащих мало клетчатки, можно есть только в протертом виде.
- А хроническое течение заболевания приводит к фиброзу тканей.
- Авокадо можно есть отдельно, выбирая его мякоть ложечкой или взбив в пюре при помощи блендера.
Чайную ложку порошка цикория разведите в половине стакана кипящей воды, добавьте еще полстакана молока и пейте вместо чая. Часто задается вопрос "можно ли мед при болезни поджелудочной железы". Что же можно кушать людям, болеющим панкреатитом? Что именно нельзя есть? Что касается дискомфорта, то он наиболее заметен после употребления острой, жареной и жирной пищи, а также после употребления алкоголя.
Но не рассчитывайте, что уже через несколько дней вы сможете вернуться к привычной пище. Об эффективности данной методики говорят и многочисленные положительные отзывы врачей о диете для поджелудочной железы. Объем жиров в нем сведен до минимума. Обычно рекомендуется кушать через 3-4 часа, поэтому в течение дня человек, должен принимать пищу не реже чем 5-6 раз.
Что касается перловой и пшеничной крупы – их лучше не употреблять в пищу, а кукурузную и ячневую стоит варить лишь иногда. Чтобы определить, какое примерное меню должно быть при панкреатите поджелудочной железы у больного, следует сначала определиться с диагнозом. Эта же схема питания рекомендована и при других патологиях поджелудочной железы, тем более что чаще всего развиваются они именно на фоне панкреатита.
Жаренные в масле или с поджаркой (из сала, лука и т. Желательно организовать дробное питание до 7-8 приемов пищи. Забудьте навсегда о жареной пище, привыкайте к отварным и запеченным блюдам. Здесь же исключаются простые углеводы. И помимо медикаментозного лечения существует еще одна немаловажная деталь самостоятельной помощи, способная сделать практически половину дела. Из мясной группы стоит выбирать куриную и индюшачью грудку без кожи, мясо кролика или теленка.
Конечно, диета при обострении поджелудочной железы не сможет полностью устранить болезнь, однако, в таком случае очень важно не дать проблеме усугубиться. Концентрация минеральных веществ в составе лечебной воды и дозировка определяется врачом. Кроме того, ежедневное употребление достаточного количества воды — обязательное условия лечебной диеты. Кроме того, плод нормализует артериальное давление. Легкие жиры разрешаются лишь с седьмого дня после обострения.
Если бульоны на мясе или рыбе, то первую воду сливают, сам суп не должен быть жирным, наваристым. Если в течение жизни придерживаться диетических предписаний врача, то количество рецидивов болезни можно свести к минимуму. Если очень хочется то можно, но что-то не вредное. Есть нужно дробно, понемногу — 5-6 дней. Еще через неделю калорийность рациона увеличивается, однако употребление всего кислого, жирного или острого по - прежнему строго запрещено.
Обычно эта боль приобретает хронический характер, но бывают и случаи, когда боль появляется лишь иногда, как некий приступ. Она вырабатывает ферменты и желудочный сок, участвующие в расщеплении белков, жиров и углеводов, поступающих с пищей. Она является также одной из основных пищеварительных желез: вырабатывает и поставляет в двенадцатиперстную кишку панкреатический сок, содержащий ферменты, необходимые для нормального пищеварения.

При заболевании поджелудочной железы начинаются проблемы с пищеварением. При наличии панкреатита (острого или обострения хронического) показано диетическое питание, которое исключает употребление острых, соленых, жирных, жареных, копченых и пряных блюд, приводящих к активации ферментативной активности поджелудочной железы. При подаче на стол можно украсить зеленью.
После этого рацион может быть расширен. Поэтому в день нужно употреблять 160 гр. Поэтому при различных патологических состояниях может нарушаться та или иная функция. При воспалении поджелудочной железы очень важно дробное питание 5-6 раз в сутки.
Вегетарианские протертые или слизистые супы, овощные без белокочанной капусты или крупяные (но не с пшеном), с добавлением сливочного масла или сметаны - 5-10 граммов.Вермишель, макароны и лапша разрешены.
Эти ферменты попадают в двенадцатиперстную кишку, откуда и начинается их участие в полноценном усвоении пищи. Это может быть отварная рыба с картофельным пюре, тефтели из куриного филе, мясо кролика, телятина, индейка.
Творог домашнего приготовления в виде пудинга, запеченное яблоко и стакан чая с молоком. То есть, голодание, холодные компрессы на область поджелудочной и строгий постельный режим. Только с активной ссылкой на ресурс. Фруктовые компоты и кисели без добавления сахара.

Для того, чтобы снизить нагрузку на весь желудочно-кишечный тракт и не провоцировать излишней активности самой железы разработана специальная диета. Домашняя лапша на воде или с добавлением нежирного молока. Еда готовится каждый раз свежая, подогретые блюда кушать не желательно. Если больной находится на стационарном или реабилитационном лечении, ему предлагается стол с подобранным химическим составом пищи.
В таких ситуациях можно использовать «Боржоми», «Ессентуки».
Исключаются продукты, обладающие сильным соко- и желчегонным действием: Мясные, рыбные, грибные и крепкие овощные бульоны, тугоплавкие жиры (бараний, говяжий, свиной), маргарин, кулинарные жиры, кислые и острые блюда, белокочанная капуста, бобовые, редис, редька, щавель, лук, чеснок, кофе, шоколад, крепкий чай, газированные напитки. Использование и перепечатка печатных материалов сайта woman. Их можно принимать в теплом виде, часто, маленькими дозами.
- Cloudflare is currently unable to resolve your requested domain (zdravlab.
- Error was encountered while trying to use an ErrorDocument to handle the request.
- А вот такой деликатес, как суши, для вас под запретом.
- А можно ли пить при болезни поджелудочной железы?
- А на утро снова приступ, больница и капельница.
Весь полученный объем вам необходимо выпить за один день.
Диета, назначаемая при остром панкреатите поджелудочной железы (примерно меню на день) составляется в зависимости от конкретных особенностей организма больного, а также от степени тяжести обострения. Диета, прописываемая врачами при такой болезни, как панкреатит поджелудочной железы (составляется примерное меню) включает натуральный кисель. Диетическое питание при сахарном диабете имеет несколько иные принципы, которые заключаются в отказе от легко усваиваемых углеводов.
healthyorgans.ru
диета и меню при заболеваниях
Содержание статьи:
Поджелудочная железа относится к железам внутренней секреции, она выбрасывает в кровоток специфический гормон инсулин. Это вещество в свою очередь участвует в регуляции обмена сахара в человеческом организме.
Если инсулин образуется в недостаточном количестве, то это может привести к тяжелому заболеванию – сахарному диабету. Кроме того, поджелудочная железа – это очень важный железистый орган, расположенный в брюшной полости.
Сок, выделяемый данным органом, вместе с желчью попадает в двенадцатиперстную кишку. В состав этого сока входят незаменимые ферменты, участвующие в переваривании пищи. Они способствуют расщеплению белков, жиров и углеводов. Если секреторная функция в поджелудочной железе не полноценна, то компоненты пищи будут плохо перевариваться.
Воспалительные процессы в этом органе, как правило, обусловлены расстройством пищеварения. Панкреатитом называют хронический воспалительный процесс в поджелудочной железе, развивающийся после острой стадии. Также панкреатит могут вызвать заболевания печени, камни в желчных протоках, патологии двенадцатиперстной кишки, атеросклероз, сифилис и туберкулез.
Симптомы проблем с поджелудочной
При данном заболевании у пациентов есть следующие симптомы:
- изжога;
- икота;
- запоры;
- отрыжка, вздутие;
- снижение веса;
- боли в поджелудочной области;
- желтуха;
- кишечное кровотечение;
- общая слабость.
Также обычно наблюдается потеря аппетита или развивается полное неприятие пищи, особенно с большим количеством жира.
Периодически могут возникать обострения заболевания, в результате чего функция поджелудочной железы нарушается, а пациент может говорить о сильных болях.
Обычно обострение связано с избыточным употреблением алкоголя или приемом большого количества пищи после голодания. Также причиной могут стать нервно-психические травмы и некоторые инфекционные заболевания, например, ангина или грипп.
Основной рацион при заболевании
Нужно понимать, что соблюдение диеты при болезнях поджелудочной железы позволяет не только вылечить патологию, но и является условием профилактики обострений. В то время, когда обострений нет пищу нужно употреблять маленькими порциями до 5 раз в день. Из рациона нужно исключить продукты, приводящие к вздутиям и запорам, а послабляющие вещества наоборот следует употреблять.
В пище должно находиться достаточное количество витаминов и соединений, предотвращающих отложение жира, а также много углеводов. Содержание жира необходимо уменьшить, а поступление белков в организм оставить на нормальном уровне.
Белки человеческий организм получает из молочных продуктов, нежирного мяса и рыбы, а углеводы попадают с овощами, сладкими фруктами, сахаром, медом, вареньем и крупами.
На период диеты необходимо ограничить потребление поваренной соли (не более 10 г), содержание кальция должно составлять 15 г, а магния 0,5 г.
В рацион необходимо включать 1,5 г фосфора и употреблять в день 300 г белого хлеба и около 120 г сахара, однако это не все, что можно кушать при панкреатите.
Рацион на день для больного с хронической патологией поджелудочной железы может быть составлен так:
- Завтрак – творог с молоком, сырники (нежирные), рисовая, манная или гречневая каша с сахаром и молоком, пюре из моркови или картофеля, колбаса докторская, отварное мясо или рыба, котлеты из капусты, салат, чай с сахаром или медом.
- Обед – овощной суп с крупой, фруктовый суп или молочный с макаронными изделиями. Крепкие навары из мяса или рыбы употреблять нежелательно. Можно использовать телятину или отварную курицу, овощи и крупы во всех вариантах, протертое мясо. На десерт подойдут свежие ягоды или фрукты, компот, ягодный кисель.
- Ужин – пюре из овощей, отварной картофель с рыбой, омлет, каши без масла из различных круп, творог. Перед сном будет полезно выпить кефир, мед с водой, поесть изюм или чернослив. Эти продукты обладают слабительным эффектом.
Что должен помнить больной панкреатитом
Строго запрещено пить холодные напитки, употреблять алкоголь, жареную и жирную пищу, пирожные, торты, сдобную выпечку. Хорошо, если еда будет недосолена, и она обязательно должна быть свежей. Одной из самых продвинутых считается диета номер 5.
Диета при заболеваниях поджелудочной железы, и особенно при остром панкреатите, должна быть очень строгой. Острый панкреатит переносится очень тяжело, больного мучают сильные боли в поджелудочной области, отдающие в спину, образуется холодный пот, артериальное давление падает, наблюдается общая слабость. Параллельно с этим развивается рвота, изжога, икота, вздутие живота, на коже живота появляется раздражение, поднимается температура тела.
Если появляются все вышеназванные признаки, то больному нужно срочно вызвать скорую помощь, чтобы врачи ввели обезболивающие и сердечные препараты (пантопон, кофеин и другие). В первые трое суток болезни человек не может кушать, поэтому врач должен ввести ему в вену или в прямую кишку раствор глюкозы, а под кожу сделать инъекцию физиологического раствора или 5% глюкозы.
На четвертый день болезни больной может самостоятельно питаться, но диета предполагает, что пища должна быть низкокалорийной. Из рациона нужно полностью удалить поваренную соль, жир, ограничить употребление бульонов из мяса и рыбы. Нужно меньше употреблять пищи, вызывающей вздутие кишечника или усиливающей выделительную работу желудка.
Диета и пища обязательно должна содержать большое количество витаминов С и В, а также сахара, то есть углеводы, хорошо растворимые в воде. Все продукты должны быть приготовлены без соли и разделены на 6-8 приемов в течение дня.
На четвертый день диета разрешает больному есть варенье, мед и сахар, пить сок из фруктов и клюквенный морс, а также отвар шиповника и черной смородины с добавлением сахара. В день необходимо выпивать не менее 2,5 литров жидкости.
На пятый день уже допустимо употребление пищи с более высоким содержанием калорий. В это время нужно полностью исключить жиры, углеводы давать в количестве 150 – 200 г, а белки растительного и молочного происхождения около 15 г.
На седьмой день калорийность продуктов должна быть еще больше увеличена, диета должна содержать 60 г белка, 250 г углеводов, 15 г жиров.
На 10 – 15 день заболевания разрешается прием пищи, содержащей 300 г углеводов, 20 г жира и до 60 г белков. Важно не забывать, что готовить нужно без добавления соли, пищу принимать в протертом виде и дробным методом. Только так диета сможет быть полноценно оздоровительной и лечебной.
diabethelp.org
лечение питанием при симптомах болезни на Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (4)
- Инфекционные и паразитарные болезни (20)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (2)
- Вирусные поражения кожи (5)
- Микозы (9)
- Гельминтозы (3)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (4)
- Болезни крови и кроветворных органов (3)
- Болезни щитовидной железы (5)
- Болезни эндокринной системы (12)
- Недостаточности питания (1)
- Психические расстройства (26)
- Воспалительные болезни ЦНС (2)
- Болезни нервной системы (17)
- Двигательные нарушения (4)
- Болезни глаза (16)
- Болезни уха (3)
- Болезни системы кровообращения (8)
- Болезни сердца (4)
- Цереброваскулярные болезни (1)
- Болезни артерий, артериол и капилляров (7)
- Болезни вен, сосудов и лимф. узлов (6)
- Болезни органов дыхания (17)
- Болезни полости рта и челюстей (13)
- Болезни органов пищеварения (25)
- Болезни печени (1)
- Болезни желчного пузыря (5)
- Болезни кожи (27)
- Болезни костно-мышечной системы (30)
- Болезни мочеполовой системы (10)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (26)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Врожденные аномалии (пороки развития) (10)
- Травмы и отравления (8)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- ...
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (122)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (156)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (14)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (114)
- Противогрибковые (126)
- Противомикробные (144)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (49)
- Пластическая хирургия (8)
- Процедуры и операции (23)
- Психология (10)
- Роды и послеродовый период (35)
- Сексология (9)
- Стоматология (9)
- Травы и продукты (13)
- Трихология (7)
medside.ru