Вирус папилломы человека: от него нельзя избавиться, но можно вылечить. Вирус адена
Аденовирусная инфекция | Симптомы и лечение аденовирусной инфекции
Симптомы аденовирусной инфекции
Инкубационный период длится от 5 до 14 дней.
Аденовирусная инфекция отличается полиморфизмом клинических симптомов и синдромов. В клинической картине могут преобладать симптомы, свидетельствующие о поражении дыхательных путей, глаз, кишечника, мочевого пузыря. лимфоидной ткани. Возможно развитие менингоэнцефалита. У взрослых аденовирусная инфекция протекает чаще в латентной форме, у лиц молодого возраста - в клинически выраженной. Заболевание развивается постепенно. Температура повышается с первого дня болезни, её продолжительность варьирует от 5-7 дней до 2 нед. Иногда субфебрилитет сохраняется до 4-6 нед, может быть двухволновая лихорадка, редко наблюдают три волны. В большинстве случаев симптомы интоксикации выражены умеренно даже при высокой лихорадке.
В связи с тропностью аденовирусов к лимфоидной ткани с первых дней болезни в процесс вовлекаются носоглоточные миндалины и появляются затруднённое носовое дыхание, одутловатость лица, серозный ринит с обильным отделяемым (особенно в младших возрастных группах). Характерный признак болезни - фарингит с выраженным экссудативным компонентом. Фарингит характеризуется умеренной болью или першением в горле. При осмотре выявляют гиперплазию лимфоидных фолликулов на фоне отёчной и гиперемированной слизистой оболочки задней стенки глотки. Миндалины увеличены, у некоторых больных видны белые нежные налёты, которые легко снять шпателем.
У взрослых в отличие от детей клинические признаки бронхита выявляют редко. Для детей характерен умеренный непродолжительный кашель со скудным слизистым отделяемым. Кроме того, почти у каждого пятого заболевшего ребёнка развивается острый стенозирующий ларинготрахеит, который протекает тяжело, с выраженным экссудативным компонентом. У некоторых детей возникает обструктивный синдром, имеющий отёчную или смешанную формы. Он может сохраняться до 3 нед. При этом кашель влажный, навязчивый; выдох затруднён, одышка смешанного типа. Аускультативно определяется большое количество влажных разнокалиберных и единичных сухих хрипов. У детей раннего возраста возможно развитие облитерирующего бронхита.
Нередко аденовирусная инфекция сопровождается умеренной лимфоаденопатией. Увеличиваются шейные, поднижнечелюстные, медиастинальные и мезентериальные лимфатические узлы. Мезаденит проявляется либо на фоне других проявлений аденовирусной инфекции, либо как основной синдром. Основной клинический признак - острая приступообразная боль преимущественно в нижней части живота (в правой подвздошной, околопупочной областях). Часто появляется тошнота, реже рвота, диарея. Изменения со стороны сердечно-сосудистой системы практически отсутствуют. У части больных имеет место гепатолиенальный синдром, иногда с повышением активности аминотрансфераз (АЛТ, ACT).
Часто развивается конъюнктивит. Вначале он односторонний, позже поражается второй глаз. Различают катаральный, фолликулярный и плёнчатый конъюнктивит. Последняя форма наиболее типична. Конъюнктива век гиперемирована, зернистая, несколько набухшая; возможно небольшое выделение секрета. Через 1-3 дня на конъюнктиве появляются белые или серовато-белые плёнчатые налёты. Частый симптом - отёк век. Реже наблюдают кератоконъюнктивит, при котором образуется инфильтрат в субэпителиальном слое роговицы, возникает её помутнение, снижается острота зрения. Процесс длится до одного месяца и, как правило, обратим.
У взрослых при аденовирусной инфекции могут быть клинические признаки цистита. Описаны случаи острого энцефалита, вызываемого чаще серотипом 7 аденовирусов. В самостоятельную форму болезни выделена фарингоконъюнктивальная лихорадка, имеющая довольно чёткую клиническую картину, с высокой 4-7-дневной лихорадкой, интоксикацией, ринофарингитом, плёнчатым конъюнктивитом.
ilive.com.ua
Аденовирусная инфекция - причины, симптомы, лечение
Вы здесь: Аденовирусная инфекция У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Аденовирусная инфекция и симптомы проявления». Категория: Инфекции, паразиты Просмотров: 17048Аденовирусная инфекция - основные симптомы:
Аденовирусная инфекция является инфекционным недугом, относящимся к группе ОРВИ. Поражает слизистую оболочку дыхательных путей, глаз и пищеварительного тракта. Практически четверть людей, которым ставят диагноз ОРВИ, имеют недуг, спровоцированный именно аденовирусами. Аденовирусная инфекция может поразить как отдельно взятых индивидов, так и носить эпидемиологический характер.
Аденовирусная инфекция у взрослых и детей передаётся несколькими способами:
- через воздух;
- вирус попадает непосредственно в ЖКТ;
- нередко заражение происходит в водной среде;
- очень редко может передаваться через предметы, к которым прикасался больной.
После заражения человек на протяжении от одной недели до двух будет опасен для других людей, так как именно в этот период болезнь передаётся через воздух. В некоторых случаях недуг может прогрессировать до одного месяца. С экскрементами активные вирусы могут выделяться из тела больного на протяжении 1,5 месяца.
Как правило, в организме человека вирус живёт две недели. Во внешней среде является очень устойчивым. К примеру, при температуре менее пяти градусов может просуществовать около двух лет. Полностью перестаёт существовать под длительным воздействием активных солнечных лучей.
Наиболее часто аденовирусная инфекция у детей встречается во вновь сформированных коллективах в детском саду или в младших классах школы. Человек, перенёсший болезнь обладает иммунитетом к инфекции, но только того типа, которым он переболел.
Этиология
Основная причина прогрессирования болезни – патогенная активность аденовирусов. На сегодняшний день их насчитывают более 30 разновидностей. Все они представляют серьёзную угрозу для человеческого организма.
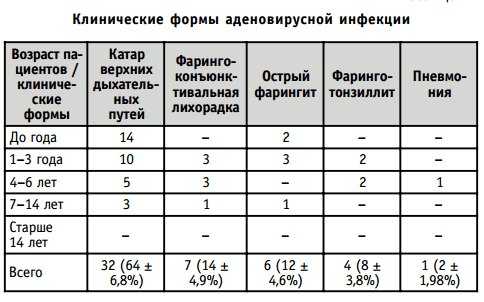
Клинические формы аденовирусной инфекции
При попадании в тело через слизистую оболочку верхних дыхательных путей, конъюнктиву или кишечник, бактериальные агенты провоцируют развитие воспалительного процесса. В указанных элементах человеческого тела аденовирусы постепенно развиваются, а после отмирания поражённых клеток они освобождаются, и устремляется в кровеносное русло. С током крови бактериальные агенты распространяются по всему организму и могут поражать:
- бронхи;
- органы пищеварительного тракта;
- почки;
- печень;
- селезёнку.
Носителем бактериальных агентов является больной человек, выделяющий вирус в окружающую среду на протяжении всего периода болезни. Вирус может выделяться не только при акте дыхания или в процессе выделения экскрементов. Нередко выделение болезнетворной бактерии осуществляется через слезы. Важно знать, что после того, как человек переболел одним видом аденовирусной инфекции, у него есть возможность заразиться другим типом вируса.
Симптомы
Период адаптации вируса начинается сразу же, как только он проник в тело человека. Как правило, такой период длится от одного до тринадцати дней. В этот промежуток времени наблюдается одновременно несколько патологических процессов:
- прикрепление патогенных микроорганизмов к здоровым клеткам;
- внедрение бактерии в клетки;
- заражённая бактерия заменяет собой поражённую клетку, вследствие чего она отмирает.
После первичного заражения клетки идёт распространение вируса по организму. Данный период занимает от десяти до пятнадцати дней.
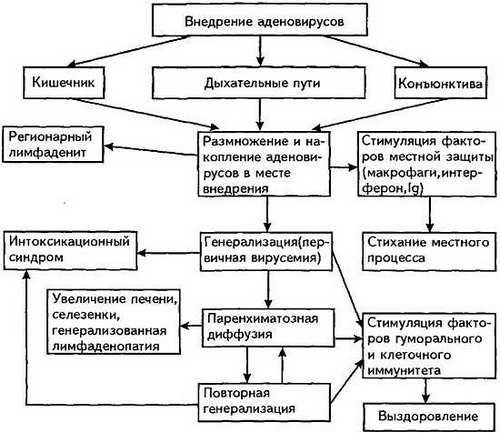
Процесс распространения аденовирусной инфекции
Поочередность органов, которые поражает вирус:
- нос и миндалины;
- глотка, трахея, бронхи;
- конъюнктива и роговица глаза;
- слизистая оболочка кишечника.
Последовательное заражение влечёт за собой и последовательность проявления симптомов. Этапы проявления симптомов аденовирусной инфекции у детей и взрослых:
- начальный. Выраженность симптомов зависит от состояния иммунной системы (может протекать остро или наступательно). Первые симптомы: озноб, лёгкая головная боль, общая ломота тела. Через несколько дней может повыситься температура на несколько градусов. Нос при этом заложен, миндалины немного воспалены;
- второй этап – вирус поражает глотку, трахею и бронхи. Появляется бронхит, сам же больной отмечает сиплость или потерю голоса. Позже указанная клиника дополняется такими проявлениями: сухой кашель, хрипы при вдохе и выдохе, одышка;
- на третьем этапе поражается слизистая глаз, что влечёт за собой рези и боли в глазах, обильное выделение жидкости из них, гиперемию и отеки;
- последний этап — вирус поражает слизистую оболочку кишечника. При этом боли в области пупка и в правой нижней части живота можно легко перепутать с аппендицитом. В этом случае нужно срочно обращаться к врачу (при острой форме показана госпитализация).
Осложнения
Аденовирусная инфекция несёт осложнения только в некоторых случаях (проявление их сугубо индивидуально). Чаще осложнения проявляются на фоне слишком ослабленного иммунитета.
Осложнениями у взрослых и детей могут быть:
- аденовирусная пневмония. У детей появляется внезапно, у взрослых – через четыре дня после начала заболевания. Увеличивается слабость организма, нарастает кашель и температура;
- отит. Воспаление одного уха или двустороннее поражение слухового аппарата является частым осложнением при многих заболеваниях из группы ОРВИ;
- нарушения в работе сердечно-сосудистой системы. Но это осложнение даёт о себе знать только после тяжёлой формы аденовирусной инфекции;
- пневмония.
Диагностика
Самостоятельно, без вмешательства докторов, диагностировать аденовирусную инфекцию не получится. Диагностика должна проходить на протяжении нескольких дней, когда один осмотр, сменяет другой, что даёт врачу возможность наблюдать полную картину воспаления (динамику).
Дополнительные методы диагностики:
- иммунофлюоресценция;
- забор мазка со слизистой оболочки глаз;
Поскольку вирус затрагивает и другие внутренние органы человека, могут понадобиться консультации офтальмолога и отоларинголога, УЗИ органов, а также КТ и МРТ.
Лечение
При начальной форме аденовирусной инфекции медикаментозное лечение не назначается. При тяжёлом протекании болезни назначаются противовирусные фармацевтические препараты. Прописывает их и рассчитывает дозировку только врач, в зависимости от возраста и иммунитета больного. Антибиотики применяются только при повторном заражении аденовирусной инфекцией.
Как отдельный симптом лечат насморк с помощью промываний слабым тёплым солевым раствором, а для снятия отёчности применяют обычные капли для носа (сосудосуживающие). При бронхите на фоне аденовирусной инфекции, против кашля используют ингаляции и отхаркивающие медицинские препараты.
При воспалении слизистой глаза накладывают на веко компрессы с использованием глазных мазей. При таком протекании аденовирусной инфекции проводить любые действия нужно только под присмотром врача, который, если понадобится, назначит дополнительные средства лечения для глаз (капли, промывания и прочее). Это необходимо, так как без грамотного подхода возможен даже такой исход, что человек постепенно будет утрачивать зрительную функцию.
Профилактика
Для детей профилактика заключается в том, чтобы повышать реактивность их иммунной системы, и не допускать переохлаждения организма. Такие меры в отношении малышей, конечно, должны принять взрослые.
Для взрослых и детей существуют общие меры предосторожности, которые помогут защититься от аденовирусной инфекции:
- исключить контакты с заражённым человеком;
- как можно чаще проветривать помещение;
- стараться не переохлаждаться и не перегреваться;
- следить за чистотой дома, регулярно проводить влажную и сухую уборку;
- следить за личной гигиеной рук и лица;
- укреплять иммунитет с помощью физических упражнений и витаминных комплексов;
- в тёплый сезон года проводить много времени на свежем воздухе и насыщаться витамином Д.
Поделиться статьей:
Если Вы считаете, что у вас Аденовирусная инфекция и характерные для этого заболевания симптомы, то вам может помочь врач инфекционист.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Заболевания со схожими симптомами:
Состояние аллергии представляет собой повышенную чувствительность, которой обладает организм, проявляющуюся в своеобразной специфической реакции, возникающей в ответ на контакт с определенными элементами, выступающими в окружающей среде в качестве аллергенов. Аллергия на пыль, симптомы которой несколько ниже мы рассмотрим, является одним из наиболее распространенных видов аллергии, причем она отмечается порядка у 80% пациентов с диагнозом бронхиальной астмы, а также у 46% - с диагнозом аллергический ринит и конъюнктивит.
... Грипп (совпадающих симптомов: 6 из 20)Грипп – это тяжелое острое инфекционное заболевание, которое характеризуется выраженным токсикозом, катаральными явлениями и поражением бронхов. Грипп, симптомы которого возникают у людей вне зависимости от их возраста и пола, ежегодно проявляется в виде эпидемии, чаще в холодное время года, при этом поражается примерно 15% населения планеты.
... ОРВИ (совпадающих симптомов: 6 из 20)Что такое ОРВИ? Острые респираторные вирусные инфекции – заразные заболевания вирусной этиологии, которые поражают организм через дыхательные пути воздушно-капельным путём. Чаще всего такой недуг диагностируют у детей возрастной категории 3–14 лет. Как показывает статистика, ОРВИ у грудничков не развивается, были отмечены только единичные случаи, когда ребёнок в таком возрасте болел недугом.
...Воспаление лёгких (официально – пневмония) – это воспалительный процесс в одном или обоих дыхательных органах, который обычно имеет инфекционную природу и вызывается различными вирусами, бактериями и грибками. В древние времена эта болезнь считалась одной из самых опасных, и, хотя современные средства лечения позволяют быстро и без последствий избавиться от инфекции, недуг не потерял своей актуальности. По официальным данным, в нашей стране ежегодно около миллиона людей страдают воспалением лёгких в той или иной форме.
...Этмоидальный синусит или острый этмоидит – заболевание, для которого характерно воспаление слизистого эпителия, расположенного в ячейках решетчатой кости. Значение этого термина мало кому известно (чаще на слуху гайморит или синусит), но сама патология встречается очень часто. Именно по этой причине необходимо знать, что собой представляет этмоидит, его симптомы и лечение. Патология довольно опасная, так как очаг воспаления располагается близко к головному мозгу и ветви тройничного нерва, который отвечает за иннервацию лица. Этмоидальный синусит встречается как у взрослых, так и у детей.
...simptomer.ru
Аденовирусная инфекция (Аденовирусы типов 1, 2, 5, 6) - Острые респираторные заболевания - Вирусные инфекции - Руководство по воздушно-капельным инфекциям
Аденовирусы типов 1, 2, 5, 6 обнаруживаются главным образом при хронических тонзиллитах и аденоидах, но могут встречаться и при спорадических острых респираторных заболеваниях.
В разных странах и отдельных зонах одной страны циркулируют определенные для данной местности типы аденовирусов. Например, антитела к аденовирусу типа 2Г обнаружены в сыворотке крови у 61% жителей Узбекистана и лишь у 7% жителей Москвы, а антитела к типам 26 — 28 выявлены у 21 — 25% москвичей и отсутствуют у жителей Узбекистана. Новорожденные болеют аденовирусной инфекцией редко за счет материнского иммунитета. Максимальная восприимчивость отмечается у детей в возрасте от 6 мес до 3 лет (лишь у 10 — 15% имеются антитела к наиболее распространенному типу 3).
После повторных заболеваний, вызванных аденовирусами, распространенными в данной географической зоне, гуморальный иммунитет постепенно нарастает и к 4 — 5-летнему возрасту антитела к аденовирусам обнаруживаются у 60% детей. Они содержатся у 95% взрослого городского населения.
С низким уровнем антител в крови связана, вероятно, не только возрастная восприимчивость к аденовирусной инфекции, но и большая тяжесть течения этого заболевания в детском возрасте. Иммунитет после перенесенного заболевания типоспецифичный и не предохраняет от заражения аденовирусом другого типа. Патогенез и патологоанатомические изменения.
Проникая во входные ворота инфекции, аденовирус локализуется в эпителиальных клетках верхних дыхательных путей, глаз, кишечника. В пораженных клетках изменения идентичны наблюдаемым в клетках культуры ткани после аппликации на них вируса: деформация и нарушение структуры ядра в виде фрагментации, хроматинолиза, пикноза или рексиса.
«Руководство по воздушно-капельным инфекциям», И.К.Мусабаев
Популярные статьи разделаwww.medchitalka.ru
как определить инфекции и что значит ОРЗ?
Вирусы
 Острое респираторное заболевание. Любое респираторное заболевание дыхательных путей лечится по-разному. Вирусная инфекция лечится традиционно. Обильное питье плюс парацетамол.Бактериальная инфекция лечится антибиотиками. Если этим лечить грипп, ни чего кроме побочных эффектов не получится. Лечить пневмонию как вирусную инфекцию, тоже может закончится плохо.
Острое респираторное заболевание. Любое респираторное заболевание дыхательных путей лечится по-разному. Вирусная инфекция лечится традиционно. Обильное питье плюс парацетамол.Бактериальная инфекция лечится антибиотиками. Если этим лечить грипп, ни чего кроме побочных эффектов не получится. Лечить пневмонию как вирусную инфекцию, тоже может закончится плохо.В аптеке предложат терафлю или фервекс. Врач может назначит антибиотики, которые могут ухудшить состояние. Чтобы такого не было, необходимо научится различать бактериальную инфекцию от вирусной, путем наблюдения за больным.
Особенность вируса паразитировать на клетки организма. Огромное разнообразие вирусов, все они начинают действовать одинаково, с одной скоростью, общая интоксикация, без какого-то локального поражения организма.
 Примерно так:
Примерно так:- Встреча с организмом, когда вирус внедряется в слизистую оболочку.
- Наступление продромального периода. Это когда вирус развивается, а иммунная система человека еще не развернулась, не готова начать сопротивление болезни. Это длится до трех суток.
- Последняя стадия вируса. Кашель, насморк, повышенная температура тела, боль в горле.
Виды респираторных вирусов.
- Грипп А, В, С.
- Адена вирусы.
- Рино вирусы.
- Респираторный – синцитиальный вирус.
Признаки вирусных инфекций:
- Инкубационный. Заражения до первых симптомов проходит один, трое суток.
- Продромальный. Появление первых симптомов.
- Аллергия на вирус.
- Само заболевание проявляется при большой температуры и появление конъюнктивита, ринггита, фарингита.
С бактериями все на оборот. Они намного нежнее, медленнее чем вирусы. Поэтому бактерии развиваются медленнее. Часто это происходит на фоне уже вирусной инфекции. И тогда это происходит как вторая волна инфекционного заболевания. В этом случае бактериальная инфекция протекает без температуры, но четко выраженной форме гайморита, конъюнктивита, остро средний гнойный отит или бактериальная ангина, бронхит и даже пневмония.
Лечение таких инфекций только с помощью антибиотиков. Без которых к сожалению, никак не обойтись.Теперь по клинической картине и по наблюдению за больным, можно определить какой инфекцией заболел человек вирусной или бактериальной.Грипп.
 Микробы гриппа А, В и С относятся к группе Orthomyxoviridae. Вирус группы А делятся на подгруппы. Выделяют свои штампы, в зависимости в какой точки земли он вышел.Многие люди считаю, что постоял на автобусной остановки, не много продуло и получил грипп. Все на много банальнее.
Микробы гриппа А, В и С относятся к группе Orthomyxoviridae. Вирус группы А делятся на подгруппы. Выделяют свои штампы, в зависимости в какой точки земли он вышел.Многие люди считаю, что постоял на автобусной остановки, не много продуло и получил грипп. Все на много банальнее.Постоял в очереди в магазине, на рынке поговорил с соседями по очереди вот здесь и подцепил его.
Микробы гриппа передаются между людьми воздушным путем. Поэтому в такое время необходима марлевая повязка на лицо.
Не хочешь заболеть, необходимо носить повязку целый день даже на рабочем месте. Сухой воздух на работе, смочи повязку водным раствором. На лице повязка, не надо боятся контактировать с собеседниками.
Здоровье женщиныЗдоровье ребенка и всей семьиbudzdorovoy.ru
Вирус папилломы человека: от него нельзя избавиться, но можно вылечить | Здоровая жизнь | Здоровье
Однако эти маленькие неприятности являются лишь проявлением сидящего в организме вируса – он называется «вирус папилломы человека» (ВПЧ). А эта зараза, исходя из последних исследований, является основной причиной рака шейки матки у женщин и рака половых органов у мужчин.
У гинекологов носители вируса папилломы человека вызывают стойкое опасение. Стоит произнести волшебную аббревиатуру ВПЧ, как врач вздрагивает: «Когда вы последний раз у нас были? Какие анализы сдавали?»
Следуя рекомендации врачей, женщинам с ВПЧ необходимо проходить гинекологическое обследование минимум раз в год. Причина такой настороженности врачей в том, что последние исследования окончательно установили связь между ВПЧ и раком шейки матки у женщин, а также раком гортани у мужчин.
У женщин, которые не больны вирусом папилломы, не бывает рака шейки матки. Однако, если у вас есть ВПЧ, это не значит, что рак вам гарантирован. Давайте разберемся, как этот вирус работает.
Я пришел к вам навеки поселиться
Как вирус проникает в наше тело? Самый надежный способ передачи ВПЧ – половой контакт. При первом же романтическом свидании, дошедшем до кульминации, носитель ВПЧ передает его партнеру с вероятностью 75%.
Однако это не единственный метод заражения. Вирус может некоторое время успешно жить и искать жертву в бассейнах, банях и саунах. Передается при контакте слизистых – то есть при поцелуе или оральном сексе. Ну и самые невезучие люди могут получить папиллома-вирус при обычном прикосновении к зараженному человеку (это сложно, но можно).
Как избежать заражения? При условии, что самый «результативный» способ заражения ВПЧ – половой контакт, следует избегать случайных связей. Презерватив (или, говоря научным языком, барьерная профилактика) не защищает от вируса, потому что заражение происходит также при соприкосновении слизистых, к тому же поры латекса больше молекул вируса, и те легко преодолевают резиновую преграду. Единственный метод предохранения от ВПЧ – сочетание презерватива и специальных медикаментов, которые образуют пленку на слизистой и блокируют вирус.
Знать врага в лицо
Очень часто вирус папилломы человека не проявляет себя абсолютно никак. Он может годами сидеть внутри «хозяина» и молчать. Основной симптом, сообщающий о его существовании, – это появление так называемых «остроконечных кандилом». Эти маленькие наросты могут быть гладкими или срастаться в образования, похожие на соцветия цветной капусты.
Сами по себе кандиломы неопасны и особого дискомфорта не вызывают. Правда, если их неаккуратно задеть, можно сорвать нарост, и ранка будет долго кровоточить. Более серьезные неприятности могут доставить кандиломы, растущие внутри тела: в мочеиспускательном канале или во влагалище. Они вызывают проблемы с мочеиспусканием или осложняют половой контакт. Если дать кандиломе разрастись, она может даже вызвать проблемы с деторождением, загородив будущему человеку выход из матки.
Само прошло!
В юном возрасте девушки и юноши, заполучившие папиллома-вирус, могут от него излечиться самостоятельно, даже не заметив этого. Как? Никаких чудес! Дело в том, что папиллома-вирус проникает в базальный слой кожи и селится там, образуя папилломы. Если иммунитет у зараженного юн, силен и мощен, он изгоняет заразу в течение полугода-года, и появившаяся кандилома или бородавка исчезает сама собой. А вместе с ней и опасность развития злокачественных образований.
Но если все же…
Если вы попали в те 60% женского населения планеты, которые не смогли в юном возрасте изгнать из своего тела ВПЧ или заразились в зрелом возрасте, то придется жить с этой заразой всю жизнь. Ученые пока не придумали средства, способного раз и навсегда убить ВПЧ. Можно только вылечить его проявления.
А проявляет себя папиллома-вирус, как говорилось выше, в кандиломах, которые можно или регулярно удалять, или принимать (как правило, курсом) лекарства, которые «запрещают» им расти.
И самое неприятное, как может проявлять себя вирус, – в загадочной научной функции малигнизации, то есть озлокачествлении здоровых тканей. На пустом месте вирус не будет транформировать ткани – для этого нужно совпадение различных факторов, которые до сих пор исследуются.
Конечно, трансформация тканей слизистой в злокачественную опухоль происходит не в один день. Ткани проходят несколько этапов, отследить которые можно с помощью цистоскопии – соскоба и анализа этих самых тканей. Такой анализ женщины с ВПЧ должны делать регулярно по назначению врача.
Методы спасения
Кандиломы располагаются, как правило, в районе гениталий. У мужчин – на пенисе или мошонке. У женщин – на половых губах, около клитора, во влагалище. Так что, если при подмывании вы чувствуете в области гениталий какие-то неровности, следует обратиться к врачу. Удалить кандиломы можно несколькими способами: криокоагуляция – прижигание жидким азотом, электрокоагуляция – удаление током, прижигание лазером или просто хирургическое удаление. В любом случае, результат один: кандиломы уничтожаются. А какой метод выбрать, зависит от ваших финансовых возможностей. Но удаление кандилом не гарантирует, что они не вырастут вновь. Поэтому в комплексе с удалением кандилом назначают иммуномодулирующие препараты, которые помогают дезактивировать инфекцию. Однако, даже если проявления ВПЧ удачно вылечены, вирус остается в организме и через какое-то время может вновь обостриться. Поэтому все носители ВПЧ должны ежегодно проходить обследование, чтобы предотвратить развитие рака.
Как заражаются дети?
Младенцы могут получить ВПЧ «в наследство» от мамы. Но опасность такого заражения невелика. Кроме того, в большинстве случаев ребенок избавляется от вируса в течение первых месяцев жизни самостоятельно. Основная опасность ВПЧ в младенческом возрасте – возникновение полипов в дыхательных путях. Но такие случаи, к счастью, редки. Некоторые ученые высказывали мнение, что можно обезопасить младенца от заражения, если он родится с помощью кесарева. Однако эта теория не доказана, поэтому кандиломы на гениталиях не являются показанием к кесареву сечению. Только в случае, если гигантские кандиломы мешают прохождению ребенка, врач назначит операцию.
Детям, которые имели контакт с вирусом мамы, в возрасте 6-12 лет делают прививки от онкогенных штаммов ВПЧ – и после трех инъекций они получают иммунитет к папиллома-вирусу на всю жизнь.
Виды папиллома-вируса
На сегодняшний день известно около сотни штаммов вируса папилломы человека. Ученые не стали изобретать хитроумные названия для каждого типа, а просто обозначили их номерами. Например, ВПЧ 1, 2, 3, и так до сотни.
Штаммы отличаются друг от друга многими параметрами, но самое важное свойство вируса – его онкогенность (то есть способность трансформировать обычные ткани тела в злокачественные). Ученые условно разбивают папиллома-вирусы на три типа:
- неонкогенные – 1, 2, 3, 5;
- папиллома-вирусы низкого онкогенного риска – в основном это номера 6, 11, 42, 43, 44;
- папиллома-вирусы высокого онкогенного риска – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68.
www.aif.ru
симптомы, диагностика, лечение и профилактика
Возможно, многие слышали о случаях, когда приехавшие с отдыха туристы внезапно поражаются неизвестным заболеванием, которое называется «вирус денге». Что это за болезнь? Можно ли избежать заражения ею? Чем лечится лихорадка денге (вирус)? Как проявляется и какие органы затрагивает? В чем заключается профилактика этой болезни?
Лихорадка денге представляет собой острое вирусное заболевание с интоксикационными признаками, сопровождающееся мышечно-суставными болями, высокой температурой, а также мелкой сыпью в виде кровоизлияний точечного характера различной степени выраженности. По своему антигенному составу данный вирус схож с вирусами японского и западно-нильского энцефалитов и желтой лихорадки. Он не боится пересушивания и замораживания, но поддается ультрафиолетовому воздействию и нагреванию. Источниками и носителями данной инфекции помимо заболевшего человека являются летучие мыши и обезьяны.
Об источнике заражения лихорадкой денге
Вирус денге - что это? Возбудителем данной болезни, до середины 20-го века носившей название костоломной, или суставной, лихорадки, является вирус семейства Togaviridae рода Flavsvsrus. Насколько опасен вирус денге? Как передается данное заболевание? Наиболее всего лихорадка денге распространена в регионах с субтропическим и тропическим климатом: это Австралия, Южная Америка, Юго-Восточная Азия, Африка и прочие. Встречается данная болезнь и за пределами ареала ее распространения.
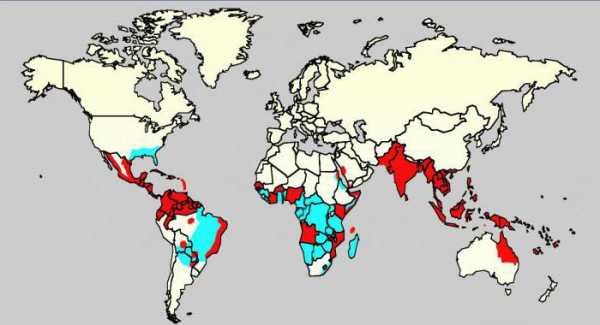
Обусловлено это миграцией инфицированных людей и ввозом комаров Aedes aegypti и Aedes albopictus – ее переносчиков. Этим насекомым свойственна легкая адаптация к холодным условиям, способность укрытия в микросредах, зимняя спячка и, соответственно, высокая выживаемость. Инфицированным крылатое насекомое становится через 1-2 недели после насыщения кровью зараженного человека и носит в себе приобретенный вирус денге, которого насчитывается 4 типа, около трех месяцев. Самка комара Aedes aegypti обитает в жилище человека, наибольшую активность проявляет при температуре 25-28 °С и кусает только днем. Излюбленное время укуса комара Aedes albopictus – раннее утро либо вечерние часы перед закатом.
Являясь высоковосприимчивой особью, вирус лихорадки денге человек может подхватить после первого же укуса. Размножение попавшего в организм вируса происходит в течение 3-5 дней в сосудах и лимфоузлах. Затем его частицы проникают в кровь и обусловливают развитие вирусемии, клинически проявляющейся лихорадочно-интоксикационным синдромом. Далее вирус денге попадает в ткани и органы; по мере его накопления в крови наступает купирование клинической симптоматики. Более всего заболеваемости лихорадкой денге подвержены лица, приехавшие в регионы распространения данного заболевания, пожилые и ослабленные люди и дети, среди которых наиболее всего отмечаются случаи летального исхода, особенно у малышей в возрасте до 1 года.
Самые массовые эпидемии вируса денге
За последние десятилетия в мире наблюдается значительное повышение числа людей, которых поразил вирус лихорадки денге. Так, в 1981 году на Кубе этот вирус охватил примерно 350 000 человек, 10 000 из которых подверглись его тяжелой форме, а 158 умерли. В 1980 году в Китайской Народной Республике заболели почти 440 000 человек, летальный исход наступил для 54 из них. Впервые тяжелая денге была распознана в 1950 году, во время эпидемий данного заболевания в Таиланде и на Филиппинах. Этот вид лихорадки, поражающий в настоящее время население большинства латиноамериканских и азиатских стран, является одной из ведущих причин госпитализации и смертности в этих регионах детской категории населения. Крупные эпидемии связаны с проникновением несвойственного типа вируса в определенный регион.
Формы лихорадки денге
При заражении лихорадкой денге в течение 5-7 дней (иногда от 3 до 15 дней) сохраняется инкубационный период, после чего происходит активное проявление симптомов, из которых можно сложить цельную клиническую картину. В некоторых случаях выделяется продромальный период, сообщающий о начале болезни до момента появления определенных клинических признаков; наблюдается состояние, очень напоминающее предгриппозное: постоянный озноб, суставные и головные боли, всеобщая слабость, разбитость. Вирус денге, симптомы которого всегда включают резкое повышение температуры, протекает в двух формах: классической, характеризующейся доброкачественным течением болезни, и геморрагической, с высоким процентом случаев летального исхода.
Лихорадка денге: симптомы болезни
Классическая (доброкачественная) форма протекает достаточно благоприятно. При этом характеризуется определенной динамикой пульса: сначала он учащен, через 2-3 дня показатель количества ударов в минуту составляет 40 раз, что говорит о возникновении брадикардии. Лихорадка Денге, инкубационный период которой составляет около одной недели, в классической форме проявляется двумя заходами: в первые сутки происходит резкое повышение температуры до 38-41 °С, через 3-4 дня - ее нормализация.

Затем снова повторный подъем до высокой отметки – основной признак того, что в организме присутствует вирус денге. Симптомы, проявляющиеся попутно с повышением температуры:
- увеличение лимфатических узлов;
- сильный озноб;
- выраженная тахикардия;
- слабость, вялость, боязнь света;
- насморк;
- давящая боль в области глазных яблок;
- головная боль, отечность лица;
- нарушение аппетита, сна;
- появление горечи во рту;
- мышечная и суставная боль, на фоне которой может произойти обездвиживание больного;
- рвота, бред, нарушение сознания – при тяжелом течении болезни.
Вирус денге, поражая организм человека, с первого дня обусловливает кардинальное изменение его внешнего вида: у больного ярко гиперемировано лицо, обложен язык, появляется зернистость на мягком небе, выражена инъекция сосудов склер, по причине светобоязни прикрыты глаза.
Сыпь – главный признак лихорадки денге
Примерно на 6-й день, во вторую лихорадочную волну, на теле наблюдается появление сыпи – главный признак лихорадки денге. В некоторых случаях данного симптома может и не наблюдаться. Сначала сыпь локализируется в области груди, затем распространяется по всему телу, захватывая конечности. Сыпь обильная, представляет собой пятна разного размера, мелкоточечные кровоизлияния и папулы красного оттенка. Все это сопровождается сильным зудом и шелушением. В завершающий период болезни еще на протяжении 4-8 недель больной чувствует слабость, астению, мышечные и суставные боли, снижение аппетита, страдает бессонницей.
После выздоровления у пациентов происходит вырабатывание стойкого пожизненного иммунитета к типу вируса, вызвавшего конкретный случай заражения, но сохраняется риск повторного заболевания, обусловленного иным типом инфекции. Классическая форма заболевания возникает, если заражение происходит впервые, геморрагическая является следствием вторичного инфицирования жителей эндемичной местности либо первичного заражения новорожденных, унаследовавших от матери антитела. Промежуток между начальным и вторичным заражением может составлять от нескольких месяцев до пяти лет.
Описание геморрагической формы заболевания
Вирус денге (фото проявлений болезни представлено ниже) в геморрагической форме протекает тяжелее, чем классический, и характеризуется высоким процентом смертности. Начинается он внезапно и на начальной стадии сопровождается высокой температурой тела, резким понижением артериального давления, сильной тошнотой, многократной рвотой, острыми болями в области живота, кашлем, обильным жидким стулом, развитием пятнисто-папулезной сыпи по телу с распространением на лицо.
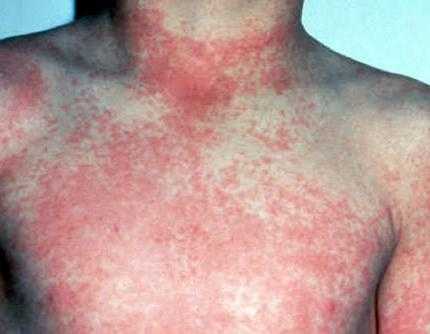
Имеет место увеличение лимфоузлов и печени, гиперемия зева и миндалин, появление кровяных высыпаний на теле, кровоизлияний в слизистую оболочку желудка, кишечника и головного мозга, маточных кровотечений. Состояние больного стремительно ухудшается, происходит нарастание слабости.
Различается 4 степени геморрагической формы лихорадки денге:
- 1-я степень. Сопровождается лихорадкой, признаками общего отравления организма, сгущением крови.
- 2-я степень. К признакам 1-й степени добавляются внезапные кровотечения (из десен, внутрикожные, желудочно-кишечные). Анализ крови показывает выраженную тромбоцитопению и гемоконцентрацию.
- 3-я степень. Признаки 2-й степени плюс возбужденное состояние, сердечно-сосудистая недостаточность.
- 4-я степень. Все симптомы 3-й степени, запредельно низкое артериальное давление и глубокий шок.
3-я и 4-я степени иначе называются шоковым синдромом денге, возникающим на 3-6-й день болезни. При обследовании пациента в самый пик лихорадки отмечается неестественная бледность лица, посинение губ, уменьшение пульсового давления, общее беспокойство, липкие холодные конечности, тахикардия, а также:
- нарушение сознания;
- судороги отдельных мышечных групп;
- резкое понижение артериального давления;
- расширение зрачков;
- рефлекторное угнетение;
- синюшность и холодность кожных покровов.
Длительность шока малопродолжительна: больной может скончаться в течение 12-24 часов. Именно в этот период и наблюдается самое большое число летальных исходов, показатель которых в среднем составляет 5-20 % от числа заболевших геморрагической лихорадкой денге. Больные, которым удалось пережить пик заболевания, начинают стремительно идти на поправку. Благоприятным прогностическим признаком является восстановление аппетита. Второй волны подъема температуры при геморрагической форме, как правило, не бывает. Осложнениями данной болезни являются психоз, пневмония, отит, энцефалит, полиневрит, менингит, тромбофлебит, паротит.
Лихорадка денге: диагностика
Распознавание лихорадки денге происходит с учетом эпидемиологических предпосылок: пребывания в эндемичной зоне, уровня заболеваемости, вспышек инфекции, укусов москитов. Болезнь легко диагностируется в период эпидемических вспышек по определяющим ее признакам: двухволновая лихорадка, артралгия (боли в суставах), экзантема (сыпь), миалгия (мышечные боли), лимфаденопатия (увеличение в размерах лимфоузлов). Вспомогательным показателем может являться проба жгута - подкожное кровоизлияние после аппликации жгута либо манжеты на область локтевого сгиба.
Ключевые показатели для диагностирования лихорадки денге:
- резкое начало, высокая температура длительностью около недели;
- рвота кровью, носовые кровотечения, кровоизлияния в кожу, красные пятна на коже, кровотечения из десен;
- геморрагические симптомы с положительной пробой жгута;
- гемоконцентрация, увеличение печени в размерах, тромбоцитопения не более 100*109/л, повышение гематокрита не меньше чем на 20 %.
Шоковый синдром денге определяют:
- по быстрому слабому пульсу со снижением пульсового давления;
- гипотензии;
- липкой, холодной коже;
- беспокойному состоянию.
Лабораторно заболевание подтверждают в первые два-три дня выделением вируса из крови и по выявлению повышения в парных сыворотках титра антител (РТА, РСК, реакция нейтрализации). Данный анализ характеризуется более точными результатами, но для такого рода исследований требуется специально оснащенная лаборатория. Можно провести серологические тесты, которые на порядок проще выделения вируса из крови и занимают намного меньше времени, но существует вероятность возможных перекрестных реакций с другими вирусами, что может стать причиной постановки ложноположительного диагноза.
Лечение вируса денге
Важно своевременно выявить вирус денге, лечение которого заключается в оперативности оказания медицинской помощи. Следует иметь в виду: чем позже принято лекарственное средство, тем меньше его эффективность. 
На начальной стадии действенны препараты, в основе которых имеется интерферон. Также для более легкого перенесения лихорадки применяются симптоматические препараты: жаропонижающие, антигистаминные, обезболивающие. Пациентам требуется дезинтоксикационное лечение, обязательное поддержание оптимального водного баланса и употребление средств, увеличивающих количество плазмы, при необходимости производится назначение кортикостероидов и антибиотиков (при наличии бактериальных осложнений).
На сегодняшний день каких-либо лицензированных вакцин против лихорадки денге не существует. Их разработка осложнена по причине существования 4 типов вируса (то есть вакцина должна бороться со всеми ними - быть тетравалентной) и по причине отсутствия необходимых животных моделей, неполной ясности патологии лихорадки денге и иммунных реакций, отвечающих за защиту. Существует несколько экспериментальных вакцин, которые в настоящее время находятся на различных стадиях клинических испытаний.
Лихорадка денге: профилактика
Борьба с москитами-переносчиками считается в настоящее время единственным методом контроля либо предупреждения передачи вируса денге. В Африке такие москиты распространяются в естественной среде (пазухах листьев, древесных дуплах), в Америке и Азии – в различных емкостях искусственного происхождения: бетонных цистернах, металлических бочках, глиняных сосудах, в которых происходит хранение домашних припасов воды, а также в других предметах, пригодных для накопления жидкости. Это могут быть непригодные контейнеры из пластика, ненужные автомобильные шины и прочее. Лихорадка денге, профилактика и лечение которой являются важной задачей в странах с теплым влажным климатом, географически распространилась в результате международной торговли использованными автомобильными покрышками – идеальной средой для этих насекомых.

В районах, где зарегистрирована высокая степень заболеваемости, требуется исключить доступ москитов к местам отложения яиц, а именно к искусственно созданным резервуарам с водой. Рекомендуется организовать подобающие условия для хранения запасов жидкости (закрытые емкости, которые следует опустошать и мыть хотя бы раз в неделю). При сбережении емкостной воды в технических целях вне помещений следует использовать дозволенные инсектициды. Также для предотвращения проникновения комаров в помещение будет актуальным использование москитных сеток. Актуальна борьба с заболоченностью территории и ее засорением. Иногда от таких насекомых избавляются при помощи мелкой рыбы и крошечных ракообразных – естественных природных хищников. В регионах, где высока возможность заражения, требуется надевать одежду с длинными рукавами, применять индивидуальные средства защиты, при пребывании на улице использовать спирали и испарители против комаров. Для основательной борьбы с переносчиками инфекции требуется мобилизация специальных сообществ. Определить эффективность проводимых мероприятий по борьбе с переносчиками вируса можно путем постоянного проведения мониторинга и эпидемического надзора за носителями инфекции.
Как не заразиться лихорадкой денге?
Человеку свойственно чувство познания: новые знакомства, новые страны, новые поездки. Собираясь посетить регион, где существует возможность заразиться вирусом, в первую очередь следует повысить собственный иммунитет. Для этого рекомендуется пропить курс витаминов, направленных на укрепление иммунной системы организма, употреблять натуральные свежевыжатые соки, свежие фрукты и овощи, побольше бывать на воздухе и регулярно заниматься физическими упражнениями. А в поездку желательно захватить защитные спреи от насекомых.
По возвращении на родину в случае появления недомогания требуется обратиться к врачу-инфекционисту. Высокая температура, сильная головная боль, кожная сыпь, мышечно-суставные боли, боли в области за глазами, рвота, увеличение лимфоузлов – основные признаки, сообщающие о том, что в организме присутствует лихорадка денге. Прививка в настоящее время от этого заболевания еще не придумана.
fb.ru