Какие препараты применять для лечения гастрита и язвы желудка. Схема лечения язвы и гастрита
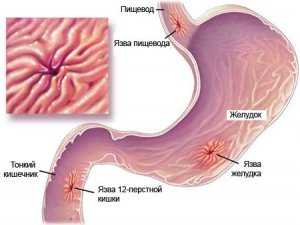
Схема лечения язвы желудка и двенадцатиперстной кишки
Человеческий организм нуждается в постоянном уходе, поскольку он подвержен многим болезням и сбоям.
Часто люди игнорируют различные симптомы, указывающие на сбои в организме, за счет чего патология переходит в хроническую форму.
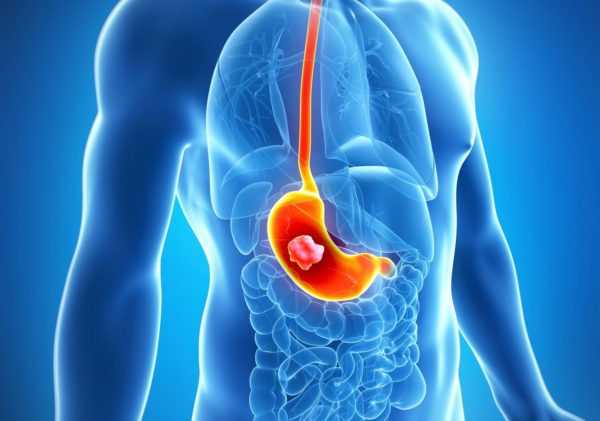
Язва желудка – распространенное заболевание, что поражает ЖКТ и деформирует его слизистую.
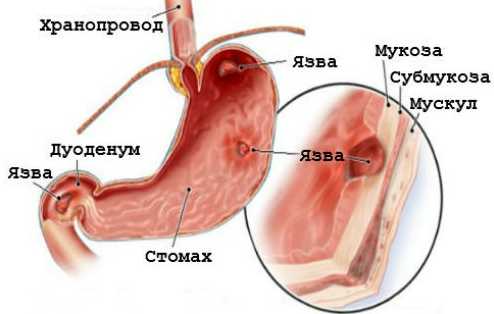
Диагностирование и симптомы
Диагностирование язвы желудка проводится при помощи разных методов. После определения степени тяжести болезни, состояния слизистой и другой информации врач назначает определенную схему лечения.
Язвы желудка и двенадцатиперстной кишки приводят к тяжелому протеканию патологии.
Чаще всего у людей появляются выраженные симптомы:
- Боль брюшной полости довольно острая и сильная, которую сложно терпеть.
- Жжение в животе, за счет повышенной кислотности.
- Кровотечение в результате повреждений мелких сосудов.
В конкретном случае подбирается определенная схема лечения язвы желудка. Для точной оценки состояния используют лабораторные способы диагностирования.
Для этого пациента отправляют для сдачи анализов крови, кала, мочи. Возможно, потребуется проведение гистологического исследования.
После сбора информации по анализам врач доступными словами описывает клиническую картину самому пациенту.
Если диагноз не удается установить по причине размытых показателей, то используются другие способы диагностики и анализы. К примеру, могут быть использованы анализы для определения крови в каловых массах или гормонов в крови.
Существуют еще инструментальные методы обследования, позволяющие узнать общее состояние слизистой, желудочного сока.
Для этого проводится внутрижелудочная рH-метрия.
Ультразвуковое лечение
После обследования пациента врач может выбрать необходимую терапию. Нередко врачи применяют ультразвуковое воздействие.
Даная процедура позволяет ускорить выздоровление и полное восстановление, а также помогает оценить степень развития язвы.
В дополнение к ультразвуку, больного помещают в больницу, для проведения стационарного лечения.
Такая схема позволяет получать врачу полный контроль над процессом, чтобы от схемы нельзя было отклониться.
Но ультразвуковое воздействие не дает тех результатов, которых хотелось бы. Поэтому при язве желудка – это дополнительный способ, что может усилить действие медикаментов.
Первоочередные медикаменты
Все, кто подвергся язвенной болезни, интересуются, какие препараты нужно использовать в первую очередь.
В современной медицине существует 3 схемы лечения язвы. Все они дают хорошие результаты, но подбор лекарств должен проводить только доктор.
Приведенная информация сугубо для ознакомительных целей.
Схема на основе висмута
Данная схема лечения язвы желудка подразумевает комплексное использование таблеток. Среди основных препаратов данной группы выделяют:
- Де-Нол.
- Флемоксин.
- Кларитромицин.
- Эритромицин.
Лечение Денолом дает положительные результаты. В его составе есть висмут, которые имеет минимальные побочные действия, но он может уничтожать бактерии Хеликобактер Пилори.
При этом сам микроорганизм не привыкает к солям висмута, поэтому постепенно погибает. Именно такая бактерия считается основным провокатором язвенной болезни и гастрита.
Курс лечения по такой схеме состоит из нескольких дней иногда недель. Доктор назначает правила приема таблеток, а пациенту надо строго следовать его руководству.
Основной курс составляет 7 дней, после чего врач проводит оценку состояния и может продлить терапию. В первый день проводится лечение Денолом и Флемоксином, после чего препараты начинают дополняться и чередоваться.
Схема на
jeludokbolit.ru
Препараты от гастрита и язвы желудка, чем лечить, схема лечения
Гастрит и язвенная болезнь желудка являются самыми распространёнными недугами ЖКТ, которые возникают по причине патологического воздействия бактерии Хеликобактер пилори. Из этого следует, что медикаментозная терапия будет иметь несколько общих черт. Это объясняется не только общими причинами возникновения, но ещё практически одинаковой симптоматикой таких недугов. Единственным отличием будет использование препаратов для приведения в норму уровня кислотности, в случаях с пониженным или повышенным уровнем соляной кислоты.
В настоящее время в гастроэнтерологии разработано несколько схем лечения подобных расстройств, которые направлены на ликвидацию основного возбудителя.
Терапия гастрита по трехкомпонентной схеме подразумевает приём:
- антибиотиков;
- ИПП;
- препаратов висмута.
Продолжительность такого лечения обычно составляет не более десяти дней. Если за это время не произошло никаких изменений, то причина может заключаться в устойчивости патологического микроорганизма к лекарственным средствам. В таких случаях показан повторный курс терапии, примерно через два месяца, путём использования четырёх компонентов:
- антибиотика;
- висмута;
- ИПП;
- производных нитрофурана.
Также существует наиболее эффективная схема терапии язвенной болезни, которая состоит из двух этапов:
- первый – на протяжении семи дней показано применение двух антибиотиков и ИПП. Основной целью такого этапа является полное уничтожение бактерии Хеликобактер пилори;
- второй – по продолжительности занимает две недели. Предусматривает в дополнение к вышеуказанным веществам принимать один из препаратов висмута или блокаторы гистаминовых рецепторов.
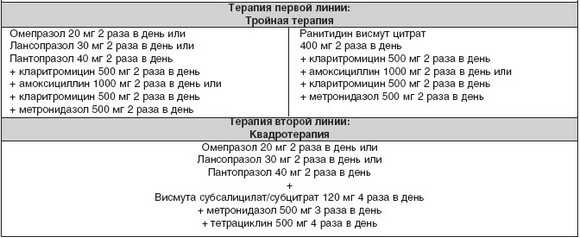
Схема терапии язвы желудка
Из этого следует, что для лечения гастрита и язвы желудка используются практически одинаковые группы препаратов.
Каждый случай заболеваний рассматривается специалистом в индивидуальном порядке для каждого пациента. При этом происходит учёт данных лабораторно-инструментальных обследований, чувствительности к болезнетворному микроорганизму, а также непереносимость человеком того или иного медикамента.
Общими препаратами от гастрита и язвы желудка являются:
- антибиотики;
- ингибиторы протонного насоса;
- препараты висмута;
- спазмолитики и обезболивающие.
Главным предназначением применения антибиотиков является полная ликвидация или уменьшение численности болезнетворной бактерии. В группу антибиотиков входят:
- Амоксициллин – его благоприятное воздействие обуславливается тем, что такое вещество устойчиво к кислому содержимому желудочного сока. От остальных препаратов этой группы отличается тем, что практически полностью усваивается и распространяется по тканям поражённого органа;
- Кларитромицин – используется в качестве основного антибиотика для лечения подобных расстройств;
- Метронидазол – является лекарством широкого спектра действия. Это обуславливается тем, что он обладает противомикробным действием и разрушает ДНК микроорганизмов;
- Тетрациклин.
ИПП – группа препаратов, направленная на блокировку выделения кислого содержимого желудка. Такие медикаменты получили своё название потому, что выполняют функцию своеобразного насоса в тех клетках, которые вырабатывают соляную кислоту. Для лечения таких двух заболеваний желудка очень часто используют:
- Лансопразол – снижает кислотность содержимого на финальном этапе, т. е. перед выделением в полость поражённого органа;
- Омепразол – действует вне зависимости от того, что стало причиной повышения уровня кислотности – продукты питания или воздействие ферментов;
- Рабепразол – не только приводит в норму уровень соляной кислоты, но и оказывает губительный эффект на бактерию Хеликобактер пилори.
Медикаменты с содержанием висмута, которые применяются для лечения таких расстройств не только угнетают развитие болезнетворного микроорганизма, но также формируют вокруг поражённого органа защитную плёнку. Кроме этого, они увеличивают кровоснабжение слизистой оболочки и секрецию защитной слизи. Наиболее эффективные препараты для лечения гастрита и язвы желудка:
- Де-Нол;
- Новобисмол;
- Улькавис;
- Вентрисол.
Самыми действенными спазмолитиками при протекании воспалительного процесса и язвенного поражения желудка считаются:
Препарат «Галидор»
- Галидор – направлен на снижение спазмов сосудов и показателей АД, в некоторых случаях может вызывать учащённое сердцебиение. При наличии у человека таких заболеваний используется в качестве обезболивающего средства. Если принимать его в больших количествах, то он будет выполнять функции транквилизатора;
- Дибазол и Папаверин – способны снижать проявление болевого синдрома, но отличаются тем, что действуют непродолжительное время;
- Но-шпа – один из самых популярных и наиболее эффективных спазмолитиков. Имеет широкий спектр действия, а его лекарственный эффект держится на протяжении долгого времени.
Помимо этого, в комплексное лечение таких патологий входят:
- холиноблокаторы;
- антациды;
- противорвотные средства;
- ганглиоблокаторы;
- репаранты и гастропротекторы. Такие вещества принимают участие в восстановлении целостности слизистой и регенерации поражённых тканей. Наиболее действенными препаратами из этой группы являются – Солкосерил, Актовегин, Амиглурацил и Сукральфат.
Холиноблокаторы направлены на блокирование влияния парасимпатической нервной системы на функционирование внутренних органов. В схему терапии подобных заболеваний может входить один из следующих веществ:
- Гастроцепин – оказывает действие только на оболочку поражённого органа, отчего происходит уменьшение секреции соляной кислоты;
- Бускопан – улучшает общее состояние пациентов с таким диагнозом, путём уменьшения интенсивности проявления болевого синдрома и снижения кислотности;
- Этпенал – применяют для симптоматической терапии язвенной болезни;
- Метацин и Платифиллин.
Антацидные вещества направлены на защиту слизистой оболочки от влияния различных раздражителей. Гастроэнтерологи в большинстве случаев назначают:
- Алмагель – обладает обволакивающим и адсорбирующим эффектом. Он не лечит заболевание, но способствует устранению симптоматики;
- Маалокс – приводит в норму не только кислотность желудочного сока, но и водно-щелочной баланс;
- Гастал – в отличие от других антацидов действует на протяжении долгого времени, нормализует рН, а также ликвидирует изжогу и болевой синдром;
- Фосфалюгель – способен не только снизить секрецию соляной кислоты, но и уменьшить образование пепсина. Обволакивает оболочку, но никак не влияет на Хеликобактер пилори.
Единственным различием лечения таких заболеваний является то, что в случаях протекания гастрита могут понадобиться вещества для повышения кислотности желудочного сока.
По причине того, что существует широкое разнообразие лекарственных препаратов и их не менее эффективных аналогов, решить какой именно комплекс медикаментов следует принимать пациентам, может только лечащий врач. Самостоятельный приём лекарств, без назначения врача может не только усугубить течение болезни, но и стать причиной формирования осложнений.
okgastro.ru
Лекарственные препараты от язвы желудка и схемы лечения
Лекарства для лечения язвы желудка подразумевают под собой комплекс различных фармацевтических групп. Назначаться они могут как в таблетках или суспензиях, так и в виде инъекций (чаще амбулаторно). Цель лечения заключается в достижения состояния стойкой ремиссии, с последующим заживлением язвенных поражений на слизистой.
В курс, для выздоровления, можно включать народную медицину и травы. Но, не прибегая к медикаментам, достижение результата маловероятно, возможны риски дальнейшего усугубления болезни с тяжёлым последующим выздоровлением в стационаре.
Эффективность
Любую форму заболевания язвы желудка необходимо лечить с помощью лекарственных средств. Используя правильную схему препаратов можно стремительно достигнуть уменьшения болей, снятия воспаления и прочего связанного дискомфорта. При правильном применении положительного результата можно добиться уже в конце первой недели.
Для наилучшего итога рекомендуется пройти ряд врачебных обследований, включающих взятие проб из желудка и биопсии повреждённых тканей. Это нужно для диагностики на наличие или отсутствие Helicobacter pylori и новообразований. Обнаружение бактерии сильно влияет на последующее лечение.
Появилась возможность задать вопрос нашим специалистам!Не стесняйтесь разбираться в интересующей Вас проблеме, мы поможем. Задать вопрос >>>
Лекарства от язвы назначаются врачом, будучи неправильно подобранными, в лучшем случае не принесут пользы.
Противопоказания к медикаментозной терапии
- Желудочные кровотечения необходимо остановить как можно скорее, только после этого начинать противоязвенное лечение.
- Тяжёлые нарушения работы печени и почек. Например, цирроз или гепатит.
- Перфорация язвы, стеноз привратника, деформация желудка – показания к хирургическому вмешательству, а не к использованию таблеток.
- Индивидуальная невосприимчивость к конкретным медикаментам.
- Во время беременности обязательна дополнительная консультация специалиста.
- Детский возраст.
Показания к лекарственной терапии
Поскольку механизм развития язвенной болезни до конца не изучен, при постановке диагноза опираются не только на лабораторные пробы, но и на анамнез, вредные факторы, условия труда, стрессоустойчивость. Важными показаниями к назначению служат:
- Если после прохождения зондирования обнаружены язвенные поражения слизистой желудка.
- При выявлении во взятой пробе Хеликобактер пилори.
- Усиление клинической картины симптомов язвы.
- В профилактических целях во время ремиссии.
- Индивидуальное назначение в каждом случае.

Основные группы
Лекарства с помощью которых лечат язву желудка принадлежат к разным группам, в зависимости от течения заболевания и сопутствующих осложнений назначают те или схемы. Рассмотрим кратко классификации по отдельности с несколькими примерами (средств на самом деле гораздо больше), а затем перейдём на конкретные схемы применения лекарств.
Ингибиторы протонной помпы (ИПП)
Первостепенные средства для лечения кислотозависимых заболеваний. Уменьшает выработку соляной кислоты, это повышает pH среды и создаёт благоприятные условия для восстановления слизистой при язве желудка. Блокируют так называемую протонную помпу обкладочных клеток.
Все препараты имеют близкое химическое строение, разнятся структурой расположения радикалов. Как следствие механизм действия тоже идентичен. Отличаются по частоте проявления побочных эффектов, продолжительности и силе, биодоступности. Стандартный приём любых ИПП составляет одну капсулу/таблетку в сутки, при тяжёлом течении заболевания доза может быть увеличена.
Важная черта этих лекарств, особенно более современных, их сравнительная безопасность. Разрешены к длительному применению.
О разделении по поколениям ИПП ведутся споры, существует несколько классификаций, но разница для не медицинских работников незначительна:
- Поколение: Омепразол(Омез, Лосек,Ортанол), Лансопразол(Ланцид). Довольно старые, но всё ещё эффективные таблетки.
- Пантопразол(Нольпаза, Санпраз), Рабепразол(Париет, Зульбекс, Разо).
- Эзомепразол(Нексиум, Эманера), Декслансопразол(Дексилант). Самые современные в плане эффективности, отличаются высокой ценой.
Недавно Нексиум включили в перечень ЖВНЛП России, за счёт чего его стоимость упала на порядок (без преувеличения). Если удастся разыскать его по аптекам, лучший выбор на данный момент.
Антациды
Антациды подходят для лечения язвы и гастрита. Предназначены для временного, но быстрого снижения уровня кислоты. Благодаря своим химическим свойствам взаимодействуют с соляной кислотой, проходит реакция нейтрализации. А также способны обволакивать стенки желудка, защищая её от вредоносных факторов. Частично адсорбируют и выводят токсины.
Применяются за полчаса до еды, для того чтобы препарат успел нормально распределиться по стенкам желудка. Врачи рекомендуют использовать антациды в виде суспензий, считается, они оказывают более быстрое действие.
Делятся на всасывающиеся:
- Ренни
- Другие средства содержащие соду (натрия гидрокарбонат)
И более современные невсасывающиеся антациды (читайте подробнее в соседней статье):
- Альмагель
- Маалокс
- Фосфалюгель
- Гастал
Применение одних только антацидов обычно не приводит к полному выздоровлению, поскольку механизм возникновения язвы сложен, необходим комплексный подход.
Антибактериальные препараты (антибиотики)
Применяются для эрадикации вредоносной Хеликобактер пилори. Не используются если инфицирование бактерией не подтверждено анализами или при других желудочных заболеваниях. По вышеописанным причинам отпускаются по рецепту, самолечение приведёт к устойчивости следующих штаммов и всё более сложном их уничтожении.
Антибиотики разрушают полезную микрофлору кишечника, после курса необходимо восстановиться с помощью пробиотиков.
Условно делятся на антибиотики первого и второго выбора. Изначально лечение язвы с обсеменением Хеликобактер производится первой:
- Кларитромицин(Клацид, Фромилид) – обязательный препарат, без него не обходится ни одна пропись врача при эрадикации. Относится к полусинтетическим макролидам.
- Амоксициллип(Флемоксин).
Если терапия не дала результата приступают ко второй, более «тяжелой» как для бактерии, так и для пациента, группе:
- Тетрациклин. Имеет много побочных эффектов, перечислять которые нет смысла, ведь тетрациклин применяется при «жизненной» необходимости.
- Левофлоксацин – на последнем заседании по борьбе с болезнью 2017 года включён в перечень рекомендуемых антибиотиков при высокой резистентности к кларитромицину.
- Метранидазол.
- Азитромицин.
При лечении антибиотиками, настоятельно рекомендуется покупать качественные лекарства. Если придётся прибегать ко второму курсу, результат и побочные действия будут намного хуже.
Гастропротекторы
Уменьшают агрессию желудочных соков за счёт восстановления барьерных свойств слизистой оболочки. Создают собственный защитный слой, обладающий цитопротекторным(защищающим клетки) действием. Снимают воспалительные процессы.
В схемах лечения лучшим гастропротектором является Де-нол или Новобисмол (висмута трикалия дицитрат). Быстро растворяется в кислой среде, создаёт прочную коллоидную плёнку. Обеспечивает защиту на 6–8 часов. Помимо этого, угнетает H.pylori, усложняет её прилипание на стенках желудка, не даёт прижиться в организме человека. Используют два раза по две таблетки, за 30 минут до еды.
Бактерицидное действие Де-нола значительно уступает антибиотикам, зато у Хеликобактера никогда не может развиться устойчивость к висмуту, поэтому комплексно они дают улучшенный результат.
Существуют и более дешёвые аналоги, но в рекомендованных схемах они не фигурируют:
- Викаир, Викалин
- Сукральфат(Вентер)
Блокаторы h3 гистаминовых рецепторов
Как и ИПП ослабляют выделение кислоты в просвет желудка, но имеют иной механизм действия, блокируют другие рецепторы на париетальных клетках. Исторически появились немного раньше ингибиторов протонного насоса, были «золотым стандартом» до 1988. Имеют большее количество вредных эффектов и уступают параметрам даже Омепразолу.
Классификация блокаторов гистамина h3 по новизне:
- Циметидин – был синтезирован раньше всех в 1976 г. Джеймсом Блэком, получил Нобелевскую премию по медицине за научные достижения. В данный момент не применяется.
- Ранитидин – ранее популярное противоязвенное лекарственное средство, сейчас продаётся, но врачами не назначается.
- Фамотидин – единственные таблетки из h3 блокаторов, которым время от времени лечат язву. Показан когда у пациента наблюдается высокая невосприимчивость к более эффективным средствам.
- Низатидин – в теории относится к последнему поколению блокаторов гастимина h3, но на практике мало чем отличается от фамотидина, в России практически не встречается.
Основная причина по которой назначение этой группы всё ещё иногда актуально – индивидуальные особенности некоторых людей, которым не помогают ИПП.
Антихолинергические средства
Ещё их называют блокаторами холинорецевторов. Подробно останавливаться на них нет особого смысла, поскольку используется она исключительно под наблюдением специалистов. Рецепторы холина расположены по всему организму, в том числе в желудке, там оказывают преимущественно антисекреторное действие. Имеют большое количество серьёзных побочных эффектов.
- Атропин
- Гастроцепин
- Экстракт Белладонны
Другие
Существует ещё очень много вспомогательных лекарств, относящихся к другим группам.
- Спазмолитики – могут назначаться для ослабления болей. По сути не лечат, только снимают спазм гладкой мускулатуры. Но-шпа, Дротаверин, Бускопан.
- Противорвотные – Церукал, Метоклопрамид.
- Стимуляторы регенерации тканей Актовегин и Солкосерил. Включение этих препаратов в курс снижает риск рецидивов в течение года в несколько раз.
- Хелинорм Pylopass – препарат относится к новым разработкам лекарств от язвы желудка. Особые свойства лактобактерий в составе позволяют связывать патогенные H.pylori и естественным путём выводить их из организма. Это значительно уменьшает их количество, а соответственно и время на выздоровление.
Ганглиоблокаторы – устаревшие ЛС применяемые до середины прошлого века. Блокируют передачу нервных импульсов в тканях, что ослабляет секрецию всех желёз, приводит к снижению тонуса сосудов и падению артериального давления.
Стандартные схемы лечения язвенной болезни.
Не существует единственного мирового стандарта излечения язвы, но встречаются рекомендации, которые подтверждаются исследованиями и опытом гастроэнтерологов.
В конце прошлого столетия была организована палата по изучению способов борьбы с H.pylori. Первая конференция состоялась в городе Маастрихт – Нидерланды. Поскольку основная часть язвенных повреждений вызвана именно этой бактерией, выводы, сделанные на заседаниях, можно считать верными, хотя перед правильнее первым делом пройти диагностику.
Последнее заседание Маастрихт 5 проводилось в 2017 году, на котором были отмечены серьёзные изменения в прописях, относительно прошедшего четвёртого Маастрихта 2012, например, поменялась квадротерапия. Российская гастроэнтерологическая ассоциация тоже прислушивается к этим рекомендациям, но с некоторыми модификациями.
Ниже перечислены примеры линий терапии по порядку их применения. Если они не дают результата, перед дальнейшим лечением, необходимо проводить анализ чувствительности к кларитромицину и другим антибиотикам. Не стоит забывать, что это основные лекарства, к ним назначают и другие вспомогательные.
- Нольпаза 40мг + Клацид 500мг 2 раза + Флемоксин 1000мг 2 раза.ИЛИ Омез 20мг + Кларитромицин 500мг 2 раза + Метронидазол 500мг 2 раза.
- Нексиум 20мг + Де-нол 120мг 4 раза (до еды) + Тетрациклин 500мг 4 раза + Метранидазол 500мг 3 раза. Это так называемая – квадротерапия.
- Париет 20мг + Левофлоксацин 500мг 2 раза + Амоксициллин 1000мг 2 раза. Может быть назначено только гастроэнтерологом, после неудачной первой/второй линии.
Длительность всех схем 14 дней. Номенклатуру ИПП можно заменять, а дозировку увеличивать вдвое.
Так же в России существует альтернативная – последовательная терапия, как считается, она мало зависит от резистентности штамма к антибиотикам.
- Первые 7 дней: Омез + Флемоксин.
- Вторые 7 дней: Омез + Клацид + Тинидазол.
Схемы могут меняться в зависимости от индивидуальных особенностей, поэтому нужна консультация специалиста. Например, если не помогают антисекреторные препараты одной группы, необходима адекватная замена на другую. Основополагающий принцип лечения лекарствами язвы желудка – это снижения уровня кислотности до расчётного значения, при котором возможны процессы регенерации.
vzheludke.ru
Лечение гастрита и язвы желудка: препараты
Лечение гастрита и язвы желудка проводится комплексно с применением медикаментозных препаратов, диеты и средств народной медицины. Данные заболевания являются наиболее распространённым видами воспалительного состояния слизистой желудка. Не эффективно проведённое лечение гастрита или его отсутствие может привести к развитию язвы.
Содержание:
Статьи по теме:Схема лечения
В зависимости от симптоматики гастрита и язвенной болезни лечащий врач назначает соответствующее лечение. Оно имеет следующую направленность:
- купирование боли;
- приведение к норме уровня соляной кислоты и пепсина;
- избавление от патогенных микроорганизмов;
- стимулирование моторной функции желудка;
- подавление приступов тошноты и рвоты.
Схема лечения индивидуальная. Она учитывает самочувствие больного, возрастные показатели, стадию повреждения желудка, локализацию и форму протекания болезни. В комплексе при лечении гастрита и язвы используют несколько методов: терапия медикаментами, диетическая терапия, средства народной медицины. Дозировка препаратов и срок приёма зависит от формы воспаления и осложняющих факторов.
Лечение гастрита лекарственным способом
Продолжительность лечения гастрита длится от 3 недель до месяца. К препаратам от гастрита относят:
- Средства обволакивающего действия. К их числу относят Альмагель, Фосфалюгель, Маалокс, Гастал. Данные препараты направлены на защиту повреждённой слизистой.
- Антибактериальные препараты. Это Амоксициллин, Метронидазол, Амоксиклав, Фуразолидон, Кларитромицин и другие. Антибиотики применяются только после выявления патогенных микроорганизмов, вызывающих язву желудка. Самой распространённой причиной развития заболевания является микроорганизм Helicobacter pylori.
- Препараты, направленные на подавление вырабатываемости соляной кислоты (Омепразол, Омез, Ранитидин). Данные средства подавляют болезненные симптомы.
- При болях и спазмах применяют лекарства спазмолитического и обезболивающего действия. В их числе Метацин, Платифиллин, Но-шпа.
- Гастропротекторы. Применение препаратов Де-нол, Висмут, Вентер способствует защите слизистой, которая находится в воспалённом состоянии, из-за раздражающего воздействия желудочного сока с повышенным содержанием соляной кислоты.
- Ферменты. Среди них выделяют Мезим, Фестал, Пангрол, Гастал. Активные вещества данных препаратов улучшают деятельность желудочно-кишечного тракта.
- Гормональные препараты, дополнительно защищающие желудок и повышающие эффективность всех терапевтических действий. Специалисты чаще всего назначают Цитотек.
- Для подавления сильной рвоты назначают Метоклопрамид или Церукал.
Лечение язвы медикаментозным способом
Основным принципом противоязвенной терапии является комплексный подход. При лечении язвы необходимо использовать лекарственные препараты, нейтрализующие негативное воздействие всех факторов, вызывающих болезнь. Для получения наибольшей эффективности от лечения, врачи назначают следующие медикаменты:
- Препараты противобактериального действия. Они направлены на уничтожение патогенных бактерий, к которым относят и Helicobacter pylori. К этой группе относят Метронидазол и другие лекарства.
- Блокаторы и ингибиторы протонной помпы. Данная группа отвечает за выработку соляной кислоты. К ним относят Ранитидин, Омепразол, Рабепразол.
- Препараты антацидного действия, направленные на быстрое понижение показателя кислотности. От изжоги помогает Фосфалюгель, Альмагель, Маалокс.
- Прокинетики, направленные на ускорение процессов выведения пищи, устранение тошноты и рвоты. К ним относят Церукал, Мотилиум.
- Для снятия болевых симптомов применяют спазмолитики (Папаверин, Но-шпа).
Важно! Какие препараты принимать и как принимать, особенно при болезни у детей, решает лечащий врач после получения результатов всех обследований и постановки точного диагноза.

Лечение заболеваний желудка народными средствами
Лечение гастрита и язвы желудка народными средствами не является основным способом воздействия на болезнь. Методы народной медицины могут служить только дополнением к медикаментозной терапии у взрослых.
Лечение гастрита
Для лечения гастрита применяют такие рецепты:
- 100 г листьев салата хорошо измельчить и залить 1 литром кипящей воды. В течение суток выдержать жидкость в закрытой ёмкости. Жидкость профильтровать и пить по 100 мл дважды в день за полчаса до трапезы. Разрешается употреблять настой месяц. Настой эффективен при хронической форме гастрита.
- 3 ст. л. свежих облепиховых ягод залить 250 мл воды и прокипятить 10 минут. Готовый отвар профильтровать. Добавить к нему 3 ст. л. мёда и тщательно перемешать. Принимать на голодный желудок по 1 ч. л. Данный напиток помогает при воспалительном процессе в желудке.
- Из 2 картофельных клубней отжать сок и выпить на голодный желудок. После употребления средства рекомендуется прилечь. Принимать пищу разрешается не ранее, чем через 1 час. Длительность приёма – 1 месяц.
- 10 грамм корня солодки измельчить, поместить в термос и залить 1 литром кипятка. Настоять жидкость в течение суток. Жидкость процедить. Готовое средство употребляют по 100 мл перед приёмом пищи. Лечение составляет 2 курса по 15 суток с перерывом в 5 дней. Средство показано при гастрите с высоким показателем кислотности.
- При гастрите эрозивного вида эффективен медовый раствор. Для его приготовления 2 ст. л. мёда растворить в 250 мл тёплой воды и хорошо размешать. Пить средство по стакану каждый день на протяжении 14 дней.
- Один стакан мёда немного нагреть. 5 больших листьев алоэ измельчить в кашицу. Ингредиенты соединить. Принимать по 1 ст. л. перед едой. Хранить в холодильнике. Мёд и алоэ эффективно борются с проявлениями гастрита.

Лечение язвы
Лечение язвы желудка народными методами, особенно травами, но в комплексе с терапией медикаментами, помогает нормализовать нарушенные функции желудка. Для этого можно использовать:
- Травяной сбор. В равных пропорциях смешать траву зверобоя и золототысячника. Залить массу полулитром кипящей воды. Затем жидкость отфильтровать и принять в течение суток за 5 подходов. Длительность курса — 10 дней.
- Крупный клубень картофеля отварить в не подсоленной воде. Готовый отвар перелить в ёмкость и выпивать по половине стакана не менее 2 раз в день. Продолжительность лечения – 10 дней.
- Траву подорожника, череды, чистотела, зверобоя смешать в равных пропорциях. 1 ст. л. смеси залить 250 мл кипящей воды. Настоять смесь в течение 2 часов и процедить. Принимать по 1 ст. л. более трёх раз в день. Данный способ можно применять 30 дней.
Диета
Для эффективного действия лекарственных препаратов при лечении болезни, а также нормализации работы пищеварительной системы рекомендуется в комплексе соблюдать диету. При данных патологиях запрещено употреблять вредную и раздражающую еду. К ней относят острую, солёную, жирную, копчёную, консервированную, сдобную и кондитерскую продукцию. Также стоит воздержаться от наваристых мясных и грибных бульонов, пищи с большим процентом клетчатки, соли и сахара. Алкоголь, газированные напитки, кофе и крепкий чай исключить из рациона полностью.
Правильный рацион питания должен включать:
- каши на воде;
- запеченные яблоки;
- обезжиренные йогурты;
- мясо нежирных сортов;
- супы из овощей;
- из сладостей разрешается мармелад, пастила и желе.
При обострении гастрита рекомендуется принимать слизистую, обволакивающую пищу, например овсяную кашу, и пить травяные настои.
Важно! При язве желудка и гастрите необходимо соблюдать частоту приёма пищи, размеры порций, температуру термической обработки и температуру блюда при употреблении.

Самолечение
Только врач может назначить индивидуально подходящее лечение для каждого случая гастрита и язвы. Терапевтические мероприятия должны проходить под тщательным контролем специалиста.
Важно! Самостоятельное лечение не допускается. Неправильное лечение будет не только не эффективным, а даже и опасным для здоровья и жизни человека.
Опасно принимать без назначения врача антибактериальные препараты, сульфанилаламиды и другие лекарства. Подбор всех препаратов происходит индивидуально. Запрещено заниматься самолечением беременным, детям и пожилым людям.
Добиться эффективного лечения гастрита и язвы возможно при соблюдении комплекса действий. Соблюдение всех схем лечения, правильный рацион и режим питания, отказ от вредных привычек, занятие физкультурой помогут не только избавиться от заболеваний желудка, но и улучшить состояние всего организма.
lechim-prosto.ru
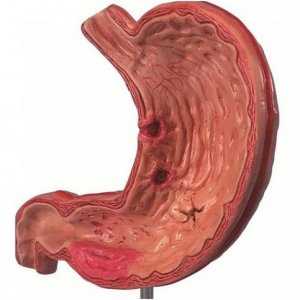
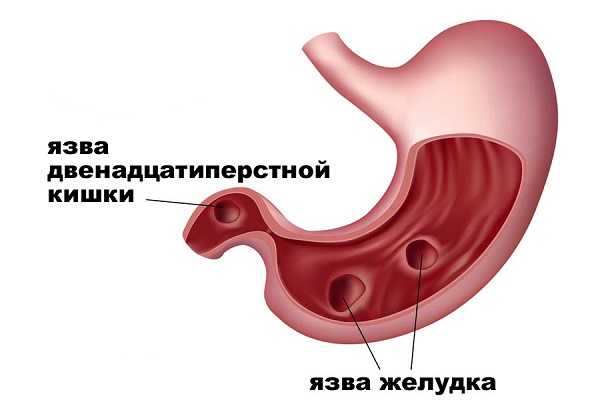
Как лечить язву желудка и двенадцатиперстной кишки? Основные схемы
Язвенная болезнь (ЯБ) – достаточно распространенная патология пищеварительного тракта. По данным статистики, с ней сталкиваются до 10-20% взрослого населения, в больших городах уровень заболеваемости значительно выше, чем в сельской местности.
Это заболевание связано с образованием язв на слизистой оболочке желудка и двенадцатиперстной кишки, при отсутствии правильного лечения ЯБ приводит к серьезным осложнениям и даже к летальному исходу. Заболевание может долгое время протекать бессимптомно, однако оно очень опасно во время обострений. Правильно подобранная схема лечения язвы желудка и двенадцатиперстной кишки обеспечивает заживление и предотвращает осложнения.
Причины язвенной болезни
Неправильное нерегулярное питание приводит к язвенной болезни.
Основная причина, по которой возникает заболевание – деятельность бактерии Helicobacter Pylori: она провоцирует воспаление, которое со временем приводит к образованию язв на слизистой оболочке. Однако бактериальное поражение усугубляется некоторыми дополнительными факторами:
- Неправильное нерегулярное питание. Перекусы на ходу, отсутствие полноценного завтрака, обеда и ужина, обилие специй и пересоленных блюд в рационе – все это негативно влияет на желудок и создает благоприятную среду для размножения бактерий.
- Вредные привычки. Язвенная болезнь особенно часто встречается у тех, кто курит натощак, прием алкоголя также способствует серьезному повреждению слизистых оболочек.
- Стрессы и негативные эмоции. Развитие язвы и ее обострение провоцируется постоянным нервным возбуждением, а также постоянными умственными перегрузками.
- Наследственный фактор. Уже установлено, что если в роду встречались случаи язвы, то шанс аналогичного нарушения пищеварения значительно повышается.
Язва развивается длительное время: сначала человек замечает дискомфорт в желудке и незначительные нарушения пищеварительного процесса, со временем они становятся все более выраженными.
Если не принять меры вовремя, возможно обострение с серьезными осложнениями.
Основные симптомы ЯБ
Боли в желудке после приема пищи свидетельствуют о язвенном заболевании.
Обострение ЯБ возникает внезапно, продолжительность может достигать нескольких недель.
Спровоцировать обострение могут различные факторы: переедание с серьезным нарушением диеты, стресс, переутомление и т. д. Симптоматика различается в зависимости от места локализации язвы:
- Если боли возникают непосредственно после приема пищи и в течение двух следующих часов постепенно уменьшаются, обычно это свидетельствует о локализации язвы в верхней части желудка. Боли уменьшаются, так как пища в процессе переваривания постепенно переходит в двенадцатиперстную кишку.
- Если боли, наоборот, возникают в продолжение 2 часов после приема пищи, это говорит о язве, расположенной в антральном отделе желудка: из него пища поступает в 12-перстнуюкишку, и именно в этой области чаще всего наблюдается большое скопление Хеликобактер Пилори.
- Ночные боли, которые также возникают при длительных перерывах между приемами пищи, чаще всего проявляются при язвенном поражении 12-перстной кишки.
- Помимо болей различного характера в животе, характерным симптомом язвы является изжога, она связана с повышенной кислотностью желудочного сока. Изжога возникает одновременно с болями или проявляется перед ними. При слабости сфинктера и обратной перистальтике у больных возникает кислая отрыжка и тошнота, эти симптомы часто сопровождают язвенную болезнь.
- Еще один распространенный симптом – рвота после приема пищи, причем она приносит пациенту значительное облегчение. Аппетит нередко снижается, у некоторых больных возникает страх перед приемом пищи из-за боязни болей – из-за этого возможно значительное истощение.
Методы диагностики язвы
При любых симптомах язвенной болезни необходимо немедленно обратиться к врачу-гастроэнтерологу.
Для диагностики язвы желудка и двенадцатиперстной кишки необходимо обращаться к врачу-гастроэнтерологу, чем раньше больной придет за помощью, тем выше шанс на выздоровление или длительную ремиссию без обострений.
При резком обострении с кровотечением необходимо срочное хирургическое вмешательство, в этом случае необходимо экстренно вызывать «Скорую помощь».
Основной метод обследования желудка – фиброгастродуоденоскопия: он позволяет врачу увидеть состояние слизистой, чтобы обнаружить язву и оценить запущенность болезни. Оценивается не только расположение язвы, но и ее состояние: наличие рубцов, величина.
Одновременно берется проба ткани слизистой оболочки для выявления Хеликобактер Пилори и более точного диагноза. Также проводится клинический анализ крови, он позволяет оценить отклонения от нормы в состоянии организма.
Хотя ФГДС – достаточно неприятный метод исследования, он является наиболее информативным, поэтому отказываться от него нельзя. В некоторых случаях он дополняется рентгенологическим обследованием.
Методы и схемы лечения язвенной болезни
Мотилиум — препарат, нормализирующий моторику двенадцатиперстной кишки.
Схема лечения язвенной болезни построена на приеме антибиотиков, чтобы избавиться от Хеликобактер Пилори и избежать серьезных осложнений.
Трех- и четырехкомпонентные схемы лечения назначает врач-гастроэнтеролог, только специалист может подобрать конкретные препараты в соответствии с индивидуальными особенностями пациента. Для лечения ЯБ применяется несколько групп препаратов:
- Антибиотики. Одновременно назначаются два препарата, врач подбирает лекарства с учетом возможных аллергических реакций. Самостоятельное назначение антибиотиков недопустимо, их должен подбирать только врач. Курс лечения занимает не менее 7-10 дней, даже при значительном улучшении самочувствия нельзя прерывать прием таблеток.
- Препараты, которые должны нейтрализовать действие желудочного сока. В их числе Омепразол, Пантопразол и другие распространенные лекарства, знакомые большинству пациентов с нарушениями пищеварения.
- Вещества, образующие пленку на поверхности слизистой .Она защищает ее от агрессивного воздействия желудочного сока, что способствует более быстрому заживлению язвы.
- Антацидные средства, основное назначение которых – понижение кислотности желудочного сока. Они значительно уменьшают изжогу и улучшают самочувствие пациентов, такие препараты имеют адсорбирующее действие.
- Прокинетики (Церукал, Мотилиум и другие) – это препараты, призванные нормализовать моторику 12-перстной кишки, обеспечить нормальное продвижение пищи по кишечнику. Их назначают при чувстве тяжести в животе или раннем насыщении.
Комплексная терапия редко занимает более двух недель. После этого необходимо только помочь желудку быстрее восстановиться, для этого используются специальные схемы питания и дополнительные методы лечения.
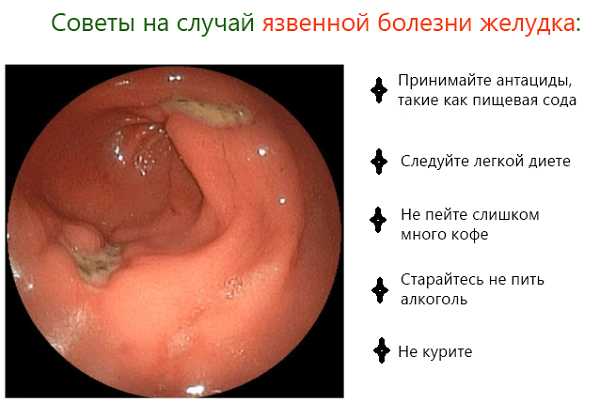
Диета при ЯБ желудка
Диета при язвенной болезни предотвратит дальнейшие осложнения болезни.
При диагностировании ЯБ больным предписывается лечебное питание, призванное обеспечить для желудка и 12-перстной кишки щадящий режим с уменьшением нагрузки.
Для этого используется группа диет №1, их назначают во время острой фазы заболевания. Диета предписывает больным следующие ограничения:
- Из рациона полностью исключается пища, оказывающая раздражающее действие на желудок. Это острые, кислые, жирные блюда, солености, маринады и т. д.
- Нельзя употреблять овощи, содержащие большое количество клетчатки – они также способны оказать негативное действие на пищеварение в период обострения. Есть можно только проваренные овощи, в первые дни их можно употреблять только в протертом виде.
- Нельзя употреблять кислые молочные продукты и соленые сыры, из рациона также исключаются кислые фрукты и натуральные соки.
- Полностью исключается алкоголь и газированные напитки, нежелательно употребление кофе.
Все эти ограничения предотвращают дальнейшее негативное воздействие на пищеварительный тракт и предотвращают развитие осложнений.
Отступления от диеты могут привести к серьезным осложнениям, в том числе к кровотечениям и прободению язвы.
Дополнительные методы лечения

Боржоми — лечебная минеральная вода.
Дополнительно к медикаментозному лечению прибавляются методы физиотерапии и лечебной физкультуры в стадии восстановления.
Они позволяют укрепить организм и минимизировать последствия нарушения пищеварения.
В домашних условиях по назначению врача можно делать огревающие спиртовые компрессы – тепло способствует уменьшению болей и улучшению кровообращения.
Больным язвенной болезнью прописывается санаторно-курортное лечение: помимо оздоровительных процедур и климата на курорте благотворное действие оказывает питье минеральной воды «Боржоми», «Смирновской», «Ессентуки».
Упражнения лечебной физкультуры направлены на улучшение кровообращения и предотвращение застойных явлений, они улучшают секреторную и моторную функцию, стимулируют аппетит. Комплекс лечебно-оздоровительных процедур с соблюдением врачебных рекомендаций дает отличный результат и помогает устранить негативные последствия язвенной болезни.
Чем раньше пациент обращается к специалистам, тем больше шанс на успешное заживление язвы с нормализацией самочувствия. Важно вовремя позаботиться о себе и пойти на прием к гастрэнтерологу уже при первых негативных проявлениях.
Осложнения язвенной болезни
Желудочное и кишечное кровотечение — осложнение язвенной болезни.
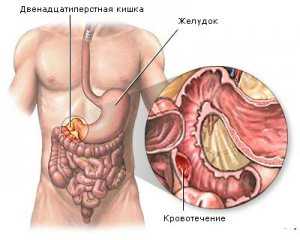
Язвенная болезнь опасна серьезными осложнениями при обострении, нередко они требуют срочной хирургической операции для предотвращения смертельного исхода. Часто встречаются следующие осложнения:
- Желудочное и кишечное кровотечение. Характерный признак – рвота, которая имеет цвет кофейной гущи, и черный стул.
- Прободение язвы. Прорыв приводит к попаданию содержимого пищеварительного тракта в брюшную полость, в результате развивается состояние, угрожающее жизни пациента. Необходимо экстренное хирургическое вмешательство.
- Пенетрация – состояние так называемого скрытого прорыва, при котором содержимое кишечника может попасть в другие органы брюшной полости. Больного может спасти только срочная операция.
- При заживлении рубцов на слизистых оболочках возможно сужение привратника, что приводит к нарушениям работы пищеварительного тракта. Лечение только оперативное.
- Признаками осложнений при язвенной болезни и внутреннего кровотечения являются внезапная слабость, обморочное состояние, резкое падение давления, сильная боль в животе. При рвоте кровью и других признаках осложнений необходимо как можно скорее доставить пациента в стационар, чтобы не допустить непоправимых последствий.
Язвенная болезнь – заболевание, которое во многом связано с неправильным ритмом жизни в большом городе. Необходимо находить время, чтобы полноценно поесть, забота о пищеварении избавит от неприятных ощущений и длительного сложного лечения. Если же проблемы с пищеварением уже возникли, не нужно откладывать визит к врачу на потом. Своевременная диагностика – важный фактор успешного лечения.
Как лечить язвенную болезнь антибиотиками, смотрите в видеоролике:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
СХЕМЫ ЛЕЧЕНИЯ ГАСТРИТА В И ЯЗВЕННОЙ БОЛЕЗНИ - Мои файлы - Каталог файлов
СХЕМЫ ЛЕЧЕНИЯ ГАСТРИТА В И ЯЗВЕННОЙ БОЛЕЗНИ
Схемы лечения гастрита В
• Однонедельная тройная терапия с использованием блокаторов Н-К-АТФазы в стандартной дозировке 2 раза в день (омепразол по 20 мг 2 раза в день или пантопразол 40 мг 2 раза в день или лансопразол 30 мг 2 раза в день) вместе с метронидазолом 400 мг 3 раза в день (или тинидазолом 500 мг 2 раза в день) плюс кларитромицином 250 мг 2 раза в день ИЛИ амоксициллином 1000 мг 2 раза в день плюс кларитромицином 500 мг 2 раза в день ИЛИ амоксициллином 500 мг 3 раза в день плюс метронидазолом 400 мг 3 раза в день
• Однонедельная тройная терапия с препаратом висмута:
препарат висмута (коллоидный субцитрат висмута, или галлат висмута или субсалицилат висмута) 120 мг 4 раза в день (доза в пересчете на окись висмута) вместе с
тетрациклином 500 мг 4 раза в день плюс метронидазолом 250 мг 4 раза в день или тинидазолом 500 мг 2 раза в день
• Однонедельная "квадро"-терапия, позволяющая добиться эрадикации штаммов Helicobacter pylori, устойчивых к действию известных антибиотиков.
Блокатор Н-К-АТФазы в стандартной дозировке 2 раза в день (омепразол по 20 мг 2 раза в день или пантопразол 40 мг 2 раза в день или лансопразол 30 мг 2 раза в день) вместе с препаратом висмута (коллоидный субцитрат висмута, или галлат висмута или субсалицилат висмута) 120 мг 4 раза в день (доза в пересчете на окись висмута) вместе с тетрациклином 500 мг 4 раза в день плюс метронидазолом 250 мг 4 раза в день или тинидазолом 500 мг 2 раза в день
Схемы с использованием в качестве антисекреторного препарата блокаторов Н2-рецепторов гистамина.
Схема 1. Ранитидин 300 мг/сут или фамотидин 40 мг/сут + амоксициллин 2000 мг/сут + метронидазол (тинидазол) 1000 мг/сут в течение 7-14 дней
Схема 2. Ранитидин-висмут-цитрат 400 мг 2 раза в день в комбинации с тетрациклином 500 мг 4 раза в день + метронидазол 250 мг 4 раза в день (длительность курса лечения 14 дней) или Ранитидин-висмут-цитрат 400 мг 2 раза в день в комбинации с кларитромицином 500 мг 2 раза в день (длительность курса лечения 14 дней) или Ранитидин-висмут-цитрат 400 мг 2 раза в день в комбинации с кларитромицином 250 мг 2 раза в день + метронидазолом (тинидазолом) 500 мг 2 раза в день (длительность курса лечения 7 дней)
Примечание. У больных с резко пониженной секреторной функцией вместо ингибиторов кислотной секреции может быть использован висмут (препарат де-нол 240 мг два раза в сутки).
Схемы лечения язвенной болезни желудка и 12-перстной кишки
Семидневные схемы.
Схема № 1: омепразол (лосек, омез и другие аналоги) 20мг 2 раза в день утром и вечером - не позже 20 часов - с обязательным интервалом в 12 часов, кларитромицин (клацид) 250мг 2 раза в день, метронидазол (трихопол и другие аналоги) 500мг 2 раза в день в конце еды.
Схема № 2: омепразол (лосек, омез и другие аналоги) 20мг 2 раза в день утром и вечером - не позже 20 часов - с обязательным интервалом в 12 часов, амоксициллин (флемоксин солутаб, хиконцил и другие аналоги) 1г 2 раза в день в конце еды, метронидазол (трихопол и другие аналоги) 500мг 2 раза в день в конце еды.
Схема № 3: пилорид (ранитидин с цитратом висмута) 400мг 2 раза в день в конце еды, кларитромицин (клацид) 250мг 2 раза в день или тетрациклин 500мг или амоксициллин 1г 2 раза в день, метронидазол (трихопол и другие аналоги) 500мг 2 раза в день в конце еды.
Схема № 4: омепразол (лосек, омез и другие аналоги) 20мг 2 раза в день утром и вечером - не позже 20 часов - с обязательным интервалом в 12 часов, коллоидный субцитрат висмута (де-нол, вентрисол и другие аналоги) 120мг 3 раза в день за 30 минут до еды и четвёртый спустя 2 часа после еды перед сном, метронидазол 250мг 4 раза в день после еды или тинидазол 500мг 2 раза в день после еды, тетрациклин или амоксициллин по 500мг 4 раза в день после еды. Выздоровление у 95% больных.
Десятидневные схемы.
Схема № 1: ранитидин (зантак и другие аналоги) 300мг 2 раза в день или фамотидин (гастросидин, квамател, ульфамид) 40мг 2 раза в день утром и вечером (не позже 20 часов) с обязательным интервалом в 12 часов, калиевая соль двузамещённого цитрата висмута 108мг 5 раз в день после еды, метронидазол 200мг 5 раз в день после еды, тетрациклина гидрохлорид 250мг 5 раз в день после еды. Выздоровление у 85-90% больных.
После окончания комбинированной эрадикационной терапии (эрадикация - искоренение, от радикс - корень) продолжить лечение ещё в течение 5 недель при дуоденальной и 7 недель при желудочной локализации язв с использованием одного из следующих препаратов: ранитидин (зантак и другие аналоги) 300мг в 19-20 часов, фамотидин (гастросидин, квамател, ульфамид) 40мг в 19-20 часов.
Схемы лечения язвенной болезни желудка и 12-перстной кишки с привлечением нитрофуранов.
Схема № 1. Де-нол 240мг 2 раза в день 1 месяц. Метронидазол 400мг 3 раза в день 7 дней. Амоксициллин 500мг 3 раза в день 7 дней.
Схема № 2. Де-нол 240мг 2 раза в день. Фуразолидон 100мг 4 раза в день. Амоксициллин 500мг 4 раза в день. Все препараты принимать в течение 14 дней.
Схема № 3. Де-нол 120мг 4 раза в день. Метронидазол 400мг 4 раза в день. Тетрациклин 500мг 4 раза в день. Все препараты принимать в течение 7 дней.
Схема № 4. Де-нол 240мг 2 раза в день. Фуразолидон 100мг 2 раза в день. Кларитромицин 250мг 2 раза в день. Все препараты принимать в течение 7 дней.
Схема № 5. Де-нол 240мг 2 раза в день. Метронидазол 400мг 2 раза в день. Кларитромицин 250мг 2 раза в день. Все препараты принимать в течение 10 дней.
Схема № 6. Де-нол 120мг 4 раза в день. Кларитромицин 500мг 2 раза в день. Все препараты принимать в течение 7 дней.
Схема № 7. Де-нол 120мг 4 раза в день. Метронидазол 500мг 3 раза в день. Тетрациклин 500мг 4 раза в день. Все препараты принимать в течение 7 дней.
В схемы добавлять блокаторы протонного насоса (ингибиторы протонной помпы), уменьшающие выработку хлористоводородной кислоты слизистой желудка: омепразол (омез) 20-40мг 2 раза в день или лансопразол 30мг 2 раза в день или пантопразол 40мг 2 раза в день или мезопростозол или лосек. Их необходимо принимать 4-6 недель при язве 12-перстной кишки и 6-8 недель при язве желудка.
Кроме блокаторов протонного насоса необходим приём блокаторов Н2–рецепторов (гистаминных): ранитидина по 150мг 2 раза в день или фамотидина по 20мг 2 раза в день или циметидина 200мг 2 раза в день.
Правила применения антихеликобактерной терапии
1. Если использование схемы лечения не приводит к наступлению эрадикации - повторять её не следует.
2. Если использованная схема не привела к эрадикации, это означает, что бактерия приобрела устойчивость к одному из компонентов схемы лечения (производным нитроимидазола, макролидам).
3. Если использование одной, а затем другой схемы лечения не приводит к эрадикации, то следует определять чувствительность штамма Helicobacter pylori ко всему спектру используемых антибиотиков.
4. При появлении бактерии в организме больного спустя год после лечения это следует расценивать как рецидив инфекции, а не peинфeкции. При рецидиве инфекции необходимо применение более эффективной схемы лечения.
Оценку эффективности эрадикационного лечения следует проводить через четыре—шесть недель после окончания лечения. Если эрадикация не достигнута, то необходимо комбинированное лечение с включением четырех препаратов (на основе либо блокаторов секреции, либо де-нола) с использованием тетрациклина до 2000 мг в сутки, амоксициллина до 2000 мг в сутки, фуразолидона до 400 мг в сутки.
therapy-plus.ucoz.ru
симптомы, причины, профилактика и питание
Язвенная болезнь – одно из серьезнейших заболеваний, часто поражающих желудочно-кишечный тракт. Спровоцировать разрастание язв не просто, однако, если это произошло, необходимо как можно быстрее остановить процесс развития болезни. Сегодня при обнаружении язвенного заболевания желудка или двенадцатиперстной кишки схема лечения назначается врачом, основанная на приеме различных лекарственных препаратов, а также вводят немедикаментозную терапию.

Схема лечения язвы желудка и двенадцатиперстной кишки
Где лечиться: дома или в больнице
В зависимости от того, какую стадию проходит обнаруженное у пациента заболевание, определяется и место его дальнейшего пребывания. Так, острая форма развития язвенной болезни подразумевает постоянное нахождение человека в стационарных условиях. Иными словами, вам придется остаться в больнице и получать необходимую медицинскую помощь непосредственно в ее стенах. Чаще всего такое решение необходимо, и, несмотря на некоторый психический дискомфорт большинства пациентов, подтверждает собственную эффективность.
Почему же возникает необходимость в стационарном лечении? Тут все просто.
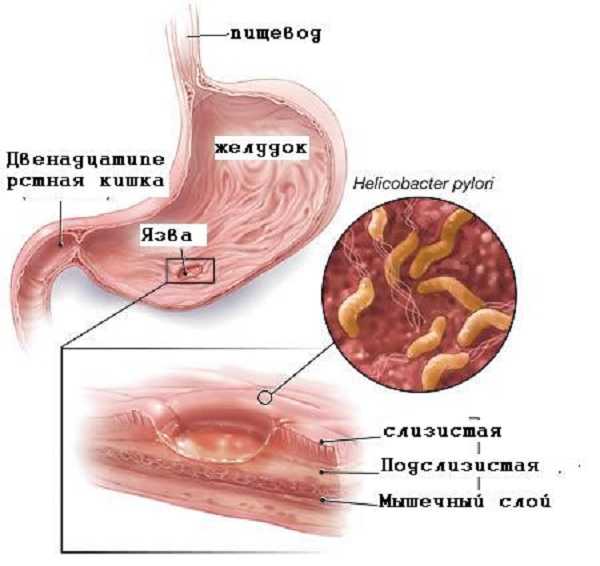
Одна из причин развития язвенного заболевания — заселение слизистых кишечника бактерией «Хеликобактер Пилори»
Помимо приема определенных препаратов и прохождения конкретных медицинских процедур, больной должен соблюдать особое расписание жизни, так называемый режим, подразумевающий:
- нахождение в постели;
- отсутствие физического и психического напряжения.
В стадиях ремиссии заболевания лечение носит профилактический характер, а также помогает предотвратить проявление его клинической симптоматики. Обычно заключается оно на данном этапе в приеме медикаментов следующих групп:
- антибактериальные средства;
- препараты, уничтожающие «хеликобактер пилори»;
- гастопротекторы;
- стимуляторы моторики ЖКТ;
- висмутосодержащие лекарства;
- антисекреторные медикаменты.
Прием перечисленных выше наименований осуществляется по назначению лечащего врача, которое выдается в письменном виде, следовательно, никаких проблем с самостоятельным приемом обычно не возникает.
Причины появления язвенной болезни ЖКТ
Существует ряд факторов, наличие которых создает благоприятную среду для развития язвенного заболевания желудка или двенадцатиперстной кишки. Перечислим их в нижеследующем списке.
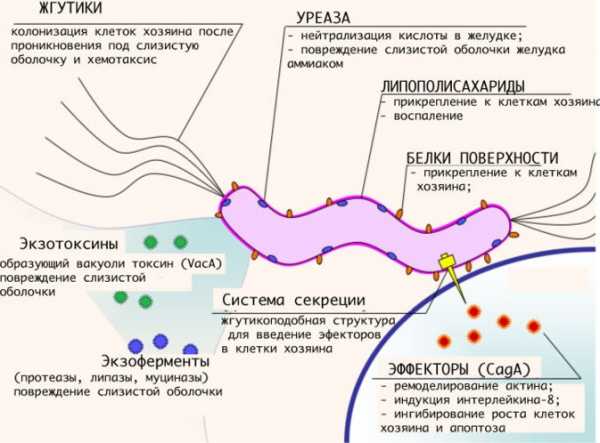
1. Наиболее часто разрастание язв провоцируется попаданием внутрь ЖКТ болезнетворных микроорганизмов, паразитирующих на слизистых стенках рассматриваемых нами органов. Они носят название «Helicobacter pylori». Заселяя ткани, они постепенно начинают их повреждать, провоцируя появление заболевания.
По данным ВОЗ около 80% населения Земли инфицированы бактерией Хеликобактер.
2. Кроме того, на появление язвенной болезни влияет масса вредных привычек, которыми страдают многие современные люди. К ним относятся прежде всего:
- курение;
- алкоголь.
К сожалению, сигареты и алкогольные напитки являются легализованными не только в нашей стране, но и по всему миру, контроль количества потребляемых токсичных веществ не осуществляется. Однако, попасть в группу риска могут не только те граждане, которые злоупотребляют вышеописанными веществами, но также люди с плохой переносимостью, четко ограничивающие потребление токсичных веществ.
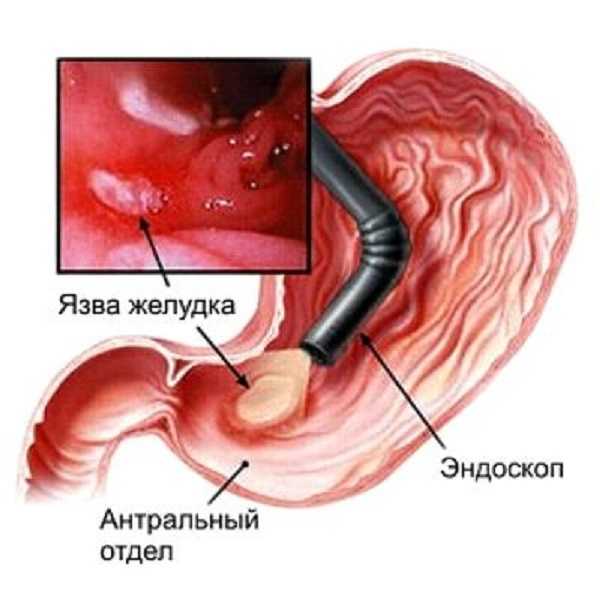
Обнаружение язвы с помощью эндоскопа
3. Многие люди не подозревают об этом, но сильнейшее влияние на образование язв в желудочно-кишечном тракте также оказывает психическое напряжение. Постоянные стрессы и излишние умственные нагрузки, а также серьезные психические нарушения оказывают влияние на повышение секреции желудочного сока, избыток которого приводит к перевариванию желудком самого себя. В результате образуются язвенные процессы.
4. Неправильное питание – краеугольный камень множества заболеваний желудочно-кишечного тракта, в том числе и провокатор язвенной болезни. Под этим обобщенным наименованием подразумеваются следующие ошибки в приеме пищи:
- поедание продуктов с большим содержанием животного или растительного жира;
- употребление в пищу острых продуктов;
- пренебрегание утренним приемом пищи;
- длительные перерывы между завтраком, обедом, ужином, отсутствие перекусов.

70% всех болезней и визитов на прием к врачу связаны именно с нежеланием людей соблюдать основы правильного питания
5. Также негативное влияние на работу ЖКТ оказывает прием медикаментов, вредных для этой системы организма. К ним относятся такие лекарства, как:
- «Аспирин»;
- «Нимесил»;
- «Диклофенак»;
- различные антибиотики и другие препараты.
6. Наличие в организме заболеваний некоторых органов, например:
- почек;
- желудка;
- печени;
- кишечника;
- эндокринной системы.
Особенно сильное влияние на развитие язвенной болезни оказывает сахарный диабет, гепатиты, туберкулез, воспаление поджелудочной железы. Кроме того, проведение какого хирургического вмешательства, приводящее к травматическим повреждениям, а также возникшие иными путями травмы также приводят к появлению искомой патологии.

Генетическая предрасположенность — один из главных факторов, влияющих на появление заболевания
7. Последний по счету, однако, не по значению, фактор относится к генетической предрасположенности человека. Так, если у ваших родных случилась язвенная болезнь, скорее всего, она побеспокоит и вас, особенно в случае, когда имеет место быть какой-либо иной перечисленный выше фактор.
Для наглядности подытожим полученную в данном разделе информацию в нижеследующей таблице.
Таблица 1. Причины развития язвенной болезни в желудочно-кишечном тракте
| Вредоносная бактерия | Заселение слизистых желудочно-кишечного тракта вредоносным микроорганизмом «Хеликобактер пилори» |
| Вредные привычки | 1. Употребление алкогольных напитков.2. Курение сигарет, сигар, трубки, кальяна и тому подобное. |
| Психологическое напряжение | 1. Постоянные стрессы.2. Психические заболевания.3. Излишние умственные нагрузки. |
| Неправильное питание | 1. Поедание острой, жирной пищи.2. Отсутствие режима питания. |
| Длительное употребление вредных для ЖКТ лекарств | 1. Прием нестероидных противовоспалительных препаратов.2. Употребление антибиотиков. |
| Уже присутствующие заболевания органов | Патологические процессы в почках, ЖКТ, печени, эндокринной системе. |
| Наследственность | Предрасположенность к заболеванию, передающаяся от родителей к детям. |
Симптоматическое проявление язвенной болезни
Определить развитие язвенной болезни на начальных этапах могут разве что действительно внимательные, щепетильно относящиеся к собственному здоровью люди. Как правило, развитие заболевания происходит почти бессимптомно, однако, набирая силу, болезнь дает о себе знать. Не следует недооценивать степень опасности, в которой находится человек с язвенной болезнью ЖКТ, она может превратиться из докучающей проблемы в смертельную патологию.
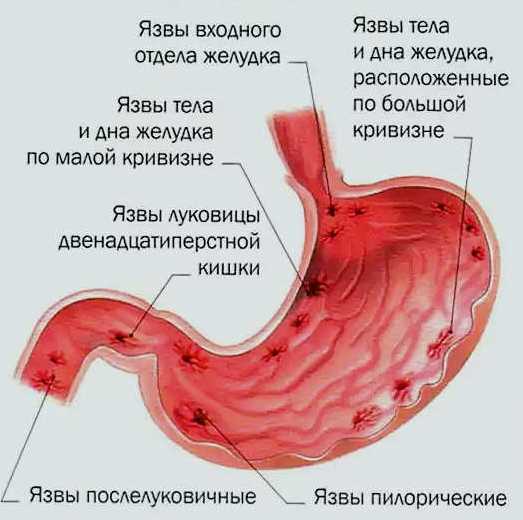
Наиболее распространенные варианты расположения желудочной язвы
Обратите внимание! Согласно статистике, почти у трети заболевших пациентов симптомы вообще не проявляют себя, определение наличия же заболевания часто производится часто после смерти.
Однако, это все же редкость, обычно симптоматика следующая.
1. В верхней части брюшины постоянно возникают боли. Особенно беспокоят они своей остротой голодных пациентов, и немного успокаиваются после приема пищи. Кроме того, усилить болевые ощущения способны также:
- физические нагрузки;
- стрессы;
- употребление алкоголя.
По характеру боль может быть как тупой, так и острой, в первом случае она скорее приступообразная, то есть пациенту постоянно неприятно, однако, стоит ему только проголодаться, например, становится по-настоящему больно. Во втором случае же человек постоянно ощущает острую боль.
2. При язве желудка или двенадцатиперстной кишки постоянно возникают нарушения, связанные со стулом. Так, могут равносильно возникать:
При этом у вас не обязательно будет наблюдаться только один конкретный вид указанных диспепсических нарушений, часто бывает так, что жидкий стул сменяется длительным запором, и наоборот.

Диспепсические расстройства сопутствуют развитию язвенной болезни
3. Кроме поноса или запора следует также акцентировать внимание на тошноте, которая в большинстве случаев приводит к возникновению рвотных позывов. Однако, в свою очередь, эти позывы не всегда венчаются выходом рвотных масс. Дело в том, что при язвенной болезни возникает рефлюкс – попадание кислого желудочного сока в пищевод. Это характерный симптом, провоцирующий постоянную изжогу, мучающую пациентов чаще всего после приема пищи.
4. Могут происходить изменения с аппетитом, которые, однако, в большей степени связаны не с физическим воздействием болезни, а психическим. Не желая вновь ощущать тошноту, или страдать диспепсическими расстройствами, пациенты нередко излишне воздерживаются от еды. Ими овладевает страх, связанный с повторным возникновением болевых ощущений.
5. Если вы позволили себе отойти от строгой диеты во время язвенной болезни, или, еще не зная о ее наличии, употребили в пищу какой-либо нежелательный продукт, скорее всего, получите наиболее неприятные среди всех возможных наименований эффекты:
К сожалению, употребление пеногасителей и иных характерных для этой ситуации препаратов может принести временное облегчение или не дать вовсе никакого результата, до того момента, пока не будет устранена основная причина заболевания.
6. Часто возникает ощущение давления или тяжести в области эпигастрия, чаще всего после употребления еды. При этом, от небольшого количества пищи человек будет ощущать быстрое насыщение.
Методы диагностики
Разумеется, определить язвенную болезнь желудка или двенадцатиперстной кишки на основании симптомов, без проведения обследований, практически невозможно. Кроме того, диагностика необходима для назначения адекватного в каждой ситуации лечения.
Как диагностировать язвенную болезнь?
Начинают исследование медики с анализов биологических жидкостей, представленных пациентом, таких как:
- кровь;
- моча;
- кал.
Помимо лабораторных исследований, необходимо провести инструментальные, подразумевающие использование медицинской техники.
1. В первую очередь проводят ультразвуковое исследование брюшины, осматривают также печень и желчный пузырь, чтобы исключить иные паталогические процессы со схожей клинической картиной.
Задача процедуры — выявить и определить изменения в строении стенок органов
2. Далее проводят рентгенографию желудка и кишечника, при этом используют контрастное вещество, позволяющее выявить повреждение конкретных участков органов.
3. Могут проводиться исследования, касающиеся оценки уровня рН желудочной кислоты. Однако, принято прибегать к искомому исследованию лишь в особенно серьезных случаях, так как эта методика подразумевает не только инвазию, но также весьма болезненные для пациента ощущения. Учитывая нестабильный психологический фон пациента с язвенной болезнью, лучше по возможности использовать иные способы определения патологического процесса.
4. Фиброэзофагогастродуоденоскопия – еще одно обязательное медицинское исследование при подозрении на язвенную болезнь ЖКТ. Проводится оно с использованием специальной трубки с наконечником в виде камеры, с помощью которой осматривается слизистая желудка, а также берутся соскобы, в дальнейшем позволяющие вычислить наличие «хеликобактер пилори» и обнаружить множество иных нюансов.
Схематическое изображение язвенного заболевания органов ЖКТ
Обратите внимание! Ели искомый вредоносный микроорганизм все же будет обнаружен внутри ЖКТ пациента, предполагаемое ранее лечение подвергается множеству различных изменений.
Схемы лечения
Чтобы разобраться, какие препараты уместны в каждом конкретном случае, необходимо определить комплекс целей, которых врачи желают добиться с помощью употребления каждого конкретного наименования.

Принимать лекарство необходимо с назначения врача
1. При лечении язвенной болезни в обязательном порядке необходимо снизить уровень кислотности желудочной кислоты, чтобы предупредить дальнейшее разрастание язв.
2. Чтобы пациент перестал испытывать острые боли, необходимо использовать обезболивающие препараты.
3. Еще одна цель — снятие и устранение воспаления, развивающегося внутри желудка или двенадцатиперстной кишки.
4. При наличии бактерии «Хеликобактер пилори» необходимо также озадачиться ее выведением из ЖКТ, в противном случае все остальное лечение будет тщетно, так как этот вредный микроорганизм продолжит разрешение слизистой.
Терапия у взрослого населения при наличии «Хеликобактер пилори»

Консервативное лечение подразумевает прием различных лекарственных препаратов
1. В первую очередь производится назначение антибиотиков:
- пенициллинового ряда – например, «Амоксициллин», применяющийся для эрадикации «Хеликобактер пилори»;
- тетрациклинового ряда – «Тетрациклин» в таблетках;
- макролиды – например, «Кларитромицин».
2. Помимо терапии, направленной на уничтожение бактерий, заболевший должен также принимать лекарства, понижающие активность выработки желудочного сока, разъедающего слизистые. Они относятся к так называемой антисекреторной группе.
К ним относятся:
- блокаторы протонного насоса;
- вещества, подавляющие гистаминовые рецепторы;
- антихолинергические средства.
Все перечисленные группы препаратов помогают не только уменьшить количество выделяемой желудком соляной кислоты, но также понизить степень ее агрессивности.
Конкретные представители искомых препаратов могут быть следующими:
- «Нексиум», продающийся в виде ампул, таблеток, и порошка в пакетиках;
- «Ранитидин» — реализуется в виде таблеток;
- «Гастроцепин» — также отпускающийся в аптеках в виде таблеток.
Обратите внимание! Дозировка каждого из препаратов должна рассчитываться исключительно медиками, они не предназначены для самостоятельного применения. Кроме того, искомые наименования могут сопровождаться различными побочными эффектами, которые без медицинского образования предвидеть невозможно, при этом, попытки купировать их иными лекарствами могут закончиться плачевно.

Для лечения одновременно назначают несколько медицинских препаратов
3. Третья группа препаратов, необходимая для борьбы с язвой, является висмутосодержащей. Это вещество, висмут, знаменито своими подсушивающими свойствами. Добираясь до язвы, оно создает на ее поверхности защитную оболочку, способствуя заживлению тканей. Типичные представители этих препаратов:
- «Де –Нол»;
- «Пилоцид»;
- иные препараты с аналогичными свойствами.
4. Поскольку речь идет о заболевании системы, переваривающей пищу, необходимо во время лечения стимулировать ее работу, улучшая перистальтику, а также предупреждая различные диспепсические расстройства, тошноту и рвоту. Для этого принимают:
- «Мотилиум»;
- «Необутин» и тому подобные медикаменты.
5. Нейтрализаторы кислоты желудочного сока также необходимо принимать во время борьбы с язвенной болезнью. К ним относятся такие лекарства, как:
- «Фосфалюгель»;
- «Гастрацид» и тому подобные лекарства.
Искомые препараты показаны для борьбы с изжогой, также устраняют диспепсические проявления, кроме всего прочего, адсорбируют токсины и выводят их из организма.
Срок лечения язвы составляет минимум две недели, максимальное же количество времени, потраченное на устранение последствий и подавление заболевания, составляет два месяца. Этот строк, тем не менее, может варьироваться в зависимости от правильности подобранного курса лечения, а также от индивидуальной переносимости некоторых препаратов.
Терапия для взрослых при язвенной болезни, появившейся на фоне повышенной кислотности
Если болезнь развилась не ввиду заселения в ЖКТ вредоносной бактерии, а поспособствовала появлению язв повышенная кислотность внутренней среды, назначается курс лечения, состоящий из трех компонентов:
- антибактериальных препаратов пенициллинового или тетрациклинового ряда;
- противопротозойные антибактериальные средства;
- блокаторы протонной помпы или же препараты, в состав которых входит висмут.
Следуйте определенным рекомендациям при появлении язв
Чтобы нормализовать эмоциональный фон пациента, врачи также могут дополнить искомый список препаратами успокоительными, устраняющими проблемы с настроением, сном и прочие последствия стресса. В особенно тяжелых случаях прописывают антидепрессанты.
Также, для устранения спазмов, прописывают различные спазмолитики, при наличии запора назначаются пробиотики.
Если течение болезни сопровождается запором, доктор также может назначит пациенту:
Физиотерапевтические процедуры
Помимо приема таблеток и различных препаратов в иной форме, необходимо для полного выздоровления также осуществление физиотерапии. Это необходимо при обострении, так как одних лекарственных средств может оказаться недостаточно.
1. Чаще всего лечащий врач назначает согревающие компрессы на основе спирта. Готовятся эти «припарки» непосредственно медицинским персоналом. Накладывание смоченных спиртом повязок усиливает кровообращение в том месте, на которое они были наложены, что способствует не только улучшению множества процессов, протекающих в организме, но также помогает снять утомляющую пациента боль.

Физиотерапия позволяет избежать хирургического вмешательства
2. Еще один действенный физиотерапевтический метод – лечение токовыми импульсами. Их использование имеет следующие цели:
- обезболить;
- снять воспалительный процесс.
Помимо прочего, лечение током помогает улучшить клеточное питание, а значит, спровоцировать более эффективное обеспечение жизнедеятельности тканей организма. В результате пациент начинает чувствовать себя лучше, в частности, устраняется проблематика, связанная с одним из диспепсических проявлений – запором.
3. Еще одна процедура, проводимая с использованием токовых импульсов – электрофорез. С ее помощью через кожу пациента, а также его слизистые, внутрь организма вводится лекарственный препарат, в случае с язвенной болезнью им выступает обезболивающее. Одновременно происходит местная стимуляция кровообращения и жизнеобеспечения клеток.
4. Чтобы понизить секреторную функцию желудка, также часто применяют ультразвуковое лечение.
Соблюдение диеты
Как мы уже упоминали выше, возникновение язвенной болезни желудка или двенадцатиперстной кишки может быть спровоцировано неправильным питанием. Разумеется, когда вы уже заболели, и даже если не несбалансированный рацион стал этому причиной, потреблять пищу в неразумных количествах и сомнительного качества противопоказано.

Здоровое питание — залог успешного устранения язвенной болезни
Конкретную диету назначать будет лечащий врач или диетолог, работающий в больнице, однако, к каждому продукту, являющемуся составляющим рациона, будут применяться следующие требования:
- щадящее влияние на слизистые желудочно-кишечного тракта;
- насыщенность необходимыми (и сверх того) микроэлементами и витаминами.
Кроме того, переход на диету обычно подразумевает исключение:
- напитков содержащих алкоголь;
- сладких газировок;
- мучной пищи, особенно дрожжевой;
- жареной еды;
- копченостей;
- консерв и пресерв;
- кофе;
- крепкого чая.
Можно и нужно употреблять:
- каши из измельченной крупы;
- молочные продукты;
- мед;
- супы;
- кисели;
- компоты.
Режим приема пищи должен быть следующий:
- употребляется еда часто;
- порции небольшие.
Соблюдение представленных выше требований позволяет не только избавиться от болезненных ощущений при язвенной болезни, но также остановить процесс ее развития.
Хирургическое вмешательство
Операция при возникновении язвенной болезни проводится в случаях, когда возникает осложнение. Этот подход считается радикальным, поэтому, применяется уже тогда, когда не остается надежды на то, что консервативное лечение, подразумевающее использование медикаментов и физиотерапию, даст плоды.
Хирургическое вмешательство требуется тогда, когда консервативное не дало эффекта
Осложнение развивается, как правило, в особенно запущенных случаях, например, когда больной долго терпел и в итоге болезнь быстро прогрессировала.
Симптомы возникновения осложнений следующие:
- рвота с вкраплением крови;
- при запоре выделение крови из анального отверстия;
- при акте дефекации примесь крови в кале.
Почему именно кровь сопровождает осложнение? Потому что, под самим термином осложнение в данном случае подразумевается возникновение кровотечения из язв.
Этому процессу также сопутствует формирование рубцов, то есть соединительной ткани, привратник сужается, и поглощенная больным человеком пища с трудом перемещается по кишечнику. В конечном итоге, это может привести к фатальному последствию, так называемой пенетрации – разрыву кишечника. Сопровождается разрыв серьезными болевыми ощущениями, которые человек не может выдержать, ему требуется немедленная помощь медицинского характера.

Осложнения язвы желудка
К сожалению, в данном случае без хирургического вмешательства не обойтись. Проведение операции подразумевает удаление пораженной части кишечника. После ее завершения, в процессе реабилитации все также продолжают приниматься названные ранее препараты, однако, теперь их дозировки корректируются с учетом возникших осложнений постоперационного характера.
Разумеется, лучше не доводить до удаления части кишечника, несмотря на то, что современная медицина дает возможность перенесшим такую операцию больным жить полноценно, вероятность возникновения повторных осложнений в несколько раз повышается.
Лечение язвенной болезни у детей
К сожалению, приобрести это непростое заболевание могут не только взрослые, но и дети, диагностируется она даже у малышей в возрасте 4-5 лет. Причины возникновения патологического процесса те же, что и у взрослых, лечение, соответственно, аналогичное, однако, упор делается на наиболее щадящие препараты, кроме того, по возможности полностью исключаются лекарства, побочным эффектом которых является деформация слизистых оболочек желудочно-кишечного тракта.
Дети также подвержены рассматриваемому нами заболеванию
В случае с заболеванием детей и подростков делается серьезный упор на психотерапию. Взрослые люди могут через страх и нервозность продолжать себя контролировать, кроме того, их более устойчивая психика легче восстанавливается, особенно в тех случаях, когда они получают назначение на прием успокоительных или антидепрессантов. Для детской и подростковой нервной системы прием искомых лекарственных средств нежелателен, так как может оказывать негативное влияние.
Именно поэтому, для стабилизации психики детей, необходимо проводить индивидуальную психотерапию, в противном случае состояние пациента может серьезно усугубиться.
Диетотерапия обычно заключается у детей в следующем:
- пища готовится на пару или воде, при этом никаких специй не добавляется;
- употребляется минимум соли;
- для особенно маленьких детей еда перетирается, в таком виде подается каждый ее компонент, однако, иногда она дается в прежнем виде.
Подведем итоги
Существует несколько схем лечения язвенной болезни.

Схемы лечения будут меняться в зависимости от индивидуальных параметров больного
Однако, подразумевается, что каждый случай индивидуален, ведь существует не только множество факторов, влияющих на появление язвенной болезни, но также большое количество сопутствующих обстоятельств, усугубляющих ее или наоборот, которые оказывают влияние на:
- список допустимых к употреблению в сложившейся ситуации препаратов;
- дозировку каждого конкретного препарата;
- допустимое физиотерапевтическое лечение;
- прочие нюансы.
Хотим обратить ваше внимание на то, что самолечение – процесс не только бесполезный, но и весьма опасный. Неправильно рассчитав дозировку препаратов, вы, может, и приостановите ненадолго язвенную болезнь желудка и двенадцатиперстной кишки, но заодно и запустите патологические процессы в других системах организма.
Помните! Если вы ощутили один из описанных в статье симптомов, немедленно обратитесь к врачу!
Видео – язвенная болезнь желудка и двенадцатиперстной кишки
stomach-info.ru