Как эффективно и быстро вылечить острый кератит глаза? Острый кератит
причины, симптомы, диагностика, лечение, профилактика
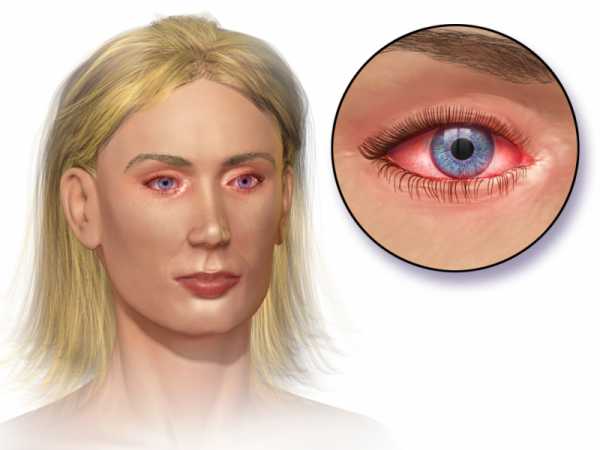
Здравствуйте, мои дорогие читательницы и читатели! Большинство из вас, не раз слышали о воспалении роговицы зрительного органа – офтальмологической патологии, характеризующейся воспалительным процессом в конъюнктиве. В результате прогрессирования, острота и четкость зрения человека снижается.
Если быть точнее, острый кератит представляет собой вирусное воспаление переднего отдела глаза, по симптомам напоминающее конъюнктивит. Последствия недуга могут быть серьезными. В запущенных случаях — человек слепнет. В статье, я хочу поделиться с вами информацией о кератите, симптоматике и существующих методах лечения.
Причины возникновения острого кератита
Кератиты выделяются как эндогенные и экзогенные. К первому типу относится инфекционный, нейрогенный кератит, заболевание при авитаминозе. Второй тип – посттравматический, инфекционный или краевой.
Негативное влияние на развитие кератита оказывают микробы, грибки, вирусы, а также бактерии. Воздействие на глазное яблоко внешнего отрицательного фактора увеличивает риск развития воспаления и попадания в роговицу органа зрительного виденья болезнетворных микроорганизмов.
Кератит глаза может появиться у человека с ослабленным иммунитетом. Спровоцировать болезнь могут и такие причины, как:
- осложнение после ОРВИ;
- плохая гигиена в процессе применения линз;
- травма, ожог роговицы;
- воздействие на зрительную систему яркого освещения;
- аутоиммунные заболевания;
- итог вирусной инфекции, глистной инвазии;
- гормональное нарушение;
- сильная аллергия;
- нехватка витаминов.
Хочу отметить то, что сначала, заболевание это встречалось у людей не часто, но со временем, бактериальный кератит начал стремительно распространяться.
Важно! Чаще всего, страдают недугом новорожденные и юные девушки. Заболевание относится к классу МКБ 10.
Читайте также: Симптомы и эффективное лечение вирусного кератита
Какая симптоматика у острого кератита

Напоминаю вам о том, что здоровая роговица выглядит прозрачной, и еще она блестит. Когда возникает острая патология, эта часть глаза начинает заметно мутнеть. Первичная стадия развития недуга характеризуется появлением дискомфорта в органах зрительного виденья. Человеку может казаться, что что-то туда попало.
Обращаю ваше внимание на симптомы болезни, которые проявляются в:
- развитии боязни света;
- отечности век;
- покраснении слизистой;
- постоянных невралгических болях;
- желто-зеленых или серых выделениях;
- появлении ран на оболочке.
Также, у человека могут возникнуть режущие боли, слезотечение. И если такое произошло – следует немедленно обратиться к офтальмологу.
Каким образом диагностируют острый тип кератита
Как только возникает подозрение на кератит, человека оформляют в клинику после осмотра. Если врач во время консультации выявил, что роговица повреждена поверхностно, то можно проводить терапию амбулаторно. Во время диагностики недуга левого и правого глаза применяются такие процедуры, как:
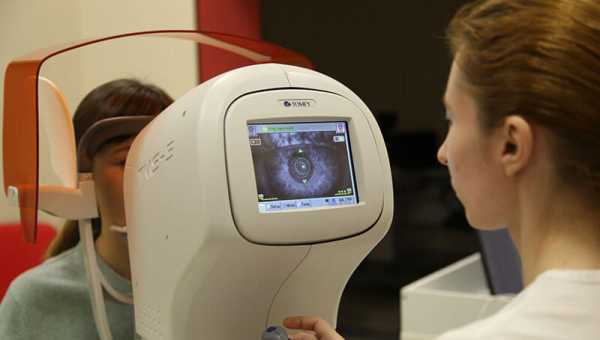
- Пахиметрия. Измерение толщины роговицы благодаря ультразвуку или оптике.
- Кератометрия. Измерение степени кривизны передней поверхности роговичной оболочки.
- Визометрия. Аппаратный метод проверки остроты зрительного виденья.
- Биомикроскопия. Способ бесконтактной диагностики с помощью щелевой лампы (офтальмологического микроскопа) с осветительным прибором, который позволяет рассмотреть структуру переднего отрезка органа под большим увеличением.
- Офтальмоскопия. Осмотр глазного дна с помощью специальных офтальмологических инструментов, которые способны оценить сетчатую оболочку, диск зрительного нерва и сосуды на глазном дне.
Пациенту также, нужно будет сдать посев и мазок с воспаленного глаза. Офтальмолог определяет чувствительность роговицы. После всех процедур, при наличии результатов, он выбирает необходимое лечение.
Какое лечение применяют при этом заболевании
Врач назначает терапию, в итоге которой, вирус должен быть уничтожен, роговица – восстановиться, а также, повысится защитная функция человеческого организма. Лечение может включать в себя уколы, капли, мази, электрофорез, диатермию и лазерную операцию. Врач может назначить:
- Мази Зовиракс, Ацикловир или Флореналь. Любым из выбранного списка противовирусным препаратом необходимо обрабатывать глаза 4 раза в день. Курс – неделя.
- Применение противогрибковых медикаментов. А именно Пимафурцин, Амфотерицин В (3 таблетки в сутки). Прием составляет не более 8 дней.
- Капли Таурин или Корнерегель, с помощью которых ускоряется регенерация. Использовать их нужно 4 раза в сутки, не более 10 дней.
- Внутривенные инъекции единожды в день (глюкоза, аскорбинка, витамин В, гемодеза) для повышения иммунитета. Курс – 10 дней.
- Растворы для инстилляции. Среди действующих: Стоксила, Керицидка, Герплекса применяются от 5 до 8 раз в день в течение недели.
- Лекарства Атропин, Цикломед, Тропикамид, которые необходимо закапывать по 2 капельки два раза в день. Курс, в среднем, составляет 8 дней.
Как вылечить детский кератит
Если у ребенка обнаруживается герпетический, острый или любой другой вид заболевания, то малыш сразу госпитализируется. Подбирая методику лечения, специалист учитывает возраст больного. Препараты назначаются в минимальной дозировке. Лечение может включать в себя такие процедуры, как:
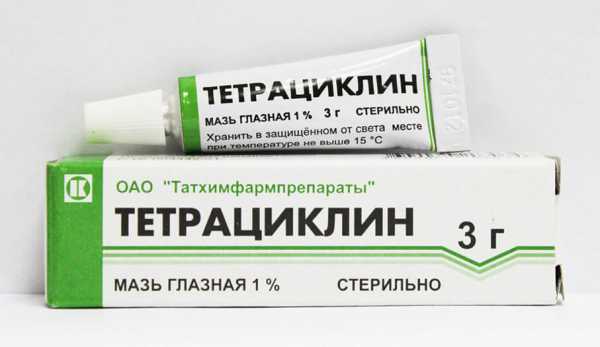
- Обработку органов системы зрительного виденья с помощью Тетрациклиновой или Эритромициновой мази. Применяют 1 раз, перед сном.
- Применение противовоспалительных медикаментов. Допускается одна капля раствора Тропина или Диклофенака 4 раза в день, не более недели.
- При возникновении у ребенка каких-либо осложнений, ему назначат 4 инъекции в день. Используются антибиотики, входящие в группу пенициллинов, в течение недели.
Какой бы кератит у ребенка ни был, поверхностный или острый, в любом случае, ему назначат принимать витаминный комплекс, учитывая его возраст. Это делается для поддержания иммунитета, а комплекс в себя включает витамины группы А, Е, С, Д и др.
Народная методика лечения острого вида недуга
Хочу обратить ваше внимание на то, что соединение традиционной медицины с народной, способствует положительному результату лечения. Однако, перед тем, как приступить к такой методике, нужно проконсультироваться у офтальмолога. Отзывы большинства пациентов положительные. Вот, что говорят люди о народном лечении болезни:

- «После того, как мой диагноз подтвердился, врач назначил мне помимо медикаментов — облепиховое масло. Купив средство в аптеке, я начала ежедневно капать по капельке через каждый час. Через три дня, я уменьшила процедуру до 1 раза, через каждые 3 часа. Препарат мне помог при ожоге роговицы. В результате, острота моего зрения улучшилась», — Елена, 41 год.
- «Хочу поделиться с вами народными средствами, которые помогли мне в лечении кератина. Чтобы приготовить препарат, я брала одну десертную ложку сока из чистотела и три десертных ложечки прополиса. Этим раствором, который у меня получился, я начала капать глаза перед сном по две капельки. Так мне прописал офтальмолог, и в результате, зрительное виденье начало по чуть-чуть восстанавливаться», — Ольга, 52 года.
Читайте по теме: Эффективное лечение кератита у взрослых
Последствия и профилактика острого кератита
Если своевременно не начать лечение недуга, то могут развиться осложнения. Из-за появившихся рубцов на роговице, ухудшается зрения. При длительном игнорировании заболевания возникают различные инфекции.
К профилактическим мерам относят соблюдение правил гигиены органов зрения, посещение офтальмолога хотя бы единожды в год, своевременное лечение вирусных и других болезней, а также исключение травм сенсорного аппарата.
Видео о том, что собой представляет острый тип кератита
В видео рассказывается о том, что недуг представляет собой болезнь, обусловленную проникновением различных вредных микроорганизмов. Причем грибки, бактерии и вирусы попадают непосредственно в роговицу. Если такое случилось, то может начаться быстрое прогрессирование в стадию острого недуга. Я рекомендую в любом случае, при малейших болях – сразу же обращаться к офтальмологу.
Выводы
Хочу напомнить вам о том, что при остром типе кератита, риск ослепнуть очень большой. Кроме этого, начинает отслаиваться и шелушиться эпителий, появляются эрозии вокруг глаз. Если врач окажет своевременную помощь, и назначит правильное лечение, то, как правило, болезнь вскоре исчезает. Делитесь в комментариях своим опытом решения проблемы. Будьте здоровыми и встретимся в следующих статьях! С уважением, Ольга Морозова!
виды, причины, симптомы и лечение
Кератит глаза относится к воспалениям роговицы зрительного органа. Оно может иметь как самостоятельную форму, так и является осложнением после перенесенных инфекционных заболеваний. По своим симптомам кератит глаза схож с конъюнктивитом, но последствия могут быть гораздо серьезнее. К примеру, при поражении верхних слоев роговицы не образуются рубцы, а при кератите глубокого характера наоборот, что сильно понижает остроту зрения.
Содержание
- 1 Типы кератита глаз
- 2 Травматический кератит: симптомы, причины, лечение
- 3 Аллергический кератит: признаки, причины, лечебный процесс
- 4 Бактериальный кератит: симптоматика, причины и лечение
- 5 Грибковый кератит: симптомы и лечение
- 6 Аденовирусный кератит: симптомы и лечение
- 7 Герпетический кератит: признаки, лечебный процесс
- 8 Язвенный кератит: признаки, причины, лечебный процесс
- 9 Поверхностный кератит: причины, симптомы, лечение
- 10 Древовидный кератит: симптомы и лечение
- 11 Острый кератит: причины, лечение
- 12 Вирусный кератит: симптомы, лечебный процесс
Типы кератита глаз
Основные виды кератитов, которые существует в медицине.
- Травматический кератит.
- Аллергический кератит.
- Бактериальный кератит.
- Грибковый кератит.
- Аденовирусный кератит.
- Герпетический кератит.
- Язвенный кератит.
- Поверхностный кератит.
- Древовидный кератит.
- Острый кератит.
- Вирусный кератит.

Травматический кератит: симптомы, причины, лечение
К основным причинам проявления такого типа заболевания принято относить непроникающее травмирование роговицы, повреждения контузионного характера, внедрившиеся в роговую оболочку чужеродные предметы и ожоги различного характера. При кератите травматического типа в роговую оболочку врастают новые сосуды. Возможно появление эрозии, которая характеризуется болезненными ощущениями, слезоточивостью и подергиванием верхнего века периодического характера.
В качестве лечения применяют капли для глаз, в состав которых входит витамин В2, глюкоза, аскорбиновая кислота. Также назначают тиаминовую мазь, которую необходимо закладывать под нижнее веко. Для профилактических мероприятий против развития воспалительных процессов применяют левомицетиновые капли или альбуцид.
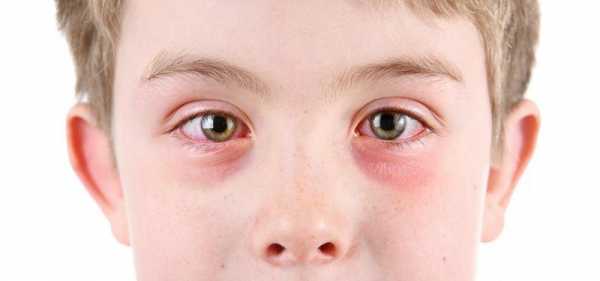
Аллергический кератит: признаки, причины, лечебный процесс
Аллергический кератит характеризуется проявлением симптомов, которые схожи с возникновением конъюнктивита аллергического характера. К основным признакам принято относить повышенную слезоточивость и светобоязнь, сужение глазной щели, проявление жжения и рези в глазах, возникновение болевых ощущений из-за чувства нахождения в глазу чужеродного тела. Также возникает помутнение зрения и дальнейшее его понижение. Причинами такого реагирования могут стать лекарственные препараты, продукты, шерсть домашних питомцев, бытовые и косметические средства, наличие глистов в организме, туберкулез и другие заболевания глаз.
Чтобы начать лечение, необходимо выявить раздражитель и устранить его. После этого пациенту делают укол, в состав которого входит дексаметазон. На протяжении всего лечебного курса больному следует принимать антигистаминные средства, витамины группы В, закладывать глазные мази. После небольшого улучшения пациенту назначают физиопроцедуры.
Бактериальный кератит: симптоматика, причины и лечение
Бактериальный кератит относится к воспалительным заболевания роговицы зрительного органа. Заболевание такого типа имеет острую и хроническую форму. Острый кератит бактериального типа является очень опасной болезнью, так как может привести к полной утрате зрительной функции. При развитии недуга роговая оболочка может разрушиться за двое суток.
К основным симптомам заболевания принято относить следующие.
- Отечность конъюнктивы.
- Понижение зрительной функции.
- Болевые ощущения.
- Красноту.
- Светобоязнь.
Тяжесть симптомов определяется от общего состояния больного и бактерии, которая попала в организм. Реагирование конъюнктивы может быть разным. К примеру, при проникновении гонококка и пневмококка болезненных ощущений в глазу не возникает. При попадании стафилококка наблюдается иная ситуация. Болевое чувство достаточно сильное, при этом происходит деформирование роговой оболочки без проявления внешнего воспалительного процесса.
Бактериальный кератит относится к агрессивным видам заболевания, поэтому представляет большую угрозу для зрительного органа. Как только были обнаружены первые признаки, нужно срочно начинать лечебный процесс. В него входит прием антибиотиков внутрь, использование глазных капель на основе ципрофлоксацина, проведение инъекций на основе гентамицина или тобрамицина. Некоторые случаи заканчиваются оперативным вмешательством.

Грибковый кератит: симптомы и лечение
Зачастую обнаружить грибковый кератит достаточно затруднительно. Поэтому доктор назначает обязательное обследование, куда входит анализ фактора риска и осмотр роговой оболочки при помощи щелевой лампы. К самым распространенным признакам относятся следующие.
- Инъекции конъюнктивального вида.
- Деформирование эпителия.
- Нагноение.
- Инфицирование стромы.
- Реагирование передней камеры.
- Гипопион.
Также на роговой оболочке глаза можно заметить небольшой налет белесого цвета.Причинами, которые могут вызвать грибковый кератит, являются травмирование зрительного органа, использование кортикостероидных препаратов, оперативного вмешательство и проникание вирусов.
В качестве лечения назначается препарат в виде Амфотерицина Б, Натамицина, Азола. Они считаются самыми эффективными, так как отлично борются с грибками дрожжевидногоо и нитчатого характера. При тяжелом течении заболевания или слабом реагировании на лечебный процесс, больному назначают инъекции субконъюнктивального типа. Если пациентам не помогает такой тип лечения, то назначается оперативное вмешательство по трансплантированию роговой оболочки.
Аденовирусный кератит: симптомы и лечение
 Зачастую аденовирусный кератит проявляется у детей дошкольного возраста из-за ослабленности иммунной функции. Симптомы начинают проявляться через пять-восемь дней после попадания вируса. При начальной форме болезни возникают следующие признаки.
Зачастую аденовирусный кератит проявляется у детей дошкольного возраста из-за ослабленности иммунной функции. Симптомы начинают проявляться через пять-восемь дней после попадания вируса. При начальной форме болезни возникают следующие признаки.
- Поднятие температуры тела до высоких показателей.
- Проявление ринита и фарингита.
- Болевые ощущения в области головы.
- Лимфаденит подчелюстного характера.
- Расстройство диспепсического типа.
Через какое-то время могут добавиться еще следующие симптомы.
- Отекания и покраснения век.
- Выделений гнойного характера.
- Чувства чужеродного тела в глазу.
- Зуда и жжения.
- Повышенной слезоточивости и светобоязни.
Также аденовирусный кератит принято разделять на три подтипа.
- Катаральный. Длительность заболевания продолжается семь дней, после чего проходит без особых осложнений.
- Фолликулярный. Характеризуется проявлением высыпаний пузырькового характера на слизистой зрительного органа.
- Пленчатый. Характеризуется проявлением пленочек сероватого цвета. Они покрывают слизистую глаза и достаточно тяжело снимаются.
Аденовирусный кератит считается опасным из-за возникновения различных последствий. Если лечение отсутствует, то заболевание может перейти в кератоконъюнктивит и иридоциклит. В результате этого можно лишиться на всегда зрительной функции. Лечебный процесс заключается в применении противовирусных препаратов. В качестве профилактических мероприятий против вторичного инфицирования используют капли для глаз антибактериального характера. Показан прием антигистаминных средств, капель с искусственной слезой и соблюдение гигиенических норм.
Герпетический кератит: признаки, лечебный процесс
Герпетический кератит зачастую встречается у детей в возрасте пяти-семи лет. Характеризуется острым течением. Сперва возникает слезоточивость и светобоязнь. Затем присоединяется реагирование со стороны лимфоузлов. На роговой оболочке возникают помутнения и отечность. Зачастую происходит вторичное инфицирование, что усложняет процесс лечения.
Герпетический кератит у взрослых характеризуется немного иными симптомами в виде резкого понижения зрительной остроты, сильнейших болей в глаза, отечности и красноты глаза и век. Герпетический кератит имеет рецидивирующий характер. Возникать он может в результате переохлаждения, потребления спиртных напитков, месячный у женщин и даже после аборта. С каждым разом заболевание протекает тяжелее, что полностью изматывает иммунную функцию. Стоит помнить о том, что герпетический кератит может привести к поражению глубокого характера роговой оболочки и полной утрате зрительной функции.
Чтобы устранить герпетический кератит, лечение заключается в консервативном и оперативном методе. Для этого необходимо использовать не только противовирусные препараты в виде капель и мазей для глаз, но и иммуностимулирующие средства. Стоит помнить о том, что самостоятельное применение кортикостероидных лекарств может привести к неприятным последствиям. Их должен назначать только доктор, который будет следить за состоянием на всем протяжении лечения.
Оперативное вмешательство назначается лишь при глубоком поражении роговой оболочки глаза. Заключается оно либо в пересаживании роговицы при тяжелом течении заболевания, либо в виде микрооперации.
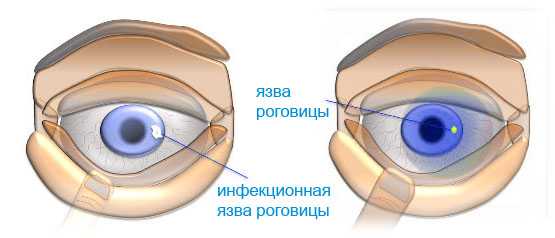
Язвенный кератит: признаки, причины, лечебный процесс
Язвенный кератит относится к тяжелым формам болезни, так как ведет не к появлению шрамов на роговой оболочке, но и провоцирует ее прободение. В некоторых ситуациях язвочки проявляются в середине роговой оболочки, но больше всего на периферии.
Язвенный кератит возникает из-за проникания в зрительный орган вирусов, бактерий или грибков. Но иногда заболевание начинается в результате облучения, интоксикации или авитаминоза. Симптоматика схожа с другими типами кератитов. Сюда относят: болезненные ощущения, светобоязнь и повышенное выделение слезной жидкости.
Для лечение недуга используют обезболивающие, противовирусные и антибактериальные средства. При тяжелом течении язвенного кератита пациента в срочном порядке госпитализируют.

Поверхностный кератит: причины, симптомы, лечение
Поверхностный кератит развивается вследствие попадании вирусной или бактериальной инфекции, сухости слизистой оболочки глаз, воздействие ультрафиолетовых лучей и раздраженность во время ношения контактных линз. Чтобы диагностировать данный недуг, пациенту назначают осмотр через щелевую лампу и проводят офтальмоскопию.К основным симптомам принято относить светобоязнь и слезоточивость, чувство чужеродного тела в глазу и понижение зрительной функции.
Поверхностный кератит всегда заканчивается благополучно и практически не имеет осложнений. Главное, при назначении лечебного курса, выяснить причину возникновения. Если ей оказался вирус, то заболевание проходит само собой. При попадании бактерий назначаются антибиотики. Если болезнь связана с повышенной сухостью глаз, то лечение заключается в использовании капель с содержанием искусственной слезы и мазей.

Древовидный кератит: симптомы и лечение
Древовидный кератит относится к одной из разновидности герпеса. Воспалительный процесс распространяется походу нервной оболочки глаза и между ее блоками. Диагностировать данный недуг достаточно просто при помощи флюоресцентного метода. Пациенту закапывают специальную жидкость, в результате которой происходит окрашивание роговой оболочки в виде дерева.
Заболевание характеризуется такими симптомами, как раздраженность глаза, сильная светобоязнь, блефароспазм и слезоточивость. Недуг имеет рецидивирующий характер, вследствие чего лечение длится достаточно долго.

Острый кератит: причины, лечение
Острый кератит является разновидностью герпетического поражения глаз, которое возникает у детей до пяти лет. Заболевание имеет острый, но достаточно тяжелый характер. Основными симптомами острого кератита являются появление пузырьковых высыпаний в области губ, носа и век. Также этот тип заболевания характеризуется светобоязнью, слезоточивостью и блефороспазмом. В результате этого сосуды в глазу увеличиваются в размере, из-за чего ребенок ощущает сильную боль.
Лечение кератита острого характера заключается в применении раствора идоксиуридина в течение десяти дней и мазей на основе ацикловира до пяти дней, которые закладываются в веки. Также для поднятия иммунной функции у детей используют интерферон. В качестве иммуностимулирующей терапии назначают введение инъекций с витамином В1 и В2 внутрь мышцы.
Вирусный кератит: симптомы, лечебный процесс
Вирусный кератит проявляется вследствие ухудшения срабатывания иммунитета вследствие стрессовых ситуаций, переохлаждений, перенесенных болезней и травмирования. Течение заболевание достаточно долгое и тяжелое. К основным симптомам принято относить возникновение сыпи в области глаз, понижение восприимчивости роговой оболочки, затрагивание тройничного нерва.
Чтобы устранить вирусный кератит, лечение должно быть комплексным. Оно включает борьбу с вирусом, улучшение подпитки роговой оболочки и ее восстановление, а также укрепление иммунной функции. Доктор назначает прием противовирусных средств, иммуностимулирующие препараты, интерферон. В качестве дополнительного лечения при наступлении улучшения проводят физиопроцедуры. При отсутствии результата рекомендуется оперативное вмешательство.
Кератиты различной этиологии требует незамедлительного обращения к врачу при проявлении первых признаков, в правильном диагностировании и назначении соответствующего лечения.
moeoko.ru
Что такое острый кератит | Про болезни глаз
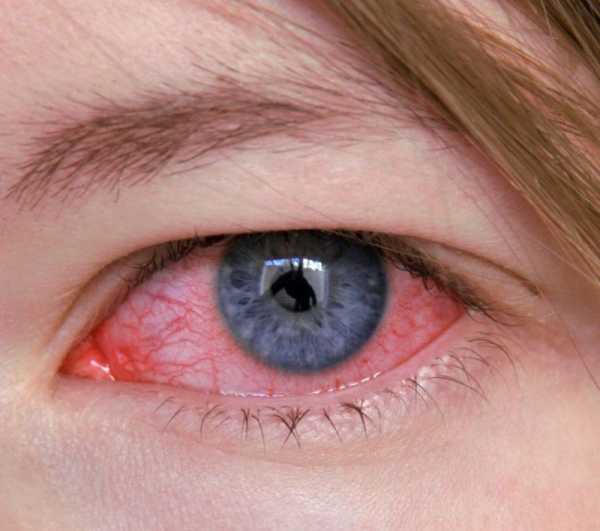
Кератит проявляется покраснением роговицы
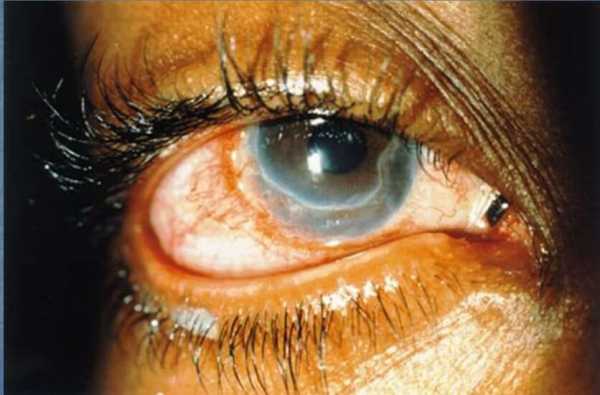
В последние годы дети и взрослые жалуются на болезненность глаз. Тяжкой болезнью считается острый кератит – воспаление роговицы глаза под действием патогенных микробов.
Развитие патологий и недостаток терапии ведет к дисфункции зрительного органа.
Острый кератит глаза может сопутствовать врастание сосудов роговой оболочки — процесс появления инфильтратов, состоящих из лимфоидных, плазматических и измененных. Эпителий отслаивается, лущится, возникают эрозии, роговая оболочка становится шероховатой, утолщенной, теряет блеск. Волокна разлагаются, заменяются рубцовой тканью. После затихания воспалительных явлений в точке заражения формируется помутнение.
Инфильтраты появляются из клеток стромы и лейкоцитов
Если появился острый кератит глаза, причины возникновения могут быть разные:
- перенесенная вирусная инфекция, грипп;
- повреждение роговицы;
- гормональный сбой;
- аллергия;
- ослабленная иммунная система.
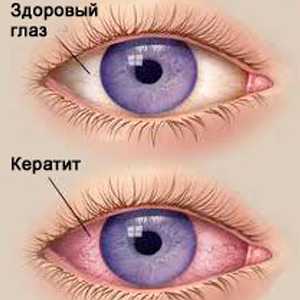
Симптоматика острого кератита
Острый кератит – один из типов инфицирования вирусом герпеса, часто возникающего у маленьких детей. Протекает в тяжелой форме.
Главное – вовремя рассмотреть симптомы болезни, чтобы начать своевременное лечение.

При малейшей боли в глазах необходимо обращаться к врачу
Симптомы:
- светобоязнь;
- резкое сужение глазной щели;
- невралгическая боль;
- ощущение инородного тела;
- покраснение;
- сыпь на губах, веках;
- слезотечение;
- зеленовато-желтые выделения.
Также проявляется подострый кератит глаза, с менее критическим течением, но требующим требующим правильного лечения.
Герпес часто проявляется в нескольких местах одновременно
Как избавиться от инфекции?
Важно! Заподозрив у себя признаки недуга, надо сразу проконсультироваться с офтальмологом. При диагнозе острого кератита лечение назначается безотлагательно.
Запишитесь на прием к врачу на нашем сайте.
Для подтверждения этиологического диагноза доктор направляет больного в лабораторию обследоваться, где берется мазок, посев с поврежденного места, определяется возбудитель и его реакция на антибиотики.
Лечение проходит стационарно под наблюдением специалиста, так как изменения на роговице приводят к падению зрения либо слепоте.

Консультация с врачом — самый важный этап лечения
Врач обследует пациента на щелевой лампе, определяя размеры инфильтрата и объем деформации. Офтальмолог использует методику индивидуальной терапии – лечится полностью весь организм.
Назначаются лекарственные средства, стимулирующие защитные силы организма, глазные капли, мази, таблетки, инъекции препаратов под конъюнктиву. По индивидуальным показаниям больному могут назначить внутримышечные, а иногда и внутривенные уколы.

Если вовремя начать лечение, можно обойтись лекарственными препаратами
Лечение осуществляется комплексно: уничтожение вирусной инфекции, повышение иммунитета, восстановление роговицы. В курсе терапии широко применяются обезболивающие средства и антиоксиданты. Проводится лазерная коагуляция, диатермия, электрофорез.
Если лечение не помогает, показано хирургическое вмешательство.
Сколько времени лечится острый кератит глаза, зависит от тяжести болезни и особенностей больного. При правильной сопутствующей медикаментозной терапии возможно быстрое выздоровление. Запущенное болезненное состояние лечится длительное время.
Внимание! Самостоятельное применение кортикостероидных препаратов приводит к плохим последствиям. Их назначение должен делать лечащий доктор.
Посмотрите подробный видеоролик о протекании кератита и его лечении:
Если Вам нужна консультация специалиста, обращайтесь:
bolezniglaznet.ru
все виды: симптомы и лечение
Различают два типа данного заболевания — поверхностный и глубокий кератит. Для поверхностного кератита характерно поражение верхнего слоя роговицы. Он может возникать вследствие перенесенных конъюнктивита или наличия воспаления в слезном мешке (дакриоцистит), воспаления век (блефарит). После поверхностного кератита, который затрагивает эпителий роговицы, способный к саморегенерации, рубцы, обычно, не остаются. Инфекционный кератит (акантамебный кератит) часто поражает внутренних слои - стромы роговой оболочки (глубоком кератите) могут оставаться помутнения и рубцы, при этом если они возникают на зрительной оси, то возможно снижение остроты зрения. Чтобы избежать данного исхода при глубоком кератите локально используются противовоспалительные капли (Флоксал) и мази (как гормональные - "Дексаметазон", так и не гормональные "Диклофенак", "Флоксал").
Симптомы
Симптомы достаточно специфичны для всех видов этого заболевания: светобоязнь, слезотечение, боль в глазу и чувство инородного тела ("песок в глазах"), дискомфорт и боли в глазу, так же ухудшение зрения, если патологический процесс захватывает центр роговицы. Больному трудно открыть веки (состояние называется "Блефароспазм"), могут присутствовать головные боли, больше на стороне пораженного глаза.
Выделяют несколько видов кератита:
Вирусный (в т.ч. герпетический) кератит
Вирусные кератиты вызываются различными вирусами, чаще всего это вирусом герпеса.Так же распространен аденовирусный кератоконъюнктивит, часто возникающий на фоне общих простудных явлений.
Герпетический кератит развивается в результате активизации эндогенного вируса, присутствующего в нервной ткани человека (Herpes Simplex) на фоне сниженного иммунитета. Зачастую, болезнь носит рецидивирующий характер и трудно поддается лечению, т.к. полностью вирус герпес победить в организме человека не представляется возможным.
Грибковый кератит
Грибковый кератит вызывается различными видами грибов и обычно сопровождается выраженными болью и покраснением глаза. Заболевание развивается на фоне сниженного иммунитета, лечения антибиотиками.
Бактериальный
Бактериальное инфицирование роговицы может возникнуть по причине ношения контактных линз или травмы. Может развиться акантамебный кератит при заражении акантамебой, чаще всего возбудителями бактериальных кератитов служат золотистый стафилоккок и синегнойная палочка. Диагностировать акантамебный кератит очень сложно. Акантамебный кератит похож по симптомам со многими глазными болезнями. Бактериальный кератит у детей может быть проявлением врожденного сифилиса. Паренхиматозный кератит у детей проявляется в возрасте от шести до двадцати лет, происхождение кератита подтверждает материнская история болезни. Кератит этого типа провоцируется травмой, острой инфекцией, эндокринным расстройством, тяжелыми нагрузками, инфекциями.
Диагностика
Диагностика основывается на осмотре пациента врачом офтальмологом с помощью специального прибора - щелевой лампы, сбора анамнеза (сведений о заболевании), дополнительных исследований (посева мазка, определения чувствительности роговицы и т.д.).
Дифференциальный диагноз
Кератит необходимо отличать от таких заболеваний, как конъюнктивит, иридоциклит, острый приступ глаукомы и дистрофий роговицы. Сходно может проявляться и острый приступ глаукомы.
Лечение
Среди причин кератита первые места занимают бактериальная и вирусная инфекции, кератит у детей часто бывает из-за травмы глаза. Кератит часто ошибочно принимается за аллергический конъюнктивит. Лечение кератита зависит от причины его вызвавшей, при этом в любом случае на время заболевания рекомендуется прекратить использование контактных линз.
Лечение инфекционных кератитов требует противогрибковой, антибактериальной или противовирусной терапии. Обычно при кератитах назначают глазные капли, иногда таблетированные формы или, даже, внутривенные введение препаратов. Паренхиматозный кератит у детей дополнительно требует лечения гормональными препаратами, препаратами йода.
При герпетических и других вирусных кератитах используются глазные капли Офтальмоферон, Актипол или Полудан, так же мази - Ацикловир, Зовиракс.
При бактериальных инфекциях показаны антибактериальные препараты: Флоксал,  и др. При этом использование стероидных средств (Гидрокортизоновая глазная мазь) не рекомендуется, поскольку они могут спровоцировать обострение заболевания, серьезное изъязвление и перфорацию роговицы. Акантамебный кератит лечится примерно как грибковый кератит. Акантамебный кератит требует дополнительного лечения амебоцидными препаратами, антибиотиками.
При аллергической природе заболевания используют антигистаминные капли (Опатанол), или гормональные средства (Дексаметазон). Так же важное значение имеет устранение аллергена (если это возможно).
При первых проявлениях болезни у детей и взрослых следует как можно скорее обратиться к специалисту. При соответствующем лечении кератиты успешно излечиваются, но отсутствие должного лечения может вызвать появление шрамов на роговице, снижение зрения или перфорацию роговицы, способную привести даже к слепоте.
Выбирая клинику для лечения у детей или взрослых, следует обратить внимание на возможность той или иной клиники обеспечить своевременную и полную диагностику и самые современные и эффективные методы терапии. Обратите внимание на уровень оснащения клиники и квалификацию работающей в ней специалистов, ведь именно внимание и опыт врачей клиники позволяют достичь наилучшего результата в лечении заболеваний глаз.
Где лечить
proglaza.ru
cимптомы и лечение. Журнал Медикал
Кератит - воспаление роговицы глаза, возникающее вследствие травм, инфекции или аллергии, проявляется её помутнением и снижением остроты зрения.
Причины возникновения кератита:
- инфекции (вирусные, бактериальные, грибковые, простейшие)- ношение контактных линз- травмы роговицы- аллергия- фотокератиты (у сварщиков)- гипо- и авитаминозы- нарушение иннервации при повреждении 1 ветви тройничного нерва.
Симптомы кератита
Кератит характеризуется так называемым роговичным синдромом, включающим в себя триаду симптомов: слезотечение, светобоязнь, блефароспазм (непроизвольное смыкание век). Вследствие хорошей иннервации роговицы глаза возникают постоянные боли в глазу и ощущение инородного тела, больной не может открыть глаз. Появляется перикорнеальная (вокруг роговицы) или смешанная инъекция. В передней камере может быть гной (гипопион). На заднем эпителии появляются преципитаты (они состоят из лимфоцитов, макрофагов, плазматических клеток, пигментной «пыли», свободно плавающей в камерной влаге, все эти элементы склеиваются и оседают на задней поверхности роговицы). Снижается острота зрения при образовании помутнения в оптической зоне.
Кератиты могут быть поверхностные (повреждается эпителий и боуменова мембрана) и глубокие (в воспалительный процесс вовлекаются следующие слои роговицы - строма и десцеметова мембрана).
В зависимости от локализации воспалительного процесса выделяют центральные и периферические, ограниченные и диффузные кератиты. По морфологии помутнения различают точечные, монетовидные, древовидные. Их различают внешне по форме, размерам и расположению воспаления роговицы.
Этиологически (в зависимости от причины, вызвавшей кератит) выделяют:
- экзогенные (вирусные, бактериальные, грибковые, вызванные простейшими, травматические, при заболеваниях век и конъюнктивы, слезных путей)
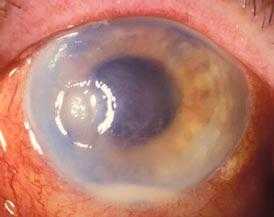
Травматический кератит
- эндогенные (хронические инфекции, такие как герпес, сифилис, туберкулез; нарушения обмена веществ, аутоиммунные и ревматические заболевания, аллергия).
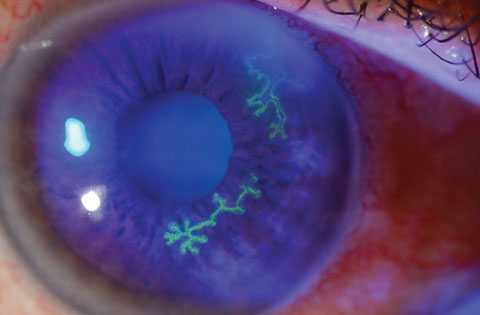
Эндогенный кератит
Часто возбудителем кератита является вирус герпеса. При этом на роговице возникает древовидное помутнение, роговичный синдром резко выражен. Характерны сильные боли. Чувствительность роговицы снижена на непораженных участках.
При ношении контактных может возникать акантамебный кератит. Его причины: промывание контейнеров водопроводной водой, купание в грязных водоемах, нарушение правил гигиены. Характерно вялое течение с сильной болью.
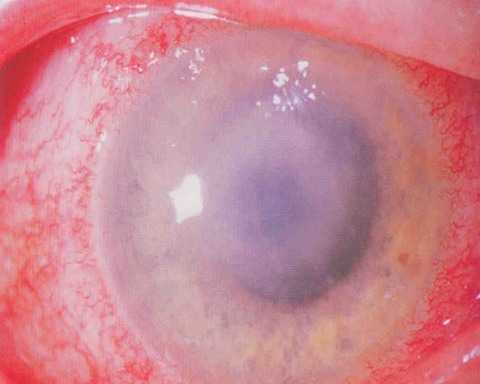
Акантамебный кератит
Травматические кератиты возникают вследствие присоединения вторичной инфекции, чаще бактериальной. Характерны все признаки воспаления. На роговице образуется инфильтрат, а затем и язва, которая распространяется не только по площади, но и вглубь, нередко доходит до десцеметовой оболочки и возможно прободение.
При аллергическом кератите длительно существующее воспаление приводит к помутнению роговицы. Часто этот диагноз приходится дифференцировать с аллергическим конъюнктивитом.
При повреждении (чаще травмы) 1 ветви тройничного нерва может нарушиться иннервация роговицы (снижение чувствительности до полной её потери) и возникнуть нейропаралитический кератит. Эта же патология возможна при лагофтальме(полном или неполном несмыкании глазной щели). Единственными симптомами могут быть боли и снижение остроты зрения. Инфильтрат превращается в язву, которая очень быстро распространяется и трудно поддается лечению.
При гипо- и авитаминозах В1, В2,РР возможно развитие кератита, который нередко имеет двустороннюю локализацию.
Симптомы могут быть и слабо выраженными, т.к. некоторые кератиты имеют медленное течение. При вялых и хронических воспалениях в роговице появляются сосуды.
Если вы заметили хоть один из нижеперечисленных признаков, немедленно обратитесь к врачу:
- боль в глазу- слезотечение- ощущение инородного тела- невозможность открыть глаз- покраснение глаза
Самодиагностика недопустима, т.к. только специалист может поставить правильный диагноз.
Диагностика кератита
Врач проводит следующие методы диагностики:
- наружный осмотр,- проверка остроты зрения,- обязателен выворот век для исключения инородного тела,- биомикроскопия (исследование сред глаза при помощи микроскопа),- окраска роговицы флуоресцином (для лучшей визуализации степени повреждения роговицы),- анальгезиметрия (определение болевой чувствительности).
Большое значение в диагностике имеют микроскопия и посев отпечатков с роговицы, обнаружение антител к вирусу герпеса (ИФА, ПЦР), кровь на RW, ревмопробы, флюорография, внутрикожные аллергические пробы.
Обязательно исследование слезоотводящих путей и их санация при необходимости.
Для исключения очагов фокальной инфекции больного консультируют ЛОР, стоматолог. При наличии эндогенных причин необходимо посетить терапевта, ревматолога, гинеколога или уролога, аллерголога, венеролога, фтизиатра.
Лечение кератита
Лечение кератитов должно быть местным и общим, чаще всего оно проводится в стационаре. Возможно амбулаторное лечение под наблюдением врача и при соблюдении всех рекомендаций, но только если воспаление поверхностное. Самолечение приводит к возникновению осложнений.
Общее для всех кератитов:
- дезинтоксикационная терапия (реосорбилакт 200,0 внутривенно капельно),- внутрь или парентерально антибиотики, противовирусные и противогрибковые препараты в зависимости от вида и чувствительности, - десенсибилизирующая терапия (глюконат кальция 10% добавляется в капельницу),- поливитамины по 1 таблетке 1-2 раза в день.
Местное лечение кератита:
- Закапывание дезинфицирующих (сульфацил-натрия 20%, мирамистин) и антибактериальных капель (Флоксал, Тобрекс, Офтаквикс) сначала через каждые 2 часа, потом 4 раза в день.- Если не поврежден эпителий, закапывают капли, содержащие гормоны (Офтан-Дексаметазон, Максидекс) 2 раза в день.- При вирусном кератите капли, содержащие интерферон (Окоферон) 5 раз в день или Офтан-иду (сначала каждый час, снижая дозу до 3 раз в день).- Противовоспалительные капли (Наклоф, Индоколлир) каждые 4-6 часов.- Мидриатики (расширяют зрачок для предупреждения образования спаек) - тропикамид, мезатон, атропин. Между закапыванием разных капель должен быть промежуток не менее 5-10 минут. Хороший эффект от субконъюнктивальных (мидриатики - мезатон) и парабульбарных (антибиотики - гентамицин, цефазолин, и гормоны - дексон) инъекций.- Корнерегель 2-3 раза в день способствует ускорению эпителизации роговицы. - Мазь Зовиракс 5 раз в день при герпетическом кератите. При герпетическом кератите еще принимают ацикловир внутрь по 200 мг 5 раз в день 7-10 суток.
Если инфицированы слезные пути, то их ежедневно промывают 0,25% раствором левомицетина, 0,01 % мирамистином или фурацилином 1:5000
При кератите с нарушением иннервации показано частое закладывание мазей (эритромициновая 1%, тетрациклиновая 1%, Флоксал) и устранение причины развития нейропаралитического воспаления роговицы.
Для ускорения эпителизации и рассасывания рубцов назначают физиотерапию: электрофонофорез, магнитотерапия.
При длительном течении герпетического кератита возможно применение таких методов лечения, как криотерапия, лазеркоагуляцию иди диатермокоагуляцию поврежденных участков.
Рекомендована диетотерапия с повышенным содержанием белков, витаминов и микроэлементов, ограничением жиров и углеводов.
Осложнения кератита
Лечение кератита должно быть комплексным и своевременным, чтобы предупредить развитие таких грозных осложнений, как прободение роговицы, иридоциклит (воспаление сосудистой оболочки), склерит, эндофтальмит (гнойное поражение стекловидного тела), вторичная глаукома, которые могут привести к потере глаза, и помутнения роговицы, при которых необратимо снижается острота зрения.
Профилактитка кератита
Профилактика заключается в соблюдении гигиены, правил ношения и ухода за контактными линзами, защите глаз от попадания инородных тел, санация очагов инфекции и лечение заболеваний, которые могут быть причиной кератита.
Врач офтальмолог Летюк Т.З.
medicalj.ru
Острый кератит глаза осложнения — Rblinevo.Ru
Последствия кератитов
Чаще всего у всех кератитов начало заболевания протекает в острой форме. Для них характерно долгое течение – до 6 недель и более (это отличие герпетической категории). Фиксируются случаи рецидивирующих процессов. Быстро протекает, например, поверхностный травматический кератит – его период может составить около недели. Долгое развитие кератитов можно объяснить особенностями питания роговицы. У этих клеток нет собственных сосудов, а также у них очень медленно протекают обменные процессы. У кератита могут быть осложнения. Среди них – влияние воспалительного процесса на передний отдел увеального тракта (то есть кератоувеит), который возникает по причине близкого местонахождения и единого источника для процессов кровоснабжения и иннервации.
Образование рубцов как последствие кератита
В финале кератит обязательно образует в области воспалительного инфильтрата рубцовое помутнение, площадь которого зависит от характера протекания процесса рассасывания. Это означает, что итоговое помутнение роговицы меньше образующегося воспалительного инфильтрата. Помутнение рубцового типа от воспалительного инфильтрата можно отличить по нескольким характерным признакам. Например, четкие границы первого и отсутствие у него каких-либо проявлений воспаления. Можно охарактеризовать процесс по уровню интенсивности, а также по обширности помутнения. По этим признакам выделяют три типа возможных исходов болезни.
Облачком (nubecula) называют нежное помутнение. Его сложно зафиксировать. В медицине для этих целей применяются методы объективного исследования пострадавшего органа зрения. Если расположение центральное – может возникнуть угроза снижения остроты зрения. Пятном (macula) называют видимое в обычных условиях достаточно интенсивное, но небольшое помутнение. Бельмом (leycoma) принято считать интенсивное, значительное по размеру помутнение. Если бельмо занимает всю роговицу, его называют тотальным, но если в его область впаяна поверхность радужки (но в это же время передняя камера неравномерной глубины), его относят к категории сращенных. Бывают случаи, когда бельмо пронизано сосудами – тогда оно называется васкуляризованным. Есть классификация, которая применяется для определения лечения и показаний к операции по кератопластике (то есть пересадке роговицы) – таким образом лечат слепоту от бельма.
В. П. Филатов разработал особую методику, благодаря ей слепоту, причиной которой становится бельмо, стало возможно отнести к излечимой. Филатов освоил пересадку роговичного трансплантата не от живого организма, а от трупного глаза, что сделало кератопластику приемлемой практически во всех описанных случаях.
Параметры частоты отдельных форм кератитов могут различаться достаточно заметно. Это не только территориальные, но и временные отличия. На показателях сказывается влияние множества этиологических факторов. Растет заболеваемость туберкулезом. таким образом, туберкулезные кератиты регистрируются всё чаще, изменяется в сторону увеличения и статистика герпетических кератитов.
Источник: http://www.ayzdorov.ru/lechenie_keratit_posledstviya.php
Симптомы и лечение острого кератита
Заболевание «кератит» представляет собой воспаление области роговой оболочки. Оно стало одним из наиболее распространенных поражений передних отделов глазных яблок. Итогом патологического процесса становится понижение остроты и четкости зрения.
Острым вирусным кератитом называют вирусное воспаление области роговой оболочки глаза. Первоначально кератит не был часто встречающейся болезнью. Однако достаточно быстро вирусный кератит стал всё более распространенным. Повсеместно можно отмечать увеличивающуюся тяжесть его течения и преимущественное поражение детей, а также молодых людей. В списке воспалительных процессов роговицы доля описываемого герпетического кератита составила 70 %. Подобное распространение наряду с тяжелой длительностью этой болезни можно объяснить широким применением в разных областях и сферах жизни кортикостероидных гормонов. Также рост количества герпетических заболеваний глаз объяснимо эпидемиями гриппа. они всё чаще возникают в последнее время и способны активизировать латентные инфекции. Среди них и инфекции, порождаемые вирусом герпеса.
Преимущественно острый вирусный кератит обладает герпетической природой. Вирусы простого герпеса (то есть herpes simplex) можно отнести к категории фильтрующихся, нейродермотропных. Они с самого детства присутствуют в организме, попадая, очевидно, в человеческий организм контактно-бытовым или воздушно-капельным путем.
Симптомы острого кератита
Каковы симптомы острого кератита? Это заболевание представляет собой развитие нейроинфекции в глазу. Данный патологический процесс могут вызывать штаммы возбудителя, которые являются многочисленными и отличаются друг от друга рядом биологических свойств.
У вирусного кератита есть несколько форм клинического проявления. Это симптомы первичного герпеса, от которого организм не может защищаться, так как у него нет от данного вируса антител, а также послепервичного герпеса области роговицы. При этом инфицирование уже произошло и можно найти образование некоторого количества антител.
Страдает от первичного герпеса приблизительно 25 % всех пациентов с герпетическими поражениями роговицы у детей. Он поражает преимущественно детей с 5 мес. до 5 лет, по статистике наиболее часто страдают малыши первых двух лет жизни, что связано с отсутствием у детей-пациентов этого возраста выработанного специфического иммунитета. Болезнь протекает тяжело, очень остро и длительно. Важнейшие симптомы и признаки первичной стадии герпетического кератита появляются, делая фоном «простудное» заболевание, острые кератиты довольно часто сопровождаются пузырьковыми высыпаниями на областях губ, крыльев носа, век. В ряду данных признаков – роговичный, или корнеальный, вид синдрома (светобоязнь, соответствующее слезотечение, блефароспазм), смешанный с преобладанием перикорнеального тип инфекции, полиморфное течение помутнения роговицы (по цвету сероватого) и боль, которая становится источником выраженного беспокойства. Отделяемое вещество из области конъюнктивального мешка стабильно серозное, но бывает и слизисто-гнойное. Его количество небольшое. Поверхностная, везикулярная линия формы инфильтратов редка, а если и возникает, то по течению болезни переходит в древовидную. Преобладающим считается глубокий метагерпетический кератит, который отличается наличием явлений иридоциклита. Задняя поверхность роговицы обрастает большим количеством преципитатов. На поверхностях радужки расширяются и образуются новые сосуды. В процесс вовлекается ресничное тело. От этого возникают острые боли в области глаза(«цилиарные»). Из-за ускорения процесса в роговицу рано врастает достаточное количество сосудов. Процесс характеризуют как волнообразный, он захватывает всю роговицу. Часты обострения, различные рецидивы. У этого заболевания очень коротки ремиссии.
Послепервичный герпес глаза по статистике наиболее часто поражает детей от трех лет, взрослые заболевают на фоне ослабленного противогерпетического иммунитета. Данный фактор сказывается на общей картине клинического характера. Послепервичный герпетический вид кератита отличается подострым течением. Инфильтраты по строению преимущественно древовидные, возможно метагерпетические. Процесс васкуляризации инфильтратов, согласно статистике, не возникает. Синдром корнеального типа выражен незначительно. Чаще отделяется серозно-слизистое вещество, достаточно скудно. Течение заболевания благоприятное, а также менее длительное (несколько недель). Могут возникать рецидивы, а ремиссии могут длиться до года. Особо опасные периоды – это осень и зима.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Лечение острого кератита
При лечении острого кератита применяются разновидности препаратов, у которых есть селективная противогерпетическая активность, – нужны частые (до 8 раз в день) инсталляции области глаза 0,1%-м раствором идоксиуридина (ИДУ, стоксил, керецид, Oftan IDU, герплекс) в течение 10 дней или недели (в дальнейшем можно получить выраженное отрицательное токсическое действие на клетки роговичного эпителия). Более действенным способом считается закладывание за веки в течение дня – 3–5 раз в день – 3%-го состава мази ацикловира (как варианты – зовиракс, виролекс).
ИДУ-резистентные формы кератита сопровождаются частыми инсталляциями в область глаза вещества лейкоцитарного альфа-интерферона (200 ЕД/мл), возможно – его родственных препаратов: интерлок (10 000 ME в 0,1 мл фосфатного буфера), реаферон (5000–100 000 ME в 1 мл чистой дистиллированной воды) или берофор. Берофор принимают по особому режиму – 1 раз в день только 2 капли. Между каплями нужно выдерживать интервал 5–10 мин. Длительность курса составляет 6 дней.
Особым лекарством является человеческий бета-интерферон (или фибробластный). Лекарство «фрон» принято инстиллировать в количестве 2 капли 6 раз в сутки курсом 7 дней. Индуктором интерферона может послужить полудан, а точнее биосинтетический полирибонуклеотидный комплекс, способный добиться выработки и серий интерферонов тканей глаз и крови. Препарат используется как разновидность глазных капель (порции 100 ME на 5,0 мл чистой дистиллированной воды), а также как вещество для субконъюнктивальных инъекций (порции 50–100 ME при 1 мл растворителя).
Рекомендуется ряд иммуномодуляторов, для примера можно привести ликопид. Проводится курс из серии внутримышечных инъекций витаминами B1 и В2. Прописывается приём внутрь аскорбиновой кислоты, а также витамина А.
Источник: http://www.ayzdorov.ru/lechenie_keratit_ostrii.php
Острые заболевания глаз
Формы глазной патологии отличаются большим разнообразием. Сложнейшими офтальмологическими проблемами являются травмы и ожоги глаз, а также глаукома. Особую группу патологий составляют острые заболевания глаз. имеющие характер воспаления в различных отделах глазного яблока и являющиеся следствием вторжения патогенных микроорганизмов или реакцией на воспалительные очаги в других органах.
Остановимся на наиболее распространенных острых заболеваниях глаза.
Острый приступ первичной глаукомы
Болезнь развивается внезапно, обычно в пожилом возрасте (50-70 лет), часто после нервного стресса, длительного пребывания в темноте, приема большого объема жидкости и применения атропина. Больной жалуется на сильную боль в глазу и головную боль, тошноту, озноб. Зрение затуманено, вокруг источников света появляется радуга.
При осмотре врач-офтальмолог наблюдает отек роговицы, мелкую переднюю камеру пораженного глаза и расширенный зрачок неправильной формы (вытянутый по вертикали овал, смещен кверху и кнаружи), реакция на свет отсутствует. Внутриглазное давление резко повышено.
Если приступ не удается снять медикаментозным лечением в течение 12-24 часов, проводится операция периферической иридэктомии (хирургическая или лазерная). Подробнее об особенностях и методах лечения острого приступа глаукомы читайте в этой статье .
Острый иридоциклит
Заболевание представляет собой воспаление радужной оболочки и цилиарного тела, иногда возникает как осложнение гриппа, туберкулеза, ревматизма или других болезней. Больной обращается к врачу с жалобами на боль в глазу (от умеренной до весьма сильной), светобоязнь, снижение зрения.
При осмотре наблюдается суженный, вяло реагирующий на свет зрачок. Изменен цвет радужной оболочки. Жидкость в передней камере глаза мутнеет, может содержать гной или кровь. Глаз болезненный при пальпации. Проводится лечение антисептиками, кортикостероидными, антигистаминными препаратами и анальгетиками.
Острый конъюнктивит
Представляет собой самое распространенное острое заболевание глаз, составляя в структуре таких патологий до 60 % всех случаев. Лечение конъюнктивитов представляет серьезную проблему в связи с разнообразием причин болезни, длительным и нередко рецидивирующим течением, опасностью поражения роговицы и даже потери зрения.
Предрасполагающими факторами могут являться переохлаждение, ослабление иммунитета, микротравмы и перенесенные инфекционные заболевания.
При остром конъюнктивите больной жалуется на слезотечение, выделения из глаза (особенно обильные при бактериальных инфекциях), светобоязнь, блефароспазм. При осмотре наблюдается гиперемия коньюнктивы, отделяемое, корочки гноя в углах глаза.
Лечение предполагает использование противовирусных или антибактериальных препаратов.
Острый кератит
Кератит представляет собой воспаление роговой оболочки глаза, возникающее при попадании болезнетворных бактерий, вирусов или вследствие инфекционных болезней.
При остром кератите прозрачная роговая оболочка глаза мутнеет, а сам глаз краснеет. Возникает боль в пораженном глазу, появляется светобоязнь, слезотечение, ощущение инородного тела. В тяжелых случаях острого кератита имеются гнойные выделения из глаза, изъязвление роговицы. Заболевание требует лечения противовирусными или антибактериальными средствами. Кроме того, могут назначаться иммуномодуляторы.
При любых острых заболеваниях глаз следует немедленно обратиться за медицинской помощью к опытному офтальмологу. Своевременный визит к врачу поможет Вам избежать серьезных последствий и сохранить зрение.
Источник: http://www.okomed.ru/ostrye-zabolevaniya-glaz.html
Вирусный кератит: симптомы и лечение
Виды кератитов
Роговица глаза — это его прозрачная оболочка. От ее состояния зависит острота зрения. Поэтому снижение ее прозрачности вследствие воспалительного процесса часто приводит к ухудшению зрительного восприятия. Такое состояние провоцируется кератитами — заболеваниями, поражающими роговицу. Чаще всего они имеют инфекционную природу: вызываются бактериями, вирусами, хламидиями, грибками или паразитами.
Кератиты могут развиваться как осложнение у больных туберкулезом, сифилисом, при ношении контактных линз его может вызвать такой микроорганизм, как акантамеба. Из неинфекционных форм распространены кератиты, вызванные нарушением обменных процессов, например при подагре или сахарном диабете, или же развивающиеся как осложнения аутоиммунных заболеваний, например ревматоидного артрита.
Вирусный кератит
Фото глаз, пораженных этой болезнью, показывает, что течение у нее довольно тяжелое, а риск развития осложнений высок. Эта форма кератита вызывается вирусной инфекцией. Чаще всего он возникает при общем инфекционном заболевании. Поражает вирусный кератит в основном детей и подростков, а также людей с пониженным иммунитетом.
Попадает вирус на роговицу глаза воздушно-капельным или контактно-бытовым способом. У маленьких детей чаще всего диагностируют первичный вирусный кератит. Он протекает в острой форме. Но вирус может находиться в организме в латентной форме и при определенных обстоятельствах активируется. В этом случае заболевание называется вторичным кератитом. Эта форма имеет хроническое течение и очень сложно лечится.
Распространенные вирусные кератиты
Тяжелее всего протекает чаще всего встречающийся кератит, вызываемый герпетической инфекцией. Герпес относится к фильтрующим нейротропным вирусам. Чаще всего он попадает в организм человека еще в детстве из-за слабого иммунитета. Полностью вылечить герпес невозможно, он периодически обостряется под влиянием провоцирующих факторов. И одной из форм его проявления является вирусный кератит.
Вирусов герпеса довольно много, но некоторые из них вызывают такие заболевания, осложнением которых часто развивается кератит. Кроме простого герпеса, это ветряная оспа и опоясывающий лишай.
Причины появления
Вирусный кератит: симптомы
Клинические проявления таких поражений роговицы довольно характерны и воспринимаются больными тяжело. Обычно вирусные кератиты поражают один глаз. Все виды заболевания имеют примерно одинаковые признаки:
При появлении первых признаков поражения роговицы необходимо сразу же обратиться к врачу. Офтальмолог может поставить диагноз на основании внешних признаков, но все равно применяются дополнительные методы обследования. Прежде всего исследуется острота зрения и границы видимого пространства. Обязательно проводится кератометрия и биомикроскопия, определяется чувствительность роговицы. Информативна флюоресцеиновая инстилляционная проба, которая показывает границы пораженной области. Кроме того, берутся анализы крови, которые проверяются на антитела к вирусам, а также ПЦР мазка с роговицы.
Лечение вирусного кератита
При появлении признаков поражения роговицы необходимо обратиться в медицинское учреждение. Только врач сможет и определить симптомы вирусного кератита, и лечение назначить соответствующее. Такие заболевания лечатся в условиях стационара. Терапия должна быть комплексной. Ее основными задачами являются: уничтожение вируса, укрепление иммунитета больного и восстановление тканей роговицы.
Источник: http://fb.ru/article/322188/virusnyiy-keratit-simptomyi-i-lechenie
Заболевание роговицы глаза кератит
Роговица в компании со склерой формирует наружную оболочку органа зрения. У здорового человека она прозрачная, блестящая и имеет сферичную форму.
Кератит глаза, фото которого изображены ниже на данной странице, представляет собой воспаление роговой оболочки органа зрения.
Данное заболевание характеризуется помутнением роговицы и снижением зрения. При этом поражение может охватывать один глаз или оба одновременно.
Причины герпетического и вирусного кератита у детей
Причины кератита чаще всего имеют вирусную природу. В подавляющем большинстве случаев это вирусы простого или опоясывающего герпеса, вызывающие так называемый герпетический кератит. Кроме того, провоцировать появление данной болезни, и особенно кератита у детей, могут аденовирусы, а также такие инфекционные болезни как «ветрянка» или корь.
Другую большую группу причин составляет бактериальная флора, вызывающая гнойные поражения роговицы. Это могут быть неспецифические (например, пневмо-, стрепто- или стафилококки) либо специфические микроорганизмы (возбудители туберкулеза, сифилиса, или скажем, дифтерии и т. д.).
Достаточно тяжелая форма болезни вызывается амебной инфекцией. Такой вид недуга часто возникает при ношении контактных линз, и вполне может завершиться полной утратой функции органа зрения.
Виновниками микозного варианта кератита служат грибки фузариум, представители рода Candida, а также аспергиллы.
Заболевание глаз кератит может выступать в качестве проявления аллергической реакции местного типа. Происходить такое может при так называемых поллинозах или при приеме некоторых лекарств, а также при гельминтозах или повышенной чувствительности к тем или иным веществам, например, пыльце.
Поражение роговицы иммунно-воспалительного характера может происходить при ревматоидном артрите, узелковом периартрите и др. заболеваниях. А в случае интенсивного воздействии на органы зрения ультрафиолетового излучения может развиться фотокератит.
Во многих случаях предшественником возникновения болезни глаз кератит является травма роговицы, в том числе повреждение ее во время операции. Иногда данный недуг выступает осложнением лагофтальма или воспалительных заболеваний орган зрения.
Выделяют также эндогенные факторы, которые могут приводить к развитию кератита. Это истощение и недостаток определенных витаминов, а также расстройства обмена и снижение иммунной реактивности.
Заболевание кератит характеризуется развитием отека и инфильтрации тканей роговицы. Инфильтраты могут быть разной величины, формы, цвета, а также имеют нечеткие границы.
В завершающей стадии болезни происходит неоваскуляризация роговицы, т.е. в нее прорастают новообразованные сосудов. Этот факт с одной стороны способствует улучшению питания и ускорению процессов восстановления. Однако с другой стороны эти сосуды затем запустевают, а это приводит к снижению прозрачности роговицы.
В тяжелых случаях развивается некроз, формируются микроабсцессы или происходит изъязвление роговицы с последующим образованием рубцов и формированием бельма.
Классификация болезни глаз кератит в офтальмологии
Офтальмология рассматривает кератиты как группу заболеваний, классификация которых осуществляется по таким признакам как причины болезни, характер течения воспалительного процесса, глубина поражения, локализация воспалительного инфильтрата и т.д.
В частности, основываясь на глубине поражения выделяют два вида заболевания: это поверхностные и глубокие кератиты. В первом случае воспаление захватывает до трети толщины роговицы; во втором — затрагиваются все слои.
Учитывая возможные варианты расположения инфильтрата можно разделить кератиты на центральные, парацентральные и периферические. При центральном варианте инфильтрат локализуется в зоне зрачка, при парацентральном – в области радужки, а в случае периферических кератитов – в зоне лимба. При этом, чем ближе к зрачку находится инфильтрат, тем больше страдает зрение во время болезни и в ее исходе.
Рассматривая причинные факторы можно сказать, что у данного недуга выделяют на экзогенные и эндогенные формы.
Первые включают в себя эрозию роговицы, кератиты, возникшие по причине травм и воздействия микроорганизмов, а также вследствие поражения век, соединительной оболочки и мейбомиевых желез.
К эндогенным же относятся поражения роговой оболочки при туберкулезе или сифилисе, малярийная и бруцеллезная формы болезни, кератиты при аллергии. нейрогенные поражения роговицы, а также гипо- и авитаминозные кератиты. Сюда же входят и варианты неясной этиологии: нитчатый кератит, поражение глаза при розацеа и разъедающая язва роговицы.
Признаки и последствия кератита
Признаком кератита, развивающимся при любой форме заболевания, является роговичный синдром. При этом на фоне слезотечения и непереносимости яркого света в глазу появляются резкие боли. Также отмечается рефлекторное смыкание век непроизвольного характера (т.е. блефароспазм), ухудшается зрение и возникает ощущение наличия под веком инородного тела.
Все это связано с тем, что при кератите в результате образующегося инфильтрата происходит раздражение чувствительных нервных окончаний роговицы, а также уменьшается ее прозрачность и блеск, роговица мутнеет и теряет свою сферичность.
Если кератит поверхностный, то указанный инфильтрат, как правило, рассасывается почти бесследно. При глубоких поражениях на его месте формируются различной интенсивности помутнения, в той или иной степени снижающие остроту зрения.
Как видно на фото при кератите в роговице появляются сосуды, которые могут быть либо поверхностными, либо глубокими. Первые развиваются при локализации инфильтрата в передних слоях роговицы, характеризуются ярко-красным цветом и древовидным ветвлением. Вторые – более темные и, как правило, выглядят как короткие прямолинейные ветви, по форме похожие на «щеточки» или «метелочки».
Весьма неблагоприятным вариантом симптомов кератита глаза является образование изъязвлений роговицы.
Вначале формируется поверхностная эрозия роговицы. Затем, в результате прогрессирования отторжения эпителия и развития некроза тканей образуются язвы роговицы. Эти язвы имеют вид дефекта с мутным дном серого цвета, покрытым экссудатом.
Последствием кератита с изъязвлением роговицы может быть как регресс воспаления с очищением и заживлением язвы, так и образование рубцов, которые приводят к образованию так называемого бельма, т.е. помутнения роговицы.
Возможно, и проникновение язвенного дефекта в переднюю камеру глаза. При этом образуется грыжа десцеметовой оболочки (научное название – десцеметоцеле). Может произойти прободение язвы. А также возможно формирование сращений радужки с роговицей и развитие эндофтальмита, Кроме того в качестве последствий кератита может выступать вторичная глаукома, осложненная катаракта и неврит зрительного нерва.
Кератиты довольно часто протекают с одновременным вовлечением в воспалительный процесс других глазных оболочек. Если гнойное воспаление при этом затрагивает все оболочки глаза, то он может полностью потерять свою функцию.
Диагностика заболевания роговицы глаз кератит
В постановке диагноза данного заболевания имеет значение выявление его связи с перенесенными общими и/или инфекционными заболеваниями, воспалительными процессами иных глазных структур, глазными микротравмами и т.д.
Проводя наружный осмотр, окулист в первую очередь обращает внимание на то, как сильно выражен роговичный синдром, а также ориентируется на местные изменения.
Для объективной диагностики кератита наилучшим методом является биомикроскопия глаза. При этом производится оценка характера и размеров поражения роговицы.
Измерение толщины роговой оболочки производят с помощью пахиметрии, которая может быть ультразвуковой или оптической.
Для того чтобы оценить глубину поражения роговицы при глазном кератите можно провести также эндотелиальную и конфокальную микроскопию.
Кривизну роговичной поверхности изучают путем компьютерной кератометрии, а с помощью кератотопографии проводят исследование рефракции.
Помощником в определении корнеального рефлекса является теста на чувствительность роговицы. С этой же целью сгодится и эстезиометрия.
Выявление эрозий и язв при кератите роговицы происходит при осуществлении флюоресцеиновой инстилляционной пробы, которая заключается в том, что в случае нанесения на роговую оболочку раствора флюоресцеина натрия в 1%-ной концентрации происходит окрашивание эрозированной поверхности в зеленоватый цвет.
Немало важная роль при определении лечебной тактики при данной болезни отводится также бактериологическому посеву материала, собранного со дна и краев язв.
Помимо этого, в диагностике используют цитологическое исследование, материалом для которого служит соскоб эпителия соединительной оболочки и роговицы. В случае необходимости проводят аллергологические пробы.
Лечение вирусного и герпетического кератита
Лечение кератита глаз проводится исключительно под контролем врача-офтальмолога в условиях специализированного стационара в течение нескольких недель. При этом общий подход к лечению включает в себя устранение причин местного и системного характера, а также применение противобактериальных, антивирусных и др. препаратов.
Для лечения вирусного кератита используются средства подавления инфекционных болезней. В частности, применяются местные препараты интерферона, пирогенал, в глаза закладываются мази (например, вирулекс). Назначется прием иммуномодулирующих препаратов, таких, как Т-активин или тималин.
В лечении герпетического кератита активно используют ацикловир и другие средства, которые обычно применяются при инфицировании герпес-вирусом. В глаза при этом капают офтальмоферон.
Как лечить бактериальный и аллергический кератит
При воспалениях роговицы бактериального характера, как правило, требуется назначение глазных капель либо инъекций с антибиотиками с предварительным определением чувствительности возбудителя к ним. Это могут быть препараты пенициллина, цефалоспорины, средства из ряда аминогликозидов или фторхинолоновые препараты.
О том, как лечить кератит туберкулезной природы, лучше всего расскажет фтизиатр. В данном случае терапия должна проводиться под его строгим контролем с использованием противотуберкулезных лекарств.
При аллергических причинах воспаления роговицы назначаются антигистамины и гормональные препараты. А в случае сифилитического или гонорейного варианта болезни показано специфическое лечение под надзором венеролога.
Чтобы не допустить развитие вторичной глаукомы применяют атропина сульфат либо скополамин. В целях улучшения эпителизации дефектов роговицы в глаза закапывают тауфон или наносят мазь актовегина (солкосерила).
Необходимо отметить, что изъязвления роговицы могут потребовать микрохирургических вмешательств: например, коагуляции лазером.
Окончательное решение о том, как вылечить кератит в конкретном случае принимает врач.
Как вылечить кератит народными методами
На практике довольно широко применяется лечение кератита глаз народными методами.
В частности, применение облепихового масла успокаивает боль и убирает светобоязнь. На начальных этапах болезни его закапывают ежечасно по 1–2 капли, в последующем – каждые три часа. При этом эффективность высока даже в запущенных случаях.
При нагноении может помочь закапывание на ночь сока чистотела разведенного водным экстрактом прополиса. Соотношение указанных компонентов должно быть, как минимум 1:3, а если от их использования появляется раздражение, то следует дополнительно разбавить раствор прополисом.
Используются также и глиняные примочки, которые попеременно накладываются на глаза, лоб и затылок. При этом глина должна быть плотной и гладкой, а также не должна растекаться. Достаточно всего 2–3 полуторачасовых примочки в сутки.
Есть и такой рецепт: листья алоэ выдержать 10 дней в холодильнике, затем отжать их сок, отфильтровать его и добавить небольшое количество мумие (примерно размером с зерно пшеницы). Получившееся лекарство нужно закапывать в течение месяца раз в день по капле. В последующем можно не добавлять мумие.
И наконец, можно действовать следующим образом: в свежевыпеченном ржаном хлебе проделать углубление и плотно вверх дном поставить на него стакан. Капли, образующиеся при этом на стенках стакана следует собирать и закапывать раз в день в больной глаз.
Прогноз и профилактика для снижения риска рецидива кератита
При данном заболевании прогноз будет зависеть от причины болезни, а также от местоположения, характера и течения инфильтрата.
Если назначено правильное лечение и сделано это было своевременно, то обычно в результате происходит полное рассасывание небольших поверхностных инфильтратов, или же остаются легкие помутнения.
После глубоких и язвенных кератитов остаются более или менее интенсивные помутнений. При этом также отмечается снижение остроты зрения, которое особенно значительно в том случае, когда очаг расположен центрально. Тем не менее, даже при образовании бельма есть шанс вернуть утраченное зрение после успешно проведенной кератопластики.
Профилактика кератита включает в себя соблюдение основных гигиенических правил при использовании контактных линз.
Особенно важно заниматься профилактикой тем, кто уже переболел данным заболеванием, ведь благодаря этому происходит снижение риска развития рецидива кератита.
Источник: http://med-pomosh.com/?p=1544
Офтальмологические заболевания почти всегда переносятся тяжело и вызывают беспокойство. Ведь глаза — это один из самых главных органов чувств. А их поражение может привести к потере зрения. Среди всех офтальмологических болезней очень распространены кератиты — воспаление роговицы. Они могут вызываться разными причинами и без своевременного лечения приводят к серьезным осложнениям. Чаще всего встречается вирусный кератит, который вызывается вирусной инфекцией. Болезнь в основном развивается у детей и подростков, поэтому очень важно начать лечение вовремя, чтобы сохранить ребенку зрение.
Бывает еще травматический кератит, при котором воспаление развивается вследствие нарушения целостности роговицы. К этому может привести ее механическое повреждение, воздействие химических веществ, высокой температуры. И последней формой кератита является аллергический. Он возникает при сезонной сенной лихорадке, рините или как осложнение медикаментозного конъюнктивита.
Так как самыми распространенными являются поражения роговицы инфекционной природы, необходимо знать отличие вирусного кератита от бактериального. Различить их можно по внешним признакам. Бактериальная форма вызывается чаще всего кокками или синегнойной палочкой. Появляется она в основном после травм или при хроническом блефароконъюнктивите. Ее характерным признаком является образование язвы, наполненной гноем.
Различают несколько форм вирусного кератита: точечный, метагерпетический, древовидный, везикулезный, дисковидный и другие.
- Метагерпетический кератит — это тяжелое поражение глубоких слоев роговицы. Образуются глубокие инфильтраты, часто затрагивающие сосудистую часть глаза.
- Дисковидный кератит вызывает сильный отек. Потом развивается округлый инфильтрат. Иногда при такой форме заболеания наблюдается помутнение роговицы и снижение остроты зрения.
- переохлаждение;
- снижение иммунитета;
- частые стрессовые ситуации;
- авитаминоз;
- синдром сухого глаза;
- ношение контактных линз.
- глаз чувствителен к свету и прикосновению;
- наблюдаются слезотечение и слизистые выделения;
- острота зрения снижается.
Есть несколько форм этого заболевания: первичный кератит возникает при заражении вирусом герпеса. Чаще всего это бывает у маленьких детей. Вторая форма — это постпервичный кератит, когда «спящий» вирус активируется под влиянием провоцирующих факторов. Кроме того, герпетический кератит может быть поверхностным, когда поражается только внешняя часть роговицы, или глубоким, когда вирус проникает во все слои оболочки глаза.
Кроме вирусов герпеса, кератит может быть вызван аденовирусом. Он также развивается при таких распространенных детских болезнях, как грипп, ОРВИ, эпидемический паротит, корь и краснуха. Наиболее тяжелой его формой является аденовирусный эпидемиологический кератит, который распространяется контактным путем. Особенностью всех кератитов, вызываемых аденовирусами, является то, что они обычно поражают оба глаза, протекают в острой форме, но исчезают без следа после выздоровления, не вызывая снижения остроты зрения.
Вирусный кератит глаза развивается чаще всего на фоне общих вирусных заболеваний, а также при отсутствии лечения конъюнктивита. Поражение роговицы может возникнуть как осложнение гриппа, ОРВИ, ветряной оспы, паротита, кори, краснухи или опоясывающего лишая. Но для того чтобы вирус не только попал на роговицу, но и прижился там, вызывая воспаление, нужны определенные провоцирующие факторы. Это могут быть:
Диагностика заболевания
В качестве противовирусной терапии применяется «Ацикловир» внутрь, капли «Интерферона», оксолиновая мазь или гель «Зирган». Могут применяться инъекции гамма-глобулина. Для снятия местных симптомов: отека, боли и воспаления, назначаются «Анальгин», «Индометацин», «Атропин». Обязательно применение витаминных препаратов и биогенных стимуляторов.
Эффективны также физиотерапевтические процедуры: электрофорез, диатермия, диадинамические токи. При язвах применяются криоаппликации или лазерная коагуляция.
При неэффективности консервативного лечения и при обширном поражении роговицы может быть рекомендовано хирургическое лечение. Делается соскабливание пораженных тканей, сквозная кератопластика, а в самых тяжелых случаях — пересадка роговицы.
Профилактика
Если лечение вирусного кератита глаза не начато вовремя, или больной не выполняет рекомендации врача, возможны серьезные осложнения. Кроме снижения остроты зрения, это может быть слепота, глаукома, катаракта, абсцесс. Поэтому необходимо сделать все, чтобы не допустить развития заболевания. Чтобы предотвратить кератит, нужно избегать травм глаз, беречь их и не трогать грязными руками. Кроме того, очень важно вовремя лечить все инфекционные заболевания и укреплять иммунитет.
rblinevo.ru
Кератит, симптомы, причины, лечение кератита. Все о глазных болезнях.
Чем опасен кератит?
Кератит — воспаление роговицы глаза.
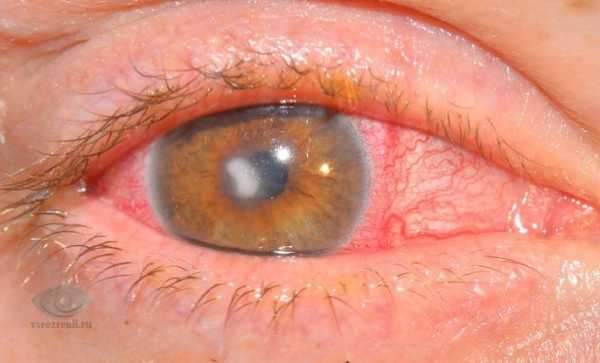
Роговица — это передняя часть наружной оболочки глаза. Роговица – важнейшая часть оптической системы глаза, и наше зрение во многом зависит от ее свойств: кривизны поверхности, прозрачности, сферичности, структурной и оптической однородности. Вследствие воспалительного процесса (кератита) могут происходить необратимые изменения роговицы, что приводит к снижению зрительных функций вплоть до слепоты.
Причины и факторы риска воспаления роговицы
Кератит может возникнуть по разным причинам.
Снижение иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения кератита.Наиболее часто встречаются инфекционные кератиты: вирусные, бактериальные, грибковые, хламидийные, паразитарные. Выделяют травматические кератиты, развивающиеся вследствие воздействия на роговицу повреждающих факторов: механических, термических, химических, лучевых. Бывают также кератиты аллергической природы: при весеннем катаре, поллинозах, медикаментозный гигантский сосочковый кератоконъюнктивит.
Воспаление роговицы может быть обусловлено недостатком витаминов, нарушением обмена веществ, различными системными заболеваниями (сахарный диабет, подагра, ревматоидный артрит и др.) Снижение общего и местного иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения заболевания.
Клинические проявления кератитов
При воспалении роговицы происходит ее помутнение, которое объясняется скоплением в ткани роговицы различных клеточных элементов (лейкоцитов, лимфоцитов и т.д.). Такое скопление клеток называется инфильтратом. Инфильтраты могут быть единичные или множественные, разной формы, размера и цвета. В зависимости от глубины расположения инфильтрата кератиты подразделяются на поверхностные и глубокие (стромальные).
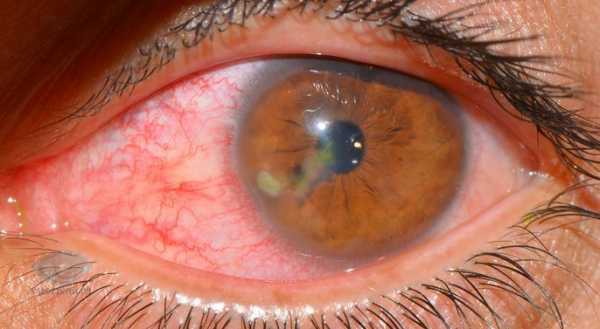
Поверхностные инфильтраты могут бесследно рассосаться или оставить легкое помутнение на роговице. При более глубоком поражении после стихания воспалительных явлений на роговице остаются разной степени выраженности рубцовые изменения, которые и объясняют низкие зрительные функции.
Свежие инфильтраты имеют нечеткие расплывчатые границы, а инфильтраты в стадии рассасывания — более четкие.
Также при кератитах происходит васкуляризация роговицы — врастание в нее сосудов. Появление сосудов в роговице положительно сказывается на рассасывании инфильтрата, является компенсаторным, защитным явлением, но с другой стороны это обусловливает снижение прозрачности роговицы, так как в норме роговица сосудов не имеет, что и является одним из объяснений ее прозрачности.
Клиническая картина кератита характеризуется так называемым роговичным синдромом - слезотечение, светобоязнь, блефароспазм (глазная щель резко сужена, пациент практически не может открыть глаз). Беспокоит сильная боль, ощущение инородного тела в глазу, покраснение глазного яблока.
Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру. Воспалительный очаг на роговице может изъязвляться, при неблагоприятном течении может произойти перфорация роговицы, проникновение инфекции внутрь глаза с развитием эндофтальмита.
Клиническая картина отдельных форм кератитов имеет свои особенности, а также может изменяться в зависимости от возраста, общего состояния организма, свойств возбудителя и т.п.
Герпетический кератит вызывается вирусом простого герпеса. Он может быть как поверхностным, так и глубоким. Ранний признак поверхностного герпетического кератита — появление в поверхностных слоях роговицы мелких пузырьков, которые самопроизвольно вскрываются и оставляют после себя эрозированную поверхность в виде характерных фигур, чаще в форме ветвей дерева. При глубоких герпетических кератитах инфильтраты также часто имеют древовидную форму, могут отмечаться изъязвления.
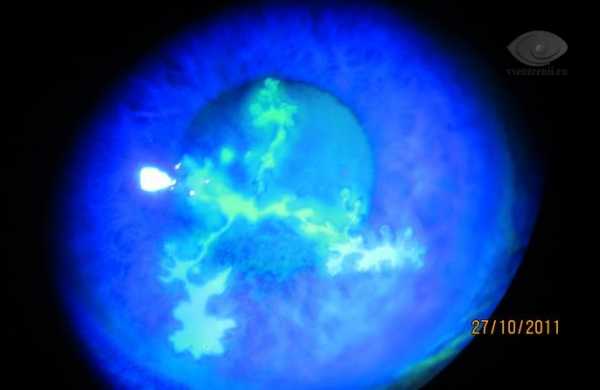
Характерное течение имеет гнойная, или ползучая, язва роговицы, возбудителями которой чаще являются кокки (пневмококк, стрептококк, стафилококк). Развитию заболевания часто предшествуют микротравма роговицы или хронический блефароконъюнктивит.
Вначале в центре или в парацентральной зоне роговицы образуется серый очаг, на его месте быстро образуется язва. Один край язвы обычно приподнят, и здесь начинается гнойное расплавление тканей. Процесс быстро прогрессирует и в течение 3—5 дней может охватить всю роговицу. В центре роговица полностью расплавляется. На дне передней камеры глаза скапливается гной (гипопион). После самопроизвольной перфорации роговицы может произойти самоизлечение с образованием грубого рубца роговицы - бельма, или гнойный процесс распространяется на глубжележащие отделы глаза с развитием эндофтальмита.
Нейрогенные кератиты возникают в результате поражения трофических волокон тройничного нерва. В поверхностных слоях центральной части роговицы образуется плоская язва. Процесс вялотекущий, длительный, без субъективных ощущений. Чувствительность роговицы отсутствует. При благоприятном течении язва заживает, оставляя нежное помутнение. При присоединении вторичной инфекции - гнойное воспаление роговицы.
У людей, страдающих туберкулезом, нередко встречается туберкулезно-аллергичсское поражение роговицы и конъюнктивы с образованием мелких узелков — фликтен.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу!У пользователей контактных линз часто встречается кератит, вызываемый простейшими микроорганизмами – акантамебой (Acanthamoeba). Акантамебный кератит имеет тяжелое течение, часто поражаются оба глаза, трудно поддается лечению, часто остаются интенсивные помутнения, что значительно снижает зрение.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу. Кератит лечится в стационаре под ежедневным контролем врачей, поскольку в результате могут образовываться грубые рубцовые изменения роговицы со значительным снижением зрения, вплоть до полной слепоты.
Диагностика
Диагноз кератита и его вид устанавливают на основании особенностей клинической картины и данных анамнеза. Основной метод исследования при кератитах – осмотр на щелевой лампе - биомикроскопия глаза, с ее помощью можно определить размеры инфильтрата, глубину и характер поражения.
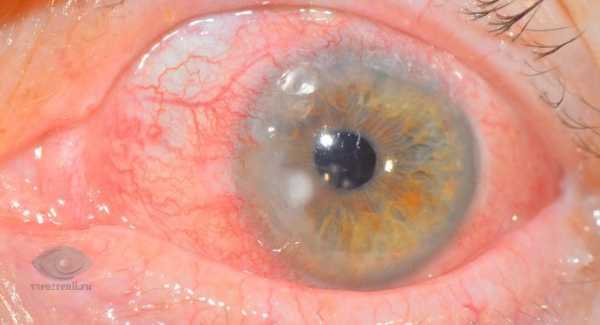
Для подтверждения изъязвления используется проба с флюоресцеином - при инстилляции в конъюнктивальный мешок 1% раствора флюоресцеина зона изъязвления окрашивается в зеленый цвет.
Для определения тактики лечения важную роль играют бактериологическое исследование. Берется материал с краев и дна язвенного дефекта, затем высевается на соответствующие среды, определяется вид возбудителя и его чувствительность к антибиотикам.
Лечение кератитов
Лечение зависит от причины кератита, глубины поражения роговицы, тяжести течения заболевания.
При кератитах лекарственные средства применяются в виде глазные капель, мазей, препараты вводят в виде инъекций под конъюнктиву. Также назначаются таблетированные формы, внутримышечные и даже внутривенные инъекции.
При бактериальных кератитах показаны антибиотики и сульфаниламидные препараты сначала широкого спектра действия, а при получении результатов бактериологического исследования - с учетом чувствительности возбудителя.
При вирусных кератитах применяется противовирусная терапия: препараты, содержащие интерферон и индукторы (стимуляторы) интерферона. При герпетических кератитах – капли, мази, таблетки, содержащие ацикловир. Наиболее современный противогерпетический препарат - ганцикловир (зирган - глазной гель).
Использование кортикостероидных препаратов не рекомендуется, так как они могут привести к изъязвлению и перфорации роговицы. Стероиды используются после стихания острой фазы воспаления для улучшения рассасывания помутнений на роговице.
При изъязвлениях используют также физические методы лечения: диатермокоагуляция, лазеркоагуляция, криоаппликация язвы. Может назначаться электро- и фонофорез с различными лекарственными средствами: антибиотиками, ферментами и др. Широко применяются средства, способствующие эпителизации роговицы – обычно в виде гелей и мазей. Назначаются также биогенные стимуляторы для ускорения заживления и повышения местного иммунитета.
По показаниям: угроза перфорации, выраженное снижение остроты зрения в результате рубцовых изменений, косметический дефект и др., производят пластику роговицы в различном объеме.
Прогноз и профилактика
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
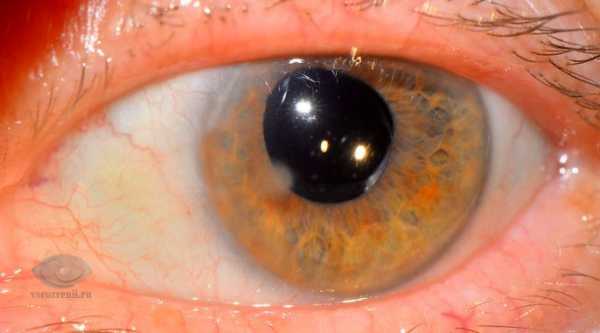
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обращение к специалисту является залогом успешного лечения и сохранения зрения.
www.vseozrenii.ru