Приступ эпилепсии: симптомы и первая помощь. Состояние после приступа эпилепсии
•Эпилепсия. Состояние после приступа. - Шпаргалки для "скорой помощи"
- ❀ Главная
- ❀ Шпаргалки "03"
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
- ➺Санэпидрежим
- ➺Терапия и общее
- ➺Токсикология
- ➺Травматология
- ➺Урология
- ➺Фармакология
- ➺Хирургия
- ➺Школа ЭКГ
- ➺Эндокринология
- ❀ Алгоритмы
- ❀ Протоколы оказания помощи РОСМП
- ❀ Шпаргалки по ЭКГ
- ❀ NotaBene "ШОК"
- ❀ NotaBene "СЛР"
- ❀ Status Localis
- ❀ Опасные карантинные инфекции
- ❀ Детская противомикробная терапия
- ❀ Видео-, аудиошпаргалки
- ❀ Тесты для фельдшеров
- ❀ Библиотека EMHelp
- ❀ К размышлению
- ❀ История СМП
- ❀ Темы канала EMHelpChannel
www.emhelp.ru
причины, признаки и симптомы заболевания, последствия приступов
Приступ эпилепсии– это проявление эпилепсии, которое выражено в возникновении своеобразных припадков.
Эпилепсия – это хроническое неврологическое заболевание центральной нервной системы, обусловленное наличием патогенного активного очага в структурах головного мозга и повышенной возбудимостью мозговых структур.
По своему клиническому проявлению эпилепсия считается одной из самых разнообразных патологий в медицине. Проявления различны по своей природе и внешнему проявлению. Исходя из расположения патологического очага в головном мозге, проявления имеют различную окраску и выраженность.
Причины приступов
Причины возникновения приступов эпилепсии наступает за счет наличия специфической реакции организма на изменения в мозговых структурах. Для этой патологии характерно наличие идентичных повторяющихся проявлений, имеющих схожую клиническую картину.
В основе развития заболевания лежит возникновение патологических разрядов в нейронах различного генеза. При этом на нормальное воздействие внешних факторов развивается излишняя возбудимость нейронов и возникновение функционального их проявления. Совокупность патологически активных нейронов называют судорожным или эпилептическим очагом. В зависимости от месторасположения очага в структуре центральной нервной системы проявляется внешняя клиническая картина эпилепсии.
Наличие судорожного очага обусловлено органическим или функциональным повреждением участка нервной ткани каким-либо фактором. При раздражении нейронов в этой области происходит возникновение характерного припадка. При этом, если раздражению повергаются двигательные нейроны, то возникает судорожное сокращение скелетных мышц. В случае распространения процесса на кору мозга развивается обширные судорги. Частота приступов зависит от причины и воздействия раздражительного фактора на нейроны.
Судорожная готовность – это способность коры к увеличению порога патологической активности нейронов. Порог бывает высоким и низким. При повышенной активности коры даже небольшое возбуждение в судорожном очаге может привести к генерализации процесса. Нередко состояние заканчивается отключением сознания. Это характерно для проявления генерализованных форм без судорог (например, абсансах). При пониженной активности коры и в условиях сильного раздражения нейронов в очаге процесс не распространяется, что приводит к возникновению единичных или парциальных припадков.
Эпилептический статус
Иногда при тяжелом течении эпилепсии припадки следуют друг за другом, при этом сознание больного не восстанавливается. В этом случае говорят о развитии эпилептического статуса (эпистатуса).
Эпилептический статус – это неотложное течение эпилепсии, которое характеризуется следующими друг за другом припадками длительностью более получаса. Между ними сознание к больному не возвращается.
В основе эпистатуса лежит непрерывная пароксизмальная коллективная возбудимость нейронов. Далее идет круговое возбуждение нейронов и формирование порочного круга. Нарушение работы органов и систем прогрессивно накапливаются. Организм не способен купировать эпистатус. У больного нормальное состояние после приступа не восстанавливается. Эпистатус требует неотложной медицинской помощи.
К развитию эпистатуса может привести осложненное течение эпилепсии или побочное действие проводимой медикаментозной терапии.
Причины эпилепсии
Повреждение нейронов структур головного мозга ведет к формированию судорожного очага. Выделяют основные внешние и внутренние причины, вызвавшие стойкое органическое или функциональное повреждение нервной ткани:
- Ишемический процесс в нервной ткани приводит к гибели нейронов и формирование на их месте рубца соединительной ткани, в котором может образовываться капсула с жидкостью;
- Травматическое повреждение нейронов также может привести к их гибели и образованию кисты, гематомы;
- Опухолевидные образования сдавливают окружающие ткани, что приводит к раздражению нервных клеток;
- Аномалии развития головного мозга ведут к проявлению врожденной эпилепсии;
- Геморрагический инсульт с формированием гематомы головного мозга;
- Перинатальные осложнения у ребенка;
- Гипоксия плода может привести к появлению патологической активности коры головного мозга;
- Наследственная или идиопатическая эпилепсия.
Как правило, развитие эпилепсии у взрослых случается на фоне поражения нервной ткани. Первые судорги при эпилепсии у взрослых развиваются после поражения нейронов. Такая эпилепсия называется симптоматической.
Виды эпилептических припадков
Рассмотрим, виды проявлений эпилепсии. Клинические проявления эпилепсии у каждого больного индивидуальны. Как правило, состояние после приступа у больного нормализуется и восстанавливается нормальная деятельность мозговых структур. В зависимости от того, как часто бывают приступы при эпилепсии и степени их выраженности можно говорить о тяжести течения болезни.
Внешнее проявление эпилепсии зависит от сочетания двух основных показателей: патологического очага и судорожной готовности коры головного мозга. Проявления зависят от причины повреждения нейронов, месторасположения очага, уровня подготовки мозговых структур. По своим проявлениям они делятся на две большие категории:
- Первично-генерализованные — проходят без наличия патологического очага и проявляются симметрично с двух сторон. К ним относят два вида: тонико-клонические и абсансы;
- Парциальные (фокальные) — возникают при наличии повреждения нейронов конкретной структуры головного мозга и возникновении патологического очага. Различают простые, сложные и вторично-генерализованные формы.
Абсансы
По клинической картине своего проявления различают абсансы нескольких видов:
- Простые или типичные;
- Сложные или атипичные;
- Сложные миоклонические абсансы.
Простые абсансы характеризуются резкой утратой сознания с потерей памяти. Больной неожиданно перестает двигаться и реагировать на провоцирующие факторы. По истечении некоторого времени устанавливается нормальная деятельность мозга. Больной абсанс не помнит и соответственно его не замечает. Чаще всего болезнь появляется в возрасте 5—6 лет. Для абсансов характерно частое проявление вплоть до десятков и даже сотен в сутки. Длительность может быть от несколько секунд, реакция на посторонние факторы отсутствует, и в итоге человек не осознает, что перенес типичный абсанс.
При сложном абсансе вместе с расстройством сознания развиваются характерные для конкретного больного явления. Другое его название «абсанс-автоматизм». При этом человек начинает совершать какие-либо стереотипные движения мимической мускулатурой лица или сложные автоматизированные действия: поправлять прическу, одежду и прочее. Нередко сложные абсансы сопровождаются гипертонусом мышц. Внешне это проявляется запрокидыванием головы и взгляда назад и кверху и выгибанием спины. При потере сознания больной может потерять равновесие и упасть.
Сложные миоклонические абсансы сопровождаются проявлением ритмичных миоклонических сокращений, чаще лицевых мышц. Такой вид абсанса проявляется преимущественно у детей до четырех лет.
Для сложных абсансов характерна длительность десятки секунд, при этом больного можно за руку переместить. После абсанса больной осознает, что с ним что-то произошло вплоть до выключения сознания.
Генерализованные тонико-клонические припадки
Тонико-клонические формы заболевания в зависимости от преобладания гипо- или гипертонуса скелетной мускулатуры делятся на несколько видов:
- Клонические;
- Тонические;
- Миоклонические;
- Тонико-клонические.
Клонические формы характеризуются быстрыми ритмичными движениями, обусловленными сокращением скелетной мускулатуры. Внешне они проявляются следующим друг за другом сокращением сгибательных и разгибательных мышц. Внешне это проявляется непроизвольным сгибанием и разгибанием верхних и нижних конечностей и туловища. Клоническая форма заболевания сопровождается утратой сознания. В течение всей продолжительности судорог человек может нанести себе телесную травму или повреждение вследствие сильного непроизвольного движения.
Тонические формы при эпилепсии проявляются резким повышением тонуса сгибательных или разгибательных мышц. Внешне больной принимает вынужденную позу с разгибанием или сгибанием туловища и конечностей. Часто судорги сопровождает болевой синдром, за счет избыточного спазма скелетных мышц и выделения молочной кислоты.
Миоклонические формы характеризуются сокращением какой-либо группы мышц (сгибателей или разгибателей) и внешним проявлением непроизвольного подергивания. Миоклонические судороги могут быть множественными или единичными.
Тонико-клонические судорги – это сочетание тонических и клонических форм заболевания. Клиническая картина развивается на фоне резкой потери сознания, при которой больной теряет равновесие и падает. Затем наступает тоническая фаза, характеризующаяся гипертонусом сгибательных или разгибательных мышц. Больной принимает вынужденную позу с резким разгибанием или сгибанием туловища и развитием спазма. Необходимо учитывать, что в такой процесс возможно вовлечение скелетной мускулатуры дыхательных путей, что грозит развитием асфиксии.
Продолжительность тонической фазы достигает нескольких минут. Затем на смену приходит клоническая фаза, которая проявляется в виде непроизвольных движений туловища и конечностей. При этом больной может получить травму при ударе о твердую поверхность. После тонико-клонического приступа возникает полное расслабление организма, которое может сопровождаться непроизвольным мочеиспусканием и дефекацией.
Простые парциальные (фокальные) приступы
Простые фокальные приступы протекают без расстройства сознания и выражены каким-либо единичным проявлением. По своим внешним проявлениям простые фокальные приступы разделяются на следующие виды:
- Моторные;
- Соматосенсорные;
- С вегетативно-висцеральными проявлениями;
- С нарушением психических функций.
Парциальные моторные приступы сопровождаются расстройством двигательной активности определенной группы мышц в зависимости от месторасположения судорожного очага и его функционального назначения. Внешнее проявление — судорожные подергивания мышц по типу клонических или тонических судорог.
Особенность этого вида выражена в ограниченности распространения и ясности мышления. В этой группе выделяют отдельный вид судорог – это Джексоновский приступ с маршем. Джексоновская форма заболевания является характерным проявлением Джексоновской эпилепсии и поражением моторной зоны коры головного мозга.
Джексоновские проявления начинаются с локального типа мышечного сокращения, которые в течение одной минуты переходят к другим группам мышц в соответствии с расположением моторных нейронов этих мышц в головном мозге (марш по восходящему и нисходящему типу).
Моторные формы болезни также могут быть выражены только односторонним поворотом всего своего тела по направлению нахождения патологического очага в головном мозге (версивная форма), сгибанием и приведением к туловищу согнутой в локте руки (постуральная форма), речевыми расстройствами (фонаторная форма).
Соматосенсонсорные припадки сопровождаются специальными сенсорными симптомами в виде галлюцинаций. Сопровождаются возникновением определенных ощущений в отсутствие внешнего их проявления. Истинные соматосенсорные проявления характеризуются ощущениями на теле больного (например, ползание мурашек, покалывание и прочее). Сенсорные — сопровождаются галлюцинациями: зрительными (вспышка света, искры), слуховыми (звон, шум), обонятельными (различные запахи), вкусовыми (горечь во рту), вестибулярными (головокружение).
Приступы с вегетативно-висцеральными проявлениями характеризуются появлением вегетативной дисфункции. Проявляются в виде болей в эпигастральной области, повышенной потливости, покраснением лица, сужением или расширением зрачков.
Фокальные припадки с психическими расстройствами очень многообразны. Высшая нервная деятельность коры головного мозга отвечает за выполнение всех психических процессов организма. Если патологический очаг расположен в коре головного мозга, отвечающий за функционирование какой-либо психической функции, то развивается приступ с нарушением этой функции. Различают следующие виды психического расстройства:
- Дисфазия – это нарушение речевой функции;
- Дисмнестия характеризуется нарушением памяти с проявлением феномена «уже виденного»;
- Нарушение мышления или когнитивное расстройство;
- Аффективные расстройства характеризуются появлением навязчивых чувств страха (фобия), эмоций радости, удовольствия, блаженства;
- Иллюзорное расстройство – искажение больным реальности путем восприятия какого-либо раздражителя. Например, искажение восприятия размеров собственного тела в виде увеличения или уменьшения.
Иногда простые фокальные переходят в сложные фокальные или вторично-генерализованные припадки. В данном случае простой фокальный припадок называют «аурой». Аура – это любое по своему проявлению ощущение либо переживание, которое появляется перед приступом. По своей сути, аура является проявлением нарастания судорожной активности эпилептического очага достаточного для проявления клинических признаков раздражения данной зоны головного мозга, но недостаточно для преодоления некого порогового уровня судорожной готовности данного мозга, после которого наступает генерализованная форма заболевания.
Сложные парциальные (фокальные) приступы
При сложных фокальных приступах нарушается сознание, следствием которой является последующая потеря памяти. Различают несколько видов сложных парциальных проявлениях:
- Простой фокальный припадок с последующим нарушением сознания;
- Припадок только с нарушением сознания;
- Вторично-генерализованные.
Если простой приступ переходит на нарушение сознания, то его уже относят к сложным парциальным формам. На фоне нарушения сознания могут возникать различные автоматизмы. Форма и степень сложности автоматизма зависит от размеров и локализации пораженных нейронов. Их длительность составляет несколько минут. По своим проявлениям автоматизмы могут быть мимическими, речевыми, глотательными, двигательными и комбинированными.
К сложным парциальным приступам относятся приступы с изначальным расстройством сознания или псевдоабсанс. Псевбоабсанс – внезапная утрата сознания на 1-2 минуты. В таких случаях очаг поражения находится в височной доле головного мозга. Нарушение сознания может сопровождаться и двигательными автоматизмами. Для них характерно одновременное падение мышечного тонуса и выключение сознания.
Вторично-генерализованные приступы возникают на фоне простого или сложного фокального и проявляются тонико-клоническими (тоническими, клоническими, миоклоническими) припадками. В этом случае парциальный припадок является аурой. Следует учитывать, что кратковременная аура при эпилепсии может быть незаметна как для больного, так и для лечащего врача.
Различают также эквиваленты эпилептических припадков. К ним относят расстройство настроения, сознания и постепенное изменение личности. Для хронических длительных эпилепсий с тяжелым течением возможно развитие деменции или эпилептического слабоумия. В некоторых случаях наблюдается появление психических расстройств и проявление агрессивного поведения. В таких случаях, больных опасных для себя и окружающих, направляют на принудительное стационарное лечение.
Видео
umozg.ru
Приступ эпилепсии: симптомы и первая помощь
Для эпилепсии характерны непредсказуемые судорожные приступы, хотя симптомы могут варьироваться от человека к человеку. Рассказываем, как распознать приступ эпилепсии и оказать больному первую помощь.
Что происходит во время приступа эпилепсии
Эпилептический приступ представляет собой внезапный всплеск электрической активности в головном мозге. Этот процесс обусловлен сложными химическими изменениями в нервных клетках. Обычно между клетками, которые возбуждают или тормозят нервные импульсы, существует баланс. Во время приступа этот баланс нарушается, и активность мозга становится чрезмерной или недостаточной. Некоторые эпилептические приступы едва ли можно заметить, тогда как другие ведут к судорогам, обморокам и другим неприятностям.
Эпилептический приступ имеет начало, середину и конец. Аура является первым симптомом приближающегося приступа и считается его частью. Не каждый имеет ауру. Середину приступа часто называют иктальной фазой, она коррелирует с эпилептической активностью в головном мозге. Приступ заканчивается в пост-иктальной фазе: это восстановительный период.
Связанные болезни:
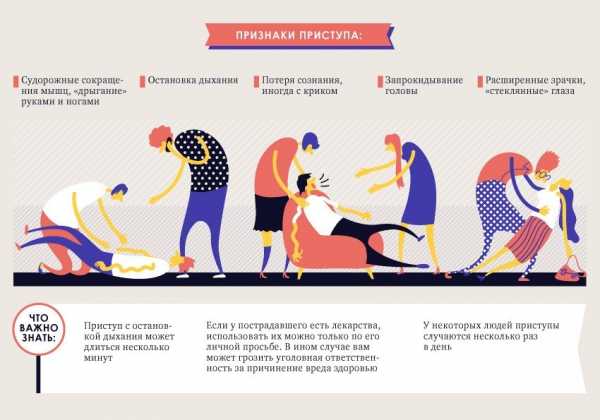
Признаки эпилептического приступа
Первым симптомом эпилептического приступа может стать аура. Иногда больному легко распознать ее по характерным чувствам, мыслям, поведению. Для ауры характерно появление необычных запахов, звуков или вкусов, нарушение зрения, страх, паника, негативные или очень приятные чувства, хаотичные мысли, головная боль и головокружение, тошнота, онемение или покалывание в разных частях тела.
Видимые симптомы приступа длятся дольше, чем судорожная активность на ЭЭГ. К ним относится обморок, провалы в памяти, рассеянность, неспособность различать или слышать звуки, потеря зрения или визуальные галлюцинации, нарушения речи, слюнотечение, частое моргание, отсутствие движений или мышечного тонуса, тремор, подергивание конечностей или всего тела, автоматизмы (повторяющиеся движения), конвульсии, недержание мочи или кала, изменение цвета кожи (бледность, синюшность), затрудненное дыхание, частый пульс и проч.
После эпилептического приступа некоторые люди восстанавливаются немедленно. Другим требуется несколько минут или даже часов. В это время у них может возникнуть сонливость, нарушения памяти, слабость, замедленность реакций, нарушения речи, головокружение, головная боль, тошнота, жажда, расстройство желудка.
Связанные симптомы:
Первая помощь при приступе эпилепсии
Если вы заподозрили у человека эпилептический приступ, выполняйте следующие действия независимо от типа судорог:
1. Оставайтесь с человеком, пока приступ не закончится. Приступы непредсказуемы: некоторые начинаются незначительными симптомами, но приводят к потере сознания или падению. Если во время приступа человек получит травму, ему понадобиться помощь других людей или медиков.
2. Обратите внимание на длительность приступа и сообщите время его начала и окончания больному или медицинскому работнику.
3. Сохраняйте спокойствие. Большинство приступов длятся всего несколько минут и не требуют медицинской помощи.
4. Устраните острые и твердые предметы, которые могут травмировать человека во время приступа.
5. Помогите человеку расположиться в безопасном месте с максимальным комфортом.
6. Если человек упал на пол, поддерживайте его голову, чтобы предотвратить удар.
7. Попросите зевак отойти. Очнувшись, человек может смутиться или испугаться толпы.
8. Не пытайтесь насильно остановить приступ, удержать ноги или руки человека. Это может привести к травмам.
9. Ничего не кладите в рот человека! Не волнуйтесь, во время приступа он не сможет проглотить свой язык.
10. Убедитесь, что человеку легко, дышать. Поверните его на бок, чтобы слюна не попадала в дыхательные пути.
11. Во время судорожного или тонико-клонического приступа вам может показаться, что человек перестал дышать. Когда тоническая часть приступа закончится, мышцы расслабятся и дыхание возобновиться. Искусственное дыхание и массаж сердца, как правило, не требуется.
12. Не давайте человеку воды или таблеток, пока он полностью не придет в себя.
Вызывайте скорую помощь по телефону 103, если:
- Приступ эпилепсии длится 5 минут или дольше.
- Второй приступ происходит сразу после первого, человек не приходит в сознание.
- Дыхание затрудняется, происходит удушье.
- Человек получил травму.
Будьте тактичны и просите других сделать то же самое. Приступы могут быть для человека пугающими, чувствовать себя неловко. Когда человек очнется, убедите его, что он в безопасности. Когда он сможет общаться, в простых словах объясните ему, что произошло. Предложите попыть с человеком, пока он не будет готов вернуться к нормальной деятельности, или позвоните кому-нибудь, кто смог бы с ним остаться.
Загрузка...
www.likar.info
Приступ эпилепсии: причины, симптомы и лечение
Эпилепсией страдают люди любой расы и национальности, любого возраста и пола. Она с одинаковой частотой встречается и в экономически стабильных странах, и в тех, которые только начинают развиваться. И если в первых человек, больной эпилепсией, может получить необходимую помощь и лечение, то для многих других оно становится просто недоступным. Поэтому ВОЗ уделяет исследованию причин его появления и поиску способов лечения особое внимание.
Когда ставят диагноз эпилепсия
Эпилепсия – это не определенное заболевание, а целая группа состояний, которые объединяет одно: склонность организма к различным судорожным припадкам.
Ученые до сих пор не знают всех причин, вызывающих такое состояние, но появляются они, если по какой-то причине в мозгу происходят определенные изменения обменных процессов на клеточном уровне, в результате чего между нейронами наблюдается повышенная электрическая проводимость, что создает предпосылки для спазматических приступов.
В большинстве случаев эпилепсия проявляется уже в детском возрасте, от 4 лет, но также может наступить и в более позднем, вследствие перенесенного инфекционного заболевания, травмы или другого изменения, а также в периоде внутриутробного развития.
Виды и формы
Как уже говорилось, под эпилепсией понимают целый комплекс заболеваний, которые различаются по ряду признаков:
- Локализация (фокальная эпилепсия). Может захватывать весь мозг или отдельные его области: лобную, затылочную, теменную, височную и т.д. В зависимости от этого будет меняться характер приступов.
- Характер. Различают идиопатическую (самостоятельную) и симптоматическую (вторичную) эпилепсию.
- Она также бывает наследственная или приобретенная. В первом случае на генетическом уровне передается определенное строение мозга, предрасполагающее к судорожным состояниям.
- По характеру припадка: абсаны, миоклонические, атонические, тонические, клонические, тонико-клонические.
Симптомы и признаки проявления припадка
Чаще всего эпилепсией называют большой припадок, типичный для многих случаев. При таком припадке человек падает на землю, все его мышцы напряжены, голова запрокинута, затрудняется дыхание, бледнеет кожа, может пойти пена изо рта.
Во второй фазе начинаются судорожные подергивания всех мышц.
В третьей они расслабляются, приступ заканчивается. После него больной может уснуть или же вернуться к нормальной жизни.
Как правило, такому припадку предшествует «аура» — состояние, когда человек видит яркие вспышки, цветные пятна или ленты, слышит запахи или звуки, меняется психологическое или физиологическое состояние – возникает чувство тревоги, страха или же восторга и эйфории, учащается сердцебиение или дыхание. Аура типична для каждого человека и повторяется при каждом припадке. Её, в отличие от самого припадка больной запоминает.
Большинство людей, больных эпилепсией, чувствуют приближение приступа за 1-2 дня. Меняется настроение, состояние, самочувствие. Это помогает предотвратить или хотя бы уменьшить последствия: остаться дома, постараться избежать последствий падения и связанных с ним травм, попросить кого-то из близких быть рядом во время приступа.
Эпилептический припадок может стать причиной смерти, если человек ударится при падении, захлебнется слюной или у него западет язык.
В большинстве случаев сами приступы не несут непосредственной опасности для человека. Поможем подобрать лучшего врача психиатра.
Причины приступа
Как уже говорилось, эпилепсия может быть приобретенной или врожденной.
В последнем случае провоцирующим фактором становится нарушение деятельности определенных клеток, которые частично разрушаются, но не отмирают вовсе. Именно они становятся причиной ненормально высокой электрической активности. К этому может привести ряд ситуаций:
- Внутриутробные и родовые травмы, кислородное голодание, рождение ребенка с недостаточной массой тела.
- Инсульты и микроинсульты, ставшие причиной кислородного голодания определенных участков мозга.
- Опухоли мозга.
- Высокая температура может стать причиной такого припадка, чаще всего у детей.
- А так ряд других заболевания, в том числе генетических.
Но это, разумеется, далеко не полный список. К группе эпилептических относят множество различных припадков, каждый из которых может иметь свою причину.
Методы диагностики
Перед тем, как подбирать для больного эпилепсией подходящую ему терапию, необходимо провести диагностику заболевания. Для этого используется ряд аппаратных методов, в том числе:
- Электроэнцефалография. С помощью этого метода можно определить электрическую активность мозга и различных его областей, что важно в диагностике эпилепсии. Но не всегда признаки эпилепсии заметны в промежутке между приступами. В этом случае врач может спровоцировать его, чтобы пронаблюдать, как будет меняться в этот момент активность мозга. Это помогает найти очаг – область, которая провоцирует приступ.
- Магитно-резонансная томография. Это исследование позволяет врачу обнаружить области мозга, в которых произошли определенные изменения. В частности, так можно установить наличие опухолей, как доброкачественных, так и злокачественных.
- Неврологическое обследование. При нем проверяют ряд важных признаков и симптомов, которые могут свидетельствовать об эпилепсии.
- Опрос больного и его близких. Важно узнать субъективные ощущения человека перед приступом, во время и после него, провоцирующие факторы, частота приступов, продолжительность и многие другие факторы.
Лечение приступа эпилепсии
После того, как был установлен диагноз и определен тип припадков, врач может начать подбор способа лечения эпилепсии. Если эпилепсия носит вторичный характер, и определено заболевание, которое её провоцирует, в первую очередь, необходимо заняться устранением первичного заболевания.
Если же эпилепсия носит характер идиопатической, то терапия может быть направлена только на снятие приступов. Для этого назначаются противосудорожные препараты. Их вид, дозировка и продолжительность курса подбирается сугубо индивидуально, в зависимости от массы факторов: тип и частота приступов, возраст, вес и состояние пациента и так далее.
При адекватном лечении, в 70% случаях можно добиться устойчивой ремиссии. Но для этого необходимо придерживаться рекомендаций врачей, в частности, в точности соблюдать схему приема лекарств. Также важно научиться соблюдать определенные правила, чтобы обезопасить себя на время приступа. В этом случае эпилепсия не будет значительно влиять на качество жизни больного.
Рекомендации врачей по лечению и первой помощи при припадке эпилепсии смотрите в видео.
www.internet-medicina.ru
симптоматика приступа, последствия и особенности
Согласно МКБ эпилепсия является хроническим неврологическим расстройством, которое проявляется в виде кратковременных или длительных судорожных приступов, называемых припадками. Этимология заболевания восходит к древнегреческим временам, когда в IV веке до н.э. Гиппократ в одном из своих первых величайших трактатов описал «Священную болезнь», которая на тот момент проявлялась в основном у священнослужителей и высокопоставленных лиц. Эпилепсия с тех пор так и оставалась непознанной, пугающей болезнью. Лишь в середине двадцатого века учеными была установлена истинная причина возникновения эпилептических припадков. Она связана с внезапным появлением электроимпульсов в нейронах головного мозга, которые провоцируют судороги, состояние аффекта, совершение человеком непривычных для него действий и т.д. Основные участки головного мозга не успевают обрабатывать посылаемые в большом количестве электроимпульсы, особенно связанные с когнитивными функциями личности, из-за чего и возникает эпилепсия.
Официальная сторона вопроса
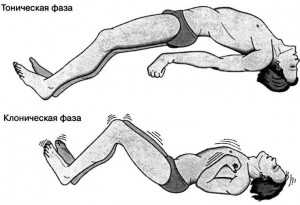
Приступ эпилепсии. Тоническая и клоническая фазы.
Несмотря на многочисленные открытия в области данной болезни, многие страны не признают сегодня на должном уровне такое заболевание, как эпилепсия. Например, в, Китае и Индии пациентам, страдающим эпилептическими приступами, законодательно запрещено вступать в брак либо официально трудоустраиваться. Жесткий закон о запрете брака до 1970 года существовал также в Великобритании, а в США на законных основаниях могли отказать эпилептику в посещении различных публичных мест, будь то театр, кафе или концерт. Негативное отношение к людям, страдающим эпилептическими припадками, проявляется и на территории Российской Федерации. Эпилептик не имеет права трудоустроиться на хорошую должность, ограничен в медицинском страховании и возможности оформить страховку на жизнь, не может получить водительские права, а также часто сталкивается с непониманием и непринятием себя окружающими.
Всемирная организация здравоохранения наряду с Международной лигой борьбы с эпилепсией и Международным бюро по эпилепсии ежегодно проводят ряд ознакомительных и благотворительных мероприятий с целью информированности и дальнейшего изменения отношения людей к данному неврологическому заболеванию. Подобные мероприятия направлены на изучение того, как проявляются симптомы заболевания, аспекты оказания первой помощи во время эпилептического приступа, обеспечение больных всеми необходимыми медикаментами на государственном и региональном уровнях, а также расширение возможностей лечения для всех пациентов с эпилепсией.
Официальная статистика утверждает, что во всем мире проживает около 50 миллионов людей с периодически возникающими приступами эпилепсии. Десять процентов людей хотя бы раз в жизни испытывали приступ эпилепсии, не связанный с нарушениями головного мозга. Похожие на эпилептический приступ симптомы могут возникнуть при пережитом внезапном потрясении, нервном срыве, посттравматическом стрессовом расстройстве. Человек ощущает внезапные судороги по всему телу, оцепенение, дрожь, приступы паники либо полную апатию. Также эпилепсия симптоматически перекликается с некоторыми психическими заболеваниями, в связи с чем при возникновении первых симптомов приступа необходимо обратиться к врачу и провести дифференциальную диагностику, после чего уже получить соответствующее лечение.
Особенности прогрессирования
Причины развития эпилепсии могут быть как заложенными в генетической природе людей, так и приобретенными. Первые признаки болезни обычно проявляются в детском возрасте или у подростков, либо же у взрослых людей старше шестидесяти лет. Эпилепсия в стандартном ее проявлении носит вторичный или симптоматический характер. Также различают первичную или эсссенциальную эпилепсию, характеризующуюся изменениями личности и классифицирующуюся как отдельная самостоятельная болезнь. Генетические причины развития эпилептических приступов могут проявляться в следующем:
- нарушения развития мозга в пубертатный период, характеризующиеся впоследствии гипоксией, родовыми травмами, низкой массой тела новорожденного;
- генетически заложенное развитие пороков головного мозга;
- врожденные отклонения в психоэмоциональной структуре;
- присутствие в организме генетических синдромов;
- метаболические и эндокринные нарушения.
Среди приобретенных факторов болезни следует выделить инфекционные заболевания мозга (энцефалит, менингит, нейроцистицеркоз), перенесенный инсульт, возникновение опухоли головного мозга, черепно-мозговые травмы с последующими психическими и невротическими отклонениями, рассеянный склероз. Признаки эпилепсии также могут возникать в связи с полученной интоксикацией, явно выраженными различными формами зависимости, в особенности, алкоголизма и наркомании. По данным Всемирной организации здравоохранения каждый десятый алкогольно-зависимый человек страдает от эпилептических припадков.
Симптоматика недуга
Признаки эпилепсии необходимо различать в зависимости от стадии формирования заболевания и частоты повторов приступов. Начальная стадия характеризуется кратковременной потерей связи с окружающим миром, незаметным подергиванием глаз, мышц лица. Человек на несколько минут будто впадает в состояние оцепенения или задумчивости, после чего продолжает вести себя как обычно. Эпилепсия в легкой форме редко диагностируется, поскольку сам пациент чаще всего не осознает того, что у него проявились симптомы приступа. Однако симптомы обычно возникают ещё до наступления эпилептического припадка, образуя особое состояние ауры. Аурой специалисты называют внезапное появление чувства блаженства, ощущения дежавю («уже виденного «) или жамэвю («никогда не виденного «), головокружения, повышенной температуры. Типы ауры зависят от очага возникновения болезни и делятся на моторную, вегетативную, речевую, сенсорную и психическую. Состояние ауры может длиться до нескольких минут, после чего пациент теряет сознание или же его состояние приобретает видимые симптомы эпилепсии.
Эпилепсия чаще всего прогрессирует до восемнадцати лет и сопровождается постепенным нарастанием интенсивности и частоты припадков. Поначалу приступы случаются лишь раз в несколько лет или месяцев, образуя первичные симптомы, затем наблюдаются у пациента все чаще, возникая один-два раза в месяц, а то и в неделю. На поздней стадии прогрессирования заболевания эпилептические припадки случаются несколько раз в день.
Первичные признаки эпилепсии содержатся в большом судорожном припадке. Особенность данного припадка состоит в том, что он проявляется внезапно и не зависит от каких-либо внешних раздражителей. Первичные симптомы проявляются за день-два до начала припадка и выражаются в отсутствии аппетита, головокружении, повышении температуры, бессоннице, чрезмерной раздражительности.  Затем, перед самым проявлением приступа, образуется состояние ауры, после которого больной резко теряет сознание. Во время падения пациент издает необычный громкий возглас, который образуется за счет спазма голосовой щели и появления судорожных сокращений в диафрагме и грудной клетке. Далее симптомы эпилепсии выражаются в возникновении тонических судорог — напряженном вытягивании конечностей и туловища, неестественном запрокидывании головы, задержке дыхания, судорожном сжимании челюстей. Также происходит нарушение кровообращения, проявляющееся в «белом» цвете лица, набухших на шее венах. Тонические судороги длятся до 20 секунд, после чего перерастают в толчкообразные сокращения мышц, сопровождающиеся появлением пены изо рта, часто окрашенной кровью в связи с тем, что пациент во время приступа прикусывает себе язык либо щеки.
Затем, перед самым проявлением приступа, образуется состояние ауры, после которого больной резко теряет сознание. Во время падения пациент издает необычный громкий возглас, который образуется за счет спазма голосовой щели и появления судорожных сокращений в диафрагме и грудной клетке. Далее симптомы эпилепсии выражаются в возникновении тонических судорог — напряженном вытягивании конечностей и туловища, неестественном запрокидывании головы, задержке дыхания, судорожном сжимании челюстей. Также происходит нарушение кровообращения, проявляющееся в «белом» цвете лица, набухших на шее венах. Тонические судороги длятся до 20 секунд, после чего перерастают в толчкообразные сокращения мышц, сопровождающиеся появлением пены изо рта, часто окрашенной кровью в связи с тем, что пациент во время приступа прикусывает себе язык либо щеки.
Последствия и лечение
Вышеуказанные симптомы нивелируются через несколько минут, и у больного наступает стадия мышечного расслабления. Сразу после приступа он не реагирует на внешние раздражители, имеет расширенные зрачки. Также констатируется отсутствие защитных рефлексов и появление непроизвольного мочеиспускания. Больной полностью приходит в сознание лишь спустя некоторое время и далее засыпает глубоким сном.
Последствия эпилептического приступа возникают практически сразу после пережитого организмом потрясения. Пациенты жалуются на общее состояние сонливости, усталости, изможденности, однако приступ эпилепсии воспринимают словно пережитый во сне.
Диагностика заболевания сопровождается определением сходных по симптоматике заболеваний с эпилепсией и проведением электроэнцефалографического обследования (ЭЭГ). Эпилепсия проявляется на снимках в форме остроконечных волн и пиков, формирующих патологическую активность головного мозга. Во время диагностирования также задействуются медикаментозные препараты, активирующие участки мозга, вызывающие судороги, берутся функциональные пробы, исследуется глазное дно, проводится КТ и МРТ.
Лечение заболевания как у взрослых, так и у детей основывается на приеме специальных противосудорожных препаратов, исключении факторов риска прогрессирования эпилепсии, психологической работе с пациентом и его адаптации к условиям социальной жизни. В качестве профилактических мер необходимо рассмотреть отказ от тонизирующих напитков, курения, алкоголя, также соблюдать режим сна, иметь сбалансированное питание и избегать активного воздействия внешних факторов на организм.
Эпилепсия относится к числу неврологических заболеваний, носящих хронический характер. Окончательно устранить симптомы эпилепсии и повторные рецидивы удается лишь в две-трети случаев заболевания, поэтому при появлении первых подозрений на эпилепсию необходимо в срочном порядке обратиться к неврологу и получить соответствующее лечение.
odepressii.ru
после приступа эпилепсии, ответы врачей, консультация
Health-ua.org - медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему 'после приступа эпилепсии' и получить бесплатно онлайн консультацию врача.
2015-10-17 12:50:22
Спрашивает Артем:
Мне 24 года, с 14-15 лет случаются генерализированные приступы эпилепсии раз, два раза в год, обычно(90%) после нагрузки и долгой работы за компьютером, был также случай на концерте из-за влияния лазеров, и также в боулинге где тоже были лазеры. Имеются неприятные ощущения при разного рода мигающем свете, особенно некачественных флюоресцентных ламп. Судя по всему у меня фотосенситивная эпилепсия. МРТ ничего не показало, хотя родители говорят что была родовая травма, энцефалограмма показала минимальные отклонения в правой затылочной области. Само собою, я постоянно слышу что мне просто надо беречься(максимальный период между приступами 14 месяцев, но рано или поздно ситуация повторяется), но хотелось бы узнать, могут ли решить мою проблему медицинские препараты(никогда не принимал протиэпилептические препараты), как в плане прекращения приступов даже в моменты нагрузки, так и возможно-ли вылечиться совсем (в процентах на успех), и сколько обойдутся препараты в месяц?Спасибо.
22 октября 2015 года
Отвечает Стариш Наталья Петровна:
МРТ - отлично, мы посмотрели комплектацию, но родовая травма, как правило, происходит в шейном отделе позвоночника - обвитие пуповины, родовспоможение, стремительные роды и т.д. Для исключения патологии с этой стороны - сделайте рентген шейного отдела с нагрузкой - макс. сгибание и разгибание и проверьте питание головного мозга - доплер сосудов головы и шеи. Если там мы обнаружим отклонения - то, соответственно, эта проблема не лечится противоэпилептическими препаратами. Для начала - обследуйтесь!
2015-10-06 01:55:27
Спрашивает Анастасия:
Добрый день! Встречаюсь с молодым человеком (ему 24 года), на днях была свидетелем его приступов эпилепсии (один дома утром, второй днем в общественном месте). Длились они до пяти минут, отходил от этого он минут 15-20. После приступов ужасные головные боли, напрочь стирается память. Рассказывал, что два приступа в день ещё никогда не было, и они не так часто у него проявляются. Ему прописали два года назад Карбамазепин (принимать 5 лет). Сделал 1,5 недели перерыва по собственной глупости, вот и результат.У меня следующий вопрос: как вести себя при приступе? После первой-второй минуты начала приступа он начинает активно выделять слюну и "рычать", не знаю как иначе это назвать. Достаточно его просто повернуть на бок и подложить ему под голову мягкое? Что делать после самого приступа?
10 ноября 2015 года
Отвечает Майкова Татьяна Николаевна:
Анастасия, Ваша тактика правильная при приступе. После приступа делать ничего не надо. Лекарства прерывать нельзя.
2015-10-04 18:49:27
Спрашивает Ангелина:
Добрый день. Подскажите, что делать...Нет сил, смотреть на страдания ребенка... Моей доченьке в начале августа был поставлен диагноз роландическая эпилепсия. На ЭЭГ регестрируется фокус эпилептиформных колебаний по левым центрально-височным ответвлениям в виде комплекса острая-медленная волна с последующим замедлением ритма до тета и дельта диапазона волн. Первый ночной приступ был зафиксирован в марте 2015 во время гриппа ( ребенок проснулсяв 4 утра, был сильно заложен носик, закапали називин, дочка уснула, через 15 мн. мы проснулись от не громких всхлыпов - дочка лежала с запрокинутой головой и задыхалась, лицо было оч. бледным, в горле клекотало, после приступа дочка не могла нормально разговаривать около 1 минуты) педиатр это диагностировал как ларингоспазм, второй приступ с присоединение рвоты случился в нач. августа этого года - продолжительностью около 5 мин. Обратились к врачу, сделали ЭЭГ, которое подтвердило наши опасения. МРТ чистое. Была назначена терапия Осполот 150на массу 22,500 кг. После недели прийома препарата начали явно проявляться проблемы с поведением: не особо реагирует на команды, очень плаксива, апатична, а иногда без причины обидчива. Назначили + Игнацию. Ночью стали наблюдаться по 10 подергиваний конечностей. И пошло по наростающей - появились ночные перекосы ротика, судороги языка. В период бодрствования сонливость и апатичность. 18.09 случился приступ с множественными судорогами правой части личика, которые начались с подергивания ротика, крыльев носа и перешли на глазик. Появилось специфичное вслыпивание и задышка. После этого участились ночные подергивания до 30-40 за ночь (восновном при засыпании и перед утренним пробуждением)Через несколько дней в 4 утра случился сильный приступ гортани, языка и всего тела с задышкой и потерей речевой способности в течении 1-2 мин. после приступа ( продолжительность 5 мин.). Это на фоне вяло текущего ОРЗ с заложенностью носа и каплями називин. Несколько раз связывались с врачем, она убедила, что такое возможно при РЭ, но насколько я понимаю такое течение болезни не типично для классической РЭ. После ночного мониторинга ("в состоянии дремы резко учащаются эпипаттерны до статусного течения") терапия осполотом была определена как не эффективная и назначен препарат конвулекс раторд по 500 на ночь одноразово в теч. суток. 4 дня назад начали плавный переход с одного лекарства на второе, но частота ночных подергиваний сильно возросла, появились частые подергивания век (20 мин с перерывом в мин 15), пожевывания языка, резкие повороты во сне как всего тела, так и головы. Мелкие подергивания характерны для периода после засыпания, а после 2 ночи начинаются прктически безперерывные судорожные проявления. Ребенок просыпается уставший, целый день сонная, апатичная, не хочет общаться с детьми, на каждый раздражитель реагирет резко, с криками, начала иногда путать буквы в словах не обращая на это внимание, гримасничает, обгрызает губы ( это уже почти год, дергает сережки). Все происходит с быстрым наростанием... Сегодня позвонила врачу, врач сказал, что нужно быстрее перейти на конвулекс в течении 2 суток. Подскажите, пожалуйста, возможно ли такое при РЭ, уменя по этому поводу очень большие сомнения. Прокоментируйте решение о быстром переходе, препарате и дозе. Какие еще можно пройти обследования причины Э и где ( врач не поддерживает меня в этом стремлении)... Насколько эффективна кетоновая диета и каковы ее последствия для ребенка с увеличением щитовид. железы, умереннной сердечной недостаточностью, панкренопатией...Нам так нужна надежда...
12 ноября 2015 года
Отвечает Стариш Наталья Петровна:
Переход на другой препарат в данном случае имеет смысл рассматривать, как более эффективный в Вашем случае. Дозу по интернету я Вам написать не могу - это будет неправильно и непрофессионально. Кетоновая диета при Вашей сопутствующей патологии не совсем уместна, возможно использовать её некоторые элементы под наблюдением медиков, но не самостоятельно! Для того, чтобы определиться с дальнейшим обследованием - ответьте на мои вопросы: Сколько лет ребёнку? Как протекала беременность, какие были роды? Было ли внутриутробное обвитие пуповиной?
2015-06-26 07:35:23
Спрашивает татьяна:
здравствуйте у меня такой вопрос у моего мужа был приступ эпилепсии после всего он прикусил язык появились раны на следующий день он начал чувствовать что у его что-то шевелиться во рту говорит что такое маленькое окутывает то зуб то на небо приклеиться стягивает то на рану на язык был сплюнул такое вещество белого цвета как-будто похоже на медузу помогите что нужно делать и к кому обратиться
07 июля 2015 года
Отвечает Имшенецкая Мария Леонидовна:
Добрый день. Необходим осмотр доктора, возможно это сгущенная слюна или часть слизистой. Удачи Вам
2014-09-03 10:33:09
Спрашивает Ольга:
Здравствуйте. Врачей эпилептологов у нас нет, даже в обл.центре, невропатологи ответить не могут. По порядку: мне 29 лет, лет с 18 начались приступы эпилепсии с предшествующей аурой, потерей сознания и судорогами. Случаются при переутомлении, недосыпании ночью или утром, бывало по 2 раза подряд. После сон и (или) абстракция: я не помню надо мне на работу и пр. Чем сильнее приступ - тем сильнее потом болит голова. МРТ и ЭЭГ ничего не показали, кроме повышенного порога судорожной активности. Начали дальше искать: S сколиоз 3 степени, спондиллелистез шейных позвонков (следствие травмы в 11 лет) и затрудненное кровообращение в этой зоне. Все. Лечения никакого, рекомендации - поменьше крутить головой (так и сказали при моей маме, не шучу). Периодичности как таковой нет - может не быть несколько месяцев, а потом 2 дня подряд. Методом пробы выяснила, чтобы предотвратить нужно выпить финлепсин 1/2-1 табл или алкоголь. Постоянно пить финлепсин даже в дозе 1/2 табл не могу - снижается эффективность КОК, а др.методы мне не подходят (залетаю и со спиралью), а так переносится хорошо и приступов нет (самое большее пила 3 недели). Съездить в крупный город на полное обследование и лечение нет таких денег. Что посоветуете? А ещё я планирую беременность - думаю пить финлепсин ретард 1/2 табл на ночь и может во 2-3 семестрах дополнить пантокальцином и глицином?
17 сентября 2014 года
Отвечает Майкова Татьяна Николаевна:
Ольга, Вам не нужен эпилептолог, Вам нужен нормальный неврропатолог. Алкоголь в 100% случаев приближает приступ. Но Вам это все нужно объяснять, Поэтому нужен нормальный врач.
2014-04-23 20:03:19
Спрашивает Oлеся:
Меня зовут Олеся, мне 27 лет (1986 год) В феврале 2014 года я потеряла сознание (около 23-00 вечера) на несколько минут, тело напряжено, было мочеиспускание. По скорой увезли в больницу. Там было произведено МРТ (без контраста). Заключение: инфаркт в бассейне левой СМА в стадии кистозно-глиозно-атрофических изменений. Диагноз: симптоматическая эпилепсия на фоне кистозно-глиозных изменений в левой гемисфере головного мозга. После приступа пропало боковое зрение на левом глазу (окулист настоятельно порекомендовал дообследовать сосуды головного мозга, т.к. бледное глазное дно и частичная атрофия левого зрительного нерва), немеет правая рука, печет ладонь (появилось после приступа), слабость в правой половине тела, слегка нарушена координация (могу уронить что-то, ноги иногда «заплетаются»). Внешне это не заметно, говорю нормально, нет паралича и т.д. Было проведено лечение: кавинтон, дексаметазон, аскорбиновая кислота, цитофлавин, вит. группы В, никотиновая кислота, глицин, каромазепин. Но побаливает левый висок, отдает в лобную и затылочную части. После лечения рекомендовано было дообследование. Было проведено МРТ (с контрастом), вот заключение: МР картина кистозно-глиозных изменений левого полушаРИЙ Дислокация срединных структур влево. Выраженная смешанная ассиметричная гидроцефалия. Расширенные периваскулярные пространства Робена-Вирхова (признак внутричерепной гипертензии). После этого было проведено МР ангиография сосудов головного мозга (артерии и вены, без контраста), заключение: МРА может соотвествовать хроническому тромбозу левого поперечного синуса. Снижение кровотока по левому сигмовидному синусу. Вариант развития Виллизиева круга. Незначитльное снижение кровотока по правой ПМА и левой СМА. Было рекомедовано срочно обратиться к неврологу. Сразу же пошла: ставили «Резидуальные явления органического поражения ЦНС без выпадений функций. Однократный генерализованный припадок», а потом (после обследования сосудов) диагноз изменился на «Состояние после перенесенного ОНМК в бассейне левой СМК. Симптоматический эпиприступ 20.02.» (в МОНИКИ по направлению невролога по месту жительства). Сейчас провожу курс лечения по рекомендации МОНИКИ: режим дня, контроль и коррекция АД, глюкозы крови, глицин, пантогам 250 мг 2 т 3 раза в день - 2 месяца, кортексин 10 мг на 1 мл воды для инъекций в.м №10 (рекомендовано после постановки диагноза "Резидуальные явления органического поражения ЦНС без выпадений функций."), (когда поставили другой диагноз "«Состояние после перенесенного ОНМК в бассейне левой СМК. Симптоматический эпиприступ 20.02.) назначили лопирел 75 мг/д под контролем МНО, церепро 400 мг 2р/д - 1 мес, гинго билоба (гинос) 40 мг 3 р/д - 1 месяц. Диагноз меняется, куча таблеток и инъекций, я не знаю, как мне жить дальше и в каком направлении лечиться… Нужна ли мне операция? Терапия? И что-то другое…? Очень нуждаюсь в консультации ваших врачей. Честно говоря, я в отчаянии... говорят разное, но не проясняют, что мне делать, как проводить профилактику... И какой это инсульт - ишемический или геморрагический ? Делала МРТ в 2010 году: все было нормально. Каковы могут быть причины инсульта? Как жить дальше... Не хочу жить в ожидании очередного удара, хотя говорят, что такое может повториться... Умоляю, помогите, подскажите, к кому мне обратиться. Заранее большое спасибо. Очень жду Вашего ответа.
18 мая 2014 года
Отвечает Васкес Эстуардо Эдуардович:
Добрый день, Oлеся! Вероятно имел место ишемический инсульт, предположительно из-за врожденных изменений сосудов головного мозга. Поскольку в 2010 проходили МРТ, то головные боли все же беспокоили и скорее всего очень давно. Понимаем Ваши беспокойства и переживания, однако тут надо набраться терпением и строго выполнять рекомендации врачей. Об операции сейчас нет смысли говорить, так наверняка говорят и Ваши доктора. Да нужно быть очень осторожным насчет питания и в целом образа жизни. Вредные привычки категорически противопоказаны (подробности с Вашими докторами)
2013-11-25 13:38:55
Спрашивает Марина:
Здравствуйте.Моему сыну 21 год,эпилепсией страдает с 5 месяцев.Приступы были генерализованные с потерей сознания.Повторялись каждые 2 месяца,т.е. потом в 7,9,11 мес.Была не большая t37,8 После года приступы стали чаще и уже без температуры.В начале пропивали феноборбитал дней 10 после приступа и все. В дальнейшем были:финлепсин,антилепсин,депакин,конвулекс,ламиктал,карбомазепин и ещё Бог знает что.Частота припадков 1-2 в неделю.Полнолуние и новолуние влияют всегда.В 2 года лежали в Москве в инст-те педиатрии и хирургии в отд.генетики.Выписали ни с чем!!!Пить ФИНЛЕПСИН. В Барнауле проходили обследование холтером и назначение-депакин300.Пили по 3 таб. 3р/д В данный момент мы в Крыму. Лежали неоднократно в больнице в Симферополе на подборе лекарств,загружали по полной,т.е.самостоятельно не мог передвигаться,разговаривать,его тошнило.Подборка ни к чему не привела.МРТ-без отклонений,ЭЭг показывает судорожную готовность и спаечный процесс. Вооот.Что делать????Где найти специалиста или просто обследование хорошее пройти? Каждый месяц его забирают по скорой,падает и разбивается,зашивают.В основном правый глаз и бровь...всё перешито,сломан нос,зуб... Местный невролог посоветовал приобрести КЕППРА,это дорогой препорат,а вдруг снова не поможет??? На сегодняшний день как пару месяцев для отвода глаз сами для себя принимаем КАРБОМОЗЕПИН,т.к. он дешёвый... Помогите!Подскажите куда обратиться?Может хирургия? Состоит на учёте у психиатра.Д/З-слабоумие в следствии эпилепсии,шизофрения. Все 21 год не можем подобрать лекарства. Самый большой промежуток между припадками10 дней
01 декабря 2013 года
Отвечает Качанова Виктория Геннадиевна:
Здравствуйте, Марина. Ситуация сложная. Могу рекомендовать профессора Евтушенко Станислава Константиновича в г. Донецке. У него есть сайт в интернете там найдете и контактные телефоны.
2013-05-20 20:12:02
Спрашивает Анастасия:
Здравствуйте! Мне 26 лет. Страдаю эпилепсией с генерализованными приступами с 11 лет. Принимаю ламотрин. Приступы до 4 раз в месяц во сне, а в последнее время появились после приступов в области малого таза боли по типу менструальных, спазмы. Заметила некоторую закономерность совпадения приступов с началом менструального цикла и с наступлением овуляции. В анализе крови выявлено превышение уровня тестостерона вдвое. Скажите пожалуйста, кто в Украине занимается такими патологиями и может ли заболевание провоцироваться гормональными нарушениями? С чего начать обследование и лечение? Спасибо.
22 мая 2013 года
Отвечает Качанова Виктория Геннадиевна:
Добрый день. Не владею информацией.
2013-05-08 11:22:43
Спрашивает Ольга:
Здравствуйте, мне 23 года. 5-6.04.2013 , во сне случился, как мне написали в скорой "судорожный синдром неуточнённого генеза" это был первый приступ, гдето минуту он длился, я закусила губу, меня тилипало, после болели мышцы ног, и были не то слюни не то пена со рта, скорая забрала, давление в норме, отпустили, самочувствие на след.день было нормальное. Сделала КТ головного мозга: очагов патологической плотности не выявлено, практически симметричное незначительное расширение ликворсодержащих систем: тела боковыхжелудочков 11мм, конвекситальные подоболочечные пространства 6мм (преимущественно над лобно-теменными областями, полушариями мозжечка до 2мм),сильвиевые щели 6мм. 3й желудочек мозга не расширен, 4й - незначительно расширен(индекс 14,8 норма до 13). Череп без диструкции. Заключение: КТ-признаки энцефалопатии (дисциркулярной), атрофических изменений большого мозга и мозжечка (как потом невропатолог сказал, он посмотрел диск, что никакой атрофии он там не видит). Также я сделала два ЭЭГ (у разных врачей)… 1ое: региональные особенности несколько сглажены. Альфа-подобная активность частотой 9Гц амплитудой до 50Мкв немодулирована выражена в каудальных отведениях. Реакция на афферентные разжражители несколько сглажена. в рез-те гипервентиляции зарегистрированы несколько вспышек волн тэта-диапазона длит-ю 1сек ампл. до 140МКв с акцентом то в левую то в правую каудальную область. Чётких даных за судорожную активность нет. На ЭЭГ на фоне нерезких общемозговых изменений биотоков гол.мозга дисфункция глубинных структур. 2ое:в фоновой записи доминируют регулярные ритмы альфа (9-10Гц, до 60-80мкВ) и низкоамплитудный бета с сохранением региональных особенностей и реакции ритмов на афферентную стимуляцию. На гипервентиляции – умеренная диффузная дезорганизация ритмов. Пароксизмальной активности, фокальных изменений не выявлено. Заключение: некоторая дисфункция глубинных структур гол.мозга. После приступ ничего не принимала, и вот ровно через месяц случился приступ опять среди дня ( написали эпиприступ генерализированного хар-ра), скуплалась на рынке, судорги, болят мышцы, покусала щёки, голова потом сильно болела и на след. день как заторможенная. Я в растерянности! Выписали мне Депакин-хроно 500, по 1,5т на ночь и здоровый образ жизни, через месяц проверить концентрацию препарата в крови и повторно ЭЭГ. Вот только причина мне не известна, откуда оно взялось!!!??? Травм не было, никаких серьёзных болячек, занимаюсь спортом, учусь хорошо, заканчиваю институт (может это на нервной почве быть?....хотя особо переживаний за собой не замечала…)!!! Год назад заметила такое минутное состояние, могу ехать в транспорте читать витрины, разговаривать, смотреть ТВ, у меня начинают путаться слова в голове, я не могу ничего сказать, ступор, через минуту всё проходит…. Можете ли Вы как-то прокомментировать моё состояние? правильно ли назначено лечение? Очень хочется знать причину, откуда эпилепсия??! Спасибо =)
15 мая 2013 года
Отвечает Майкова Татьяна Николаевна:
Ольга, причиной эпилепсии является врожденная особенность нейронов мозга одновременно возбуждаться. Более тонких механизмов несколько, но мы на них можем влиять только с помощью лекарств. Поэтому не заморачивайтесь поисками причины, вылечить эпилепсию никто не может, но она может пройти сама. Лечитесь, лечение правильное, только разбейте прием депакина на 2 раза.
Читать дальше
Как лечить эпилепсию в XXI векеЭпилепсия (от греческого epilepsia — схватывание) известна человечеству на протяжении многих веков. Еще Гиппократ в трактате «De morbo sacro» в разрез общепринятому мнению признает эпилепсию «как болезнь, имеющую обыкновенную..
Читать дальше
Учимся понимать эпилепсиюЭпилепсия — болезнь, которую сопровождают устойчивые, но в большинстве своем ничем не оправданные предрассудки. Ее проявления пугают и отталкивают, однако нужно помнить, что от наших знаний и проявленного мужества может зависеть спасение жизни человека.
Читать дальше
Лечение эпилепсииЛечение эпилепсии может быть эффективным, если начато сразу после установления диагноза. Проблема эффективной терапии эпилепсий — это, прежде всего, точная диагностика заболевания. Современная международная классификация эпилепсий,...
Читать дальше
Эпилепсия: возможности современной медициныСтоит ли много говорить о том, что такое заболевание, как эпилепсия, имеет четко выраженные социальные последствия, степень которых зависит от собственно прогредиентности заболевания, тяжести изменений личности, выраженности когнитивных нарушений и во...
Читать дальше
Сердце матери: отчаявшись от бездействия чиновников, англичанка обнародовала видеозапись приступа эпилепсии у своей дочериЖестокие и бессердечные бюрократы от медицины есть везде, даже в самых развитых странах мира. Лиза Николлз, жительница маленького городка на юго-западе Великобритании, вынуждена была снять душераздирающий фильм о приступе эпилепсии у своей 4-летней дочери и разместить страшный видеоролик в своем Интернет-блоге. Таким образом она хочет привлечь внимание чиновников из министерства здравоохранения к своей беде и добиться того, чтобы необходимое таким больным медицинское оборудование устанавливали дома – специальный аппарат спасет жизнь ребенка, если приступ случится в ночное время, когда близкие ребенка могут не услышать приближение опасности.
Читать дальше
Левая рука Карен неуправляема и живет своей жизньюНемолодая жительница США страдает от редчайшего заболевания – ее левая рука способна совершать действия, о которых ее «хозяйка» может даже не подозревать. Ранее женщина перенесла операцию на головном мозге, которая избавила ее от тяжелого заболевания, но вскоре после операции окружающие обратили внимание Карен Бирн на странные и непоследовательные действия, которая она регулярно совершала: ее левая рука в точности повторяла действия правой, но… в обратной последовательности – если женщина застегивала пуговицы на блузке здоровой правой рукой сверху вниз, то левая рука тут же принималась расстегивать их, но начиная с нижней пуговицы.
Читать дальше
Черепно-мозговая травма может оказаться бомбой замедленного действияАвстралийские ученые обнаружили, что симптомы черепно-мозговой травмы могут проявляться не только минуты и часы спустя после автомобильной аварии или сильного удара по голове, но и через несколько месяцев. Результаты этого исследования также открывают новые возможности для медиков: «терапевтическое окно», период, на протяжении которого можно с помощью медикаментов и процедур предотвратить последствия ЧМТ, таким образом, значительно расширяется. Выводы, сделанные исследователями из Мельбурна, могут оказаться полезными для травматологов и неврологов всего мира, так как черепно-мозговые травмы являются одной из главных причин смерти и инвалидизации детей и подростков на планете.
Читать дальше
Мы можем управлять своими нейронами!Впервые ученым удалось продемонстрировать, что человек способен контролировать активность отдельных клеток мозга. Ученым удалось успешно идентифицировать единичные клетки мозга, отвечающие на конкретные стимулы, например изображения определенных людей или объектов.
www.health-ua.org
что делать после приступа эпилепсии, ответы врачей, консультация
Health-ua.org - медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему 'что делать после приступа эпилепсии' и получить бесплатно онлайн консультацию врача.
2015-10-06 01:55:27
Спрашивает Анастасия:
Добрый день! Встречаюсь с молодым человеком (ему 24 года), на днях была свидетелем его приступов эпилепсии (один дома утром, второй днем в общественном месте). Длились они до пяти минут, отходил от этого он минут 15-20. После приступов ужасные головные боли, напрочь стирается память. Рассказывал, что два приступа в день ещё никогда не было, и они не так часто у него проявляются. Ему прописали два года назад Карбамазепин (принимать 5 лет). Сделал 1,5 недели перерыва по собственной глупости, вот и результат.У меня следующий вопрос: как вести себя при приступе? После первой-второй минуты начала приступа он начинает активно выделять слюну и "рычать", не знаю как иначе это назвать. Достаточно его просто повернуть на бок и подложить ему под голову мягкое? Что делать после самого приступа?
10 ноября 2015 года
Отвечает Майкова Татьяна Николаевна:
Анастасия, Ваша тактика правильная при приступе. После приступа делать ничего не надо. Лекарства прерывать нельзя.
2015-10-04 18:49:27
Спрашивает Ангелина:
Добрый день. Подскажите, что делать...Нет сил, смотреть на страдания ребенка... Моей доченьке в начале августа был поставлен диагноз роландическая эпилепсия. На ЭЭГ регестрируется фокус эпилептиформных колебаний по левым центрально-височным ответвлениям в виде комплекса острая-медленная волна с последующим замедлением ритма до тета и дельта диапазона волн. Первый ночной приступ был зафиксирован в марте 2015 во время гриппа ( ребенок проснулсяв 4 утра, был сильно заложен носик, закапали називин, дочка уснула, через 15 мн. мы проснулись от не громких всхлыпов - дочка лежала с запрокинутой головой и задыхалась, лицо было оч. бледным, в горле клекотало, после приступа дочка не могла нормально разговаривать около 1 минуты) педиатр это диагностировал как ларингоспазм, второй приступ с присоединение рвоты случился в нач. августа этого года - продолжительностью около 5 мин. Обратились к врачу, сделали ЭЭГ, которое подтвердило наши опасения. МРТ чистое. Была назначена терапия Осполот 150на массу 22,500 кг. После недели прийома препарата начали явно проявляться проблемы с поведением: не особо реагирует на команды, очень плаксива, апатична, а иногда без причины обидчива. Назначили + Игнацию. Ночью стали наблюдаться по 10 подергиваний конечностей. И пошло по наростающей - появились ночные перекосы ротика, судороги языка. В период бодрствования сонливость и апатичность. 18.09 случился приступ с множественными судорогами правой части личика, которые начались с подергивания ротика, крыльев носа и перешли на глазик. Появилось специфичное вслыпивание и задышка. После этого участились ночные подергивания до 30-40 за ночь (восновном при засыпании и перед утренним пробуждением)Через несколько дней в 4 утра случился сильный приступ гортани, языка и всего тела с задышкой и потерей речевой способности в течении 1-2 мин. после приступа ( продолжительность 5 мин.). Это на фоне вяло текущего ОРЗ с заложенностью носа и каплями називин. Несколько раз связывались с врачем, она убедила, что такое возможно при РЭ, но насколько я понимаю такое течение болезни не типично для классической РЭ. После ночного мониторинга ("в состоянии дремы резко учащаются эпипаттерны до статусного течения") терапия осполотом была определена как не эффективная и назначен препарат конвулекс раторд по 500 на ночь одноразово в теч. суток. 4 дня назад начали плавный переход с одного лекарства на второе, но частота ночных подергиваний сильно возросла, появились частые подергивания век (20 мин с перерывом в мин 15), пожевывания языка, резкие повороты во сне как всего тела, так и головы. Мелкие подергивания характерны для периода после засыпания, а после 2 ночи начинаются прктически безперерывные судорожные проявления. Ребенок просыпается уставший, целый день сонная, апатичная, не хочет общаться с детьми, на каждый раздражитель реагирет резко, с криками, начала иногда путать буквы в словах не обращая на это внимание, гримасничает, обгрызает губы ( это уже почти год, дергает сережки). Все происходит с быстрым наростанием... Сегодня позвонила врачу, врач сказал, что нужно быстрее перейти на конвулекс в течении 2 суток. Подскажите, пожалуйста, возможно ли такое при РЭ, уменя по этому поводу очень большие сомнения. Прокоментируйте решение о быстром переходе, препарате и дозе. Какие еще можно пройти обследования причины Э и где ( врач не поддерживает меня в этом стремлении)... Насколько эффективна кетоновая диета и каковы ее последствия для ребенка с увеличением щитовид. железы, умереннной сердечной недостаточностью, панкренопатией...Нам так нужна надежда...
12 ноября 2015 года
Отвечает Стариш Наталья Петровна:
Переход на другой препарат в данном случае имеет смысл рассматривать, как более эффективный в Вашем случае. Дозу по интернету я Вам написать не могу - это будет неправильно и непрофессионально. Кетоновая диета при Вашей сопутствующей патологии не совсем уместна, возможно использовать её некоторые элементы под наблюдением медиков, но не самостоятельно! Для того, чтобы определиться с дальнейшим обследованием - ответьте на мои вопросы: Сколько лет ребёнку? Как протекала беременность, какие были роды? Было ли внутриутробное обвитие пуповиной?
2015-06-26 07:35:23
Спрашивает татьяна:
здравствуйте у меня такой вопрос у моего мужа был приступ эпилепсии после всего он прикусил язык появились раны на следующий день он начал чувствовать что у его что-то шевелиться во рту говорит что такое маленькое окутывает то зуб то на небо приклеиться стягивает то на рану на язык был сплюнул такое вещество белого цвета как-будто похоже на медузу помогите что нужно делать и к кому обратиться
07 июля 2015 года
Отвечает Имшенецкая Мария Леонидовна:
Добрый день. Необходим осмотр доктора, возможно это сгущенная слюна или часть слизистой. Удачи Вам
2014-04-23 20:03:19
Спрашивает Oлеся:
Меня зовут Олеся, мне 27 лет (1986 год) В феврале 2014 года я потеряла сознание (около 23-00 вечера) на несколько минут, тело напряжено, было мочеиспускание. По скорой увезли в больницу. Там было произведено МРТ (без контраста). Заключение: инфаркт в бассейне левой СМА в стадии кистозно-глиозно-атрофических изменений. Диагноз: симптоматическая эпилепсия на фоне кистозно-глиозных изменений в левой гемисфере головного мозга. После приступа пропало боковое зрение на левом глазу (окулист настоятельно порекомендовал дообследовать сосуды головного мозга, т.к. бледное глазное дно и частичная атрофия левого зрительного нерва), немеет правая рука, печет ладонь (появилось после приступа), слабость в правой половине тела, слегка нарушена координация (могу уронить что-то, ноги иногда «заплетаются»). Внешне это не заметно, говорю нормально, нет паралича и т.д. Было проведено лечение: кавинтон, дексаметазон, аскорбиновая кислота, цитофлавин, вит. группы В, никотиновая кислота, глицин, каромазепин. Но побаливает левый висок, отдает в лобную и затылочную части. После лечения рекомендовано было дообследование. Было проведено МРТ (с контрастом), вот заключение: МР картина кистозно-глиозных изменений левого полушаРИЙ Дислокация срединных структур влево. Выраженная смешанная ассиметричная гидроцефалия. Расширенные периваскулярные пространства Робена-Вирхова (признак внутричерепной гипертензии). После этого было проведено МР ангиография сосудов головного мозга (артерии и вены, без контраста), заключение: МРА может соотвествовать хроническому тромбозу левого поперечного синуса. Снижение кровотока по левому сигмовидному синусу. Вариант развития Виллизиева круга. Незначитльное снижение кровотока по правой ПМА и левой СМА. Было рекомедовано срочно обратиться к неврологу. Сразу же пошла: ставили «Резидуальные явления органического поражения ЦНС без выпадений функций. Однократный генерализованный припадок», а потом (после обследования сосудов) диагноз изменился на «Состояние после перенесенного ОНМК в бассейне левой СМК. Симптоматический эпиприступ 20.02.» (в МОНИКИ по направлению невролога по месту жительства). Сейчас провожу курс лечения по рекомендации МОНИКИ: режим дня, контроль и коррекция АД, глюкозы крови, глицин, пантогам 250 мг 2 т 3 раза в день - 2 месяца, кортексин 10 мг на 1 мл воды для инъекций в.м №10 (рекомендовано после постановки диагноза "Резидуальные явления органического поражения ЦНС без выпадений функций."), (когда поставили другой диагноз "«Состояние после перенесенного ОНМК в бассейне левой СМК. Симптоматический эпиприступ 20.02.) назначили лопирел 75 мг/д под контролем МНО, церепро 400 мг 2р/д - 1 мес, гинго билоба (гинос) 40 мг 3 р/д - 1 месяц. Диагноз меняется, куча таблеток и инъекций, я не знаю, как мне жить дальше и в каком направлении лечиться… Нужна ли мне операция? Терапия? И что-то другое…? Очень нуждаюсь в консультации ваших врачей. Честно говоря, я в отчаянии... говорят разное, но не проясняют, что мне делать, как проводить профилактику... И какой это инсульт - ишемический или геморрагический ? Делала МРТ в 2010 году: все было нормально. Каковы могут быть причины инсульта? Как жить дальше... Не хочу жить в ожидании очередного удара, хотя говорят, что такое может повториться... Умоляю, помогите, подскажите, к кому мне обратиться. Заранее большое спасибо. Очень жду Вашего ответа.
18 мая 2014 года
Отвечает Васкес Эстуардо Эдуардович:
Добрый день, Oлеся! Вероятно имел место ишемический инсульт, предположительно из-за врожденных изменений сосудов головного мозга. Поскольку в 2010 проходили МРТ, то головные боли все же беспокоили и скорее всего очень давно. Понимаем Ваши беспокойства и переживания, однако тут надо набраться терпением и строго выполнять рекомендации врачей. Об операции сейчас нет смысли говорить, так наверняка говорят и Ваши доктора. Да нужно быть очень осторожным насчет питания и в целом образа жизни. Вредные привычки категорически противопоказаны (подробности с Вашими докторами)
2013-11-25 13:38:55
Спрашивает Марина:
Здравствуйте.Моему сыну 21 год,эпилепсией страдает с 5 месяцев.Приступы были генерализованные с потерей сознания.Повторялись каждые 2 месяца,т.е. потом в 7,9,11 мес.Была не большая t37,8 После года приступы стали чаще и уже без температуры.В начале пропивали феноборбитал дней 10 после приступа и все. В дальнейшем были:финлепсин,антилепсин,депакин,конвулекс,ламиктал,карбомазепин и ещё Бог знает что.Частота припадков 1-2 в неделю.Полнолуние и новолуние влияют всегда.В 2 года лежали в Москве в инст-те педиатрии и хирургии в отд.генетики.Выписали ни с чем!!!Пить ФИНЛЕПСИН. В Барнауле проходили обследование холтером и назначение-депакин300.Пили по 3 таб. 3р/д В данный момент мы в Крыму. Лежали неоднократно в больнице в Симферополе на подборе лекарств,загружали по полной,т.е.самостоятельно не мог передвигаться,разговаривать,его тошнило.Подборка ни к чему не привела.МРТ-без отклонений,ЭЭг показывает судорожную готовность и спаечный процесс. Вооот.Что делать????Где найти специалиста или просто обследование хорошее пройти? Каждый месяц его забирают по скорой,падает и разбивается,зашивают.В основном правый глаз и бровь...всё перешито,сломан нос,зуб... Местный невролог посоветовал приобрести КЕППРА,это дорогой препорат,а вдруг снова не поможет??? На сегодняшний день как пару месяцев для отвода глаз сами для себя принимаем КАРБОМОЗЕПИН,т.к. он дешёвый... Помогите!Подскажите куда обратиться?Может хирургия? Состоит на учёте у психиатра.Д/З-слабоумие в следствии эпилепсии,шизофрения. Все 21 год не можем подобрать лекарства. Самый большой промежуток между припадками10 дней
01 декабря 2013 года
Отвечает Качанова Виктория Геннадиевна:
Здравствуйте, Марина. Ситуация сложная. Могу рекомендовать профессора Евтушенко Станислава Константиновича в г. Донецке. У него есть сайт в интернете там найдете и контактные телефоны.
2013-02-19 13:07:14
Спрашивает Елена:
Здравствуйте.Подскажите,пожалуйста,как быть.У моего мужа приступы эпилепсии с 14 лет.Переодичность их 2-3 раза в год,начинаются после пролечивания через 6 месяцев.Принимает безпрерывно уже более 7 лет Карбамазепин 200(утром и вечером по 1).Делали МРТ.Диагноз-арахноидальная церебральная киста с эписиндромом.Диаметр кисты-0,4*0,9см.В январе этого года выписался с больницы-плановое лечение.В феврале 1 приступ,через неделю ещё один.После первого приступа решили обратится к другому невропатологу.Другой доктор назначил Финлепсин 200-1 таб.вечером и Нормовен-2 таб на ночь.И всё равно второй приступ через неделю.Что делать?Я уже не знаю.Подскажите пожалуйста,эпилепсия и арахноидальная церебральная киста с эписиндромом это одно и тоже или разные вещи.Как лечить,куда обращаться?Спасибо заранее за ответ.
22 февраля 2013 года
Отвечает Качанова Виктория Геннадиевна:
Здравствуйте, Елена. Продолжайте лечиться у невролога. Такое бывает, что принимаемая терапия перестает адекватно купировать приступы. Нужно увеличивать дозу или пробовать другой препарат. Это тонкие моменты и сразу, возможно не получится подобрать все правильно. Не отчаивайтесь и не меняйте постоянно невролога.
2013-01-01 11:31:54
Спрашивает Олег:
Добрый день.Меня зовут Олег в 23 года попал в места нестоль отдаленные. С первых дней пребывания начались приступы (мне было "очень страшно" была "сильная паника" от самой мысли нахождения в этом месте, от безисходности. В момент когда нервное состояние доходило до предела, то начинало стучать в висках,стучание в висках очень сильно учащается и потом как будто накатывает волна, а после этого появляются не нормальные мысли, как мне кажется - шизофренические (ненормальные в нормальном состоянии),.Это состояния было легче переносить когда на время приступа останавливал все свои действия.Сложно описывать состояние,но такое впечатление как будто организм для разрядки этого сильного напряжения сам вызывал эти приступы. Первые года три,четыре - человек наблюдавший приступ даже ничего не замечал. За исключением когда появлялась самопроизвольная улыбка. Это с нервами лица что то происходило. Но и в этом случае со стороны казалось как будто человек что то вспомнил и улыбнулся. Лет через пять, приступы стали ухудшаться, в том плане что я начал во время сна говорить тоже не вполне нормальные мысли. Был случай когда (во время приступа)в начале появились мысли что вокруг меня не нормальные люди, а потом я сам себе говорил в слух что это я не нормальный, а они нормальные.Это я помню сам. Всегда говорить ненормальные слова после приступа начинаю только после того как отстучит в висках (иногда бывает тяжесть в затылке)и кажется как будто какой то скрежет в голове.Мысли в голове какие то не нормальные, а потом уже что то говорю. В тюрьме естественно ни какого лечения не было. Когда вышел (через пять лет)приступы ухудшились. Когда рано утром ехал на работу, то после выше описанного приступа мог начать говорить с человеком который находился рядом. Естественно говорил что то не нормальное , люди в этом случае смотрели на меня как на "больного" я так думаю шизофренией. Было даже несколько случаев когда начинал трогать руками людей.Через четыре месяца обратился к врачу в консультационную поликлинику при институте неврологии и психиатрии. Сделали ЭЭГ- показало пароксизмальные вспышки с двух сторон в височных отверстиях.-Пароксизмальные элементы Заинтересованность биоэлектрической активности. ЭХО -ликворная гипертензия. РЭГ -дистонический тип рэг .(гипертонический) Комп. томография - КТ признаки внутричерепной гипертензии. Поставили диагноз ДЭП. Ни о какой эпилепсии тогда и речи не было)Выписали карбамазепин в маленьких дозах и ноофен.С первых дней приступы пропали вообще. Состояние было как под какими то наркотиками,т.е. было очень хорошо впервые за много лет, ничего не болело и не нервничал.Я даже ночью работал и ничего не происходило, хотя по ночам, если не сплью, чувствую себя намного хуже и приступ происходил пости всегда.Через две недели я самостоятельно бросил пить ноофен и приступы начали возобновляться.Врач вернул ноофен и увеличили дозу. Но ничего уже не менялось. . Пробовал пить его и через год и два.Больше он мне уже не помогал.Пошел в свою районную поликлинику,т.к. мой врач был в отпуске.Там невропатолог сказала что у меня "эпилепсия" и назначила финлепсин ретард и депакин хромо в больших дозах. Я их пил месяца два,но состояние не изменялось "вообще". И я их самостоятельно бросил, резко, и у меня две ночи подряд начали происходить эпилептические приступы Меня трусило, шла пена со рта, прикусывал язык. Забрали в больницу. Через две недели выписали, эпиприступы прекратились но противосудорожные продолжил пить. Изначальные приступы описанные в самом начале так и продолжались дальше. Но когда уже после этого обращался к врачу с первыми приступами, то когда они видели выписку из больницы, даже особо не в никая в подробности, ставили диагноз - эпилепсия. Четыре года пью противосудорожные, когда пытаюсь их бросить, уже по рекомендации врача, то происходит судорожный приступ. Правда он начинается с "первого" приступа, а потом сразу переходит в судорожные.За два года приема противосудорожных первые приступы не изменялись. Когда обратился к психиатру, он назначил доксепин, состояние с первых недель начало улучшаться, перестал приставать к людям в общественных местах. Да и приступы как правило происходят ночью. Вот только по начам бывает когда после приступа отхожу ночью, бывает начинаю стучать нога об ногу, или руками по голове очень сильно.Еще, но это уже последнее время, бывает так, что когда начинается приступ, начинает стучать сильно в висках и\или давить в затылке,(после этого стучание в висках очень сильно учащается и потом как будто накатывает волна, а после этого появляются не нормальные мысли) и если я нахожусь в спокойной обстановке, то я могу начать психологически успокаивать себя, в этом случае у меня просто "отстучит" в висках и на этом все заканчивается.Конечно так не всегда могу делать.Подскажите пожалуйста, что это за приступы могут быть, что бы хоть как то понять в каком направление вести лечение и к кому обратиться? И еще, может ли первый приступ вызывать судорожные приступы или у меня действительно может быть эпилепсия?
15 января 2013 года
Отвечает Качанова Виктория Геннадиевна:
Здравствуйте, Олег. У Вас эпилепсия. Лечение: подбор препараты или комбинации препаратов и дозы.
2012-10-10 08:11:08
Спрашивает Анжела:
Здравствуйте. Моему сыну 17 лет.В 16 лет было 2 приступа эпилепсии с потерей сознания.Интервал между приступами 4 месяца.При проведении обследования был поставлен диагноз эпилепсия с редкими полиморфными приступами.Принимает депакин хроно 300 по 2 таблетки 2 раза в день.Сейчас планируем операцию по исправлению воронкообразной впадины грудной клетки методом Наса.Скажите пожалуйста можно ли делать подобные операции таким больным? И нужно ли принимать дополнительно какие-то противосудорожные препараты до и после операции? И есть ли риск возникновения припадков при болевом синдроме после операции? Обезболивающие препараты влияют на действие депакина? И если поднимается температура свыше 38градусов, что нужно дополнительно принимать? Спасибо.
12 октября 2012 года
Отвечает Майкова Татьяна Николаевна:
Анжела, я не могу обосновать необходимость проведения такой операции у пациента с эпилепсией, так как не знаю, зачем делается эта операция . поэтому все Ваши вопросы нужно обсуждать именно с связи с необходимостью ее проведения.
2012-07-28 10:36:49
Спрашивает Сергей:
Здравствуйте . У меня 10 лет назад была травма головы. тяжелая черепно-мозговая.После нее лет через 5 случился один приступ похож на эпилепсию . больше таких сильных приступов небыло, но остались непонятные при которых секунд 10-20 теряешься . Осознаю где я кто рядом ,но сказать что-то по теме тяжело . пошел к врачам говорят эпилепсия. Сделал все МРТ прописали мне карбамазепин пью уже год эти приступы уменьшились по частоте теперь происходят раз в 2-3 месяца ,но всеравно есть . Врачи говорят пей таблетки и все. Что делать и может это не эпилепсия ?
13 августа 2012 года
Отвечает Яценко Екатерина Валентиновна:
Уважаемый Сергей, после тяжелой черепно-мозговой травмы довольно часто возникает эписиндром. Для купирования приступов необходимо подбирать комбинацию и дозировку противосудорожных препаратов (это компетенция врача-невропатолога).
Читать дальше
Как лечить эпилепсию в XXI векеЭпилепсия (от греческого epilepsia — схватывание) известна человечеству на протяжении многих веков. Еще Гиппократ в трактате «De morbo sacro» в разрез общепринятому мнению признает эпилепсию «как болезнь, имеющую обыкновенную..
Читать дальше
Учимся понимать эпилепсиюЭпилепсия — болезнь, которую сопровождают устойчивые, но в большинстве своем ничем не оправданные предрассудки. Ее проявления пугают и отталкивают, однако нужно помнить, что от наших знаний и проявленного мужества может зависеть спасение жизни человека.
Читать дальше
Генерики — мифы и реалииВ последнее время появилось множество публикаций, посвященных сравнению и сопоставлению оригинальных препаратов (брэндов) и их воспроизведенных копий (генериков). Так, журнал «Ремедиум» (июль-август, 2003 г.) приводит следующие...
www.health-ua.org