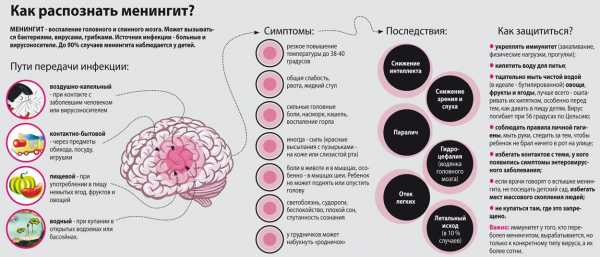
Симптомы менингита, принципы его лечения и профилактики. Менингит профилактика и лечение
причины, симптомы, диагностика и лечение
Менингит — воспаление оболочек головного и спинного мозга. Пахименингит — воспаление твердой мозговой оболочки, лептоменингит — воспаление мягкой и паутинной мозговых оболочек. Воспаление мягких оболочек встречается чаще, в таких случаях используют термин «менингит». Его возбудителями могут быть те или иные патогенные микроорганизмы: бактерии, вирусы, грибки; реже встречаются протозойные менингиты. Менингит проявляется сильной головной болью, гиперестезией, рвотой, ригидностью затылочных мышц, типичным положением пациента в постели, геморрагическими высыпаниями на коже. Для подтверждения диагноза менингита и установление его этиологии проводится люмбальная пункция и последующее исследование ликвора.
Менингит — воспаление оболочек головного и спинного мозга. Пахименингит — воспаление твердой мозговой оболочки, лептоменингит — воспаление мягкой и паутинной мозговых оболочек. Воспаление мягких оболочек встречается чаще, в таких случаях используют термин «менингит». Его возбудителями могут быть те или иные патогенные микроорганизмы: бактерии, вирусы, грибки; реже встречаются протозойные менингиты.
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
- генерализированные
- ограниченные
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
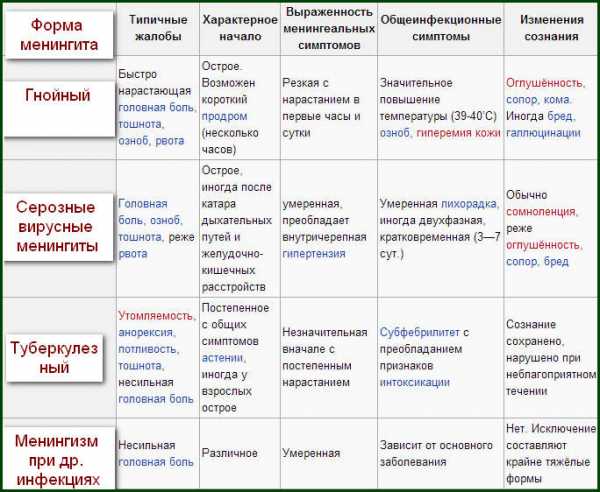
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и дифференциальный диагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано!
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
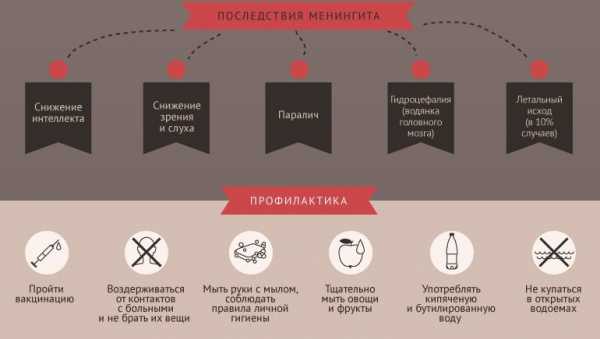
Прогноз и профилактика менингита
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.)
www.krasotaimedicina.ru
Менингит: причины, симптомы, лечение
Менингит – это заболевание, характеризующееся воспалением оболочек мозга, которое чаще всего вызвано инфицированием спинномозговой жидкости.
Менингит может развиваться по разным причинам: бактериальная или вирусная инфекция, черепно-мозговая травма, рак, некоторые лекарственные средства.
Тяжесть заболевания зависит от причины, а схема лечения подбирается индивидуально в каждом случае. Поэтому так важно знать о менингите все.
Бактериальный менингит
 При менингите воспалительный процесс локализуется в оболочках головного мозга.
При менингите воспалительный процесс локализуется в оболочках головного мозга.Есть несколько микробов, которые вызывают менингит: менингококк, стрептококк группы В, пневмококк, листерия, гемофильная палочка.
Причины
Основные причины заболевания (точнее, виды микробов, его вызывающие) отличаются в разных возрастных группах:
| Возраст | Причины |
| Новорожденные | Streptococcus, Escherichia coli, Listeria monocytogenes |
| Дети | Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae |
| Подростки и взрослые | Neisseria meningitidis, Streptococcus pneumoniae |
| Пожилые люди | Streptococcus pneumoniae, Neisseria meningitidis, Listeria monocytogenes |
Факторы риска
Факторы, повышающие риск заболеть бактериальным менингитом:
- Возраст
- Дети младшего возраста чаще заболевают менингитом, чем люди всех остальных возрастов. Однако это не значит, что взрослый человек не находится в группе риска.
- Пребывание в коллективе
- Любое инфекционное заболевание быстро распространяется в больших группах людей. Менингит не исключение. Наибольшему риску подвержены новобранцы.
- Определенные состояния
- Есть некоторые заболевания, лекарственные средства и хирургические вмешательства, способные ослабить иммунитет или иным образом повысить риск заражения менингитом.
- Работа в лаборатории с патогенами, вызывающими менингит.
- Путешествия
- Неблагополучными по менингиту территориями считаются ряд африканских стран, расположенных рядом с Сахарой.
Пути распространения
Пациент с бактериальным менингитом может быть заразным. Некоторые возбудители передаются с капельками слюны при чихании, кашле, поцелуях. Но к счастью, все эти бактерии не так заразны, как вирусы, поэтому риск для людей, посещающих больного, не так велик.
У здоровых людей микроб может высеваться из носоглотки, но при этом многие носители менингококка никогда не заболевают.
Признаки и симптомы
Менингеальная инфекция дебютирует лихорадкой, головной болью и ригидностью (скованностью) затылочных мышц. К другим постоянным симптомам относят:
- Тошнота
- Рвота
- Фотофобия (болезненная чувствительность к свету)
- Нарушения сознания
Симптомы бактериального менингита могут развиться мгновенно, а могут появиться через несколько дней. Обычно симптомы появляются через 3–7 дней после заражения.
Новорожденные (до 1 месяца) подвержены большему риску заболеть бактериальным менингитом, чем старшие дети. У малышей такие классические симптомы менингита, как лихорадка, боль, ригидность затылочных мышц, могут отсутствовать или не распознаваться. У маленьких детей могут отмечаться потеря аппетита, слабая реакция на раздражители, рвота, плохой аппетит. У малышей врач всегда проверяет состояние большого родничка (выбухание и напряженность – признак болезни) и рефлексы.
Позднее могут развиваться такие опасные симптомы менингита, как судороги и кома.
Диагностика
При подозрении на менингит всегда берется анализ крови и проводится спинномозговая пункция. Полученные образцы отправляются в лабораторию, где специалисты делают посев для выявления бактерии и определения ее чувствительности к антибиотикам. Необходимо точно знать возбудителя заболевания, чтобы подобрать правильный антибиотик с самого начала и предвидеть ход болезни.
Лечение
Бактериальный менингит отлично лечится антибиотиками в подавляющем большинстве случаев. Очень важно начать лечение как можно раньше. Правильно подобранные антибиотики снижают риск летального исхода до 15 %, хотя среди маленьких детей и пожилых людей смертность может оставаться высокой.
Профилактика
Лучший способ защитить себя и своих детей от бактериального менингита – своевременно сделать все прививки. Существуют вакцины от возбудителей, которые могут вызвать менингит:
- Менингококковая вакцина
- Пневмококковая вакцина
- Hib-вакцина от гемофильной инфекции.
Также людям, бывшим в контакте с больными менингитом, или родственникам заболевшего иногда профилактически назначают антибиотики.
Очень важно вести здоровый образ жизни, не курить, заниматься спортом и стараться не контактировать с больными. Последнее особенно важно для детей, пожилых людей и лиц с ослабленной иммунной системой.
Вирусный менингит
Вирусный менингит протекает гораздо легче, чем бактериальный. Иногда он проходит самостоятельно, безо всякого лечения. Однако вирусный менингит может быть крайне опасен для пожилых людей и лиц со слабым иммунитетом.
Причины
Большинство случаев вирусного менингита являются осложнениями энтеровирусной инфекции. Но стоит отметить, что лишь небольшое число людей с энтеровирусной инфекцией заболевает энтеровирусным менингитом.
Другие вирусные инфекции, которые могут осложниться менингитом:
Факторы риска
Вирусным менингитом заразиться может любой, но больше всего риску подвержены новорожденные и люди со слабым иммунитетом. Если человек контактирует с больным вирусным менингитом, то он может подхватить вирусную инфекцию и заболеть, например, гриппом, но это не значит, что в качестве осложнения обязательно разовьется менингит.
Факторы риска заболеть вирусным менингитом включают в себя:
- Возраст
- Чаще всего вирусный менингит развивается у детей младше 5 лет.
- Ослабленная иммунная система
- Есть заболевания и лекарственные средства, которые могут ослабить иммунную систему. Например, химиотерапия или иммуносупрессивная терапия.
Распространение
 Наиболее частая причина вирусного менингита — энтеровирусная инфекция.
Наиболее частая причина вирусного менингита — энтеровирусная инфекция.Энтеровирус распространяется от человека к человеку фекально-оральным путем, т. е. это болезнь грязных рук. Также энтеровирус может передаваться воздушно-капельным путем, через капельки слюны, вылетающие при кашле и чихании.
Признаки и симптомы
Менингеальная инфекция проявляется внезапной лихорадкой, головной болью и скованностью затылочных мышц. К другим симптомам относятся:
- Тошнота
- Рвота
- Фотофобия (болезненная чувствительность к свету)
- Нарушения сознания
Энтеровирус – самая частая причина возникновения вирусного менингита. Вспышки заболеваемости характерны для весны и осени.
Вирусным менингитом может заболеть каждый. Симптомы вирусного менингита практически не отличаются от проявлений бактериального менингита.
Симптомы вирусного менингита могут различаться у пациентов разных возрастных групп.
Симптомы, характерные для детского возраста
- Лихорадка
- Раздражительность
- Плохой аппетит
- Сонливость
Симптомы, характерные для взрослых
- Высокая температура
- Сильная головная боль
- Скованность затылочных мышц
- Фотофобия
- Сонливость
- Тошнота и рвота
- Плохой аппетит
Симптомы вирусного менингита сохраняются 7–10 дней, а потом (у людей со здоровым иммунитетом) проходят. Вирусы, вызывающие менингит, могут также поражать не только оболочки, но и ткани головного и спинного мозга.
Диагностика
Если инфекционист подозревает менингит, то пациенту будут назначены:
- мазок из носоглотки,
- анализы крови, мочи и стула,
- посев крови на стерильность,
- спинномозговая пункция.
Очень важно выявить возбудителя менингита, т. к. от типа вируса зависит тяжесть, возможные осложнения и исход заболевания.
Лечение
Инфекционисты стараются подбирать для лечения больных правильные противовирусные средства, например, Ацикловир для борьбы с герпесным менингитом. Поскольку антибиотики на вирусы не действуют, то их и не назначают. Большинство пациентов выздоравливает через 7–10 дней.
Профилактика
Специальной вакцины от вирусного менингита не разработано до сих пор. Таким образом, лучший способ защитить себя и своих близких – избегать контактов с больными людьми. Однако это может быть затруднительным, поскольку не всегда вирусные инфекции дают симптомы: человек может быть больным и заразным, но не знать об этом.
Для профилактики нужно выполнять следующее:
- Всегда тщательно мойте руки после посещения туалета, смены подгузника, кашля или чихания в ладонь.
- Регулярно делайте в доме влажную уборку.
- Не делитесь ни с кем своими предметами личной гигиены и посудой.
- Следите за тем, чтобы ваш ребенок был вакцинирован согласно календарю прививок.
Паразитарный менингит
Причины
Первичный амебиазный менингоэнцефалит – очень редкая форма паразитарного менингита, которая часто приводит к летальному исходу. Паразит (неглерия Фоулера, Naegleria fowleri) попадает в организм человека через нос и затем распространяется по телу, стремясь проникнуть в мозг.
Факторы риска
Неглерия Фоулера есть во всех уголках мира. Ее можно найти в:
- реках и озерах
- геотермальных источниках
- бассейнах (которые плохо чистят)
- водонагревателях и т. д.
Распространение
Неглерия Фоулера попадает в организм через нос. В основном это происходит во время купания в источниках, содержащих данного паразита.
Симптомы и признаки
Неглерия Фоулера вызывает первичный амебиазный менингоэнцефалит (ПАМ), который характеризуется структурными нарушениями ткани мозга. На ранних стадиях заболевания симптомы паразитарного менингита схожи с таковыми при бактериальном менингите.
Первые симптомы ПАМ появляются через 1–7 дней после заражения. Как и при любом другом менингите, отмечаются головная боль, тошнота, рвота, лихорадка, ригидность затылочных мышц. Позднее присоединяются нарушения сознания, галлюцинации и судороги. После появления симптомов болезнь быстро прогрессирует и может привести к летальному исходу в течение 1–12 суток.
Диагностика
Первичный амебиазный менингоэнцефалит встречается очень редко. На начальных стадиях паразитарный менингит легко спутать с другим заболеванием, пока не появятся типичные менингеальные признаки.
Лечение
По данным многочисленных исследований, некоторые препараты достаточно эффективны в отношении Naegleria fowleri. Однако на практике это выяснить до сих пор не удалось из-за высокой смертности.
Профилактика
Поскольку неглерия Фоулера попадает в организм через нос во время плавания, нужно стараться не плавать в природных водоемах, где она может обитать.
Грибковый менингит
Причины
Грибковый менингит встречается достаточно редко. Хотя теоретически никто не застрахован от такого вида менингита, люди с иммунодефицитами имеют наибольший риск заболеть.
Основной возбудитель грибкового менингита – криптококк. Именно криптококковый менингит чаще всего встречается в Африке.
Распространение
Грибковый менингит не заразен, не передается от больного человека к здоровому. Грибковый менингит развивается после того, как грибок с током крови попадет из первичного очага в головной мозг.
Также повышенный риск заболеть грибковым менингитом отмечается у лиц со слабым иммунитетом (его вызывают ВИЧ, СПИД, химиотерапия, прием иммунносупрессоров, гормонов).
Факторы риска
Некоторые заболевания, медицинские процедуры и лекарственные средства могут повышать риск заболеть грибковым менингитом. Например, недоношенные дети находятся в группе риска по кандидозному менингиту.
Признаки и симптомы
Для грибкового менингита характерны следующие симптомы:
- Лихорадка
- Головная боль
- Скованность мышц шеи
- Тошнота и рвота
- Фотофобия
- Нарушения сознания
Диагностика
На диагностическом этапе пациенту делают анализ крови, люмбальную пункцию и отправляют ликвор в лабораторию для исследования. Без установления возбудителя менингита невозможно правильное лечение.
Лечение
Грибковый менингит лечится длинными курсами противогрибковых препаратов, которые обычно назначают внутривенно капельно. Поэтому весь период лечения пациент обязан находиться в инфекционном отделении. Продолжительность лечения зависит от исходного состояния здоровья, реактивности иммунной системы и вида грибка.
Профилактика
Специфической профилактики от грибкового менингита нет.
Неинфекционный менингит
Причины
Возможные причины развития неинфекционного менингита:
- Злокачественные новообразования
- Системная красная волчанка
- Некоторые лекарства
- Травмы головы
- Операции на головном мозге
Распространение
Этот тип менингита не передается от больного человека к здоровому.
Признаки и симптомы
Менингеальная инфекция проявляется внезапной лихорадкой, головной болью и ригидностью затылочных мышц. К другим общим симптомам относятся:
- Тошнота
- Рвота
- Фотофобия
- Нарушения сознания
Диагностика
- Если человек испытывает сильные головные боли и у него отмечаются лихорадка и ригидность затылочных мышц, то все врачи в первую очередь задумываются о менингите. Затем проводится ряд исследований для выяснения природы заболевания (бактериальная, вирусная, грибковая). Если у пациента легкие симптомы, то, скорее всего, у него небактериальный менингит.
- Но в любом случае пациенту проводится спинно-мозговая пункция, и спинно-мозговая жидкость отправляется в лабораторию на исследование. В ликворе определяют уровень сахара, белка и количество белых кровяных телец. Также делается посев спинно-мозговой жидкости для выявления возбудителя и его чувствительности к лекарственным препаратам. Диагноз неинфекционного менингита выставляется, когда в ликворе большое количество лейкоцитов, подтверждающих воспаление, но нет ни бактерий, ни вирусов, ни других возможных возбудителей.
- Если инфекционист подозревает наличие кисты в головном мозге, то пациенту будет назначена МРТ или КТ.
Лечение
- Если состояние пациента очень тяжелое, то врач назначает стандартное лечение, не дожидаясь результатов лабораторных тестов. Схема лечения включает в себя антибиотики, которые больной будет получать до тех пор, пока не будет исключена бактериальная природа менингита. В противном случае, если у пациента все-таки бактериальный менингит, без назначения антибиотиков могут развиться тяжелые осложнения (психо-неврологические отклонения) или даже летальный исход. Также в стандартную схему лечения включают Ацикловир на случай того, что менингит может оказаться вирусным.
- После того как причина менингита выявлена, доктор назначает соответствующее лечение. Пациенту обязательно проводится симптоматическая терапия.
К какому врачу обратиться
При подозрении на менингит следует вызвать «скорую помощь», которая доставит больного в инфекционный стационар. Дополнительно проводится консультация невролога. Если менингит вызван неинфекционной причиной, необходим осмотр ревматолога и онколога, поскольку часто соответствующие заболевания осложняются воспалением мозговых оболочек.
Загрузка...Посмотрите популярные статьи
myfamilydoctor.ru
симптомы и лечение, основные виды заболевания
Менингитом может заболеть каждый, независимо от возраста, пола и места жительства. Из-за того, что летальный исход после заражения может наступить всего через несколько часов, это заболевание считается одним из самых опасных в мире. При диагностировании менингита у человека, который каждый день общается со многими людьми (студент, ученик, сотрудник большого коллектива), все, кто мог контактировать с ним, подлежат срочному обследованию.
Менингит крайне заразен и мгновенно распространяется воздушно-капельным путём, при прикосновении, через немытую посуду, общие предметы быта, еду и воду. Поэтому в здании, где находился больной, объявляется эпидемия, и всё вокруг немедля подлежит дезинфекции. В этой публикации вы узнаете: что такое менингит, как проявляется менингит, первые симптомы менингита, а также от чего появляется менингит.
Особенности
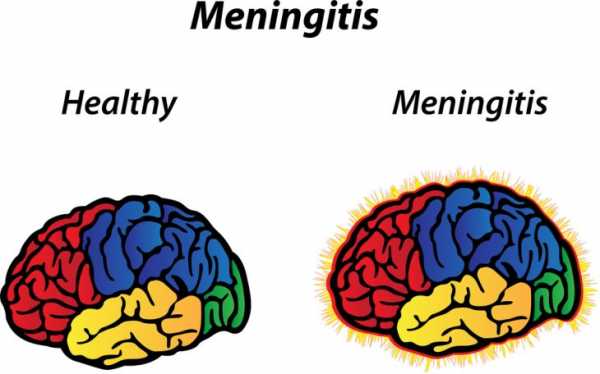
Чем опасен менингит? Данное заболевание поражает головной и спинной мозг, в частности, их мягкие оболочки.
Именно потому, что менингит задевает мозг, исход этого недуга может кардинально изменить жизнь в худшую сторону.
Особенно это касается малышей, поскольку их мозг находится на стадии развития.
Они могут навсегда ослепнуть, потерять слух или потерять способность к обучению и иметь умственную отсталость в будущем. Впрочем, это касается не только детей.
Известны частые случаи, когда взрослый человек после перенесённого менингита оставался с такими осложнениями, как глухота или потеря зрения.
Порой болезнь развивается слишком стремительно и без присутствия характерных симптомов. В таком случае быстро среагировать и поставить диагноз сложно даже опытному врачу.
К тому же большинство людей склонны к самолечению. При обнаружении у себя высокой температуры и головной боли чаще всего люди считают, что у них ОРЗ или грипп, хотя это могут быть симптомы менингита.
Вплоть до двадцатого века смертность от этого заболевания была больше 90%. На сегодняшний день при своевременном обращении к врачу и правильном лечении пациенты с менингитом выздоравливают в 60% случаев.
При несвоевременном обращении (через два или три дня после проявления симптомов) этот показатель падает до 15%. Если менингит вовсе не лечить или же оказывать помощь народными средствами, то летальный исход наступает в 99% случаев.
Для диагностирования обычно осуществляются следующие процедуры:
- Лабораторные исследования крови, включая биохимические.
- Электроэнцефалография.
- Магнитно-резонансная томография.
- Люмбальная пункция.
- Компьютерная томография.
Отдельно стоит отметить важность дифференциальной диагностики. Так, например, при синдроме турецкого седла первые проявления могут быть очень похожими.
Первые симптомы
Инкубационный период для менингита в некоторых случаях может составлять пару часов, в других – до 18 дней.

Самые первые менингеальные симптомы у детей всегда выражены ярко и проявляются в течение нескольких часов или суток.
Каждый человек, почувствовав что-то подобное, должен сразу же обратиться к врачу.
Признаки менингита:
- Высокая температура. Самым первым сигналом этого недуга является именно подъем температуры, независимо от происхождения инициатора заражения (вирус, грибок, бактерия). Обычно в первые дни температура достигает 39-41 градуса.
- Интенсивная головная боль. У пациента ярко выражена невыносимая боль, ему кажется, что голова сейчас лопнет, он чувствует сильное давление в висках, глазах и ушах.
- Онемение шеи. Это самый необычный симптом, очень характерный именно для менингита. При этом важно обратить внимание на характер боли. Шея болит при наклонах головы вверх-вниз, но не болит при поворотах влево-вправо.
- Боль при сгибании коленей. Чаще всего человек не может разогнуть колени из-за перенапряжения мышц.
- При наклонах шеи ноги движутся рефлекторно. Это также очень характерный и распространённый симптом при менингите.
- Если дотронуться до скул больного, то прикосновение вызовет немедленное сокращение мышц лица (непроизвольно).
- Малейшее, самое лёгкое простукивание черепа вызывает сильнейшую боль.
- Надавливание на ухо также вызывает сильную боль.
- При тяжёлой форме менингита у больных постепенно проявляется характерная поза: голова закинута назад, а ноги плотно прижаты коленями к груди. При этом больной не может двигаться или выпрямиться.
- При менингите всегда присутствует рвота, от которой не становится легче.
- Судорожный синдром – обычно проявляется через несколько дней после заражения.
- Сыпь. При менингите, при такой его форме, как менингококцемия, сыпь – это обязательный симптом. Он распространяется по всему телу в виде звездчатых красных пятен, которые вскоре становятся синеватыми.
- У новорожденных отмечается сильный крик, ослабление сосательного рефлекса. При заражении младенца менингитом его невозможно успокоить никакими способами. У ребёнка повышается температура, его трясёт от озноба. При смене подгузника ребёнку невозможно выпрямить колени.
- Боль от яркого света и шума. При менингите эти два раздражителя вызывают усиление головной боли.
Также отдельно выделяют специфические синдромы менингита:
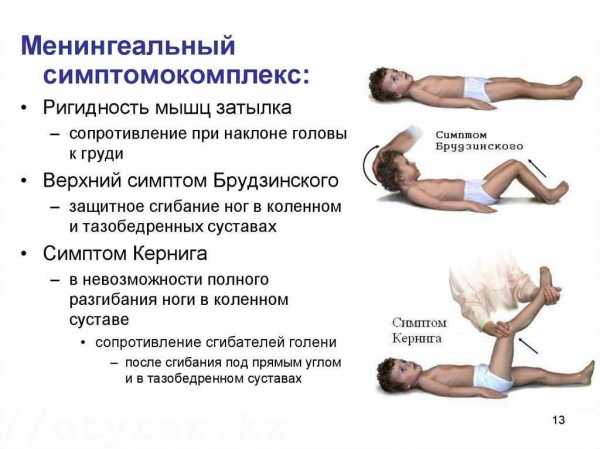
Сразу после заражения может возникнуть головная боль, рвота, онемение шеи и высокая температура. До возникновения остальных характерных признаков может пройти несколько дней.
В каких случаях можно заразиться менингитом
Чаще всего заражение происходит от больного человека при контакте с ним.
Также инфекция может передаваться через:
- Немытые руки.
- Заражённую воду и еду.
- Грязную посуду.
- Раны при контакте с заболевшим.
Способствует развитию менингита и слабый иммунитет. В зимнее время, при частом переохлаждении организма и недостатке витаминов, люди более уязвимы для различных инфекций, в том числе и менингита.
Люди с ВИЧ или после химического облучения, пересадки костного мозга, после тяжёлого гриппа или других опасных заболеваний имеют очень ослабленный иммунитет и должны соблюдать все правила гигиены, чтобы не попасть в зону риска.
Классификация менингита
Это заболевание может быть первичным или вторичным (в качестве осложнения после ангины, отита, гриппа и других вирусных или бактериальных заболеваний, особенно, если они не пролечены).
Причинами заболевания менингитом могут стать вирусы, грибки, простейшие организмы и бактерии.
По характеру возбудителя заболевание менингит делится на:
- Вирусный. Он может провоцироваться эховирусами или энтеровирусами. Наибольшая предрасположенность к ним отмечается у маленьких детей (новорожденных) и у мужчин. Заражение такими вирусами новорождённого может быстро привести к летальному исходу.
- Грибковый. Кандиды и кокцидиоидес – основные представители грибковых, которые могут быть возбудителями менингита. Такой вид этого заболевания распространён меньше всего. Связано это с тем, что грибки данного класса – это нормальная составляющая микрофлоры в живом организме (в очень небольших количествах).
- Бактериальный. Менингококки, стрептококки, диплококки, пневмококки и стафилококки являются главными возбудителями менингита у взрослых и детей.
- Менингит, который вызван простейшими. Попадание и размножение амёбы во взрослом человеческом организме может вызвать различные заболевания, в том числе и менингит.
При диагностике этого заболевания врачи в первую очередь обращают внимание на:
- Причину.
- Скорость, с которой развивается болезнь.
- Форму, в которой развивается менингит.
Типы менингита по скорости распространения
По скорости распространения выделяют следующие виды менингита:
- Фульминантный. Этот вид характеризуется моментальным распространением бактерий в организме. После заражения больной погибает через несколько часов, поскольку обычно диагностика и терапия требуют большего времени. Хотя не исключены случаи выздоровления, если сразу же оказать врачебную помощь.
- Острый менингит. Шансы на выздоровление у человека, заболевшего острым менингитом, значительно выше, чем при заболевании предыдущим типом болезни. В этом случае должно пройти около 2-3 суток скрытого периода, после чего начинают проявляться характерные симптомы. Главное – это вовремя вызвать врача.
- Хронический менингит. Протекает медленно. Он легко поддаётся лечению и наносит наименьший вред по сравнению с остальными формами.
Менингит по характеру воспаления
Как видите, существует целый ряд различных типов болезни с разнообразной симптоматикой.
По характеру воспалительного процесса:
- Серозный. Возбудителями являются вирусы: энтеровирус, вирус гриппа, герпесвирус. Болезнь проходит без гнойных воспалительных процессов. Протекает относительно легко.
- Гнойный менингит. Это инфекционное заболевание возникает в результате заражения бактериями: менингококками, стафилококками, пневмококками или стрептококками. Тяжёлое состояние заболевшего объясняется гнойными процессами во внешних оболочках головного мозга. Чаще всего после перенесения этого вида заболевания пациент сталкивается с тяжёлыми осложнениями. После заражения у человека резко начинается подъем температуры и ухудшается общее состояние: стремительно развивается и нарастает головная боль, боль в суставах, боль в других органах. При менингококцемии значимым симптомом является сыпь, которая распространяется по телу практически мгновенно и имеет коричневый или синеватый окрас. Сыпь больших размеров, размер одного пятна достигает до 5-10 см в диаметре. Человек принимает характерную позу, когда голова запрокинута, а ноги согнуты в коленях. При этом он не может выпрямиться. Наблюдается также рвота, которую ничем невозможно прекратить.
Этапы лечения менингита
Процесс терапии зависит от вида возбудителя менингита. Если таковыми являются бактерии, которые провоцируют острый менингит гнойной формы, то больному показана госпитализация минимум на две недели.
При бактериальной форме заболевания терапия осуществляется медикаментозно при помощи антибиотиков следующих групп:
- Пенициллины.
- Цефалоспорины.
- Ампициллины.
- Карбапенемы.
Во время терапии антибиотиками пациент обязательно должен наблюдаться врачом, а также строго соблюдать постельный режим.
Терапия бактериального менингита требует постоянного наблюдение врача, а также индивидуального подбора антибиотиков и оптимальных доз. Универсальной схемы лечения нет, всё зависит от пациента: возраста, наличия вредных привычек, сопутствующих заболеваний и т.д.
К примеру, у людей с алкоголизмом чаще всего существуют проблемы с печенью. Если такой человек заболевает бактериальным менингитом, то шансов на выздоровление у него практически нет, поскольку проблемы с печенью не позволяют давать пациенту антибиотики и сильные антибактериальные препараты, и через несколько дней он умирает.
Лечение вирусного менингита больше основано не на устранении причины, а на облегчении симптомов. Больной подлежит госпитализации на 1-2 недели.
При этом ему дают лекарства, которые облегчают боль, снижают температуру, избавляют организм от токсинов (энтеросорбенты). Помимо этого, с целью дезинтоксикации проводят внутривенное капельное введение растворов глюкозы и витаминов, особенно витамина С.
Терапия грибковых типов этого заболевания осуществляется путем применения фунгицидных препаратов. При любой форме менингита больному обязательно показано обильное питьё, особенно богатое витамином С.
В общем случае терапия может длиться от 3 до 5 недель с дальнейшим лечением осложнений. Из-за отсутствия идеальной схемы лечения, которая бы подходила каждому, госпитализация необходима при любом виде этого недуга.
После лечения необходима обязательная профилактика, поскольку менингитом легко можно заболеть повторно, особенно если иммунитет ослаблен.
Профилактика
Можно ли заболеть менингитом, будучи взрослым? Ответ очевиден – конечно, да. Менингитом может заболеть каждый, независимо от возраста или расовой принадлежности.
Самой эффективной защитой являются прививки от менингита. Они показаны и взрослым, и детям от 2-х месяцев. Для детей это особенно важно, поскольку они находятся в группе риска. Прививки в раннем возрасте дают максимальный эффект для защиты от менингита в этот период. Помните, что летальный исход у детей наступает гораздо чаще, чем у взрослых, и прививать их следует обязательно.
В качестве других способов профилактики стоит следовать таким правилам:
- Всегда мыть руки. Это правило является обязательным не только перед едой, но и после, и даже перед походом в туалет, и на протяжении всего дня.
- Не использовать чужую посуду. Стоит помнить о том, что своя чашка, тарелка и ложка – это банальное правило соблюдения личной гигиены, которое позволяет избежать случайного заражения. Если такой возможности нет, то лучше всего мыть посуду и после еды, и до еды.
- Избегать укусов комаров и других опасных насекомых, в т.ч. и тараканов. Помните, что насекомые чаще всего распространяют опасные инфекции.
- Отказаться от вредных привычек. Курение и алкоголь значительным образом снижают устойчивость иммунитета, а также способствуют развитию заболеваний, которые могут препятствовать качественному лечению бактериальных инфекций и вирусных заболеваний.
- Проверять температуру, обращать внимание на головную боль и другие недомогания. Самолечение может привести к фатальным последствиям, в том числе и к скоропостижному летальному исходу. Даже при малейших признаках менингита срочно обращайтесь за медицинской помощью.
- Чаще избегайте людных мест, особенно в зимний период. Переполненный транспорт, набитый стадион или концертный зал, студенческая столовая и тому подобные заведения могут стать центрами эпидемии, особенно в холодную пору года.
- После контакта с больным менингитом тщательно мойте руки с мылом. Помимо этого, если требуется длительный контакт с больным для оказания помощи, вы должны позаботиться и о своём здоровье. Чтобы не заразиться, носите медицинскую маску.
- Постарайтесь питаться хорошо и заниматься спортом. Это, конечно же, не обеспечит 100% защиты от бактериальных инфекций, но значительным образом повысит иммунитет. Если у человека сильный иммунитет, то и риск “подхватить” инфекцию снижается.
- Укрепляйте иммунитет. Для этого можно принимать специальные препараты, закаляться или же почаще ездить на море и в горы. Регулярное употребление овощей и фруктов также способствует укреплению организма.
- Не запускайте инфекционные болезни. Отиты, пневмония, бронхиты и другие заболевания требуют тщательного и длительного лечения, которое нельзя прекращать даже в том случае, если симптомы исчезли.
Заключение
Хотя менингит является очень опасным заболеванием, шанс на излечение всё же есть. Распознать первые симптомы несложно даже человеку без медицинского образования, стоит только запомнить несколько из них. Выздоровеет ли больной, зависит только от того, сможет ли он быстро обратиться за помощью.
По статистике, в случае заражения бактериями полностью выздоравливают 60% пациентов, а при заражении вирусами – до 90% при своевременной терапии. Самое лучшее, что можно сделать для больного – это как можно скорее вызвать врача, а в это время обеспечить полный покой: отсутствие света и раздражающих звуков.
Теперь вы ознакомлены с болезнью менингит, знаете ее основные симптомы и виды. Если статья оказалась вам полезной, поставьте ей пять звездочек!
golovnie-boli.com
Заболевание менингит | Мир без Вреда
Заболевание менингит – симптомы, лечение, профилактика
В нашей рубрике Профилактика заболеваний сегодня мы поговорим о таком опасном заболевании, как менингит. Чем характеризуется эта болезнь, какие у неё симптомы, каковы причины возникновения менингита и как предупредить это заболевание?
На все эти вопросы мы вместе с вами сейчас постараемся дать ответ. Вполне понятно, что речь будет идти не о лекции на медицинскую тематику, а о том, как простому человеку, который далёк от медицинской сферы, всё-таки узнать максимум полезной информации об этом опасном недуге, и быть готовым к встрече с этим коварным врагом…
Что такое менингит
Области воспаления головного мозга
Менингитом называют опасное заболевание, которое характеризуется воспалением спинного и головного мозга. Примечательно, что менингит может возникнуть и как самостоятельное заболевание, а может и развиться как осложнение после другого серьёзного заболевания.вернуться к содержанию ↑
Виды менингита
На сегодняшний день медицина классифицирует несколько видов менингита, которые отличаются, прежде всего, своей этиологией. Так менингит может быть вирусным, грибковым и бактериальным. В зависимости от характера воспалительного процесса – серозным или гнойным. И, в зависимости от течения самого заболевания – хроническим острым, подострым. И, в зависимости от природы своего происхождения – первичным или вторичным (когда менингит развивается, как осложнение на фоне другого заболевания).вернуться к содержанию ↑
Симптомы менингита
Самыми распространёнными симптомами, которые могут свидетельствовать о том, что у вас этот недуг являются головная боль, ощущение онемения в области шеи, высокая температура тела, нарушение и спутанность сознания, светобоязнь и повышенная чувствительность к звукам. К неспецифическим симптомам менингита также относят сонливость и раздражительность.
У заболевшего отмечается также тошнота и рвота, нарушение сердечного ритма, он жалуется на боли в мышцах. Примечательно, что диагностировать менингит и отличить все эти симптомы от симптомов другого заболевания помогает и наличие выраженных симптомов Кернига и Брудзинского – несгибаемость шеи и невозможность разогнуть ногу в коленном суставе.
Подобные симптомы у вас или у ваших близких должны вас насторожить и послужить для вас поводом обратится за консультацией к специалисту, который для того, чтобы подтвердить диагноз менингита и определить его тип или опровергнуть вероятность этого заболевания проведёт полное обследование вашего организма и возьмёт необходимые анализы.вернуться к содержанию ↑
Откуда берётся менингит – причины заболевания
Не стоит жить по принципу «этого не может быть потому, что не может быть…». В жизни случаются различные ситуации, и, к сожалению, быть абсолютно уверенными в том, что этот недуг нам не страшен – нельзя.
Что же касается причин возникновения менингита, то это вирусы и бактерии, которые поражают мягкие оболочки человеческого мозга и цереброспинальную жидкость. Если же рассматривать случаи заражения менингитом у детей, то здесь преимущественно преобладают энтеровирусы, которые проникают в детский организм через грязные предметы, еду, воду. А, вот со взрослыми дело обстоит несколько иначе – возбудителями «взрослого» менингита являются бактерии Neisseria meningitidis и Streptococcus pneumoniae, которые даже могут жить в нашем носу или в нашем горле. Но, когда эти бактерии попадают в кровь, мягкие ткани головного мозга или в цереброспинальную жидкость, они провоцируют там возникновение воспалительных процессов.
Также, медицине известны случаи, когда именно стрептококки группы В становились причиной заражения менингитом. Они чаще всего поражают организм новорожденных детей и людей пожилого возраста.
Как мы уже писали, менингит может развиться и как осложнение после заболевания, а в частности – после травм головы и других заболеваний (инфекций верхних дыхательных путей, туберкулёза, сифилиса, саркоидоза, токсоплазмоза, бруцеллёза).
Как попадают возбудители менингита в организм человека? К сожалению, путей хватает – новорожденный ребёнок может заразиться менингитом во время родов, подросток – воздушно-капельным путём или через контакт с инфицированными слизистыми оболочками, ну а взрослый человек – путём употребления грязной воды, заражённой пищи, через укусы насекомых и грызунов…вернуться к содержанию ↑
Лечение менингита
Лечение менингита
Заниматься самолечением, как и самодиагностикой в случае менингита – очень опасное занятие. Лечение этого заболевания в обязательном порядке включает в себя комплексный подход в условиях стационара. Это и постельный режим, приём противовирусных препаратов, приём антибиотиков и, конечно же, постоянное наблюдение со стороны медиков, так как в случае осложнений больному могут понадобиться реанимационные процедуры, которые можно оказать только в условиях больницы.
В случае своевременной постановки диагноза и назначения правильного курса лечения и соблюдения больным всех рекомендаций и предписаний лечащего врача, менингит полностью можно вылечить и избежать возможных осложнений после этого заболевания.вернуться к содержанию ↑
Видео про менингит:
вернуться к содержанию ↑
Профилактика менингита
К профилактическим мерам, которые могут защитить вас от этого опасного заболевания, относят, прежде всего, соблюдение правил личной гигиены, употребление чистой воды и здоровой пищи. Что касается эффективности прививок против некоторых видов менингита, то, к сожалению, гарантировать вам стопроцентную защиту и иммунитет против возбудителей этого заболевания они не могут.
Поэтому, ваше здоровье, как всегда в ваших руках…
Шевцова Ольга, Мир без Вреда
Сказать "Cпасибо":
bezvreda.com
Менингит. Симптомы, диагностика, лечение, профилактика
Что такое менингит
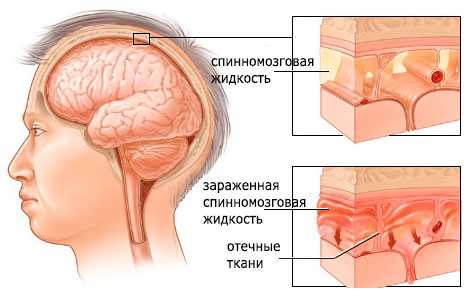
Менингит - это инфекционное заболевание, при котором происходит воспаление оболочек головного и спинного мозга. Воспаление вызывает отек, который и является причиной основных симптомов менингита: головной боли, лихорадки и ригидности затылочных мышц.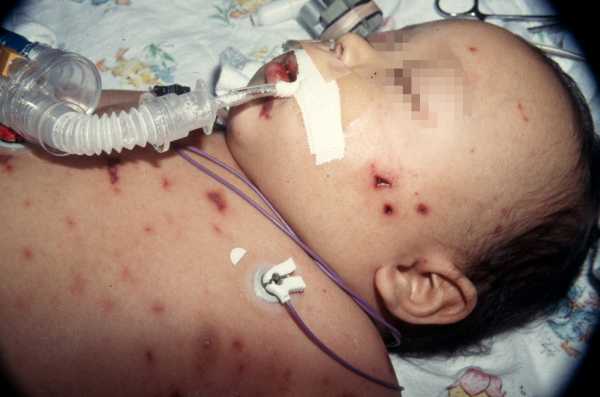
В большинстве случаев менингит вызывается вирусной инфекцией, но бактериальные и грибковые инфекции также могут привести к менингиту. В зависимости от причины инфекции, менингит может иметь различную степень тяжести: от легкого и самопроизвольно проходящего в течение нескольких недель, до жизнеугрожающего молниеносного течения, требующего немедленных агрессивных медицинских вмешательств.
Если вы подозреваете у себя или у члена своей семьи менингит, то за медицинской помощью необходимо обратиться незамедлительно. Своевременное лечение бактериального менингита может предотвратить серьезные осложнения.
Симптомы и признаки менингита
Ранние проявления менингита легко спутать с обычным гриппом. Начальные симптомы менингита могут развиваться исподволь, в течение нескольких часов или одного-двух дней. Симптомы менингита у человека старше двух лет жизни, обычно включают в себя:- Внезапное повышение температуры
- Сильную головную боль, которую трудно принять за другой вид головной боли
- Ригидность затылочных мышц (невозможность наклонить голову вперед)
- Рвоту и/или тошноту, сопровождающую головную боль
- Спутанность сознания или трудности с концентрацией внимания
- Судороги
- Чрезмерную сонливость
- Светобоязнь
- Отсутствие интереса к питью и еде
- В некоторых случаях - кожную сыпь (например, при менингококковом менингите)
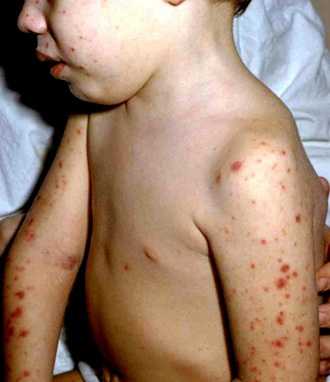
Симптомы менингита у детей раннего возраста
У новорожденных детей и детей до 2х лет жизни обычно менингит не сопровождается типичными симптомами: резкой головной болью и ригидностью затылочных мышц. В этой возрастной группе менингит обычно проявляется следующими симптомами:
- Высокая лихорадка
- Постоянный монотонный плач
- Чрезмерная сонливость, или напротив - чрезмерная раздражительность
- Пассивность или медлительность
- Отказ от еды
- Выбухание родничков на голове
- Скованность в теле ребенка, особенно в области шеи
Младенцы с менингитом испытывают резкий дискомфорт, их трудно успокоить даже при укачивании на руках.
Когда обращаться к врачу
Обратитесь к врачу как можно скорее, если кто-то из членов вашей семьи имеет следующие симптомы:
- Лихорадка
- Тяжелая и выраженная головная боль
- Спутанность сознания
- Рвота
- Ригидность затылочных мышц
Причины менингита
Чаще всего причиной менингита является вирусная инфекция. Реже менингит могут вызывать бактериальные возбудители, грибковая инфекция или некоторые неинфекционные агенты. Самыми опасными для жизни являются бактериальные менингиты. Выявление источника этой инфекции (эпидемиологическое расследование) чрезвычайно важно для профилактики заболеваний менингитом других людей.Бактериальный менингит
Острый бактериальный менингит, как правило, развивается при попадании бактерии в системный кровоток, и оттуда - в головной и спинной мозг. Однако возможны и другие пути, например нарушение целостности мозговых оболочек в результате инфекции среднего уха, инфекции околоносовых пазух, перелома костей черепа, или (редко), после некоторых хирургических операций.
Дополнительная информация:
Многие бактерии способны вызывать менингит. Чаще всего бактериальный менингит вызывают:
- Пневмококк (Streptococcus pneumoniae). Эта бактерия является наиболее распространенной причиной бактериального менингита у детей раннего возраста, старших детей и взрослых людей. Гораздо чаще, чем менингит, эта бактерия вызывает воспаление легких или инфекцию среднего уха (средний отит). Для защиты от этой бактерии существуют конъюгированные с белком вакцины, которые недавно вошли в Национальный календарь прививок РФ (Превенар 13, Синфлорикс), а также полисахаридная вакцина (Пневмо 23).
- Менингококк (Neisseria meningitidis). Эта бактерия является второй по частоте причиной бактериальных менингитов. Менингококковый менингит обычно развивается после того, как менингококки мигрируют из верхних дыхательных путей через кровоток - в головной мозг. Эта инфекция чрезвычайно заразна и очень опасна. Чаще всего она поражает подростков и молодых взрослых и способна вызывать локальные эпидемии в общежитиях колледжей и ВУЗов, школах-интернатах и казармах. Для защиты от менингококка также существует вакцина. В РФ в данный момент имеется вакцина Менинго А+С, в середине 2015 года ожидается регистрация вакцины Менактра. Однако в Национальный календарь РФ они не входят, и поэтому ребенок получит ее только в том случае, если родители пожелают вакцинировать его от менингококка платно в частном медицинском центре.
- Листерии (Listeria). Эти бактерии чаще всего распространяются через мягкие сыры, хот-доги и некоторые виды фаст-фуда (из-за недостаточной термической обработки этих продуктов). К счастью, большинство здоровых людей, инфицированных листериями, не заболевают. Однако беременные женщины, новорожденные дети, пожилые люди и люди с ослабленной иммунной системой вполне могут заболеть этим видом бактериальных инфекций. Листерии способны проникать через плацентарный барьер и приводить к мертворождению или смерти новорожденного ребенка в раннем неонатальном периоде.
Вирусный менингит
Вирусные менингиты встречаются гораздо чаще, чем бактериальные. Течение вирусного менингита, как правило, более легкое и обычно не требует специфического лечения.
Наиболее частой причиной вирусного менингита являются энтеровирусы. Пик заболеваемости энтеровирусами приходится на конец лета и начало осени.
Помимо энтеровирусов асептический менингит способны вызывать: вирус простого герпеса, ВИЧ, вирус эпидемического паротита, вирус лихорадки Западного Нила, а также другие вирусы.
Хронический менингит
Хронические формы менингита развиваются в том случае, если в оболочки и жидкости, окружающие мозг, проникают медленно растущие организмы. Хронический менингит может развиваться в течение двух недель и более. Тем не менее, признаки и симптомы хронического менингита вполне схожи с обычным менингитом: головная боль, лихорадка, рвота и нарушения когнитивных функций.
Грибковый менингит
Грибковые менингиты сравнительно редки, и протекают в форме хронического менингита. Однако в некоторых случаях они могут быть весьма похожи на бактериальный менингит. В отличие от всех других форм менингита, грибковый менингит совершенно не заразен и не способен передаваться от человека к человеку. Обычно он развивается у людей с ВИЧ/СПИДом или другими тяжелыми иммунодефицитами. Без адекватной противогрибковой терапии, этот вид менингита обычно приводит к смерти пациента.
Другие причины менингитов
Менингит может также возникнуть в результате неинфекционных причин, например, как реакция на химическое вещество, или в виде лекарственной аллергии. Он также может быть симптомом некоторых видов рака и некоторых воспалительных заболеваний - таких, как. например, саркоидоз.
Факторы риска менингита
К факторам, увеличивающим риск менингита, относятся:
- Отказ от вакцинации. Если вы или ваш ребенок не вакцинированы от менингококка и/или пневмококка, ваш риск заболеть менингитом - значительно выше, чем у привитых людей.
- Возраст. Большинство случаев вирусного менингита встречаются у детей младше 5 лет. Бактериальный менингит обычно поражает людей в возрасте до 20 лет.
- Проживание в учреждениях закрытого типа. Студенты колледжей и ВУЗов, проживающие в общежитиях, персонал военных баз и учебных заведений с армейской дисциплиной, дети в школах-интернатах и детских домах находятся в группе повышенного риска менингококкового менингита. Этот повышенный риск, по всей видимости, обусловлен увеличением вероятности воздушно-капельной передачи инфекции, и потому менингококк способен очень быстро распространяться по таким заведениям. Именно поэтому в РФ стараются вакцинировать против пневмококка и менингококка, в первую очередь, детей и молодых людей, проживающих в детских домах, школах-интернатах и казармах.
- Беременность. Если вы беременны, то вы более подвержены риску заражения листериозом. Эта опасность угрожает и вашему нерожденному ребенку.
- Иммунодефицитные состояния. Прежде всего, это СПИД, затем идут алкоголизм, сахарный диабет, применение иммунодепрессантов и др. Все это ослабляет ваш иммунитет и делает вас более восприимчивыми к менингиту. Важным органом иммунной системы является селезенка, поэтому ее удаление также может увеличивать риск менингита.
Осложнения
Осложнения менингита могут быть очень тяжелыми. Чем дольше заболевший человек не получает лечения, тем выше риск осложнений. Чаще всего менингит осложняется:
Неврологическими повреждениями:
- потерей слуха
- судорогами
- нарушениями памяти
- развитием слабоумия
Повреждением вещества мозга:
- нарушением походки
- стойким судорожным синдромом
Другими осложнениями
- Почечной недостаточностью
- Шоком
- Смертью
Подготовка к посещению врача
Если у вас, или у члена вашей семьи, развиваются симптомы менингита - следует немедленно вызвать скорую медицинскую помощь. Если симптомы нетяжелые и сомнительные, вам следует записаться на прием к своему врачу и заранее к нему подготовиться.
Что вы можете сделать:
- Запишите на листок все свои симптомы и время их возникновения, в том числе обратите внимание на изменения в вашем настроении, мышлении или поведении. Тщательно запишите, когда возник каждый из симптомов, и нет ли у вас симптомов простуды/гриппа.
- Запишите ключевые факты: недавние контакты с больными людьми, поездки и контакты с животными.
- Вашему врачу также потребуются сведения о вашей иммунизации. Возьмите с собой личный сертификат прививок.
- Составьте список всех лекарственных препаратов, витаминов и биологически-активных добавок к пище (БАД), которые вы принимаете.
- Возьмите с собой члена семьи или друга. Во-первых, менингит может потребовать экстренной помощи врачей и помощи близких. Во-вторых, болезнь может помешать вам вспомнить что-то важное, родственник сможет помочь в этом. В-третьих, если вам потребуется экстренное лечение, с вами будет близкий человек, что немаловажно.
Можете записать заранее все вопросы, которые хотели бы задать своему врачу, например:
- Какие анализы и диагностические процедуры мне нужны?
- Какое лечение вы рекомендуете?
- Каков риск долгосрочных осложнений?
- Если антибиотики не нужны в моем случае, что я могу предпринять, чтобы помочь своему организму побороть эту болезнь?
- Насколько я заразен? Нужна ли мне изоляция?
- Каков риск для членов моей семьи? Должны ли они принимать профилактические лекарства?
- Есть ли альтернатива препаратам, которые вы мне прописали? В чем плюсы и минусы назначенного вами лечения?
- Есть ли у вас какие-либо печатные материалы, которые я мог бы изучить сам? Какие сайты вы рекомендуете мне почитать?
Что можно ожидать от вашего врача
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Когда вы почувствовали первые симптомы болезни?
- Насколько тяжелы ваши симптомы? В последнее время они ухудшаются или становятся легче?
- Как вы пытались облегчить свои симптомы? Каков эффект был от принятых вами препаратов и мер?
- В последнее время вы не были в контакте с больным менингитом?
- У кого-нибудь в вашей семье есть подобные симптомы?
- Какие вакцины были вам введены?
- Принимаете ли вы какие-либо иммунодепрессивные препараты?
- Есть ли у вас хронические заболевания? Аллергия на лекарственные препараты?
Диагностика менингита
Ваш врач сможет диагностировать менингит на основе анамнеза, физикального осмотра и некоторых диагностических тестов. Во время приема врач будет проверять признаки инфекции ушей, горла и кожи вдоль позвоночника.Он может назначить следующие тесты:
- Посев крови на стерильность. Кровь, взятая из вены с максимальными мерами асептики, направляется в лабораторию и помещается в специальную посуду, чтобы увидеть, не начнут ли на ней расти микроорганизмы, в частности бактерии. Образец крови также может быть окрашен по Граму и изучен под микроскопом.
- Визуализирующие методики. Обзорная рентгенограмма и компьютерная томография головы, груди или придаточных пазух носа - могут выявить опухоль или воспаление. Эти тесты могут также помочь вашему доктору найти инфекции в других областях тела, которые также могут быть связаны с менингитом.
- Люмбальная пункция (спинномозговая пункция). Для окончательной постановки диагноза менингита требуется анализ спинномозговой жидкости (ликвора), которая может быть получена во время люмбальной пункции. У пациентов с менингитом исследование ликвора обычно показывает низкий уровень сахара и увеличенное количество лейкоцитов и белка.
- Анализ ликвора поможет вашему врачу определить точный тип возбудителя. Если врач подозревает бактериальный менингит, он сделает посев ликвора на стерильность. Если врач подозревает вирусный менингит, то он закажет тест на основе определения ДНК, известный как полимеразная цепная реакция (ПЦР). Это является ключевым звеном в определении максимально эффективной тактики лечения менингита.
Лечение менингита
Лечение менингита зависит от типа возбудителя.
Бактериальный менингит
Острый бактериальный менингит требует стационарного лечения с внутривенным введением антибиотиков, а в период выздоровления - глюкокортикостероидных препаратов, которые позволят ускорить выздоровление и снизить риск осложнений, таких как отек мозга и судороги. Выбор антибиотика очень важен, и зависит от анализа ликвора. До того, как будет получен анализ ликвора, врач будет лечить вас антибиотиками широкого спектра действия, а затем, когда выяснит точную причину, постарается перевести вас на тот антибиотик, который максимально эффективен именно для вашего возбудителя. Если причиной бактериального менингита явился мастоидит (гнойное воспаление сосцевидного отростка височной кости, расположенного позади уха), возможно, вам потребуется операция по вскрытию ячеек сосцевидного отростка.Вирусный менингит
При лечении вирусного менингита антибиотики совершенно бесполезны. В большинстве случаев он проходит самопроизвольно, за несколько недель. Лечение легких случаев вирусного менингита обычно состоит в постельном режиме, приеме большого количества жидкости и обезболивающих препаратах.
При тяжелом течении вирусных менингитов - назначается симптоматическая и поддерживающая терапия.
Если причиной вашего менингита является вирус герпеса, показано введение противовирусных препаратов.
Другие типы менингита
Если причины вашего менингита не ясны, ваш врач может начать противовирусную и антибактериальную терапию "вслепую", до тех пор, пока не сможет выяснить точную причину.
Грибковый менингит лечится противогрибковыми препаратами. Однако эти препараты могут иметь серьезные побочные эффекты, поэтому лечение может быть отложено до тех пор, пока лаборатория не даст точного подтверждения грибковой природы менингита.
Неинфекционные менингиты, связанные с аллергическими реакциями или аутоиммунными заболеваниями, можно лечить с помощью препаратов кортизона. В некоторых случаях лечение может не потребоваться, так как причина менингита пройдет сама по себе. Лечение менингита, связанного со злокачественным новообразованием, состоит в лечении самого злокачественного новообразования.
Профилактика
Чаще всего менингит имеет инфекционную причину. Бактерии или вирусы, вызывающие его, могут распространяться через кашель, чихание, поцелуи, совместное использование столовых приборов, зубных щеток или сигарет. Вы также подвергаетесь повышенному риску, если вы живете или работаете с человеком, больным менингитом.
Следующие меры профилактики позволят вам предотвратить менингит:
- Мойте руки. Тщательное мытье рук важно для профилактики любых инфекционных заболеваний. Научите своих детей часто мыть руки, особенно перед едой и после посещения туалета, после общественных мест и после прикосновений к животным. Покажите им, как нужно мыть руки, обрабатывая и ладонную и тыльную сторону кистей, тщательно смывая пену проточной водой.
- Соблюдайте строгую гигиену. Не используйте общие напитки, продукты питания, соломки, столовые приборы, бальзамы для губ или зубные щетки. Научите своих детей иметь индивидуальные предметы гигиены, и не обмениваться ими даже с близкими друзьями.
- Сохраняйте здоровье. Поддерживайте вашу иммунную систему с помощью разумного труда, достаточного отдыха, регулярных физических тренировок и соблюдая здоровую диету с большим количеством свежих фруктов, овощей и цельных злаков.
- Прикрывайте рот. Когда вам нужно кашлять или чихать, обязательно прикрывайте рот и нос.
- Если вы беременны, будьте осторожны с едой. Чтобы снизить риск листериоза следует готовить мясо, в том числе хот-доги при температуре не ниже 74 градусов и избегать мягких сортов сыра, изготовленных из непастеризованного молока. Не употребляйте сыров, на упаковке которых нет указания о том, что они изготовлены из пастеризованного молока.
Прививки (вакцинация)
Некоторые формы бактериального менингита можно предотвратить с помощью следующих прививок:
- Вакцина против гемофильной инфекции типа В (Hib). В настоящее время эта вакцина включена в Нацкалендарь РФ только для детей из групп риска, однако, если Вашему ребенку отказывают в вакцинации в поликлинике, стоит обратиться в частный вакцинальный центр. Она разрешена к введению для детей с 2х месяцев жизни. Вакцина также рекомендуется для некоторых взрослых, особенно для пациентов, страдающих серповидно-клеточной анемией или СПИДом, а также пациентам, у которых удалена селезенка.
- Пневмококковая конъюгированная вакцина (PCV13). Эта вакцина недавно вошла в Национальный календарь прививок РФ, и все здоровые дети будут получать ее с возраста 2 мес. Более старшие дети, в возрасте от 2 до 5 лет, получат ее бесплатно, если они относятся к высокому риску пневмококковой инфекции (имеют хронические заболеваниями сердца, легких или злокачественную опухоль). Если Вашему ребенку отказывают в вакцинации в поликлинике, стоит обратиться в частный вакцинальный центр.
- Менингококковые вакцины. Зарегистрированные в РФ вакцины рекомендуются для детей старше двух лет, имеющих высокий риск заболевания менингококковой инфекцией. К ним относятся дети с нарушением функций селезенки и серповидно-клеточной анемией. Рутинно вакцины от менингококковой инфекции должны вводиться по желанию родителей и при проживании/выезде в регионах, где отмечаются вспышки менингококковой инфекции.
- Пневмококковые полисахаридные вакцины (PPCV). Дети старше 5 лет и взрослые, которые нуждаются в защите от пневмококковых инфекций, могут получить эту вакцину. Центр по контролю и профилактике заболеваний (CDC) также рекомендует PPCV всем взрослым старше 65 лет, а также для людей с дефектами иммунитета, с некоторыми хроническими заболеваниями (например, хронические заболевания сердца, сахарный диабет или серповидно-клеточная анемии), а также для пациентов с удаленной селезенкой.
medspecial.ru
Профилактика менингита: симптомы, лечение и вакцинация

Менингит – это заболевание, связанное с воспалением мембран (слизистых оболочек), окружающих головной и спинной мозг. Он может быть вызван бактериями или вирусными инфекциями, но имеются и грибковые формы этого заболевания.
Профилактика болезни заключается в вакцинации, мерах безопасности при контакте с больными людьми и применении народных средств.
Причины и симптомы менингита
 Провоцирующие менингит бактерии и вирусы живут в нашем теле и окружающей среде вокруг. Во многих случаях они безвредны.
Провоцирующие менингит бактерии и вирусы живут в нашем теле и окружающей среде вокруг. Во многих случаях они безвредны.
Большинство микроорганизмов распространяются через тесные личные контакты, такие как чихание, кашель, поцелуи, а также внешние инфекции.
Бактериальный менингит чаще всего вызывают пневмококк, менингококк, гемофильная инфекция, стрептококк группы В, листерии и кишечная палочка. Причины вирусных менингитов – энтеровирусы, паротит, вирусы герпеса, корь, флавивирусы, вирус иммунодефицита.
Вирус наиболее опасен для больного из-за тесной близости к ЦНС в мозгу. Очень важно знать, как определить менингит правильно — диагностика должна быть качественной и своевременной.О сыпи у взрослых и детей при менингите читайте далее.
О том, как проявляется вирус менингита и какие у него симптомы смотрите тут.
Средства и вакцины
 Методы профилактики заболевания зависят от природы возникновения заболевания. Получив соответствующую вакцину и принимая меры предосторожности, можно значительно снизить его риск.
Методы профилактики заболевания зависят от природы возникновения заболевания. Получив соответствующую вакцину и принимая меры предосторожности, можно значительно снизить его риск.
Менингококковый менингит является серьезным заболеванием даже при проведении лечения.
Поэтому его профилактика является гораздо более эффективным методом. Менингококковая вакцинация может предотвратить развитие инфекции.
Используются три типа менингококковой вакцины:
- Менингококковые конъюгированные вакцины (MCV4) – они включают Menactra и Menveo.
- Менингококковая полисахаридная вакцина (MPSV4) – Menoimune.
- Менингококковая вакцина серогруппы B (MenB) – имеет две вакцины: Trumenba (MenB-FHbp) и Bexsero (MenB-4C).
Вакцины MCV4 и MPSV4 могут предотвратить 70% видов менингококковой инфекции. Оба препарата являются эффективными в 9 из 10 случаев вакцинации людей.
MCV4 дает более длительную защиту и лучше работает для предотвращения передачи заболевания. Врачи рекомендуют прививочные дозы MCV4 для детей в возрасте от 11 до 12 лет. Вторая бустерная доза назначается в возрасте 16 лет.
Профилактика менингита
 Взрослые люди, находящиеся в группе риска, также имеют возможность получения соответствующей вакцины.
Взрослые люди, находящиеся в группе риска, также имеют возможность получения соответствующей вакцины.
К ним относятся:
- люди с расстройствами иммунитета;
- учащиеся в коллективах и призывники;
- посещающие иностранные государства;
- в других случаях риска заражения менингитом.
Вакцинация эффективна в применении к новорожденным с ослабленным иммунитетом, при грудном вскармливании, детям до двух лет, детям, регулярно посещающим различные коллективы.
Однако необходимо подождать с прививкой, если в прошлом имелись сильные аллергические реакции на вакцинацию или любой ее ингредиент.
Покраснение или умеренная боль в месте инъекции является общим признаком вакцинации и не должны считаться осложнением. Но необходимо сразу же обратиться к врачу, если у имеется сильная реакция на вакцину.
Реакция на вакцину включает в себя высокую температуру, слабость или признаки аллергической реакции, такие как проблемы с дыханием, частое сердцебиение или головокружение.
Другие вакцины
Вакцины полезны при многих заболеваниях, провоцирующих инфекционное заболевание. Большинство из них даются детям младшего возраста, но они могут быть показаны и взрослым.
Эти прививки включают в себя:
- Вакцина против гемофильной инфекции типа В (Hib).
- Прививка от менингококковой инфекции.
- Прививка от ветряной оспы и опоясывающего лишая.
- Пневмококковая полисахаридная вакцина (ППСВ)
- Пневмококковая конъюгированная вакцина.
- Вакцина MMR.
Поддержание здорового образа жизни также имеет важное значение для здоровья человека, находящегося в группе риска. Достаточное количество отдыха, отказ от курения, избегания контакта с больными людьми – эти меры помогают защититься от заболевания.
Профилактика менингита при контакте с больным
 В дополнение к вакцинации, необходимо также соблюдать меры предосторожности, чтобы предотвратить болезнь.
В дополнение к вакцинации, необходимо также соблюдать меры предосторожности, чтобы предотвратить болезнь.
Необходимо быть осторожным с людьми, заболевшими менингитом, важно ограничить контакт с ними.
Вирусом можно заразиться в результате контакта с биологическими жидкостями больного, вирус также может передаваться по воздуху, при совместном использовании зубных щеток или посуды.
Необходима гигиена рук после контакта с больным.
После тесного контакта с больным необходимо обратиться к врачу. Возможно, придется принимать антибиотики в качестве мер предосторожности. Это позволит уменьшить риск развития заболевания.
Менингит и народная медицина
Лечение менингита традиционными методами необходимо проводить после консультаций с лечащим врачом.

- Лечение вирусного менингита. В дополнения к обычной терапии вируса можно использовать липовый чай. Он оказывает анальгезирующее и противовоспалительное действие и эффективно укрепляет иммунитет. Чтобы приготовить липовый чай, необходимо заварить 1⁄4 ст. липового цвета в 1 л. кипятка и настоять 10-15 мин. Принимать по 1⁄4 стакана 3 раза в день.
- Лечение бактериального менингита. Облегчение в этом случае достигается настоем из лаванды. Добавить 3 л. сухой лаванды в 400 мл кипятка. Принимать по 1 стакану утром и перед сном.
- Лечение реактивного менингита. Реактивный менингит – самая опасная форма инфекции, называемая «молниеносным видом», которая за несколько часов может оказаться смертельной. Поэтому лечение должно быть начато незамедлительно. Смешать ложку лаванды, валериановый корень, первоцвет, листья розмарина и мяты. Одну ст.л. сбора заварить 1 ст. кипятка, настоять 5 часов и процедить. Принимать по четверти стакана перед едой.
- Лечение серозного менингита. Смешать 20г листьев мяты, плодов кориандра, мелиссы и залить разбавленным водой спиртом (200 мл спирта растворить в 250 граммах воды). Настаивать 2 дня, затем прикладывать марлевые компрессы, смоченные в спирте, к затылку и вискам.
- Лечение энцефалитного менингита. Уменьшить боль во время болезни помогает настой из хвои. Иглы сосны также хороши для приготовления успокаивающих ванн.
- Лечение туберкулезного менингита.Уменьшить боль можно, используя отвары шалфея. Необходимо залить 2 ст.л. травы 50 мл кипятка. Получившуюся смесь следует настаивать 2 часа и процедить. Препарат принимается по 50 мл 4 раза в день.
- Лечение менингита клюквой. Клюква – ягода, которая эффективно снимает боль и уменьшает лихорадку. Приготовьте настой клюквы очень просто. Необходимо истолочь столовую ложку ягод и залить 200 мл кипящей воды. Затем положить в термос и настаивать 4-5 часов, затем процедить через марлю. Принимать настой по 75 мл три раза в день.
- Лечение менингита маком. Необходимо тщательно измельчить мак в ступке. Взять стакан горячего молока на каждые 2 ч.л. мака. Ингредиенты смешать, поместить в термос и настаивать 12 часов. Принимать по 1 ст.л. трижды в день за 1 час до еды.
Какие бывают осложнения после менингита у взрослых и детей? Читайте про это здесь.
Заключение
Заболевание менингитом можно предотвратить и первые шаги, чтобы его избежать, очень важны.Еще лучше, если имеется возможность научить этим советам членов семьи и знакомых.
Профилактика данного вируса является важной задачей для любого человека, т.к. его лечение и связанные с ним риски достаточно высоки.
Видео на тему
neuro-logia.ru
Менингококковый менингит - профилактика и лечение
Учет и регистрация заболевших эпидемическим менингитом и менингококцемией являются обязательными. О всех случаях заболевания местные медицинские работники посылают в районные, городские санитарно-эпидемиологические станции карты экстренного извещения.
При обнаружении заболевания больных срочно госпитализируют в специальные отделения или палаты, при небольшом числе больных в отделении — в боксы. Перевозка больных эпидемическим менингитом допускается только на специально выделенном для острозаразных больных транспорте. Вещи и жилое помещение, где находился больной, подвергают дезинфекции. Ввиду нестойкости менингококка вполне достаточна формалиновая дезинфекция помещения и мытье белья и посуды горячей водой. Больничные отделения, палаты или боксы, где находятся больные, следует тщательно, не м^нее 2 раз в сутки, мыть горячей водой, а стены — дезинфицирующим раствором.
Известно, что заболевание распространяется в большей степени бациллоносителями, чем больными. К сожалению, изоляция бациллоносителей ввиду их большого числа не представляется возможной, но выявление их необходимо. С этой целью надо провести обследование всех лиц, бывших в контакте с заболевшим, на носительство менингококка. В детских учреждениях (ясли, детские сады) бациллоносители — медицинские работники и ухаживающий персонал — допускаются к работе только после двукратного отрицательного лабораторного анализа. Дети-бациллоносители размещаются в отдельные изолированные помещения.
В отношении взрослых-бациллоносителей необходимы следующие мероприятия: 1) санитарно-просветительная работа и 2) внедрение в жизнь правил личной профилактики. С этой целью медицинские работники должны проводить индивидуальные беседы на санитарно-гигиенические темы с родственниками заболевших и групповые беседы в общежитиях, казармах, на предприятиях. Для наглядной санитарной агитации используются плакаты, брошюры и кинофильмы, в которых подчеркивается опасность контакта с заболевшими или бациллоносителями, слушателям показываются и объясняются пути проникновения инфекции в организм человека. Особенно важно внушить бациллоносителям, чтобы они избегали охлаждения, переутомления, интоксикации, своевременно посещали врача и лечили кариозные зубы, заболевания носоглотки, систематически полоскали рот раствором перекиси водорода, марганцовокислого калия.
Профилактическое применение сульфаниламидов в дозировке, соответствующей возрасту больного, в течение 3 дней не более трех раз в сутки приводит к исчезновению менингококка из носоглотки.
Профилактическое применение антименингококковой сыворотки во время эпидемии не дает положительного эффекта, профилактическая вакцинация приводит к лучшим результатам, однако в практике она не используется.
Лечение менингококкового цереброспинального менингита слагается из специфической терапии (сульфаниламиды и пенициллин) и неспецифических лечебных мероприятий. Все существовавшие ранее методы лечения (за небольшими исключениями), в том числе и антименингококковая сыворотка, в настоящее время почти полностью потеряли свою практическую ценность.
Сульфаниламиды (белый стрептоцид, сульфодимезин, норсульфазол, сульфазол, сульфазин и др.) назначаются в первые 2—3 дня болезни в максимальной суточной дозе. Затем дозировка постепенно уменьшается.
Белый стрептоцид (парааминобензолсульфамид) в настоящее время применяется только в случаях тяжелого и бессознательного состояния, когда больной не может принимать лекарства peros. В таких случаях назначают растворимый белый стрептоцид, приготовленный на дважды дистиллированной воде: для подкожного и внутримышечного введения — до 100 мл 1,5% раствора 2—3 раза в день, для внутривенных вливаний — 20—30 мл 5% раствора.
Взрослым сульфаниламиды назначаются внутрь: на первый прием 2 г, затем по 1 г каждые четыре часа в течение 2 суток, на 3-й и 4-й день дают по 1 г через 6 часов, на 5-й и 6-й день по 1 г через 8 часов. Детям до 6 месяцев на первый прием назначают 0,5 г, а затем по 0,25 г через 12 часов, от 6 месяцев до 1 года на первый прием дают 1 г и в дальнейшем по 0,5 г через 12 часов, от 1 года до 10 лет— 1,5 г на первый прием и в последующем по 1 г через 12 часов.
В зависимости от тяжести заболевания и эффективности применяемого лечения дозировка сульфаниламидов варьируется, поэтому приведенные выше методики лечения для взрослых и детей следует рассматривать только как схемы. Рекомендуется при лечении сульфаниламидами введение в организм достаточного количества жидкости. По данным С. Я. Бахмутской, из 176 больных различного возраста, лечившихся только сульфаниламидами, летальность среди детей до 3 лет составляла 20%.
Фролле с 1920 по 1945 г. наблюдал 525 больных. По его данным, летальность до лечения химиотерапевтическими препаратами была равна 65,8%, а после введения сульфаниламидов снизилась до 11%. В возрасте 1—2 лет летальность составляла 2%, а до 1 года — 33%.
Росс приводит наблюдения над 51 больным менингококковым менингитом, леченным сывороткой, сульфаниламидами и сульфаниламидами одновременно с пенициллином. При серотерапии летальность равнялась 59,3%, при лечении сульфаниламидами — 20%, а при сочетании с пенициллином летальность составляла 16%. Автор приходит к выводу, что при химиотерапии остаточных явлений после менингита наблюдается гораздо меньше.
Применение сульфаниламидов начинает сказываться уже по истечении 2—3 суток: улучшается общее состояние больного, уменьшаются головные боли, санируется спинномозговая жидкость и постепенно сглаживаются менингеальные симптомы.
Хороший эффект мы получили при лечении менингококцемии без менингита. В большинстве, случаев наступает полное выздоровление, и очень часто предупреждается вовлечение в процесс мозговых оболочек. При молниеносной форме менингококкового менингита сульфаниламиды почти неэффективны, так как не успевают оказать лечебное действие. При применении сульфаниламидных препаратов нужно тщательно следить за возможными осложнениями. При упорной рвоте и дерматите иногда приходится отказываться от применяемого лекарства и назначать менее токсичный сульфаниламидный препарат. При появляющемся цианозе рекомендуется назначать метиленовую синьку (0,5—1 г). При почечных осложнениях сульфаниламиды не назначаются, следует внутривенно вводить 40% раствор глюкозы и внутрь питьевую соду по 1/2 чайной ложки 2 раза в день. Самым тяжелым осложнением является агрануло-цитоз, сопровождающийся ухудшением общего состояния, изъязвлениями слизистой оболочки рта и глотки и изменениями в формуле крови. В этих случаях сульфаниламиды немедленно отменяются, больному дают обильное количество жидкости, назначают переливание крови, а при появлении ацидоза — глюкозу и раствор хлористого натрия.
Надо помнить еще об одном возможном осложнении — токсическом полиневрите, развивающемся при приеме больших доз сульфаниламидов, поэтому при пользовании ими необходимо тщательно следить за состоянием периферической нервной системы больного.
Наиболее токсичным из всех сульфаниламидных препаратов является белый стрептоцид.
Пенициллин употребляется в виде натриевой соли или других солей бензилпенициллина в растворах для внутримышечных, внутривенных и подкожных введений.
Дозировки пенициллина зависят от тяжести заболевания и индивидуальных особенностей больного. Разовая доза при внутримышечном введении для взрослых колеблется от 50 000 до 300 000 ЕД, суточная — от 400 000 до 1 000 000 ЕД; детям старше 1 года вводят от 150 000 до 400 000 ЕД в сутки. Инъекции пенициллина производят через каждые 3—4 часа. Экмшовоциллин (пенициллин вместе с экмолином обладает удлиненным действием) применяется один раз в сутки в дозах: взрослым от 300 000 до 600 000 ЕД, детям от 100 000 до 300 000 ЕД (10000—15000 ЕД на 1 кг веса). Курс лечения зависит от тяжести заболевания и продолжается от нескольких дней до месяца и больше. Эндолюмбально пенициллин вводится в дозах от 5000 до 50 000 ЕД один раз в сутки.Детям в возрасте до 1 года вводят от 5000 до 10 000 ЕД в сутки, от 1 до 2 лет — 15000—20000 ЕД, от 2 до 3 лет — 20000—25000 ЕД, от 4 до 8 лет — 25000—30000 ЕД, старше 8 лет — 30000—40000 ЕД, взрослым — 40000—50000 ЕД в сутки. Интралюмбальные инъекции пенициллина производятся в первые 4—5 дней болезни ежедневно, а в дальнейшем— через день. Всего таких инъекций делают 8—10 в зависимости от состояния больного.
Для эндолюмбального введения можно пользоваться только кристаллическим пенициллином (натриевая соль бензилпенициллина). Пенициллин готовится на стерильном изотоническом растворе хлористого натрия или на бидистиллированной воде. Растворы должны быть стерильными, нагревать их не разрешается. Пенициллин обычно хорошо переносится больными. При повышенной чувствительности к препарату наблюдаются дерматиты, крапивница и другие кожные сыпи.
При введении пенициллина эндолюмбально требуется большая осторожность. Противопоказанием служит повышенная чувствительность к препарату и эпилепсия.
Для определения чувствительности организма к препарату нужно за 12—14 часов до эндолюмбальной пункции ввести внутримышечно 100 000 ЕД пенициллина. Первое эндолюмбальное введение препарата не должно превышать 10000—15000 ЕД. При введении в спинномозговой канал пенициллина рекомендуется вначале выпустить 5—10 мл спинномозговой жидкости, затем к 3 мл препарата в шприце прибавить 3—4 мл спинномозговой жидкости и полученную смесь вводить медленно в течение 1—2 минут.
Однако, несмотря на все предосторожности при эндолюмбальном применении пенициллина, могут возникнуть тяжелые осложнения. Это случается обычно при повторных введениях лекарства.
Как правило, осложнения наступают при асептической спинномозговой жидкости или в период ее санации. Иногда осложнения выявляются и при первом эндолюмбальном введении пенициллина, именно тогда, когда жидкость прозрачна и содержит мало нейтрофилов. Следует отметить, что при мутной и гнойной жидкости эндолюмбальное применение пенициллина проходит почти всегда без побочных явлений.
Мы имели возможность наблюдать случай тяжелого осложнения в связи с введением пенициллина в спинномозговой канал.
Больной А., 22 лет. Поступил 15 января. Возбужден, сознание спутанное. Заболел остро, появился озноб с высокой температурой. При осмотре лицо гиперемировано. Пульс 60 ударов в минуту, ритмичный, удовлетворительного наполнения, температура 37,8°.
Кожа чистая, сыпи нет. Общее состояние тяжелое. Нажатие на козелок ушной раковины безболезненно. Рот раскрыть не удается, так как больной стискивает челюсти. Носовые ходы свободны. Дыхание ровное. В легких патологических изменений не обнаруживается, левая граница сердца расширена на 1 см, тоны приглушены. Живот мягкий, втянутый. Печень и селезенка не пальпируются. Мочится непроизвольно, зрачки на свет реагируют, парезов нет. Коленные рефлексы живые справа выше, чем слева, брюшные снижены с обеих сторон. Резкая ригидность мышц затылка, выраженный двусторонний симптом Кернига, верхний симптом Брудзинского. ЛОР-органы и глазное дно в норме.
Спинномозговая пункция: жидкость гнойная, ксантохромная, белка 0,99%о, лейкоцитов 1300 в 1 мм3, из них нейтрофилов 90%, лимфоцитов 8%, плазматических клеток 2%. Анализ крови: л. 17000, ю. 3%, п. 45%, с. 43%, лимф. 2%, мон. 7%; РОЭ 17 мм в час. В моче белка 0,06%, в остальном без изменений.
В спинномозговой жидкости образовалась пленка, бактериоскопически микрофлоры не найдено. Эндолюмбально введено 100 000 ЕД пенициллина. На второй день болезни отмечена герпетическая сыпь на губах. Сделана рентгеноскопия грудной клетки, изменений в легких не обнаружено. Через день снова введен эндолюмбально пенициллин. Назначенные в первый день сульфаниламиды 21/11 отменены. Внутримышечно вводится пенициллин по 200 000 ЕД 3 раза в сутки. Температура становится нормальной и в дальнейшем дает редкие подъемы, не выше 37,2—37,3°. Общее состояние улучшилось, сознание ясное, головные боли нерезкие. Спинномозговая жидкость 22/11 бесцветная, прозрачная, белка 0,82%, клеток 11 в 1 мм3, из них нейтрофилов 30%, лимфоцитов 70%.
В 15 часов 27/11 вскоре после введенного эндолюмбально пенициллина у больного началась частая рвота, ухудшилось общее состояние, появились холодный пот, бледность кожных покровов, бессознательное состояние, судороги. По заключению невропатолога, эпилептические припадки возникли вследствие эндолюмбального введения пенициллина, вызвавшего выраженный токсикоз и отек мозга. После соответствующих лечебных мероприятий больной пришел в сознание и в течение суток полностью вышел из тяжелого состояния. Весь остальной период пребывания в отделении протекал при нормальной температуре, общем удовлетворительном состоянии и санирующейся жидкости. Выписался здоровым 18 мая.
В случае осложнений, возникающих при эндолюмбальном введении пенициллина, рекомендуются:
- внутримышечные инъекции взрослым 0,3—0,5 мл, а детям 0,1—0,3 мл 1% раствора лобелина или 0,15% раствора цититона по 0,3—0,5 мл взрослому;
- инъекции 1—2 мл 20% раствора кофеина взрослым;
- 25—50 мл 2% раствора хлоралгидрата в клизме;
- внутримышечные инъекции 10% раствора гексенала; 2—5 мл детям и не больше 10 мл взрослым.
Во избежание возможных осложнений от эндолюмбального применения пенициллина взрослым больным менингококковым менингитом легкой и средней тяжести мы не рекомендуем эндолюмбальное введение пенициллина, а применяем его внутримышечно в сочетании с другими методами лечения.
Обычно мь пользуемся в настоящее время одновременным применением сульфаниламидов и пенициллина. Такое сочетание оказалось действенным не только у взрослых и детей старшего возраста, но и у грудных детей старше 3-месячного возраста.
Концерт провел комбинированное лечение 65 детей, больных менингококковым менингитом, и по— лучил полное излечение у 62; трое умерли в первые 24 часа болезни.
У новорожденных и грудных детей до 3 месяцев жизни применение сульфаниламидов и пенициллина в отдельности и совместно не дает достаточно эффективного лечебного результата при менингококковом менингите. Летальность в этом возрасте остается еще высокой.
Большую роль в выздоровлении играет уход и питание. При менингококковом менингите больные особенно нуждаются в уходе за полостью рта, глазами; при выраженном похудании для предупреждения пролежней ежедневно 2—3 раза рекомендуется производить протирание кожи спиртом и другими дезинфицирующими растворами в местах, подвергающихся наибольшему давлению (пояснично-крестцовый отдел, пятки и др.). Пища должна быть легкоусвояемой и питательной, содержащей достаточное количество витаминов. Кормление должно быть частым (4—5 раз в сутки), но небольшими порциями. Палату, где находится больной, следует чаще проветривать. Неспецифическая терапия складывается из ряда лечебных мероприятий: больным с легким течением заболевания и выздоравливающим рекомендуются ванны, так как они успокаивают боли, уменьшают мышечные контрактуры, понижают температуру и улучшают сон. При резких головных болях и выраженной общей гиперестезии при эндолюмбальном введении пенициллина, а иногда и специально следует выпускать 30—50 мл спинномозговой жидкости для того, чтобы снизить внутричерепное давление. В тяжело протекающих случаях менингококкового менингита, особенно при эпендиматитах, облегчение в детском возрасте может принести желудочковая пункция.
При выраженном возбуждении больного назначают хлоралгидрат в клизмах и люминал peros.
Нельзя отказываться и от внутривенного введения уротропина, который не только дает лечебный эффект, но и является средством, повышающим проходимость гемато-энцефалического барьера. В восстановительном периоде целесообразно назначение инъекций витамина В, глютаминовой кислоты внутрь и других общеукрепляющих средств. При нарушениях движений конечностей (парезы и параличи) показаны массаж и лечебная физкультура. После выписки из больницы (при отсутствии бациллоносительства) рекомендуется отдых в санаторных условиях.
Интересны катамнестические данные, касающиеся детей, перенесших эпидемический менингит при современных методах лечения. Л. Н. Артемкина провела наблюдение за 50 детьми, из которых 44 выписались с полным выздоровлением, а 6 — с улучшением. Из 3 детей, выписавшихся с головной водянкой, двое умерли через 4,5—6 месяцев, а у третьего выявлено понижение слуха, физическая и психическая отсталость. В 36 случаях никакой патологии не наблюдалось, а у 11 детей отмечена слабо выраженная патология со стороны нервно-психической сферы (раздражительность, беспокойный сон, ослабление памяти, головная боль и другие симптомы). Через 3—З,5 года все эти симптомы исчезли. С. А. Джерджерян наблюдал 88 детей, лечившихся в течение 1944—1953 гг. Из них с полным выздоровлением выписался 81. с осложнениями со стороны нервной системы — 7 больных. Срок наблюдения после выписки из больницы до 2 лет был у 24 больных, от 2 до 4 лет — у 36 и свыше 4 лет — у 28 больных. Общая слабость после болезни длилась от 10 дней до 3 месяцев у 21 больного. У детей, перенесших менингит в возрасте до одного года, в большинстве случаев (44 из 52) дальнейшее развитие шло нормально. У 8 детей развитие задерживалось: они поздно начали сидеть (в возрасте 9—12 месяцев), ходить (в 2 года), говорить (в возрасте 2,5—4 лет). У детей старше года (36) изменений в физическом развитии не наблюдалось, за исключением 2 детей, которые выписались из больницы с гемипарезами: они начали ходить поздно (в возрасте 3—3,5 лет). Автор на основании своих наблюдений приходит к следующим выводам:
- при современных методах лечения частота остаточных явлений у перенесших эпидемический менингит значительно снизилась;
- остаточные явления в виде парезов и параличей черепномозговых нервов, нерезких нарушений психики и вегетативных расстройств при соответствующем лечении почти полностью проходят.
profmedik.ru