Что нужно знать про лекарство от астмы? Лучшее средство от астмы
Препараты от астмы - какой препарат от астмы выбрать?
Исследования последних десятилетий установили, что в основе изменений в бронхах при астме лежит воспалительный процесс. Это воспаление особое, не похожее на привычное воспаление, которое бывает при вирусных или бактериальных инфекциях органов дыхания. Его часто называют иммунным или аллергическим. Причем воспаление при астме является постоянным, или, как говорят специалисты, хроническим персистирующим. Оно присутствует не только при любой степени тяжести течения астмы, но даже и в отсутствие симптомов заболевания. Это иммунное (аллергическое) воспаление в бронхах приводит к появлению характерных для астмы симптомов, таких как кашель, одышка, эпизоды свистящих хрипов, чувство стеснения в груди. В крайних случаях появляются приступы затрудненного дыхания. Чем более выражено воспаление, тем более серьезны симптомы заболевания.
Почему развивается воспаление при астме?
Пусковые механизмы развития заболевания могут быть разными - появление животного в доме, простуда, нервное перенапряжение, ремонт дома или на работе, переезд в другую климатическую зону и т.д. Но важно отметить, что астма возникает только у предрасположенных к этому заболеванию лиц. Как мы уже говорили, пациенты с астмой в большинстве случаев "аллергики", а аллергия генетически детерминирована. Очень часто несколько поколений астматиков встречается в одной и той же семье. При этом астма у каждого из болеющих членов семьи может проявляться и протекать по-разному.Как лечить астму?
Лечение пациентов с астмой является комплексным, оно включает медикаментозное и немедикаментозное лечение с соблюдением противоаллергического режима. Препараты от астмы для медикаментозного лечения заболевания подразделяются на два вида: препараты для неотложной помощи и препараты базисной (постоянной) терапии.Человеку, страдающему бронхиальной астмой, необходимо подготовить себя к необходимости длительного приема лекарственных препаратов от астмы, и не прекращать лечение при уменьшении и даже исчезновении симптомов заболевания. Если эти условия не будут соблюдены, то бесконтрольный воспалительный процесс будет прогрессировать, а симптомы утяжелятся, что приведет к частым обострениям заболевания. Всё вместе это повлечет за собой ухудшение качества жизни пациента, возрастание недоверия к врачам, ограничение физической нагрузки, инвалидизацию и т.д. Без адекватного контроля над воспалением нельзя добиться и контроля над симптомами заболевания.
Почему возникают симптомы и приступы астмы?
Как мы уже говорили, появление приступов удушья свидетельствует об отсутствии правильного контроля над заболеванием. Но даже при очень хорошем контроле астмы не существует гарантий полного отсутствия симптомов и обострений. Контакт с аллергеном, в том числе неожиданный, пребывание в накуренном помещении, острая вирусная инфекция и другие подобные ситуации могут вызвать затруднение дыхания, появление кашля и внезапное развитие приступа удушья. Это может случиться в любом месте и в любое время, а значит, необходимо иметь при себе средство для неотложной помощи и, конечно, уметь его применять.Препараты от астмы используемые "по потребности"
Следует подчеркнуть, что при появлении приступов удушья следует немедленно принять меры по их устранению - сделать ингаляцию бронхорасширяющего препарата от астмы, или вызвать "скорую помощь", или немедленно обратиться к врачу. Однако есть пациенты, которые при появлении симптомов не пользуются препаратом для купирования симптомов, а склонны терпеть удушье. Это не только неправильно, но и опасно, так как приступ может затянуться и возникнет более сложная ситуация, которая потребует вызова "скорой" или даже госпитализации.Препараты для купирования симптомов астмы
Самой оптимальной формой является ингаляционная. Ингалятор позволяет лекарству попасть непосредственно в то место, где его действие необходимо, - в дыхательные пути; при этом эффект наступает быстро и достигается с помощью меньшей дозы. Влияние же на весь остальной организм сводится к минимуму. При наличии симптомов астмы ингаляции можно проводить различными способами, но наиболее распространенным является ингаляция с помощью дозированного аэрозольного ингалятора. Обычно пациент делает 1-2 ингаляции с промежутком в 1-2 минуты. Следует тем не менее отметить, что согласно исследованиям до 80% людей испытывают трудности с использованием аэрозольного ингалятора, из-за чего лекарство не попадает в нужные отделы дыхательных путей, и эффективность ингаляции снижается. Поэтому желательно при каждом визите к врачу просить его проконтролировать правильность техники ингаляции.
Существует немало клинических ситуаций, при которых для облегчения симптомов астмы подходит именно Беродуал Н. Благодаря низкому содержанию бета-2-агонистов Беродуал Н оправданно назначать и пациентам с сопутствующими заболеваниями сердечно-сосудистой системы. Беродуал Н много лет успешно используется для лечения хронической обструктивной болезни легких (ХОБЛ). При сочетании ХОБЛ с бронхиальной астмой препарат также может применяться и для облегчения симптомов заболевания.
Особо следует выделить формы бронхиальной астмы, сопровождающиеся выраженным повышением тонуса парасимпатической вегетативной нервной системы (ваготония). Очень часто ваготония характерна для астмы с ночными симптомами заболевания. При вирусных инфекциях также возникает нарушение вегетативной нервной системы (блуждающего нерва), связанное с нарушением определенных рецепторов, которые регулируют тонус бронхов. Составная часть препарата Беродуал Н - Атровент - блокирует эффект ацетилхолина, который при вирусных инфекциях в избытке выделяется из нервных окончаний парасимпатической нервной системы в дыхательных путях. Тонус блуждающего нерва снижается, и происходит расширение бронхов.
Атровент также предотвращает рефлекторное сужение бронхов, вызванное вдыханием различных раздражающих веществ. Эти особенности делают оправданным использование Беродуала Н при появлении симптомов обструкции при вирусной инфекции. Кроме того, Беродуал Н следует назначать и при трахеобронхиальной дискинезии (сильный надсадный кашель), которая часто возникает при вирусных инфекциях, а также для профилактики удушья, связанного с вдыханием холодного воздуха.
Для чего нужна небулайзерная терапия?
Одной из важных областей применения небулайзерной терапии является лечение бронхообструктивного синдрома у детей, диагностика и лечение которого вызывают довольно большие трудности. Многие заболевания, как острые, так и хронические, сопровождаются бронхиальной обструкцией, особенно в течение первых трех-четырех лет жизни. К развитию бронхиальной обструкции предрасполагает наличие аллергии у ребенка и у его ближайших родственников, а также такие факторы, как токсикозы беременности, осложненные роды, раннее искусственное вскармливание, рахит, гипотрофия, гиперплазия вилочковой железы, курение в семье, проживание в экологически неблагоприятных регионах, перенесенная респираторная инфекция в течение первого года жизни.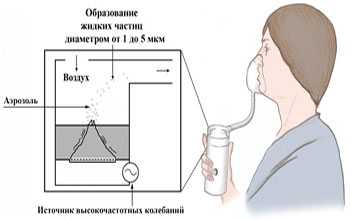
К развитию бронхообструктивного синдрома предрасполагают также возрастные особенности дыхательной системы у детей первых лет жизни: меньший диаметр бронхов, податливость грудной клетки, положение диафрагмы, способность слизистой дыхательных путей быстро отвечать на вирусную инфекцию развитием отека и увеличением секреции слизи. Сочетание этих факторов приводит к тому, что уже при отеке слизистой всего на 1 мм сопротивление потоку воздуха возрастает на 50%. Эффективное устранение бронхиальной обструкции у ребенка - крайне важная и неотложная задача.
Терапия у детей проводится с применением небулайзера, так как дети до 4-6 лет испытывают сложности при использовании обычных ингаляторов. Беродуал благодаря двойному действию входящих в него компонентов и высокой безопасности является средством выбора у детей с бронхиальной обструкцией, и поэтому он широко используется при оказании медицинской помощи маленьким пациентам.
Однако, как и у взрослых, у детей нельзя ограничиваться только купированием симптомов. Бронхообструктивный синдром не является диагнозом, он может наблюдаться при целом ряде заболеваний, и в том числе при астме. Поэтому бронхообструкция у ребенка требует не только неотложной помощи в момент ее клинических проявлений, но и последующего врачебного наблюдения и постановки точного диагноза.
© Надежда Княжеская
allast.ru
Лекарства от астмы - отзывы, обзор препаратов, рейтигни лекарств
Бронхиальной астмой страдает каждый десятый ребенок и один взрослый из двадцати. Астма развивается у людей с наследственной предрасположенностью, усугубленной воздействием аллергенов, атмосферных поллютантов (загрязнителей), факторов агрессии внешней среды (холодный и влажный воздух) и т.д.
Астма – относительно доброкачественное и медленнотекущее заболевание, проявляющееся внезапными приступами удушья и/или кашля. Приступы вызывают панику и страх смерти, в том числе и потому, что часто возникают на фоне волнения, физического усилия, в общественных местах и т.д.
Почему возникает удушье?
В развитии астмы играют роль три типа клеток: гладкомышечные (сокращение или бронхоспазм вызывает затруднение выдоха), бокаловидные (вырабатывают вязкую закупоривающую бронхи мокроту) и иммунные (опосредуют спазм бронхов и выделение слизи через активацию гистамина, простагландинов и антител IgE). На эти три звена направлен эффект современных препаратов для лечения астмы.
Принципы лечения астмы
Приступы удушья можно предупредить (базисная терапия) и купировать (симптоматическое лечение или бронхолитики). Конечно, первый вариант лечения предпочтителен по ряду причин:
- Профилактика эффективнее и дешевле симптоматической терапии;
- Из-за феномена «привыкания» со временем пациенту требуются все большие дозы симптоматических лекарств от астмы;
- Большие дозы бронхолитиков говорят о низком контроле над астмой и высоком риске астмостатуса и смерти;
- Плохой контроль заболевания приводит к необратимым изменениям легких (эмфизема).
Базис
Итак, базисная терапия астмы предполагает ежедневное использование ингаляторов для уменьшения реактивности клеток дыхательных путей, профилактики приступов и остановки прогрессирования заболевания.
- Ингаляционные глюкокортикостероиды: «золотой стандарт» терапии астмы. Препараты снижают реактивность мышечных и слизистых клеток, а, значит, профилактируют удушье. Чем раньше начать применение, тем лучше контроль над астмой.
Не стоит бояться использования ИГКС – они лишены недостатков системных стероидов, т.к. действуют только в легочной ткани. Важно постоянно применять ингалятор и своевременно пересматривать дозы препарата. Наиболее современными лекарствами от астмы являются длительнодействующие будесонид и флутиказон, но окончательное слово в выборе ИГКС остается за доктором.
Ступенчатый подход и гибкое дозирование – способы выбора дозы ИГКС по симптомам или эффекту у пациента соответственно. Последний вариант предпочтительнее, т.к. лучше контролирует астму и дает возможность реагировать на улучшение/ухудшение состояния пациента.
- Кромоны или соли кромоглициевой кислоты: кромогликат и недокромил натрия. Применяются при астме перемежающегося течения или легкой степени при противопоказаниях к ИГКС. Начинают действовать отсроченно!
- Антагонисты лейкотриеновых рецепторов: таблетки для приема внутрь зафирлукаст, пранлукаст, монтелукаст. Снимают тонус бронхов достаточно быстро, эффективны при аспириновой астме, есть данные о равной эффективности данных препаратов и ИГКС;
- Моноклональные антитела: омализумаб. Блокирует провоцирующие аллергические реакции антитела IgE, при тяжелой астме и реакциях на круглогодичные аллергены. Довольно дорогой высокотехнологичный препарат для тяжелой астмы.
Снятие приступов
- Ксантины: эуфиллин для купирования приступа и теофиллин пролонгированной формы (Теопек, Теотард) для приема внутрь. Ограниченно используются в связи с влиянием на сердечную мышцу и наличием препаратов нового поколения;
- В2-адреномиметики (агонисты): расширяют бронхи, снимая спазм.
В2-адреномиметики короткого действия (фенотерол, сальбутамол, тербуталин) используются для быстрого купирования приступов.
Важно! Нельзя заменять сальбутамолом базисное лечение астмы, как делают некоторые пациенты! Это приводит к утяжелению астмы ((увеличение доз препарата, отсутствие эффекта) и провоцирует астмостатус.В2-адреномиметики длительного действия (формотерол, сальметерол, индакатерол) предпочтительны для контроля астмы, в сочетании с ИГКС используются для базисной терапии.
Небулайзеры и ингаляторы
С помощью небулайзера создается мелкое облако препарата, которое достигает цели - нижних отделов бронхов. Актуально использовать небулайзер у пациентов, которые не могут правильно пользоваться индивидуальными ингаляторами (дети, пожилые), для снятия приступа.
Дозированные аэрозольные ингаляторы
Дешевые, удобные, содержат препарат в жидком виде. Однако препарат оседает в глотке, вдох останавливается из-за холода от фреона (есть и бесфреоновые ингаляторы), необходимо координировать ингаляцию со вдохом. Проблема решается ингаляторами с активацией вдохом и спейсерами (камера для распределения препарата).
Сухопорошковые ингаляторы
Препарат из капсулы с током воздуха (инспираторный поток) попадает в легкие, что решает проблему координации со вдохом, но не решает вопрос оседания препаратов в глотке (орофарингеальная депозиция). К ним относят большинство современных ингаляторов типа Мультидиск, Бризхалер и т.д.
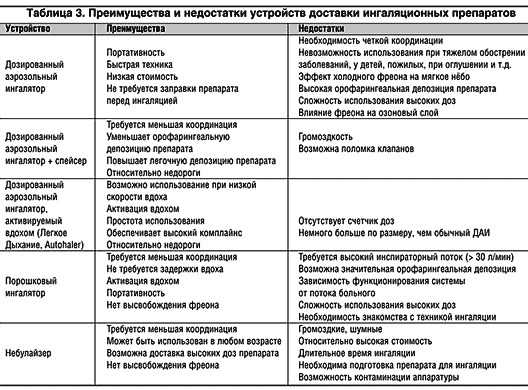
Преимущества и недостатки устройств доставки ингаляционных препаратов
Понравилась статья? Поделитесь ей:Лекарства от астмы списком: отзывы и рейтинги
Теотард
Оставить отзыв о лекарственном препарате:
Теофиллин
Оставить отзыв о лекарственном препарате:
Фенотерол
Оставить отзыв о лекарственном препарате:
Эуфиллин
Оставить отзыв о лекарственном препарате:
Будесонид
Оставить отзыв о лекарственном препарате:
topmeds.ru
Лекарство от астмы - виды препаратов и назначение.
Лекарство от астмы – это не панацея, а возможность продолжить жизнь без постоянных приступов и болезненных ощущений. Немедикаментозное лечение или гомеопатией при данной патологии даже не рассматривается, потому что оно не улучшает качество жизни. Наиболее эффективным будет курс, включающий в себя антибиотики: преднизолон, бронхолитики, ацц, супрастин отхаркивающие и гормональные препараты.
Содержание статьи
Общая информация
Препараты и средства, необходимые для астматиков, продаются только по рецептам. Ведь в этом списке преднизолон, эуфиллин, дексаметазон. В этом списке находится атропин, беродуал, лазолван и биопарокс.
Все эти астматические препараты и средства могут быть опасны, если будут применяться в больших количествах или без соответствующей врачебной рекомендации.
Перед началом лечебного курса, когда применяются новые средства, рекомендуется пройти бесплатные гормональные тесты и принимать супрастин.
Они определяет совместимость организма и его реакцию на препараты и лекарственные средства. Для того чтобы нейтрализовать аллергию, применяют супрастин, также пользуются гомеопатией, безвредной для астматиков.
Для того чтобы точно знать, насколько эффективны антибиотики, нужно:
- использовать препараты на начальном этапе в малых дозировках, постепенно увеличивая его;
- постоянно контролировать состояние здоровья, степень тяжести приступов у астматиков;
- при отсутствии эффекта от лечения прекратить принимать препараты и лекарственные средства.
Это относится к таким средствам, как атропин, эуфиллин, дексаметазон, беродуал, биопарокс, лазолван, преднизолон, супрастин. Если же говорить про такие препараты, как бронхолитики, гормональные, ацц и отхаркивающие они используются без столь строгих ограничений.
Бронхолитики
 Бронхолитики применяют, когда начинаются астматические приступы. Наиболее эффективной представленная мера окажется на начальной стадии патологии, когда больной еще не использует аэрозоли.
Бронхолитики применяют, когда начинаются астматические приступы. Наиболее эффективной представленная мера окажется на начальной стадии патологии, когда больной еще не использует аэрозоли.
Бронхолитики характеризуются преимуществами: они расширяют бронхиальную область. Это делает ее немного более восприимчивой к внешним воздействиям, однако активирует работу. Такие лекарства не позволяют справиться с приступом удушья, но они борются с неаллергическими причинами патологии. Поэтому, применяя бронхолитики, следует помнить о том, что они не могут быть единственными в восстановительном цикле.
Не получится обойтись без следующих наименований: атропин, эуфиллин, дексаметазон, беродуал, биопарокс. В этом списке лазолван, преднизолон, а также ацц. Для того чтобы бронхолитики и аэрозоли были наиболее эффективны применяют отхаркивающие таблетки.
Отхаркивающие препараты
Бронхолитики и отхаркивающие средства улучшают качество жизни больных астмой. Данные лекарства и дополнительные средства характеризуются следующими преимуществами:
- выведение мокроты и слизи из области бронхов и легких;
- укрепление иммунитета и улучшение обмена веществ;
- снижение болезненных ощущений.
Отхаркивающие компоненты, а также атропин, эуфиллин, дексаметазон, беродуал. В этом же списке биопарокс, лазолван, преднизолон, ацц и супрастин рекомендуется применять на начальном этапе заболевания. Они помогут как можно дольше сохранить начальный этап патологии. Далее показано их сочетание с ингаляторами, которые доставляют медикаментозные компоненты напрямую к области легких.
Отхаркивающие компоненты хороши еще и тем, что могут применяться для людей всех возрастов: детей и пожилых. Они сочетаются с гомеопатией, но для определения этого проводят бесплатные тесты.
Польза от гормональных средств
Применение гормональных компонентов сравнимо с эффектом, который оказывают отхаркивающие таблетки. Их применяют для того, чтобы антибиотики воздействовали на подготовленную для этого бронхиальную область. Преимущество гормональных препаратов заключается в их относительной безвредности. Однако они могут отрицательно влиять на:
- беременных женщин и тех, кто пребывает в периоде грудного вскармливания;
- маленьких детей до 12 лет;
- людей с проблемной работой эндокринной железы.
В этих случаях атропин, эуфиллин, дексаметазон, беродуал, биопарокс, лазолван, преднизолон, ацц и супрастин должны постоянно контролироваться пульмонологом или семейным врачом. Для того чтобы восстановительный процесс оставался полноценным, используются другие антибиотики.
Другие антибиотические компоненты
Лечение бронхиальной астмы осложняется тем, что развивается привыкание к лекарственному средству. Для того чтобы замедлить этот процесс, рекомендуется применять уменьшенные в 2 раза дозировки или делать это крайне редко.
Такие компоненты, как атропин, эуфиллин, дексаметазон, беродуал, биопарокс, лазолван, преднизолон, ацц и супрастин известны каждому астматику, но какие у них есть аналоги? Эти антибиотики можно заменять гомеопатией или растительными компонентами, что поощряется только некоторыми пульмонологами.
Последние положительно влияют на организм: они не провоцируют аллергических реакций, ускоряют обмен веществ, могут применяться в больших количествах. Однако они не слишком эффективны, когда нужно купировать сильные боли или справиться с приступом патологии.
В этом случае все-таки эффективны атропин, эуфиллин, дексаметазон, беродуал, биопарокс. В списке лазолван, ацц и супарстин. Их можно комбинировать с ингаляторами и растительными компонентами, что поможет облегчить состояние здоровья при бронхиальной астме.
Также рекомендуется:
- озаботиться изготовлением лекарственных средств по индивидуальному рецепту с теми компонентами, которые выбрал пульмонолог;
- для исключения отрицательных эффектов пройти дополнительное обследование организма, которое позволит установить наличие проблем со здоровьем.
Это позволит увеличить эффективность в плане лечения дополнительными препаратами и облегчит применение дополнительных мероприятий. Но медикаментозное лечение бронхиальной астмы эффективно на все 100%.
Профилактика
Для того чтобы профилактика при бронхиальной астме оставалась результативной, применение медикаментозных компонентов не должно останавливаться. Вместе с этим пульмонологи рекомендуют вести здоровый образ жизни: отказаться от курения и алкогольной зависимости, правильно питаться, соблюдать физическую активность.
Следует раз в год посещать морские курорты и санатории – это поможет очистить легкие и бронхи.
Необходимым является закаливание организма, которое укрепит иммунитет, улучшит самочувствие и придаст дополнительную степень активности. При таком подходе больной бронхиальной астмой будет жить на 100% полной жизнью.
загрузка...
yadishu.com
Таблетки от бронхиальной астмы: какие лучше применять?
Бронхиальная астма – серьезное и опасное заболевание, требующее тщательной диагностики и полноценного лечения. В настоящее время существует большое количество медикаментозных средств, применяющихся при лечении этого заболевания.
Современные усовершенствованные препараты отличаются не только своей эффективностью, но и значительно меньшим количеством побочных действий и противопоказаний.
Независимо от формы выпуска и прочих характеристик, все средства направлены на достижение одних и тех же целей.
 В первую очередь необходимо справиться с симптоматикой заболевания. Изнуряющий, надсадный кашель, одышка, свистящие хрипы, удушье – это неполный список проявлений, беспокоящих пациента при астме. В зависимости от стадии болезни, индивидуальных особенностей и реакций организма, врач выбирает препараты для лечения астмы.
В первую очередь необходимо справиться с симптоматикой заболевания. Изнуряющий, надсадный кашель, одышка, свистящие хрипы, удушье – это неполный список проявлений, беспокоящих пациента при астме. В зависимости от стадии болезни, индивидуальных особенностей и реакций организма, врач выбирает препараты для лечения астмы.
Это могут быть и различные медикаментозные средства для ингаляций, и в форме сиропа, и в таблетках и т.д. Какие из них принимать, может определить только врач, поскольку в период ремиссии лечение принципиально отличается от того, которое назначается во время обострения.
Реже всего при лечении астмы используются препараты в виде таблеток. Это обусловлено большим количеством побочных эффектов для всего организма. Однако они могут назначаться при непереносимости других лекарственных форм, а также для удобства.
Существует три основные группы таблетированных препаратов, назначаемых при лечении бронхиальной астмы. Все они широко представлены в фармацевтической промышленности. Данные медикаментозные средства подразделяются на:
 Бронходилататоры.
Бронходилататоры.- Средства базисной противовоспалительной терапии (БПТ).
- Вспомогательные средства (муколитики, антибиотики, антигистаминные препараты).
Их действие имеет принципиальное различие. Они могут выпускаться также в других формах, имеют противопоказания и побочные действия, строгие требования к дозировке и особенности сочетания с иными препаратами. Одним словом, самостоятельно выбрать оптимальное средство и определить норму и периодичность приема невозможно. Необходимо, чтобы ход лечения заболевания определял врач.
Бронходилататоры
Бронходилататоры позволяют купировать бронхоспазм и осуществлять длительный контроль симптоматики. Препараты данной группы не оказывают существенного воздействия на течение воспалительного процесса в бронхах, поскольку являются средствами симптоматической терапии. Однако они успешно применяются с целью профилактики приступов удушья.
Бронхолитики не способны заменить средства базисной терапии, составляющие основу лечения.
Это правило необходимо запомнить, поскольку нередко человек, страдающий бронхиальной астмой, в результате приема бронхолитиков чувствует уменьшение симптомов и общее улучшение состояния. Это приводит к тому, что пациент делает ошибочный вывод о течении заболевания, начинает злоупотреблять симптоматическим лечением. В результате возникает так называемое привыкание организма к лекарству, а обострения бронхиальной астмы в итоге становятся более тяжелыми и частыми.
К числу данных препаратов можно отнести:
 Сальбутомол выпускается в виде аэрозоли, порошка для ингаляций и раствора для ингаляций в ампулах. Реже применяется в таблетированной форме, например Сальтос, Вольмакс.
Сальбутомол выпускается в виде аэрозоли, порошка для ингаляций и раствора для ингаляций в ампулах. Реже применяется в таблетированной форме, например Сальтос, Вольмакс.- Тербуталина сульфат выпускается в тех же формах. Таблетки содержат 2,5 мг действующего вещества и направлены на купирование состояний, связанных с уменьшением просвета легких.
- Фенотерола гидробромид применяется в виде таблеток, а также аэрозоля и раствора для ингаляций, при этом является более эффективным средством по сравнению с Сальбутамолом с точки зрения бронхолитического действия.
- Пролонгированные b-2 агонисты не назначаются для купирования приступов астмы. Они применяются в совокупности с препаратами кортикостероидной терапии и бывают весьма эффективными при лечении «ночной» астмы. К ним относятся Синглон, Сальтос.
- Существуют также препараты, относящиеся к комбинированным бронходилататорам (Гексопреналин), однако они при лечении бронхиальной астмы назначаются редко, поэтому останавливаться на них не имеет смысла.
- Теофиллин – применяется при обратимой бронхиальной обструкции. Характеризуется малым интервалом между терапевтической и токсической дозами, поэтому крайне важно учесть влияние различных факторов на период полураспада препарата. В связи с тем, что теофиллин метаболизируется в печени, этот период зависит в частности от печеночной недостаточности. Свое влияние также оказывает прием некоторых медикаментозных средств, цирроз, вирусные инфекции, сердечная недостаточность, низкобелковые диеты и многие другие факторы. Оценить все риски самостоятельно невозможно, поэтому назначение препаратов должен делать лечащий врач.
 Препараты, содержащие аминофиллин (Аминофиллин Эуфиллин). Позволяют купировать приступ на фоне сформировавшейся толерантности к b-2 агонистам. Решающее значение играет концентрация вещества в плазме крови. При тяжелых приступах бронхиальной астмы может быть назначен аминофиллиносодержащий препарат в виде внутривенных инъекций. По сравнению с таблетированной формой, парентерально введенные препараты оказывают более сильное и быстрое воздействие.
Препараты, содержащие аминофиллин (Аминофиллин Эуфиллин). Позволяют купировать приступ на фоне сформировавшейся толерантности к b-2 агонистам. Решающее значение играет концентрация вещества в плазме крови. При тяжелых приступах бронхиальной астмы может быть назначен аминофиллиносодержащий препарат в виде внутривенных инъекций. По сравнению с таблетированной формой, парентерально введенные препараты оказывают более сильное и быстрое воздействие.
Аминофиллин часто назначается в случаях, когда бронхиальная астма сочетается с сердечной недостаточностью Независимо от формы, необходимо принимать аминофиллины, соблюдая все меры предосторожности, внимательно прочитать аннотацию к препарату, учесть наличие всех упомянутых в ней факторов.
Средства БПТ и вспомогательные лекарства
Это средства, действие которых направлено непосредственно на причину заболевания – воспалительный процесс в органах дыхательной системы. Они характеризуются необходимостью их длительного приема, поскольку терапевтический эффект может наступить только через несколько недель.
 К этой группе относится Кетотифен, Кромогликат натрия, Интал и Недокромил натрия. В таблетированной форме эти препараты принимаются не так часто, только при наличии индивидуальных показаний. Наиболее распространенные лекарственные формы этих средств – аэрозоли, порошки и растворы для ингаляций.
К этой группе относится Кетотифен, Кромогликат натрия, Интал и Недокромил натрия. В таблетированной форме эти препараты принимаются не так часто, только при наличии индивидуальных показаний. Наиболее распространенные лекарственные формы этих средств – аэрозоли, порошки и растворы для ингаляций.
Данные средства способны блокировать раннюю и позднюю астматические реакции, причем Недокромил более эффективен в этом отношении, чем Кромогликат, к тому же обладает более широким спектром защитного действия. Однако систематическое применение Кромогликата способствует снижению количества обострений заболевания, а также позволяет уменьшить дозу бронходилататоров.
Кетотифен эффективен в качестве профилактического средства, особенно если приступы бронхиальной астмы носят аллергический характер. Препарат обладает седативным эффектом, поэтому его применение должно осуществляться с учетом этого обстоятельства.
Вспомогательные средства традиционно представлены
- Антибиотиками;
- Муколитиками;
- Антигистаминными препаратами.
 Действие муколитических средств заключается в разжижении мокроты и облегчении ее отторжения. Прием сравнительно непродолжительный – до полумесяца. Однако при необходимости препараты можно пить и более продолжительное время (например, с целью постепенной нормализации секреции, особенно в осенне-зимний период). Муколитики назначаются во время обострения бронхиальной астмы. Благодаря действию таких препаратов облегчается основной астматический симптом – кашель. Терапевтический эффект сугубо индивидуален. Такими средствами являются Амброксол, Бромгексин и т.п.
Действие муколитических средств заключается в разжижении мокроты и облегчении ее отторжения. Прием сравнительно непродолжительный – до полумесяца. Однако при необходимости препараты можно пить и более продолжительное время (например, с целью постепенной нормализации секреции, особенно в осенне-зимний период). Муколитики назначаются во время обострения бронхиальной астмы. Благодаря действию таких препаратов облегчается основной астматический симптом – кашель. Терапевтический эффект сугубо индивидуален. Такими средствами являются Амброксол, Бромгексин и т.п.
Антигистаминные средства эффективны при борьбе с проявлениями аллергических реакций, а также при их профилактике. Их характеристики в значительной мере зависят от того, к какому поколению они принадлежат.
Препараты первого поколения обладают большим количеством побочных действий и могут приводить к нежелательным последствиям, отчего имеют множество ограничений к приему (Диазолин). Препараты второго и третьего поколения лишены этих недостатков, кроме того, они не вызывают привыкания, соответственно их можно принимать продолжительное время (Цетрин, Кларитин).
Антибиотики в виде таблеток от бронхиальной астмы назначаются редко, в случае инфекционного воспаления в органах дыхательной системы (Цефотаксим, Азитромицин). Такие процессы обычно сопровождаются повышением температуры тела, серьезными осложнениями, в том числе грибковыми поражениями.
 Учитывая сказанное выше, можно с уверенностью сказать, что подобрать универсальное лекарство в таблетированной форме от бронхиальной астмы невозможно. Данное заболевание требует комплексной диагностики и профессионального подхода в вопросе определения лечения.
Учитывая сказанное выше, можно с уверенностью сказать, что подобрать универсальное лекарство в таблетированной форме от бронхиальной астмы невозможно. Данное заболевание требует комплексной диагностики и профессионального подхода в вопросе определения лечения.
Сочетание препаратов, продолжительность их приема, индивидуальные особенности пациента – все это факторы, которые необходимо учитывать в каждом конкретном случае.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...opnevmonii.ru
Лекарство от бронхиальной астмы: список таблеток и препаратов
Содержание статьи:
Какое лекарство от астмы помогает эффективно? Бронхиальная астма возникает из-за выраженной неконтролируемой сильной реакции организма, которая проявляется в чрезмерном выделении слизи и сужении пространства в бронхах. Часто она сопровождается отеками — таким способом организм реагирует на раздражители.

Препараты при бронхиальной астме подбираются с учетом индивидуальных особенностей пациента, в ходе терапии они могут частично заменяться. Диагностировать такое заболевание и назначить лечение может только специалист, самостоятельно лечить астму опасно. При появлении симптомов следует обратиться к врачу-пульмонологу, который затем может перенаправить пациента к аллергологу, чтобы исключить аллергическую природу заболевания.
Виды лекарств от астмы
Все препараты для лечения условно делятся на категории:
- Средства экстренного вмешательства для предотвращения удушья при сильном приступе бронхиальной астмы.
- Средства системной терапии, направленные на длительное лечение пациентов с воспалительным процессом в бронхах.
- Средства для профилактики астмы.
При астме люди часто используют ингаляторы, это распространенная форма лекарства при таком заболевании. Они позволяют транспортировать лекарственный препарат непосредственно в место локализации проблемы, то есть в бронхи. За счет прямого попадания лекарство действует быстро и точно. Существуют ингаляционные гормональные препараты, они считаются более безопасными и действенными.
Для лечения бронхиальной астмы врачи рекомендуют небулайзер. Это универсальное приспособление, которое подходит для применения взрослыми и детьми при заболеваниях дыхательной системы. Небулайзер трансформирует жидкие лекарства в аэрозоль, который легко вдыхать, доставляя испарение прямо в бронхи. В случае бронхиальной астмы эти аппараты являются необходимостью, так как при сужении бронхов доставить другим способом лекарственный препарат сложно.
Если у пациента диагностируется астма, лечение назначается препаратами из 3 групп: препараты контроля, противовоспалительные и экстренные. Список активных веществ в каждой из групп большой, стоит рассмотреть его подробнее.
Экстренные средства
Экстренные лекарства помогают расширить пространство бронхов, при приступе последние сжимаются и вызывают удушье. Чтобы этого не произошло, применяют бета-2-агонисты краткого действия, М-холинолитики краткого действия, теофиллины и глюкокортикостероиды. Последние относятся к группе гормонов, выпускаются таблетки и раствор для внутривенного введения. Гормональная терапия имеет как поклонников, так и противников из-за побочных эффектов, развивающихся при длительном ее применении. Но в случаях с приступами бронхиальной астмы они иногда оказываются единственным оперативным решением, когда другие средства бессильны.
Для быстрого снятия приступов бронхиальной астмы широко применяются бета-2-агонисты и М-холинолитики в различных дозировках и комбинациях. Опытные специалисты предлагают оптимальное решение, оценивая риски возникновения побочных эффектов и индивидуальной реакции пациента на вещества. Лекарство от астмы экстренного действия всегда должно быть под рукой у человека с таким диагнозом, болезнь требует строгой дисциплины в этом отношении. При неуточненных причинах следует опасаться приступов от ряда раздражителей, которые могут внезапно атаковать бронхи. Некоторые пациенты начинают носить специальные браслеты, сообщающие о болезни, чтобы в случае приступа находящиеся рядом люди смогли найти в сумке ингалятор и помочь вдохнуть лекарство.
Данная категория препаратов лишь помогает справиться с приступом, устраняя спазм в бронхах и уменьшая отечность. Она не лечит причины и не борется с болезнью системно. Пользоваться только лишь лекарствами с бета-2-агонистами и М-холинолитиками нельзя, несмотря на быстрое облегчение после их применения. Нужен комплексный подход. Более того, к препаратам развивается привыкание, поэтому применение чаще 6 раз в сутки чревато постепенным ослаблением действия.
Пульмонолог после обследования назначает ряд препаратов, работающих по всем направлениям: купируют симптомы, борются с воспалением, устраняют приступы.
Основное лекарство
Для лечения астмы основным лекарством является противовоспалительный препарат. Чаще всего врач назначает гормоны-глюкокортикостероиды. В период обострения пациенту выписывают таблетки, в других случаях обходятся ингаляторами. Последние высоко оцениваются по степени воздействия на бронхи, так как они напрямую попадают в место локализации воспаления и начинают работать оперативно и эффективно.
Основные типы ингаляторов.Глюкокортикостероиды быстро справляются с воспалительными процессами, если соблюдать все рекомендации врача, побочные эффекты будут минимальными. Отношение к гормональной терапии и среди врачей, и среди пациентов до сих пор неоднозначное. Прием гормонов в виде инъекции и таблетки может привести к сахарному диабету, повышению артериального давления, остеопорозу. Речь не идет о разовом приеме и моментально проявляющемся вреде от одной таблетки, но при системном лечении такими средствами риск всего перечисленного становится высоким.
К счастью, ингаляторы с глюкокортикостероидами работают несколько иначе, чем таблетки, так как поступают непосредственно в бронхиальное дерево и имеют минимальные побочные эффекты. Их разрешено применять длительный срок, так как основной результат можно наблюдать только после 3 месяцев приема.
Следует доверять лечащему врачу и обсуждать с ним опасения, чтобы убедиться в правильности выбранного курса лечения. Самостоятельно менять дозировки или отменять назначенное лечение ни в коем случае нельзя — это может привести к тяжелым последствиям. От ингаляторов с гормонами у пациентов случается кандидоз ротовой полости, появляется охриплость. Все это устраняется местными средствами и полосканиями.
Техника использования ингалятора системы «Легкое дыхание».Для лечения воспаления от бронхиальной астмы применяются блокаторы лейкотриеновой системы. Они менее эффективны, чем ингаляторы с глюкокортикостероидами, поэтому чаще их назначают как дополнительные средства в составе комплексной терапии. Особенно выраженным действием обладают при аспириновой астме. Для неосложненных форм бронхиальной астмы используют кромоны. Заболевание аллергической природы иногда плохо реагирует на гормоны, тогда врачи при приступах обращаются к блокаторам IgE.
Вспомогательные лекарства
Лекарства, позволяющие контролировать состояние бронха, держать его открытым, основываются на бета-2-агонистах и теофиллинах длительного действия. Результат держится до суток и позволяет в сочетании с основным лечением поддерживать нормальное дыхание пациента.
Для результативного лечения астмы от пациента требуется соблюдение всех указаний врача и некоторых простых правил. Важно научиться правильно пользоваться ингаляторами. При кажущейся очевидности этого аспекта лечения для многих пациентов использование аппаратов становится проблемой, из-за чего лекарства попадают не полностью. Сделайте первые ингаляции в присутствии врача, чтобы убедиться в попадании испарений именно в бронхиальное древо.
Техника использования мультидиска.Для более легкой и приятной ингаляции можно использовать специальную насадку, которая фильтрует крупные частицы аэрозоля, раздражающие слизистую, и помогает транспортировать влагу прямо в бронхи. Тем, кто впервые страдает от бронхиальной астмы, такое приспособление под названием спейсер поможет. При обострениях лучше использовать небулайзер, так как он дробит молекулы лекарства на еще более мелкую пыль.
Противовоспалительные лекарства нужно принимать не ранее чем через 15 минут после проведения ингаляции. Нужно дать препаратам возможность сработать, расширить бронхи, и тогда средство глубоко проникнет в бронхиальное древо.
Рекомендации врачей
Бронхиальная астма требует от пациента соблюдения специального режима. При вероятности или очевидности аллергической природы заболевания по назначению врача проводится дополнительно аллерген-специфическая иммунотерапия. Это позволяет заставить организм привыкнуть к клеткам и выработать на них естественную защиту.
Больным при астме и бронхитах показано санаторное лечение, наиболее благоприятными курортами для пациентов с астмой считаются Крым и Северный Кавказ. В отсутствие морского климата полезно делать различные солевые процедуры.
Важную роль играет и образ жизни больного. Нужно отказаться от содержания домашних животных. Даже если ранее аллергии на шерсть, цитрусовые, молоко и шоколад не было, это не означает, что она не могла развиться со временем. Чтобы не допускать усугубления астмы, придется следить, чтобы рядом не оказывались сильные аллергены.
В комнате человека, страдающего астмой, нужно ежедневно проводить влажную уборку, следить за уровнем температуры и влажности.
Многие врачи для лечения астмы в хронической форме предлагают радикальные меры: переезд в благоприятный климат. Для многих это становится спасением. Специалисты не отрицают возможность физических нагрузок при бронхиальной астме, однако призывают к рациональному спорту, например плаванию или умеренной ходьбе по парку. При астме невозможна передача от человека к человеку, так как она не является инфекционным заболеванием, поэтому нахождение в одной квартире с больным неопасно для всех членов семьи.
Современная фармацевтическая промышленность предлагает новые препараты, которые совершенствуются. Консультируйтесь с врачом о назначении лекарств нового поколения.
Видео о медикаментах, применяемых при бронхиальной астме:
Что делать, если в вашем присутствии у человека случился приступ астмы? В первую очередь нужно посадить его прямо, в удобное положение, успокоить. Иногда удушье является больше стрессовой реакцией на возникший приступ. Спросите, нужно ли ему принять лекарство и есть ли оно при нем. Не поможет принятая таблетка, астма не позволит ее проглотить, не пытайтесь дать обезболивающее. Откройте окно, освободите шею от платков, галстука, тугого воротника. Помогите достать ингалятор, дайте вдохнуть дозу лекарства. Если это не помогло, нужно выждать 10 минут и сделать еще один вдох. Если ингаляция не помогла, нужно вызвать скорую помощь.
stronglung.ru
Бронхиальная астма: список лекарственных препаратов
Особенности патологии и принципы терапии
Хронический воспалительный процесс бронхов и трахеи развивается в связи с попаданием в систему аллергенного агента, из-за инфицирования органов. Также имеет значение генетическая предрасположенность и психосоматика, как ответ на стрессовые ситуации. Под воздействием негативных факторов происходит обструкция, выделение большого объема вязкого гиперсекрета, что приводит к недостаточности дыхания.
Любые препараты, будь средства для оказания скорой помощи и немедленного купирования приступа или лекарства для длительной терапии, назначаются ведущим врачом. Диагностика и лечение зависит от развития астмы и этиологии. Большое значение имеет взаимодействие следующих специалистов:
- В первую очередь пациент обращается к терапевту или педиатру, если речь идет о здоровье детей.
- После первичного сбора данных пульмонолог направляет больного на обследование, подтверждающее или опровергающее причины заболевания.
- Если патология имеет аллергический путь развития, необходимы консультации и диагностика аллерголога. Проводятся тесты на выявление антигенов, определяется, какие агенты привели к болезни.
- Обязателен осмотр оториноларинголога. Врач определяет причины отечности и воспаления носоглотки и горла.
- Визит к эндокринологу требуется, когда выявлены нарушения гормональной системы.
- Существуют диспептические формы астмы, которые не сопровождаются признаками удушья. В этом случае к процессу привлекается гастроэнтеролог.
- Консультация кардиолога необходима, если патология приводит к осложнениям, выражающимся в дисфункциях сердца.
Основные принципы терапевтических методик и использование медикаментозных средств предусматривают выполнение следующих мероприятий:
- Своевременная профилактика заболевания
- Меры, направленные на снижение симптоматики
- Предотвращение тяжелых состояний при обострении
- Купирование приступов
- Помощь в восстановлении дыхательных функций
- Определение, какие средства можно использовать в данный момент
- Совместимость разных препаратов без ущерба для здоровья.
Медикаментозные средства для лечения астмы
Фармакологическая промышленность, благодаря медицинским исследованиям, разработала несколько групп препаратов. Но каждый год предлагаются новые составы, какие подходят как взрослым, так и детям. Они имеют минимальный перечень противопоказаний и побочных реакций. Эффективную схему может предлагать только врач, который принимает решение об отмене в случае низкого результата. Лекарства выпускаются в следующих формах:
- Капсулы и таблетки предназначены для длительного приема
- Суспензии и сиропы подходят для детей
- Лекарство, подаваемое в систему с помощью ингаляторов способно быстро купировать приступ, мгновенно поступает в бронхи
- Растворы для инъекций и инфузий применяются при тяжелых состояниях и реанимационных мероприятиях.
Базисная терапия включает средства следующих групп:
Гормональные лекарства
Кортикостероиды – мощные противовоспалительные средства. По принципу воздействия на метаболизм выделяют две группы препаратов. Первая принимает участие в регуляции обмена белковых, углеводных, жировых элементов и нуклеиновых кислот. Основные активные вещества – кортизол и кортикостерон. Вторая группа – это минеральные составы, предназначенные для нормализации водного и солевого равновесия с главным действующим компонентом альдостероном.
Элементы поступают в организм и устремляются к клеточным мишеням, где проникают через мембраны. Далее они связываются с рецепторами, которые освобождают от белковых элементов, после чего комплексы объединяются, поступают в ядро и приводят к изменениям на генном уровне.
Средства тормозят действие глюкозных цепочек, стимулируют процессы генеза аминокислот и глицерина. Кроме того, они стимулируют синтез гликогена и влияют на липидный обмен, за счет чего происходит увеличение инсулиновой секреции.
Препараты обладают противовоспалительными свойствами, благодаря блокировке всех фаз процесса. В реализации играет роль биосинтез эйкозаноидных веществ из арахидоновой кислоты. В результате происходит расслабление гладкой мускулатуры, в очаге возникают условия для погашения продуцирования циклооксигеназ и фофсфолипаз, что препятствует развитию воспаления.
Также кортикостероиды участвуют в производстве сурфактантов – активных элементов, покрывающих альвеолярную поверхность. Таким образом, осуществляется защита от ателектаза и коллапса.
Для ингаляционного применения предназначены следующие средства:
- Беклометазон создает максимальные концентрации уже через 5 минут после введения в дыхательные пути. Так как нижних отделов бронхов достигает только 20% лекарства, рекомендуется для детей использовать спейсер, помогающий предотвратить попадание состава в пищеварительную систему. Взрослым назначают 100 мкг 3-4 раза в день или 4—мкг, разделенные на 2 приема. Для лечения детей нужно использовать 50-100 мкг в сутки.
- Будесонид развивает выраженный симптоматический эффект через неделю после начала применения. Дозировка составляет 400-1600 мкг в первые 48 часов, далее 200-400 мкг дважды в день, при обострениях количество увеличивают втрое. Для детей – 50-200 мкг в день.
- Ингакорт – базисное средство, обладающее противовоспалительным, антиаллергическим свойством. Препарат способен уменьшать синтез экссудата, восстанавливать реакцию пациента на дилататоры, позволяя уменьшить кратность применения последних. Выпускается в форме аэрозоля, в комплекте идет спейсер. Дозировка для взрослых составляет два впрыскивания в сутки, что соответствует 1 мл активного вещества флунизолида. Для лечения детей рекомендовано аналогичное количество, но использовать нужно только под контролем взрослых.
Следует учитывать, что дозировка зависит от степени развития патологии, чем она выше, тем больший объем необходимо применять. При хорошем ответе количество постепенно снижается.
Системные кортикостероиды выпускаются в форме таблеток, суспензий и инъекций. Препараты при бронхиальной астме классифицируются по трем группам. Первая – это средства короткого действия, вторая – отличается продолжительный эффектом, а третья – предназначена для длительного влияния на организм. К ним относятся следующие лекарства:
- Гидрокортизон – десенсибилизатор и антиаллергик с противошоковыми свойствами. Он подавляет рост соединительной ткани, сокращает проницаемость капиллярных стенок и увеличивает скорость распада белковых элементов. При острых состояниях его вводят внутривенно, в остальных случаях – внутримышечно. Начальная доза составляет от 100 до 500 мг каждые 2-6 часов до стабилизации пациента. Для лечения детей дозу определяют согласно массе тела и возрасту, но не менее 25 мг в сутки.
- Преднизолон – синтетический кортикостероид с высокой степенью активности. Он способен препятствовать пролиферации и тормозить производство нуклеиновых кислот. Состав принято использовать в виде таблеток, при острых состояниях 20-30 мг в сутки, в качестве поддерживающей дозы – 50-10 мг в день. Количество для детей – 1-2 мг на кг массы тела, разделенные на 4-6 приемов.
- Дексаметазон относится к средствам длительного действия. Он влияет на белковый и углеводный метаболизм, предназначен для купирования экстренных аллергических состояний. Во время приступов астмы назначают 2-3 мг. Что равнозначно 4-6 таблеткам в день. После снятия атаки количество уменьшают вдвое.
Хотя кортикостероиды – основополагающий фактор в лечении астмы, являются природными гормонами или синтетическими аналогами, имеется ряд относительных противопоказаний. Их не применяют или назначают с осторожностью при обнаружении язвенных образований в системе пищеварения, диабете, склонности к тромбоэмболии. Также врач определяет целесообразность приема при беременности.
Негормональные средства
Это следующие по важности препараты, которые применяют при лечении астмы. Они объединены в общую группу, имеют свои особенности воздействия на организм и способы использования:
Ингаляционные
Такие составы назначают при средней стадии развития заболевания. Они неэффективны в качестве монотерапии, поэтому принято использовать, как дополнительные медикаменты в сочетании с гормональными средствами. К этой категории относятся следующие аэрозоли:
- Форадил – бронходилататор длительного действия. Предназначен для терапии при обратимой и необратимой обструкции, помогает расширять просветы, облегчает процесс дыхания. При введении состав набирает концентрацию в течение 2-3 минут и продолжает держать е на протяжении 12 часов. Отличается тем, что не оказывает негативного влияния на сердце и сосуды. Он снимает отек и предупреждает воспалительный процесс. Взрослым назначают 12-24 мкг дважды в сутки, детям от 5 лет – 6-12 мкг два раза в день.
- Оксис представляет собой порошковое вещество для ингаляций. Он способен купировать спазм, проявлять активность при систематической терапии, также эффективен при профилактике. Содержит форматерол, который при попадании в дыхательные пути влияет избирательно на состояние гладкой мускулатуры бронхов. Токолитические свойства позволяют выиграть время для проявления активности кортикостероидов. При тяжелом развитии астмы врач обязан предупредить начало гипокалиемии. Дозировка – 4-9 мкг утром и вечером, в зависимости от возраста. При необходимости суточный объем увеличивают до 18 мкг, но он не должен превышать 36 мкг.
- Сингуляр – медикамент с активным компонентом монтелукастом. Ингибирует синтез липидных веществ, образующихся их арахидоновой кислоты, тем самым делает эпителиальные ткани невосприимчивыми к цистеинилам. Он увеличивает количество эозинофилов, прекращает спазм, снижает проницаемость сосудистых стенок и регулирует вязкость мокроты. Для лечения детей назначают жевательные таблетки в количестве 4 мг в день. Взрослым необходима дозировка 10 мг в сутки единоразово, до или после еды. Лекарство нужно запивать водой.
- Серевент представляет собой аэрозоль, состоящий из молекул сальметерола. Он высвобождает из тканей гистаминовые элементы, подавляет раннюю и позднюю аллергическую реакцию. Способен сохранять активность на протяжении 30 часов, когда бронхорасширяющий эффект уже пропадает. Достаточно одного введения, чтобы уменьшить гиперчувствительность. Кроме того, препарат ускоряет движение ресничек мерцательного эпителиального слоя, что обеспечивает увеличение функций мерцательного клиренса. Взрослым назначают по 50 мкг, разделенные на два приема в день, максимальная суточная доза для детей составляет 100 мкг. Аэрозоль обычно выпускается в комплекте со спайсером.
Кромоновые препараты
Средства нового поколения, которые характеризуются способностью устранять воспаление и развитие аллергических реакций. Они воздействуют на рецепторы, которые провоцируют расстройство иммунитета. Первоначально полагалось, что основные вещества обладают способностью стабилизировать мастоцитные и лаброцитные клетки, но впоследствии было выяснено, что этот эффект выражен достаточно слабо.
Препараты ингибируют воспалительные процессы, управляют продуцированием макрофагов и эозинофилов, подавляя поздние реакции в качестве ответа на влияние провоцирующих агентов. Они предназначены для регулярного применения и профилактических схем, но в отличие от кортикостероидов имеют короткую продолжительность воздействия.
Имеющийся в составе натриевый кромогликат оказывает подавляющий эффект на рост и размножение вирусов. Он уничтожает хламидии, способные вызвать приступ. Медикаменты могут снимать спазм, но не предназначены для расширения просветов. Побочные реакции обнаруживаются в редких случаях, выражаются в неприятных ощущениях в области глотки, раздражительности слизистых. Единственное противопоказание – непереносимость активных компонентов. В группу входят следующие лекарства:
- Интал – наиболее известное средство нового поколения. Особенность его воздействия лежит в способности предотвращать продукцию медиаторов, вызывающих воспалительный процесс. Несмотря на то, что состав выпускается в капсулах, при бронхиальной астме рекомендовано использование в аэрозольной форме. Назначается для ингаляций в дозировке 4 раз в сутки. При необходимости доза увеличивается до 6 раз в день, а после достижения терапевтического эффекта она сокращается вдове. При совместном использовании дилататоры принимают непосредственно перед введением Интала. Детям до 5 лет средство не рекомендовано, в остальном дозировка неизменна.
- Тайлед представляет собой противоаллергенное лекарство с основным действующим элементом недокромилом. За счет ингибирования и дегрануляции мастоцитов предупреждает спазм, возникающий при контакте с провоцирующим агентом. Он угнетает синтез антигенов всех типов, подавляет гиперактивность тканей, снимает воспаление, восстанавливает дыхательные функции. Было выяснено, что наибольший терапевтический результат достигается при легких и умеренных проявлениях астмы, наступает на 7 день после начала лечения. Дозировка в педиатрической практике составляет 2 ингаляции от 2 до 4 раз в день. Взрослым количесвто увеличивают вдвое. В форме таблеток препарат не выпускается.
- Кетотифен – это средство с антианафилактическими свойствами, обладающее небольшой антигистаминной активностью. Не допускает увеличения объема эозинофильных соединений в клетках дыхательной системы. Используется при диагностировании аллергических реакций немедленного типа. Эффективен при профилактике бронхита, астмы, ринита, сенной лихорадки. Таблетки принимают с пищей, запивая водой. Дозировка для взрослых и детей аналогична – 1 мг два раза в день.
Антилейкотриены
Основой возникновения бронхоспазма служат липидные вещества, образующиеся в процессе синтеза арахидоновой кислоты. В формулу также входят эйкозаноидные и простаноидные элементы. Оксигеназная ферментная система относится к цитозольной группе, которая обнаруживается в альвеолярных тканях, макрофагах и тромбоцитных веществах. Таким образом, получаются нестабильные цепочки, являющиеся медиатором развития сужения просветов. В основном, они обнаруживаются вследствие обструкции, вызванной приемом аспирина и неселективных НПВП.
Фармакология предлагает несколько видов антилейкотриеновых лекарств: прямого воздействия, составы, ингибирующие протеины, блокирующие сульфидопептидные вещества и н6посредственно антагонисты липидных элементов. В группу входят следующие препараты:
- Зилеутон способен ингибировать производство оксигеназ и сульфидных пептидов. Он предотвращает спазматические приступы, спровоцированные вдыханием холодного воздуха и приемом аспирина. Начинает работать спустя 2 часа после начала терапии, эффект держится не менее 5 часов. Он устраняет одышку, кашель, боли в области груди и свистящие хрипы. Следует учесть, что длительное использование может привести к лейкоцитозу, что отражается на снижении защиты против инфекций. Дозировка составляет 600 мг четырежды в сутки. Детям до 12 лет он противопоказан.
- Аколат – это противовоспалительное лекарство для предупреждения сужения бронхиальных просветов при астматических атаках. Это мощный и высокоселективный антагонист пептидов и лейкотриенов, способный снизить отек тканей. Он неэффективен по отношению к гистаминам и простогландинам, поэтому его назначают при выявлении определенных провоцирующих агентов или в составе комплексной терапии. Рекомендован для длительного приема для пациентов от 7 лет. Дозировка – 10-20 мг дважды в сутки.
- Монтекуласт представляет собой селективный блокатор рецепторов, вызывающих спазм бронхов. Он нормализует состояние и уровень выделения секрета, устраняет воспаление и отек. Хорошо сочетается с дилататорами, проявляет продолжительный терапевтический эффект при одновременном использовании с глюкокортикостероидами. При положительной динамике позволяет отменить введение последних. Следует учитывать, что состав быстро улучшает дыхательные функции, но не способен устранять констрикторный фактор при аллергии. Назначается в количестве 5-10 мг один раз в 24 часа, желательно принимать перед сном.
Адреномиметики
Бетаагонисты вызвают реакции бетаадренергических рецепторов. Они предназначены для купирования приступов и предотвращения астматического статуса в случаях, когда базисная терапия не приносит результатов. Так как вещества не способны оказывать мгновенное воздействие, не походят при острых состояниях.
В бронхах и сосудах синтезируются батадваадренорецепторы. Их стимуляция приводит к улучшению проходимости, расширению просветов, повышению мощности сокращения мышц. Средства выпускаются в форме таблеток и аэрозолей, но при астме их назначают в виде ингаляторов. В группу входят следующие медикаменты:
- Сальбутамол относится к категории адреномиметиков короткого действия. Он проявляет быструю активность, препятствует высвобождению гистаминов и снижает бронхиальную реактивность. Улучшает функции мерцательного клиренса, регулирует выработку слизи и разжижает мокроту. Кроме того, средство контролирует уровень инсулина в крови и снижает высокие концентрации калиевых элементов. В оптимальных дозах не оказывает негативного воздействия на сердце и сосуды, не повышает артериальное давление. При приступах удушья рекомендуется впрыскивать 1-2 дозы аэрозоля. Противопоказан при проблемной беременности и угрозе выкидыша.
- Формотерол отличается пролонгированной активностью. Допустимо комбинирование с глюкокортикостероидами в одном флаконе. Эффект наступает через 5 минут после приема, развивается через 2 часа, продолжается на протяжении 10 часов. Медикамент может использоваться как при обострении астмы и приступе, так и в качестве профилактики. В первом случае используется 24 мкг дважды в день, во втором – 12 мкг утром и вечером. В ингаляторе содержится 100 доз. Нельзя одновременно использовать с другими адреноблокаторами.
Комбинирование препаратов
При разной степени развития астмы существуют четыре терапевтические схемы, направленные на постепенное улучшение состояния пациента и ступенчатое возвращение от последнего этапа к первоначальному.:
- Первая – слабые, кратковременные и нерегулярные приступы не требуют систематического лечения. Для них достаточно использования базовых комплексов, включающих негормональные аэрозольные составы.
- Вторая – легкое течение, атаки повторяются несколько раз в месяц. Рекомендовано применение кромонов, адреномиметиков короткого воздействия.
- Третья – средняя степень развития, подразумевает лечение кортикостероидами и дилататоров с пролонгированными свойствами. Терапия должна быт комплексной и предупредительной.
- Четвертая – самая сложная стадия основана на взаимодействии сразу нескольких групп препаратов. Схема может варьироваться в зависимости от провоцирующих агентов, вызывающих приступ и эффективности комплексов. В случае отсутствия положительной динамики комбинации могут изменяться до получения необходимого результата.
Известно, что бронхиальная астма относится к категории неизлечимых заболеваний. Все группы препаратов предназначены для улучшения дыхательной деятельности и возвращения пациента к нормальному жизненному укладу. В большинстве случаев при постоянном контроле прогноз благоприятный. Если точно соблюдать рекомендации врача, регулярно проходить медицинские осмотры, положительная терапевтическая динамика будет сохраняться постоянно.
lekhar.ru
Таблетки от астмы
Одним из главных методов лечения бронхиальной астмы у разных возрастных категорий на сегодняшний день является медикаментозная терапия. За минувшие годы появилось множество лекарственных препаратов, которые не только помогают облегчить состояние пациента, но и служат профилактикой некоторых осложнений. Медицина не стоит на месте: с каждым годом синтезируются новые препараты, которые становятся все более безвредными для человека. Это же касается и лекарственных средств для лечения астмы.
Главные требования, предъявляемые к ним – это безвредность и эффективность.Каждому пациенту лекарства назначаются индивидуально, в зависимости от формы астмы, возраста человека, степени заболевания и индивидуальной реакции организма на препараты. Правильно подобранная лекарственная терапия позволяется держать постоянный контроль над заболеванием, не допустить его обострения и за несколько минут справиться с приступом.
Следим за своим самочувствием
Пациентам, страдающим от астмы, не лишним будет приобретение пикфлоуметра. Этот медицинский прибор предназначен для измерения пиковой скорости выдоха. С помощью этого устройства вы сможете выявить провоцирующие факторы (например, источник аллергии) и предупредить начинающийся приступ.
Такие измерения важно проводить утром и вечером, чтобы контролировать свое состояние. Также благодаря полученным данным пациент может самостоятельно изменять дозы препаратов, назначенных врачом, а со временем и вовсе уменьшить их.
Чем лечить астму
Лекарственные средства для лечения бронхиальной астмы разделяются на три категории:
- Купирующие приступ заболевания.
Действие этих лекарств направлено на облегчение симптомов болезни. Они принимаются постоянно для предотвращения астматических приступов, либо в случае необходимости. В эту же категорию входят препараты от аллергии (в случае заболевания атопической астмой)
- Базисные препараты
Назначаются пациенту пожизненно, независимо от фазы развития заболевания и степени его обострения. Постоянный прием этих средств позволяет достигать положительной динамики в лечении бронхиальной астмы: межприступные периоды становятся длительными, повышая качество жизни заболевшего, приступы случаются крайне редко.
Зачастую пациенты, почувствовав значительное улучшение, прекращают принимать базисные лекарственные средства. Этого делать ни в коем случае нельзя, поскольку прекращение их приема провоцирует новые приступы бронхиальной астмы. Согласно статистике, 25% приступов, угрожающих человеческой жизни, случается именно из-за самовольной отмены базисных лекарств.
- Комбинированные средства
Базисные лекарственные средства
К этой категории относятся:
- Ингаляторы Недокромил натрия и Кромогликат натрия.
Негормональные лекарственные средства, которые могут назначаться и в детском возрасте. Их выписывают пациентам во время ремиссии, или при легкой форме бронхиальной астмы. Эти средства обладают малой степенью эффективности, они не совместимы с большинством других лекарств, а также могут вызвать симптомы аллергии.
- Глюкокортикостероидные гормоны для ингаляций.
Одна из наиболее эффективных групп препаратов для лечения бронхиальной астмы. Обладают мощным местным противовоспалительным действием, за счет чего имеют минимум побочных эффектов. Их постоянное применение способствуют ощутимому улучшению самочувствия больных. Эту группу представляют такие препараты, как Будесонид, Беклометазона дипропионат, Флутиказона пропионат и Флунизолид.
- Глюкокортикостероидные гормоны в форме таблеток
Их прописывают в основном пациентам, страдающим тяжелой формой бронхиальной астмы, либо если ингаляционная терапия неэффективна. Назначаются короткими курсами, в период ремиссии прием прекращают. Это препарат Преднизолон (либо Метилпреднизолон). Зачастую его назначают и при тяжелой аллергии.
- Антагонисты лейкотриенов
Назначаются при аспириновой бронхиальной астме. Эту группу препаратов считают достаточно эффективной, и по результатам лечения достигается эффект, равный итогам лечения ингаляционными глюкокортикостероидными гормонами.
Это препараты в форме таблеток – Зафирлукаст и Монтелукаст. Последний очень эффективен для лечения пациентов, страдающих аллергией и атопической астмой.
Лекарства, облегчающие симптомы болезни
Эта группа препаратов называется бронходилататорами, или бронхорасширителями. Их задача – расширить просветы бронхов.
Различают несколько групп этих средств:
- Бронходилататоры длительного действия
Позволяют поддерживать бронхиальную астму на определенном уровне, то есть для снятия приступа они непригодны. Это препараты Формотерол и Салметерол, их действие продолжается около 12 часов.
- Бронходилататоры короткого действия
Могут быть представлены в форме ингаляторов, таблеток ли жидкости. Ингаляторы отличаются практически мгновенным действием, достаточно нескольких минут и острота приступа снизится, станет значительно легче дышать. Этот эффект продолжается около 3-4 часов. Также ингаляторы очень эффективны при приступах, спровоцированных аллергией. Бронходилататоры короткого действия в форме жидкости или таблеток имеют множество нежелательных побочных эффектов, поскольку при пероральном приеме они попадают в кровь, а значит, воздействуют и на другие органы. Ингаляционные препараты сразу попадают в легкие, а значит, более эффективны и менее вредны для организма.
- Бронходилататоры группы ксантинов
В эту группу относятся Эуфиллин и Теофеллин. Эти средства назначают намного реже, и только в том случае, если прием препаратов из предыдущих категорий противопоказан. Ксантины очень популярны при лечении бронхиальной астмы с начала XX столетия.
Именно тогда впервые появилось мнение, что чашечка крепкого кофе помогает снять симптомы бронхиальной астмы. А весь секрет этого в том, что в кофе (как и в шоколаде, чае) содержатся природные ксантины. Метилксантины блокируют адренорецепторы, а значит оказывают положительный эффект при лечении астмы, спровоцированной аллергией.
- Лекарственные средства, улучшающие отхождение мокроты
В период обострений и приступов в бронхах образуется большое количество вязкой мокроты. Препараты из этой категории помогают снять одышку и устранить кашель. Наиболее эффективным средством, разжижающим мокроту, является Амброксол. Есть различные формы выпуска этого препарата: таблетки, сироп, ингаляторы.
К комбинированным препаратам, объединившем в своем составе базисное средство и бронходилататор, относятся Серетид и Симбикорт Турбухалер (ингаляторы). Их прописывают для постоянного применения при бронхиальной астме, либо в определенное время – в случаях обострения приступов, вызванных сезонной аллергией.Если вы страдаете атопической астмой, то есть причиной приступов является аллергия, ваше лечение будет скорректировано добавлением в него антигистаминных препаратов.
В этом случае, как правило, прописываются следующие средства:
- бронхолитические препараты, очищающие легкие от лишней слизи, такие как Фенотерол, Сальбутамол. Это бета-2 агонисты, которые дают положительный эффект уже через 10 минут после их использования;
- антихолинергические средства, такие как Ипратропиум бромид и Окситропиум бромид. Вводятся они ингаляционно, так как прием внутрь считается неэффективным;
- теофиллины, оказывающие слабое бронходилатирующее действие. Применяют водорастворимую соль теофеллина – аминофиллин, его вводят внутривенно;
- противовоспалительные средства, такие как Асманекс, Беклофор (Беклометазон), Азмакорт, Фловент;
- из модификаторов лейкотриенов обычно прописывают Аколат, Сингулар и Зилеутон;
- непосредственно препараты от аллергии.
В последней категории эффективными считаются:
- Дифенгидрамин
Универсальный препарат, который совместим со многими лекарственными средствами. Значительно облегчает симптомы аллергии: насморк, зуд, сыпь, слезотечение.
Эффективен при наступлении сезонной аллергии, и поэтому он значительно снижает риск появления приступа.
Хорошо действует как бронхолитическое средство: уменьшает сужение бронхов, ну и конечно, эффективно предотвращает появление симптомов аллергии.
astmabronhit.ru