Симптомы и виды паратонзиллярного абсцесса, его лечение. Паратонзиллярное пространство
СПОСОБ ИНТРАОПЕРАЦИОННОЙ ДИАФАНОСКОПИИ ПАРАТОНЗИЛЛЯРНОГО ПРОСТРАНСТВА
Изобретение относится к области медицины, а именно оториноларингологии, и может быть использовано для интраоперационной диагностики и в качестве одного из этапов хирургического лечения пациентов с хроническим тонзиллитом.
Хронический тонзиллит является наиболее часто встречающейся патологией в практике врача-оториноларинголога. По статистике взрослое население страдает от данного заболевания в 5-10% случаев, детское - в 12-15%, а у детей с ослабленным иммунитетом хронический тонзиллит развивается в 40% и более случаев (В.Т. Пальчун, Л.А. Лучихин, А.И. Крюков. Оториноларингология, учебник для ВУЗов, 2012 г.).
При развитии токсико-аллергических явлений и появлении признаков общей интоксикации организма с вовлечением в процесс сопряженных органов и систем, а также при отсутствии эффекта от консервативных методов лечения пациентам показано хирургическое лечение в объеме двусторонней тонзиллэктомии, то есть радикальное удаление очага хронической инфекции из полости ротоглотки (Национальное руководство по оториноларингологии под ред. В.Т. Пальчуна, 2008 г.).
Одним из самых частых и грозных интра- и послеоперационных осложнений является кровотечение из миндаликовой ниши. Кровотечения в зависимости от источника могут быть как сосудистыми, то есть локальными с явным источником геморрагии, так и паренхиматозными - из мягких тканей тонзиллярной ниши, по характеру - артериальными и венозными, явного или скрытого характера (Руководство по неотложной помощи при заболеваниях уха и верхних дыхательных путей под редакцией проф. А.И. Крюкова, 2013 г.).
Знания топографо-анатомических особенностей расположения тонзиллярных сосудов по отношению к капсуле небных миндалин, а так же мануальные навыки хирурга и применение современных технологий во многом предопределяют благоприятный исход хирургического вмешательства и отдаленные его последствия. Однако индивидуальные особенности каждого пациента, аномалии развития и строения сосудов шеи, а так же длительность и особенности течения хронического тонзиллита у больных (в особенности при наличии паратонзиллярных абсцессов в анамнезе) не гарантируют врачу абсолютно благополучного течения хода операции и послеоперационного периода. Наиболее опасными зонами при тонзиллэктомии и, соответственно, частыми источниками кровотечений являются верхний угол миндаликовой ниши, где очень близко проходят ветви нисходящей небной артерии. Необходимо помнить про среднюю треть небной миндалины, где близко располагаются ветви восходящей небной артерии и нередко проходят крупные миндаликовые артерии, отходящие непосредственно от наружной сонной артерии. Наиболее частым источником кровотечения является область нижнего полюса небной миндалины, к которому близко прилежат язычная и верхнечелюстная артерии, являющиеся наиболее крупными ветвями наружной сонной артерии, от них отходит большое количество ветвей, кровоснабжающих небные миндалины (Б.С. Преображенский. Хронический тонзиллит и его связь с другими заболеваниями, 1954 г.).
Несмотря на знания и умения хирурга, сложность заключается в том, что необходимость остановки интраоперационных кровотечений из миндаликовых ниш всегда носит фактический характер, усложняя и увеличивая объем и время проведения хирургического вмешательства, что приводит, в свою очередь, к негативным последствиям, особенно при проведении операций под эндотрахеальным наркозом.
Выявить прохождение крупных магистральных сосудов может метод диафаноскопии. Диафаноскопия - это метод просвечивания полостей при помощи световой электрической лампочки, предложенный впервые Герингом (Hering; 1889). Устанавливает пропускную способность здоровой и больной ткани для лучей света, причем имеется в виду, что полости со здоровыми стенками, содержащие в себе воздух, пропускают больше света, чем полости, наполненные патологическими продуктами.
Наиболее часто метод диафаноскопии «белым светом» используют в урологии и андрологии при диагностике гидроцеле (водянки яичка). Данная методика заключается в следующем: источник «белого света» подносят к мошонке и оценивают количество и характер выпота между оболочками яичка, что дает возможность врачу определиться с тактикой дальнейшего лечения. Метод заменяет ультразвуковое исследование мошонки, которое позволяет оценить не только характер патологического процесса, но и с точностью до десятых долей измерить объем жидкости или размер образования.
Диафаноскопию также используют в оториноларингологии для диагностики патологических процессов и визуализации объемных образований лобной и верхнечелюстных пазух через передние их стенки (Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. - М.: ГЭОТАР-Медиа, 2009. - 960 с.). Однако ввиду малой информативности (невозможно адекватно оценить объем патологического процесса, его характер и стадию), данный способ быстро изжил себя и ему на смену пришли рентгенологические методы диагностики патологии околоносовых пазух.
Методов, описывающих интраоперационную диафаноскопию паратонзиллярного пространства, в литературе не описано.
В тоже время известны методики профилактики послеоперационных кровотечений из миндаликовой ниши. Так, например, известен хирургический метод, заключающийся в прошивании небных дужек и дна тонзиллярной ниши W-образными узловыми швами (Фуки Е.М. Патент 2546094 С1 от 11.12.2013 г., ФГБУ НКЦО ФМБА России). Однако, этот метод профилактики послеоперационных осложнений является достаточно трудоемким в исполнении (особенно при проведении тонзиллэктомии под местной анестезией или при выраженном кровотечении из тонзиллярной ниши), травматичным для мягких тканей глотки, что может в отдаленном послеоперационном периоде вызывать грубые рубцовые деформации ротоглотки, также при выраженном кровотечении из тонзиллярной ниши ввиду неадекватного и неполноценного гемостаза возможно появление гематомы этой области с образованием полости.
Известен также способ лазирования миндаликового ложа после инструментальной тонзиллэктомии (Блоцкий А.А., Антипенко В.В. Патент 2377036 С1 от 12.05.2008 г., ГОУ ВПО АГМА Росздрава, ПИО). У данной методики существует несколько недостатков, а именно: образование «струпа» в области контактного взаимодействия источника лазерного излучения с мягкими тканями ротоглотки, который при отторжении может вновь спровоцировать кровотечение из тонзиллярной области; высокий риск термотравмы подлежащих биотканей ввиду глубокого проникновения лазерного луча при контактном взаимодействии, что в свою очередь также может приводить к грубым рубцовым деформациям и развитию воспалительных процессов в тканях паратонзиллярного пространства.
Нами разработан оригинальный метод интраоперационной диафаноскопии паратонзиллярного пространства у пациентов с хроническим тонзиллитом, позволяющий интраоперационно выявить тонзиллярные сосуды при проведении хирургического вмешательства, что в свою очередь обеспечивает возможность выполнить одномоментно интраоперационный превентивный гемостаз.
Необходимость именно интраоперационного выявления тонзиллярных сосудов обусловлена необходимостью проведения профилактики одного из наиболее грозных интра- и послеоперационных осложнений - кровотечения из тонзиллярной ниши. Это становится возможным за счет выполнения превентивного гемостаза с использованием когерентного лазерного излучения гольмиевого лазера, не вызывающего термотравмы биотканей.
Решаемой нами задачей явилась разработка интраоперационной диафаноскопии паратонзиллярного пространства с использованием когерентного излучения гольмиевого (Ho : YAG) лазера и проведением одномоментного интраоперационного превентивного гемостаза у пациентов с хроническим тонзиллитом токсико-аллергической формы I и II степени (перечисленные формы являются показанием для проведения тонзиллэктомии).
Достигаемым техническим результатом является снижение риска интра- и послеоперационных осложнений (кровотечения из миндаликовой ниши).
Интраоперационная визуализация сосудов небных миндалин и паратонзиллярного пространства, позволяет хирургу заранее предвидеть возможные источники кровотечения и более щадяще выполнить дальнейшие этапы операции. Выполнение превентивного гемостаза (например, путем коагуляции выявленных тонзиллярных сосудов) в разы снижает объем кровопотери и практически полностью исключает риск развития осложнений в виде кровотечения в раннем и отдаленном послеоперационном периоде.
Способ осуществляется следующим образом.
Под эндотрахеальным наркозом после оротрахеальной интубации и установки роторасширителя в область тонзиллярной ниши, паратонзиллярно, вводят изотонический физиологический 0,9% раствор хлорида натрия объемом 5-10 мл или раствор местного анестетика в таком же объеме, таким образом, в этой области создавались «гидроподушка».
Затем в условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho : YAG) лазера. В результате ткани паратонзиллярного пространства приобретают бледно-розовый цвет в проходящем свете, а тонзиллярные сосуды имеют темно-коричневую окраску, тем самым контрастируя на общем фоне.
При выявлении с помощью лазерной диафаноскопии в паратонзиллярном пространстве сосудов данную область подвергают воздействию Но : YAG-лазера, тем самым проводя превентивный гемостаз, во избежание интра- и послеоперационных кровотечений из миндаликовой ниши.
Далее проводят двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
По предложенному нами способу обследовано и пролечено 30 больных с хроническим тонзиллитом токсико-аллергической формы I и II степени.
Больные страдали хроническим тонзиллитом от двух до десяти лет, неоднократно проходили курсы консервативной терапии, заключающейся в общей и местной противовоспалительной, антибактериальной терапии, применении местных антисептиков и проведения курсов промывания лакун небных миндалин.
Клинический пример 1.
Пациентка М., 27 лет. Поступила в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма I степени.
При поступлении предъявляла жалобы на дискомфорт и частые боли в горле, частые ангины 2-3 раза в год, выделение казеозных пробок из лакун небных миндалин, неприятный запах изо рта, постоянный субфебрилитет до 37,2°С, периодически возникающие боли в области локтевых и лучезапястных суставов, ощущение перебоев в работе сердца, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациентки вышеуказанные жалобы беспокоят в течение длительного времени, более 3 лет. Переносит ангины 2-3 раза в год с повышением температуры до 39-40°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в суставах и ощущение перебоев в работе сердца на фоне ангин усиливаются. Паратонзиллярные абсцессы в анамнезе отрицает. Лечилась консервативно: антибактериальные препараты системного действия, полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Пациентке проводились курсы промывания лакун небных миндалин (3 курса по 7-10 процедур) в течение последних 1,5 лет с кратковременным положительным эффектом.
При объективном осмотре: слизистая оболочка глотки бледно-розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. Небные миндалины выступают из-за предела передних небных дужек, увеличены до 1 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки бледно-розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа) незначительно увеличены, безболезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациентке проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа Sol. Lidocaini 1% - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства в области верхнего полюса визуализирован крупный сосуд, кровоснабжающий небную миндалину, размерами до 0,2-0,3 см в диаметре, в области нижнего полюса - сосуд до 0,2 см в диаметре. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведена коагуляция визуализированных сосудов паратонзиллярного пространства справа (превентивный гемостаз). Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализированы два крупных сосуда, проходящих вблизи от небной миндалины, размерами до 0,3-0,4 см в диаметре. Также произведен превентивный гемостаз в области паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
Клинический пример 2.
Пациент А., 32 года. Поступил в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма II степени.
При поступлении предъявлял жалобы на дискомфорт и частые боли в горле, частые ангины 3-4 раза в год, выделение казеозных пробок из лакун небных миндалин, постоянный субфебрилитет до 37,0-37,2°С, периодически возникающие боли в области локтевых и коленных суставов, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациента вышеуказанные жалобы беспокоят в течение длительного времени, более 8 лет. Переносит частые ангины 3-4 раза в год с повышением температуры до 38,0-38,7°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в локтевых и коленных суставах на фоне ангин усиливается. В анамнезе у пациента паратонзиллярный абсцесс слева от 2012 года, проводилось стационарное лечение (вскрытие паратонзиллярного абсцесса слева под местной анестезией с разведением краев incision и промыванием полости абсцесса растворами антисептиков, системная антибактериальная терапия, противоотечная и обезболивающая терапия). Лечился консервативно: полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Курсы промывания лакун небных миндалин пациенту не проводились, от хирургического лечения длительное время отказывался.
При объективном осмотре: слизистая оболочка глотки розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. В области верхней трети передней небной дужки слева визуализируется тонкий рубец. Небные миндалины выступают за пределы передних небных дужек, увеличены до 2 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа и передняя группа боковых шейных лимфатических узлов) увеличены до размера крупной горошины, незначительно болезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациенту проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа изотоническим физиологическим 0,9% раствором хлорида натрия - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства сосудов в области верхнего и нижнего полюсов, а также в области средней трети небной миндалины не выявлено. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведен превентивный гемостаз. Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализирован крупный сосуд диаметром до 0,5 см с отходящими от него крупными ветвями, до 0,3-0,4 см в диаметре, кровоснабжающих верхний полюс небной миндалины. Произведена лазерная коагуляция сосудов паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, больше слева, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, больше слева, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
Способ интраоперационной диафаноскопии паратонзиллярного пространства при двусторонней тонзиллэктомии с ассистенцией гольмиевым (Ho:YAG) лазером, включающий введение паратонзиллярно 0,9% раствора хлорида натрия объемом 5-10 мл или раствора местного анестетика в таком же объеме, затем в условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho:YAG) лазера, и при выявлении на фоне мягких тканей паратонзиллярного пространства контрастирующих тонзиллярных сосудов темно-красного цвета проводят лазерную коагуляцию этой области гольмиевым лазером перед выполнением двусторонней тонзилэктомии.edrid.ru
Способ интраоперационной диафаноскопии паратонзиллярного пространства
Изобретение относится к медицине, а именно к оториноларингологии, и может быть использовано для интраоперационной диафаноскопии паратонзиллярного пространства. Осуществляют паратонзиллярно введение 0,9% раствора хлорида натрия объемом 5-10 мл или раствора местного анестетика в таком же объеме. В условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho : YAG) лазера. При выявлении на фоне мягких тканей паратонзиллярного пространства контрастирующих тонзиллярных сосудов темно-красного цвета проводят лазерную коагуляцию этой области гольмиевым лазером перед выполнением двусторонней тонзилэктомии. Способ позволяет снизить риск интра- и послеоперационных осложнений за счет интраоперационной визуализации сосудов небных миндалин и паратонзиллярного пространства с использованием излучения гольмиевого лазера. 2 пр.
Изобретение относится к области медицины, а именно оториноларингологии, и может быть использовано для интраоперационной диагностики и в качестве одного из этапов хирургического лечения пациентов с хроническим тонзиллитом.
Хронический тонзиллит является наиболее часто встречающейся патологией в практике врача-оториноларинголога. По статистике взрослое население страдает от данного заболевания в 5-10% случаев, детское - в 12-15%, а у детей с ослабленным иммунитетом хронический тонзиллит развивается в 40% и более случаев (В.Т. Пальчун, Л.А. Лучихин, А.И. Крюков. Оториноларингология, учебник для ВУЗов, 2012 г.).
При развитии токсико-аллергических явлений и появлении признаков общей интоксикации организма с вовлечением в процесс сопряженных органов и систем, а также при отсутствии эффекта от консервативных методов лечения пациентам показано хирургическое лечение в объеме двусторонней тонзиллэктомии, то есть радикальное удаление очага хронической инфекции из полости ротоглотки (Национальное руководство по оториноларингологии под ред. В.Т. Пальчуна, 2008 г.).
Одним из самых частых и грозных интра- и послеоперационных осложнений является кровотечение из миндаликовой ниши. Кровотечения в зависимости от источника могут быть как сосудистыми, то есть локальными с явным источником геморрагии, так и паренхиматозными - из мягких тканей тонзиллярной ниши, по характеру - артериальными и венозными, явного или скрытого характера (Руководство по неотложной помощи при заболеваниях уха и верхних дыхательных путей под редакцией проф. А.И. Крюкова, 2013 г.).
Знания топографо-анатомических особенностей расположения тонзиллярных сосудов по отношению к капсуле небных миндалин, а так же мануальные навыки хирурга и применение современных технологий во многом предопределяют благоприятный исход хирургического вмешательства и отдаленные его последствия. Однако индивидуальные особенности каждого пациента, аномалии развития и строения сосудов шеи, а так же длительность и особенности течения хронического тонзиллита у больных (в особенности при наличии паратонзиллярных абсцессов в анамнезе) не гарантируют врачу абсолютно благополучного течения хода операции и послеоперационного периода. Наиболее опасными зонами при тонзиллэктомии и, соответственно, частыми источниками кровотечений являются верхний угол миндаликовой ниши, где очень близко проходят ветви нисходящей небной артерии. Необходимо помнить про среднюю треть небной миндалины, где близко располагаются ветви восходящей небной артерии и нередко проходят крупные миндаликовые артерии, отходящие непосредственно от наружной сонной артерии. Наиболее частым источником кровотечения является область нижнего полюса небной миндалины, к которому близко прилежат язычная и верхнечелюстная артерии, являющиеся наиболее крупными ветвями наружной сонной артерии, от них отходит большое количество ветвей, кровоснабжающих небные миндалины (Б.С. Преображенский. Хронический тонзиллит и его связь с другими заболеваниями, 1954 г.).
Несмотря на знания и умения хирурга, сложность заключается в том, что необходимость остановки интраоперационных кровотечений из миндаликовых ниш всегда носит фактический характер, усложняя и увеличивая объем и время проведения хирургического вмешательства, что приводит, в свою очередь, к негативным последствиям, особенно при проведении операций под эндотрахеальным наркозом.
Выявить прохождение крупных магистральных сосудов может метод диафаноскопии. Диафаноскопия - это метод просвечивания полостей при помощи световой электрической лампочки, предложенный впервые Герингом (Hering; 1889). Устанавливает пропускную способность здоровой и больной ткани для лучей света, причем имеется в виду, что полости со здоровыми стенками, содержащие в себе воздух, пропускают больше света, чем полости, наполненные патологическими продуктами.
Наиболее часто метод диафаноскопии «белым светом» используют в урологии и андрологии при диагностике гидроцеле (водянки яичка). Данная методика заключается в следующем: источник «белого света» подносят к мошонке и оценивают количество и характер выпота между оболочками яичка, что дает возможность врачу определиться с тактикой дальнейшего лечения. Метод заменяет ультразвуковое исследование мошонки, которое позволяет оценить не только характер патологического процесса, но и с точностью до десятых долей измерить объем жидкости или размер образования.
Диафаноскопию также используют в оториноларингологии для диагностики патологических процессов и визуализации объемных образований лобной и верхнечелюстных пазух через передние их стенки (Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. - М.: ГЭОТАР-Медиа, 2009. - 960 с.). Однако ввиду малой информативности (невозможно адекватно оценить объем патологического процесса, его характер и стадию), данный способ быстро изжил себя и ему на смену пришли рентгенологические методы диагностики патологии околоносовых пазух.
Методов, описывающих интраоперационную диафаноскопию паратонзиллярного пространства, в литературе не описано.
В тоже время известны методики профилактики послеоперационных кровотечений из миндаликовой ниши. Так, например, известен хирургический метод, заключающийся в прошивании небных дужек и дна тонзиллярной ниши W-образными узловыми швами (Фуки Е.М. Патент 2546094 С1 от 11.12.2013 г., ФГБУ НКЦО ФМБА России). Однако, этот метод профилактики послеоперационных осложнений является достаточно трудоемким в исполнении (особенно при проведении тонзиллэктомии под местной анестезией или при выраженном кровотечении из тонзиллярной ниши), травматичным для мягких тканей глотки, что может в отдаленном послеоперационном периоде вызывать грубые рубцовые деформации ротоглотки, также при выраженном кровотечении из тонзиллярной ниши ввиду неадекватного и неполноценного гемостаза возможно появление гематомы этой области с образованием полости.
Известен также способ лазирования миндаликового ложа после инструментальной тонзиллэктомии (Блоцкий А.А., Антипенко В.В. Патент 2377036 С1 от 12.05.2008 г., ГОУ ВПО АГМА Росздрава, ПИО). У данной методики существует несколько недостатков, а именно: образование «струпа» в области контактного взаимодействия источника лазерного излучения с мягкими тканями ротоглотки, который при отторжении может вновь спровоцировать кровотечение из тонзиллярной области; высокий риск термотравмы подлежащих биотканей ввиду глубокого проникновения лазерного луча при контактном взаимодействии, что в свою очередь также может приводить к грубым рубцовым деформациям и развитию воспалительных процессов в тканях паратонзиллярного пространства.
Нами разработан оригинальный метод интраоперационной диафаноскопии паратонзиллярного пространства у пациентов с хроническим тонзиллитом, позволяющий интраоперационно выявить тонзиллярные сосуды при проведении хирургического вмешательства, что в свою очередь обеспечивает возможность выполнить одномоментно интраоперационный превентивный гемостаз.
Необходимость именно интраоперационного выявления тонзиллярных сосудов обусловлена необходимостью проведения профилактики одного из наиболее грозных интра- и послеоперационных осложнений - кровотечения из тонзиллярной ниши. Это становится возможным за счет выполнения превентивного гемостаза с использованием когерентного лазерного излучения гольмиевого лазера, не вызывающего термотравмы биотканей.
Решаемой нами задачей явилась разработка интраоперационной диафаноскопии паратонзиллярного пространства с использованием когерентного излучения гольмиевого (Ho : YAG) лазера и проведением одномоментного интраоперационного превентивного гемостаза у пациентов с хроническим тонзиллитом токсико-аллергической формы I и II степени (перечисленные формы являются показанием для проведения тонзиллэктомии).
Достигаемым техническим результатом является снижение риска интра- и послеоперационных осложнений (кровотечения из миндаликовой ниши).
Интраоперационная визуализация сосудов небных миндалин и паратонзиллярного пространства, позволяет хирургу заранее предвидеть возможные источники кровотечения и более щадяще выполнить дальнейшие этапы операции. Выполнение превентивного гемостаза (например, путем коагуляции выявленных тонзиллярных сосудов) в разы снижает объем кровопотери и практически полностью исключает риск развития осложнений в виде кровотечения в раннем и отдаленном послеоперационном периоде.
Способ осуществляется следующим образом.
Под эндотрахеальным наркозом после оротрахеальной интубации и установки роторасширителя в область тонзиллярной ниши, паратонзиллярно, вводят изотонический физиологический 0,9% раствор хлорида натрия объемом 5-10 мл или раствор местного анестетика в таком же объеме, таким образом, в этой области создавались «гидроподушка».
Затем в условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho : YAG) лазера. В результате ткани паратонзиллярного пространства приобретают бледно-розовый цвет в проходящем свете, а тонзиллярные сосуды имеют темно-коричневую окраску, тем самым контрастируя на общем фоне.
При выявлении с помощью лазерной диафаноскопии в паратонзиллярном пространстве сосудов данную область подвергают воздействию Но : YAG-лазера, тем самым проводя превентивный гемостаз, во избежание интра- и послеоперационных кровотечений из миндаликовой ниши.
Далее проводят двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
По предложенному нами способу обследовано и пролечено 30 больных с хроническим тонзиллитом токсико-аллергической формы I и II степени.
Больные страдали хроническим тонзиллитом от двух до десяти лет, неоднократно проходили курсы консервативной терапии, заключающейся в общей и местной противовоспалительной, антибактериальной терапии, применении местных антисептиков и проведения курсов промывания лакун небных миндалин.
Клинический пример 1.
Пациентка М., 27 лет. Поступила в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма I степени.
При поступлении предъявляла жалобы на дискомфорт и частые боли в горле, частые ангины 2-3 раза в год, выделение казеозных пробок из лакун небных миндалин, неприятный запах изо рта, постоянный субфебрилитет до 37,2°С, периодически возникающие боли в области локтевых и лучезапястных суставов, ощущение перебоев в работе сердца, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациентки вышеуказанные жалобы беспокоят в течение длительного времени, более 3 лет. Переносит ангины 2-3 раза в год с повышением температуры до 39-40°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в суставах и ощущение перебоев в работе сердца на фоне ангин усиливаются. Паратонзиллярные абсцессы в анамнезе отрицает. Лечилась консервативно: антибактериальные препараты системного действия, полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Пациентке проводились курсы промывания лакун небных миндалин (3 курса по 7-10 процедур) в течение последних 1,5 лет с кратковременным положительным эффектом.
При объективном осмотре: слизистая оболочка глотки бледно-розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. Небные миндалины выступают из-за предела передних небных дужек, увеличены до 1 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки бледно-розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа) незначительно увеличены, безболезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациентке проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа Sol. Lidocaini 1% - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства в области верхнего полюса визуализирован крупный сосуд, кровоснабжающий небную миндалину, размерами до 0,2-0,3 см в диаметре, в области нижнего полюса - сосуд до 0,2 см в диаметре. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведена коагуляция визуализированных сосудов паратонзиллярного пространства справа (превентивный гемостаз). Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализированы два крупных сосуда, проходящих вблизи от небной миндалины, размерами до 0,3-0,4 см в диаметре. Также произведен превентивный гемостаз в области паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
Клинический пример 2.
Пациент А., 32 года. Поступил в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма II степени.
При поступлении предъявлял жалобы на дискомфорт и частые боли в горле, частые ангины 3-4 раза в год, выделение казеозных пробок из лакун небных миндалин, постоянный субфебрилитет до 37,0-37,2°С, периодически возникающие боли в области локтевых и коленных суставов, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациента вышеуказанные жалобы беспокоят в течение длительного времени, более 8 лет. Переносит частые ангины 3-4 раза в год с повышением температуры до 38,0-38,7°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в локтевых и коленных суставах на фоне ангин усиливается. В анамнезе у пациента паратонзиллярный абсцесс слева от 2012 года, проводилось стационарное лечение (вскрытие паратонзиллярного абсцесса слева под местной анестезией с разведением краев incision и промыванием полости абсцесса растворами антисептиков, системная антибактериальная терапия, противоотечная и обезболивающая терапия). Лечился консервативно: полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Курсы промывания лакун небных миндалин пациенту не проводились, от хирургического лечения длительное время отказывался.
При объективном осмотре: слизистая оболочка глотки розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. В области верхней трети передней небной дужки слева визуализируется тонкий рубец. Небные миндалины выступают за пределы передних небных дужек, увеличены до 2 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа и передняя группа боковых шейных лимфатических узлов) увеличены до размера крупной горошины, незначительно болезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациенту проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа изотоническим физиологическим 0,9% раствором хлорида натрия - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства сосудов в области верхнего и нижнего полюсов, а также в области средней трети небной миндалины не выявлено. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведен превентивный гемостаз. Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализирован крупный сосуд диаметром до 0,5 см с отходящими от него крупными ветвями, до 0,3-0,4 см в диаметре, кровоснабжающих верхний полюс небной миндалины. Произведена лазерная коагуляция сосудов паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, больше слева, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, больше слева, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
Способ интраоперационной диафаноскопии паратонзиллярного пространства при двусторонней тонзиллэктомии с ассистенцией гольмиевым (Ho:YAG) лазером, включающий введение паратонзиллярно 0,9% раствора хлорида натрия объемом 5-10 мл или раствора местного анестетика в таком же объеме, затем в условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho:YAG) лазера, и при выявлении на фоне мягких тканей паратонзиллярного пространства контрастирующих тонзиллярных сосудов темно-красного цвета проводят лазерную коагуляцию этой области гольмиевым лазером перед выполнением двусторонней тонзилэктомии.
www.findpatent.ru
Паратонзиллярный абсцесс (паратонзиллит) — МегаЛекции
Паратонзиллит - характеризуется появлением воспаления в паратонзиллярной клетчатке в результате проникновения вирулентной инфекции из области небной миндалины или зубочелюстной системы. Кроме того, возможен гематогенный путь заноса инфекции в околоминдаликовую клетчатку.
Особенности строения небных миндалин, а именно глубоко пронизывающие миндалину лакуны, способствуют развитию хронического воспаления в миндалинах. В области верхнего полюса миндалины отмечаются более глубокие и извитые лакуны, а также более тонкая капсула и более развитая паратонзиллярная клетчатка, поэтому верхние паратонзиллярные абсцессы встречаются наиболее часто. Частые обострения хронического тонзиллита сопровождаются процессами рубцевания, в частности, в области устья крипт, небных дужек, где образуются сращения их с миндалиной. Этот процесс затрудняет дренаж крипт, что приводит к активности инфекции и распространению ее через капсулу миндалины.
По локализации воспаления в клетчатке различают верхний, задний, нижний, боковой паратонзиллит. Верхний локализуется в отделе между капсулой миндалины и верхней частью передней небной дужки, задний— между миндалиной и задней дужкой, нижний — между нижним полюсом миндалины и боковой стенкой глотки, боковая — между средней частью миндалины и боковой стенкой глотки.
Выделяют 3 патоморфологические формы паратонзиллита: отечную, инфильтративную и абсцедирующую, которыеявляются стадиями одного процесса.
Клиническая картина. Жалобы - боль в горле (как правило, с одной стороны), усиливающаяся при глотании, слабость, головные боли, боли в ухе на стороне абсцесса, затруднение открывания рта, подъем температуры тела. В анамнезе - указание на обострение хронического тонзиллита за несколько дней до паратонзиллита. Определяется гнусавость, тризм жевательной мускулатуры, обильная саливация.В результате воспаления мышц глотки и частично мышц шеи, а также шейного лимфаденита, больной держит голову набок и поворачивает ее при необходимости вместе со всем телом.
Фарингоскопическая картина. В связи с тризмом жевательной мускулатуры осмотр глотки может быть затруднен. При передневерхнем паратонзиллитеотмечается смещение верхнего полюса миндалины вместе с небными дужками и мягким небом к средней линии, определяется резко выраженная гиперемия миндалины, слизистой неба. Под слизистой оболочкой может просвечивать скопление гноя желтого цвета. Язык обложен налетом.
Задний паратонзиллит,локализуясь в клетчатке между задней дужкой и миндалиной, может распространиться на дужку и боковую стенку глотки, где отмечается припухлость, гиперемия. Небная миндалина и передняя дужка могут быть мало изменены, мягкое небо обычно отечно и инфильтрировано. Возможно распространение отека на верхний отдел гортани, что сопровождается ее стенозом. При этой локализации абсцесса тризм меньше выражен, течение заболевания более длительное.
Нижний паратонзиллитимеет менее яркие фарингоскопические признаки. Имеются лишь отек и инфильтрация нижней части передней дужки, однако субъективные проявления болезни при этой локализации значительны. При непрямой ларингоскопии наблюдается припухлость нижнего полюса миндалины, процесс обычно распространяется и на прилежащую часть корня языка, иногда бывает отек язычной поверхности надгортанника.
Наружный, или боковой, паратонзиллитвстречается реже, однако его относят к наиболее тяжелым в связи с малоблагоприятными условиями для спонтанного вскрытия. При этой локализации выражены отечность и инфильтрация мягких тканей шеи на стороне поражения, кривошея, тризм. Со стороны глотки воспалительные изменения бывают меньше. Отмечаются умеренное выбухание всей миндалины и отечность окружающих ее тканей.
Самопроизвольное вскрытие абсцессов встречается редко. Из-за глубокого залегания и сообщения с другими клетчаточными пространствами лица и шеи процесс может распространения в парафарингеальное пространство вплоть до развития флегмоны шеи и грудного медиастинита.
Диагностика. Из-за наличия патогномоничной симптоматики паратонзиллит распознается достаточно легко по следующим признакам:
- острое начало заболевания (обычно после очередного обострения хронического тонзиллита),
- как правило, односторонняя локализация процесса,
- резкая боль в горле, усиливающаяся при глотании,
- вынужденное положение головы, часто с наклоном в больную сторону,
- тризм, гнусавость неприятный запах изо рта.
Для более точного определения локализации абсцесса возможна диагностическая пункция паратонзиллярного пространства.
Дифференциальная диагностика проводится с дифтерией и скарлатиной, при которых может развиться припухлость, похожая на паратонзиллит. Однако при дифтерии, как правило, бывают налеты и отсутствует тризм, а в мазке обнаруживаются бациллы Леффлера. Для скарлатины характерны сыпь и определенные эпидемиологические данные. Дифференцирование от рожи глотки осуществляют на основании характерной для рожи диффузной гиперемии и отечности с блестящим фоном слизистой оболочки, а при буллезной форме рожи чаще на мягком небе обнаруживают пузырьки; это заболевание протекает без тризма.
Лечение. Режим постельный, обычно госпитальный. Рекомендуется диета (жидкая теплая пища и обильное питье), Во всех стадиях паратонзиллита показано антибактериальное лечение. При созревании абсцесса целесообразно вскрыть гнойник. Вскрытие паратонзиллита в фазе инфильтрации также следует признать целесообразным, поскольку обрываются нарастание воспаления и переход его в гнойную форму. Разрез производят после местного обезболивания смазыванием или пульверизацией глотки раствором 10 % лидокаина на участке наибольшего выпячивания воспалительного инфильтрата. Если такого ориентира нет, то в участке перекреста двух линий: горизонтальной, идущей по нижнему краю мягкого неба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего конца передней дужки больной сторон. Манипуляции в этом участке менее опасены с точки зрения ранения крупных кровеносных сосудов. Разрез скальпелем делают в сагиттальном направлении на глубину 1,5—2 см и длиной 2—3 см. Целесообразно ввести через разрез в его полость глоточные щипцы и расширить отверстие, одновременно разорвав возможные перемычки в полости абсцесса. При заднем паратонзиллите разрез делают позади небной миндалины в месте наибольшего выпячивания; глубина разреза 0,5—1 см. При нижней локализации абсцесса разрез производят в нижней части передней дужки на глубину 0,5—1 см.
Абсцесс наружной локализации (латеральный) вскрывать трудно, а самопроизвольного прорыва здесь чаще не наступает, поэтому показана абсцесстонзиллэктомия.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
megalektsii.ru
Способ интраоперационной диафаноскопии паратонзиллярного пространства
Изобретение относится к медицине, а именно к оториноларингологии, и может быть использовано для интраоперационной диафаноскопии паратонзиллярного пространства. Осуществляют паратонзиллярно введение 0,9% раствора хлорида натрия объемом 5-10 мл или раствора местного анестетика в таком же объеме. В условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho : YAG) лазера. При выявлении на фоне мягких тканей паратонзиллярного пространства контрастирующих тонзиллярных сосудов темно-красного цвета проводят лазерную коагуляцию этой области гольмиевым лазером перед выполнением двусторонней тонзилэктомии. Способ позволяет снизить риск интра- и послеоперационных осложнений за счет интраоперационной визуализации сосудов небных миндалин и паратонзиллярного пространства с использованием излучения гольмиевого лазера. 2 пр.
Изобретение относится к области медицины, а именно оториноларингологии, и может быть использовано для интраоперационной диагностики и в качестве одного из этапов хирургического лечения пациентов с хроническим тонзиллитом.
Хронический тонзиллит является наиболее часто встречающейся патологией в практике врача-оториноларинголога. По статистике взрослое население страдает от данного заболевания в 5-10% случаев, детское - в 12-15%, а у детей с ослабленным иммунитетом хронический тонзиллит развивается в 40% и более случаев (В.Т. Пальчун, Л.А. Лучихин, А.И. Крюков. Оториноларингология, учебник для ВУЗов, 2012 г.).
При развитии токсико-аллергических явлений и появлении признаков общей интоксикации организма с вовлечением в процесс сопряженных органов и систем, а также при отсутствии эффекта от консервативных методов лечения пациентам показано хирургическое лечение в объеме двусторонней тонзиллэктомии, то есть радикальное удаление очага хронической инфекции из полости ротоглотки (Национальное руководство по оториноларингологии под ред. В.Т. Пальчуна, 2008 г.).
Одним из самых частых и грозных интра- и послеоперационных осложнений является кровотечение из миндаликовой ниши. Кровотечения в зависимости от источника могут быть как сосудистыми, то есть локальными с явным источником геморрагии, так и паренхиматозными - из мягких тканей тонзиллярной ниши, по характеру - артериальными и венозными, явного или скрытого характера (Руководство по неотложной помощи при заболеваниях уха и верхних дыхательных путей под редакцией проф. А.И. Крюкова, 2013 г.).
Знания топографо-анатомических особенностей расположения тонзиллярных сосудов по отношению к капсуле небных миндалин, а так же мануальные навыки хирурга и применение современных технологий во многом предопределяют благоприятный исход хирургического вмешательства и отдаленные его последствия. Однако индивидуальные особенности каждого пациента, аномалии развития и строения сосудов шеи, а так же длительность и особенности течения хронического тонзиллита у больных (в особенности при наличии паратонзиллярных абсцессов в анамнезе) не гарантируют врачу абсолютно благополучного течения хода операции и послеоперационного периода. Наиболее опасными зонами при тонзиллэктомии и, соответственно, частыми источниками кровотечений являются верхний угол миндаликовой ниши, где очень близко проходят ветви нисходящей небной артерии. Необходимо помнить про среднюю треть небной миндалины, где близко располагаются ветви восходящей небной артерии и нередко проходят крупные миндаликовые артерии, отходящие непосредственно от наружной сонной артерии. Наиболее частым источником кровотечения является область нижнего полюса небной миндалины, к которому близко прилежат язычная и верхнечелюстная артерии, являющиеся наиболее крупными ветвями наружной сонной артерии, от них отходит большое количество ветвей, кровоснабжающих небные миндалины (Б.С. Преображенский. Хронический тонзиллит и его связь с другими заболеваниями, 1954 г.).
Несмотря на знания и умения хирурга, сложность заключается в том, что необходимость остановки интраоперационных кровотечений из миндаликовых ниш всегда носит фактический характер, усложняя и увеличивая объем и время проведения хирургического вмешательства, что приводит, в свою очередь, к негативным последствиям, особенно при проведении операций под эндотрахеальным наркозом.
Выявить прохождение крупных магистральных сосудов может метод диафаноскопии. Диафаноскопия - это метод просвечивания полостей при помощи световой электрической лампочки, предложенный впервые Герингом (Hering; 1889). Устанавливает пропускную способность здоровой и больной ткани для лучей света, причем имеется в виду, что полости со здоровыми стенками, содержащие в себе воздух, пропускают больше света, чем полости, наполненные патологическими продуктами.
Наиболее часто метод диафаноскопии «белым светом» используют в урологии и андрологии при диагностике гидроцеле (водянки яичка). Данная методика заключается в следующем: источник «белого света» подносят к мошонке и оценивают количество и характер выпота между оболочками яичка, что дает возможность врачу определиться с тактикой дальнейшего лечения. Метод заменяет ультразвуковое исследование мошонки, которое позволяет оценить не только характер патологического процесса, но и с точностью до десятых долей измерить объем жидкости или размер образования.
Диафаноскопию также используют в оториноларингологии для диагностики патологических процессов и визуализации объемных образований лобной и верхнечелюстных пазух через передние их стенки (Оториноларингология: национальное руководство. Под ред. В.Т. Пальчуна. - М.: ГЭОТАР-Медиа, 2009. - 960 с.). Однако ввиду малой информативности (невозможно адекватно оценить объем патологического процесса, его характер и стадию), данный способ быстро изжил себя и ему на смену пришли рентгенологические методы диагностики патологии околоносовых пазух.
Методов, описывающих интраоперационную диафаноскопию паратонзиллярного пространства, в литературе не описано.
В тоже время известны методики профилактики послеоперационных кровотечений из миндаликовой ниши. Так, например, известен хирургический метод, заключающийся в прошивании небных дужек и дна тонзиллярной ниши W-образными узловыми швами (Фуки Е.М. Патент 2546094 С1 от 11.12.2013 г., ФГБУ НКЦО ФМБА России). Однако, этот метод профилактики послеоперационных осложнений является достаточно трудоемким в исполнении (особенно при проведении тонзиллэктомии под местной анестезией или при выраженном кровотечении из тонзиллярной ниши), травматичным для мягких тканей глотки, что может в отдаленном послеоперационном периоде вызывать грубые рубцовые деформации ротоглотки, также при выраженном кровотечении из тонзиллярной ниши ввиду неадекватного и неполноценного гемостаза возможно появление гематомы этой области с образованием полости.
Известен также способ лазирования миндаликового ложа после инструментальной тонзиллэктомии (Блоцкий А.А., Антипенко В.В. Патент 2377036 С1 от 12.05.2008 г., ГОУ ВПО АГМА Росздрава, ПИО). У данной методики существует несколько недостатков, а именно: образование «струпа» в области контактного взаимодействия источника лазерного излучения с мягкими тканями ротоглотки, который при отторжении может вновь спровоцировать кровотечение из тонзиллярной области; высокий риск термотравмы подлежащих биотканей ввиду глубокого проникновения лазерного луча при контактном взаимодействии, что в свою очередь также может приводить к грубым рубцовым деформациям и развитию воспалительных процессов в тканях паратонзиллярного пространства.
Нами разработан оригинальный метод интраоперационной диафаноскопии паратонзиллярного пространства у пациентов с хроническим тонзиллитом, позволяющий интраоперационно выявить тонзиллярные сосуды при проведении хирургического вмешательства, что в свою очередь обеспечивает возможность выполнить одномоментно интраоперационный превентивный гемостаз.
Необходимость именно интраоперационного выявления тонзиллярных сосудов обусловлена необходимостью проведения профилактики одного из наиболее грозных интра- и послеоперационных осложнений - кровотечения из тонзиллярной ниши. Это становится возможным за счет выполнения превентивного гемостаза с использованием когерентного лазерного излучения гольмиевого лазера, не вызывающего термотравмы биотканей.
Решаемой нами задачей явилась разработка интраоперационной диафаноскопии паратонзиллярного пространства с использованием когерентного излучения гольмиевого (Ho : YAG) лазера и проведением одномоментного интраоперационного превентивного гемостаза у пациентов с хроническим тонзиллитом токсико-аллергической формы I и II степени (перечисленные формы являются показанием для проведения тонзиллэктомии).
Достигаемым техническим результатом является снижение риска интра- и послеоперационных осложнений (кровотечения из миндаликовой ниши).
Интраоперационная визуализация сосудов небных миндалин и паратонзиллярного пространства, позволяет хирургу заранее предвидеть возможные источники кровотечения и более щадяще выполнить дальнейшие этапы операции. Выполнение превентивного гемостаза (например, путем коагуляции выявленных тонзиллярных сосудов) в разы снижает объем кровопотери и практически полностью исключает риск развития осложнений в виде кровотечения в раннем и отдаленном послеоперационном периоде.
Способ осуществляется следующим образом.
Под эндотрахеальным наркозом после оротрахеальной интубации и установки роторасширителя в область тонзиллярной ниши, паратонзиллярно, вводят изотонический физиологический 0,9% раствор хлорида натрия объемом 5-10 мл или раствор местного анестетика в таком же объеме, таким образом, в этой области создавались «гидроподушка».
Затем в условиях отсутствия искусственного освещения в инфильтрированную ткань погружают торец кремниевого световода с включенным красным пилотом гольмиевого (Ho : YAG) лазера. В результате ткани паратонзиллярного пространства приобретают бледно-розовый цвет в проходящем свете, а тонзиллярные сосуды имеют темно-коричневую окраску, тем самым контрастируя на общем фоне.
При выявлении с помощью лазерной диафаноскопии в паратонзиллярном пространстве сосудов данную область подвергают воздействию Но : YAG-лазера, тем самым проводя превентивный гемостаз, во избежание интра- и послеоперационных кровотечений из миндаликовой ниши.
Далее проводят двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
По предложенному нами способу обследовано и пролечено 30 больных с хроническим тонзиллитом токсико-аллергической формы I и II степени.
Больные страдали хроническим тонзиллитом от двух до десяти лет, неоднократно проходили курсы консервативной терапии, заключающейся в общей и местной противовоспалительной, антибактериальной терапии, применении местных антисептиков и проведения курсов промывания лакун небных миндалин.
Клинический пример 1.
Пациентка М., 27 лет. Поступила в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма I степени.
При поступлении предъявляла жалобы на дискомфорт и частые боли в горле, частые ангины 2-3 раза в год, выделение казеозных пробок из лакун небных миндалин, неприятный запах изо рта, постоянный субфебрилитет до 37,2°С, периодически возникающие боли в области локтевых и лучезапястных суставов, ощущение перебоев в работе сердца, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациентки вышеуказанные жалобы беспокоят в течение длительного времени, более 3 лет. Переносит ангины 2-3 раза в год с повышением температуры до 39-40°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в суставах и ощущение перебоев в работе сердца на фоне ангин усиливаются. Паратонзиллярные абсцессы в анамнезе отрицает. Лечилась консервативно: антибактериальные препараты системного действия, полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Пациентке проводились курсы промывания лакун небных миндалин (3 курса по 7-10 процедур) в течение последних 1,5 лет с кратковременным положительным эффектом.
При объективном осмотре: слизистая оболочка глотки бледно-розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. Небные миндалины выступают из-за предела передних небных дужек, увеличены до 1 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки бледно-розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа) незначительно увеличены, безболезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациентке проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа Sol. Lidocaini 1% - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства в области верхнего полюса визуализирован крупный сосуд, кровоснабжающий небную миндалину, размерами до 0,2-0,3 см в диаметре, в области нижнего полюса - сосуд до 0,2 см в диаметре. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведена коагуляция визуализированных сосудов паратонзиллярного пространства справа (превентивный гемостаз). Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализированы два крупных сосуда, проходящих вблизи от небной миндалины, размерами до 0,3-0,4 см в диаметре. Также произведен превентивный гемостаз в области паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки бледно-розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
Клинический пример 2.
Пациент А., 32 года. Поступил в оториноларингологическое отделение НИКИО с диагнозом Хронический тонзиллит, токсико-аллергическая форма II степени.
При поступлении предъявлял жалобы на дискомфорт и частые боли в горле, частые ангины 3-4 раза в год, выделение казеозных пробок из лакун небных миндалин, постоянный субфебрилитет до 37,0-37,2°С, периодически возникающие боли в области локтевых и коленных суставов, быструю утомляемость, слабость, снижение работоспособности.
Со слов пациента вышеуказанные жалобы беспокоят в течение длительного времени, более 8 лет. Переносит частые ангины 3-4 раза в год с повышением температуры до 38,0-38,7°С, появлением налетов на небных миндалинах и явлениями общей интоксикации организма. Болезненность в локтевых и коленных суставах на фоне ангин усиливается. В анамнезе у пациента паратонзиллярный абсцесс слева от 2012 года, проводилось стационарное лечение (вскрытие паратонзиллярного абсцесса слева под местной анестезией с разведением краев incision и промыванием полости абсцесса растворами антисептиков, системная антибактериальная терапия, противоотечная и обезболивающая терапия). Лечился консервативно: полоскания ротоглотки растворами антисептиков и применение местных противовоспалительных препаратов с кратковременным положительным эффектом. Курсы промывания лакун небных миндалин пациенту не проводились, от хирургического лечения длительное время отказывался.
При объективном осмотре: слизистая оболочка глотки розового цвета, влажная. Мягкое небо симметрично, подвижно. Небные дужки: утолщены, отечны, гиперемированы, спаяны с небными миндалинами. В области верхней трети передней небной дужки слева визуализируется тонкий рубец. Небные миндалины выступают за пределы передних небных дужек, увеличены до 2 степени. Лакуны расширены, заполнены казеозными пробками и жидким гнойным отделяемым. Слизистая оболочка задней стенки глотки розового цвета, влажная. Признаки Гизе, Зака и Преображенского положительные. Регионарные лимфоузлы (поднижнечелюстная группа и передняя группа боковых шейных лимфатических узлов) увеличены до размера крупной горошины, незначительно болезненны при пальпации, не спаяны с окружающей тканью. Кожа над ними не изменена.
Пациенту проведено хирургическое лечение: двусторонняя тонзиллэктомия с ассистенцией гольмиевым лазером. Ход операции: под эндотрахеальным наркозом после инфильтрации тканей паратонзиллярного пространства справа изотоническим физиологическим 0,9% раствором хлорида натрия - 10 мл произведено зондирование тканей торцом кремниевого световода с включенным красным пилотом гольмиевого лазера. При зондировании тканей паратонзиллярного пространства сосудов в области верхнего и нижнего полюсов, а также в области средней трети небной миндалины не выявлено. С помощью гольмиевого лазера (Е=0,6 Дж, R=6 Гц, t=3 сек) произведен превентивный гемостаз. Аналогичные манипуляции произведены в области левой небной миндалины. При лазерной диафаноскопии паратонзиллярного пространства слева в области верхнего полюса небной миндалины визуализирован крупный сосуд диаметром до 0,5 см с отходящими от него крупными ветвями, до 0,3-0,4 см в диаметре, кровоснабжающих верхний полюс небной миндалины. Произведена лазерная коагуляция сосудов паратонзиллярного пространства слева. Далее проводили двустороннюю тонзиллэктомию с ассистенцией гольмиевым (Ho : YAG) лазером.
При объективном осмотре на следующей день после операции и при выписке область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная, незначительно отечная, больше слева, реактивные явления выражены незначительно. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, покрыты тонким налетом фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная.
Динамический осмотр через 7 и 14 дней после хирургического лечения: жалобы на дискомфорт в горле, больше слева, область шеи не изменена, при пальпации безболезненна, слизистая оболочка глотки розового цвета, влажная. Небные дужки контурируются на всем протяжении. Тонзиллярные ниши свободные, рубцовоизменены, скудные наложения фибрина. Патологического отделяемого и признаков кровотечения нет. Мягкое небо симметрично, подвижно. Задняя стенка глотки розового цвета, влажная. Через 1 месяц после хирургического лечения жалоб активно не предъявляет. Тонзиллярные ниши рубцовоизменены, налетов нет.
bankpatentov.ru
| Обратная связь ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими Целительная привычка Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Тренинг уверенности в себе Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Как слышать голос Бога Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д. Отёска стен и прирубка косяков - Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу. Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) - В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар. | Это заболевание называют еще флегмонозной ангиной. Между капсулой миндалины и глоточной фасцией, расстояние между которыми в норме 0.5-1 см, находится паратонзиллярная клетчатка, а за глоточной фасцией, латеральнее, располагается клетчатка парафарингеального пространства. Эти пространства выполнены клетчаткой, воспаление которой, а в конечной стадии и абсцедирование и определяет клинику названного заболевания (рис. 3.6). Абсцесс вызывается чаще всего неспецифической флорой в результате тонзиллогенного распространения инфекции, хотя описаны абсцессы от кариозных зубов и более далеких очагов воспаления. Начинается заболевание остро с появления боли при глотании чаще с одной стороны, односторонний абсцесс бывает в 100 раз чаще двухстороннего. Обычно паратонзиллярный абсцесс возникает после перенесенной ангины в период выздоровления и появление болей должно насторожить врача. При осмотре глотки отмечается резкий отек и гиперемия тканей вокруг миндалины (дужки, мягкое небо, язычок, выпячивание миндалины из ниши, смещение к средней линии. Абсцесс формируется в среднем около двух суток. Общиесимптомы, слабость, лихорадка, увеличение шейных лимфоузлов на стороне абсцесса. Отмечена классическая триада паратонзиллярного абсцесса: обильное слюнотечение, тризм жевательных мышц и открытая гнусавость, последняя в результате паралича мышц небной занавески. Лечение абсцессов комбинированное: антибиотики внутримышечно, учитывая боли при глотании и вынужденное голодание, аспирин, анальгетики, полуспиртовой компресс на боковую область шеи (на стороне абсцесса), антигистаминные препараты. Одновременно проводится хирургическое лечение. Различают абсцессы: передне-верхний (чаще всего), когда гной скапливается за передней дужкой и мягким небом около верхнего полюса миндалины, задний - при скоплении гноя в области задней дужки, наружный - скопление гноя между капсулой миндалины и глоточной фасцией. Анестезия как правило местная - смазывание слизистой 5% раствором кокаина или 2% раствором дикаина. На скальпель наматывают таким образом, чтобы острие выступало не более чем на 2 см, иначе можно поранить магистральные сосуды каротидного бассейна. Разрез производится при переднем абсцессе строго в сагиттальной плоскости на середине расстояния от заднего коренного зуба до язычка, затем в разрез вводят тупой зонд или кровеостанавливающий зажим (Хольстеда) и разводят края разреза для лучшего опорожнения абсцесса (рис.3.7). При удалении гноя состояние больного как правило значительно улучшается, однако терапию следует продолжать. Через сутки края разреза вновь разводят зажимом для удаления скопившегося гноя. Не всегда удается получить гной при разрезе и это не является ошибкой в лечении, поскольку точно определить стадию абсцедирования трудно, а разрез при паратонзиллите (до абсцедирования) оказывает разрешающее действие, уменьшая отек, инфильтрацию, боли. Так же производится вскрытие заднего абсцесса через заднюю дужку. Труднее и опаснее вскрытие наружного абсцесса, который залегает глубже (до 2,5 см) и требует большей осторожности ввиду опасности ранения сосудов. Помощь при этом может оказать предварительная пункция шприцем с длинной иглой, когда в случае обнаружения гноя разрез ведется по направлению пункции. После любого разреза в глотке производится полоскание фурациллином. Очень редко встречается заглоточный абсцесс - скопление гноя в области задней стенки глотки. У детей это связано с наличием лимфатических узлов в ретрофарингеальном пространстве, у взрослых - как продолжение наружного паратонзиллярного абсцесса. Требует вскрытия через заднюю стенку описанным выше приемом (рис. 3.8). Необходимо отличать паратонзиллит от ангины Людвига или абсцесса в области диафрагмы дна полости рта, где также имеется рыхлая клетчатка. При этом возникает резкий отек в подчелюстной области, затруднения и боли при высовывании языка. Лечение ангины Людвига проводится челюстно-лицевым хирургом.
ХРОНИЧЕСКИЕ ЗАБОЛЕВАНИЯ ГЛОТКИ
Гипертрофия миндалин Аденоиды.У детей отмечается склонность к гипертрофии миндалин глотки, особенно носоглоточной, так называемые аденоиды. По разным авторам наличие аденоидов отмечается у детей до 14 лет от 5 до 45%. В период полового созревания миндалины обычно атрофируются, за исключением небных. Клиника и симптомы при аденоидах обусловлены их особым расположением на своде носоглотки, поэтому они затрудняют или полностью исключают носовое дыхание, вентиляцию слуховых труб, нарушают функцию глотки, что крайне неблагоприятно сказывается в том числе и на общем развитии организма ребенка. Изменение черт лица, открытый рот, утолщение крыльев носа, неправильное развитие зубочелюстной системы, нарушение сна, приступы кашля, склонность к ангинам, средним отитам, пневмониям. Помимо жалоб, анамнеза, общего осмотра для диагноза необходима задняя риноскопия (осмотр носоглотки), однако она у детей, особенно младшего возраста, затруднительна. Поэтому В.И. Воячек предложил при подозрении на аденоиды проводить переднюю риноскопию с предварительной анемизацией слизистой носа (например, раствором галазолина или нафтизина). При этом аденоиды достаточно хорошо видны, а при произношении больным числа "три" наблюдается движение мягкого неба для определения нижней границы аденоидов. Существует пальпаторный метод исследования аденоидов, при этом врач встает позади сидящего ребенка, левой рукой фиксирует голову, прижимая ее к себе, а указательным пальцем правой руки обследует носоглотку. Величина гипертрофии определяется тремя степенями: 1- до верхнего края сошника, 2- до средних носовых раковин, 3-до нижних раковин и ниже. Обязательны осмотр глотки, небных миндалин, отоскопия для суждения о функции среднего уха и состоянии барабанной перепонки. Консервативное лечение аденоидов различными маслами, четверть процентным раствором азотнокислого серебра, терапия ультрафиолетовыми или лазерными лучами редко дает стойкий лечебный эффект. Операция аденотомия более эффективна, особенно при сопутствующей патологии ЛОР органов или легких. Производится чаще под местной аппликацинной анестезией путем смазывания носоглотки специальной ватной кисточкой на зонде - ватодержателе. Помощник удерживает ребенка, предварительно обернутого в простынь для фиксации рук, на коленях. Хирург отдавливает шпателем язык и осторожно вводит под контролем зрения аденотом (кольцевой нож) за мягкое небо в носоглотку, мягко упираясь в свод, затем быстрым скользящим круговым движением аденотома удаляет аденоиды (рис.3.9). Затем глотку осматривают, осушают ватными шариками, иногда удаляют свисающие в ротоглотку фрагменты аденоидов. Как правило кровотечение незначительное, останавливается самостоятельно, осложнения редки. Судить об эффекте операции можно уже через 5-7 дней, после исчезновения реактивных явлений, по степени восстановления носового дыхания.
Гипертрофия небных миндалин встречается у детей реже. Различают три степени гипертрофии в зависимости от сужения зева: 1-ая - сужение на 1\3; 2-ая - сужение на 2/3; и 3-я, когда миндалины соприкасаются по средней линии. Неправильно считать гипертрофию как признак хронического тонзиллита, однако увеличенные миндалины, как и обычные, могут быть поражены хроническим процессом. Увеличение миндалин сопровождается кашлем, поперхиванием, гнусавостью голоса, повышенным рвотным рефлексом, а в сочетании с хроническим тонзиллитом - частыми ангинами. Лечение оперативное. Под местной анестезией специальным тонзиллотомом (кольцевые ножницы) срезаются части миндалин, выступающие за дужки. Осложнений практически не бывает (рис. 3.10).
|
megapredmet.ru
Паратонзиллярный абсцесс: симптомы, методы лечения
Паратонзиллит – гнойный воспалительный процесс в околоминдаликовой клетчатке, расположенной между миндалиной и задней стенкой глотки. Это заболевание может существовать в трех формах: отечной, инфильтративной и абсцедирующей. Паратонзиллярный абсцесс – это по сути то же самое, так как любой абсцесс на этапе созревания проходит те же стадии, и поэтому он рассматривается в составе паратонзиллита. Однако в некоторых случаях паратонзиллит заканчивается без формирования абсцесса и соответственно без хирургических методов лечения.
В большинстве случаев паратонзиллярный абсцесс является вторичным состоянием, осложнением воспаления миндалин. Однако иногда это заболевание может возникать в силу других причин. Чаще патология развивается у лиц зрелого и подросткового возраста, редко встречается у маленьких детей и пожилых.
Причины болезни
 Чаще всего возбудителем паратонзиллярного абсцесса выступает стрептококк.
Чаще всего возбудителем паратонзиллярного абсцесса выступает стрептококк.Формирование абсцесса в паратонзиллярной клетчатке могут вызывать гноеродные бактерии (например, стрептококки), которые проникают туда из лакун небной миндалины при ангине. Этому способствует наличие хронического тонзиллита, при котором в миндалинах затрудняется процесс их самоочищения (из-за образования рубцовых сращений) и создаются условия для развития и распространения инфекции на близлежащие ткани. Иногда сам хронический тонзиллит, обостряясь, осложняется развитием абсцесса.
Кроме того, болезнь может быть связана с кариозным поражением задних зубов нижней челюсти или периоститом альвеолярного отростка. Реже паратонзиллярная клетчатка воспаляется у лиц со сниженным иммунитетом в результате гематогенного заноса инфекции или травмы.
Следует отметить, что абсцесс может формироваться в различных отделах паратонзиллярной клетчатки (передних, задних, верхних, нижних, боковых). Наиболее неблагоприятное течение имеет боковое расположение гнойника, так как при этой локализации процесса создаются условия для быстрого проникновения инфекции в окологлоточное пространство.
Клиническая картина
Заболевание обычно начинается через несколько дней после ангины или обострения хронического тонзиллита с односторонней болью в горле и лихорадкой:
- У больного повышается температура тела до фебрильных цифр (выше 38 градусов) в сочетании с ознобом, головной болью, общей слабостью и неприятным запахом изо рта.
- Интенсивность боли в горле быстро нарастает, она иррадиирует (отдает) в ухо и челюсть. В связи с резкой болью в горле человек вскоре отказывается от еды и питья, он даже не может проглотить слюну, которая стекает из угла рта.
- На стадии формирования абсцесса у больных возникает спазм жевательной мускулатуры и парез мягкого неба. При этом таким людям трудно открыть рот, их речь становится невнятной, а попытки проглотить пищу заканчиваются ее попаданием в нос и дыхательные пути.
- По мере прогрессирования болезни у больных на шее воспаляются лимфатические узлы и частично мышцы, при этом возникают болевые ощущения при повороте головы, из-за чего больные занимают вынужденное положение (полусидя с наклоненной вниз или в сторону поражения головой).
Общее состояние таких больных расценивается как тяжелое, от мучительной боли у них нарушается сон.
Осложнения
На 4-6 день болезни в редких случаях может наступить самостоятельное вскрытие абсцесса и выздоровление. Однако в большинстве случаев этого не происходит, при отсутствии лечения состояние больных продолжает ухудшаться, и инфекция распространяется в парафарингиальное пространство и средостение или с током крови разносится по организму.
Это может приводить к развитию сепсиса и внутричерепных осложнений (менингит, абсцесс головного мозга, тромбоз венозного синуса). Кроме того, при разрушении сосудов, проходящих в клетчаточных пространствах, у таких людей могут развиваться аррозионные кровотечения. Все это нередко заканчивается летальным исходом.
Диагностика
Диагностирование паратонзиллярного абсцесса обычно не вызывает затруднений у врача. Оно базируется на типичных клинических проявлениях и результатах осмотра. При этом фарингоскопическая картина зависит от стадии болезни (асимметрия зева, наличие выпячивания надминдаликовой области, отек и гиперемия пораженных тканей). Причем в период абсцедирования фарингоскопия затруднена, так как больной может открыть рот только на несколько сантиметров. Подтверждают диагноз характерные изменения в крови – лейкоцитоз с увеличением юных форм, повышение СОЭ.
Следует отметить, что опытный специалист, несмотря на все эти данные, всегда проводит дифференциальную диагностику с дифтерией, скарлатиной и опухолевым процессом. В подозрительных случаях он осуществляет пункцию припухлости и анализ его содержимого.
Лечение
 Паратонзиллярный абсцесс требует скорейшего оперативного вмешательства.
Паратонзиллярный абсцесс требует скорейшего оперативного вмешательства.Паратонзиллярный абсцесс относится к группе заболеваний, которые требуют оказания неотложной помощи. Его необходимо вскрыть как можно скорее, не дожидаясь самостоятельного опорожнения.
При выраженном жевательном тризме и недостаточном открывании рта предварительно проводится новокаиновая блокада в области угла нижней челюсти. Если место точного расположения и вскрытия гнойника определить не удается, то сначала проводится его пунктирование. Затем под местной анестезией выполняется небольшой разрез (около 2-3 см) в зоне наибольшего выпячивания или в месте, где такие абсцессы вскрываются сами (его определяет врач по анатомическим ориентирам).
Полученное отверстие может расширяться специальными щипцами, полость абсцесса опорожняется, промывается растворами антисептиков. Больному назначается системная антибиотикотерапия и полоскания горла антисептическими средствами (хлоргексидином, фурациллином).
В течение нескольких дней после операции врач наблюдает за очищением полости абсцесса и обеспечивает его дренаж, так как края разреза могут слипаться и гнойные массы снова скапливаются внутри него.
После опорожнения абсцесса состояние больных начинает улучшаться: снижается температура тела, уменьшается боль в горле, и они уже в первые сутки могут глотать воду. Полное выздоровление наступает к 7-10-му дню после операции.
Если у больного в анамнезе имеются частые ангины или обострения хронического тонзиллита, то ему показано удаление абсцесса вместе с миндалинами. Это дает возможность полностью устранить очаг гнойной инфекции и излечить пациента не только от паратонзиллита, но и от самых частых причин, вызывающих его (тонзиллитов). Также такое вмешательство может выполняться при затяжном течении болезни, боковой локализации процесса или при неудачных попытках вскрытия абсцесса. Абсцесстонзиллэктомия хорошо переносится больными, и они выздоравливают быстрее, чем после обычного вскрытия абсцесса.
Заключение
Паратонзиллярный абсцесс – это достаточно серьезное заболевание, которое, как и любой гнойный процесс, при отсутствии лечения может распространяться по организму и представлять угрозу для жизни больного. Именно поэтому при появлении подозрительных симптомов (сильные боли в горле, нарушения глотания, лихорадка) необходимо срочно обратиться к специалисту. Кроме того, острый и хронический тонзиллит не должны лечиться самостоятельно, так как только врач сможет назначить правильное лечение и предупредить развитие осложнений.
Хирург-отоларинголог Светлана Шмарова рассказывает о паратонзиллярном абсцессе:
Смотрите популярные статьи
otolaryngologist.ru
Паратонзиллярный абсцесс: причины, симптомы, лечение
Паратонзиллярным абсцессом называют воспалительный процесс клетчатки, который приводит к образованию гнойной полости в районе миндалин. К развитию данного заболевания приводит заражение стрептококками, стафилококками и другими возбудителями.
Заболевание нередко является следствием хронической формы тонзиллита или ангины.
Это заболевание очень часто связано с рубцеванием в миндалинах. При появлении признаков данной болезни нужно немедленно обратиться к врачу, поскольку она чревата развитием серьезных осложнений.
Виды паратонзиллярных абсцессов

В зависимости от расположения абсцесса в паратонзиллярной клетчатке выделяют такие виды патологии:
- Передневерхний абсцесс – наиболее распространенная форма болезни, при которой гной накапливается за передней дужкой и мягким небом в районе верхнего полюса миндалины.
- Наружный или боковой абсцесс – гной скапливается между глоточной фасцией и капсулой миндалины.
- Задний абсцесс – для него характерно скопление гноя в районе задней дужки.
- Нижний абсцесс – в этом случае небная дужка смещается книзу и кпереди в силу инфильтрации нижнего отдела.
Причины

Паратонзиллярный абсцесс в тканях, которые окружают небные миндалины, развивается в результате заражения различными бактериями, но чаще всего это состояние провоцируют стрептококки. Нередко причина болезни заключается в том, что ангина не была вовремя вылечена.
Как правило, спустя несколько дней после улучшения общего состояния и уменьшения болевых ощущений, которые вызвала ангина, человек снова отмечает появление дискомфорта и ухудшение общего состояния.
К провоцирующим факторам относится переохлаждение, стрессовые ситуации. Также развитие болезни наблюдается у людей с удаленными миндалинами – это характерно для тех случаев, когда после операции остается небольшой участок лимфоидной ткани.
Иногда патология появляется после кариеса – как правило, на этот процесс влияют коренные зубы нижней челюсти.
Дополнительными факторами, которые могут спровоцировать паратонзиллярный абсцесс, относят:
- Хронические воспалительные процессы – к примеру, наличие очага инфекции в околоносовых пазухах.
- Сахарный диабет – хроническая патология, которая сопровождается повышением уровня сахара в крови.
- Иммунодефицит – нарушение работы иммунной системы, которое провоцирует повышенную чувствительность организма к инфекциям.
- Курение.
- Употребление большого количества алкогольных напитков.
- Нерациональное питание.
- Неблагоприятные социальные или климатические условия.
Симптомы

Паратонзиллярный абсцесс сопровождается нагноением рыхлой клетчатки и развитием нарыва в районе миндалины.
Как правило, ангина приводит к появлению рубцов на лимфоидной ткани, которые нарушают отток гнойного содержимого.
После этого инфекция попадает в ткани, расположенные возле миндалин. В результате происходит воспаление рыхлой клетчатки, после чего развивается существенный отек слизистой оболочки.
Симптомы появляются за 2-8 суток до того, как начал развиваться абсцесс.
Для этого процесса характерно нарушение общего состояния здоровья. С одной стороны горла возникают выраженные болевые ощущения, человек испытывает сильный дискомфорт при глотании. Эти симптомы считаются первыми проявлениями болезни.
Фото абсцесса позволяют получить представление относительно клинической картины этой болезни:
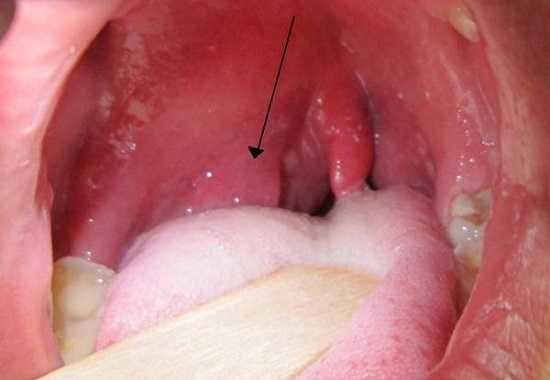
По мере прогрессирования патологии история заболевания может включать и другие признаки:
- постоянные боли в перитонзиллярной области;
- общая слабость;
- повышение температуры до 39-40 градусов;
- головные боли;
- боли в ухе со стороны поражения;
- нарушение сна;
- увеличение лимфатических узлов;
- нарушение фонации;
- отечность языка;
- озноб;
- тонический спазм жевательных мышц;
- появление неприятного запаха изо рта;
- отечность неба, которая постепенно начинает закрывать миндалину.
Болевой синдром при паратонзиллярном абсцессе отличается от дискомфорта, которым сопровождается ангина. В частности, он:
- имеет более острый характер;
- усиливается при малейших движениях;
- наблюдается в спокойном состоянии;
- отдает в зубы или уши.
В результате патология приводит к тому, что больной человек не может открывать рот и старается не совершать движения головой. Прием пищи существенно затрудняется или становится невозможен.
Методы лечения

Чтобы устранить паратонзиллярный абсцесс, может использоваться несколько методов:
- консервативный;
- хирургический;
- комплексный.
На начальных стадиях устранить абсцесс помогает консервативное лечение. Для этого используют такие препараты:
- Антибактериальные средства. Исследования показали, что лечение данного заболевания с помощью тетрациклина или аминогликозидов не приносит желаемых результатов. В данном случае назначают защищенный или незащищенный амоксициллин, имеющий широкий спектр действия.
- Макролиды. Такие препараты используют в том случае, если предшествующая терапия не дает результатов.
- Цефалоспорины второго или третьего поколения. Эти средства применяются в качестве альтернативных.
Общее лечение включает:
- обезболивающую терапию;
- прием витаминов;
- гипосенсибилизирующее лечение;
- использование иммуностимуляторов.
Также активно применяется местная терапия в виде полоскания горла с помощью антисептических растворов и применения антибактериальных препаратов местного действия.

Если история болезни перешла во вторую стадию, консервативных методов может оказаться недостаточно. Для этой цели подходит хирургическое лечение, которое делится на две категории. Паллиативные методы включают:
- пункцию абсцесса, которая сопровождается отсасыванием гнойного содержимого;
- процедуру вскрытия абсцесса путем разреза.
Нужно учитывать, что после вскрытия абсцесса не всегда происходит опорожнение гнойника и выздоровление пациента. В некоторых случаях история болезни осложняется тем, что отверстие склеивается гнойным экссудатом, а это вызывает потребность в расширении раны.
На дренирование полости может уйти 2-5 дней.
Радикальное лечение, которое позволяет устранить паратонзиллярный абсцесс, заключается в проведении двусторонней тонзиллэктомии. После вскрытия гнойника удается справиться с очагом инфекции, который привел к образованию абсцесса.
Осложнения

Как правило, паратонзиллярный абсцесс заканчивается полным выздоровлением, однако повышенная вирулентность патогенной флоры и ослабление защитных функций организма может привести к опасным осложнениям.
В частности, история болезни может завершиться развитием флегмоны парафарингеального пространства. Это заболевание приводит к тому, что инфекция попадает в парафарингеальное пространство через верхний сжиматель глотки.
Состояние пациента с таким заболеванием считается достаточно тяжелым.
Температура достигает высоких показателей, кроме того, история заболевания сопровождается слюнотечением, интоксикацией организма, неприятным запахом изо рта.
Реактивный отек глотки приводит к осиплости и затруднению дыхания. Флегмона парафарингеального пространства считается весьма опасным заболеванием, поскольку может привести к развитию аррозивного кровотечения, гнойного медиастинита и тромбоза яремной вены.Нередко история болезни осложняется появлением небезопасных признаков.Чаще всего развитие патологии провоцирует недолеченная ангина или хронический тонзиллит. Если возникли симптомы паратонзиллярного абсцесса, следует немедленно обратиться к врачу – только специалист сумеет поставить точный диагноз и подобрать после этого адекватное лечение.
Чем же так опасно заболевание, как и почему он возникает, а также как его предотвратить разбирают гости телепередачи «Жить здорово» с Еленой Малышевой:
anginamed.ru