Изменения слизистой оболочки рта при аллергических заболеваниях. Гиперемия слизистой рта
Воспаление слизистой оболочки полости рта: причины, симптомы, лечение
Слизистая полости рта выполняет очень важную защитную функцию. Большое количество органов в теле человека покрыто слизистой, которая состоит из секреторных клеток. Слизистая защищает органы таких систем, как пищеварительная, дыхательная, мочеполовая, а также в слуховом проходе и на поверхности век. Оболочка полости рта по некоторым причинам воспаляется. Лечение воспаления необходимо проводить под контролем специалиста, так как на основе лабораторных исследований и некоторых методов диагностики можно верно определить причину.
Симптоматика проявления
Воспалительные заболевания полости рта проявляются по-разному, и зависят от вида заболевания. Существует несколько основных разновидностей: афтозное, грибковое, вирусное и химическое.
Афтозное воспаление слизистой оболочки полости рта характеризуется образованием на слизистой губ, языка, щек и неба белых с серым оттенком язв в ярко-красной оболочке. При этом общее самочувствие пациента сильно ухудшается. Из-за болезненных язв в полости рта при воспалении, больной отказывается от пищи, появляется чувство слабости, температура тела растет, лимфоузлы увеличиваются.
Грибковое воспаление полости рта поражение высушивает слизистую, полость рта изменяет цвет и краснеет. Налет легко снимается, под ним поверхность языка может быть с язвочками, а может быть и не повреждена. Вирусное происходит из-за заражения вирусом. Наиболее распространен герпетический стоматит. Отличительная особенность – это очень болезненные пузырьки, из которых после прорывания выделяется прозрачная жидкость. Химический возникает после ожога кислотой, в результате чего слизистая покрывается рубцами и большими и грубыми язвами.
А также помимо специфических для каждого вида симптомов болезнь сопровождают общие признаки:
- Повышенная температура тела.
- Слабость, озноб.
- Ухудшение аппетита. Болезненные ощущения при приеме пищи мешают нормальному питанию, в данном случае рекомендуется принимать обезболивающие.
- Головная боль.
- Тошнота.
- Отек и покраснение слизистой.
- Чувство жжения.
- Сильные болезненные ощущения при снятии налета с языка.
- Болезненные язвы и поражения.
- Неприятный запах изо рта.
- Повышение слюноотделения.
- Кровотечение из десен.
- Изменение сосочков языка и вкусовых ощущений.
Заболевание длится от 5 до 14 дней. Поражается практически вся полость. Налет и язвы покрывают щеки, небо, язык, губы. Своевременное выявление заболевания значительно ускорит процесс выздоровления, и оно будет протекать с минимальными болезненными ощущениями.
Причины и профилактика
Возникает воспаление вследствие патогенного воздействия вирусов, бактерий, и из-за травмирования. Воспалительный процесс может развиваться как самостоятельное заболевание, которое носит название стоматит, так и быть симптомом. Проблемы в области желудочно-кишечного тракта, крови, а также аллергические проявления и инфекционные заболевания могут стать причиной появления стоматита.
Неправильная гигиена полости рта или ее отсутствие, травмы различного характера, например, от твердой пищи, передозировка лекарственными препаратами, понижение иммунитета могут стать провоцирующими факторами развития воспаления в полости рта.
Рекомендуется проводить профилактические меры и придерживаться некоторых правил, чтобы воспаления не возникало:
- Слишком твердую пищу необходимо употреблять осторожно. Существует риск повреждения слизистой и даже повредить зубы. Например, строго запрещено пытаться расщелкивать зубами орехи, и грызть леденцовые конфеты.
- После каждого приема пищи необходимо тщательно очищать полость рта и зубы. Рекомендуется чистить зубы зубной щеткой несколько раз в день, если нет возможности использовать щетку, рекомендуется полоскание антибактериальными средствами.
- Проводить регулярные стоматологические осмотры и лечение зубов.
- Следить за качеством зубных протезов, они должны быть установлены профессионалом и исключать повреждение слизистой.
- Следить за общим состоянием организма, укреплять иммунитет. Необходимо сбалансировать время для отдыха и для работы, избегать стрессов и хорошо высыпаться.
- Поддерживать в хорошем состоянии органы желудочно-кишечного тракта, употреблять больше полезной и натуральной пищи.
- С осторожностью принимать лекарственные препараты, и не заниматься самолечением.
- Отказаться от вредных привычек, полностью исключить алкоголь и табакокурение.
- Необходимо соблюдать гигиену – мыть руки перед едой, тщательно промывать овощи и фрукты и подвергать некоторые продукты обязательной термической обработке.
Совершая покупку продуктов питания, обязательно обращайте внимание на упаковку товара – проверяйте срок годности и состав, чтобы исключить отравление и ухудшение состояния органов пищеварения. Также необходимо полностью исключить из питания продукты, которые вызывают аллергическую реакцию.
Лечение воспаления
При первых признаках начала воспалительного процесса необходимо обратиться к врачу, на основе методов диагностики он поставит диагноз и назначит курс медикаментозного лечения. При воспалении рта лечение заключается в следующем:
- Необходимо пройти полную медицинскую диагностику здоровья внутренних органов.
- Рекомендовано отказаться от вредных привычек полностью, то есть прекратить курение и прием алкоголя.
- Запрещено принимать антибиотики без назначения врача, так как они усугубят ситуацию с состоянием желудочно-кишечного тракта. Также не стоит прижигать появившиеся язвы.
- Полностью исключить из питания раздражающую пищу, с большим количеством приправ, соли и перца, а также с содержанием лимонной кислоты.
- В домашних условиях самостоятельно можно полоскать полость рта антисептическими растворами фурацилина, слабым раствором марганцовки.
- Для полоскания полости рта можно использовать средства народной медицины, а именно отвары трав, имеющих антисептические свойства, например, ромашка.

Когда воспаление возникает после механического повреждения слизистой рта, необходимо перед началом лечения устранить причину повреждения. Проводится лечение зубов, если коронка или сколотый зуб повреждает слизистую. Воспалительный процесс снимается антисептическими растворами, при сильном течении болезни назначаются дополнительные противовоспалительные препараты. Чем полоскать при каждом виде воспаления ротовой полости.
Лечение в домашних условиях
Воспаление слизистой также распространено, как и кариес. Многие выбирают метод лечения народными средствами в домашних условиях, эти методы успешны во многих случаях, когда заболевания не имеют осложнения. Очень полезно полоскать полость рта кипяченой очищенной теплой водой, после таких процедур язвы будут заживать быстрее.
Не менее действенен капустный сок, его необходимо смешать в пропорции один к одному с водой. Полоскание несколько раз в день таким раствором значительно уменьшит воспаление.
Снимает неприятное ощущение боли полоскание слизистой раствором перекиси водорода с водой. Чайную ложку перекиси разбавляют 500мл воды. Уменьшение симптомов в области десен происходит, если обложить их по обеим сторонам пластами чеснока, порезанными очень тонко. При такой процедуре возникает сильная боль, которую необходимо перетерпеть. После первого раза получасовую процедуру выдержать непросто, однако ее надо проводить три раза в день.

Сырой картофель помогает убрать покраснение и уменьшит разбухшие десна. А также полезно использовать сок сырого картофеля. Борется с инфекцией бета каротин, который содержится в моркови, поэтому для лечения используют ее сок для полоскания полости рта. Настойка зверобоя на спирте подсушит язвы и афты. Для полоскания ее необходимо разводить водой, чтобы исключить ожог поврежденной слизистой спиртом.
Лечение при гнойных проявлениях
Применяется такое лечение не только в случае воспаления с гнойными осложнениями, но и при любых проявлениях гноя. Использовать лечение рекомендуется даже не на поражённых участках, чтобы избежать инфицирование здоровой ткани. Убирают неприятные выделения полезные вещества, содержащиеся в шалфеи и красном клевере. Из сушёных трав приготавливают отвар и орошают им всю полость несколько раз в день.
Обладает антисептическими свойствами ромашка. Рекомендуется готовить из нее отвар. Однако можно добавить и другие травы, чтобы настой получился комплексным и был направлен на избавление от нескольких проблем. Трава шалфея имеет противовоспалительный эффект, а добавление мяты позволит обезболить пораженные участки.
Гнойные проявления зачастую сопровождаются рыхлостью тканей, что грозит появлению кровоточивости десен и ухудшению состояния зубов. Кроме стандартного метода полоскания, можно дополнительно пить отвары, которые будут укреплять ткани десен. Полезно укреплять организм и употреблять больше витаминов, например, ягоды смородины, брусники и т.д.
humansenses.ru
Воспаление полости рта, чем оно опасно и как вовремя провести лечение
Воспалительные заболевания полости рта можно отнести к наиболее частым причинам, по которым пациенты обращаются к участковым отоларингологам, терапевтам, педиатрам. Особенно широкая распространенность заболеваний этого типа наблюдается среди детей и людей молодого, трудоспособного возраста.
На сегодняшний день очень важным вопросом является поиск наиболее оптимальных методик и средств для лечения таких больных.
Виды заболеваний рта
 Воспаление слизистой полости рта может стать результатом разных воздействий — травматического, аллергического или инфекционного характера. Воспалительные изменения слизистой оболочки ротовой полости возникает также при нехватке витаминов, разнообразных болезнях ЖКТ, сердечнососудистой и эндокринной систем.
Воспаление слизистой полости рта может стать результатом разных воздействий — травматического, аллергического или инфекционного характера. Воспалительные изменения слизистой оболочки ротовой полости возникает также при нехватке витаминов, разнообразных болезнях ЖКТ, сердечнососудистой и эндокринной систем.
Кроме того, воспаление такого типа часто наблюдается при болезнях крови и/или интоксикации организма тяжелыми металлами. Важно отметить, что очень часто воспаление полости рта становиться первым признаком тяжелых заболеваний.
Данное заболевание может развиться при травме слизистой оболочки острыми краями зубов, горячей пищей, протезами. Вначале на поврежденном участке возникает отек и покраснение, а затем на этом месте появляется болезненная язва и эрозия, которая при отсутствии лечения может нагноиться. Длительное использование зубного протеза, который подогнан неправильно, может стать причиной разрастания участков слизистой оболочки рта и образованию паппилом на ее поверхности.
Инфекционное воспаление полости рта, как правило, является одним из признаков общего инфекционного заболевания, которое поражает и слизистую оболочку рта. Чаще всего оно появляется при герпетической инфекции. Инфекции полости рта и горла характеризуются наличием подъема температуры тела, отека и покраснения слизистой, а также появлением большого количества мелких пузырьков.
Аллергическое воспаление ротовой полости может выражаться в виде обычного отека и покраснения, либо в виде пузырьков и язв. Заболевание может поражать как всю слизистую оболочку, так и ее отдельные участки. Чаще всего такая болезнь является «ответом» организма на разные лекарственные средства. При этом болит полость рта, появляется болезненность при приеме пищи, чувство жжения, сухость и зуд. В некоторых случаях, отмечается атрофия вкусовых сосочков языка.
Инфекционно-аллергические воспаления полости рта проявляются появлением характерных болезненных афт на слизистой оболочке щек и губ, боковых поверхностях и кончике языка. Как правило, их проявление сопровождается нарушениями слюноотделения, увеличением лимфатических узлов, подъемом температуры тела и резкой болезненностью. Очень часто причиной такой болезни являются серьезные заболевания органов желудочно-кишечного тракта. Стоит отметить, что наиболее часто появляются такие болезни полости рта у детей и людей молодого возраста.
При отравлении тяжелыми металлами, воспаление полости рта носит катаральный характер. Наиболее заметные симптомы такого недуга — отек и покраснение слизистой оболочки рта с участками пигментации десен. В некоторых случаях быстро развиваются язвы, которые характеризуются упорным течением. Кроме выраженной болезненности и ощущения металлического привкуса во рту, а также нарушений слюноотделения, нарушается также общее состояние организма, появляется сильная слабость, апатия, проблемы с пищеварением и т.д.
Как реализуется лечение?
При лечении данного заболевания основное внимание специалисты обращают на полное устранение повреждающего фактора. Нужно отметить, что воспаления полости рта врачи лечат только вместе с основной болезнью, которая и стала причиной воспаления слизистой.
При тщательном изучении карты больного выясняется, что стало причиной появления воспаления.
Если у пациента отсутствуют хронические заболевания, механические повреждения и грибковые инфекции, то проводится рентгенологическое исследование, призванное выявить внутренние воспаления пародонта. Как правило, при наличии основного заболевания, в комплексе с другими препаратами, лечащими его, врач выписывает и средство для полоскания полости рта. Очень часто также проводится чистка полости рта от зубного налета.
Противовоспалительное средство для полости рта используется при наличии таких симптомов, как покраснения, язвы, отек или афты слизистой оболочки рта, появление болезненных ощущений при приеме пищи и т.д. Своевременное лечение такого заболевания восстанавливает структуру и цвет слизистой оболочки во рту. Как правило, лечение такого заболевания занимает от 1,5−2-х недель до 1 месяца.
tvoelechenie.ru
Изменения слизистой оболочки рта при аллергических заболеваниях
Целевая установка. Изучить клиническую картину и меры неотложной помощи при острых аллергических состояниях. Ознакомиться с клиническими проявлениями в полости рта лекарственной и микробной аллергии, научиться дифференциальной диагностике и методам лечения.
Анафилактический шок. Различают легкую, среднюю и тяжелую формы анафилактического шока. При легкой форме в продромальном периоде больные предъявляют жалобы на слабость, зуд кожи, першение в горле, боль в животе. Если своевременно не оказать помощь, то больные теряют сознание. В тяжелых случаях больные в первые минуты (иногда секунды) теряют сознание. Кожные покровы вначале бледнеют, затем приобретают цианотичный оттенок, на лбу выступает холодный пот. Артериальное давление прогрессивно падает и может не определяться, так как развивается сосудистый коллапс. Пульс нитевидный, едва определяемый. Зрачки расширены, слабо реагируют (или не реагируют) на свет (при обмороке зрачки реагируют на свет активно). Нередко клонические судороги, дистанционно слышимые сухие хрипы, непроизвольные дефекация и мочеиспускание.
Неотложная помощь. Больного необходимо уложить так, чтобы ноги были несколько приподняты. Срочно вводят внутривенно 0,5 мл 0,1% раствора адреналина с целью нормализации артериального давления. Если внутривенно адреналин ввести невозможно, вводят его подкожно или внутримышечно. При необходимости инъекцию адреналина повторяют через 10—15 мин. Во избежание передозировки адреналина можно вводить мезатон внутривенно (0,3 или 0,5 мл 1% раствора в 20—40 мл 20% раствора глюкозы).При анафилактическом шоке в кровь в большом количестве выделяются биологически активные вещества и прежде всего гистамин. Поэтому необходимо срочно внутривенно ввести антигистаминные препараты [1 мл 2% раствора димедрола; 2 мл 1% раствора супрастина; 1 мл 2,5% раствора дипразина (пипольфена)], а также кортикостероиды (50— 100 мг гидрокортизона, или 30 мг преднизолона, или 4,8 мг дексаметазона в 10 мл 20% раствора глюкозы). Если отсутствуют кортикостероиды для внутривенного введения, то вводят внутримышечно 135 мг гидрокортизона. Далее необходимо дать больному кислород, обеспечить приток свежего воздуха, приложить к ногам грелку. При показаниях (бронхоспазм) внутривенно вводят 10 мл 2—4% раствора эуфиллина в 10 мл 20% раствора глюкозы. Для улучшения сердечной деятельности к этим растворам добавляют 1 мл 0,06% раствора коргликона. В обязательном порядке вызывают реаниматора, после выведения из анафилактического шока больной подлежит госпитализации.Поражение слизистой оболочки рта при лекарственной аллергии. Диагностика таких поражений не представляет затруднений, если имеются высыпания на коже. Тщательно собранный аллергический анамнез также позволяет установить аллергический генез проявлений в полости рта и предположить конкретный аллерген. Важно учитывать также особенности клинического течения лекарственной аллергии, в частности характер высыпаний. Лекарственные аллергические высыпания на слизистых оболочках и коже отличаются полиморфизмом. Они могут быть пятнистыми, папулезными, везикулезными, буллезными и т. д. Высыпания на коже и слизистых оболочках рта при лекарственной аллергии могут напоминать высыпания, наблюдающиеся при экземе, многоформной экссудативной эритеме, красном плоском лишае, розовом лишае. Для лекарственной аллергии характерны внезапное приступообразное начало с вовлечением в процесс нескольких органов и систем, иногда с тяжелыми общими симптомами и безлихорадочным состоянием, а также относительная независимость симптомов от воздействующего медикамента. Одно и то же лекарство может вызвать самые различные аллергические изменения и один и тот же симптом аллергии может быть вызван самыми разными медикаментами.Катаральные изменения при лекарственной аллергии могут наблюдаться на всей слизистой оболочке рта и губ или на отдельных ее участках. В начале развития процесса больные отмечают легкое жжение или зуд в области поражения, затем появляются болезненность и сухость в полости рта. При осмотре выявляют ограниченные или разлитые очаги ярко-красной гиперемии, иногда с синюшным оттенком. Слизистая оболочка, как правило, отечна, с выраженными отпечатками зубов на щеках и боковой поверхности языка. Язык гиперемирован, отмечается атрофия нитевидных сосочков, которые имеют вид лакированных. Десневые сосочки увеличены, отечны, болезненны, легко кровоточат при дотрагивании. Иногда на гиперемированной слизистой оболочке рта могут быть геморрагические высыпания. Катаральные изменения обычно возникают на 2—4-й день после повторного введения лекарства-аллергена, реже — в более поздние сроки. Течение катаральных симптомов обычно легкое. Они быстро ликвидируются после отмены медикаментов-аллергенов.Дифференцировать катаральные поражения полости рта аллергического генеза следует от сходных проявлений при сахарном диабете, гиповитаминозах В12, В2, грибковых поражениях.
Эрозивные поражения слизистой оболочки рта. Чаще возникают после приема сульфаниламидов, йода, ацетилсалициловой кислоты, препаратов предни- золонового ряда. Начало заболевания характеризуется ощущением жжения и зуда в отдельных участках слизистой оболочки и кожи. Спустя несколько часов или суток на слизистой оболочке появляются единичные или множественные эритемные пятна и субэпителиальные пузыри различной величины (от 3 до 10 мм и более). Пузыри обычно наполнены прозрачной жидкостью; вследствие постоянного травмирования зубами, твердой пищей или протезами покрышка пузырей быстро разрывается, обнажая эрозивные поверхности. Прикосновение к эрозии вызывает болезненность и кровоточивость. Локализация элементов поражения может быть самой различной, включая ороговевающие и неороговевающие в норме участки слизистой оболочки рта. В некоторых случаях эрозии сливаются, распространяясь на всю слизистую оболочку рта. Язык обычно обложен, отечен. Десневые сосочки отечны, гиперемированы, легко кровоточат. Поднижнечелюстные лимфатические узлы увеличены, болезненны при пальпации.Иногда на прием сульфаниламидов и препаратов йода развиваются так называемые фиксированные эритемы или эрозии. При повторных приемах этих препаратов соответствующие изменения повторяются на прежних строг о ограниченных участках слизистой оболочки или кожи. Поэтому они названы фиксированными. Во рту фиксированные поражения чаще локализуются на спинке языка.Общее состояние больных при эрозивных поражениях полости рта страдает не всегда. При легкой форме может наблюдаться незначительное недомогание без повышения температуры тела. В более тяжелых случаях, когда в процесс вовлечена вся слизистая оболочка рта и большая часть кожи, может повыситься температура тела, ухудшиться самочувствие. Отмечается увеличение регионарных лимфатических узлов, они подвижны, болезненны при пальпации.Состояния, при которых вовлечены в воспалительный процесс все слизистые оболочки и кожа, описаны в литературе как слизисто-кожные синдромы (Лайла, Стивенса — Джонсона).Дифференцировать эрозивные поражения слизистой оболочки рта аллергического генеза надо от аналогичных поражений при многоформной экссудативной эритеме, пузырчатке, остром герпетическом стоматите.В диагностике аллергических поражений существенное значение имеют анамнез (отягощенная аллергологическая наследственность), дополнительные методы обследования (гистаминопепсический индекс, специфическое высвобождение гистамина лейкоцитами, тест дегрануляции базофилов и др.). Кожные пробы можно проводить только в период ремиссии.Лечение. В зависимости от тяжести и распространенности патологического процесса назначают антигистаминные препараты внутримышечно (1% раствор димедрола по 2 мл 2 — 3 раза в день, или 2% раствор супрастина по 1 мл 2 — 3 раза в день, или димедрол по 0,05 г 3 раза в день, или супрастин по 0,025 г 3 раза в день, тавегил по 0,001 г 2 раза в день, диазолин по 0,1 г 2 раза в день, фенкарол по 0,05 г 3 раза в день, е-аминокапроновая кислота, ингибиторы протеаз — трасилол, контрикал). Хороший терапевтический эффект наблюдается от внутривенного введения 10 мл 30% раствора натрия тиосульфата. В легких случаях достаточно отмены медикамента-аллергена.Местное лечение включает в себя орошение полости рта аэрозолями анестетиков, кортикостероидами, ванночки с антигистаминными препаратами, аппликации мазей, содержащих кортикостероиды. Обычно после трехдневного применения этих препаратов отмечаются значительное уменьшение воспалительного процесса, тенденция к эпителизации эрозий. На этой стадии кортикостероиды можно отменить, ограничив местное лечение антисептическими полосканиями и аппликациями кератопластических средств (каротолин, масло шиповника и облепихи, масляный раствор витаминов А, Е и др.).Профилактика. Отменяют препарат-аллерген на длительный срок или пожизненно.
Контактные аллергические стоматиты. По механизму возникновения изменения слизистой оболочки рта при контактной аллергии относятся к реакции замедленного типа. Причиной возникновения этих изменений является повышенная чувствительность к материалам и препаратам, применяемым в стоматологии. Чаще всего аллергическая реакция возникает при пользовании акриловыми протезами. Изменения на слизистой оболочке проявляются обычно через 7—14 дней после контакта с аллергеном в виде гиперемии, точечных кровоизлияний. Значительно реже наблюдаются пузыри, эрозии. Обычно участки поражения слизистой оболочки рта ограничены местом соприкосновения с материалом. Иногда поражения распространяются на кожу вокруг рта, на другие участки.Один из первых симптомов контактной аллергии — чувство жжения слизистой оболочки рта и сухость, к которым может присоединяться потеря вкуса, тошнота. В тяжелых случаях возможны головокружение, нарушение дыхания.Существует мнение, что снижение переносимости протезов возрастает по мере увеличения времени, прошедшего после их изготовления.Кроме метилметакрилата и красителей, входящих в состав протеза, аллергенами могут быть используемые в стоматологии сплавы (кобальтохромовый и др.) и даже золото. Высказывания, что ртуть из амальгамы вызывает сенсибилизацию организма, являются сильно преувеличенными, если учесть частоту применения амальгамы и случаи повышенной чувствительности к ней. Но если аллергия к амальгаме и возникает, то она проявляется жжением, гиперемией, отечностью, иногда появлением эрозии.При диагностике большое значение придают анамнезу, так как контактная аллергия чаще наблюдается у лиц с «аллергическим анамнезом». Важное значение имеет проба на элиминацию — выведение протеза из полости рта на 3 — 5 сут. Исключение из употребления протезов приводило к значительному улучшению, а пользование ими — к рецидиву. С целью диагностики могут быть поставлены кожные пробы и использованы другие лабораторные методы.
medpuls.net
Травма слизистой оболочки рта - симптомы болезни, профилактика и лечение Травмы слизистой оболочки рта , причины заболевания и его диагностика на EUROLAB
Травма слизистой оболочки рта может быть острой и хронической - при длительном воздействии раздражителя слабой силы.
Острая механическая травма. Возникает вследствие прикусывания или ранения инструментами и встречается нечасто. Проявляется она в виде гематомы (внутритканевые кровоизлияния без нарушения целостности эпителия), эрозии или язвы.При внутритканевом кровоизлиянии на месте травмы отмечается болезненность, которая быстро (через 1 - 3 дня) исчезает, но при повреждении целостности эпителия образуется болезненная эрозия или язва с инфильтрацией. Вторично инфицируясь, рана переходит в длительно незаживающую язву.
Хроническая механическая травма. Встречается часто. Травмирующим фактором могут быть острые края зубов, мостовидные и съемные протезы, зубной камень, острая и горячая пища и др. Клиническая картина и течение процесса во многом зависят от локализации повреждения (наличие или отсутствие подслизистого слоя), возраста больного, вторичного инфицирования, силы раздражающего фактора. Повреждения слизистой оболочки под воздействием хронических раздражителей чаще наблюдаются у пожилых людей. Этому способствуют понижение тургора слизистой оболочки, снижение высоты прикуса вследствие истирания твердых тканей зубов, потеря зубов, их смещение. У пожилых людей процесс регенерации замедлен, что обусловливает медленное заживление поврежденной слизистой оболочки.
Изменения слизистой оболочки при хронической механической травме могут длительное время не беспокоить больного, вызывая лишь чувство неловкости, дискомфорта, незначительную болезненность, припухлость. При осмотре слизистой оболочки выявляются катаральное воспаление (отек, гиперемия), нарушение ее целостности (эрозии, афты, язвы), пролиферативные изменения (гипертрофия десневых сосочков, десневого края), гипертрофия сосочков языка типа папилломатоза, повышенное ороговение (лейкоплакия). Эти симптомы могут встречаться в комбинациях друг с другом. Следует помнить, что одновременно с механической травмой слизистая оболочка подвергается воздействию микрофлоры полости рта, что часто отражается на клинической картине и течении процесса.
Наиболее часто при хронической травме возникает катаральное воспаление: гиперемия, отек с инфильтрацией, пролиферация. Выраженность этих изменений зависит от силы и продожительности действия раздражителя. При этом процесс может сопровождаться экссудацией (вначале секрет бывает серозным, а затем и гнойным).
Течение катарального воспаления может быть острым или хроническим. Острое воспаление продолжается до 7 -10 дней и при устранении раздражителя быстро проходит. При отсутствии лечения наблюдается хроническое очаговое либо генерализованное воспаление. Травматическую язву, возникающую вследствие локального повреждения, называют также декубитальной.
Из факторов, которые могут вызвать раздражение и повреждение слизистой оболочки рта, следует особо выделить протезы. Съемный протез передает жевательное давление на слизистую оболочку, задерживает самоочищение полости рта, что приводит к нарушению установившегося равновесия между различными видами микроорганизмов, изменяет анализаторную функцию рецепторов слизистой оболочки. В возникновении воспаления слизистой оболочки под протезом кроме травматического фактора следует учитывать и фактор сенсибилизации.
Воспаление слизистой оболочки протезного ложа может быть очаговым - в виде точечной гиперемии или больших гиперемированных пятен и разлитым, часто занимающим всю поверхность протезного ложа. На фоне воспаленной и отечной слизистой оболочки могут возникать точечные кровоизлияния, эрозии, а также очаги гиперплазии слизистой оболочки в виде зернистости или дольчатости. Изменения слизистой оболочки могут наблюдаться также при пользовании несъемными протезами.
Привычное кусание слизистой оболочки. Привычное кусание слизистой оболочки щек, губ - нередкое явление среди невропатов, преимущественно молодого возраста (школьники старших классов и студенты). Оно может не замечаться больными или быть сознательным. Привычка постоянно кусать слизистую оболочку приводит к хроническим повреждениям, локализующимся по линии смыкания зубов и прилежащих участков, доступных прикусыванию. Слизистая оболочка набухает, приобретает белесоватую, мацерированную, шелушащуюся поверхность в форме разлитых пятен или нечетко ограниченных больших участков. Эпителий неравномерно слущен, имеет бахромчатый вид из-за множественных мелких лоскутков, легко снимается при поскабливании.
При обычном течении процесса болей нет. В тяжелых случаях могут возникать болезненные эрозии. Патогистологически обнаруживаются явления паракератоза.
Травмы полости рта при сексуальной активности. Повреждение уздечки языка и мягкого нёба - частое поражение слизистой оболочки полости рта, связанное с сексуальной активностью. Изъязвление уздечки языка возможно в результате травмирования её о нижние резцы во время орогенитального секса. Часто в таких случаях выявляют язву с серовато-белым фибринозным экссудатом, окружённую тонким пояском гиперемии. Диагноз легко установить на основании анамнеза.
Воздержание от сексуальной активности способствует заживлению. Хроническое раздражение может стать причиной вторичной бактериальной инфекции, развития лейкоплакии или травматической фибромы, а также инфицирования ВПЧ. При фелляции возможно повреждение мягких тканей полости рта в виде эритемы и подслизистых кровоизлияний на мягком нёбе. Обычно вначале отмечают изолированные ярко-красные петехии. Они постепенно сливаются в большое пятно, перекидывающееся через срединную линию нёба. Кровоизлияния безболезненны, не бледнеют при диаскопии и напоминают петехии при инфекционном мононуклеозе, однако в отличие от него не сопровождаются повышением температуры тела и лимфаденопатией. Петехии постепенно бледнеют и исчезают в течение одной недели.
При гематомах, эрозиях и мелких ранах для заживления достаточно тщательной антисептической обработки участка повреждения и всей полости рта. Для этого назначают полоскания антисептическими растворами (калия перманганата 1:5000; 0,5 % перекиси водорода) и обработку другими препаратами, ускоряющими эпителизацию - витамином А, маслом шиповника, каротолином, облепиховым маслом и др.При травматических язвах необходимо, в первую очередь, устранить раздражитель, лечение включает антисептическую обработку язвы, антисептические полоскания полости рта и применение кератопластических (эпителизирующих) препаратов. При резкой болезненности язвы показаны аппликации обезболивающими средствами. Некротические ткани со дна язвы тщательно удаляют механически под анестезией или с помощью протеолитических ферментов. Назначают аппликации кератопластических средств (витамины А и Е, масло шиповника, линимент тезана, бальзам Шостаковского, каротолин, облепиховое масло, 5 % метилурациловую мазь, солкосерил и др). Прижигания категорически противопоказаны. Производится тщательная санация полости рта. При повреждениях съемными протезами необходима их коррекция.
Если причина травмы не устранена, то лечение оказывается неэффективным, и в основании язвы постепенно развивается фиброзная ткань, которая может привести к возникновению дольчатой фибромы либо к неопластическому образованию.
Специального лечения при привычном кусании слизистой оболочки не требуется, язвы заживают сразу же после прекращения травмирования.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
www.eurolab.ua
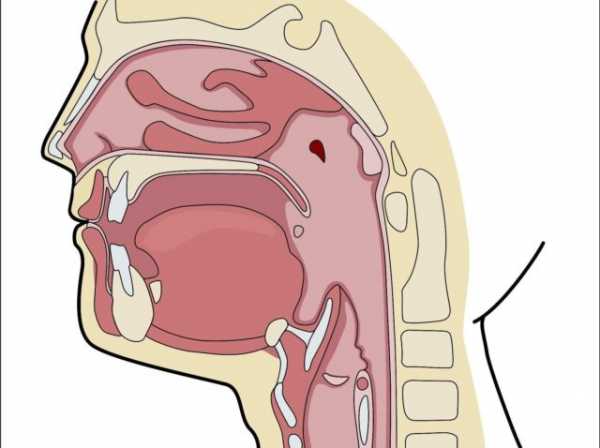
Гиперемия пульпы, глотки, щек и десен
Содержание статьи
Вовсе не обязательно иметь диплом стоматолога, чтобы разбираться в сложных, на первый взгляд, стоматологических терминах. Достаточно обладать некоторыми общими знаниями, к примеру, для того чтобы понять суть термина «гиперемия пульпы» нужно знать, что гиперемия – это покраснение, а пульпа – это зубной нерв. Об этом состоянии мы сегодня и поговорим. В нашей статье мы расскажем вам, что такое гиперемия, и к патологиям каких анатомических структур, распложенных в полости рта, может применяться этот термин.
Гиперемия: суть термина
Под гиперемией подразумевают чрезмерное наполнение сосудов кровью. Причина появления этого состояния заключается либо в затрудненном оттоке венозной крови, либо усиленном поступлении артериальной. В зависимости от того, что именно вызвало гиперемию, выделяют 2 вида патологии – артериальную активную и венозную пассивную.
Гиперемия может развиваться в любой части тела, но когда речь идет о полости рта, выделяют:
- гиперемию задней стенки глотки;
- пульпы;
- слизистой щек;
- языка;
- тканей десен.
Симптомы гиперемии
К симптомам артериальной гиперемии относят:
- покраснение тканей в участке усиленного прилива крови;
- отек и увеличение в объеме гиперемированных тканей;
- расширение артерий;
- увеличение скорости тока крови в сосудах;
- ощущение пульсации в сосудах;
- увеличение скорости тока лимфы;
- локальное повышение температуры тканей в гиперемированной области.
Если гиперемия венозная, наблюдаются следующие симптомы:
- посинение участка в области гиперемии;
- снижение температуры тканей;
- отек и припухлость тканей в участке гиперемии.
Гиперемия пульпы зуба
Гиперемия пульпы развивается как осложнение кариеса.
Гиперемией пульпы называют начальную стадию пульпита – воспаления зубного нерва, в медицинских справочниках имеющей название пульпа. На этом этапе развития воспалительный процесс считается обратимым. Гиперемия является своего рода реакцией пульпы на воздействие раздражителя. При ней увеличивается приток крови к пораженному зубному нерву, в результате чего нервные волокна сдавливаются, и возникает умеренная зубная боль.
Чаще всего при гиперемии пульпы пациент ощущает боли слабой интенсивности при употреблении холодной и горячей пищи. При этом болезненность в зубе проходит через 1-2 минуты после того, как раздражитель будет устранен из кариозной полости.
Но иногда приступы боли имеют самопроизвольный характер. Они длятся около 15 минут, а промежутки между ними – около 2-3 часов. Пациент обычно может точно указать, какой именно зуб у него болит, так как болезненные ощущения локализируются в конкретном зубе, без иррадиации.
Гиперемия пульпы развивается как осложнение глубокого кариеса, при котором в зубе образуется кариозная полость и через нее в пульпарную камеру проникают вредоносные микроорганизмы и продукты распада тканей.
Лечение гиперемии пульпы
При развитии гиперемии пульпы, если раздражитель будет быстро устранен из зуба, зубной нерв может восстановиться. Но если раздражитель продолжит свое воздействие, разрушительный процесс будет прогрессировать, в результате чего будет происходить дальнейшее разрушение зубных тканей. У больного появятся сильные боли, характерные для острого пульпита.
Читайте: почему развивается стоматит у кошек и котов и как его лечат в ветеринарных клиниках.
Рекомендуем узнать, как выбрать зубную пасту с кальцием и насколько эффективно ее применение.
Лечение гиперемии проводится следующим образом: под местной анестезией ткани, пораженные кариесом, препарируются, кариозная полость обрабатывается медикаментами, накладываются изолирующая и лечебная прокладки. Дальше коронковая часть зуба восстанавливается с помощью композитных фотополимеров. В завершении пломба шлифуется и полируется.
Гиперемия задней стенки глотки
В норме у здорового человека задняя стенка глотки розовая, но при различных патологических процессах она может краснеть. Зачастую красное горло – это симптом болезни, но не всегда гиперемия указывает на проблемы со здоровьем. Причиной покраснения горла может быть:
- атака вирусов, бактерий или грибов;
- раздражение слизистой табачным дымом, аллергенами, присутствующими в воздухе, например, пыльцой растений;
- громкие крики, пение;
- низкая влажность воздуха в помещении;
- употребление слишком горячей и холодной пищи.

Вызвать гиперемию горла может не только болезнь.
При обнаружении гиперемии задней стенки глотки не спешите отправляться к врачу, возможно, решить проблему удастся, исключив воздействие вышеописанных факторов.
Однако если присутствуют другие неприятные симптомы, указывающие на развитие болезни, медлить с визитом к врачу не стоит. Красное горло может быть симптомом фарингита и тонзиллита. Кроме того, даже ринит может быть причиной покраснения горла, так как стекающая из носа слизь раздражает глотку.
На заметку: на фарингит будут указывать такие симптомы, как боль при глотании пищи, жжение, чувство присутствия инородного предмета в горле. Тонзиллит проявляется отечностью миндалин и формированию на них белых пробок.
Что делать?
При покраснении горла и появлении таких неприятных симптомов, как боль, усиливающаяся при глотании, першение, чувство комка, хрипота в голосе, помочь себе можно следующими способами:
- каждые 2-3 часа полоскать горло антисептическими растворами, подойдет даже простая вода с содой и солью, можно использовать отвары трав или готовые аптечные антисептики;
- пить теплые (не горячие!) компоты, чаи, морсы;
- увлажнять воздух в комнате.
При появлении других неприятных симптомов, особенно повышения температуры, обязательно обратитесь к врачу. Если причиной покраснения горла стало серьезное заболевание, к примеру, ангина, без медикаментозного лечения не обойтись.
Гиперемия десен
Гиперемия десны – один из симптомов, присущий воспалительным заболеваниям десен – гингивиту и пародонтиту. Зачастую причиной развития гингивита становится неправильная гигиена, в результате которой вдоль линии десен и на зубах формируются зубные отложения. В них обитают патогенные микроорганизмы, выделяющие в ходе своей жизнедеятельности агрессивные кислоты. Эти кислоты раздражают слизистую десен и приводят к ее воспалению – гингивиту.

Гиперемия десен является первым признаком гингивита.
Если гингивит оставить без внимания, он перерастет в пародонтит. Эта болезнь может привести к потере зубов — при пародонтите зубодесневое крепление нарушается и зубы расшатываются. В запущенных случаях зубы могут выпадать даже при незначительных нагрузках на них в процессе жевания.
Первым признаком гингивита является гиперемия десен, их отечность и болезненность. Воспаленные десны начинают кровоточить при чистке зубов, жевании твердой пищи. У больного присутствует неприятный запах изо рта, вызванный скоплением бактериального налета на зубах и вдоль линии десен.
Помимо низкого уровня ухода за зубами, к покраснению десен могут привести:
- вирусная атака и ослабленный иммунитет, например, вирус герпеса может стать причиной развития герпетического гингивостоматита, симптомами которого является покраснение десен, их кровоточивость, образование на слизистой болезненных высыпаний;
- прием медикаментов, влияющих на выработку слюны: при уменьшении количества слюны в полости рта развивается дисбактериоз, одним из симптомов которого является покраснение и воспаление десен;
- нехватка витаминов, что приводит к ослаблению десен;
- беременность: в период вынашивания малыша у женщины меняется гормональный фон, что может стать причиной развития гингивита, риск возникновения заболевания выше у женщин, страдающих от токсикоза и нехватки витаминов;
- вредные привычки, такие как курение и употребление алкоголя: никотин и смолы в сигаретном дыме, а также спирт в алкоголе раздражают десны и вызывают воспаление в них;
- наличие в полости рта не пролеченных зубов, некачественно установленных зубных протезов и пломб: это может привести к травмированию десен и развитию травматического гингивита.
Как устранить гиперемию десен?
Справиться с таким заболеванием, как гингивит, а уж тем более с пародонтитом, без помощи врача-стоматолога не удастся. Здесь нужен комплексный подход, включающий в себя санацию полости рта и применение медикаментов. Стоматолог в первую очередь удалит зубные отложения с зубов и десневой линии, почистит от камня и налета десневые карманы, если они есть. При наличии зубов, пораженных кариесом, проводится их лечение. Если болезнь имеет травматический характер, устраняется ее причина – неправильно установленные коронки и пломбы. После этого пациенту назначаются антисептические и противовоспалительные средства для полосканий, примочек, аппликаций, которые можно проводить в домашних условиях.
Уменьшить воспаление и покраснение десен можно и с помощью народных средств. Хорошо помогают полоскания отварами, приготовленными из лекарственных растений. В борьбе с кровоточивостью и воспалением десен эффективными считаются дубовая кора, шалфей, арника, чабрец и ромашка.
Примочки с облепиховым маслом укрепляют десны, повышают их эластичность. Выраженный эффект дает жевание прополиса.

Облепиховое масло укрепляет десны.
Гиперемия щек
Покраснение слизистой, выстилающей внутреннюю поверхность щек, может говорить о развитии такого заболевания, как стоматит. Гиперемия щек в этом случае является лишь одним из симптомов. Помимо покраснения слизистой, больной жалуется на дискомфортные ощущения, отечность тканей, появление язвочек и эрозий. Стоматит – это воспалительное заболевание слизистой рта, причин развития которого может быть несколько:
- механическая травма слизистой;
- химический или термический ожог;
- атака организма вирусами, бактериями или грибками;
- воздействие аллергенов;
- нехватка витаминов;
- некачественный уход за полостью рта, несоблюдение правил личной гигиены;
- болезни внутренних органов, чаще всего пищеварительной, кровеносной и эндокринной системы.
Узнайте, какой пастой чистить зубы при стоматите.
Советуем узнать о льготах для пенсионеров на зубопротезирование.
Читайте: можно ли устанавливать импланты при сахарном диабете 2 типа.
Как устранить проблему?
Воспаление на щеке и вызванное им покраснение и боль должно стать поводом для посещения кабинета стоматолога-терапевта. Врач сможет точно определить форму стоматита и назначит эффективное лечение:
- если причина воспаления и покраснения – вирус, назначаются противовирусные препараты местно (гели, таблетки для рассасывания, спреи) и внутрь (таблетки), рекомендуется прием витаминов;
- если заболевание спровоцировано бактериальной инфекцией, лечение включает в себя применение антисептических и противовоспалительных препаратов местно, в некоторых случаях требуется антибиотикотерапия;
- если стоматит имеет аллергическую природу, назначаются антигистаминные препараты и обязательно устраняется причина развития болезни – раздражитель;
- травматический стоматит лечится устранением травмирующего фактора (дистопированный зуб, изношенная коронка, сломанный протез, острый край пломбы) и применением препаратов, обладающих антисептическим и противовоспалительным эффектом.
Как видите, гиперемия тканей в полости рта может быть первым признаком серьезной болезни, поэтому игнорировать этот малозначимый, на первый взгляд, симптом нельзя. Будьте внимательны к своему здоровью и не забывайте проходить профилактические осмотры у стоматолога раз в полгода.
stopparodontoz.ru
Заболевания полости рта
В стоматологическом отделении многопрофильного медицинского центра «Альтернатива» проводится диагностика и лечение широкого спектра заболеваний слизистой оболочки полости рта. Данные болезни многообразны, вариабельны и доставляют много страданий больным, при том, что правильно диагностировать и лечить их могут далеко не везде правильно, так как для этого требуется хорошая лабораторная база и соответствующее техническое оснащение.
Заболевания слизистой оболочки полости рта (языка, щек, губ) – это отражение внутренних проблем всего организма. Заболевания эти могут быть следствием проблем с желудочно-кишечным трактом, различного рода анемий и авитаминоза, эндокринных проблем , аллергических реакций, а иногда и более серьезных и опасных заболеваний. Поэтому, если образовались во рту язвочки, пузыри, покраснения, ощущается боль или жжение – незамедлительно обращайтесь к стоматологу!
Что относится к заболеваниям слизистой оболочки полости рта?
Для комплексной диагностики заболеваний слизистой оболочки рта в отделении проводятся клинико-лабораторные методы исследования, а именно:
· Общий и биохимический анализы крови, иммунологические исследования крови и слюны для оценки общего состояния пациентов;
· Скрининговое исследование анемий и аллергичесих реакций, гормонального статуса, сахарного диабета
· Микробиологическое исследование микрофлоры полости рта - для определения количественной и качественной оценки микроорганизмов;
· ПЦР-диагностика специфической микрофлоры как с очагов поражения, так и внутритканевая диагностика;
· Выявление специфической инфекции – ВИЧ, RW, Гепатит А, В, С;
· Цитологический, морфологический и цитоморфологический методы исследования используются для диагностики предонкологических и онкологических состояний слизистой оболочки рта;
Наиболее распространенные заболевания слизистой оболочки полости рта:
Стоматит
- воспаление слизистой оболочки полости рта.
Симптомы стоматита различны по происхождению, но схожие, по сути – это воспаление и крайне не приятные ощущения в ротовой полости, такие как жжение, сухость. Иногда заболевание сопровождается температурой .
Лечение стоматита это процесс, к которому нужно подходить очень ответственно. В первую очередь нужно устранить первопричину заболевания, т.е. определить причину возникновения стоматита и начать её устранять. Определить причину, по которой возник стоматит, поможет врач- терапевт. Часто заболевание пытаются лечить самостоятельно, применяя народные средства. Помните, что лечение стоматита народными средствами, такими, как полоскание с содой несколько раз в день поможет лишь снять симптомы, но не избавит Вас от заболевания, и стоматит появится вновь.
| Помните, что такое заболевание как стоматит не проходит само собой, стоматит является следствием болезни, которую обязательно нужно вылечить. |
Медицина далеко продвинулась в лечении этого недуга, так что не затягивайте – обращайтесь к стоматологу-терапевту клиники «Альтернатива»
ГЛОССИТ
Воспаление слизистой оболочки языка. Глоссит чаще бывает поверхностным, т. е. воспаляется только слизистая оболочка языка. Но при глубоких травмах языка (например рыбной костью) в толще мышц может развиваться гнойное воспаление с отеком языка, нарушением глотания, с высокой температурой тела; иногда образуется абсцесс. Воспаление слизистой оболочки языка часто провоцирует развитие многих заболеваний. Чаще глоссит протекает в катаральной форме: язык слегка отечный, слизистая оболочка красная, ощущаются саднение и болезненность. Часто необходимо общее обследование больного для выявления заболевания внутренних органов, вызвавших воспаление слизистой оболочки языка. Поэтому важно вовремя обратиться к стоматологу, выполнять все его назначения. Самостоятельное лечение чревато осложнениями.
Глоссит десквамативный («географический язык», «мигрирующий язык»).
Может быть симптомом различных заболеваний, чаще желудочно-кишечного тракта, нейродистрофических процессов, анемий, сахарного диабета, аллергических состояний. Наблюдается очаговая десквамация (снятие поверхностных слоев) эпителия различных размеров белесовато-серого цвета с неровными по форме границами. Возможна быстрая смена очертаний поражения.
Лечение.
По показаниям проводится симптоматическое лечение у стоматолога и физиотерапевта. Назначаются консультации и лечение у соответствующих специалистов – гастроэнтеролога, эндокринолога, гематолога и т.п.
Глоссит медикаментозный.
Возникает как аллергическая реакция после приема различных препаратов, чаще антибиотиков, сульфаниламидов, салицилатов и др. Наблюдается чаще на 4—7-й день от начала приема препаратов. На языке появляются отек, покраснение, резко выраженная десквамация эпителия, гладкая, блестящая поверхность. Язык может быть несколько утолщен. Температура тела может повышаться до 38—38,5 °С. Характерны общие проявления аллергических реакций.
Лечение.
Отмена лекарственного препарата или его замена, проводится десенсибилизирующая терапия, витамины В, С, Р, фолиевая кислота. Местно — анестезирующие средства (полоскания, аппликации). Щадящая диета, обильное питье.
Кандидозный глоссит.
Возникает при развитии вторичного иммунодефицитного состояния, при инфицировании дрожжеподобными грибами из рода Candida.
Папиллит.
Воспаление сосочков языка. Возникает при повреждениях, инфекции, как реактивное состояние, при патологии пищеварительной системы. Сосочки языка отечны, увеличены, болезненны. В участке поражения ощущается жжение
Гингивит
Гингивит - это воспаление десны, сопровождаемое отеком, покраснением и кровоточивостью. Гингивит - довольно распространенное заболевание; различают острую, хроническую и рецидивирующую форму болезни.
Причины гингивита
Наиболее частой причиной гингивита является несоблюдениегигиены полости рта, в результате чего образуется зубной камень (колонии микроорганизмов, крепко связанные с поверхностью зуба). Также в возникновении гингивита играют роль такие факторы, как патология прикуса, зубной камень (кальцифицированная зубная бляшка), остатки пищи, неправильно наложенные или устаревшие пломбы,ротовое дыхание.
Гингивит часто встречается у подростков и беременных. У этих категорий больных болезнь обычно протекает тяжелее в связи с гормональными изменениями в организме.
Также гингивит может быть признаком системного заболевания (например, герпеса, аллергии, авитаминоза, лейкопении, истощающего заболевания, сахарного диабета).
Длительное применение некоторых препаратов, например, оральных контрацептивов, может усилить воспалительные явления в десне. Тяжелые металлы (свинец, висмут) также иногда способны провоцировать гингивит.
Симптомы гингивита
При гингивите деснавоспаляется, возникает отек, изменяется ее контур. За счет отека углубляется десневая борозда между зубом и образуется так называемый десневой карман. В результате возникают следующие симптомы: покраснение десневого края, отек и кровоточивость десны, десна становится чувствительной и болезненной, наблюдаются трудности при жевании и глотании.
Хронический и острый гингивит
Гингивит может быть как острым, так и хроническим. Хронический гингивит наиболее часто встречается у взрослых. Во время обострения, которое чаще всего происходит в зимне-весенний период, отмечается кровоточивость десен (как правило, при чистке зубов).
Лечение гингивитов
Должно проводиться только врачом-стоматологом. Лечение гингивита заключается в воздействии на зубные бляшки, устранении местных и общих предрасполагающих факторов.
В первую очередь, необходимо тщательно соблюдать гигиену полости рта. Врач снабдит Вас необходимыми рекомендациями.
Помимо этого часто необходимо прибегать к специальным средствам, причем не только для лечения острой фазы заболевания, но и для того, чтобы замедлить или остановить развитие серьезных осложнений.
Применяют различные препараты: антибиотики, противовоспалительные средства, местные иммунокорректоры.
Иногда требуется значительное врачебное вмешательство: тщательное удаление зубного камня (механическим способом или с помощью ультразвука), замена и шлифовка нависающих на десну или плохо подогнанныхпломб.
В некоторых случаях необходимо хирургическое вмешательство (кюретаж). При кюретаже врач снимает зубные отложения с помощью специальных крючков, экскаваторов, кюреток (закрытый кюретаж), либо, если требуется операция, разрезав десну (открытый кюретаж).
При хроническом гингивите производят обработку рта противовоспалительными средствами и раствором бикарбоната натрия.
При гингивитах, обусловленных инфекционно-воспалительными процессами, необходимо устранить возбудителя инфекции. Поэтому врач может назначить антибактериальные средства или противогрибковый препарат.
Гингивит часто свидетельствует о снижении собственных защитных сил организма. Поэтому лечение должно быть направлено не только на ликвидацию воспалительного процесса, но и на повышение иммунитета. Тогда наиболее оправданно применение иммунокорректоров. Препараты этой группы активизируют защитные силы слизистой оболочки полости рта. Действуя через систему иммунологических механизмов, они способствуют усилению фагоцитарной активности (фагоцитоз - захват и обезвреживание бактерий клетками иммунной системы), увеличению содержания в слюне особого фермента - лизоцима, известного своей бактерицидной активностью, стимуляции и увеличению числа иммунокомпетентных клеток, ответственных за выработку антител.
Для профилактики гингивитов необходимо выполнять следующие несложные правила:
* Регулярно проходите обследование у стоматолога клиники «Альтернатива»
* Ежедневно удаляйте зубные бляшки с помощью зубной пасты и флоса.
* Производите профессиональную чистку зубов у стоматолога каждые 6 месяцев.
Прогноз
Неосложненный гингивит заканчивается обычно через 7-10 дней, хронический же требует интенсивного лечения. Если гингивит не лечить, то это может привести к развитию пародонтита и потере зубов (гингивит является даже более распространенной причиной их утраты, чем кариес) |
Хейлит
Хейлит - воспаление красной каймы слизистой оболочки или кожи губ. Может развиться при травме и трещинах губ, вследствие ожога, при длительном пребывании на солнце, морозе - обычно в ветреную погоду.
Хейлит ангулярный инфекционный.
Заболевание хроническое, рецидивирующего характера, нередко встречается у детей. Вызывается стрепто-стафилококковой инфекцией и грибами. Появлению заболевания благоприятствуют пониженное питание (недостаток рибофлавина), инфекционные очаги в полости рта и носоглотке, аномалии прикуса.Клиническая картина. Жалобы на боли при открывании рта. В начале заболевания в углах рта появляются поверхностные эрозии или трещины, которые быстро инфицируются. Экзематозные явления могут распространяться на кожу губ и подбородка, прилегающую к углу рта.
Хейлит актинический.
Повреждение красной каймы губ, возникающее под влиянием длительного облучения солнцем. Клинически выделяют две формы — экссудативную, которая характеризуетсяотечностью и гиперемией, возникновением на этом фоне пузырьков, эрозий, корочек, чешуек, трещин; и сухую (или ксерозную), сходную по клинической картине с сухой формой эксфолиативного хейлита. Красная кайма при этой форме актинического хейлита имеет ярко-красный цвет, покрыта серовато-белыми чешуйками, которые после их снятия появляются вновь. Для актинического хейлита характерны рецидивы в весенне-летний период.
Хейлит апостематозный.
Заболевание преимущественно нижней губы. Является разновидностью гландулярного хейлита.Клиническая картина. Губа отечна, гиперемирована. На слизистой оболочке и красной кайме видны зияющие отверстия слюнных желез, из которых выделяются капли гноя. В толще слизистой оболочки прощупываются плотные узелки гиперплазированных мелких слюнных желез.
Хейлит арибофлавинозный
часто служит проявлением дефицита витамина В в организме.Клиническая картина. В начале заболевания наблюдается побледнение слизистой оболочки и красной каймы губ, особенно в углах рта, затем присоединяются экссудативные явления, эпителиймацерируетсяи слущивается. В процесс вовлекается кожа вокруг ротового отверстия. В углах рта на месте отторгшегося эпителия образуются эрозии, покрытые легко снимающейся коркой желтоватого цвета. Затем процесс распространяется на красную кайму и слизистую оболочку. Губы приобретают ярко-красный цвет, появляются вертикальные кровоточащие трещины. Отмечаются жжение в полости рта, гиперсаливация, болезненное открывание рта.
Хейлит грибковый
сочетается с грибковым поражением слизистой оболочки рта, но может возникать и изолированно на красной кайме губ, обычно у пожилых. При длительном существовании грибковой заеды на коже губ могут развиваться диффузная краснота, шелушение, небольшая отечность, мелкие трещинки. Картина напоминает обычную экзему.
Хейлит катаральный.
Воспаление красной каймы губы, возникающее под действием биологических, механических, химических, физических раздражителей, иногда из-за повреждения во время врачебных манипуляций.Клиническая картина. Появляются очаги гиперемии с последующими деструктивными нарушениями в виде эрозии, язв. Характерны отек, слущивание эпителия.
Хейлит поверхностный гнойный гландулярный
(хейлит Бельца — Уина) характеризуется исключительно хроническим течением, болезненной воспалительной инфильтрацией стромы вокруг мелких слюнных желез, образованием рецидивирующих эрозий и язв и пиококковой инфекцией губных желез.
Хейлит пенициллиновый
развивается при приеме пенициллина. Красная кайма губ отечна, гиперемирована, нередко отмечается мацерация. Одновременно развивается пенициллиновый стоматит, который диффузно захватывает слизистую оболочку мягкого и твердого неба, губ, щек, языка и проявляется в виде отечности, гиперемии. Возникает чувство жжения.
Хейлит эксфолиативный.
Значительную роль в отягощении заболевания играют нарушения функции щитовидной железы. Различают две формы — экссудативную и сухую. При экссудативной форме губы увеличены, рот приоткрыт из-за резкой болезненности при смыкании губ. Поражение захватывает только красную кайму, иногда переходя на слизистую оболочку губы. При сухой Форме хейлита в переходной зоне губ возникают полосы застойной гиперемии, покрытой тонкими прозрачными чешуйками, после удаления которых видна ярко-красная поверхность с небольшими эрозиями. Течение хроническое.
Хейлит экзематозный.
Заболевание чаще всего имеет аллергическую природу. Аллергенами могут быть различные микробы, химические вещества (губная помада,зубные протезы, лекарственные вещества).Клиническая картина. Губа гиперемирована, отечна, сухая с легко отделяющимися чешуйками, возможно образование эрозий, трещин, корок.
Лечение хейлита
Задача лечения хейлита у стоматолога состоит в нормализации стереотипа смыкания губ. Внешним признаком физиологической архитектоники является равенство ширины собственно красной каймы верхней и нижней губы, т.е. смыкание - по линии, разграничивающей слизистую оболочку и красную кайму.
Комплекс терапии хейлита включает в себя: а) нормализацию носового дыхания путем устранения привычки дышать через рот или путем лечения заболеваний носоглотки; б) исправление аномалий прикуса; в) миотерапию для восстановления нормального тонуса круговой мышцы рта.
Практика показала, что после дыхательной гимнастики спонтанно происходит правильное, полное смыкание губ, нормализуется их архитектоника. Поэтому лечение заболеваний губ должно начинаться с устранения ротового дыхания, если таковое имеет место.
Смотри также:
Терапевтическая стоматология
Хирургическая стоматология
Ортопедическая стоматология
Ортодонтия
Имплантология
Безопасность лечения
Инновационное оборудование
Новые технологии
Гарантии на лечение
Лечение в кредит
alternativa-mc.ru
Гиперемия слизистой оболочки рта, десны, гиперемия пульпы, лечение гиперемии
Гиперемия десны — не самостоятельное заболевание, а симптом гингивита и пародонтита, пульпита, стоматита. Одной из распространенных причин, по которой возникает гиперемия десны, — ошибки при гигиенических процедурах, приводящие к зубным отложениям.
Кроме того, к покраснению слизистой оболочки десен приводят:
- ♦ слабый иммунитет, который не справился с вирусной атакой;
- ♦ дисбактериоз, возникающий после лечения медикаментами, которые влияют на выработку слюны;
- ♦ ослабление десен из-за авитаминоза;
- ♦ изменение гормонального фона во время беременности. Чаще гиперемия десны возникает у тех женщин, у которых наблюдается токсикоз;
- ♦ курение, употребление алкоголя;
- ♦ болезни зубов, некачественные зубные протезы, пломбы, брекеты.
Гиперемия десны также может быть признаком воспаления пульпы и других заболеваний полости рта и его оболочки. Поскольку воспалительные процессы являются только симптомами, лечение должно быть направлено на устранение первопричины. Это можно сделать в «Периоцентре». Пациенты получают комплекс услуг:
- ♦ диагностику;
- ♦ медикаментозное лечение;
- ♦ аппаратную терапию;
- ♦ лечение лазером;
- ♦ физиотерапию;
- ♦ проведение операций.
Гиперемия слизистой оболочки рта
Гиперемия слизистой оболочки рта указывает на разные заболевания. Поскольку гиперемия рта обусловлена разными причинами, то и лечение разное. Эффективную терапию назначает врач.
- Когда гиперемия слизистой рта вызвана вирусом, эффективны противовирусные лекарства (гель, спрей, таблетки).
- Когда гиперемия рта вызвана бактериальной инфекцией, назначают антисептики, противовоспалительные, антибиотики.
- Когда гиперемия слизистой рта — следствие аллергии, помогают антигистаминные средства и устранение аллергена.
- Когда гиперемия рта вызвана травматическим стоматитом, нужно устранить травмирующий фактор и применить антисептики и противовоспалительные препараты.
Поскольку гиперемия слизистой оболочки рта может быть симптомом заболеваний разной степени тяжести, важно незамедлительно обратиться к специалисту, который проведет обследование и назначит адекватное лечение.
Гиперемия пульпы, лечение
Гиперемия пульпы — это симптом начальной стадии пульпита. Она появляется из-за притока крови к больному зубному нерву. Приток крови сдавливает нервные волокна и вызывает боль. При постановке диагноза гиперемия пульпы, лечение нужно начать как можно быстрее. Это не только избавляет от болевых ощущений, но и делает воспалительный процесс обратимым. В противном случае возникнут осложнения, в частности, пульпит.
Когда диагностируется гиперемия пульпы, лечение имеет несколько стадий:
- ♦ препарирование пораженной кариесом полости, обработка ее медикаментами;
- ♦ накладывание изолирующей и лечебной прокладки;
- ♦ восстановление коронковой части зуба;
- ♦ шлифовка и полировка пломбы.
Гиперемия пульпы вызывает приступы боли, длящиеся от 1 до 15 минут с промежутками в 2-3 часа. Поскольку пациенты не всегда могут определить локализацию боли, это сделают специалисты «Периоцентра» и начнут лечение, пока не возник пульпит.
periocenter.com.ua