Водянка живота: причины, патогенез, симптомы, лечение. Брюшная водянка у людей симптомы
причины, симптомы и лечение асцита
Медицине известно много заболеваний, которые затрагивают брюшную полость. У каждого недуга есть свои определенные симптомы. Но некоторые из них имеют схожесть и это осложняет постановку диагноза в домашних условиях. Одним из серьезных заболеваний считается водянка.
Понятие о водянке живота
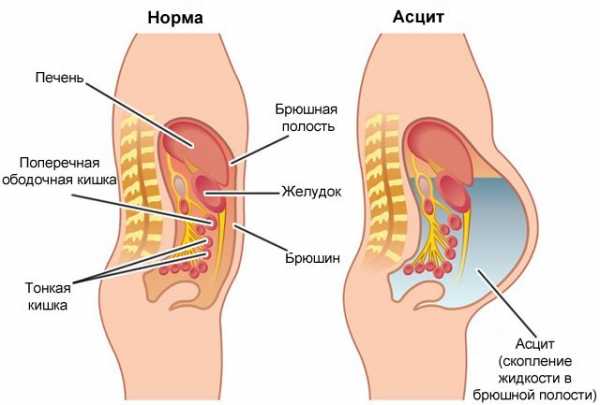
Не все люди знают, что такое водянка живота. Асцитом или водянкой живота принято называть патологическое состояние, которое характеризуется скоплением жидкости в брюшной полости. Причиной этого является неправильное лечение некоторых болезней с тяжелым течением. Водянка живота сопровождается значительным увеличением живота. Именно по этому признаку и диагностируют недуг.
Но не во всех случаях ставят такой диагноз. Стоит понимать тот факт, что в брюшине должно находиться немного жидкости. Только объем не должен превышать 500 миллилитров. Этот процесс не вредит организму, а, наоборот, защищает органы пищеварительного тракта от склеивания.
Если человек полностью здоров, то лишняя жидкость всасывается кишечными стенками. Как только организм дает сбой на фоне некоторых заболеваний, вода начинает выделяться в излишнем объеме.
Асцит нередко сопровождается отечностью ног. При этом наблюдается выведение важных солей и белков, что ведет к развитию белковой недостаточности. Он возникает не только у взрослых людей, но и у детей разного возраста. От этого зависит причины патологического явления.
Причины появления водянки
 Водянка в животе относится к серьезным заболеваниям. Если своевременно не обратить внимание на проблему, процесс может затянуться и привести к серьезным осложнениям.
Водянка в животе относится к серьезным заболеваниям. Если своевременно не обратить внимание на проблему, процесс может затянуться и привести к серьезным осложнениям.
Причины водянки живота подразделяются на несколько групп.
Первый вид провоцирующих факторов сопровождается отечностью живота и ног. К данной группе относят:
- инфаркт миокарда;
- патологический процесс в респираторной системе;
- миокардит;
- аномалии с сердечными клапанами.
Вторая группа причин заключается в прогрессировании онкологических болезней. Как только вредоносные клетки попадают в печень, они ведут к затруднению оттока жидкости.
О третьем типе факторов врачи говорят, как о терминальной фазе почечной недостаточности. Причины патологического процесса скрываются в пиелонефрите гипоплазии, онкологических заболеваниях, интоксикации организма, туберкулезе, мочекаменной болезни.
К причинам четвертой группы относят серьезные заболевания печени в виде цирроза и гепатита.
Симптомы водянки
Выявить недуг на ранних стадиях развития довольно затруднительно. Сложность может возникнуть даже у опытного доктора. К сожалению, многие пациенты затягивают с визитом к доктору, так как симптомы заметны не сразу.
Симптомы водянки живота заключаются в следующем.
- Заметное увеличение живота. Многие думают, что так проявляется вздутие, непропорциональное размещение живота. В лежачем положении он расплывается в стороны, что по внешнему виду напоминает лягушачий живот.
- Одышка.
- Отечность ног.
- появление глухого звука во время простукивания живота.
В некоторых случаях пациенты замечают, что пупок начинает сглаживаться или выпирать, как при пупочной грыже. Такие симптомы появляются тогда, когда объем жидкости начинает превышать три литра. Чем больше жидкости находится в животе, тем признаки будут проявляться ярче.
Главным признаком водянки у мужчин является набухание яичек. При этом пациент ощущает сильную боль тянущего характера.
Асцит может возникать и у беременных женщин. Зачастую патологический процесс дает о себе знать с 20 недели беременности. Это обуславливается тем, что в женском организме скапливается большое количество натрия.
Симптомы водянки живота у женщин проявляются только в том случае, если набор веса превысил больше 20 килограмм, при этом наблюдается отекание лица, рук, ног и поясницы.
Диагностические мероприятия
Если у больного имеются признаки асцита, то для начала нужно обратиться к специалисту. При осмотре пациента доктор обращает внимание на следующие показатели:
- Цирроз печени проявляется кровотечением. Оно возникает из вен пищевода и распространяется дальше по брюшной полости.
- При сердечной недостаточности развиваются отеки голеностопной области.
- При почечной недостаточности возникает отечность кожного покрова и подкожной клетчатки.
Чтобы правильно поставить диагноз, врач проводит пункцию из брюшной полости и тщательно исследует содержимое.
Если сердечная недостаточность прогрессирует или стремительно развивается цирроз печени, то жидкость станет бесцветной. Также в ней будут обнаружены клетки эндотелия и повышение белка до 2,5 процента.
Лечение водянки живота
Водянка у мужчин, женщин, детей, беременных представляет опасность тогда, когда объем жидкости превышает восьми литров. Во многих случаях используются современные методы лечения. Медикаментозная терапия подразумевает применение мочегонных средств, которые позволяют откорректировать водно-солевой баланс.
Если медикаменты не дают нужного результата, то проводится хирургическое лечение. Водянка в животе устраняется при помощи дренажа с использованием местного наркоза.
Лечить патологию можно с помощью массажа. Ее рекомендуют проводить по 2-3 раза в сутки. При этом в область живота втирают подсолнечное или льняное масло.
Если у больного имеются симптомы водянки живота, причины и лечение должны распознаваться как можно скорее. Затягивать с этим процессом не стоит.
Зачастую лечение подразумевает соблюдение строгой диеты. Из рациона следует полностью исключить супы и борщи. Также под запрет попадают все соленые, жирные, копченые и сладкие блюда.
Разнообразить меню помогут следующие добавки в виде майорана, петрушки, корицы, имбиря, сельдерея, фенхеля. Супы заменяют на бульоны, сваренные из курицы или рыбы.
Лечить болезнь можно и при помощи льняных семян. В их состав включены полезные кислоты, которые помогают вывести лишнюю жидкость из организма. Для приготовления лекарства берется две ложки семян и заливается литром воды. Готовится на плите 15 минут. После этого лекарство убирают с огня и закутывают в полотенце. По истечению часа средство готово.
Употреблять семена необходимо до шести-восьми часов в сутки. При этом пейте много воды. Длительность лечебной терапии составляет 14 дней.
Вылечить болезнь поможет мочегонный чай на основе лыжника и толокнянки. Для приготовления берутся ингредиенты в равном соотношении. Тщательно перемешиваются, а потом заливаются 20 миллилитрами кипяченой воды. Настаивается около двух часов. Принимать готовое средство следует в утренние и вечерние часы на голодный желудок.
Устранить симптомы асцита помогут березовые листья. Нужно взять молодые листочки и положить их в большую емкость. Накрыть пленкой и поместить в солнечное место. Просушенные листья помещают в горячую ванну. Посидеть в такой ванне пациенту необходимо не меньше 30-40 минут.
Еще одним хорошим способом лечения считаются обертывания. Листья помещаются не в ванну, а укладываются на живот больного. Поверх располагается полиэтиленовый пакет и теплое одеяло. Длительность процедуры составляет 30 минут.
Существуют и другие эффективные рецепты для лечения водянки на начальной стадии.
- Соки растений позволяют купировать признаки прогрессирующего недуга. Хорошую пользу окажут соки из черной редьки, лука и тыквы. Их можно перешивать с медом для придания приятного вкуса.
- Бузина с виноградом избавляет от тревожной симптоматики. Для этого необходимо каждый день принимать отвар из бузины или свежего винограда. Все манипуляции проводятся на голодный желудок.
- Петрушку замачивают в молоке или кипяченой воде.
- Отвары на основе лекарственных трав устраняют воспаление. Хорошо себя зарекомендовали хрен с лимонным соком, кукурузные рыльца, чай из крапивы, подорожник и луговой клевер.
Использовать народные методы можно только тогда, когда заболевание находится на начальной стадии развития. Если такие способы не помогают, а недуг прогрессирует дальше, то необходимо срочно обратиться к врачу. Он назначит медикаментозную терапию. Отсутствие эффекта в течение 3-6 месяцев говорит о том, что необходимо в срочном порядке проводить оперативное лечение. Запомните, водянка опасна своими осложнениями, поэтому тянуть с терапией нельзя.
zivot.ru
причины асцита брюшной полости, симптомы, лечение, народными средствами
Патологии брюшной полости
Появление водянки живота, или асцита, является довольно серьезным симптомом, который требует тщательного обследования. Наиболее часто накопление жидкости в брюшной полости происходит из-за патологии печени. Вследствие чего развивается портальная гипертензия, застой крови кишечника и лишняя жидкость просачивается в брюшную полость. Возникновение водянки живота указывает на то, что основное заболевание имеется уже довольно длительное время и приобрело тяжелое течение.
ВАЖНО ЗНАТЬ! Изменение цвета кала, диарея или понос говорит о наличии в организме... Читать далее>>
1
Причины асцита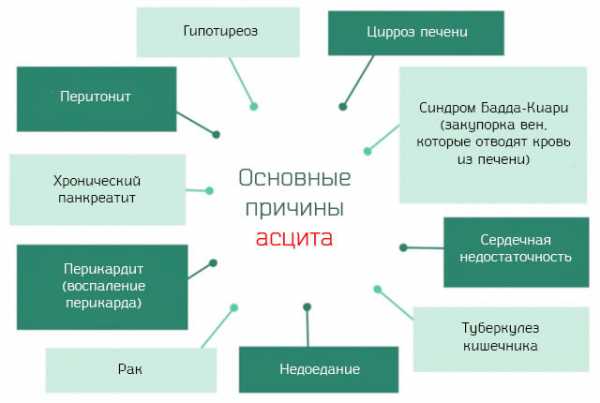
Скопление свободной жидкости в полости живота возникает из-за ряда заболеваний. Асцит ухудшает общее состояние больного, утяжеляет течение основной патологии и приводит к развитию серьезных осложнений. Среди причин выделяют следующие:
- 1. В 80% случаев водянка живота развивается из-за цирроза печени, который приводит к возрастанию давления в воротной вене, и избыточная жидкость просачивается в брюшную полость.
- 2. Хроническая почечная недостаточность — при этом заболевании из организма выводится огромное количество белка, так как почечный фильтр поврежден и не может выполнять свою функцию. В крови развивается гипоальбуминемия (альбумин — белок крови, который удерживает жидкость внутри сосудистого русла) и плазма проходит через стенку сосуда. Развивается не только асцит, но и выраженные отеки лица и всего тела.
- 3. Сердечные заболевания с недостаточностью — сердце не выполняет свою функцию в полной мере и не может перекачивать кровь с той же силой. В результате происходит застой в большом круге кровообращения и развиваются отеки тела и водянка живота. Среди сердечно-сосудистых причин выделяют еще и перикардит. Он может приводить к развитию водянки брюшной полости, вследствие возникновения нарушений в нормальной работе сердца.
- 4. У женщин возникновение асцита связано с раком яичников — при этой патологии нарушаются пути лимфооттока из малого таза и брюшной полости вследствие чего происходит накопление серозной жидкости и развитие водянки.
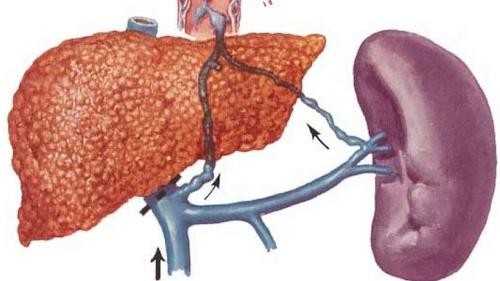
Синдром портальной гипертензии вследствие цирроза
Эти заболевания наиболее часто являются причинами асцита. Но имеются и другие более редкие болезни, приводящие к развитию данной патологии у человека:
- туберкулез кишечника или брюшины;
- новообразования брюшной полости;
- заболевания женской половой системы;
- сахарный диабет;
- перитонит;
- болезни желудочно-кишечного тракта;
- квашиоркор — развивается у детей, которые постоянно недоедают и имеют хроническую недостаточность белка в пище, а соответственно, и в крови;
- гипотиреоз;
- синдром и болезнь Бадда — Кьяри (Киари) — закупорка или врожденное сужение верхней полой вены, которое препятствует нормальному оттоку крови из печени, а в последующем происходит развитие портальной гипертензии;
- алиментарная дистрофия;
При всех вышеперечисленных заболеваниях происходит выход жидкой части крови в брюшную полость, но сам механизм этого процесса при каждой патологии будет разным, и поэтому в каждом случае необходимо специфическое лечение.
Аневризма аорты брюшной полости: описание заболевания, симптомы, причины и лечение
2
Симптомы водянки живота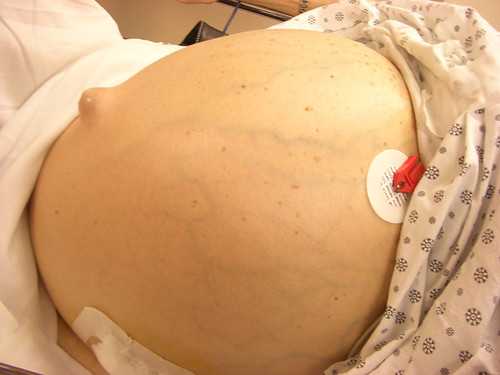
Основным признаком этого недуга является увеличение объема живота из-за накопления свободной жидкости. Возникать асцит может как остро, так и длительно. В первом случае причиной становится тромбоз воротной вены. Полное перекрытие ее просвета приводит к резкому повышению давления и быстрому просачиванию плазмы в брюшную полость.
В большей части случаев, увеличение живота происходит постепенно в течение нескольких месяцев или даже лет и незаметно для самого больного.
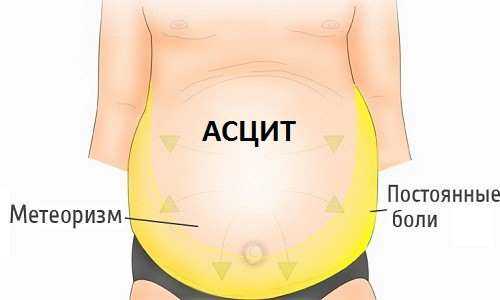
Сопутствует данной патологии метеоризм, и очень часто среди жалоб пациентов он выходит на первое место.
На начальных этапах живот увеличивается незаметно и больные думают, что набирают вес. Затем он начинает округляться и принимать форму шара, передняя брюшная стенка натягивается и становится напряженной, может даже выпячиваться пупок. Из-за резкого растяжения кожи формируется растяжки (от пупка к периферии в виде лучей солнца).
При далеко зашедшем асците вследствие цирроза печени живот напоминает голову медузы. Подкожные вены утолщаются и хорошо просматривается через кожу, а сам живот становится огромных размеров и передняя брюшная стенка сильно истончается.
Осложнением асцита брюшной полости является образование различного рода грыжевых выпячиваний, из-за повышенного давления в брюшной полости. Так как заболевания, приводящие к возникновению водянки живота поражают весь организм и транссудат скапливается не только в брюшной полости, но и плевральной, приводя к дыхательной, а затем и к сердечно-сосудистой недостаточности. Кроме того, развиваются отеки по всему телу, особенно на нижних конечностях.
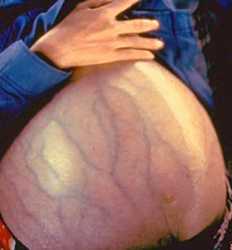
«Голова медузы»
Последствия асцита при больших объемах живота, происходит сдавление органов грудной полости и у пациентов появляются жалобы со стороны органов дыхания. Развивает одышка при физической нагрузке и в покое, усиливающаяся в положении лежа. Давление на сердце приводит к нарушениям ритма и затруднениям в сократительной деятельности сердца, что еще больше усугубляет течение основного заболевания и увеличивает проявления водянки живота.
Скапливаемая жидкость прозрачна и имеет слегка желтоватый оттенок. Очень редко встречаются помутнение или наличие гноя и крови. Брюшная полость может вместить до 30 л транссудата, а иногда и больше. Диагноз асцит устанавливают когда количество жидкости превышает 1 л, так как в норме в животе содержится некоторое количество жидкости, которое необходимо для нормального скольжения органов относительно друг друга.
Симптомы и лечение перитонита у взрослых и детей
3
ЛечениеНеобходимо лечить основное заболевание, которое привело к развитию асцита. При циррозе печени проводят терапию гепатопротекторами — Гептрал, Гепа-мерц.
Сердечную недостаточность лечат с использованием бета-блокаторов (метопролол, бисопролол и др.), сердечных гликозидов (дигоксин, строфантин), диуретиков (спиронолактон, индапамид и др.) и препаратов, расширяющих сосуды, для снижения артериального давления и нагрузки на сердце.
Наличие хронической почечной недостаточности требует проведения гемодиализа для очищения крови от токсинов и восстановления уровня белков. Добавляют мочегонные средства и внутривенное введение альбумина.
Целью терапии водянки живота является удаление и приостановление скопления транссудата в брюшной полости. Если его объем превышает 5 л, назначают форсированный диурез — вводят в больших концентрациях фуросемид, который выводит лишнюю жидкость из организма и уменьшает проявления асцита. На начальных этапах заболевания этого бывает достаточно для ликвидации симптомов, но в случае длительно текущего процесса и большого количества транссудата проводят дренирование брюшной полости и откачивают скопившуюся жидкость с помощью пункционной иглы. За один раз могут откачивать до 15 и больше литров жидкости.
Важным компонентом лечения является соблюдение специальной диеты, которая исключает употребление поваренной соли, жирной, острой, жареной пищи. Пациенты с водянкой живота должны употреблять не более 800 мл жидкости в день.
Причины возникновения и симптомы асцита брюшной полости
3.1
Использование народных средствИспользование народных средств при асците является вспомогательным компонентом лечения и должно проводиться в комплексе с терапией основного заболевания или хирургическим вмешательством.
Самостоятельно использовать растительные средства не рекомендуется, так как это может повлиять на медикаментозную терапию. Перед употреблением любых народных нет средств следует проконсультироваться с лечащим врачом.
Наиболее часто в домашних условиях используют следующие рецепты:
- Назначают лекарственные растения, обладающие мочегонным действием, например, стручки фасоли — столовую ложку измельченной шелухи заливают пол литрами кипятка и настаивают в течение часа. Зачем употребляют по три-четыре раза в день по 100 мл за полчаса до еды.
- Листья земляники имеют хорошо выраженное диуретическое действие — одну столовую ложку плодов с листьями земляники заливают стаканом кипятка и настаивают в течение 45 минут. Употребляют три раза в день за полчаса до еды.
Помимо этих лекарственных растений, используют траву зверобоя, корневища спорыша, рыльца кукурузы, семена зеленого гороха.
Рекомендуется употреблять соки с диуретическим действием, такие как морковный и тыквенный сок. Хорошим эффектом обладает отвар из кураги и из листьев черной смородины.
Пациенты должны соблюдать строгую диету и водный режим, в пищу необходимо ввести много свежих овощей и фруктов — свежие огурцы, яблоки, зеленая петрушка, лимоны, капусту, кабачки и ягоды ежевики.
Возникновение асцита является неблагоприятным симптомом, указывающим на срыв компенсаторных механизмов организма. Поэтому подходить к лечению нужно очень серьезно, так как от этого напрямую зависит жизнь.
pancreat.ru
Водянка живота: причины, лечение, фото
Водянка живота или асцит — это накопление в брюшной полости водянистой жидкости в результате прекращения обмена между тканями и кровью.
Процесс выхода жидкостей через стенки сосудов в ткани называется транссудацией. При некоторых болезнях в ткань выделяется больше жидкости, чем всасывается назад.
В тяжелых случаях всасывание жидкости в капилляры может вообще прекратиться, тогда начинается асцит. Это состояние можно лечить медикаментозно, хирургически и народными средствами.
Симптомы водянки
Симптомы водянки на ранних этапах развития болезни незаметны. Боли нет, есть только легкое чувство переполнения живота после еды, тяжесть и дискомфорт — то есть признаки обычного переедания.
По ним еще нельзя диагностировать водянку и начать лечение, поэтому болезнь потихоньку прогрессирует.
Заподозрить болезнь на этом этапе можно только по такому признаку, как аномальная жажда. Больной постоянно хочет пить.
Есть даже поговорка, что больной водянкой умирает от жажды, даже сидя в бочке с водой. Однако такие симптомы могут быть признаком не только водянки, но и других болезней.
Характерным признаком водянки будет увеличение живота и отеки конечностей, но эти симптомы появляются на более поздних стадиях болезни.
Впрочем, начать лечение водянки никогда не поздно. Проблема в том, что водянка не появляется сама по себе, она сама — грозный симптом очень тяжелых заболеваний внутренних органов. Поэтому нужно лечить не только водянку, но и заболевший орган.
Фото:

Опытный врач заметит скопление жидкости в брюшной полости еще до того, как живот явно увеличится в размерах. Для этого пациента просят лечь на спину и осматривают.
Живот при водянке будет похож на лягушачье брюшко. Он слегка расплывается, а если его толкнуть сбоку, то по всему животу от бока до бока пройдет волна. Но сам больной эти симптомы вряд ли заметит, так как для этого нужен наметанный глаз.
Симптомы водянки зависят от скорости образования асцитической жидкости, ее количества и причин болезни.
Симптомы могут появляться плавно, один за другим, в течение нескольких недель, а могут возникнуть все сразу на протяжении одного дня.
Признаками водянки на поздних этапах могут быть увеличение массы тела и размера одежды, тошнота, изжога, метеоризм, одышка, отеки лица, рук и ног, сильная боль в животе.
Скорость скопления жидкости зависит от основного заболевания. Быстрее всего это происходит при онкологических болезнях, медленнее — при недугах сердечно-сосудистой системы.
Когда болезнь разовьется достаточно сильно, ее можно опознать по вздувшемуся животу. В положении лежа на спине живот свисает в обе стороны.
Когда больной принимает вертикальное положение, его живот отвисает вниз. На этой стадии болезнь часто сопровождается появлением пупочной грыжи. Может начаться лихорадка или токсикоз, увеличатся вены на животе.
Причины заболевания
Для возникновения асцита есть немало причин. Медики объединяют все причины появления водянки живота в 4 или 5 групп.
Провоцирующими факторами для возникновения водянки могут стать:
- заболевания сердца: инфаркт, миокардит, патологии с клапанами;
- онкология внутренних органов;
- заболевания мочевыделительных органов: почечная недостаточность, пиелонефрит, камни в мочевом пузыре;
- печеночные недуги: цирроз, гепатит;
- другие неполадки в организме: туберкулез брюшины, доброкачественные опухоли яичников, микседема, белковая недостаточность.
Водянку может вызвать любое из перечисленных выше недугов, но в процесс всегда будет вовлечена печень.
При застое воды в брюшной полости печень увеличивается первой, так как она легко впитывает воду.
Разбухшая печень плохо выполняет свои функции по очищению, поэтому показатели крови меняются — в ней увеличивается билирубин, кожа становится желтушной.
Видео:
Почему при циррозе начинает скапливаться жидкость в брюшной полости? Причины этого лежат в нарушении работы лимфатической системы.
Большая часть лимфы образуется именно в печени, но из-за цирроза вены печени перестают справляться с оттоком лимфы из этого органа.
Избыточная лимфа начинает как бы пропотевать, просачиваться сквозь печеночную ткань наружу, после чего попадает в брюшную полость.
Небольшое количество жидкости организм может утилизировать прямо оттуда. Но в некоторых случаях организм не может справиться с избыточным лимфоотделением – тогда и начинается водянка.
Кстати, в норме в брюшной полости все же содержится небольшое количество лимфатической жидкости (до литра). Она необходима для заполнения промежутков между органами и их амортизации.
Важно! Асцит является тяжелым осложнением основного заболевания. Согласно врачебной статистике, водянка вдвое увеличивает процент летальных исходов.
Поэтому вылечить ее исключительно народными средствами не получится, нужна квалифицированная медицинская помощь.
В группу риска входят люди, злоупотребляющие спиртным, употребляющие инъекционные наркотики, люди с ожирением, сахарным диабетом, хроническим гепатитом (не обязательно инфекционной природы) и высоким уровнем холестерина в крови.
Есть разновидность водянки, которая встречается только у мужчин — водянка яичек. Она возникает в результате травмы или как следствие варикоцеле, то есть варикозного расширения вен у мужчин в области мошонки.
Обнаружить водянку живота можно с помощью УЗИ. На фото будет видно увеличение печени и скопление жидкости в животе, что позволит врачу диагностировать асцит и вовремя начать лечение.
Лечение асцита
Лечение водянки будет бесполезно без лечения главной болезни. В 90 % случаев причиной водянки является цирроз.
По статистике, в течение десяти лет после того как будет поставлен диагноз «цирроз печени», асцит появится у 50 % больных.
При циррозе проводится поддерживающая терапия. Кардинально решить проблему поможет лишь следующее лечение: трансплантация печени. Лечение асцита может быть медикаментозным и хирургическим.
Видео:
Важную роль в лечении играет диета. Больному назначают бессолевую диету и ограничение в питье. В день можно выпивать не более 1 литра жидкости.
Это можно выдержать только при понижении натрия в крови, что достигается соблюдением бессолевой диеты. Нужно мониторить вес больного, ежесуточный «отвес» должен быть не менее 500 г.
Медикаментозная терапия заключается в приеме мочегонных препаратов, сохраняющих в организме калий. Это Альдактон, Спиронолактон и другие.
Назначают дополнительно препараты калия — Панангин, Аспаркам. При застое жидкости часто начинается воспаление, поэтому принимают антибиотики.
Если организм не реагирует на предложенное медикаментозное лечение, то лечат хирургическими способами. Чаще всего для этого используют лапароцентез.
Пациенту делают прокол в брюшной стенке и вставляют трубку, по которой в течение нескольких дней можно будет отводить из брюшной полости жидкость.
Чтобы понять, насколько сильно может увеличиться живот при водянке, нужно знать, что в нем может скопиться до 20 литров воды. В легких случаях в брюшной полости скапливается 1,5 литра.
У водянки живота есть разновидность, протекающая особенно тяжело, которую врачи называют напряженным асцитом.
Симптомы в этом случае развиваются быстрее, чем обычно, что приводит к скоплению максимального количества жидкости (до 60 литров).
Фото:

Если водянка возникла на фоне цирроза, то проводят печеночное шунтирование. Во время этой операции создают искусственное сообщение между печеночной и воротной веной для налаживания оттока лимфы от печени и устранения самой причины появления водянки.
Тяжелым осложнением водянки живота является перитонит — воспаление брюшины. Перитонит возникает, если произойдет бактериальное заражение скопившейся в животе жидкости.
Водянку можно лечить народными средствами — приемом внутрь отваров и настоек мочегонных растений.
Это могут быть:
- петрушка;
- листья березы;
- листья хрена;
- кукурузные рыльца;
- крапива;
- подорожник;
- клевер;
- хвощ;
- лопух.
Лечение заканчивается положительно в половине случаев. К отягчающим факторам медики относят: возраст старше 60 лет, сахарный диабет, асцит как осложнение рака печени, устойчивость к мочегонным препаратам, сниженную клубочковую фильтрацию, падение альбумина в крови ниже 30 г/л.
Итак, асцит — это не болезнь, а скорее симптом болезни. Его лечение не будет успешным, если не начать лечить орган, болезнь которого вызвала водянку.
Скопившуюся в брюшной полости жидкость удаляют через почки с помощью мочегонных средств или откачивают, вставляя в прокол на животе дренажную трубку.
Народными средствами можно только облегчить состояние больного, но не вылечить его.
protrakt.ru
Водянка: симптомы, виды заболевания, лечение
Одним из опасных последствий при злокачественных опухолях разных органов в брюшной полости человека и поражении печени циррозом является асцит (водянка). Он выражается в накоплении жидкости в брюшной полости вследствие нарушения кровообращения в воротной вене. Асцит приводит к резкому увеличению объема живота человека. Симптомы водянки зависят от вида заболевания и кроме асцита могут проявиться и при некоторых видах порока сердечной мышцы, и при поражении почек (редко), и при других заболеваниях. Водянка (отеки) может возникнуть постепенно, в течение нескольких месяцев, или проявиться внезапно.
Причины водянки
Основную роль в появлении этой болезни и накоплении транссудата играет нарушение баланса между притоком и оттоком жидкости, циркулирующей по тканям организма человека. Ее прорыв через стенку сосуда в окружающие органы и накопление жидкости в каком-либо месте и приводят к возникновению отека или водянки. По локализации она носит местный или общий характер.
По причине возникновения болезнь бывает вызвана механическим воздействием или давлением на определенную часть тела (органа). Происходит резкое сужение просвета в венах в пораженном месте, но при этом глубоко залегающие кровеносные сосуды и артерии продолжают нормально функционировать, что мешает лимфатической жидкости выходить из сузившихся вен в нужном количестве. Она постепенно накапливается в межклеточных участках, появляется отек.
Если человек страдает почечной недостаточностью или болен цингой, то происходит изменение состава крови, повреждаются артерии и нарушается питание клеток организма. Лимфа проникает вместе с разжиженными компонентами крови в межклеточное пространство и вызывает отеки. Такая водянка проявляется и при несбалансированном питании больного.
При расстройствах периферической и центральной нервной системы возникает еще одна разновидность водянки. Это происходит при спазмах, вызывающих сужение вен из-за параличей, травм и различных повреждений нервных стволов, спинного мозга и центральной нервной системы.
Виды заболевания и его симптомы
Различают следующие типы водянки:
- отеки подкожных структур;
- симптомы недуга при сердечной недостаточности;
- признаки болезни при раке яичников у женщин;
- водянка яичка у новорожденных и мужчин;
- асцит при заболеваниях органов в брюшной полости или циррозе печени.
При развитии этого недуга происходит образование отека в подкожной клетчатке. Такое обычно может произойти на тех участках тела человека, где структура клетчатки имеет рыхлый характер. На таких отеках кожа у больного сухая и гладкая на ощупь, бледная на вид. Иногда она лоснится в пораженных местах, что помогает правильно диагностировать болезнь.
При поражениях сердечной мышцы кожа принимает при отеке синий или голубой оттенок. Водянка в таких случаях провоцирует нарушение венозного кровообращения и его застой. На первой стадии болезни начинают проявляться отеки ступней, а затем водянка переходит на лодыжки больного и начинает прогрессировать в верхней части туловища, особенно в брюшной полости пациента (асцит). Сердечная недостаточность в этом случае диагностируется при обнаружении у больного затрудненного дыхания и отека обеих ног.
Такие же явления происходят и при заболеваниях желудка и печени, раке яичников у женщин.
Еще одним видом этого заболевания является водянка яичка у мужчин. Она подразделяется на приобретенный тип и врожденный.
Основная причина такой водянки — это острое воспаление самих яичек или нарушение деятельности сердечно-сосудистой системы. Во время развития болезни уплотняются оболочках самих яичек, что вызывает накопление жидкости.
Врожденная водянка и ее симптомы проявляются во время формирования плода, когда яички еще находятся в его брюшной полости. В этот период может произойти накопление жидкости при опускании молодого яичка в мошонку, что способствует развитию гидроцеле. При таком развитии болезни выделяются два ее типа:
- изолированная водянка;
- сообщающийся ее вид.
В первом случае у новорожденного опухает часть мошонки из-за проникновения жидкости в полость яичка, откуда ей нет выхода.
Это заболевание в большинстве случаев проходит у детей само по себе.
При сообщающейся водянке жидкость переходит в брюшную полость и из нее через так называемый вагинальный отросток поступает к яичкам и вызывает гидроцеле, которое лечится хирургическим путем. Такое вмешательство производят при значительном увеличении размеров мошонки и нарастании отека, приводящих к дискомфорту у больного. Если не провести в этот период операции, то происходит инфицирование гидроцеле, возможно образование грыжи в паху мужчины.
Водянка живота (асцит) легко определяется из-за увеличения его объема. В лежачем (горизонтальном) положении пациента живот имеет «лягушачью» форму, а при ощупывании передней брюшной стенки происходит ее флюктуация. Проявляются трудности при наклоне пациентом тела. Выявляются и другие симптомы:
- отек ног;
- одышка при передвижении;
- изменение цвета кожи на животе и другие.
Сам асцит делится на следующие стадии:
- Транзиторная фаза — количество жидкости (до 0,4 литра) не определяется визуально. В таком случае лечение можно провести с использованием диеты и соблюдением пациентом водного и солевого баланса.
- Умеренный тип заболевания — у больного мягкий живот. Лечится путем инфузии альбумина или применением любого диуретика. В некоторых случаях возникает необходимость пункции полости живота (лапароцентеза) для удаления жидкости. Если злоупотреблять этим методом, то у больного возникает следующая фаза заболевания асцитом и развивается почечная недостаточность.
- Резистентный тип недуга — у пациента в брюшной полости количество жидкости превышает 15 л. Лечение производится вышеуказанным методом лапароцентеза, а иначе произойдет резкое увеличение веса больного и объема его брюшной полости, что может привести к серьезным последствиям для его здоровья.
Болезнь вызывает метеоризм и ощущение боли и тяжести в животе.
Лечение водянки народными методами
Избавиться от недуга можно разными способами и приемами:
- применением рецептов народной медицины;
- традиционным лечением в стационаре.
Наиболее развиты методы лечения асцита средствами народной медицины. Вот несколько рецептов:
- Шелуху 14 стручков фасоли кладут в 1 л воды и кипятят 8-10 минут. Затем отвар настаивается в течение 1/3 часа и процеживается. Принимать лекарство начинают с пяти часов утра — 0,2 л, затем то же количество пьют перед завтраком (за 30 минут до еды), за полчаса до обеда принимают еще такую же дозу. Оставшуюся часть можно принимать в любом объеме, но не позже восьми часов вечера. Если симптомы болезни не пройдут в течение 3 дней, то следует поменять лекарство. Во время лечения нельзя пить другую жидкость.
- Берут одинаковые части сушеных листьев толокнянки и травы грыжника, измельчают и перемешивают, помещают в плотно закрывающуюся стеклянную посуду. ½ стакана смеси заливают 0,2 л воды и кипятят в течение четверти часа, а затем процеживают. Пить надо натощак, за 30 минут до завтрака.
- Из свежих абрикосов готовят отвар — заливают 1 стакан фруктов литром воды и кипятят ¾ часа. Пить надо до 0,4 л в сутки, а остальная часть жидкости заменяется мочегонными средствами.
- Свежую зелень петрушки (0,3 кг) варят в литре воды и процеживают отвар. Принимают по полстакана каждый час на протяжении всей первой половины суток. Лечение проводят в течение трех дней.
Для лечения других видов водянки народная медицина предлагает такие рецепты:
- Растирают на мелкой терке тыкву и морковь, отжимают из смеси сок и принимают по полстакана в сутки.
- Пропускают черную редьку через мясорубку с мелкой сеткой, отжимают из нее сок и смешивают с медом. Принимают лекарство постепенно — в первые сутки пьют 1/3 стакана. Затем в течение нескольких дней увеличивают дозу до двух стаканов.
- Маленькими кусочками нарезают 2 луковицы и засыпают их сахаром, смесь оставляют до утра. Выделившийся за ночь сок отжимают с помощью марли и 2 ст.л. выпивают натощак.
Лечение недуга методами современной медицины
Лечение водянки методами современной медицины проводится консервативно. Для этого применяются обезболивающие препараты, выписывается суспензорий для ношения его пациентом. Также применяют антибактериальные препараты. Лечение водянки хронического характера производят применением пункции брюшной полости, которая может осуществляться с помощью инъекции или оперативно. Первый метод кроме удаления жидкости использует и лекарства, формалин и спирт.
Водянка, причинами которой является болезнь яичек, лечится в основном хирургическими методами с использованием пункции брюшной полости. От асцита (водянки, симптомами которой является раздутие брюшной полости) можно избавиться применением диеты (в легких случаях заболевания). Так как обычно это не самостоятельное заболевание, то важно убрать причины основного недуга. Хирургически он лечится с помощью пункции брюшной полости.
При назначении диеты в рационе больного уменьшают жиры, заменяя животные их виды растительными. Также ограничивается прием в пищу углеводов и жидкости (не более 1 л в сутки). Еду готовят на пару или варят в воде (соль добавлять не рекомендуется). Из продуктов в диету входят творог, различные крупы, фрукты, овощи, рыба, зелень.
x
https://www.youtube.com/watch?v=rqA-VQNCJy4
В основном все употребляют в виде киселей, запеканок, в отварном и тушеном виде. При почечной недостаточности из рациона исключают капусту, чеснок, шпинат, редьку, щавель, хрен и различные бобовые растения. Водянка, причинами которой являются нарушения в спинном мозге, лечится в стационарных условиях с применением специальных лекарственных препаратов.
kakbik.ru
Симптомы асцита брюшной полости, признаки водянки живота у человека, лечение болей
Опубликовано: 5 октября 2015 в 12:59 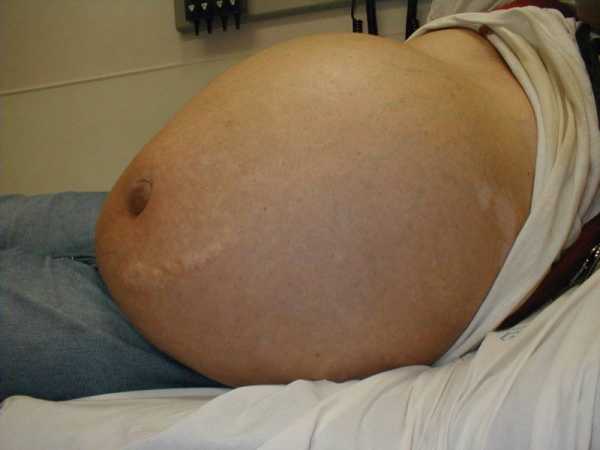 Когда в брюшной полости скапливается большое количество воды (до 25 литров), ставится диагноз асцит, симптомы его весьма характерны. Они связаны напрямую с формами патологии и с теми заболеваниями, которые стали причинами развития описываемого осложнения. Инкубационный период себя никак не проявляет. Внутри живота всегда присутствует небольшое количество воды. Она выступает в роли смазки, которая не дает стенкам внутренних органов, расположенных рядом друг с другом, соприкасаться и тереться между собой. Для того чтобы асцит стал проявлять себя, и больной смог сформулировать свои жалобы, в брюшной полости должно скопиться до пяти литра ультрафитрата. Увеличение объема жидкости происходит на поздних стадиях болезни, ставшей виновником развития асцита, вот тут признаки его и начинают проявляться более активно.
Когда в брюшной полости скапливается большое количество воды (до 25 литров), ставится диагноз асцит, симптомы его весьма характерны. Они связаны напрямую с формами патологии и с теми заболеваниями, которые стали причинами развития описываемого осложнения. Инкубационный период себя никак не проявляет. Внутри живота всегда присутствует небольшое количество воды. Она выступает в роли смазки, которая не дает стенкам внутренних органов, расположенных рядом друг с другом, соприкасаться и тереться между собой. Для того чтобы асцит стал проявлять себя, и больной смог сформулировать свои жалобы, в брюшной полости должно скопиться до пяти литра ультрафитрата. Увеличение объема жидкости происходит на поздних стадиях болезни, ставшей виновником развития асцита, вот тут признаки его и начинают проявляться более активно.
Когда количество жидкости невелико (объем ее составляет 2-3 литра), признаки асцита определить можно только при инструментальном диагностическом обследовании (проведении УЗИ брюшной стенки или магнитной томографии). Другие симптомы не выявляются. Больной чувствует себя хорошо и ни на что не жалуется.
Симптомы водянки живота с умеренным количеством жидкости
 Когда возникает умеренная водянка живота, симптомы начинают активно проявляться. Внутри брюшины в этом случае скапливается такое количество жидкости, объем которой начинает сдавливать внутренние органы. Появляется заметное увеличение живота, больной жалуется на чувство сильного его распирания. Брюки и ремни перестают застегиваться, увеличение объема талии при этом происходит без значительной прибавки в весе.
Когда возникает умеренная водянка живота, симптомы начинают активно проявляться. Внутри брюшины в этом случае скапливается такое количество жидкости, объем которой начинает сдавливать внутренние органы. Появляется заметное увеличение живота, больной жалуется на чувство сильного его распирания. Брюки и ремни перестают застегиваться, увеличение объема талии при этом происходит без значительной прибавки в весе.
В нижней части возникает дискомфорт, боли при асците умеренной формы носят ноющий характер. Как правило, распирающие боли сопровождаются сильным метеоризмом, тошнотой и изжогой. Описываемое осложнение постоянно прогрессирует, в дальнейшем появляются симптомы асцита брюшной полости, связанные с затруднением дыхания и с расстройствами мочевыводящей системы. Живот становится похожим на равномерно надутый шарик. Чем больше он увеличивается, тем сильнее натягивается кожа, распирающие боли усиливаются, на коже появляются белые стрии – растяжки, похожие на рубцы.
В вертикальном положении живот начинает сильно свисать, а когда больной ложится на спину, форма расплющивается и становится плоской, зато по бокам появляется большой объем, живот становится похожим на брюшко лягушки. Еще один характерный признак этой формы асцита – быстрое насыщение при употреблении небольшого количества еды.
Симптомы массивного асцита
Яркие признаки асцита можно увидеть тогда, когда количество жидкости увеличивается многократно. Живот становится огромным, жидкость изнутри все сильнее и сильнее приподнимает диафрагму, поэтому больному становится трудно дышать даже в положении сидя. Постепенно уменьшается объем грудной клетки, легкие полностью не могут открыться. Человек в таком состоянии не способен наклоняться вперед, траектория любых движений нарушена. Нередко симптомами массивного асцита у человека становятся совсем нехарактерные проявления. Такие как геморрой, грыжа, выпадение прямой кишки, нередко у мужчин развивается и варикоцеле.
Кожа грыжевого мешка может истончаться до предела и порваться, тогда происходит выделение асцитической жидкости. Чем больше скапливается в животе жидкости, тем тяжелее становится состояние больного. Постоянно повышается внутриутробное давление, когда диафрагма отходит в грудную клетку, возникает сердечная недостаточность.
Если симптомы брюшной водянки развиваются не стремительно, а в течение длительного времени, происходят нарушения дренирования лимфатической системы. Иногда происходит обратный отток лимфы. Это признаки ракового поражения лимфатической системы. Обратный отток опасен тем, что раковые клетки попадают в здоровые органы, поэтому в печени, в легких, в поджелудочной железе формируются метастазы.
Когда развивается асцит, симптомы помогают формировать стратегию лечения. Так, например, если вокруг пупка появляются извитые венозные сосуды, по форме напоминающие голову Горгоны, это признаки асцита брюшной полости, спровоцированного портальной гипертензией. Когда появляются симптомы нарушения пищеварения, обмена веществ, обезвоживания, причиной брюшной водянки становятся неполадки в печени. Сильные отеки ног – застой в системе кровообращения большого сердечного круга. Сердечная недостаточность и асцит дополнительно характеризуются такими симптомами, как гидроторакс – отсутствие жидкости в плевральной области. Симптомами такой патологии является цианоз и резкие боли в груди.
Какие признаки водянки живота еще могут возникнуть?
- Сильная лихорадка.
- Признаки токсикоза.
- Резкое похудение при увеличении объема живота.
- Синюшность конечностей.
Так как брюшная водянка не является самостоятельным заболеванием, симптомы могут меняться и отличаться у каждого пациента в зависимости от того, какая болезнь стала причиной появления асцита. Важно понимать, что самостоятельно водянка животе не проходит, она постоянно прогрессирует, поэтому заниматься самостоятельным лечением описываемого осложнения не стоит. Чем раньше больной обращается к врачу, тем выше шансы для полного выздоровления. Еще, симптомы начальной стадии асцита брюшной полости похожи с признаками кисты яичников у женщин. Поставить правильный диагноз позволяет дифференцированная диагностика, инструментальные способы и лабораторные исследования крови и мочи. Только детальное изучение симптомов помогает подобрать правильное лечение и устранить распирающие боли. Неэффективная терапия указывает на то, что причины заболевания были выявлены неправильно.
zhkt.guru
причины, патогенез, симптомы, лечение :: SYL.ru
Такая болезнь, как водянка живота, характеризуется накоплением транссудата в брюшной полости. Данная патология, как правило, регистрируется при болезнях печени, сердечной недостаточности, истощении, нарушении обмена веществ.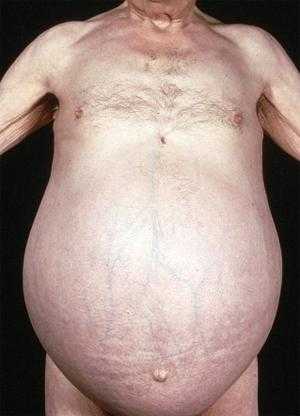
Водянка живота: этиология
Накопление транссудата чаше всего наблюдается при циррозе, амилоидозе, а также других заболеваниях печени, которые обуславливают повышенное давление в воротной вене, при сжимании каудальной полой вены опухолями, абсцессами, гематомами, при болезнях сердца, почек, легких, кахексии (истощении), нарушении обмена веществ, а также других патологиях.
Водянка живота: патогенез
Застой в системе воротной вены и в большом круге кровообращения занимает главное место в развитии асцита. Данное состояние активирует выход из сосудов транссудата и ограничивает его резорбцию в крово- и лимфосистему. Этому способствует гипоальбинемия, нарушение электролитного состава в организме человека. Снижение уровня альбуминов в крови при патологии печени, почек и длительном голодании сопровождается снижением онкотического давления крови, повышением порозности капилляров, выходом транссудата в брюшную полость. Накопление огромного количества жидкости способствует дальнейшему замедлению течения крови как в воротной вене, так и в большом круге кровообращения, нарушению метаболических реакций, функций легких, сердца, органов пищеварения (кишечник, желудок, поджелудочная железа).
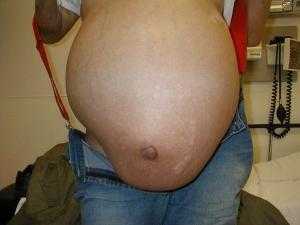 Водянка живота: симптомы
Водянка живота: симптомы
У пациентов увеличивается окружность живота, стенки брюшной полости напряженные, безболезненные. Температура тела - в пределах физиологических колебаний; при кахексии регистрируют гипотермию. Пациенты жалуются на затрудненное дыхание, общую слабость, отеки в нижних конечностях. При обследовании выявляются анемия слизистых оболочек и нарушение ритма сердечных сокращений. При пальпации брюшной стенки отмечают флуктуацию жидкости, а при перкуссии – тупой звук. Шумы перистальтики кишечника ослаблены либо вовсе отсутствуют. При проведении биопсии брюшной полости вытекает прозрачная жидкость соломенно-желтого цвета.
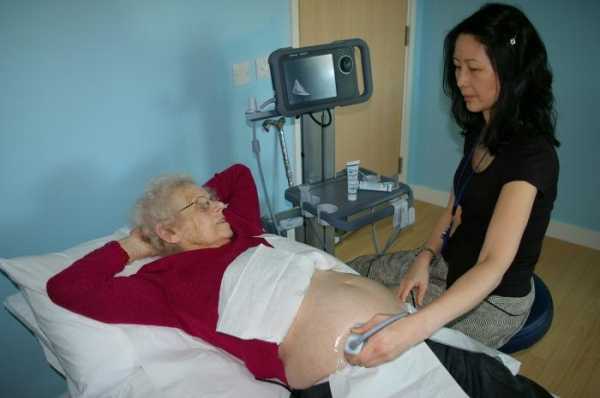 Водянка живота: диагностика
Водянка живота: диагностика
Диагноз ставят на основе клинических признаков, а также результатов исследования пунктата брюшной полости. При асците выявляют транссудат, при перитоните – экссудат.
Водянка живота: лечение
Терапевтическая схема лечения направлена на облегчение течения первичного заболевания. Для уменьшения образования жидкости назначают диуретики, сердечные препараты, антагонисты альдостерона. При малоэффективности консервативных методов лечения применяют лапароцентез. Данную процедуру лучше проводить в условиях стационара. Прокол брюшной стенки выполняется при помощи троакара. Вследствие того, что может возникнуть коллапс, брюшная жидкость выпускается очень медленно, обычно не более пяти литров за одну пункцию. Следует отметить, что повторные пункции могут спровоцировать развитие перитонита (воспаление брюшины), а также сращение сальника или кишечных петель с передней стенкой живота.
www.syl.ru
Лечение водянки живота - Медицинский портал EUROLAB
Причины возникновения водянки живота
Водянка живота (или асцит) - это сосредоточение свободной жидкости в брюшной полости, происходящее обычно вследствие тяжелых и неадекватно леченных заболеваний печени, например, при циррозе. Асцит проявляется существенно увеличенным объемом живота. Может возникнуть внезапно или развиться постепенно, в течение нескольких месяцев. Каким бы ни был срок развития патологии, она непременно будет сопровождаться чувством распирающей тяжести и болевым синдромом в животе, метеоризмом. Если водянка живота обретает внушительные размеры, больной станет наблюдать:
- затруднения при наклоне туловища,
- одышку при ходьбе,
- отеки ног.
При большом количестве асцитической жидкости появляются такие дополнительные симптомы как:
- пупочная и паховая грыжи,
- варикозное расширение вен голени, и геморроидальных вен,
- смещение диафрагмы вверх,
- смещение сердца,
- повышение давления в яремной вене.
Асцитическая жидкость представляет собой как бы ультрафильтрат плазмы, поскольку ее составлящие находятся в динамическом равновесии компонентами плазмы. В течение часа с плазмой обменивается 40-80% асцитической жидкости.
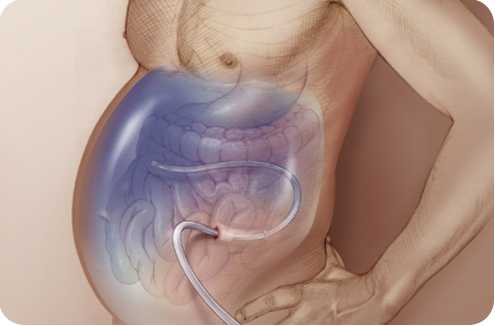 Портальная гипертензия и связанный с ней застой в воротной вене считаются серьезными факторами, предрасполагающими к развитию асцита. Повышение синусоидального гидростатического давления при внутрипеченочной портальной гипертензии вызывает повышенную транссудацию богатого белком фильтрата через стенки синусоидов в пространства Диссе. Внутрипеченочный блок оттока обуславливает повышение выработки лимфы при имеющемся циррозе печени. По данным патологоанатомических и клинических наблюдений, при циррозах печени значительно увеличивается число подкапсульных, внутрипеченочных и отводящих лимфатических сосудов, вместе с тем их стенки более тонкие, а просвет заполнен лимфой. Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения, а значит, обусловлен риск пропотевания жидкости с поверхности печени в брюшную полость.
Портальная гипертензия и связанный с ней застой в воротной вене считаются серьезными факторами, предрасполагающими к развитию асцита. Повышение синусоидального гидростатического давления при внутрипеченочной портальной гипертензии вызывает повышенную транссудацию богатого белком фильтрата через стенки синусоидов в пространства Диссе. Внутрипеченочный блок оттока обуславливает повышение выработки лимфы при имеющемся циррозе печени. По данным патологоанатомических и клинических наблюдений, при циррозах печени значительно увеличивается число подкапсульных, внутрипеченочных и отводящих лимфатических сосудов, вместе с тем их стенки более тонкие, а просвет заполнен лимфой. Усиленное функционирование лимфатической системы способствует разгрузке венозной сети, но в дальнейшем развивается динамическая недостаточность лимфообращения, а значит, обусловлен риск пропотевания жидкости с поверхности печени в брюшную полость.
Как лечить водянка живота?
Лечение водянки живота в стационаре представляет собой соблюдение режима и диеты с ограничением пищевого натрия до 2 г в сутки. Обычно при этих условиях в течение недели удается наметить тактику дальнейшего ведения больного и определить, нуждается ли он в диуретиках. Диуретики не показаны, если больной за это время потерял более 2 кг массы тела.
При потере массы до 2 кг в течение последующей недели назначают спиронолактон (калийсберегающий диуретик) и только при отсутствии положительного диуреза применяют натрийсберегающие диуретики. Салуретики (петлевые диуретики) уменьшают реабсорбцию ионов натрия и хлора на уровне восходящего сегмента петли Генле и проксимального сегмента дистального канальца почек; при этом в меньшей степени, но тоже угнетается реабсорбция калия.
Общие принципы диуретической терапии.
- назначение наименьшей дозы диуретиков вначале терапии с целью максимально снизить вероятность побочных эффектов;
- обеспечение медленного нарастания диуреза без риска утраты больших количеств калия и других жизненно важных метаболитов.
Контролируются следующие показатели:
- масса тела;
- окружность живота;
- суточный объем мочи;
- нервно-психический статус;
- показатели сыворотки крови (креатин, натрий, калий).
Доза диуретиков подбирается под контролем массы больного. При отсутствии положительного диуреза у больного на постельном режиме и бессолевой диете назначают альдактон, поддерживающие дозы которого назначаются на месяцы и годы.
Отсутствие эффекта при применении антикалийдиуретических препаратов является показанием к назначению мочегонных тиазидового ряда (фуросемида, лазикса) в сочетании с альдактоном или хлоридом калия. Триамтерен целесообразно назначать при метаболическом алкалозе, вызванном другими диуретиками. Если диурез ниже оптимального, то дозу салуретиков повышают или назначают более сильные либо другие препараты из тех же групп.
Комбинированная терапия водянки живота обычно дополнена и препаратами для улучшения обмена печеночных клеток, и белковыми средствами. В клинической практике лучше использовать нативную концентрированную плазму и 20 % раствор альбумина. Терапия белковыми препаратами способствует повышению содержания альбумина и коллоидно-осмотического давления плазмы.
Напряженный асцит - состояние, когда живот больного вследствие асцита напряжен и требует быстрой разгрузки для уменьшения риска осложнений: разрыва пупочной грыжи, спонтанного бактериального перитонита. Лечебная тактика при напряженном асците предполагает проведение парацентеза с эвакуацией больших объемов жидкости с последующим назначением диеты. Эвакуация жидкости в количестве 4-6 л считается безопасной. При необходимости в последующем внутривенно вводят альбумин или коллоидные растворы.
Рефрактерным (стойким) называют асцит, когда отсутствует положительный эффект на применяемую диету с ограничением натрия и высокие дозы диуретиков. Причины стойкой водянки живота заключаются в присоединении к циррозу печени гепаторенального синдрома, синдрома Бадда-Киари, рака печени, спонтанного бактериального перитонита. Обычно судить о наличии рефрактерности асцита можно спустя 4 недели с начала лечения, если таковое соответствовало всем стандартам.
Если асцит не поддается лечению по согласованной с медиком программе при условии точного выполнения больным всех предписаний, то применяются другие методы, контроля накопления жидкости в брюшной полости, в частности абдоминальный парацентез. Он проводится для предотвращения ущемления грыжи, кровотечения из верхних отделов желудочно-кишечного тракта, некупирующейся одышки. В последующем проводят терапевтические парацентезы. Важно одновременно с удалением асцитической жидкости однократно внутривенно вводить 10-20 % раствор альбумина из расчета 6-8 г на каждый литр удаленной жидкости. Это необходимо для восполнения объема циркулирующей крови и поддержания эффективного кровотока. Противопоказанием к проведению парацентеза являются инфекции, кровотечение, печеночная кома.
Лечение водянки живота порой требует хирургического вмешательства.
В последние годы доказывает свою эффективность операция наложения перитонеоюгулярного шунта с клапаном по Le Veen в тех случаях, которые не поддаются консервативному лечению водянки живота, в частности при различных формах портальной гипертензии. Операция представляет собой подкожную имплантацию специального клапана, соединяющего с помощью пластмассовых трубок брюшную полость и внутреннюю яремную вену. За счет разницы давления обеспечивается дозированное поступление асцитической жидкости в венозное русло, а ретроградный ток крови в брюшную полость невозможен. Операция не показана при выраженной печеночной недостаточности из-за высокой операционной летальности, а также при указании на кровотечение из варикозных расширенных вен пищевода в анамнезе.
Для больных со стойким или рецидивирующим асцитом значимость парацентеза и перитонеоюгулярного шунта примерно одинакова. Обе формы лечения не являются удовлетворительными. Операции наложения лимфовенозного анастомоза между грудным лимфатическим протоком и яремной веной с дренированием протока также не получили широкого распространения.
Сегодня подвержен изучению новый подход в хирургическом леченииасцита - трансюгулярное интрапеченочное портосистемное шунтирование (ТИПШ) При асците на фоне гепаторенального синдрома показаны инфузия вазопрессина и наложение ТИПШ.
Альтернативной операцией у больных со стойкой водянкой живота является трансплантация печени. Она должна рассматриваться в первую очередь при появлении асцита. Экстренность ее определяется развитием спонтанного бактериального перитонита. При развитии спонтанного бактериального перитонита вопрос о трансплантации печени необходимо решать в экстренном порядке.
С какими заболеваниями может быть связано
Патогенез асцита, в частности при циррозе печени, определяется несколькими факторами:
Наличие свободной жидкости в брюшной полости легко оборачивается развитием:
- пупочной, паховой, диафрагмальной грыж,
- пищеводного рефлюкса,
- эрозий и кровотечений в пищеводе и кишечнике,
- варикозного расширения геморроидальных и голенных вен.
Гипокалиемия является самым частым осложнением водянки живота, развивается из-за чрезмерного удаления калия из организма. Вероятность гипокалиемии снижается при дополнительном приеме внутрь калия или антикалийуретических препаратов. Гиперкалиемия характеризуется общей слабостью, признаками сердечной недостаточности, аритмии.
Повышенное выделение калия, натрия и хлоридов при назначении больших доз диуретиков тиазидового ряда и избыточном диурезе может приводить к развитию метаболического алкалоза или углублению респираторного алкалоза.
Массивный диурез и слишком быстрое выведение выпота из брюшной полости могут вызвать почечную циркуляторную недостаточность.
Диуретики в редких случаях могут давать токсические и аллергические осложнения - глухоту, кожную сыпь, гинекомастию, поражения почек, васкулит, панкреатит, агранулоцитоз.
Гипонатриемия наблюдается у 20-30% больных циррозом с асцитом и редко бывает клинически значимой. Частота гипонатриемии возрастает параллельно тяжести цирроза печени. Такое осложнение негативно отражается на качестве жизни больных, посколкьу они нуждаются в ограничения жидкости для восстановления уровня натрия в сыворотке крови.
Лечение водянки живота в домашних условиях
Подтверждение подозрений на водянку живота обычно служит поводом для госпитализации. Обычно в специализированном медицинском учреждении производятся и диагностические процедуры, однако именно терапия (будь она консервативной или хирургической) должна проводиться под контролем профильного персонала. Самолечение асцита недопустимо и опасно развитием смертельно опасных осложнений.
Какими препаратами лечить водянка живота?
Натрийуретики:
Калийуретики:
Доза диуретиков подбирается под контролем массы больного. У пациентов с водянкой без периферических отеков диуретики назначают в такой дозе, чтобы потеря массы тела составляла 500-750 грамм в сутки; потеря массы тела меньше 300 грамм в сутки является показателем неэффективности терапии.
При отсутствии положительного диуреза у больного на постельном режиме и бессолевой диете назначают альдактон в дозе 150-200 мг/сут, через 7-10 дней дозу снижают до 100-150 мг/сут с последующим назначением поддерживающих доз (75-100 мг/сут) в течение месяцев и лет.
Отсутствие эффекта при применении антикалийдиуретических препаратов является показанием к назначению мочегонных тиазидового ряда (фуросемида, лазикса) в дозе 40 мг/сут. Его прием сочетают с альдактоном по 100 мг/сут или хлоридом калия по 4-6 г/сут. По достижении выраженного диуретического эффекта и исчезновения асцита переходят на альдактон в поддерживающих дозах 75 мг/сут и фуросемид в дозе 40-20 мг 1 раз в 10-14 дней.
Лечение водянки живота народными методами
Применение народных средств при лечении водянки живота не актуально, поскольку ощутимый положительный эффект таким образом не может быть достигнут. Данный диагноз является показанием для медикаментозного лечения, которое лучше совместить с продуманной диетой и щадящим режимом.
Лечение водянки живота во время беременности
Лечение водянки живота в период беременности проводится под контролем опытного гастроэнтеролога, осведомленного о положении женщины. Уместно сотрудничество с профессионалами из других медицинских сфер, акушером-гинекологом в частности. Стратегия лечения водянки у беременной немногим отличается от стандартной. Во внимание принимаются механизмы и факторы развития водянки живота. На основании анамнеза заболевания медики могут рекомендовать женщине прерывание беременности, однако при отсутствии показаний к тому выбирается максимально эффективная, но безопасная для плода и матери медикаментозная терапия. Преодолев водянку живота, медики видят перед собой необходимость лечить женщину и далее - от заболевания, спровоцировавшего водянку.
К каким докторам обращаться, если у Вас водянка живота
Выявление значительного количества свободной жидкости в брюшной полости (более 1,5 л) не вызывает трудностей и производится обычными клиническими методами. Перкуссия для больных с водянкой покажет тупой звук над боковыми областями живота и кишечный тимпанит по центру. Перемещение больного на левый бок спровоцирует передвижение тупого звука вниз, и заметен он станет над левой половиной брюшной полости, тимпанический звук окажется в области правого фланга.
Перемена положения больного не продемонстрирует изменений перкуссии, если имеет место осумкованная жидкость вследствие слипчивого перитонита туберкулезной этиологии или кисты яичника.
При подозрениях на водянку живота небольшого объема применяется перкуссия в положении больного стоя - она продемонстрирует тупой или притупленный звук в нижних отделах живота, который исчезнет при перемещении туловища в горизонтальное положение. При малых объемах асцита целесообразно применять пальпаторный прием под названием "флюктуация жидкости" - врач правой рукой наносит отрывочные толчки по поверхности живота, а ладонь его левой руки ощущает волну, передающуюся на противоположную стенку живота.
Небольшие количества жидкости в брюшной полости покажут результаты и ультразвукового исследования, и компьютерной томографии.
Для более точного определения количества асцитической жидкости внутриперитонеально вводят 5 мл 5%-го раствора бромсульфалеина, по определению концентрации которого в извлеченной спустя 2 часа асцитической жидкости доступно рассчитать полный объем асцитической жидкости.
Для уточнения природы водянки живота используется ультразвуковая допплерография. Этот метод позволяет оценить кровоток по портальной, печеночной и селезеночной венам. Иногда актуально прибегнуть к лапароскопии и биопсии печени или брюшины. В последнее десятилетие у всех пациентов с впервые выявленным асцитом, особенно при подозрении на опухолевый процесс, спонтанный бактериальный перитонит, считается обязательным проведение диагностического парацентеза - под местной анестезией производят прокол в правом нижнем углу живота и извлекают до 50 мл жидкости, проводится ее цитологическое и биохимическое исследование, посев. Непосредственный посев асцитической жидкости позволяет исключить ложноотрицательные результаты при микроскопии из-за небольшого содержания микробных клеток в асцитической жидкости.
Существенное значение для диагностики имеет оценка характера перитонеальной жидкости, определение в ней содержания белка, альбумина, лейкоцитов и эритроцитов. Определение градиента между содержанием альбумина в сыворотке крови и асцитической жидкости служит для определения причин водянки живота.
Лечение других заболеваний на букву - в
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
www.eurolab.ua










