Желудок поджелудочная железа болезни и их лечение. Желудка панкреатит
Болезни желудка и поджелудочной железы - желудочный панкреатит, рак, язва, боли
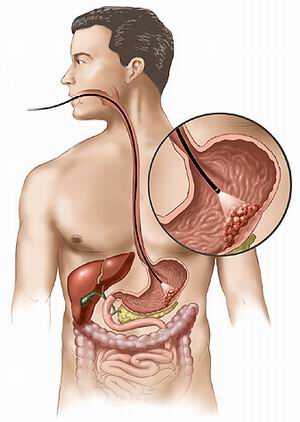 Желудок — это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Желудок — это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Близость расположения, а также общая функциональная деятельность этих двух органов предполагает взаимообусловленность заболеваний. При гастрите желудка, как правило, реактивный панкреатит является сопутствующим заболеванием, и наоборот воспаление поджелудочной железы, может спровоцировать обострение язвы на слизистой органа. Поэтому при жалобах больного, что у него болит желудок, врач, прежде чем назначить лечение, подтвердит или исключит панкреатит.
Болезни желудка и панкреатит
При язвенной болезни наблюдается локально выраженный дефект слизистой оболочки желудка, вызываемый действием желчи или пепсина — кислот, провоцирующих трофическую патологию, которая при заживлении образует рубец. Язвенная болезнь часто рецидивирует, поэтому участков фиброза на слизистой органа может быть множество, что снижает его основные функции и увеличивает нагрузку на поджелудочную железу при пищеварении.
Гастрит — это воспалительный процесс стенок органа. Хроническая форма этой болезни довольно распространена в современном обществе злоупотребляющим фаст-фудом, режимом питания и алкоголем. Постоянное вяло текущее воспаление, сниженная функция выработки поджелудочного сока при гастрите, так же как и язвенная болезнь часто провоцирует воспаление поджелудочной железы, расположенной по соседству. Врачами даже выделяется в отдельный тип — гастрогенный панкреатит – воспаление поджелудочной железы на фоне хронических заболеваний желудочно-кишечного тракта, лечение которого начинается с устранения основной причины.
Но не только тогда, когда имеется боль в желудке, может воспалиться поджелудочная железа, обратная реакция также достаточно распространена. Например, хронический панкреатит, длительное время протекающий в железе и провоцирующий его внешнесекреторную дисфункцию, часто становится причиной недугов главного пищеварительного органа. Механизм патологического процесса таков: недостаточное количество пищеварительных ферментов нарушают процесс пищеварения, поэтому плохо обработанная пища надолго задерживается в желудке, где подвергается воздействию бактерий. Возникают бродильные и гнилостные процессы, вызывающие как гастрит, так и рецидив язвенной болезни. Поэтому лечение язвы не будет успешным, пока врач не устранит ферментную недостаточность.
Язва желудка и панкреатит
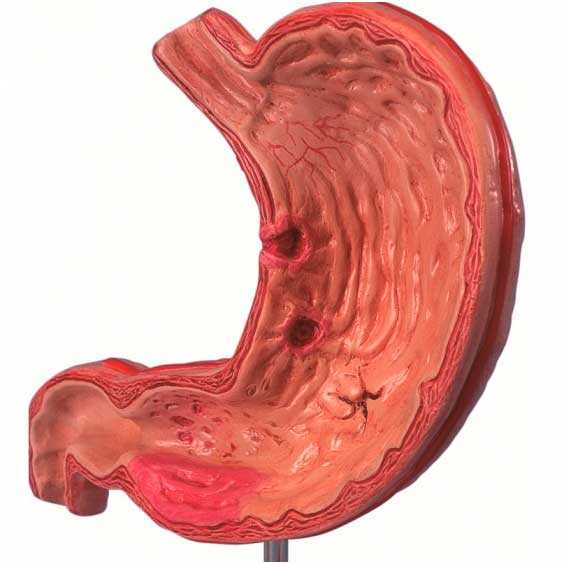 Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
В таком случае оба заболевания довольно быстро прогрессируют. И при отсутствии должного лечения, совокупность этих недугов может стать причиной возникновения еще более тяжкого недуга, такого, как рак.
Нередко игнорирование терапии при язве желудка и панкреатите, может привести к необходимости проведения хирургического вмешательства. Во время, которого, производится перерезание нервов, которые стимулируют секрецию кислоты в желудке.
Рак желудка и поджелудочной железы
Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Что же касается одновременного образования различных опухолей в двух соседних органах, как то рак желудка и поджелудочной железы, то это в медицинской практике встречается крайне редко. И лишь у пациентов, которые страдают серьезным расстройством в работе иммунной системы. Например, в случае СПИДа, синдроме «ленивых лейкоцитов». Именно у такой категории пациентов может наблюдаться одновременное развитие двух полноценных опухолей в этих двух органах.
Опухоль в желудке и поджелудочной железе может диагностироваться, но, одна из них является первичной, а вторая – всего лишь метастазом.
УЗИ и лечение желудка и поджелудочной железы
Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Данное исследование является довольно длительным и осложняется тем, что поджелудочная железа располагается за кишечником и желудком, в которых содержатся газы. По этой причине, нередко перед прохождением УЗИ больному настоятельно рекомендуется соблюдать специальную диету, цель которой – свести к минимуму данный физиологический процесс.
Что же касается лечения желудка и поджелудочной железы, как правило, оно проводится комплексно и направлено на одновременную терапию двух органов. При назначении предписаний, врач обязательно учитывает сопутствующие заболевания, возможность приема того или иного препарата без существенного вреда для отдельно взятого органа. Также учитывается общее состояние пациента, возраст, этиология заболевания, его стадия. Конкретный вид лечения назначается и подбирается индивидуально, после проведения ряда исследований, в том числе и УЗИ.
zhkt.guru
Болит желудок или поджелудочная - Как определить и узнать
Когда болит живот, проводят терапию не какого-либо связанного с ним органа (желудка или поджелудочной железы), а конкретного заболевания.
Заниматься лечением органов без проведения соответствующей диагностики просто неосуществимая задача, поскольку разнообразные заболевания поджелудочной требуют применения различных тактик, зачастую с абсолютно противоположным эффектом и целью (например, есть возможность осуществить стимулирование секреции или же, наоборот, ее подавление).
Именно поэтому успешность лечения будет зависеть от конкретной болезни, а не поражения определенного органа.
Болезненные ощущения имеют весьма многогранную симптоматику, которая может говорить о большом количестве различных заболеваний.
В связи этим, чтобы понять и определить, болит желудок или поджелудочная железа, необходимо своевременно пройти диагностику.
Где расположена поджелудочная и как она болит
Воспаление поджелудочной железы, также известное как панкреатит (состояние, при котором болит поджелудочная железа), является крайне неприятным, а иногда даже угрожающим жизни недугом, возникающим, если пищеварительные ферменты, вырабатываемые данной железой, начинают процесс ее разрушения.
Болезнь классифицируются как острая или хроническая, каждая из них характеризуется проявлением типичных симптомов.
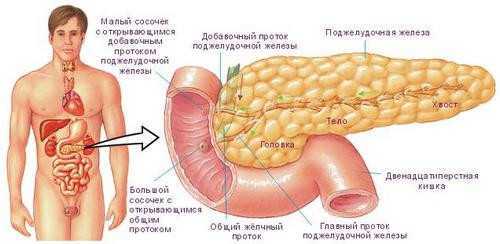
Поджелудочная железа представляет собой длинный, тонкий орган, расположенный по направлению к задней части верхних участков живота.
Данный орган предназначен для выполнения двух главных функций:
- вырабатывания гормонов, регулирующих количество сахара в крови;
- производства ферментов, участвующих при попадании в пищеварительную систему в процессе расщепления пищи.
Поджелудочная железа может воспалиться, когда эти пищеварительные ферменты переходят в так называемый «режим атаки» перед вбросом в систему пищеварения.
Вместо того, чтобы расщеплять пищу, они начинают нападать непосредственно на поджелудочную железу, вызывая разрушения ее тканей, воспаление и болезненность.
Острые приступы воспаления происходят очень быстро. Они, как правило, характеризуются абдоминальным дискомфортом, который может варьироваться от легкой степени до тяжелой, тошнотой, рвотой, лихорадочным состоянием, а также в некоторых случаях болью в спине.
Острая форма панкреатита характеризуется резким и неожиданным воспалительным процессом, происходящим на протяжении недолгого периода времени.
Большая часть пациентов с данной формой болезни полностью выздоравливает после осуществления правильной терапии.
В сложных ситуациях данный недуг способен привести к возникновению кровотечений в районе железы, серьезных повреждений ткани, инфекций и кисты.
Хроническая форма заболевания является постоянным состоянием, способным сохраняться на протяжении нескольких месяцев и даже лет. При этом поджелудочная железа может беспокоить человека ежедневно.
Как известно, данная форма недуга включает в себя ту же симптоматику острого воспалительного процесса в области поджелудочной железы.
Кроме того, хронический панкреатит может привести к необъяснимой потере веса, а также неприятному запаху фекалий и выделению жира с калом.
Эти симптомы вызваны долгосрочной недостаточностью пищеварительных ферментов, переваривающих пищу, которая, в свою очередь, лишает организм питательных веществ, поглощенных в процессе пищеварения.
Как правило, пациент часто испытывает внезапное начало боли в центре верхней части живота, ниже грудины. Редко боль сначала ощущается в нижней части живота (когда болит желудок).
Она будет постепенно становиться более интенсивной, пока не приобретет постоянный характер.
Боль может усиливаться и становится более серьезной в дальнейшем. Она также может распространиться на заднюю часть живота примерно в половине случаев, при этом больному сложно понять локализацию болевых ощущений. Питание может лишь усугубить боль.
Когда болевые ощущения спровоцированы присутствием желчных камней, все будет происходить и развиваться очень быстро.
Когда причина боли кроется в распитии алкогольных напитков, симптомы обычно развиваются более медле
jeludokbolit.ru
Может ли болеть желудок при панкреатите
Боли при гастрите: первые симптомы
Воспалительное заболевание слизистой оболочки желудка – гастрит, проявляется выраженными симптомами боли и нарушением работы практически всех органов желудочно-кишечного тракта. Патология появляется на фоне неправильного питания, голодания, пристрастия к острым блюдам, при злоупотреблении алкоголем.
Спровоцировать воспаление может и сильный стрессовый фактор, психотравмирующая ситуация (стрессовый гастрит), тогда боли и другие проявления являются психосоматическими. Помимо боли, при гастрите появляется отдаленная симптоматика, человек плохо себя чувствует, появляется бессонница, потеря аппетита, апатия.
Тяжелым осложнением гастрита может быть внутренние кровотечение и появление язвы, для которой характерны голодные боли, снижение веса, неприятные ощущения в животе и кишечнике.
Боли при воспалении желудка (гастралгии) не имеют временных рамок и появляются зависимо от качества еды, эмоционального состояния и сопутствующих нарушений ЖКТ.
Чтобы снять симптомы заболевания, необходимо сначала нормализовать питание, то есть бороться с первопричиной недуга, и уже затем начинать медикаментозную терапию.
Симптомы гастрита
Клинические симптомы заболевания определяются стадией патологического процесса и внутренними факторами, влияющими на состояние желудка. Практически все пациенты предъявляют жалобы на симптомы боли, дискомфорт в животе после еды, реакцию желудка на переживания.
У пациентов с гастритом нарушается кислотность желудочного сока, она может быть, как пониженной, так и повышенной. От агрессивности среды зависят симптомы, потому снять неприятные ощущения помогают препараты для нормализации кислотности.
Выраженные боли при гастрите связаны с раздражением нервных окончаний пораженной слизистой оболочки, на которую влияют температура, качество еды, психическое состояние.
Заболевание может быть острым и хроническим с периодами рецидива и стихания симптоматического комплекса. На время острых проявлений гастрита человек теряет вес, отказывается от еды на фоне сильной боли, страдает постоянным расстройством стула.
К воспалению желудка может присоединяться пептическая язва пищевода, когда присутствует рефлюкс – обратный выброс желудочного содержимого в пищевод. Такое состояние опасно аспирацией, так как есть риск попадания еды и кислоты в легкие или бронхи.
Воспаление желудка отличается разнообразием клинических проявлений, которые по-разному возникают у пациентов: после еды, во время физической нагрузки, переживаний. Особенно ярко можно наблюдать симптомы заболевания во время переживания страха, когда возникает спазм, усиливается секреция желудочного сока и соляная кислота начинает разъедать стенки желудка.
В это время появляются голодные боли, тошнота, расстройство желудка в виде диареи. Усиление боли происходит после острой еды, кислых продуктов, газированных напитков, и особенно слабоалкогольных. Это временные симптомы, но есть постоянные проявления, независящие от еды и общего состояния человека.
Изжога, регулярная отрыжка, общее недомогание, дискомфорт в животе – все это сопровождает больного постоянно, а после влияния негативного фактора только усиливается.
Специфические симптомы при остром гастрите:
- длительные ноющие боли в районе желудка, в спине, распространяются на весь живот;
- изжога после еды, отрыжка, живот часто вздувается и визуально увеличивается;
- частые проносы, особенно на фоне переживаний;
- отдаленные симптомы: головные боли, слабость, раздражительность, повышенное потоотделение;
- неврологические проявления, боли в спине, бледность кожи;
- неприятный запах изо рта, стоматологические заболевания, налет на языке;
- в утреннее время часто появляется тошнота, аппетит отсутствует;
- после еды постоянно присутствует дискомфорт, тяжесть.
Временно снять неприятные симптомы тошноты и боли может рвота, но пустой желудок еще больше подвергается агрессивному влиянию соляной кислоты.
Чаще появляется воспаление на фоне повышенной кислотности, но бывает с пониженным и нормальным рН, что помогает быстрее снять симптомы.
Гастрит и кислотность
Какие проявления гастрита с пониженной кислотностью?
- Частое урчание в животе, ощущение переполненного желудка, но вместе с тем и голода.
- Боли умеренные и после диетической еды стихают.
- Отрыжка, изжога присутствуют часто.
- Нарушение стула, запоры сменяются диареей.
- Выраженный галитоз и проблемы с деснами.
В период обострения человека мучают ужасные боли в желудке и во всем животе.
Остановить острый процесс можно только после длительной медикаментозной терапии и соблюдения диеты.
Боли в период обострения гастрита имеют следующие особенности:
- Появляются в утреннее время, на голодный желудок и после употребления запрещенного при гастрите продукта.
- Локализируются в области желудка, распространяются на весь живот и поясничную область спины, реже ощущается дискомфорт между лопаток.
- Облегчение боли происходит после рвоты, но вскоре симптомы возвращаются.
Гастралгия появляется не только при воспалении желудка, и может говорить о более серьезных нарушениях органов ЖКТ.
Дифференциальная диагностика болей
За симптомами боли при воспалении желудка могут скрываться следующие заболевания:
- Язвенное заболевание желудка и ДПК – в таком случае будут голодные боли, возникающие через 2-8 часов после приема пищи. При язве у пациента постепенно снижается вес, есть нарушение стула.
- Эрозия желудка – заболевание с образованием дефектов на слизистой оболочке органа, проявляется менее выражено и хорошо поддается лечению, может возникать, как следствие гастрита.
- Пептическая язва пищевода – при рефлюкс-эзофагите, который нередко сопровождает гастрит, может возникнуть язвенное поражение пищевода, и это заболевание дает не менее тяжелые симптомы, сказывающиеся на качестве жизни больного.
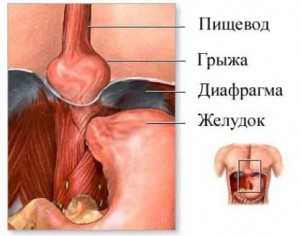
- Грыжа пищеводного отверстия диафрагмы – это заболевание, характеризующееся выходом органов брюшной полости в грудную клетку. При грыже ПОД некоторые симптомы довольно схожи с гастритом, потому обязательно проводится дифференциальная диагностика.
Как снять боль животе?
Для устранения болевого синдрома необходимо принимать симптоматические препараты, сменить питание и делать инъекции анальгетиков.
Что можно делать в домашних условиях?
- Отказаться от самолечения с применением таких препаратов, как аспирин, анальгин и других анальгетиков, которые нередко и становятся основной причиной появления гастрита.
- Изменить питание, дабы исключить голодные боли и смягчить действие кислоты на желудок.
- Применять народные рецепты, делать лечебные отвары, настои на основе противовоспалительных растений, прикладывать теплые компрессы на живот.
- Принимать назначенные врачом лекарственные средства.
Медикаментозная терапия
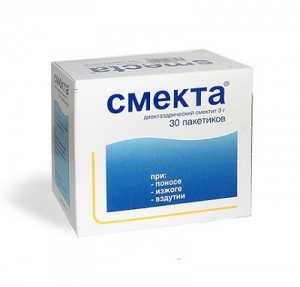
Какие препараты помогают устранить боли при воспалении желудка?
- Антацидные средства для снижения кислотности желудочного сока – назначаются при гастрите и иных заболеваниях с повышенной кислотностью. Эти препарата устраняют изжогу и защищают слизистую оболочку желудка.
- Обезболивающие препараты лучше вводить внутримышечно, дабы еще больше не раздражать желудок: Анальгин, Баралгин, Спазмалгон, Папаверин.
- Противодиарейные и антисептические средства: Висмута Субнитрат и Диосмектит.
- Антитоксическое действие окажут препараты Смекта, активированный уголь.
Как только поставлен диагноз гастрит, необходимо изменить диету и начать медикаментозное лечение.
В острый период рекомендуется перейти на перетертую теплую пищу, пить много воды и овощных соков, отказаться от мяса и другой грубой пищи. Кушать нужно часто, делать перерывы между едой не более двух часов, дабы не провоцировать боли.
Полезные продукты и народные рецепты
При воспалении желудка особенно эффективно пить овощные соки, но только свежие. Они содержат питательные вещества и не раздражают орган. Полезно готовить тыквенный, картофельный, свекольный или морковный сок для улучшения самочувствия и снижения болей.
При гастрите полезно есть мед и пить молоко.
Ограничений в употреблении меда при воспалении желудка нет, ведь он обладает антибактериальным действием, уничтожая неблагоприятную микрофлору, и не влияет на кислотность желудочного сока. Молоко обволакивает слизистую оболочку, защищая ее от агрессивных продуктов, но от кисломолочной продукции лучше отказаться, если диагностирован гастрит с повышенной кислотностью.
При сниженной кислотности справиться с болью поможет настой шиповника. Он содержит витамин С, кальций, железо, магний. При нарушении рН пить шиповник нежелательно.
Хорошим обезболивающим действием обладают настои трав: шиповника, тысячелистника, шалфея, ромашки, коры дуба.
Что делать если болит поджелудочная железа
Поджелудочная железа является крайне важным органом нашей эндокринной системы. Она расположена на одном уровне с желудком вне брюшины. Этот орган выполняет две очень важные функции:
- выделяет вещества в кровь;
- выделяет необходимые вещества в пищеварительную систему.
Если болит поджелудочная, что делать?
Если начинаются неполадки в поджелудочной железе, больной очень быстро начнет страдать от последствий. В первую очередь он почувствует боль. От чего болит поджелудочная железа? Такой симптом появляется при закупорке протока, который ведет в поджелудочную, или спазме.
Давайте выясним конкретно, что делать, если болит поджелудочная железа. Поджелудочная продуцирует в организм крайне важные для его нормального функционирования вещества — инсулин и глюкагон. Именно благодаря этим двум гормонам происходит нормальное питание клеток. Они поистине являются эликсиром жизни. Как же определить, что болит именно поджелудочная? Все достаточно просто. Итак, если болит поджелудочная, что делать, должен решить врач. Он назначит анализы на уровень глюкозы и пищеварительных ферментов в крови. Если окажется, что их недостаточно, высока вероятность развития патологии именно поджелудочной. Врач выяснит, в каком состоянии поджелудочная железа, от чего болит, и какую схему лечения выбрать для максимальной эффективности.
Панкреатит: симптомы
Если воспаляется поджелудочная железа, появляются боли в ее области, это может быть панкреатит. Его главный признак – сильная боль именно там, где находится поджелудочная. Обратите внимание, если поджелудочная болит, то боль часто является опоясывающей. Болевые ощущения при этом могут ощущаться и в правом, и в левом подреберье, также боль может отдавать в поясницу. Особенность боли при патологии поджелудочной состоит в том, что у нее нет определенной локализации. Чаще всего она носит постоянный характер.
Если боли в поджелудочной железе, что делать, лучше спросить у врача. Панкреатит может быть острым или хроническим. При хроническом процессе воспаления после периодов обострения наступают периоды ремиссии. Любопытно, что ремиссия может быть достаточно долгой. Иногда больной может не вспоминать о своем панкреатите по несколько лет. Многое зависит от того, насколько пациент сам хочет не болеть. Если он позаботится о соблюдении диеты, будет избегать стрессов и чрезмерных психологических и физических нагрузок, то он сможет продлить период ремиссии.
Боль в поджелудочной и панкреатит могут спровоцировать некоторые продукты:
- острое;
- жирное;
- алкоголь.
Как видите, диета очень важна. Также для профилактики панкреатита крайне важно не переедать. Лучше принимать пищу небольшими порциями каждые 2-3 часа. Это значит, что ваше питание будет пятиразовым. Такой способ питания называют дробным. Панкреатит и сам по себя является опасным заболеванием, но он может спровоцировать еще и панкреонекроз. Он может быть геморрагическим или жировым. Также возможно развитие онкологических изменений в ткани поджелудочной железы. Злокачественные новообразования могут быть как первичными, так и с развитием метастазов. Вот почему так важно спросить у врача, что делать при болях в поджелудочной железе. Помощь специалиста защитит вас от развития опасных осложнений, а терапия будет максимально эффективной.
Лечение
Итак, если болит поджелудочная железа, что делать? Панкреатит и даже панкреонекроз поддаются лечению. Его цель – снять и купировать болевой синдром, приостановить патологическое изменение тканей органа. Для того, чтобы получить хороший эффект от лечения, нужно отключить поджелудочную железу от остальной системы пищеварения. Нередко при панкреатите, особенно при остром, используется даже полное голодание на несколько дней. Это помогает создать благоприятные условия для восстановления поджелудочной. Иногда ей достаточно немного отдохнуть, чтобы возобновить свою нормальную работу. Абсолютный голод способен быстро снять неприятные симптомы. Но при этом есть серьезное препятствие – больной будет испытывать чувство сильного голода. Снять его помогут правильно подобранные медикаменты. Следует учитывать, что при полном голодании в разы увеличивается риск обмороков.
Гораздо легче, чем голодание, больной переносит специальную диету. Она обязательно дополняется достаточно большим количеством питья. Обратите внимание, что в жидкости категорически не должно быть ни газа, ни сахара. Лучше всего пить негазированную чистую воду, напитки без сахара. Исключается также мед, варенье и т.д.
Боль может носить тупой характер. Это показание для того, чтобы назначить препараты-спазмолитики. Они расширят протоки, и ферменты смогут свободно поступать в кишечник. Еще одна задача – сделать желчь более жидкой. Для этой цели применяются лекарственные препараты. Но при этом нельзя принимать те лекарства, которые способствуют выделению желчи.
В некоторых случаях боль поджелудочной можно снять несложной манипуляцией – достаточно промыть желудок обычной холодной водой. В этом случае будет оказано воздействие и на поджелудочную железу. Так как в кишечник попадет большой объем воды, притупится хоть на время столь назойливое чувство голода. При этом ферменты на время перестанут выделяться.
Профилактика
Гораздо проще предупредить развитие панкреатита, чем потом долго лечить его, страдая от боли. А меры профилактики совсем простые:
- достаточно отказаться от алкоголя, в том числе и от пива;
- нужно соблюдать правила полезного и рационального питания;
- следует отказаться от кондитерских изделий, особенно от слишком жирных и масляных. Они крайне плохо влияют на состояние ткани поджелудочной;
- пищу нужно принимать не в горячем виде, а в теплом виде;
- откажитесь о курения. Это крайне опасная и губительная для многих органов привычка;
- в целом нужно стремиться вести здоровый образ жизни. Поначалу это может показаться вам очень трудным, но вскоре станет обязательной частью жизни. Вы заметите, что здоровье стало крепче, могут отступить даже хронические заболевания.
Насколько опасен панкреатит
Панкреатит становится настоящим мучением для пациента. Его преследует боль и другие неприятные симптомы. Но насколько опасен панкреатит? Чем он может грозить нашему здоровью? Основной симптом панкреатита – боль в области живота. Нередко такие болевые ощущения довольно длительные и сильные. Главная ошибка многих больных – они стараются всеми средствами избавиться от боли. Человек буквально сидит на обезболивающих препаратах, но при этом он не лечит саму причину боли. А между тем заболевание развивается, разрушая ткань поджелудочной. Если развивается острый панкреатит, нужно не подавлять болевой синдром, а стремиться скорее выявить причину и начать полноценное лечение. Лишь комплексная терапия может помочь. Просто бороться с болью может быть очень опасно для жизни.
Острый панкреатит лечится в условиях стационара. Дома лечить это заболевание категорически нельзя. Если не предпринимать соответствующее лечение, возможен даже летальный исход. Другая ситуация будет в том случае, если панкреатит хронический. Эта патология поддается лечению в домашних условиях. Конечно же, потребуется и консультация гастроэнтеролога. Он должен будет провести пальпацию, расспросить пациента о его ощущениях, назначить необходимые методы диагностики и анализы. При этом само лечение будет выполняться дома. Нужно будет просто принимать назначенные препараты в соответствии со схемой лечения. Важно пить все лекарственные средства, которые выписал врач. Если появится побочное действие от лекарств, обязательно об этом нужно сообщить лечащему врачу. Нередко требуется время для того, чтобы конкретному пациенту подобрать те препараты, которые будут максимально эффективны и безопасны именно для него. Также доктор назначит специальную диету. Для благополучного лечения панкреатита соблюдение диеты так же важно, как прием лекарств. Именно диета поможет максимально снизить нагрузку на поджелудочную железу.
При панкреатите пациент будет постоянно испытывать боль. Она будет докучать изо дня в день до тех пор, пока ткань органа не восстановится и он не возобновит свои естественные функции.
Как определить источник боли
При панкреатите боль может быть опоясывающей. При этом достаточно трудно точно определить, что же ее вызвало. Важно определить, что причиной боли стала именно поджелудочная. Самостоятельно вы не сможете это сделать. Потребуется помощь врача. Когда же нужно к нему отправиться? Боль может быть приходящей и достаточно безобидной. Поводом для похода к врачу должна стать опоясывающая или локальная боль, которая постоянно возвращается. Она может быть достаточно сильной. Есть разные виды боли. Ее может спровоцировать простое несварение или кишечные колики. Но у больного панкреатитом уже вырабатывается рефлекс на боль. При первом ее появлении он сразу начинает предполагать, что ее спровоцировало обострение панкреатита. Это можно понять, ведь боль часто сопровождает таких больных, становится частью их повседневной действительности. Это очень мучительно. При первом признаке болевого синдрома они стараются тут же купировать ее.
Нередко боль в животе вызывают такие заболевания и патологии:
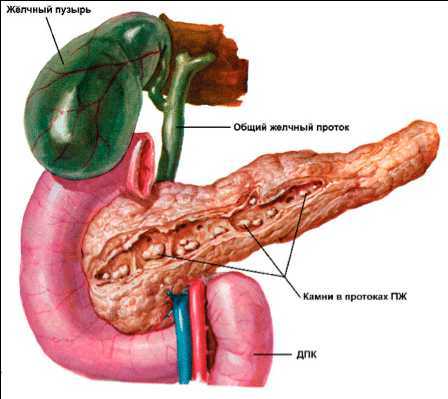
- камни в желчных протоках;
- воспалился желчный пузырь;
- дискинезия желчевыводящих путей и т.д.
В каждом третьем случае, при котором появляется боль, ее причиной становятся именно эти заболевания.
Рассмотрим более подробно зависимость панкреатита от других заболеваний.
- Особенно часто встречаются патологии желчевыводящих путей и желчного пузыря. Это связано, прежде всего, с неправильным питанием и некачественной водой. Также может негативно сказываться плохая экология, нездоровый образ жизни и другие факторы. Нередко к хроническому панкреатиту приводят именно патологии желчного пузыря и желчевыводящих путей. Кстати, они также могут вызывать боль. Особенность панкреатита, а также заболеваний желчного пузыря и патологий желчевыводящих путей состоит в том, что боль появляется уже после принятия пищи. Особенно болезненно организм реагирует на жирное. Такие блюда могут быстро спровоцировать обострение панкреатита.
- Язвенная болезнь. Также возникновение панкреатита может стать следствием язвенной болезни. Нередко панкреатит не приходит один. Вместе с ним развиваются заболевания ЖКТ. Самые распространенные из них – гастрит и язвенная болезнь. Почему же так происходит? Какая связь между ними? На самом деле двенадцатиперстная кишка располагается очень близко к поджелудочной. Эти два органа могут влиять друг на друга. Когда у одного из них начинаются проблемы, вскоре начинаются сбои в работе другого. При этом локализация и характер боли будут практически одинаковыми. В таких непростых случаях даже врач может оказаться в замешательстве. Ему не сразу удастся установить, какой конкретно орган провоцирует у пациента болевые ощущения.
- Кишечные инфекции. Очень часто расстройство кишечника становится следствием развития панкреатита. В этом случае заболевания кишечника будут вторичными. Это связано с тем, что при панкреатите из-за того, что поджелудочная железа воспаляется, она теряет способность в достаточном количестве вырабатывать ферменты. А ведь они непосредственно принимают участие в пищеварении. От того, насколько продуктивная работа поджелудочной, будет зависеть качество переваривания пищи. Если пища плохо переварена, то после попадания в кишечник, она плохо усваивается, начинает там гнить. Возникают застойные явления. Они провоцируют развитие метеоризма, диспепсических явлений, боли. Но иногда проблемы с кишечником могут быть первичными. Они сами могут спровоцировать развитие панкреатита. Речь идет о кишечных инфекциях. Если в кишечник проникает одна из них, тут же начинается серьезный воспалительный процесс. Появляется боль, расстройство стула, а также диспепсические проблемы. Главный признак того, что в организм попала кишечная инфекция – резкое повышение температуры.
Как устранить ноющую боль
Итак, главный симптом панкреатита – боль. Чаще всего она бывает достаточно продолжительной. По характеру она будет ноющей или острой. Характер болевых ощущений напрямую будет зависеть от типа панкреатита, его запущенности. Если вы точно уверены, что причина боли именно поджелудочная, пора приступать к активным действиям. Но как помочь себе в этой ситуации? Можно ли побороть боль? Именно она столь тягостна, что человек перестает получать радость от жизни. Все его мысли сосредоточены вокруг этой назойливой боли. Даже ноющая боль может доставлять настоящие страдания. Пусть она не так сильна, как острая боль, но при этом она будет достаточно продолжительной. При этом больной не может думать больше ни о чем, кроме своего мучительного состояния. Он надолго выпадает из своего привычного ритма жизни.
Такая боль называется абдоминальной. Подход к тому, как устранить боль, будет зависеть от того, она ноющая или острая. При этом действия будут разными. Если болевые ощущения носят практически постоянный характер, боль тупая, ноющая, приходит регулярно, то и бороться с ней нужно методично и регулярно. Успех будет зависеть от того, насколько системными будут ваши действия. Прежде всего, нужно понять, почему она появляется. А причиной боли может быть банальная перегрузка поджелудочной. Иногда достаточно отказаться от жаренного, жирного и посидеть на строгой диете, чтобы боль прошла, а общее состояние улучшилось. Гастроэнтерологи очень не любят по этой причине большие праздники, например, Пасху, Новый Год. Вся проблема в том, что они традиционно сопровождаются пышным застольем. Столы ломятся от жирного, жаренного, копченого и других крайне не полезных «вкусностей». К сожалению, именно после праздников количество больных в стационарах резко увеличивается. Потому важно понимать, что праздники закончатся, а здоровье вам еще понадобится. Лучше отказаться от слишком жирного блюда, но при этом сохранить здоровыми печень, желудок и поджелудочную. Если же поджелудочная испытывает так называемую функциональную перегрузку, значит, в разы повышается вероятность развития ее патологического состояния.
Если у вас появилась регулярная ноющая боль, обязательно приложите все усилия, чтобы установить ее конкретную причину. Когда она установлена, следует отправиться за консультацией врача. Он должен будет назначить адекватное лечение. Задача такой терапии – снять болевой синдром и восстановить нормальное функционирование органа. Правильно подобранные медикаменты помогут быстро снизить боль и улучшить состояние.
Важно уменьшить нагрузку на поджелудочную, а для этой цели:
- Ограничьте до минимального количество жира в своем рационе.
- Обеспечьте себе дробное питание. Питайтесь 5-6 раз в день небольшими порциями.
- Категорически откажитесь от алкоголя.
- Если у вас есть лишний вес, его нужно будет сбросить. Конечно, не стоит для этого прибегать к голоданию или строгим диетам. Это крайне негативно может сказаться на здоровье.
- Если вы курите, бросайте эту вредную привычку.
- Во время приема пищи можно принимать панкреатин. Это фермент вырабатывается поджелудочной железой. Если организм будет получать его извне, то поджелудочная быстро разгрузится.
Есть также универсальные методы и средства, которые помогут справиться с болью в животе:
- Можно принимать по назначению врача нестероидные противовоспалительные препараты (НПВП). К таким, например, относится Парацетамол. Эти средства способны быстро побороть воспаления, устранить отечность, снять боль.
- Можно принимать спазмолитики. Это всем известная Но-шпа, менее известный Дротаверин. Их действие заключается в способности расслаблять гладкую мускулатуру всех протоков, которые ведут к поджелудочной. При этом панкреатический сок гораздо лучше начинает отделяться.
- Прокинетики. Например, Метоклопрамид. Они назначаются врачом тогда, когда установлено снижение способности кишечника к перистальтике. Такие лекарства улучшают процесс перистальтики. Это значит, что кишечник лучше опорожняется.
- Пеногасители. Это Эспумизан, Метеоспазмил, Симетикон. Они назначаются в тех случаях, когда у пациента установлен метеоризм, то есть повышенное выделение газов. Данные препараты способны поглощать и выводить газы из кишечника. Нередко к метеоризму приводит именно нарушение работы поджелудочной железы. Она хуже вырабатывает ферменты, из-за чего качество переваривания пищи резко снижается. Непереваренная пища, попадая в просвет кишечника, начинает там гнить и вызывать образование газов.
Как бороться с острой болью
Желание побороть острую боль становится первоочередной задачей для больного панкреатитом. Из-за нее нередко такие больные не могут не то, что заниматься повседневными делами, а даже спать. Она очень сильная и быстро выматывает. Но помните, что при острой боли категорически запрещено принимать обезболивающие препараты! Они могут устранить на время болевой синдром, но при этом никак не повлияют на его причину. А между тем эта причина может быть достаточно серьезной. Так что же делать, если появилась острая сильная боль? Ответ один – нужно срочно вызывать врача. Нередко интенсивность болевого синдрома оказывается столь сильной, что человека отправляют в стационар. Там ему могут даже назначить наркотические препараты для устранения боли. Обычные анальгетики при этом могут оказаться неэффективными.
Но как продержаться до прихода врача, если боль интенсивная и острая? Ведь может пройти довольно много времени. Нужно сначала дождаться, когда приедет «скорая», потом выполнить все процедуры для того, чтобы больного определили в стационар, дождаться прихода врача и назначения лечения. На это может уйти практически весь день. Но стоит ли страдать от невыносимой боли? Мы упомянули, что пить обезболивающие нельзя. Но это не значит, что нельзя бороться с болью другими способами. Есть немедикаментозные способы побороть боль в животе. Они могут если не полностью устранить боль, то хоть немного уменьшить ее.
- Для начала нужно занять коленно-локтевую позу. Именно в этом положении боль может ослабнуть, так как поджелудочная будет оказывать меньшее давление на область солнечного сплетения. А ведь именно тут находится множество нервных окончаний.
- К животу можно приложить грелку со льдом. Холод значительно снизит активность поджелудочной. Она сможет уменьшить свои функции.
- Двигаться нужно меньше. Двигательная активность приводит к перенапряжению поджелудочной, она не только начинает давить на солнечное сплетение, но и активнее вырабатывает ферменты.
- Могут помочь медикаменты, но не анальгетики. Поищите в домашней аптечке препараты, в которых есть ферменты, вырабатываемые поджелудочной. У тех, кто страдает от панкреатита хронического, они обязательно найдутся. Нужно принять около 4-х таблеток сразу. Так вы снизите активность железы, разгрузите ее, а ЖКТ получит необходимые для нормального пищеварения вещества. Это может снизить боль.
- После того, как вы дождались приезда «скорой», и врач уже точно установил диагноз, можно принять анальгетики. Подойдут любые таблетки с обезболивающим эффектом (диклофенак, ацетилсалициловая кислота, парацетамол). Если нет анальгетиков, замените их препаратами от простуды. В них обязательно содержится парацетамол.
- Спазмолитики. Они снимут спазм, что также можно уменьшить боль. Самый известный – Но-шпа. Особенно успешно Но-шпа снимает боль, если ее провоцирует нарушение функций желчевыводящих путей. Также этот препарат расширит все панкреатические протоки. Их проходимость значительно улучшится.
Итак, мы постарались подобрать для вас максимально нужную и полезную информацию о том, как быть, если разболелась поджелудочная железа. Несомненно, при первых признаках панкреатита нужно обязательно сходить к гастроэнтерологу. Нельзя рисковать и заниматься самолечением. Это может быть очень опасно. Лучше не терять драгоценное время, и получить качественную и полноценную помощь у врача.
Как определить что болит желудок или поджелудочная железа
Вопрос: скажите, пожалуйста, какие симптомы характерны для гастрита, для поражения желудка, и как не спутать желудочные боли с симптомами вовлечения поджелудочной железы?
Ответ: Часто пациенты с хроническими заболеваниями органов желудочно-кишечного тракта сомневаются, какой именно орган их тревожит: поджелудочная железа или желудок. Какие симптомы характерные для патологии желудка? И как узнать, что болит: желудок или поджелудочная железа?
Характер боли при панкреатите
Во-первых, боли в желудке связаны или с приемом пищи или с отсутствием. Боли возникают или спустя несколько минут после еды, либо на голодный желудок, особенно при повышенной секреции соляной кислоты. Боли в желудке обычно связанные с диспептическими проявлениями. К ним относятся тошнота, изжога, рвота, отрыжка особенно кислым или тухлым, тяжесть в животе, которая сохраняется долгое время после еды. Последние симптомы особенно характерны для атрофического гастрита, с пониженным уровнем кислотности.
Если же речь идет о болях в поджелудочной железе, то они носят совсем другой характер. Поджелудочная железа лежит забрюшинно, и находится практически в самом центре организма. Поэтому при приступе панкреатита возникает боль в самой середине тела, которая постепенно опоясывает спереди и сзади. Опоясывающая боль при панкреатите очень сильная, и часто пациенты сравнивают ее с «забитым в тело колом». Поскольку поджелудочная железа расположена глубоко, то показать точно рукой или пальцем на место боли не удается. Обычно пациенты водят рукой от эпигастрия к ребрам, и даже к спине, поскольку классическая боль при остром панкреатите отдает в спину. Подробности клинической диагностики болевого синдрома при остром и хроническом панкреатите приведены здесь: где находится поджелудочная железа, болевые признаки и симптомы.
Кроме этого, нужно помнить, что обычно провоцирует боль при остром панкреатите обильное застолье, наличие копченой, жареной, жирной пищи, острые закуски и большое количество алкоголя.
lechenie.gastrit-i-yazva.ru
Симптомы болезни желудка и поджелудочной железы
Болезни желудка и поджелудочной железы, панкреатит, боли - лечение, фото
Опубликовано: 15 октября 2014 в 10:28 Желудок — это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Желудок — это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Близость расположения, а также общая функциональная деятельность этих двух органов предполагает взаимообусловленность заболеваний. При гастрите желудка, как правило, реактивный панкреатит является сопутствующим заболеванием, и наоборот воспаление поджелудочной железы, может спровоцировать обострение язвы на слизистой органа. Поэтому при жалобах больного, что у него болит желудок, врач, прежде чем назначить лечение, подтвердит или исключит панкреатит.
При язвенной болезни наблюдается локально выраженный дефект слизистой оболочки желудка, вызываемый действием желчи или пепсина — кислот, провоцирующих трофическую патологию, которая при заживлении образует рубец. Язвенная болезнь часто рецидивирует, поэтому участков фиброза на слизистой органа может быть множество, что снижает его основные функции и увеличивает нагрузку на поджелудочную железу при пищеварении.
Гастрит — это воспалительный процесс стенок органа. Хроническая форма этой болезни довольно распространена в современном обществе злоупотребляющим фаст-фудом, режимом питания и алкоголем. Постоянное вяло текущее воспаление, сниженная функция выработки поджелудочного сока при гастрите, так же как и язвенная болезнь часто провоцирует воспаление поджелудочной железы, расположенной по соседству. Врачами даже выделяется в отдельный тип — гастрогенный панкреатит – воспаление поджелудочной железы на фоне хронических заболеваний желудочно-кишечного тракта, лечение которого начинается с устранения основной причины.
Но не только тогда, когда имеется боль в желудке, может воспалиться поджелудочная железа, обратная реакция также достаточно распространена. Например, хронический панкреатит, длительное время протекающий в железе и провоцирующий его внешнесекреторную дисфункцию, часто становится причиной недугов главного пищеварительного органа. Механизм патологического процесса таков: недостаточное количество пищеварительных ферментов нарушают процесс пищеварения, поэтому плохо обработанная пища надолго задерживается в желудке, где подвергается воздействию бактерий. Возникают бродильные и гнилостные процессы, вызывающие как гастрит, так и рецидив язвенной болезни. Поэтому лечение язвы не будет успешным, пока врач не устранит ферментную недостаточность.
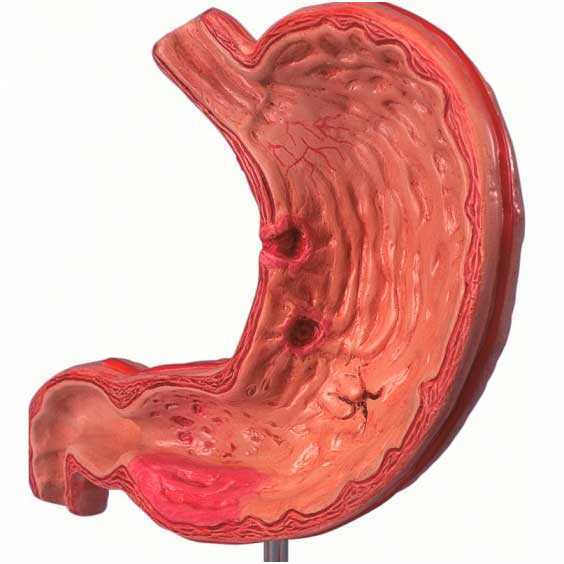 Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
В таком случае оба заболевания довольно быстро прогрессируют. И при отсутствии должного лечения, совокупность этих недугов может стать причиной возникновения еще более тяжкого недуга, такого, как рак.
Нередко игнорирование терапии при язве желудка и панкреатите, может привести к необходимости проведения хирургического вмешательства. Во время, которого, производится перерезание нервов, которые стимулируют секрецию кислоты в желудке.
Рак желудка и поджелудочной железы
Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Что же касается одновременного образования различных опухолей в двух соседних органах, как то рак желудка и поджелудочной железы, то это в медицинской практике встречается крайне редко. И лишь у пациентов, которые страдают серьезным расстройством в работе иммунной системы. Например, в случае СПИДа, синдроме «ленивых лейкоцитов». Именно у такой категории пациентов может наблюдаться одновременное развитие двух полноценных опухолей в этих двух органах.
Опухоль в желудке и поджелудочной железе может диагностироваться, но, одна из них является первичной, а вторая – всего лишь метастазом.
УЗИ и лечение желудка и поджелудочной железы
Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Данное исследование является довольно длительным и осложняется тем, что поджелудочная железа располагается за кишечником и желудком, в которых содержатся газы. По этой причине, нередко перед прохождением УЗИ больному настоятельно рекомендуется соблюдать специальную диету, цель которой – свести к минимуму данный физиологический процесс.
Что же касается лечения желудка и поджелудочной железы, как правило, оно проводится комплексно и направлено на одновременную терапию двух органов. При назначении предписаний, врач обязательно учитывает сопутствующие заболевания, возможность приема того или иного препарата без существенного вреда для отдельно взятого органа. Также учитывается общее состояние пациента, возраст, этиология заболевания, его стадия. Конкретный вид лечения назначается и подбирается индивидуально, после проведения ряда исследований, в том числе и УЗИ.
zhkt.guru
Симптомы заболевания поджелудочной железы
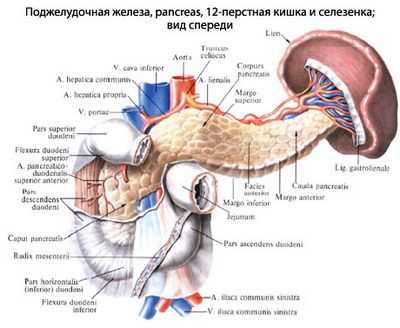
Поджелудочная железа уже одним своим названием показывает место своего расположения в брюшной полости. Этот орган находится ниже желудка в районе диафрагмы напротив той точки, где грудной отдел позвоночника переходит в поясничный.
Именно здесь возникает тупая или острая (в зависимости от вида и степени заболевания) боль. Частенько она отдаёт в спину.
Общие симптомы болезней поджелудочной
К числу заболеваний этого органа внутренней секреции относятся:
- панкреатит (острый и хронический),
- муковисцидоз,
- сахарный диабет первого типа,
- опухоли и кисты (нейроэндокринные, онкологические)
- другие.
Из всех этих болезней только сахарный диабет не сопровождается специфическими болями. Остальные заболевания в зависимости от стадии протекания и периодов обострения всегда характеризуются болевым синдромом.
Острый панкреатит сопровождается опоясывающими болями или их чёткой локализацией в загрудинной области с отдачей в спину. При хроническом течении эта патология проявляется болезненными ощущениями только в периоды ухудшения. Обычно они наступают, если пациент нарушает режим питания (ничего острого, жирного, жареного) или выпивает алкоголь.
Муковисцидоз даёт болевую локализацию в области кишечника. Она принимает схваткообразную форму.
Нарушения однородности тела железы (опухоль, киста) сопровождаются тупыми или резкими повторяющимися болями в зависимости от рода заболевания.
Все виды болезненных проявлений с течением времени усиливаются. То есть при хроническом панкреатите, например, с прекращением обострения боль может постепенно затухать, но при следующем приступе она будет уже сильнее.
К общим симптомам заболеваний поджелудочной железы можно отнести так же многочисленные диспепсические расстройства. Они характеризуются чередованием запоров и поносов, специфическим «жирным» стулом, тошнотой и рвотой (иногда с желчью), метеоризмом и другими проявлениями.
На основании первых двух признаков (боль и диспепсия) врач всегда имеет в виду подозрение на неблагополучие поджелудочной железы и назначает полный анализ крови (общий и на биохимию). Если предположения врача оказываются верными, анализ всегда показывает секреторную недостаточность.
Клинические исследования
Симптоматика заболеваний поджелудочной железы при исследовании крови пациента будет выглядеть следующим образом.
Общий анализ крови:
- увеличение СОЭ (скорость оседания эритроцитов),
- повышенный лейкоцитоз (характеризует наличие воспаления),
- рост числа эритроцитов (сигнал об обезвоживании организма).
Анализ на сахар покажет увеличение уровня глюкозы (выше 5,5 ммоль/л).
Биохимический анализ:
- увеличение уровня амилазы,
- повышение эластазы,
- превышение нормы липазы и трипсина,
- изменения уровня связывающих ферментов (ингибиторов),
- изменения минерального состава крови (снижение кальция, магния, хлоридов).
Анализ мочи может показать нарушение углеводного и протеинового обмена. В этом случае в моче обязательно обнаружат сахар и кетоновые тела.
Для уточнения диагноза пациент может быть направлен на ультразвуковое обследование (УЗИ). Любые морфологические изменения в органе реагируют на осмотр усилением эхогенности.
Специфические признаки заболеваний поджелудочной
Каждый вид болезни поджелудочной железы имеет и свои, характерные именно для них проявления.
- Признаки панкреатита почти всегда выражаются в болевой реакции на употребление алкоголя, жирной и острой пищи, сладостей.
- Муковисцидоз характеризуют кристаллики соли, образующиеся на кожных покровах.
- Киста поджелудочной железы выдаёт себя повышением температуры тела.
- Онкологическое заболевание сопровождается выраженной бледностью кожных покровов, а на поздней стадии желтухой.
- Панкреонекроз всегда обозначает себя острой болью, без оказания помощи приводит к болевому или токсическому шоку.
- Сахарный диабет I типа в спокойном состоянии характеризуется жаждой и кожным зудом. Если пропущен приём инсулина, появляются признаки гипогликемии (потливость, тахикардия, острое ощущение голода).
Вообще в медицинской науке считается, что патологии поджелудочной железы проявляются преимущественно признаками панкреатита, однако некоторые из них, например, липоматоз, протекают на фоне симптоматики иных метаболических аномалий и эндокринных расстройств. Долгое время они выявлялись случайно при обследовании других органов, но с развитием высокотехнологичных методов диагностики всё чаще обнаруживаются на ранней стадии и успешно компенсируются правильным питанием и терапией.
vashjeludok.com
Поджелудочная железа - симптомы болезней
Воспаления поджелудочной железы очень разнообразны и требуют точной диагностики и немедленного лечения.
Поджелудочная железа – незаменимый орган нашего организма. Это достаточно крупная железа, которая работает на «два фронта»: во-первых, производит богатый ферментами панкреатический сок, во-вторых, выделяет такие метаболические гормоны, как инсулин и глюкагон. Эти вещества необходимы для регуляции обмена жиров, белков и углеводов в организме. Поэтому, если поджелудочная железа перестает нормально выполнять свои функции, мы сразу чувствуем это.
Часто причиной нарушений в работе этого органа являются воспалительные процессы. Нам же важно знать симптомы этих нарушений, чтобы своевременно среагировать на появление проблемы.
При развитии воспаления в поджелудочной железе, ферменты, которые она выделяет, перестают выбрасываться в двенадцатиперстную кишку. Они начинают «действовать» до этого, прямо в поджелудочной железе. При этом клетки железы воспаляются и гибнут. Кроме разрушений в поджелудочной железе от интоксикации могут пострадать мозг, легкие, сердце, печень и почки.
Воспалительные процессы в поджелудочной железе, отличаются разнообразием в проявлениях и особенностях течения. Поэтому врачи выделили целую группу заболеваний и синдромов, причиной появления которых является воспаление поджелудочной железы, и дали этой группе общее название - панкреатит.
Читайте также: Функции поджелудочной железы
Острый панкреатит и его симптомы
Этот вариант воспаления поджелудочной железы протекает остро и сопровождается повреждением тканей. При остром панкреатите может развиться дистрофия железы, ее некроз. Может присоединиться также вторичная гнойная инфекция. Эта разновидность панкреатита требует немедленного лечения, иначе болезнь может закончиться летально.
Среди характерных проявлений этой патологии:
Четких клинических симптомов, по которым можно с уверенностью сказать, что развился именно острый панкреатит, нет. Поэтому для точной диагностики необходимо проводить дополнительные исследования.
Хронический панкреатит и его симптомы
Хронический панкреатит отличается от острого «тихим» течением воспалительного процесса. Тем не менее, он постепенно приводит к необратимым изменениям в тканях поджелудочной железы, вследствие чего она перестает вырабатывать необходимое количество пищеварительных ферментов.
Хронический панкреатит может протекать бессимптомно, а может сопровождаться следующими симптомами:
- боли разной длительности и интенсивности: от нескольких минут до 3-4 часов, а иногда и практически постоянно.
- тошнота
- снижение аппетита
- изжога
- вздутие живота, урчание в животе
- в период обострений жидкий стул и рвота
Чаще всего боль возникает в глубине живота и распространяется вверх, усиливаясь после еды, особенно если в меню были жирные, жаренные, острые блюда и копчености. Провоцирует боль также алкоголь и газированные напитки.
Если воспалительный хронический процесс в поджелудочной железе протекает без болевых ощущений, это совсем не говорит об улучшении состояния.
Вопросы читателей
Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники 18 October 2013, 17:25 Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники... помогите! Может есть какие-то рецепты, как побороть тягу к сладкому или может препараты какие-то посоветуете? Буду благодарна!
Посмотреть ответНа базе хронического панкреатита может развиться острый вариант заболевания. К тому же хронический панкреатит может скрываться под маской других болезней: дискинезии желчевыводящих путей, холецистита, язвы желудка. Для установки точного диагноза необходимо обращаться к врачу.
Псевдокиста, как проявление панкреатита
Дегенеративные процессы, которые происходят при остром панкреатите, могут приводить к появлению псевдокисты поджелудочной железы, которая давит на окружающие ее органы. Это может нарушать движение пищи в желудке и двенадцатиперстной кишке, сдавливать желчевыводящие протоки и даже приводить к развитию механической желтухи. Могут оказаться пережатыми и протоки самой поджелудочной железы.
Диабет первого типа – сбои в работе поджелудочной
Еще одним распространенным сбоем в работе поджелудочной железы является сахарный диабет первого типа. Но это уже не воспалительная, а гормональная проблема, о которой лучше говорить в отдельной статье.
Проблемы с поджелудочной нужно решать незамедлительно!
Любые нарушения в работе поджелудочной железы могут приводить к серьезным последствиям вплоть до летального исхода. Поэтому при появлении симптомов, сообщающих о том, что этот орган начал барахлить, нужно незамедлительно обратится к врачу, поставить точный диагноз и лечить болезнь. Самолечение в этом случае недопустимо. Только специалист сможет разобраться в многообразии нарушений поджелудочной железы и подобрать эффективную тактику устранения проблемы.
ЧИТАЙТЕ ТАКЖЕ:
www.likar.info
Поджелудочная железа – симптомы заболевания
Поджелудочная железа – небольшой орган 15 см длиной, без которого невозможно пищеварение. В ней вырабатывается инсулин. Кроме того, она производит некоторые другие гормоны. Например, сомастатин, который защищает органы пищеварения от самопереваривания. Если этого гормона не хватает, то развивается язва.
Поджелудочная железа секретирует очень сильные ферменты, которые вбрасываются в двенадцатиперстную кишку через протоки. Эти ферменты помогают организму усваивать пищу — под их действием белки, жиры и углеводы расщепляются на составляющие и эффективно всасываются ворсинчатым слоем тонкого кишечника. При заболеваниях поджелудочной железы расщепление пищи нарушается, и кишечник она поступает в непереваренном виде
Самое частое заболевание поджелудочной железы – панкреатит.
Панкреатит симптомы и причины
Панкреатит – это воспаление тканей поджелудочной железы. Различают острую и хроническую формы воспаления. Острый панкреатит сопровождается массивным омертвением тканей железы и мощным выбросом агрессивных пищеварительных ферментов. Острая фаза обычно длится 15 дней. Если этот период был упущен, и лечение растянулось на 2-3 месяца, то заболевание поджелудочной железы может перейти в хроническую форму с частыми рецидивами
Причины острого панкреатита
Главные причины болезни – обильная, некачественна, острая, жирная пища, алкоголь. Заболевания поджелудочной железы могут быть вызваны чрезмерным увлечением сдобной выпечкой, тортами, сильно раздражают поджелудочную железу пиво, газированные напитки, маргарин, которым часто подменяется натуральное сливочное масло.
Воспаление поджелудочной железы могут вызвать лекарства – если превышена их доза, или если их принимать не по схеме (например, нужно принять после еды, а их принимают до еды) Вот еще некоторые причины, которые вызывают панкреатит и боль в поджелудочной железе
1. Заболевания желчных путей, заболевания желчного пузыря, желчекаменная болезнь – проток железы перекрывается камнями из желчного пузыря. При этом ферменты остаются внутри железы и начинают ее разрушать 2. Травма железы, хирургическое вмешательство 3. Сосудистая патология (атеросклероз, тромбоз, эмболия), приводящая к нарушению кровоснабжения поджелудочной железы, 4. Инфекционные заболевания двенадцатиперстной кишки 5. Воспалительные процессы в брюшной полости 6. Аллергия 7. токсины
8. Паразитарные заболевания
Поджелудочная железа симптомы заболевания
Симптомы острого панкреатита поджелудочной железы: сильные боли в животе, под ребрами, повышенное газообразование, жидкий понос до 15 раз в день, тошнота, рвота, не приносящая облегчения. Боль может отдаваться в спине. Если появился такие симптомы заболевания, как повышенная до 40 градусов температура – значит, начинается некроз поджелудочной железы – панкреонекроз.
Так же могут присутствовать следующие признаки панкреатита: сухость во рту, икота, отрыжка, учащается пульс, появляется одышка, артериальное давление понижается. Иногда может развиться желтуха.
Как отличит симптомы панкреатита от симптомов других болезней
Симптомы воспаления поджелудочной железы часто совпадают с признаками остеохондроза, опоясывающего лишая, острого пиелонефрита, язвы желудка. Более точно определить, что болит поджелудочная железа можно по следующим признакам: при остеохондрозе пальпация позвоночника болезненна, а при панкреатите – нет. При опоясывающем лишае боли сопровождаются кожными высыпаниями, которых нет при болезнях поджелудочной железы. Хотя при панкреатите могут появиться красные пятна коже живота, спины и груди.
Чтобы не перепутать симптомы панкреатита с симптомами язвы желудка, надо помнить, что боль от язвы можно унять приемом щелочного питья, а при болезнях поджелудочной железы это не поможет. Кроме того, при язве боли усиливаются при голодании, после еды успокаиваются, а при панкреатите наоборот
Если болит поджелудочная железа, то боль усиливается после приема пищи, алкоголя, в положении лежа на спине. При наклоне вперед в сидячем положении боль ослабевает. Так же боль ослабевает при голодании, прикладывании холода на околопупочную область слева.
Лечение воспаления поджелудочной железы
Острая форма болезни требует стационарного лечения. Главный рецепт лечения этой болезни – голод, холод и покой. При обострении панкреатита необходимо голодание в течение 5-7 дней. Можно пить прохладную воду, желательно не мене 2-х литров для вымывания токсинов, образующихся при воспалении поджелудочной железы. На область железы необходимо наложить пузырь со льдом.
Причины хронического панкреатита
Причиной хронической формы болезни поджелудочной железы часто является запущенная острая форма заболевания. Так же хронический панкреатит развивается с возрастом на фоне атеросклероза сосудов поджелудочной железы. Её функции снижаются из-за нарушения кровоснабжения, развивается хроническая недостаточность ферментов.
Так же причинами хронического панкреатита являются алкоголизм, злоупотреблении жирной и тяжелой пищей, заболевания печени, щитовидной железы, закупорка протоков железы
Симптомы хронического панкреатита
Симптомы этого заболевания поджелудочной железы не так выражены, как при острой форме болезни: больной жалуется на тяжесть в левом подреберье, ноющие опоясывающие боли, запоры или поносы, подташнивание, отрыжку. Стул часто бывает маслянистого вида со зловонным запахом и не переваренными остатками пищи.
Люди с хроническим панкреатитом часто теряют вес, из-за того, что железа не выделяет достаточного количества ферментов, чтобы переварить пищу, проходящую по тонкому кишечнику и питательные вещества не всасываются
Хронический панкреатит обостряется весной и осенью, всплеск заболевания приходится на период праздников – обильная еда тут же вызывает воспаление поджелудочной железы. Поэтому за неделю до праздников надо начинать принимать ферментные препараты.
Сахарный диабет Сахарный диабет – еще одно из заболеваний поджелудочной железы. Эта болезнь развивается, когда железа не вырабатывает достаточно инсулина (I тип диабета), или когда организм не может эффективно использовать вырабатываемый им инсулин (II тип диабета). Запущенный недолеченный панкреатит может вызвать развитие панкреонекроза, в связи с чем происходит разрушение клеток поджелудочной железы, вырабатывающих инсулин.
Рак поджелудочной железы симптомы и причины
Рак поджелудочной железы довольно часто встречается, заболеваемость раком всё более растет в развитых странах в связи с обильным и ненатуральным питанием. Симптомы рака поджелудочной железы появляются довольно поздно, на последних стадиях болезни, поэтому диагностировать его довольно сложно. Симптомы рака поджелудочной железы очень сходны с симптомами панкреатита
Симптомы рака поджелудочной железы
1. Желтуха. Склеры и кожа становятся желтого цвета 2. Опоясывающая боль в животе, которая может переходить и на спину. 3. Резкое похудение, потеря аппетита, слабость и быстрая утомляемость.
4. Обильный жидкий стул, плавающий на поверхности за счет неусвоенных жиров
Причины рака поджелудочной железы
1. Неправильное питание, пересыщенное мясными блюдами и жирами 2. Курение. 30% всех случаев опухолей поджелудочной железы связана с курением 3. Возрастные изменение тканей поджелудочной железы 4. Диабет – опухоли чаще диагностируется у больных сахарным диабетом.
5. Хронический панкреатит
narrecepti.ru
www.belinfomed.com
лечение болезни. Симптомы и профилактика заболевания Панкреатит
Панкреатит
Панкреатит – это воспаление поджелудочной железы.
При этом заболевании ферменты поджелудочной железы не выделяются в двенадцатиперстную кишку в процессе пищеварения, а активизируются непосредственно в самой железе, разрушая собственные ткани.

Причины возникновения
Наиболее частые причины панкреатита – употребление алкоголя и патология желчного пузыря (в особенности желчнокаменная болезнь). Среди других факторов риска перенесенные оперативные вмешательства на желудке или желчевыводящих путях, язвенная болезнь, травмы живота, применение некоторых медикаментов (женские гормоны, антибактериальные препараты, сульфаниламиды), инфекции (вирусные гепатиты В и С, эпидемический паротит), паразитические инвазии (аскаридоз), аномалии развития протока поджелудочной железы, изменение гормонального фона, нарушения обмена веществ, сосудистые заболевания, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), наследственная предрасположенность.
Симптомы панкреатита
Основной симптом острого панкреатита – сильная постоянная боль в верхней половине живота, которая, как правило, возникает после приема жирной пищи. Боль имеет опоясывающий характер, может отдавать в левую половину туловища, плохо поддается лечению обезболивающими и спазмолитическими препаратами. Часто наблюдается неукротимая рвота, которая не приносит облегчения, слабость, головокружение, нарушение стула, метеоризм.
Для хронического панкреатита характерна боль в левом или правом подреберье, эпигастральной (подложечной) области разной интенсивности, которая возникает или усиливается через час после приема пищи. Стул становится кашицеобразным, содержит частички непереваренной пищи, имеет жирный вид, неприятный запах, тяжело смывается со стенок унитаза. Появляется тошнота, эпизодическая рвота, отрыжка, метеоризм. Человек обычно теряет аппетит и худеет.
Диагностика
Для постановки диагноза применяют общий анализ крови (выявляют признаки воспаления – повышение количества лейкоцитов, увеличение СОЭ и др.), биохимический анализ крови (определяют уровень активности ферментов поджелудочной железы – липаза, амилаза, трипсин), анализ мочи на α-амилазу, анализ кала. Проводят ультразвуковое исследование органов брюшной полости, эзофагогастродуоденоскопию (ЭГДС), эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), рентгенографию органов брюшной полости.
Виды заболевания
Различают острый панкреатит, острый рецидивирующий панкреатит, хронический панкреатит, обострение хронического панкреатита. Формы панкреатита: отечная, деструктивная (панкреатонекроз).
Действия пациента
При появлении типичных симптомов панкреатита следует полностью прекратить употребление спиртных напитков, придерживаться диеты (отказ от жирных и острых блюд). Возникновение острого панкреатита требует срочного обращения за медицинской помощью.
Лечение панкреатита
Больных с панкреатитом госпитализируют. При остром панкреатите необходимо отказаться от еды и питья, которые стимулируют выработку ферментов поджелудочной железой (креон). Жидкость, питательные вещества вводят внутривенно. Для удаления жидкости и воздуха в желудок проводят зонд, особенно если сохраняются тошнота и рвота. Назначают наркотические и ненаркотические анальгетики (промедол, ибупрофен, анальгин), спазмолитики (папаверин, дротаверин, мебеверин). С целью подавления продукции ферментов органа назначают ингибиторы протонной помпы (омепразол, пантопразол, эзомепразол), иногда цитостатические средства (фторурацил, циклофосфан), антиферментные средства (трасилол, контрикал), витамины (элькар). Лечение острого панкреатита также включает прием антибиотиков широкого спектра действия (канамицин, мономицин). При снижении концентрации альбумина в крови назначают введение коллоидных растворов. В случае снижения показателя гематокрита ниже 25% требуется переливание эритроцитарной массы. При развитии гнойных осложнений показано хирургическое лечение.

Лечение хронического панкреатита во время обострений включает постельный режим и голодание в течение 2–3 дней. Разрешается принимать только жидкость небольшими глотками в виде некрепкого чая, минеральной воды без газа, отвара шиповника или травяного чая. Больным назначают антациды (препараты на основе карбоната кальция и карбоната магния). Для подавления секреции применяют ингибиторы протонной помпы. При этом обязательно применяется заместительная терапия ферментными препаратами (панкреатин). Устранение болевого синдрома достигается назначением антихолинергических препаратов (атропин, скополамин) и миотропных спазмолитиков (папаверин, дротаверин). Для профилактики инфекции в пораженном органе часто применяют антибиотики широкого спектра действия (гентамицин, ампициллин).
Осложнения
Острый панкреатит может усугубляться панкреонекрозом, образованием ложной кисты поджелудочной железы, абсцессом поджелудочной железы, панкреатогенным асцитом, легочными осложнениями.
При хроническом панкреатите возможно возникновение недостаточности эндокринной функции поджелудочной железы, что приводит к развитию сахарного диабета.
Профилактика панкреатита
Для предупреждения заболевания необходимо отказаться от употребления алкоголя, своевременно лечить заболевания желчных путей, желудочно-кишечного тракта, рационально питаться (избегать острых приправ, жирных блюд).
Читайте также:
Лечебное питание при панкреатите
Как не допустить панкреатит и как с ним бороться?
Болезни желудочно-кишечного тракта (тактика лечения методами фитотерапии). Панкреатит
www.likar.info
Как поджелудочная железа связана с желудком. Поджелудочная железа. IzlechiSebya.ru
» Поджелудочная железа
Поджелудочная железа - симптомы болезней
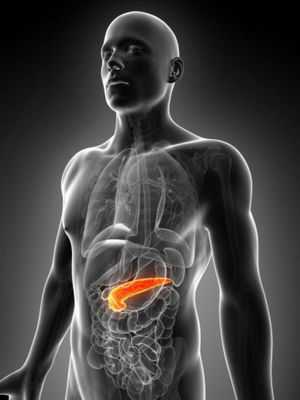
Воспаления поджелудочной железы очень разнообразны и требуют точной диагностики и немедленного лечения.
Поджелудочная железа – незаменимый орган нашего организма. Это достаточно крупная железа, которая работает на два фронта : во-первых, производит богатый ферментами панкреатический сок, во-вторых, выделяет такие метаболические гормоны, как инсулин и глюкагон. Эти вещества необходимы для регуляции обмена жиров, белков и углеводов в организме. Поэтому, если поджелудочная железа перестает нормально выполнять свои функции, мы сразу чувствуем это.
Часто причиной нарушений в работе этого органа являются воспалительные процессы. Нам же важно знать симптомы этих нарушений, чтобы своевременно среагировать на появление проблемы.
Воспаление поджелудочной железы
При развитии воспаления в поджелудочной железе, ферменты, которые она выделяет, перестают выбрасываться в двенадцатиперстную кишку. Они начинают действовать до этого, прямо в поджелудочной железе. При этом клетки железы воспаляются и гибнут. Кроме разрушений в поджелудочной железе от интоксикации могут пострадать мозг, легкие, сердце, печень и почки.
Воспалительные процессы, проходящие в поджелудочной железе, отличаются разнообразием в проявлениях и особенностях течения. Поэтому врачи выделили целую группу заболеваний и синдромов, причиной появления которых является воспаление поджелудочной железы, и дали этой группе общее название - панкреатит.
Острый панкреатит и его симптомы
Этот вариант воспаления поджелудочной железы протекает остро и сопровождается повреждением тканей. При остром панкреатите может развиться дистрофия железы, ее некроз. Может присоединиться также вторичная гнойная инфекция. Эта разновидность панкреатита требует немедленного лечения, иначе болезнь может закончиться летально.
Среди характерных проявлений этой патологии:
- боль в животе
- вздутие живота
- тошнота и рвота содержимым двенадцатиперстной кишки, после которого не наступает облегчения
- на животе с левой стороны около пупка возможно появление синюшных пятен, иногда с желтоватым оттенком.
Четких клинических симптомов, по которым можно с уверенностью сказать, что развился именно острый панкреатит, нет. Поэтому для точной диагностики необходимо проводить дополнительные исследования.
Хронический панкреатит и его симптомы
Хронический панкреатит отличается от острого тихим течением воспалительного процесса. Тем не менее, он постепенно приводит к необратимым изменениям в тканях поджелудочной железы, вследствие чего она перестает вырабатывать необходимое количество пищеварительных ферментов.
Хронический панкреатит может протекать бессимптомно, а может сопровождаться следующими симптомами:
- боли разной длительности и интенсивности: от нескольких минут до 3-4 часов, а иногда и практически постоянно.
- тошнота
- снижение аппетита
- изжога
- вздутие живота, урчание в животе
- в период обострений жидкий стул и рвота
Чаще всего боль возникает в глубине живота и распространяется вверх, усиливаясь после еды, особенно если в меню были жирные, жаренные, острые блюда и копчености. Провоцирует боль также алкоголь и газированные напитки.
Если воспалительный хронический процесс в поджелудочной железе протекает без болевых ощущений, это совсем не говорит об улучшении состояния.
Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники 18 October , 17:25 Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники. помогите! Может есть какие-то рецепты, как побороть тягу к сладкому или может препараты какие-то посоветуете? Буду благодарна!
На базе хронического панкреатита может развиться острый вариант заболевания. К тому же хронический панкреатит может скрываться под маской других болезней: дискинезии желчевыводящих путей, холецистита, язвы желудка. Для установки точного диагноза необходимо обращаться к врачу.
Псевдокиста, как проявление панкреатита
Дегенеративные процессы, которые происходят при остром панкреатите, могут приводить к появлению псевдокисты поджелудочной железы, которая давит на окружающие ее органы. Это может нарушать движение пищи в желудке и двенадцатиперстной кишке, сдавливать желчевыводящие протоки и даже приводить к развитию механической желтухи. Могут оказаться пережатыми и протоки самой поджелудочной железы.
Диабет первого типа – сбои в работе поджелудочной
Еще одним распространенным сбоем в работе поджелудочной железы является сахарный диабет первого типа. Но это уже не воспалительная, а гормональная проблема, о которой лучше говорить в отдельной статье.
Проблемы с поджелудочной нужно решать незамедлительно!
Любые нарушения в работе поджелудочной железы могут приводить к серьезным последствиям вплоть до летального исхода. Поэтому при появлении симптомов, сообщающих о том, что этот орган начал барахлить, нужно незамедлительно обратится к врачу, поставить точный диагноз и лечить болезнь. Самолечение в этом случае недопустимо. Только специалист сможет разобраться в многообразии нарушений поджелудочной железы и подобрать эффективную тактику устранения проблемы.
LiveInternet LiveInternet
ЦЕЛИТЕЛЬНЫЙ ЗВУК СЕЛЕЗЕНКИ и ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Даосы считали, что селезенка вырабатывает антитела, которые способны защитить организм от некоторых заболеваний. Рядом с селезенкой находится поджелудочная железа. Ее основная функция — вырабатывать инсулин. Избыток его или недостаток грозят организму серьезными заболеваниями Древнее знание, в силу близкого расположения и взаимосвязи этих органов, рассматривали их зачастую как единое целое.
Поэтому упражнение с пятым целительным звуком поддерживает и тот, и другой орган. Пятый целительный звук знатоки этой оздоровительной практики сравнивают с совиным криком:
Часть тела, связанная с селезенкой и поджелудочной железой, — это губы, рот. Иногда говорят, что и вообще все мышцы лица можно отнести к тем областям, что связаны с селезенкой и поджелудочной железой.
Упражнение выполняем сидя. Ноги — примерно на ширине плеч. Кисти рук расположены на бедрах, ладонями вверх.
/Постараемся как можно четче представить себе селезенку, ее месторасположение. Она расположена с левой стороны, в верхней части живота и в нижней части грудной клетки. Представим и поджелудочную железу. Она располагается на уровне желудка, в центре тела.
Теперь вспомним, как выполняется брюшное дыхание. Вдох — глубокий, как при брюшном дыхании. Расположим кисти рук на солнечном сплетении, большие пальцы и мизинцы поджаты, пальцы — указательный, средний и безымянный — направлены кончиками к центру солнечного сплетения.
Давим на солнечное сплетение пальцами, и на выдохе едва слышно произносим: Х-У-У-У-У-У-У. Завершая выдох, немного подаемся вперед.
Представим себе, что селезенка и поджелудочная железа, помещены в обволакивающие ткани, своеобразный мешок. Вместе с целительным звуком из всех пор этого мешка выходит понемногу излишний жар и отрицательные эмоции, накопившиеся там.
Селезенка и поджелудочная железа окружены желтым или золотистым сиянием, яркий чистый желтый или золотистый свет со всех сторон омывает его. Вместе с выдохом целительный звук изгоняет избыток жара, с ним из селезенки и поджелудочной железы выходят беспокойство и жалость к себе. Излишек жара покинул селезенку и поджелудочную железу. Они омываются чистым желто-золотистым светом и исполнены позитивных эмоций.
Вернемся в исходное положение: сидим прямо, ноги — примерно на ширине плеч, кисти рук расположены на бедрах, ладонями вверх.
В мыслях держим селезенку и поджелудочную железу. Их омывает чистый желто-золотистый свет. Вы ощущаете, как эти органы генерируют доброжелательность, открытость новым мыслям, ощущениям, людям, чувство справедливости (к себе и окружающим).
В течение занятия повторяем упражнение не менее 3 раз.
ОЧИЩЕНИЕ ДЕСЕН. УПРАЖНЕНИЕ НА ВИБРАЦИЮ ДЁСЕН И ПОСТУКИВАНИЕ
Укрепляем десны. Воздействуем и на селезенку и поджелудочную железу, так как эти органы связаны с этой областью. Упражнение вызывает легкую вибрацию, что сродни уже известной нам технике постукивания.
Упражнение выполняется чрезвычайно просто. Мы несильно щелкаем зубами. В начале упражнения работают передние зубы: 18 раз. Затем в работу включаются и боковые зубы. Щелкаем также не менее 18 раз.
Для того чтобы усилить действенность этого упражнения, полезно выполнить и упражнение для укрепления языка (сглатывание слюны).
Перейдем к технике постукивания, что усилит действие предыдущих упражнений. Суть воздействия этого упражнения — целительные свойства той же вибрации. Только теперь мы вызываем ее постукиванием.
Разотрем ладони до горячего состояния. Теперь указательным, средним и безымянным пальцами (какой именно руки — неважно) выполняем постукивание вокруг губ, воздействуя на верхнюю и нижнюю десны.
Пальцы постукивают вокруг верхних и нижних зубов.
Звук селезенки это звук земли, активизирующий энергию желудка, поджелудочной железы и селезенки.
Связанные Органы: Поджелудочная железа, желудок
Заболевания желудка. Удвоение желудка
Удвоение желудка
Кистозное удвоение желудка в зависимости от локализации может проявляться рвотой как с желчью, так и без желчи. Киста обычно представляет собой продолжение стенки желудка и расположена, как правило, в области большой кривизны, но порой она отделена от желудка и прикрепляется к поджелудочной железе. Четыре критерия позволяют отнести образование к кистозному удвоению желудка: (1) внутренняя выстилка эпителием пищеварительного тракта; (2) наличие наружного гладко.чышечного слоя; (3) кровоснабжение от желудочных сосудов и (4) связь с желудком (киста является как бы его продолжением). Если первые три признака имеются всегда, то четвертым многие клиницисты пренебрегают при постановке диагноза кистозного удвоения желудка.
Эта патология чаще встречается у девочек и в 50% случаев сочетается с другими пороками, преимущественно с удвоением других отделов желудочно-кишечного тракта (например, удвоение или даже утроение пищевода) и пертебральными аномалиями. Считается, что этиологическую роль играет деформация хорды в виде ее расщепления.
Удвоение имеет цилиндрическую или кистозную форму, общую с желудком стенку и может сообщаться (или не сообщаться) с просветом желудка. Основным клиническим симптомом является рвота без желчи. Более часто встречается кистозная форма удвоения, не сообщающегося с желудком. Этот вариант патологии может проявляться желудочно-кишечным кровотечением, развивающимся вторично на фоне изъязвления слизистой выстилки кисты. Как при цилиндрической, так и при кистозной форме иногда отмечаются боли в животе и потеря массы тела.
Из других проявлений следует назвать пневмонию, выпот в плевре и панкреатит, которые непосредственно связаны с кистой, ибо она иногда распространяется в грудную клетку или имеет евнщевое соединение с поджелудочной железой. Оба типа кист, если они связаны с желудком, обычно имеют относительно большие размеры (от 3 до 6 см) и часто пальпируются в виде опухолевидного образования в животе.
Цилиндрический тин чаще локализуется в области большой кривизны желудка вблизи антрального отдела. Кисты, которые нс связаны с желудком, обычно прикрепляются к поджелудочной железе или располагаются около нее, причем сама железа при этом тоже аномально развита. Рвота у таких больных связана, как правило, с панкреатитом, а нс с механической обструкцией. Рвотные массы обычно имеют примесь желчи. Иссечение кисты путем вылущивания ее из общей с желудком стенки или с частью подлежащей стенки желудка приводит к выздоровлению.
Если киста выстлана желудочной слизистой, но не связана со стенкой желудка, то для полноценной коррекции может потребоваться и частичное иссечение закупоренной или аномально развитой доли поджелудочной железы (рис. 24-5). Марсупиализация не должна применяться при этой патологии, поскольку приводит не только к осложнениям, но и к поздним летальным исходам, связанным с возможным перерождением стенки кисты в карциноидную опухоль.
 Рис. 24-5. Иссеченная добавочная доля поджелудочной железы (маленькая стрелка) и соединенное с ней эктопическое кистозное удвоение желудка (большая стрелка) у 8-летней девочки с хроническим панкреатитом.
Рис. 24-5. Иссеченная добавочная доля поджелудочной железы (маленькая стрелка) и соединенное с ней эктопическое кистозное удвоение желудка (большая стрелка) у 8-летней девочки с хроническим панкреатитом.
Заворот желудка
Заворот желудка, впервые описанный Bern в 1866 г. редко возникает в детском возрасте — в литературе представлен всего 51 случай. Эта патология является результатом аномальной ротации одной части желудка вокруг другой. Если ротация происходит вокруг линии, соединяющей кардиальный отдел и пилорус, то заворот носит название органоаксиального (по оси), если же вокруг линии, соединяющей большую и малую кривизну — мезентерикоаксиального.
В редких случаях ротация возникает в обоих направлениях, и тогда развивается смешанный заворот. Желудок в четырех местах фиксирован связками к окружающим его органам: диафрагме, печени, селезенке и ободочной кишке. Примерно в 65% случаев заворот желудка связан с аномалиями диафрагмы и недостаточностью фиксации желудка в области пищеводного отверстия. Заворот желудка может сочетаться и с другими пороками, такими как аспления, но бывает и идиопатическим.
Заболевание может протекать остро или носить рецидивирующий характер. В 50% случаев, описанных в литературе, заворот встретился у детей до года жизни. Первыми симптомами являются рвоты или позывы на рвоту и боли в животе.
При завороте нередко возникает расширение желудка, в частности у больных с пилоростенозом или у пациентов с задержкой психического развития и аэрофагией. Очень важна ранняя диагностика, поскольку быстро может возникнуть тяжелое желудочное кровотечение и некроз стенки желудка. Триада Борхардта. представляющая собой сочетание позывов на рвоту, остро возникшего вздутия в эпигастральной области и невозможности ввести зонд в желудок, характерна для заворота желудка у взрослых, но не имеет существенного значения у детей, поскольку в детском возрасте могут быть и другие тяжелые заболевания, не связанные с заворотом, но проявляющиеся такими же симптомами.
Диагноз ставится с помощью контрастной рентгенографии. При мезентерикоаксиальном завороте отмечается непроходимость желудка, перевернутого вверх дном , при этом антральный отдел часто расположен в грудной клетке (рис. 24-6).
 Рис. 24-6. A, Рентгенограмма брюшной полости у ребенка с мезентерикоаксиальным заворотом желудка, развинтимся после корекции сколиоза. Виден расширенный желудок. В, При исследовании с барием выявлена ротация желудка вокруг линии, соединяющем большую и малую кривизну (мезентерик аксиальный заворот). Желудочно-пищеводный переход расположен каудальнее привратника.
Рис. 24-6. A, Рентгенограмма брюшной полости у ребенка с мезентерикоаксиальным заворотом желудка, развинтимся после корекции сколиоза. Виден расширенный желудок. В, При исследовании с барием выявлена ротация желудка вокруг линии, соединяющем большую и малую кривизну (мезентерик аксиальный заворот). Желудочно-пищеводный переход расположен каудальнее привратника.
Рентгенологическая картина органоаксиального заворота не столь яркая — на снимках виден горизонтально лежащий желудок с более низко, чем обычно, расположенным гастроэзофагеальным переходом и иногда с деформацией 12-перстной кишки (рис. 24-7).
Рис. 24-7. А, Рентгенограмма брюшной полости грудного ребенка с задержкой психического развитии, аэрофагией и органоаксальным заворотом желудка. В, Исследование с барием выявило ротацию желудка вокруг линии, соединяющей пищеводное отверстие с привратником органоаксиальный заворот
Детей с симптомами острого заворота желудка необходимо после кратковременной подготовки срочно оперировать, пока не возник некроз желудка. Наилучший доступ — абдоминальный. Во время вмешательства важно устранить все сочетанные аномалии, произнести пластику ножек диафрагмы и фиксацию желудка. Операция должна быть завершена созданием гастростомы.
К.У. Ашкрафт, Т.М. Холдер
Источники: http://www.likar.info/bolezni-zheludka-i-pishchevareniya/article-65104-podzheludochnaya-zheleza-simptomy-bolezni/, http://www.liveinternet.ru/users/arduus_arimo/post229582562, http://medbe.ru/materials/raznye-detskie-zabolevaniya/zabolevaniya-zheludka-udvoenie-zheludka/?PAGEN_2=2
Комментариев пока нет!
www.izlechisebya.ru
Желудок поджелудочная железа болезни и их лечение. Лечение желудка. ZheludokZdorov.ru
Что болит, желудок или поджелудочная железа? Какие симптомы? Как лечат?
Тут когда как у кого-то болит желудок, но в основном болит поджелудочная. Симптомы простые, тянущая или резкая опоясывающая боль от одного бока до другого. Иногда изжога, горечь во рту и тошнота.
Лечат в зависимости от причины. Но что с панкреатитом, что с отеком поджелудочной набор стандартен. Это диета номер 5, мало не жирной, не острой, не горячей и не холодной еды, но часто. За пол часа до еды нольпаза, во время еды фестал. Иногда еще выписывают лекарства для поддержания печени. А от боли как правило пьют Нольпазу, она снимает спазмы и боль.
Сколько лет болею, меня всегда так лечат. Иногда применяют голодание, но вообще это нельзя, т.к. желудок и поджелудочная еще больше болеть будут и лечение может затянуться аж на месяц. А если соблюдать режим питания, то боли уйдут через 2-3 дня. А через месяц другой уже можно будет позволить себе жаренной картошечки или еще чего, только не часто и не много.
автор вопроса выбрал этот ответ лучшим
Интересное у Вас понятие о лечении))
Лечат не желудок или поджелудочную железу, а какое либо определенное заболевание. Лечить орган без диагноза попросту невозможно, так как различные заболевания той же поджелудочной железы требуют различной тактики, иногда попросту совершенно с противоположными эффектами и целями (к примеру можно стимулировать секрецию, можно ее наоборот подавлять). Все зависит от конкретного заболевания, а не от того, какой орган поражен. Боль очень многогранный симптом, который говорит о десятках заболеваний, нужно знать что именно лечить, прежде чем назначать хоть что.
Точно так же, описать Вам симптомы желудочной боли или боли поджелудочной железы это ни о чем, здесь нужно хотя бы пропальпировать, чего Вы сами себе сделать ну никак не сможете.
в избранное ссылка отблагодарить
Когда болит поджелудочная, то это называют панкреатитом, который при проявлении в первый раз называется острым, а повторно приобретает хроническую форму.
Симптомами боли поджелудочной - это боль в подложечной области, в правом или левом подреберье, боль как бы опоясывает. Бывает рвота, нарушен стул, резкое падение кровяного давления, но это уже крайний случай при остром панкреатите. Чаще всего причиной этих болей может быть наличие камней в желчном пузыре и врачи еще называет алкоголь для людей, у которых повышена чувствительность к спиртному.
А желудок чаще всего страдает гастритом, который появляется из-за постоянных стрессов, неправильной и неумеренной пищи.
в избранное ссылка отблагодарить
Есть интересный вопрос? Задайте его нашему сообществу, у нас наверняка найдется ответ!
Делитесь опытом и знаниями, зарабатывайте награды и репутацию, заводите новых интересных друзей!
Задавайте интересные вопросы, давайте качественные ответы и зарабатывайте деньги. Подробнее..
Статистика проекта за месяц
Новых пользователей: 10440
Создано вопросов: 43607
Написано ответов: 121051
Начислено баллов репутации: 1710377
Соединение с сервером.
Основные симптомы и способы лечения заболеваний поджелудочной железы
Часто люди страдают от различных заболеваний поджелудочной железы. Чтобы их лечение было максимально эффективным, важно своевременно выявить недуг.
Диагностировать заболевание помогут многочисленные симптомы, которые чувствуют многие из больных.
Симптомы заболевания поджелудочной железы
Наиболее распространенным заболеванием поджелудочной является панкреатит. представляющий собой воспаление тканей железы. При этом наблюдается увеличение выброса пищеварительных ферментов.
Панкреатит протекает в острой и хронической форме, но признаки болезни поджелудочной железы примерно одинаковы. При остром панкреатите наблюдаются сильные боли в подреберье, диарея (количество испражнений может достигать 15 раз в сутки). повышенное газообразование. Если эти симптомы дополняются повышенной температурой, речь может идти про более серьезный недуг – панкреонекроз. Если речь идет про хронический панкреатит, наблюдается кашицеобразный стул с не переваренными частичками пищи, боли в верхней части живота, тяжесть в левом подреберье, отсутствие аппетита.
Может иметь место тошнота, отрыжка. запор. Многие люди, страдающие от хронического панкреатита, теряют в весе, это связано с нарушением усвоения питательных веществ из пищи. Говоря о более серьезном заболевании, таком как рак поджелудочной железы, больной ощущает опоясывающие боли, которые переходят на спину, сильную слабость, очень быструю утомляемость. Кроме того, наблюдаются такие признаки, как потеря аппетита, желтый цвет кожных покровов, резкое похудение, обильный и жидкий стул. Такие симптомы болезни требуют незамедлительного обращения к доктору. Все выше упомянутые симптомы плюс повышенное слюноотделение и рвота с примесью желчи могут быть симптомами каменной болезни поджелудочной железы.
Камни в поджелудочной железе встречаются очень редко, как правило, становятся следствием наличия других заболеваний. Но все же, процент пациентов с такими жалобами есть. Подробно про камни в поджелудочной читайте здесь .
Какой бы серьезной не была болезнь поджелудочной железы, не старайтесь вылечить ее самостоятельно. Обязательно обратитесь к доктору, способному провести ряд исследований, чтобы подтвердить или опровергнуть диагноз, назначить эффективное лечение.
В чем заключается лечение поджелудочной железы
Если говорить про воспаление поджелудочной железы и её лечение, то оно отличается, зависимо от формы панкреатита. При острой его форме пациенту показан голод в течение 5-7 дней, рекомендуется только пить прохладную воду. Помимо этого, пациенту назначают анальгетики – препараты, направленные на лечение боли в поджелудочной железе.
Помимо обезболивающих, пациенту вводят препараты, способные снизить активность ферментов, выделяемых поджелудочной железой. При хроническом панкреатите пациенту прописывают несколько иные препараты для лечения поджелудочной, в основном, это ферменты, улучшающие переработку пищи, ее усвоение.
Также рекомендована диета, подразумевающая дробное питание, исключение из рациона жирных, острых, соленых, кислых блюд, газированных напитков, продуктов, провоцирующих метеоризм. Если беспокоят боли, могут быть назначены обезболивающие препараты. Если говорить про серьезные заболевания, такие как рак, то здесь может быть рекомендовано хирургическое вмешательство. Более заметным будет эффект при проведении после операции курса химиотерапии . которая может применяться в комплексе с лучевой терапией.
Если поджелудочной железе требуется избавление от камней, то здесь наиболее эффективным методом станет эндоскопия . которая позволит удалить камни из поджелудочной железы без хирургического вмешательства. При такой терапии практически не бывает побочных действий. Но, проводят такие манипуляции в основном за границей. Однозначно можно сказать одно – лечение поджелудочной железы лекарствами и современными технологиями очень эффективное. Но, при некоторых болезнях могут помочь и народные средства, конечно, если речь не идет про такую серьезную болезнь как рак.
Читайте так же:
Навигация по записям
Поджелудочная железа - симптомы болезней
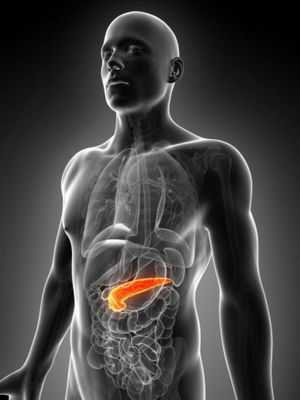
Воспаления поджелудочной железы очень разнообразны и требуют точной диагностики и немедленного лечения.
Поджелудочная железа – незаменимый орган нашего организма. Это достаточно крупная железа, которая работает на два фронта : во-первых, производит богатый ферментами панкреатический сок, во-вторых, выделяет такие метаболические гормоны, как инсулин и глюкагон. Эти вещества необходимы для регуляции обмена жиров, белков и углеводов в организме. Поэтому, если поджелудочная железа перестает нормально выполнять свои функции, мы сразу чувствуем это.
Часто причиной нарушений в работе этого органа являются воспалительные процессы. Нам же важно знать симптомы этих нарушений, чтобы своевременно среагировать на появление проблемы.
Воспаление поджелудочной железы
При развитии воспаления в поджелудочной железе, ферменты, которые она выделяет, перестают выбрасываться в двенадцатиперстную кишку. Они начинают действовать до этого, прямо в поджелудочной железе. При этом клетки железы воспаляются и гибнут. Кроме разрушений в поджелудочной железе от интоксикации могут пострадать мозг, легкие, сердце, печень и почки.
Воспалительные процессы, проходящие в поджелудочной железе, отличаются разнообразием в проявлениях и особенностях течения. Поэтому врачи выделили целую группу заболеваний и синдромов, причиной появления которых является воспаление поджелудочной железы, и дали этой группе общее название - панкреатит.
Острый панкреатит и его симптомы
Этот вариант воспаления поджелудочной железы протекает остро и сопровождается повреждением тканей. При остром панкреатите может развиться дистрофия железы, ее некроз. Может присоединиться также вторичная гнойная инфекция. Эта разновидность панкреатита требует немедленного лечения, иначе болезнь может закончиться летально.
Среди характерных проявлений этой патологии:
- боль в животе
- вздутие живота
- тошнота и рвота содержимым двенадцатиперстной кишки, после которого не наступает облегчения
- на животе с левой стороны около пупка возможно появление синюшных пятен, иногда с желтоватым оттенком.
Четких клинических симптомов, по которым можно с уверенностью сказать, что развился именно острый панкреатит, нет. Поэтому для точной диагностики необходимо проводить дополнительные исследования.
Хронический панкреатит и его симптомы
Хронический панкреатит отличается от острого тихим течением воспалительного процесса. Тем не менее, он постепенно приводит к необратимым изменениям в тканях поджелудочной железы, вследствие чего она перестает вырабатывать необходимое количество пищеварительных ферментов.
Хронический панкреатит может протекать бессимптомно, а может сопровождаться следующими симптомами:
- боли разной длительности и интенсивности: от нескольких минут до 3-4 часов, а иногда и практически постоянно.
- тошнота
- снижение аппетита
- изжога
- вздутие живота, урчание в животе
- в период обострений жидкий стул и рвота
Чаще всего боль возникает в глубине живота и распространяется вверх, усиливаясь после еды, особенно если в меню были жирные, жаренные, острые блюда и копчености. Провоцирует боль также алкоголь и газированные напитки.
Если воспалительный хронический процесс в поджелудочной железе протекает без болевых ощущений, это совсем не говорит об улучшении состояния.
Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники 18 October , 17:25 Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники. помогите! Может есть какие-то рецепты, как побороть тягу к сладкому или может препараты какие-то посоветуете? Буду благодарна!
На базе хронического панкреатита может развиться острый вариант заболевания. К тому же хронический панкреатит может скрываться под маской других болезней: дискинезии желчевыводящих путей, холецистита, язвы желудка. Для установки точного диагноза необходимо обращаться к врачу.
Псевдокиста, как проявление панкреатита
Дегенеративные процессы, которые происходят при остром панкреатите, могут приводить к появлению псевдокисты поджелудочной железы, которая давит на окружающие ее органы. Это может нарушать движение пищи в желудке и двенадцатиперстной кишке, сдавливать желчевыводящие протоки и даже приводить к развитию механической желтухи. Могут оказаться пережатыми и протоки самой поджелудочной железы.
Диабет первого типа – сбои в работе поджелудочной
Еще одним распространенным сбоем в работе поджелудочной железы является сахарный диабет первого типа. Но это уже не воспалительная, а гормональная проблема, о которой лучше говорить в отдельной статье.
Проблемы с поджелудочной нужно решать незамедлительно!
Любые нарушения в работе поджелудочной железы могут приводить к серьезным последствиям вплоть до летального исхода. Поэтому при появлении симптомов, сообщающих о том, что этот орган начал барахлить, нужно незамедлительно обратится к врачу, поставить точный диагноз и лечить болезнь. Самолечение в этом случае недопустимо. Только специалист сможет разобраться в многообразии нарушений поджелудочной железы и подобрать эффективную тактику устранения проблемы.
Источники: http://www.bolshoyvopros.ru/questions/1180834-chto-bolit-zheludok-ili-podzheludochnaja-zheleza-kakie-simptomy-kak-lechat.html, http://zeludok.com/lechenie-i-diagnostika/osnovnyie-simptomyi-i-sposobyi-lecheniya-zabolevaniy-podzheludochnoy-zhelezyi.html, http://www.likar.info/bolezni-zheludka-i-pishchevareniya/article-65104-podzheludochnaya-zheleza-simptomy-bolezni/
Комментариев пока нет!
zheludokzdorov.ru