Виды воспаления, типы воспаления, их признаки и причины. Симптомы воспаление
Формы и виды воспаления - описание, классификация, причины и лечение
Наверное, каждый из нас испытал на себе, что такое воспаление, будь то рана или патологический процесс в каком-либо органе. Такая ответная реакция организма может быть очень опасна и в то же время она необходима как защита. О том, какие бывают формы, виды воспаления поговорим далее. А также рассмотрим, как протекает этот процесс, и попробуем выяснить причины его появления. Не забудем про методы лечения.
Воспаление - что это такое?
Принято считать, что это ответная реакция организма на действие всевозможных болезнетворных организмов и чужеродных агентов. Повреждение тканей часто также заканчивается данной патологией. Это защитная реакция организма в виде процесса, который направлен на сосредоточение, уничтожение агента, вызвавшего повреждение тканей.
Воспаление может развиваться в органах, тканях. Как оно будет протекать, зависит от общего состояния человека, и этот процесс оказывает влияние на весь организм, независимо от того, в каком месте или органе он происходит.
Регуляция данного процесса осуществляется через центральную нервную систему. Болезнетворные микробы агрессивно воздействуют на орган или ткань, вызывая в пораженном месте воспалительный процесс. Он направлен на устранение повреждений и исцеление от болезни.
Даже местную патологию нельзя рассматривать, не оценивая состояния всего организма.
Воспаление присутствует при многих заболеваниях. В названиях некоторых даже принято добавлять окончание «ит», если имеется данный патологический процесс в органах. Так, например: бронхит, плеврит, гастрит. Но такие болезни, как пневмония, ангина, эмпиема сохранили свое название.
Этапы развития воспаления
Любое заболевание в своем развитии проходит несколько этапов. В воспалительном процессе их можно выделить три:
- Повреждение.
- Экссудация.
- Продуктивный этап.
Далее рассмотрим их более подробно.
Суть повреждения
Первый этап - повреждение. Это основа, с которой начинается любой процесс. Оно появляется в результате влияния внешнего или внутреннего патогенного фактора, а далее присоединятся нарушения в соседних тканях и во всем организме в целом. На этом этапе необходимо учитывать два пункта:
- Первичное повреждение тканей.
- Местные реакции и общие изменения в организме. Они могут влиять как положительно, так и отрицательно на повреждение.
Принято выделять первичное и вторичное повреждение. Первичное возникает под влиянием патогенных факторов, развивается в центре воспаления. Для него характерно выраженное нарушение функций и структуры клеток. Вторичное повреждение характеризуется влиянием тех же факторов и ответной реакцией прилегающих тканей и организма в целом. Для него характерны изменения структуры и функции клеток, сосудов, а также изменения вокруг очага воспаления.
При повреждении гибнут клетки и высвобождаются протео-, глико-, липолитические ферменты, они и способствуют разрушению мембран. В пораженном месте накапливаются кислые продукты и нарушаются окислительно-восстановительные процессы. На этом этапе процесс переходит в стадию экссудации.
Экссудация
На начальном этапе экссудации происходит рефлекторное расширение капилляров. К воспаленному участку приливает кровь, он заметно краснеет. Стенки сосудов становятся очень проницаемыми, и в прилегающую ткань проникает белок и ферменты крови. Как результат, образуется воспалительный выпот – экссудат. В этот момент становится заметной припухлость поврежденного участка.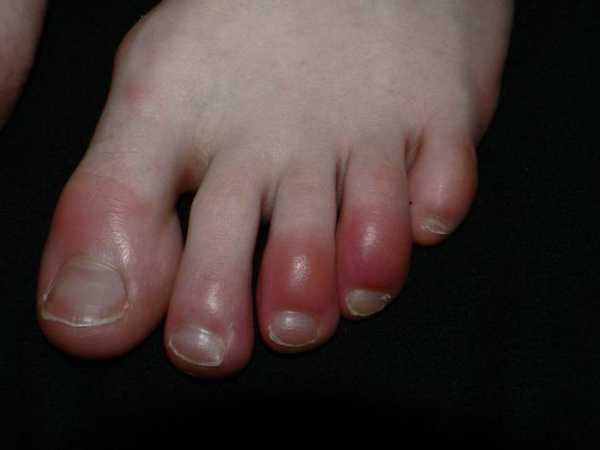
Также происходит поглощение фагоцитами тел живого или неживого происхождения, это есть процесс фагоцитоза. Он может быть завершенным или незавершенным. В первом случае поглощенные частицы перевариваются внутри клеток. Если процесс не завершен, клетки не перевариваются, а долго сохраняются и размножаются.
На конечном этапе происходит накопление в тканях клеточных элементов с примесью крови и лимфы. Затем процесс переходит в третью стадию воспаления.
Продуктивный этап
Этот этап начинается после экссудации, когда процесс фагоцитоза является незавершенным. Макрофаги в очаге воспаления активно размножаются и выделяют монокины, которые способствуют их размножению и образованию новых кровеносных сосудов. В этом месте преобладают лимфоциты и плазмоциты. Постепенно они разрушаются и преобладают уже фибробласты.
В результате происходит формирование новой соединительной ткани.
Классифицируем воспаление
Для того чтобы классифицировать виды воспаления, необходимо учитывать следующее:
- Характер протекания процесса.
- Фазу воспаления.
Характер протекания может быть:
- Острым, он длится не более 4-6 недель.
- Подострым.
- Хроническим.
Фазы воспалительного процесса:
- Экссудативная.
- Продуктивная.
Далее рассмотрим, какие существуют разновидности, каковы причины, вызывающие воспаление.
Виды, причины патологии
Для того чтобы выяснить вид воспаления и его причину, назначить эффективное лечение, необходимо знать, в какой стадии оно находится, а именно в экссудации или в продуктивной стадии.
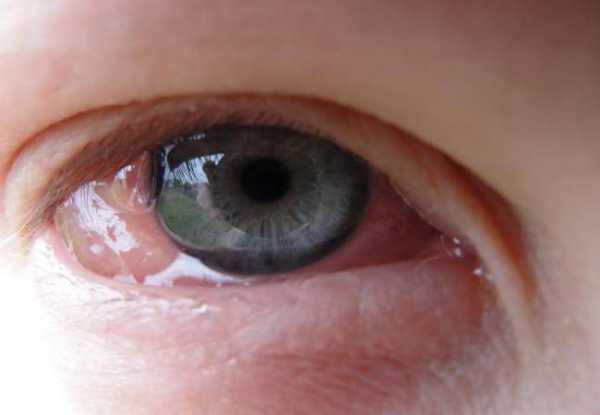
Существуют такие виды острого воспаления:
- Серозное. Причиной развития являются химические факторы, токсины, яды. Может развиваться на коже, в соединительных тканях, слизистых и серозных оболочках.
- Фибринозное. Причиной развития могут быть кокковая флора, микобактерии, некоторые вирусы, дифтерийная палочка, коринебактерия, токсические факторы. Процесс может локализоваться на коже, в зеве, на слизистых, в ранах, в мочевом пузыре, кишечнике, матке, влагалище, желудке.
- Гнойное. Провокаторами являются гноеродные микробы, которые могут поселиться в любом органе или ткани. Может быть острым или хроническим. Существуют такие виды гнойного воспаления:
- Абсцесс.
- Флегмона.
- Эмпиема.
- Гнойная рана.
4. Гнилостное. Причиной развития становится гнилостная микрофлора, которая может попасть в очаг воспаления. Такой процесс может легко развиться у ослабленного человека, с хроническим воспалением, незаживающими абсцессами.
5. Геморрагическое. Причиной становится высокая проницаемость сосудов на фоне развития серозного или гнойного воспаления. Часто развивается на фоне вирусной инфекции.
6. Смешанное. Развивается на фоне любой инфекции, аллергической реакции, химического и термического повреждения.
На коже может развиться любая разновидность из вышеперечисленного списка, но преимущественно развиваются такие виды воспалений кожи:
- Воспаление при экземе.
- Воспалительный процесс при дерматите.
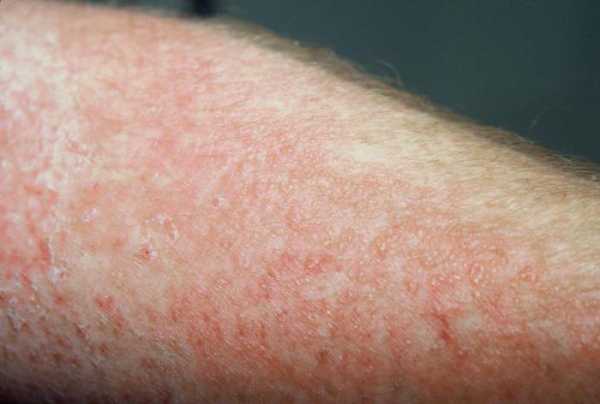
- Пиодермия, или гнойные воспаления.
- Рожистое воспаление.
Признаки
Виды воспаления отличаются тем, что у них может быть разный возбудитель. Но существуют признаки, которые характерны при любом виде данного процесса в организме. Вот некоторые из них.
Признаки местные:
- Участок повреждения приобретает красный оттенок.
- Появляется припухлость и отек.
- Повышается температура тела. Место воспаления становится горячим.
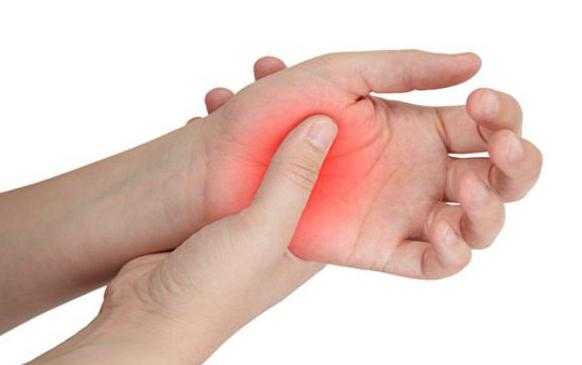
- Появляется боль.
- Нарушаются функции поврежденных тканей.
Общие признаки:
- Повышен уровень лейкоцитов в крови.
- Повышена температура тела.
- Меняется количество и качество состава белков плазмы крови.
- Увеличивается СОЭ.
- Изменяется количество гормонов в крови.
Эти признаки будут иметь любые виды воспаления. Патология органов и тканей возникает в период протекания долгих хронических воспалительных процессов. Об этом далее.
Особенности хронического воспаления
В зависимости от того, каковы причины развития данного процесса, существуют разные виды хронического воспаления. Они полностью зависят от агента, который их вызвал.
Причиной развития могут стать:
- Наличие микробов и грибов, которые имеют хорошую выживаемость в организме человека.
- Продолжительное воздействие на органы или ткани повреждающих факторов, чужеродных организмов.
- Хроническое повышение в крови уровня глюкокортикоидов и катехоламинов при хронических стрессах.
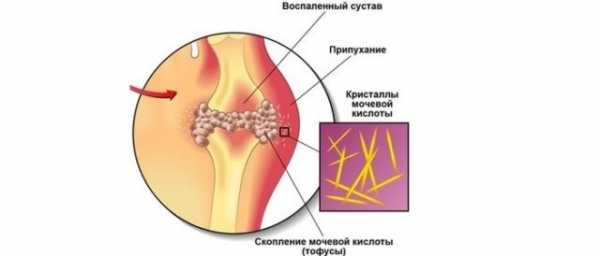
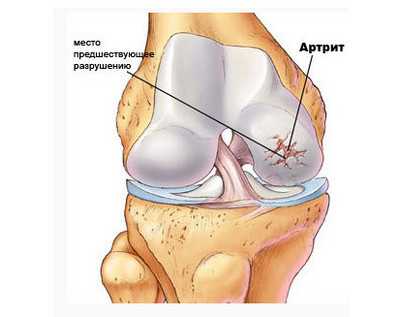
- Иммунная аутоагрессия. Это такие заболевания, как волчанка, ревматоидный артрит.
- Неспособность клеток, поглощающих инородные и вредные частицы, вирусы и бактерии, выполнять свои функции. Возможно из-за врожденной патологии, приобретенной или из-за наследственного генеза.
Хроническое воспаление может протекать в виде повторяющихся острых процессов.
Существует так называемое первично хроническое воспаление, которое протекает вяло, поскольку ослабленный иммунитет не реагирует на чужеродные бактерии.
Особенность патологии хронического характера состоит в том, что именно она становится основой развития болезней, которые приводят людей к инвалидности и к появлению очень серьезных осложнений.
Принципы лечения
Имеются различные виды воспаления, это мы выяснили ранее. Но принцип лечения, который используется для разных случаев, одинаков.

Итак, рассмотрим принципы терапии:
- Первоначально необходимо оказать влияние на повреждающий фактор, чтобы прекратить процесс разрушения клеток. Для этого используют антибиотики, иммунные сыворотки.
- Проводится противовоспалительная терапия местно или с воздействием на весь организм. Это вакцинотерапия, аутогемотерапия.
- Используются противовоспалительные препараты.
- Применяют антагонисты и ингибиторы БАВ.
- При местном воспалении используют сосудосуживающие препараты.
- Также местно воздействуют на очаги воспалительного процесса. Например, прикладывают холод.
- Соблюдение диеты, здорового образа жизни необходимо для повышения защитных сил организма.
Берегите себя, укрепляйте иммунитет и ведите здоровый образ жизни, тогда никакому воспалению не останется шансов для развития. Но при первых проявлениях симптомов данной патологии необходимо не дожидаясь осложнений обратиться к врачу.
Воспаление среднего уха: симптомы и лечение
При возникновении болевых ощущений или воспалительных процессов в ушах не стоит затягивать с лечением, так как это может привести к серьезным осложнениям. Есть даже риск потерять слух.
Патологию, связанную с болезненностью в ушах, принято называть отитом. Данный недуг имеет несколько форм. Симптоматика заболевания знакома многим, особенно детям. В юном возрасте проявление отита представляет собой наибольшую опасность. Поэтому стоит внимательно изучить основные разновидности этой патологии и определиться с возможной терапией.
Наружный отит
Как правило, подобная патология проявляется на фоне того, что кожный покров ушной раковины был инфицирован грибком или бактериями. Согласно статистическим данным, более 10% всех людей хотя бы раз в жизни страдали от подобных проявлений.
К развитию наружного отита могут привести самые различные факторы. Например, если ребенок долго гулял на холоде, то из-за переохлаждения в ушных раковинах мог развиться недуг. Также к подобному результату приводит механическое повреждение и неправильное удаление серы из слуховых проходов.

Вредные микроорганизмы прекрасно распространяются слуховом проходе, так как в нем наблюдается влажная среда. Из-за этого бактерии размножаются очень быстро. Стоит отметить, что данная патология может диагностироваться у каждого человека.
Ушная сера появляется вовсе не для того, чтобы доставлять человеку неудобства, а для блокировки нежелательных веществ, которые могут выпадать внутри организма человека. Именно поэтому эта жидкость выполняет важные бактерицидные функции. Неправильное удаление ушной серы приводит к вероятности того, что человек заболеет отитом.
Как правило, наружный отит относятся к разновидностям кожных заболеваний. Поэтому чаще всего его лечат и диагностируют, так же как дерматит, кандидоз и фурункулез. Это означает, что вызвать отит могут стрептококки и стафилококки, а также различные грибковые бактерии.
Воспаление среднего уха
Данное поражение слухового канала является одним из самых опасных. В этом случае больные жалуются на проблемы со слухом, болевые ощущения и вестибулярные нарушения. Для лечения воспаления среднего уха эффективны только антибиотики. В этом случае нет смысла пробовать народные средства, так как они будут бессильны. Поэтому лучше не рисковать.
Дело в том, что средний отит может привести к гибели слухового нерва, если патология находится в запущенной степени. Кроме этого, у пациента могут развиться такие осложнения, как абсцесс головного мозга, энцефалит, менингит и прочие серьезные патологии, которые способны даже привести к летальному исходу.
Говоря о симптомах и лечении воспаления среднего уха у взрослых и детей, стоит обратить внимание на разновидности данной патологии. В этом случае отит бывает:
- Катаральным. По большому счету является начальной стадией заболевания. У больных закладывает уши, появляются шумы.
- Экссудативным. Данная разновидность воспаления среднего уха характеризуется появлением особого воспалительного секрета, отличающегося вязкостью. Проявляется в виде повышенного давления, заложенности ушей, шумов и болевых ощущений.
- Гнойным. Это самая сложная форма воспаление среднего уха. У больных наблюдается сильная боль, заложенность, жар и гнойные выделения.
Особенности отита у детей
У малышей симптомы воспаления среднего уха наблюдаются намного чаще, чем у взрослых. В первую очередь это объясняется более ослабленным и не до конца сформированным иммунитетом. Кроме этого, стоит отметить, что строение слуховой трубы малышей немного отличается. В ней происходят застойные процессы. Это также часто приводит к воспалению среднего уха у ребенка.
Груднички в течение первых 12 месяцев своей жизни чаще всего располагаются в горизонтальном положении, из-за чего в среднем ухе происходят застойные процессы. В этом случае стоит обратить внимание на то, как ведет себя ребенок. Если он стал плаксивым, плохо спит и отказывается от груди, то это может быть одним из проявлений воспаления среднего уха.
Если речь идет о детском отите, то лечение необходимо провести незамедлительно, так как патология может перейти в хроническую форму и постоянно давать о себе знать на протяжении всей жизни малыша.

Причина возникновения отита
Чтобы определить, как лечить воспаление среднего уха, необходимо понять, почему эта патология появилась у человека. Как правило, средний отит вызывается бактериями. Если подобное произошло, то врач назначает антибактериальную терапию. Чуть реже отит среднего уха формируется на фоне гриппа, ОРВИ и прочих вирусных заболеваний, а также респираторных инфекций. В этом случае речь идет о наиболее распространенных формах недуга, которые проявляются намного быстрее.
Привести к развитию отита может и слишком частое употребление антибиотиков. Это приводит к тому, что в ушах появляется грибок. Также стоит обратить внимание на факторы, которые стимулируют развитие возбудителя в организме человека.
В первую очередь, если больной на протяжении долгого времени не лечит инфекции носовой полости, то это приводит к большому скоплению вредоносных бактерий. Если в это время человек не начнет необходимое лечение, то поражение постепенно начнет переходить в слизистую среднего уха.
Также стоит обратить внимание на диаметр и продолжительность евстахиевой трубы. В данном случае патологии больше подвержены дети, так как у них данный орган намного шире и короче. Из-за этого возбудителям много легче попадать внутрь.
Рассматривая симптомы и лечение воспаления среднего уха, многие не обращают внимания на заложенность носа. Если у человека наблюдается такой признак, который не пропадает на протяжении долгого времени, то это также может спровоцировать отит. Иногда, помимо заложенного носа, человек страдает от ухудшения слуха. Это свидетельствует о том, что в слизистой носовой полости развился сильный отек, который прикрыл отверстие евстахиевой трубы. Из-за этого нарушается естественный процесс оттока жидкости.
Виды патологии
Если говорить о продолжительности заболевания, то в этом случае выделяют острый отит, продолжительность которого составляет не больше 1 месяца и хронический (в этом случае патология может беспокоить человека до 6 месяцев и более). Также при классификации патологии учитывается то, какая именно жидкость появляется в ушном проходе в процессе воспаления.
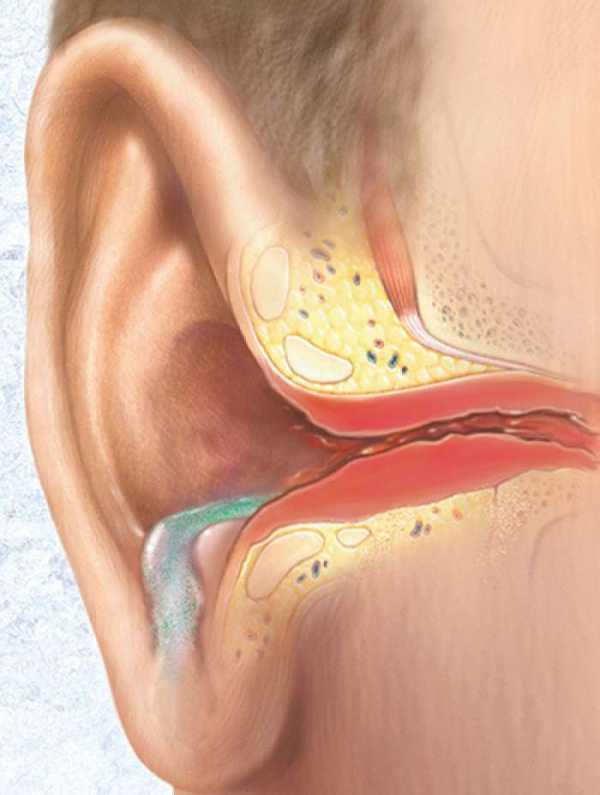
Также играют роль определенные симптомы.
Признаки заболевания
Чтобы определить, что человек страдает от отита, стоит обратить внимание на некоторые распространенные симптомы воспаления среднего уха. В первую очередь стоит отметить интенсивные болевые ощущения, которые проявляются преимущественно в виде прострелов.
Также у больного может сильно снизиться слух. Если человек жалуется на появление щелчков в ушах, что это объясняется изменением внутреннего давления. Также в процессе развития патологии может проявиться общая интоксикация. Для нее характерны озноб, повышенная температура тела и лихорадка. Если речь идет о ребенке, то дополнительно может наблюдаться рвота и тошнота.
Если данные симптомы воспаления среднего уха у взрослого сопровождаются выделениями с гноем и кровью, а также человек испытывает сильные болевые ощущения, то в этом случае нужно незамедлительно обратиться к специалисту, так как это является главным признаком того, что произошел разрыв барабанной перепонки. Посетить врача рекомендуется при проявлении хотя бы одного из этих признаков. Чем раньше специалист сможет диагностировать патологию, тем быстрее и эффективнее будет лечение.
Традиционная терапия
В этом случае рассматривается комплексное лечение воспаления среднего уха у взрослых. Врач прописывает несколько разновидностей препаратов, которые быстрее справятся с недугом. К ним относятся:
- Антибиотики. Средства данного типа необходимы для того, чтобы быстрее уничтожить инфекции. Как правило, антибиотики назначаются в виде таблеток или специальных растворов. Однако после такого курса лечения может потребоваться дополнительная восстановительная терапия.
- Противовирусные средства. Лечение данного типа необходимо для того, чтобы предотвратить дальнейшее распространение вируса.
- Сосудосуживающие препараты. Средства местного действия потребуются для того, чтобы уменьшить отек в носовой области. Благодаря этому улучшается отток жидкости из поврежденного уха.
- Антисептики. Средства этого типа обладают согревающими и обезболивающими свойствами. Как правило, врач прописывает препараты, которые закапывают непосредственно в само пораженное ухо.
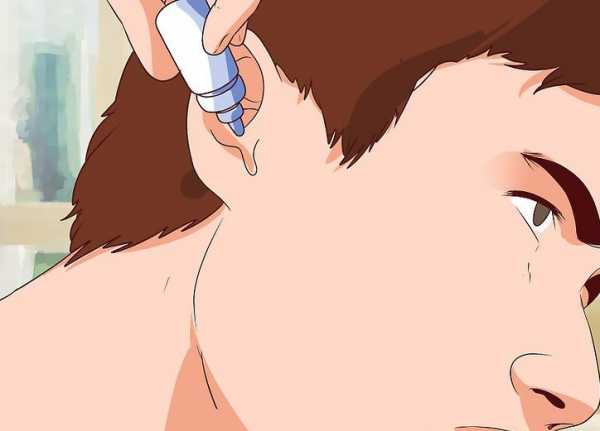
- Противовоспалительное. Препараты данного типа помогают избавиться от болевых ощущений и другой симптоматики патологии.
Народные средства
Натуральные лекарства можно использовать только, если речь идет о патологии наружного типа или при воспалении среднего уха у взрослых и детей. Как правило, в нетрадиционной медицине самой большой популярностью пользуются согревающие компрессы. Однако, прежде чем использовать данные рецепты, необходимо обязательно проконсультироваться со специалистом. Если в ухе образовался гной, то прогревательные мероприятия категорически запрещены.
Компрессы
Прежде чем произвести процедуру, рекомендуется обработать область вокруг ушных раковин при помощи детского крема или вазелина. После этого чистая салфетка или кусок марли смачивается в разогретом спирте, отжимается и накладывается вокруг ушной раковины. Компресс оставляется на ночь. При этом нужно следить, чтобы была покрыта раковина и слуховой проход. Однако данное лечение подойдет только для взрослого человека.
Если речь идет об отите у ребенка в этом случае стоит попробовать черный хлеб. Для этого необходимо срезать боковую часть буханки, разогреть ее на водяной бане и обернуть пленкой. После этого хлеб заворачивают в марлю и прикладывают к уху ребенка.
Мази
Также в домашних условиях можно приготовить специальные кремообразные составы. Например, при грибковом отите поможет чеснок. Для этого потребуется перемолоть 150 грамм продукта и смешать его с таким же количеством оливкового масла. После этого состав помещается в банку и настаивается 10 дней на солнце. По истечении этого времени в смесь добавляется несколько капель глицерина и эвкалиптового масла. После этого жидкости нужно перелить в темную стеклянную бутылку и убрать в холодильник. В итоге получается очень действенная мазь.
Также от отита помогает избавиться настойка софоры японской. Для облегчения состояния необходимо капать по 3 капли жидкости в прожженное ухо дважды в день.
Если больной мучается от стреляющих болей в ухе, то в этом случае можно попробовать закапать прополис на спиртовой основе. Для ребенка используется камфорное масло. Если говорить об эффективности такого лечения, то врачи согласны с тем, что народные способы часто оказываются очень действенными.
Профилактика
Чтобы не допустить развития этого недуга необходимо своевременно лечить любые воспалительные процессы, которые протекают в ротовой полости.

Также стоит проявлять бдительность при появлении даже обычной простуды. Если речь идет о ребенке, то стоит начать процедуры закаливания, которые помогут его иммунитету быть более устойчивым к переохлаждению. Также не рекомендуется чистить ушные проходы малыша при помощи ватных жгутиков и палочек.
В заключение
Чтобы своевременно выявлять развитие патологии, необходимо периодически обращаться к отоларингологу. Особенно это касается маленьких детей, которые больше всего подвержены данной патологии. При возникновении любой тревожной симптоматики нужно срочно принимать меры.
fb.ru
первые симптомы и как узнать

Своевременно выявить признаки воспаления легких можно, если обратиться к врачу, не дожидаясь серьезных симптомов. Пневмония опасна для жизни человека, особенно для ребенка. Ведь легко справляясь с растущей иммунной системой ребенка, болезнь прогрессирует в течение нескольких часов.
Возбудитель болезни чаще всего стрептококковый (Streptococcus pneumoniae). В норме эта бактерия присутствует в легких. Но при воспалении быстро размножается на фоне простудных заболеваний и пониженном иммунитете. Так бывает и при длительном сильном переохлаждении.
Проявление пневмонии зависит от ее возбудителей. В профессиональных кругах принято градировать виды патологических состояний на различные формы. В современности появилось также понятие «атипичная пневмония».
Какие причины ведут к развитию пневмонии:
- снижение сопротивляемости организма к бактериям;
- размножение возбудителей – стрептококка, энтеробактерий, стафилококка.
Атипичная пневмония – причины и симптомы
Тип пневмонии можно узнать по виду возбудителя заболевания. Если типичное воспаление легких возникает от размножения кокковых возбудителей, то атипичная пневмония происходит при росте в дыхательных путях колоний микоплазмы, хламидий, легионелл, гемофильных палочек.
Поражение легких хламидиями связано с чувствительностью микроорганизмов к белковым молекулам рецепторов бронхиальной системы и альвеол. Хламидии размножаются внутри клетки, усложняя антибиотическую терапию. Когда антибактериальное лекарство попадает в кровь, хламидии скрываются в клетке, поэтому выраженные симптомы пропадают. Отказ от антибиотика резко активизирует бактерии, и заболевание приобретает хронические черты.
Микоплазма возбуждает заболевание у молодых людей, в сочетании с инфекциями мочеполовых путей. Распознать этот тип сложно – отсутствуют симптомы острого протекания.
Легионеллы – редкие гости в дыхательных путях, однако их размножение в легких наиболее опасно и чаще всего приводит к трагическому завершению.
Гемофильная палочка – провоцирует воспаление легких у курящих. Активируется при патологических изменениях в дыхательной системе, которые, в свою очередь, наблюдаются у курильщиков, в большинстве случаев.
Все перечисленные возбудители приводят лишь к половине случаев заболевания пневмонией на земном шаре. В 21 столетии медицина сталкивается с другими, новыми возбудителями, против которых еще не существует лекарств. Если естественный иммунитет не справляется – человек погибает от поражения альвеол и недостатка кислорода – то есть, попросту, задыхается. Примером служат – птичий и свиной гриппы, вспышки которых в недавнем прошлом потрясли мировую медицину и унесли много жизней.
Другие факторы заболевания:
- лекарства;
- токсические отравления;
- грибки;
- паразиты.
Признаки воспаления легких
Первый сигнал о неполадках в дыхательной системе – разрушение клеток в дыхательном древе. Организм пытается освободиться от погибших клеток и устранить их частицы из просветов в альвеолах и бронхах. Снаружи это выглядит как сухой кашель и першение в горле.
Чуть позже в битву включается иммунитет, легкие воспаляются, а кашель превращается во влажный, в бронхах накапливается мокрота, кашель усиливается, ведь организм стремиться избавиться от мокроты.
Заболевание проходит три стадии, выражаясь медицинским языком:
- прилива, гепатизации, репарации.
По объему поражения легкого бывает:
- очаговое заболевание;
- сегментарное заболевание;
- долевое;
- крупозное.
Классическое течение пневмонии
Традиционно воспаление легких проходит через прилив, гепатизацию и разрешение. Заболевание завершается в течение месяца. У ребенка болезнь может протекать дольше и характеризоваться более тяжелыми симптомами.
Симптомы красного опечения или прилива
Распознать прилив позволяет – краснота кожи лица, высокая или умеренно повышенная температура, одышка, отекание альвеол, болезненные ощущения в груди из-за повышения наполненности воздухом легких.
Постепенно воспаление в альвеолах нарастает, там собирается жидкость, препятствующая нормальным обменным процессам кислорода и поступлением его в кровь. Симптомы прилива длятся 48–60 часов. Красное опечение можно распознать как поражение сосудов и скопление красных кровяных телец в инфильтрате. Такое наблюдение возможно после забора соответствующих анализов.
Симптомы гепатизации – серого опечения
На этой стадии в процесс воспаления «вмешиваются» лейкоциты, уничтожающие клетки возбудителей недуга. Первым симптомом борьбы организма становится заполнение альвеол экссудатом – мокротой, которая отделяется с кашлем, освобождая альвеолы. Отход экссудата будет довольно долго проходить, пока не выйдут все погибшие бактерии. Этот период называется гепатизацией, так как ткани легкого походят на клетки печени, и при сером опечении скопление кровяных телец, фибрина и прочих клеток образует серое плотное содержимое, если рассматривать его под микроскопом.
Стадия разрешения – симптомы
Узнать, что болезнь перешла в стадию разрешения, то есть в завершающую фазу, позволят новые симптомы:
Патологические процессы постепенно сходят на нет, количество воспалительной жидкости снижается, освобождая альвеолы. Одышка и кашель постепенно проходят. Но отек в области дыхательных путей может еще оставаться некоторое время, а ткани, потерявшие эластичность, вызывают боль в груди.
Фибриновые сгустки растворяются, восстанавливается дыхание, начинается длительный процесс ликвидации отеков – вот краткий перечень основных симптомов третей, репарационной стадии болезни в классическом варианте.
Крупозное воспаление легких
Пневмония, которая поражает оба легких, называется крупозной или двусторонней. Как распознать ее и каковы ее симптомы, разберемся далее. Обычно и у ребенка, и у взрослого, возбудителем этого типа пневмонии называют палочку Фриндлера в сочетании других микроорганизмов, грибов и вирусов.
Симптомы, позволяющие распознать пневмонию:
- одышка, интоксикация;
- чрезмерное потоотделение;
- увеличение температуры тела;
- синюшные покровы лица;
- отек зоны носогубного треугольника;
- отделение мокроты.
У ребенка потливость и посинение покровов наиболее заметно. Причем синюшность у ребенка может наблюдаться на уровне живота и верхних конечностей. Первый признак пневмонии – кашель, слабость.
У некоторых больных возникает патология прочих органов – например, расстройство ЖКТ, узнать о котором можно по неустойчивости стула, газообразованию в желудке, болях и снижению аппетита. У ребенка крупозная пневмония может сопровождаться потерей сознания, бредовым состоянием, галлюцинациями, особенно при повышении температуры.
Взрослые часто отмечают резкую слабость и неспособность двигаться, даже присесть на кровати или дойти до туалета.
При интоксикации есть выраженная недостаточность дыхательной и сердечнососудистой систем. Психическое состояние напоминает расстройство, с угнетенной деятельностью ЦНС. Если вовремя не госпитализировать с этими нарушениями, особенно маленького ребенка – есть риск трагического исхода больного. Современная терапия позволяет купировать заболевание в первые 3–4 дня его течения в условиях стационара. Для этого требуется своевременное обращение за экстренной медицинской помощью.
Как распознать пневмонию у ребенка
Причины пневмонии у ребенка схожи с теми, что становятся причиной этого заболевания у взрослых. Но течение болезни детей может иметь ряд особенностей, которые принимают во внимание, выбирая способы лечения.
Особенности пневмонии у ребенка:
- температура не выше 38;
- лихорадочное состояние не поддается купированию никакими препаратами;
- дыхание сбивчивое и учащенное, кашель может отсутствовать;
- у грудного ребенка одышка комбинируется с втягиванием промежутков между ребрами.
Позже у ребенка проявляются и прочие, взрослые симптомы.
Атипичное воспаление легких
Причины атипичной пневмонии уже перечисляли выше, поэтому разберем ее первые признаки:
- лихорадка и повышенная температура;
- одышка;
- повышение ЧСС до 100 в покое;
- боль в области грудины;
- возможна диарея, головные боли и высыпание на коже, в связи с ухудшением защитных функций организма. Возникает атипичная пневмония с сухого непродуктивного кашля.
Дальнейшее развитие зависит от возбудителя заболевания и приводит к осложнениям в виде отека, абсцесса, психозов, пневмоторакса.
Повсеместное применение антибиотиков, участившееся в последнее время, приводит к тому, что некоторые воспалительные процессы в легких могут проходить без симптомов.
Бактериальные инфекции и пневмония
Для бактериального возбудителя воспаления легких характерно резкое внезапное повышение температуры тела даже до 41 градуса. Такая температура может держаться до 3 суток и является показанием для приема антибактериальных препаратов. Если же в течение 72 часов температура изменялась скачкообразно, то можно заключить о наличии вирусной инфекции, которая не поддается антибиотическому лечению. Бактериальная пневмония характеризуется коричневой мокротой, постоянным навязчивым кашлем, приступы которого усиливаются ночью. Утомляемость больных снижена, поэтому они могут передвигаться не испытывая особого дискомфорта. При вдохе, в грудине ощущается боль.
Если не применить срочное лечение, пневмония может разрушить ткань легких, образуя каверны и абсцессы, признаком которых будет начинающаяся интоксикация.
Вирусная пневмония
Вирус проникает в клетки альвеолы, формируя отек легочной ткани. Кровоснабжение в этом случае нарушается, и лекарственные препараты не могут быть доставлены к очагам поражения через кровоток. Симптомы вирусной инфекции также сопровождаются высокой температурой, болью в груди, кашлем. Для лечения используют противовирусные и симптоматические препараты.
SARS синдром
Новое заболевание в рамках понятия пневмония, появившееся в международной классификации около 10 лет назад. Его могут возбуждать вирусы семейства Paramyxoviridae и Coronavirus. Эти возбудители размножаются в клетках верхней части дыхательных путей, провоцируя изменения в тканях и отек, который не устраняется антибиотиками. Часто подобные вирусы уносят человеческие жизни за 4-5 дней. Первые трое суток – решающие, и если идет регресс, то организм может сам справиться с заболеванием, если же происходит ухудшение – прогнозы очень неутешительны.
Признаки САРС-синдрома:
- синюшность покровов кожи лица;
- снижение АД и отечность;
- набухание лимфоузлов;
- увеличение числа лимфоцитов в крови.
Патологии легких могут приводить и к сердечной недостаточности, и к воспалению почек, мозговым нарушениям. Важно обратить внимание на заболевание при первых его симптомах, чтобы не получить осложнений и неблагоприятного исхода.
wmedik.ru
Виды воспаления, типы воспаления, их признаки и причины
Прежде чем завести разговор про воспаление, разберемся, что же это такое. Зачастую разные виды воспаления в организме возникают вследствие повреждения клеток в нашем организме. Зачастую заболевание направлено на регенерацию именно в поврежденной зоне. Как правило, воспаление характеризуется такими симптомами как краснота, опухоли или же отеки, резкое повышение температуры тела, боли. Предлагаем в рамках этой статьи обсудить виды и типы воспаления, их признаки и причины.
Виды воспаления и их признаки
1.
Серозные виды воспаления. Оно начинает появляться из-за каких-либо механических и химических травм, а так же обморожений. Этот вид воспаления воспаления зачастую появляется в слизистых кожного покрова, чуть резе во внутренних органах человека;
2.
Геморрагические виды воспаления. Зачастую оно появляется в слизистых верхних дыхательных путей. Воспаление проявляется при возникновении в человеческом организме вируса гриппа. Он в свою очередь способствует пропотеванию некоторых сосудов и постепенному накоплению болезнетворных бактерий;
3.
Фибринозные виды воспаления. Зачастую он возникает при образовании экссудата, который имеет большое количество фибриногена. Он в свою очередь в пораженной ткани становится фибрином. Данное воспаление необходимо лечить еще на начальной стадии, так как оно становится первопричиной возникновения других заболеваний;
4.
Гнойные виды воспаления. При этом виде воспаления воспаления появляется в экссудате значительное преобладание нейтрофилов. При распаде они становятся гноем или так называемыми гнойными тельцами. В жидкости, что они образуют, появляются так же лимфоциты, микроорганизмы и мертвые клетки ткани. Гной получается в виде мутной и густой жидкости, которая имеет желтый цвет, с оттенками зеленого. Следует отметить то, что гнойное воспаление может возникнуть в любом органе или ткани;
5.
Катаральные виды воспаления. При данном воспалительном процессе происходит выделение большого количества экссудата, а так же отекает слизистая оболочка. Ощущение этого воспаления можно сравнить лишь с кусочком горького перца, если поместить его в ротовую полость. Многие характеризуют признаки воспаления как прикосновение языка к прогретому железу;
6.
Смешанные виды воспаления. Одно из наиболее неприятных воспалений. Оно состоит из комплекса включающего вышеописанные виды воспаления. Причем признаки воспаления могут подходить сразу к нескольким видам воспалительных процессов. Следует так же отметить, что воспаление может возникнуть в любой части организма.
Типы воспаления, их признаки и причины
Существует типы воспаления, такие как острое воспаление и хроническое воспаление.
Острое воспаление является реакцией организма на неблагоприятные факторы, раздражители, поражения участков ткани и т.д. Воспаление хронического типа есть явление более сложное и длительное. Рассмотрим более глубоко эти процессы.
Острые типы воспаления: его симптомы и причины
Для того чтобы обезвредить различные негативные воздействия, организм проявляет защитную реакцию, проявляющуюся в виде воспаления разного типа. Основным источником, а точнее местом для проникновения в организм инфекций, являются поврежденные участки кожи. Для того, чтобы уничтожить возбудителей, организм направляет в место поражения лейкоциты и компоненты плазмы.
Признаки воспаления острого типа:
1.
увеличивается количество мигрирующих лейкоцитов в место возникновения воспаления;
2.
гиперемия, то есть при увеличении количества притока крови к капиллярам их стенки расширяются;
3.
так как возрастает проницаемость капилляров, то в связи с этим происходит выход белков, жидкостей из сосудов, повышая при этом осмотическое давление;
4.
усиливается приток крови;
Следовательно, при повышенной проницаемости стенок капилляров, происходит выход различных клеток, жидкостей в ткань. В зависимости от этапа воспаления, чередуются типы клеток берущих участие в процессе нейтрализации неблагоприятных агентов. Так, изначально больше всего принимают участие нейтрофилы, но далее прибывают моноциты, лимфоциты.
Типы воспаления взаимосвязаны друг с другом, так как при невозможности организма освободится от возбудителей инфекции острое воспаление перетекает в хроническое.
Хронические типы воспаления: признаки и причины
Хронические типы воспаления - это процесс более длительный, при котором альтерация, в отличие от острого воспаления, выражена менее ярко. Происходит реакция тканей, с инфильтрацией мононуклеарных клеток.
Причины воспаления хронической формы болезни:
1.
инфекционные заболевания, такие как туберкулез, сепсис, сифилис и др. как причины воспаления ;
2.
хронические интоксикации, такие как интерстициальный нефрит, и прочие интерстициальные заболевания легких как причины воспаления ;
3.
заболевания хронического характера с иммунным патогенезом как причины воспаления (миокардит Абрамова- Фидлера)
Причины воспаления, преобразованного из острой формы болезни в хроническую:
1.
острое воспаление, которое систематично повторяется;
2.
изначальная хронизация ( что бывает редко) ;
3.
продолжительное воздействие причин воспаления;
Основная особенность в том, что признаки воспаления различаются по степени активности.
www.astromeridian.ru
Воспаление кишечника: симптомы, лечение и последствия
Воспаления кишечника занимают второе место среди патологий ЖКТ. По статистике, патология одинаково часто встречается у мужчин и женщин, причем воспаление может проявиться в любом возрасте. При недуге воспалительные процессы проявляются на слизистой разных отделов кишечника, вызывая различную клинику. Она зависит от причины возникновения конкретной болезни.
Причины патологий
Кишечник состоит из двенадцатиперстной кишки, толстого и тонкого кишечника. Все они принимают участие в пищеварении, а также в работе иммунной системы. Из-за возникновения воспалительных процессов, нарушается выработка секретирования ферментов, страдает функция всасывания полезных веществ. Все это приводит к нарушению функции кишечника.
Воспаление кишечника может возникать по разным причинам:
- Инфекционные патологии. Бактерии, вирусы, грибки (кишечная палочка, сальмонеллы, ротавирус) часто становятся причиной патологии.
- Заражение глистами.
- Неправильное питание, частое переедание, обилие жирной, жареной, острой, копченой пищи.
- Наследственность. Бывают случаи, когда недостаток ферментов передается на генетическом уровне.
- Дисбактериоз. При нарушении кишечной микрофлоры наблюдается размножение болезнетворных бактерий, возникает патология слизистой.
- Нарушение кровообращения стенок кишечника.
- Аутоиммунные процессы, при которых происходит выработка антител против кишечных клеток. Из-за этого возникает воспаление кишечника.
Виды патологий
Вид воспаления зависит от того, какой отдел кишечника поражен. На основании локализации выделяют следующие патологии:
- Дуоденит. Патология возникает в двенадцатиперстной кишке.
- Энтерит. Воспаление кишечника характеризуется поражением тонкого кишечника.
- Колит.
В отдельную категорию выделяют аутоиммунные патологии, такие как:
- Болезнь Крона характеризуется воспалением кишечника. Симптомы недуга проявляются в боли, патология берет свое начало в кишечнике, но может поражать любой отдел пищеварительной системы, в том числе ротовую полость.
- Колит язвенный. Патология развивается в толстом кишечнике.
- Катаральное воспаление. Заболевание развивается в кишечнике. Колит делится на острый и хронический. В первом случае патология развивается около месяца и характеризуется ярким проявлением симптомов. При хронической форме, воспаление развивается от полугода и дольше.
Воспаление кишечника и симптомы недуга взаимосвязаны.
Дуоденит
Воспаление двенадцатиперстной кишки бывает острым и хроническим. Первый вид встречается редко, чаще всего диагностируется первичный и вторичный дуоденит. Первый тип – самостоятельное заболевание. Второй вид – патология, вызванная холециститом, язвой и иными недугами.
Причиной первичного дуоденита может служить неправильное питание: злоупотребление чаем, кофе, кислым или соленым, жирным. Поверхностный дуоденит затрагивает только верхние слои слизистой оболочки. В данном случае возникает нарушение питания клеток, сами же они истончаются.
Для диффузного дуоденита характерно повышение секреторной функции: воспалительные процессы доходят до желез двенадцатиперстной кишки.
Атрофическая форма представляет собой угасание секреторной функции слизистой, наблюдается ее истончение.
Эрозивный дуоденит характеризуется наличием небольших эрозий на слизистой двенадцатиперстной кишки.
Симптомы дуоденита
Симптомы воспаления кишечника у взрослых при дуодените могут протекать по типу панкреатита, гастрита, холецистита скрытно и смешано. Чаще всего у больных наблюдаются колющие, схваткообразные боли в подложечной области, а также в пупочной зоне. Обычно боли проявляются через полтора-два часа после еды.
Дуоденит верхних отделах напоминает язвенную болезнь, если же патология в нижних отделах, то она напоминает панкреатит или холецистит.
При дуодените могут возникать головные боли, головокружения, рвота, отрыжка, повышается потливость.
Лечение дуоденита
Лечение воспаления кишечника должно быть комплексным. Оно включает диету, медикаментозную терапию. Врач может назначить народные средства.
Для лечения воспаления кишечника назначаются следующие препараты:
- Антибиотики широкого спектра действия, способные оказывать подавляющее воздействие на Хеликобактер Пилори.
- Противоинвазийнные средства. При выявлении глистных инвазий подбираются соответствующие препараты.
- Спазмолитики, обезболивающие медикаменты. Они необходимы в тех случаях, когда болевой синдром имеет яркую выраженность.
По показаниям, гастроэнтеролог может назначить обволакивающие препараты, противорвотные и другие средства. Обязательно проводится корректировка питания.

Народные методы лечения дуоденита
Можно проводить лечение воспаления кишечника народными средствами, но только после консультации с врачом. Самыми популярными средствами являются:
- Отвар зверобоя. Для его приготовления необходимо две ложки сырья залить стаканом воды, проварить на водяной бане без кипения полчаса. Принимается средство по трети стакана за пятнадцать минут до еды.
- Подорожник с медом. Берется чайная ложка меда и такое же количество сока подорожника. Все смешивается. Принимается полученный объем разом за пятнадцать минут до еды.
- Кисель из плодов шиповника. Для приготовления средства берется стакан сухих ягод и литр воды. Вариться средство без бурного кипения на протяжении получаса, после остужается до комнатной температуры и процеживается. Из полученной массы убирают плоды, размельчаются. Затем их заливают полученным отваром, кипятят еще десять минут. В конце приготовления тонкой струйкой вливается крахмал, предварительно разведенный (чайная ложка на сто миллилитров воды). Пьется кисель в неограниченном количестве в любое время.
Нарушение всасывания. Мальабсорбция
В понятие мальабсорбция входит нарушение процессов всасывания. Синдром специфический, его проявление может спровоцировать разные факторы, а лечения как такого не существует.
Чаще всего причиной нарушения является панкреатит, гастрит, холецистит и другие проблемы ЖКТ. Также недуг может спровоцироваться инфекционными болезнями, глистными инвазиями. В каждом случае врач определяет, что именно привело к болезни.
Клинические проявления мальабсорбции
При воспалении кишечника у взрослого, наблюдается синдром мальабсорбции, клиническая картина зависит от степени тяжести, формы патологии.
Выделяют внекишечные и кишечные симптомы. К первой группе относят нарушение процесса всасывания, при которых наблюдается снижение веса, слабость, нарушение психоэмоционального фона, ломкость волос, расслаивание ногтей, сероватый оттенок кожи. Если не проводится лечение, то к симптомам воспаления толстого кишечника и других его отделов прибавляется сердцебиение, мышечные судороги, снижение рефлексов.
При кишечной клинике мальабсорбция характеризуется болями внизу живота, в правой подвздошной области, диарея, урчание и вздутие, повышенное газообразование. Если патология протекает на фоне холецистита, то наблюдается сухость во рту, горькое послевкусие. При гастрите отмечается изжога с неприятным запахом.

Методы лечения мальабсорбции
Лечение проводится путем устранения основного заболевания ЖКТ. Только после этого проводится нормализация работы кишечника.
При заболевании категорически запрещается принимать лекарственные препараты, которые замедляют моторику кишечника. Из-за них вредные токсины не будут выводиться из организма, приводя к ухудшению самочувствия больного, развитию дисбактериоза.
Во время приступов врачи обязательно назначают энтеросорбенты – активированный уголь, «Энтеродез». Обязательно назначается диета при воспалении кишечника, которая помогает при нарушении всасывании нормализовать работу ЖКТ, а также избавляет от диареи и других проблем.
Лечение при нарушении всасывания
Симптомы и лечение воспаления кишечника тесно связаны с нарушением всасывания. Обязательным пунктом в успешном лечении синдрома мальабсорбции является соблюдение диеты. Стол корректируется с целью обеспечения организма всеми необходимыми витаминами и минералами. К примеру, при нарушении всасывании лактозы из рациона исключается молочная продукция. При нарушении всасывания глютена из меню исключаются белково-клейкая продукция.
В качестве дополнительной терапии назначается прием витаминно-минеральных комплексов, содержащих железо, магний, кальций. Врачи могут назначить БАДы.
Для ускорения выздоровления врачи подбирают препараты, стимулирующие всасывание в толстом и тонком кишечнике. При воспалительных процессах могут быть назначены гормональные препараты. Для стимуляции мембранного гидролиза тонкокишечного отдела назначают средства, стабилизирующие кишечную микрофлору.
Если нарушение всасывания угрожает жизни пациента, то проводится операция.
Энтерит
Энтерит представляет собой острое или хроническое воспаление тонкого кишечника. Во время патологии наблюдается изменение строения слизистой, что нарушает синтез кишечного сока и барьерную функцию стенок кишечника.
Энтериты бывают разного происхождения, но по течению они делятся на острые и хронические.
Острый энтерит протекает с ярко выраженной симптоматикой, а хронический является осложнением острого процесса, возникающий при неправильном лечении или в запущенных случаях.
Острый энтерит может быть вызван инфицированием патогенными микроорганизмами, вирусами, отравлениями, злоупотреблением алкоголя, воздействием тяжелых металлов, нарушением в рационе питания.
Хроническая форма возникает при глистной инвазии, интоксикации тяжелыми металлами, при лучевой болезни, аутоиммунных заболеваниях, операциях на кишечнике. Также к хроническому энтериту могут привести наследственные заболевания, в числе которых ферментопатия и энтеропатия.
Воспаление тонкого кишечника проявляется жидким стулом, тошнотой, рвотой, болями в животе, урчанием, повышением температуры. При болезнях ЖКТ всегда облаживает язык. При тяжелой диареи наблюдаются признаки обезвоживания: сухость слизистых, ротовой полости. У больных диагностируется потеря веса. В тяжелых случаях наблюдаются судороги, нарушается свертываемость крови, шок и кома.
Хроническая форма воспаления характеризуется возникновением поноса после приема пищи, слабые боли возле пупочной зоны, учащенный водянистый стул, в котором видны частички непереваренной пищи. Постепенно развивается анемия, остеопатия. Врач диагностирует признаки авитаминоза, снижается масса тела, возникает дискомфорт.

Методы лечения энтерита
Разные виды энтеритов требуют различного лечения. Острая форма лечится в стационаре. Если причиной стали патогенные микроорганизмы, то назначаются препараты, подавляющие их активность: антибиотики, противовирусные средства, противогрибковые. Обязательно проводится корректировка питания, в рацион вводится пюреобразная и отварная пища, не способная раздражать кишечник.
Обязательно назначается ферментотерапия, коррекция микробного равновесия. Назначаются витамины, иммунотерапия, подбираются сорбирующие препараты.
Лечение хронической формы энтерита проводится назначением диеты. Некоторым пациентам врачи рекомендуют пожизненное ее соблюдение. Также назначаются ферментные препараты, корректируется моторика кишечника, подбираются медикаменты от диареи. Обязательно назначаются пробиотики и биопрепараты, поливитамины, минеральные добавки.
При правильном и своевременном лечении энтерита, прогноз благоприятный. При хроническом виде недуга прогноз зависит от причины, степени тяжести поражения кишечника. При регулярном лечении можно избежать истощения и неблагоприятных исходов.

Колит
Колит – это воспаление толстого кишечника, возникающее в результате инфекционного, ишемического, лекарственного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения, метеоризмом, тенезмами.
Колит бывает острый и хронический. Для первого типа характерны боли в животе, метеоризм. В кале наблюдаются примеси слизи, крови. Если недуг не вылечить, то он переходит в хроническую форму, а также острый колит может осложняться язвами, кровотечениями, канцерофобией.
При хроническом колите происходит изменение строения слизистой оболочки кишки с дистрофическими изменениями.
Клинически колит проявляется болью, расстройством дефекации, тенезмами. При воспалении, отмечается боль, носящая тупой и ноющий характер. В некоторых случаях может возникать разлитая боль. После еды обычно болевой синдром усиливается, а после дефекации – ослабевает. Провоцировать боль может ходьба, клизма.
Если колит не лечить, то он может стать причиной перфорации кишечника с развитием перитонита, анемии из-за кровотечения, кишечной непроходимости в результате возникновения спаек, стриктур, рубцов.
Хронический колит лечат в стационаре. При лечении хронического и острого типа воспаления обязательно соблюдается диета. Она предусматривает исключение из рациона продуктов, способных раздражать кишечник.

При воспалении кишечника, вызванного патогенными микроорганизмами, назначают антибиотики, противовирусные, противогрибковые препараты. Если обнаружены гельминты, то подбирают противогельминтные средства.
В лечении воспалений кишечника, любых его отделов, положительное воздействие оказывает настой ромашки, календулы и другие народные средства.
fb.ru
Запомните эти 5 обязательных признаков воспаления
С маленького возраста в кабинете у дяди или тети в белом халате напуганный ребенок слышит эти странные слова: ринит, синусит, или, например, тонзилит. С возрастом загадочных диагнозов с окончанием «ит» добавляется в медицинской карточке практически каждого человека. Знаете ли Вы, что все эти «иты» обозначают одно: воспаление того или иного органа. Доктор говорит нефрит – значит, простудили почки, артрит – разболелся Ваш сустав. Абсолютно каждая структура в теле человека может поражаться воспалительным процессом. И Ваш организм достаточно рано и активно начинает Вам об этом сообщать. Узнайте пять обязательных признаков любого воспаления, чтобы научиться распознавать тревожные сигналы своего организма.
Пять характерных признаков воспаления в Вашем организме
Пять признаков воспаления были выделены еще в давние времена, когда не только специальных медицинских аппаратов для диагностики не существовало, а не шло речи даже о простом анализе крови.
Тем не менее, люди болели всегда, и всегда были врачи, которые умудрялись не просто правильно определить болезнь, но еще и вылечить ее.
Зная эти пять характерных признаков воспаления, Вы тоже сможете определить свою болезнь без каких-либо дополнительных методов:
1. Tumor – отек
Любой воспалительный процесс в организме человека начинается с проникновения в него провоцирующего агента. Это может быть бактерия, вирус, инородное тело, химическое вещество или другой «провокатор». Организм тут же реагирует на нежданного гостя, отправляя к нему своих охранников – клетки-лейкоциты, которые совершенно ему не рады и мгновенно вступают в бой. В месте скопления экссудата образуется инфильтрат. В области воспалительного процесса Вы обязательно увидите отек.
2. Rubor – краснота
В результате гибели поврежденных клеток в организме высвобождаются специальные вещества – медиаторы воспаления. На них, в первую очередь, реагируют кровеносные сосуды, расположенные в окружающих тканях. Чтобы замедлить ток крови, они расширяются, наполняются кровью и результатом этого является возникновение покраснения. Таким образом, краснота является еще одним характерным признаком воспаления.
3. Calor – повышение температуры
Расширение сосудов является обязательным компонентом любого воспалительного процесса еще и потому, что на поле боя необходимо убирать. Приток крови приносит на место воспаления кислород и необходимые строительные материалы, а все продукты распада – забирает. В результате такой активной работы в области воспаления становится очень горячо. Третьим обязательным признаком воспаления является повышение температуры.
4. Dolor – боль
О том, что где-то в теле происходит активная борьба с вредителем, необходимо сообщить мозгу, и лучшим способом это сделать является какой-либо яркий и выразительный сигнал. Для этого практически в каждом участке нашего тела имеются специальные колокольчики – нервные окончания. Боль – это самый лучший сигнал для мозга, в результате которого человек понимает – в определенной области его тела что-то происходит не так.
5. Functio laesa - нарушение функции
Вышеперечисленные признаки воспаления в сумме дают еще один важный симптом этого патологического процесса – нарушение функции пораженной структуры. В области боевых действий жизнь не может продолжаться обычным образом. Поэтому воспаление всегда сопровождается функциональной недостаточностью пораженного органа. В некоторых случаях, это может быть очень опасно для организма, например, при воспалительных процессах сердца, почек или других жизненно важных органов.
Если вы заметите у себя эти пять признаков воспаления – Вам срочно необходимо обратиться к врачу.
Помните о том, что воспалительный процесс – это серьезная патология, которую нельзя лечить самостоятельно. Консультация квалифицированного специалиста и подбор эффективной схемы лечения помогут Вашему организму стать победителем в битве с воспалением.
estet-portal.com
Симптомы хронического воспаления | Методы лечения заболеваний
Локальное воспаление может перерасти в хроническое состояние, которое вылечить очень сложно
Воспаление является естественной реакцией организма на травму. Хроническое воспаление истощает запасы антиоксидантов в организме, а также запускает иммунную систему на производство свободных радикалов, которые путешествуют в организме и уничтожают здоровые клетки. Поскольку стресс подавляет иммунную систему, во всем мире отмечается рост хронического воспаления. Чаще всего воспалительные заболевания являются следствием нездоровой диеты и неправильного образа жизни. Боль, покраснение, жар, отек и потеря функции – это начальные симптомы воспаления, которое, если не лечить должным образом, может привести к хроническим заболеваниям.
Воспаление десен – гингивит
Воспаленные десен – это легкий симптом хронического воспаления. Это заболевание зубов известно как гингивит. Воспаление десен возникает в результате накопления зубного налета (сочетание бактерий и слюны), который формируется по линии десен. При отсутствии лечения возникает более серьезная форма воспаления десен – пародонтит. Это заболевание является основной причиной потери зуба. Регулярное посещение стоматолога – это лучшая защита от гингивита.
Боль в суставах сигнализирует о наличии воспаления
Боль – это способ, при помощи которого организм сигнализирует о наличии воспаления. Болезненные, тугоподвижные и опухшие суставы часто связаны с природными эффектами процесса старения. Хроническая боль в суставах является также характерным симптомом воспаления. Воспаление – это здоровая иммунная реакция, которая производит специализированные гормоны для восстановления поврежденных тканей и исцеления от инфекции. Тем не менее, локальное воспаление может перерасти в хроническое состояние, которое вылечить очень сложно.
Болезнь сердца как следствие хронического воспаления в организме
Атеросклероз, или затвердение артерий, является наиболее частой причиной инфаркта и инсульта. Курение, высокое давление крови и высокий уровень сахара в крови являются признанными медицинским обществом причинами атеросклероза. Однако, все больше данных свидетельствует о том, что инфекция и воспаление могут быть основной причиной болезни сердца.
У пациентов с сердечно-сосудистыми заболеваниями часто повышен уровень С-реактивного белка, который является индикатором наличия воспаления в организме. По данным Американской ассоциации сердца, хроническое воспаление напрямую связано с развитием сердечно-сосудистых заболеваний и является эффективным предиктором рецидивирующих сердечных приступов и инсультов. Если у вас есть характерные для хронического воспаления симптомы, обязательно обратитесь за консультацией к врачу. Прочтите другие статьи на эту тему: Воспаление и связанные с ним заболевания, Диета при воспалении, Воспаление в организме связано с избыточным весом.
medimet.info