Воспаление легких: основные симптомы разных видов болезни. Симптомы воспаление легкого
Воспаление легких - первые признаки и диагностика, стадии и методы терапии
Инфекционные заболевания дыхательных путей по-прежнему находятся в лидерах среди всех инфекционных болезней. Хоть современная медицина с успехом борется с их распространением и возникновением, все же люди продолжают болеть. Воспаление легких – серьезный недуг, поражающий как взрослых, так и детей, сопровождающийся кашлем и рядом других признаков. Лечить болезнь нужно незамедлительно, пока она не привела к плачевным последствиям.
Что такое воспаление легких
Патология имеет в своей основе инфекционную природу, возникающую под воздействием ряда физических или химических факторов. Следует понимать, что пневмония и воспаление – это одна и та же болезнь, объединяющая в себе широкую группу заболеваний, которым присуща определенная клиническая картина, признаки, схема лечения. В процессе развития недуга диагностируется воспалительные процессы в легких, которым характерны поражения альвеолы и интерстициальной ткани.
Специалистами различается первичная пневмония легких, которая начинается как самостоятельное заболевание, и вторичная, причиной которой является пониженный иммунитет вследствие течения какого-либо заболевания, например, ОРВИ. Передается воспаление воздушно-капельным путем: бактериальная инфекция проникает в легкие здорового человека, начиная там прогрессировать. Существуют другие способы инфицирования, но они распространены не так широко.
Симптомы пневмонии у взрослых
Выделяют несколько видов заболевания, которые характеризуются разными признаками. Крупозное воспаление считается самым опасным, особенно для пожилых пациентов, поскольку характеризуется поражением доли легкого, причем это может быть как одностороннее, так и двустороннее воспаление. Основным симптомом этой разновидности болезни считается боль в боку, которая при кашле или вдохах начинает усиливаться.
Кроме этого, повышается температура тела, развивается одышка. Кашель нарастает постепенно, шея краснеет со стороны больного легкого, может отмечаться посинение губ, расширение носогубного треугольника. При мокроте возможно отхождение слизи коричневого цвета с вкраплениями крови из легких. При запущенных стадиях отмечаются признаки интоксикации организма, когда больной может начинать бредить и терять сознание.
При атипичной пневмонии легких признаки могут отличаться в зависимости от возбудителя, вызвавшего воспаление. Микроплазменная инфекция характеризуется сухим кашлем, температурой и першением в горле. Могут возникать мышечные боли, воспаление лимфоузлов, кровотечение из носа. Хламидийная инфекция сопровождается резким повышением температуры, ринитом и увеличением лимфоузлов. В процессе могут появляться аллергические реакции и дерматиты. Легионеллезный тип воспаления провоцирует лихорадку с ознобом, кашлем, головной болью с температурой в пределах 40 градусов.
Хроническое воспаление является следствием не долеченной ранее пневмонии. Оно характеризуется тяжелым дыханием, влажным кашлем с периодическим отходом гнойной мокроты. Воспаляется носоглотка и ротовая полость, снижается аппетит, развивается полигиповитаминоз, иммунитет становится ослабленным. Отмечается потливость и снижение веса. Поскольку сердце работает в усиленном режиме из-за нехватки кислорода в крови, отмечается учащенное сердцебиение, которое может приводить к недостаточности.
У детей
Развитие воспаления у ребенка чаще возникает как следствие других заболеваний: таких, как тяжелая форма простуды, острый бронхит, осложнения гриппа и прочие вирусные заболевания. Болезнь легких начинается с недомогания, после чего организм слабеет. Температура при воспалении легких повышается и сопровождается учащенным дыханием – более 50 вдохов в минуту. После гриппа пневмония характеризуется скачками температуры, у малыша не проходит одышка даже при отсутствии кашля. Одним из симптомов легочного воспаления можно еще назвать бледность кожи.

Первые признаки
Характерные симптомы воспаления легких – боль в груди, кашель, одышка и сухие хрипы. Отмечается повышенная потливость и лихорадка. Температура не является постоянно повышенной – она характеризуется скачкообразными значениям. Следствием интоксикации организма из-за воспаления служит головная боль плохое самочувствие. Позже могут возникать боли в животе, развиваться расстройство стула, метеоризм.
Может ли быть пневмония без температуры
Такие первые признаки пневмонии легких, как повышенная температура и кашель не всегда проявляются у больного. Это крайне опасно, поскольку выявить заболевание возможно лишь проведя определенную диагностику. Так происходит ввиду того, что иммунитет заболевшего ослаблен на фоне беспорядочного приема антибиотиков и противокашлевых лекарственных препаратов.
В этом случае необходимо обращать внимание на другие признаки пневмонии у взрослого, характеризующие болезнь: свистящее дыхание, бледность кожи лица с несвойственным румянцем. Даже при небольших нагрузках при воспалении возникает учащенное дыхание и повышается пульс. При поворотах туловища возникает боль, схожая с мышечной, аппетит снижается и появляется неутолимое чувство жажды.
Причины
Заболевание развивается по ряду причин. В связи с этим выделяют вирусную и грибковую пневмонии. Среди основных инфекционных возбудителей воспаления можно назвать пневмококки, стрептококки, микоплазмы, стафилококки, вирусы гриппа и респираторные инфекции, грибы Кандида. Кроме того, пневмония легких возникает из-за заболеваний верхних дыхательных путей. Катализатором для развития болезни служат пониженный иммунитет, простуды, поражение отравляющими газами или вдыхание веществ, раздражающих верхние дыхательные пути.
Виды пневмонии легких
Большая часть пациентов умирает вследствие заражения стрептококковой пневмонии. Причиной тому является переохлаждение и ослабленный иммунитет. Энтеробактериальная вызывает воспаление почек. Хламидиозная характеризуется развитием заболевания внутри клеток, поэтому очень плохо поддается лечению, очень часто переходя в хроническую стадию.
Микоплазма зачастую сочетается с заболеваниями мочеполовых органов, протекая в неострой форме. Преимущественно поражает взрослых среднего возраста. Не часто, но такие случаи отмечаются, бактерии легионеллы способны вызвать заболевание, причем такие инциденты скорее заканчиваются летальным исходом. На фоне развития разрушений выделяют пневмонию легких, спровоцированную гемофильной палочкой. Такое заболевание поражает курильщиков.

Стадии
В медицине рассматривают 4 стадии развития воспаления:
- стадия прилива (от 12 часов до 3 суток). Происходит резкое наполнение кровью сосудов легких и фибринозная экссудацией в альвеолах;
- стадия красного опеченения (от 1 до 3 суток). При поражении ткани легкого уплотняется, повышается число эритроцитов в альвеолярном экссудате;
- стадия серого опеченения (от 2 до 6 суток). После распада эритроцитов наблюдается изменение в крови в виде массового проникновения лейкоцитов в альвеолы;
- стадия разрешения. Происходит полное восстановление после поражения легочной ткани.
Чем опасна пневмония
Заболевание опасно тем, что может вызвать осложнения в организме человека, которые несут разную направленность. Это повторное возникновение заболевания, абсцесс легкого или их хламидийное воспаление. При пневмонии часто происходит поражениях плевры (плеврит), а при гнойном воспалении может развиться деструкция легких с сепсисом. Вовремя принятые меры позволят избежать отека легкого или гангрены.
Смертельна или нет
Не исключен летальный исход как самое страшное последствие воспаления. В настоящее время такое случается редко, поскольку медицина шагнула вперед и освоила новые способы борьбы, но при затягивании лечения такое развитие ситуации возможно. При осложнении острых форм пневмонии и во время присоединения вторичных заболеваний крайне важно своевременно обратиться за медицинской помощью.
Диагностика
При подозрении на пневмонию легких для постановки диагноза должны проводиться два вида диагностики: инструментальную и лабораторную. К первому виду относят рентгенограмму, выполняемую в двух проекциях, чтобы обнаружить воспалительных очагов (жидкости) в разных отделах легкого и определить объем поражения участков легочной ткани, фибробронхоскопию (осматривают слизистую оболочку бронхов и берут биопсию), компьютерную томографию.
Если у человека наблюдается одышка, применяют метод исследования внешнего дыхания. Спирометрия помогает обнаружить бронхообструктивный синдром и дыхательную недостаточность. При учащенном сердцебиении, которое присуще больному даже при небольших нагрузках, его обязательно направят на электрокардиограмму, помогающую выявить синусовую тахикардию.
К лабораторным исследованиям воспаления относят анализ крови на выявление большого числа лейкоцитов и исследования мокроты. Последний вариант менее информативный, поскольку слизь смешивается с бактериями изо рта, некоторые микроорганизмы могут погибнуть еще до начала обследования, а некоторые вовсе невозможно обнаружить. Используют бактериоскопию после специального окрашивания и посева материала. Для анализа мокроты предпочтительнее брать образцы при глубоком откашливании, особенно если наличие очагов воспаления возможно в нижней части легкого.
Лечение пневмонии
Лечить пневмонию можно в домашних условиях при легкой степени. Дома, как правило, принимают лекарства, прописанные доктором. Терапия в стационаре все же предпочтительнее, поскольку больной всегда находится под наблюдением специалистов, тем более, что при тяжелых случаях и дыхательной недостаточности может понадобиться искусственная вентиляция легких.
Кроме этого, рекомендуется ложиться в больницу при очаговой пневмонии пожилого возраста пациентам, имеющим хронические заболевания, такие как сахарный диабет, болезни сердца. Если лечение в домашних условиях не дало результатов в течение первых 3 дней, настоятельно рекомендуется обратиться за помощью в стационар. Это относится к приему лекарств: если улучшение не происходит в течение первых 3 суток, лечение пересматривают.
Антибиотики
Лекарствами, которыми лечат пневмонию легких, остаются антибиотики. Терапию антибактериальными препаратами назначают как можно раньше, а сам курс при несложной стадии течения длится 7–10 дней. При осложнениях и абсцессе курс может быть увеличен до 3 недель. Беременным врачи назначают антибиотики типа макролиды, пенициллины, препараты цефалоспоринов, которые считаются условно безопасными во время вынашивания и грудного вскармливания.

Осложнения
Кроме легочных осложнений, которые развиваются во время заболевания, страдают другие жизненно важные органы человека. Во-первых, это относится к сердцу. Развивается воспаление сердечной мышцы и острая сердечная недостаточность, связанная с работой органа под большой нагрузкой. Кроме этого, может проявиться менингит или сильный септический шок, способные привести к летальному исходу. Велик шанс развития сепсиса, который через кровь способен распространить поражение по организму.
Профилактика
В целях борьбы с пневмонией легких и рецидивами, стоит внимательно относиться к собственному здоровью. Прежде всего, это относится к укреплению иммунитета, которое можно проводить даже в домашних условиях. Основными составляющими являются правильное сбалансированное питание, периодические физические нагрузки, прогулки на свежем воздухе и прием витаминов.
Большое значение имеет вакцинация, особенно тех, кто принадлежит к так называемым группам риска (это пожилые люди и дети). Не следует забывать мыть руки с мылом. Курильщикам стоит побороть вредную привычку. Своевременные ежегодный осмотр у терапевта, регулярные подходы к стоматологу, а при заболеваниях носоглотки визиты к лору, выявление и эффективное лечение грибковых инфекций – все это поможет предотвратить возможность поражения пневмонией легких.
Видео
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
sovets.net
Воспаления легких: симптомы, виды и признаки
Воспаление легких, иначе называемое пневмонией, развивается вследствие размножения инфекции в организме ребенка или взрослого человека. Эта патология характеризуется воспалительным процессом, протекающим непосредственно в легочной ткани. Как появляется воспаление легких, и основные принципы его лечения мы узнаем из этой статьи. 
Характеристика и виды пневмонии
Еще с древних времен исследователи медицинской науки знали, что есть очень коварное заболевание, которое часто имеет летальный исход. Симптомы воспаления легких были описаны еще Гиппократом, но лечить эту болезнь начали только с начала XX века, когда А. Флеминг открыл лечебные свойства пенициллина.
Легких воспаление маскируется под разные вирусные заболевания. Его можно перепутать с гриппом, разными вирусными болезнями. Это становится причиной позднего обращения пациентов к врачу. Воспаление легких у взрослых и детей очень быстро развивается, поэтому важно вовремя обращаться за квалифицированной помощью специалистов.
Выделяют два вида пневмонии по способу распространения инфекции:
- первичная – она возникает сама по себе, как самостоятельная патология;
- вторичная – появляется патологический процесс на фоне ОРВИ, бронхита и других патологий (особенно дыхательных органов). Часто при низких защитных силах организма развивается воспаление лёгких.
Разновидности пневмонии, в зависимости от того, как поражается лёгочная ткань:
- очаговая – от воспалительного процесса страдает несколько альвеол, что представляет собой небольшой участок легкого;
- сегментарная – легкие делятся на сегменты, при этом виде пневмонии поражается определенный сегмент органа или несколько сегментов;
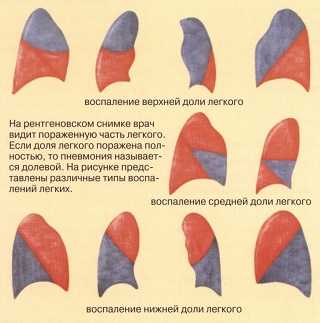
- долевая – патологический процесс распространяется на целую долю органа;
- тотальная – инфекция распространяется по всему органу.
Этиология пневмонии
Начало воспалительного процесса в легких спровоцировано несколькими факторами. Основные причины болезни:
- Переохлаждение – при переохлаждении организма у человека значительно ослабляются защитные силы, инфекция проникает через бронхи, а противостоять ей организм не имеет сил.
- Частые стрессы для человека также оборачиваются значительным падением защитных сил. Атака вирусов не отражается, пневмония может возникнуть как осложнение ОРВИ и так далее.
- Гормональные проблемы у пациента.
- При хронических заболеваниях дыхательных органов есть большая вероятность постоянных обострений с пневмонией.
- Ослабление иммунитета.
- Пороки сердца.
- Травмы при родах у новорожденных.
- При сильном действии на дыхательные органы человека ядовитых газов и паров.
- Осложнение аллергической реакции в бронхах.
- При глубоком вдыхании кусочков еды, если человек поперхнулся жидкостью, в его дыхательные органы попало инородное тело, возникает воспалительный процесс в легких, называемый аспирационной пневмонией.
Нередко случаются ситуации, когда незначительное заболевание ЛОР-органов приводит к острой пневмонии. При неправильном лечении или его отсутствии это может произойти даже при рините. Возбудителей пневмоний много, они окружают человека везде. Защититься от вирусов и бактерий невозможно, но при хорошей иммунной защите организм человека может им противостоять. Есть несколько видов возбудителей, которые вызывают признаки воспаления легких у взрослых.
- Стрептококк – это микроорганизмы, живущие в дыхательных путях и кишечнике. Если они стали причиной пневмонии, лечение у взрослых сложное. При атаке этой группы бактерий симптомы развиваются быстро, человек не успевает начать адекватное эффективное лечение, и фиксируется много летальных случаев.
- Микоплазма – бактерий этого рода много, они располагаются в дыхательных органах и на слизистых половых органов. Пневмонию вызывают бактерии Mycoplasma pneumoniae, которые обитают в дыхательных путях, чаще встречаются у детей.
- Хламидии – патогенные бактерии для человека. Респираторные хламидии вызывают воспаления легких симптомы у детей и молодых людей. Они токсичны, размножаются внутри клеток.
- Легионеллы – бактерии, вызывающие интенсивные симптомы у взрослых воспалительного процесса в легких. Размножаются в органах дыхания на фоне слабого иммунитета, поэтому смертельные случаи зарегистрированы в 1/3 всех случаев заражения бактериями. Вызывает не только специфические симптомы воспаления легких у взрослых, но также диарею, проблемы с нервной системой пациента.
- Гемофильная палочка – возбудитель пневмонии и вызывает признаки воспаления легких у взрослого, если он имеет никотиновую зависимость (курит десятилетиями), хронические болезни легких и бронхов.
- Энтеробактерии – это большая группа бактерий, которые вызывают не только пневмонию. В небольшом количестве некоторые бактерии из этой группы есть каждого человека в организме. Но при сниженном иммунитете, наличии почечной, сердечной и печеночной недостаточности, сахарного диабета, они могут вызвать воспаление легких.
- Стафилококк – вид бактерий, которые входят в состав нормальной микрофлоры кожи человека. Патогенные бактерии из этого рода активно размножаются в носоглотке, ротоглотке, вызывая воспалительные процессы. Они становятся причиной пневмонии у пожилых людей и у пациентов после перенесенного гриппа.
Это основные возбудители заболевания. Врач оценивает проявляющиеся симптомы, и лечение назначает в зависимости от вида возбудителя воспалительного процесса в легких и причины его появления.
Еще недавно пневмония в большинстве случаев приводила к смерти пациентов. Уже сегодня известны современные методы диагностики, антибактериальные препараты, воздействующие на разные группы бактерий, которые позволяют человеку восстанавливаться после воспаления легких.
Основные признаки болезни
Первые признаки воспаления легких не всегда приводят человека к специалисту. Они сходны с симптомами других заболеваний, не каждый знает, как начинается воспаление легких. Болезнь начинается с основного признака – кашля. У каждого пациента кашель проявляется индивидуально: у одних он сухой, у других продуктивный с выделением вязкой желто-зеленой мокроты. Мы опишем, как проявляется воспаление легких симптомы:
- Кашель навязчивый, постоянный, в первые дни развития болезни он может быть редким, затем нарастает.
- При покашливании появляется одышка. Особенно она слышна при сухом кашле у людей пожилого возраста.
- Лихорадка и озноб, человеку и во время жары постоянно холодно.
- Пациент чувствует себя истощенно, постоянная слабость и усталость.
- Во время глубокого вдоха возникает боль в грудине.
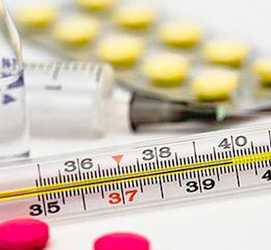
- Скачки температуры. Важно знать, какая температура при воспалении легких может быть. Она очень быстро поднимается до максимальных показателей, могут периодически быть перепады на 1-1,5 градуса.
- Пациент жалуется на недостаток воздуха, ему трудно дышать.
- Первые симптомы воспаления могут сопровождаться осиплостью голоса, громкостью дыхания.
- Пациент становится бледным, может немного посинеть носогубной треугольник.
- Дрожь в голосе – характерный признак пневмонии. Опытный врач без специальных диагностических методик по этому симптому может поставить диагноз. У больного человека при произношении буквы «р» значительно усиливается дрожь в голосе. Это происходит за счет резкого уплотнения части легкого или всего органа при воспалительном процессе. Определить это можно, положив руку на грудь.
Это основные признаки, которые проявляются во время развития воспалительного процесса у взрослых. Они могут проявляться не все при определенных видах пневмонии.
Атипичная пневмония
Она носит такое название, так как протекает нестандартно. Проявляются признаки только на 5-10 день, поэтому сложно сразу диагностировать патологию. Проявляется болезнь:
загрузка...
загрузка...
- постоянный непродуктивный кашель;
- болевые ощущения в мышцах;
- головная боль, которую трудно унять;
- вялость, слабость.

Вирусная пневмония
Часто это вторичное заболевание, возникающее на основе протекающей воспалительной патологии в организме вирусной этиологии. Многие вирусные патологии начинаются с описанных ниже симптомов. Основные симптомы:
- температура тела достигает отметки 39 градусов;
- человек истощен, чувствует себя усталым;
- боль во всех конечностях и в теле.
Эти симптомы характерны для многих вирусных болезней, поэтому для постановки окончательного диагноза необходима диагностика.
Бактериальная пневмония
В организме размножаются бактерии семейства стафилококков или стрептококков. У воспаления этого типа будут специфические проявления:
- температура тела до 41 градуса, которая повышается резко и ее трудно сбить в течение нескольких дней;
- слабость и болезненные ощущения во всем теле;
- тахикардия;
- у человека при кашле отходит мокрота рыжего цвета;
- тяжело дышать.
Грибковая пневмония
Патологию лечить не просто. Оно относится к самым опасным видам воспаления легких. Его возбудителем является грибок кандида – не такой уж неизвестный вид грибка, но на легких он располагается не так часто. В первые дни болезни пациенты даже не догадываются о ее существовании. Определить эту болезнь можно только на поздних этапах, когда обычная терапия уже не очень эффективна. Чем быстрее она начнется, тем лучше. Какие же симптомы при грибковом воспалении легких у взрослых?
- гипертермия;
- кашель, возможно, продуктивный;
- одышка;
- выделение гноя вместе с мокротой – этот симптом является важным показателем именно при этом виде болезни.
Крупозная пневмония
Так как воспалительный процесс охватывает большую площадь легкого, этот вид болезни считается опасным. Патологический процесс может охватить одну долю легкого, или даже спровоцировать двухстороннее воспаление. С проявлением обычных симптомов пневмонии добавляются еще специфические, которые позволяют поставить правильный диагноз.
- Больной жалуется на резкое повышение температуры. Она может достигать максимальных показателей.
- Болезнь сопровождается «легочными» болями. Сами легкие не имеют нервные окончания, поэтому болеть не могут. При кашле на вдохе усиливаются болевые ощущения плевры, на которую также переходит воспалительный процесс.
- Сухой кашель, который сначала редко появляется, затем нарастает, и возникает одышка.
- Характерным признаком крупозной пневмонии является появление красных пятен на шее. Они могут возникать на той стороне, где протекает воспалительный процесс, а могут охватывать всю площадь шеи.
- Происходит посинение губ, нос и губы выглядят немного раздутыми.
- Спустя несколько дней после начала болезни, в выделяемой мокроте могут появиться прожилки крови, или поменяться ее цвет – она приобретает коричневатый оттенок.
- Если иммунитет у человека слабый или интоксикация сильная, больной может иногда терять сознание или бредить.

Признаки хронической пневмонии
Воспаление легких может протекать и в хронической форме. Если не довести до конца лечение, останется в легких очаг инфекции, который время от времени будет приводить к обострению болезни. Каждое новое проявление острой формы пневмонии будет проходить тяжелее, изматывая человека и истощая его силы и иммунную систему. Если у человека хроническое воспаление легких, есть характерные симптомы, лечение должно начинаться незамедлительно по назначению врача. Основными признаками этой формы болезни являются:
- постоянное тяжелое дыхание;
- иногда возникает влажный кашель с выделениями гноя;
- тахикардия и одышка;
- воспалительный процесс охватывает ротовую полость и носоглотку;
- слабый иммунитет;
- слабость и характерные признаки интоксикации при воспалении легких, какая бы температура ни была;
- повышенная потливость во время ночного сна;
- заметное снижение веса и отсутствие аппетита;
- периоды обострения характеризуются сухим кашлем и повышением температуры тела;
- при длительном течении болезни развивается сердечная недостаточность.

Факторы риска летального исхода болезни
Пневмония опасна своими осложнениями. К сожалению, не всегда болезнь заканчивается выздоровлением. Есть определенные факторы, которые усложняют течение болезни, приводя к неблагоприятным прогнозам.
- Пациент мужского пола.
- Переохлаждение перед развитием воспалительного процесса в легких.
- Явно выраженная одышка.
- Изменения в психике во время болезни.
- Наличие хронических болезней: сахарного диабета, онкологии.
- Пониженное АД.
- Пониженная температура тела при пневмонии.
Чтобы не подвергать себя опасности развития осложнений, нужно обращаться к врачу при появлении первых симптомов. После назначения необходимых диагностических процедур, врач определяет индивидуальные особенности терапии. Это важно для полноценного восстановления парного дыхательного органа – легких.
Читайте также статью «Воспаление лёгких без температуры» https://medlegkie.ru/klassifikatsiya-bronhitov/vospalenie-legkih-bez-temperatury-u-vzroslyh-simptomy-i-lechenie.htmlзагрузка...
загрузка...
medlegkie.ru
Симптоматика и первые признаки воспаления легких
Воспаление легких (пневмония) является опасным недугом, игнорирование развития и последствий которого может привести к летальному исходу. Коварность воспаления заключается и в том, что первые симптомы пневмонии легко перепутать с простудными заболеваниями, а само недомогание может носить вялотекущий характер. Несмотря на развитие медицинских технологий и наличие эффективных антибиотиков, воспаление легких все еще остается одной из ведущих причин детской смертности и смертей у больных пожилого возраста.
Причины возникновения пневмонии
Термин «пневмония» включает в себя целую группу заболеваний, развитие которых спровоцировано различными факторами, однако заканчивается абсолютно одинаково – воспалительным процессом в легких (воспалением легочной ткани). Степень заболевания варьируется от легкой до тяжелой и носить односторонний (при воспалении одного легкого) и двусторонний (воспаление обоих легких) характер.
Пневмония также может возникать как сопутствующее заболевание при ином диагнозе и как осложнение после некачественно проведенного лечения ОРВИ. Развитие воспаления легких дают различные возбудители – пневмококки, стафилококки, стрептококки, гемофильная палочка, легионелла, энтеробактерии, микоплазма, хламидии, но возможно и неинфекционное возникновение на фоне поражения токсическими веществами, аллергической реакции и ожогах/переохлаждении дыхательных путей.
Первые признаки
Наиболее часто воспаление легких встречается как осложнение после перенесенной ОРВИ. На первоначальном этапе отличить одно заболевание от другого бывает весьма затруднительно. Симптомы пневмонии в зависимости от возбудителя, тяжести заболевания и его первичности (вторичности) могут различаться, но в наиболее общем виде первыми признаками воспаления легких являются следующие:
- Длительность простудного заболевания более 7 дней без видимых результатов лечения.
- Сухой надсадный кашель, невозможность глубоко вдоха и контролируемого полного выдоха.
- Кашель с отхождением мутной мокроты зеленого оттенка с возможными следами крови.
- Одышка, тахикардия.
- Озноб, лихорадка, повышенное потоотделение.
- Общая слабость организма, тошноты, расстройство стула.
Температурные показатели при заболевании воспалением легких могут резко отличаться – от пребывания в пределах нормы до резкого повышения температуры до 39 градусов.
Симптомы и признаки у детей и грудничков
Течение болезни у взрослых и детей имеет свои отличия. Развитие пневмонии у самых маленьких может происходить в рекордные сроки и поразить организм ребенка за несколько часов. Симптомы начальной стадии воспаления совпадают с симптомами ОРВИ, но некоторые особенности поведения и самочувствия ребенка помогут родителям распознать пневмонию:
- Высокая температура – первая причина для беспокойства, однако она может сопровождать и другие физиологические проявления. Например, в период прорезания зубов температура тела малыша повышается в среднем до 38 градусов. Более высокие показатели – повод для серьезного беспокойства и обследования на предмет возможной болезни легких. Однако в ряде случаев воспаление у детей протекает без тревожных симптомов на градуснике.
- Учащенное дыхание. Пневмония у детей заставляет организм ребенка включить для облегчения дыхания все мышцы грудной клетки, что отражается во втяжении ее подреберной и надключичной части. Само дыхание приобретает стонущий характер, а его частота выходит за пределы возрастной нормы (для двухмесячного малыша этот показатель составляет от шестидесяти вдохов/выдохов; для детей в возрасте до одного года – свыше пятидесяти; от года до пяти – сорок и более вдохов/выдохов).
- Цианоз кожных покровов. Нездоровый оттенок кожи в соединении с активным раздуванием крыльев носа – один из явных признаков пневмонии у детей. Для грудничков и самых маленьких особо показательна синюшность губ и области вокруг носа.
- Кашель. Боли в грудной клетке, абдоминальные боли, головные боли. Освоившие разговорную речь дети нередко жалуются на тяжесть в груди, дискомфортные ощущения в животе и головную боль как следствие стойкого кашлевого синдрома. Непрекращающийся кашель – явный симптом опасного заболевания, но протекание пневмонии у детей возможно и без этого признака.
- Снижение общего тонуса. Течение болезни выражается в общем снижении активности ребенка, появлении вялости, сонливости, апатии, частичной потере аппетита или полном отказе от пищи, для грудничков характерны срыгивания и отказ от груди, расстройства ЖКТ в виде рвоты и диареи, в ряде случаев – потеря сознания. У детей первых месяцев жизни наблюдается практически полная обездвиженность, но при этом нарушения сна и усиление плаксивости.
Любой из указанных признаков является основанием для безотлагательного обращения к врачу и оказания медицинской помощи.
Симптомы и признаки у взрослых
 Одним из основных симптомов развития пневмонии у взрослых становится кашлевой синдром. Кашель сухой, непродуктивный или малопродуктивный, со свистящими звуками, носит навязчивый характер. С течением времени усиливается и переходит во влажный кашель с обильным отхождением вязкой мокроты желто-зеленого гнойного цвета с возможными кровяными включениями.
Одним из основных симптомов развития пневмонии у взрослых становится кашлевой синдром. Кашель сухой, непродуктивный или малопродуктивный, со свистящими звуками, носит навязчивый характер. С течением времени усиливается и переходит во влажный кашель с обильным отхождением вязкой мокроты желто-зеленого гнойного цвета с возможными кровяными включениями.
Кашлевой синдром может сопровождаться резким повышением температуры тела вплоть до 39 градусов. Однако показатели ниже 37 градусов не являются убедительным признаком отсутствия пневмонии, поскольку при вялотекущем развитии болезни температура может держаться в пределах нормы или оставаться субфебрильной.
Наряду с температурой и назойливыми приступами кашля, развитие пневмонии у взрослых отличается следующими характеристиками:
- Неэффективное лечение ОРВИ. Затянувшееся простудное заболевание (свыше недели) с отсутствием действенности жаропонижающих средств. Волнообразный характер течения недуга с резким ухудшением после видимого улучшения.
- Абдоминальный болевой синдром и боли в грудной клетке. Отраженные боли в животе являются одним из сопутствующих симптомов воспаления легких, при этом больной не в состоянии локализовать источник боли. Пневмония также сопровождается болевыми ощущениями в грудном отделе, длительными ноющими или колющими болями и чувством тяжести в районе сердца, тахикардией.
- Одышка и поверхностное дыхание. У больных воспалением легких наблюдается затрудненное, частое дыхание поверхностного характера. Попытка сделать глубокий вдох приводит к возникновению спастического кашля, а при любой физической активности появляется ярко выраженная одышка и ощущение нехватки воздуха.
- Лихорадка и потоотделение. Болезнь легких приводит к возникновению интенсивного потоотделения (как горячего, так и холодного пота), усиливающегося в ночное время и сопровождающегося лихорадкой и ознобом.
- Физические недомогания. Стандартными жалобами во время пневмонии являются головная боль, миалгия, быстрая утомляемость, расстройство ЖКТ в виде тошнот, рвот и диареи.
Залогом успешного излечения от воспаления легких и отсутствия плачевных последствий для состояния здоровья пациента является своевременное обращение к врачу и ранняя диагностика заболевания. Обнаружение пневмонии на начальных стадиях делает лечение максимально продуктивным и способствует скорейшему возвращению больного к здоровой жизни.
Лечение пневмонии антибиотиками и их виды.
О том какие виды пневмонии заразны, а какие нет.
О том как распознать и вылечить болезнь у взрослых.
Причины, симптоматика и особенности лечения недуга.
prostudnik.ru
Воспаление легких: симптомы, признаки
План статьи: 1. Симптомы и признаки крупозного воспаления легких 2. Симптомы и признаки очагового воспаления легких 3. Симптомы и признаки пневмонии у людей с алкогольной зависимостью 4. Симптомы и признаки пневмонии у детей 5. Симптомы и признаки воспаления легких у людей пожилого возрастаНесмотря на достижения мировой медицины и разработки принципиально новых антибактериальных препаратов, воспаление легких по сей день остается угрожающим жизни заболеванием. Среди всех инфекционных болезней, пневмония занимает лидирующие позиции по числу смертности больных. Особенно тяжело пневмония протекает у категорий лиц со сниженным иммунным потенциалом, к которым относятся дети и граждане преклонного возраста.

Симптомы и признаки крупозного воспаления легких
Долевая пневмония считается одной из самых опасных форм воспалительного процесса в легких. Эта патология отличается крупными масштабами поражения тканей и серьезными осложнениями.Крупозное воспаление легких является острым заболеванием с долевым поражением легких, чаще с обеих сторон. Протекает с явно выраженной интоксикацией, сопровождающей токсическое поражение других органов. Частым возбудителем этой патологии является палочка Фриндлера, отличающаяся особой токсичностью и высокой разрушающей активностью. В редких случаях пневмонию провоцируют оппортунистические микроорганизмы, такие как стафилококки и стрептококки, когда снижается иммунная активность организма.
Воспалительные изменения развиваются в долях одного или обоих легких. Воспалительный инфильтрат сдавливает альвеолы с бронхами мелкого калибра и развивается отек легкого. Патогенез отражает специфические симптомы пневмонии и представляет собой размножение патогенных бактерий в нижних путях дыхательной системы и активации защитных иммунных процессов, включая реакцию гиперчувствительности замедленного типа.
Какие основные симптомы при крупозной пневмонии
- Фебрильная температура.
- Симптом «Ржавой мокроты».
- Слабость на фоне интоксикации.
- Боли в груди.
- Болезненный кашель.
 Легочное воспаление очень быстро проявляет симптомы. Температура тела поднимается до 39ºС, появляется одышка с сухим кашлем, но, спустя два дня, кашель усиливается и появляется мокрота с характерным оранжевым цветом, содержащая гемолизированные красные клетки крови. Общее состояние больного резко ухудшается и появляются сильные боли в области проекции легочной ткани.
Легочное воспаление очень быстро проявляет симптомы. Температура тела поднимается до 39ºС, появляется одышка с сухим кашлем, но, спустя два дня, кашель усиливается и появляется мокрота с характерным оранжевым цветом, содержащая гемолизированные красные клетки крови. Общее состояние больного резко ухудшается и появляются сильные боли в области проекции легочной ткани.
Симптомы и признаки очагового воспаления легких
Очаговая пневмония — еще один тип воспалительного процесса в дыхательных путях. Характерной особенностью этого типа заболевания является в ограниченной локализации патологического очага, в дольке. Своими симптомами очаговая пневмония нередко напоминает бронхит, в связи с чем диагностика заболевания осложняется и уже обнаруживается на поздних стадиях, когда инфекционный процесс успел нанести ощутимый вред организму.
Различают несколько видов очаговой пневмонии:
- Инфекционная.
- Аспирационная.
- Гипостатическая.
- Травматическая.
- Послеоперационная.
Проникновение возбудителя часто происходит по бронхогенному пути, когда бактерии попадают из системы бронхов в альвеолярное пространство. Обычно поражается одно легкое, с протекающим воспалением в пределах одной или нескольких дольках.
Какие возникают симптомы при очаговом воспалении легких
- Субфебрильная температура.
- Кашель со слизистым отделяемым.
- Общая слабость организма.
- Акроцианоз кожных покровов.
- Одышка.
 Заболевание развивается остро с признаками схожими с острыми респираторными вирусными инфекциями. Лихорадка начинается с субфебрильных цифр и может достигать 40ºС, при адекватном лечении ее продолжительность не более пяти дней. Кашель в начальном периоде заболевания чаще бывает сухим, а, спустя, два дня приобретает слизисто-гнойный характер.
Заболевание развивается остро с признаками схожими с острыми респираторными вирусными инфекциями. Лихорадка начинается с субфебрильных цифр и может достигать 40ºС, при адекватном лечении ее продолжительность не более пяти дней. Кашель в начальном периоде заболевания чаще бывает сухим, а, спустя, два дня приобретает слизисто-гнойный характер.
Специфическое действие токсинов патогенных бактерий вызывает характерные признаки воспаления легких. Бактериальные токсины действуют системно и вызывают сильнейший интоксикационный синдром, который проявляется в общей слабости организма, в признаках воспаления легочной ткани, за счет альтеративного действия микробных веществ. Инфильтративные очаги, включающие альвеолярные мешки и бронхиолы, затрудняют газообмен внутри легких и провоцируют развитие одышки с тахипноэ.
Симптомы и признаки пневмонии у людей с алкогольной зависимостью
Воспалению легких высоко подвержены люди, злоупотребляющие, алкоголем и курением. Пары этилового спирта оказывают сильное раздражающее действие на слизистую оболочку бронхопульмональной системы, тем самым снижая ее защитные функции и создавая благоприятные условия для проникновения и развития инфекционных агентов. Осложненному течению пневмонии также способствуют: дефицит витаминов, как следствие несбалансированного питания, гормональные нарушения, иммунодефицитные состояния и токсическое поражение печени с нарушением ее нормального функционирования.
 В легочной ткани алкоголиков содержится меньшее количество глютатиона, который является мощным антиоксидантом и защищает легкие от разрушающего действия активных форм кислорода. К тому же этанол разрушает белок клаудин, который входит в состав аэрогематического барьера. При помощи этого барьера осуществляется обмен газами между кровью и внешней средой, поэтому если имеется дефицит клаудина, то жидкие среды начинают пропитывать легочную паренхиму. Таким образом, создаются идеальные условия для развития инфекционного процесса.
В легочной ткани алкоголиков содержится меньшее количество глютатиона, который является мощным антиоксидантом и защищает легкие от разрушающего действия активных форм кислорода. К тому же этанол разрушает белок клаудин, который входит в состав аэрогематического барьера. При помощи этого барьера осуществляется обмен газами между кровью и внешней средой, поэтому если имеется дефицит клаудина, то жидкие среды начинают пропитывать легочную паренхиму. Таким образом, создаются идеальные условия для развития инфекционного процесса.
У больных алкоголизмом признаки пневмонии не имеют особенных проявлений. Стоит лишь учитывать, что клиника, на фоне алкогольной интоксикации, может быть стертой, не иметь четко выраженных симптомов, однако, это не исключает развитие патологического процесса в органах дыхания.
Какие признаки пневмонии при алкоголизме
- Температура тела в низких субфебрильных пределах.
- Кашель с отхождением мокроты.
- Отставание пораженной стороны грудной клетки в акте дыхания.
- Боли слабо выражены.
- Одышка.
- Цианоз.
Алкоголизм затрудняет диагностику патологии, поэтому точный диагноз можно поставить только после комплекса инструментальных исследований. Основным и наиболее важным методом является рентгенологическое исследование органов грудной клетки. Только на основании рентгенологических симптомов можно поставить окончательный диагноз и назначить лечение.
Симптомы и признаки пневмонии у детей
Пневмония детского возраста заслуживает особое внимание. Уже начиная со второго полугодия детский организм подвержен развитию генерализированного воспалительного процесса. Детский организм в разные периоды своей жизни имеет определенные особенности функционирования и все это непременно будет сказываться на том как выражается пневмония у детей конкретной возрастной группы. В детском возрасте частым возбудителем инфекции является гемофильные палочки и пневмококки. В младшем возрасте воспаление легких может вызывать микоплазма, в частности, в летне-осенний период года. В подростковом периоде нередким возбудителем пневмонии становится хламидия.
Факторы, способствующие активации условно-патогенной микрофлоры:
- Перенесенное ОРВИ.
- Переохлаждения.
- Попадание инородных тел и веществ в дыхательные пути.
- Витаминный дефицит.
- Иммунодефицитные состояния.
- Врожденные пороки развития.
- Рахит.
При частых срыгиваниях, рвотные массы непременно попадают в воздухоносные пути, занося туда микрофлору из пищеварительного тракта: золотистый стафилококк и кишечная палочка, активность которых вызывает развитие характерных признаков пневмонии.
 Возбудители проникают в воздухоносные пути воздушно-капельным путем. При этом заболевание развивается как первичный патологический процесс, но нередко пневмония бывает вторичной, как осложнение воспалительного процесса в верхних отделах пульмональной системы. Вторичные пневмонии чаще регистрируются у детей.
Возбудители проникают в воздухоносные пути воздушно-капельным путем. При этом заболевание развивается как первичный патологический процесс, но нередко пневмония бывает вторичной, как осложнение воспалительного процесса в верхних отделах пульмональной системы. Вторичные пневмонии чаще регистрируются у детей.
С проникновением возбудителя, на слизистой бронхов развивается отек в результате затрудняется подача воздуха к альвеолам, они начинают спадаться, нарушается газообмен, развивается дефицит кислорода и ацидотические состояния.
Очень опасными являются внутрибольничные пневмонии.
Они развиваются в условиях стационара, когда ребенок проходит лечения по поводу другого заболевания. Возбудители госпитальных пневмоний отличаются своей устойчивостью ко многим антибиотикам, что серьезно препятствует лечению и нередко угрожает жизни больного ребенка. Развитию госпитальной пневмонии может способствовать проводимая ребенку химиотерапия. Антибактериальная терапия губительно воздействует на нормальную флору ребенка, которая замещается новыми резистентными штаммами. Такие антибиотикоустойчивые бактерии вызывают внутрибольничное воспаление легких симптомы, которого проявляются спустя два дня после выписки из стационара. Нередко такое заболевание поражает новорожденных уже на третьи сутки их жизни.
Как и у взрослых, у детей возможна крупозная пневмония. Воспаление, вызванное, пневмококком охватывает сразу несколько сегментов, а чаще и всю долю легкого с вовлечением в патологический процесс плевры. Она чаще обнаруживается у детей дошкольного и школьного возрастов. Крупозная пневмония почти всегда поражает нижнюю долю левого легкого, что является ценной информацией при диагностике.

Интерстициальная пневмония характеризуется локализацией воспалительного очага в соединительнотканных структурах легкого. Такая разновидность пневмонии встречается у детей первых двух лет жизни. Патология отличается особой тяжестью течения у детей грудного периода.
Частые возбудители интерстициальной пневмонии:
- Вирусы.
- Пневмоцисты.
- Микоплазмы.
- Хламидии.
Другие причины детских пневмоний:
- Аллергены.
- Глистная инвазия.
- Действие химический и физических раздражающих факторов.
Чем меньше возраст ребенка, тем выше риск развития и тяжесть протекания пневмоний. Частому возникновению вышеуказанной патологии способствуют анатомо-физиологические детей раннего возраста:
- Незрелость легочной ткани.
- Верхние дыхательные пути шире и короче, а нижние наоборот узкие.
- Слизистая оболочка рыхлая с большим обилием кровеносных сосудов.
- Незрелость мерцательного эпителия.
- Брюшной тип дыхания.
- Незрелость органов иммунной системы.
- Искусственное вскармливание.
- Токсическое воздействие табачного дыма из-за курения членов семьи.
- Рахитические факторы.
Клиника заболевания зависит не только от инфекционного возбудителя, но и от возраста больного. Старшая возрастная группа детей имеет более четкую симптоматику, чего нельзя сказать про детей раннего возраста, у которых при минимальном развитом патологическом процессе может возникнуть тяжелейшая дыхательная недостаточность, обусловленная кислородным голоданием. Вследствие чего, предположить развитие патологического процесса достаточно сложно.
Какие признаки воспаления легких могут возникать в детском возрасте
- Затруднение носового дыхания.
- Плаксивость.
- Признаки ларингоспазма.
- Снижение аппетита.
- Температура выше 38°С.
- Учащение дыхания.
- Повышение частоты сердечных сокращений.
- Бледность кожных покровов.
- Синюшность носогубного треугольника.
- Потливость.
- Участи в дыхании вспомогательной мускулатуры.
- Втяжение межреберных промежутков.
- Движение крыльев носа.
- Кашель (поверхностный, глубокий, приступообразный, сухой, влажный).

У детей школьного возраста почти всегда предшествуют незначительные проявления острых респираторных вирусных инфекций. Через три дня после нормализации состояния возникают боли в груди и резкий подъем температуры.
При пневмонии, вызванной хламидиями, возникают катаральные явления в зеве и увеличиваются в размерах шейные группы лимфатических узлов. При микоплазменном воспалении отличительной особенностью являются сухой кашель и осиплость голоса, на фоне относительно невысокой температуры тела.
Симптомы и признаки воспаления легких у людей пожилого возраста
В преклонном возрасте существуют характерные особенности того как проявляется и протекает пневмония. У людей старческого возраста пневмония возникает вследствие ослабления защитных механизмов иммунной системы, накопление токсинов и повреждения тканей. Все эти отрицательные проявления являются результатом физиологического старения организма.
Многие люди в преклонных годах переносят инсульты и инфаркты, что делает их малоподвижными. У людей со сниженной физической активностью часто возникают застойные явления в нижних отделах легких, что провоцирует развитие воспалительных процессов. У больных, находящихся длительно на постельном режим, пневмония нередко приводит к значительному ухудшению состояния, а также к смертельному исходу.

Симптомы при воспалении легких у пожилых людей, значительно отличаются от клинических проявлений в молодом возрасте. В старчестве пневмония длительное время протекает латентно (без выраженной симптоматики), что является серьезным препятствием в диагностике и становится невозможным начать лечение заблаговременно. Часто начало воспаления протекает на фоне нейротоксических расстройств, сопровождающиеся расстройством сознания, возникновением раздражительности, гиперестезии и эмоциональной лабильности. Интересным фактом является отсутствие повышения температуры тела и лейкоцитоза, на раннем этапе развития патологии.
Какие возможны симптомы воспаления легких у лиц пожилого возраста
- Одышка.
- Непродуктивный кашель.
- Боли в грудной клетки.
- Участив в акте дыхания вспомогательной мускулатуры.
- Мелкопузырчатые хрипы.
- Повышенная температура тела.
- Нарушение сознания.
- Нарушения аппетита.
- Похудание.
- Цианоз кожных покровов.
Нередко у больных пневмонией возникает акроцианоз, проявляющийся в посинении кончиков пальцев и губ. Нередко возникает симптоматика дыхательной недостаточности, в особенности у больных с хронической патологией дыхательной системы. Невозможно описать конкретные симптомы для пневмонии пожилого возраста, поскольку они будут разниться в зависимости от уже имеющихся сопутствующих заболеваний органов дыхания и других систем.
Ранняя диагностика пневмонии имеет большое значение, поскольку запущенная патология может привести ко многим осложнения со стороны дыхательной системы.
Одним из самых опасных осложнений является дыхательная недостаточность. Вероятность ее развития очень высока у лиц пожилого возраста и маленьких детей, а также у пациентов всех возрастных категорий с сопутствующей патологии легких и сердца. Нередко дыхательная недостаточность приводит к смертельным исходам. Именно поэтому с повышенным вниманием следует относиться к общей симптоматике патологий легких, чтобы в случае постановки неприятного диагноза, вовремя начать лечение и избавить организм от хронизации воспалительных процессов и развития осложнений.
vlegkih.ru
Первые признаки воспаления легких
План статьи: 1. Характерные признаки пневмонии 2. Первые симптомы пневмонии. Какие они? 3. Первые признаки крупозной пневмонии 4. Первые признаки очаговой пневмонииВоспаление легких — коварное заболевание, признаки которого необходимо выявлять на ранних этапах развития. Для пневмонии характерно быстрое начало, что представляет большую угрозу для жизни больного и тем более для жизни детей у которых симптомы нарастают почти молниеносно на фоне незрелой иммунной системы.
Нередко возбудителем пневмонии является условно-патогенная флора, обитающая в дыхательных путях, в частности, пневмококк. Патогенные свойства типичных обитателей легочных путей проявляются в момент ослабление защитных свойств организма — развитие иммунодефицита.
Характерные признаки пневмонии
Пневмония, как правило, развивается на фоне острых вирусных инфекций.
Признаки пневмонии:
- Температура тела от 38°С и выше.
- Кашель со слизисто-гнойной мокротой.
- Кашель с отделяемой «ржавой мокротой».
- Повышенная потоотделяемость.
- Возможны боли в груди при кашле.
- Синюшная окраска кожи.
- Озноб на фоне лихорадки.
- Одышка инспираторного характера.
В тяжелых случаях пневмония протекает с явным румянцем на щеках и цианозом носогубного треугольника. У таких пациентов выражена инспираторная одышка. Нередко, на губах и подбородке появляются герпетические высыпания. Со стороны сердечно-сосудистой системы характерен частый пульс со сниженными значениями артериального давления.
 Если обнаружены первые признаки воспаления легких, то следует незамедлительно начать лечебные мероприятия, чтобы не дать заболеванию прогрессировать из легкой степени в более тяжелую, тем самым предостерегая больного от возможных осложнений.
Если обнаружены первые признаки воспаления легких, то следует незамедлительно начать лечебные мероприятия, чтобы не дать заболеванию прогрессировать из легкой степени в более тяжелую, тем самым предостерегая больного от возможных осложнений.
Первые симптомы пневмонии. Какие они?
Как уже было упомянуто выше, первые признаки пневмонии сопровождает повышенная температура тела. На начальных этапах воспаления, температура имеет фебрильные значения, из-за чего нередко больные упускают начало развития заболевания. Поскольку при ОРВИ температурные значения в тех же самых пределах, что и при острой пневмонии, стоит внимательно следить за состояние организма, особенно если температура вновь превысила нормальные значения. Вместе с гипертермией появляются дополнительные симптомы, в частности, озноб, который проявляется болезненным чувством холода на начальной стадии лихорадки. На фоне гипертермии возникает артериальное полнокровие или гиперемия. Такое состояние проявляется покраснением кожных покровов с наличием повышенной потливости.
В первые дни болезни, обычно кашель сухого характера, но, спустя два дня появляется мокрота с гнойным содержимым. Такой биологический материал очень ценен в плане диагностики возбудителя пневмонии. В запущенных стадиях болезни у пациентов появляются боли в грудной клетке при кашле. Причиной боли может служить избыточное напряжение мышц дыхательной мускулатуры, но также и распространение патологического процесса за пределы легочной ткани, на плевральные листки.
Выше говорилось о синюшности кожных покровов. Такие признаки возникают при тяжелых формах болезни. Часто, акроцианоз сопровождается синюшностью области носогубного треугольника с характерным признаком инспираторной одышки. Эти признаки однозначно свидетельствуют о развивающейся дыхательной недостаточности, когда легочная ткань неспособна адекватно обеспечить все потребности организма в кислороде. У больных возникает чувство удушья, частота дыхательных движений значительно возрастает и они принимают вынужденное положение, чтобы облегчить поступление воздуха в легкие.
В случае крупозной пневмонии, когда поражается значительная часть легкого, состояние человека характеризуется особенной тяжестью.
В легочной ткани интенсивно проходят процессы экссудации, когда плазменная часть крови, переходит из сосудов в просвет альвеол. Вместе с серозной жидкостью в просвет легких пропотевают форменные элементы крови, включая эритроциты. Поэтому при кашле появляется симптом «ржавой мокроты», иными словами, в слизистом отделяемом присутствуют гемолизированные красные кровяные тельца.
Первые признаки крупозной пневмонии
Первые симптомы пневмонии проявляются со стороны бронхиальной структуры легких. К ним относятся:
- Болезненный кашель.
- «Ржавая мокрота».
- Акроцианоз.
- Тахипноэ.
- Одышка.
Кашель при долевом поражении легких возникает в ответ на раздражение ирритантных рецепторов, локализованных в слизистой оболочке гортани, бронхов и плевре. Накопление мокроты в бронхах мелкого калибра, не провоцирует развитие защитного кашлевого рефлекса, поскольку в нижних дыхательных путях отсутствуют специфические рецепторы. И только тогда, когда экссудативная жидкость достигает крупных бронхов, развивается кашель.
 Не стоит пренебрегать этой физиологической особенностью, поскольку она отрицательно сказывается на диагностики раннего этапа развития патологии. На рентгеновских снимках отчетливо прослеживаются симптомы инфильтрации альвеолярных структур легких, в то время как объективно, состояние больного не изменено.
Не стоит пренебрегать этой физиологической особенностью, поскольку она отрицательно сказывается на диагностики раннего этапа развития патологии. На рентгеновских снимках отчетливо прослеживаются симптомы инфильтрации альвеолярных структур легких, в то время как объективно, состояние больного не изменено.
Кашель первых суток сухой, но на вторые появляется мокрота рыжеватого цвета. На этапе разгара болезни состояние человека резко ухудшается из-за нарастающей концентрации токсинов, выделяемых бактериями. К третьим суткам появляются все признаки дыхательной недостаточности. Частоты дыхания достигает сорока дыхательных движений в минуту. Вместе с тем отмечается повышение частоты сердечных сокращений.
При крупозном воспалении, в просвете бронхов и альвеол скапливается специфическая жидкость, богатая белком — фибрином. Знать об этой особенности очень важно, поскольку из-за неадекватного и позднего лечения может развиться осложнение — карнификация легочной ткани.
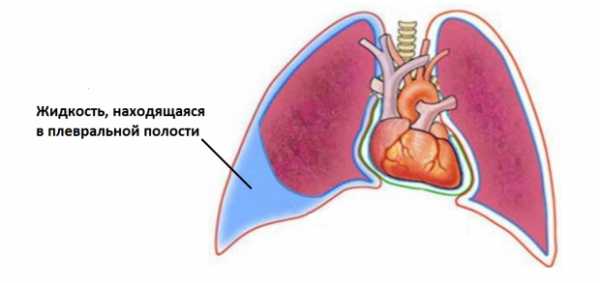
Болевой синдром развивается в следствие распространения воспалительного процесса на плевральные листки. Довольно часто в плевральной полости скапливается экссудативная жидкость, которая сдавливает легкое.
Первые признаки очаговой пневмонии
Зарождение воспалительного процесса начинается в слизистой оболочке верхних дыхательных путей, с последующим распространением на эпителий бронхов и остальную легочную ткань. Очаги воспаления представляют собой фокусы, охватывающие, сравнительно небольшие участки и редко переходят за пределы дольки легкого.
Признаки очаговой пневмонии:
- Фебрильная температура тела.
- Бледность кожных покровов.
- Ослабленное дыхание на стороне поражения.
- Кашель с отхождением слизисто-гнойной мокроты.
Заболевание развивается постепенно, первые симптомы воспаления легких типичны для острой респираторной вирусной инфекции. Поэтому обычно на начальном этапе больному проводится стандартная дезинтаксикационная терапия, так как подозрения на развитие воспалительного процесса в легких нет.
В диагностике заболевания большое внимание уделяют результатам рентгенологического исследования органов грудной клетки. На снимках обнаруживают очаговые инфильтраты в виде затемнений. Общий анализ крови позволяет поставить диагноз на основании лейкоцитоза, повышения скорости оседания красных кровяных клеток и повышения содержания специфических белков. Температура тела поднимается до 38-39°С, однако, у ослабленных больных температура может подниматься лишь до субфебрильных значений. При своевременно начатом лечении продолжительность лихорадочного синдрома не более пяти дней. Частота дыхательных движений не превышает тридцати движений в минуту, а пульс достегает ста ударов в минуту. Аускультативно, на стороне поражения выслушиваются сухие или влажные хрипы, сердечные тоны приглушены.
При запущенном воспалительном процессе, очаги пневмонии могут сливаться, в результате развивается сливная пневмония с появлением признаков дыхательной недостаточности. Появление цианоза носогубного треугольника (синюшность верхней губы), нарастание одышки с увеличением частоты дыхательных движений. Двигательная активность грудной клетки может быть ослаблена на стороне поражения или вовсе отсутствовать.
Стрептококковые пневмонии часто осложняются развитием экссудативного плеврита. Пневмонии, вызванные палочкой Фридлендера, могут сопровождаться распространением гнойного воспаления на окружающие ткани, с появлением множественных абсцессов. Очень важно уметь дифференцировать ОРВИ от начинающегося воспаления легких, поскольку своевременно начатое лечение способствует скорейшему выздоровлению больного и профилактике возможных осложнений.
vlegkih.ru
Признаки воспаления легких у взрослого
Пневмония – это воспаление легочной ткани и альвеол, характеризующееся повреждением слизистых оболочек легкого и образованием экссудата. Чаще всего заболевание имеет инфекционную природу, но и иногда воспаление может начаться после вдыхания ядовитых веществ или попадания жидкости в дыхательные пути. Пневмония диагностируется преимущественно у детей – это связано с несовершенством иммунной системы и недостаточной активностью иммунных клеток.
Воспаление легких у взрослых также возникает по причине ослабленного иммунитета. Бактерии, попадая на слизистые оболочки одного или обоих легких, начинают размножаться и выделять продукты жизнедеятельности, которые вызывают общую интоксикацию организма и ее признаки: повышение температуры, слабость, озноб. Иногда болезнь протекает в легкой форме без температуры, кашля и других симптомов, но это не значит, что болезнь в данном случае не сможет привести к тяжелым последствиям, поэтому важно знать признаки и особенности протекания пневмонии у взрослых.
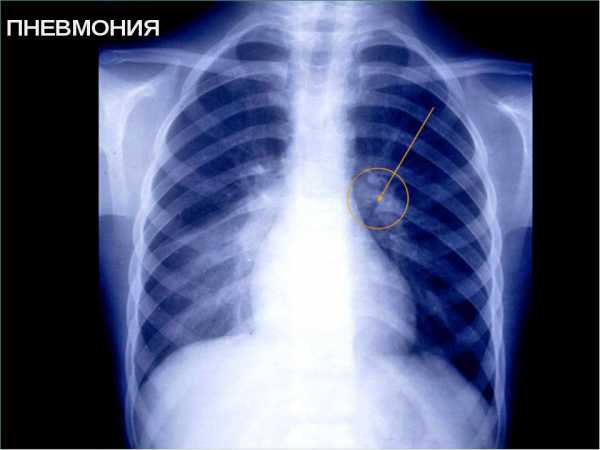
Признаки воспаления легких у взрослого
Содержание материала
Почему появляется пневмония?
Специалисты выделяют два вида пневмонии: госпитальную и внебольничную. Госпитальный тип патологии особенно опасен для пациентов любого возраста, так как он вызывается возбудителями, устойчивыми к воздействию большинства антибиотиков и других сильнодействующих антибактериальных средств. Чтобы полностью уничтожить некоторые виды патогенных микроорганизмов (например, золотистый стафилококк), необходимо проводить «мойку» больничного учреждения каждые две недели, что на практике осуществить невозможно.
Инфицирование вне больницы также происходит по причине попадания бактерий в нижние дыхательные пути. В подавляющем большинстве случаев заболевание наступает после поражения стрептококками. Это наиболее опасный возбудитель, который в 10 % случаев настолько быстро размножается, что добиться выраженного эффекта от использования традиционных схем лечения не удается, и наступает смерть больного. Статистика заражения другими видами патогенных бактерий представлена в таблице ниже.

Что такое пневмония
| Стрептококк | Люди с ослабленным иммунитетом и перенесшие респираторные инфекции (при отсутствии адекватного и своевременного лечения) | 31 % |
| Хламидии | Взрослые пациенты (преимущественно мужского пола) в возрасте от 18 до 45 лет | 14 % |
| Микоплазма | Подростки и взрослые до 30 лет | 14 % |
| Гемофильная палочка | Пациенты с хроническими поражениями органов легочной системы (бронхов, легких), работники вредных производств, курильщики | 6 % |
| Легионелла | Люди любого возраста с хроническими неинфекционными патологиями, существенно ослабляющими иммунную систему. Болезнь, вызванная легионеллами и стрептококками, может закончиться смертью больного! | 5 % |
| Энтеробактерии | Пациенты с заболеваниями печени, почек и эндокринной системы (цирроз, сахарный диабет, гепатит, пиелонефрит и т.д.) | 4% |
| Стафилококк (включая золотистый стафилококк) | Пожилые люди старше 50 лет, а также пациенты, перенесшие вирусные инфекции (в частности грипп) | ≤ 1 % |
| Неустановленный возбудитель | 25 % |

Заболеваемость и смертность от пневмонии
Важно! Некоторые виды патогенных бактерий (например, легионелла) устойчивы к воздействию стандартных антибиотиков, поэтому для эффективности лечения требуется определение типа возбудителя. Без данной меры возможно отсутствие результата от терапии и смерть больного.
Как не пропустить начало заболевания: первые признаки
При развитии воспалительных процессов в легких у большинства больных (более 40 %) появляется температура. В первые 1-2 дня она может не подниматься до высоких отметок и держаться на уровне 37-37,3°. По мере роста бактериальных колоний температура нарастает, общее состояние больного ухудшается, появляются симптомы интоксикации. Температура на этом этапе может достигать 38,5-39° и обычно сопровождается следующими симптомами:
- озноб;
- вялость;
- ухудшение (либо полное отсутствие) аппетита;
- лихорадка;
- головная боль;
- сонливость.

Классификация пневмонии
Совет! Чтобы предотвратить обезвоживание и ускорить выздоровление, необходимо соблюдать питьевой режим и употреблять достаточное количество воды, компотов и чая. Врачи советуют включать в рацион ягодные морсы – они помогают снизить температуру и содержат большое количество аскорбиновой кислоты, необходимой для поддержки ослабленного иммунитета в период болезни.
Второй симптом пневмонии, который появляется на ранней стадии, – кашель. В первые дни заболевания он надрывный, сухой, болезненный. Выделения мокроты в этот период не происходит. Кашель мучает больного в любое время суток, усиливается ночью, нарушая качество сна. В некоторых случаях он может сопровождаться одышкой, но подобная симптоматика характерна, как правило, для 3-4 дня болезни.
Симптоматика пневмонии у взрослых
К концу третьего дня заболевания у больного начинают появляться симптомы, характерные для пневмонии, поэтому большинство больных обращаются за врачебной помощью именно в это время. Чтобы распознать воспалительные процессы в легочной ткани, необходимо знать особенности симптоматики на данном этапе.

Симптомы пневмонии
Кашель
Кашель – это основной симптом, который определяется у любой возрастной группы пациентов при поражении легких. Через несколько дней после начала патологии кашель становится влажным, из дыхательных путей выделяется слизистая мокрота, которая может содержать гной желто-зеленого цвета. Чтобы ускорить выведение мокроты из дыхательных путей, врач назначает муколитики или отхаркивающие средства, увеличивающие образование слизистого секрета и облегчающие его выведение из легких.
Важно! Кашель при пневмонии обычно носит интенсивный характер, но в некоторых случаях больной может не испытывать дискомфорта, связанного с этим симптомом. Продолжительность кашля может составлять от 7 до 14 дней. Иногда кашель продолжается после выздоровления и длится около 10 дней. Данный признак должен обязательно контролироваться врачом, так как он может указывать не недостаточное лечение и наличие инфекционного очага в легких или бронхах.

Клинические проявления пневмонии
Боль при дыхании
Если больной попробует сделать глубокий вдох, он может почувствовать боль за грудиной. Данная симптоматика говорит о том, что в патологический процесс вовлечена плевра. Поражение плевры может привести к плевриту – серьезному заболеванию характеризующемуся воспалением плевральных листков. Плеврит может быть сухим или экссудативным с образованием с образованием жидкостного содержимого.
Одышка
Одышка чаще всего появляется во время кашля. В состоянии покоя данный симптом беспокоит больных взрослой возрастной группы редко, но и такая ситуация не исключена, поэтому важно следить за любыми изменениями в дыхании и самочувствии.
Бледность кожи
Кожные покровы начинают бледнеть уже с первых дней заболевания, поэтому заподозрить наличие патологического процесса в организме можно еще до появления типичной симптоматики. Если у пациента наблюдается лихорадка, температура держится на высокой отметке, бледность кожи будет сопровождаться повышенным потоотделением. В тяжелых случаях возможно появление синеватых участков – это очень опасный признак, требующий немедленного обращения к специалисту.

Распространение пневмонии
Слизистые оболочки также бледнеют, отмечается повышенная сухость губ и ротовой полости.
Головная боль
Головная боль при пневмонии носит нарастающий характер и усиливается при резком движении или поворотах головы. Максимальная выраженность болевого синдрома определяется на 3-4 день заболевания. Начиная с пятого дня, болезненные ощущения затихают и к концу седьмого дня исчезают совсем.
Галлюцинации
Нарушение сознания и появление галлюцинаций возникают лишь в 3-4 % случаев и указывают на критический уровень интоксикации и обширную площадь поражения. Если у больного было отмечено хотя бы разовое нарушение сознания, принимается решение о срочной госпитализации, так как такие пациенты должны находиться под постоянным врачебным контролем.

Диагностика пневмонии
Двусторонняя пневмония: симптомы
Двустороннее поражение – наиболее неблагоприятная клиническая форма пневмонии, которая при отсутствии грамотной терапии может закончиться смертью больного. Лечение данного типа воспаления проводится в стационарных условиях, поэтому благоприятность прогноза жизни зависит от скорости обращения к врачу и своевременности оказания медицинской помощи.
Отличительным симптомом двусторонней пневмонии является посинение губ и конечностей. Данный признак возникает, так как происходит нарушение газового обмена в тканях легочной системы и замедляется ток крови по сосудам бронхиального дерева и легких. Температура при данной форме воспаления легких всегда высокая: начиная с первого дня заболевания, она может держаться на отметке 38,5-39° и подниматься выше по мере прогрессирования болезни.
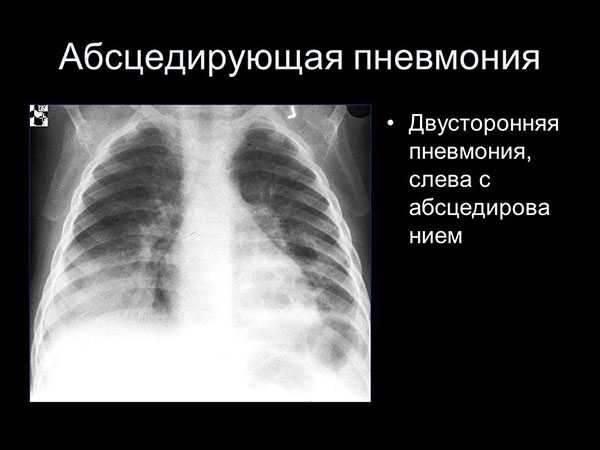
Двусторонняя пневмония на рентгеновском снимке
Другие симптомы двусторонней пневмонии:
- выраженная одышка;
- длительный болезненный кашель;
- боль в области грудной клетки;
- продолжительное чихание и другие симптомы простудного заболевания;
- сбивчивое и поверхностное дыхание.
Важно! При наличии подобной симптоматики ни в коем случае нельзя оставаться дома и пытаться лечиться самостоятельно. Смертность от двустороннего поражения легких составляет около 13 % от общего числа случаев, поэтому лечение должно проходить только под контролем специалистов. К тому же, больному может потребоваться коррекция лечебной терапии, что в домашних условиях осуществить невозможно.

Осложнения пневмонии
Сопутствующие симптомы и осложнения
Не всегда признаки пневмонии относятся к легочной системе. Так как болезнь чаще всего имеет инфекционную природу, вирусы и бактерии могут распространяться по организму и проникать в другие ткани и органы, вызывая сопутствующие осложнения, которые специалистами рассматриваются как разновидность симптомов основного заболевания. Например, при появлении признаков железодефицитной анемии и обращении в больницу по этому поводу пациент может узнать, что у него воспалено легкое.
Изменения могут коснуться и сердечно-сосудистой системы. Чаще всего у таких больных определяется миокардит – воспаление сердечной мышцы. Патология крайне опасна и может стать причиной летального исхода, если не будет вовремя диагностирована. Сердечная недостаточность – еще один симптом запущенной формы воспаления легкого, который возникает почти у половины больных, поэтому в условиях стационара всех пациентов с пневмонией в обязательном порядке осматривает кардиолог.

Лечение пневмонии
Другие признаки (осложнения) длительного поражения легочной системы:
- эндокардит – воспалительный процесс внутренней оболочки сердца;
- менингит – поражение мозговых оболочек;
- токсический шок (инфекционного происхождения).
Важно! Длительная интоксикация также способна привести к смерти больного, поэтому единственным правильным вариантом будет обращение в больницу при обнаружении любых симптомов пневмонии.
Воспаление легких – опасная патология с достаточно высокой вероятностью летального исхода. Некоторые недооценивают серьезность заболевания, но такой подход без преувеличения может стоить жизни больному. Симптоматика патологии может быть разной, но основные признаки определяются почти у 90 % больных пневмонией, поэтому ранняя диагностика не представляет трудностей. От своевременного обращения полностью зависит прогноз жизни и здоровья, поэтому относиться к любым признакам заболевания следует серьезно.
Видео — Все о пневмонии
med-explorer.ru
Крупозное воспаление легких: причины, симптомы и лечение
Крупозное воспаление - это патологическое состояние легких, которое характеризуется уплотнением некоторых участков дыхательных органов. В результате такого явления ткани прекращают свое полноценное функционирование и участие в обменных процессах газов.
Описание
Мало кому точно известно, что собой представляет крупозное воспаление легких. Многие ошибочно путают его с очаговой пневмонией, но между этими патологиями имеется одно важное отличие. Последний вид заболевания даже в период активного развития проявляется на рентгене только на маленьком участке органа. А вот крупозное воспаление характеризуется более значительной площадью повреждения, которая занимает целую долю легкого.
Причины возникновения
Крупозное воспаление относится к воспалениям инфекционного характера, вызванных патогенной микрофлорой, которая быстро активизируется, находясь в человеческих органах. Пневмония такого вида развивается в результате проникновения в организм болезнетворных бактерий. Как правило, происходит это при контакте с переносчиками заболевания.
Наиболее распространенным возбудителем этой патологии является пневмококк, оказывающий на организм отравляющее действие. Кроме того, эти микробы вполне способны привести к серьезному повреждению легочных тканей.
В некоторых ситуациях крупозное воспаление возникает из-за активности стафилококков и стрептококков. Они обустраиваются в организме по множеству всевозможных причин, которые зачастую связаны с сильным ослаблением защитных свойств иммунной системы.
Известно несколько возможностей для проникновения патогенных бактерий в легкие. Болезнетворные микробы могут попасть в организм воздушно-капельным, лимфогенным и гематогенным способом. Бактерии очень быстро активизируются и разрушают защитные свойства при благоприятных условиях, среди которых можно выделить:
- интоксикацию;
- длительное нервное напряжение;
- сильное переохлаждение;
- анемию;
- травмирование грудной клетки;
- ярко выраженное истощение и утомление;
- хронические заболевания дыхательной системы.
Помимо этого, причиной патологии нередко становится дефицит либо избыток витаминов. Специалисты такое состояние называют авитаминозом либо гипервитаминозом соответственно.
Клиническая картина
Крупозное воспаление легких прогрессирует довольно быстро. Оно проявляется почти сразу после заражения болезнетворными бактериями. Патогенные микроорганизмы производят токсические вещества, которые постепенно отравляют организм. Эти соединения с легкостью попадают в легочные ткани, за счет чего проницаемость стенок органа повышается. Это явление, в свою очередь, усугубляет патологический процесс.

Крупозное воспаление должно быть выявлено в первые дни после заражения. Только в таком случае больной сможет избежать массы неприятных последствий активного распространения отравляющей микрофлоры по дыхательной системе.
Стадии недуга
Патология легких крупозного вида подразделяется на несколько степеней. Каждая из них характеризуется определенными признаками. Все стадии вместе продолжаются не больше 11 суток.
- Стадия прилива. Этот этап занимает всего один день - именно в этом и кроется ее главная особенность. Выявить заболевание на этой стадии можно по гиперемии и бактериальному отеку на пораженной доли легкого. Если на этом этапе больной сдаст на анализ отечную жидкость, то результаты покажут содержание громадного числа возбудителей. На стадии прилива повышается проницаемость капиллярной сетки. Благодаря этому эритроциты со временем проникают в просвет альвеол. Затем травмированная микробами доля начинает уплотняться, за счет чего это состояние становится заметным на снимке.
- Этап красного опеченения. Эта стадия развивается на вторые сутки после заражения. В результате полнокровия и отечности повышается диапедез кровяных клеток. На этом этапе в просветы альвеол проникают уже не только эритроциты, но и нейтрофилы. Между близлежащими клетками начинается производство белка фибрина. Лимфа на стадии опеченения переполняет увеличенные сосуды. Региональные узлы значительно расширяются. Травмированная часть легкого становится похожей на печень за счет того, что приобретает насыщенный красный цвет.
- Этап серого опеченения. Эта стадия возникает приблизительно на 5-6-е сутки после заражения. К этому моменту в просветах альвеол интенсивно скапливаются нейтрофилы и белок. Эритроциты подвергаются гемолизу, из-за чего их численность существенно понижается. Как результат - у пациента становится менее выраженной гиперемия. Травмированная доля продолжает разрастаться, ее вес становится больше. На этом этапе развивается фибринозное крупозное воспаление, затрагивающее плевру легкого.
- Стадия разрешения. Последний этап развивается примерно на 9-11-й день от начала заболевания. В легком имеется уже полностью собравшийся фиброзный экссудат. Он сначала плавится, а затем рассасывается. Жидкость из экссудата выходит из органа в качестве мокроты. Стоит заметить, что последняя стадия является результатом проводящегося лечения.
Крупозное и дифтеритическое воспаление
Морфологическая картина заболевания тесно связана с другими патологиями и вероятными осложнениями. На последних стадиях болезни поверхность серозной оболочки покрывается светло-серой пленкой. С учетом разновидности эпителия и размеров некроза это покрытие может быть плотно или рыхло связано с близлежащими тканями. В результате специалисты выделяют два вида фибринозного воспаления: дифтеритическое и крупозное.
Последняя разновидность возникает обычно на однослойном эпителии либо серозной оболочке. Некрозы при этом характеризуются небольшой глубиной.
Дифтеритическое воспаление зарождается, как правило, на многослойных эпителиях. Сопровождается глубокими некрозами и повреждениями тканей.
Однако крупозное фибринозное воспаление при дифтерии развивается параллельно с дифтеритическим. Эти виды пневмоний являются основой этого заболевания, а также интоксикации.
Нередко фиброзно-крупозное воспаление при дифтерии подвергается организации и замещению обычной соединительной тканью. На травмированных серозных оболочках зачастую появляются шварты и спайки. Фибринозное воспаление легких может вызвать их облитерацию.
Симптомы патологии
Крупозная пневмония обладает четкой клинической картиной, зная которую можно без проблем диагностировать заболевание до осуществления обследований и сдачи анализов. Первоначально симптоматика проявляется в виде повышенной гиперемии. Кроме того, у больного может наблюдаться:
- ощутимая слабость;
- сильная вялость;
- мигрени;
- отсутствие аппетита;
- полнейший упадок сил;
- нарушение полноценного функционирования пищеварительной системы.
Пациент чувствует себя довольно плохо, поскольку крупозное воспаление характеризуется тяжелым течением.

К основным признакам могут также присоединиться:
- повышенная потливость;
- ломота в суставах;
- высокая температура тела;
- озноб и лихорадка;
- сильный болевой синдром в грудной клетке;
- одышка и надрывный кашель.
Симптомы крупозного воспаления легких, как правило, проявляются постепенно. Боль в поврежденном органе все время нарастает, является колющей либо режущей. При этом она неодинаково интенсивна. Стоит иметь в виду, что боль чувствуется не только в поврежденном органе, но и отдает в область живота либо плеча. Как правило, синдром отступает через несколько дней после заражения.
Дополнительные признаки недуга
В первые сутки пациента беспокоит непрекращающийся кашель. Скопившаяся в легких жидкость при этом выходит затруднительно. В результате надрывного кашля пациент сразу же начнет ощущать боль в груди. С каждым приступом она будет нарастать. Спустя несколько дней при кашле начнет выделяться мокрота с кровяными прожилками. На этой стадии не исключено возникновение герпеса на губах.
Кроме всего прочего, у пациента может появиться боль в области сердца. Объясняется она усиленным давлением из-за большой нагрузки. Вдобавок могут возникнуть нарушения сердечного ритма, которые врач услышит при обследовании.
В случае отсутствия должного лечения у пациента может побледнеть кожа. Этот признак обуславливается острой нехваткой кислорода. Кроме того, дополнительно возникает легкое посинение слизистых оболочек.
Как лечить крупозное воспаление легких
Методики терапии при такой патологии определяет исключительно специалист. После постановки диагноза больного сразу же направляют в стационар. В первую очередь назначаются антибиотики, которые подавляют распространение патогенных бактерий в дыхательной системе.
Пневмококки обладают высокой чувствительностью к препаратам, относящимся к категории пенициллинов. Именно поэтому они считаются оптимальным вариантом для лечения тяжелых форм крупозной пневмонии. Если микробы становятся устойчивыми к пенициллинам, пациенту назначают другие антибиотики. Такая замена происходит обычно в течение первых трех суток.

При терапии крупозного воспаления легких частенько применяются сульфаниламиды. Они дают возможность поддерживать в крови необходимую численность действующих веществ. Такие медикаменты противопоказаны пациентам, страдающим от почечнокаменной патологии.
При лечении применяются не только антибиотики. Пациенту могут также назначить:
- отхаркивающие;
- противогрибковые;
- противогерпетические;
- болеутоляющие;
- бронхорасширяющие;
- противовоспалительные.
Вспомогательные способы терапии
Кроме того, больному рекомендуются терапевтические манипуляции. Эффективными считаются такие методики лечения:
- специальная физкультура;
- оксигенотерапия;
- физиопроцедуры;
- особый питьевой режим;
- соблюдение здорового рациона;
- регулярное проветривание помещения.
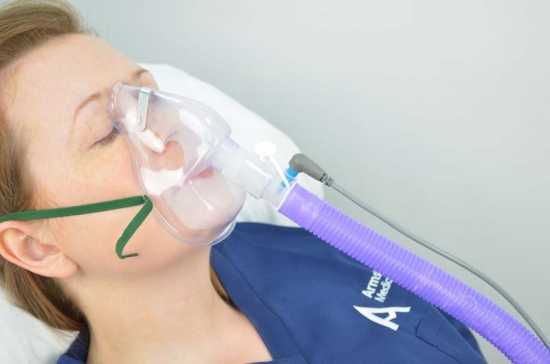
Лечебная физкультура применяется только после выздоровления.
Вероятные осложнения
В случае отсутствия правильной терапии крупозное воспаление может привести к тяжелым формам заболевания. Некоторые из таких осложнений способны стать причиной летального исхода. Эта патология может вызвать такие болезни:
- из легочных - цирроз и абсцесс дыхательного органа, плеврит;
- из внелегочных - токсический шок, менингит, воспаление почек и брюшной полости, патологические изменения сосудов.
Понизить риск возникновения тяжелых осложнений можно при помощи современных медикаментов.
Профилактика патологии
Своевременное предотвращение крупозной пневмонии считается очень важной мерой, которая позволяет избежать повторного возникновения болезни.

Профилактика заключается в таких процедурах:
- закаливание, желательно отдавать предпочтение влажным обтираниям тела и воздушным ваннам;
- грамотное лечение вирусных заболеваний, поражающих легкие;
- соблюдение правил личной гигиены;
- предотвращение переохлаждений;
- ежедневное выполнение зарядки;
- создание оптимальных условий быта и распорядка;
- своевременная терапия застойных явлений в области малого круга кровотока.
fb.ru