Чем лечить пролежень? Основные принципы ухода за больными. Пролежни уход за больными
Чем лечить пролежень? Основные принципы ухода за больными
Ни для кого не секрет, что пролежни — проблема, с которой нередко сталкиваются лежачие больные. Ведь постоянное давление на кожу нарушает нормальное кровообращение и трофику тканей, что приводит к их нагноению и атрофии. Именно поэтому многие интересуются вопросами о том, чем лечить пролежень. Ведь они представляют собой не только неудобство, но и несут серьезную угрозу для больного.
Профилактика пролежней

На самом деле намного проще предупредить образование кожных поражений, чем лечить пролежень. И правильный уход за больным включает в себя следующие процедуры:
- Довольно часто образование пролежней связано с неравномерным давлением на кожную поверхность. Бугристый матрац, скомканная простыня, неудобная одежда — все это можно отнести к факторам риска. Поэтому крайне важно в период реабилитации использовать специальные матрацы, а постельное белье и одежда должны быть из натуральных тканей и максимально удобными.
- Медперсонал должен обязательно помогать больному периодически менять положение тела.
- Время от времени кожу нужно «проветривать» — на несколько минут в день оставлять пациента без одеяла, ведь пролежни довольно часто формируются в областях, увлажненных потом.
- Лежачим больным необходим регулярный массаж, который стимулирует циркуляцию крови в кожных тканях.
- Крайне важно содержать тело лежачих пациентов в чистоте, так как активность бактерий и грибков увеличивает риск появления участков некроза.
Но чем лечить пролежень, если он уже успел образоваться? Здесь все зависит от тяжести состояния и глубины кожных поражений.
Неглубокие пролежни: чем лечить? Фото и симптомы кожных поражений
Как правило, сначала на коже появляются небольшие красные пятна — чаще всего они образуются на спине, пятках, ягодицах, в области лопаток и т.д. Естественно, даже при малейшем подозрении на образование подобных повреждений необходимо более тщательно ухаживать за больным, не забывая про средства гигиены и воздушные ванны. Кроме того, покрасневшие участки кожи рекомендуют обрабатывать раствором камфорного спирта.
К сожалению, нарушение нормального кровообращения и влажность создают прекрасные условия для активности патогенных бактерий. Чем лечить пролежень в таком случае? При воспалении кожных тканей обязательно используются антисептические средства. В частности, ранки и потертости на коже рекомендуется промывать слабым раствором марганцовки, обрабатывать борной кислотой, зеленкой, перекисью водорода. Также эффективным считается порошок стрептоцида и водный раствор фурацилина.
Чем лечить глубокие пролежни?
Наличие глубоких пролежней, которые представляют собой глубокие раны, крайне опасно. Ведь некротический процесс может перебрасываться на мышечные и даже костные ткани, что является угрозой для здоровья, а иногда и жизни пациента.
В таких случаях важно регулярно промывать кожные повреждения антисептическими растворами. Особо эффективными считаются гидроколлоиды и анальгинаты, которые выпускают в форме порошков, предназначенных для заполнения ран. Данные средства помогают очистить ткани и ускорить процессы регенерации. Для ускорения заживления применяются и специальные мази, в частности «Актовегин», «Левомиколь» и «Левосин», которые также обладают бактерицидными свойствами. Кстати, для повязок лучше всего использовать стерильные бинты, так как пластыри нарушают циркуляцию воздуха.
Лечение пролежней — процесс длительный, и его эффективность зависит от тщательного ухода и состояния здоровья больного. Например, пожилым людям, а также пациентам с ослабленной иммунной системой порой необходим дополнительный прием антибиотиков. Крайне важна правильная полноценная диета, а также прием комплексов витаминов и минералов.
fb.ru
Профилактика пролежней и уход за больным дома и в больнице
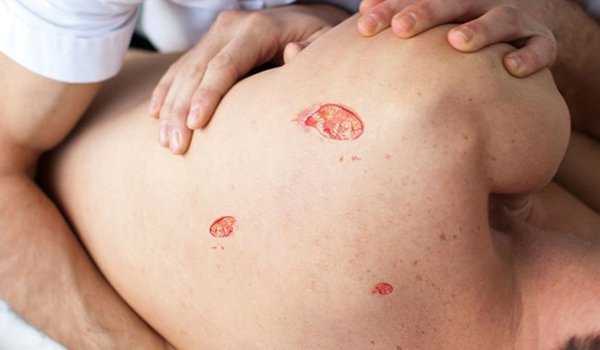
Пролежни представляют участки омертвевшей ткани в результате нарушения циркуляции крови и лимфы на уровне кожи и подкожной клетчатки как результат сдавления, нарушения питания, см. фото.
Существуют многие факторы, которые ведут к пролежням:
» сдавление тканей,
» недержание мочи,
» нарушение иннервации, кровоснабжения и питания тканей.
С такой проблемой может рано или поздно столкнуться каждый из нас, будь то близким человеком или родственником к тому, кто оказался на койке, как после инсульта, так и других тяжелых болезней.
И прежде чем платить медицинской сестре за оказание помощи больному, надо самому знать правила ухода, если пролежни уже появились или могут появиться.
Профилактический уход за больным с пролежнями включает:
- содержание кожи в чистоте и предупреждение ее сухости;
- уменьшение сдавления тканей в местах потенциального появления пролежней;
- периодическое переворачивание пациента во избежание появления пролежней;
- адекватное питание.
Что необходимо предпринимать при уходе за пациентом с пролежнями.
Для уменьшения боли и способствования заживлению пролежней необходимо:
 Профилактика пролежней дома и в больнице.
Профилактика пролежней дома и в больнице.— обрабатывать периодически место образования пролежня дезинфицирующим раствором (риванол) и наложить чистую повязку; дать просохнуть;
— применять анальгетики, к примеру, парацетамол или аспирин, для уменьшения болей;
— ежедневно обрабатывать участки с пролежнями медом и покрывать их легкой чистой повязкой (салфеткой) для ускорения заживления;
— обращаться к врачу при появлении изменений цвета кожи или прогрессирования пролежней.
Уход за лежачими больными в домашних условиях:
• периодически усаживать в кресло;
• чаще менять положение тела, для фиксации положения использовать подушки;
• постилать непосредственно под тело пациента мягкую хлопчатобумажную подстилку;
• регулярно менять белье, которое должно быть постоянно чистым и сухим;
• использовать пеленку в случае, если у больного наблюдается недержание мочи или фекалий;
• сделать массаж спины, копчика, локтей, пяток, используя вазелин;
• при недержании мочи и фекалий накладывать дополнительный слой вазелина на спину, копчик, локти, пятки;
Точки на теле, где необходимо делать профилактику от возникновения пролежней.
— в случае появления гиперемии, болезненности участков кожи, которые становятся горячими на ощупь, лихорадки, пациента следует госпитализировать для назначения лечения;
— при отсутствии лихорадки и других признаков участок пролежня обрабатывать антисептиком;
— при появлении язв с неприятным запахом накладывать на пораженные участки порошок метронидазола.
budizdorov.com
пролежни у лежачих больных: причины, лечение, профилактика
Дорогие читатели! У многих людей случается такая беда: в силу каких-то жизненных обстоятельств или болезней, близкий человек оказывается надолго прикованный к постели. Одним из грозных осложнений являются пролежни у лежачих больных. И родственникам обычно предстоит тяжелая, порой длительная, работа по уходу и лечению.
Мне эта тема очень знакома, так как совсем недавно приходилось ухаживать за своей свекровью, да и у моей близкой подруги случилась подобная проблема с ее отцом. Возможно, подобная информация о том, что это такое, почему появляются пролежни, какой уход необходим у таких больных и методах лечения, кому-то пригодится.
Что такое пролежни
В нашем теле содержится огромное количество кровеносных сосудов, от больших – магистральных, до самых мельчайших — капилляров, которые расположены в кожных покровах и подлежащих тканях. Капилляры выполняют огромную функцию, они доставляют в самые отдаленные от магистральных сосудов питание – кислород и питательные вещества.
В некоторых случаях питание нарушается. В нашем случае происходит омертвление тканей за счет постоянного давления на определенный участок тела. Сосуды сдавливаются и кислород с питательными веществами не поступают к мягким тканям, кровообращение и нервная иннервация в этом участке нарушаются и происходит постепенный некроз тканей.
Пролежни образуются в большей степени в области крестца, ягодиц, лопаток, пяток, коленей, ребер, пальцев ног, больших вертелов бедренной кости, стоп, седалищной кости, гребней подвздошной кости и локтевых суставов. В мировой практике известны также случаи локализации пролежней на пальцах рук, а также на голове и ушах; поражаются кожа (поверхностный пролежень) и подкожная клетчатка с мышцами (глубокий пролежень, который опасен образованием инфицированной раны).
Часто пролежни могут возникнуть от давления гипсовой повязки или неправильно поставленного зубного протеза.
Почему образуются пролежни
Специалисты говорят, что если на протяжении длительного времени (более двух часов) наружное давление будет выше, чем давление внутри капилляров, то образование пролежней будет неизбежно.
Образование пролежней будет неизбежным, если
- происходит постоянное давление или трение
- за больным осуществляется недостаточный уход
- недержание мочи и кала
- избыточный вес больного или его дефицит
- сухость кожных покровов
- ограниченная подвижность
- заболевания, которые приводят к нарушению питания тканей
- анемия и другие сопутствующие заболевания
- недостаточное белковое питание или несбалансированное питание
- у больного повышенная или пониженная температура тела.
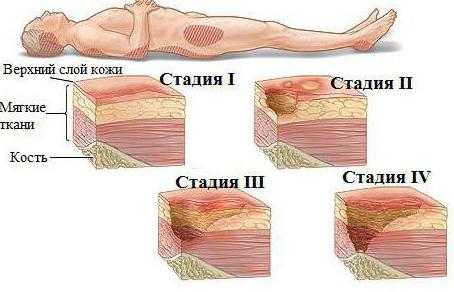
Классификация пролежней
Важно знать, какой степени пролежень. Так как от этого зависит его дальнейшее лечение.
1 степень – кожный покров еще не нарушен, но отмечается устойчивая гиперемия, которая не исчезает даже после прекращения давления на этот участок тела.
2 степень – наблюдается неглубокое нарушение целостности кожных покровов с отслойкой эпидермиса и распространением на подкожную клетчатку, стойкая гиперемия поврежденного участка.
3 степень – кожный покров разрушен вплоть до мышечного слоя. Внешне похоже на рану с жидкими выделениями.
4 степень - поражение подкожной клетчатки, мышечного слоя вплоть до сухожилий и костей.
Лечение пролежней 1 и 2 степени заключается в надлежащем уходе и обработке места пролежня, а уже при 3-4 степени поможет только хирургический метод лечения.
Правила ухода за лежачим больным
Уход за больным, который долгое время лежит прикованный к постели, тяжелый и изнурительный труд, особенно если остаешься один на один с бедой. Правила простые, но они требуют ежедневного выполнения, порой в течение дня прибегать к их выполнению не один раз. Эти советы подойдут не только для лечения пролежней 1 -2 степени, но и для профилактики их образования.
- Самое главное – старайтесь чаще менять положение больного!
- Необходимо постоянно следить, чтобы кожа больного всегда была чистой и сухой, чаще устраивайте воздушные ванны. Прекрасно будет, если они будут сочетаться с солнечными. Следите, чтобы на нательном и постельном белье не образовывались складки.
- Для туалета кожи используйте антибактериальное мыло или, проверенное многими, средство из водки и неконцентрированного шампуня в соотношении 1:1. При мытье кожу не трите, а аккуратно протирайте натуральной губкой или хлопчатобумажной тканью. После обтирания кожу не вытирайте, а аккуратно промокните полотенцем. Очень хорошие результаты, согласно отзывам в интернете, оказывает обмывание холодной водой. При действии холодной воды на кожу происходит резкое сокращение сосудов, а затем компенсаторное их расширение, что улучшает местный кровоток и улучшение питания тканей.
- Следите за состоянием кожи, она не должна быть пересушенной. Есть считаете, что кожа довольно сухая, то примените увлажняющие крема, а лучше всего детский крем.
- Если кожа, наоборот, слишком влажная, то применяйте присыпку, тальк или картофельный крахмал. Для подсушивания кожи подойдут 1% раствор марганцовки, зеленка или фукарцин. Можно использовать мази, содержащие в своем составе цинк. Очень жирную кожу подсушите спиртом.
- Если вы увидели покраснение на коже – первый признак начинающегося пролежня, то сделайте массаж вокруг поврежденной кожи. Сделайте из старого махрового полотенца (оно мягче) варежку для проведения массажа.
- При недержании мочи и непроизвольной дефекации не обойтись без памперсов и одноразовых подкладных пеленок или простыней. Конечно, это не совсем дешевое «удовольствие», но стирать постоянно белье тяжело, пусть у вас есть и стиральная машинка. Обычно МСЭ таким больным дает первую группу инвалидности (конечно, не сразу) и такие больные обеспечиваются бесплатно памперсами и противопролежневыми матрацами, о них расскажу чуть позже.
- Если у больного высокая температура и он потеет, то протирайте кожу столовым уксусом — 1 ст. л. на стакан воды.
Обработка пролежневых ран
Если образовалась рана, что происходит при 2 и 3 степени, основные мероприятие прежние. Но для обработки раны потребуется больше усилий.
Обычно такие раны инфицируются, поверхность раны мокнет и имеются элементы гноя. Поэтому сначала необходимо провести обработку раны. В качестве антисептика используют слабый раствор марганцовки, 3% раствор перекиси водорода или водный раствор хлоргексидина. Зеленку и йод применять не рекомендуется, хотя болезненность в некротическом участке уже отсутствует. Сейчас перекись водорода и хлоргексидин выпускаются в специальных флаконах, их которых удобно наливать раствор непосредственно на рану, не трогая руками поверхность раны.
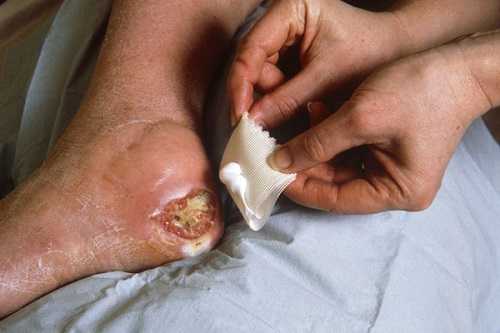
Если в ране есть участки омертвевших тканей по краям раны, их следует убрать. Можно стерильным пинцетом, а можно с помощью средства биологического очищения пролежней Протеокс-ТМ.
Следующим этапом – применение средства для заживления раны. После того, как рана обработана и подсушена, необходимо наложить стерильную повязку с каким-либо заживляющим средством, это может быть любая мазь, имеющая в своем составе антибиотики (без них не обойтись) или наложить специальный противопролежневый пластырь. Можно использовать ранозаживляющие покрытия, типа Мультиферм или КомфилПлюс, левомиколь, октовегин.
Хирурги категорически запрещают пользоваться мазью Вишневского и накладывать марлевые повязки с лекарством на длительное время.
Нежелательно длительное лечение пролежней под марлевыми повязками, так как в этом случае резко ограничивается доступ кислорода к ране. Давление бинта снижает кровоток, в результате чего заживление пролежня резко замедляется. Однако на стадии отторжения некротических элементов с поверхности пролежня можно использовать марлевые повязки, смоченные ферментами — трипсином и хемотрипсином.
Средств для заживления противопролежневых ран в настоящее время достаточно много. Поэтому в каждом конкретном случае лучше проконсультироваться с хирургами.
Противопролежневый матрац
Для профилактики и дальнейшего прогрессирования пролежней сейчас имеются специальные противопролежневые матрацы. Суть их действия такова.
Матрац имеет отдельные ячейки, которые при помощи компрессора (он входит в комплект) надуваются поочередно. То есть, если сначала были надуты одни ячейки, то через какое-то время одни сдуваются, а надуваются другие. Таким образом, с помощью поочередно надуваемых и сдуваемых ячеек, происходит уменьшение давления на кожу.
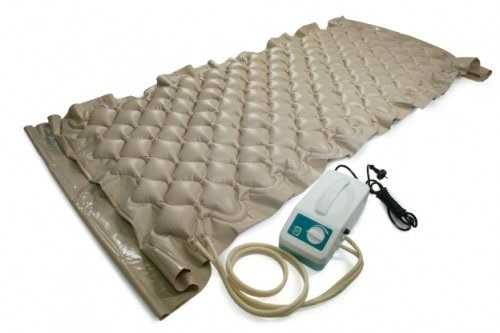
Мы такой матрац покупали для своей свекрови и мой отзыв о нем самый положительный. Благодаря ему у нас не появлялись новые пролежни, а имеющаяся рана быстро, при соответствующей обработке, зажила.
Существует еще немало народных средств для лечения пролежней в домашних условиях. Но об этом поговорим в следующей статье. Чтобы не пропустить это материал, подпишитесь на обновления блога и вы тогда точно не пропустите этот материал.
 Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
Понравилась статья, поделись с друзьями
taiafilippova.ru
Как и чем обработать пролежни?
Лечение лежачих пациентов всегда было непростым: необходим тщательный уход и контроль состояния и здоровья больного. Это не только своевременный прием препаратов, но и ежедневная гигиена, сбалансированное питание, соблюдение режимов проветривания и гимнастики. Огромной проблемой для тяжелых пациентов становятся пролежни. Они образуются из-за чрезмерного давления костных выступов на кожу. Чем обработать пролежни, чтобы вылечить их? Попробуем ответить на этот вопрос в статье.
Понятие пролежней, их разновидности и места образования
Пролежни – это процесс некротизации тканей, который протекает в типичных участках тела. Повреждения затрагивают кожу, кровеносные сосуды, жировую клетчатку и прочие структуры. Обычно пролежни возникают в местах выступа костей. Это объясняется тем, что на таких участках слой кожи очень тонкий, поэтому любое чрезмерное давление на нее губительно.
Классифицируют пролежни по разным признакам. В зависимости от их происхождения выделяют экзогенные, т. е. возникшие вследствие внешнего механического воздействия, и эндогенные – образовавшиеся из-за нейротрофических изменений в коже. Последние обычно образуются внутри тканей вследствие установки катетеров или дренажей.
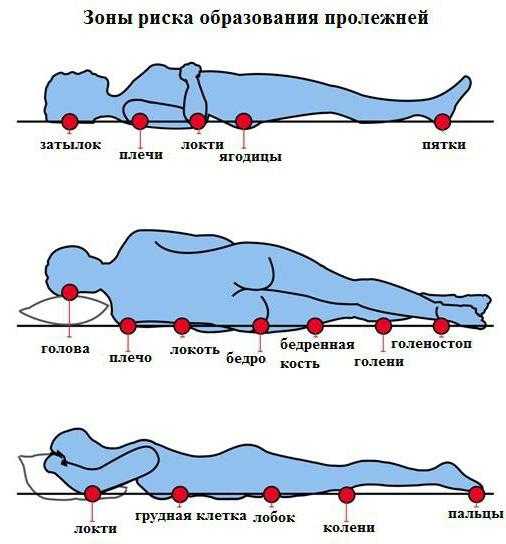
Пролежни характерны не только для лежачих больных - они образуются еще и при частом внешнем сдавливании кожи, которое наблюдается по иным причинам. Конечно, чаще поражения образуются в связи с нарушениями иннервации тканей. В зависимости от того, в каком положении пациент находится большую часть времени, наблюдаются некротические изменения определенных участков:
- у сидячих в инвалидной коляске масса тела давит на ягодицы и пятки;
- в положении лежа на боку повышенному давлению подвергаются лодыжки, бедро, колени;
- в положении на спине пролежни могут возникнуть в области пятки, крестца, седалищного бугра, лопаток, локтей, затылка;
- если человек лежит на животе, страдает кожа скул и лобка.
Ускоряет процесс излишняя влажность или сухость покровов. Чтобы не задаваться вопросом: «Чем обработать пролежни?», следует тщательно ухаживать за кожей больного. Если заметна сухость – примените детский увлажняющий крем. С излишней влажностью борются при помощи присыпки. Жирную кожу следует обрабатывать спиртосодержащими растворами. Важно вовремя организовывать гигиенические мероприятия: обтирания, ванна, частая смена белья, пижамы, постельных принадлежностей.
Факторы риска, осложнения
Любой человек, подвергающийся лечению с соблюдением постельного режима или использованием инвалидного кресла, входит в группу риска. Выделяют и иные факторы, которые увеличивают шансы на образование пролежней:
- возраст – чем старше пациент, тем восприимчивей у него кожа, а регенерация тканей проходит гораздо сложнее и дольше;
- нарушения чувствительности, иннервации тканей, неврологические болезни;
- мышечная атрофия и потеря веса – естественный барьер между костью и кожей уменьшается, вследствие чего возрастает давление на нее;
- недостаточное употребление воды, плохое питание – отсутствие сбалансированного рациона и достаточного количества жидкости ухудшают состояние кожи;
- недержание кала или мочи – является причиной распространения бактерий;
- излишняя влажность или сухость кожи;
- сахарный диабет и заболевания сосудов;
- курение, прием алкоголя или наркотических веществ;
- нарушения сознания и неконтролируемые спазмы мышц.
Если у больного присутствует хоть один из перечисленных факторов, стоит всерьез подумать о профилактике пролежней. Появляются они очень быстро, а вот лечатся долго и сложно. Обнаружив первые признаки сдавливания тканей, следует незамедлительно начать лечение и усилить профилактические меры. Чем обработать пролежни? На начальных этапах главное - обратить внимание на своевременную гигиену. Можно воспользоваться мазями, которые способствуют регенерации тканей. О начавшемся процессе необходимо известить врача. Промедление или неправильное лечение могут привести к таким последствиям:
- сепсис – опасное для жизни состояние, при котором инфекция попадает в кровь и быстро распространяется по всему организму;
- воспаление подкожной клетчатки – характеризуется выраженным болевым синдромом, гиперемией, отеками;
- инфицирование суставов и костей, что грозит их разрушением;
- рак кожи, возникающий из-за длительно незаживающих хронических ран.
Именно поэтому важно понимать, что пролежни – серьезная проблема в процессе лечения и ухода за лежачими и тяжелобольными. Методика борьбы с ними отличается в зависимости от степени поражения кожи.
Пролежни I степени
Начальная стадия развития болезни считается самым благоприятным временем для лечения. Именно в этот период возможно полностью восстановить кожный покров и избежать некротического процесса. Внешне пролежни I степени проявляются в виде покрасневших участков. Если немного надавить на кожу, то место соприкосновения белеет. На данной стадии развития повреждения поверхностные, что позволяет проводить эффективное лечение, приводящее к полному восстановлению.
При обнаружении покрасневших участков кожи важно знать, чем обработать пролежни и какие профилактические меры проводить. В первую очередь следует обратить внимание на гигиену: кожа больного всегда должна быть сухой и чистой. Для мытья лучше использовать мочалки из хлопчатобумажного материала. Смочив их в мыльной воде, аккуратно протирайте кожу больного. Использовать антибактериальное мыло не рекомендуется, лучше выбрать обычное или детское. Удалив остатки мыльного раствора, промокните кожу. Не забывайте вовремя менять постельное и нательное белье. При этом ткань не должна комкаться, давить. Необходимо внимательно следить за состоянием кожи: сухую вовремя увлажнять, жирную протирать спиртосодержащими веществами, чересчур влажную обрабатывать присыпкой. Следует периодически организовывать воздушные ванны.
Чем обработать пролежни у лежачего больного? На начальной стадии очищение пораженной кожи проводят при помощи физиологического раствора или камфорного спирта. На мокнущие участки можно нанести цинковые мази. Они слегка подсушивают кожу и защищают ее от дальнейших повреждений. Образовавшиеся пролежни обрабатывают мазями «Солкосерил», «Актовегин», «Дермазин». Можно воспользоваться присыпкой «Ксероформ». На пораженный участок накладывают полиуретановую пленочную повязку. Она представляет собой прозрачную пленку с клеящейся поверхностью. Ее применение обеспечивает защиту от бактерий, испарение влаги и доступ кислорода к тканям. Как обрабатывать пролежни у лежачих больных правильно? Следует придерживаться такой методики: очищение, нанесение основной мази, наложение повязки. Состояние кожи необходимо постоянно контролировать.
Помимо основного лечения и соблюдения норм гигиены больного, необходимы профилактические меры для предотвращения развития пролежней. Для этого положение лежачих больных в постели меняют раз в два часа. Для сидячих в инвалидной коляске необходимо осуществлять процедуру раз в час. Дополнительно можно воспользоваться специальными противопролежневыми матрацами и подушками, которые значительно снижают давление веса тела на кожу. Питание больного должно быть сбалансированным, обогащенным витаминами и минералами. Не помешает курс иммунотерапии.
Лечение пролежней I степени средствами народной медицины
Обрабатывать начинающиеся пролежни можно не только аптечными мазями и растворами, но и народными средствами. Важно понимать, что прогрессирование болезни происходит достаточно быстро. Поэтому применение нетрадиционных методов должно быть согласовано с врачом, а результаты лечения строго контролироваться. Чем можно обрабатывать пролежни? На начальном этапе хорошо зарекомендовали себя растительные масла: облепиховое, оливковое, камфорное. Их наносят на покрасневшие участки кожи несколько раз в день.
Эффективен рецепт мази Балыниных. Она изготавливается из натуральных компонентов и хранится достаточно долго. Для приготовления необходимо приобрести следующие ингредиенты:
- елей (продается в церковной лавке) или оливковое масло – 100 мл;
- пчелиный воск или восковая свеча – 40 г;
- сахар – треть чайной ложки.
Взять эмалированную емкость и поместить в нее компоненты. Нагревать на водяной бане до их полного растворения, затем охладить. Хранить в стеклянной банке в холодильнике до года. Во время приготовления можно добавить в смесь измельченные сухие цветки календулы (столовую ложку).
Как правильно обрабатывать пролежни в домашних условиях? Следует знать, что поврежденные участки кожи ни в коем случае нельзя массировать. Контакт с пролежнями должен быть минимальным. Сначала кожу обрабатывают физиологическим раствором или камфорным спиртом, после чего аккуратно наносят основное средство (в случае использования средств народной медицины – масло). Сверху можно наложить стерильную повязку.
Пролежни на II стадии развития
Если начальные симптомы поражения кожи вовремя не замечены или лечение неэффективно, болезнь достаточно быстро прогрессирует. Следующим этапом становится II стадия, которая характеризуется наличием открытой раны. Иногда пролежень имеет вид лопнувшего или, наоборот, надутого пузыря с прозрачной жидкостью. На этом этапе возрастает риск инфицирования, поэтому лечение проводят комплексное. Его составляют антибиотики и заживляющие препараты. Профилактические меры и рекомендации по уходу должны соблюдаться с особой тщательностью, иначе лечение затянется на долгие сроки.
Чем обработать пролежни у лежачего больного на II стадии? Наиболее важным пунктом становится дезинфицирование открытой раны. Для этого могут быть использованы растворы:
- хлоргексидина – обеспечивает обеззараживание, уничтожает бактерии, грибки и некоторые вирусы;
- коллоидного серебра – устраняет неприятные ощущения и боль, усиливает действие антибиотика, обеззараживает;
- фурацилина – способствует гибели патогенных микроорганизмов;
- 3 % перекиси водорода – мягко очищает рану и обеззараживает поверхность;
- физиологического – ускоряет заживление, очищает от бактерий.
После нанесения антисептических средств оставьте кожу проветриться и немного подсохнуть. Для этих целей в стационаре часто используют кварцевые лампы.
Дальнейшие мероприятия зависят от характера раны. Если гноя нет, то применяют заживляющие мази, например, «Метилурацил» или «Тиотриазолин». Предотвратить развитие инфекции можно при помощи таких средств, как «Бетадин» и «Ируксол». Эти препараты расщепляют омертвевшие ткани, тем самым очищая рану и способствуя ее заживлению.
Чем лучше обработать пролежни у лежачего больного при первых признаках инфицирования? Рекомендовано использовать мази на основе антибиотиков. Например, «Левомеколь», «Левосин», «Аргосульфан», «Ируксол». При значительном развитии инфекции перевязку должен осуществлять медперсонал. Показано промывание раны антисептическими растворами, удаление хирургическими ножницами отмерших тканей. После чего накладывают мазь и повязку.
Народные рецепты для лечения пролежней на II стадии
Поддаются ли пролежни II стадии лечению при помощи лекарственных настоев или растительных масел? Да, но обязательным условием является применение специфических мазей и препаратов. Как обрабатывать пролежни в домашних условиях в таком случае? Можно чередовать использование аптечных мазей и растительных масел. При этом знатоки народной медицины говорят о высокой эффективности таких средств:
- Пищевая сода – столовую ложку разводят в двух стаканах кипятка и смачивают раствором льняное полотенце, которое тут же прикладывают к пораженному месту (волдырю). В результате весь гной выходит. После чего берут новое полотенце и вновь смачивают в растворе. Процедуру продолжают до тех пор, пока ткань при снятии с пролежня не будет чистой.
- Козий жир – смешать с репчатым луком (мелко нарезать) и поваренной солью в одинаковой пропорции. Наносить на пораженные участки на полчаса. В начале лечения рана будет болеть, этот период нужно вытерпеть.
Эффективным на II стадии пролежней называют такой рецепт: смешать мазь Вишневского и раствор диоксидина 1 % в соотношении 3:1. Соединить вещества в стерильной посуде. Готовую смесь нанести на рану и закрыть повязкой. Через двое суток сменить ее. Процедуру рекомендуют для чистых ран, без гноя и видимых признаков инфекции.
Правила перевязки и виды перевязочных материалов
Просто обработать пролежни больного недостаточно для эффективного лечения. Одним из ключевых мероприятий является перевязка. Это обязательная процедура при любой степени поражения тканей, а при инфицировании без ее использования вообще не обойтись. Прежде чем наложить повязку, следует знать, как обрабатывать пролежни в домашних условиях. Начальным этапом всегда будет дезинфицирование пораженной поверхности кожи. Сделать это можно при помощи специальных растворов, которые легко приобрести в любой аптеке. Как правильно обработать пролежни? Следует придерживаться следующих правил:
- не трогать рану руками, проводить процедуру при помощи стерильных салфеток;
- на рану или салфетку наливается раствор, после чего пораженную поверхность аккуратно промакивают до полного ее очищения;
- в завершение процедуры рану промокательными движениями протирают сухой стерильной салфеткой.
Важно не переусердствовать с применением антисептиков. Кроме того, они должны мягко очищать и дезинфицировать, не вызывая ожогов и раздражения. Не рекомендуется использовать зеленку, раствор марганцовки или йод.
Как обрабатывать пролежни у лежачих больных после очищения раны? На стерильную салфетку или саму рану наносят крем (заживляющий, антибиотик), после чего переходят к перевязке. Повязку следует накладывать не слишком туго. Кроме того, она должна пропускать воздух и при этом быть герметичной и плотной. Ее края затрагивают и здоровую кожу. Процедуру выполняют ежедневно. На подвижных участках тела повязку дополнительно фиксируют бинтом. В иных случаях ее прикрепляют при помощи пластыря, склеивая края материала со здоровой кожей. Существует множество современных перевязочных материалов, которые дополнительно могут быть покрыты активными веществами.
Лечение пролежней III стадии
Третья стадия развития характеризуется обширным некрозом тканей – вплоть до фасций. Разрушается эпидермис, дерма и подкожная жировая клетчатка. Кожа отслаивается. Чаще всего рана инфицируется, что провоцирует образование гноя. При этом обязательным является тщательное очищение пораженной кожи. В домашних условиях обрабатывать глубокие пролежни необходимо растворами антисептиков, добиваясь максимального очищения тканей. При скоплении отмершей ткани ее следует удалять хирургически. Предотвратить распространение некроза возможно лишь при помощи своевременного вскрытия гнойников и очищения раны от некротических тканей, что осуществляют при помощи некрэктомии.
Чем лучше обрабатывать пролежни на III стадии? Используются те же заживляющие кремы и антибиотики, что и при второй степени поражения. Это «Ируксол», «Тиотриазолин», «Левосин», «Левомеколь», «Альгофин», «Солкосерил». Помочь с очищением раны от некротических тканей помогут мази «Трипсин», «Террилитин», «Коллагеназин», «Химотрипсин».
Хорошие результаты дают специальные перевязочные материалы. Например, «Мультиферм», «Пам-Т», «Дальцекс-Трипсин». Их поверхность пропитана ферментами и другими активными веществами, способствующими скорейшему заживлению и регенерации тканей. Перевязку осуществляют ежедневно. Выздоровление при должном уходе наступает в течение 2 недель.
Лечение IV стадии развития пролежней
Последняя стадия формирования пролежней характеризуется глубоким некрозом тканей. Это рана с темным дном из отмерших тканей, через которую можно увидеть мышцы, сухожилия или кости. Процесс довольно быстро распространяется на здоровую кожу. Лечение назначается врачом. Может быть рекомендован консервативный подход, который подразумевает использование тех же средств, что и при лечении пролежней III степени. Назначаются мази для репарации тканей, удаления некротического содержимого и борьбы с инфекцией. Зачастую перевязки выполняются в процедурном кабинете или же больного госпитализируют.
Чем обрабатывают пролежни в стационаре? Используются антисептические растворы (чаще физраствор или хлоргексидин). Отмершие ткани удаляют при помощи медицинских инструментов, после чего тщательно промывают рану. Мазь назначают в зависимости от состояния пациента. При обширной инфекции – антибиотики, в иных случаях – препараты, стимулирующие репарацию тканей и заживление раны. Если в течение двух недель консервативное лечение не дает результатов, назначается операция. Это самая крайняя мера, т. к. высок риск развития осложнений и увеличения площади пролежня. Определить границы некроза достаточно сложно, поэтому удалить получается лишь часть мертвых тканей. После чего начинается курс восстановления. Назначаются физиопроцедуры и медикаменты. К сожалению, хирургическое лечение не всегда дает хорошие результаты. Высок риск рецидива болезни.
Профилактические меры
Огромную роль в лечении и предотвращении пролежней играет их профилактика. Гораздо проще соблюдать ряд требований по уходу за больным, чем бороться с прогрессирующим повреждением тканей. Обрабатывать кожу для профилактики пролежней следует камфорным спиртом, физиологическим раствором или другими мягкими антисептическими средствами. Это особенно актуально в тех случаях, когда у больного недержание мочи или кала. Необходимо постоянно поддерживать кожу в чистоте и сухом состоянии. При необходимости увлажнять ее детским кремом или, наоборот, воспользоваться присыпкой (цинковой мазью). Несколько раз в день устраивать воздушные ванны. Менять положение тела лежачего больного каждые два часа. При первых признаках развития пролежней начать незамедлительное лечение.

Пролежни очень легко появляются и быстро развиваются. Достаточно единожды оставить больного в мокрой постели, и кожа отреагирует мгновенно. Для борьбы с этой непростой проблемой необходимо правильно обрабатывать покровы: на стадии профилактики вовремя очищать, просушивать и ухаживать. При первых признаках подключать специальные мази, усилив профилактические меры.
fb.ru
Уход за кожей и профилактика пролежней — правила, средства, препараты
- Главная
- Профилактика органов
- Профилактика кожи
- Уход за кожей и профилактика пролежней
Правильный уход за кожей и профилактика пролежней – неотъемлемая составляющая лечения и реабилитации пациентов, вынужденных по причине тяжелого заболевания постоянно находиться в одном положении. Поэтому каждый человек, ухаживающий за недееспособными больными, должен знать, как не допустить некроза мягких тканей в условиях ограниченной подвижности.
Что нужно знать о пролежнях
Пролежнем называют отмирание кожи и мышц. К появлению некроза приводит постоянное давление, расстройство циркуляции крови и нарушение нервной трофики в определенных участках тела. Чаще пролежни формируются в зоне ребер, крестца, стоп, лопаток, пальцев ног, седалищной кости, местах сгибов конечностей. Реже сдавливание тканей происходит в области ушей, головы, пальцев рук.
Различают поверхностные (поражение верхних слоев кожи) и внутренние (происходит омертвение мышц и подкожной клетчатки) пролежни. Причины их появления:
- Ограничение подвижности, вызванное тяжелыми заболеваниями, приводящими к потере дееспособности.
- Дефицит белка в рационе.
- Повреждения кожи и травмы.
- Анемия.
- Ожирение или малый вес.
- Недержание кала, мочи.
- Сахарный диабет, склероз.
- Опрелость или пересыхание кожи.
- Болезни, при которых ухудшается питание тканей.
- Ненадлежащий уход за больным.

Выделяют четыре стадии некроза мягких тканей:
- Для первой степени характерна гиперемия кожи, которая не проходит даже после устранения факторов ее появления.
- На втором этапе образования пролежня нарушается поверхностная целостность верхних слоев эпидермиса. Помимо гиперемии, происходит отслоение кожицы.
- На третьей стадии некроз достигает мышечного слоя. Внешне пролежень выглядит как рана, из которой сочатся жидкие выделения.
- Четвертая степень характеризуется образованием полости, показывающей нижние слои кожи, сухожилия и кости.
Опасные осложнения некроза тканей – остеомиелит, гангрена, рак кожи, сепсис, расстройство кровообращения. Поэтому своевременный уход за кожей и профилактика пролежней – это ключевые мероприятия, позволяющие избежать хирургического вмешательства и развития последствий, опасных для жизни.
Лечение пролежней
Терапия пролежней зависит от стадии развития. На начальном этапе проводится комплекс профилактических мер, подразумевающий правильный уход за больным, диетотерапию, применение иммуностимуляторов и мазей, улучшающих кровообращение.
На второй стадии развития некроза тканей применяются антисептические средства и препараты, активизирующие кровообращение. Не будет лишним использование гидрогелевых повязок, поддерживающих необходимый уровень влажности в ране.
На третьей стадии возникновения пролежней применяются медикаментозные средства, оказывающие ряд лечебных действий:
- некролитическое;
- противовоспалительное;
- регенерирующее;
- антикоагулянтное и агрегатное.
При пролежнях 3-4 степени иногда проводится хирургическая терапия, подразумевающая удаление отмерших тканей. Лечение дополняется физиотерапевтическими процедурами – фонофорез, УВЧ-терапия, электрофорез, лазерное воздействие.
Обработка кожи
Обработку кожи для профилактики пролежней производят с целью предупреждения нарушения кровообращения, образования ран и отмирания тканей. Процедура должна выполняться согласно правилам.
Гигиенический уход за кожей и профилактика пролежней – последовательность проведения обработки кожи:
- Сначала человеку, который будет ухаживать за больным, следует вымыть руки и надеть на них перчатки.
- Предварительно подготавливается раствор нашатыря (0.5%) или камфары (10%), вата, марлевые тампоны, полотенце, поролоновые губки.
- Пациента переворачивают на бок и обрабатывают спину, ягодицы и конечности, уделяя пристальное внимание кожным складкам.
- Вымытые участки кожи промачивают мягким сухим полотенцем.
- После обмывания спины и левого бока пациенту обрабатывают правую сторону тела, пах и подмышки.
- Чтобы предупредить возникновение опрелостей, на чистую кожу наносят специальную мазь, масло и присыпки.
Уход за кожей больного
Алгоритм обработки кожи при наличии пролежней аналогичный профилактическим мероприятиям. Но параллельно поражённые ткани обрабатывают раствором калия перманганата или зеленкой. Затем на некрозированные участки накладывают антисептическую повязку с Сиктомицином или Стрептоцидом.
К области отмершей кожи трижды в день прикладывают салфетку, смоченную в растворе марганцовки. Далее на рану наносят заживляющие мази.
Для профилактики пролежней кожу обрабатывают лекарственными средствами.
Крема, предупреждающие некроз мягких тканей
- Антибактериальные – Левосин, Аргосульфан, Левомеколь.
- Антисептические – Циндол, Дермазин, цинковая мазь.
- Подсушивающие и противовоспалительные – Тиотриазолин, Бетадин, Ируксол.
- Регенерирующие – Бепантен, Куриозин, Солкосерил.
Мази тонким слоем наносят на сухие и чистые пораженные участки. Частота и время применения средств определяется лечащим врачом.
Уход за кожей и профилактика пролежней подразумевают применение гидроколлоидных повязок. Компрессы состоят из геля, нанесенного на клейкую поверхность. Компоненты помещены на полиуретановую основу. Гидроколлоидные капсулы сохраняют в ране влажную среду, что ускоряет заживление.
Повязки для лечения пролежней
- Комфил плюс – применяется для быстрой регенирации неинфицированных ран без выделений.
- Протеокс-ТМ – используется для лечения пролежней 3-4 степени. Очищает раны от гноя, отмерших тканей, устраняет воспаление.
- Мультиферм – применяется при лечении пролежней 1 и 2 степени с выделениями и без.
Курс терапии – до 10 повязок. Частота смены компрессов – раз в день.
Народные рецепты для лечения и профилактики пролежней
Уход за кожей, профилактика и лечение пролежней часто проводятся с помощью рецептов народной медицины. Но стоит помнить, что нетрадиционные методы врачи рекомендуют использовать, как дополнение к медикаментозной терапии.
Заживление ран ускоряет свежевыжатый сок из алоэ, медуницы. Листья растений разрезают вдоль и прикладывают к пораженным участкам кожи.

Также соки этих растений, включая чистотел, смешивают с медом в одинаковом соотношении. Лечебной смесью смазывают пролежни дважды в день.
Другие народные способы профилактики и лечения пролежней:
- Рыбий жир наносят на чистую салфетку, которую прикладывают к отмершим мягким тканям на ночь.
- Крахмал картофельный посыпают на участки кожи с повышенным риском образования пролежней.
- Листки бузины ошпаривают молоком и прикладывают к пролежню 2 раза в день.
- Эфирный экстракт облепихи и чайного дерева 1 раз в день наносят на пораженную кожу.
- Цветки ноготков (измельченные) смешивают с вазелином и наносят на раны 2 раза в день.
Профилактика
Чтобы предупредить появление пролежней, с первого дня заболевания за пациентом надо правильно и тщательно ухаживать. Ведь если процесс некроза тканей уже запущен, то его прогрессирование будет непросто остановить.
Массаж
Уход за кожей и профилактика пролежней заключаются в регулярном выполнении массажа Процедуру желательно проводить в утреннее и вечернее время с применением кремов и масел.
Поврежденные области кожи и раны разминать нельзя. Массаж делают только на начальных этапах формирования пролежней.
Техника проведения процедуры:
- Пациент ложится на живот.
- Вначале проводится поглаживание ног, направляясь вверх от стоп к ягодицам
- Затем плавными движениями разминаются руки – от кистей к шее.
- Далее массируется поясница, крестец и остывшаяся область спины.
- В конце делается массаж головы, в частности затылка.
Средняя продолжительность сеанса – 20 минут. Процедуру начинают с легких движений, которые постепенно делают интенсивными.
Диета
Правильное питание имеет ведущее значение в профилактике развития пролежней. Ведь частая причина некроза тканей – дефицит белка в организме. Поэтому назначается щадящая, но обогащенная полезными веществами и белками диета.
Рекомендуемые продукты и блюда:
- каши;
- рыба;
- фрукты;
- куриный бульон;
- нежирные кисломолочные продукты;
- овощи.

Из рациона больного исключают копчености, жирную, перченую, жаренную и соленую пищу. Не менее важно соблюдение питьевого режима. В день пациенту нужно выпивать 1.5-2 л чистой воды.
Особенности выбора постельных принадлежностей и приспособлений
Один из ключевых моментов профилактики появления пролежней – это правильный выбор матраса. Желательно, чтобы изделие было изготовленного из цельного ровного, мягкого и толстого куска поролона, имеющего гладкую поверхность.
Но лучше приобрести специальные противопролежневые матрасы:
- Ячеистые – подходят для больных, которые не встают с постели. Изделия с ячейками предупреждают развитие некроза кожи и мышц.
- Статические – предназначены для пациентов с неполным ограничением движений.
- Баллонные – используют при уходе за парализованными больными и людьми с большим весом (от 120 кг).

Сверху матрас застилают материалом, впитывающим влагу. Лучше, чтобы простынь была на резинках, что предупредит образование складок, вызывающих развитие пролежней.
Не менее важно оснастить кровать пациента подкладками и опорными подушками. Под колени и локти рекомендуется подкладывать валики, под обездвиженные руки и ноги – тканевые мешки, наполненные гранулами, под нижнюю часть спины – резиновый круг.
Рекомендации по профилактике пролежней
- С целью предупреждения появления пролежней постельное белье меняют 1 раз в день.
- Не менее важно каждые 1-2 часа переворачивать пациента на спину, с бока на бок.
- Одежда больного должна быть свободной, комфортной, изготовленной из натурального материала и соответствовать температуре помещения. Это поспособствует нормальному выделению пота, предупредит раздражение кожи.
- Комнату больного нужно ежедневно проветривать, проводить в ней влажную уборку.
- Периодически пациента надо раскрывать, чтобы тело проветривалось и не запревало.
- Пациент должен как можно больше двигаться, по возможности выполнять гимнастику.
- При гиперемии кожи покровы рекомендуется кварцевать и растирать сухим полотенцем.

Так, профилактика формирования пролежней – это комплекс мероприятий, включающий правильную обработку кожи пациента, диетотерапию, применение лекарственных и народных средств. Не менее важно подобрать правильный матрас и прочие постельные принадлежности. Также следует периодически переворачивать больного и делать ему массаж.
153 Татьяна Курицкая 26.03.2018
profilaktika-zabolevanij.ru
Пролежни. Уход за лежачим больным
Симптомов «приближающегося», «угрожающего» пролежня вряд ли кому из сиделок удастся избежать, да и внезапно развившегося — тоже. Ведь тяжело больной человек постоянно и часто совершенно неподвижно лежит в кровати, его тело во многих местах подвергается долгому сдавливанию, и к тому же в постели не так уж много воздуха, для того чтобы дышала кожа. Так что будьте начеку и постарайтесь сделать все возможное, чтобы не добавить подопечному дополнительной, весьма болезненной и опасной для здоровья проблемы…
ЧТО ТАКОЕ ПРОЛЕЖЕНЬ?
Пролежень — это омертвевший участок на поверхности тела больного. Пролежни чаще всего образовываются там, где костные выступы наиболее близки к коже — на крестце, лопатках, пятках, локтях, затылке, ребрах, седалищных буграх и т.д. Прежде чем омертветь, кожа и мягкие ткани под ней как бы готовятся к этому, сигнализируя о своем неблагополучии. Это могут быть отечность, бледность, покраснение, боль.
Развивающийся пролежень вначале наблюдается в виде синюшно-красного пятна без четких границ. Затем поверхность кожи (эпидермис) слущивается, образуются пузырьки и развивается некроз (омертвение). Некроз постепенно распространяется в стороны по коже и в глубь тела. Запускать пролежни — значит, не только мучить больного, но и допускать риск дальнейших осложнений вплоть до обнажения мышц, сухожилий и кости, нагноения образовавшейся язвы и сепсиса (заражения крови).
ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ
Самой лучшей частью профилактики считается применение противопролежневого матраца, поэтому постарайтесь его приобрести. При его отсутствии подкладывайте под тело больного мягкие одеяла и даже подушки, помня о том, что жесткая кровать для лежачего больного очень вредна. Вредны также всякие смятости, складки постельного и нательного белья, швы на белье и пеленках, которые могут буквально врезаться в тело, нарушая в нем капиллярное кровообращение. Обратите внимание на положение и время лежания в определенной позе больного. Помните, что при угрозе развития пролежня позу необходимо менять каждые два-четыре часа, в том числе и в ночное время. Поворачивать больного в кровати, тем более сонного и со значительным весом, конечно, бывает нелегко, но эту трудность надо преодолеть. Знайте, что ваши усилия по уходу только удвоятся при развитии пролежня. По мере улучшения состояния больного его полезно время от времени усаживать на кровати, делать с ним лечебную гимнастику. Тело во избежание пролежней желательно в проблемных местах массажировать.
Гигиена тела также предотвращает пролежни. Организуйте регулярную влажную обработку кожи больного, смену его постельного и нательного белья, а также использованных памперсов. Под пролежни в крестцовой области подкладывайте резиновые круги, слабо надутые и обернутые пеленкой. Другие проблемные места можно защитить валиками, сделанными из ваты и обернутыми марлей. Из народных методов можно попробовать подкладывание подушечек, наполненных льняным семенем. Места, где может образоваться пролежень, обычно протирают 10% камфорным спиртом, водкой или 1% раствором салициловой кислоты.
Специалистами рекомендуется хорошо и даже калорийно питать больных.
КАК ЛЕЧАТ ПРОЛЕЖНИ?
Пролежни при неправильном уходе могут образоваться очень быстро, особенно тогда, когда в помещении жарко и больной сильно потеет. При обнаружении развившегося пролежня лучше всего вызовите врача на дом. Он инициирует визит к вам на дом хирургической сестры, которая подробно проконсультирует вас по поводу ухода за пролежнем и окажет первую помощь. В дальнейшем по мере необходимости вы можете снова вызывать сестру для наблюдения и нужной манипуляции. Обычно она следующая. Вокруг пролежня кожу протирают спиртом, участок некроза смазывают 5% раствором йода или 1% раствором марганцовки. Омертвевшие, а возможно, уже и загноившиеся ткани иссекают и накладывают повязку с 10% раствором хлористого натрия, с 0,05-0,1% раствором хлоргексидина, химотрипсина, химопсина и др. препаратами. Выполняется эта манипуляция обычно по мере появления новых некротических участков и, во избежание осложнений, медработником.
После очищения пролежня от гноя и некроза на него накладываются повязки с винилином, метилурацилом, левомиколем, диоксидином.
Препарат миколь-боримед (аналог левомиколя) прекрасно справляется с очищенными пролежнями, вызвав достаточно быструю грануляцию ткани. Повязка накладывается на пролежни ежедневно на ночь. Для повязки использовались купленные в аптеке стерильные марлевые салфетки, которые закреплялись на теле больных на ночь лейкопластырем на тканевой основе. Слой миколя-боримеда был небольшой — около 2-3 мм. Для ускорения заживления пролежней рекомендуется давать больному витамины В1, В12 и С.
drprof.ru
как ухаживать в домашних условиях
Пролежни возникают, когда кожа долгое время подвергается давлению, находясь в недвижимом состоянии. Это уменьшает кровяной приток к области. Без достаточного количества крови, кожа может отмирать.
Пролежни возникают в случае:
Применения кресла-коляски или нахождения в постели в ходе длительного времени;Сложностей с перемещением тела или некоторых его частей без посторонней помощи;Болезни, затрагивающей приток крови, в том числе сахарный диабет или болезнь сосудов;Болезни Альцгеймера или иной, которая влияет на психическое состояние.
Симптомы пролежней:
Этап I: Болезненная область на покрасневшей коже, которая не белеет при нажатии. Это симптом того, что формируется пролежень. Кожа может быть теплой или холодной на ощупь, твердой или мягкой.Стадия II: Волдыри или формирующаяся рана. Область вокруг язвы может поменять цвет и быть раздраженной.III этап: На коже развивается открытая рана. Ткань под кожей повреждена.Стадия IV: Пролежень настолько глубокий, что есть повреждения костей и мышц, а иногда и сухожилий с суставами.
Уход за пролежнями
На стадия I или II ранки заживают, если о них правильно заботиться тщательно. Пролежни на стадиях III и IV труднее поддаются лечению и оно может занять много времени. Вот как ухаживать за болячкой давления в домашних условиях:
Применяйте специальные подушки или противопролежневый матрас ostrov-z.com.ua/c/67/protivoprolezhnevyj-matras для снижения давления. Тип подушки зависит от типа пролежня. Обсудите со своим доктором, какой выбор будет лучшим для больного. Заказать противопролежневые матрасы в Киеве ostrov-z.com.ua/c/67/protivoprolezhnevyj-matras можно в интернете.Меняйте позицию. Больного, находящегося в инвалидном кресле, нужно "двигать" каждые 15 минут, в постели - каждые 2 часа.Позаботьтеть о стерильности и чистой коже, чтобы не допустить инфекции из-за пролежня.На стадии I можно мыть область осторожно с мягким мылом и водой. На II стадии пролежни обрабатывают соленой водой (физраствор), чтобы удалить рыхлые, мертвые ткани. Не используйте перекись водорода или йод. Они могут повредить кожу. Поговорите с врачом о том, какой вид одежды и повязок лучше использовать. Большинство пролежней на этапе III и IV лечат только медики.Избегайте трения, скольжения при перемещении позиции больного.Ухаживайте за здоровой кожей, сохраняя ее чистой и увлажненной.Проверяйте кожу на наличие пролежней каждый день, если происходит ситуация, при которой они могут проявиться.
И помните, что, в любом случае, лучше лечение - это профилактика!
inkorr.com