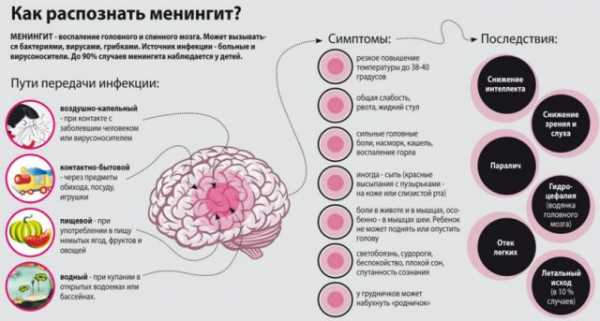
Менингит у детей. Невидимый противник. Менингит у детей диагностика
Менингиты у детей - симптомы болезни, профилактика и лечение Менингитов у детей, причины заболевания и его диагностика на EUROLAB
Причиной начала и развития воспалительного процесса становятся разные микроорганизмы – вирусы (ECHO, Коксаки, ветряная оспа, эпидемический паротит, краснуха, корь, Эбштейна-Барр, полиомиелит, клещевой энцефалитгерпес, энтеровирусы, аденовирусы и др), простейшие, бактерии (менингококк, пневмококк, гемофильн палочки серогруппы b, стафилококк, энтеробактерии, микобактерии туберкулеза). Редко встречаются формы, спровоцированные грибами, малярийным плазмодием, токсоплазмой, риккетсиями, спирохетами, гельминтами. Выделяют группы риска детей, которые склонны к болезни больше других детей:
- Недоношенные дети. Это можно объяснить тем, что иммунитет недоношенного ребенка незрелый, поэтому ему тяжело бороться с бактериями.
- Новорожденные, у матерей которых наблюдалось неблагоприятное течение беременности и тяжелые роды, гипоксия плода, заражение внутриутробными инфекциями.
- Дети раннего возраста, перенесшие гнойные заболевания (остеомиелит, мастоидиты, эндокардит, тонзиллиты, фарингиты, синуситы, отиты, фурункулы лица и шеи, гастроэнтероколиты), ОРВИ, кишечные инфекции, инфекционные заболевания детского возраста, подвержены развитию менингита.
- Дети с нарушениями функционирования нервной системы.
- Травмы головного или спинного мозга. Микроорганизмы легко приникают в травмированные оболочки, которые не могут бороться с таким вторжением.
Чаще всего менингитом болеют в зимне-весенний период. Источником распространения инфекции служит больной человек или вирусоноситель. Инфицирование происходит алиментарным (через пищу), воздушно-капельным путями, контактно-бытовым, гематогенным (через кровь), трансмиссивным (через кровососущих насекомых), вертикальным (от матери к ребенку через плаценту), водным, периневральным, лимфогенным путями.
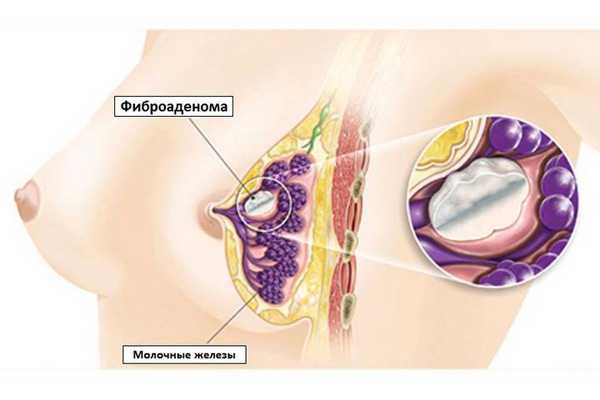
Нервная система осуществляет функции адаптации к самым разнообразным условиям внешней и внутренней среды и обладает высокой чувствительностью к неблагоприятным факторам. В то же время она относительно защищена от инфекций и механических повреждений благодаря костям черепа и позвоночника, оболочкам головного и спинного мозга, цереброспинальной жидкости, а также гематоэнцефалическому и гематоликворному барьеру.
Защитным барьером центральной нервной системы служат сосудистые сплетения, оболочки мозга и эпендима желудочков. Поэтому развитие воспалительного процесса нередко проходит в оболочках мозга.
Головной и спинной мозг покрыты тремя оболочками: твердой, паутинной и мягкой. Воспалительный процесс может захватить только одну мозговую оболочку и соответственно выделяют пахименингит, арахноидит и лептоменингит. При воспалительном процессе сразу во всех оболочках диагностируют панменингит.
Все менингиты с учетом происхождения разделяют на 4 группы:
В первую группу входят бактериальные менингиты, которые разделяются на гнойные (пневмококковые, менингококковые и др.) и серозные (сифилитические, туберкулезные и др.). Вторая группа состоит из вирусных (серозных) менингитов, которые могут быть первичными и вторичными. Третья группа охватывает грибковые (микотические), четвертая – протозойные менингиты. Последние могут протекать по типу менингоэнцефалита.
 При всех менингитах выделяют менингеальный синдром, который включает общемозговые, локальные симптомы и изменения ликвора. Общемозговые симптомы характеризуются проявлениями в виде общей реакции мозга на раздражение. Локальные симптомы возникают за счет отека, поражения черепных нервов. Иногда наблюдаются симптомы выпадения.
При всех менингитах выделяют менингеальный синдром, который включает общемозговые, локальные симптомы и изменения ликвора. Общемозговые симптомы характеризуются проявлениями в виде общей реакции мозга на раздражение. Локальные симптомы возникают за счет отека, поражения черепных нервов. Иногда наблюдаются симптомы выпадения.
Обязательным признаком менингита являются воспалительные изменения в спинномозговой жидкости с клеточно-белковой диссоциацией (значительным увеличением клеток в ликворе).
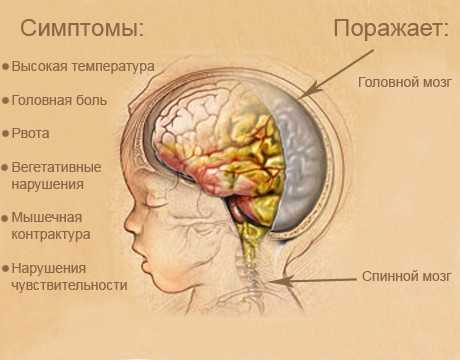
К менингеалъному симптомокомплексу относятся:
Повышение температуры тела до высоких цифр. При туберкулезном менингите высокой температуры, как правило, не наблюдается.
Головная боль. В ее патогенезе имеет значение раздражение рецепторов мозговых оболочек. Головная боль – это основной постоянный признак болезни. Она обычно диффузная, усиливается от резких движений, звуковых и световых раздражителей.
Рвота возникает без тошноты и не связана с приемом пищи. Чаще она бывает при перемене положения тела. После рвоты головная боль не уменьшается.
Мышечная контрактура – ригидность мышц затылка и спины, симптомы Кернига и Брудзинского. У маленьких детей может наблюдаться симптом подвешивания (Лесажа). Мышечная контрактура при менингите возникает вследствие повышения деятельности рефлекторного аппарата и раздражения корешков из-за повышенного давления спинномозговой жидкости.
Вегетативные нарушения, к которым относят диссоциацию между температурой тела и пульсом, зрачковые нарушения, кожные петехии, психические нарушения (расстройство сознания, астения).
Двигательные нарушения, проявляющиеся в виде симптомов поражения двигательных черепных нервов, очаговых эпилептических припадков за счет раздражения моторной зоны коры.
Нарушения чувствительности, которые бывают в виде общей гиперестезии. В основе ее лежит раздражение задних корешков и межпозвоночных узлов.
Пахименингит
Пахименингит подразделяют на церебральный (воспаление твердой оболочки головного мозга) и спинальный (воспаление твердой оболочки спинного мозга). По характеру поражения церебральный пахименингит делят на серозный, геморрагический и гнойный. Серозный пахименингит встречается при разных инфекциях, характеризуется малосимптомным или бессимптомным течением (головная боль, нечеткие оболочечные симптомы, а также признаки сдавления мозга отечной оболочкой). Геморрагический пахименингит характеризуется наличием геморрагии (состояния, при котором происходит кровоизлияние или кровотечение) в твердой мозговой оболочке, что клинически проявляется головной болью, очаговыми и оболочечными симптомами, возбуждением. Возникает при атеросклерозе, гипертонической болезни. Гнойный пахименингит является обычно вторичным и связан с первичной гнойной риноотогенной инфекцией. Гнойный пахименингит характеризуется головной болью, рвотой, могут наблюдаться застойные изменения на глазном дне и изменения крови.
Спинальный пахименингит бывает серозным и гнойным. Серозный отличается, как правило, доброкачественным течением, гнойный связан с наличием гнойных очагов в организме (фурункулез, остеомиелит и др.).
Среди спинальных пахименингитов выделяют следующие.
Спинальные эпидуриты (воспаление между листками оболочки). В этом случае поражаются оболочки на уровне верхнегрудного отдела. У больных наблюдается клиника сдавления спинного мозга (корешковая боль, двигательные, чувствительные и тазовые расстройства).
Хронический гиперпластический эпидурит. Причиной его чаще всего является травма позвоночника. Клиника характеризуется ограничением подвижности позвоночника, корешковой болью в области позвоночника. Характерны ремиссии, в спинномозговой жидкости увеличено содержание белка.
Шейный гипертрофический сифилитический пахименингит протекает по типу умеренного сдавления спинного мозга в области шеи. При этом наблюдаются корешковая боль, симптомы сдавления в виде вялого пареза рук, спастический парез нижних конечностей, расстройства чувствительности по проводниковому типу, нарушение функции тазовых органов.
Туберкулезный спинальный пахименингит, при котором клинические симптомы зависят от степени поражения спинного мозга.
Арахноидиты
Выделяют следующие формы заболевания: слипчивый (образование спаек), кистозный (наличие кист), кистозно-слипчивый, или смешанный, арахноидит. По причинам возникновения арахноидиты разделяют на ревматические, постгриппозные, тонзиллогенные, травматические и токсические.В зависимости от течения рассматривают острые, подострые и хронические арахноидиты.По локализации выделяют арахноидиты конвекситальные (поражение лобной, теменной, височной долей и центральных извилин), базальные и задней черепной ямки.
Арахноидиты могут быть также очаговыми и распространенными. Для патологической анатомии характерны фиброз, разрастание соединительной ткани.
Клиническая симптоматика достаточно широкая: головная боль, тошнота, рвота, эпилептические припадки, изменения на глазном дне. Оболочечные симптомы могут отсутствовать или быть слабо выраженными. Очаговые неврологические симптомы зависят от места поражения. При выраженном диффузном процессе повышается внутричерепное давление и развивается водянка.
Конвекситальный арахноидит представляет собой преимущественное поражение мягких оболочек конвексигальной поверхности коры головного мозга. При этом ведущими клиническими симптомами являются нарушения функции лобной, височной, теменной долей и области центральных извилин. В клинической картине преобладают субъективные жалобы (головная боль, сопровождающаяся тошнотой и рвотой, потливость, головокружение и др.) над объективными симптомами (неравномерность сухожильных рефлексов, патологические рефлексы на стороне, противоположной очагу, судорожные припадки и др.).
Оптохиазмальный арахноидит характеризуется преимущественным поражением мягких оболочек мозга в области зрительного перекреста (точка в основании мозга, перекрещиваются и расходятся волокна 2 зрительных нервов) и внутричерепной части зрительных нервов. Ведущим симптомом в клинике является снижение остроты зрения и изменение полей зрения. Могут выпадать отдельные участки полей зрения, а также наблюдаться концентрическое сужение нолей зрения, гемианопсии и слепота. Наряду с этим часто встречаются вегетативные расстройства (нарушение сна, изменение углеводного и водно-солевого обмена и др.).
Арахноидит задней черепной ямки появляется из-за поражения мягких оболочек мозга в зоне боковой и большой цистерны, а также в краниоспинальной области с возможным нарушением циркуляции спинномозговой жидкости в задней черепной ямке. Течение болезни тяжелое, наблюдаются менингеальные и общемозговые клинические признаки, расстройства функции ствола мозга, мозжечковые нарушения, застойные явления на глазном дне, а также поражение черепных нервов.
Арахноидит мостомозжечкового угла возникает чаще всего вследствие отита. Клиническая картина характеризуется четко выраженной очаговой симптоматикой при слабой общемозговой. Очаговая симптоматика проявляется поражением черепных нервов, мозжечковыми нарушениями, слабо выраженными пирамидными расстройствами. Пирамидные нарушения возникают на противоположной по отношению к очагу стороне, мозжечковые на той же.
В мостомозжечковом углу бывают и опухолевые процессы, которые являются доброкачественными. Нередко вовлекаются в процесс черепные нервы, могут наблюдаться пирамидные и мозжечковые нарушения. Лечение опухоли оперативное.
Дифференциальная диагностика арахноидита и опухоли представляет значительные трудности. Для арахноидита, в отличие от опухоли, характерно ремитирующее течение и меньшая выраженность очаговой неврологической симптоматики. Однако кистозный арахноидит и опухоль мозга представляют собой объемные процессы, которые могут иметь сходную клинику.
Спинальный арахноидит бывает слипчивый, кистозный и смешанный. По распространенности – диффузный и очаговый. Слипчивые спинальные арахноидиты сопровождаются главным образом корешковыми симптомами. Кистозные характеризуются клиникой экстрамедуллярной опухоли.
Лептоминенгиты
Менингиты, поражающие мягкую оболочку мозга. Данный вид разделяется на две объемные группы: гнойные и серозные зависимо от характера процесса воспаления и изменений цереброспинальной жидкости. Развитие болезни имеет острое, подострое и хроническое течение. Менингиты разделяют на первичные и вторичные. Первичные менингиты могут быть гнойными (менингококковые, пневмококковые и др.) и серозными (лимфоцитарные хориоменингиты, менингиты, вызванные вирусами ECHO и Коксаки и др.). Вторичные менингиты проявляются в виде осложнения при гнойном отите, фурункулезе, абсцессе легкого, при открытой черепно-мозговой травме, общих инфекциях (туберкулез, эпидемический паротит, сифилис,и др.).
Гнойные менингиты
Гнойные менингиты – это группа заболеваний, причиной которых становятся различные возбудители (менингококки, стрептококки, стафилококки, гемофильная палочка Афанасьева-Пфейффера, кишечная, синегнойная палочки, грибы, сальмонеллы и др.), поражают преимущественно мягкие оболочки головного и спинного мозга. Заболеванию поддаются дети всех возрастов, особенно раннего, это объясняется недостаточным развитием иммунитета и ослаблением гематоэнцефалического барьера.
Особенности развития гнойного менингита у новорожденных детей
Входными воротами инфекции являются пупочные сосуды, инфицированная плацента при заболевании матери пиелитом или пиелоциститом. Предрасполагающие факторы – недоношенность, родовая травма и др.
Наиболее частыми возбудителями являются кишечная палочка, стафилококки, стрептококки.
Клинические проявления отличаются тяжестью, обезвоживанием, желудочно-кишечными нарушениями, отсутствием значительного повышения температуры тела.
Высокая летальность исхода (50-60%). В клинической картине может быть синдром гипервозбудимости (ребенок беспокойный, монотонно кричит, срыгивает, запрокидывает голову, возможно выбухание большого родничка) и синдром вялости или апатии (ребенок вялый, снижена двигательная активность, слабый крик, отказывается от груди). Выздоровление новорожденных детей нередко неполное, имеют место тяжелые органические поражения центральной нервной системы (гидроцефалия, эпилепсия, задержка умственного развития, паралич и парез черепных нервов и конечностей).
Заражение менингококком происходит через слизистую оболочку носоглотки. После чего менингококк проникает в кровь и лимфатическую систему, где и развивается. Менингококковый менингит проявляется следующими клиническими симптомами: высокая температура тела, выраженная интоксикация, головокружение, рвота, бледный цвет лица, гнойные выделения из носа, лихорадка, кожные высыпания, кровотечения и кровоизлияния, глазная боль, иногда сильная боль в животе, повышенное потоотделение.
- Пневмококковый менингит
Менингит вызывается пневмококками различных серологических типов и характеризуется тяжелым течением и высокой летальностью. В 40% случаев бывает первичным, т.е. возникает у здоровых детей. В остальных случаях заболевание развивается на фоне отита, гайморита, пневмонии. Чаще болеют дети раннего возраста. У больных отмечаются высокая температура тела, токсикоз, может быть утрата сознания, судороги, поражение черепных нервов, а также паралич и парез конечностей. Заболевание нередко приобретает затяжное течение, а при отсутствии лечения на 5-6-ой день может наступить летальный исход.
- Менингит, вызванный гемофильной палочкой Афанасьева-Пфейффера
Менингит поражает детей ослабленных, страдающих частым катаром верхних дыхательных путей, отитом, пневмонией. Возможно, как острое начало, так и постепенное. Течение вялое, волнообразное, могут отмечаться желудочно-кишечные расстройства, пневмония, токсикоз. При своевременном и правильном лечении течение благоприятное.
- Стафилококковый менингит
Этот тип менингита наиболее неблагоприятный, отмечается высокая летальность. Он, как правило, является вторичным и возникает на фоне абсцессов, хронической пневмонии, остеомиелита черепа и позвоночника, сепсиса. Клиническая картина менингита маскируется тяжелым септическим состоянием больного. Особенностью стафилококковых менингитов является блокада ликворных путей (гидроцефалия), а также абсцедирование. Трудности в терапии усугубляются устойчивостью стафилококка к действию антибиотиков.
- Эшерихиозный менингит
Возбудителем являются патогенные штаммы кишечной палочки. Данный вид менингита встречается редко, к нему склонны в основном дети раннего возраста. У новорожденных развивается в виде осложнения после сепсиса. К эшерихиозному менингиту предрасполагают недоношенность, родовая травма, предшествующие инфекционные и соматические заболевания, такие факторы влияют на поражение мозга. Заражение происходит через пупочные сосуды, инфицированную плаценту при заболевании матери пиелоциститом или пиелитом. Симптоматика выражена резким ухудшением состояния на фоне повышенной температуры тела, рвоты, анорексии, нарастающей интоксикации. У новорожденных наблюдаются приступы клоникотонических судорог, мышечная гипо- и атония, сменяющаяся тоническим напряжением конечностей, безразличие, их рефлексы угнетены, родничок может быть запавшим. Наблюдаются дисмеитические явления в виде жидкого, учащенного стула.
Течение тяжелое. Могут появляться гнойные очаги в других органах, рано нарастает дистрофия, часто развиваются артериальная гипотензия и эксикоз. Возможно тяжелое органическое поражение ЦНС.
- Сальмонеллезный менингит
Может вызываться любым серотипом сальмонелл. Заболевание встречается нечасто, обычно у детей первых 6 мес. жизни и новорожденных, однако возможно и у детей старшего возраста, подростков и даже взрослых. У грудных детей болезнь развивается постепенно, пептические явления выражены умеренно или отсутствуют. Характерны токсикоз, септицемия или септикопиемия, увеличение печени и селезенки, сыпь, гиперлейкоцитоз в крови. Вероятно развитие церебральной гипотензии. У старших детей менингит развивается остро на фоне типичной клиники гастроэнтерита. Течение болезни тяжелое с частым летальным исходом.
- Менингит, вызванный синегнойной палочкой
В большинстве случаев возникает на фоне сепсиса, развивающегося как суперинфекция после оперативных вмешательств, встречается во всех возрастных группах. Увеличение его случаев связывают с применением антибиотиков, приводящим к дисбактериозу, когда выживают лишь устойчивые виды бактерий, в том числе синегнойная палочка.
В клинической картине наблюдают признаки тяжелого менингоэнцефалита с тенденцией к развитию гидроцефалии.Течение болезни чаще длительное, прогноз неблагоприятный. Исход заболевания во многом определяется временем начала лечения, правильностью подбора антибиотика, к большинству которых возбудитель устойчив.
- Стрептококковый менингит
Редкое заболевание, чаще наблюдается у новорожденных как проявление сепсиса, но может встречаться во всех возрастных группах. Течение и клиническая картина подобны таковым при менингококковом менингите; у больных с септическим эндокардитом менингит начинается внезапно и сопровождается очаговыми неврологическими симптомами. У больных часто наблюдается поражение сосудов, приводящее к субарахноидальным кровоизлияниям.
- Листериозный менингит
Встречается во всех возрастных группах. Чаще болеют новорожденные, у которых менингит может быть одним из проявлений септицемии. Болезнь развивается остро, менингеальный синдром обычно хорошо выраженный, часто наблюдаются симптомы очагового поражения ЦНС – менингоэнцефалит. Адекватная своевременная терапия приводит обычно к полному выздоровлению.
- Менингит, вызванный протеем, клебсиеллой (палочка Фридлендера)
Данный тип заболевания встречается весьма редко. В большинстве случаев это проявление дисбактериоза, который развивается в результате нерационального использования антибиотиков. Развитию болезни предшествует септицемия, обычно заболевают дети первых месяцев жизни. Первичным очагом инфекции в случае менингита, вызванного клебсиеллами, могут быть пневмония, гнойный отит, трахеобронхит. Этому менингиту иногда предшествует нейрохирургическое вмешательство. Клинические симптомы могут быть слабо выражены. Течение тяжелое часто наблюдают остаточные явления.
Серозные менингиты
Серозные менингиты протекают с серозным воспалением мягких мозговых оболочек. В ликворе наблюдается лимфоцитарный плеоцитоз. Возможны 4 клинические формы: серозный менингит, менингоэнцефалит, клинически асимптомный менингит, менингизм. У детей первых лет жизни нередко наблюдаются вялость, адинамия, сонливость, бред и галлюцинации. При менингоэнцефалите присоединяются очаговые симптомы: геми- и монопарез конечностей, атаксия, поражение черепных нервов. Приблизительно у 15% больных наблюдается панкреатит и увеличенное содержание диастазы в моче. У мальчиков школьного возраста одновременно с менингитом или несколько позже возникает орхит – припухание яичек, гиперемия и отечность мошонки, повышение температуры тела. Наличие орхита и панкреатита подтверждает этиологию менингита.
Энтеровирусные менингиты, вызываемые вирусами Коксаки и ECHO, характеризуются высокой коитагиозностью, очаговостью и массовостью. Для них характерна миалгия – боль в мышцах, часто в мышцах живота. Клиническая картина характеризуется повышением температуры тела, гиперемией лица с бледным носогубным треугольником, гиперемией зева, конъюнктивитом, инъекцией сосудов склер, полиморфной сыпью. Нередко наблюдаются герпетические высыпания. Как правило, отмечаются резкая головная боль, рвота, менингеальные симптомы. В ликворе можно отметить лимфоцитарный плеоцитоз, содержание белка нормальное, давление повышено. Очаговые симптомы обычно легкие и быстро исчезают. Течение заболевания доброкачественное.
- Туберкулезный менингит
Возникает на фоне первичного туберкулезного очага в организме. Клиническая симптоматика характеризуется нарастающей интоксикацией, вялостью, загруженностью, повышением температуры до фебрильных цифр. Плеоцитоз всегда смешанный с преобладанием лимфоцитов, жидкость ксантохромная, снижено содержание глюкозы в ликворе за счет жизнедеятельности туберкулезных палочек.
Грибковый менингит
В организме могут находиться как кратковременно, так и длительно различные грибы, вызывающие менингиты. Чаще менингит вызывают дрожжеподобные грибы. Первая встреча с грибами, (обусловливающими кандидоносительство, может произойти внутриутробно, при прохождении через родовые пути, при кормлении грудью). Чаще болеют грудные дети первых месяцев жизни и недоношенные новорожденные. Заболеванию обычно предшествует сепсис, оперативные вмешательства с длительным лечением антибиотиками.
- Кандидозный менингит
Отличается вялым, подострым течением, может обнаруживаться случайно при исследовании спинномозговой жидкости у детей с прогрессирующей гидроцефалией или судорожным синдромом. Клиническая картина характеризуется главным образом вялостью, адинамией, бледностью кожных покровов, непостоянным подъемом температуры до 37,5-38 °С, снижением аппетита, иногда рвотой. Менингеальные симптомы выражены нерезко или могут отсутствовать, не всегда отмечается выбухание и напряжение большого родничка, а в более поздние сроки возможна прогрессирующая гидроцефалия.
Без соответствующей терапии летальность достигает 100%, причем дети умирают через 1-3 мес. либо от кахексии, либо от присоединения вторичной инфекции. Срок начала лечения определяет исход, однако даже в случае специфической терапии течение заболевания длительное, у большинства выживших детей развивается гидроцефалия. Отметим, что часто кандидозный менингит сочетается со стафилококковой инфекцией. В этом случае клиническая картина заболевания выражена более ярко.
Лечение пахименингитов
Проводится антибиотиками, противовоспалительными и десенсибилизирующими средствами. При гнойном эпидурите необходимо оперативное лечение, при туберкулезном и сифилитическом проводится специфическая терапия.
Дифференциальная диагностика проводится с помощью контрастных методов исследования. Лечение кистозного арахноидита должно быть оперативным. При других видах арахноидитов применяются антибиотики, сульфаниламидные, десенсибилизирующие, дегидратирующие препараты. В хронической стадии назначают курсы рассасывающей терапии (экстракт алоэ, стекловидное тело, лидаза, бийохинол), витамины группы В, С, дегидратирующие средства.
Лечение лептоменингитов
Лечение гнойных менингитов. При менингитах, вызванных палочкой Афанасьева-Пфейффера, эшерихиями, сальмонеллами используют левомицетин-сукцинат в тех же дозах, что и при менингококковом менингите. При пневмококковом и лиетериозном менингите назначают ампициллин или амоксицилнпн. При стафилококковом менингите комбинируют 2-3 антибиотика, наблюдая на их фоне результативность лечения. Например, назначают пенициллин совместно с левомицетином, ампициллин совместно с гентамицином и другие комбинации. При менингите, вызванном грибами рода кандида, применяют амфотерицин В, а при менингите, вызванном псевдомонадами – гентамицин, цефтазидим (фортум), цефтриаксон (рецефин).
Длительность лечения антибиотиками определяется клиническим течением заболевания. Критерии отмены антибиотиков: стойкая нормализация температуры тела, исчезновение менингеальных симптомов, удовлетворительное общее состояние, санация ликвора. В среднем антибактериальную терапию продолжают 6-8 дней при менингококковых менингитах, 8-12 – при менингите другой этиологии.
Наряду с антибиотиками проводят патогенетическую и симптоматическую терапию. Для устранения токсикоза применяют капельное введение жидкости (гемодез, 5-10% раствор глюкозы, изотонический раствор натрия хлорида, а также плазма, альбумин). Для уменьшения внутричерепного давления применяют дегидратирующие средства (диакарб, 25% раствор магния сульфата, маннитол, лазикс и др.). Применяют также противосудорожные, сердечные средства, антианемические препараты, стимулирующую терапию (у-глобулин и др.). Дается увлажненный кислород. В случае остановки дыхания больного переводят на управляемое дыхание, проводят реанимационные мероприятия.
Наиболее характерные остаточные явления и осложнения после гнойного менингита – гидроцефалия, эпилептические припадки (примерно в 13% случаев), задержка психомоторного и речевого развития, атаксия, пирамидная недостаточность (спастический парез), поражение черепных нервов, астеноневротические состояния (головная боль, нарушение сна, ухудшение памяти и др.). Тяжелые осложнения после гнойных менингитов чаще наблюдаются у детей раннего возраста, а также в тех случаях, когда лечение начато в поздние сроки.
Диспансерное наблюдение за детьми, перенесшими гнойный менингит, осуществляется в течение 2 лет. В это время проводят общеукрепляющее и симптоматическое лечение.
Лечение серозных менингитов проводится без назначения антибиотиков, если их применение не обусловлено другими показаниями. Проводят дегидратационную терапию (25% раствор магнезии сульфата, диакарб, фуросемид, глицерин), десенсибилизирующее лечение (препараты кальция, димедрол, пипольфен, гуцрастин др.), назначают РНК-азу, ДНК-азу, интерферон, литическую смесь, противовоспалительные препараты (салицилаты) и противосудорожные средства (ГОМК, фенобарбитал и др.).
При туберкулезном менингите применяется специфическая противотуберкулезная терапия, которая представлена двумя и более препаратами. Во все схемы лечения обязательно входит пзопиазид. В настоящее время кроме традиционных противотуберкулезных средств (стрептомицин, канамицин, рифампицин, пиклосерин) в схемы комбинированной терапии включают фторхинолоны (пефлоксацин и др.), макролиды – азитромицин (сумамед) и др. Изониазид назначают внутрь (после еды), внутримышечно и внутривенно. Изониазид легко проникает в клетки, поэтому он активен против внутриклеточных микроорганизмов. Препарат проходит через гематоэнцефалический барьер и может быть использован при лечении туберкулезного менингита. Его назначают в комбинации с другими противотуберкулезными средствами. При смешанной инфекции его сочетают с антибактериальными препаратами (антибиотиками, сульфаниламидами и др.).
Производные гидразида изоникотиновой кислоты (ГИНК): фтивазид, салюзид, метазид, этионамид, протионамид, близки к изониазиду по своей клинико-фармакологической характеристике. Назначают их внутрь (только салюзид можно вводить парентерально).
После серозных менингитов осложнения бывают значительно реже и легче, чем после гнойных. В основном они наблюдаются в виде астеноневротического состояния (головная боль, нарушение сна, повышенная утомляемость, ослабление памяти и др.). Остаточные явления после серозных менингоэнцефалитов возможны в виде очаговых симптомов и эпилептических припадков.
www.eurolab.ua
симптомы у детей и взрослых, что это такое, от чего появляется, как передается?
Ежегодно от менингита (воспаления мозговых оболочек) погибает 10 тысяч человек. Он может возникать как самостоятельное заболевание либо как осложнение других болезней. Самым важным в лечении данного заболевания является правильное определение возбудителя, а также раннее начало правильной терапии. Несвоевременное начало лечения может стать причиной возникновения тяжелых осложнений, также возможен летальный исход.
Менингит
Это острое инфекционное заболевание, передающееся от человека к человеку воздушно-капельным путем. Поражается слизистая оболочка носовой полости, затем происходит генерализация процесса и проникновение возбудителя в кровь с развитием специфической септицемии и гнойного менингита. Распространяют инфекцию больные стертыми формами (назофарингит), клинически выраженными формами и здоровые бактерионосители. Менингококковая инфекция распространена по всему миру. Большинство людей являются носителями возбудителя, но заболевание у них никак не проявляется. Менингококк случайно обнаруживается при бактериологическом посеве.
Продолжительность в среднем составляет 20 дней. Из-за огромного количества носителей инфекция практически непрерывно циркулирует среди населения, риску заболеть подвержен любой. Из всех инфицированных только 20% страдают назофарингитом, и всего у 1% людей процесс переходит в генерализованную форму, вызывая менингит и менингоэнцефалит. Преимущественно болеют дети. Для заболевания характерна сезонность — в осенне-зимний период оно возникает гораздо чаще. Среди жителей города инфекция встречается чаще, чем в сельской местности. Возбудителем менингококка является грамотрицательная бактерия, относящаяся к роду Нейссерия и имеющая специфическую форму диплококка. Менингококк имеет несколько факторов патогенности, что позволяет уже в первые часы инфицирования попасть в нейтрофилы (вид лейкоцитов). В первые часы заболевания бактерию выделяют из крови и спинномозговой жидкости.
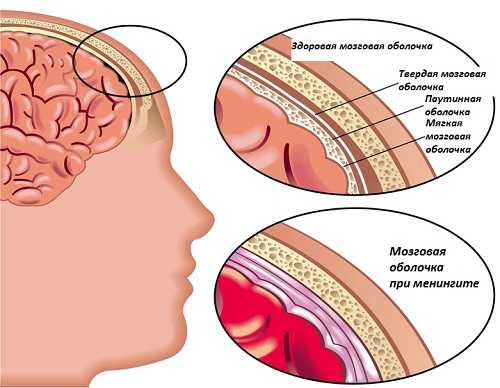
Процесс возникновения менингита протекает следующим образом:
- Возбудитель попадает на слизистую оболочку носа.
- Наступает бактериемия — попадание менингококка в кровь.
- Нейтрофилы захватывают диплококки и не могут полностью их нейтрализовать (незавершенный фагоцитоз). Это способствует проникновению возбудителя через гематоэнцефалический барьер.
- Токсичные вещества бактерий раздражают слизистую оболочку головного и спинного мозга, что приводит к увеличению выработки ликвора и спинномозговой жидкости. Происходит повышение внутричерепного давления.
- Нарушается ток крови по мозговым и оболочечным сосудам, постепенно вызывается застой спинномозговой жидкости. Начинается отек головного мозга, раздражение оболочек мозга, повреждение корешков черепных и спинномозговых нервов.
Симптомы
Инкубационный период составляет 10 дней. Менингит начинается остро, с появления симптомов интоксикации и повышения температуры. Клинические признаки наступают через три дня: сильная лихорадка, менингеальные признаки, специфические изменения в спинномозговой жидкости и крови. Реже отмечаются общемозговые и очаговые симптомы поражения вещества головного мозга. Заболевание проявляется следующим образом:
- В первый день болезни начинается лихорадка, которая проявляется ознобом, повышением температуры, болями в мышцах, снижением аппетита, повышением частоты сердечных сокращений.
- К симптомам поражения носовой полости относятся: заложенность, отечность, выделения из носовой полости, боль и першение в горле, небольшой кашель. При осмотре ротовой полости видно, что по задней стенке глотки стекают гнойные выделения, также наблюдается зернистость и гиперемия небных дужек. Если не происходит дальнейшего распространения процесса, данные симптомы исчезают на 10 день.
- Для менингеального синдрома характерны пульсирующие сильные головные боли, сопровождающиеся чувством тошноты и рвотой. Это признаки воспаления мозговых оболочек.
- Позже процесс переходит на вещество головного мозга, вызывая общемозговую и очаговую мозговую симптоматику. Давление в спинномозговой жидкости повышается, изменяется цвет, ликвор мутнеет. Происходит увеличение содержания белка, молочной кислоты, фибрина, нейтрофилов, а уровень глюкозы понижается. Это связано с тем что диплококки питаются углеводами.
- В анализах крови выявляется высокий уровень нейтрофилов и увеличение уровня СОЭ.
При своевременном выявлении и качественном лечении симптомы заболевания проходят через 10 дней, без каких-либо остаточных явлений.
Особенности заболевания у детей
Иммунная система детей младшего возраста полностью не функционирует, поэтому в педиатрии менингитам уделяется повышенное внимание. Гематоэнцефалический барьер не выполняет свою функцию, и уже на 3 день персистирования возбудителя в носоглотке возможно развитие воспаления мозговых оболочек. Также среди детей первого года жизни высока летальность от данного заболевания — более 80%. Чем младше ребенок, тем выше риск печального исхода. Заразиться ребенок может только от больного, так как вне организма возбудитель неустойчив.
Причинами болезни являются многие возбудители: бактерии, вирусы, грибы. Но чаще всего менингит у детей и подростков вызывают стафилококк, туберкулезная палочка, вирусы Коксаки, Эпштейн-Барр, герпеса, краснухи, клещевого энцефалита. Реже вызывают воспаление мозговых оболочек токсоплазма, риккетсии, гельминты.
Существует множество факторов, способствующих развитию болезни у детей: травмы во время родов, патология при беременности, недостаток витаминов, некачественное питание, недосып, хронические заболевания, частые респираторные инфекции, переохлаждение, травмы головного мозга, повышенные нагрузки и стресс.
Классическая триада симптомов менингита у детей:
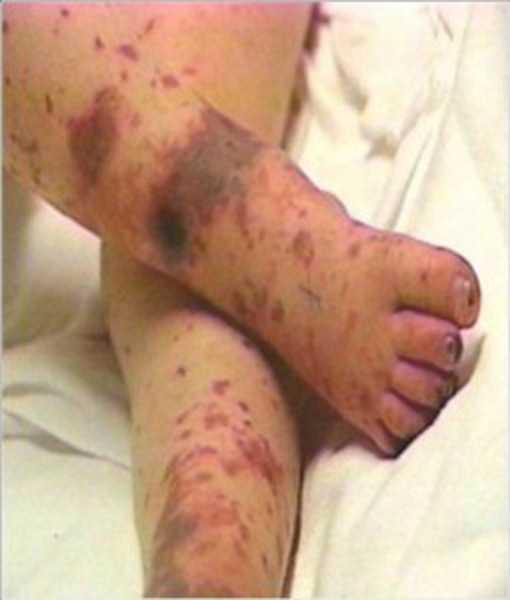
- Инфекционный синдром: резкое повышение температуры до фебрильных цифр (выше 38 градусов), озноб, перебои в деятельности сердечно-сосудистой системы, снижение аппетита и отказ от питья. Через несколько часов у ребенка на ягодицах и в местах естественных сгибов появляется специфическая геморрагическая сыпь в форме неправильных звездочек. Сыпь появляется в результате поражения кровеносных сосудов — эмболия возбудителями менингита и парез мелких сосудов токсинами диплококка.
- Общемозговая симптоматика появляется также с конца периода инкубации в виде интенсивных пульсирующих головных болей, связанных с воздействием токсинов на оболочки мозга. Типичного расположения болей нет, они могут быть как генерализованными, так и локализоваться в височной, теменной и затылочных долях. При раздражении рвотного центра возникает многократная рвота, не приносящая облегчения. У некоторых детей отмечаются судороги и нарушения сознания, вплоть до комы.
- Менингеальные симптомы наиболее характерны для детского менингита. При воспалении мозговых оболочек ребенок принимает характерную позу: лежит на боку, с согнутыми и приведенными к животу ногами, при этом запрокидывая голову назад. Также отмечается повышенная чувствительность к звукам и светобоязнь. Характерны особые менингеальные знаки: ригидность затылочных мышц — ребенок не может привести голову к груди, лежа на спине, так как затылочные мышцы очень напряжены. Становится положительным симптом Кернига — невозможность разгибания ноги в коленном суставе из-за повышения тонуса сгибательных мышц ног. При пассивном приведении головы к грудной клетке ребенок непроизвольно сгибает ноги в коленных суставах (симптом Брудзинского). У маленьких детей в результате повышения внутричерепного давления выявляется набухание родничка, вены на голове становятся шире и заметнее. Определяется симптом Лессажа, когда при приподнимании больного за подкрыльцовые ямки (подмышки) сгибаются ноги в коленях.
Менингит у взрослых
Самыми частыми возбудителями воспаления оболочек мозга у взрослых являются менингококк, гемофильная палочка, туберкулез, спирохета, энтеровирус, краснуха, герпес, корь, хламидии и токсполазма. В 30% случаев менингит развивается вторично, на фоне персистирования инфекции в организме. Это случается при отитах, кариозных зубах, фурункулезе, остеомиелите, стоматите, молочнице. Взрослые могут заразиться так же, как и дети, от больных и носителей инфекции.
Болезнь начинается всегда остро, редко регистрируются случаи медленного прогрессивного начала менингита. Как и у детей, отмечают:
- Высокую температуру (до 41 градуса), озноб, снижение аппетита. Довольно часто сыпь появляется к концу третьих суток заболевания, часто локализуется на ягодицах. Так что взрослый человек замечает это слишком поздно.
- Сильную головную боль, локализующуюся в области затылка и теменных долей. При малейшем движении болезненность усиливается. Также отмечается повторная рвота и нарушение сознания.
- Положительные вышеперечисленные менингеальные знаки. У взрослых дополнительно проверяют симптом Гиллена: исследующий сжимает одной рукой четырехглавую мышцу бедра больного, при этом сокращается та же мышца на другой ноге. Признаки Кюленкампфа: при сильном сгибании ноги в колене возникает очень сильная резкая боль в крестце, а также болезненность в атлантозатылочной пластине при надавливании на нее. Симптом Кника считается положительным, когда при надавливании на угол нижней челюсти пациент указывает на боль.
Менингит взрослых диагностируется поздно и поэтому чаще вызывает ранние осложнения в виде поражения черепных нервов, парезов или гемипарезов. Как правило, при грамотном лечении последствия исчезают через 12-16 недель. Иногда развивается тромбоз вен нижних конечностей и пневмония. У 1% больных отмечалась как первичная пневмония, вызванная менингококками, так и вторичная, развившаяся на фоне другой бактериальной инфекции.
К поздним осложнениям относят остаточные явления после перенесенного заболевания: приступы головных болей, подъем температуры, озноб, боли в мышцах, бессонница, нарушения памяти и речи. Редко регистрируются случаи возникновения эндокардита и перикардита.
Диагностика
Собирают тщательный анамнез заболевания: примерная дата появления первых признаков, самая высокая цифра температуры, контакт с другими людьми. В случае нахождения больного в различных коллективах (университет, школа, рабочая контора) проверяют всех людей. Лечащий врач должен обязательно сообщить о заболевании в специальные эпидемиологические органы. Дополнительную информацию о тяжести заболевания несет клинический осмотр и выявление факторов, препятствующих лечению. Например, психические расстройства пациента, непереносимость лекарственных средств, сопутствующие заболевания организма.
К лабораторным методам диагностики относятся:
- Общий анализ крови с выявлением сдвига лейкоцитарной формулы в сторону нейтрофилов и ускорение СОЭ.
- Серологический метод и ПЦР, позволяющие определить уровень антименингококковых антител в биологических жидкостях больного.
- Посев из носоглотки для выделения возбудителя.
- Бактериологическое исследование крови (делается при появлении генерализованных признаков).
- Исследование спинно-мозговой жидкости для определения количества белка, нейтрофилов, уровня глюкозы, молочной кислоты.
Электрокардиография и рентгенография проводятся всем пациентам с геморрагическими высыпаниями на коже для выявления признаков повреждения сердца и легких. У всех пациентов исследуют активность работы головного мозга с помощью компьютерной и магнитно-резонансной томографии, нейросонографии, электроэнцефалографии. Любые признаки нарушения деятельности мозга указывают на тяжелую степень менингита.
Лечение
Терапия всегда проводится только в условиях инфекционного стационара. Пациента помещают в отдельный бокс в целях изоляции от других больных. Главными принципами лечения менингококка является остановка прогрессирования заболевания и предупреждение развития осложнений.
Для этиотропного лечения применяются антибактериальные препараты после проведения бактериологического исследования чувствительности возбудителя к лекарственным средствам. Например, при обнаружении в мазках гемофильной палочки целесообразно использовать цефалоспорины и ампициллин с аминогликозидами второго поколения. Если в анализах обнаруживаются грибки рода Candida, для лечения грибкового менингита используется флуконазол. Доза лекарства зависит от массы больного: так, мужчине с весом 70 кг вводится до 20 тысяч мг ампициллина в сутки. Женщина, весящая 50 кг получает максимум 15 тысяч мг лекарства. Применяют следующие препараты:
- Хлорамфеникол используют совместно с бензатинбензилпенициллином в первую очередь. Особенно препараты показаны для лечения тяжелых и среднетяжелых состояний больных менингитом. При аллергической реакции на вышеуказанные препараты используют антибиотики из группы бета-лактамов: ампициллин и оксациллин. При появлении признаков септицемии, геморрагической сыпи применяются цефалоспорины. Это цефотаксим, цефтриаксон и цефепим. Дополнительно могут использоваться антибактериальные препараты категорий карбапенемов и фторхинолонов.
- Для лечения вирусного герпетического менингита применяется ацикловир, ганцикловир. При цитомегаловирусной инфекции используется цитотек.
- Менингеальная форма клещевого энцефалита требует срочного введения противоклещевого иммуноглобулина с интервалом в 10 часов.
Симптоматическая терапия заключается в использовании нестероидных противовоспалительных препаратов для снятия инфекционного и болевого синдрома. Это диклофенак, ибупрофен, парацетмол. При появлении признаков очагового поражения вещества головного мозга назначаются глюкокортикостероиды, которые используются в первые дни системно. Затем переходят на таблетированный прием. Поскорее справиться с признаками интоксикации позволяет внутривенное введение электролитов (натрия и калия хлорид) и растворов, влияющих на водно-электролитный баланс (трисоль, ацесоль, квартасоль).
В целях улучшения метаболических процессов организма и профилактики тромбоэмболии проводится переливание крови. Для купирования симптомов дыхательной недостаточности при пневмонии используют отхаркивающие средства (муколитики). Судорожный синдром лечится с помощью производных бензодиазепина (диазепам), а нормализация внутричерепного давления осуществляется путем приема мочегонных препаратов: фуросемид, маннитол. При отсутствии дыхания и движения зрачков пациента переводят в палату интенсивной терапии и продолжают мероприятия уже в условиях реанимации.
Укрепить иммунитет после перенесенного заболевания помогают закаливание организма, витамины (В6, В1, аскорбиновая кислота), иммуностимуляторы, иммуноглобулины и физиотерапевтические методы реабилитации. К ним относятся: магнитотерапия, электрофорез, гелиотерапия, франклинизация, азотные ванны, гальванизация. Переболевший менингитом человек ставится на инфекционный учет и наблюдается у лечащего врача 4 раза в год. Через 12 месяцев проводятся контрольные исследования, которые подтверждают выздоровление пациента.
pneumonija.com
Менингит у детей: симптомы, лечение заболевания

Менингит у детей. Это заболевание наводит ужас уже не на одно поколение родителей. Помните, еще нас в детстве родители постоянно пугали – «надень немедленно шапку, иначе простудишься и получишь менингит»? Наверняка знакомая всем фраза. Однако ребенок, как правило, не вдается в подробности того, что же это за болезнь такая – менингит, а поэтому относится к ней весьма пренебрежительно. И только став взрослыми и с появлением собственных детей, родители начинают более осознанно опасаться данного заболевания.
У родителей появляется огромное количество вопросов, так или иначе связанных с данным заболеванием. Данная статья призвана помочь разобраться родителям, так ли уж страшен черт, как его малюют – в данном случае менингит у детей.
Причины развития заболевания
Так что же такое менингит? Врачи так называют воспалительный процесс, в который вовлекаются оболочки как спинного, так и головного мозга. Обратите внимание – воспаляются именно оболочки головного мозга, а не сами его клетки. Другими словами, воспалительный процесс при менингите развивается снаружи головного или спинного мозга.
Разумеется, что любой воспалительный процесс должен быть спровоцирован теми либо иными факторами. И менингит также не стал исключением – спровоцировать его развитие могут самые различные патогенные микроорганизмы, например грибки, вирусы и бактерии. Причем очень многое зависит от состояния организма ребенка на момент проникновения патогенных бактерий. Да и общее состояние ребенка также крайне важно.
Так, например, существует ошибочное мнение о том, что менингит является именно сугубо детским заболеванием. Однако это вовсе не так – менингитом человек может заболеть абсолютно в любом возрасте. Почему же сложилось подобное мнение? Объясняется это очень и очень просто – чем хуже работает иммунная система организма, тем выше риск развития менингита. А у детей по определению иммунная система еще недостаточно зрелая – уж таковы физиологические особенности детского организма. А, следовательно, дети более подвержены данному заболеванию – именно эти и объясняется заблуждение о том, что менингит – исключительно детская болезнь.
Но и среди детей также существуют определенные группы риска, у которых шансы заболеть менингитом гораздо выше, чем у всех остальных. К таким группам риска относятся:
- Недоношенные дети. Дети, которые появились на свет раньше положенного срока, гораздо чаще подвергаются данному заболеванию. И объясняется этот факт тем, что иммунитет у недоношенного ребенка гораздо более незрелый, и ему крайне сложно противостоять патогенным бактериям. Родители подобных малышей должны быть особенно внимательными по отношению к состоянию здоровья ребенка.
- Нарушение работы нервной системы. По наблюдению детских врачей, очень сильно повышает риск развития менингита и нарушение нормального функционирования центральной нервной системы у ребенка. Причем чем серьезнее заболевание, тем выше риск развития менингита. Как правило, все без исключения детские врачи – невропатологи знают об этой особенности и тщательно контролируют состояние здоровья своих маленьких пациентов.
- Травмы головного или спинного мозга. Крайне часто причиной развития менингита у ребенка являются различные травмы спинного или головного мозга. Патогенным микроорганизмам гораздо легче проникнуть в травмированные оболочки, не способные противостоять данному вторжению. Именно поэтому в большинстве случаев при травмах головного или спинного мозга практически всем детям врачи назначают антибактериальные препараты, в профилактических дозах. Подобная мера призвана снизить риск инициирования и развития заболевания у детей.
Разумеется, существуют и многие иные причины, которые могут спровоцировать развитие менингита у детей. Однако рассказать про все – достаточно сложно, приходится ограничиваться лишь наиболее часто встречающимися причинами, о которых уже было сказано выше.
Очень часто испуганные родители, которые столкнулись с данным заболеванием, задают вопрос врачу о том, какие последствия может повлечь за собой менингит у детей. Ответ на данный вопрос неоднозначен. Чаще всего менингит проходит практически бесследно, не оставляя никаких последствий или осложнений. Как правило, именно так и бывает при условии того, что заболевание диагностировано своевременно, а лечение проводилось грамотное и подходящее.
Однако, достаточно редко, но все же бывают исключения из данного правила. Осложнения могут встречаться, и порой достаточно серьезные, такие как частичная или полная потеря зрения, снижение слуха либо вовсе глухота, сильная задержка в развитии ребенка – как в физическом, так и в психическом. В особо тяжелых случаях ребенок может впасть в кому, либо вовсе умереть. Как правило, подобные страшные осложнения развиваются в том случае, если родители не обращаются за медицинской помощью, либо обращаются слишком поздно.
К счастью, данные осложнения встречаются все реже и реже. По медицинским статистическим данным, в настоящее время осложнения течения менингита встречаются не более чем в 2% всех случаев заболевания. Да и повторный менингит у детей встречается крайне и крайне редко – как правило, только в том случае, если лечение было неподобающим, и вылечить заболевание до конца не удалось.
Особенно часто подобное происходит в том случае, если родители занимались самолечением. Самостоятельным применением антибактериальных и прочих лекарственных препаратов, если очень повезет, можно только на некоторое, весьма непродолжительное время устранить внешние проявления заболевания. Поэтому для того, чтобы избежать подобных страшных последствий, при первых же признаках заболевания необходимо как можно быстрее обратиться за медицинской помощью к врачам.
Признаки развития менингита
Менингит у детей протекает в очень яркой форме. Опытному врачу диагностировать заболевание не стоит больших усилий – его симптомы слишком специфичны и легко узнаваемы. Родителям маленьких детей также стоит знать основные симптомы заболевания, чтобы не пропустить его начала. Менингит у детей, симптомы:
- Повышение температуры тела. Температура тела у ребенка повышается крайне резко и до весьма высоких цифр – до 40 градусов и выше. Ребенок крайне вял или, напротив, возбужден, может либо спать длительное время напролет, либо безудержно плакать весьма длительное время – все зависит от индивидуальных особенностей организма и центральной нервной системы ребенка. Кроме того, зачастую в таком состоянии ребенок может испытывать сильнейшее чувство озноба. Дети более старшего возраста могут жаловаться родителям, что им холодно, младшие же просто напросто дрожать. Сбить подобную температуру, дав, как при обычном остром респираторном заболевании жаропонижающее средство, практически нереально.
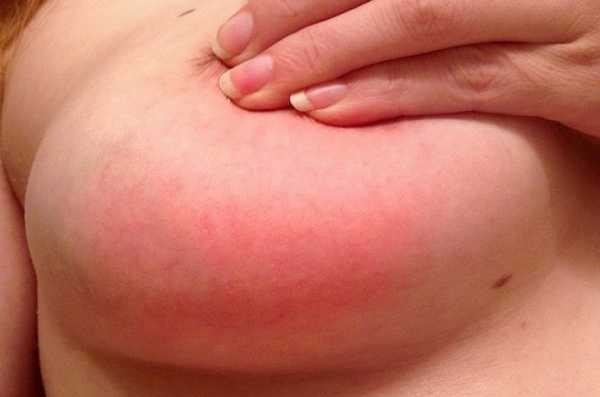
- Появление сыпи. Как правило, в первые, а реже во вторые сутки заболевания у всех без исключения детей появляется ярко выраженная геморрагическая сыпь.
- Менингиальные симптомы. Примерно в это же самое время появляются и первые менингиальные симптомы, которые обнаруживают врачи при обследовании ребенка. В первую очередь врач произведет пункцию спинномозговой жидкости. Как правило, при ее последующем исследовании обнаруживается, что она либо молочного, либо грязно желтого цвета, мутная. Содержание в ней лейкоцитов и нейтрофилов в значительной степени повышено, а в цитоплазме можно обнаружить бобовидные диплококки, а содержание белка повышено. Содержание же глюкозы очень сильно снижено. Если сделать посев, то можно без труда определить тип того возбудителя, который и повлек развитие менингита.
При исследовании анализа крови больного ребенка обнаруживаются крайне ярко выраженные изменения, свидетельствующие о сильнейшем воспалительном процессе, протекающем в организме. Все эти признаки явно свидетельствуют о том, что ребенок болен менингитом, и нуждается в немедленном лечении.

Разновидности менингита
Существует несколько разновидностей менингита у детей. Эти разновидности зависят от того, какой именно возбудитель повлек развитие у ребенка менингита. Врачи выделяют несколько основных разновидностей данной болезни:
- Пневмококковый менингит
В том случае, если менингит вызван пневмококками, врачи говорят о пневмококковом менингите. Очень часто данному заболеванию предшествуют либо пневмония, либо синусит, либо острый отит. Однако это не является обязательным условием – примерно у половины всех заболевших малышей данный тип менингита является первичным, без каких – либо предшествующих заболеваний.
Заболевание начинает проявляться достаточно быстро и в острой форме, однако непосредственно сам менингеальный синдром проявляется немного позже, чем во всех прочих случаях – примерно на третьи сутки, не ранее. Однако прогрессирование данного типа менингита очень и очень активное – очень быстро наступает помутнение сознания ребенка, развитие парезов нервов.
При проведении спинномозговой пункции можно обнаружить, что спинномозговая жидкость содержит огромный процент гноя, лейкоцитов и пневмококков. Данная форма заболевания является одной из самых опасных из всех существующих. Врачи объясняют эту особенность тем, что в воспалительный процесс крайне стремительно вовлекаются и желудочки головного мозга, и само его вещество. Именно поэтому родители должны как можно быстрее, при первых же симптомах заболевания, обратиться за медицинской помощью к врачу.
- Гемофильный менингит
Данный тип менингита провоцируется гемофильной палочкой. Чаще всего данное заболевание поражает деток в возрасте до года, однако и в более старшем возрасте оно также может встречаться. Первые проявления данного заболевания могут быть самыми различными – как сразу острыми менингиальными, так и катаральными, подобными тем, которые типичны для острых респираторных заболеваний – насморком, кашлем, болью в горле. В последнем случае непосредственно менингиальные симптомы появляются уже на четвертые, или даже пятые сутки.
Причем врачи предупреждают родителей маленьких детей, чтобы они были крайне внимательными по отношению к малейшему недомоганию своего малыша. И при появлении таких симптомов, как частое срыгивание, рвота, чрезмерное набухание родничка, прекращение его пульсации и беспричинный крик, необходимо немедленно вызвать бригаду «скорой помощи» или самостоятельно доставить ребенка в медицинское учреждение.
- Вирусные менингиты
В том случае, если развитие менингита происходит из-за тех или иных вирусов, начало заболевания также будет несколько иным. Строго говоря, заболевание протекает в два этапа – сначала у ребенка развивается вирусное заболевание, а после – появляются признаки самого менингита. Однако менингеальный синдром проявляется немного иначе, чем в иных случаях заболевания. Несмотря на то, что больной ребенок испытывает сильнейшие головные боли и угнетенное общее состояние, сами менингеальные симптомы выражены достаточно слабо. Зачастую они далеко не всегда выражены в полном объеме, да и расстройств сознания, которые типичны для всех остальных форм менингита, в данной ситуации практически не бывает.
Изменения в анализе крови в данной ситуации наиболее похожи на те, которые происходят в крови ребенка, больного вирусными заболеваниями, чем на те, которые происходят при менингите. Однако в том случае, если ребенок не получает должного и своевременного лечения, через несколько дней эти изменения могут проявиться.
- Туберкулезный менингит
Туберкулезный менингит является наиболее редко встречающимся типом данного заболевания, однако, к сожалению, также имеют место быть. Еще совсем недавно смертность при данном типе менингита была достаточно высокой, в последнее время современная медицина прекрасно научилась справляться с данной проблемой и смертность практически устранена.
Однако туберкулезный менингит и на сегодняшний день является достаточно серьезной угрозой для здоровья и жизни ребенка. Проявляется он также достаточно необычно, да и течение для него характерно атипичное. Поэтому существует реальная угроза того, что заболевание будет диагностировано несвоевременно, а соответственно, и лечение также начнется несвоевременно, в результате чего очень большое количество времени теряется. И справиться с данным заболеванием крайне сложно. Как правило, болезнь начинается с лихорадки, после чего у него начинается рвота и головные боли.
Проблемы в диагностике менингита
В некоторых случаях диагностика менингита оказывается слишком сложной даже для опытных врачей. Происходит это в том случае, если врачи либо сами родители, сочтя, что у ребенка имеется то или иное воспалительное заболевание, начинают курс лечения антибактериальными препаратами. В итоге клиническая картина менингита становится смазанной. Так, например, лихорадка выражена не так сильно – температура тела может держаться на уровне 37 – 38 градусов. Головная боль также не настолько сильная как обычно, однако носит регулярный характер. Тошнота и рвота присутствуют практически всегда, причем достаточно изнуряющая.
Лечение менингита
Подробно писывать лечение менингита не имеет никакого смысла – самолечение в данной ситуации ни в коем случае недопустимо. Лечение должно проводиться только под строгим медицинским контролем, и исключительно в условиях стационара. Это требование объясняется тем, что менингит является весьма коварным заболеванием – состояние ребенка может стать критическим, и могут понадобиться экстренные реанимационные мероприятия, которые возможны только в больничных условиях.
Врачи проведут полное обследование вашего ребенка и назначат необходимое лечение, которое поможет достаточно быстро подавить патогенные бактерии. И очень скоро от заболевания у вашего ребенка не останется и следа, при условии того, что вы своевременно обратитесь за помощью к врачам.
Зачастую родители задают детским участковым врачам вопрос о том, эффективна ли прививка от менингита детям. С одной стороны, подобная мера может быть достаточно эффективной в определенных случаях – в период повышенного фиксирования данного заболевания, в неблагоприятных районах, детям, попадающим в группу повышенного риска.
Однако нельзя забывать о том, что прививка способна защитить ребенка только от того или иного вида менингита – но далеко не от всех его разновидностей. Поэтому всегда остается риск того, что ребенок все же столкнется с менингитом. Да и прививка в любом случае защищает ребенка не более чем 4 года. После этого необходима следующая вакцинация.
А никаких иных способов неспецифической профилактики данного заболевания не существует. Единственное, что могут сделать родители – это быть внимательными к состоянию здоровья своего ребенка. И при первых же симптомах менингита как можно быстрее обратиться за медицинской помощью. Это поможет спасти не только здоровье, но и жизнь ребенка.
www.jlady.ru
Менингит у детей - лечение, диагностика, чем лечат
Группа инфекционных заболеваний с преимущественным поражением мягкой мозговой оболочки головного и спинного мозга, характеризующихся общеинфекционным, общемозговым, менингеальным синдромами и воспалительными изменениями в цереброспинальной жидкости - это менингиты. Из статьи вы узнаете о том, как проводится диагностика и современное лечение заболевания.

Диагностика менингита
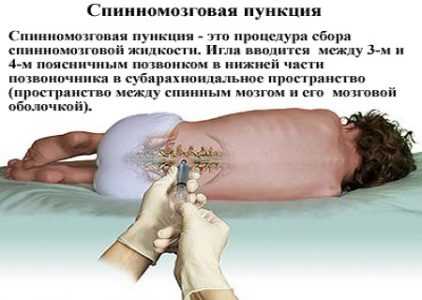
Диагностика основывается на данных клинической картины и результатах лабораторных исследований (бактериологическое и бактериоскопическое исследования ликвора, толстой капли крови, слизи из носоглотки, серологические анализы). Подозрение на заболевание - показание к проведению поясничной пункции, её проводит только врач. К противопоказаниям для поясничной пункции относят повышенную кровоточивость (неинформативность из-за присутствия в ликворе эритроцитов) и выраженную картину отёка мозга (опасность вклинения продолговатого мозга в большое затылочное отверстие). Результаты исследования спинномозговой жидкости (ликвора) позволяют отдифференцировать заболевание, серозный или гнойный менингит, а в дальнейшем определить этиологию последних и эффективность терапии.
Дифференциальную диагностику менингита проводят с воспалением оболочек головного и спинного мозга другой этиологии. По характеру воспалительного процесса в оболочках и изменений в ликворе выделяют серозный и гнойный менингит.
- Первый вид могут вызвать другие бактерии (пневмококк, гемофильная палочка типа В и др.)
- Серозный менингит обычно вызывают вирусы, грибы, а также микобактерии туберкулёза и бледная трепонема.
Менингеальный синдром без патологических изменений оболочек мозга и спинномозговой жидкости (менингизм) иногда сопровождает острые лихорадочные состояния.
Средства лечения менингита у детей
При диагностировании заболевания всех больных следует немедленно госпитализировать для лечения. При тяжёлом состоянии больного, обусловленном развитием инфекционнотоксического шока или выраженным отёком головного мозга, необходима госпитализация в отделение реанимации инфекционной больницы. Когда проводится лечение менингита с генерализованными формами, то учитывают, что часть введённого антибиотика не пройдёт ГЭБ, поэтому доза должна быть высокой.
Непосредственно после осмотра больному внутримышечно вводят бензилпенициллин в дозе 200-400 тыс. ЕД/кг/сут (6-8 инъекций каждые 3-4 часов без ночного перерыва). При менингококцемии ставят инъекции левомицетина сукцината (100 мг/кг/сут за 4 введения). В медицинском направлении в больницу указывают дозу и время введения препарата. До начала транспортировки по показаниям следует проводить посиндромное лечение менингита у детей (назначение глюкокортикоидов, противосудорожных, мочегонных препаратов и др.)
Таблица. Дифференциально-диагностические отличия ликвора при менингите
| Признаки | Норма | Менингизм | Серозные вирусные менингиты | Сетубе ме |
| Цвет, прозрачность | Бесцветный, прозрачный | Бесцветный, прозрачный | Бесцветный, прозрачный или опалесцирующий | Бесцвет ксантох опалесц |
| Давление, мм вод. ст. | 130180 | Повышено незначительно | Повышено | Повыше |
| Цитоз (количество клеток в 1 мкл) | 28 | 212 | 20800 | 2 |
| Цитограмма, % лимфоциты нейтрофилы | 8085 35 | 8085 35 | 80100 020 | |
| Белок, г/л | 0,160,33 | 0,160,45 | 0,161,0 | 1 |
| Осадочные реакции | - | - | +(++) | |
| Сахар, ммоль/л | 2,53,8 | 2,53,8 | 2,53,8 | Резко сн на 23 |
| Эффект от пункции | Возможна головная боль | Пункция приносит облегчение | Пункция приносит облегчение | Пункция умереннная |
Чем лечат менингит?
В стационаре лечение менингита у детей проводят в зависимости от формы и тяжести заболевания. Всем больным назначают антибиотики - бензилпенициллин или левомицетина сукцинат в дозах, указанных выше, в течение 5 - 10 дней. Исключение составляют больные с назофарингитом, которым назначают внутрь хлорамфеникол (левомицетин), эритромицин или рифампицин в возрастных дозировках.
Наряду с антибиотиками проводят дезинтоксикационную, дегидратационную и посиндромную терапию. При отёке мозга в остром периоде на голову на несколько часов следует положить грелку со льдом, завернув её ткань, давать больному дышать кислородновоздушной смесью (40% 02). Для лечения менингита назначают обильное питьё, внутривенно вводят изотонические растворы Рингера, глюкозы, альбумина, а также гемодез, плазму и одновременно проводят дегидратацию с помощью фуросемида или лазикса.
Методы лечения
При молниеносном течении менингококцемии, развитии инфекционнотоксического шока проводят противошоковую терапию, включающую внутривенное введение глюкокортикоидов (гидрокортизона, дексаметазона и др.), кристаллоидных (раствор Рингера и др.) и коллоидных [декстран мол.масса 35000 (реополиглюкин), альбумин, плазма и др.)] растворов в соотношении 3:1, симптоматические средства. При отёке мозга назначают для лечения мочегонные средства (маннитол) в сочетании с дезинтоксикационной и симптоматической терапией. После выписки из стационара, ребенка наблюдают в поликлинике и при наличии остаточных явлений назначают симптоматическое лечение.
Вакцинацию полисахаридной вакциной осуществляют только по эпидемиологическим показаниям. В коллективах, где выявили больного менингитом, проводят карантинные мероприятия продолжительностью 10 дней. В течение всего периода карантина контактных ежедневно осматривают и 2 раза проводят бактериологическое исследование слизи из носа и глотки. Выявленных бактерионосителей изолируют и лечат на дому до получения отрицательных результатов бактериологического исследования. Для лечения применяют антибиотики [ампициллин, эритромицин, хлорамфеникол (левомицетин)] в возрастной дозировке.
Прогноз лечения. При своевременной адекватной терапии большинство больных менингитом выздоравливают, но у них длительное время сохраняется астенический синдром. В редких случаях после того как пройдено лечение, у них развивается гидроцефалия. Летальные исходы обусловлены тяжёлым инфекционнотоксическим шоком или вклинением продолговатого мозга в большое затылочное отверстие. Иммунитет после перенесённой инфекции типоспецифичен.
Доктор Комаровский о менингита: видео
www.medmoon.ru
симптомы, причины, диагностика и лечение
Менингит – чрезвычайно опасное инфекционное заболевание, от которого чаще страдаю дети, чем взрослые. Согласно статистическим данным, 87% случаев регистрации менингита приходится на пациентов в возрасте до пяти лет, что напрямую связано с несовершенством иммунной системы – слабым гематоэнцефалическим барьером, преодолеть который у совершеннолетних бактерии не могут.
Симптомы и пути заражения
Нередко можно услышать, как родители ругают детей за прогулки без шапки или общение с животными, припугивая менингитом. В действительности, наиболее часто в роли источника инфекции наиболее часто выступают люди. При достаточно высоком иммунном статусе менингококк не способен преодолеть гематоэнцефалический барьер и активно размножается в воротах инфекции – горле и верхнем небе, вызывая фарингит и ангину. Поэтому, сам не подозревая, смертельно опасной болезнью ребенка может заразить взрослый или другие дети.
Подверженность детей менингиту объясняется еще и тем, что малыши нередко тянут в рот все незнакомые вещи, на которых также могут присутствовать микроорганизмы.
У детей менингит наиболее часто протекает в реактивной, серозной и гнойной формах. Несформировавшаяся иммунная система малышей не способна противостоять внедрению и быстрому размножению микроорганизмов, в результате чего клиническая картина развивается быстро и стремительно, появляются не только нервные синдромы, но и септицемия. Как правило, при реактивном течении поднимается температура, у ребенка регистрируют неоднократную рвоту, клонико-тонические судороги. Состояние возбуждения через несколько часов сменяется сонливостью, сопором и даже комой.
При менингококковой септицемии наблюдают повышение температуры до 40 градусов, симптомы интоксикации – высыпания на лице, кровоизлияния в коже и слизистых оболочках, рвоту, обезвоживание. Для специфического менингококкового сепсиса у детей характерно и такое явление, как ДВС-синдром – в кровеносном русле формируются мелкие многочисленные тромбы, перекрывающие капилляры и способствующие появлению участков омертвения кожи.
Серозная форма менингита наиболее характерна для малышей до года. На фоне повышения температуры, рвоты и судорог начинают проявляться яркие и типичные симптомы – образование припухлости над родничком, ее пульсация. Малыш поджимает ножки к животу. Типичным проявлением всех форм менингита у детей считают положительную реакцию Лесажа: ребенок, поднятый за подмышки, сохраняет ножки подтянутыми к животу.
У детей до пяти лет среди первых симптомов менингита отмечают также носовые кровотечения, кровоизлияния в склеру.
Диагностика и лечение менингита у детей
Как правило, типичные клинические признаки не считают достаточным основанием для постановки диагноза, поэтому проводят поясничную пункцию, микроскопию ликвора и его посев. Тем не менее, стремительное протекание и значительное увеличение объема спинномозговой жидкости у детей не позволяют ожидать результатов лабораторных исследований. В виду этого лечение начинают незамедлительно.
При отсутствии адекватного лечения ребенок может погибнуть, поэтому терапевтические мероприятия начинает уже приехавший на вызов врач. Больному сразу же после осмотра внутримышечно вводится антибиотик пенициллинового или тетрациклинового ряда согласно возрасту и весу. В направлении в инфекционную клинику медик скорой помощи указывает дозу и время введения.
Терапия продолжается в больнице – выбранный антибиотик вводится через каждые три-четыре часа, безо всяческих перерывов. Продолжительность антибиотикотерапии – 5-10 суток. Параллельно оказывается симптоматическая терапия – при отеке мозга на голову прикладывают грелку со льдом, внутривенно вводят растворы Рингера-Лока, плазмозаменители, глюкозу, одновременно назначая больному ребенку фуросемид.
При септицемии прибегают к внутривенному введению глюкокортикостероидов и даже антибиотиков. Могут использоваться также противосудорожные и успокаивающие средства.
Профилактика менингита в детских учреждениях
Вспышки менингита в детских садах наблюдают примерно через каждые десять лет вне зависимости от расположения. Противоэпидемические мероприятия при этом имеют колоссальное значение. В первую очередь, во всем населенном пункте объявляется карантин на 10 дней, причем все детские учреждения, вплоть до кружков и секций закрываются.
Людей, контактировавших с больным малышом, обязательно проверяют серологически на носительство инфекции, при выявлении таковых направляют в инфекционную больницу. Прочих вынужденно вакцинируют.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84.www.knigamedika.ru
Менингит у детей, причины и симптомы, лечение и профилактика
Менингит представляет собой воспалительный процесс, затрагивающий оболочки спинного и головного мозга. В данном случае опасности подвергаются внешние оболочки, тогда как непосредственно клетки мозга остаются нетронутыми.
Менингит может быть вызван бактериями, вирусами и другими причинами. Менингит проявляется как самостоятельно, так и в виде осложнения других заболеваний. Существует несколько разновидностей менингитов: гнойный, вирусный, токсический.

При менингите у ребенка может наблюдаться напряжение затылка
Причины
Известно, что детская иммунная система более слабая, нежели у взрослых, поэтому их здоровье при развитии менингита страдает, намного больше. Однако сегодня существует определение, что среди детей есть отдельные группы, подверженные большему риску.
Группы риска:
- Недоношенные дети – малыши, рожденные раньше положенного срока, подвергаются менингиту намного чаще, что объясняется ослабленным иммунитетом. В вязи с этим, таким детям сложно бороться с патогенными бактериями болезни.
- Дети, у которых имеются нарушения в работе нервной системы – сегодня медицина доказала, что такие дети входят в группу риска, при этом, чем более серьезное заболевание наблюдается у ребенка, тем большая вероятность развития менингита. Опытным врачам-невропатологам известно о такой особенности, поэтому они особенно тщательно контролируют здоровье маленьких пациентов.
- Дети, имеющие серьезные травмы спинного или головного мозга – зачастую причиной менингита у детей выступают разные травмы спинного/головного мозга. Это объясняется тем, что патогенным микроорганизмам значительно проще проникнуть в травмированные и обессиленные оболочки, которым крайне сложно противостоять такому вторжению.
Симптомы
- Резкое повышение температуры тела – причем температура может достигать критических отметок (более 40 градусов). В зависимости от индивидуальных особенностей детского организма ребенок может вести себя совершенно по-разному. Так одни дети неустанно плачут и слишком возбуждены, тогда как другие наоборот – слишком вялые и могут спать длительное время. Как правило, менингит у детей сопровождается сильным ознобом. К сожалению, сбить такую высокую температуру обычными жаропонижающими средствами практически невозможно.
- Появление сыпи – на теле всех малышей без исключения появляется геморрагическая сыпь, которая носит ярко выраженный характер.
- Постоянные изнуряющие головные боли, которые сопровождаются тошнотой и рвотой.
- Пункция спинномозговой жидкости дает отрицательные результаты – как правило, при менингите здоровье ребенка проверяется путем взятия пункции. И если она имеет желтоватый или молочный оттенок, а количество нейтрофилов и лейкоцитов повышенное, тогда как уровень глюкозы наоборот – снижен, это свидетельствует лишь об одном – у ребенка менингит.
Сыпь при менингите
Кроме этого, существует и ряд специфических симптомов, которые позволят доктору установить наличие воспаления (симптомы Кернига, Гийена, Германа, Брудзинского и др.) Нужно знать, что наличие или отсутствие тех или иных признаков менингита будет зависеть от клинической формы заболевания, а также от степени его тяжести.
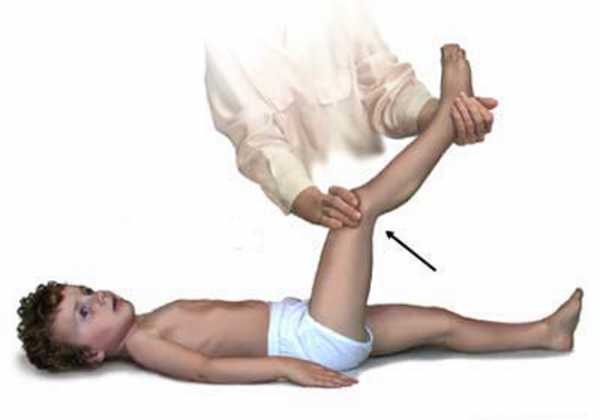
Симптом Кернига. У больного менингитом, лежащего на спине, невозможно разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в коленном и тазобедренном суставах (в норме это можно сделать). У новорожденных симптом Кернига является физиологичным и сохраняется до 3 мес.

Верхний симптом Брудзинского состоит в сгибании ног и подтягивании их к животу при попытке сгибания головы к груди. В норме ноги сгибаться не должны.

В запущенных случаях больной принимает вынужденную позу когда голова запрокинута назад.
Диагностика
В связи с тем, что у детей менингит протекает в ярко выраженной форме, опытный специалист без труда может диагностировать заболевание, опираясь на имеющиеся у ребенка симптомы. Однако медицине известны случаи, когда диагностировать менингит было весьма сложно даже опытным врачам. Данное обстоятельство наблюдается в тех случаях, когда родители, пытаясь помочь своему малышу, занимаются самолечением в виде антибактериальных препаратов.
Безусловно, такие средства помогут несколько сбить температуру и возможно – избавиться от озноба. Однако они не являются панацеей и не могут кардинальным образом изменить состояние здоровья ребенка и уж тем более – полностью вылечить его.
Лечение
Необходимо помнить, что самолечение в данной ситуации ни в коем случае недопустимо. Лечение менингита у детей должно проводиться только под строгим наблюдением врача, и исключительно в условиях стационара. Это требование объясняется тем, что это заболевание является весьма коварным – состояние ребенка может резко ухудшиться и стать критическим, потому могут понадобиться экстренные реанимационные мероприятия, которые возможны только в условиях клиники. Курс лечения включает в себя комплекс мероприятий: прием противовирусных и антибактериальных препаратов.
Последствия
Если заболевание было выявлено своевременно, а врачи приняли все необходимые меры, направленные на его ликвидацию – менингит не сопровождается серьезными последствиями. Как правило, после лечения ребенок может вести привычный образ жизни, поскольку основные системы организма не были повреждены.
Однако у некоторых детей могут наблюдаться серьезные последствия, все очень индивидуально. Так, у ребенка может наступить полная глухота, малыш может ослепнуть. Нередко у детей наблюдалась задержка в развитии. Крайне редко менингит может привести к летальному исходу.
Профилактика
Детям, здоровье которых слишком ослаблено, в качестве профилактических мер делают прививки. Однако уберечься от всех форм менингита не получится, поскольку некоторые виды заболевания на сегодняшний день не имеют надежных противодействующих средств. К тому же действие прививки, которая активно используется сегодня, не превышает 4-х лет. Поэтому, к сожалению, застраховать малыша на 100% не получится.
Что касается неординарных профилактических мер в виде обязательного ношения головных уборов или приема витаминных комплексов, к сожалению, они малоэффективны. Поэтому при наличии у ребенка вышеперечисленных симптомов, очень важно в кротчайшие сроки обратиться за врачебной помощью.
С уважением,
19 декабря, 2012
xn----7sbbpetaslhhcmbq0c8czid.xn--p1ai