Опасное заболевание цирроз печени: сколько живут с ним? Признаки разложения печени у человека
Разрушение клеток печени: основные симптомы и лечение
Печень является одним из главных органов человеческого тела. Этот механизм выполняет ряд важных функций и способен работать даже при частичном разрушении. Правильное питание и уход за собственным здоровьем позволят органу полноценно функционировать. В противном случае есть риск развития серьезных заболеваний, характеризующихся особой симптоматикой.
Каковы основные симптомы и признаки патологии?
Разрушение печени проявляется желтушностью кожных покровов и оболочек глаз. При развитии негативных процессов в органе происходит чрезмерная выработка пигмента билирубина. Вследствие этого воздействия появляется желтушность. Помимо этого имеются и другие симптомы, в частности:
- тяжесть после приема пищи;
- увеличение органа;
- болевой синдром давящего характера, возникающий после употребления тяжелой пищи;
- отечность;
- специфический болевой синдром, проявляющийся спустя 20 минут после трапезы.
Фиксировались случаи, когда у пострадавшего немела правая часть тела. При давлении на область печени ощущается биение, затем появляется острый болевой синдром и кашель.
Движения человека ограничены, у него возникает желание лечь на правый бок. Дополняется симптоматика отсутствием аппетита и горьким привкусом во рту. Все это указывает на серьезные заболевания, в том числе - гепатит или цирроз.
 При разложении печени клиническая картина несколько иная. В стадии компенсации особой симптоматики нет, распознать заболевание визуально практически невозможно. В организме преобладают нормальные клетки. Человека беспокоят легкие боли в правом подреберье, не приносящие особого дискомфорта. На стадии субкомпенсации и декомпенсации появляются более выраженные симптомы. К их числу относят:
При разложении печени клиническая картина несколько иная. В стадии компенсации особой симптоматики нет, распознать заболевание визуально практически невозможно. В организме преобладают нормальные клетки. Человека беспокоят легкие боли в правом подреберье, не приносящие особого дискомфорта. На стадии субкомпенсации и декомпенсации появляются более выраженные симптомы. К их числу относят:
- зуд кожных покровов;
- желтушность;
- сухость кожных покровов;
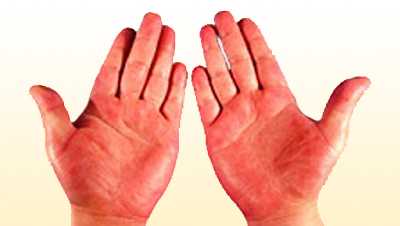
- покраснение ладоней;
- легкую тошноту;
- увеличение размеров живота;
- диспепсию.
При обнаружении симптомов необходимо обратиться в больницу. Отсутствие своевременного лечения грозит развитием тяжелых осложнений, в частности: кровотечений, печеночной энцефалопатии и рака печени.
От чего зависит выбор методики лечения заболевания?
Методы лечения напрямую зависят от причины, по которой развилось заболевание. Если это хронический гепатит, то для его устранения применяют комбинированную терапию. В ее основе лежит использование таких препаратов, как Телапревир и Боцепревир.
Гемохроматоз устраняется путем кровопускания. Однако эта процедура допустима при нормальном содержании железа в организме.
Борьба с асцитом требует сокращения количества потребляемой соли, использования мочегонных медикаментов и отказа от спиртного.
Вылечить аутоиммунный гепатит поможет известный кортикостероид под названием Преднизолон. В некоторых случаях терапия дополняется использованием иммунодепрессантов, в частности Азатиоприна.
 Нарушение оттока желчи требует применения препаратов на основе урсодезоксихолевой кислоты. Рекомендуется использовать: Урсосан, Урсолив и Урсодез. Устранить инфекцию в протоках помогут препараты с иммунодепрессивным действием. К их числу относят: Азатиоприн и Метотрексат.
Нарушение оттока желчи требует применения препаратов на основе урсодезоксихолевой кислоты. Рекомендуется использовать: Урсосан, Урсолив и Урсодез. Устранить инфекцию в протоках помогут препараты с иммунодепрессивным действием. К их числу относят: Азатиоприн и Метотрексат.
При отсутствии положительной динамики применяют процедуры, действие которых направлено на уменьшение жидкости в брюшной полости. Методика лечения подбирается в индивидуальном порядке, в зависимости от заболевания и состояния пациента.
Общие рекомендации касательно лечения и трансплантация печени
Люди, страдающие заболеваниями печени, способны самостоятельно облегчить собственное состояние. Для этого необходимо следовать некоторым правилам:
- целесообразно отказаться от употребления алкогольной продукции;
- снизить количество соли в рационе. Натрий в силу своих свойств провоцирует накопление лишней жидкости в организме;
- употреблять только здоровую пищу. Сбалансированный рацион не только облегчит состояние, но и предотвратит развитие серьезных осложнений;
- прививки. Люди, страдающие циррозом печени должны пройти определенную вакцинацию;
- медикаменты. Пациент должен уточнить, какие препараты ему необходимо принимать;
- лечение травами. Некоторые растения способны улучшить состояние органа. Однако доказательств касательно их эффективности не предоставляется.
Если лечение не помогает и симптомы разложения печени ярко выражены, необходимо поднимать вопрос о трансплантации. Представляет она собой операцию, направленную на удаление пораженного органа и замену его на здоровый. Пересадка нужна в том случае, если печень повреждена на столько, что не способна выполнять свои основные функции. Целесообразно проводить оперативное вмешательство при метаболических нарушениях, врожденных дефектах органа и первичном циррозе.
propechenku.ru
симптомы его проявления, диагностика и методика лечения
 В настоящее время большое количество людей ведет нездоровый образ жизни, злоупотребляя алкоголем. Статистика говорит, что около 40% населения планеты пьют спиртные напитки регулярно. Большая часть этих людей страдает алкогольным циррозом печени. Этот термин - «алкогольный цирроз печени» - был введен медицинскими работниками после проведения ряда исследований. Они определили, что почти каждый человек, злоупотребляющий спиртными напитками, обязательно сталкивается с таким поражением печени.
В настоящее время большое количество людей ведет нездоровый образ жизни, злоупотребляя алкоголем. Статистика говорит, что около 40% населения планеты пьют спиртные напитки регулярно. Большая часть этих людей страдает алкогольным циррозом печени. Этот термин - «алкогольный цирроз печени» - был введен медицинскими работниками после проведения ряда исследований. Они определили, что почти каждый человек, злоупотребляющий спиртными напитками, обязательно сталкивается с таким поражением печени.
Алкогольный цирроз печени
 Это заболевание носит хронический характер. При употреблении большого количества алкоголя у человека в организме образуется переизбыток этанола, что приводит к токсическому поражению клеток печени и дальнейшему их отмиранию.
Это заболевание носит хронический характер. При употреблении большого количества алкоголя у человека в организме образуется переизбыток этанола, что приводит к токсическому поражению клеток печени и дальнейшему их отмиранию.
Чаще всего данному заболеванию подвергаются мужчины, ведь именно они в основном употребляют алкоголь, больше чем женщины. В большинстве своем алкоголики, заболевшие циррозом печени, умирают.
Причины возникновения алкогольного цирроза печени
 Такая болезнь диагностируется у человека, который более 10-15 лет пьет спиртные напитки в немалых дозах практически каждый день. Заболевание у алкоголика развивается постепенно. Первоначально можно помочь человеку, если он сможет изменить свой образ жизни. В первую очередь начинают истощаться клетки печени, что приводит к их дистрофии. Затем алкоголик приобретает и гепатит. И вследствие всех этих повреждений печени, образуется алкогольный цирроз.
Такая болезнь диагностируется у человека, который более 10-15 лет пьет спиртные напитки в немалых дозах практически каждый день. Заболевание у алкоголика развивается постепенно. Первоначально можно помочь человеку, если он сможет изменить свой образ жизни. В первую очередь начинают истощаться клетки печени, что приводит к их дистрофии. Затем алкоголик приобретает и гепатит. И вследствие всех этих повреждений печени, образуется алкогольный цирроз.
Течение болезни у всех проходит по-разному. Это зависит от длительности приема алкогольных напитков, от их количества и качества. Большое влияние оказывает плохое питание и наследственность. У одних заболевание проявляется уже через пару лет алкоголизма, другие не испытывают никакого дискомфорта в течение нескольких десятилетий.
При злоупотреблении спиртными напитками страдают все органы человеческого организма, но именно печень подвержена особой опасности. Этот орган старается обезопасить человека от вредного влияния спирта и берет весь удар на себя. Печень вырабатывает особые ферменты алкогольдегидрогеназы. Они способствуют расщеплению алкогольных соединений и стараются вывести их из организма как можно скорее, чтобы нанести как можно меньше отрицательного влияния человеку. В процессе такого распада в печени образуются ацетальдегиды, которые и разрушают клетки печени. Она начинает приобретать рыхлую структуру. Чем чаще человек употребляет алкоголь в больших количествах, тем сложнее печени вырабатывать нужный фермент.
Симптомы цирроза печени у алкоголиков
Их достаточно большое количество. Но при возникновении заболевания сразу проявляются не все. Некоторые могут возникать в процессе обострения болезни. В самом начале болезни пострадавший не заметит никаких симптомов, так как проявление болезни наблюдается, когда клетки печени уже разлагаются в большом количестве. От начала заболевания может пройти приблизительно около пяти лет.
 Температура тела повышается до 37,5⁰ C .
Температура тела повышается до 37,5⁰ C .- Пропадает аппетит.
- Все время хочется спать.
- Постоянное чувство усталости.
- Организм истощается, в результате чего снижается масса тела.
- Человек становится раздражительным и легковозбудимым.
- Алкоголик находится в депрессивном состоянии.
- Внимание становится рассеянным.
- Снижение иммунитета.
- Ухудшение памяти.
- Тошнота и рвота, иногда даже с кровью. Отрыжка с горьким привкусом.
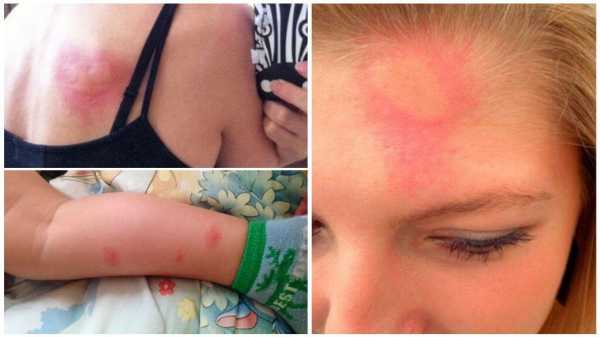
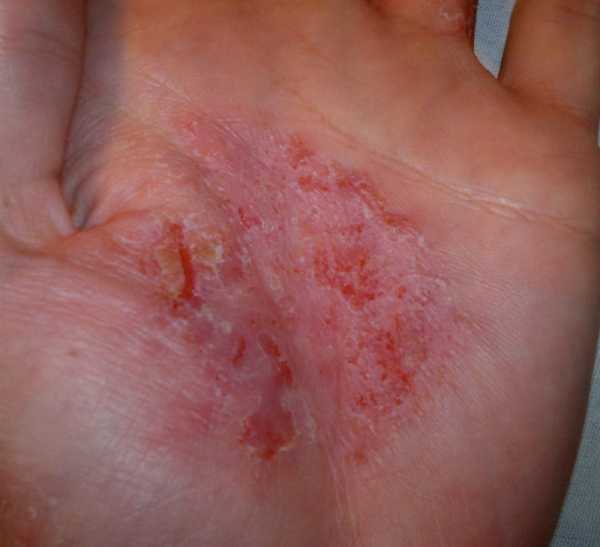
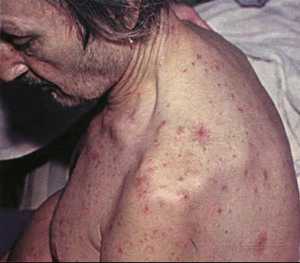
- Изменение цвета кожных покровов: пожелтение, покраснение ладоней, появление капиллярных звездочек (в основном на лице). Частое появление синяков. Сыпь на теле.
- Болезненные ощущения в области печени (в правом подреберье).
- Вздутие и урчание живота.
- Увеличение печени, а на последней уже стадии разрушение органа и ее уменьшение в размерах.
- Появление грыжи.
- Увеличение слюнных желез.
- Кожный зуд.
- Атрофия яичек.
- Изменение цвета мочи и кала. Моча темнеет. Кал становится бесцветным. Часто в каловых массах можно обнаружить кровь, когда уже начинается внутренние кровотечения.
- Набухание молочных желез.
- Печеночная энцефалопатия. Алкоголик начинает страдать слабоумием. Периоды возбуждения быстро сменяются апатией, а затем и сном. Он начинает теряться в пространстве. Чаще всего такое состояние приводит к коме, а затем и к летальному исходу.
- Волосы в области подмышек и лобка постепенно исчезают.
- Гормональные нарушения.
- После принятия алкоголя и жирной пищи возникает диарея.
- Селезенка становится больше по размеру.
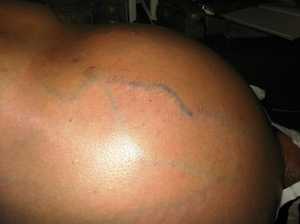
- На поверхности живота проступают вены.
- В брюшной полости накапливается жидкость.
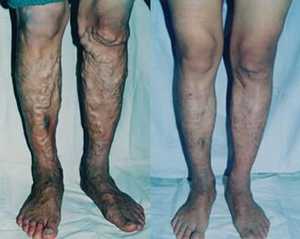 Проявляется полинейропатия. Человек теряет какую-либо чувствительность. Все ощущения: болевые и тактильные исчезают. Руки и ноги постоянно холодные. Происходит резкое снижение слуха и зрения, вплоть до полной потери. Мышцы атрофируются.
Проявляется полинейропатия. Человек теряет какую-либо чувствительность. Все ощущения: болевые и тактильные исчезают. Руки и ноги постоянно холодные. Происходит резкое снижение слуха и зрения, вплоть до полной потери. Мышцы атрофируются.- Сердечно-сосудистая недостаточность. Снижается артериальное давление. Сердце бьется в усиленном ритме. При любой небольшой физической или эмоциональной нагрузке человек начинает задыхаться. Проявляется частая колющая боль в области сердца. Ноги отекают.
Чаще всего при возникновении симптомов алкогольного цирроза печени никто и не подозревает об этом страшном заболевании. Ведь большинство проявлений алкогольного цирроза схожи с симптомами других болезней. Здесь очень важно вовремя диагностировать заболевание и заняться его лечением. Поэтому нужно своевременно обратиться к врачу. И, скорее всего, обратить внимание на здоровье заболевшего должны родственники, так как вряд ли алкоголик сам побежит к специалисту.
Диагностика заболевания
Для выявления данной болезни врач проводит ряд исследований. Во-первых, он выслушивает пациента, чтобы узнать обо всех симптомах проявления заболевания. Во-вторых, он проводит осмотр человек. Затем проводятся лабораторные анализы по исследованию крови и мочи пациента. Анализируются печеночные пробы. Проводятся исследования для определения свертываемости крови, количества холестерина в ней. Уже на основе части этих анализов доктор может подтвердить диагноз алкогольного цирроза печени, но следует определить нанесенный ущерб печени и продумать лечение. Проводится УЗИ печени и делается биопсия этого органа. На какой стадии находится заболевание, определяет МРТ.
Для диагностирования и назначения лечения цирроза печени требуется консультация не одного специалиста. Здесь придется задействовать и терапевта, и хирурга, и гастроэнтеролога, и проктолога. Часто рекомендуют консультации гепатолога, нарколога и психиатра.
Формы проявления алкогольного цирроза печени
Компенсированный цирроз.
Субкомпенсированный цирроз.
Болезнь уже достаточно развивается. Пострадавший начинает испытывать ряд симптомов. Его общее состояние ухудшается, он часто устает, все время хочет спать, нередко его тошнит.
Декомпенсированный цирроз.
Печень начинает разлагаться, поэтому не может уже работать в нужном ритме. Она не справляется со своими функциями. На этой стадии уже проявляются самые тяжелые симптомы. Тут уже вряд ли может быть благоприятным исход болезни.
При обнаружении заболевания алкогольного цирроза печени пострадавший должен в первую очередь полностью отказаться от употребления спиртных напитков. Лишь небольшая часть пациентов (около 20%), заболевших циррозом, могут полностью излечиться и восстановить поврежденный орган.
Лечение алкогольного цирроза печени
 После отказа от алкоголя пациент должен обязательно начать соблюдать специальную диету. Для этого рекомендуется не включать в пищу жареные, жирные и острые продукты. Нельзя есть много клетчатки. Следует ограничить себя в употреблении соли, а если цирроз печени осложнен асцитом (наличие свободной жидкости в брюшной полости), то и полностью исключить ее из своего рациона. В еде должно быть много белка, но только если болезнь не осложнена энцефалопатией. Не рекомендуют употреблять дрожжевую выпечку.
После отказа от алкоголя пациент должен обязательно начать соблюдать специальную диету. Для этого рекомендуется не включать в пищу жареные, жирные и острые продукты. Нельзя есть много клетчатки. Следует ограничить себя в употреблении соли, а если цирроз печени осложнен асцитом (наличие свободной жидкости в брюшной полости), то и полностью исключить ее из своего рациона. В еде должно быть много белка, но только если болезнь не осложнена энцефалопатией. Не рекомендуют употреблять дрожжевую выпечку.
Факторы, помогающие избавиться от болезни в короткий срок.
- Незапущенное состояние болезни .
- Полный отказ от алкогольных напитков.
- Молодой возраст.
- Непреодолимое желание победить болезнь.
- Нормальный вес.
- Мужской пол. Исследования показывают, что женщинам справиться с алкогольным циррозом намного сложнее, чем мужчинам.
После проведения всех необходимых исследований врач назначит необходимое медикаментозное лечение, в тяжелых случаях проводится трансплантация печени.
Во время лечения цирроза рекомендуется исключить все физические нагрузки. Пациенту нужно обеспечить полный покой. Следует избегать всевозможных стрессов. Благоприятное влияние оказывают прогулки на свежем воздухе. Если состояние больного позволяет, то доктор может назначить специальную лечебную гимнастику и ходьбу.
При медикаментозном лечении назначаются препараты, которые восстанавливают работоспособность печени, помогают ей начать вновь вырабатывать полезные ферменты. Также назначаются лекарства, которые снимают все неприятные симптомы, сопровождающие цирроз печени. Попутно с лечением этой болезни, проводится и лечение других заболеваний, которые были приобретены из-за неправильной работы печени.
Обязательно назначают употребление антибиотиков, так как при распаде печени может возникнуть инфекция. Очень важно принимать мочегонные препараты, чтобы вывести вредные вещества и очистить организм. Пациенту, страдающему циррозом, назначают препараты, которые восстанавливают кишечную флору, населяют ее полезными бактериями. Доктор обязательно контролирует вес больного, чтобы воспрепятствовать накоплению жидкости в организме.
Профилактика алкогольного цирроза печени
 После проведения должного лечения пациенту рекомендуется:
После проведения должного лечения пациенту рекомендуется:
- вести здоровый образ жизни;
- не возвращаться к спиртным напиткам;
- чаще находиться на свежем воздухе;
- восстановить свою иммунную систему, принимая витаминные и минеральные комплексы.
Каждый человек мечтает прожить долгую жизнь. Для этого нужно обязательно следить за своим здоровьем и вести правильный образ жизни. Если вы злоупотребляете спиртными напитками, то вы целенаправленно сокращаете свою жизнь. Алкоголизм в скором времени приводит к циррозу печени, а это прямой путь к летальному исходу.
pechen.guru
Первые признаки цирроза печени: как распознать болезнь
Цирроз – это тяжелое прогрессирующее заболевание с хроническим течением, которое сильно ослабляет больного и делает его организм фактически беззащитным перед влиянием инфекций и вирусов. Когда печень перестает справляться со своей защитной функцией, начинают стремительно разрушаться и страдать все внутренние органы человека. Но это происходит уже тогда, когда цирроз сделал свое черное дело. На начальных же этапах болезни все выглядит абсолютно безобидно и не доставляет человеку никаких проблем и неудобств. Первые признаки цирроза печени зачастую проходят незамеченными и относятся либо к проблемам с пищеварением или воспринимаются больным как симптомы переедания.
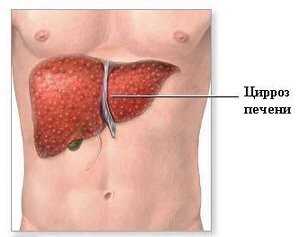 Основные причины, вызывающие цирроз
Основные причины, вызывающие цирроз
- Одна из основных причин, способствующих возникновению этого заболевания – длительное злоупотребление спиртными напитками. Алкоголь токсичен для печени и медленно, но верно разрушает ее клетки. Также способствует развитию цирроза наркомания, чрезмерное курение и бесконтрольный прием множества лекарственных препаратов.
- Аутоиммунные заболевания могут дать толчок к развитию цирроза.
- Вирусные заболевания, особенно гепатит В и С, способствуют быстрому разрушению ткани печени и началу цирроза.
- Наследственность (генетическая предрасположенность) играет важную роль в возникновении цирроза печени у людей, никогда не употреблявших алкоголя.
- Заболевания, связанные с нарушением обмена веществ, могут дать старт этой патологии.
- Нарушение нормального функционирования желчного пузыря и желчных путей становится путем возникновения болезни.
Признаки, возникающие при циррозе печени
Цирроз печени чаще встречается у мужчин. Женщины также не защищены от этого смертельно опасного заболевания, но они в три раза реже становятся его жертвами. Во многом это связано с тем, что прекрасная половина человечества менее склонна к пьянству и больше внимания уделяет своему здоровью и правильному питанию. Клиническая картина течения цирроза у мужчин намного ярче выражена, чем у женщин.
Первыми признаками цирроза печени становятся:
- Дискомфорт и боли в правом подреберье и области желудка. Первоначально такие явления возникают при приеме жирной, жареной и острой пищи, алкогольных напитков, поэтому списываются больными на переедание. Впоследствии боли и тяжесть становятся постоянными, но тупыми и разлитыми, существенно усиливаясь после застолья с возлияниями, а также физических усилий, занятий спортом или поднятия тяжестей. Это первый признак развивающейся болезни и повод посетить врача, но большинство больных не обращают внимания на такие ранние симптомы цирроза, относя их к усталости, неправильному питанию и некачественным спиртным напиткам.
- Возникновение отрыжки и изжоги. Цирроз печени часто сочетается с наличием у больного других нарушений пищеварения, поэтому такие первые признаки цирроза печени относят на их счет.
- Тошнота и рвота, которая может стать кровавой при расширении внутренних вен.
- Жирная пища вызывает появление частого жидкого стула, сильно ослабляющего пациента.
- Наблюдаются поражения кожных покровов – они становятся сухими, покрываются зудящей сыпью и желтушными пятнами.
- Больной ощущает неприятный горький привкус во рту и сухость, особенно по утрам.
- Когда цирроз прогрессирует, больной стремительно теряет в весе. Похудение выглядит очень характерно – в первую очередь худеет лицо и нижние конечности, живот вздутый, а ноги часто страдают от отеков, особенно в вечернее время.
- Меняется характер и поведение человека – его одолевает слабость, бессонница чередуется с сонливостью, появляется раздражительность, нервозное отношение к окружающим.
- Чем дальше развивается болезнь, тем сильнее она сказывается на внешности. Кожа больного все больше истончается и желтеет, похудение переходит в истощение, мышцы атрофируются и становятся дряблыми.
- И у мужчин, и у женщин цирроз пагубно сказывается на половой функции. Женщины теряют возможность стать матерью после нарушения нормального менструального цикла, а у мужчин может наступить половое бессилие.
- Печень увеличивается и приобретает бугристую на ощупь поверхность. Она выступает за пределы правого реберного края и может быть очень чувствительной даже к легким прикосновениям.
На самых ранних этапах первые признаки цирроза печени внешне может не распознать даже самый опытный специалист. Для сохранения своего здоровья и жизни человек, заботящийся о своем благополучии, должен регулярно проходить комплексные обследования. Только такой подход может выявить на ранних стадиях цирроз печени и многие другие опасные и смертельные заболевания. Во многом выздоровление зависит от сроков обнаружения проблемы со здоровьем. Чем раньше будет поставлен диагноз, тем больше шансов на излечение.
Поделиться с друзьями:
moyagryzha.ru
факторы риска и причины возникновения
15 мая 2015
Просмотров: 2910
Оглавление: [скрыть]
- Существующие факторы риска
- Причины развития поражения печени
- Симптоматика некротического процесса
Для каждого звучит как приговор установленный диагноз — цирроз печени, сколько живут после него хорошо известно. После этого человек невольно падает духом, ведь цирроз печени считается неизлечимой болезнью. Так ли это на самом деле? Цирроз печени вызывает разложение клеток данного органа с последующим формированием рубцовой ткани и прекращением выполнения печенью своих функций.
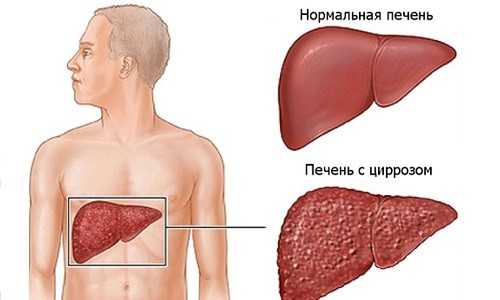
Опасность некроза кроется лишь в том, что процесс этот необратим. Медицина еще не придумала способы, чтобы повернуть вспять процесс разложения и омертвения клеток этого органа. Ведь цирроз — одна из последних стадий в формировании недуга. Однако своевременное обнаружение проблем и оказание себе необходимой помощи дает шанс увеличить продолжительность жизни при циррозе печени еще лет на 15, а то и больше.
Существующие факторы риска
К факторам риска относится проблема со злоупотреблением алкоголем. То есть заполучить цирроз печени имеют все шансы люди, приверженные к частому употреблению спиртных напитков. Причем в число последних входят напитки разного качества и крепости. И слабоалкогольные напитки действуют разрушающе на печень, если они потребляются регулярно.
Под воздействием спиртного клетки печени разрушаются сильнее всех прочих факторов. Человек, не употребляющий алкоголь, уже вдвое продлевает свою жизнь и работоспособность печени. Специалисты полагают, что органу гораздо легче справиться с чистыми ядами (например, ртутью), нежели нейтрализовать действие токсинов спиртного.
Существенное влияние на орган оказывает правильность питания, процессы обмена в организме, обычный режим дня.
Диагностика заболевания должна сопровождаться тщательным анализом всех факторов, действующих усугубляюще в данной ситуации.
Важно: запретите себе потреблять пищу не первой свежести, не вынуждайте жизненно нужный орган испытывать повышенные нагрузки; выделите время на занятия физкультурой.
В особенности эти замечания касаются тех, у кого болезнь сопряжена с ожирением. Помните, что при массе тела в норме жить намного легче.
Следует понимать то, сколько живут при циррозе печени, напрямую определяется тем, насколько сильно прогрессировало омертвение. Если получится принять меры на ранних стадиях болезни, возможность притормозить или «заморозить» опасный процесс увеличивается.
Вернуться к оглавлению
Причины развития поражения печени
На втором месте после алкоголя по степени вредности для печени стоит гепатит С. После него возникает тяжелый недуг, вплоть до комы печени. Поэтому столь важно регулярно обследоваться у врача, контролируя состояние органа. Гепатит, являясь вирусным заболеванием, не в силах оказать вред. Однако последствия от него более угрожающие. Поэтому крайне важно постоянно держать в поле зрения симптомы болезни, чтобы не допустить развития возможных осложнений в виде разложения и омертвения печеночных клеток.
Варикоз также входит в число факторов, способных вызвать цирроз. Обусловлено это образованием застойной венозной крови. Сбои в нормальном циркулировании крови могут стать причиной тяжелых осложнений.
Печеночная патология может появиться и в итоге имеющихся заболеваний в организме и в связи с этим приемом лекарств. Ведь львиная доля медикаментов метаболизируется именно печенью. Следует предусматривать снижение токсичности препаратов, контролируя при этом состав крови.
Иногда на здоровье отражаются существующие хронические заболевания организма. Потому при наличии любых нарушений следует придерживаться принципа комплексности в лечении.
Вернуться к оглавлению
Симптоматика некротического процесса
Так как печень принимает непосредственное участие в процессах метаболизма, потому на нее вдобавок влияет еще и состояние желудочно-кишечного тракта. Постоянные приступы изжоги и тошноты могут не только свидетельствовать о гастрите или дефектах в поджелудочной железе. Эти симптомы могут сигнализировать и о проблемах в печени.
Особенно должна настораживать горечь во рту. Чаще всего она бывает предвестником заболевания. Горечь может вызываться исключительно желчью, вырабатываемой печенью. При воспалении желчь может проникать по общим протокам в поджелудочную железу, чем и вызывается данный признак.
Симптомами поврежденного органа могут быть мужская импотенция, капиллярная сетка на коже, присутствие крови в моче или в фекалиях. Сбои печеночной работы могут сказываться и в виде желтухи.
Люди жили бы дольше, если бы умели вовремя спохватиться, завязав с алкоголем .
Если продолжать пить алкоголь и игнорировать лечение, то прожить можно не более 3 лет.
Обуздать болезнь очень непросто. Но иногда желание жить и воля человека творят подлинные чудеса. Главное — своевременно принять меры. Потому оставшееся время жизни целиком зависит от самого человека.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка...1popecheni.ru
заболевания, признаки и симптомы, характерная боль
Человеческий организм наполнен органами. Каждый из них выполняет основные и вспомогательные функции. Печень – это орган, который выполняет важные функции. Причем не одну. Заболевание печени может нарушить ее работу частично или полностью. Она отвечает за происходящие центральные биохимические реакции и процессы, которые поддерживают жизнь человека.
Данный орган обладает регенераторно-восстановительными способностями. Поэтому количество заболеваний печени постоянно растет. Это приводит к печеночной недостаточности.
Основные функции печени
Ни один орган человеческого организма не выполняет столько функций, сколько печень.
- Детоксикация организма. Борьба с любыми токсическими соединениями, которые поступают с кровью из окружающей среды. Это алкогольные напитки, токсины и медикаменты.
- Инактивация и уничтожение токсичных соединений в результате обмена веществ. Как правило, в организме человека они образуются в процессе жизнедеятельности. Это продукты распада белка, фенол, кетоновые соединения и ацетон.
- Участие в витаминном и минеральном обмене. Депонирование водорастворимых и жирорастворимых витамином, микроэлементов, меди и кобальта.
- Печень принимает участие в синтезе половых, щитовидных и надпочечниковых гормонов. Контролирует, чтобы не было их избытка.
- Регулирует углеводный обмен.
- Хранение и распределение энергии в организме человека. Это глюкоза и гликоген.
- Управление центральными процессами белкового обмена. Речь идет о синтезе белковых компонентов для клеточных мембран и транспортных белков. А также о перераспределении аминокислот.
- Осуществление липидного обмена. Метаболизм холестерина, фосфолипидов, жирных кислот и липопротеинов.
- Синтезирование иммуноглобулинов, антител и других белков, которые важны для иммунной системы человека.
- Синтез факторов плазмы кровяной системы свертывания и противосвертывания.
- Кроветворная функция в период зарождения и в детском возрасте.
- Синтез желчи и ферментов. Они принимают участие в системе пищеварения. Их основная функция – расщеплять жиры.
- Поддержание билирубинового обмена.
- Хранение крови. Когда наступит дефицит или кровопотеря, или концентрация в момент застойной сердечной недостаточности печень перераспределяет кровь.
Первые признаки больной печени
Лицо и тело человека отражают различные заболевания печени. Таким образом, больной вовремя замечает симптомы и отправляется к врачу. Это помогает избежать более серьезных проблем и начать лечение как можно раньше.
- На лице появляются прыщи. Белки глаз становятся желтыми. Кожа становится сухой или влажной. Появляются пигментные пятна или сосудистые «звездочки».
- Кожные покровы приобретают безжизненный и усталый вид. А желтый оттенок говорит о том, что кожа выполняет часть функций печени. Также на теле появляются жировики.
Это внешние признаки болезней печени, но есть еще и другие симптомы.
- Человек быстро устает и теряет работоспособность.
- Пропадает аппетит.
- Вялый и выпирающий живот может говорить о том, что в брюшной полости скопилась жидкость.
- Структура и цвет волос, ногтей меняется. Болезнь делает их ломкими и мягкими.
- Появляется бессонница и сильная потливость ночью.
- Язык покрывается желтым налетом. Во рту чувствуется горечь.
Каждый человек должен обращать внимание на такие симптомы. Своевременно обратиться в больницу. Таким образом, можно предупредить серьезное заболевание. И чем раньше будут приняты меры, тем эффективнее будет лечение.
Общие черты и симптомы заболевания печени
Кроме вышеперечисленных признаков болезни печени, есть и многочисленные симптомы. Среди них не только тошнота и желтый цвет кожи. Это понос, неприятный и резкий запах изо рта, темно-желтого цвета моча, изменяется и цвет фекалий. Кроме этого, расстройства печени приводят к тому, что в более зрелом возрасте появляются угри. Часто беспокоит чувство голода и сильная жажда, проблема со зрением и появляется зуд. Выпадают волосы и брови, ощущение озноба и учащенного сердцебиения. Хватают судороги, образуются папилломы, развивается атеросклероз мозга, сердца, кишечника и сосудов ног.
Подобные симптомы заболевания можно распознать без особого труда. Проблемы органического и функционального плана хорошо выражаются. В некоторых случаях диагностировать заболевание очень сложно. Даже гепатологам не всегда это удается. Врачи, которые занимаются заболеваниями печени. Для того чтобы поставить диагноз врачи учитывают конкретное заболевание, индивидуальные особенности организма больного, а также все симптомы или патологии, которые сопровождают болезнь.
Клинические проявления заболевания печени
Печеночная патология обладает такими симптомами, как:
- Боль и дискомфорт в области органа.
- Печень увеличена.
- Головная боль, недомогание и слабость организма.
- Нарушаются умственно-мыслительные процессы.
- Повышается потливость и отечность.
- Кожа становится желтой.
- Появляется сыпь и сильный зуд.
- Проблема с сосудами. Они становятся ломкими. В результате наблюдаются частые кровотечения.
- Определяются признаки гиповитаминоза.
- Изменяется стабильность, цвет и характер стула.
- Размеры животы увеличиваются. Происходит усиление венозного рисунка.
- Уменьшается масса тела без видимых причин.
- Горечь во рту, трещины на языке, появление белого или коричневого налета.
- Различная реакция температуры тела.
Сыпь
Большая часть заболеваний печени сопровождается не только изменением цвета кожи, но и появлением высыпаний. Природа их возникновений и разновидность бывает разная.
- Фолликулиты или фурункулы. Такой вид сыпи говорит об иммунном дисбалансе. Это, когда печень слабо синтезирует иммуноглобулин.
- Аллергическая сыпь. Значит, нарушена функция детоксикации. В результате возникают аллергические реакции на привычные условия окружающей среды для организма человека.
- Геморрагическая сыпь. Появляются небольшие кровоизлияния, которые распространяются по всей поверхности кожи. Такое явление еще называют петехиальными высыпаниями. Симптомы говорят о том, что слабо работает синтетическая функция печени. Первыми страдают белки, которые входят в состав свертывающей системы крови. У больных в данной ситуации при малейших повреждениях появляются гематомы.
Зуд
Любые кожные заболевания, а проще говоря, сыпь, сопровождаются зудом. Особенно этот симптом усиливается в сочетании желтушности и высыпаний. Дело в том, что билирубин, который не обезвреживается печенью, собирается в коже. Это и вызывает раздражение. Дополнительно зуд усиливается другими токсическими продуктами метаболизма. Часто, во время осмотра можно заметить следы расчесывания. Особенно в области предплечья, на боках и на поверхности живота.
Характерная боль при заболевании печени
Когда нарушается работа самого важного и жизнедеятельного органа, появляются не только симптомы и признаки, но и характерная боль.
- Увеличение размеров печени и перерастяжение ее капсулы. Больной не может точно указать одну точку. Ощущения незначительные, но болевые. Как правило, ноющие в области правого подреберья. Кроме этого, присутствует чувство тяжести и распирания. Это говорит о том, что имеет место вялотекущий патологический процесс воспалительного, токсического или другого происхождения.
- Сильная распространяющаяся боль в правом подреберье. Такие проявления встречаются редко. Симптомы говорят о воспалительном, гнойном, травматическом патологическом процессе. Также это симптомы поражения желчных протоков камнями.
- Сильная локальная боль в области печени. В этом случае не печень поражена, а неполадки с желчным пузырем или внепеченочными желчными протоками.
- Если болезнь вялопротекающая, тогда боль в печени может совсем отсутствовать. Длительное время ее можно не заметить. Симптомы или признаки проявятся уже на стадии печеночной недостаточности или цирроза.
Причины заболевания печени
Ткань такого ответственного органа, как печень, обладает грандиозным потенциалом, что касается восстановления и устойчивости. Это касается любых факторов окружающей среды. Но, несмотря на усиленную защиту, существуют различные причины, которые могут ее пошатнуть.
 Вирусы. Гепатит А, В, С, Д, Е. Возникают острые и хронические воспалительные процессы в тканях печени. Самым опасным является вирус группы В. Он получает хроническое течение. Его можно определить уже только на стадии цирроза. А это гепатит С.
Вирусы. Гепатит А, В, С, Д, Е. Возникают острые и хронические воспалительные процессы в тканях печени. Самым опасным является вирус группы В. Он получает хроническое течение. Его можно определить уже только на стадии цирроза. А это гепатит С.- Токсины. Поражение органа происходит, если систематически или длительное время организм человека находится под влиянием токсических соединений. Например, химические пары или тяжелые металлы. Это может быть и одноразовое влияние, но высоких доз. При этом увеличение печени может произойти умеренно или выражено.
- Медикаменты. Самыми влиятельными препаратами являются химиотерапевтические средства, антибиотики и гормоны.
- Алкоголь. Систематическое употребление напитков, которые содержат спирт, пагубно влияют на клетки печени. В результате это приводит к циррозу.
- Инфекция и паразиты. Эхинококк, альвеококк, аскарида и возбудители лептоспироза. Возникают патологические изменения острого характера. Вследствие чего наступают хронические процессы, происходит кистозная трансформация печени.
- Неправильное питание и диеты. Злоупотребление жирным, жареным, копченным или специями. Нарушается отток желчи. Это приводит к застою и образованию камней в протоковой системе.
- Наследственность.
- Серьезные заболевания органов брюшной полости.
- Травмы живота и печени.
- Ионизирующее излучение и канцерогены. Могут вызвать раковое перерождение печеночных тканей.
Симптомы алкогольной болезни печени
Это заболевание развивается длительное время. Особенно у людей, которые долго злоупотребляли алкоголем. Алкогольная болезнь проявляется жировой дистрофией, циррозом или гепатитом. Мужчины чаще сталкиваются с таким заболеванием, чем женщины. Согласно исследованиям, в три раза. Несмотря на то что представительницы прекрасного пола меньше употребляют, болезнь прогрессирует активнее и быстрее. Такое заболевание, как правило, протекает без симптомов. В некоторых случаях наблюдаются следующие признаки:
- Слабый аппетит или его отсутствие.
- Желтуха.
- Боль тупого характера в правом подреберье.
- Состояние депрессии.
- Тошнота, изжога и отрыжка.
- У мужчин уменьшаются яички.
- У женщин увеличиваются молочные железы.
Во всем организме человека только печень обладает высокими регенераторными способностями. А образ жизни определяет степень пагубного влияния и развитие проблем в этом органе.
pechen.guru
Алкогольное поражение печени, симптомы, лечение, причины, признаки
У большинства пьющих, так же как и у всех хронических алкоголиков, бывает поражена печень — это общеизвестный факт. Связь между злоупотреблением алкоголем и заболеваниями печени отмечалась еще врачами Древней Греции, кроме того, была описана и в древнеиндийских рукописях.
Лишь небольшая часть алкоголя поступает в кровь и печень из желудка. Основная его масса проникает в кровь из кишечника.
На сегодняшний день можно назвать три основных заболевания печени, связанных с алкоголизмом. Это уже описанные выше жировой гепатоз (ожирение печени) и цирроз печени, а также алкогольный гепатит.
Эпидемиология алкогольного поражения печени
О том, что злоупотребление алкоголем приводит к поражению печени, знали уже древние греки. На количество алкоголя, потребляемое надушу населения, и на смертность от алкогольного поражения печени влияют доступность спиртных напитков, законы о торговле ими, а также экономические, культурные и климатические условия. Алкоголизм — заболевание отчасти наследственное, и на злоупотребление алкоголем влияют генетические факторы. К факторам риска алкогольного поражения печени относятся наследственная предрасположенность, истощение, женский пол, гепатиты В, С и D.
У 90—95% людей, постоянно злоупотребляющих алкоголем, развивается жировая дистрофия печени. Это состояние почти всегда обратимо — при условии, что больной бросит пить. У 10—30% больных жировая дистрофия печени прогрессирует до перивенулярного фиброза (отложение коллагена в стенках центральных вен и вокруг них). У 10—35% алкоголиков развивается острый алкогольный гепатит, который может рецидивировать или стать хроническим. Часть этих больных выздоравливают, но у 8—20% формируется перисинусоидальный, перивенулярный и перицентральный фиброз и цирроз печени.
Связь между употреблением алкоголя и циррозом печени
На вероятность развития цирроза печени влияют количество потребляемого алкоголя и длительность его употребления. Для мужчин, потребляющих 40—60 г алкоголя в сутки, относительный риск цирроза печени возрастает в 6 раз по сравнению с теми, кто потребляет менее 20 г алкоголя в сутки; для тех, кто потребляет 60—80 г алкоголя в сутки, он возрастает в 14 раз.
В исследовании «случай—контроль» относительный риск цирроза печени для мужчин, потреблявших 40—60 г алкоголя в сутки, по сравнению с мужчинами, потреблявшими менее 40 г алкоголя в сутки, составил 1,83. При потреблении более 80 г алкоголя в сутки этот показатель возрастал до 100. Для женщин пороговые и средние дозы алкоголя, приводящие к циррозу, ниже. При запоях риск алкогольного поражения печени выше, чем при употреблении алкоголя во время еды, а при употреблении пива и крепких спиртных напитков — выше, чем при употреблении вина.
Метаболизм этанола
Всасывание, распределение и выведение. Из организма здорового человека за час выводится примерно 100 мг этанола на килограмм веса. При потреблении большого количества алкоголя в течение многих лет скорость выведения этанола может возрастать вдвое. Этанол всасывается в ЖКТ, особенно в двенадцатиперстной и тощей кишке (70—80%). За счет небольшого размера молекул и низкой растворимости в жирах его всасывание происходит путем простой диффузии. При замедленной эвакуации содержимого желудка и наличии содержимого в кишечнике всасывание уменьшается Пища замедляет всасывание этанола в желудке; после еды концентрация этанола в крови нарастает медленнее, а максимальное ее значение ниже, чем на голодный желудок. Алкоголь очень быстро поступает в системный кровоток. В органах с богатым кровоснабжением (головной мозг, легкие, печень) быстро достигается та же концентрация алкоголя, что и в крови. Алкоголь плохо растворим в жирах: при комнатной температуре липиды тканей поглощают лишь 4% от количества алкоголя, которое растворяется в таком же объеме воды. Поэтому одно и то же количество алкоголя на единицу веса даст у полного человека более высокую концентрацию этанола в крови, чем у худощавого. У женщин средний объем распределения этанола меньше, чем у мужчин, поэтому максимальная концентрация этанола в крови у них выше, а средняя площадь под кривой сывороточной концентрации больше.
У человека менее 1 % алкоголя выделяется с мочой, 1—3% — через легкие и 90—95% — в виде углекислого газа после окисления в печени.
Метаболизм
Алкогольдегидрогеназа. Большая часть этанола окисляется в печени, но в небольшой степени этот процесс происходит и в других органах и тканях, в том числе в желудке, кишечнике, почках и костном мозге. В слизистой желудка, тощей и подвздошной кишки присутствует алкогольдегидрогеназа, и достаточно большая доля этанола окисляется еще до первого прохождения через печень. У женщин активность алкогольдегидрогеназы желудка ниже, чем у мужчин, а при алкоголизме еще больше снижается.
В печени основной путь метаболизма этанола — окисление до ацетальдегида под действием алкогольдегидрогеназы. Есть также другие внутриклеточные пути окисления. Алкогольдегидрогеназа существует в нескольких формах; описано по крайней мере три класса алкогольдегидрогеназ, отличающихся по своей структуре и функциям. Разные формы алкогольдегидрогеназы неодинаково распространены у людей различной этнической принадлежности. Этот полиморфизм может отчасти объяснять различия в скорости образования ацетальдегида и выведения этанола из организма. Метаболизм этанола в печени состоит из трех основных этапов. Вначале этанол в цитозоле гепатоцитов окисляется до ацетальдегида. Затем ацетальдегид окисляется до уксусной кислоты, главным образом под действием митохондриальной альдегиддегидрогеназы. На третьем этапе уксусная кислота поступает в кровь и окисляется в тканях до углекислого газа и воды.
Окисление алкогольдегидрогеназой этанола до ацетальдегида требует участия НАД в качестве кофактора. В ходе реакции НАД восстанавливается до НАДН, что повышает соотношение НАДН/НАД в печени, а это, в свою очередь, оказывает заметное воздействие на протекающие в ней метаболические процессы: подавляет глюконеогенез, нарушает окисление жирных кислот, подавляет активность в цикле Кребса, усиливает превращение пирувата в молочную кислоту, приводя к лактацидозу (см. ниже).
Микросомальная система окисления этанола локализована в эндоплазматическом ретикулуме гепатоцитов и представляет собой один из изоферментов цитохрома Р450, требующий для своей деятельности НАДФН в качестве кофактора и наличия кислорода. Хроническое злоупотребление алкоголем ведет к гипертрофии эндоплазматического ретикулума, в результате чего активность микросомальной системы окисления этанола возрастает. Однако единого мнения о ее количественном вкладе в общий метаболизм этанола пока нет. Кроме этанола эта система окисляет и другие спирты, а также четыреххлористый углерод и парацетамол.
Под действием альдегиддегидрогеназы ацетальдегид быстро превращается в уксусную кислоту. Есть несколько форм альдегиддегидрогеназы. В печени человека содержатся два изо-фермента альдегиддегидрогеназы — I и II. У 50% японцев ми-тохондриальная альдегиддегидрогеназа (изофермент I) в печени отсутствует. Недостаток альдегиддегидрогеназы I у азиатов имеет ряд метаболических и клинических последствий.
Нарушения восстановительных реакций в печени. Окисление алкогольдегидрогеназой этанола до ацетальдегида в цитозоле гепатоцитов требует участия НАД в качестве кофактора. НАД при этом восстанавливается до НАДН. Для окисления в митохондриях ацетальдегида до уксусной кислоты под действием альдегиддегидрогеназы также требуется НАД, который восстанавливается до НАДН. Таким образом, и в цитозоле, и в митохондриях повышается соотношение между НАДН и НАД, при этом как в печени, так и в крови повышается соотношение лактат/пируват и β-гидроксимасляная кислота/ацетоуксусная кислота. Это ведет к подавлению глюконеогенеза, окисления жирных кислот, деятельности цикла Кребса, что проявляется жировой дистрофией печени, гипогликемией и лактацидозом.
Изменения в метаболизме этанола, ацетальдегида и уксусной кислоты при хроническом злоупотреблении алкоголем. Выведение этанола усиливается, если нет клинически значимого поражения печени или сильного недоедания. Это обусловлено повышением активности алкогольдегидрогеназы и микросомальной системы окисления этанола, увеличением основного обмена в печени и, возможно, усилением повторного окисления НАДН в митохондриях — лимитирующей стадии метаболизма этанола. Ускорение выведения этанола на фоне приема глюкокортикоидов объясняется тем, что последние стимулируют глюконеогенез, что, в свою очередь, усиливает превращение НАДН в НАД.
У здоровых людей почти весь ацетальдегид, образовавшийся при окислении этанола, подвергается дальнейшему окислению в печени. Однако при алкоголизме, а также у азиатов, у которых употребление алкоголя вызывает покраснение лица, в крови обнаруживается некоторое количество ацетальдегида. Еще более высока концентрация ацетальдегида в крови при алкоголизме на фоне тяжелой интоксикации — предположительно, это вызвано усиленным окислением этанола алкогольдегидрогеназой при сниженной активности альдегиддегидрогеназы вследствие поражения печени и постоянного злоупотребления алкоголем.
Причины алкогольного поражения печени
Повреждение гепатоцитов. Алкогольное поражение печени обусловлено сразу несколькими факторами. Этанол меняет физические свойства биологических мембран, меняя их липидный состав, что делает мембраны более текучими. В них увеличивается содержание эфиров холестерина и снижается активность ферментов, например сукцинат-дегидрогеназы, цитохромов а и b, а также общая дыхательная способность митохондрий.
Помимо метаболических изменений, вызванных нарушением восстановительных реакций и подавлением окисления жирных кислот при окислении этанола, прием больших доз этанола способствует поступлению жира из жировой ткани в печень. Употребление алкоголя с жирной пищей повышает риск жировой дистрофии печени. При хроническом злоупотреблении алкоголем этот эффект затухает.
Ацетальдегид, по-видимому, служит основным патогенетическим фактором при алкогольном поражении печени. Показано, что он может ковалентно связываться с белками гепатоцитов. Образовавшиеся соединения подавляют секрецию белков печенью, нарушают функции белков, реагируют с макромолекулами клеток, что приводит к тяжелому повреждению тканей. Ацетальдегид может также стимулировать перекисное окисление липидов за счет образования свободных радикалов. В норме свободные радикалы нейтрализуются глутатионом, но поскольку ацетальдегид может связываться с глутатионом (или с цистеином, что подавляет синтез глутатиона), количество глутатиона в печени уменьшается, что и наблюдается у больных алкоголизмом. Связывание с глутатионом может также стимулировать перекисное окисление липидов.
Роль в поражении печени может играть также гуморальный иммунный ответ — выработка антител к продуктам связывания ацетальдегида с белками, белкам микротрубочек и другим белкам. По неюторым данным, в повреждении гепатоцитов могут быть задействованы и цитотоксические реакции, опосредованные лимфоцитами.
При хроническом злоупотреблении алкоголем наблюдается индукция микросомальной системы окисления этанола, что еще сильнее увеличивает выработку ацетальдегида. Но кроме того, индукция микросомальной системы увеличивает потребление кислорода, способствуя гипоксии, особенно в центре печеночной дольки, так как именно здесь в основном локализован цитохром. Его индукция повышает гепатотоксичность таких веществ, как четыреххлористый углерод и парацетамол, что также может усиливать повреждение гепатоцитов, особенно в перивенулярной области.
Помимо накопления жира при хроническом злоупотреблении алкоголем в гепатоцитах и вокруг них накапливаются белки, в том числе белки микрафубочек (тельца Меллори) и белки, остающиеся в печени из-за нарушения их синтеза и транспорта. В результате площадь синусоидов и кровоснабжение гепатоцитов еще больше сокращаются.
Фиброз печени. Вызванные алкоголем воспаление и некроз гепатоцитов способствуют развитию фиброза и циррозу печени. Кроме того, на обмен коллагена и его отложение в печени большое влияние оказывают сам этанол и его метаболиты.
Хроническое злоупотребление алкоголем ведет к активации и пролиферации клеток Ито в перисинусоидальном и перивену-лярном пространстве, а также миофибробластов, которые начинают вырабатывать больше ламинина и коллагена I, III, IV типов. Миофибробласты обладают сократительной способностью и могут вносить вклад в стягивание рубцов и развитие портальной гипертензии при циррозе. Отростки клеток Ито и миофибробластов проникают в пространства Диссе, окружающие гепатоциты; чем больше таких клеток, тем больше коллагена откладывается в пространствах Диссе. Усиливается и синтез фибронектина, который может служить основой для отложения коллагена. Заполнение пространств Диссе коллагеном в конце концов может привести к изоляции гепатоцита от кровоснабжения. Кроме того, при этом возрастает сопротивление кровотоку, что вносит вклад в развитие портальной гипертензии. Перивенулярный и перисинусоидальный фиброз служит прогностическим признаком развития алкогольного цирроза печени. Наличие алкогольного гепатита и жировой дистрофии печени также повышает вероятность цирроза.
Различные цитокины, в том числе ФНО, ИЛ-2, ИЛ-6, трансформирующие факторы роста альфа и бета, тромбоцитарный фактор роста способствуют активации клеток Ито, усиливая тем самым повреждение печени.
Характер питания и алкогольное поражение печени. Истощение, характерное для больных алкоголизмом, может быть, по крайней мере отчасти, вторичным — обусловленным метаболическими нарушениями, вызванными этанолом, и уже имеющимся поражением печени. Есть данные, что диета с высоким содержанием белков и лецитин из бобов сои при алкогольном циррозе оказывают защитное действие на печень.
Алкогольный гепатит. Симптомы заболевания во многом сходны с симптомами вирусного гепатита. При легкой форме болезни отмечаются утомляемость, ухудшение аппетита и снижение веса. Однако каждый новый глоток спиртного способствует медленному прогрессированию процесса. Возникает тяжелейшее состояние: полностью исчезает аппетит, отмечаются слабость и раздражительность, повышается температура тела, появляется желтуха, боли в верхней части живота, озноб и типичный симптом печеночной недостаточности — сонливость.При тяжелой форме возникают рвота и понос, часто к ним присоединяется пневмония и инфекции мочевыводящих путей. Печеночная недостаточность может привести к помрачению сознания, потере ориентации или коме. Поэтому очень важно обнаружить признаки алкогольного поражения печени как можно раньше, чтобы прекратить употребление алкоголя и начать лечение.
Симптомы и признаки алкогольного поражения печени
Алкогольный гепатит — это острое или хроническое заболевание печени, которое развивается при алкоголизме и характеризуется обширным некрозом гепатоцитов, воспалением и рубцеванием ткани печени. При симптоматическом течении самые частые жалобы — отсутствие аппетита, тошнота, рвота и боль в животе, особенно в правом подреберье. Из-за потери аппетита и тошноты большинство больных худеют. У четверти больных повышается температура. При тяжелом гепатите лихорадка может возникать и без инфекции, но поскольку иммунитет у таких больных ослаблен, при обследовании необходимо исключить инфекции. Желтуха, если она есть, обычно небольшая, но при симптомах холестаза (у 20—35% больных) может быть сильной. Понос и симптомы портальной гипертензии встречаются реже. У большинства больных печень болезненна при пальпации и увеличена.
Диагностические исследования
Лабораторные исследования
- Наиболее характерный лабораторный признак острого алкогольного гепатита — повышение активности аминотрансфераз и уровня билирубина. Активность АсАТ обычно превышает норму в2—10 раз, но редко поднимается выше 500 МЕ/л. Активность АлАТ тоже повышена, но в меньшей степени, чем АсАТ. Более низкая активность АлАТ при алкогольном гепатите может быть связана с повреждением митохондрий.
- Активность ЩФ по крайней мере у половины больных умеренно повышена. При холестазе повышение может быть значительным. Активность гамма-ГТ при алкоголизме также часто повышена. Изменение активности этого фермента — очень чувствительный показатель алкогольного поражения печени.
- Уровень глобулинов сыворотки также часто повышен, причем уровень IgA повышается значительно сильнее, чем уровни других иммуноглобулинов. Уровень альбумина при компенсированном циррозе и нормальном питании больных вначале может быть нормальным, но обычно снижен.
- Так как в печени синтезируется большинство факторов свертывания, удлинение ПВ более чем на 7—10 с при тяжелом состоянии больных является неблагоприятным прогностическим признаком.
- При алкогольном гепатите обычно отмечаются изменения в общем анализе крови. Число тромбоцитов менее 100 000 мкл-1 обычно указывает на цирроз печени. Помимо того что алкоголь сам по себе токсичен для костного мозга, острый или хронический алкогольный гепатит может приводить к гиперспленизму, ДВС-синдрому и угнетению кроветворения.
- Необходимо исключить другие причины поражения печени. Для этого проводят серологические исследования и тщательно собирают лекарственный анамнез. Парацетамол при алкоголизме может быть токсичен даже в терапевтических дозах. При подозрении на передозировку парацетамола или аспирина определяют их уровень в крови.
УЗИ. Несмотря на то что в большинстве случаев диагноз алкогольного гепатита легко поставить исходя из анамнеза, анализа крови, иногда, особенно при симптомах холестаза, проводят УЗИ брюшной полости, чтобы исключить заболевания желчного пузыря и желчных путей, асцит и печеночноклеточный рак. Отдельным больным проводят также КТ живота и эндоскопическую ретроградную холангиопанкреатографию.
Биопсию печени следует провести как можно раньше для подтверждения диагноза и для оценки тяжести поражения печени. В дальнейшем из-за ухудшения функции печени (значительное удлинение ПВ, асцит) провести биопсию может быть невозможно.
Гистологическое исследование образца позволяет определить вид алкогольного поражения печени.
- Некроз в основном центролобулярный, но он может захватывать и всю печеночную дольку. Обычно видны гепатоциты на разных стадиях дегенерации; характерны их отечность, баллонная дистрофия, вакуолизация, наличие внутри фибрилл или телец Меллори.
- Воспалительный экссудат состоит главным образом из нейтрофилов с небольшим количеством лимфоцитов. Нейтрофилы обнаруживаются в портальных трактах и синусоидах, обычно образуя скопления в местах некроза гепатоцитов с тельцами Меллори или без них. В 50—75% случаев нейтрофилы образуют розетки, расположенные вокруг разрушающихся гепатоцитов с тельцами Меллори внутри.
- Фиброз обычно сильно выражен уже на ранних стадиях заболевания. Часто зона фиброза окружает центральную вену и распространяется по пространствам Диссе. Центролобулярный фиброз может сохраняться и после того, как воспаление стихнет, приводя к мелкоузловому циррозу.
- Жировая дистрофия печени часто встречается при алкогольном гепатите. Ее выраженность зависит от того, давно ли больной употреблял алкоголь, от содержания жиров в пище, а также наличия ожирения и сахарного диабета.
- Выраженный холестаз отмечается у трети больных. Помимо некроза и фиброза вокруг центральных вен характерны выраженный перипортальный некроз, воспаление и разрушение мелких желчных протоков.
- У некоторых больных отмечается гемосидероз.
Диагностика алкогольного поражения печени
Сигналом тревоги при алкогольном гепатите могут быть все перечисленные выше признаки, а также результаты анализов крови, которые показывают высокий уровень трансаминаз сыворотки, низкий показатель альбумина и факторов свертывающей системы крови.
При благоприятном течении болезни за 3-4 недели лечения острый процесс затухает, но в случаях, когда печеночная недостаточность принимает необратимый характер, человек может умереть.
Течение алкогольного поражения печени
Если алкогольное поражение печени ограничено только жировой дистрофией, отказ от алкоголя может привести к восстановлению функции печени. Однако при наличии перивенулярного фиброза, распространяющегося по синусоидам, отказ от алкоголя предотвратит дальнейшее повреждение печени, но рубцевание останется.
Алкогольный гепатит. Тяжесть алкогольного гепатита может быть различной. Смертность составляет 10—15%. Выздоровление происходит медленно, в большинстве случаев требуется от 2 до 8 мес после прекращения употребления алкоголя. В первые несколько дней после отказа от алкоголя состояние больного обычно ухудшается, вне зависимости от того, каким оно было вначале. В этот период возможны энцефалопатия и другие осложнения, в частности гастрит или язвенная болезнь, коагулопатии или ДВС-синдром, инфекции (в особенности мочевых путей и легких), первичный перитонит и гепаторенальный синдром. Сочетание тяжелых осложнений часто приводит к гибели больного. У многих больных алкоголизмом приступы острого алкогольного гепатита накладываются на уже имеющийся цирроз печени. Повторные приступы гепатита, некроз и фиброз приводят к выраженному рубцеванию и алкогольному циррозу.
Лечение алкогольного поражения печени
Главное условие успешного лечения при алкогольном поражении печени — строжайший запрет на употребление алкоголя. Во многих странах алкогольное поражение печени встречается все чаще, в то время как распространенность других заболеваний печени не меняется или даже снижается.
Симптоматическое лечение. Лечение в основе своей симптоматическое. Большинству больных необходим постельный режим; тяжелобольных помещают в отделение интенсивной терапии. Осложнения портальной гипертензии, если они есть, необходимо лечить в первую очередь. Важно также исключить инфекции и сопутствующий панкреатит, а при их обнаружении — назначить соответствующее лечение.
Диета. Употребление алкоголя категорически запрещается. Назначают тиамин, фолиевую кислоту и поливитамины. Важно следить за уровнями электролитов, кальция, магния, фосфатов, глюкозы и при необходимости корректировать их. У большинства больных наблюдается белково-энергетическая недостаточность. Энергозатраты и катаболизм белков увеличены, часто наблюдается инсулинорезистентность, вследствие чего как источник энергии в первую очередь используются жиры, а не углеводы. Снизить инсулинорезистентность и улучшить азотистый баланс позволяет частый прием пищи с низким содержанием жиров, богатой углеводами и клетчаткой. Если больной не может есть сам, показано зондовое питание стандартными смесями. В тех случаях, когда энцефалопатия сохраняется несмотря на проводимое стандартное лечение, переходят на специализированные смеси (например, Hepatic-Aid). Калорийность рациона должна в 1,2—1,4 раза превышать величину основного обмена. На жиры должно приходиться 30—35% калорийности рациона, остальное — на углеводы. В отсутствие энцефалопатии нет необходимости ограничивать количество белков в рационе ниже 1 мг/кг.
Если зондовое питание невозможно, как можно скорее начинают парентеральное питание, состав которого рассчитывают так же, как в случае зондового питания. Мнения о том, использовать ли растворы с высоким содержанием разветвленных аминокислот, противоречивы, но необходимость в них есть лишь в случае печеночной энцефалопатии и комы.
В начале лечения возможен абстинентный синдром. Для предотвращения алкогольного делирия и судорожных припадков нужно внимательно следить за состоянием обменных процессов у больного и, при необходимости, с осторожностью назначать бензодиазепины. Так как при поражении печени выведение этих препаратов нарушается и легко может развиться энцефалопатия, дозы диазепама и хлордиазепоксида должны быть ниже обычных.
Методы лечения, эффективность которых не доказана. Описанные ниже методы лечения алкогольного гепатита вызывают споры. Их следует применять лишь у отдельных, тщательно отобранных больных под пристальным врачебным наблюдением.
Глюкокортикоиды. В нескольких исследованиях преднизон или преднизолон в дозе 40 мг в течение 4—6 нед снижал смертность при тяжелом алкогольном гепатите и печеночной энцефалопатии. При более легком течении заболевания улучшений не отмечено.
Антагонисты медиаторов воспаления. При алкогольном гепатите повышены уровни ФИО, ИЛ-1, ИЛ-6 и ИЛ-8, что коррелирует с ростом смертности.
- Пентоксифиллин. Показано, что пентоксифиллин уменьшает выработку ФНОа, ИЛ-5, ИЛ-10 и ИЛ-12.
- Ивфликсимаб (моноклональные IgG к ФНО). Преимущество инфликсимаба показано в двух небольших предварительных исследованиях без контрольной группы.
- Этанерцепт представляет собой внеклеточный домен растворимого рецептора р75 ФНОа, соединенный с Fc-фрагментом человеческого IgG 1. Препарат связывает растворимый ФНОа, препятствуя его взаимодействию с рецептором. В небольшом исследовании с участием 13 больных тяжелым алкогольным гепатитом назначение этанерцепта на протяжении 2 нед повысило месячную выживаемость на 92%. Однако у 23% участников лечение пришлось прервать из-за инфекций, желудочно-кишечных кровотечений и печеночной недостаточности.
Антиоксиданты
- Витамин Е сам по себе или в сочетании с другими антиоксидантами улучшает Исход при алкогольном гепатите.
- S-аденозилметионин — предшественник цистеина, одной из аминокислот, входящих в состав глутатиона, — синтезируется в организме метионинаденозилтрансферазой из метионина и АТФ. При циррозе печени классов А и В по Чайлду (компенсированный и декомпенсирован-ный цирроз) S-аденозилметионин снижал смертность за 2 года с 29 до 12%.
Силибинин — действующее вещество расторопши пятнистой — предположительно оказывает защитное действие в отношении печени, выступая как иммуномодулятор и нейтрализуя свободные радикалы.
Анаболические стероиды при алкогольном поражении печени могут оказывать положительное действие. Эффективность этих препаратов изучалась в ряде клинических исследований, но на сегодня их ценность при алкогольном поражении печени так и не установлена. Более того, длительное применение анаболических стероидов может способствовать развитию пелиоза печени и печеночноклеточного рака.
Пропилтиоурацил в течение 45 сут применялся при легком и умеренном алкогольном гепатите. Пропилтиоурацил, снижая скорость потребления кислорода, может за счет этого устранять относительную гипоксию в центре печеночной дольки. В нескольких исследованиях больные, получавшие пропилтиоурацил, поправлялись быстрее, чем в контрольной группе. При тяжелом алкогольном гепатите эффективность пропилтиоурацила пока не изучена.
Колхицин предложен для лечения алкогольного поражения печени, поскольку он обладает противовоспалительным действием, препятствует развитию фиброза и сборке микротрубочек. Однако пока его эффективность не установлена.
Новые препараты. Согласно предварительным исследованиям, как антагонисты медиаторов воспаления могут выступать талидомид, мизопростол, адипонектин и средства, нормализующие кишечную микрофлору. Изучается также применение лейкафереза и других экстракорпоральных методов удаления цитокинов из организма, а также препаратов, подавляющих апоптоз.
Трансплантация печени. Соответствие больных при алкогольном поражении печени критериям трансплантации печени обсуждается с тех пор, как появились программы трансплантации. Четких руководств до сих пор не существует. Отказ от алкоголя у большинства больных приводит к улучшению функции печени и повышает выживаемость. Однако в некоторых случаях все равно развивается прогрессирующая печеночная недостаточность. Так как лечение декомпенсированного алкогольного цирроза печени не разработано, больным с терминальной стадией печеночной недостаточности показана трансплантация печени. К сожалению, потребность в донорской печени на сегодня превышает возможности по обеспечению ею всех, кто нуждается в трансплантации. У больных, получивших направление на трансплантацию печени, важно исключить другие заболевания, вызванные злоупотреблением алкоголем, в частности кардиомиопатию, панкреатит, нейропатию, истощение, которые могут ухудшать общий прогноз. Важно также, чтобы после операции больной соблюдал режим лечения, продолжал воздерживаться от употребления алкоголя и получал поддержку членов семьи или социальных служб. Результаты трансплантации при алкогольном циррозе печени достаточно благоприятны и почти не отличаются от результатов при циррозе, вызванном другими причинами.
Профилактика алкогольного поражения печени
Для большинства людей доза алкоголя, которая может нанести вред печени, превышает 80 мл в день. Важно и то, как долго человек употребляет алкоголь, регулярное ежедневное обращение к которому в небольших количествах опаснее, чем случающиеся время от времени «загулы», так как в последнем случае печень получает своего рода передышку до следующей «алкогольной атаки».
Американские ученые считают, что мужчинам не стоит выпивать более 4 стандартных порций в день, а женщинам — более 2 (стандартная порция составляет 10 мл алкоголя). Кроме того, они советуют воздерживаться от алкоголя хотя бы дважды в неделю, чтобы печень успела восстановиться. При этом риск повреждения печени определяется только содержанием алкоголя в напитке, то есть «градусами». Ароматические добавки и другие компоненты, входящие в состав различных алкогольных напитков, не оказывают заметного токсического действия на печень.
www.sweli.ru
Как проявляется цирроз печени
 Всем известно, что чрезмерное употребление алкоголя может привести к серьезным заболеваниям у человека.
В первую очередь в данном случае страдает печень. Когда человек сильно пьет, то у него начинает развиваться такое серьезное заболевание печени как цирроз печени. Вот почему необходимо кодирование от алкоголизма.
Всем известно, что чрезмерное употребление алкоголя может привести к серьезным заболеваниям у человека.
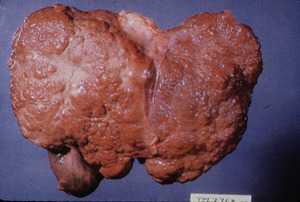
В первую очередь в данном случае страдает печень. Когда человек сильно пьет, то у него начинает развиваться такое серьезное заболевание печени как цирроз печени. Вот почему необходимо кодирование от алкоголизма. А в норме печень у человека имеет красно-коричневый цвет. Но, когда человек злоупотребляет спиртными напитками, то печень начинает приобретать рыжий, лимонно-жёлтый оттенок. Отсюда и произошло название данного заболевания, так как цирроз в переводе с греческого означает рыжий, лимонно-жёлтый.
При данном заболевании происходит изменения строения печени, в результате чего, печеночные нормальные клетки превращаются в рубцовую ткань.
Наиболее часто это заболевание встречается у мужчин пожилого и среднего возраста. Наиболее важными причинами возникновения цирроза печени являются перенесение вирусного гепатита и злоупотребление алкоголем.Помимо этих причин, на появление и развитие цирроза печени могут также повлиять следующие причины:
аутоиммунный гепатит, в результате чего происходит сбой в иммунной системе;метаболические гепатиты, возникновение которых связано с генетическими дефектами;длительный холестаз возникает при нарушении оттока желчи;закупорка печеночных вен;также отравление токсическими веществами.Помимо перечисленных причин возникновения данного заболевания, существует еще множество неустановленных причин.
В результате того, что при циррозе происходит нарушение строения печени и происходит утрата нормальных печеночных клеток, печень уже не в состоянии выполнять все необходимые функции. В результате этого происходит нарушение синтеза белков плазмы крови, а также печень уже не в состоянии обезвреживать токсины.Также происходит нарушение нормального оттока желчи из печени. Самыми первыми признаками появления цирроза печени у человека являются: снижение аппетита, похудание, увеличение размеров селезенки и печени, слабость, ноющие боли и ощущение тяжести в правом подреберье.
Дальше могут развиваться: метеоризм, тошнота, чувство горечи во рту, отрыжка, задержка мочеотделения, накопление жидкости в брюшной полости, вокруг пупка появляется синеватый рисунок, напоминающий голову медузы, у мужчин увеличиваются грудные железы, у женщин исчезает менструальный цикл. Цирроз печени - это неизлечимое заболевание. Для того, чтобы правильно поставить диагноз и назначить правильное лечение, необходимо обратиться за помощью к специалисту. Такими больными занимается врач-гастроэнтеролог или гепатолог.
Больному назначают обследование, в которое входит: биохимический анализ крови, УЗИ печени и других органов брюшной полости, анализ крови на маркеры вирусного гепатита, компьютерная томография, сцинтиграфия печени, берут биопсию печени.
Какое именно нужно пройти обследование, решает специалист. После полученных результатов, каждому больному назначается индивидуальное лечение.
Цирроз можно вылечить, если человек обратиться к врачу на ранней стадии данного заболевания. Если цирроз запущен, то назначается лечение, которое направлено на устранение болевых симптомов и замедления развития осложнения.
| Следующая > |
Новые статьи:
Почитайте ещё:
www.travuchka.ru