Приобретенные пороки сердца у детей. Порок сердца 1 степени
Порок сердца: что это такое, симптомы
Как работает здоровое сердце?
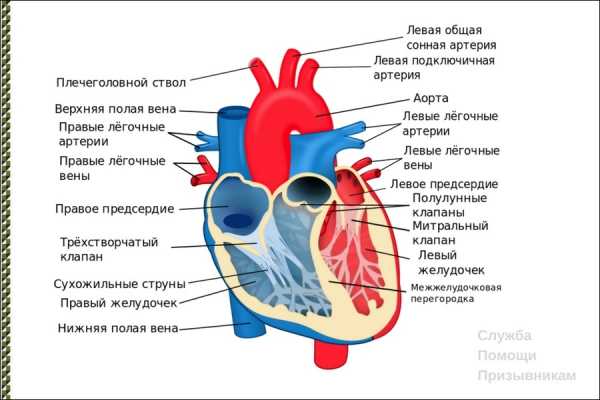
Чтобы понять, как порок влияет на работу сердца и кровообращение, нужно понять, как оно функционирует в здоровом организме.Сердце, легкие и кровеносные сосуды составляют систему кровообращения. Сердце – это центральный насос, перекачивающий кровь. Оно состоит из 4 камер – левого предсердия (ЛП) и левого желудочка (ЛЖ), правого предсердия (ПП) и правого желудочка (ПЖ). Также сердце имеет 4 клапана, которые обеспечивают ток крови в одном направлении.
ЛП получает обогащенную кислородом кровь из легких, затем переправляет ее через митральный клапан (МК) в ЛЖ, который перекачивает эту оксигенированную кровь через аортальный клапан (АК) в аорту и ее ветки по всему организму. Так происходит доставка кислорода и питательных веществ во все ткани и органы.
После того как кислород переходит в ткани, деоксигенированная кровь через вены возвращается в ПП, из которого через трехстворчатый клапан (ТК) попадает в ПЖ. Правый желудочек перекачивает венозную кровь через клапан легочной артерии (КЛА) в легкие, в которых она обогащается кислородом из воздуха, вдыхаемого человеком. Оксигенированная кровь из легких опять поступает в ЛП. Это нормальный путь кровообращения в организме. Однако нарушения структуры сердца могут повлиять на его правильное функционирование.
Особенности кровообращения во время внутриутробного развития
Ребенок во время внутриутробного развития не дышит, он получает кислород напрямую из крови матери. Поэтому у него нет необходимости в том, чтобы кровь проходила через легкие. Из-за этого в его системе кровообращения есть два соединения, позволяющие крови напрямую попадать из правых отделов сердца в левые и в системный кровоток – овальное отверстие (между ЛП и ПП) и артериальный проток (между легочной артерией и аортой). В норме после рождения эти соединения зарастают.
Что это такое – врожденный порок?
Врожденные пороки сердца (ВПС) являются аномалиями в строении сердца, которые присутствуют у ребенка от рождения. Они появляются вследствие неполного или ненормального развития сердца плода на ранних сроках беременности. Точные причины ВПС неизвестны, некоторые из них связаны с генетическими нарушениями, такими как синдром Дауна. Повысить риск их возникновения могут:
- Проблемы с генами или хромосомами у ребенка – например, синдром Дауна.
- Прием определенных лекарственных средств или злоупотребление алкоголем во время беременности.
- Вирусная инфекция, перенесенная матерью в первом триместре – например, краснуха.
Большинство ВПС являются структурными аномалиями, такими как патологические отверстия и проблемы с клапанами. Например:
- Дефекты сердечных клапанов. Клапаны могут быть суженными (стеноз), полностью закрытыми или пропускать кровь в обратном направлении (недостаточность).
- Проблемы со стенками сердца. Наличие отверстий или патологических проходов между левой и правой половиной сердца приводит к смешиванию венозной и артериальной крови.
- Проблемы с миокардом, которые могут привести к развитию сердечной недостаточности.
- Неправильные соединения сердца и больших кровеносных сосудов между собою.
Симптомы ВПС
Так как врожденные аномалии нарушают способность сердца перекачивать кровь и доставлять кислород по всему организму, они часто приводят к развитию следующих признаков:
- Синеватый оттенок (цианоз) губ, языка, ногтевых лож.
- Увеличение частоты дыхания или одышка.
- Плохой аппетит или трудности с кормлением.
- Изменения цвета кожи во время кормления.
- Плохой набор веса или его снижение.
- Потливость, особенно во время кормления.
Если у ребенка есть любой из этих признаков, следует немедленно обратиться к врачу.
ЛечениеПрогноз при ВПС
Часто родители задаются вопросом о том, опасно ли это – врожденные аномалии сердца. В настоящее время прогноз для детей с этой патологией намного лучше, чем был в прошлом. Благодаря достижениям в диагностике и лечении большинство из них проживает долгую, активную и полноценную жизнь.
Что это такое – приобретенные пороки сердца?
Приобретенный порок – это структурные нарушения в сердце, которые развиваются в течение жизни вследствие определенных заболеваний. Чаще всего эти нарушения поражают сердечные клапаны и имеют ревматический генез. Причины развития приобретенных пороков:
- Ревматизм.
- Дегенеративный процесс, поражающий клапаны сердца.
- Инфекционный эндокардит.
- Ишемическая болезнь сердца.
- Сифилис.
- Травмы.
Чаще всего развиваются изолированные пороки сердца – митральный стеноз, аортальный стеноз, митральная недостаточность, аортальная недостаточность, стеноз трехстворчатого клапана, недостаточность трехстворчатого клапана. Иногда у человека может быть комбинированный порок – например, стеноз и недостаточность аортального клапана.
Клиническая картина приобретенных пороков
Симптомы приобретенных дефектов сердца развиваются постепенно. Как правило, они проявляются признаками сердечной недостаточности:
- Одышкой.
- Усталостью.
- Отеками на нижних конечностях и животе.
Все эти симптомы являются следствием накопления избыточной жидкости в организме.
Лечение приобретенных пороков
На начальных стадиях развития пороков возможно проведение консервативной терапии. Выбор необходимых препаратов проводится на основании типа дефекта, стадии заболевания и тяжести сердечной недостаточности. При прогрессировании симптомов проводится хирургическое лечение – пластика или протезирование пораженного клапана. При определенных пороках – таких как аортальный стеноз или недостаточность – это можно сделать с помощью малоинвазивной методики. Но в большинстве случаев проводится открытая операция на сердце с искусственным кровообращением.
kardioportal.ru
Приобретенные пороки сердца у детей ⋆ Лечение Сердца
Приобретенные пороки сердца у детей
В данном разделе на основании многолетних наблюдений за детьми с различными приобретенными пороками сердца и анализа современных литературных материалов дается описание клиники, особенностей гемодинамики, диагностики различных приобретенных пороков сердца: изолированных недостаточности и стеноза митрального и аортального клапанов и комбинированных митрального и аортального пороков, недостаточности трехстворчатых клапанов и сужения правого атриовентрикулярного устья, а также описываются сочетанные пороки, из которых разбирается недостаточность двустворчатого и аортального клапанов, стеноз левого атриовентрикулярного отверстия и недостаточность аортального клапана, митрально-трикуспидальная и митрально-аортальная недостаточность. Особое внимание обращается на значение рентгенологического обследования, расшифровку данных электро- и фонокардиографии. При рассмотрении вопроса об этиологии приобретенных пороков заостряется внимание на значении эндокардитов ревматического и септического происхождения, описывается их клиника. Специальная глава посвящается лечению пороков сердца. В ней разбираются диетические рекомендации, значение режима, приводятся данные по применению различных медикаментов (антибиотиков, салицилатов, стероидных гормонов, кокарбоксилазы), лечебной физкультуры, санаторно-курортного лечения в активной и неактивной фазе ревматизма, а также описывается назначение режимов, диеты, применение сердечных гликозидов, кокарбоксилазы, мочегонных, спиролактонов (антагонистов альдостерона), кислородных коктейлей и других медикаментозных препаратов при недостаточности кровообращения.
Оглавление
Введение
За годы Советской власти в связи с постоянной заботой Коммунистической партии Советского Союза и Советского правительства о благе народа, о здоровье людей достигнуты большие успехи в охране здоровья подрастающего поколения.
Значительно снизилась заболеваемость многими серьезными болезнями, резко уменьшилась детская смертность.
Директивами XXV съезда Коммунистической партии Советского Союза по пятилетнему плану развития народного хозяйства СССР на 1976—1980 гг. намечены дальнейшие перспективы совершенствования охраны здоровья детей — будущих строителей коммунизма. Решения съезда явились могучим стимулом для проведения комплекса мероприятий по улучшению службы охраны здоровья народа, особенно женщин и детей.
В связи с созданием стройной системы профилактики и лечения ревматизма в нашей стране за последние 15—20 лет достигнуты большие успехи по уменьшению распространенности и снижению первичной заболеваемости этим заболеванием в детском возрасте. Более чем в 2 раза уменьшилось число детей, страдающих ревматическими пороками сердца. Несмотря на это, процент возникновения приобретенных пороков сердца у детей остается довольно высоким, хотя в последние годы он стал достаточно стабильным и составляет, по данным многих авторов, 12—18%. По данным Ленинградского кардиоревматологического диспансера, за последние 10 лет частота развития пороков сердца после первичного ревмокардита держится почти на одном уровне (в 1965 г.— 16 %, в 1975 г.— 15,6 %).
Многолетний опыт работы кардиоревматологического отделения больницы им. К. А. Раухфуса и кардиоревматологического санатория «Трудовые резервы» свидетельствует о том, что наиболее распространенным приобретенным пороком сердца у детей является недостаточность митрального клапана (61,8%). второе место занимает комбинированный митральный порок (16,8%), на третьем месте стоит изолированная аортальная недостаточность (10%). «Чистый» митральный стеноз среди приобретенных пороков сердца у детей имеет очень небольшой удельный вес (3,1%).
Для правильного лечения и наиболее рациональных рекомендаций режима физических нагрузок очень важна функциональная оценка гемодинамики, при которой необходимо учитывать степень компенсации порока. Поэтому мы считаем весьма полезным при формулировке диагноза приобретенного порока указывать степень его компенсации (например, для митральной недостаточности оценка степени компенсации по Г. Ф. Лангу) и, конечно, степень недостаточности кровообращения. Уменьшение частоты развития недостаточности кровообращения (по нашим наблюдениям, она в 1974—1976 гг. в сравнении с 1972—1973 гг. снизилась почти вдвое), по-видимому, обусловлено уменьшением степени повреждения клапанного аппарата сердца в результате хорошо поставленного этапного лечения: активной фазы ревматизма в стационаре, последующего в местном санатории и, наконец, наблюдения, осуществляемого кардиоревматологами районных поликлиник. Не меньшее значение имеет и круглогодичное проведение бициллинпрофилактики.
Возможности оказания помощи больным с приобретенными пороками сердца в настоящее время существенно расширились: помимо большого комплекса терапевтических мероприятий, с успехом стало применяться хирургическое лечение. В связи с этим еще большую важность приобрела точная клиническая диагностика приобретенных пороков сердца, своевременное и правильное решение вопроса о степени выраженности того или иного порока, о наличии гипертензии в малом круге кровообращения, о стадии недостаточности кровообращения и т. д. Имеет большое значение, в каком периоде заболевания ревматизмом — активном или неактивном — находится больной. Только разносторонняя оценка состояния ребенка с пороком сердца позволяет правильно подойти к вопросу лечения, в частности допустить возможность применения хирургических методов. Для решения этих задач педиатру необходимо, кроме знания особенностей клиники того или иного порока сердца, его осложнений, уметь анализировать данные дополнительных методов исследования — рентгенологического, электрокардиографического, фонокардиографического.
Поэтому авторы стремились на уровне современных знаний осветить клинику, диагностику, прогноз, лечение и профилактику приобретенных пороков в детском возрасте.
В разделе использованы не только материалы литературы, но и многолетний личный опыт авторов. При его составлении учтены данные наблюдения за 220 детьми в возрасте от 7 до 15 лет с приобретенными пороками сердца, которые лечились и наблюдались в кардиоревматологическом отделении больницы им. К. А. Раухфуса и в кардиоревматологическом санатории «Трудовые резервы» в 1972—1976 гг.
Создавая свой труд, авторы полагают, что он принесет пользу врачам-педиатрам и кардиоревматологам при наблюдении за детьми, страдающими пороками сердца, и их лечении.
Приобретенные пороки сердца у детей, симптомы и лечение
Под приобретенными пороками сердца понимают стойкие изменения строения его отделов, развивающиеся после рождения и приводящие к нарушению функции сердца. В результате этого наступает расстройство внутрисердечной и общей гемодинамики.
Этиология. Причиной развития приобретенных пороков сердца у детей чаще всего (около 75,3%) является ревматический эндокардит, реже — диффузные болезни соединительной ткани, инфекционный эндокардит с поражением клапанов, сосочковых мышц, хорд, иногда — травма грудной клетки. Клапаны сердца могут поражаться при септических осложнениях катетеризации сосудов по Селдингеру. У некоторых детей после неправильно проведенной вальвулотомии развивается митральная недостаточность. Возможность развития порока клапанов после вирусного эндокардита окончательно не выяснена.
В результате применения общепринятых методов профилактики (в том числе вторичной) и этапного лечения ревматизма у детей уменьшилась частота приобретенных пороков сердца, в том числе сочетанных. Однако и на современном этапе борьбы с ревматизмом у ряда детей после перенесенного ревмокардита формируется порок сердца, что требует проведения соответствующего лечения и реабилитации. По данным А. В. Долгополовой, пороки сердца наблюдаются примерно у 14-18% детей с первичным ревмокардитом. Аналогичные данные приводят Н. В. Орлова, Т. В. Парийская. Наиболее часто встречается недостаточность левого предсердно-желудочкового клапана (61,89%), реже — комбинированный митральный порок (16,8%), еще реже — изолированная недостаточность клапанов аорты (5%) и изолированный стеноз левого предсердно-желудочкового отверстия (3,1%). У некоторых детей встречаются сочетанные поражения двух клапанов — левого предсердно-желудочкового и аортального, левого и правого предсердно-желудочковых и комбинированные пороки (недостаточность клапана и стеноз отверстия).
Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность) возникает в тех случаях, когда его створки не полностью смыкаются во время систолы желудочка и не закрывают левое предсердно-желудочковое отверстие. Через остающееся между створками отверстие происходит обратный ток (регургитация) крови из левого желудочка в левое предсердие, что сопровождается формированием шума. При этом в левом предсердии количество крови увеличивается, давление в нем по сравнению с нормой повышается.
Симптомы. Формирование недостаточности левого предсердно-желудочкового клапана можно заподозрить уже в активной фазе первичного ревмокардита. Появление выраженного систолического шума с дующим оттенком над верхушкой и в четвертом межреберье у левого края грудины при отсутствии признаков расстройства кровообращения указывает на поражение левого предсердно-желудочкового клапана. При нарастании интенсивности шума после стихания процесса врач должен подумать об исходе ревмокардита в порок. Подтверждением такого предположения является стойкость шума при последующем наблюдении, хотя диагноз недостаточности левого предсердно-желудочкового клапана у ряда больных детей клинически становится достоверным через 6-12 месяцев после начала заболевания.
Больные с недостаточностью левого предсердно-желудочкового клапана I-II степени обычно никаких жалоб на протяжении длительного времени не предъявляют, с недостаточностью III-IV степени — жалуются на одышку при обычной физической нагрузке (подъем по лестнице на 2-4-й этаж, ускоренная ходьба, бег и др.). Внешний вид больного не отличается от внешнего вида здорового ребенка. У детей с выраженным пороком могут отмечаться сердечный горб, разлитой верхушечный (иногда сердечный) толчок; при гипертрофии мышцы правого желудочка может выявляться пульсация сосудов в сердечной и надчревной областях.
При пальпации верхушечный толчок усилен (резистентный), несколько смещен влево, иногда и вниз. Левая граница сердца смещена влево, степень смещения зависит от выраженности порока, гипертрофии мышцы левого желудочка и расширения его полости. Пульс чаще в пределах возрастной нормы, реже несколько учащен.
Артериальное давление при полной компенсации порока в пределах нормы.
При аускультации выявляют приглушение (ослабление) I тона над верхушкой, что связано с неполным смыканием створок левого предсердно-желудочкового клапана в начале систолы. С I тоном сливается дующий систолический шум, который иногда имеет музыкальный оттенок. У большинства больных он довольно выражен, занимает часть или всю систолу, что зависит от степени недостаточности клапана и функционального состояния миокарда. При ослаблении сердечной мышцы шум резко уменьшается и может полностью исчезнуть. Эпицентр его локализуется над верхушкой, редко — в четвертом межреберье у левого края грудины. Шум отличается стойкостью, проводится в левую подмышечную область, по левому краю грудины на основание сердца и мечевидный отросток, а также под нижний угол левой лопатки. Он сохраняется в вертикальном положении ребенка (стоя), на вдохе, не проводится на сосуды шеи.
Повышение давления в левом предсердии и в сосудах малого круга кровообращения сопровождается акцентом II тона над легочной артерией.
Данные вспомогательных методов исследования. Мышечная дилатация сопровождается появлением симптомов систолической перегрузки желудочков. В поздней стадии порока иногда обнаруживают нарушения ритма: замедление предсердно-желудочковой проводимости, левопредсердные, лево- и правожелудочковые экстрасистолии, мерцание предсердий.
На ФКГ, записанной у верхушки сердца, I тон расширен, часто некомпактный, амплитуда осцилляции его снижена. Он сливается с высокоамплитудным высокочастотным систолическим шумом, который имеет форму убывающего, реже — нарастающего, занимающего часть (1/2 или 2/3) или всю (в виде полосы) систолу. Продолжительность и форма шума отражают степень порока (размеры дефекта в клапанах). Над легочной артерией систолический шум менее выражен, четче и больше осцилляции I тона, увеличен легочный компонент II тона, иногда отмечается расщепление (реже раздвоение) II тона.
При поликардиографическом исследовании больных с митральным пороком находят удлинение фазы напряжения за счет фазы изометрического сокращения. Это объясняется тем, что для повышения давления в левом желудочке на достаточный уровень, необходимый для открытия клапанов аорты и изгнания крови в нее, требуется большее по сравнению с нормой время, поскольку часть крови возвращается в левое предсердие и периода замкнутых клапанов по существу нет. Может отмечаться также удлинение фазы асинхронного сокращения. Выявляют синдром гиподинамии миокарда за счет снижения его сократительной способности.
При активном ревматическом процессе фазовая структура систолы может изменяться в противоположном направлении: с укорочением фаз изометрического и асинхронного сокращения, а также периода напряжения в целом. Поэтому для правильной интерпретации полученных данных необходимо установить степень активности ревматического процесса.
Симптомы порока значительно меняются по большей степени его выраженности (III-IV). Больные жалуются на одышку. Грудная клетка деформирована, отмечаются сердечный горб, разлитой сердечный и усиленный верхушечный толчок, часто видимый на глаз в пятом межреберье, резистентный при пальпации. Границы сердца смещены на 1,5-2,5 см и более влево от среднеключичной линии. Выслушиваются длинный дующий пансистолический шум, акцент II тона над легочной артерией, нередко — расщепление I и II тонов. Пульс учащен, артериальное давление не изменено.
На рентгенограмме сердце увеличено в поперечнике. Талия сглажена, выпячена дуга легочной артерии и левого предсердия, удлидена и закруглена (приподнята) четвертая дуга левого желудочка.
В первом (правом) косом положении сужено ретрокардиальное пространство. При контрастировании пищевода бариевой массой выявляется симптом «девиации пищевода». Пищевод изгибается — оттесняется кзади расширенным левым желудочком, а в дальнейшем и левым предсердием.
Практический врач должен уметь определить степень компенсации недостаточности левого предсердно-желудочкового клапана. Н. Ф. Ланг выделял четыре степени компенсации.
I — отмечается при небольшом дефекте клапана, сопровождается незначительным расширением левого предсердия, гипертрофией левого желудочка и расширением его полости. Митральная недостаточность у таких детей подтверждается только наличием систолического шума органического характера. Других типичных для нее признаков нет.
II — документируется, кроме того, признаками гипертрофии и расширения левого предсердия и левого желудочка.
III — сопровождается, кроме указанных, признаками гипертрофии и перегрузки правого желудочка.
IV — развивается после нарушения компенсации при выраженных симптомах сердечной недостаточности.
Степень компенсации помогает врачу определить лечебную тактику и уточнить допустимый двигательный режим в каждом конкретном случае. Следует отметить, что выделенные Г. Ф. Лангом степени компенсации являются фазами порока, сменяющими друг друга по мере прогрессирования патологии и увеличения сроков, прошедших с момента его формирования. Нарушение гемодинамики ускоряется при рецидиве ревматического процесса или других поражениях оболочек сердца.
Течение. Органическая недостаточность левого предсердно-желудочкового клапана — один из наиболее благоприятно протекающих пороков сердца с длительной компенсацией. Однако это относится к небольшим порокам с незначительным сбросом крови в левое предсердие. В таких случаях больной может прожить много лет (от 20 до 40 и более). Значительно омрачается прогноз при большом дефекте — недостаточности левого предсердно-желудочкового клапана III и IV степени, рецидиве ревматического процесса, усугубляющего, как правило, тяжесть поражения клапанного аппарата, миокарда, венечных сосудов, что быстрее выводит из состояния компенсации сердечную мышцу. Перегрузка левого предсердия и особенно левого желудочка в результате увеличения массы циркулирующей крови приводит к гипертрофии мышц, а затем дилатации его полостей. Отмечается переполнение малого круга кровообращения. Создается повышенная нагрузка на слабую мышцу правого желудочка. Наступает декомпенсация по правожелудочковому типу, которая поддается лечению до тех пор, пока не наступят необратимые изменения в миокарде. Признаками начинающейся декомпенсации являются уменьшение акцента II тона над легочной артерией или его исчезновение, значительное ослабление систолического шума, затем появляются выраженная одышка при привычной физической нагрузке, увеличение печени, отеки на нижних конечностях и другие симптомы.
Диагноз и дифференциальный диагноз митральной недостаточности представляют большую трудность для педиатра, так как систолический шум в сердце часто выслушивается у здоровых детей и при различных заболеваниях. Поэтому нередко наблюдается гипердиагностика этого порока. Для митральной недостаточности характерны усиленный, смещенный влево и вниз верхушечный толчок, отражающий гипертрофию мышцы левого желудочка, длинный и особенно систолический шум, сливающийся с ослабленным I тоном, что подтверждается данными ФКГ. Изменения сердца на рентгенограмме и симптом девиации пищевода также подтверждают диагноз болезни. Проба с амилнитритом приводит к резкому уменьшению систолического шума. На ЭКГ появляются изменения только при значительной гипертрофии мышцы левого желудочка и предсердия (левограммы, низкий, уплощенный, широкий, расщепленный зубец Р — «Р mitrale»). На эхокардиограмме регистрируются выраженная дилатация и признаки объемной перегрузки левого желудочка.
При недостаточности левого предсердно-желудочкового клапана увеличивается экскурсия его, отмечается разнонаправленное движение утолщенных створок. Во время диастолы можно выделить 4 типа кривых передней створки: нормальный, двухфазный, монофазный и трехфазный. Увеличение амплитуды и скорости движения передней створки левого предсердно-желудочкового клапана свидетельствует о повышенном кровотоке через клапанное кольцо.
К важным, но не постоянным признакам митральной недостаточности относится отсутствие смыкания створок во время систолы — систолическая «сепарация» створок левого предсердно-желудочкового клапана; могут быть «прогиб» створок вниз во время систолы и синдром «пролапса» левого предсердно-желудочкового клапана — синдром «среднесистолического щелчка и позднесистолического шума». Однако возможности эхо-кардиографической диагностики «чистой» митральной недостаточности ограничены, особенно при малой выраженности порока, когда эхографическая картина движения створок левого предсердно-желудочкового клапана имеет нормальный вид, а величина регургитации еще не привела к заметному расширению полости левого предсердия и левого желудочка, что характерно для митральной недостаточности I степени.
Следует дифференцировать систолический шум при митральной недостаточности и систолический шум при других заболеваниях сердца, а также функциональные, физиологические и внесердечные шумы. Наиболее сложно отличить порок от «относительной» недостаточности левого предсердно-желудочкового клапана. Последняя обусловлена расширением левого предсердно-желудочкового отверстия в результате слабости пораженных сосочковых мышц и (или) мышечных волокон вокруг указанного отверстия. Наблюдается при тяжелом миокардите. У таких больных имеются все основные симптомы порока. Однако выявляющиеся параллельно признаки тяжелого миокардита, нередко с нарушением кровообращения, позволяют предположить относительную недостаточность. Подтверждением такого предположения является полное исчезновение симптомов митральной недостаточности при эффективной терапии.
Особенно трудно отличить систолический шум при митральной недостаточности от функционального и физиологического систолического шума. В этом случае значительную помощь оказывает проба с амилнитритом. Диагноз митральной недостаточности нельзя поставить на основании только систолического шума, а также до угасания активности процесса. Следует учитывать и другие симптомы порока.
Необходимо дифференцировать митральную недостаточность и врожденные пороки: незаращение межпредсердной и межжелудочковой перегородок.
При дефекте межжелудочковой перегородки систолический шум в сердце появляется уже в период новорожденности или на 1-2-м году жизни. В этот период дети ревмокардитом обычно не болеют. При врожденных пороках бывает сердечный горб, пальпаторно выявляют систолическое дрожание. Границы сердца смещены влево и вправо. Выслушивается чаще грубый, всегда четкий систолический шум, проводящийся влево, вправо и на область спины. На ФКГ шум ромбовидный, высокоамплитудный, систолический.
При рентгенологическом исследовании сердце имеет шаровидную форму.
На ЭКГ признаки гипертрофии и перегрузки правого и левого желудочка выявляют только при выраженном дефекте с большим сбросом крови вправо.
Сложнее отличить митральную недостаточность от дефекта межпредсердной перегородки. который может сопровождаться частыми ОРВИ, реже одышкой, легким цианозом губ и области рта. При обследовании верхняя граница сердца смещена кверху. Выслушивается различной интенсивности мягкий шум (чаще небольшой) с эпицентром над легочной артерией. Он слабо проводится вниз по левому краю грудины и к верхушке, не проводится в подмышечную область и не исчезает в вертикальном положении ребенка, на вдохе усиливается. Патогномоничным является акцент и глубокое, стойкое (фиксированное) раздвоение II тона над легочной артерией.
На рентгенограмме наблюдаются выбухание конуса легочной артерии и усиление рисунка сосудов корней легких. При рентгеноскопии отмечается их «пляска» (наполнение во время систолы и спадение во время диастолы). На ЭКГ регистрируются гипертрофия предсердий, затем правого желудочка, неполная блокада правой ножки пучка Гиса, замедление предсердно-желудочковой проводимости. На ФКГ — низко- или высокоамплитудный веретенообразный пансистолический шум, отделенный от I и II тонов интервалом, стойкое расщепление II тона с усилением легочного его компонента.
У некоторых детей наблюдается первичный дефект межпредсердной перегородки, сопровождающийся расщеплением створки левого предсердно-желудочкового клапана. В этом случае, кроме вышеописанных изменений, будет выявляться синдром митральной недостаточности. При таком сочетании и указании на раннее появление шума в сердце можно поставить правильный диагноз. В тех случаях, когда распознать митральную недостаточность обычными инструментальными методами не удается, применяют инвазивные.
Изредка возникает необходимость дифференцировать митральную недостаточность и стеноз аорты, что не представляет большого труда после всестороннего обследования больного.
Лечение приобретенных пороков сердца. На протяжении длительного времени большинство больных в особом лечении не нуждаются, так как порок остается компенсированным. При декомпенсации проводят лечение, которое описано ниже. Важное значение имеют профилактика рецидивов ревматизма, правильный режим.
При отсутствии активности ревматического процесса и полной компенсации порока дети должны вести активный образ жизни, но избегать тяжелой физической, желательно и умственной нагрузок. Необходимо исключить занятие тяжелыми видами спорта, а также участие в соревнованиях. В то же время утренняя физическая зарядка, легкие виды спорта, не требующие напряжения (ходьба, катание на велосипеде, плавание и др.), вполне допустимы и очень полезны.
Сужение левого предсердно-желудочкового отверстия. «Чистый» стеноз левого предсердно-желудочкового отверстия (митральный стеноз) у детей встречается редко (в 2- 3% случаев). Чаще он развивается параллельно с митральной недостаточностью, но гораздо медленнее, в связи с чем митральная недостаточность выявляется раньше.
В основе этиологии сужения левого предсердно-желудочкового отверстия всегда лежит ревматический процесс. Вот почему обнаружение этого порока у больного является, по существу, абсолютным доказательством перенесенного ревмокардита. Изредка порок формируется при септическом эндокардите или является врожденной аномалией сердца.
Женский журнал www.BlackPantera.ru: Дмитрий Кривчени
Приобретённый порок сердца у детей
Приобретённый порок сердца – это изменение строения и работы клапанов, под воздействием морфологических или функциональных изменений в работе сердца. В отличие от врождённого порока сердца, приобретённый возникает в результате инфекционных заболеваний, перегрузки камер сердца, или его воспаления.
Наиболее частыми являются пороки митрального клапана. около 50-70% случаев, он находится между левым предсердием и желудочком. Несколько реже пороки аортального клапана. около 8-27% случаев, аортальный клапан находится у выхода в аорту, и лёгочную артерию. А совсем редкие, менее 1% случаев — это пороки трикуспидального клапана, который находится между правым предсердием и желудочком, но одновременное развитие пороков трикуспидального и других клапанов встречаются почти у половины больных.
Причины развития заболевания
Наиболее часто причиной развития порока сердца являются атеросклероз, ревматизм, инфекционный эндокардит. Реже вследствие сифилитического поражения, и диффузных заболеваний соединительной ткани, к примеру, болезнь Бехтерева, системная склеродермия, дерматомиозит.
В створках клапанов происходит воспалительный процесс, который приводит к их разрушению, и рубцовой деформации. Вследствие чего нарушается общая функция клапанов, и сердцу приходится работать с большей нагрузкой. Далее развивается утолщение отделов сердца – гипертрофия. В дальнейшем падает сократительная способность сердечной мышцы, и возникают симптомы сердечной недостаточности.
Симптомы болезни
Симптомы пороков сердца зависят от поражённого клапана. А по общему состоянию гемодинамики можно выделить субкомпенсированные и декомпенсированные, а ткже компенсированные пороки сердца.
Диагностика порока сердца
Стеноз митрального клапана
heal-cardio.ru
Приобретенные пороки сердца: симптомы, диагностика и лечение
В кардиологии приобретенные пороки сердца (симптомы, диагностика и лечение будут рассмотрены ниже) являются одними из тех заболеваний, которые без своевременного лечения приводят к стойкой утрате трудоспособности.
Немного статистики
Считается, что около четверти всех органических заболеваний сердца составляют именно приобретенные пороки (20–25 %). Причем клапаны левой половины сердца (митральный, аортальный) поражаются в 7–9 раз чаще, чем правой половины (трикуспидальный, легочной артерии).
Классификация
Все приобретенные пороки принято разделять следующим образом:
По происхождению:
- Ревматический.
- Сифилитический.
- Атеросклеротический.
- Вследствие бактериального эндокардита.
- Травматический и т. п.
По степени нарушения кровообращения:
- Компенсированный – сердце справляется с возросшей нагрузкой на его отделы, человек живет обычной жизнью.
- Субкомпенсированный – в покое симптомов изменения в самочувствии не возникает, но они появляются во время физической нагрузки.
- Декомпенсированный – признаки сердечной недостаточности наблюдаются не только во время физической нагрузки, но и в покое.
По степени нарушения внутрисердечного кровообращения, выявленного на УЗИ сердца (эхокардиографии):
- Без существенного нарушения гемодинамики.
- С умеренным нарушением.
- С резким нарушением гемодинамики.
По локализации:
- Пороки левой половины сердца: митральный, аортальный (стеноз, недостаточность).
- Правой половины сердца: трикуспидальный, легочного ствола (стеноз, недостаточность).
По характеру поражения:
- Порок одного клапана.
- Сочетанный порок – сочетание стеноза и недостаточности одного и того же клапана (например, стеноз и недостаточность митрального клапана).
- Комбинированный порок – одновременное поражение в сердце нескольких клапанов.
Причины возникновения пороков
 Наиболее частая причина приобретенных пороков сердца — ревматизм.
Наиболее частая причина приобретенных пороков сердца — ревматизм.- Ревматизм. Он виноват почти в 90 % случае возникновения пороков митрального, аортального и трикуспидального клапанов.
- Бактериальный эндокардит. Поражает преимущественно аортальный и трикуспидальный клапаны.
- Атеросклероз. Вызывает стеноз аорты вследствие кальциноза створок аортального клапана.
- Сифилис. Также приводит к поражению клапана аорты.
- Ишемическая болезнь сердца. Вызывает митральную недостаточность.
Очень редко причинами приобретенного порока сердца являются травмы, ранения сердца, опухоли или скопление паразитов.
Симптомы
На стадии компенсации любой приобретенный сердечный порок практически не вызывает каких-либо признаков, которые могут насторожить больного. Компенсированные пороки сердца может выявить только врач на основании аускультации (прослушивания) и УЗИ сердца (эхокардиограммы).
Основные симптомы, которые может заметить уже непосредственно сам больной, возникают на стадии суб- и декомпенсации.
Как можно выявить порок в домашних условиях
Заподозрить самостоятельно, что с сердцем происходит что-то неладное, можно в следующих случаях:
- появление периодической одышки, сухого кашля, охриплости голоса, кровохарканья,
- приступы сердцебиения, сердечной астмы, болей в области сердца,
- головокружения, обмороки,
- румянец на лице,
- ощущение распирания за грудиной,
- отеки нижних конечностей.
Любой из этих признаков может обнаруживаться и при других заболеваниях сердца, поэтому служит скорее поводом быстрейшего обращения к врачу для установления точного диагноза.
Когда нужно обратиться к врачу
В идеале к доктору нужно обращаться не тогда, когда возникли симптомы, перечисленные выше, а с самого начала появления заболеваний, способных привести к формированию порока:
- ревматизма,
- бактериального эндокардита,
- сифилиса,
- атеросклероза, ишемической болезни сердца и т. п.
Своевременное лечение этих заболеваний во многих случаях позволяет предотвратить возникновение порока или минимизировать изменения клапанов сердца.
Помните о том, что в зависимости от характера и степени тяжести порока первые обращающие на себя внимание признаки могут появиться спустя несколько лет от момента его формирования, а врач может заподозрить неладное практически сразу.
Следует обязательно обратиться к кардиологу, ревматологу или участковому врачу в следующих случаях:
- если какой-либо врач при аускультации отметил сердечные шумы;
- при выявлении изменений на УЗИ сердца, ЭКГ, фонокардиограмме, рентгенограмме;
- если стали появляться одышка, сердцебиение при физической нагрузке в тех случаях, когда при подобной нагрузке раньше они не отмечались или были менее выраженными;
- во всех тех случаях, когда просто появилось чувство, что с сердцем что-то не так.
Так как порок сердца может возникнуть в любом возрасте, то идеальный вариант раннего обнаружения приобретенного порока – ежегодный профилактический осмотр у врача с данными ЭКГ. При подозрении на развитие порока пациент будет направлен на эхокардиографию.
Диагностика
На ранних стадиях развития порока золотым стандартом диагностики является ультразвуковое исследование сердца с доплерографией (ЭХО). Именно данное исследование позволяет определить структуру клапанного аппарата и выявить изменения в кровообращении между отделами сердца.
Вспомогательные методы:
- фонокардиограмма,
- рентгенография сердца в передней, косой и боковой проекции.
Лечение
 Субкомпенсированные приобретенные пороки сердца требуют оперативной коррекции.
Субкомпенсированные приобретенные пороки сердца требуют оперативной коррекции.Компенсированные формы приобретенных сердечных пороков лечатся консервативно, а субкомпенсированные подлежат оперативному лечению. При декомпенсированном пороке в большинстве случаев лечение чисто симптоматическое (например, мочегонные препараты, кардиопротекторы и т. д.), если выяснится, что операция сама по себе уже не устранит и не уменьшит явления сердечной недостаточности.
Что можно сделать дома
Необходимо соблюдать рекомендации лечащего врача. К сожалению, приобретенный порок невозможно излечить каким-либо консервативным путем, однако достаточно длительное время можно помогать сердцу, придерживаясь следующих рекомендаций:
- Регулярно принимать назначенные медикаментозные средства, которые поддержат сердечную мышцу и отсрочат операцию вследствие появления серьезных признаков сердечной недостаточности в более поздние сроки.
- Своевременно лечить основное заболевание, приведшее к формированию порока (ревматизм, бактериальный эндокардит, сифилис и т. п.).
- Следить за своей массой тела – сердце не любит лишний вес из-за возрастающей нагрузки на кровообращение.
- Отказаться от курения, а также напитков, вызывающих тахикардию: крепкий чай, кофе, большинство тоников, алкоголь.
- Придерживаться преимущественно молочно-растительной диеты с низким содержанием жиров животного происхождения и ограничением соли.
- Вести, насколько позволяет физическое состояние, активный образ жизни.
Основная тактика лечения в мировой практике
Золотой стандарт лечения приобретенных пороков сердца – это кардиохирургическое вмешательство, которое может проводиться с заменой клапана сердца (эндопротезирование) или без протезирования. В первом случае во избежание тромбообразования приходится пожизненно принимать антикоагулянты, а во втором случае существует риск формирования порока снова (например, повторный стеноз митрального клапана) и необходимость повторной операции на сердце.
Первые симптомы проблем с сердцем, которые не стоит игнорировать
 Watch this video on YouTube
Watch this video on YouTubeК какому врачу обратиться
Приобретенные пороки сердца чаще всего наблюдают и лечат кардиологи, хотя еще сохранились кардиоревматологические отделения (так как раньше большинство пороков вызывалось ревматизмом). Диагностика и наблюдения за течением порока немыслима без квалифицированного врач функциональной или ультразвуковой диагностики. При достижении определенных характеристик пораженного клапана пациента направляют к кардиохирургу для операции.
Профилактика сердечно-сосудистых заболеваний: современные тенденции
 Watch this video on YouTube Загрузка...
Watch this video on YouTube Загрузка... Посмотрите популярные статьи
myfamilydoctor.ru
Порок сердца 1 степени армия -
Содержание статьи
Порок сердца 1 степени армия
Руководитель юридического отдела Службы Помощи Призывникам.
Эксперт по медицинскому и военному праву.
Тел. 8 800-333-53-63
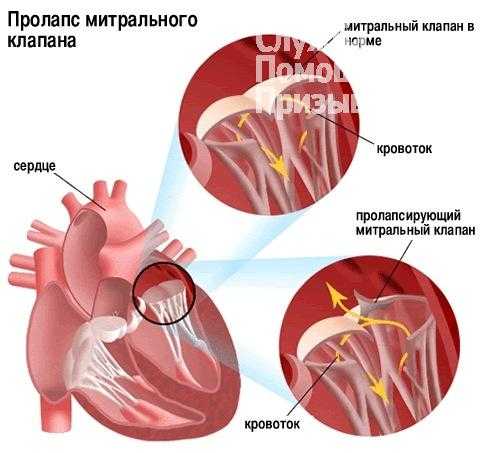
Пролапс – аномальное расположение органа, его выпадение или выпячивание через естественные отверстия. Сердечной аномалии подвержены все четыре клапана: трехстворчатый (трикуспидальный), аортальный, легочный и митральный. Патологии первых трех клапанов выявляются редко – чаще кардиологи встречаются с четвертым случаем. Поэтому рассмотрим более подробно, насколько совместимы пролапс митрального клапана и служба в армии.
Особенности патологии
Перед ответом на вопрос, как взаимосвязаны пролапс митрального клапана и армия, разберемся, в чем кроется опасность заболевания.
Клапаны сердца регулируют движение крови и предотвращают ее регургитацию – обратный отток. Когда клапан открыт, кровь поступает в желудочек. После этого клапан закрывается, происходит сокращение желудочка, кровь поступает в аорту.
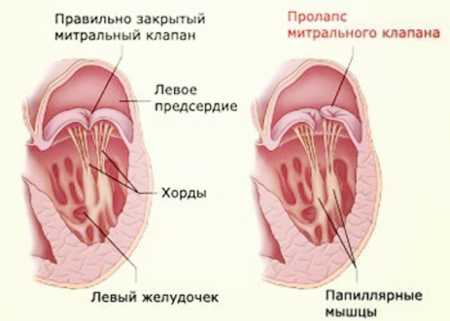
При возникновении аномалии строение органа нарушается, створки митрального клапана (МК) провисают в полости левого предсердия во время сокращения желудочка. В результате клапан не справляется со своими функциями, часть крови поступает обратно в предсердие.
В зависимости от величины оттока крови (регургитации), выделяют три стадии болезни:
- Прогиб створок МК минимален, составляет не больше 6 мм. Обратный отток крови незначительный. Больной чувствует себя хорошо, симптомы не проявляются. Заболевание на первой стадии можно обнаружить при помощи аускультации (прослушивания) или эхокардиографии. Выявляется при профилактическом осмотре. На этой стадии не требуется медикаментозного лечения.
- Прогиб створок МК 9 мм или менее. Величина обратного кровотока возрастает. Проявляются клинические симптомы. В зависимости от регургитации, у больного может наблюдаться одышка, учащенное сердцебиение, боли в области сердца, обморочные состояния, головокружения и паническое состояние (вегетативные кризы). На этой стадии заболевание обнаруживается посредством ЭКГ. Пациенту назначается медикаментозное лечение, прием лекарственных препаратов.
- Прогиб створок увеличивается, составляет более 9 мм. Значительный обратный кровоток. Клиническая картина, более выраженная. Требуется хирургическое вмешательство для устранения ошибок в системе кровоснабжения.
В зависимости от стадии заболевания, степени регургитации и симптоматики недуга, призывникам присваивается категория «Б», «В» или «Г».
Пролапс митрального клапана: берут ли в армию?
Пролапс митрального клапана 1 степени и армия совместимы. На этом этапе состояние здоровья стабильное и приближено к нормальному. Заболевание не доставляет неудобств: не проявляется клинически и не вызывает субъективных жалоб.
На первой стадии больные ведут полноценную жизнь. Они не нуждаются в ограничении физической активности (исключение составляет только профессиональный спорт), внесении корректив в обычный рацион или приеме лекарственных препаратов. Единственное требование для сохранения здоровья – периодическое наблюдение у кардиолога. По этим причинам мужчины призывного возраста, имеющие пролапс клапана, от армии не освобождаются.
Зато с диагнозом пролапс 2 и 3 степени армия может быть запрещена. Эти формы требуют больших корректив и часто сопровождаются нарушениями работы сердца. Обладателям этих стадий требуется корректировка образа жизни: отказаться от переутомления, не нервничать, воздержаться от тяжелых физических нагрузок. Армейский образ жизни на этих стадиях может оказаться губительным для сердца больных призывников.
Рассмотрим подробнее особенности призыва для молодых людей с диагнозом пролапс 2 степени. Берут ли в армию в этом случае, зависит от проявления аномалии. На второй стадии патология сопровождается выраженными клиническими симптомами. Именно симптоматика определит, возьмут ли призывника на службу или нет.
Условия освобождения от призыва указаны в статье 42 Расписания болезней. Члены военно-врачебной комиссии определяют категорию годности, опираясь на наличие у призывника:
- Выраженные нарушения сердечного ритма;
- Нарушения проводимости;
- Сердечной недостаточности.
При оценке сердечной недостаточности врачи учитывают ее функциональный класс (ФК).
Выделяют 4 класса:
- ФК I – заболевание сердца не требует внесения изменений в физическую активность. Обычная нагрузка не вызывает симптомы сердечной недостаточности (одышку, учащенное сердцебиение, слабость).
- ФК II – симптомы проявляются при обычной физической нагрузке, но исчезают в состоянии покоя.
- ФК III – одышка, нарушение ритмов сердцебиения при небольшой физической нагрузке.
- ФК IV – симптомы проявляются даже в состоянии покоя.
Согласно Расписанию болезней, с пролапсом митрального клапана берут в армию, если заболевание сопровождается сердечной недостаточностью ФК I. В этом случае патология не предоставляет опасности для здоровья призывника. Больной юноша сможет заниматься физической подготовкой наравне со здоровыми сослуживцами. Пролапс сердца и армия совместимы и в тех случаях, если болезнь протекает бессимптомно, не доставляет дискомфорт и не требует стационарного лечения. Призыв юношей с диагнозом «пролапс митрального клапана 2 степени» в армию осуществляется по категории «Б-4». Такие новобранцы могут быть направлены в части связи, радиотехнические и другие войсковые части.
Иная ситуация, если увеличена митральная регургитация. Пролапс митрального в армии в этом случае способен привести к новым осложнениям: митральной недостаточности, аритмии или инфекционному эндокардиту. Освобождение от призыва также полагается молодым людям, у которых недуг сопровождается нарушением ритма сердца, проводимости или сердечной недостаточностью ФК II.
Наиболее выражена 3 стадия заболевания. Увеличение прогиба стенок клапана приводит к значительному оттоку крови. На фоне увеличения регургитации развиваются значительные сбои в работе кровеносной системы. В результате этого нарушается мозговое кровообращение и сердечный ритм, появляется сердечная недостаточность. При наличии серьезных осложнений армия и пролапс не совместимы.
Отвечая на вопрос «пролапс митрального клапана – берут ли в армию», мы опирались на закон. На практике решение военкомата не всегда верно с точки зрения закона. Поэтому нельзя однозначно сказать, какое заключение вынесет военный комиссариат. Помните, если призывник не согласен с этим решением, он имеет право его обжаловать в вышестоящей призывной комиссии или суде.
Остались вопросы? Наши юристы помогут на них ответить. Консультация — бесплатно.
Использованные источники: armyhelp.ru
Берут ли в армию с диагнозом пролапс митрального клапана 1 степени
Одной из наиболее выраженных врождённых патологий сердца является пролапс митрального клапана.
Существует классификация аномалии на степени, в основу которой берётся не только интенсивность течения заболевания, но и объём крови при регургитации. Многих интересует вопрос: «При диагнозе пролапс митрального клапана 1 степени берут в армию?»
Особенность патологии и её классификация
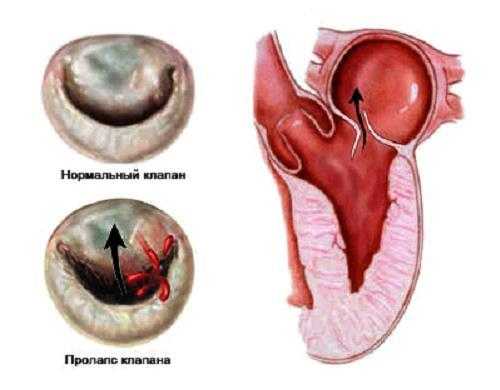 Такая патология анатомии сердца, как ПМК заключается в том, что одна или больше половинок митрального клапана в момент систолы левого желудочка прогибаются.
Такая патология анатомии сердца, как ПМК заключается в том, что одна или больше половинок митрального клапана в момент систолы левого желудочка прогибаются.
По данным статистики пролапс распространён приблизительно у 20–25% пациентов. Как правило, аномалия распознаётся у довольно молодых людей (14–30 л.). Именно поэтому довольно распространённым вопросом среди призывников является тот, берут ли в армию при пролапсе митрального клапана?
В медицинской практике пользуются классификацией заболевания, при которой ориентируются на такие факторы, как величина уровня прогиба МК, а также объем крови вовремя процесса регургитации.
Получить эти данные можно только после проведения тщательного обследования, в том числе и ультразвуковое исследование сердца.
Согласно этим данным пролапс подразделяется на такие виды:
- степени – в этом случае прогибание створок митрального клапана не превышает диапазона 3–6 мм;
- степени – уровень прогибания половинок клапана сердца не больше 9 мм;
- степени – половинки митрального клапана прогибаются больше, чем на 9 мм.
Что касается процесса регургитации, то он также подразделяется на степени, основной характеристикой которых является уровень, которого достигает ток крови при заполнении полости левого предсердия.
Кроме этого, стоит также отметить, что специалисты также пользуются классификацией пролапса МК, за основу которой взяты причины его происхождения:
- Первичный. Основная причина его происхождения заключается в наследственной предрасположенности или наличие врождённого порока сердца.
- Вторичный. Среди причин этого вида пролапса можно выделить следующие:
- ревматизм;
- воспалительный процесс сердца;
- механическое повреждение грудины.
Для тог чтобы максимально точно определить степень, к которой относится патология у того или иного пациента, следует в обязательном порядке провести УЗИ сердца и обработать его результаты.
Симптоматика и прогнозы
Дабы дать ответ на вопрос: «Берут ли в армию при пролапсе митрального клапана 1 степени?», необходимо как можно детальнее разобраться в симптомах, присущих для аномалии на этой степени развития. В большинстве случаев люди живут с пролапсом митрального клапана, даже не подозревая об этом. Это связано с тем, что заболевание протекает практически без проявления каких-либо симптомов.
Но при повышении физических нагрузок либо при частых эмоциональных стрессах, велика вероятность проявления таких признаков болезни:
- сильные боли в голове;
- головокружения и обморочные состояния;
- одышка;
- повышение температуры тела;
- сбой в частоте сокращения сердца.
Стоит также отметить, что нередки случаи, когда пролапс МК протекает параллельно с такой болезнью, как вегето-сосудистая дистония, что в результате значительно расширяет перечень симптомов недуга.
При бессимптомном течении болезни, человек может вести довольно активный образ жизни, но с некоторыми ограничениями физических нагрузок и морального перенапряжения.
Как известно, служба в армии – это довольно нелёгкая работа, которая сопряжена с внушительными нагрузками и перенапряжением.
Нельзя дать однозначный ответ можно ли поставить в один ряд такие понятия, как «пролапс митрального клапана 1 степени» и «армия». Один человек, с такого рода патологией может служить в армии, другой – нет.
Принять решение можно только после проведения тщательного индивидуального обследования. Одним из наиболее важных факторов, который может оказаться решающим в решении возможности службы в рядах вооружённых сил страны – это степень наполнения полости левого желудочка при регургитации.
Кроме этого, в обязательном порядке проводится мониторинг частоты сокращения сердца при разной степени нагрузки на организм. Только после получения результатов всех обследований специалисты могут принять окончательное решение. Единолично армейский врач не может брать на себя принятие такого решения.
В то же время при принятии положительного решения о возможности несения службы в армии с диагнозом ПМК 1 степени, армейский врач первый несёт ответственность за здоровье такого служащего.
Пролапс митрального клапана 1 степени ни в коем случае не является причиной для ограничения активности и полноценности жизни пациента.
Следует только соблюдать рекомендации специалиста и внимательно относиться к своему здоровью.
Использованные источники: vseoserdce.ru
Берут ли в армию с пороком сердца?
Многие призывники после получения повестки из армии задаются вопросом: берут ли в армию с врожденным пороком сердца? Регулярно вносятся изменения в законодательство Российской Федерации. Увеличивается план призыва, расширяется список болезней, с которыми можно служить в армии. Рассмотрим более подробно данный вопрос.
Совместимы ли пороки сердца и армия?
Порок сердца и армия являются вполне совместимыми понятиями. Но существует несколько степеней и разновидностей данного заболевания. Все они сопровождаются отличными друг от друга симптомами и осложнениями. Рассмотрим основные разновидности порока, чтобы разобраться, какие из них являются причинами освобождения от службы.
Степени пролапса митрального канала
Существует 3 степени пролапса митрального канала. Чем выше степень, тем больше прогиб створок при сердцебиении.
1 степень не сопровождается серьезными изменениями. Она может и вовсе не проявляться и не доставлять особого дискомфорта. При данном недуге не предусмотрено освобождение от службы.

2 и 3 степени уже чреваты ухудшением функциональности клапана. Наблюдается регургитация. Этот термин означает патологические изменения направления течения крови. Такое состояние является противоестественным и может привести к серьезным проблемам со здоровьем. При наличии пролапса митрального канала 2 и 3 степени юноша подлежит увольнению в запас.
Функциональные классы сердечной недостаточности
Порок сердца часто сопровождается сердечной недостаточностью. Выделяют 4 основных ее функциональных класса:
- 1 функциональный класс. При такой форме недуга серьезных изменений и патологий у человека не наблюдается. Он может быть несколько ограничен в физической активности, но причин освобождения от службы нет. Призывник с таким недугом будет отнесен к группе «Б». Иными словами, он будет служить, но с некоторыми ограничениями.
- 2 функциональный класс. Осложнения в таком случае уже более серьезные. Юноша с таким диагнозом, скорее всего, будет отнесен к группе «В». В мирное время воинскую службу он проходить не будет, но в случае военных действий ему придется вступить в ряды солдат.
- 3 и 4 функциональные классы. Недуги этих видов являются абсолютными противопоказаниями к прохождению военной службы.
В соответствующем нормативном документе есть статья, в которой больший акцент делается на наличие не самого заболевания, а его осложнений и последствий. Некоторые из них могут перерастать в самостоятельные заболевания и становиться причинами переноса в резерв.
Прохождение военно-врачебной комиссии
Независимо от того, какой именно диагноз был поставлен ребенку в детстве, в случае призыва каждый должен пройти военно-врачебную комиссию, иными словами, комиссоваться. Первый медосмотр подросток проходит в 16 лет, второй — в 18.

Первичный осмотр
Сначала медицинский персонал проводит первичный осмотр. Он состоит из нескольких последовательных шагов, которые выявляют необходимость прохождения дальнейшей диагностики.
Юноша должен подробно описать имеющиеся симптомы. Выделяют следующие основные признаки порока:
- Неработоспособность, быстрая утомляемость.
- Хроническая усталость.
- Обмороки, которые наблюдаются у детей с самого детства.
- Бледность, синюшность кожных покровов.
- Отечность.
- Повышенный или пониженный уровень артериального давления.
- Появление отдышки при даже незначительной физической активности.
- Пониженный иммунитет, что приводит к частым иммунным заболеваниям и т. д.
Данные проявления, как правило, наблюдаются у ребенка с самого детства.
Далее врач должен внимательно изучить медицинскую карту призывника. Учитываются все ранее перенесенные заболевания и поставленные диагнозы, проведенные операции и т. д.
После проводится стандартный осмотр. Для выявления сердечных заболеваний он может состоять из следующих мероприятий:
- Измерение уровня артериального давления.
- Пальпация и изучение состояния кожных покровов.
- Прослушивание сердца и т. д.
Если медицинская комиссия может поставить предварительный диагноз, молодому человеку назначаются более точные методы диагностики.
Инструментальная диагностика
Для точной постановке диагноза и выявления пригодности к службе, назначают инструментальную диагностику. К ней можно отнести следующие процедуры:
- Электрокардиография. Этот метод диагностики является относительно недорогим, но очень эффективным при выявлении самых различных сердечных заболеваний. В ходе диагностики регистрируются электрические поля, которые возникают при колебаниях миокарда. Так можно отследить работу сердца и выявить имеющиеся отклонения.
- Рентген. Вводится контрастное вещество, делается снимок. Этот способ эффективен, но он оказывает некоторое воздействие на организм. Часто проводить диагностику этим методом нельзя.
- УЗИ сердца. Безопасный и эффективный метод исследования. Его можно осуществлять столько, столько понадобится для постановки точного диагноза. УЗИ в качестве метода исследования сердечных заболеваний выбирают в том случае, когда необходимо постоянно отслеживать состояние больного.
Итоги
Итак, можно сказать, что пролапс митрального канала не является прямой причиной освобождения от службы в армии. Но можно попасть в резерв, если недуг сопровождается следующими осложнениями:
- Сердечная недостаточность 2, 3 или 4 функционального класса.
- Серьезные нарушения сердечного ритма.
- Нарушение проводимости.
- 2 и 3 степень пролапса митрального канала.
В любом случае для освобождения от службы необходимы медицинская комиссия и вынесение ее решения о зачислении в резерв.
Использованные источники: cardioplanet.ru
Влияние на здоровье пролапса митрального клапана 1 степени: берут ли в армию с таким диагнозом?
Многие молодые люди, которым уже пора служить по призыву, начинают интересоваться, с какими заболеваниями армия несовместима. Нередко среди призывников встречаются парни с заболеваниями сердца. Одной из них является пролапс митрального клапана (ПМК). Берут ли в армию с пролапсом?
 Пролапс митрального клапана и служба в армии
Пролапс митрального клапана и служба в армии
Почему возникает пролапс?
С такой проблемой в работе сердца, как митральная регургитация, сталкиваются многие молодые люди. Обычно возраст больных составляет 15-30 лет. Точно сказать, что вызывает развитие данной патологии, врачи не могут. Замечено, что чаще всего пролапс встречается у людей с повышенной эластичностью соединительных тканей.
Если молодой человек может легко отогнуть большой палец на руке в противоположную сторону, то есть большой риск развития патологии костей и суставов, а значит, и пролапса митрального клапана. Еще причиной формирования сердечной болезни может стать наследственная предрасположенность.
 Чрезмерная гибкость как фактор развития пролапса
Чрезмерная гибкость как фактор развития пролапса
Стадии развития заболевания
Отвечая на вопрос призывников о том, совместим ли пролапс митрального клапана и армия, стоит затронуть степени развития данной патологии. Ведь от этого зависит дальнейшая судьба молодого человека. Всего выделяют три стадии:
- Первая. Пролапс с регургитацией 1 степени не представляет опасности для жизни человека, потому что патологические изменения незначительны – прогиб створок сердца составляет не больше 6 мм.
- Вторая. На этой стадии пролапс уже опасен. Прогиб створок в этом случае уже достигает 9 мм.
- Третья. Эта степень уже считается критичной. Здесь прогиб больше 9 мм. Жизни в этом случае угрожает большая опасность. Больному нельзя перенапрягаться и физически, и эмоционально, иначе пациента может настигнуть сердечный приступ.
Огромное значение имеет кровообращение в сердце. При второй и третьей стадии оно нарушено, поэтому требуется срочное оперативное вмешательство. В противном случае может развиться сердечная недостаточность, с которой служить в армии вряд ли разрешат, как и поступать в военное училище.
Возьмут ли в армию?
Законодательство предусматривает перечень заболеваний, которые могут быть препятствием к прохождению военной службы по призыву. Имеются в нем и болезни сердца, которые протекают в легкой степени. Берут ли в армию с пролапсом митрального клапана 1 степени? В этом случае призывная комиссия поставит молодому человеку категорию допуска к службе в армии «В». Это значит, что парня отправят в воинский запас.
Но это касается только тех больных, у которых только одна первая степень пролапса с регургитацией. Если же данная патология протекает совместно с сердечной недостаточностью, продолжительной аритмией, то призывнику дают освобождение от службы в армии.
Чтобы доказать невозможность служить из-за пролапса, требуется пройти много диагностических мероприятий. Освободить парня от службы с легкой степенью пролапса вряд ли получится, скорее всего, это прямой билет в запас.
Берут ли в армию с пролапсом митрального клапана или нет, понятно. Но бывает, что молодой человек уже служит, и у него проявились симптомы этой патологии. Тогда ему понадобится пройти сложную процедуру, подать заявление с просьбой направить на обследование в армейское медицинское учреждение.
Если врач поставит диагноз «пролапс митрального клапана 2 степени» (или 3), то мужчине выдадут официальный медицинский документ, на основании которого он может составить рапорт и уволиться из части.
 Призывная комиссия
Призывная комиссия
Как избавиться от патологии?
Если у молодого человека выявлен пролапс митрального клапана, то лечение зависит от степени развития заболевания. При первой стадии сердечной патологии, когда еще не беспокоят никакие симптомы, человек хорошо переносит физические нагрузки, специфической терапии не требуется.
При проявлении клинических симптомов лечение проводится обязательно. Оно направлено на устранение признаков болезни. Для каждого пациента подбирается индивидуальный терапевтический курс. Часто назначают такие средства:
- Бета-блокаторы. Они понадобятся, чтобы устранить проявления экстрасистолии, тахикардии.
- Успокоительные препараты. Позволяют избавиться от нарушений вегетативной нервной системы.
- Антикоагулянты. Их назначают, если у пациента имеется тромбоз.
- Средства для улучшения питания миокарда. Они нормализуют деятельность сердца.
Важно. Чтобы лечение было наиболее эффективным, необходимо обратить особое внимание на свой образ жизни. Если понадобится, то обязательно скорректировать его. Важно не допускать физического и нервного перенапряжения.
Следует вести активный образ жизни, правильно чередовать труд и отдых, полноценно спать и питаться, посещать специальные санатории в целях прохождения лечебных сеансов для укрепления организма.
Многие пациенты интересуются по поводу устранения симптомов пролапса митрального клапана народными средствами. Использовать их можно, но только в качестве дополнительного лечения вместе с основным. Чаще всего рекомендуется употреблять травяные отвары из таких растений как шалфей, пустырник, зверобой и боярышник.
Таким образом, отвечая на вопрос, берут ли в армию с пролапсом митрального клапана, можно сказать однозначно, что при первой степени возможна служба или отправка в запас. Если же заболевание зашло дальше, то требуется срочное лечение, и брать в армию комиссия не разрешит.
Использованные источники: lechiserdce.ru
Статьи по теме
drinkrecipes.ru
что это такое, классификация, причины, симптомы и лечение
Порок сердца – это дефекты перегородок, стенок, клапанов, сосудов. Врождённая аномалия сердца проявляется в детском возрасте.
Порок опасен – если операция не сделана, развиваются необратимые изменения в миокарде с летальным исходом. Хирургический способ лечения полностью восстанавливает функцию сердца.
Порок у взрослых развивается медленно, нарушая его работу. В конечном счёте осложняется сердечной недостаточностью. Своевременная замена клапана протезом спасает жизнь человека.
Что такое порок сердца
Под этим заболеванием подразумевается изменение структуры клапанов, миокарда или сосудов. Дефекты его отделов сопровождаются нарушением функции. Пороки делятся на 2 основные группы – врождённые и приобретённые.
Опасность порока в том, что он приводит к нарушению кровотока в сердечной мышце, лёгких. Как следствие, все органы страдают от недостатка кислорода. Появляется одышка, отекают ноги. Снижается качество жизни человека.
Классификация пороков
Различают 3 вида сердечной аномалии:
- Простые пороки означают повреждение одного клапана.
- При сочетанных пороках наблюдается одновременно недостаточность и сужение одного и того же отверстия.
- Комбинированные пороки – это патология разных клапанов или отверстий.
Существует классификация, основанная на нескольких критериях, отображённых в таблице.
| Критерии | Описание |
| По происхождению пороки бывают | атеросклеротические; сифилитические; ревматические; после бактериального эндокардита. |
| Локализации порока | аортальный; митральный; трикуспидальный; клапан лёгочной артерии; незаращение овального отверстия; дефект межпредсердной стенки. |
| Анатомические изменения | стеноз сосудов или атриовентрикулярного кольца; недостаточность или неполное закрытие створок; атрезия – отсутствие сосуда; коарктация сосудов. |
| Комбинированные пороки | тетрада Фалло – аномалия трёх клапанов в различном сочетании; пентада Фалло; аномалия Эйнштейна. |
| По типу гемодинамики | без нарушения гемодинамики при диспозиции сердца; белые пороки, при которых отсутствует посинение кожи. При этой аномалии артериальная и венозная кровь не смешиваются; синие пороки характеризуются синюшностью кожных покровов вследствие нарушения право-левого кровотока. |
| По степени нарушения гемодинамики | при 1 степени имеются слабовыраженные изменения; при 2 степени – средние; 3 ст. – резкие; 4 ст. – терминальные |
Врождённые пороки
В России 1% малышей рождается с различной кардиологической патологией. Врождённые пороки сердца (ВПС) формируются во внутриутробном периоде на 2–8 неделе беременности матери. Эти изменения происходят вследствие неправильной закладки органов в эмбриональном периоде. Аномалия характеризуется в основном нарушением строения стенок и сосудов сердца.
Причины врождённых пороков ребёнка во время беременности женщины:
- вирусные болезни – гепатит, краснуха, грипп;
- гормональные изменения;
- избыточный вес матери;
- применение лекарственных веществ тератогенного действия;
- наследственная предрасположенность;
- воздействие радиации.

На формирование врождённого порока влияет образ жизни матери. Аномалия бывает от вредных привычек – курения, алкоголизма, употребления наркотиков. У женщин с ожирением в 40% случаев рождаются дети с сердечной патологией.
Наиболее распространённые виды ВПС:
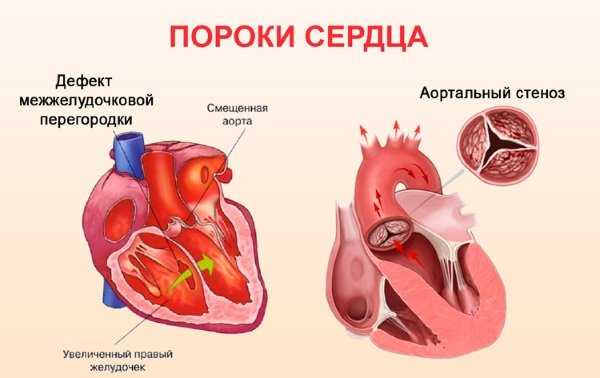
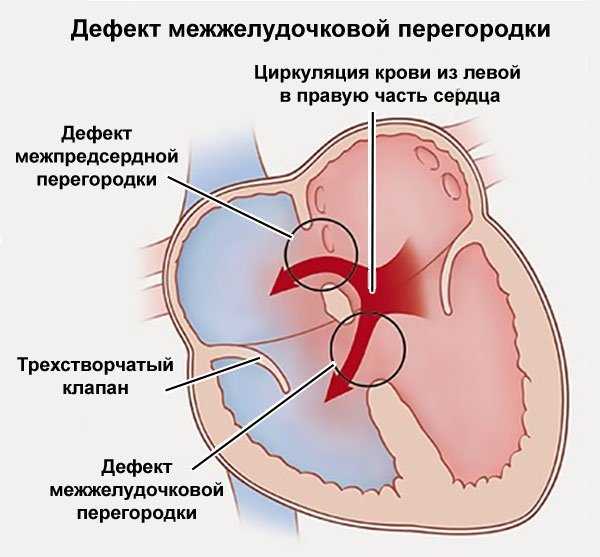
- Часто выявляется у детей дефект межжелудочковой перегородки. Во внутриутробном периоде он является нормой и устраняется сам по себе после рождения.
- Дефект перегородки между желудочками нередко обнаруживается у младенцев. При этом пороке смешивается артериальная и венозная кровь в желудочках вследствие нарушения лево-правого кровотока.
- Тетрада Фалло – это сложный порок. Наиболее вероятный метод лечения – операция у детей.
- Стеноз лёгочной артерии.
- Сужение перешейка аорты.
Кстати! Врождённые пороки не всегда выявляются после рождения ребёнка. В большинстве случаев они обнаруживаются на протяжении жизни, особенно после 50 летнего возраста.
Симптомы ВПС
Чтобы определить аномалии сердца в детском возрасте, достаточно пронаблюдать за ребёнком. Признаки болезни обусловлены недостатком кислорода, что проявляется посинением кожных покровов, губ и ногтей. Чаще этот симптом возникает при физических усилиях, сосании. ВПС проявляется также повышенной утомляемостью, тахикардией, отёками ног.
Приобретённые пороки
Аномалии сердца у взрослых называются ещё клапанными пороками. Нарушение работы органа связано с органическими заболеваниями или функциональной недостаточностью створок. В целом патология представляет собой недостаточность створок или сужение отверстия. Формируются комбинированные и сочетанные сердечные пороки. Левые отделы поражаются чаще правых.
Недостаточность двустворчатого клапана развивается вследствие неполного смыкания его створок. Через открытый клапан во время сокращения сердца кровь из левого желудочка попадает обратно в предсердие. Это происходит при укорочении створок, отрыве или деформации хорд и сосочковых мышц.
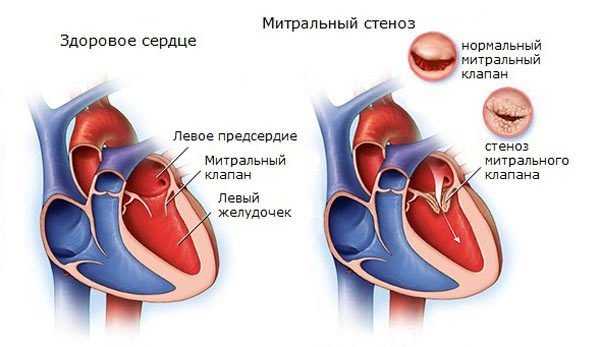
Стеноз митрального отверстия формируется вследствие срастания между собой его створок. К тому же клапан подвергается фиброзной дегенерации. Это создаёт препятствие кровотоку из предсердия в желудочек.
Недостаточность клапана аорты нередко обнаруживается у людей. Причина аортальной недостаточности – врождённое двустворчатое строение клапана. Постепенно створки подвергаются склеродегенеративным изменениям, на них откладываются соли кальция. Потеря эластичности обусловливает нарушение внутрисердечной гемодинамики.
Стеноз аортального клапана происходит по причине склероза и сращения створок после перенесённого миокардита. Воспаление миокарда вызвано стрептококком. Сужение отверстия затрудняет отток кровяной жидкости из левого желудочка в аорту.
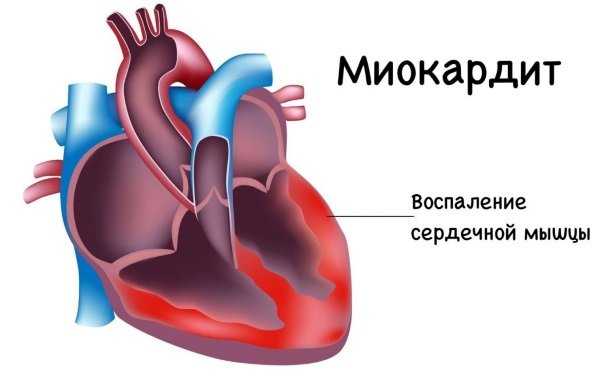
Недостаточность трехстворчатого клапана формируется при расширении правого желудочка. Неполное смыкание створок приводит к обратному кровотоку в предсердие. Тяжесть порока определяется степенью регургитации.
Стеноз трёхстворчатого клапана – сужение атриовентрикулярного отверстия вследствие сращения створок при ревматизме или сифилисе. Этот факт затрудняет опорожнение предсердия, в результате чего оно сначала увеличивается в размере, чтобы протолкнуть кровь. Когда компенсаторные возможности мышцы предсердия иссякают, оно растягивается.
Это приводит к тому, что кровь из портальной вены не успевает откачиваться. Поэтому жидкость накапливается в плевральной и абдоминальной полости (асцит), увеличивается печень.
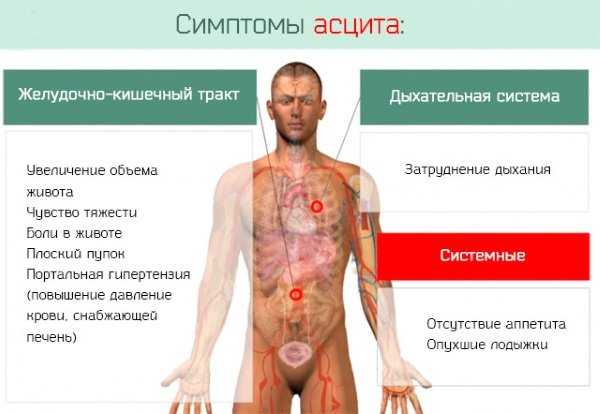
Причины приобретённых пороков
Аномальные клапаны формируются в 10–20 лет, а выявляются в любом возрастном периоде. Причины приобретённого порока:
- в 90% случаев болезнь обусловлена эндокардитом ревматического происхождения;
- способствует развитию порока инфаркт миокарда;
- атеросклероз;
- травма.
Хотя в большинстве случаев приобретённых пороков повинен ревматизм, но нередко обнаруживается сифилис.
Признаки приобретённых пороков
Дефекты клапанов у человека можно распознать, хотя в начальной стадии симптомы не прослеживаются. При прогрессировании болезни развиваются сходные признаки пороков:
- одышка при хождении по лестнице;
- головокружение;
- отёки лодыжек;
- колющие боли в грудной клетке;
- сухой кашель.

Специфические симптомы приобретённых пороков:
- Для стеноза двустворчатого клапана характерны боли в сердце, повышенная утомляемость;
Обратите внимание! Особенность стеноза – периодическое кровохарканье.
- недостаточность трехстворчатого клапана кроме общих признаков проявляется набуханием вен шеи;
- для стеноза трёхстворчатого клапана характерна холодная кожа, что связано с пониженным выбросом крови при каждом сокращении сердца;
- стеноз аортального клапана не проявляется на протяжении длительного времени. Симптоматика становится заметна при сильном сужении протока аорты. Характерны загрудинные боли;
Важный признак! Появляются головокружения с потерей сознания.
- Недостаточность клапана аорты характеризуется пульсацией за грудиной, сердцебиением, обмороками.
Симптомы пороков зависят не только от характера патологии. Признаки меняются при сочетанном или комбинированном пороке. Клиническая картина заболевания складывается из выраженности аномалии, степени нарушения гемодинамики.
Последствия пороков
Прогрессируя, болезнь грозит необратимыми морфологическими изменениями сердца.
Осложнения порока:
- со временем развивается сердечная недостаточность;
- нарушение проводимости;
- последствием бывает отёк лёгких.
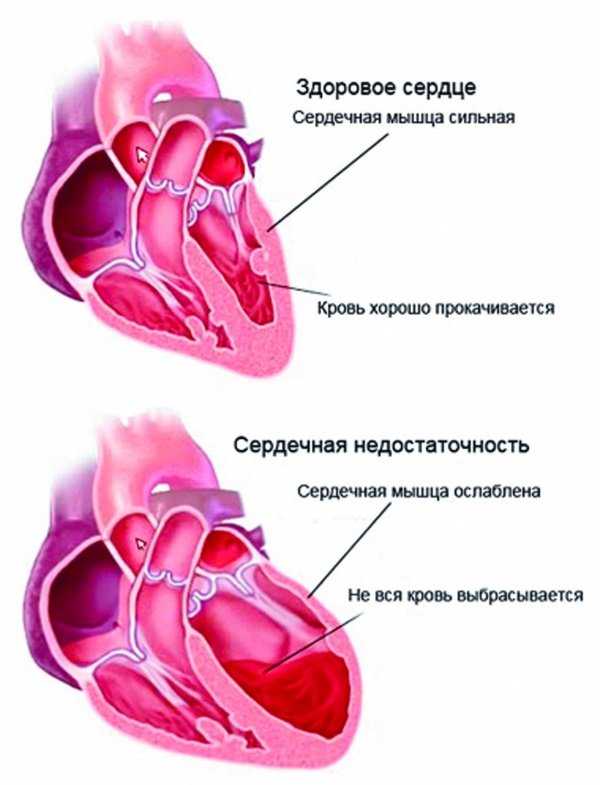
Один из ранних признаков осложнений порока – это одышка при физической нагрузке. Ночью у больных возникает удушье вследствие увеличенного притока крови к сердцу из нижних конечностей. Перед приступом иногда появляется бронхоспазм, кашель и кровохарканье.
Предвестником отёка лёгких является набухание шейных вен, отёки на лице и увеличение печени. Перегрузка правого желудочка вызывает задержку жидкости. При избыточном количестве она собирается также в плевральной и брюшной полости (асцит).
У новорождённых и грудничков сердечная недостаточность протекает в виде одышки. При этом в покое увеличивается частота дыхания и сердцебиения. Затруднено сосание, раздуваются крылья носа. Появляются отёки на лице, лодыжках.
Лечение пороков
Для больных с этими заболеваниями требуется комплексная терапия. Прежде всего, необходимо отрегулировать режим труда и отдыха. Применяются лекарственные средства – диуретики, антикоагулянты, противоревматические средства, ингибитора АПФ, β-блокаторы. Возможно ли вылечить порок лекарствами? Медикаментозное лечение применяется в стадии компенсации для облегчения состояния пациента. Но вылечить порок сердца таблетками невозможно.
Лекарственная терапия применяется при осложнениях и сердечной недостаточности. В критических случаях может развиться синдром пустого сердца, когда резко падает давление. При лечении шока врачи знают, что для его предупреждения нужно сразу вливать струйным способом раствор глюкозы или физраствора.
К хирургическому способу прибегают при сложных пороках у младенцев, когда невозможно вылечить без операции. К инвазивному методу лечения приобретённых пороков прибегают, если консервативная терапия неэффективна. В таких случаях делают одну из операций на сердце.
Современное лечение:
- замена клапана механическим или биологическим протезом;
- аортокоронарное шунтирование;
- реконструкция аорты.
Большую часть операций делают при подключении пациента к аппарату искусственного кровообращения. После хирургического лечения требуется длительная реабилитация.
Внимание! Далеко не всем больным показано оперативное вмешательство. Большинству требуется наблюдение.
Диагностика
Уже при первичном осмотре кардиолог может установить порок сердца методом аускультации (прослушивания) и перкуссии (простукивания) сердца. Но подтверждается диагноз инструментальными способами:
- ЭКГ (электрокардиограмма) определяет перегрузку, гипертрофию отделов.
- на обзорном рентгеновском снимке можно проверить конфигурацию сердца.
- ЭХО-КГ выявляет строение клапанов, изменение стенок сердца.
- Допплер-Эхокардиограмма позволяет увидеть направление кровотока при пороке сердца.
- Контрастная ангиография сосудов и желудочков.
При необходимости делают компьютерную (КТ) или магнитно-резонансную томографию (МРТ). Помимо инструментальных методов, делают общий и биохимический анализы крови для определения воспаления.
Некоторые пороки долго не дают о себе знать. К врачу необходимо обращаться, если появляется одышка при быстрой ходьбе или подъёме на лестницу. Пороки любого происхождения рано или поздно приводят к нарушению кровообращения с одышкой, отёками конечностей. Своевременная операция восстановит функцию сердца.
serdce.guru