Мононуклеоз у детей. Причины, симптомы, лечение и профилактика. От чего бывает мононуклеоз
причины, симптомы, лечение и последствия, отзывы
- Личный кабинет
- Нейротехнологии.рф
- Главная
- Что это за сайт?
- Что такое нейротехнологии?
- Новости сайта
- Глоссарий терминов
- Команда
- Контакты и связь
- Статьи и публикации
- Все статьи
- Лечебная диета
- Причины заболеваний
- Свойства лекарств
- Поджелудочная железа
- Советы врачей
- Нейроновости
- Познавательные видео
- Мероприятия
- Документы
xn--c1adanacpmdicbu3a0c.xn--p1ai
Мононуклеоз что за болезнь: отзывы
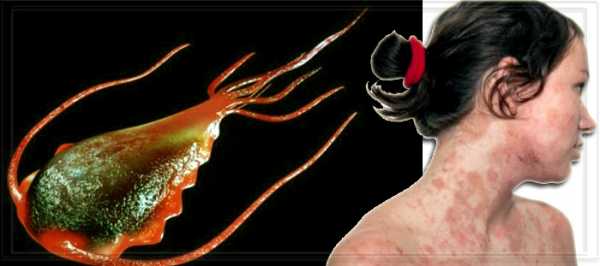
Инфекционный мононуклеоз называют еще железистой лихорадкой или мононитарной ангиной, провоцирует его вирус Эпштейна-Барра. Этот вирус входит в группу вирусов герпеса, он может жить в организме человека долгое время, никак себя не проявляя.
Чаще данному недугу подвергаются дети, причем вспышки заболевания происходят круглый год. Наиболее высокая заболеваемость наблюдается в период осени. Это заболевание может настигнуть человека только один раз, после его перенесения организм вырабатывает стойкий иммунитет, который сохраняется на протяжении всей жизни.
Причины
Передача вируса происходит от здорового человека больному. Заражение возможно в острый период недуга. Источником вируса является и его носитель. Пути распространения вируса таковы:
- воздушно-капельный;
- через кровь.
Ввиду этого, заразиться можно при тесных контактах с больными, через поцелуи, при пребывании в общественном транспорте, при переливании крови и при использовании чужих предметов гигиены. Заразиться мононуклеозом достаточно легко. Чаще мононуклеоз фиксируется у детей, которые имеют слабый иммунитет, перенесли в недавнем времени стресс или вынуждены терпеть серьезные физические или психические нагрузки. После того, как ребенок заразился, наступает инкубационный период. Этот период может продолжаться около трех недель.
Именно в подростковом или детском возрасте половина всего населения переносит это заболевание. Девочки мононуклеоз переносят обычно уже до 16 лет, а мальчики – чуть позже – до 18 лет. У людей старше 40 лет этот вирус редко встречается, так как, в основном, уже есть антитела к нему. Но и из этого правила бывают исключения.
Инфекция, попавшая в организм человека, развивается в нем достаточно стремительно. В самом начале болезни погибает часть клеток, которые были заражены. Вирус высвобождается, и поэтому заражает новые клетки. Иммунитет нарушается, поэтому развивается инфекция, провоцируя наслоение и вторичной инфекции. Вирус Эпштейна-Барра провоцирует увеличение печени и селезенки, поражает ретикулярную ткань и лимфоидную ткань, вследствие чего к недугу присоединяется генерализованная лимфоаденопатия.
Симптоматика
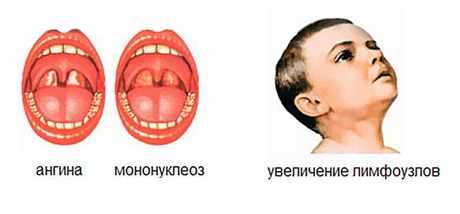
Мы рассмотрели, какие причины имеет мононуклеоз. Что за болезнь и как она себя проявляет, рассмотри далее. Итак, когда проходит инкубационный период, может наступить период бессимптомного протекания недуга. В таком случае человек чувствует легкое недомогание в течение нескольких дней, но явных признаков заболевания нет. Присутствует небольшая температура, носа заложен, утомляемость повышена. Слизистая оболочка ротоглотки при этом красная. Миндалины краснеют и увеличиваются в своих размерах, что делает болезнь похожей на ангину.
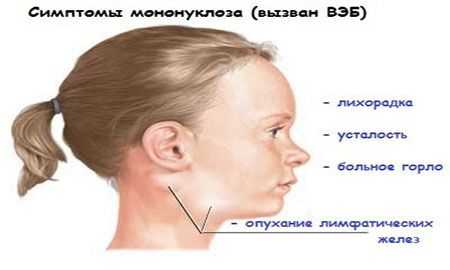
Но заболевание может начаться и по-другому. Если же заболевание началось с острого периода, то температура тела поднимается быстро, и сразу же становится высокой. В горле очень болит, особенно при глотании, пот интенсивно отделяется, мучит озноб, ломота в теле и головная боль. Такая лихорадка длиться, обычно, несколько дней, но может и затянуться. В некоторых случаях состояние лихорадки держалось у пациентов до месяца.
Уже на первой неделе недуга можно заметить симптомы общей интоксикации организма. Боли в горле усиливаются, ярко выражена ангина, увеличивается при этом печень и селезенка, воспаляются лимфатические узлы. Голос при этом может стать гнусавым, дыхание затрудняется. На миндалинах можно обнаружить налет желтого цвета, который легко снимается. При этом само покраснение миндалин выражено неярко. Еще характерные признаки данного заболевания – это сыпь на поверхности мягкого неба, глотка зернистая, красная, такая же и задняя стенка глотки. На слизистой расположены фолликулы.

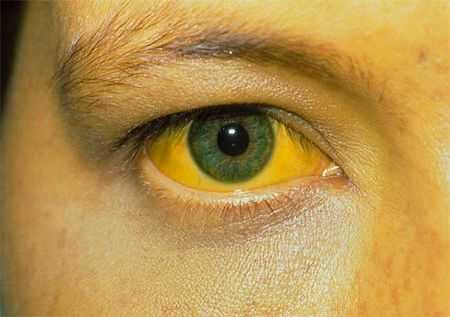
На первых порах заболевания увеличиваются лимфатические узлы, и чаще они воспаляются именно на затылке, на задней стороне шеи и под челюстью. Лимфатические узлы практически безболезненны или вызывают небольшой дискомфорт, при этом они подвижны и уплотнены. Воспаление лимфатических узлов обусловлено поражением лимфатической системы человека. Из-за того, что увеличена печень, может появиться желтуха на коже больного.
Период реконвалесценции наступает где-то через 3 недели после заражения. В этот период симптомы заболевания становятся слабее. Болезнь может протекать долгое время, за этот период могут случаться обострения и наступать периоды ремиссии. Заболевание у взрослых начинается с того, что постепенно развиваются продромальные явления. Лихорадка у взрослых может длиться до 2 недель. Но у детей лимфатические узлы и миндалины не столь увеличены, нежели у взрослых. У больных также встречается желтушный синдром, что связано с вовлечением в процесс печени.

В некоторых случаях заражение организма данным вирусом влечет за собой тяжелые осложнения. При этом может присоединяться вторичная инфекция, возникать дефицит иммунитета. Явление иммунодефицита обусловлено тем, что вирус является лимфотропным, и влияет на клетки лимфоидной ткани, лимфоциты. Лимфоидная система связана с иммунитетом, поэтому именно он и подвергается опасности при поражении этой системы.
Во время заражения вирусом организма человека, к общей картине может присоединиться вторичная бактериальная флора. Эта флора может состоять из стрептококков или стафилококков. В таком случае может возникать фолликулярная или гнойная ангина, течение которых длительное из-за ослабленного иммунитета. Такая ангина может продлиться у пациента около недели.
Помимо ангины может присутствовать поражение нижних дыхательных путей, это пневмония или бронхит. Поражаются клетки печени, что может привести к гепатиту, вызванного данным вирусом. Гепатит, как осложнение мононуклеоза, может протекать как с желтухой, так и без желтухи.
Редко могут случаться и такие осложнения, как малокровие, изменение формы крови, а также увеличенное количество тромбоцитов. Данные осложнения имеют место тогда, когда мононуклеоз развивается на фоне иных, более сложных недугов, таких как онкология или ВИЧ. Крайне редко случаются такие осложнения, как поражение центральной нервной системы, у детей со слабой иммунной системой. Может случиться разрыв селезенки, а также заболевание глаз – увеит.
Диагностика
Мононуклеоз можно определить при осмотре у доктора, обычно симптоматика его ярко выражена и для диагностики не требуется специальных методов. Наглядно подтвердить диагноз помогут такие анализы, которые позволяют определить наличие данного вируса в крови человека. В зависимости от тяжести недуга, он может встречаться в разном количестве. В крови человека может быть обнаружено увеличение моноцитов и лимфоцитов.
Также пациентам рекомендуется сдать анализ крови на определение наличия в ней иммуноглобулинов М и G, вырабатываются которые к вирусу Эпштейна-Барра. Также они могут появляться при цитомегаловирусе в периоды его обострения. Практикуется определение методом ПЦР присутствие вирусов в крови. Так можно определить наличие цитомегаловируса и Эпштейна-Барра.
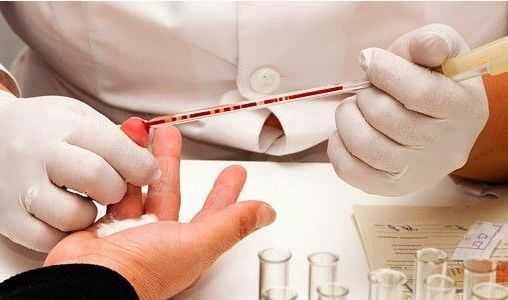
Если у матери, страдающей ВИЧ, родился ребенок, и через полгода жизни он заболел мононуклеозом, то ему необходимо сдать анализы на определение в крови ВИЧ. Такая потребность обусловлена тем, что симптомы данного заболевания могут проявляться на первой стадии ВИЧ.
Лечение
Нет необходимости в госпитализации человека, больного мононуклеозом, в том случае, когда недуг протекает в легкой форме или имеет форму средней тяжести. Можно осуществлять лечение дома, придерживаясь постельного режима. Если к симптомам заболевания добавляется гепатолиенальный синдром, то пациенту показано диетическое питание диета стол №5.

На сегодня нет специфического лечения мононуклеоза. Терапия данного заболевания включает следующие действия:
- устранение интоксикации;
- симптоматическое лечение заболевания;
- полоскания горла антисептиками;
- профилактика развития аллергии;
- общеукрепляющие препараты.
Если вирус не дает осложнений, то, обычно, врачи не назначают прием антибиотиков. Могут быть назначены глюкокортикоиды, их назначают в том случае, когда есть угроза асфиксии из-за увеличенных миндалин, или когда присутствует гипертоксичность организма вследствие болезни.

Чтобы побороть лихорадку, пациентам назначают обильное питье. Пить необходимо теплую жидкость. Когда заболевание осложняется или изначально протекает в тяжелой форме, пациента госпитализируют. Терапия назначается симптоматическая, без антибиотиков, поскольку в данном случае они не эффективны.
В качестве дополнительной терапии, рекомендуется использовать лекарственные растения:
- цветы ромашки, полынь, почки березы, листья мать-и-мачехи, бессмертник;
- цикорий, корень лопуха, василек, корень цикория;
- листья крапивы, смородины и мяты, корень Марьин;
- шиповник, корень девясила, травы черноголовки и чертополоха.
Но следует помнить о том, что некоторые травы могут иметь противопоказания, поэтому прежде, чем их использовать, необходима консультация лечащего врача.

Не существует на сегодняшний день какого-то определенного профилактического комплекса, чтобы предотвратить заболевание мононуклеозом. Все что можно сделать – это те же меры профилактики, которые касаются ОРВИ и гриппа. Для этого необходимо повышать стойкость иммунитета и укреплять организм, ведя здоровый образ жизни.
Таким образом, мононуклеоз, в основном, фиксируется у людей до 35 лет, более всего у подростков и детей. Важно то, что врач может перепутать данный недуг с ангиной и гриппом, и вовремя не обратить внимания на иные симптомы. Поэтому следует обращаться только к компетентным специалистам, чтобы не было осложнений от данного недуга.
Отзывы
Оксана Васильева, 29 лет, Эрмолино
У моего ребенка был мононуклеоз. Сразу же повезли в стационар, поскольку была высокая температура, и вообще все было похоже на ОРВИ. Сразу же назначили капельцы, антибиотики, и лечили как простуду. Только после того, как были ответы анализов, определили мононуклеоз. Но и после этого тактика лечения не поменялась, только отменили антибиотики и все. Так мы болели около трех недель, потом нас выписали из больницы. Врач сказал, что это нормально, и теперь у ребенка иммунитет от данного недуга на всю жизнь.
Василиса Ковальчук, 36 лет, Ижевск
У меня этот мононуклеоз был лет в 18, болезнь дала осложнения на печень, даже гепатит был. После этого я долго еще мучилась с последствиями, но все обошлось. После этого стараюсь не нагружать печень и иногда прохожу обследование, чтобы убедиться, что все в порядке. Болезнь похожа на обычное ОРВИ, только увеличивается при этом печень. Необходимо обращаться в больницу и не заниматься самолечением, это же не обычная простуда.
Виталий Даниленко, 34 года, Волгоград
У меня был мононуклеоз в детстве, сначала началась высокая температура, которая толком и не сбивалась, забрали в больницу и сразу же начали лечить. Мама говорит, что это было похоже на грипп, и я перенес это заболевание нормально. А вот мой знакомый болел этой болезнью недавно, и еле её перенес, и печень увеличилась и селезенка, даже была желтуха. Лежал в больнице очень долго, и тяжело все перенес. Наверное, в детстве мононуклеоз переноситься легче, нежели в старшем возрасте.
Видео
lechim-nedug.ru
Мононуклеоз у детей. Причины, симптомы, лечение и профилактика
 Инфекционный мононуклеоз – это вирусное заболевание, которое вызывается вирусом Эпштейна-Барра. Этот вирус способен поражать клетки лимфоидной ткани и паренхиматозных органов, поэтому излюбленным местом локализации инфекционного процесса является лимфоидное кольцо глотки, печень, селезенка. Распространено это заболевание на нашей планете повсеместно и не имеет какой-то определенной географической локализации.
Инфекционный мононуклеоз – это вирусное заболевание, которое вызывается вирусом Эпштейна-Барра. Этот вирус способен поражать клетки лимфоидной ткани и паренхиматозных органов, поэтому излюбленным местом локализации инфекционного процесса является лимфоидное кольцо глотки, печень, селезенка. Распространено это заболевание на нашей планете повсеместно и не имеет какой-то определенной географической локализации.
Практически каждый человек на Земле перенес это заболевание, но у некоторых (80% населения планеты) оно протекало в стертой или бессимптомной форме. После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет. Считается, что в некоторых случаях данный вирус может долгие годы находится в миндалинах ребенка в спящем виде и активизироваться - вызывать заболевание только при снижении иммунитета.
Очень часто инфекционный мононуклеоз сопровождает ветряную оспу, так как эти вирусы относятся к одному и тому же роду, а, кроме того, ветряная оспа сильно снижает иммунитет ребенка, давая дорогу другим заболеваниям.
Причины мононуклеоза у детей
Чаще всего болеют дети в возрасте до 10 лет. Именно на этот возраст приходится более половины заболеваемости этим инфекционным заболеванием. Меньше всего болеют дети до года. На этот возраст приходится менее 0,5% всех случаев. Это связано с тем, что дети в этом возрасте меньше всего общаются со своими сверстниками, которые могут их заразить. Передача вируса происходит воздушно-капельным путем при непосредственном контакте между детьми, что очень часто происходит в закрытых коллективах: школы, детские сады. Вирус инфекционного мононуклеоза очень неустойчив в окружающей среде, поэтому заражение происходит только при тесном контакте. Чаще всего болеют мальчики в отношении к девочкам 2:1. Подъем заболеваемости приходится на осенне-зимний и весенний периоды. Передача вируса происходит от больного человека к здоровому при кашле и чихании. Источником инфекции может быть не только больной ребенок, но и человек, являющийся вирусоносителем. В этом случае человек не болеет, но активно выделяет в окружающую среду жизнеспособных вирусов.
Попадает вирус в организм ребенка через слизистую верхних дыхательных путей. Именно отсюда начинается путешествие вируса по организму, оседает же он в лимфатических узлах, печени и селезенке, где и начинает размножаться. Инкубационный период до появления первых признаков заболевания составляет 5-15 дней.
Симптомы мононуклеоза у детей
Основными симптомами заболевания являются повышение температуры тела, появление налетов на миндалинах, увеличение лимфоузлов, печени, селезенки, изменения в общем анализе крови.
Повышение температуры тела связано с воспалительными явлениями в тканях и органах. Температура чаще всего повышается с первых дней заболевания и может держаться 5-7 дней. Температура тела ребенка зависит от тяжести состояния и может колебаться в пределах от 37,5˚ С до 40˚ С. Для температуры при инфекционном мононуклеозе характерны суточные колебания температуры тела в пределах 1-2 градусов. Очень часто снижение температуры тела ребенка происходит литически до 35˚ С. В период подъема температуры детей беспокоит слабость, головная боль, боль в мышцах и суставах. Более чем у половины детей на фоне лихорадки наблюдается озноб и проливной пот. После снижения температуры тела на протяжении 4-6 дней может наблюдаться слабость, повышенная утомляемость, сонливость.
Через 2-3 дня от начала заболевания у детей на миндалинах появляются налеты. Этот симптом чаще всего приводит к тому, что ребенку ставится неправильный диагноз в виде тонзиллита, и назначаются антибактериальные препараты, которые при инфекционном мононуклеозе не будут действовать, так как это заболевание вызывается вирусом. Обращает на себя то, что при тяжелых поражениях миндалин со сплошными двусторонними налетами, детей практически не беспокоит боль в горле и затрудненность глотания. Увеличение лимфоидного кольца ротоглотки приводит к тому, что у детей появляется затрудненное носовое дыхание, так как гиперплазированная лимфоидная ткань перекрывает нижние носовые ходы. Особенностью данной заложенности носа состоит в том, что при отсутствии носового дыхания отсутствует обильное выделение слизи. Так же чем старше ребенок, тем более реже встречается заложенность носа. Это связано с тем, что лимфоидная ткань глотки с возрастом постепенно уменьшается.
Самым ранним симптомом инфекционного мононуклеоза является увеличение периферических лимфатических узлов. Это происходит из-за активного размножения вирусов в них. Чаще всего увеличиваются заднешейные лимфатические узлы. При повороте головы ребенка в стороны, эти лимфатические узлы очень сильно выпирают.
Чаще всего воспалению подвергается несколько групп рядом расположенных лимфатических узлов и всегда это поражение имеет двусторонний характер. При прощупывании этих узлов они безболезненные, подвижные, не спаянные с кожей, каждый лимфатический узел прощупывается в отдельности. В некоторых случаях могут увеличиваться лимфатические узлы, расположенные в брюшной полости. В этом случае они могут приводить к сдавливанию нервных окончаний и появлению симптомов острого живота, что может вести неправильной постановке диагноза и проведению хирургического вмешательства.
Так как вирус активно размножается в паренхиматозных органах, то происходит увеличение печени и селезенки. Эти органы начинают увеличиваться с первых дней заболевания. В некоторых случаях увеличения селезенки настолько значительные, что это приводит к ее разрыву. Увеличение печени и селезенки наблюдается на протяжении 2-4 недель и сохраняется некоторое время после клинического выздоровления ребенка. Уменьшение размеров этих органов начинается с 3-4 дня нормализации температуры тела ребенка.
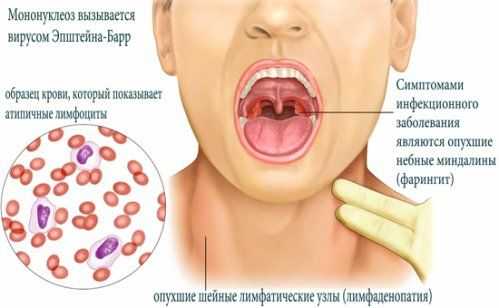
Наиболее специфическим симптомом, позволяющим точно поставить диагноз инфекционного мононуклеоза, является появление атипичных мононуклеаров в общем анализе крови. Эти клетки являются производными лимфоидного ростка кроветворения и имеют схожее строение с моноцитами, отличаясь строением ядра внутри клетки. Появление этих клеток связано с бесконтрольным размножением лимфоидного ростка кроветворения.
Клетки не успевают правильно созревать, поэтому появляются подобные мононуклеары. В норме атипичные мононуклеары содержаться в периферической крови, но их количество не превышает 10%. При инфекционном мононуклеозе их количество будет не менее 10%. Помимо этого происходит увеличение количества лейкоцитов, ускоряется скорость оседания эритроцитов (СОЭ). В редких случаях может наблюдаться нормальное количество лейкоцитов или даже сниженное их содержание в крови. Наблюдается сдвиг нейтрофильной формулы вправо с увеличением количества палочкоядерных нейтрофилов. Эти изменения в общем анализе крови появляются с первых дней заболевания и могут сохраняться на протяжении года после излечения.
Помимо классических симптомов инфекционного мононуклеоза у детей могут быть и редковстречающиеся проявления. В редких случаях на теле ребенка может появляться петехиальная сыпь, которая не имеет определенной локализации и может появляться на любом участке кожи ребенка. Проходит сыпь через 2-5 дней после появления.
Так же у детей может появляться желтушное окрашивание кожи, что связано с поражением печени. При этом изменения в печени минимальные и после выздоровления функция печени восстанавливается полностью.
Для постановки диагноза достаточно специфических симптомов инфекционного мононуклеоза и выявление в крови атипичных мононуклеаров. Для более точного диагноза при сомнительных случаях заболевания производят определения титра антител к вирусу Эпштейна-Барра. Так же разработаны экспресс методики проведения лабораторных исследований, позволяющие получить результаты уже через 2 минуты.
Лечение мононуклеоза у детей
В лечении инфекционного мононуклеоза применяют общеукрепляющую терапию и симптоматическую, направленную на снятие симптомов заболевания. Применение антибактериальных препаратов не целесообразно, так как эти лекарственные вещества не оказывают никакого воздействия на вирус. Применение антибиотиков оправдано при присоединении вторичной инфекции, которая может поражать миндалины ребенка.
Из общеукрепляющих препаратов рекомендуется применять витамины С, Р и витамины группы В (В1, В6, В12). Для снятия температура применяют жаропонижающие препараты. В тяжелых случаях детям назначают преднизолон по 20-60 мг в сутки на протяжении 10-12 дней. При выраженном отеке гортани, затрудненном дыхании детей переводят на искусственную вентиляцию легких или проводят постановку трахеостомы. При разрыве селезенки показана экстренная операция с удалением селезенки.
Для профилактики заболевания необходимо оградить детей на период лихорадки со сверстниками, контактных детей рекомендуется удалить из детского коллектива сроком до 15 дней.
Врач педиатр Литашов М.В.
7gy.ru
Как протекает инфекционный мононуклеоз у детей
Инфекционный мононуклеоз у детей - довольно редкое явление, особенно у маленьких. Наиболее часто болеют дети подросткового возраста, так как в это время организм начинает усиленно расти и гормонально перестраиваться. Заболевание имеет несколько названий: ангина моноцитарная, болезнь Филатова-Пфайффера или инфекционный мононуклеоз. Симптомы проявляются развитием ангины, появлением специфических пятен на слизистой рта и воспалением лимфатических узлов.
Этиология мононуклеоза и патогенез заболевания
Причиной и возбудителем болезни является вирус Эпштейна - Барра, который относится к герпесвирусам. Вирус размножается в клетках крови – лимфоцитах, вызывая их изменение с образованием мононуклеаров. Вирус передаётся от больного человека, который необязательно может иметь яркую клинику. Очень часто его носитель имеет скрытую, стёртую форму болезни. Вирус может сохраняться в организме до нескольких месяцев. Четкой зависимости от времени года не наблюдается, и заболевание встречается с одинаковой частотой в любое время.
Попадание вируса в организм происходит при его вдыхании с воздухом, контакте с носителем. Инфекционный мононуклеоз у детей грудного возраста наблюдается крайне редко, так как им передаётся иммунитет от матери. Взрослые люди также очень часто к зрелому возрасту вырабатывают иммунитет к болезни. В крови обнаруживаются антитела к вирусу.
Как проявляется инфекционный мононуклеоз, диагностика болезни
Заболевание имеет инкубационный период, составляющий от недели до месяца. На этом болезнь может перейти в носительство. Инфекционный мононуклеоз у детей и взрослых начинается с появления общего недомогания, болей в мышцах и суставах, подъёма температуры. Клинические проявления очень похожи на обычную ОРВИ, и часто именно этот диагноз выставляют врачи. После появляется воспалительный процесс в носоглотке, горле. При осмотре слизистая носоглотки отёчная, гиперемированная. Миндалины увеличены, иногда на них образуется белесоватый налёт. Ребёнок жалуется на першение, осиплость голоса и боли при глотании. Присоединяется ринит с отделяемым слизистого характера, нос часто заложен, нарастают явления интоксикации. Вовлечение в процесс лимфоидной ткани приводит к увеличению селезёнки и печени и регионарных лимфатических узлов в области шеи.
Кровь также реагирует на действие вируса и изменяется её картина. Увеличивается количество лейкоцитов, превышают свою норму эозинофилы и лимфоциты. В крови появляются характерные для мононуклеоза клетки – мононуклеары. Это гигантские изменённые лимфоциты с большим ядром и цитоплазмой. Пожалуй, это основной критерий в постановке диагноза. Развернутая картина болезни длится несколько недель (примерно месяц), а показатели анализов приходят в норму через несколько месяцев. Вирус персистируя в организме, при ослаблении иммунитета, может давать появление новой вспышки болезни, поэтому говорят о её волнообразном течении. Осложнения, как правило, не развиваются, иногда, в очень редких случаях может произойти разрыв селезёнки или развивается гепатит.
Диагностика болезни в начальной стадии бывает затруднена, так как проявления болезни похожи на другие вирусные и простудные заболевания органов дыхания. При появлении увеличенных лимфатических узлов, селезёнки, ангины и мононуклеаров, диагноз выставить легче.
Лечение заболевания
Обычно госпитализации в больницу не требуется, инфекционный мононуклеоз у детей лечится на дому. Специальной противовирусной терапии не проводят. Если у ребёнка поднимается высокая температура, дают жаропонижающие препараты. С целью предупреждения осложнений, применяют антигистаминные средства.
fb.ru
Инфекционный мононуклеоз - фото, симптомы у детей и взрослых, лечение и препараты
Рубрика: ИнфекционныеУ инфекционных заболеваний, которых насчитывается более двух сотен, существуют самые различные названия. Некоторые из них известны много веков, некоторые появились в эпоху нового времени после развития медицины, и отражают некоторые особенности клинических проявлений.
Например, скарлатина так называется по розовому цвету кожной сыпи, а тиф так назван, поскольку состояние сознания у пациента нарушено по типу токсической «прострации», и напоминает туман, или дым (в переводе с греческого).
Но мононуклеоз стоит «особняком»: пожалуй, это единственный случай, когда в названии заболевания отражен лабораторный синдром, который «не видно простым глазом». Что это за болезнь? Как она влияет на клетки крови, протекает и лечится?
Быстрый переход по странице
Инфекционный мононуклеоз — что это такое?

начало болезни может быть схоже на простуду
Прежде всего, это заболевание имеет несколько других названий. Если вы услышите такие термины, как «железистая лихорадка», «болезнь Филатова», или «моноцитарная ангина» — то знайте, речь идет о мононуклеозе.
Если расшифровать название «мононуклеоз», то этот термин означает увеличение содержания мононуклеарных, или одноядерных клеток в крови. К таким клеткам относятся особые виды лейкоцитов, или белых кровяных телец, которые выполняют защитную функцию. Это моноциты и лимфоциты. Их содержание в крови не просто увеличено при мононуклеозе: они становятся изменёнными, или атипичными — это легко обнаружить при изучении окрашенного мазка крови под микроскопом.
Инфекционный мононуклеоз — это вирусное заболевание. Поскольку его вызывает вирус, а не бактерия, то сразу нужно сказать, что применение любых антибиотиков совершенно бессмысленно. Но это часто делается, поскольку заболевание часто путают с ангиной.
Ведь механизм передачи у мононуклеоза – аэрозольный, то есть, воздушно – капельный, а само заболевание протекает с поражением лимфоидной ткани: возникает фарингит и тонзиллит (ангина), появляется гепатоспленомегалия, или увеличение печени и селезенки, а в крови увеличивается содержание лимфоцитов и моноцитов, которые становятся атипичными.
Кто виноват?
Вызывает инфекционный мононуклеоз вирус Эпштейн – Барр, который принадлежит к вирусам герпеса. Всего существует почти десяток семейств вирусов герпеса и еще больше их видов, но только к этому виду вируса так чувствительны лимфоциты, поскольку на своей мембране они имеют рецепторы к белку оболочки этого вируса.
Вирус неустойчив во внешней среде, и быстро погибает при любых доступных способах дезинфекции, включая ультрафиолетовое облучение.
Характерной особенностью этого вируса является особенное действие на клетки. Если обычные вирусы того же самого герпеса и ветрянки проявляют выраженное цитопатическое действие (то есть приводящее к гибели клеток), то ВЭБ (вирус Эпштейн – Барр) не убивает клетки, а вызывает их пролиферацию, то есть активный рост. Именно этот факт и лежит в развитии клинической картины мононуклеоза.
Эпидемиология и пути заражения
Поскольку инфекционным мононуклеозом болеют только люди, то заразить здорового человека может болеющий, и не только яркой, но и стёртой формой заболевания, а также бессимптомный носитель вируса. Именно за счет здоровых носителей и поддерживается «круговорот вируса» в природе.
В большинстве случаев заболевания инфекция передается воздушно – капельным путем: при разговоре, крике, плаче, чихании и кашле. Но есть и другие пути, по которым инфицированная слюна и биологические жидкости может попасть в организм:
- поцелуи, половой путь;
- через игрушки, особенно побывавшие во рту у ребенка – вирусоносителя;
- через переливание донорской крови, если доноры – носители вируса.
Восприимчивость к инфекционный мононуклеоз всеобщая. Это может показаться невероятным, но большинство здоровых людей инфицированы этим вирусом, и являются носителями. В слаборазвитых странах, где большая скученность населения, это происходит у малышей, а в развитых странах – в подростковом и юношеском возрасте.
По достижении 30 – 40 летнего возраста, большинство населения инфицировано. Известно, что чаще инфекционным мононуклеозом болеют мужчины, а люди старше 40 лет болеют очень редко: инфекционный мононуклеоз – это заболевание молодого возраста. Правда, есть одно исключение: если пациент болен ВИЧ – инфекцией, то у него в любом возрасте может не только возникнуть мононуклеоз, но еще и повториться. Как развивается эта болезнь?
Патогенез
Инфекционный мононуклеоз у взрослых и детей начинается с того, что инфицированная слюна попадает в ротоглотку, и там вирус реплицируется, то есть происходит его первичное размножение. Именно лимфоциты являются объектом атаки вируса, и быстро «заражаются». После этого они начинают трансформироваться в плазматические клетки, и синтезировать различные и ненужные антитела, например, гемагглютинины, которые могут склеивать чужеродные клетки крови.
Запускается сложный каскад активации и подавления различных звеньев иммунитета, а это приводит к тому, что в крови накапливаются молодые и незрелые В – лимфоциты, которые и называются «атипичными мононуклеарами». Несмотря на то, что это свои собственные клетки, пусть и незрелые, организм начинает их разрушать, поскольку они содержат вирусы.
В результате организм ослабевает, пытаясь уничтожить большое количество собственных клеток, и это способствует присоединению микробной и бактериальной инфекции, поскольку организм и его иммунитет «заняты другим делом».
Все это проявляется генерализованным процессом в лимфоидной ткани. Пролиферация клеток иммунитета вызывает гипертрофию всех регионарных лимфоузлов, увеличивается селезенка и печень, а в случае тяжелого течения заболевания возможны некрозы в лимфоидной ткани, и появление различных инфильтратов в органах и тканях.
Симптомы инфекционного мононуклеоза у детей и взрослых

Высокая температура до 40 — симптом мононуклеоза (фото 2)
Инфекционный мононуклеоз имеет «расплывчатый» инкубационный период, который может продолжаться от 5 и до 60 дней, в зависимости от возраста, состояния иммунитета и количества попавших в организм вирусов. Клиническая картина симптомов у детей и взрослых примерно одинаковая, только у малышей рано манифестирует увеличение печени и селезенки, которое у взрослых, особенно при стертых формах, может не определяться вовсе.
Как и при большинстве заболеваний, у инфекционного мононуклеоза существует период начала, разгара и выздоровления, или реконвалесценции.
Начальный период
Для заболевания свойственно острое начало. Практически в один день повышается температура, возникает озноб, затем боль в горле и увеличиваются регионарные лимфоузлы. Если начало подострое, то вначале возникает лимфаденопатия, и лишь затем присоединяется лихорадка и катаральный синдром.
Обычно начальный период продолжается не более недели, и люди часто думают, что это и есть «грипп», или иная «простуда», но затем наступает разгар заболевания.
Клиника разгара болезни
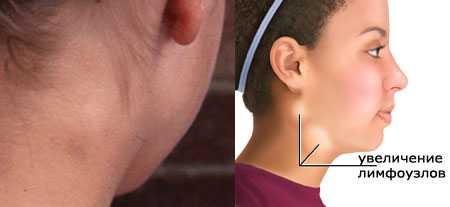
Симптомы инфекционного мононуклеоза фото 3
Классическими признаками «апофеоза мононуклеоза» являются:
- Высокая лихорадка до 40 градусов, и даже выше, которая может держаться на таком уровне несколько дней, а
zdravlab.com
Мононуклеоз: симптомы, лечение и последствия
Мононуклеоз – это острое вирусное заболевание, которое влечет за собой поражение ретикулоэндотелиальной и лимфатической систем. Его возбудителем является вирус Эпштейна, относящийся к герпес-группе. Заболевание серьезное, переносится тяжело.
Как происходит заражение? Каковы симптомы мононуклеоза? Как проводится диагностика? Что необходимо для лечения? Об этом и многом другом мы расскажем с нашей статье.
Заражение
Распространителем этого заболевания является заразившийся человек. От него другие здоровые люди также могут «подцепить» инфекцию воздушно-капельным или контактным путем. Заболеть мононуклеозом можно, поцеловав больного человека, воспользовавшись его полотенцем, выпив из его бутылки.
Дети обычно заражаются, пользуясь общими игрушками. Также вирус передается во время гемотрансфузии (переливание крови), от матери ребенку в период беременности. Однако следует отметить, что у детей есть врожденный иммунитет к этому герпесвирусу, поэтому в течение первого года жизни они невосприимчивы к нему.
Люди легко заражаются этим вирусом, но, как правило, заболевание протекает в легкой форме. Поэтому симптомы мононуклеоза часто бывают едва заметные, похожие на признаки многих других недугов. Пик заболеваемости приходится на подростковый период (14-18 лет).
А вот люди после 40 лет редко им заражаются. Также необходимо отметить, что пик заболеваемости приходится на весну и осень. Кроме того, каждые 7 лет регистрируется мощный эпидемический всплеск. Пока ученые не знают, по каким причинам это происходит.

Опасность заболевания
Выражаясь простым языком, вирус, попадая в кровоток, сразу начинает атаковать В-лимфоциты – клетки иммунной системы. Однажды оказавшись в слизистой оболочке, он остается в ней навсегда.
Данный герпесвирус не поддается полному уничтожению, как и другие патогенные микроорганизмы этой группы. На данный момент не существует эффективно действующей вакцины против этого вируса. Главная проблема в ее создании заключается в различии состава белков на разных стадиях его существования.
Однажды зараженный человек до конца своей жизни остается носителем вирусов Эпштейна - Барр. Но их активность можно заблокировать, поэтому так важно не пренебрегать лечением.
Также необходимо отметить, что вирусы, попав внутрь иммунных клеток, приводят к их трансформации. По мере размножения они вырабатывают антитела к самим себе, а также к инфекции.
С течением времени интенсивность их распространения возрастает. В скором времени паразитирующие клетки заполняют лимфоузлы и селезенку, что провоцирует их увеличение.
Надо отметить, что антитела – это крайне агрессивные соединения. При определенных условиях они могут начать принимать клетки организма за чужеродные агенты, что приводят к образованию таких заболеваний, как тиреоидит Хашимото (воспаление щитовидной железы), ревматоидный артрит, красная волчанка и сахарный диабет.
Развитие заболевания
Первые симптомы мононуклеоза могут не проявить себя сразу. Инкубационный период длится от 5 дней до 1,5 месяца. Также возможен продромальный этап. Он занимает временную нишу между инкубационным периодом и непосредственно болезнью. Во время его течения может наблюдаться проявление некоторых симптомов, не являющихся специфическими.
Постепенное развитие заболевания характеризуется следующими признаками:
- Субфебрильная температура тела. На протяжении длительного времени она повышается в пределах 37,1—38,0 °C.
- Недомогание, беспричинная слабость и повышенная утомляемость.
- Катаральные изменения верхних дыхательных путей. Проявляются в заложенности носа, гиперемии слизистой ротоглотки (переполнение кровью сосудов) и увеличении миндалин.
В дальнейшем проявляются более серьезные симптомы мононуклеоза. Уже к концу первой недели появляются такие признаки:
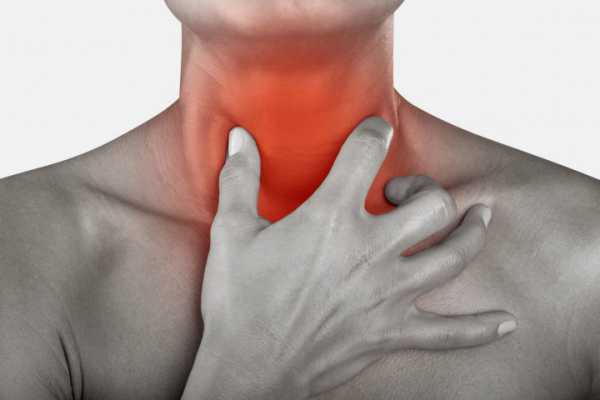
- Стремительный рост температуры. Она может достигать очень высоких показателей, вплоть до 40 °C.
- Сильная боль в горле, которая усиливается при глотании и зевании.
- Усиленный озноб и потоотделение.
- Ломота в теле.
- Увеличение лимфоузлов (лимфаденопатия).
- Общетоксические явления.
- Увеличение размеров и нарушение работы печени и селезенки (гепатолиенальный синдром).
- Заложенность носа и затрудненность в дыхании, гнусавость голоса.
- Желтоватый налет на миндалинах (похожи на те, что возникают при дифтерии).
- На слизистой мягкого неба появляются геморрагическая сыпь. Она, как правило, имеет разрыхленный, зернистый характер.
С течением времени температурные показатели меняются, а лихорадка может длиться от пары дней до нескольких месяцев.
Нередко развивается ангина (язвенно-некротическая, пленчатая, катаральная или фолликулярная), появляется желтушный синдром, сопровождающийся снижением аппетита и тошнотой. У больных может наблюдаться потемнение мочи и иктеричность склер.
В особо тяжелых случаях образуется экзантема – кожное высыпание вирусной природы папулезно-пятнистого типа. Оно быстро проходит и не оставляет следов.
Острая форма заболевания длится около 2-3 недель. Потом наступает период реконваленсации. В это время идет восстановление иммунитета, из организма выводится возбудитель. Функции, нарушенные во время заболевания, восстанавливаются.
Но этот период не наступит, если вовремя не обратить внимания на симптомы мононуклеоза и не начать лечение. Иначе ремиссия не произойдет. Наоборот, заболевание обострится и повлечет за собой осложнения.
Симптомы мононуклеоза у детей
Эту тему необходимо рассмотреть отдельно. У малышей заболевание проявляется симптомами, аналогичными перечисленным выше. У ребенка наблюдаются:
- Медленная лихорадка.
- Характерное опухание желез.
- Ангина, обусловленная воспалением глоточной и небных миндалин (тонзиллит).
- Усталость и физический дискомфорт.
- Насморк, боли в голове и животе.
- Затрудненное глотание, кровоточивость десен.
- Боли в суставах.
Как правило, симптомы мононуклеоза у детей наблюдаются в течение нескольких недель. Однако в редких случаях заболевание может длиться месяцами.
Ввиду сильной утомляемости и хронической усталости ребенку необходим длительный сон. Важно оговориться, что заболевание может протекать как в типичной, так и в атипичной форме, которой свойственна характерная степень тяжести.
Симптомы мононуклеоза у детей младшего возраста выражаются наиболее явно. Протекает заболевание у них сложнее. Малыши тяжело переносят мононуклеоз. У них он может сопровождаться развитием таких последствий:
- Снижение количества тромбоцитов в крови (тромбоцитопения).
- Изменения в ЦНС.
- Увеличение селезенки и печени.
Но у детей отсутствуют очень высокая температура, сыпь и ангина.
Если вовремя начать лечение, то устранить заболевание удастся за 3-4 недели. Но состав крови может продолжить изменяться в течение полугода. Именно поэтому важно, чтобы ребенок продолжил находиться под наблюдением врачей.
Диагностика
Ее проведение необходимо при наличии подозрения на симптомы мононуклеоза. Лечение и профилактика у детей и взрослых проходит исключительно под наблюдением специалиста. Перед назначением процедур и терапии нужно сделать диагностику.
После визуального осмотра и опроса врач может назначить проведение исследования клеточного состава крови.
Если человек действительно болен мононуклеозом, то анализ покажет умеренный лейкоцитоз с преобладанием моноцитов и лимфоцитов. Также выявляется нейтропения – пониженный уровень нейтрофильных гранулоцитов.
При данном заболевании в крови появляются атипичные мононуклеары, представляющие собой крупные клетки самой разной формы с широкой базофильной цитоплазмой. Нередко их количество составляет более 80 % всех элементов белой крови.
Бывает, что при исследовании, если оно проводится в первые дни после вероятного заражения, мононуклеары отсутствуют. Однако это не исключает диагноза. Потому что эти клетки формируются в течение 2-3 недель.
Вирусологическая диагностика мононуклеоза не проводится, ввиду нерациональности и трудоемкости процесса.
Также очень часто для подтверждения диагноза прибегают к серологическому методу диагностики – выявляют антитела к VCA-антигенам вируса.
После исчезновения симптомов мононуклеоза (фото возбудителя, их провоцирующего, представлено выше) в крови еще долгое время живут специфические иммуноглобулины G. Выздоровевшему человеку понадобится пройти обследования, направленные на исключение вероятности наличия у него ВИЧ-инфекции (при этом заболевании в крови также присутствуют мононуклеары).

Мнение Комаровского
Евгений Олегович Комаровский – врач-педиатр высшей категории, к словам которого прислушиваются многие родители, чей ребенок подвергся какому-либо заболеванию. Много полезного можно узнать, изучив его труды, посвященные мононуклеозу у детей. О симптомах и лечении Комаровский рассказывает в подробностях. Врач отмечает, что дети, возрастом до 2 лет редко им болеют. Если они заражаются данной инфекцией, то переносят ее легко. Намного чаще мононуклеоз одолевает детей старше 3 лет.
Насторожиться следует, если ребенок начал быстро утомляться, дышать ртом и сильно храпеть. Это происходит из-за воспаленных миндалин и отека аденоидной ткани. Также ребенок может потерять аппетит.
Также наблюдаются все вышеперечисленные симптомы мононуклеоза у детей. Комаровский утверждает, что после наступления ремиссии ребенку запрещены прививки в дальнейшие 6-12 месяцев. Родителям необходимо ограничить контакты своего чада с людьми. Ему противопоказано пребывание на солнце. Еще одна важная задача - максимально восстановить у переболевшего малыша иммунитета, для чего детскому организму необходимо улучшенное питание.
Последствия
Выше было многое сказано о симптомах и лечении мононуклеоза у детей и взрослых. Стоит перечислить и возможные осложнения, которые, к счастью, возникают редко. К ним относят:
- Разрыв увеличенной селезенки. Чревато массивным внутренним кровотечением. Симптомы: внезапная боль в боку, головокружение, бледность, потемнение в глазах, обморок.
- Присоединение бактериальной инфекции. В пик заболевания организм подвержен воздействию вирусов. Если они попадут на слизистые, то могут привести к бронхиту, синуситу и тонзиллиту. Симптомы: новая волна лихорадки, ухудшение самочувствия, усиление болей в горле.
- Затрудненное дыхание. К этому приводят увеличенные миндалины, которые так велики, что смыкаются между собой. Тем же чревато и увеличение лимфоузлов.
- Гепатит. Для инфекционного мононуклеоза характерно поражение печени. Возможно даже формирование желтухи.
- Менингит. Это осложнение относится к самым редким. Симптомами поражения оболочек головного мозга становится упорная головная боль, судороги и рвота.
Кроме того, при мононуклеозе возможны гематологические осложнения. Наиболее часто встречающиеся – это тромбоцитопения и анемия.

Препараты для лечения
Рассказывая о причинах и симптомах мононуклеоза, нельзя не обсудить и то, как проводится лечение при данном заболевании. Разумеется, терапию назначает врач. Самолечением заниматься не рекомендуется, так как это может еще сильнее навредить здоровью. Доктора, как правило, назначают следующие препараты:
- «Эргоферон». Это гомеопатическое средство, оказывающее иммуномодулирующее и противовоспалительное действие. Оно активирует неспецифический иммунитет, что помогает бороться с вирусом. Эффективно против многих респираторных, кишечных, бактериальных и герпетических инфекций.
- «Изопринозин». Синтетическое производное пурина, которое оказывает противовирусное и иммуностимулирующее действие. Также предупреждает снижение активности лимфоцитарных клеток, стимулирует Т-лимфоциты, уничтожает вирусы.
- «Флавозид». Сироп, сделанный на основе флавоноидов. Подавляет репликацию РНК- и ДНК-вирусов, защищает слизистые оболочки верхних дыхательных путей, повышает уровень sIgA и лактоферина. Даже одноразовое его применение приводит к синтезу интерферона, длящемуся порядка 6 суток.
- «Эхинацея композитум С». Комбинированное гомеопатическое средство, эффективно устраняющее симптомы мононуклеоза у взрослых. Его состав – это комбинация четырех нозодов, благодаря которой удается укрепить иммунитет и максимально быстро устранить скрытые очаги заболевания.
- «Амизон». Эффективный препарат, оказывающий иммуномодулирующее и противовирусное действие. Также имеет интерфероногенные свойства, способствует увеличению концентрации в плазме крови эндогенного интерферона. Кроме того, это средство существенно увеличивает устойчивость организма у различным вирусным инфекциям.
- «Анаферон». Препарат имеет противовирусную активность. Повышает общую сопротивляемость организма.
Это основные препараты, применяемые при лечении симптомов мононуклеоза у взрослых. Помимо приема медикаментозных средств, человеку придется избегать контакта с другими людьми не менее 10-15 суток. Может быть также назначен постельный режим. Важно в это время не осуществлять тяжелых физических работ и не заниматься спортом.
Чем лечить детей
Во избежание осложнений и последствий, на симптомы мононуклеоза у детей, как и у взрослых, необходимо обращать внимание сразу и оперативно начинать лечение. Ребенку показана дезинтоксикационная терапия и прием препаратов, оказывающих общеукрепляющее и десенсибилизирующее действие.
Также симптоматику убирают употреблением нестероидных противовоспалительных средств («Ибупрофена», например) и жаропонижающих.
Воспаление и боль в горле могут устранить такие препараты, как «Биопарокс» и «Гексорал». Лучше всего делать выбор в пользу лекарств, в составе которых нет этанола. Ребенку подойдет "Йодинол", "Фурацилин", настой ромашки.
Если возникают осложнения, то педиатр назначает прием таких препаратов, как «Ганцикловир», «Ацикловир» и «Виферон».
Антибиотики принимают очень редко. Они не помогают бороться с инфекцией, но вызывают побочные эффекты. Их прием показан при осложнениях. В частности, при менингите, отите, пневмонии и ангине. Но даже в этом случае лучше делать выбор в пользу препаратов нового поколения из класса цефалоспоринов и макролидов.
Общеукрепляющая терапия
Во время болезни важно не только принимать препараты, назначенные врачом, но и соблюдать некоторые рекомендации, способствующие укреплению иммунитета и поддержанию здоровья. Необходимо:
- Принимать бифидобактерии. Они способствуют подавлению размножения патогенных микроорганизмов.
- Пить витамины или целые комплексы. Об их пользе даже не нужно говорить – без этих веществ организм не может нормально функционировать.
- Пить достаточное количество жидкости (чистую воду, некрепкий зеленый или травяной чай).
- Употреблять нестероидные противовоспалительные препараты для снижения температуры.
- Полоскать ротоглотку антисептиками с добавлением небольшого количества лидокаина, местного анестетика.
- Использовать народные средства – отвары из мяты, ромашки, плодов шиповника, укропа.
- Пить липовый чай с мелиссой и лимоном, который не только успокаивает, но и помогает справиться с нарушениями нервной системы и интоксикацией.
- Употреблять настои на основе имбирного корня или отвара болотного аира при отеках.
- Снимать болевой синдром отваром из одуванчиков.
Также обязателен полноценный отдых и регулярные прогулки на свежем воздухе.
Разумеется, всем больным необходима диета. Выше было многое рассказано о том, что это за болезнь – мононуклеоз, и о симптомах, которые при ней наблюдаются.. При данном недуге очень сложно глотать. Кроме того, мононуклеоз может вызвать поражение печени.
Важно употреблять продукты, обогащенные белками и углеводами. Надо активно питаться рыбой, нежирным мясом, овощными супами, свежими овощами и фруктами, кисломолочными продуктами. А вот от жирной, острой, соленой и тяжелой пищи надо отказаться. Также противопоказаны «резкие» продукты – чеснок, кофе, лук, хрен, уксус, маринады.
Соблюдая эти рекомендации и выполняя лечение, симптомы мононуклеоза и само заболевание удастся устранить без проблем.
fb.ru
симптомы и лечение, характеристики заболевания

Инфекционный мононуклеоз был представлен известным врачом Филатовым в XIX веке, после чего болезнь стала называться идиопатическим лимфаденитом. Данное инфекционное заболевание носит вирусный характер и влияет на состав белой крови. Характеризуется расстройством макрофагической системы, увеличением селезёнки, печени и лимфоузлов.
Болезнь приводит к возникновению неспецифичного вируса Эпштейна — Барр, который неблагоприятно воздействует на лимфоидно-ретикулярную ткань. Патогенный вирус повреждает слизистую ротоглотки и регионарные лимфатические узлы. Он удерживается на протяжении всей жизни человека и проявляется при падении иммунитета.
Чаще всего проявляется мононуклеоз у детей. Симптомы и лечение этого заболевания схожи с ангиной и другими инфекциями. Мононуклеоз передаётся при чихании, поцелуе, кашле или общем пользовании средствами личной гигиены. Высокие риски заражения весной, осенью и зимой. Исследования показали, что мальчики болеют гораздо чаще, чем девочки. Болезнь может не проявлять признаков, но заражённые люди становятся вирусоносителями и несут угрозу заражения окружающим.
Инфицированность составляет более 50% детей до пятилетнего возраста и около 90% взрослого населения, но в большинстве случаев вирус не имеет симптоматики. Только у некоторых людей инфекционный мононуклеоз протекает с признаками заболевания. Заболевание часто возникает у детей до 10 летнего возраста. Ребёнок много времени проводит в закрытом коллективе — дошкольное образовательное учреждение или школа, и находится в постоянном контакте с детьми. В данных условиях происходит передача вируса, а инкубация длится от 5 до 15 дней, но может продолжаться и до 2 месяцев.
Герпетический вирус не является экстремально заразным, так как он погибает вне организма человека. Заражение происходит при тесном контакте с носителем, у которого клетки вируса находятся в частицах слюны. На сегодняшний день не существует профилактики против вирусного заражения. В случае контакта ребёнка с носителем болезни, требуется тщательное наблюдение за здоровьем ребёнка в последующие 2 месяца. Не проявившаяся симптоматика заболевания означает, что заражения не произошло.
При проявлении общей интоксикации организма происходит:
- увеличение лимфоузлов;
- повышается температура;
- возникает сыпь;
- озноб и недомогание.
Следует незамедлительно обратиться к детскому врачу и к инфекционисту, чтобы определить мононуклеоз у детей. Симптомы и лечение этого заболевания хорошо описаны в передаче Е.О. Комаровского. Симптомы заболевания могут нести продромальный характер: общее недомогание, слабость и воспаление слизистой оболочки верхних дыхательных путей.
Со временем признаки заражения ухудшаются: повышается температура, резь в горле, закупорка дыхательных путей. Характерной симптоматикой для инфекционного мононуклеоза является острый тонзиллофарингит и разрастание миндалин. Заболевание может нести внезапный характер. В данном случае может проявляться повышенная температура, которая продолжается от нескольких дней до месяца.
К другим симптомам относятся: усиленное потоотделение, боль при глотании, головная боль, ломота и боль в мышцах. Далее происходит кульминация заболевания, при которой возникает ангина, увеличение лимфоузлов, переполнение кровью задней стенки слизистой оболочки глотки, происходит увеличение фолликулярной ткани слизистого слоя, увеличение в размерах печени и селезёнки, на теле появляется сыпь.
 Высыпания появляются на начальном этапе заболевания, вместе с жаром и увеличением лимфоузлов. Она может проявляться пятнами, иметь ярко выраженный характер и локализоваться на спине или по всему телу. Высыпания не требуют лечения и устраняются по мере устранения вируса. Сыпь при этом не зудит, но назначенный ребёнку антибиотик может стать аллергеном. Именно из-за антибиотика в ряде случаев возникает сыпь.
Высыпания появляются на начальном этапе заболевания, вместе с жаром и увеличением лимфоузлов. Она может проявляться пятнами, иметь ярко выраженный характер и локализоваться на спине или по всему телу. Высыпания не требуют лечения и устраняются по мере устранения вируса. Сыпь при этом не зудит, но назначенный ребёнку антибиотик может стать аллергеном. Именно из-за антибиотика в ряде случаев возникает сыпь.
Во время инфекционного мононуклеоза происходит увеличение печени и селезёнки. Изменения в органах начинаются с первых дней заражения. Ткани селезёнки могут не выдержать увеличения, что приводит к разрыву органа. Непрерывное увеличение размеров органов наблюдается в первые недели заболевания и продолжается некоторое время после выздоровления ребёнка. В случае стабилизации температуры тела, органы возвращаются в нормальное состояние.
Главным показателем заболевания является воспаление нескольких групп лимфатических узлов, которое возникает из-за избыточного новообразования лимфоидной ткани. Эта ткань в виде налета легко удаляется, поскольку имеет расплывчатую консистенцию. Пальпация безболезненна, лимфоузлы подвижны и плохо коммуницируют с кожей. Лимфоузлы брюшной полости увеличиваются и пережимают нервные окончания, что приводит к возникновению симптомов острого живота.
Из-за этого возможна постановка неверного диагноза и произведение хирургической операции. В случае, если подозревается мононуклеоз у детей, симптомы и лечение должны быть диагностированы и вовремя назначены. Для подтверждения заболевания у ребёнка, назначается лабораторное обследование: разные анализы крови и анализ на уровень антител. Проводится УЗИ печени, селезёнки и других внутренних органов.
Явными признаками заболевания считаются:
- воспаление глоточных и нёбных миндалин;
- увеличение лимфоузлов и органов;
- повышенная температура.
Для того чтобы отличить ангину от мононуклеоза, потребуется серологическое исследование, которое необходимо пройти для постановки верного диагноза. Изменения в крови происходят на последующих этапах заболевания. При инфекционном мононуклеозе в крови возрастают лейкоциты и скорость оседания эритроцитов. В крови повышается уровень атипичных мононуклеаров, которые появляются в течение трёх недель после заражения вирусом.
Увеличение может достигать до 10%. Мононуклеары — это клетки, которые по своему внешнему виду и внутреннему строению аналогичны моноцитам, они указывают на нахождение в организме человека вирусного инфекционного мононуклеоза. Данные клетки, в отличие от крупных лейкоцитов, являются патологическими, и в ряде случаев приводят к серьезному заболеванию. При постановке диагноза важно отличить воспаление миндалевидных желез от ангины, исключить острый лейкоз, болезнь Боткина, дифтерию зева и онкологическое заболевание лимфатической системы.
В затруднительных ситуациях для постановки верного диагноза проводится анализ на антитела. В настоящее время лабораторные исследования (ПЦР) позволяют получить верный результат через непродолжительное время. Носители вируса регулярно проходят серологические исследования на ВИЧ — инфекции, которая увеличивает количество мононуклеаров в крови. Следует посетить ЛОР-врача и провести осмотр глотки при искусственном освещении.
Мононуклеоз у детей: симптомы и лечение медикаментами, Комаровский о мононуклеозе
 Мононуклеоз — коварное вирусное заболевание. Если ребенок или взрослый заразится этим заболеванием, то вирус распространится на всю семью. Кроме того, даже после полного выздоровления человек остается вирусоносителем мононуклеоза на всю жизнь.
Мононуклеоз — коварное вирусное заболевание. Если ребенок или взрослый заразится этим заболеванием, то вирус распространится на всю семью. Кроме того, даже после полного выздоровления человек остается вирусоносителем мононуклеоза на всю жизнь.
Вирус выделяется с помощью частичек слюны, поэтому нет никакого смысла вводить карантин, если был обнаружен мононуклеоз у детей. Симптомы и лечение Комаровский хорошо описывает в своей передаче. Заражение среди членов семьи может произойти не сразу, а в течение некоторого времени. Если заболевание протекает в легкой форме, возвращение в школу возможно уже после полного выздоровления.
Мононуклеоз на сегодня не имеет какого-либо специального лечения. От этой болезни нет даже противовирусного препарата. Избавляться от вируса приходится дома. Госпитализации могут подвергаться дети, у которых это заболевание протекает особенно тяжело, в таких случаях рекомендованы условия стационара и постельный режим.
Госпитализировать ребенка необходимо при следующих признаках:
- Температура тела выше 39,5.
- Наблюдается ярко выраженная интоксикация.
- Существует риск развития осложнений.
- Есть угроза асфиксии.
Не стоит впадать в панику, если обнаружен мононуклеоз у детей. Комаровский говорит, что детский мононуклеоз ориентирован на основную терапию, которая направлена на борьбу с симптомами болезни и патогенетическую терапию с применением средств для снижения температуры тела в виде сиропов. Необходимо произвести купирование ангины при помощи местных антисептико. Предусмотрено также использование десенсибилизирующих средств. Общеукрепляющая терапия ориентирована на витаминотерапию.
Больше всего больной организм ребенка нуждается в витаминах В, С и Р. Назначение особой диеты необходимо в случае увеличения печени и нарушения ее работы. Также рекомендуют принимать желчегонные сборы и гепатопротекторы. Приемлемо совместное использование иммуномодуляторов и противовирусных препаратов в лечении. Возможно назначение Имудона, Детского анаферона, Виферона, Циклоферона.
При возникновении воспаления в носоглотке рекомендовано лечение антибиотиками. Иногда назначают лечение пробиотиками, а при возникновении тяжелого гипертоксического течения рекомендован недельный курс преднизолона. Применим при риске асфиксии. Экстренная спленэктомия показана при разрыве селезенки. Однако противовирусные препараты не оказывают должного эффекта при лечении мононуклеоза у детей.
Поэтому врачи вынуждены назначать симптоматическое лечение:
- Жаропонижающие средства показаны при температуре, ознобе, боли в мышцах и сильной слабости.
- Обильное питье при высокой температуре.
- Качественный отдых на время лечения.
Антибиотики стоит принимать только при появлении осложнений, при нормальном течении болезни в них нет необходимости. Следует отметить, что от интерферонов при детском мононуклеозе лучше отказаться.
Инфекционный мононуклеоз у детей: симптомы и лечение
 Лечение детей проводят чаще всего дома, но есть и исключения, как и в любых других заболеваниях. За ребенком надо наблюдать и ухаживать. Если ребенку становится трудно дышать, он начинает задыхаться, это, как правило, происходит из-за отека гортани, тогда понадобится госпитализация.
Лечение детей проводят чаще всего дома, но есть и исключения, как и в любых других заболеваниях. За ребенком надо наблюдать и ухаживать. Если ребенку становится трудно дышать, он начинает задыхаться, это, как правило, происходит из-за отека гортани, тогда понадобится госпитализация.
При подозрении на инфекционный мононуклеоз у детей, симптомы и лечение необходимо определять как можно раньше. Одним из симптомов является увеличение селезенки в размерах, что может привести к осложнению, то есть к ее разрыву и если есть такая угроза, то в больнице проводят операцию. Также следует отметить, что разработанного лекарственного средства и лечения инфекционного мононуклеоза на сегодняшний день нет, хотя это заболевание постоянно изучают, ставят эксперименты и проводят различные клинические исследования.
Дети, перенесшие инфекционный мононуклеоз, нуждаются в наблюдении врача в течение долгого времени, от 6 месяцев до года. Необходимо сдавать анализы, и контролировать остаточные признаки после перенесенного заболевания. Самое важное — это следить за составом крови и его изменением. В одном исследовании, которое проводилось для того, чтобы узнать время восстановления организма после заболевания, участвовало сто пятьдесят взрослых и детей. Исследование длилось на протяжении 6 месяцев.
По окончании исследования были сделаны некоторые выводы, такие как:
- Воспаление лимфатических узлов проходит после 1-го месяца заболевания инфекционным мононуклеозом.
- Если температура у болеющего держится несколько недель с начала заболевания в пределах 37-37,5, то это можно считать нормой при инфекционном мононуклеозе.
- На протяжении долгого времени пациенты испытывают утомляемость и сонливость, как во время протекания болезни, так и при восстановительном процессе.
Не раз уже говорилось и писалось, что основными осложнениями при такой болезни являются:
- Сбой в работе печени.
- Гепатит.
- Увеличение селезенки и миндалин.
- Осложнения, в связи со вторичной инфекцией (стрептококк, стафилококк).
- Иммунодефицит.
- Рак на фоне снижения иммунитета.
Инфекционный мононуклеоз у детей симптомы и лечение имеет вполне конкретные, однако, ребенок, болеющий инфекционным мононуклеозом, должен придерживаться особой диеты, в состав которой входит много ограничений. Восстановление организма после болезни пойдет значительно быстрее, если ребенок будет правильно питаться. Так как вирусный мононуклеоз дает осложнения на работу печени, то ребенку следует придерживаться особой диеты от полугода до года, после выздоровления.
Особая диета, которая не будет нагружать работу печени, состоит из:
- Убрать копченое, сладкое, жареное из рациона ребенка. Также необходимо убрать чеснок, лук и бобовые.
- В питание может входить сметана, сыры, сливочное и растительное масло, но в очень маленьком количестве.
- Увеличить употребление бульонов, молочных продуктов, нежирного мяса, фруктов, овощей.
- Пища должна быть богата витаминами и быть легкой.
 Желательно, чтобы было раздельное питание. Восстановительный процесс после перенесенного инфекционного мононуклеоза у детей занимает очень большой период времени. В этом периоде есть много особенностей, которые описаны выше.
Желательно, чтобы было раздельное питание. Восстановительный процесс после перенесенного инфекционного мононуклеоза у детей занимает очень большой период времени. В этом периоде есть много особенностей, которые описаны выше.
Не стоит забывать, что этот процесс длится от 6 месяцев до 1-го года. Ребенку в этот период очень тяжело, так как последствия, после перенесенного инфекционного мононуклеоза, остаются надолго.
Ребенок перенес инфекционный мононуклеоз, это значит надо готовиться к плохому аппетиту, сонливости, усталости, чувствительности к внешним воздействиям, вялости. Необходимо придерживаться особой диеты, обеспечить ребенка обильным питьем, не загружать делами и давать больше отдыхать, спать, избегать переохлаждений и перегреваний, больше быть на свежем воздухе, находиться под наблюдением лечащего врача, не вступать в контакт с болеющими, не участвовать в массовых мероприятиях, усиленно заниматься укреплением ослабленного иммунитета.
gajmorit.com