Вирус Эпштейн-Барр у детей: симптомы и последствия. Осложнения вируса эпштейн барра
Вирус Эпштейна-Барр - осложнения и их лечение
Содержание статьи
Вирус Эпштейна-Барр относится к группе герпесной инфекции. Он широко распространён среди населения планеты, приблизительно 90% всего человечества имеет к нему иммунитет. В основном заражение происходит ещё в детском возрасте. Процесс инфицирования часто протекает бессимптомно, поэтому человек может и не догадываться о заражении. При появлении определённых факторов, происходит реактивация вируса, и он становится причиной различных болезней. Инфекция передаётся контактно-бытовым путём.
Чем опасен вирус Эпштейна-Барр?
Самым опасным последствием является его способность провоцировать формирование злокачественных новообразований. Инфекция способна вызвать большое количество тяжёлых патологических состояний в организме человека. Часто диагностика вируса Эпштейна-Барр затрудняется из-за того, что симптомы подобны другим заболеваниям.
Осложнения, которые может вызвать данная инфекция:
- Мононуклеоз
- Синдром хронической усталости
- Злокачественные новообразования (назофаренгиальная карцинома, лимфогранулематоз, лимфома Беркитта)
- Аутоиммунные заболевания (аутоиммунный гепатит, ревматоидный артрит, синдром Шегрена)
- Гемофагоцитарный синдром
Инфекционный мононуклеоз
Инфекционный мононуклеоз – это заболевание, которое начинается остро и поражает ратикулоэндотелиальную и лимфатическую систему. Наиболее часто заболевание возникает в детском и юношеском возрасте в результате первичного проникновения в организм вируса Эпштейна-Барр. Взрослые практически не болеют этим заболеванием, если же всё такие болезнь возникает, то форма заболевания стёртая.
Основные симптомы мононуклеоза:
- Повышение температуры до 40 градусов
- Боль и воспаление в горле
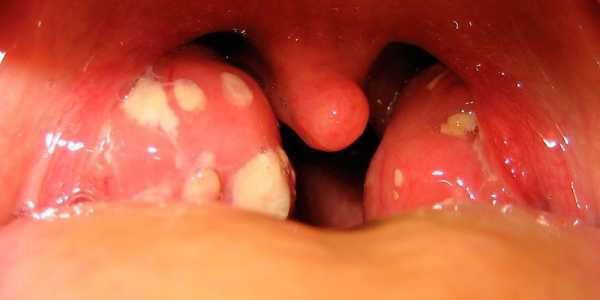
- Налёт на миндалинах
- Головная боль
- Увеличение лимфоузлов
- Происходит увеличение печени и селезёнки
- Появляется различного характера сыпь
Диагностика заболевания не составляет труда, в крови пациента находятся атипичные мононуклеары. В случае реактивации, возникает хроническая форма мононуклеоза. Последствия мононуклеоза встречаются довольно редко, если же осложнения возникают, то поражают лёгкие, нервную систему, печень и сердечную мышцу.
Синдром хронической усталости
Это заболевание, возникающее чаще всего у женщин, характеризуется длительным переутомлением, которое не проходит после полноценного отдыха.
Специалисты установили ряд факторов способных влиять на развитие этой патологии:
- Долговременные болезни, ослабляющие иммунитет
- Образ жизни, при котором человек систематически недосыпает и физически перенапрягается
- Психоэмоциональное перенапряжение
- Инфекция, способная привести организм к постоянному истощению
- Неправильное питание
Синдром хронической усталостиОсновные симптомы СХУ: бессонница, апатия, нарушение памяти, снижение иммунитета, головные боли, эмоциональные нарушения, иногда повышение температуры.
Диагностика СХУ иногда бывает затруднена, так как симптомы могут совпадать с другими патологиями, только после исключения всех иных патологий врач может поставить точный диагноз. Осложнения синдрома хронической усталости могут быть разнообразны, ведь давно известно, что стресс напрямую связан с развитием многих патологических состояний в организме.
Злокачественные новообразования
Лимфома БеркиттаЛимфома Беркитта − это наиболее распространенное последствие ВЭБ, среди злокачественных образований. Однако, Лимфома Беркита имеет географическую особенность и встречается преимущественно в африканских странах. Опухолевые клетки поражают лимфатические узлы, надпочечники, яичники и почки. Опухоль быстро распространяется и поражает другие системы организма. Диагностика болезни состоит из проведения биопсии и ряда клинических обследований.
Лимфогранулематоз фотоЛимфогранулематоз – это опухолевое поражение лимфатической системы. Лимфогранулематоз имеет наследственный характер. ВЭБ приводит к нарушению в образовании лимфоцитов, которые начинают бесконтрольно размножаться. Течение болезни зависит от того, какая форма заболевания преобладает. Начало может быть острым и сопровождаться высоким подъёмом температуры и быстротечным распространением опухолевых клеток, однако, в основном болезнь протекает в хронической форме. Основной симптом лимфогранулематоза – это воспаление и увеличение лимфоузлов различных органов. У больных отмечается повышение температуры тела, зуд, ломота в теле, стремительное снижение массы тела.
На фото: планирование лечение Кибер-Ножом назофарингеальной карциномыНазофаренгиальная карцинома – злокачественное новообразование, которое локализуется в верхней части глотки. Симптомы данной патологии очень похожи на симптомы инфекционного заболевания, поэтому его диагностика затруднена. К симптомам назофаренгиальной карциномы относят: одностороннее снижение слуха, нарушение речи, изменение голоса. Последствия поздней диагностики могут пагубно сказаться на здоровье и жизни человека.
Аутоиммунные заболевания
При воздействии инфекции на аутоиммунную систему происходит сбой в её работе, приводящий к развитию различных патологий.
Аутоиммунный гепатит – это воспаление тканей печени с образованием в ней большого количества иммунных клеток. Аутоиммунный гепатит очень быстро прогрессирует и может привести к такому осложнению, как цирроз печени. Основные симптомы: быстрая утомляемость, отсутствие аппетита, боли в подреберье, желтушность, печеночная энцефалопатия. Диагностика заболевания усложнена, через большую схожесть с острой формой гепатита.
Ревматоидный артрит – воспалительный процесс поражающий преимущественно суставы. Основные симптомы ревматоидного артрита: скованность движений в суставах, боль в суставе, отёчность тканей вокруг сустава, повышение температуры тела. Своевременная диагностика и лечение ревматоидного артрита очень важны, чем раньше начнётся лечение, тем меньше вероятность появления последствий.
Синдром ШегренаСиндром Шегрена – аутоиммунное поражение секретирующих желез, в основном слюнных и слёзных. Симптомы проявления данного заболевания: нарушение функции желез, поражение глаз, снижение зрения (в случае поражения слёзных желез). Хроническая форма развития проявляется при воспалении слюнных желёз, появляется сухость слизистых оболочек, увеличение размера желёз, общее недомогание. Осложнения синдрома Шегрена могут проявляться в виде развития воспалительных процессов в носоглотке, легких, поджелудочной железе.
Гемофагоцитарный синдром
Гемофагоцитарный синдромГемофагоцитарный синдром – это синдром, включающий в себя ряд заболеваний, спровоцированных нарушением регуляции Т-лимфоцитов и макрофагов. Главным признаком гемофагоцитарного синдрома является длительная лихорадка, которая не поддаётся лечению антибиотиками. Далее к признакам присоединяются симптомы интоксикации, судороги, на коже появляются высыпания. В клинических анализах наблюдается снижение количества клеток крови. Последствия гемофагоцитарного синдрома могут быть плачевными, вплоть до летального исхода, поэтому заболевание требует незамедлительного лечения.
vysypanie.ru
симптомы, лечение, последствия и профилактика
Профессор Майкл Эпштейн и его аспирантка Ивонна Барр, описали сравнительно недавно – в 1964 году – вирус, которому дали двойное название по их фамилиям – Эпштейна-Барр. Несмотря на то, что это один из самых распространенных микроорганизмов вида герпесов, он до сих пор «обойден» вниманием.
Содержание статьи
Этот микроорганизм выделили в материалах биопсии опухолей-лимфом, взятых у детей из африканских стран.
Отличие этого вируса от его «собратьев» – он кодирует 85 протеинов. Для сравнения: вирус простого герпеса кодирует всего 20. Вирус прикрепляется к клетке с помощью особого строения – на его поверхности находится большое количество гликопротеинов, обеспечивающих надежное внедрение в слизистую.
После проникновения в организм вирус остается на всю жизнь, им заражено 90% людской популяции. Передается он через контакты, при операциях – через кровь и костный мозг — и воздушно-капельным путем.
Но в большинстве случаев вирус Эпштейна-Барр детям передается с поцелуями от инфицированных взрослых. Опасность данной патогенной флоры состоит не в ее проникновении в организм, а в том, что она провоцирует злокачественные процессы и вызывает заболевания, которые у людей с пониженным иммунным статусом могут спровоцировать серьезные осложнения. Одной из болезней, которые возникают при внедрении вируса Эпштейн-Барр, является инфекционный мононуклеоз или болезнь Филатова.
Увеличение его активности вызывает следующие заболевания:
- синдром хронической усталости;
- системный гепатит;
- лимфогранулематоз;
- лимфомы;
- рассеянный склероз;
- волосатую лейкоплакию ротовой полости и некоторые другие.
Характерная симптоматика вируса Эпштейна-Барр зависит от болезни, которую он спровоцировал, однако на его внедрение указывают общие признаки.
Например, инфекционный мононуклеоз вызывает следующие симптомы:

- повышенная утомляемость;
- признаки фарингита;
- повышение температуры свыше фебрильной – более 39º;
- к 5-7 дню увеличиваются лимфоузлы, начиная с шейных;
- увеличивается в размерах селезенка, иногда – печень;
- моча темнеет;
- сыпь имеет неоднородный характер – одновременно появляются: крапивница, папулы с жидкостью, розеолы.
Аналогичная симптоматика возникает и при хронической инфекции вируса Эпштейна-Барр, единственно – во время нее нарушается функция носового дыхания и снижаются умственные способности.
На фоне болезни, вызванной этим вирусом, начинается внедрение патогенной флоры иного вида и происходит вторичное инфицирование, может начаться кандидоз, стоматит, воспалительные болезни верхних и нижних дыхательных путей и пищеварительных органов.
Инфекционный мононуклеоз может иметь легкое течение и тяжелое, в некоторых случаях он через 4 месяца проходит без лечения.
Но внедрение вируса иногда вызывает тяжелые осложнения, которые появляются после болезни:

- энцефалит и менингит;
- обструкция бронхолегочного дерева;
- общее поражение нервной системы
- гепатит;
- поражения черепномозговых нервов;
- перикардит;
- миокардит.
Эти заболевания чаще возникают у детей, так как взрослые переболели мононуклеозом еще в детстве. В какой бы форме ни протекали заболевания, вызванные внедрением вируса.
Эпштейна-Барр – острой или хронической – их необходимо лечить. Только так можно избежать появления осложнений.
Чтобы выявить в организме вирус Эпштейна-Барр используются следующие лабораторные диагностические исследования.

- В общем анализе крови высчитывается количество лейкоцитов, моноцитов и лимфоцитов – при заражении их количество превышает норму;
- Биохимический анализ – ферментные показатели АСТ, ЛДГ и АЛТ повышены;
- Проводится оценка состояния иммунной системы: уточняется выработка интерферона, иммуноглобулинов и т.д;
- Проводят серологическую диагностику – вовремя нее выявляются антитела к вирусу Эпштейна-Барр. Определяют титры IgM. Они повышены при клинической картине, которую вызывает мононуклеоз, но так же остаются высокими и после выздоровления – иммунитет против этого вируса сохраняется на всю жизнь;
- Во время ДНК диагностики устанавливается, имеются ли антитела в физиологических жидкостях: слюне, мазках из верхних дыхательных путей, спином мозге;
- При культуральном методе устанавливается распространение вируса – его выращивают на клетках головного мозга, клетках больных лейкомией и т. д.
Исследования позволяют не только найти в крови вирусные частицы, но и определить степень поражения организма и предсказать риск появления осложнений.
Не существует определенной схемы, по которой проводится лечение. К каждому случаю необходим свой терапевтический подход.
Все больные при подозрении на инфекционный мононуклеоз госпитализируются в обязательном порядке.
Рекомендуются:

- постельный режим;
- увеличение количества выпиваемой жидкости – напитки должны быть теплыми;
- респираторные проявления купируются сосудосуживающими каплями и полосканиями – растворами с антисептиками и народными средствами;
- снижение температуры;
- витаминотерапия;
- антигистаминные средства.
Начинается терапия с применения противовирусных средств разных групп: «Арбидола», «Валтрекса», «Ацикловира», интерферонов.
Антибиотики включают в терапевтические мероприятия чаще при присоединении вторичной инфекции или респираторных состояниях острой тяжести.
Иммуноглобулины, используемые против вируса Эпштейна-Барр, являются одними из основных препаратов, помогающими избежать осложнений после заболеваний, вызванных внедрением этой патогенной флоры. Иммуноглобулин вводится в инъекциях внутривенно. Терапия дополняется средствами, повышающими иммунный статус организма – иммуномодуляторами и биологическими стимуляторами: «Деринат», «Ликопид», цитокины, «Актовегин»…
При возникновении дополнительных симптомов их устраняют по индивидуальным схемам. Снижают температуру обычными жаропонижающими средствами, при кашле назначают муколитики и противокашлевые препараты, отиты лечат специальными каплями, насморк – сосудосуживающими препаратами местного действия.
Длительность заболевания варьируется от 2-3 недель до 3-4 месяцев, все зависит от тяжести симптоматики.
Не допустить внедрения вируса Эпштейна-Барр невозможно, необходимо постараться создать условия, чтобы организм ребенка как можно легче перенес «встречу» с ним и выработал в дальнейшем иммунитет на всю жизнь. Дети с нормальным иммунным статусом нормально переносят мононуклеоз – он у них может протекать даже бессимптомно.
Для детей, имеющих низкий иммунный статус или иммунодефицит, разработана специальная вакцина, которая предупреждает заражение этим вирусом.
Особенно важны прививки детям Африки – есть теория, что вирус имеет расовое действие и вызывает у темнокожих детей образование лимфом.
Надежной профилактикой являются меры по укреплению иммунитета. Для этого достаточно проводить обычные мероприятия закаливания, проводить витаминизацию организма, вовремя пролечивать сезонные и инфекционные заболевания.
Повысит устойчивость организма пребывание на свежем воздухе и рациональное отношение к раздражающим факторам.
Все эти профилактические мероприятия повышают устойчивость организма к вирусу Эпштейна-Барр и позволяют перенести его внедрения с минимальными последствиями.
Видео: Вирус Эпштейна-Барр
Понравиласьстатья?
Вам понравилась статья?
Рейтинг из
ДаНет
Спасибо за голос
mjusli.ru
Вирус Эпштейна-Барра - описание, патогенез, симптомы, диагностика, лечение.
Описание Вируса Эпштейна-Барра:
Вирус Эпштейна-Барра (ВЭБ) – вирус из семейства герпесовирусов, является вирусом герпеса четвертого типа. Может присутствовать в организме человека пожизненно и вызывать ряд заболеваний. Вирус Эпштейна-Барра у детей может появиться в раннем возрасте. Доказано, что 80% всего населения земного шара являются носителями вируса.
Патогенез Вируса Эпштейна-Барра:
В отличие от многих других герпесвирусов, вирус Эпштейна-Барр поражает в первую очередь эпителиальные клетки рта, глотки, миндалин и слюнных желез. Здесь он размножается наиболее активно.
При первичном заражении после активного увеличения количества вирионов в эпителиальной ткани они попадают в кровь и разносятся по всему организму. Большое количество их помимо слюнных желез обнаруживается также в клетках шейки матки, печени и селезёнки. Главной мишенью их становятся В-лимфоциты, клетки иммунной системы.
Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение клеток, а наоборот — стимулирует их клонирование. В результате в острой фазе заражения количество лимфоцитов лавинообразно увеличивается, они заполняют лимфатические узлы, вызывая их набухание и уплотнение.
Поскольку В-лимфоциты сами по себе являются защитными клетками организма, заражение их вирусом приводит к подрыву иммунитета. Однако сами заражённые лимфоциты достаточно быстро и эффективно уничтожаются клеточными системами защиты — Т-лимфоцитами, Т-супрессорами и NK-лимфоцитами. При этом сами эти типы клеток вирусом Эпштейна-Барр не поражаются, и потому в любом случае играют важную роль в борьбе с вирусом. Однако при иммунодефиците их количество столь мало, что сдержать развитие инфекции они не могут.
В острой фазе заражения на каждую тысячу здоровых В-лимфоцитов приходится один заражённый. После выздоровления организма носителем вируса является один В-лимфоцит из миллиона.
В случае ослабленного иммунитета активное увеличение количества заражённых В-лимфоцитов приводит к запуску процессов злокачественной трансформации как самих В-лимфоцитов, так и тех органов, в которых количество вирусных частиц особенно велико. Сам вирус без надёжного иммунного ответа поражает клетки сердца и мозга, и у больных иммунодефицитами может привести к серьёзным нарушениям в работе центральной нервной системы, сердечной мышцы и даже к смерти.
Симптомы Вируса Эпштейна-Барра:
В трёх случаях из четырёх заражение организма вирусом Эпштейна-Барр сопровождается развитием инфекционного мононуклеоза.
Клиническая картина этой болезни достаточно разнообразна и потому во многих случаях её можно спутать с симптоматически сходными заболеваниями.
Инкубационный период болезни длится 1-1,5 месяца. Только после этого появляются первые симптомы болезни:
- лихорадка
- ангина
- увеличение лимфатических узлов
- боли в горле
- увеличение селезёнки и печени
- общее недомогание
- головные боли
- озноб
- нарушения пищеварения
- желтуха
- периорбитальный отёк
- сыпь на теле.
Температура при мононуклеозе повышается незначительно, но держится на протяжении двух-четырёх недель. При болезни воспаляются в основном лимфатические узлы на затылке и на шее, а в особо тяжёлых случаях происходит увеличение их по всему телу.
В первые недели болезни большинство симптомов её напоминают симптомы стрептококковой ангины. Для различения их необходимо проводить специальную диагностику мононуклеоза. Кроме того, во врачебной практике нередки случаи, когда мононуклеоз принимался за краснуху, ОРЗ, псевдотуберкулёз, дифтерию, гепатит, лейкоз и даже ВИЧ.
При атипичном протекании болезни многие симптомы могут не проявляться вовсе, а другие выражаться в чрезмерно гипертрофированной форме.
Иногда при мононуклеозе у больных появляется выраженная сыпь на теле. При приёме антибиотиков эти высыпания оказываются наиболее выраженными.
При лабораторном обследовании больных мононуклеозом у них диагностируют лейкоцитоз, лимфоцитоз, нейтропению и тромбоцитопению. Почти у половины больных наблюдается увеличение концентрации билирубина, а у 90% пациентов диагностируется изменения биохимических показателей функции печени.
Из-за увеличения размеров селезёнки, являющейся главным депо лимфоцитов в организме, больным мононуклеозом категорически запрещается подвергать себя физическим нагрузкам. При серьёзном мышечном напряжении в этом случае может произойти разрыв селезёнки больного, и если в течение получаса-часа его не доставить в хирургическое отделение, наступит смерть.
Но в целом инфекционный мононуклеоз не является смертельно опасной болезнь. Летальные исходы при нём — крайне редкое явление, случающиеся в основном у больных иммунодефицитами.
Как правило, спустя три-четыре недели после появления симптомов болезнь проходит сама по себе, даже без лечения. Рецидивы её практически никогда не возникают, но в некоторых случаях после самого мононуклеоза могут появляться различные осложнения. Среди них:
- Поражения нервной системы — энцефалит и менингит. Чаще всего встречаются у детей.
- Поражения черепных нервов, приводящие к развитию синдрома Белла, нейропатии, синдрома Гийена-Барре и миелита.
- Аутоиммунная гемолитическая анемия, иногда сопровождающаяся желтухой и гемоглобинурией.
- Обструктивная болезнь дыхательных путей.
- Гепатит, иногда — с молниеносным характером протекания.
- Миокардит и перикардит.
Последние три заболевания сопутствуют мононуклеозу редко, но приводят к достаточно серьёзным последствиям.
Диагностика Вируса Эпштейна-Барра:
Для дифференцировки мононуклеоза от сходных заболеваний, а также для выявления в организме вируса Эпштейн-Барр на ранних этапах его развития используют несколько основных диагностических методов:
- Серологическую диагностику, при которой в подавляющем большинстве случаев определяют титр антител IgM. Титр 1:40 уже является диагностически значимым, особенно при характерной для мононуклеоза симптоматической картине.
- Определение титра специфических антител к вирусу. Этот способ особенно актуален для детей, у которых не имеется гетерофильных антител. Кстати, после перенесения мононуклеоза титр специфических IgG остаётся высоким на всю жизнь.
- Иммуноферментный анализ.
- Полимеразная цепная реакция.
- Культуральный метод.
Последние три метода позволяют найти в крови или отдельных тканях ДНК вируса или сами вирусные частицы. При культуральном методе вирионы растят на культуре клеток головного мозга, лимфомы Беркитта, крови больных лейкемией.
Лечение Вируса Эпштейна-Барра:
Сегодня не существует специфических средств лечения инфекции Эпштейна-Барр. При крепком иммунитете болезнь обычно проходит сама по себе без последствий.
При осложненном течении заболевания больному назначают противовирусные средства: Ацикловир или Зовиракс — что практически одно и то же – детям до 2 лет по 200 мг, от 2 до 6 лет – по 400 мг, и старше 6 лет — по 800 мг 4 раза в сутки на протяжении 7- 10 дней.
В комплексном лечении чаще всего используют препараты интерферонового ряда. Из них:
- Виферон-1 назначают в ректальных свечах по 150 000 МЕ детям до 7 лет
- Виферон-2 - по 500 000 МЕ детям от 7 до 12 лет
- Виферон-3 по 1 000 000 МЕ детям старше 12 лет и взрослым утром и вечером в течение 10 дней.
Дополнительно больным назначают индукторы интерферона: Арбидол и Циклоферон. Последний дают детям от 4 до 7 лет по 150 мг, от 7 до 14 лет — по 300 мг, детям старше 14 лет и взрослым — по 450 мг однократно на 1, 3, 5, 8, 11, 14, 17, 20, 23 и 26-й день болезни. К тому же, 5% мазь Циклоферона эффективна для обработки гнойных налетов.
Детям до 4 лет Циклоферон вводят парентерально в дозе 6–10 мг/кг.
В терапии против вируса Эпштейна-Барр традиционно применяют иммуноглобулин человека. Детям старше 3 лет его вводят внутримышечно по 3 мл, взрослым – по 4,5 мл 4-5 раз с интервалом 48 часов. Назначают Полиоксидоний, обладающий дезинтоксикационным и иммуномодулирующим действием, по 6-12 граммов взрослым внутримышечно, детям - по 0,1–0,15 мг/кг 1 раз в день. Обычно бывает достаточно 5-7 инъекций.
В период реконвалесценции показан Ликопид – современный иммуномодулятор последнего поколения, а также натуральные адаптогены: эхинацея, элеутерококк, родиола розовая и ноотропы. При затяжном течении заболевания продолжают приём Циклоферона на протяжении 2-3 месяцев с интервалом 5 дней.
Для лечения хронической активной инфекции вируса Эпштейна-Барр начинают применять рекомбинантные альфа-интерфероны: Интрон А, Роферон-А, Реаферон-ЕС.
Тактика ведения больного инфекционным мононуклеозом зависит от тяжести течения заболевания. При легких формах лечение проводится амбулаторно. На период повышения температуры необходимы:
- постельный режим
- обильное теплое, витаминизированное питье
- сосудосуживающие капли в нос – Фурацилин с адреналином, Софрадекс, Нафтизин, Санорин
- полоскание горла растворами антисептиков — тем же Фурацилином, а также Йодинолом, отварами ромашки или шалфея
- прием витаминов В, С, Р, жаропонижающих и обезболивающих средств (Нурофен, Панадол, Парацетамол, Бруфен)
- употребление антигистаминных средств – Кларитина детям от 2 до 12 лет по 5 мл сиропа 1 раз в день, детям старше 12 лет – 10 мг в сутки, а также Фенистила, Тавегила, Диазолина, Зиртека.
В редких случаях при мононуклеозе появляется необходимость в госпитализации больного. Показаниями для этого являются высокая лихорадка, выраженная интоксикация, угроза асфиксии, развитие осложнений. В стационаре проводится инфузионная терапия 0,9% раствором натрия хлорида, 5% раствором глюкозы с витаминами С и В1. При необходимости назначают гепатопротекторы: детям старше 5 лет Карсил из расчета 5мг/кг массы в сутки, а также Эссеншиал, Галстену.
В случае развития осложнений или присоединении вторичной бактериальной инфекции показано применение антибиотиков Цефалоспоринового ряда 3-го поколения:
- Цефотаксим детям с массой до 50 кг – внутривенно или внутримышечно 50–180 мг/кг за 4–6 введений
- Цефтриаксон детям из расчета 50–80 мг/кг массы тела в сутки за 2 введения
- антипротозойные препараты Метронидазол.
Больным с гематологическими осложнениями, обструкцией дыхательных путей назначают глюкокортикоиды: Преднизон, Дексаметазон, Преднизолон в дозе 0,14 мг на кг веса в сутки в 3-4 приема коротким курсом.
meddex.ru
Вирус Эпштейна – Барра (ВЭБ)
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов – белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра. Как много людей заражено вирусом Эпштейн-Барр? В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер: антитела выявляются у 50% выпускников средних школ; к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
Со слюной, например, при поцелуях; при переливании крови;половым путем; распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
Заболевания, вызываемые вирусом Эпштейн-Барр?
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание – инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом. Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инфекционный мононуклеоз. Клиническая картина.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 – 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.Через 2 – 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 – 40 0С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 – 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба – постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов – нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами . Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы – миокарда), перикардит (воспаление “сердечной сорочки”, оболочки сердца – перикарда), пневмония.
Как лечится инфекционный мононуклеоз?
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 390С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 – 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Эпидемиология
ВЭБ передается преимущественно со слюной, иногда при переливании крови и не является высоко контагиозным. Первичная инфекция в основном поражает детей раннего возраста, а также малообеспеченные слои населения и популяции в развивающихся странах. Инфекционный мононуклеоз обусловливает большинство случаев данного заболевания среди подростков и молодых взрослых. У взрослых в большинстве случаев обнаруживаются антитела к ВЭБ. Вирус выделяется во внешнюю среду из ротоглотки в течение 18 мес после первичного инфицирования. Затем выделение вируса периодически продолжается у всех серопозитивных рекон-валесцентов при отсутствии клинической симптоматики.
Клинические проявления
Инфекционный мононуклеоз. Инкубационный период длится 4-8 нед. Продромальные признаки (слабость, анорексия, озноб) часто на несколько дней опережают начало заболевания в виде фарингита, лихорадки и лимфаденопатии. Выраженный фарингит заставляет больного обращаться за медицинской помощью. Лихорадка отмечена у 90 % больных, температура тела может достигать 39-40°С.
При физикальном исследовании: распространенный фарингит с экссудацией у “/3 больных; шейная лимфаденопатия, захватывающая задние и (или) передние группы лимфатических узлов более чем у 90 % больных, спленомегалия примерно у половины на 2-3-й неделях болезни и сыпь у 5 %. После назначения ампициллина у 90-100 % больных инфекционным мононуклеозом возникает зудящая макулопапулезная сыпь. Фарингит длится не более 5-7 дней с постепенным исчезновением в последующие 7-10 дней; лихорадка тянется 7-14 дней, но иногда дольше; лимфаденопатия исчезает за 3 нед, а слабость сохраняется на протяжении месяцев. Осложнения нечасты, но могут быть тяжелыми, включая развитие аутоиммунной гемолитической анемии, тромбоцитопении, гранулоцитопении, разрыв селезенки, патологию черепных нервов, энцефалит, гепатит, перикардит, миокардит, спазм коронарных артерий, обструкцию дыхательных путей (в результате фарингеальной или паратрахеальной ЗДенопатии). Описаны случаи крайне тяжелой ВЭБ-инфекции, которую расценивали как связанный с Х-хромосомой лимфопролиферативный синдром, или синдром Дункана.
Злокачественные новообразования, связанные с вирусом Эпштейна — БаррЭта зависимость была впервые описана между ВЭБ и африканской лимфомой Бер-китта. Она прослежена у 90 % больных лимфомой, тогда как в США — у 15%; то же установлено в отношении анапластической назофарингеальной карциномы, В-кле-точной лимфомы, особенно у больных с иммунодефицитом после трансплантации аллотканей; у больных с атаксией-телеангиоэктазией (синдром Луи-Бар) и ВИЧ-инфекцией.
Диагностика
Относительный и абсолютный лимфоцитоз отмечен примерно у 75 % больных инфекционным мононуклеозом, чаще на 2-3-й неделе болезни. Гетерофильные антитела (антитела к эритроцитам барана, которые могут быть удалены при абсорбции с эритроцитами быка) встречаются у 50 % детей и 90-95 % подростков и взрослых с мононуклеозом. Обследование, выполненное на первой неделе, у 10-15 % больных дает отрицательный результат. IgM-антитела к антигену вирусной капсулы (АВК) диагностически значимы при первичной ВЭБ-инфекции. Ig-анти-АВК антитела обнаруживаются на ранних этапах инфекционного процесса и сохраняются на всю жизнь. Антитела к ядерному антигену EBNA появляются примерно на 6-8-й неделе и также сохраняются в течение всей жизни. Наличие IgM-анти-АВК антител и сероконверсия титра антител к ядерному антигену EBNA диагностически значимы при первичной ВЭБ-инфекции.
Современным и достоверным методом диагностики ВЭБ является ПЦР в сыворотке крови или лимфоцитах.
Лечение
Лечение инфекционного мононуклеоза — симптоматическое. На 6-8 нед следует ограничить интенсивную физическую активность, которая может вызвать разрыв селезенки. Глюкокортикоиды назначают лишь при синдроме обструкции дыхательных путей, выраженной гемолитической анемии и тромбоцитопении. Состояние некоторых больных с затяжным течением болезни можно улучшить проведением короткого курса преднизолона, но стандартная терапия стероидами не показана.
(справочник Харрисона по внутренним болезням )
pcr.uz
Вирус эпштейна барр у детей (ВЭБ)
При контакте с окружающей средой существует большой риск заразиться каким-либо микроорганизмом.
Одни из них довольно редкие, другие проникают в организм почти каждого человека. Сегодня вирус вирус эпштейна барр у детей является наиболее распространенным на нашей планете.
Содержание статьи
О вирусе Эпштейна-Барра
Это довольно распространенный микроорганизм, он принадлежит к семейству герпесовых. Вероятность заражения довольно высокая, что в основном происходит в раннем, дошкольном, школьном и реже в подростковом возрасте.
Вирус устойчив во внешней среде, однако быстро погибает при высыхании, действии высоких температур, а также дезинфицирующих средств. Отличительная особенности вируса – персистенция в организме пожизненная.
Вирус эпштейн барра у детей характеризуется способностью поражать определенные клетки, системы организма. Самые распространенные из них:
- лимфоретикулярная система;
- иммунная система;
- клетки эпителиальные верхних дыхательных путей, желудочно-кишечного тракта и прочие.
В организме вирусная инфекция эпштейн барра вызывает различные заболевания, в частности инфекционный мононуклеоз у детей.
После проникновения вируса эпштейн барра в организм у человека вырабатывается иммунитет и в большинстве случаях он уже не представляет существенной опасности. Данная инфекция, как и прочие заболевания вирусной природы часто не нуждается в специфическом лечении, несмотря на то, что может протекать длительное время.
Однако в отдельных случаях, например, когда у ребенка серьезнее проблемы с иммунитетом или присутствуют другие заболевания, своевременное лечение – залог здоровья и даже жизни. Поэтому важно обращаться своевременно за медицинской помощью.
История открытия и поведение в различных ситуациях

первооткрыватели ВЭБ инфекции
Возбудитель был открыт в 1964 году М. Э. Эпштейном вместе с аспиранткой И. М. Барр при исследовании образцов опухолей, которые представил Д. П. Беркитт. Последний обнаружил специфическое заболевание у детей младше семи лет, которые проживали в Африке в условиях жаркого, влажного климата.
Во время научных исследований был выявлен возбудитель, а также его достаточная распространенность среди людей. Возбудитель отнесли в группе герпесвирусов.
Согласно исследованиям, носителями вируса эпштейн барра является примерно 50% людей в развитых странах в возрасте до восемнадцати лет. У людей после 35 лет данный показатель составляет 95%.
Инфицирование приводит к формированию стойкого иммунитета, сохраняющегося всю жизнь. Стоит отметить, что Барра у детей, взрослых не погибает: он, как и прочие вирусы герпесной группы, продолжает проживать в организме.
Основная группа риска по заражению – дети после года в период активного общения с другими людьми. Стоит отметить, что у малышей до трех лет проявление вируса проходит в форме легкой простуды или бессимптомно.
Что касается детей школьного возраста и подростков, то у них инфекция ВЭБ в основном протекает в виде инфекционного мононуклеоза.
Люди после сорока не заражаются вирусом эпштейн барра, а если первоначальное инфицирование было, то оно не вызывает выраженного заболевания, что обусловлено наличием иммунитета к родственным вирусам герпеса.
В зависимости от климата преобладают определенные формы заболевания инфекцией эпштейн барра у детей. Существенную опасность микроорганизм предоставляет в странах с субтропическим, тропическим климатом, так как на его фоне возможно развитие злокачественных заболеваний. У ВИЧ пациентов возможно развитие волосатой лейкоплакии языка, лимфомы головного мозга и прочих патологий. В нашей стране при условии отсутствия дефицита иммунитета вирус может протекать бессимптомно.
Пути попадания вируса в организм

Входные ворота для вэб инфекции у детей – слизистая оболочка рта, носа. Именно здесь происходит размножение вируса, а также организация первоначальной защиты. На результаты первичного заболевания влияет множество факторов: иммунитет, сопутствующие заболевания, доза возбудителя.
Основной путь инфицирования вирусом эпштейна барра – заражение через слюну. В ней содержится самое большое количество микроорганизмов. Именно поэтому инфекционный мононуклеоз — основное проявление вируса — еще называют «болезнью поцелуев».
Кроме поцелуев инфицирование может пройти по другим причинам:
- общие средства личной гигиены;
- бытовые предметы;
- прикосновения;
- в утробе от матери к ребенку.
К дополнительным путям заражения вэб инфекцией относятся переливание крови, трансплантационные операции.
Основные источники заражения – больные бессимптомными формами. У детей инфекция чаще всего передается через поцелуи, посуду, детские игрушки (особенно те, которые были во рту у других деток) и в других ситуациях.
Особенности проявления
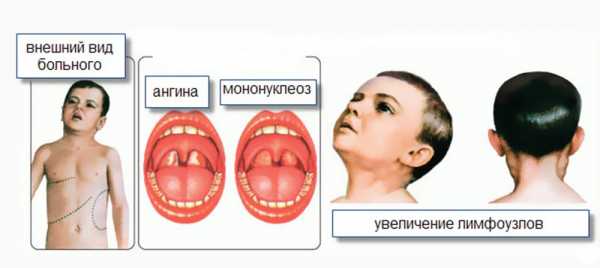
основные признаки вируса эпштейна барра
Вирус эпштейна барр у детей не проявляется сразу, а только по окончанию инкубационного периода. Его срок может колебаться от нескольких недель до двух месяцев. После инкубационного периода вирус заселяет лимфатические узлы, кожные ткани. Затем микроорганизм проникает в кровь, распространяется по организму.
После попадания возбудителя в кровь возможно повышение температуры, интоксикация, затрудняется дыхание. Формируется «первичный очаг» — ангина катаральная. Без должного лечения вирус быстро проникает в другие ткани, органы. Преимущественно поражаются лимфатические узлы, печень, селезенка.
Инфицированный ребенок заразный в начальный период болезни, в ее разгар, а также после выздоровление, и этот период может длиться до полугода. Притом некоторые переболевшие могут выделять вирус пожизненно.
ВЭБ характеризуется специфическим поведением. После проникновения в организм он может не давать о себе знать долгие годы. В таком случае активность микроорганизма сдерживается иммунной системой. Если по определенным причинам иммунитет организма слабнет, ребенок может заболеть.
Симптомы заражения
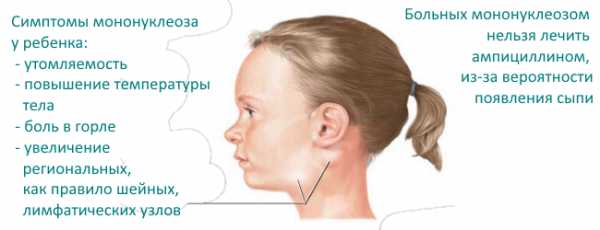
После инкубационного периода (его срок может составлять до нескольких месяцев) появляются симптомы заражения. Первые признаки проявления вэб инфекции у детей выглядят так, как и все вирусные инфекции, а именно:
- слабость в теле;
- повышенная утомляемость;
- ухудшение аппетита;
- увеличение лимфатических узлов;
- значительное увеличение температуры, что проявляется через пару дней после возникновения слабости, плохого самочувствия;
- болезненные ощущения в области печени;
- в некоторых случаях по всему телу появляется сыпь;
- возможно развитие грибковых заболеваний.
Вирус Эпштейна Барр у ребенка приводит к возникновению разного рода болезней. В сегодняшнее время доказана прямая связь между вирусом и инфекционным мононуклеозом. Также могут возникнуть другие болезни, в частности тонзиллит, ангина герпетического типа.
Противовирусная терапия осуществляется исключительно в случаях серьезных проблем с иммунитетом.
Инфекционный мононуклеоз
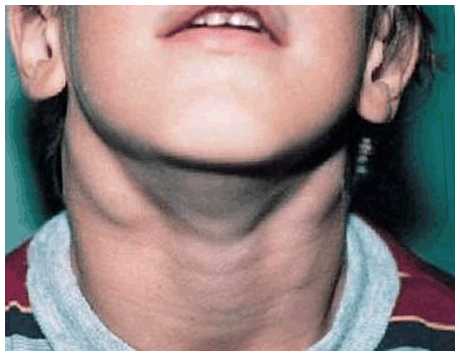
увеличенные шейные лимфоузлы при мононуклеозе
Необходимо отметить, что не всегда инфекционный мононуклеоз вызывается ВЭБ, как и то, что микроорганизм не всегда вызывает инфекционный мононуклеоз. Причиной данного заболевания может быть цитомегаловирус или другой возбудитель. Проявление острого инфекционного мононуклеоза часто напоминает обыкновенную простуду. Наблюдается резкое увеличение температуры, озноб, боли в горле, усталость.
У детей заболевание проявляется следующими симптомами:
- увеличение температуры на протяжении длительного периода — от нескольких недель до месяцев;
- головная боль, слабость, потливость, озноб;
- болезненные ощущения в горле;
- заложенность носа;
- воспаление лимфатических узлов;
- нарушение функционирования желудочно-кишечного тракта;
- боли в суставах, другие.
У грудных малышей такое заболевание проявляется нечасто, так как иммунитет, который передался от матери, защищает ребенка. В случае появления первых симптомов стоит немедленно обратиться за квалифицированной помощью. Своевременное лечение поможет побороть недуг, а также в значительной мере уменьшит вероятность возникновения серьезных осложнений.
При отсутствии надлежащего лечения могут возникнуть нарушения в работе легких, увеличение печени, селезенки. Слабость, утомляемость могут сохраняться на протяжении довольно длительного времени, иногда до полугода. Тяжелое течение заболевания характеризуется четкой связью с территориальными, генетическими особенностями, наличием иммунодефицитных состояний у ребенка.
Стоит отметить, что первый признак мононуклеоза может возникнуть спустя несколько месяцев после заражения. Вирус наиболее активно развивается в лимфоузлах, клетках носа, глотки, что обуславливает определенные симптомы и лечение.
Инфекционный мононуклеоз может протекать довольно долго, однако в отдельных случаях он может пройти самостоятельно.
К сожалению, специфических противовирусных препаратов от данного возбудителя пока нет. В сегодняшнее время только ведется их разработка.
Очень рекомендуем посмотреть видео по данной проблеме известного доктора Комаровского:
Диагностика ВЭБ
При обращении в клинику в первую очередь осуществляется диагностика инфекции эпштейн барра у детей для точного установлении возбудителя.
После точного установления диагноза следует активное лечение.
Подход и к диагностике и к лечению всегда комплексный.
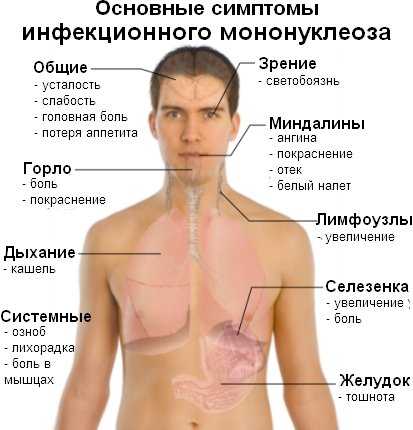
Общий стандарт включает следующие анализы:
- клинический анализ, биохимическое исследование крови;
- общий анализ мочи;
- бактериологические исследования слизистой ротоглотки, носа;
- УЗИ органов брюшной полости;
- консультация ЛОРа и прочих специалистов по показаниям.
Анализ на наличие вируса Эпштейна-Барра позволяет подтвердить или опровергнуть вероятность существования возбудителя в организме. Анализ крови биохимический дает возможность выявить антитела, характерный лейкоцитоз. Очень часто прибегают к иммунограмме, что позволяет определить проблемы в деятельности иммунной системы.
На этапе диагностики определяется группа риска на основе клинических симптомов, данных лабораторного обследования. На основе лабораторных исследований определяется степень поражения организма, определяется дальнейшая стратегия лечения.
Лечение ВЭБ

Лечение вэб инфекции у детей у детей определяется особенностями выражения, запущенностью заболевания и особенностями организма малыша.
Если у ребенка острая форма инфекционного мононуклеоза, первые шаги направлены на перевод болезни в форму более легкую. Как правило, лечение у детей проводится стандартным комплексом медикаментов, в который входят противовирусные препараты, лекарства для укрепления иммунитета. Симптоматическое лечение включает препараты для снижения температуры, полоскание горла, обильное питье, препараты для носа и прочие по показаниям. Все зависит от особенностей проявления вируса в каждой конкретной ситуации.
Хронические формы ВЭБ характеризуются более сложным лечением. Кроме комплекса препаратов может быть назначена специальная диета, комплекс физических упражнений для тела. Коррекция питания призвана уменьшить нагрузку на печень, увеличить защитные силы организма.
Если активность вируса имела легкую форму заболевания, он не вызвал никаких симптомов, поводом обращения к врачу может стать любая болезнь, развившаяся на его фоне. В таком случае основные усилия направляются на лечение этого заболевания. Если возникли бактериальные осложнения, используют антибактериальные средства определенной группы.
Если болезнь развивается у человека с ослабленным иммунитетом, последствия заражения могут быть довольно серьезными. У таких пациентов поражается сердце, нервная система, селезенка, печень. При тяжелом течении поражается дыхательная система, что делает толчок к развитию пневмонии. Реабилитационная терапия включает антибактериальные препараты по показаниям, лечебное питание, режим дня, прием витаминно-минеральных комплексов, противовирусных препаратов по определенной схеме.
Вирус характеризуется обширной распространенностью, длительным течением болезни с повторным возникновением инфекционного процесса у некоторых пациентов. Больные нуждаются в длительной реабилитации и обязательном клинико-лабораторном контроле активности возбудителя.
Лечение может проводиться амбулаторно и в стационарных условиях. К стационарному лечению прибегают в тяжелых ситуациях. Это позволяет оградить больного от здоровых людей, а также предоставить ему комплексную терапию и должное наблюдение.
Возможные осложнения
Активность вируса может спровоцировать различные заболевания, от этого зависит тип возможных осложнений. Вероятность возникновения осложнений невысокая. Наиболее частые последствия наблюдаются в запущенных ситуациях. К ним стоит отнести следующие заболевания:
- Поражение ЦНС, в частности менингит, энцефалит. Симптомы проявляются после двух недель болезни: сильная головная боль, психоз и другие, в отдельных случаях — паралич лицевых нервов.
- Патологии желудочно-кишечного тракта различной сложности.
- Грибковые, бактериальные осложнения.
- Разрыв селезенки. Данное осложнение наблюдается с частотой в 0,5% и чаще проявляется у представителей мужского пола.
- Обструкция дыхательных путей. Возникает из-за чрезмерного роста тканей в миндалинах.
- Гепатит, перикардит, миокардит и прочие осложнения.
Несмотря на то, что возбудитель в большинстве случаев переносится хорошо, он может вызвать серьезные заболевания. Высокая опасность заражения обусловлена беспрепятственной передачей между людьми.
Существенный риск для здоровья и даже жизни предоставляет вирус для людей с первичным, вторичным иммунодефицитом, с определенными генетическими особенностями, территориальной приживаемостью.
Серьезное заболевание, подтверждающее связь с данным возбудителем — Лимфома Беркитта. Это онкологическая болезнь, которая встречается у детей 4-8 лет на территориях жарких стран, в единичных случаях – в соединенных штатах, у детей со СПИДом в Европе. Опухоль может поражать челюсть, надпочечники, яичники, почки, лимфоузлы и другие органы.
Прогноз развития данного заболевания неблагоприятный. Лечение включает противовирусные препараты, химиотерапию, другие мероприятия. Еще одним онкозаболеванием, которое имеет связь с вирусом, является назофарингеальный рак. Основные страны возникновения — Китай, Юго-Восточная Азия. Также могут возникать определенные лимфомы ЦНС, развивающиеся на фоне СПИДа и другие осложнения.
Начальное проявление ВИЧ на фоне вируса Эпштейна-Барра – волосатая лейкоплакия рта. У детей с врожденным иммунодефицитом наличие возбудителя может привести к развитию пролиферативного синдрома. В таком состоянии количество клеток определенного типа увеличивается, что чревато нарушением работы внутренних органов. Это может привести к летальному исходу в результате агранулоцитоза, различных анемий, лимфомы и других осложнений.
У большинства людей заражение вирусом проходит в легкой форме. У детей инфекция Эпштейна-Барра приводит к возникновению инфекционного мононуклеоза – распространенной детской болезни.
Общий прогноз

В большинстве случаях врачи дают положительный прогноз. У детей симптомы проходят, как правило, после двух недель лечения. Однако, несмотря на это, слабость, плохое самочувствие может наблюдаться довольно длительное время, вплоть до нескольких месяцев.
Исходы поражения могут быть различными в зависимости от особенностей поражения и состояния иммунной системы. Это может быть полное выздоровление, приобретение хронической формы инфекции, бессимптомное носительство. При наличии онкологических заболеваниях, ВИЧ – летальный исход.
Лечение народными методами

Несмотря на то, что народная медицина широко распространена в нашей стране, пренебрегать традиционными методами лечения не стоит. При отсутствии должной терапии, используя только народные методы, можно еще больше запустить болезнь. Народную медицину стоит использовать в комплексе с традиционным лечением и только после консультации со специалистом.
Для борьбы с болезнью используют ромашку, календулу, мать-и-мачеху и прочие травы, в составе которых присутствует большое количество витаминов, питательных веществ. Они укрепляют защитные силы организма, обладают успокоительным действием. Полезно принимать зеленый чай с лимоном, медом, однако данное средство может привести к возникновению аллергических реакций.
При необходимости проводят ингаляции с эвкалиптом, шалфеем, но только после разрешения врача, так как в некоторых ситуациях ингаляции противопоказаны и могут привести к увеличению отечности рото-, носоглотки. Рекомендуется проводить методы, направленные на оздоровление и укрепление организма – прогулки на свежем воздухе, закаливание, гимнастика, здоровое питание и прочие.
Профилактика

Специфическая профилактика заражения отсутствует. Все действия направлены на укрепление иммунитета.
Необходимо придерживаться мер предосторожности при появлении больного в окружении, правил личной гигиены.
deteylechenie.ru
Вирус Эпштейн-Барра у детей
Вирус Эпштейна-Барра назван по имени его первооткрывателей, английских докторов Эпштейна и Барра, которые обнаружили его в 1964 году. Инфекционное заболевание, которое вызывается вирусом Эпштейна-Барра носит название «инфекционный мононуклеоз». У маленьких детей заражение этим вирусом часто не замечается, так как протекает довольно легко, однако в более старшем возрасте вирус приводит к типичной картине инфекционного мононуклеоза, буквально «сбивающего с ног» больного. Данное заболевание может возникнуть в любом возрасте, однако чаще всего оно встречается у детей в возрасте от 4-х до 15-ти лет.
Вирус Эпштейна-Барра у детей: симптомы
Инкубационный период длится от 4-х до 8-ми недель. Начинается с симптомов, типичных для вирусных инфекций. Проявляются слабость, боль в суставах, головная боль, снижение аппетита, озноб. Через 2-3 дня развивается сильный фарингит, который может продолжаться неделю, температура повышается до 39-40° С, у ребенка увеличиваются лимфоузлы. У некоторых детей появляются жалобы на боль в животе, что связано с увеличением печени и селезенки. У определенного числа больных появляется сыпь, похожая на сыпь при скарлатине.
Обычно симптомы держатся около двух недель, однако слабость и общая интоксикация организма может продолжаться и несколько месяцев.
Лечение вируса Эпштейна-Барра у детей
- При данном заболевании показан постельный режим, минимум физических нагрузок.
- Лечение симптоматическое как при вирусных заболеваниях.
- Желательно употреблять как можно больше теплой жидкости. Пища ребенка должна быть низкокалорийной и легко усваиваемой. Высокую температуру необходимо понижать жаропонижающим на основе парацетамола, подходящим по возрасту.
- Даже после того, как острая фаза заболевания миновала, после заражения вирусом Эпштейна-Барра, необходимо еще в течение как минимум четырех недель удерживать ребенка от физических нагрузок.
Чем опасен вирус Эпштейна-Барра?
Серьезные осложнения возникают редко, однако про них следует знать. Возможно вторичное бактериальное осложнение, а также поражение центральной нервной системы. В крови может быть обнаружено снижение количества таких элементов крови, как эритроциты, лейкоциты, тромбоциты. В результате разрушения красных кровяных телец антителами может развиться анемия.
Очень редким, но и угрожающим жизни ребенка, осложнением является разрыв селезенки.
Вирус Эпштейна-Барра: последствия
Прогноз для больных вирусом Эпштейна-Барра детей – положительный. Острая симптоматика проходит в течение 2-3 недель. Лишь у 3 % больных этот период является более долгим.
В то же время, слабость и болезненное состояние могут продолжаться от одного до нескольких месяцев.
Профилактика вируса Эпштейна-Барра
К сожалению, не существует специальных мер, которые позволят вам и вашему ребенку предотвратить заражение вирусом Эпштейна-Барра. Однако, чем реже вы будете посещать общественные места, места большого скопления людей, тем более вероятно, что это заболевание обойдет ваш дом стороной. Помните, что вирус передается воздушно-капельным путем, когда носитель заболевания чихает или кашляет, а также через поцелуи.
womanadvice.ru
Вирус Эпштейн-Барра у детей - Estet-Portal
Наиболее распространенным вирусом среди людей считается вирус Эпштейн-Барра, сокращенно ВЭБ. Это герпесвирусная инфекция может поражать детей младшего возраста, начиная от года, школьников, подростков и взрослых людей.
Если малыш после года сталкивается с ней, симптоматика заболевания легко выражена, очень похожа на легкий грипп. Если же инфицирование произошло после 2-3 лет на фоне сниженного иммунитета, у ребенка развивается богатая клиническая картина.
Вирус Эпштейн-Барр у детей подросткового возраста протекает в виде инфекционного мононуклеоза. Более 90% людей на планете инфицированы этой группой герпесвируса и являются переносчиками заболевания.
Опасность инфицирования этим вирусом у детей проявляется нарушениями головного мозга, лимфатической системы, печени и селезенки. Рассмотрим основные причины, симптомы и последствия развития вируса Эпштейн-Барра.
Знакомство с вирусом Эпштейн-Барра
Впервые вирус был идентифицирован Майклом Энтони Эпштейном в 1964 году в процессе сотрудничества с аспиранткой Ивонной М. Барр. Обнаружение вируса произошло после исследования образцов опухолей лимфомы Беркитта.
Образцы были предоставлены хирургом Дэнисом Парсоном. Он изучал развитие лимфомы у детей моложе 7 лет, проживающих в Африке.
Аденоиды у детей: причины возникновения и лечение.
Вирус Эпштейн-Барр у детей передается воздушно-капельным путем, через слюну, средства личной гигиены, посуду, при переливании крови или трансплантации. После инфицирования и выздоровления обычно у человека вырабатывается стойкий иммунитет к этой группе вирусов.
Хотя полностью избавиться от наличия вируса в организме ни ребенку, ни взрослому не удастся. Вирус Эпштейн-Барр у детей и взрослых будет находиться в состоянии покоя после удачного лечения.
Симптомы развития вируса Эпштейн-Барра
Первыми органами, которые инфицируются вирусом, являются слюнные железы, лимфоузлы, миндалины.
На первых годах жизни ребенка после инфицирования вирусом клиническая картина никак себя не проявляет или заметны легкие симптомы, которые чаще напоминают простуду. Поэтому педиатры скорее лечат простуду, нежели вирус.
Какая зависимость иммунитета и возникновения заболевания
Если инфекция попадает в организм ребенка после 2 лет, может наблюдаться увеличение лимфоузлов, слюнных желез, аденоидов. Кроме того, поднимается температура до 37-38 градусов, ощущается слабость у ребенка, нежелание спать или есть, появляются частые боли в животе, отекает носоглотка, могут появиться выделения из носа.
Возможные последствия и диагностика вируса Эпштейн-Барра
Если инфекция в организме ребенка протекала остро и быстро, скорее всего, будут наблюдаться нарушения работы почек, печени, селезенки, иммунной системы.
Также могут развиваться онкологические процессы в лимфоузлах, или других органах: рак желудка, носоглотки, толстой или тонкой кишки, слизистой оболочки рта.
Кроме того развитие ВЭБ у детей может быть причиной не только увеличенных лимфоузлов, развитием лимфаденопатии или лимфаденита, а также постоянным тонзиллитом.
Если вирус Эпштейн-Барра у детей протекает в форме инфекционного мононуклеоза, характерными симптомами могут быть: рвота, болезненность в области живота, редкий стул, пневмония, увеличение лимфоузлов, слабость и головная боль.
У ребенка, переболевшего мононуклеозом, могут наблюдаться в течение полутора лет увеличенные лимфоузлы и проблемы с печенью, почками и селезенкой, могут возникать тонзиллиты и фарингиты.
Особенно опасно отправлять ребенка на прививку, если он инфицирован вирусом – непредсказуемость реакции ставит под удар жизнь малыша.
Внимание! Если у ребенка появились вышеперечисленные симптомы и проявления, убедительная просьба проверить ребенка на наличие вируса Эпштейн-Барра!
Как диагностировать вирус
Чтобы выявить инфицирование вирусом ребенка, необходимо сдать кровь и слюну для лабораторного исследования: общий анализ крови, биохимический анализ крови, иммунограмма, серологические методы.
Лечение вируса Эпштейн-Барра
Действенных методов излечения больных детей, инфицированных вирусом Эпштейн-Барра, на сегодня не существует. Медики могут только устранить клинические проявления и перевести активную инфекцию в латентную фазу, которая не страшна здоровью ребенка.
Узнайте: Вирус Миччегана: что ожидает нас этой зимой.
Инфекционный мононуклеоз и пораженные вирусом органы в организме ребенка лечатся в стационаре. Кроме того, если все же есть шанс, что вирус может в дальнейшем затронуть мозг и жизненно важные органы, медики назначают антибиотики, антигистаминные препараты, и средства для снятия острых проявлений: снятия отека в носу, нормального оттока лимфы.
Узнайте больше: Вирус Эпштейна Барра: симптомы, лечение, последствия.
Если наблюдаются незначительные увеличения лимфоузлов и небольшой отек в носоглотке, лечение может проводить педиатр. Во всех остальных случаях наблюдение и лечение проводит инфекционист.
estet-portal.com