Инфекционный мононуклеоз: симптомы, лечение, последствия. Мононуклеоз у взрослых симптомы и лечение фото
Хронический мононуклеоз у взрослых: симптомы и лечение
Мононуклеоз определяется как острая или хроническая вирусная патология. Провоцируется болезнь специфическим вирусом Эпштейна-Барр (разновидность герпетического агента). Согласно данным медицинской статистики, только 20% вирусного поражения приходится на острые формы мононуклеоза, в то время как в оставшихся 80% клинических случаев наблюдается хронический мононуклеоз у взрослых и детей. Речь идет о латентном течении инфекционного заболевания, когда недуг с самого начала проявляется вяло. В большинстве случаев это говорит о том, что иммунитет справляется с агентом.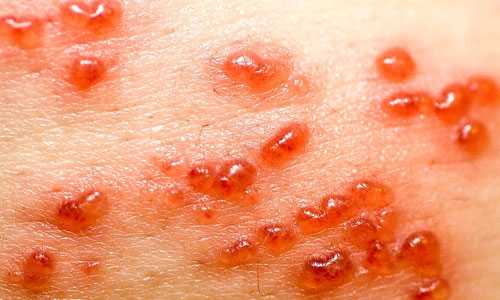
Вероятные факторы развития болезни
Заболевание развивается в результате воздействия двух основных факторов. В первую очередь, необходимо, чтобы инфекция проникла в организм. Учитывая, что вирусом Эпштейна-Барр заражены 95% людей, с большой долей вероятности можно утверждать, что этот фактор присутствует у каждого. Второй необходимый фактор — снижение эффективности работы иммунной системы.
Выделяют несколько способов передачи вирусного агента:
- Воздушно-капельный путь. Инфекционный агент Эпштейна-Барр передается при кашле, чихании, с частичками слюны. Для инфицирования достаточно находиться некоторое время рядом с зараженным человеком. При этом сам носитель может не подозревать, что опасен для окружающих (заразиться от него можно, при этом сам он не болеет).
- Контактный путь. Возбудитель передается при физических контактах. Другое наименование острого и хронического мононуклеоза — болезнь поцелуев. Также возможна передача при половом контакте. Поэтому описанным недугом чаще страдают взрослые люди.
- Бытовой путь. Имеет много общего с контактной формой инфицирования. Заражение происходит при взаимодействии с предметами быта, которыми пользовался больной человек: полотенцами, расческами, гигиеническими средствами (зубными щетками и тому подобным).
- Трансмиссионный путь. Встречается сравнительно редко. Тем не менее, если реципиент не инфицирован, велика вероятность проникновения вируса в организм с кровью от донора.
- Наконец, возможно попадание агента в организм человека при прохождении по родовым путям от беременной матери к ребенку. Это один из наиболее распространенных путей распространения инфекции.
- Алиментарный (фекально-оральный) путь. Встречается крайне редко. Сколько-нибудь заметной эпидемиологической значимости не имеет.
Даже будучи носителем агента Эпштейна-Барр, пациент далеко не всегда страдает мононуклеозом. Это означает, что непосредственно болезнь от человека к человеку не передается, переходит лишь болезнетворный вирус. Человек, всю жизнь будучи лишь носителем, может так и не заболеть. В других же случаях течение патологического процесса столь скудно, что характерных признаков практически нет.
Симптоматика
В отличие от острой формы заболевания, когда симптомы не оставляют ни малейших сомнений, при хроническом течении возможно существование признаков в латентной форме. Это означает, что симптоматика присутствует, но интенсивность ее столь мала, что пациент не придает своему состоянию сколько-нибудь большого значения. Среди характерных проявлений можно выделить:
- Инкубационный период болезни составляет порядка 2-3 недель. Спустя указанный срок в хронической фазе наблюдается легкая гипертермия на уровне субфебрильных значений (не выше 37,2-37,5 градусов). Пациент чувствует слабость, сонливость, небольшое недомогание. Поскольку признаки неспецифичны, человек принимает их за банальную простуду.
- Далее начинаются боли в горле. Они слабые, ноющие, тянущие. По утрам возможно отхождение из лакун небольшого количества желтоватого или зеленоватого комкообразного гноя. Отходят гнойные пробки (комочки с резким неприятным, гнилостным запахом). Это симптомы тонзиллита.
- Воспаляются шейные и подъязычные лимфатические узлы. Однако лимфаденит также протекает вяло. Вместо подъема температуры, гиперемии и формирования характерного узлового образования все ограничивается легкой тянущей болью при жевании, разговоре, попытках двигать шеей или языком. При пальпации можно обнаружить увеличенные лимфатические структуры.
- Формируются патологические высыпания на коже. Они могут иметь вид пятен, папул, точек-кровоизлияний. Однако в отличие от острого мононуклеоза, когда высыпания массивны, при хроническом течении недуга речь идет о единичных или очаговых малочисленных дефектах на коже (в области лица или шеи, груди или рук).
- Развивается заложенность носа, истечение небольшого количества слизи из носовых ходов. Голос становится сиплым, слабым. Возможно становление кашлевого рефлекса без отхождения мокроты. Это так называемый фарингит.
Характерных поражений желудочно-кишечного тракта, легких с формированием пневмонии и других изменений не отмечается. Болезнь сходит на нет самостоятельно спустя 5-7 дней. Возникает вопрос: можно ли заболеть мононуклеозом повторно после перенесенного недуга? Однако он не совсем корректен. Вирус Эпштейна-Барр, как и его «сородичи» герпетического типа, отличается высокой вирулентностью, потому излечение не наступает никогда. Тем более когда речь идет о хронической форме процесса. Повторно происходят частые рецидивы. При этом каждый повторный виток заболевания может быть непохожим на другие. Как только иммунная система дает сбой, патология предстает перед больным «во всей красе» с поражениями легких, желудочно-кишечного тракта, массивными высыпаниями, нарушениями дыхания и другими проявлениями. Это тот случай, когда, как говорится, «раз на раз не приходится». Чтобы болезнь не повторялась, нужно придерживаться правил профилактики.
Диагностические мероприятия
Диагностика мононуклеоза — задача врача-инфекциониста либо терапевта. На первичной консультации специалист проводит устный опрос пациента и собирает анамнез. Этого недостаточно, поскольку симптоматика недостаточно специфична. Хроническая форма заболевания, особенно если течение процесса легкое, трудно поддается диагностике. Важно своевременно заподозрить вероятный характер патологии и начать лечение. В противном случае время будет потеряно и болезнь снова начнет рецидивировать. Это вопрос опыта специалиста. Назначаются специфические анализы:
- Общее исследование крови. В формуле анализа обнаруживаются атипичные мононуклеары, большое количество лимфоцитов, лейкоцитоз, повышение скорости оседания эритроцитов.
- Назначаются анализы на специфические антитела к вирусу Эпштейна-Барр. Они дают возможность определить, свежий ли процесс, как давно произошло инфицирование, насколько эффективно иммунитет справляется с возбудителем.
- ПЦР, ИФА. Дают возможность выявить наличие в крови следов ДНК вируса.
- Серологические исследования.
Для исключения вторичного поражения и стадирования процесса показаны рентгенография легких, ультразвуковое исследование брюшной полости. Указанных исследований достаточно для постановки и подтверждения диагноза, а также назначения адекватного лечения.
Лечение
Специфических методов терапии мононуклеоза как острого, так и хронического не существует. Назначается симптоматическое лечение, а также общеукрепляющая терапия. Показан прием медикаментов следующих фармацевтических групп:
- Противовоспалительные препараты нестероидного происхождения для купирования воспалительных процессов в органах и тканях. Кеторолак, Нимесулид, Найз, Ибупрофен, Нурофен и другие.
- Анальгетики для снятия боли. Можно использовать лекарства на основе метамизола натрия: Баралгин, Анальгин, комбинированные медикаменты.
- Жаропонижающие на основе парацетамола и ибупрофена.
- Специфические антибактериальные препараты. Подбираются только врачом. Дополнительно способствуют предотвращению вторичного инфицирования.
- Противогерпетические лекарственные средства для местной обработки носоглотки и верхних дыхательных путей.
- Антисептические препараты для устранения очаговых проявлений со стороны горла и других структур носоглотки.
 В обязательном порядке прописывается диета с высоким содержанием белков, низким количеством быстрых углеводов. Показано частое и дробное питание. Нельзя физически перетруждаться, требуется постельный режим.
В обязательном порядке прописывается диета с высоким содержанием белков, низким количеством быстрых углеводов. Показано частое и дробное питание. Нельзя физически перетруждаться, требуется постельный режим.
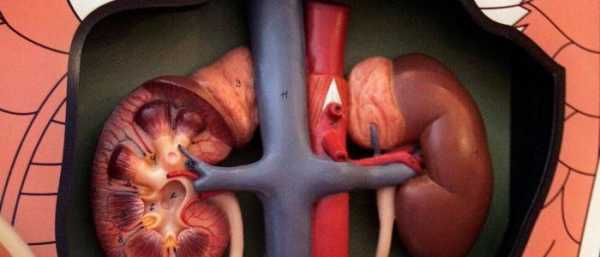
Последствия мононуклеоза могут быть самыми сложными и противоречивыми: возможны нарушения в работе печени, лимфоидной ткани и всей лимфатической системы, легких, сердечно-сосудистой системы.
Профилактика
Специфических мер профилактики не существует. Требуется держать иммунитет в тонусе. Для этих целей назначаются следующие мероприятия:
- закаливание с помощью контрастного душа;
- правильное питание. Рацион должен быть в достаточной мере витаминизированным, максимум растительной пищи и нежирного мяса, как можно меньше фастфуда, жирных сортов мяса, жареного, копченого и соленого;
- отказ от курения и злоупотребления алкогольными напитками. Эти факторы подрывают защитные силы организма.
Хронический мононуклеоз представляется серьезным и коварным заболеванием. Оно часто рецидивирует, дает множество осложнений, развивается исподволь, годами, порой не давая о себе знать до тех пор, пока иммунитет не ослабнет. Дабы справиться с этой напастью, нужно при первых же признаках недомогания отправляться к врачу, чтобы не терять время. Это наиболее верное решение.
gerpinfo.com
симптомы + фото, причины и лечение болезни
Инфекционный мононуклеоз (доброкачественный лимфобластоз, болезнь Филатова, моноцитарная ангина) – это острая вирусная инфекция, заболевание, характеризующееся поражением селезенки, печени, лимфатических узлов, ротоглотки и специфическим изменением состава крови. В большей степени данному недугу подвержены лица в возрасте от 14 до 29 лет. Принято считать, что к 30–35 годам в организме человека формируются антитела к вирусу заболевания, поэтому симптоматически выраженные формы болезни среди взрослого населения встречаются редко. Пик заболеваемости ежегодно приходится на весну и осень.
Причины
 Инфекционный мононуклеоз сопровождается рядом симптомов
Инфекционный мононуклеоз сопровождается рядом симптомовИсточником вируса являются здоровые вирусоносители, а также больные люди со стертыми или клинически ярко выраженными признаками болезни. Заражение возможно:
- в инкубационном периоде;
- на протяжении периода симптоматических проявлений;
- с четвертой по двадцать четвертую неделю в периоде реконвалесценции.
Основным механизмом передачи инфекции является аэрозольный, а основными путями — воздушно-капельный, контактный (при поцелуях, через руки, предметы обихода, посуду, игрушки), половой и трансплацентарный. В целом, население обладает высокой естественной восприимчивостью к вирусу.
Возбудителем недуга является В-лимфотропный ДНК-геномный вирус герпеса человека (так называемый вирус Эпштейна-Барр). Данный вирус крайне уязвим во внешней среде: моментально погибает под воздействием высоких температур, при высыхании, а также при обработке любыми дезинфицирующими средствами.
Попадание возбудителя в верхние отделы дыхательной системы приводит к повреждению лимфоидной ткани, эпителия ротоглотки и носоглотки. В дальнейшем вирус внедряется в В-лимфоциты, вызывает их разрастание и распространяется по всему организму. Это приводит к гиперплазии лимфоидной и ретикулярной ткани, появлению отечности слизистой оболочки ротоглотки и носовых раковин, росту миндалин, полиаденопатии, увеличению селезенки и печени.
Воспроизводство вируса проистекает в В-лимфоцитах периферической крови. Клетки иммунной системы активно размножаются и выделяют иммуноглобулины разнообразных классов, в том числе IgM. Разрастание зараженных В-лимфоцитов контролируется Т-лимфоцитами, общее количество которых в остром периоде инфекции также заметно возрастает. Этот процесс обуславливает появление в составе периферической крови огромных клеток округлой формы — атипичных мононуклеаров.
lechenie-simptomy.ru
фото сыпи у детей и у взрослых, как выглядит горло
 Многие страшные болезни прошлого — чума, проказа, оспа — сопровождались высыпаниями на коже. Возможно поэтому до сих пор непонятные пятна или прыщики, появляющиеся во время болезни, вызывают беспокойство и тревогу.
Многие страшные болезни прошлого — чума, проказа, оспа — сопровождались высыпаниями на коже. Возможно поэтому до сих пор непонятные пятна или прыщики, появляющиеся во время болезни, вызывают беспокойство и тревогу.
Одним из заболеваний, сопровождающихся кожной реакцией, является инфекционный мононуклеоз.
Содержание статьи
Краткая характеристика
Мононуклеоз — острое вирусное заболевание, широко распространенное как среди детей, так и взрослых. Оно вызывается вирусом Эпштейна-Барра, цитомегаловирусом или вирусом герпеса 6 типа. Передача происходит воздушно-капельным путем. Инфекция поражает лимфоидную ткань миндалин, селезенки и печени.
Легкие формы заболевания очень похожи по своим проявлениям на обычные ОРВИ, но отличаются длительностью течения. По некоторым данным, до 90% взрослого населения могут являться носителями и переносчиками вируса Эпштейн-Барра. Первичное заражение встречается чаще всего у детей до 10 лет, преимущественно мальчиков. После перенесенного расстройства иммунитет остается на всю жизнь.
Описание болезни
На различных этапах заболевания симптомы и внешний вид человека, зараженного вирусом Эпштейна-Барра отличаются.
Предваряет заболевание инкубационный период. Он длится от 5 до 45 дней и отсчитывается от времени попадания вируса в организм до начала активных проявлений инфекции.
В это время не происходит особых изменений в состоянии здоровья, только иногда отмечается повышенная утомляемость и слабость.
Начало болезни обычно острое. Наблюдается резкое повышение температуры тела до 38-39С0, боль в суставах, слабость, реже тошнота. У больного отекает лицо и веки, кожные покровы бледные, язык обложен белым налетом.
Значительно увеличиваются в размерах лимфатические узлы. Они сплетаются в множественные конгломераты, располагающиеся чаще всего на задней поверхности шеи, и могут быть размером с куриное яйцо.
Также отмечается рост затылочных и подчелюстных лимфоузлов. Лицо приобретает специфический внешний вид, щека и подбородок распухают и оплывают на одну сторону.
С развитием недуга пациент жалуется на резкую боль в горле, подъем температуры до 40 С0. При осмотре врач замечает серо-желтый налет на миндалинах.
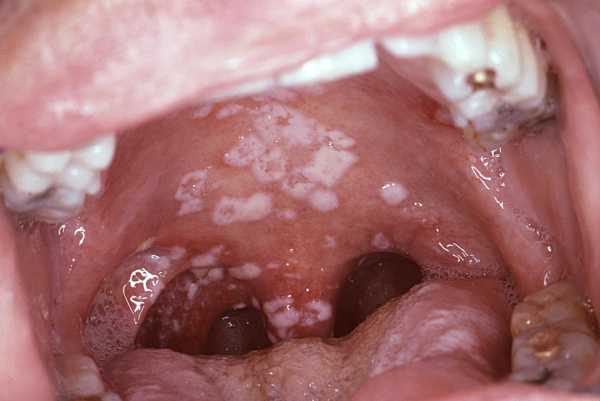
На 2-3 недели заболевания значительно увеличивается селезенка, а в конце первой недели — печень, что можно заметить на ультразвуковом исследовании. В связи с поражением печени возможно пожелтение кожных покровов и белков глаз. В тяжелых случаях цвет мочи изменяется на темно-коричневый.
В разгар лихорадки может появиться сыпь на теле. Она располагается равномерно по всей поверхности кожи, в виде красноватых пятен, узелков, мелких кровоизлияний. Эти высыпания не вызывают раздражения или воспаления участков кожи. Они являются специфическими признаками, которые позволяют заподозрить цитомегаловирусную инфекцию. Диагноз подтверждается результатами лабораторных анализов и узи внутренних органов.
Можно увидеть подробные примеры того, как выглядит мононуклеоз в активной стадии в горле у взрослых и детей на следующих фото:
Характер высыпаний
Сыпь как характерный симптом мононуклеоза у детей может наблюдаться примерно в 30% случаев заболевания. Очень часто такое проявление болезни пугает родителей и заставляет их подозревать заражение более тяжелыми инфекциями, например, краснухой или корью.
Кожные высыпания при заражении вирусом Эпштейн-Барра появляются на 3-12 день заболевания. Они не вызывают зуда и жжения, хотя могут покрывать достаточно большую поверхность тела. Чаще всего сыпь появляется на лице, ладонях, ступнях, далее распространяясь на спину, грудь, живот. Четкой последовательности появления реакций не выявлено. Появление сыпи связывают с реакцией органов ЖКТ на нарушение лимфотока.
Внешний вид кожных реакций чрезвычайно разнообразен. Это могут быть небольшие отдельные прыщики, ярко выраженные папулы или очаги гиперпигментации кожи, вызванные мелкими местными кровоизлияниями.
Через 3-5 дней высыпания пропадают вместе с ослаблением других симптомов.
При использовании в лечении вирусной инфекции антибиотиков сыпь может быть вызвана аллергической реакцией на лекарственный препарат.
Аллергические высыпания могут проходить в виде красных пятен на коже, крапивницы или очагов дерматита.
В отличие от сыпи при мононуклеозе, крапивница вызывает сильный зуд. При надавливании папулы пропадают, а их размер может быть различен. В тяжелых случаях отдельные элементы сыпи объединяются между собой и покрывают практически все тело больного.
Лекарственный дерматит представляет собой появление круглых пятен на коже диаметром 2-3 см. Эти бляшки воспаляются, чешутся, шелушатся, причиняя значительный дискомфорт больному. Одной из первых мер для облегчения аллергической реакции является отмена лекарственного препарата, ее вызвавшего. Для снятия зуда и облегчения состояния больного обычно назначаются антигистаминные препараты, сорбенты.
На покрасневшие места наносят мази и крема, снимающие раздражение и обладающие противовоспалительным эффектом. В тяжелых случаях по назначению врача применяется гормональная терапия.
Состояние горла
Сильная боль в горле — один из основных и наиболее явных признаков заражения инфекцией. Заболевание горла при инфекционном мононуклеозе носит название мононуклеарной ангины. Наиболее распространен такой симптом у детей и подростков.
Больные жалуются на першение в горле, боль в области миндалин при глотании и разговоре. Лор-врач при осмотре замечает отек и покраснение небных миндалин. Постепенно налет на миндалинах приобретает серый или желтоватый оттенок. Он легко снимается лор-инструментами без повреждения слизистой органа.
В качестве осложнений возможны проявления стоматита в виде болезненных язв и прыщиков в ротовой полости.
Точный диагноз ставится на основании осмотра, сбора анамнеза и выявления особенностей развития заболевания, лабораторных анализов.
Лечение мононуклеарной ангины проводится под контролем врача. Чаще всего больным назначаются противовирусные препараты, местные антисептические средства и растворы для полоскания горла.
При присоединении бактериальной инфекции проводится антибактериальная терапия, преимущественно используются препараты группы макролидов и цефалоспоринов. Применение пенициллинов не рекомендуется из-за высокой вероятности аллергических реакций.
Следует понимать, что мононуклеоз — комплексное заболевание и излечение от боли в горле не является полноценным выздоровлением.
Особенности течения заболевания у взрослых
В связи с широким распространением вирусов, вызывающих мононуклеоз, в популяции, большая часть случаев заболевания этой инфекцией приходится на детей и подростков. Взрослые люди к 30 годам обычно уже имеют сформированный специфический иммунитет.
При заражениях взрослых диагностика заболевания вызывает сложность в связи со смазанной симптоматикой. Вначале расстройство напоминает ОРВИ, с постепенным утяжелением состояния больного.
В первую очередь развивается воспаление слизистых горла и увеличение лимфатических узлов. Возникает множественное поражение желез (полиаденопатия). С током крови вирус проникает во все жизненноважные органы человека. Больной отмечает слабость, утомляемость, боль в мышцах.

Потом появляются признаки респираторных инфекций: повышение температуры, головная боль, заложенность носа, боль и першение в горле. Лихорадка может держаться несколько недель. С течением болезни нарастает симптоматика: появляются проблемы с дыханием, наблюдается сыпь, общая интоксикация организма, происходит увеличение печени и селезенки.
При отсутствии адекватного лечения состояние больного ухудшается, присоединяются бактериальные инфекции, в первую очередь развиваются ангина, воспаление легких, отек век или гортани, что является состоянием, опасным для жизни из-за возможности удушения. Может наблюдаться желтушность кожи, склер глаза, темная моча в связи с поражением печени.
После острого периода болезни наступает длительный процесс восстановления организма: постепенно происходит нормализация температуры тела, восстановление печени и селезенки в размерах. При сниженном иммунитете возможно хроническое течение болезни с постоянными рецидивами.
Локализация сыпи
Нередко у больных мононуклеозом возникает сыпь различного вида и локализации. Она является одним из клинических признаков мононуклеоза, не требует специфического лечения и не вызывает раздражения или жжения. Исчезают и появляются кожные высыпания спонтанно.
Чаще всего сыпь появляется на лице, поверхности тела, руках и стопах в виде пятен и папул розового и красного цвета. Однако могут наблюдаться энантемы — узелки на слизистых оболочках рта, горла, половых органов. Отмечены случаи появления пятен белого цвета на задней стенке гортани. На фото ниже можно увидеть необычное расположение высыпания — на шее сзади:
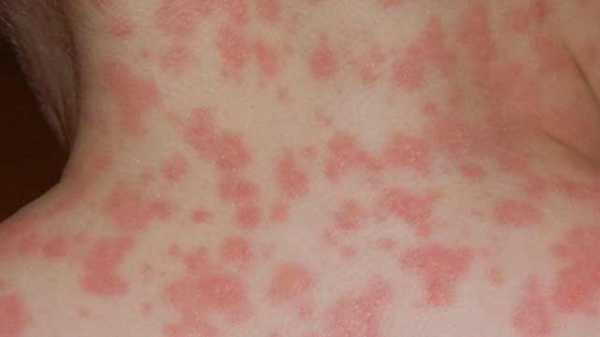
Инфекционный мононуклеоз — системное заболевание, вызывающее поражение лимфатической системы, печени и селезенки. Характерной особенностью болезни является спонтанно появляющаяся и исчезающая сыпь на коже, не причиняющая дискомфорта больному. При своевременном лечении больной полностью выздоравливает. После исчезновения острых признаков требуется долгий период восстановления, на время которого рекомендуется избегать мест скопления людей, смены климата, прямых солнечных лучей.
herpes.guru
Мононуклеоз у детей и взрослых, симптомы и лечение
Содержание материала:
Мононуклеоз — это болезненный процесс, протекающий в острой форме на фоне поражения селезенки, печени и лимфатической системы, а также изменения состава крови. Рассмотрим основные симптомы и методы лечения мононуклеоза у детей и взрослых.
Возбудители и формы мононуклеоза
В качестве самостоятельного заболевания мононуклеоз был описан ученым Н.Ф. Филатовым в 1885 году и получил официальное название «идиопатическое воспаление лимфатических желез». Другое наименование болезни — железистая лихорадка, поскольку она протекает на фоне выраженного увеличения лимфоузлов.
Возбудителем мононуклеоза назван вирус Эпштейна-Барра, или вирус герпеса 4 типа. Он способен сохраняться в организме долгое время.
Попадая на слизистую рта или носоглотки, микроорганизм проникает в кровь и лимфатическую жидкость, вследствие чего развивается ряд нарушений.
По формам мононуклеоз разделяют на следующие виды:
- типичный, с ярко выраженными симптомами;
- атипичный, когда отсутствуют характерные признаки болезни или проявляются слабо.
В зависимости от течения болезни различают три степени тяжести:
- Лёгкая. В этом случае острый период продолжается не более 5 суток, а выздоровление наступает уже через 2 недели. Симптомы выражены неявно, а увеличение лимфоузлов наблюдаются лишь в шейном отделе.
- Средняя. В такой ситуации болезнь выражается умеренно и длится 7 – 8 суток. Нередко развиваются какие-либо осложнения, что задерживает выздоровление до 3 – 4 недель. При этом к воспалению шейных лимфоузлов присоединяется и увеличение внутрибрюшных.
- Тяжёлая. При такой форме симптомы сильно выражены, и болезнь длится не меньше 8 – 10 дней. Осложнения в этом случае неизбежны, и процесс восстановления растягивается на месяц. Лимфоузлы увеличиваются группами, что можно обнаружить не только при пальпации, но и в процессе визуального осмотра.
А также мононуклеоз классифицируют в зависимости от длительности болезни.
Он бывает:
- острый, когда некоторые симптомы сохраняются до 90 дней;
- затяжной, при котором изменения могут наблюдаться на протяжении 3 – 6 месяцев;
- хронический, длящийся на протяжении полугода и дольше.
На заметку. Вирусы Эпштейна-Барра отличаются жизнеспособностью, и однажды попав в кровь, остаются в ней навсегда. По этой причине нередки рецидивы заболевания, когда какие-либо симптомы вновь проявляются спустя некоторое время после выздоровления.
Пути заражения мононуклеозом
Основным путем передачи вирусного мононуклеоза считается воздушно-капельный. Довольно редко заражение может происходить внутриутробно, от матери к эмбриону, или при половом контакте. А также существует теория, что возбудитель заболевания способен попадать в организм посредством предметов быта или с пищей.

Вспышки этого заболевания приходятся на межсезонные периоды. Чаще всего заражаются дети и подростки, у взрослых и грудничков мононуклеоз возникает значительно реже.
Коварство болезни состоит в том, что после попадания в кровь вируса человек до конца жизни остается его носителем. Но если иммунная защита пациента достаточно сильна, повторное обострение маловероятно.
Симптомы и признаки у взрослых и у детей
Длительность инкубационного периода и выраженность признаков болезни зависит от состояния иммунной системы. Как правило, после попадания инфекции в кровь она заявляет о себе в течение месяца. Но инкубационный период может длиться и совсем недолго, всего несколько суток, или же растянуться на 50 – 60 дней.

Для мононуклеоза у взрослых и детей характерны следующие симптомы:
- воспаляются миндалины и гортань, что сопровождается болями, налетом и дурным запахом изо рта;
- поражается слизистая в носу, затрудняется дыхание;
- возникают признаки интоксикации в виде лихорадки и озноба, головных болей и общей слабости;
- воспаляются лимфоузлы в шейном, паховом, подмышечном отделах;
- увеличиваются печень и селезенка, наблюдаются признаки желтухи, темнеет моча;
- появляется мелкая красноватая сыпь на теле, но зуда при этом нет;
- отмечаются головокружения и нарушения сна, отечность на лице и веках;
- больной ощущает постоянную усталость, которая может сохраняться и после выздоровления.
Читайте также: селезенка где находится и как болит
На заметку. Течение болезни у пациентов младенческого возраста несколько отличается. Она проявляется кашлем и насморком, а также некоторой одутловатостью лица. Сыпь при мононуклеозе у детей до года возникает нечасто и пропадает спустя несколько суток.
С какими заболеваниями можно спутать мононуклеоз
Симптомы, которыми сопровождается инфекционный мононуклеоз, характерны и для других болезней.

При постановке диагноза важно дифференцировать его от таких нарушений:
- желтушной разновидности вирусного гепатита;
- острого лейкоза;
- дифтерии ротовой полости и носоглотки;
- респираторного заболевания аденовирусного характера.
Для постановки точного диагноза специалистами проводится ряд исследований, лабораторных и инструментальных.
Диагностические мероприятия

Чтобы поставить точный диагноз, производятся заборы крови для проведения следующих анализов на мононуклеоз:
- общего, с целью выявления уровня лейкоцитов и эритроцитов;
- биохимического, для установления уровня сахара, белков и мочевины;
- иммуноферментного, для обнаружения антител к вирусу;
- ПЦР-анализа для выявления источников инфекции по ДНК.
Помимо этого, назначается ультразвуковая диагностика для определения состояния внутренних органов.
При атипичном течении болезни могут назначить такие дополнительные мероприятия:
- электроэнцефалограмму;
- электрокардиограмму;
- рентгенографию легких.
После постановки точного диагноза лечащий врач решает, какими методиками и медикаментами будет проводиться лечение мононуклеоза.
Как лечить мононуклеоз взрослым, детям
В терапии мононуклеоза применяется ряд медикаментозных препаратов, а также назначается специальная диета. Кроме того, не возбраняется использовать средства народной медицины, но перед тем как выбрать какой-либо из них, стоит посоветоваться с лечащим врачом.
Медикаментозная терапия

В процессе лечения инфекционного заболевания назначаются лекарственные средства следующих групп:
- антибактериальные препараты, позволяющие предотвратить осложнения;
- противовирусные медикаменты, способствующие выработке интерферонов, борющихся с возбудителями болезней;
- антигрибковые лекарства, необходимые при развитии осложнений грибковой природы;
- глюкокортикоидные средства, помогающие купировать процесс;
- жаропонижающие препараты, нормализующие температуру тела;
- иммуномодуляторы, для усиления защитных сил организма;дезинтоксиканты, облегчающие течение болезни.
Помимо таблеток и инъекций, назначают и средства для местного применения. Рекомендуется полоскать горло антисептическими растворами, чтобы избежать присоединения вторичных инфекций.
Народные средства
Методы народной медицины позволяют ускорить выздоровление и снизить выраженность основных симптомов заболевания.

Для облегчения состояния применяются такие средства:
- против лихорадки — чай с ромашкой, мятой, малиной, смородиной и мёдом;
- для устранения симптомов интоксикации — сок брусники и липовый отвар;
- для уничтожения вирусов и микробов — чай на основе эхинацеи;
- для выведения токсинов из организма — отвар из мелиссы;
- для стимуляции иммунитета — чаи с шиповником, пустырником, мятой и боярышником.
Для наружного применения в области воспаленных лимфатических узлов используются компрессы с отварами, в состав которых входят сосновые почки, календула, ромашка, листья березы или ивы.
Диета при мононуклеозе
При мононуклеозе важно снизить нагрузку на печень, поэтому больному назначается специальная диета.

В составлении рациона нужно соблюдать следующие принципы:
- Давать пациенту насыщенную витаминами пищу с нормальной калорийностью.
- Готовить блюда в жидком или протертом состоянии.
- Ввести в рацион постное мясо и рыбу, молочную и кисломолочную продукцию, крупы и фрукты.
- Исключить жирную, острую, соленую или кислую пищу, приправы, чеснок и лук.
- Давать больному много жидкости в виде очищенной воды, компотов и травяных чаев.
В среднем, лечение мононуклеоза занимает от 1 до 2 недель, если отсутствуют осложнения.
Прогноз и последствия
Если заболевание протекает без осложнений, прогноз благоприятный. Главное, чтобы и после выздоровления осуществлялся контроль состояния крови пациента. Это необходимо делать в течение года.
К распространённым осложнениям мононуклеоза относят следующие состояния:
- воспаления мозговых оболочек;
- разрывы селезенки;
- парезы и параличи мышц лица и конечностей;
- пневмонию;
- гепатит и прочите признаки поражений печени;
- нарушения в работе сердца;
- анемию;
- закупорку дыхательных путей;
- расстройства психики.
При возникновении осложнений лечение проводится по двум направлениям: устранение симптомов мононуклеоза и борьба с проявлениями сопутствующих нарушений.
Профилактика
Специфической профилактики, позволяющей гарантированно избежать заражения мононуклеозом, не разработано. Но можно снизить риск инфицирования, предпринимая меры по укреплению иммунитета и соблюдая принципы личной гигиены.

Если один из членов семьи заразился мононуклеозом, избежать инфицирования остальным будет довольно сложно, даже при условии, что дезинфекция помещения и предметов обихода проводится регулярно. Дело в том, что вирусы остаются в крови человека и после выздоровления, и возбудители заболевания могут передаться окружающим в любое время, если они контактируют с его носителем.
Важно понимать, что хотя мононуклеоз и не является смертельно опасным заболеванием, пренебрегать мерами безопасности и рекомендациями врачей в процессе лечения не следует. Эта инфекция может привести к ряду различных осложнений, представляющих угрозу для жизни.
attuale.ru
Инфекционный мононуклеоз у детей и взрослых: симптомы, диагностика и лечение
Инфекционные болезни встречаются очень часто. Людям приходится бороться с ними. Одно из таких заболеваний – инфекционный мононуклеоз. Пятая часть населения являются носителями ДНК, содержащего вирус герпеса, который и вызывает болезнь. Многие болеют мононуклеозом легкой формы, которая с трудом диагностируется. Инкубационный период может длиться от нескольких дней до двух месяцев. После перенесенного заболевания в организме вырабатываются антитела. Узнайте, как распознать мононуклеоз у взрослых и у детей, чем лечить и какие меры предосторожности стоит соблюдать?
Причины возникновения инфекционного мононуклеоза
Возбудителем вирусного мононуклеоза является вирус Эпштейна-Барра, названный в честь ученых, которые его открыли. В окружающей среде вирус быстро погибает, он существует только в теле человека. Передача этой инфекционной болезни возможна только воздушно-капельным путем при тесном контакте с вирусоносителем или зараженным человеком. У медиков есть свое название заболевания мононуклеозом – «болезнь поцелуя». Передаваясь с частичками слюны через предметы домашней утвари, инфекционный возбудитель продолжает свое «путешествие».
Симптомы и признаки заболевания
Болезнь мононуклеоз регистрируется круглогодично, но особенно отмечается увеличение количества заболевших в сезон весна-осень. В этот период снижается иммунитет, организм ослаблен, симптомы мононуклеоза проявляются ярче. Как их определяют у ребенка и взрослого? Отличаются ли они? Узнайте о первых признаках инфекционного заболевания, которые проявляются к 5-8 дню после заражения, чтобы не допустить осложнения болезни.
У детей
Признаки заболевания у детей:
- вялость, переходящая в слабость, сонливость;
- постепенное увеличение температуры тела до 39 C и выше;
- ломота в теле;
- увеличение лимфатических узлов на шее, иногда в паху;
- боль в горле, похожая на ангину, с белым налетом, увеличение миндалин;
- насморк, затрудненное дыхание;
- отечность лица;
- сильный отек задней стенки глотки, покрывающейся слизью;
- небольшие кожные высыпания;
- в острой стадии заболевания – увеличение печени и селезенки.

У взрослых
Признаки заболевания у взрослых:
- общее снижение активности, работоспособности, увеличение слабости;
- озноб, высокая температура тела, иногда достигающая до 40 C, держащаяся неделю и более;
- увеличение лимфоузлов по всему телу, особенно в шейном отделе;
- кратковременное высыпание на коже по всему телу;
- сильная отечность полости рта и глотки, затрудняющая дыхание;
- боль в горле, как при гнойной ангине, с белым налетом;
- заложенность носа;
- одутловатость лица, опухание век;
- сильное увеличение селезенки и печени, которое сопровождается пожелтением кожных покровов.
Диагностика
При первом подозрении врача на инфекционное заболевание, которое вызывает вирус Эпштейн-Барра, пациента направляют в лабораторию клиники для сдачи иммунофлюоресцентного анализа крови. Если атипичные мононуклеары в крови обнаруживаются – у больного подтверждается диагноз болезни мононуклеоза. При заболевании изменяются показатели крови. Происходит увеличение лимфоцитов и моноцитов.
Для полноты картины назначают современное ультразвуковое исследование печени и селезенки. Увеличение их размеров выше нормы, повышенная эхогенность говорит о правильно поставленном диагнозе. Внимательное, детальное изучение и расшифровка анализов крови поможет не спутать цитомегаловирус и Вирус Эпштейн-Барр, у которых очень похожи внешние симптомы.
Лечение инфекционного мононуклеоза
Проводить лечение такого тяжелого инфекционного заболевания, как мононуклеоз, должен только квалифицированный врач. Хронический мононуклеоз у взрослых лечится по той же схеме, что и детский. Придерживаясь рекомендаций доктора, больной должен четко выполнять назначенное врачом, чтобы не спровоцировать ухудшение состояния. Общие рекомендации в острый период болезни мононуклеозом, медикаментозное лечение и советы, направленные на повышение иммунитета:
- обильное питье;
- бессолевая диета №5, исключающая острое, жирное, жареное;
- полоскание горла теплыми травяными настоями, антисептическими средствами;
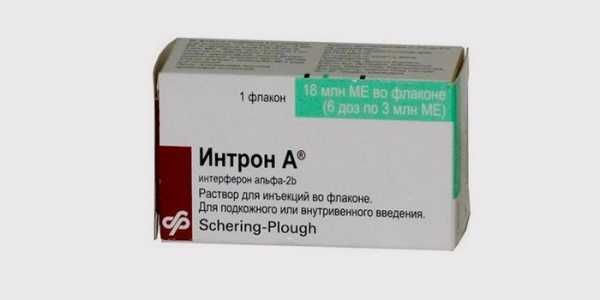
- противовирусные препараты при тяжелых осложнениях – «Ацикловир», «Интрон А», «Интерферон»;
- жаропонижающие препараты: «Ибупрофен», «Парацетамол»;
- витамины группы B, C, P, как поддерживающие иммунитет;
- назначение антибиотиков не желательно, только в случае крайней необходимости, определенная группа может вызвать анафилактический шок и летальный исход.

Возможные осложнения и последствия
На фоне информации о вирусном мононуклеозе стоит отдельно сказать о женщинах, планирующих беременность. Чтобы обезопасить себя и свое будущее потомство, в обязательном порядке нужно пройти полный комплекс лабораторных исследований в клинике или женской консультации. В случае, когда будущая мама заболеет вирусным мононуклеозом, беременность может прерваться в любой момент с осложнениями для всего организма.
Если по срокам удастся выносить ребенка, в большинстве случаев дети рождаются с отклонениями, как физическими, так и умственными. При перенесенном инфекционном заболевании будущей мамы или членов семьи, должно пройти не менее года, чтобы увеличилась вероятность здорового потомства. Мононуклеоз при беременности может иметь очень тяжелые и непоправимые последствия.
Когда болезнь переходит в тяжелую стадию, больного могут госпитализировать. Ребенка младшего возраста так же лучше лечить на территории стационара, под круглосуточным наблюдением врачей. Лимфоузлы после мононуклеоза могут оставаться увеличенными еще несколько недель после выздоровления. На протяжении шести месяцев нужно минимум трижды сдавать контрольные общие анализы крови и на биохимию, чтобы исключить возможные осложнения в работе печени.
При неправильном лечении селезенка увеличивается до больших размеров, инфильтруется макрофагами. Может произойти разрыв тканей, что приведет к смерти. Слабый иммунитет во время инфекционного заболевания может спровоцировать заражение вторичной инфекцией. В виде осложнений присутствуют болезни: пневмония, отит, тонзиллит, синусит, абсцесс горла. Синдром мононуклеоза при ослабленном организме притягивает к себе и другие инфекции. Нарушение работы печени, анемия встречается, но редко.
Методы профилактики
Для такой болезни, как мононуклеоз, которой болеют многие, а некоторые не по одному разу, строгих рамок профилактики не существует. Общеукрепляющие мероприятия, такие как соблюдение режима, личной гигиены, полноценный отдых, правильное питание, помогут перенести вирусное заболевание легче, даже если произойдет заражение. Особое внимание стоит уделить маленьким детям и женщинам, находящимся на стадии прибавления семьи.
Видео: что такое инфекционный мононуклеоз (доктор Комаровский)
Широко распространенная вирусная болезнь мононуклеоз передается только при тесном контакте, о чем и поведал известный доктор Комаровский на представленном ниже видео. Ролик предоставит большое количество информации о том, можно ли использовать антибиотики для лечения, какие препараты предпочтительнее, первые симптомы при заболевании, какие участки организма больше всего подвержены негативным изменениям.
На протяжении просмотра видео вы сможете узнать интересные факты истории возникновения болезни. Народный доктор Комаровский ответит на вопросы о том, возможно ли повторное заболевание мононуклеозом, кто чаще болеет им и есть ли возможность уберечься от этого вируса. Актуальная информация о последствиях болезни, режиме, посещении морских курортов будет очень полезна для всех возрастов.
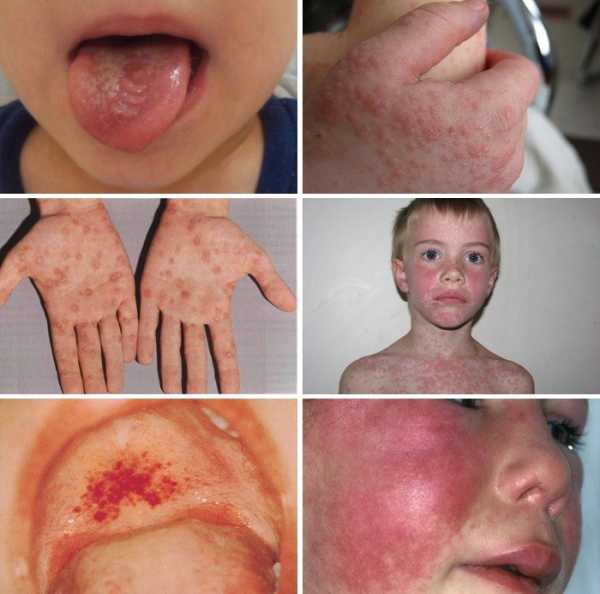
Фото сыпи при инфекционном мононуклеозе
Неправильно назначенное лечение при вирусном мононуклеозе, если речь идет об антибиотиках ампициллиновой группы, может привести к высыпаниям на коже. В инструкциях по применению лекарства вы сможете найти в разделе противопоказаний – мононуклеоз. Если организм в силах бороться, то сыпь будет незначительной и пройдет через несколько дней. Более тяжелая форма крупных высыпаний иногда держится до трех месяцев, покрыв тело полностью, не исключая волосяную поверхность.
Виновником этого болезненного, зудящего состояния, представленного на фото, является вирус мононуклеоза. Реакция организма на высокую температуру тела, изменения, происходящие в иммунной системе всего организма, дают реакцию в виде сыпи. Когда мононуклеозом болен ребенок, нужно следить, чтобы он не чесал появляющиеся покраснения, так как есть возможность попадания через ранки другой инфекции, что только усугубит состояние болезни.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
sovets.net
инфекционный, фото, симптомы и лечение, у детей хронический, что это такое, последствия
 У взрослых на фоне активности вируса Эпштейна-Барр развивается мононуклеозОстрый и хронический мононуклеоз у взрослых развивается у пациентов на фоне активности вируса, названного в честь 2 исследователей – Эпштейна-Барр. На основании проведенного анализа было установлено, что болезнь во многом похожа на герпес, но при этом имеет существенные отличия. Как и в случае с классическим герпесом, недуг развивается почти молниеносно. Под удар попадает печень, почки, селезенка и другие жизненно-важные органы.
У взрослых на фоне активности вируса Эпштейна-Барр развивается мононуклеозОстрый и хронический мононуклеоз у взрослых развивается у пациентов на фоне активности вируса, названного в честь 2 исследователей – Эпштейна-Барр. На основании проведенного анализа было установлено, что болезнь во многом похожа на герпес, но при этом имеет существенные отличия. Как и в случае с классическим герпесом, недуг развивается почти молниеносно. Под удар попадает печень, почки, селезенка и другие жизненно-важные органы.
Распространение заболевания: инфекционный мононуклеоз у взрослых
Инфекционный или вирусный мононуклеоз передается воздушно-капельным путем. В качестве источника выступает заболевший или носитель, который может не догадываться об этом. Клинически доказано, что первые признаки заболевания проявляются не сразу. С момента проникновения вируса в организм до начала активной стадии проходит несколько лет.
Возбудитель может годами жить в клетках, никак себя при этом не проявляя. Врачи0инфекционисты напоминают, что отсутствие симптомов не может быть поводом для самоуспокоения.
У детей и взрослых мононуклеоз в спящей форме может легко стать причиной болезни окружающих, поэтому нужно постоянно укреплять собственную иммунную систему.
Медицинская статистика говорит о том, что пик заболеваемости проходит ближе к 35 годам. К указанному сроку у человека формируется иммунная система. Если отклонений не было, то у взрослых вероятность заболеть сведена к нулю. У ребенка и подростков такого иммунитета нет, поэтому они в большей степени рискую заболеть.
Если говорить о других способах передачи возбудителя, то здесь врачи выделяют:
- Поцелуи;
- Не соблюдение правил личной гигиены;
- Использование чужой посуды и предметов личной гигиены;
- Переливание крови;
- Не соблюдение условий стерилизации медицинского оборудования;
- Во время родов от матери ее ребенку.
Данный вирус активно поражает людей с ослабленным иммунитетом. В первую очередь рискуют несовершеннолетние и те, чей возраст не достиг отметки в 35-40 лет. С момента проникновения возбудителя в организм и до появления первых симптомов может пройти несколько лет. Чем лучше работает иммунная система, тем меньше вероятность перехода вируса в активную форму.
Клинические проявления недуга: хронический мононуклеоз
Начало заболевания бывает резким или вялотекущим. Во втором случае бывать сложно диагностировать патологическое состояние, потому что симптомы схожи для нескольких видов недугов. Открывает их список слабость и ломота, которую часто объясняют усталостью.
Нередко пациент думает, что у него ангина, и начинает самостоятельно принимать медикаментозные средства. Делать это категорически запрещено.
Неправильное использование лекарственных средств принесет больше проблем, нежели пользы. Следом за ломотой в теле идет повышенная температура. Значения могут достигать отметки в 38-39 градусов. Такое развитие событий должно заставить человека немедленно вызвать врача, иначе не получится избежать осложнений.
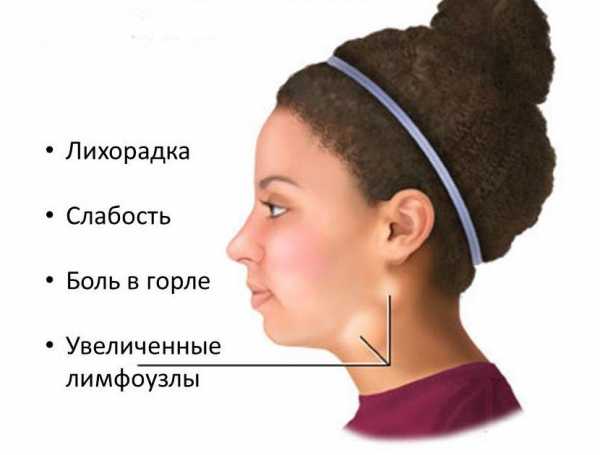 Симптомами мононуклеоза являются увеличенные лимфоузлы, боль в горле, повышенная температура и слабость
Симптомами мононуклеоза являются увеличенные лимфоузлы, боль в горле, повышенная температура и слабость
Дальнейшее развитие событий выглядит следующим образом:
- Ощущается сухость и болезненность горла. Человеку становится тяжело глотать.
- Хронический мононуклеоз провоцирует постоянную заложенность носового прохода. Затрудняется дыхание.
- Симптомы вирусного мононуклеоза включают проявления тонзиллита. Врач должен понять, что тонзиллит – форма проявления осложнений, а не первопричина ухудшения состояния здоровья.
- По мере дальнейшего развития события у пациента развивается повышенное потоотделение. Увеличиваются лимфатические узлы.
- У пациентов могут отмечаться признаки сильной интоксикации. Происходит это по мере того, как форменные клетки крови (мононуклеары) теряю способность взаимодействовать с другими элементами.
Пациенты должны знать, что недуг может развиваться с различной скоростью. Это значит, что фаза обострение через несколько недель сменяется кажущимся выздоровлением. На самом деле, инф. заболевание просто готовится к повторной атаке. Чем быстрее гражданин обратиться за медицинской помощью, тем лучше.
Терапевтический курс: как лечить мононуклеоз у взрослых
Лечение носит симптоматический характер. Если у пациента наблюдается лихорадка, то больному назначают соответствующие препараты и обильное питье.
Восстановление проходимости носовых пазух – задача сосудосуживающих лекарственных средств, которые подбираются индивидуально. Сложнее обстоит дело, если у пациента наблюдаются признаки аллергической реакции.
В этом случае необходимо подобрать десенсибилизирующие лекарственные средства. Залогом успеха станет правильно выбранная дозировка.
Если говорить о других терапевтических методиках, то они выглядят следующим образом:
- Антигистаминные препараты для снятия проявлений аллергической реакции;
- Противовирусные средства – мононуклеоз опасен тем, что он провоцирует множество сопутствующих заболеваний, поэтому требуется комплексная терапия;
- Полоскание горла раствором морской воды или ее заменителем;
- Кортикостероиды – если под микроскопом во взятом образце крови врач увидел признаки осложненной формы мононуклеоза, то пациенту назначают данный тип препаратов;
- Изменение рациона – восстановить мононуклеары крови можно только при помощи повышения защитных свойств организма, поэтому нужно сделать ставку на здоровое питание;
- Необходимо придерживаться постельного режима;
- Исключить табак и алкоголь;
- Заниматься ЛФК – моноцитарная патология не развивается в здоровом теле
- Пища должна содержать как можно больше белков, жиров растительного происхождения и углеводов.
Продолжительность терапевтического курса зависит от эффективности подобранных лекарств и реакции организма больного. Как правило, речь идет о 2-4 месяцах. В течение указанного срока необходимо лечить первопричину ухудшения состояния здоровья и сопутствующие недуги. Пациенту запрещено самостоятельно изменять дозировку или продолжительность приема, иначе последствия не заставят себя долго ждать.
Возможные осложнения: хронический инфекционный мононуклеоз
Только оперативное врачебное вмешательство позволяет свести к нулю вероятность перехода заболевания в хроническую форму. Пациенты должны отдавать себе отчет в том, что инфекционный мононуклеоз может привести к летальному исходу, поэтому категорически запрещено заниматься самолечением. Смерть наступает в результате разрыва селезенки.
 Хронический мононуклеоз может привести к воспалению почек, нарушению сердечного ритма, воспалению легких или параличу мимических мышц лица
Хронический мононуклеоз может привести к воспалению почек, нарушению сердечного ритма, воспалению легких или параличу мимических мышц лица
Чем быстрее будет начато адекватное лечение, тем больше шансов победить недуг на ранней стадии.
Пациенты должны выполнять полученные рекомендации, иначе не избежать менее опасных осложнений:
- Воспаление почек;
- Острый психоз;
- Тяжелая форма гепатита;
- Нарушение сердечного ритма;
- Необратимый паралич мимических мышц лица;
- Нарушение функционирования черепных нервов;
- Воспаление легких;
- Отек век;
- Сужение просвета гортани.
Развивается мононуклеоз на фоне повышенной активности неспецифического вируса герпеса. С момента его проникновения в организм и до начала активной фазы проходит от нескольких дней до нескольких лет.
Причины мононуклеоза у взрослых (видео)
Много зависит от способности иммунной системы оказывать сопротивление агрессору. Передается возбудитель воздушно-капельным путем, поэтому каждый должен принять меры предосторожности.
Рекомендуем прочитать:
Добавить комментарий
2vracha.ru
симптомы, лечение детей и взрослых, признаки
Что такое мононуклеоз
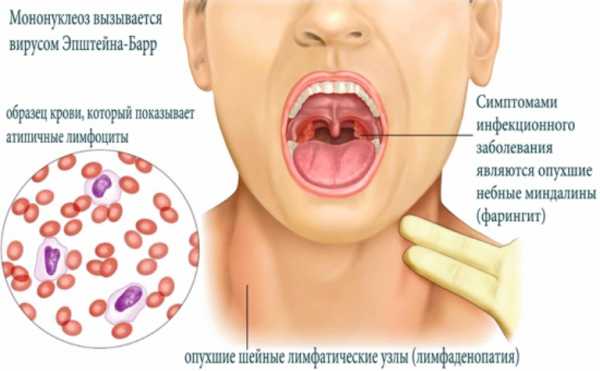
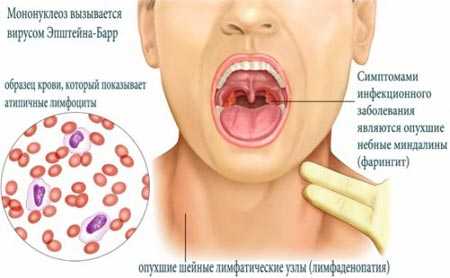
Острый инфекционный мононуклеоз – болезнь, поражающая лимфоидную ткань ротоглотки и носоглотки. По-другому патологию называли железистой лихорадкой или моноцитарной ангиной из-за схожести клинических симптомов. Возбудитель заболевания – вирус Эпштейн-Барра. Вскоре после заражения изменяется состав периферической крови и в ней можно обнаружить атипичные мононуклеары и гетерофильные антитела.
Вирусный мононуклеоз диагностируется и у мужчин, и у женщин. Хотя у взрослых иногда обнаруживают эту инфекцию, чаще всего она появляется у детей или подростков. После того, как этот вирус попал в организм, у человека вырабатывается к нему пожизненный иммунитет, хотя сама инфекция остается на всю жизнь. В течение первых 18 месяцев после первичного инфицирования вирусы выделяются в окружающую среду и так могут заразиться другие.
Примечание! Вспышки инфекций чаще возникают в осенние месяцы.
Особенности вируса и пути его передачи
Вирус Эпштейн-Барра относится к группе герпетических вирусов. Он имеет две молекулы ДНК и отличается онкогенными и оппортуническими свойствами.
Инкубационный период данного возбудителя составляет от 5-20 дней. Эта инфекция опасна только для человека, животные не заражаются. Получить вирус можно только от другого человека, имеющего инфекцию, или являющегося носителем.
По-другому инфекционный мононуклеоз называют болезнью поцелуев, так как возбудитель передается преимущественно через слюну. Именно поэтому вспышки болезни чаще всего происходят среди подростков: они больше едят и пьют из одной посуды и целуются.

Можно выделить другие причины возникновения болезни и механизмы передачи инфекции другим людям:
- во время переливания крови;
- воздушно-капельным путем;
- через общие предметы обихода;
- во время пользования общими игрушками среди детей;
- при половых контактах;
- из-за использования общих зубных щеток;
- через плаценту;
- при пересадке органов от больного человека к здоровому.
До 50% взрослого населения земли в определенный момент жизни перенесли эту инфекцию. Пик заболеваемости среди девушек-подростков приходится на 14-16 лет, а у парней на 16-18 лет. У ребенка причиной развития заболевания становятся грязные руки и недобросовестная гигиена. После 40 лет такой диагноз ставят крайне редко. Для пациентов с иммунодефицитами опасность заразиться сохраняется, независимо от возраста.
Важно! При обычном разговоре рядом с болеющим человеком или носителем инфекции вероятность заразиться крайне мала, но во время чихания, кашля или близких контактов, риск возрастает.
Хотя носителями инфекции является большой процент населения земли, жалобы, которые возникают при инфекционном мононуклеозе, возникают достаточно редко.
Классификация заболевания
Специфической классификации инфекционного мононуклеоза не существует. Выделяют разные виды течения, а именно:
- легкое;
- среднее;
- тяжелое течение.
То, в какой форме будет протекать мононуклеоз, зависит от состояния здоровья человека, иммунной системы и наличия сопутствующих заболеваний.
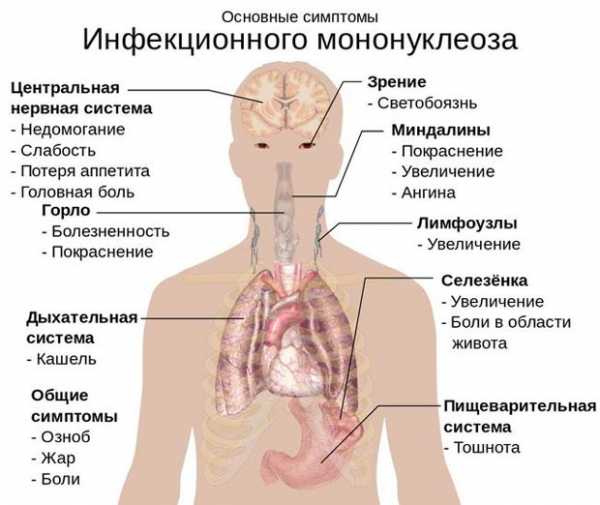
Симптомы мононуклеоза
Чтобы определить заболевание, важно быть внимательным к своему организму и вовремя обнаружить первые признаки заражения. После того, как возбудитель проник в организм, он начинается активно делиться. Из ротовой полости, половых путей или кишечника, куда он попал сразу, он поступает в кровь и внедряется в лимфоциты. Эти клетки крови навсегда остаются переносчиками инфекции.
В течение первых нескольких дней наступает начальная стадия заболевания, для которой свойственны такие симптомы:
- общая слабость в теле;
- боль в мышцах;
- тошнота;
- головная боль;
- лихорадка;
- озноб;
- снижение аппетита.
Затем следует следующая стадия заболевания, которая у одних пациентов наступает уже через несколько дней после начала болезни, а у других только через 2 недели. Симптомы включают три основных признака:
- повышение температуры;
- изменение состояния лимфоузлов;
- боль в горле.
Примечание! Ангина от мононуклеоза отличается, но заметить различия наверняка сможет опытный врач.
Без температуры мононуклеоз протекает крайне редко. Из всех случаев заболевания только в 10% случаев этот показатель не повышается. У большинства же температура остается в пределах 38 градусов. Реже она достигает отметки до 40 градусов. Даже после того, как пик заболевания проходит, иногда повышенная температура сохраняется еще на протяжении нескольких месяцев. Пациенты во время приступов лихорадки не страдают от сильных ознобов или усиленного потоотделения.
Значительным изменениям подвергаются лимфатические узлы. Вначале поражаются шейные лимфоузлы (полилимфоаденопатия), затем подмышечные и паховые. Реже в патологический процесс вовлекаются внутренние кишечные лимфоузлы и бронхиальные. Они подвергаются таким изменениям:
- становятся болезненными при пальпации;
- слишком плотными;
- увеличиваются в размерах;
- становятся подвижными.
Важно! Если поражаются брюшинные или бронхиальные лимфатические узлы, может возникать кашель и боль в животе справа.
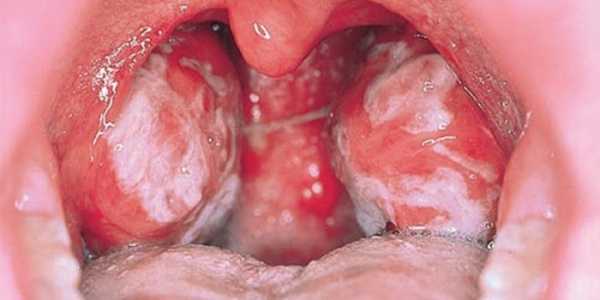
Боль в горле сопровождается видимыми изменениями. Фото горла можно увидеть ниже. Очевидны такие изменения:
- задняя стенка подвержена гиперемии;
- наблюдается отечность;
- миндалины увеличены;
- они покрыты легко-удаляемым налетом.
Проблемы могут затрагивать и жизненно важные внутренние органы. Так, вскоре после проникновения в организм возбудителя вируса Эпштейн-Барра, увеличивается печень и селезенка. Врач должен суметь сразу дифференцировать мононуклеоз от гепатита и других патологий, так как у некоторых пациентов наблюдается желтушность склер глаз, а иногда и кожных покровов.
Важно! К 5-10 дню болезни селезенка достигает наибольших размеров и при случайной травме высок риск ее разрыва, что влечет неприятные последствия. Поэтому пациентам показан полный покой.
Нормализация размеров печени и селезенки происходит спустя несколько дней после нормализации температуры. В этот период вероятность обострения уменьшается.
При мононуклеозной ангине нередко бывает сыпь. Она может быть распространена по коже, а иногда и локализуется на мягком небе. Этот симптом может неоднократно появляться и исчезать в течение всего заболевания.
Все эти разновидности симптомов не введут в заблуждение опытного врача, хотя может показаться, что ангина у детей – частое явление и диагноз должен быть именно таким. Благодаря современным методам диагностики, предположения врача можно подтвердить или опровергнуть. При инфекционном мононуклеозе атипичные мононуклеары в общем анализе крови повышены.
Для того чтобы вылечить заболевание, требуется не менее 2-х недель. Если не удалось за этот период избавиться от патологии, есть риск развития осложнений. Крайне редко лечить мононуклеоз приходится в течение 2-3 месяцев. Обычно это связано с тем, что болезнь заметили очень поздно, и первая помощь не была оказана.
Примечание! Считается, что конъюнктивит и мононуклеоз – несовместимые заболевания, но это не доказано.
При правильной терапии, особенно в детском возрасте, хронический мононуклеоз не развивается. Рецидивы также не случаются, так как в организме вырабатываются антитела, которые остаются в крови на всю жизнь.
Возможные осложнения
Если не начать адекватную терапию медицинскими методами, а проводить лечение народными средствами, высок риск развития осложнений:
- менингит;
- разрыв селезенки;
- отек дыхательных путей вплоть до полной обструкции;
- параличи;
- психосенсорные расстройства;
- скрытая пневмония;
- миокардит;
- анемия.
Восстановление организма возможно, если своевременно провести тщательную диагностику и подобрать препараты для лечения патологии.
Диагностические мероприятия
Чтобы правильно подобрать лекарства, а не лечить ложную ангину, важно провести нужные анализы крови и тесты. Картина крови изменяется следующим образом:
- наблюдается плазматизация цитоплазмы лимфоцитов, то есть нарушение структуры этих клеток;
- появление широкоплазменных лимфоцитов;
- норма мононуклеаров в острый период болезни – от 5-50% в зависимости от интенсивности патологии.
Примечание! Если в анализе крови обнаруживается более 10% атипичных лимфоцитов, диагноз считается подтвержденным.
Расшифровка результатов лабораторных исследований проводится только специалистом. Имеет смысл провести исследование крови на антитела к вирусу Эпштейн-Барра. При наличии титров иммуноглобулинов класса М, свидетельствует об остром процессе. При наличии IgG говорят о перенесенном заболевании в прошлом. Иногда проводят ПЦР-анализ, позволяющий выявить ДНК возбудителя.

Дополнительные методы диагностики могут быть проведены только с целью определить, насколько сильно пострадали внутренние органы и для исключения других патологий.
Принципы лечения
Если мононуклеоз протекает в легкой или средней форме, проводится лечение в домашних условиях. Пациент должен строго соблюдать рекомендации из рецепта врача и придерживаться карантина. Применение народных способов терапии допустимо, но только по согласованию с доктором и в качестве вспомогательной терапии.
Если к патологическому процессу присоединилось воспаление печени, больной должен соблюдать диету №5. В то же время питание должно быть полноценным, чтобы организм во время болезни получал все необходимые питательные вещества.
Специфического лекарственного средства, применяемого против вируса Эпштейн-Барра, не существует. Поэтому назначаются противовирусные препараты общего действия:
Важно учитывать, что каждый препарат имеет противопоказания и побочные явления, с которыми следует ознакомиться до начала лечения. Особенно острожными следует быть при беременности, так как многие лекарства способны нанести плоду непоправимый вред.
Примечание! При повышении температуры свыше 38,5 градусов, необходимо принять жаропонижающее средство.
При тяжелом течении и в случае присоединения бактериальной инфекции рекомендуется применение антибиотиков:
Для стимуляции оттока лимфы и восстановления полноценных функций лимфатической системы врач может назначить препарат «Лимфомиозот». Иногда прописывают гормоны, антигистаминные и антисептические средства.
Профилактика
Специфической профилактики не существует. Вакцина для прививки до сих пор находится в стадии разработки и не применяется массово.
Лучшая защита от инфекционных болезней – тщательная гигиена, поддержание хорошего иммунитета и исключение контактов с людьми, страдающими от лихорадки.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.Спасибо.
facey.ru