Дисплазия шейки матки 1, 2 и 3 степени — лечение по степеням, симптомы. Дисплазия шейки матки 2 степени что это
Дисплазия шейки матки 2 степени

Дисплазия – патология, которая характеризуется нарушениями в развитии тканей какого-либо органа, дисплазия шейки матки 2 степени – нарушения в структуре эпителия, выстилающего шейку матки. По статистике, данное заболевание достаточно часто встречается у женщин 18 – 35 лет, без правильного лечения и наблюдения за динамикой изменений оно может привести к серьезным последствиям. Стоит рассмотреть основные причины данной патологии, возможные симптомы и лечение дисплазии.
Содержание:
Статьи по теме:Что это такое?
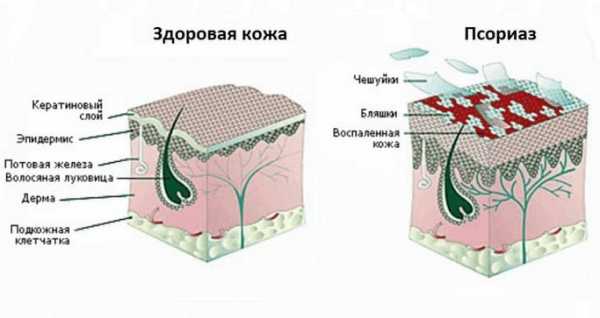
При дисплазии шейки матки нарушается развитие и структура тканей эпителия, обычно изменения затрагивают слои эпителия и строение его клеток. На второй степени заболевания изменения обычно затрагивают от одной до двух третей слоев тканей. Вторая степень возникает не сразу, патология развивается постепенно с первой степени. В отличие от первой, вторую лечить может быть гораздо сложнее.
Само по себе данное состояние обычно не провоцирует развитие какой-либо выраженной симптоматики и не кажется большой проблемой. Однако при этом дисплазия и эрозия эпителия шейки матки повышает риск развития новообразований, в том числе злокачественных. Зачастую дисплазия шейки матки предшествует развитию рака и других тяжелых патологий.
В случае прогрессирования заболевания за второй степенью следует третья, самая тяжелая, при которой поражается свыше двух третей слоев эпителия. Чем запущеннее заболевание, тем тяжелее полностью избавиться от патологии.
При возникновении подозрения на дисплазию шейки матки нужно обращаться к врачу – гинекологу. Однако стоит учитывать, что из-за практически полного отсутствия выраженных симптомов данную патологию чаще всего выявляют во время профилактических осмотров у специалиста. Поэтому лучшая профилактика заболевания – своевременное и регулярное посещение гинеколога для периодических осмотров.
Важно! При выявлении дисплазии первой степени наблюдение за состоянием должно осуществляться в течение двух лет или дольше, чтобы избежать перехода данной формы в более тяжелую.
Причины
Основной фактор, провоцирующий развитие данного заболевания – вирус папилломы человека, заражение которым происходит обычно половым путем. Некоторые штаммы данного вируса приводят к развитию эрозии, дисплазии, могут спровоцировать развитие онкологии.
К другим факторам, влияющим на развитие дисплазии, относят следующее:
- Незащищенные половые контакты, нездоровая сексуальная жизнь. Риск развития данного заболевания повышается при незащищенных контактах с большим количеством разных партнеров, при слишком раннем начале половой жизни.
- Снижение иммунитета и общих защитных сил организма. Эта причина заболевания зависит от многих факторов, на иммунитет может повлиять неправильное питание, нездоровый образ жизни, вредные привычки, недостаток физической активности. Также повлиять на иммунитет может недостаток необходимых витаминов и других полезных элементов.

Также некоторые специалисты отмечают, что на возникновение патологии может повлиять прием неподходящих гормональных препаратов, частые медицинские вмешательства, например, аборты, выскабливания. Однако в любом случае без инфицирования вирусом папилломы человека заболевание развиваться не начинает.
Стоит отметить, что некоторые штаммы вируса папилломы человека обладают большей онкогенной активностью, чем другие. Поэтому при возможном инфицировании и возникновении признаков дисплазии шейки матки требуется обследование у врача с последующим определением типа вируса, вызвавшего дисплазию.
Важно! На развитие эрозии и подобных патологий также может повлиять несвоевременное лечение других заболеваний репродуктивной системы.
Симптомы
Очень часто данная патология протекает без развития каких-либо симптомов, их зачастую можно списать на определенную фазу менструального цикла, побочные эффекты приема различных гормональных препаратов. На второй степени дисплазии шейки матки могут возникнуть следующие признаки заболевания:
- обычные выделения, бели, становятся обильнее, при этом неприятного запаха или каких-либо симптомов инфекции не возникает;
- выделения крови в небольших количествах после полового контакта, выделения при менструациях становятся обильнее;
- при половых контактах возникает болезненность, при менструациях дискомфорт становится более выраженным.
Однако стоит учитывать, что данные симптомы не являются специфическими, они могут возникать на фоне нормального состояния или говорить о совершенно другом заболевании. Обязательно требуется полноценная диагностика, которая точно поможет установить причину возникновения данной симптоматики.

Лечится ли дисплазия шейки матки второй степени?
Данная патология второй степени по-прежнему может пройти самостоятельно после того, как организм справляется с вирусом папилломы человека. В некоторых случаях даже не требуется медицинское вмешательство в полном объеме, важно лишь поддержать иммунную систему женщины.
У четверти женщин при этом патология второй степени переходит в заболевание третьей степени, состояние ухудшается, повышается вероятность перерождения дисплазии в злокачественное новообразование.
Прогноз
На данной стадии заболевания прогноз сохраняется благоприятным, вероятность полного, самостоятельного исцеления по-прежнему есть. Однако прогноз благоприятен лишь при постоянном наблюдении врача, в противном случае без терапии дисплазия второй степени может перейти в третью.
Третья стадия заболевания является крайне опасной для организма женщины. Вероятность перерождения нарушений эпителия в онкологическое заболевание составляет до двадцати процентов.
При беременности
Возникновение данного заболевания никак не влияет на вынашивание ребенка, здоровье плода, однако контроль состояния все равно нужен, чтобы вовремя отслеживать всю динамику изменений.
Также стоит помнить, что из-за гормональных изменений в организме женщины может возникнуть состояние, внешне при осмотре напоминающее дисплазию шейки матки. Поэтому перед началом беременности советуют пройти полное гинекологическое обследование и сдать анализы на вирус папилломы человека. Если на данном этапе никаких патологий не наблюдается, то при беременности дополнительный контроль при так называемой псевдоэрозии не требуется.

Как лечить дисплазию шейки матки 2 степени?
В первую очередь стоит отметить, что хирургическое удаление шейки матки при дисплазии 2 степени требуется не во всех случаях. В первую очередь проводятся необходимые исследования, стараются справиться с основной причиной заболевания – вирусом папилломы человека, после исчезновения которого признаки дисплазии обычно проходят самостоятельно.
Если высока вероятность перерождения данной патологии в онкологическое заболевание, биопсия шейки матки при дисплазии 2 степени доказывает это, могут применяться различные местные методики лечения заболевания. На сегодняшний день чаще всего используют лечение лазером, при котором происходит лазерное выпаривание пораженных дисплазией тканей. Прижигание и хирургическое лечение применяются гораздо реже, поскольку их эффективность ниже, а количество побочных эффектов больше.
Также применяются витаминно-минеральные комплексы и другие таблетки, помогающие улучшить иммунитет и состояние организма в целом. Без данного аспекта лечения вероятность рецидива заболевания повышается.
Лечение народными средствами при данном заболевании малоэффективно, народные препараты лучше использовать для повышения иммунитета, могут использоваться различные отвары и настои на основе укрепляющих лечебных трав. Различные спринцевания проводить крайне не желательно, поскольку любые вмешательства в микрофлору влагалища могут спровоцировать ускоренное развитие дисплазии.
После основного лечения за состоянием следует наблюдать еще в течение нескольких лет. В целом женщинам, у которых была диагностирована дисплазия или эрозия, советуют больше внимания уделять состоянию репродуктивной системы, особенно если в будущем планируется беременность.
lechim-prosto.ru
Дисплазия шейки матки 1, 2, 3 степени: причины, симптомы, лечение
Содержание статьи:Дисплазия шейки матки 1, 2, 3 степени часто встречающийся диагноз у женщин. Эта патология может протекать годами без симптомов, а затем переродиться в рак. Поэтому так важно регулярно проходить обследование у гинеколога и своевременно начать лечение.
Чем отличается эрозия от дисплазии шейки матки
Дисплазия шейки матки отличается от эрозии (эктопии) тем, что патологические изменения затрагивают клеточные структуры тканей шейки, то есть происходят нарушения в строение клеток, дисплазия чаще всего развивается на фоне заражения онкогенным вирусов папилломы человека (ВПЧ). Эрозия шейки матки чаще всего образуется при механическом травмировании тканей и гормональных нарушениях, клетки при эктопии не являются атипичными.
Дисплазия шейки матки является предраковым состоянием, а эрозия со временем может стать дисплазией.
Что такое дисплазия шейки матки
Дисплазия шейки матки – это патология, связанная с атипическими изменениями эпителия шейки матки (влагалищной части). Такое состояние является предраковым. Поначалу оно обратимо, поэтому особое значение приобретает ранняя диагностика и адекватное своевременное лечение. Это позволяет предотвратить развитие злокачественного процесса. У термина есть синонимы: ЦИН (цервикальная интраэпителиальная неоплазия) и ПИП (плоскоклеточные интраэпителиальные повреждения).
К заболеванию склонны, прежде всего, женщины молодого возраста. Больше всего случаев дисплазии отмечается среди пациенток от 25 до 35 лет. Заболеваемость достигает 1,5 на 1000 женского населения.
Чтобы четко представлять, какие патологические изменения имеют место при этом заболевании, необходимо хорошее знание анатомических особенностей шейки матки.
Строение шейки матки
Шейкой называют нижнюю часть матки. Она узкая, имеет цилиндрическую форму. Частично находится в брюшной полости и выдается в область влагалища (т.е. состоит из надвлагалищного и влагалищного участков).
Для того чтобы осмотреть влагалищную часть, гинекологи прибегают к помощи специальных зеркал. Внутри по шейке проходит довольно узкий канал, который называют цервикальным (шеечным). Его длина колеблется в пределах 1 – 1,5 см. Внутренний зев этого канала ведет в полость матки, а наружный зев открыт во влагалище. То есть этот канал соединяет полость матки с влагалищем.
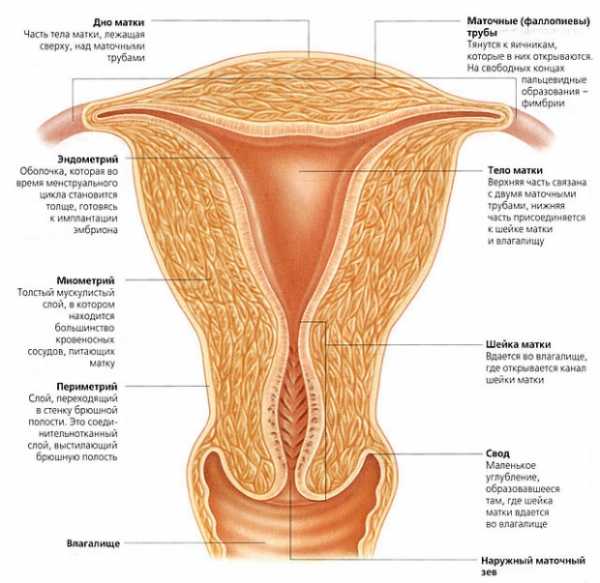
Шеечный канал выстилают цилиндрические эпителиальные клетки, которые отличаются ярким красным оттенком. В нем имеются железы, функция которых – выделять слизь. Эти выделения служат препятствиям для попадания в матку микроорганизмов.
В районе наружного маточного зева отмечается переход цилиндрического эпителия в плоский, который выстилает влагалище и влагалищную часть шейки. Железы в этой области отсутствуют. По цвету плоский эпителий отличается от цилиндрического – у него более бледный, розовый оттенок. Он имеет сложную структуру, включающую такие слои:
- Базально-парабазальный. Этот самый нижний слой состоит из клеток двух типов: базальные и парабазальные. Под базальным слоем располагаются мышечные ткани, кровеносные сосуды, окончания нервов. В нем присутствуют молодые клетки, обладающие способностью делиться.
- Промежуточный.
- Поверхностный (функциональный).
Здоровые базальные клетки являются округлыми. В каждой клетке одно большое ядро. Они постепенно созревают и поднимаются к верхним слоям. Их форма становится плоской, а размер ядра сокращается. Когда клетки достигают поверхностного слоя, они совсем уплощаются и имеют очень небольшие ядра.
У пациенток с дисплазией строение клеток и эпителиальных слоев нарушено. В эпителии появляются атипичные клетки. Они не имеют определенной формы, достигают больших размеров, имеют больше одного ядра. Деление эпителия на слои утрачивается.
В патологический процесс вовлекаются разные слои эпителия. Характерными особенностями заболевания являются гиперкератоз, паракератоз, акантоз, интенсивная митотическая активность. Происходят изменения в строении клеток: нарушение цитоплазматического соотношения, патологический митоз, вакуолизация, полиморфизм ядер. Клетки активно пролиферируют, возникают признаки атипии (прежде всего, ядерной). Поверхностный эпителий при этом процессе не захватывается.
Классификация дисплазии шейки матки
В России используют классификацию Яковлевой, Б.Г. Кукутэ от 1977 года. По которой предраковые состояния шейки матки делятся на:
- Дисплазия, возникшая на неизменённом участке шейке матки или в области фоновых процессов
• слабо выраженная;
• умеренно выраженная;
• выраженная.
- Лейкоплакия с признаками атипии.
- Эритроплакия.
- Аденоматоз.
Степени дисплазии шейки матки
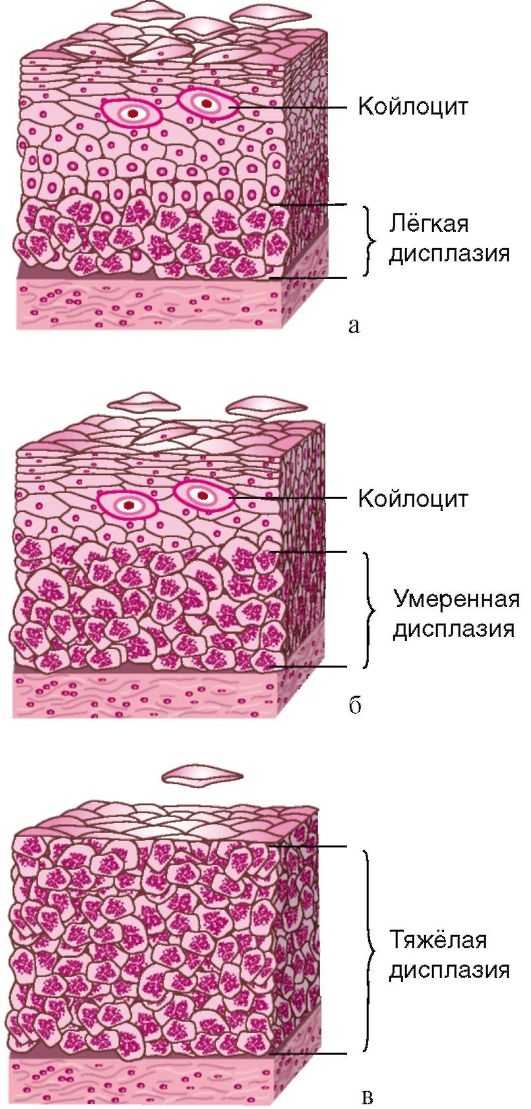
Исходя из глубины патологических изменений, выделяют три степени дисплазии. При тяжелой степени болезни имеет место поражение нескольких слоев эпителия. Дисплазия шейки матки классифицируется с учетом интенсивности процессов клеточной пролиферации и степени атипии. Согласно международной классификации дисплазия шейки матки бывает 3 степеней.
Дисплазия шейки матки 1 степени
CIN I. Это самая легкая степень дисплазии. Патологический процесс наблюдается в нижней трети плоского эпителия. Изменения в клеточных структурах выражены мало. Отмечается полиморфизм клеток и ядер, нарушается митотическая активность. Гиперплазия базального и парабазального слоев – до У3 толщины эпителия.
Дисплазия шейки матки 2 степени
CIN II. Это средняя степень патологии. Изменения клеточной структуры затрагивают нижнюю и среднюю треть толщи эпителиального слоя. В своей пораженной части эпителий состоит из клеток, имеющих овальную или вытянутую форму. Такие клетки очень плотно друг к другу прилегают. Отмечаются митозы, включая и патологические. Имеется небольшой ядерно-цитоплазматический сдвиг (большие ядра, структура хроматина грубая).
Дисплазия шейки матки 3 степени
CIN III. Самая тяжелая степень дисплазии. Она считается неинвазивным раком. Ненормальные изменения охватывают всю толщу эпителия. Но в отличие от инвазивного рака патологический процесс пока не затрагивает другие ткани (мышцы, сосуды, нервы).
У больных с сильной дисплазией на гиперплазированные клетки приходиться более чем 2/3 эпителиального слоя. Ядра у таких клеток отличаются большими размерами, форму имеют вытянутую или же овальную, есть митозы. Имеются такие особенности: сильный ядерный полиморфизм, двуядерность, цитоплазматический сдвиг. Изредка отмечаются гигантских размеров клетки, имеющие большие ядра. Границы клеток остаются четкими.
Чем опасна дисплазия шейки матки
В развитии болезни возможны три варианта:
- Нарастание патологических изменений – в нижних слоях происходит увеличение атипичных клеток и перерождение в рак.
- Стабилизация.
- Регресс заболевания, кода ненормальные клетки вытесняются за счет роста здоровой ткани.
Причины развития дисплазии шейки матки
Возникновение этой патологии шейки связывают с воздействием онкогенных вирусов папилломы человека (ВПЧ-16 и ВПЧ-18). Они выявляются у абсолютного большинства пациенток – до 98%. Если вирус долго пребывает в женском организме (более года), начинаются изменения клеточных структур и развивается дисплазия шейки матки. Подробно о лечение папилломавирусной инфекции читайте на нашем сайте. Также имеется несколько отягощающих фоновых факторов.
Факторы риска
- Ослабление иммунитета (из-за хронических заболеваний, стресса, плохого питания, приема некоторых медикаментов).
- Курение табака – риск дисплазии у курящих женщин выше в несколько раз.
- Хронические гинекологические болезни воспалительного характера.
- Гормональные проблемы, обусловленные менопаузой, приемом гормональных средств.
- Гормональные процессы, связанные с беременностью.
- Раннее начало половой жизни.
- Ранние роды.
- Травматизация шейки.

Симптомы дисплазии шейки матки
Самостоятельной клинической картины эта патология чаще всего не имеет, симптомы носят неспецифический характер. У одной из десяти пациенток болезнь протекает скрыто без каких-либо симптомов. Но обычно отмечается присоединение инфекции, и появляются связанные с ней симптомы. Больная испытывает зуд или жжение в интимной зоне. Появляются ненормальные влагалищные выделения, изменившие оттенок, запах или консистенцию. В выделениях может наблюдаться примесь крови, особенно после половых контактов или применения тампонов. Болей обычно не наблюдается. Дисплазия шейки матки может протекать очень долго, а после адекватной терапии регрессировать. Однако чаще наблюдается нарастание патологических изменений и перехода из 1 степени во вторую и третью.
Дисплазия шейки матки нередко сочетается с болезнями передающимися половым путем как гонорея, хламидиоз, трихомониаз, уреаплазмоз, гарднереллез, микоплазмоз, кандидоз, кондилома заднего прохода, вульвы, влагалища.
Поскольку выраженные симптомы отсутствуют, особое значение приобретают лабораторные, клинические, инструментальные способы диагностики.
Диагностика дисплазии шейки матки
Обследование при подозрении на дисплазию проводят по такой схеме:
1. Осматривают шейку с использованием влагалищных зеркал. Осмотр помогает выявить клинически выраженные формы дисплазии. На глаз можно определить такие признаки патологии: изменение оттенка, появление блеска вокруг наружного зева, эпителиальные разрастания, наличие пятен.
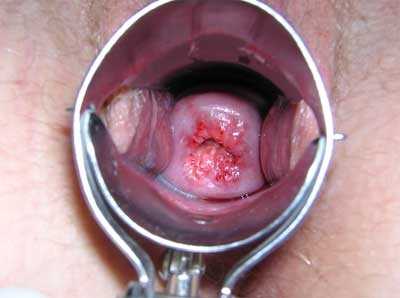 Дисплазия шейки матки (фото)
Дисплазия шейки матки (фото)
2. Выполняют осмотр при помощи кольпоскопа. Это оптическое устройство дает возможность получить десятикратное увеличение, благодаря чему можно точно оценить характер патологии. Одновременно осуществляют диагностическую пробу. Для этого на шейку наносят растворы уксусной кислоты и Люголя.
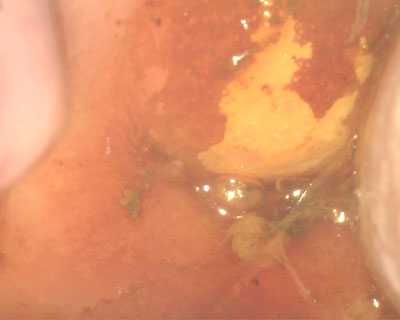 Поля дисплазии при пробе с раствором Люголя
Поля дисплазии при пробе с раствором Люголя
3. Проводят цитологический анализ ПАП-мазка. Изучение под микроскопом материала, взятого с различных участков, дает возможность определить наличие атипичных клеток. Кроме того, метод позволяет выявить клетки, являющиеся маркерами вируса папилломы. Клетки, в которых присутствует вирус, имеют сморщенные ядра и ободок.
4. Выполняют гистологическое исследование образцов ткани, которые были взяты из шейки матки в подозрительных областях. Это наиболее эффективный способ диагностики дисплазий.
5. Также для выявления ВПЧ прибегают к ПЦР-методикам. Эти исследования помогают определить штамм и вирусную нагрузку (концентрацию в организме ВПЧ). В зависимости от результатов (наличие или отсутствие онкогенных типов) определяются с тактикой лечения пациентки.
Лечение дисплазии шейки матки
Схема лечения дисплазии шейки матки подбирается с учетом степени патологии, возраста женщины, величины участка поражения, наличия других заболеваний. Также необходимо принимать во внимание желание больной сохранить репродуктивную функцию.
Лекарственная терапия
При дисплазии показаны такие медикаментозные методы лечения:
- Этиотропная противовоспалительная терапия (если дисплазия шейки матки сочетается с воспалительными признаками). Курс проводят по стандартным схемам.
- Нормализация гормонального фона.
- Улучшение иммунной функции с помощью курсов иммуномодуляторов и интерферонов. Такое лечение необходимо, если имеется обширный участок поражения, и при рецидивирующей ЦИН.
- Восстановление нормального микробиоценоза влагалища и лечение бактериального вагиноза.
Хирургическое лечение дисплазии шейки матки
Дисплазию лечат такими хирургическими способами:
- Разрушение пораженной зоны при помощи криодеструкции (жидкий азот).
- Радиоволновая терапия.
- Электрокоагуляция.
- Воздействие лазером (аргоновым или углекислым).
- Конизация (хирургическое удаление участка с дисплазией).
- Удаление шейки полностью (ампутация).
Эти методы применяют в дни после менструации. При подготовке к процедурам выполняют санацию влагалища, а по специальным показаниям осуществляют иммунокоррекцию.
Лечение дисплазии 1, 2 и 3 степени
Для некоторых пациенток предпочтительна выжидательная тактика. Это касается тех случаев, когда имеется возможность регресса патологических изменений. Такое может произойти у молодых женщин с дисплазией шейки матки 1 или 2 степени при небольшом участке поражения. На основании повторных исследований (с промежутком 3-4 месяца), которые дали два положительных результата, принимают решение об оперативном вмешательстве. Если у пациентки диагностирована тяжелая дисплазия шейки матки (3 степень), ее необходимо направить в отделение онкогинекологии, где ей проведут хирургическое лечение (вплоть до удаления шейки).
При степени 1 ведение больной зависит от того, какие результаты дало ВПЧ типирование и насколько поражен эктоцервикс. Если присутствуют онкогенные типы вируса, а поражение занимает большую площадь, целесообразно прибегнуть к деструктивным способам. Если же площадь поражения невелика и отсутствуют онкогенные типы, пациентку можно просто наблюдать. После двух лет динамического наблюдения определяются с дальнейшей тактикой. В случае отсутствия регресса заболевания выполняют деструкцию пораженных тканей.
Пациенткам возрастной группы до 40 лет с диагнозом ЦИН II показаны деструктивные процедуры. Но метод криодиструкции при ЦИН II и III не желателен, поскольку глубину некротических изменений в таких случаях предсказать очень трудно. Женщинам от 40 лет с деформацией шейки проводят эксцизию или конизацию. Ступенчатые срезы удаленных тканей в обязательном порядке подвергают исследованию. Если выявлено еще одно гинекологическое заболевание (сильное опущение матки, патологии придатков, ММ, элонгация шейки) могут принять решение о пангистерэктомии.
До начала любого хирургического вмешательства проводят противовоспалительное лечение, целью которого является санация очага инфекции. В ряде случаев это позволяет не только уменьшить участок поражения, но и добиться полной регрессии дисплазии.
Показания к операции при дисплазии шейки матки
Показаниями к эксцизии или конизации являются:
- Неполная визуализация области поражения из-за распространения процесса по шеечному каналу.
- По результатам цитологии и биопсии - дисплазия шейки матки степени II, III или CIS.
Также к оперативным методам прибегают в случае выраженной деформации шейки без учета степени дисплазии. Кроме того, они показаны после отсутствия результата от деструкции. Прежде чем принимать решение об иссечении необходимо исключить инвазивный рак. Для этого проводят тщательное клиническое обследование, кольпоскопию, цитологическое и морфологическое исследования.
Уход после операции
Для того чтобы заживление прошло благополучно и не возникло никаких осложнений, женщине после операции необходимо придерживаться ряда правил. Нельзя делать спринцевания, использовать тампоны, поднимать тяжести. Необходимо соблюдать половой покой. Кроме того, нужно строго следовать всем рекомендациям врача.
Первое контрольное обследование выполняют примерно через 3-4 месяца после хирургической процедуры. Для этого берут мазки и проводят цитологическое исследование. Это делается каждый квартал в течение года. Если результаты обследования отрицательные, то пациентку можно обследовать планово при ежегодных осмотрах.
Осложнения после операции
Восстановительный период после оперативного вмешательства по поводу дисплазии обычно длится около месяца. За это время могут наблюдаться такие явления:
- Ноющие боли в нижней части живота. Они обычно беспокоят женщину в первые несколько дней после процедуры. Дольше всего длятся болевые ощущения после воздействия лазером.
- Обильные выделения, которые могут отличаться выраженным запахом. Это обычно продолжается около трех и даже четырех недель, особенно долго после криодеструкции.
- Сильное кровотечение с резкими болями в нижней части живота и повышением температуры. В такой ситуации пациентке необходим безотлагательный медицинский осмотр.
Прогноз при дисплазии шейки матки 1, 2, 3 степени
Современная медицина располагает эффективными методиками обследования и терапии дисплазий. Это дает возможность предотвратить переход патологии в злокачественный процесс. При своевременной диагностике, правильно подобранной терапии и соблюдении пациенткой всех назначений врача можно вылечить дисплазию любой степени.
После хирургической операции процент излечений может достигать 95%. Рецидивы болезни после применения хирургических методов отмечаются у 5-10% больных. Это объясняется присутствием вируса папилломы или недостаточным иссечением области дисплазии. Если лечение не проводится, то дисплазия шейки матки переходит в инвазивный рак в 30 – 50% случаев.
Профилактика дисплазии шейки матки
К главным методам профилактики относятся:
- Проведение вакцинации против онкогенных типов вируса (для женщин относящихся к группе риска).
- Барьерная контрацепция.
- Своевременное выявление патологий шейки и их лечение.
- Консультативная работа с женщинами, входящими в группы риска.
- Правильное разнообразное питание. Особенно важно употреблять достаточно витаминов А, В и селена.
- Отказ от сигарет.
- Санация инфекционных очагов.
- Регулярное посещение гинеколога (не менее 1-2 раз в год), с исследованием мазков.
Специалисты организаций (ВОЗ, ACOG, AGS), занимающихся борьбой с раком шейки матки, рекомендуют ранее начало скрининга. Его нужно проходить с 18 лет или с началом половой жизни. Гинекологические осмотры должны выполняться каждый год, обязательны Пап-тесты. Если они дают три отрицательных результата, то скрининг можно проводить не так часто (раз в три года).
Целесообразность идентификации вируса папилломы и его типирования в рамках скрининга рака шейки матки пока еще не подтверждена. ПЦР диагностика вируса типов 16 и 18 является более экономичным методом, чем цитология.
ВПЧ тестирование с возрастом больной приобретает большую прогностическую ценность, а вот цитологическое исследование теряет свою ценность. Обнаружение онкогенных типов вируса папилломы человека у пациенток старше 35 лет говорит о высоком риске развития дисплазии 3-й степени.
genitalhealth.ru
Дисплазия шейки матки 2 стадии cin2, 1 и 3 типа: что это такое, лечение
Дисплазия 2 cin2 – это патология маточной шейки средней степени тяжести, при которой эпителиальный слой поражается более чем наполовину. Исходным очагом распространения этой патологии гинекологического характера является базальная мембрана. При этом патология сопровождается широким спектром морфологических изменений, благодаря которым диагностировать заболевания достаточно легко. О некоторых особенностях клинических проявлений и диагностики указанной патологии шейного канала матки мы поговорим в данной статье.
Дифференциация развития заболевания
Шейка матки нередко становится местом локализации дисплазии – то есть, развития скопления нетипичного клеточного материала, склонного к пролиферации. При отсутствии надлежащего лечения данная патология весьма вероятно может пролонгировать в онкологическое поражение, опасное для здоровья и жизни пациентки.
Чтобы избежать этих нежелательных последствий, стоит более подробно ознакомиться с характером и динамикой развития патологии дисплазии, а также с ее медицинской классификацией и предположительным характером лечения.
Итак, на основе некоторых медицинских показателей и морфологических проявлений выделяют следующие типы дисплазии:
- Дисплазия cin 1 – это первая степень развития патологии, при которой строение эпителия не испытывает существенных изменений. При цин 1 в базальном слое клетки подвержены умеренной пролиферации. Характерными признаками развития патология является наличие койлоцитоза и дискератоза. Это обычные морфологические признаки, сопровождающие папилломовирусную инфекцию. Дисплазия cin1 охватывает не боле трети эпителиальной толщи маточной шейки. Рассматриваемый тип патологии утруднен для проведения диагностических исследований – в первую очередь, цитологии.
- Дисплазия 2 типа – CIN 2. Эта форма патологии связана с повышенным риском возникновения необратимых изменений в структуре эпителиальных тканей маточной шейки. Может проявляться широким спектром симптоматики, в том числе и болевыми проявлениями спазматического характера. Дисплазия шейки матки 2 ст связана с более интенсивно выраженными морфологическими проявлениями. Соответственно, упрощается процесс диагностики. Кроме того, при развитии заболевания данного типа изменения охватывают более половины эпителиальных пластов маточной шейки, что не может не сказываться на функционировании репродуктивной системы. При дисплазии 2 cin2 повышается риск перерастания патологии в онкологическую форму, однако это не является неизбежным.
- Дисплазия 3 ст представляет собой наиболее тяжелую степень поражения маточной шейки. Наличие морфологических изменений является ярко выраженным. Патология охватывает более 2/3 эпителиальной поверхности маточной шейки. Рассматриваемая форма болезни характеризуется высокой степенью пролиферации и значительным уровнем угрозы возникновения осложнений онкологического характера.

Начальная степень развития: особенности и динамика
Если дисплазия 1 ст относительно безопасна для здоровья и жизни пациентки, это не значит, что в дальнейшем она не может прогрессировать в более опасную форму патологии, угрожающую развитием злокачественных образований.
Стоит помнить, что около 30 % раковых заболеваний репродуктивной системы начинаются именно с той или иной формы дисплазии, как не идентифицированного предракового состояния.
Дисплазия 1 ст связана с развитием поражения 1/3 эпителиального покрытия шейки матки. Но это не единственное проявление. Имеется еще рад специфической морфологии, выявить которую может только квалифицированный специалист. При диагностике рассматриваемого заболевания необходимо сразу же начинать лечение, чтобы не допустить дальнейшего развития патологии.
Дисплазия шейки матки 1 степени достаточно редко перетекает в последующие формы развития заболевания – для этого необходимо воздействие целого спектра факторов, начиная от генетической предрасположенности к гинекологическим заболеваниям, и заканчивая негативной экологической обстановкой. К тому же, прогресс дисплазии не связан напрямую с развитием онкологических проявлений, чего так страшатся многие пациентки. Хотя, безусловно, нарушения в строении эпителиальных тканей маточной полости и придатков при дисплазии син 1 создает благоприятную среду для дальнейшего развития злокачественных проявлений.
Вторая степень: в чем ее особенность?
Дисплазия cin 2 – намного более сложная форма заболевания, чем его начальная степень. На этой стадии морфологические изменения прогрессируют, и становятся более очевидными для диагностики. Кроме того, поражения охватывают более половины эпителия шейки матки.
Когда болезнь развивается до цин 2, она требует намного более продолжительного лечения и тщательной диагностики. Дисплазия второго типа в 25 % клинических случаев прогрессирует в третью степень.
Дисплазия шейки матки 1 и 2 степени не так опасны, как принято считать – хотя лечить патологию данного типа, безусловно, необходимо. Однако для составления правильного курса лечения, в первую очередь, необходима компетентная диагностика и определение характера и динамики развития патологии, а также составление прогностической карты ее клинических последствий и осложнений, возможных при дальнейшем прогрессировании. Лишь с учетом всех этих факторов можно составить оптимальную карту лечебных мероприятий и избежать дальнейшей пролонгации недуга.
Тяжелая степень дисплазии: cin 3
Дисплазия cin 3 – наиболее тяжелая форма заболевания, сопровождающаяся значительными морфологическими изменениями структуры тканей и поражением до 70 % эпителиального покрова маточной шейки.
Третья степень развития патологии считается самой тяжелой, поскольку в 10-12 % она перерастает в онкологическое заболевание. Стоит отметить симптоматику, которая может сопровождать развитие болезни на стадии цин 3:
- спазматические боли, локализирующиеся внизу живота;
- влагалищные кровотечения ановуляторного характера;
- нарушения менструального цикла;
- общая слабость, анемичность;
- головокружения;
- затруднения с зачатием ребенка.
Еще одной важной особенностью дисплазии типа цин 3 являются патологические митоз, а также огромные гиперхромные клеточные ядра, трансформация которых происходит под воздействием патогенных процессов в эпителиальных тканях.
Диагностика патологии
Дисплазия шм 1 диагностируется квалифицированным специалистом, с помощью специального оборудования и диагностических методик. Поскольку на первой стадии развития патологии морфологические проявления заболевания минимальны, доверять приходиться в значительной мере результатам лабораторных исследований. С этой целью у пациентки берут мазок эпителиальных тканей, который в дальнейшем подробно исследуют на предмет развитие той или иной формы дисплазии.
ПАП-мазок является одним из наиболее эффективных методов диагностики патологии, позволяющих достаточно точно определить динамику и характер развития болезни, а также возможность ее пролиферации.
С помощью снятия ПАП-мазка можно эффективно диагностировать дисплазию на любой стадии развития, а также прогнозировать возможность дальнейшей пролиферации. Шейка матки подвергается хирургическому соскабливанию, а полученный материал специалисты тщательно изучают. Данный метод помогает избежать риска перерастания дисплазии в онкологические проявления, и минимизировать риск возникновения других нежелательных осложнений. Кроме того, своевременная и квалифицированная диагностика позволяет составить эффективную и продуманную карту лечения патологии.

Особенности лечения
Чтобы понять, как лечить проявления дисплазии матки cin 1-3, специалист должен получить как можно более подробные результаты лабораторных исследований соскобленного клеточного материала. Основываясь на этих данных, лечащий врач принимает решение о назначении тех или иных медикаментозных препаратов, либо применении хирургического метода вмешательства.
Лечение данной патологии зависит от многих факторов:
- результатов проведенной диагностики;
- динамики прогрессирующего развития болезни;
- стадии развития дисплазии;
- проявляющейся симптоматики заболевания;
- прогнозируемых клинических последствий и осложнений.
Эффективность лечения зависит не только от правильно подобранных препаратов и лечебных манипуляций, но и от индивидуальных особенностей организма и склонности к быстрой ремиссии после пережитого стресса.
При дисплазии шейки матки 1, 2 и 3 типа применяется широкий спектр лекарственных мероприятий, начиная от медикаментозной терапии и заканчивая хирургическим вмешательством.
При этом болезнь двух первых типов намного эффективнее поддается лечению и не связана с таким широким спектром возможных осложнений, как раковое заболевание, бесплодие и прочие негативные клинические последствия.

В последнее время анормальные клетки в эпителии маточной шейки весьма результативно удаляют с помощью криотерапии. Одним из наиболее эффективных лечебных методов при запущенных случаях болезни является цервикальная конизация. Кроме того, применяют и петлевуюэлектроконизацию. Эффективность данных методов доказана лабораторным путем, а их применение не связано даже с минимальным риском возникновения угрозы для здоровья и жизни пациентки.
В случае, когда недуг пребывает на последней стадии развития, и существует высокий риск для пролиферации патологии, применяют метод гистерэктомиии с возможностью полного удаления органа матки. Разумеется, это связано с огромным стрессом для организма, и утратой репродуктивной функции – но, в подавляющем большинстве случаев, лечащий врач принимает данное решение, если альтернативного лечения не существует.
womanhealth.guru
Дисплазия шейки матки 1, 2 и 3 степени
Рубрика: Женское здоровьеРак шейки матки является самым распространенным онкологическим заболеванием органов женской репродуктивной системы. Он не возникает спонтанно – к его появлению приводит длительный процесс паталогических изменений клеток эпителия на поверхности шейки матки.
- Одна из стадий этого процесса – дисплазия, которая считается предраковым состоянием.
Женщина может не ощущать никаких симптомов того, что в ее организме происходят потенциально опасные изменения, однако при посещении гинеколога и осмотре на кресле при помощи зеркал будут заметны участки слизистой оболочки, которые потребуется исследовать кольпоскопом.
Дисплазия шейки матки – это паталогическое состояние клеток эпителия наружного зева, которое с течением времени перерождается в злокачественную опухоль.
К появлению дисплазии чаще всего приводит наличие эрозии, но далеко не каждая эрозия способна пойти пути малигнизации. Как правило, предраковое состояние провоцирует несколько причин:
- Гормональные нарушения
- Длительное употребление гормональных препаратов (особенно оральных контрацептивов)
- Наличие вируса папилломы человека (16 и 18 типа ВПЧ)
- Активное курение, либо постоянное пассивное курение
- Травмы шейки матки у пациенток с высокоонкогенными типами ВПЧ
Быстрый переход по странице
Дисплазия шейки матки 1, 2 и 3 степени — что это такое?
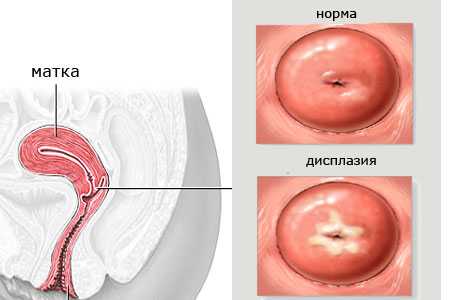
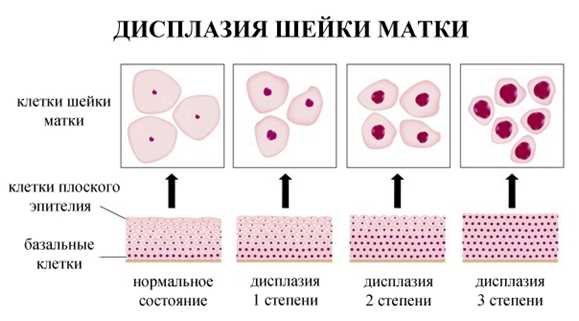
Дисплазия характеризуется постепенным проникновением процесса образования атипичных клеток внутрь поверхности шейки матки. Поэтому гинекологи выделяют три степени цервикальной интраэпителиальной неоплазии, которые различаются между собой по типу сложности.
Дисплазия шейки матки 1 степени
Имеет аббревиатуру CIN 1 и характеризуется как легкая дисплазия шейки матки. Изменения эпителиальной ткани выражены слабо, клетки базального слоя имеют умеренное разрастание.
Гистология показывает наличие койлоцитоза – такого состояния клеток, при котором вокруг ядра образуется ободок, а сами клетки выглядят пустотелыми.
При кольпоскопии будет отмечена одна из форм неправильного ороговения – дискератоз. Эти паталогические изменения имеют площадь распространения не более трети пласта эпителиальной ткани.
Дисплазия шейки матки 2 степени
Имеет аббревиатуру CIN 2 и характеризуется как умеренная дисплазия шейки матки. Морфологические изменения строения клеток более выражены, а площадь их распространения является более обширной.
Поражается ½ толщины эпителиального слоя.
Дисплазия шейки матки 3 степени
Имеет аббревиатуру CIN 3 и характеризуется как тяжелая дисплазия шейки матки. При проведении кольпоскопии и гистологии обнаруживается ярко выраженная картина морфологических изменений эпителиального пласта, который поражен на две трети своей толщины.
- Отмечается патологическое деление клеток и наличие гиперхромных ядер клеток в материале для гистологического исследования.
В зависимости от степени тяжести дисплазии врачу предстоит выбрать такой метод лечения, который будет иметь больше всего шансов на то, чтобы предотвратить развитие злокачественной опухоли.
Симптомы и признаки дисплазии
Признаки дисплазии шейки матки у женщин
Начальные стадии дисплазии могут протекать абсолютно незаметно. По мере усугубления состояния наружного зева шейки матки пациентка может отмечать у себя следующие симптомы:
- Жжение и зуд, которые ощущаются внутри влагалища, в нижней трети живота.
- Кровянистые выделения после сексуального контакта.
- Межменстуральные кровянистые выделения.
- Тянущие ощущения внизу живота (характерно для тяжелой степени заболевания)
При гинекологическом осмотре и кольпоскопии врач может заметить патологические изменения в структуре слизистой оболочки, которые будут являться признаками дисплазии шейки матки:
- Окраска наружного зева цервикального канала имеет ярко-красный оттенок.
- Разрастание эпителиальной ткани
- Белые пятна при обработке слизистых оболочек раствором Люголя
- Отечность тканей (при тяжелой степени заболевания)
По результатам кольпоскопии принимается решение о взятии биопсии. В некоторых случаях забор производится непосредственно во время выполнения процедуры исследования наружного зева шейки матки.
Лечение дисплазии шейки матки, препараты и методы
При лечении дисплазии врач может применить разные способы контроля над ситуацией: тактику выжидания, медикаментозную терапию и хирургическое вмешательство.
Решающими факторами при выборе методики будет степень поражения шейки матки, возраст женщины и наличие сопутствующих заболеваний, а также высокоонкогенного ВПЧ.
Тактика наблюдения (при неосложненной дисплазии I степени)
дисплазия и ВПЧ
Предполагает выжидательную позицию медиков. Шейка матки не подвергается хирургическому вмешательству, но пациентка должна регулярно посещать гинеколога для оценки состояния слизистой оболочки наружного зева цервикального канала.
Тактику наблюдения применяют лишь в небольшом проценте случаев, когда клиническая картина заболевания соответствует следующим критериям:
- Поражение эпителиальной ткани должно быть неглубоким и минимальным по площади.
- Пациентка должна быть в возрасте до 30 лет
- Анализы не выявили наличие ВПЧ 16 и 18 типа
Таким образом, выжидательная позиция врача может быть актуальной только для дисплазии легкой степени, да и то не во всех случаях. Если мазок показал присутствие высокоонкогенного типа вируса папилломы человека, то весьма рискованно ждать, что очаги предраковых изменений эпителиальной ткани будут способны к самостоятельному регрессу.
Медикаментозное лечение дисплазии I степени
Первая степень дисплазии, не подлежащая наблюдению, может корректироваться при помощи лечения медикаментозными препаратами. При этом большая часть внимания будет направлена на устранение ВПЧ 16 и 18 типа. Полностью вылечиться от них не удастся, но при помощи иммуномодуляторов, принимаемых в комплексе с противовирусными препаратами можно сдерживать активность вируса.
Циклоферон – помогает продуцированию альфа-и бета эндогенного интерферона. Угнетает размножение вируса папилломы человека. Средство выпускается в виде таблеток и раствора для инъекций.
Трансфер-фактор – препарат создан на основе коровьего молозива. Служит для повышения иммунитета. Выпускается в виде желатиновых капсул.
Деринат – иммуностимулятор, созданный на основе молок рыбы. Выпускается в форме назальных каплей и раствора для инъекций.
Врач может принять решение комбинировать несколько медикаментозных средств для лечения дисплазии шейки матки 1 степени. Помимо этого, усилия могут быть еще направлены на устранение хронических инфекций органов репродуктивной системы. В качестве вспомогательных средств для поддержания иммунитета могут быть назначены витаминные комплексы (в частности, витамины группы В, витамин A, витамин C).
На протяжении всего периода медикаментозной терапии врач должен вести наблюдение за состоянием дисплазии. Если после нескольких месяцев лечения станет очевидно, что консервативный метод результатов не принес, то принимается решение о способе малоинвазивного хирургического вмешательства.
Лечение дисплазии II степени
Дисплазия умеренной степени уже не предполагает медикаментозной терапии, однако для ее коррекции могут быть использованы малотравматичные хирургические методы.
Криодеструкция
Патологически измененный участок эпителия зева шейки матки обрабатывается жидким азотом. Однако метод лечения подходит только в тех случаях, когда врач уверен в том, что он имеет дело действительно со второй степенью дисплазии.
При заморозке не всегда удается адекватно контролировать насколько глубоко обработаны ткани. Кроме того, криодеструкция повлечет за собой довольно длительный период заживления, который будет выражаться в обильных водянистых выделениях в течение одного или полутора месяцев.
Электрокоагуляция
Участок шейки матки подвергают воздействию тока, благодаря которому патологически измененный эпителий мгновенно отмирает. Процедура довольно болезненная, обработать глубокие слои эпителия не представляется возможным, поэтому если обнаружена пограничная стадия (между II и III степенью), то электрокоагуляцию не проводят.
Лечение электрическим током стараются проводить тем пациенткам, которые вышли из детородного возраста, так как после обработки на поверхности зева цервикального канала остается рубец.
Радиоволновая коагуляция
Эффективное лечение (удаление) дисплазии шейки матки можно произвести с помощью радиоволны. Специальный электрод направляют на участок с атипичными клетками и под воздействием энергии они испаряются.
Этот метод лечения подходит для женщин репродуктивного возраста, так как после процедуры на поверхности наружного зева не остается рубцов, следовательно, шейка матки не подвергается деформации. Заживление обработанной области происходит гораздо быстрее, чем после криодеструкции и электрокоагуляции.
Обработка лазером
Метод лечения позволяет эффективно бороться с дисплазией, однако лазерное оборудование есть не в каждой клинике. При помощи лазерного луча можно обработать даже самые глубокие слои эпителия, поэтому лечение дисплазии II степени таким способом малоинвазивного вмешательства является одним из самых рекомендуемых.
После обработки практически отсутствуют кровянистые выделения, однако должно соблюдаться двухнедельное ограничение в физических нагрузках.
Лечение дисплазии III степени
Дисплазия III степени предполагает выраженное изменение участков слизистой оболочки, иногда атипичные клетки располагаются непосредственно в цервикальном канале. Обработка малоинвазивными хирургическими методами в данном случае является риском, поэтому врачи при такой дисплазии предпочитают производить конизацию шейки матки.
Оперативное вмешательство может производиться как хирургическим скальпелем, так и при помощи лазерного луча или радиоволны (последние два метода считаются наиболее бескровными).
Из шейки матки иссекают конусовидный участок ткани, вершина конуса при этом уходит вглубь цервикального канала. Таким образом, патологически измененный участок эпителия вырезают с захватом здоровых тканей. Это делается для того, чтобы врач был уверен в том, что опухоль удалена полностью.
Операция по иссечению дисплазии шейки матки III степени является довольно травматичной и имеет длительный восстановительный период.
Прогноз
Если лечение произведено на ранней легкой стадии, то обычно оно бывает успешным, не имеет рецидивов и не препятствует дальнейшему зачатию и вынашиванию ребенка.
Третья стадия дисплазии шейки матки имеет более неблагоприятный прогноз, лечится тяжело, иногда в дополнение к конизации врач может прописать химиотерапию, а в более сложных случаях производится удаление тела матки и придатков.
zdravlab.com
что это такое, прогнозы, симптомы и лечение
Дисплазия шейки матки - нарушение, изменение эпителиальной ткани под воздействием каких-либо провоцирующих причин. Сам термин дисплазия означает неправильное развитие или неупорядоченный рост тканей и органов в процессе эмбрионального развития плода и в постнатальном периоде, т. е. после рождения. Чтобы применять этот термин в отношении шейки матки, следует представить ее строение в целом.
Сущность патологии
Шейка представляет собой суженный отдел матки в виде конуса или цилиндра, впадающий в нее, имеющий строение плотного мышечного кольца, в середине которого проходит цервикальный канал. Он соединяет влагалище и матку и частью находится в самой брюшной полости. На стенках шейки из цилиндрического плоского эпителия расположены железы, вырабатывающие слизь, благодаря которой создается надежный барьер от содержимого влагалища, не дающий ему проникать выше в полость матки. В середине менструального цикла эта слизь разжижается, и шейка становится проходимой для сперматозоидов и уязвимой для микробов, в том числе.
Наружная часть шейки, обращенная во влагалище, выстлана плоским многослойным эпителием, который в области маточного зева соединяется и переходит в однослойный эпителий влагалища. Данный эпителий по своему строению неоднороден, что является его особенностью. Поэтому шейка матки является как бы местом встречи 2 видов покровного эпителия: маточного цилиндрического, его клетки создают один слой, имеют форму прямоугольника, выстилают и матку, и шеечный канал; второго вида - влагалищного многослойного плоского, клетки которого имеют уплощенную форму. Оба вида эпителия имеют свою основу в виде тонкой базальной пластины или мембраны, она очень прочная, состоит из коллагеновых волокон и также служит защитным барьером. Вот в этой зоне сталкивания и перехода этих 2 видов клеток и возникает дисплазия эпителия.
Влагалищная часть слизистой шейки матки состоит из 3 слоев. Уже упомянутый базальный слой или тонкая базальная мембрана, она примыкает к мышцам и сосудам, ее основная функция - это постоянное обновление слизистой за счет деления своих клеток. Средний, промежуточный слой - он содержит в себе созревающие клетки слизистой. Самый верхний, поверхностный, функциональный слой - это склад созревших плоских неороговевающих клеток эпителия. И вот если эта эпителиальная ткань под влиянием каких-либо причин начинает меняться и нарушаться, то это говорит о дисплазии шейки матки или цервикальной дисплазии.
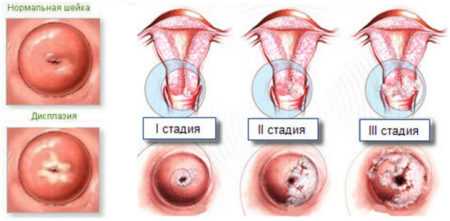
Отличие дисплазии от эрозии в том, что при эрозии нарушена целостность слизистой, а при дисплазии изменяется сама структура эпителия, его клетки. Частота патологии составляет 0,2% случаев, это довольно большая цифра - 40 млн. женщин ежегодно. Из всех заболеваний шейки матки дисплазия составляет примерно пятую часть. Изменения в клетках эпителия всегда патологические. Вновь образовавшиеся клетки имеют аномальный рост, называются неоплазией внутри эпителия. Они нетипичны, имеют много ядер внутри себя, эти ядра неправильной формы. Но пока эти клетки в начале изменений не обладают способностью бесконтрольно делиться, неограниченно расти и за пределы базального слоя не проникают. Имеющийся в зоне перехода цилиндрический эпителий остается неизменным.
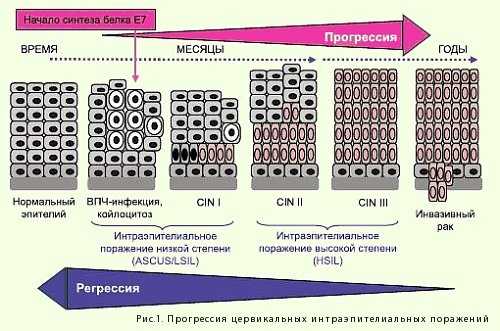
Иначе говоря, это запускается процесс перерождения эпителиальных клеток в атипические клетки. Эти новые клетки защитную функцию не выполняют, они проникают все глубже и при отсутствии лечения в 10-30% случаев через 10 лет и более переходят в плоскоклеточный рак шейки матки. Развитие дисплазии идет по степеням, имея высокую или низкую онкогенную опасность. Низкая степень считается относительно неопасной, может пройти сама через 1-2 года, но наблюдения и лечения это не отменяет в любом сценарии. Современные врачи термином дисплазия уже не пользуются. В 1965 г. он был заменен на цервикальную интраэпителиальную неоплазию (CIN), с этим термином и построена современная классификация ВОЗ от 1995 г. о степенях патологии.
Необходимо заметить, что понятие дисплазия шейки матки и предраковое состояние шейки матки идентичны. Согласно классификации различают 3 степени изменения эпителия и развития ЦИН:
- Легкая или слабая степень дисплазии шейки матки (CIN I) - эта степень характеризуется затрагиванием только отдельных клеток эпителиального слоя, в самых его верхних слоях, поражая только 1/3 его толщины. Эта степень не имеет никаких характерных признаков, диагностируется редко, с трудом и только при скрининге.
- CIN II - средняя или умеренная степень изменений. Процесс уходит глубже, затронуто уже 2/3 толщины эпителия, специфических признаков не обнаруживается.
- CIN III - тяжелая степень дисплазии или ее можно считать нулевой стадией рака. Изменения эпителия уже по всем слоям, изменения имеют обширную площадь, выражены, базальный слой затронут тоже, но окружающие ткани, мышцы и сосуды не затронуты.
Надо сказать, что участки поражения не имеют какой-то одной локализации, они могут возникать на наружной части шейки, в самом канале, в области, непосредственно примыкающей к матке. Классифицировать степени важно при выборе тактики лечения, определения прогноза течения заболевания.
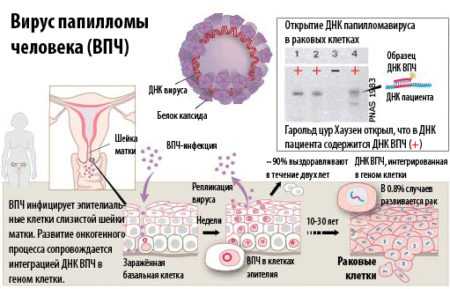
Этиологияческие факторы
Немецким исследователем Харальдом Ц. Хаузеном была доказана и выявлена прямая связь дисплазии и ВПЧ (папилломавирус) в 98% случаев; его длительное пребывание во влагалище и шейке в течение 1-1,5 лет после проникновения является причиной ЦИН. Так как насчитывается более 100 разновидностей вируса ВПЧ с разной онкогенной активностью, стоит указать на те его типы, которые имеют значение в развитии дисплазии: ЦИН1 вызывается типами с низким онкогенной способностью - типы 6, 11, 42, 43, 40,44 и др. ЦИН2 и ЦИН3 вызывает вирус с высоким потенциалом опасности - 16, 18, 31, 35, 33, 49, 56, 58, 52, 45, 51 и др.
Кроме ВПЧ, существуют другие причины и факторы риска, которые в благоприятном для них случае могут привести к возникновению болезни:
- нелеченные ЗППП;
- хирургические вмешательства и травмирование в области гениталий;
- генетическая предрасположенность;
- снижение иммунитета;
- ВИЧ;
- любой вид курения, будь то пассивный или активный, повышает риск ЦИН в 4 раза;
- цитомегаловирус;
- травмирование шейки матки;
- раннее начало половой жизни, до 16 лет;
- большое число родов, патологические роды;
- полигамный секс (более 3 партнеров), если предыдущая партнерша вашего партнера имела этот диагноз;
- прием иммунодепрессантов;
- генитальный герпес;
- остроконечные кондиломы;
- прием контрацептивов КОК более 5 лет;
- длительное пользование ВМС;
- химиотерапия;
- если мать женщины во время своей беременности в прошлом принимала диэтилстильбэстрол (ДЕS) для предотвращения выкидыша;
- гиповитаминозы витаминов А, С, Е, В12, В6, В9;
- дефицит селена;
- несоблюдение гигиены половых органов.
Механизм развития
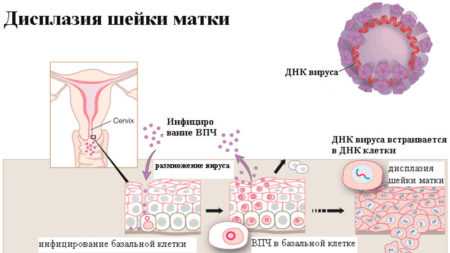
При попадании ВПЧ высокой онкогенной активности в организм женщины он разносится потоком крови ко всем органам и системам, в том числе попадает и в половые органы. Здесь он встраивается в клетки эпителия шейки матки, и там вырабатывает свои особые белки, которые позволяют ему блокировать систему защиты клетки, повреждая ее ДНК.
В результате таких процессов начинают развиваться атипичные клетки, для которых иммунная система организма не страшна. Она не удаляет и не разрушает их, они обладают повышенной активностью, постоянно делятся с высокой скоростью, и количество их постоянно растет. Структура эпителия при этом начинает меняться, замещаться на эти клетки, процесс постепенно захватывает все слои. Но пока эти клетки не перешли в рак, они неограниченного роста и скорости на определенное время не имеют. Иммунная система, которая во всех других обычных случаях в здоровом организме немедленно расправляется с любой поврежденной клеткой и имеет свои противоопухолевые механизмы, в данной ситуации оказывается бессильна.
Основные симптомы
Течение болезни обычно не имеет никаких симптомов, то есть признаки и специфические симптомы заболевания ЦИН не выявлены. С момента начала патологии до ее превращения в онкологию проходит 10 лет и больше. Симптомы могут определяться только в 3 степени ЦИН, а так они имеют признаки всех других сопутствующих инфекций и других болезней системы репродукции (миомы, полипы, ИППП, эндометриозы и др.).
Женщина должна насторожиться при появлении следующих симптомов:
- Слабо выраженные, редкие ноющие, тянущие боли тупого характера по низу живота или в области поясницы.
- Бели без запаха или с неприятным запахом, иногда с прожилками крови, причем с менструацией связь не прослеживается.
- Зуд во влагалище.
- Дискомфорт и боли во время секса.
Как видите, симптомы очень общие, но без внимания их оставлять нельзя. Если же сопутствующих патологий нет, то даже этих симптомов может не быть, и ЦИН обнаруживается совершенно случайно при обследовании женщины. При осмотре гинеколог видит рыхлую, гиперемированную слизистую, на которой отмечаются различные пятна, чаще светло-розовые, разные по размеру с незначительными изъязвлениями, но жалоб при этом женщина не предъявляет.
Диагностические мероприятия
Алгоритм действий врача выглядит в данном случае следующим образом:
- Выполняется кольпоскопия, которая покажет изменение структуры слизистой.
- ПАП-мазок на цитологию (обнаруживает атипию клеток и определяет маркеры ВПЧ).
- Под контролем кольпоскопа берется прицельно небольшой участок слизистой, вызывающей подозрение у врача (прицельная биопсия), затем этот фрагмент изучается под микроскопом на наличие атипических клеток.
- Соскоб слизистой эндоцервикса.
- Влагалищно-переднебрюшностеночное исследование малого таза или его называют еще бимануальным исследованием, этим проверяется наличие патологии матки и ее придатков.
При каких-либо сомнениях врача обязательны ПЦР - самый достоверный способ исследования, который определяет концентрацию ВПЧ в организме, выявляет онкогенные типы ВПЧ и гистологическое исследование взятой ткани. Если диагноз установлен, перед любым видом лечения проводят бакпосев флоры влагалища. Это бывает необходимо для проведения противовоспалительной терапии, т. к. воспаление при дисплазии всегда имеет место, и предупреждения осложнений.
Лечение заболевания
Лечение дисплазии шейки матки всегда проводят с обязательным учетом возраста больной, глубины поражения ЦИН, обширности участка, интеркуррентных инфекций, возможности беременности и родов в будущем. При нежелании женщины иметь еще детей, ей предлагают полностью удалить матку (экстирпация матки или гистерэктомия).
Если женщине не более 20 лет, поражена незначительная зона слизистой, используют выжидательную политику лечения: наблюдение в динамике, учет прогресса/регресса степени ЦИН. Установлены нередкие случаи и высокая вероятность спонтанного излечения от дисплазии в течение 2 лет. Это как раз тот период, за который организм способен вирус инактивировать после заражения ВПЧ. Такие пациентки должны обязательно проходить цитологическое исследование ПАП-мазка и кольпоскопию 1 раз в полгода, и если нет высокого риска перерождения, назначается профилактический прием поливитаминов и иммунокорректоров (Интерферон, Изопринозин, Циклоферон). Иногда при ЦИН1, если участок поражения незначительный, применяют химическую коагуляцию с использованием Ваготила, Солкогина.
Диагноз считается установленным, если подряд получены 2 положительных анализа с тяжелой степенью ЦИН.
Хирургические методы в своей основе имеют направленное действие на разрушение или деструкцию пораженных клеток, их удаление, это производят различными способами. Среди них можно назвать прижигание лазером, электрокоагуляция, криодеструкция, радиоволновое лечение. Иссечение скальпелем не практикуется ввиду устарелости метода.
Участок иссечения имеет коническую форму, соседние ткани не повреждаются, за что способ лечения называют конизацией шейки. Предварительно, независимо от выбора метода, обязательно проводят антибактериальную терапию и санацию влагалища. Нередко после этого зона и глубина дисплазии существенно уменьшаются. На нулевой стадии рака шейки матки проводят удаление только шейки, что носит название ампутации шейки, тело матки остается без изменений и свои полагающиеся ей функции матка продолжает выполнять. На других стадиях рака конизация не применяется, также ее не используют при наличии нелеченного венерического заболевания, во всех этих моментах лечат сначала ИППП.
По завершении проведения конизации больная находится под наблюдением врача еще 3 суток. В первые часы после процедуры иногда отмечают влагалищные бели, могут быть тянущие боли внизу живота, результат и эффект лечения оценивается спустя 2-3 недели. Сама процедура удаления пораженных клеток проводится сразу после месячных, для уменьшения возможных осложнений и ускорения процесса заживления. Имеются и свои противопоказания к конизации: аденокарцинома, беременность, кольпиты, вагиниты, инфекции органов малого таза вообще. Обезболивание местное, осложнения редки.

Если операция успешна, рубец бывает небольшой и препятствием для дальнейшего рождения ребенка не является. В целом заживление длится около месяца. Иногда в этот месяц женщина может отмечать у себя первые 3-4 дня тупые незначительные боли по низу живота, особенно при лазерной коагуляции, обильные месячные бели при прижигании азотом. Если же появилось кровотечение из влагалища, поднялась температура, боли усилились, нужно без проволочек консультироваться у своего врача, т. к. это может свидетельствовать об осложнениях.
Особенности и сравнение методов
Электрокоагуляция проводится током низкого напряжения (электропетля), патологические клетки разрушаются. Ее достоинства: проводится амбулаторно, под местной анестезией, простота в исполнении, доступность, дешевизна. Недостаток в том, что оставляет грубые рубцы, невозможно проследить глубину прижигания, часто осложняется эндометриозом, может влиять на фертильность.
Криодеструкция - заморозка и разрушение структуры патологических клеток при минус 200° жидкого азота, вызывается гибель пораженных участков. Проводится амбулаторно, безболезненный метод, без рубцов, возможен для применения женщинам до родов. Однако применим исключительно при 1 и 2 степени дисплазии, после прижигания отмечаются бели, исключение секса на протяжении 2 месяцев после заморозки, невозможность контроля выжигания по слоям.
Лазерная деструкция - наиболее популярный метод, энергия луча выпаривает пораженные клетки до основания, они попросту испаряются. Имеет много достоинств: требуется только проведение местной анестезии, рубцов не возникает, полностью контролируется проникновение и глубина, патологическая ткань удаляется полностью. Но это более дорогой метод, могут быть появляться у окружающих тканей ожоги, подвижность больной иногда требует применения наркоза. Радиоволновая хирургия - инновационный метод, использует в своей основе волны высокой частоты, малотравматичен, дает возможность для полного контроля воздействия во всех планах, реабилитация ускоренно-короткая, не оставляет рубцов, мало рецидивов, возможность его использования у нерожавших пациенток. К недостаткам можно отнести его дороговизну.
Для ускорения реабилитации исключить спортивные, любые физические нагрузки, интим, спринцевания и закладывание тампонов с лечебной целью, исключить посещения бани, парилки, бассейна, избегать инсоляции, из водных процедур использовать только душ, контроль гинеколога при наступлении первой менструации.

Беременность и недуг
Эти состояния не перекликаются друг с другом, не ухудшают течение друг друга, не мешают вынашиванию плода. Если патология начальная, лечение не требуется. Рекомендуется обычно подождать процесс родов, а меры принимать потом. Нередко, что уже после родов дисплазия начинает прогрессировать со скоростью, тогда необходимо наблюдение в динамике. При ЦИН 2 и 3 степени и планировании беременности в будущем, таким больным проводят щадящее прижигание (чаще лазером).
Физиологические гормональные изменения в организме беременной приводят к сдвигам плоского эпителия к влагалищу, что может быть принято за ЦИН. При осмотре в зеркало вокруг шейки появляется красный венчик, поэтому необходимо провести цитологическое исследование, особенно если женщина до этого не обследовалась. Если же в течение 3 лет до беременности она имела отрицательные результаты, то контроль цитологии не назначают, только через год после родов. При ЦИН 2 степени такой контроль назначают сразу после родов. А при 3 степени исследование проводят каждые 3 месяца за весь период беременности и в первые 1,5 месяца после родов.
Каковы прогнозы?
Прогноз полностью зависит в первую очередь от глубины поражения. Организм нередко может победить даже ЦИН 2 (в 42% случаев самостоятельно), при условии ликвидации в нем вируса в течение 2 лет после заражения. В настоящее время это вполне возможно при наличии современных антивирусных препаратов, но только под контролем врача. У трети больных инфекция стабилизируется на длительное время. И только у пятой части женщин с диагнозом дисплазия переходит в 3 степень. Период перехода дисплазии в рак шейки матки составляет чаще всего более 10 лет, отмечается переход до 30% случаев. У 10% оперированных женщин могут отмечаться рецидивы. Профилактика, согласно названным причинам, заключается в их устранении, избегании провоцирующих явлений, рациональном питании.
Девочки от 9 и до 13 лет всегда могут вакцинироваться каждые 3 месяца в течение полугода, это надежно защитит их юный организм в будущем от рака шейки матки. В 14-летнем возрасте Гардасил вводится девочкам каждые 2 месяца 3 раза за полгода, а после 15 лет вводят Церварикс. Созданная в Соединенных Штатах вакцина против ВПЧ препятствовала заражению такими типами вируса, а ведь они вызывают онкологию в 70% случаев. Эти генотипы считаются высокоонкогенными, препарат также оберегал от штаммов малой онкогенной опасности (6, 11). Вакцина оказывает неоценимую услугу в профилактике рака на 70%, но она не в состоянии оградить вас от других причин заболевания. Лечение народными методами в развитых государствах не практикуется, нередко оно лишь оттягивает момент лечения врачом, что всегда неблагоприятно для пациентки, потому что идет прогресс патологии.
zpppstop.ru
Дисплазия шейки матки 1, 2 и 3 степени
22 июля 2015
Просмотров: 2585
Дисплазия шейки матки 1 и 2 степени — это заболевание женской половой сферы, которое характеризуется развитием атипичных эпителиальных клеток на слизистой оболочке органа. Болезнь отличается отсутствием внешних проявлений, но является достаточно опасной, так как клетки имеют особенность продолжать перерождаться, превращаясь в раковые. Поэтому своевременное выявление и терапия заболевания имеют очень большое значение.

Несколько слов об анатомии
Шейка матки представляет собой цилиндрический участок, одна сторона которого сообщается с влагалищем, а вторая — с полостью матки. Защитный слой, предохраняющий детородный орган от проникновения микроорганизмов из влагалища, представлен густой слизью.
Влагалищная часть шейки матки выстилается плоским многослойным эпителием, который состоит из:
- базального слоя, граничащего с мышечными волокнами и сосудами; в этом слое происходит деление клеток и восстановление слизистой оболочки;
- промежуточного слоя, состоящего из созревших клеток;
- поверхностного слоя, в котором находятся неороговевшие клетки многослойного эпителия, выстилающего всю поверхность влагалища.
Этиология болезни
Дисплазия шейки матки — достаточно распространенное заболевание женской половой системы. В настоящее время ученые определяют непосредственные и косвенные факторы, провоцирующие развитие болезни.
К косвенным относятся:
- вредные привычки: курение, злоупотребление алкогольными напитками и наркотическими веществами;
- нерациональное питание, вследствие чего происходит снижение защитных функций организма;
- гормональные сбои;
- нерегулярная половая жизнь или частая смена сексуальных партнеров;
- различные патологические процессы на слизистой оболочке шейки матки;
- травмы половых органов и шейки;
- аборты;
- слишком ранние роды — до наступления физиологической зрелости;
- раннее начало сексуальной жизни;
- несоблюдение правил личной гигиены;
- частые роды.
Непосредственной причиной развития дисплазии сегодня называют заражение вирусом папилломы человека с онкогенным потенциалом. Замечено, что дисплазия первой степени вызывается вирусом с низким онкогенным потенциалом, а причиной болезни второй и третьей степени стал штамм вируса с высоким онкогенным риском. Кроме того, свою роль в развитии дисплазии играет и вирус герпеса. Спровоцировать изменения в эпителиальных клетках слизистой оболочки шейки матки могут ВИЧ-инфекции и заболевания, передающиеся половым путем.
Стадии развития болезни
Дисплазия шейки матки характеризуется ненормальным развитием эпидермальных клеток слизистой оболочки. При этом изменяется их физиологическая форма, размеры, степень окраски, количество и форма клеточных ядер.
В соответствии с классификацией, введенной Всемирной Организацией Здравоохранения в конце ХХ века, различают 3 степени развития заболевания, которые отличаются локализацией и степенью распространенности патологического процесса:
- Дисплазия шейки матки 1 степени. Это начальная и наиболее распространенная, часто диагностируемая стадия развития заболевания. На этом этапе патологические изменения происходят только в нижнем слое слизистой оболочки, граничащем с кровеносными сосудами.
- Дисплазия шейки матки 2 степени. В этом периоде в процесс вовлекается две трети толщины слизистой оболочки цервикального канала. В клетках можно наблюдать более выраженные структурные деформации, отмечаются также изменения в полярности расположения эпидермальных слоев.
- Дисплазия шейки матки 3 степени — наиболее сложная стадия развития болезни. На этом этапе патологический процесс распространяется на всю слизистую оболочку. Ее слои не разделяются между собой, все границы стерты, все клетки обладают измененными структурными элементами, которые очень часто имеют большое сходство с раковыми клетками. Если на этой стадии не принять своевременных терапевтических мер, то существует высокий риск появления новообразований. Дисплазию 3 степени часто называют неинвазивный рак.
Выявление заболевания и постановка диагноза
Ввиду большой коварности и скрытности заболевания его трудно диагностировать на начальной стадии развития. Поэтому залогом своевременной постановки диагноза и эффективного лечения является регулярное посещение гинеколога.
С помощью современной аппаратуры и диагностических методов можно вовремя определить дисплазию шейки матки первой и второй степени. Сегодня врачами-гинекологами для диагностики применяются:
- кольпоскопия — исследование под микроскопом, которое позволяет четко определить очаги патологического процесса;
- цитологическое исследование мазков — безболезненная процедура, с помощью которой четко определяется полная картина состояния эпидермальных клеток;
- в случае визуального проявления патологических очагов проводят биопсию шейки матки, а взятые пробы исследуют гистологически.
Согласно медицинской статистике, реальный риск развития раковых опухолей не столь велик, как принято считать. При правильном лечении более 70% женщин полностью избавляются от дисплазии 1 степени. Возможность прогрессирования заболевания и развития 2 и 3 его степени в среднем составляет только 1%. Если на момент диагностирования дисплазия имела 2-ю степень развития, то перейти в 3 стадию она может в среднем у 25% женщин, при этом опухоли развиваются не более чем у третьей части больных дисплазией 3 степени.
Клинические признаки заболевания
У заболевания отсутствуют характерные симптомы. Как правило, все существующие признаки принадлежат сопутствующим заболеваниям.
Например, при осложнении вагинитом наблюдаются белые выделения из половых органов. В случае воспалительных процессов в придатках могут быть болезненные ощущения внизу живота. Кровянистые выделения бывают при наличии сопутствующего заболевания в матке — фибромы.
Поэтому следует помнить, что основным мероприятием для определения заболевания является регулярное обследование у гинеколога. Всего две процедуры у врача в год помогут сохранить здоровье. В случае если врач что-нибудь заподозрит, то он направит на кольпоскопию для исследования шейки матки под микроскопом.
Лечение дисплазии шейки матки
Сегодня в гинекологической практике применяется несколько вариантов терапии заболевания. Прежде чем врач определит, какой из методов выбрать, он должен уточнить некоторые данные: возраст пациентки, степень развития болезни, площадь патологического процесса и желание иметь детей.
Основными методами лечения являются:
- Иммуностимуляция. Применяется на начальной стадии заболевания и при рецидивах. Заключается в восстановлении защитных сил организма всевозможными способами и в приеме препаратов, стимулирующих защитные функции организма.
- Хирургические методы.
Среди оперативных методов применяют разрушение патологически измененного участка шейки матки с помощью жидкого азота, радиоволн, углекислого или аргонового лазера, электрокоагуляции. В более сложных случаях проводят частичную или полную ампутацию органа.
Бывают ситуации, когда при диагностировании дисплазии используется метод выжидания.
Обычно это происходит, когда девушка молодая, не рожала и нет обширных поражений шейки. Сохраняется большая вероятность того, что заболевание пройдет самостоятельно. Однако необходимо регулярно, с периодичностью в три месяца проводить цитологическое исследование слизистой оболочки шейки матки.
Если проводят две цитологии и получают положительный результат, то встает вопрос о назначении хирургического лечения.
Дисплазию третьей степени гинекологи лечат, проводя иссечение патологического участка, а иногда и полную ампутацию органа. Накануне оперативного вмешательства пациенткам назначают курс антимикробной терапии с целью уменьшения воспалительного процесса. Как результат приема антибиотиков очень часто патологический очаг уменьшается, а то и вовсе исчезает.
Очень важно следовать всем указаниям лечащего врача, тогда выздоровление наступит быстрее.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка...Похожие статьи
boleznimatki.ru
Дисплазия шейки матки 3 степени
После постановки диагноза и определения степени тяжести заболевания лечащий врач приступает к назначению необходимого протокола терапии. Лечение дисплазии шейки матки 3 степени обязательно. В противном случае женщину ждет безрадостная перспектива: мутация клеток в раковые новообразования, что неизменно приведет к метастазам и смерти.
Лечение данного заболевания проводится совместно несколькими методами.
- Терапевтическое лечение:
- Применение вагинальных свечей, обладающих противовирусными характеристиками.
- Спринцевание специальными дезинфицирующими противовирусными растворами и травяными настоями.
- Тампонирование.
- Использование прижигающих мазей.
- Пероральный прием противовирусных лекарственных средств: аллокин альфа, амизон, эпиген интим, лавомакс, панавир, гроприносин, кагоцел, изопринозин, модимунал, амиксин, протифлазид и другие.
- Иммуностимуляторы: Имунорикс, полиоксидоний, пирогенал, актинолизат, иммунал, глутоксим, виферон, дезоксинат, генферон, стемокин, гепон, копаксон-тева и другие препараты интерферона.
- Хирургическое лечение.
- Электрокоагуляция – прижигание патологически измененной зоны посредством электрического тока.
- Лазерная конизация – удаление проблемы с помощью специального медицинского оборудования, излучающего лазерные лучи.
- Удаление дисплазийного участка радиоволнами с участием специального аппарата сургитрона. Суть методики аналогична предыдущим, но в роли инструмента воздействия на проблемную зону используется радиоволна определенной частоты.
- Криодеструкция – использование низких температур, а именно жидкого азота, для удаления патологически измененных зон.
- Ультразвуковая деструкция. Способ лечения аналогичен предыдущим, только вместо лазера и радиоволн применяется ультразвук.
- Классическое хирургическое лечение с использованием скальпеля.
- Удаление шейки матки.
- Методы нетрадиционной медицины:
- Гомеопатия.
- Лечение травами.
Более подробно о лечении дисплазии шейки матки 3 степени можете прочитать здесь.
Стоит сразу же предупредить, что самостоятельное купирование рассматриваемой проблемы недопустимо. Лечение дисплазии шейки матки 3 степени должно назначаться только опытным специалистом и вестись под его присмотром и контролем. В противном случае будет только потеряно время на решение данной проблемы, что при такой клинической картине недопустимо.
Конизация шейки матки при дисплазии 3 степени
Еще до недавнего данная методика лечения была практически единственным способом избавления от патологии. Конизация шейки матки при дисплазии 3 степени – иссечение измененных тканей слизистой органов половой системы женщины с применением классических методов хирургического лечения посредством скальпеля, специальной хирургической петлей, через которую пропущен электрический ток, или лазером.
Конизация шейки матки – это наиболее травматичный метод лечения, так как вместе с пораженными тканями иссекаются и соседствующие здоровые клетки. На месте же операции формируется грубый коллоидный рубец. Вмешательство проходит под действием наркоза, в стенах стационара.
Лекарства
Одним из методов лечения рассматриваемой болезни является медикаментозная терапия. Лекарства, которые назначаются при дисплазии шейки матки 3 степени – это противовирусные лекарственные средства и иммуностимуляторы. Если проводилась классическая операция, обязательно в протокол лечения назначаются антибиотики.
В роли противовирусной терапии могут быть назначены: амиксин, аллокин альфа, кагоцел, амизон, эпиген интим, панавир, лавомакс, изопринозин, гроприносин, модимунал, протифлазид и другие.
Иммуностимулирующий препарат изопринозин принимают перорально после трапезы, запивая достаточным количеством жидкости. Стартовая дозировка назначается по две таблетки трижды на протяжении суток. Продолжительность лечебного курса – десять суток. Затем перерыв в две недели и так проводится два – три лечебных курса.
Противопоказанием приема изопринозина, является наличие у больной в анамнезе мочекаменного заболевания, проблем с сердечным ритмом, подагры, хронической стадии почечной дисфункции, а так же при повышенной чувствительности к компонентам лекарственного средства.
В роли иммуностимуляторов используют: имунорикс, полиоксидоний, пирогенал, актинолизат, иммунал, глутоксим, виферон, дезоксинат, генферон, стемокин, гепон, копаксон-тева и другие препараты интерферона.
Активизировать иммунные силы организма призван полиоксидоний, который используется как в роли инъекций, так и в виде вагинальных свечей.
Инъекции полиоксидония проводятся в мышцу или внутривенно. Раствор для укола готовят непосредственно перед введением. Раствор хранению не подлежит.
При мышечной инъекции 6 мг препарата разводят 1,5 – 2 мл дистиллированной воды для инъекций или физиологического раствора.
При капельном внутривенном введении 6 мг лекарства разводят 2 мл 5 %-го раствора декстрозы, реополиглюкина, гемодеза-Н или физиологического раствора.
Продолжительность лечебной терапии определяется лечащим врачом индивидуально в зависимости от заболевания и стадии поражения. Свечи лекарственного средства помещаются во влагалище. Лечебная дозировка при этом составляет 12 мг активного действующего вещества. В профилактических целях данный препарат используется в дозировке 6 мг.
Свечи применяются один раз в сутки, вводятся перед отходом ко сну. Продолжительность лечебной терапии определяется лечащим врачом индивидуально в зависимости от заболевания и стадии поражения. Противопоказанием к приему полиоксидония является беременность и период лактации, а так же индивидуальная непереносимость или повышенная чувствительность к лекарственному препарату.
В роли антибиотиков подойдут: пенициллин, моксиклав, квинолон, метронидазол, цефоперазон, линкомицин, тетрациклин, ванкомицин, цефтазидим, эритромицин, цефрокситин, латамоксен, цефотаксим и другие.
Метронидазол принимается послеоперационной больной, как в виде инъекций, так и так и таблетками перорально.
Доза препарата назначается индивидуально в пределах от 250 до 500 мг два раза в сутки. Продолжительность лечения около десяти суток. Но данный факт, как и дозировку, назначает и корректирует, при необходимости, лечащий врач.
Народное лечение
Следует однозначно запомнить, что народное лечение дисплазии допустимо только при легких формах патологии. Дисплазия шейки матки третьей степени такими методиками не купируется.
Лечение травами
Как уже было сказано выше, рассматриваемое в данной статье заболевание, которое находится на предраковой стадии, не лечится никакими народными средствами. В том числе не проводится и лечение травами.
Использовать лекарственные травы можно только как вспомогательную поддерживающую терапию и то с разрешения лечащего врача.
Приведем несколько рецептов такого лекарства, которое позволит повысить иммунитет женщины или позволит быстрее избавиться от воспаления, или провести санацию организма.
- Можно воспользоваться вагинальными тампонами, смоченными соком алоэ. Стоит отметить, что листки, из которых получали сок, должны быть не менее трехлетнего возраста. Листья промыть, измельчить, отжать сок. Из бинта изготовить жгут. Смочить его в соке растения и ввести во влагалище. Вводить следует так, чтобы снаружи осталось часть жгута. Это позволит его легко извлечь. Жгут должен лечь так, чтобы лекарство соприкасалось с шейкой матки. Продолжительность терапии – около месяца. Тампонирование проводится пару раз в сутки и выдерживается четыре – пять часов.
- Аналогичное тампонирование можно провести, но с применением вместо алоэ облепихового масла. Продолжительность терапии – от двух до трех месяцев.
- Можно приготовить сбор, взяв цветков таволги – две чайных ложки, донника – одну чайную ложку, тысячелистника - две чайных ложки, ягод шиповника – три чайных ложки, цветков календулы - четыре чайных ложки, крапивы - три чайных ложки. Все ингредиенты измельчить и перемешать. Взять одну чайную ложку смеси и поместить в 200 – 250 мл кипятка. Настоять полчаса. Отцедить. Полученной жидкостью проводить спринцевание дважды в день на протяжении одного месяца. Подойдет и тампонирование данным раствором. При этом и в первом и во втором случае жидкость должна быть теплой.
- Можно применять и целебный чай, приготовленный на основе сбора, взяв: корень лопуха - одну чайную ложку, витекс - две чайных ложки, астрагал - одну чайную ложку, луговой клевер - одну чайную ложку. Все ингредиенты измельчить и перемешать, залив литром только что закипевшей воды. Поставить на огонь и довести до закипания, продержав на плите, пять минут. Дать настояться треть часа. Отцедить. Полученную жидкость принимают перорально (внутрь) два – три раза в течение дня перед трапезой.
Гомеопатия
На сегодняшний день гомеопатия завоевывает все большую популярность у людей, приверженцев лечения различных болезней методами нетрадиционной медицины.
Но это пока не относится к заболеванию, которое рассматривается нами в данной статье. Современная нетрадиционная медицина, к которой и относится гомеопатия, не может предложить адекватного эффективного лечения дисплазии шейки матки третьей степени.
Оперативное лечение
Как не прискорбно это звучит, но современная онкология сегодня имеет практически единственный метод лечения дисплазии шейки матки третьей степени - оперативное лечение. Другого пути купирования проблемы просто нет. Только в случае, если по какой – либо причине хирургическое вмешательство недопустимо, больной назначается медикаментозное лечение, включающее в протокол препараты химиотерапии, которые способны замедлить развитие патологического процесса. Но это не дает полной гарантии, что дальнейшее перерождение в раковые новообразования не произойдет.
Оперативная терапия предполагает удаление измененных тканей. При этом современная медицина снабжена несколькими такими методиками:
- Это иссечение пораженных слоев путем хирургического вмешательства. Оно проводится в случае более глубокого расположения новообразования. Именно таким путем удается полностью избавиться от новообразования. Но операция носит достаточно травматический характер, нанося организму больший ущерб, чем другие методики. К иссечению прибегают в том случае, если другие методы не очень эффективны. Но современная медицина готова предложить и менее травматичные способы избавления от дисплазии шейки матки.
- Криодеструкция – метод послойного выжигания пораженных тканей при использовании жидкого азота, имеющего очень низкую температуру. Методику еще называют «прижигание холодом». Данная процедура щадящая, после ее проведения на теле женщины практически не остается коллоидных рубцов.
- Лазерная коагуляция – методика, аналогична криодеструкции, с той лишь разницей, что вместо жидкого азота предметом воздействия на ткани является луч лазера. Как и в предыдущем случае, после лазерной коагуляции рубцевание тканей не наблюдается.
- Электрокоагуляция – один из наиболее старых (после полосной операции) методик выжигания. В данном случае предметом воздействия становится электрическая дуга. Прижигание данным методом может проводиться и достаточно глубинных слоев. Процедура болезненная и очень травматичная.
- Радиоволновое прижигание. Процедура выжигания проводится посредством радиологических волн высокой частоты. Рубцов на теле не остается. Можно добиться «испарения» проблемных участков без риска задеть здоровые фрагменты эпителия. Операция безболезненна и проводится достаточно быстро.
- Применение гамма – ножа или кибер – ножа. Суть метода в возможности излучения, подаваемого медицинским прибором, запаивать кровеносные сосуды, питающие ангиому. Это дает возможность перекрыть подпитку новообразованию, что ведет к его отмиранию.
- Конизация шейки матки. Это наиболее травматичный метод лечения, так как вместе с пораженными тканями иссекаются и соседствующие здоровые клетки. На месте же операции формируется грубый коллоидный рубец. Вмешательство проходит под действием наркоза, в стенах стационара. Еще до недавнего данная методика лечения была практически единственным способом избавления от патологии.
- Ампутация шейки матки. Хирургическое вмешательство проводится только под общей анестезией. Но и на сегодняшний день полное удаление шейки матки, а, зачастую, и других органов половой системы женщины, при диагнозе дисплазии шейки матки третьей степени – это единственный способ сохранить женщине жизнь и снизить риск дальнейших мутаций, избегнуть поражения близлежащих органов и лимфоузлов. После данного радикального иссечения женщине, на какое – то время, придется пересмотреть свой образ жизни: отказаться от половых контактов не менее чем на полтора - два месяца, уменьшить уровень физических нагрузок, отказаться от горячих ванн, пользуясь только душем (срок – шесть – семь недель).
Женщины, которые прошли через одну из этих операций, на протяжении ближайших пяти лет должны наблюдаться у гинеколога, проходя каждые три месяца цитологическое исследование мазка, а так же обследуясь на кольпоскопе.
Со временем, если не было рецидивов, мазок сдается раз в полгода, а кольпоскоп – один раз в пару лет. Это позволяет специалисту наблюдать послеоперационную динамику, а при возврате заболевания, выявить его еще на ранних стадиях.
Более подробно о лечении дисплазии шейки матки 3 степени читайте в этой статье.
ilive.com.ua