Важно! Откуда берётся жидкость в суставах?в закладки 13. Жидкость в суставах как называется
Важно! Откуда берётся жидкость в суставах?
Суставы – это практически основа опорно-двигательного аппарата, поэтому от их функционирования зависит подвижность конечностей. Довольно распространенная проблема – жидкость в суставе, которая чаще всего возникает в области колена. А каковы причины этой патологии, как её устранить? Выясним!
Откуда берётся жидкость?
Сустав имеет довольно сложное строение. Все его части покрыты оболочкой, называемой синовиальной. Эпителиальные клетки такого своеобразного покрытия вырабатывают особый секрет, который предназначен для защиты сустава от повреждений, а также выполняет функции смазки и обеспечивает подвижность.
Синовиальная жидкость синтезируется в определённых количествах, и если объёмы увеличиваются, то возникает скопление. Но также жидкость может вырабатываться при различных патологических процессах, поражающих суставные ткани. Она называется экссудатом, образуется при воспалениях и выделяется из мелких кровеносных сосудов.
Почему скапливается?
Причины скопления жидкости в коленном суставе могут быть следующими:
- Повреждения и нарушения целостности мениска – своеобразной хрящевой прокладки, выполняющей функции амортизации.
- Различные заболевания суставов, такие как артрит, подагра, артроз. Они поражают не только коленный, но и прочие суставы. Артрит характеризуется воспалением, при артрозе запускаются процессы разрушения и деформации суставных тканей, а подагра сопровождается отложением уратов. Так или иначе, все эти болезни могут провоцировать скопление жидкости.
- Переломы костей, образующих коленный сустав, таких как надколенники, мыщелки бедра. Это серьёзные повреждения, которые тоже могут сопровождаться воспалениями и провоцировать скопление жидкости.
- Гемоартроз – это кровоизлияние в сустав, которое развивается в результате тяжёлых механических повреждений. Но в данном случае скапливаться будет не синовиальная жидкость или экссудат, а кровь.
- Бурсит. Данное заболевание характеризуется воспалительным процессом, локализующимся в суставной сумке и провоцирующим образование и скопление экссудата. Бурсит может развиться из-за инфекций, травм или сопутствующих недугов.
- Синовит – воспаление непосредственно синовиальной оболочки, которое в большинстве случаев приводит к увеличению синтеза синовиальной жидкости и образованию экссудата. Такое заболевание развивается из-за асептических, иммунных или гнойных воспалений.
Возможные проявления
Симптомы скопления жидкости в суставе будут зависеть от её объёма, а также от конкретной причины патологии.
Возможные проявления:
- Болевые ощущения. Их характер может быть разным: от тупого или ноющего до резкого и острого. Часто боли возникают во время движения, а именно при сгибании ноги в колене.
- Увеличение коленного сустава в размерах. Оно может быть незначительным и практически незаметным или же явным, бросающимся в глаза (порой объёмы увеличиваются в два раза, и в таком случае симптом нельзя пропустить).
- Гиперемия – наполнение кровью местных сосудов.
- Повышение температуры тела. Оно может быть местным, локализующимся только в области поражения, или общим, сопровождающимся жаром, ознобом и прочими симптомами.
- Нарушение подвижности колена. Скопление жидкости ограничивает движения, а порой практически полностью сковывает их, что сделает затруднительным или невозможным сгибание ноги.
- Покраснения, отёчность.
- При пальпации будет прощупываться уплотнение, похожее на некий упругий мешок или пузырёк.
Терапия
Как лечить жидкость в коленном суставе? Терапия будет зависеть от конкретных причин, вызвавших рассматриваемую патологию. В любом случае оно должно быть грамотным, назначенным врачом и комплексным. Ниже рассмотрены основные направления.
Консервативное лечение
Для купирования воспаления и устранения симптомов патологии могут назначаться разные средства, их выбор зависит от конкретной проблемы.
Итак, врач может рекомендовать приём препаратов следующих групп:
- Местные обезболивающие препараты облегчают состояние больного, уменьшают боль.
- Нестероидные противовоспалительные средства широкого спектра действия, во-первых, купируют воспаление, во-вторых, устраняют болевые ощущения.
- При серьёзных воспалениях показаны стероидные средства.
- При сбоях в работе иммунной системы могут рекомендоваться иммуномодуляторы или, напротив, иммуносупрессоры, угнетающие иммунитет.
- Для нормализации функций суставов рекомендуются средства, относящиеся к категории хондропротекторов.
- Для устранения отёчности врачи иногда советуют принимать антигистаминные препараты.
- При бактериальных инфекциях необходима антибактериальная терапия (средства могут приниматься внутрь или вводиться непосредственно в сустав).
Для ускорения процессов выздоровления и восстановления сустава могут назначаться некоторые процедуры, такие как рефлексо- или физиотерапия, акупунктура, лечебная гимнастика, массаж и некоторые другие. Иногда полезны прохладные примочки или компрессы, воздействие сухого тепла.
Важно: те или иные способы должен рекомендовать специалист, так как некоторые при определенных состояниях лишь усугубляют ситуацию.
Хирургическое лечение
К сожалению, далеко не всегда консервативное лечение оказывается эффективным и позволяет решить проблему. Единственным верным способом удаления скопившейся жидкости является хирургическое вмешательство. Но операция несложная, она может осуществляться без обезболивания или под местным наркозом.
В ходе операции в полость заполненного жидкостью сустава вводится игла, с помощью которой патологическое содержимое удаляется посредством вакуума. Далее для профилактики могут рекомендоваться антибактериальные или нестероидные противовоспалительные препараты. Также после хирургического вмешательства в большинстве случаев показана иммобилизация колена, то есть его обездвиживание и фиксация.
Народная медицина
Домашние рецепты желательно применять в качестве дополнительных мер в составе комплексной терапии.
Эффективные народные средства:
- Лавровое масло. Две столовых ложки измельчённых листов залейте стаканом оливкового масла, дайте смеси настояться в течение недели в тёмном месте, а потом дважды в день наносите масло на поражённый сустав.
- Мазь из окопника. Стакан измельчённого растения смешайте с 150-200 г нутряного жира или свиного сала. Уберите смесь на пять дней в холодильник, а потом смазывайте ею колено два раза в сутки.
- Измельчите половину стакана зерён ржи, кипятите в литре воды двадцать минут, процедите, добавьте по стакану водки и мёда, принимайте по две столовых ложки до еды три раза в день.
Если в суставе скопилась жидкость, это ненормально! Такая патология требует обращения к врачу.
Дек 23, 2016Ольга
prokrasotu.info
Как лечат жидкость в суставе?
Полость суставов изнутри выстлана синовиальной оболочкой; смазку сочленений обеспечивает синовиальная жидкость. Если она скапливается в суставах, появляются болезненные ощущения – иногда очень сильные.
 Воспаление сустава с накоплением экссудата в синовиальной сумке называется бурсит, в суставной полости – синовит. Наиболее часто поражаются сочленения верхних и нижних конечностей – больших пальцев ног, коленей, локтя, плеча. Реже жидкость скапливается в тазобедренном суставе. В некоторых случаях поражения не вызывают болезненной симптоматики, хотя появляется выраженный отек. Однако это не повод, чтобы отказаться от лечения. Синовит и бурсит вызывают нарушения движения, ограничивают возможность заниматься профессиональной деятельностью или бытовыми мероприятиями, значительно снижают качество жизни.
Воспаление сустава с накоплением экссудата в синовиальной сумке называется бурсит, в суставной полости – синовит. Наиболее часто поражаются сочленения верхних и нижних конечностей – больших пальцев ног, коленей, локтя, плеча. Реже жидкость скапливается в тазобедренном суставе. В некоторых случаях поражения не вызывают болезненной симптоматики, хотя появляется выраженный отек. Однако это не повод, чтобы отказаться от лечения. Синовит и бурсит вызывают нарушения движения, ограничивают возможность заниматься профессиональной деятельностью или бытовыми мероприятиями, значительно снижают качество жизни.
Скопление жидкости в суставной полости – повод обратиться к врачу.
Жидкость может скапливаться в полости сочленений и суставной сумке по следующим причинам:
- травмы;
- аллергические реакции;
- аутоиммунные и эндокринные заболевания;
- гормональные изменения;
- инфекции и переохлаждения;
- стресс;
- ожирение;
- профессиональная деятельность;
- неблагоприятная экология;
- прием некоторых медикаментов;
- нарушение всасываемости полезных веществ.
Симптомы состояния:
- боли разных форм – от острой до ноющей;
- отек пораженного места; с
- кованность движения и уменьшение амплитуды;
- гиперемия кожных покровов над пораженным суставом.
Дополнительной симптоматикой может стать повышение температуры – если заболевание спровоцировано внедрением или присоединением инфекции.
Стоит отдельно остановиться на причинах, вызывающей накопление экссудата в голеностопном суставе. Фактором, ухудшающим состояние, может являться варикозная болезнь с тяжелыми осложнениями – тромбофлебит, флеботромбоз. Жидкость скапливается в месте соединения лодыжки со стопой. Однако при утолщении голеностопа в этой области не следует сразу записываться на консультацию к ортопеду, отек может быть вызван урологической патологией. Поэтому для выбора метода лечения следует сначала посетить терапевта.
 Одно из заболеваний, симптомом которого является выпот – бурсит. Синовиальная жидкость скапливается в суставной сумке. Бурсит может поражать локтевое, коленное, плечевое и тазобедренное сочленение, а при поражениях пальцев ног диагностируется редко.
Одно из заболеваний, симптомом которого является выпот – бурсит. Синовиальная жидкость скапливается в суставной сумке. Бурсит может поражать локтевое, коленное, плечевое и тазобедренное сочленение, а при поражениях пальцев ног диагностируется редко.
Профессиональная деятельность может вызвать бурсит кистей – заболевание встречается у людей, которым часто приходится сталкиваться с деятельностью, требующей навыков мелкой моторики – ювелирам, часовщикам, музыкантам и т.д. Артрит – это собирательное название воспалительных процессов, поражающих все сочленения.
Общей является воспалительная этиология заболевания. Обострение болезни может спровоцировать фактор, вызывающий бурсит – травма, переохлаждение и подобное…
Артроз – это дегенеративно-дистрофический процесс, при котором разрушаются составляющие сочленения: хрящ, внутрисуставные связки, синовиальная оболочка. Вызывается заболевание травмами, возрастными изменениями, нарушениями эндокринных и обменных процессов.
Синовит – это воспаление синовиальной оболочки, выстилающей суставную полость и синовиальную сумку.
Гемартроз – так называют кровоизлияние в суставной полости, при котором в ней скапливается не гнойный экссудат или синовиальная жидкость, а кровь. Заболевание вызывается механическими повреждениями.
Воспалительный процесс бывает нескольких типов:
- асептический – патогенные микроорганизмы в составе выпота не обнаруживаются;
- инфекционный – образование выпота спровоцировано патогенными микроорганизмами;
- иммунный – после аллергических реакций или на фоне перенесенных заболеваний;
- гнойный – осложнение инфекционного процесса, чаще бывает стафилококковым, гонококковым, хламидийным, туберкулезным, может быть вызван бледной спирохетой, синегнойной палочкой или шингеллой… ;
- травматический – часто развивается после перелома, серьезного повреждения в костной ткани сочленения.
Часто можно встретить сочетание нескольких типов воспалительных процессов.
Накопление жидкости в суставе не зависит от возраста пациента – подобное состояние можно встретить у взрослого или ребенка.
Где бы ни скапливалась жидкость – в суставах кистей рук, сочленениях плеча и колена, в тазобедренном суставе, лечение проводится по стандартному алгоритму – в него могут ввести дополнительные терапевтические мероприятия. В начале лечения сустав желательно иммобилизовать – это поможет добиться результатов в короткий срок.
Комплекс консервативной терапии включает в себя:
- обезболивающие и анестетики;
- пунктирование для удаления выпота;
- ангиопротекторы;
- миорелаксанты;
- витамины;
- хондропротекторы;
- иммунокорректоры.
При инфекционной этиологии выпота лечение дополняется антибактериальными препаратами. Чувствительность патогенных микроорганизмов проверяется после пункции.
При сильной боли назначают глюкокортикостероиды – их рекомендуется вводить в суставную сумку. Таким же образом используют хондропротекторы.
Если консервативное лечение не помогло, используют оперативное вмешательство. Полость сустава дренируют или вскрывают открытым способом, удаляют скопившийся экссудат, могут иссекать поврежденную поверхность суставной капсулы. Затем вводят антибактериальные средства, даже если повреждение не имеет инфекционного характера.
Но это не значит, что комплексная терапия не нужна. Ее проводят в постоперационный период для ускорения реабилитации.
К лечению заболеваний, симптомом которых является накопление экссудата в полости суставов, подключают следующие терапевтические мероприятия.
 Физиотерапия. Наиболее часто назначают УВЧ, электрофорез с гидрокортизоном, магниторезонансные воздействия. Основными противопоказаниями для физиопроцедур являются онкологические процессы и опухоли органов малого таза, вне зависимости от этиологии.
Физиотерапия. Наиболее часто назначают УВЧ, электрофорез с гидрокортизоном, магниторезонансные воздействия. Основными противопоказаниями для физиопроцедур являются онкологические процессы и опухоли органов малого таза, вне зависимости от этиологии.- Мануальная терапия, рефлексотерапия и массаж. Особенностью этих методов при воспалительных и дегенеративных процессах в сочленениях является то, что воздействия должны быть направлены на весь организм.
При проведении массажа в процедуре задействуются суставы, ближе всего находящиеся к поврежденному.
- Лечебная физкультура подключается сразу же, после снятия острой боли. Сначала осваивают комплекс упражнений, который предназначен для лежачих больных, затем нагрузку усиливают.
Если у больного хроническое заболевание, то, чтобы избежать рецидивов, пациент должен скорректировать режим дня. Не нагружать больные сочленения, при выполнении однообразных движений из-за профессиональной деятельности каждый академический час делать перерыв, придерживаться специальной диеты, обязательно выполнять комплекс упражнений лечебной физкультуры, наращивая нагрузку и увеличивая амплитуду движения. Желательно проходить поддерживающие терапевтические курсы в санаториях, использовать бальнеолечение.
При накоплении жидкости в суставной полости, народная медицина не поможет. Рецепты из ее арсенала ускоряют выздоровление, на сами по себе они заболевания не излечат.
Поделитесь с друзьями ссылкойjointcare.ru
Как называется жидкость в суставах
Как вылечить артрит суставов народными средствами
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Если лекарства, физиотерапия и другие медицинские способы лечения артрита не помогают, то стоит обратиться к традиционным методам лечения. Народная медицина при лечении артрита может стать хорошим помощником в облегчении симптомов этого заболевания.
Существуют проверенные веками народные рецепты от этой болезни, которые вы можете использовать. В этой статье мы расскажем вам о наиболее простых и действенных из них.
Быстрая навигация по статье:
Народное средство №1: солёный лёд№2: мазь из яичных желтков и меда№3: лечебные соки и напитки№4: компресс из куриного яйца№5: отвар из лаврового листа№6: притирка из хлебного кваса№7: лечебные мази при артрите№8: картофель на кефире№9: отвары целебных трав при болях в суставах№10: спиртовая растирка с анальгином№11: яблочный уксус№12: еловые ванночки№13: настойка на шкурках бананов№14: сельдерей и лимон
Народное средство №1: солёный лёд
Это, наверное самый простой народный рецепт лечения артрита, но при этом очень эффективный.
Возьмите 1 литр холодной кипяченой воды и добавьте в него четыре столовых ложки обыкновенной поваренной соли. Тщательно перемешайте полученный раствор, чтобы соль не оставалась в осадке.
После этого возьмите формочки для льда с небольшими секциями, или же полиэтиленовые пакеты для приготовления кубиков льда (они продаются в хозяйственных магазинах), заполните их и положите их в морозилку до тех пор, пока не образуется лед.
Возьмите получившийся соленый лед и положите один или несколько кубиков на пораженный сустав (в зависимости от размера сустава). Дождитесь, пока лед растает, а затем, не смывая натаявшей воды, аккуратно оберните больной сустав в шерстяной платок и оставьте так на три — четыре часа. Повторяйте процедуры ежедневно до появления эффекта.
Рецепт №2: мазь из яичных желтков и меда
Для приготовления этой мази возьмите желток от одного куриного яйца, небольшой брусочек пчелиного воска размером с коробок от спичек, а также 1 столовую ложку меда. Сначала нужно на водяной бане согреть желток, а затем, не остужая его, добавить воск и мед, после чего хорошенько перемешать до образования однородной массы.
Затем возьмите обычный медицинский бинт, отрежьте кусок и сложите его в несколько слоев. Используйте сложенный бинт в качестве «подложки» и выложите на нее полученную мазь (в горячем виде) и затем приложите к больному суставу.
После этого зафиксируйте лекарство, наложив поверх этого компресса плотную повязку из все того же бинта. Такой компресс нужно накладывать вечером, перед отходом ко сну, и оставить на всю ночь.
Мазь из яичных желтков и меда очень хорошо помогает снимать боли в суставах при артрите.
Средство №3: лечебные соки и напитки
Есть специальные лечебные соки и смеси соков различных фруктов и овощей, которые хорошо помогают при лечении артрита, если просто пить их вместо чая или даже вместе с ним.
Брусничный напиток: возьмите 2 чайных ложки свежей брусники и разведите их в стакане воды; старайтесь выпивать хотя бы по одному стакану этого напитка в день
Сок из репы с добавлением меда: возьмите реповый сок и добавьте в него мед в соотношении 1 чайная ложка меда на стакан сока.
Гранатово-яблочный сок: смешайте гранатовый и яблочный соки в соотношении один к одному и пейте хотя бы по полстакана в день. Поскольку при артрите очень полезны оба этих сока, можно пить и отдельно гранатовый и яблочный соки.
Овощной сок №1: возьмите 2 части сока латука, 2 части капустного сока и 4 части сока из моркови и смешайте их.
Овощной сок №2: приготовьте свекольный и огуречных сок (по 3 части каждого) и добавьте к ним десять частей морковного сока.
Овощной сок №3: приготовьте и смешайте соки моркови и шпината в соотношении 5 к 3.
Медовый напиток: возьмите 50 гр меда и разведите его в стакане теплой воды или молока. Пейте полученный напиток каждый день.
Вообще мед — это одно из лучших народных средств при артрите. Поэтому старайтесь употреблять его каждый день, добавляя понемногу в чай, молоко и другие напитки, которые вы обычно пьете в течение дня.
Средство №4: компресс из куриного яйца
Приготовить такой компресс достаточно просто. Нужно взять два сырых свежих куриных яйца и тщательно перемешать их с 4 столовыми ложками обычной поваренной соли.
Затем возьмите хлопчатобумажную ткань или сложенный в несколько слоев стерильный медицинский бинт, добавьте на него полученную эмульсию и приложите к больному суставу на какое-то время.
После того, как компресс высохнет, снимите его, добавьте на бинт или ткань еще того же лечебного средства и снова приложите к больному суставу. Эту процедуру необходимо повторять три раза один за другим.
Рецепт №5: отвар из лаврового листа
«Лаврушку» можно использовать не только как замечательную приправу, но и как эффективное народное средство при артрите (подробнее об этом удивительном растении-лекаре читайте в этой статье).
Для приготовления лечебного отвара возьмите половину упаковки высушенного лаврового листа, которая продается в магазине, и добавьте в кастрюлю с 300 мл кипящей воды. Оставьте лавровый лист кипятиться на огне в течение 5 минут, после чего уберите емкость с огня.
Накройте кастрюлю крышкой, как следует укутайте ее одеялом и подушками, чтобы тепло выходило как можно медленнее. Оставьте отвар настаиваться на три часа. После этого процедите полученное лекарство и полностью выпейте его.
Пить отвар лаврового листа необходимо на ночь, перед сном. И каждый день необходимо готовить свежий отвар, потому что на следующий день снадобье теряет свои лечебные свойства.
Лекарство это нужно готовить и пить три дня подряд, потом сделать перерыв на 7 дней, и затем снова пропить 3 дня подряд. Через год такой лечебный курс нужно будет повторить.
Средство №6: притирка из хлебного кваса
Для приготовления этого средства вам понадобится обычный хлебный квас и корень хрена.
Возьмите 250 грамм очищенного корня хрена, мелко порубите его, а затем проверните через мясорубку, получив однородную кашицеобразную массу. Теперь добавьте к ней 1 литр кваса и тщательно перемешайте.
Полученным лекарством ежедневно протирайте область пораженных суставов в течение недели. Как правило, эффект в виде снижения болей вы сможете почувствовать уже на третий-четвертый день лечения.
Средство №7: лечебные мази
Горчично-соляная мазь
 Для приготовления этой мази возьмите 100 грамм сухой порошковой горчицы, 200 г соли и парафин и тщательно перемешайте до кремообразного состояния. После этого поставьте средство на одну ночь в теплое место — и мазь готова!
Для приготовления этой мази возьмите 100 грамм сухой порошковой горчицы, 200 г соли и парафин и тщательно перемешайте до кремообразного состояния. После этого поставьте средство на одну ночь в теплое место — и мазь готова!
Вечером, перед отходом ко сну, намажьте мазью больные суставы и втирайте ее в них до тех пор, пока она не всосется в кожу (т.е. досуха) и ложитесь спать. Если же суставы немного воспалены и на коже ощущаются припухлости, стоит на ночь еще дополнительно забинтовать область суставов.
Утром, после пробуждения, помойте больную часть тела теплой водой. Втирать эту мазь нужно каждый день до появления эффекта — уменьшения припухлостей и снижения болей.
Мазь из березовых почек
Для приготовления этой мази вам потребуется глиняный сосуд, растительное масло и сами березовые почки. Если их нет, можно использовать свежие или сушеные березовые листья.
Итак, возьмите 400 грамм березовых почек и 0,8 л растительного, можно подсолнечного, масла. Уложите в глиняный сосуд березовые почки послойно.
После этого плотно запечатайте сосуд и поставьте его в теплое место (в старинных рецептах рекомендуется поставить его в теплую печь) и оставьте так на сутки, а если вы использовали березовые почки или листья в сушеном виде — то на двое суток.
После этого пропустите получившееся средство через марлю, сложенную в несколько слоев, и добавьте к ней 6 г порошковой камфоры. Зачем хорошенько перемешайте мазь и поставьте ее постоять в холодное место.
После этого мазь готова. Ее необходимо втирать в больную область ежедневно на ночь до получения лечебного эффекта.
Камфорная мазь
Возьмите треть чайной ложки порошковой камфоры и добавьте ее в 500 мл скипидара. Тщательно перемешайте, чтобы камфора растворилась.
После этого к полученному раствору добавьте 500 мл оливкового масла, лучше первого отжима (то, что называется «экста вирджн»), а потом — пол литра чистого 96%-ного пищевого спирта. Тщательно взболтайте полученную спесь до состояния однородности.
Применять полученную камфорную мазь нужно так. Вечером, перед отходом ко сну, начинайте натирать мазью больные суставы до тех пор, пока мазь не начнет затвердевать. Сверху наложите повязку.
После этого нужно согреть суставы: для этого возьмите шерстяной платок или шарф и плотно обвяжите больное место. Затем ложитесь спать, а повязку снимайте уже утром.
Рецепт №8: картофель на кефире
 Это один из самых простых, но при этом очень действенных народных рецептов для снятия болей в суставах и прекрасный способ лечения артрита в домашних условиях.
Это один из самых простых, но при этом очень действенных народных рецептов для снятия болей в суставах и прекрасный способ лечения артрита в домашних условиях.
Возьмите одну сырую картофелину средних размеров. Мелко протрите ее на обычной терке, после чего добавьте 250 мл питьевого кефира. Тщательно перемешайте. Все, лекарство готово!
Принимать его нужно следующим образом:
- в первые десять дней выпивайте по 1 стакану такого средства каждый день перед едой;
- в следующие 10 дней пейте по стакану перед едой, но не каждый день, а через один день;
- в следующие 10 дней принимайте то же лекарство в том же количестве, но через два дня на третий.
Полный курс приема такого народного средства составляет 60 дней. Наберитесь терпения, потому что эффект возникает далеко не сразу, но со временем боли в суставах при артрите уходят на долгий срок.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Для профилактики важно повторять какие курсы лечения каждый год.
Средство №9: отвары целебных трав
Отвар из коры ивы
Возьмите коры ивы, корень петрушки, листья крапивы и цветки бузины в одинаковых соотношениях. Мелко измельчите полученную смесь, например при помощи кофемолки.
Заварите одну столовую ложку полученного снадобья стаканом крутого кипятка и поставьте на слабый огонь. Кипятите полученную жидкость на маленьком огне в течение 5 минут, после чего дайте отвару остынуть и процедите его через марлю.
Пить полученный отвар нужно по 2 стакана в день до получения эффекта.
Настойка на конском каштане
Возьмите цветки конского каштана в количестве 20 гр и добавьте к 500 мл водки или 70%-ного спирта.
Настаивайте лекарство в течение 2 недель в темном, защищенном от света месте.
Принимать лекарство нужно по 2 столовые ложки 2-4 раза в день ежедневно до получения эффекта.
Отвар из липового цвета
Возьмите 3 столовых ложки сухого липового цвета, 1 ложку измельченного конского каштана, три ложки цветков черной бузины, после чего тщательно перемешайте полученную смесь.
Для приготовления самого отвара возьмите две ложки данной смеси и добавьте в пол литра кипящей воды. Отвар необходимо кипятить 15 минут, затем охладить и процедить через марлю. Принимать отвар нужно внутрь 3 раза в день по полстакана.
Настой на корзинках подсолнуха
Нужно взять 100-150 г мелко измельченных корзинок свежего подсолнуха и залить полу литром водки. После этого возьмите 10 г обычного детского мыла и мелко натрите его на терке, после чего также добавьте их в водку.
Хорошенько перемешайте и поставьте полученное средство настаиваться на десять дней в теплое место, защищенное от света. После этого лекарство будет готово.
Натирайте им больные суставы два раза в день — по утрам и на ночь. После каждой притирки обязательно хорошо утеплите больные места, замотав их теплым шерстяным платком.
Отвар из цикламена (дряквы)
Возьмите двадцать клубней цикламена и сварите их в 10 литрах кипяченой воды. После того, как цикламен сварится и вода остынет, отлейте полтора-два литра отвара в другую емкость (они понадобятся позже). Оставшийся отвар, не процеживая, налейте в тазик.
Затем на полчаса погрузите туда больные руки, а затем — ноги. После этого возьмите ту часть отвара, которую вы отделили в самом начале, и этим раствором три раза помойте себе голову (просто облив ее).
Повторяйте процедуру каждый день до выраженного снижения болей. Обратите внимание, что оставшийся после процедуры отвар можно использовать повторно.
Настой из цветов коровяка (медвежьего уха)
 Для приготовления этого народного средства необходимо взять 100 г цветков коровяка (медвежьего уха) и добавить в 1 литр водки или 70%-ного спирта. Тщательно перемешайте и поставьте жидкость настаиваться в темном месте на 14-15 дней.
Для приготовления этого народного средства необходимо взять 100 г цветков коровяка (медвежьего уха) и добавить в 1 литр водки или 70%-ного спирта. Тщательно перемешайте и поставьте жидкость настаиваться в темном месте на 14-15 дней.
После того, как средство будет готово, процедите его и втирайте досуха в область пораженных суставов ежедневно до появления эффекта.
Этот настой очень эффективен для снятия болей, вызванных артритом, а также при поражениях нервов.
Рецепт №10: спиртовая растирка с анальгином
Для приготовления этой растирки, эффективной при лечении артрита, вам потребуется 10 таблеток обычного анальгина из аптеки, 0,3 л спирта и по одной маленькой бутылочке йода и камфорного спирта (каждая по 10 мл), которые также можно купить в аптеке.
Смешайте все ингредиенты, посте чего хорошенько встряхните полученную жидкость. Оставьте ее настаиваться в теплом и защищенном от света месте на 3 недели, после чего средство будет готово.
Растирайте этим лекарством больные суставы каждый день до получения эффекта (улучшения состояния и уменьшения болей).
Средство №11: яблочный уксус
Как ни странно, обычный столовый яблочный уксус — отличное народное лечебное средство при артрите, причем принимать его нужно внутрь, даже не смешивая с другими веществами и растениями.
Принимайте по одной чайной ложке яблочного уксуса в день, разводя его в одном стакане кипяченой воды, 3-4 раза в день до еды.
Но не забывайте о том, что уксус может оказывать плохое действие на желудок, поэтому, если вы страдаете гастритом или язвой желудка или двенадцатиперстной кишки, то необходимо уменьшить количество употребляемого уксуса в два раза.
Кроме того, при этих заболеваниях вы можете уменьшить и концентрацию уксуса, растворяя 0,5 ч.л. уксуса не на полстакана воды, а по целый стакан.
Прием такого количества яблочного уксуса стимулирует выздоровление организма от артрита, снижает боли в суставах и улучшает общее самочувствие человека.
Средство №12: еловые ванночки
Снять боли при артрите помогает такое замечательное средство, как еловые ванночки. Для их приготовления возьмите свежесрубленные еловые ветки и заварите их кипятком, после чего оставьте настаиваться до того, как отвар охладится до температуры чуть выше температуры тела (37-40 градусов С).
Затем перелейте настой в ванночку или тазик и, в зависимости от того, какие суставы поражены артритом, погрузите в воду в этом тазике руки или ноги. Области, пораженные болезнью, должны быть погружены в отвар на срок в полчаса.
После этого тщательно укутайте руки или ноги, прошедшие эту процедуру, теплым чистым шерстяным платком или шарфом и лягте в постель на один час.
Такую процедуру необходимо повторять через два дня на третий, а общее количество ванночек должно быть 5-8.
Средство №13: настойка на шкурках бананов
Это средство эффективно помогает не только при болях в суставах при артрите, но и при мышечных болях. И что важно, вы можете найти нестандартное, но полезное применение тому, что обычно выбрасывают — шкуркам от бананов.
Возьмите 6-8 свежих банановых шкурок и мелко порубите их. Залейте получившуюся смесь полу литром водки. Оставьте настаиваться полученное снадобье на 12-14 дней в прохладном, защищенном от света месте. После этого лекарство готово.
Растирайте получившейся настойкой больные суставы и мышцы каждый день до получения эффекта.
Средство №14: сельдерей и лимон
Для приготовления этого средства возьмите полкило обычных зрелых лимонов и полкило сельдерея. Мелко порубите и то, и другое, а затем проверните все через мясорубку, чтобы получилось однородное кашицеобразное содержимое.
После этого добавьте туда 500 г цветочного меда и тщательно перемешайте все добавленные ингредиенты. Оставьте лекарство настаиваться в холодильнике на срок три — пять дней, после чего его можно использовать.
Принимать такой лимонно-сельдерейный мед нужно 2-3 раза в день за полчаса до еды по одной столовой ложке до тех пор, пока все лекарство не закончится. Затем сделайте перерыв на 14-15 дней и повторите этот цикл снова.
Знаете другие целебные рецепты народной медицины для лечения болей, вызванных артритом? Сделайте доброе дело, поделитесь ими в комментариях!
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Все суставы человека, анатомия которых достаточно сложная, представляют собой подвижные сочленения костей, которые соединены связками и мышцами. Благодаря суставам, осуществляется подвижность костей туловища человека или, наоборот, их неподвижность. Рассмотрим подробнее, из чего состоит сустав и какие заболевания могут возникать в данной области.
Анатомия и классификация
Подвижность костей туловища человека обеспечивают почти 180 суставов. Если бы таковые отсутствовали, наблюдалось бы трение костей друг о друга, что с течением времени привело бы к их разрушению – болезненному и очень опасному процессу.
Как устроен сустав у человека? Анатомия называет следующее его строение:
- Поверхность кости, которой она соединяется с другой костью и обеспечивает тем самым подвижность.
- Капсула.
- Полость, которая заполнена синовиальной жидкостью.
Существует классификация суставов по количеству их поверхностей. Так, в организме человека имеются простые соединения, которые наделены лишь двумя поверхностями. К таковым относят суставы между пальцами. Также имеются сложные соединения, которые содержат сочленяющиеся поверхности в количестве более двух. К таковым можно отнести сустав локтя. Комплексное соединение характеризуется наличием внутрисуставного хряща, который делит его на два отдела.
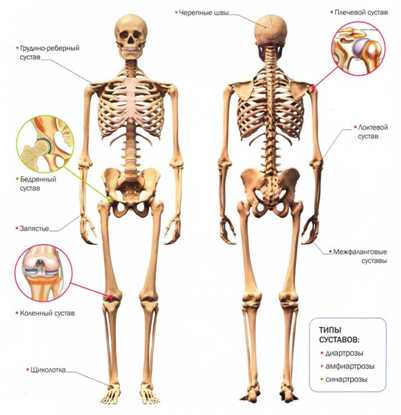
Имеется иная классификация соединений — по типу подвижности. Так, различают неподвижное соединение, которое не обеспечивает подвижность костей, частично подвижное соединение и подвижное соединение, которое обеспечивает движение костей. Соединение большинства костей в организме происходит именно благодаря подвижным суставам. Иными словами, подвижное соединение костей человека называют диартрозом.
Классификация по виду движений существует следующая: движение вокруг фронтальной оси (сгибания и разгибания), движение вокруг сагиттальной оси (пронации и супинации). И последняя классификация, которую называет наука анатомия, — по сложности образования. Так, выделяют простой сустав, который соединяет две кости, и сложный, который соединяет более двух костей. Существуют и комбинированные суставы, которые состоят из нескольких суставов, закрытых между собой мягкими тканями. К таковым можно отнести лучезапястный сустав, который считается согласно науке самым подвижным сочленением туловища человека.
Так как лучезапястный сустав образован многими костями и хрящевыми тканями, имеет прочный связочный аппарат, он обеспечивает подвижность костей кисти в 3 плоскостях.
Лучезапястный сустав включает в свое строение поверхность лучевой кости и такие кости, как ладьевидная, полулунная, трехгранная. Те поверхности костей, которые соединяет лучезапястный сустав, покрыты хрящевой тканью, которая не содержит сосуды и нервы. Несмотря на отсутствие таких компонентов, лучезапястный сустав обеспечивает важные функции: он смягчает удары, амортизирует движения и предупреждает износ ткани кости. Наиболее крупный хрящ, который содержит лучезапястный сустав, занимает место в щели сустава и обеспечивает вращательную подвижность кисти.
Наиболее распространенные травмы костной структуры, которую содержит лучезапястный сустав, — это ушиб, вывих, перелом.

Какие могут диагностироваться болезни суставов?
Наука анатомия определяет, что суставы также могут «болеть». Факторы, влияющие на развитие повреждений и заболеваний, являются следующими:
- Воздействие на организм человека инфекций, например, туберкулеза и стрептококка. Как правило, происходит поражение тканей сустава, вызывая такое заболевание, как артрит.
- Воздействие на организм механических факторов. Сюда можно отнести чрезмерную нагрузку на сустав, что является причиной развития артроза и артрита.
- Воздействие на организм человека аллергического агента. Диагностируется развитие повреждений во всех суставах, причем возникает боль. Наиболее часто поражение происходит при имеющемся инфекционном процессе.
- Протекающая эндокринная болезнь в организме человека нарушает минеральный обмен, что является причиной разрушения ткани, кости, хрящей и связок. Сюда можно отнести такие болезни, как диабетическая или акромегалическая артропатия.
- Нарушенное кровоснабжение мягких тканей вызывает дегенеративные изменения в хрящах. Иными словами, развивается артроз.
Дополнительными факторами возникновения повреждений являются: наследственная предрасположенность, возраст человека, ведение малоподвижного образа жизни, несоблюдение правильного рациона питания, лишний вес.
Какие могут диагностироваться болезни околосуставных мягких тканей?
Заболевания мягких тканей, которые локализуются вокруг сустава, именуются бурситами, синовитами и тендинитами. Наиболее часто воспаление мягких тканей происходит в тазобедренном, коленном и голеностопном отделах.
Бурсит является воспалением мягких тканей, а именно, оно происходит в бурсе. Заболевание возникает на фоне травмы или присутствующей инфекционной болезни. Симптомы болезни следующие: отек, синдром боли, движение ограничено. Как правило, такое воспаление мягких тканей лечится консервативным путем, кроме гнойной формы бурсита. В последнем случае необходимо вмешательство хирурга.
Синовит охватывает воспалением синовиальную оболочку, процесс сопровождается скоплением в полости жидкости. Наиболее часто происходит поражение мягких тканей коленного отдела. Вызвать такое заболевание может травма, инфекция или параллельно протекающий в организме человека артроз. Симптомы болезни следующие: отек, высокая температура, подвижность жидкости в суставе при пальпации. Лечение воспаления тканей, как правило, консервативное, кроме гнойной формы бурсита.
Тендинит – воспалительная или дистрофическая болезнь тканей сухожилия, которая возникает при избыточных нагрузках, после травмы, при сопутствующем ревматическом заболевании, мышечной невропатии. Тендинит сопровождается болью и воспалением в области сухожилия. Лечение, как правило, консервативное.
Артрит как наиболее распространенная болезнь
Воспалительный процесс может быть следствием нарушенного обмена веществ, как в случае с подагрой. Провоцирующим фактором развития патологии может выступать переохлаждение, малоподвижный образ жизни, чрезмерная нагрузка на сустав.
Большинство видов данного заболевания у человека являются аутоиммунными патологиями. Схема развития воспалительного процесса такова:
- Возникновение стартового фактора, например, некоторые препараты, нарушение гормональной системы, болезнь или стресс.
- Его воздействие на иммунную систему.
- Уничтожение лейкоцитами собственных тканей в организме.
Острый артрит характеризуется быстрым началом: повышение температуры, отек и боль, покраснение кожи, синдром утренней скованности, движение при этом ограничено.
После обращения к врачу он назначает такие исследования, как клинический анализ крови, рентген, УЗИ. В том случае, когда необходимо исключить остеопороз, проводится такое обследование, как денситометрия.

Лечение должен назначать только врач на основании результатов всех проведенных обследований. Запрещено самовольное назначение препаратов, так как необходимо определение дозировки и курса приема препаратов лишь индивидуально. Это практикуют, чтобы избежать развития побочных эффектов и осложнений от неправильного применения лекарств.
Лечение артритов может быть как консервативным, так и оперативным. Не менее редко применяют и народные средства, которые рекомендовано использовать в комплексе с основным лечением. Консервативные методы лечения таковы: прием нестероидных лекарств, антибиотиков, выполнение инъекций, проведение физиотерапии, массажа, гимнастики. Если говорить о народных средствах, можно отметить эффективность приема ванн с добавлением соли, горячего душа и проведения терапии холодом, что поможет вернуть движение суставу.
Как предотвратить болезни суставов?
Прежде стоит отметить, что особое внимание на профилактику патологий рекомендовано обратить тем людям, которые относятся к определенным категориям. Например, сюда можно отнести людей, имеющих лишний вес, отягощенную наследственность, страдающих стоматологическими болезнями. Также рекомендовано побеспокоиться о профилактике тем людям, которые не соблюдают правильное питание, имеют аутоиммунные заболевания, занимаются деятельностью, которая предполагает повышенные нагрузки на суставы.
Итак, правилами профилактики считаются:
- правильный рацион питания – залог здоровья в целом;
- гимнастика;
- избавление от лишнего веса;
- соблюдение режима отдыха и работы.
Рассмотрим питание человека, которое имеет решающее значение в профилактике всех патологий в данной области. Обязательно потребление овощей и фруктов, которые способствуют выведению из организма токсинов. Продукты с содержанием животных жиров рекомендовано ограничить в потреблении, так как в них еще содержится холестерин.
Необходимо включить в пищу продукты, богатые растительными жирами, а также рыбу жирных сортов. Продуктами — ограничителями можно назвать сахар и любую слишком сладкую пищу.
И, конечно же, главным правилом профилактики патологий суставов считается отказ от вредных привычек, особенно от алкоголя и курения.
2017-02-06
Методы очищения суставов от солей
Для нормальной жизнедеятельности человеку необходимо употреблять 15 грамм поваренной соли в сутки. При повышении допустимой концентрации здоровый организм способен выводить ее излишки, но компенсаторные механизмы при длительном нарушении рациона перестают эффективно действовать. В результате соль откладывается в суставах, вызывая развитие патологического процесса. Артрозы, остеофиты костей, остеохондроз, подагра нарушают нормальное функционирование мелких и крупных суставов, позвоночника. Больные ощущают сильные боли, сковывающие движения, что значительно снижают трудоспособность и качество жизни.
Накопление шлаков можно предупредить путем рационального питания и здорового образа жизни, а вывести соли из суставов помогут проверенные временем народные рецепты.
Диетическое питание и оздоровительные физические нагрузки
Для профилактики накопления солей в суставах необходимо придерживаться правильного питания. В ежедневный рацион включают свежие или паровые овощи (баклажаны, кабачки, тыква), зелень, фрукты (яблоки, цитрусовые). Полезен отрубной хлеб, крупы (гречневая, пшеничная, овсяная), диетическое мясо (крольчатина, курятина), нежирные молочные продукты (творог, сыр, кефир).
Важно следить за количеством потребляемой соли. Следует ограничить прием консервов, маринадов, полуфабрикатов, копченых продуктов, колбас. Для эффективного выведения излишков соли рекомендуют пить до 2-х литров чистой воды. Важно отказаться от употребления крепкого алкоголя, особенно натощак.
Здоровый образ жизни с обязательными занятиями физкультурой способствует профилактике солевых отложений путем выведения их с потом, нормализации обмена веществ. Плавание, бег, ходьба на лыжах, катание на велосипеде благотворно влияет на работу мочевыделительной, сердечно-сосудистой, эндокринной системы, что не позволяет шлакам накапливаться в суставах и разрушать хрящевую ткань. Ежедневная утренняя гимнастика на фоне рационального питания способна предупредить развитие патологического процесса.
Чистка организма рисом
Для избавления от накопившихся шлаков 60 грамм риса высыпают в литр холодной воды и оставляют на ночь. Утром необходимо слить воду, добавить свежую порцию и варить крупу в течение 5 минут. Затем рис промывают, заливают водой и снова доводят до кипения. Процедуру повторяют трижды, после чего кашу съедают в теплом виде. После рисового завтрака голодают на протяжении 3-х часов и переходят к обычному рациону. Курс очищения составляет 10-12 дней.
Рис представляет собой продукт, который попадая в пустой желудок и кишечник, адсорбирует на себя шлаки и выводит их с каловыми массами. Для увеличения эффективности процедуры следует во второй половине дня употреблять сухофрукты, богатые витаминами и микроэлементами. Для этого готовят смесь из 400 грамм чернослива, изюма, кураги, половины среднего лимона, прокрученных на мясорубке. В полученную кашицу добавляют жидкий мед и принимают в пищу ежедневно по десертной ложке.
Удаление солей настоем брусники
Готовить лечебное средство рекомендуют вечером. Измельченные высушенные листья брусники в количестве 30 грамм засыпают в термос, заливают 300 мл кипятка, герметично закрывают и оставляют запариваться на ночь. Утром за полчаса до завтрака следует выпить половину приготовленного настоя, а оставшуюся часть жидкости принимают вечером этого же дня через 2 часа после ужина. Очистить организм от шлаков таким методом можно за 1,5 месяца.
Дополнительно советуют использовать простой, но не менее эффективный способ избавления от солей в суставах горячей водой. Для этого необходимо закипятить воду, немного остудить и пить маленькими глотками утром натощак по половине стакана. В жидкость можно добавить несколько капель лимонного сока. Кроме избавления от шлаков, средство хорошо очищает сосуды, подготавливает пищеварительный тракт к перевариванию пищи, способствует потере лишнего веса.
Чистка отваром из лаврового листа
Особенно полезен отвар на основе лавровых листьев при подагре, которая возникает в результате накопления уратов преимущественно в мелких суставах стоп и кистей. Лечебные курсы проводят в начале весны и осени, когда высока вероятность обострения заболевания. Для приготовления снадобья берут 10 грамм сухих лавровых листьев, заливают сырье 600 мл холодной кипяченой воды, ставят на медленный огонь, проваривают не более 7 минут. Полученный отвар настаивают в прохладном месте 5-6 часов, после чего процеживают через многослойный фильтр из марли.
Для увеличения концентрации раствора после кипячения его можно перелить в термос и оставить на ночь. Лекарственное средство принимают маленькими глотками в течение суток. Не следует сразу выпивать большое количество отвара. Это может вызвать маточные и желудочные кровотечения. Терапевтический курс для вывода солей из суставов проводят дважды по 3 дня с трехнедельным перерывом. После этого прекращают лечение на 3-4 месяца, затем чистку организма повторяют.
Выведение солей настоем из листьев березы
Высушенные березовые листья измельчают, высыпают в эмалированную миску, заливают стаканом крутого кипятка. Емкость ставят на водяную баню, проваривают сырье в течение четверти часа, снимают с огня. Процеженное через сито средство остужают, выпивают в теплом виде маленькими глотками за один прием. Настой принимают дважды в день до завтрака и обеда. Курс лечения продолжают на протяжении месяца. При необходимости очищение организма от шлаков можно повторить.
Для улучшения эффекта настой готовят из листьев березы, коры осины и дуба в соотношении 10:10:1 и принимают по той же схеме. В течение всего курса терапии рекомендуют еженедельно посещать русскую баню и париться березовыми вениками. Следует помнить, что тепловые процедуры противопоказаны в период обострения заболевания с интенсивным болевым синдромом, покраснением суставов, повышением общей и местной температуры.
Удаление солей компрессами на основе сабельника и голубой глины
Компрессы на больной сустав назначают в период затихания воспалительного процесса на фоне приема отваров, очищающих организм от шлаков. Для этого берут 100 грамм сабельника, измельчают сырье ножом и заливают бутылкой водки или 450 мл медицинского спирта. Настаивают лекарственное средство в течение 3-х дней в прохладном месте, защищенном от прямого попадания солнечных лучей. Делают примочки или компрессы по 3 часа дважды в день недельными курсами.
Голубая глина наиболее полезна при заболеваниях суставов в результате отложения солей. Хранить средство следует в деревянной емкости, набирать сырье можно пластиковой ложкой. Не следует использовать металлическую посуду, которая разрушает активные лечебные ингредиенты в составе глины. Для приготовления мази в сырье добавляют холодную кипяченую воду до консистенции густой ряженки. Выкладывают полученное средство на плотную хлопчатобумажную ткань слоем в 1,5-2 см, осторожно помещают на больной сустав, заматывают теплым шарфом. Компресс держат не менее 3-х часов, лечение продолжают 7-10 дней.
Чистка чаем из корней подсолнуха
Осенью выкапывают корневища подсолнуха, промывают под проточной водой, высушивают, удаляют мелкие «волосатые» корешки. Сырье нарезают частями длиной не более 1 см, хранят в жестяной посуде. В эмалированный чайник высыпают стакан измельченных корней, заливают 3 литрами воды и кипятят на более 2 минут. Это же сырье можно использовать повторно. Лечебный чай пьют трижды в сутки после приема трапезы. Почистить организм от солей таким способом можно за 2 месяца, при этом выведение шлаков начинается на 2-3 неделе терапии.
Удаление солей из суставов народными методами, основанными на натуральных компонентах, долгий и кропотливый процесс. Во время очищения суставов от шлаков моча может приобретать неестественный цвет – от розового до бурого, что обусловлено примесью солей. Восстановление прозрачности и соломенного оттенка указывает на эффективность проведенного лечения. Однако следует помнить, что рецепты нетрадиционной терапии должны применяться под контролем врача, после диагностического обследования и при отсутствии противопоказаний к чистке организма от шлаков.
osteo.lechenie-sustavy.ru
Жидкость в коленном суставе как называется — Суставы
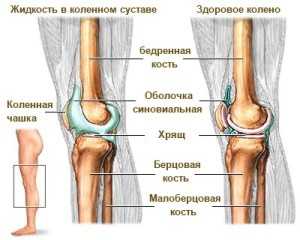
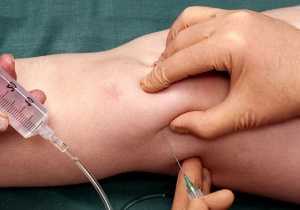 При движении и ходьбе на коленный сустав человека приходится максимальная нагрузка. Для снижения напряжения в полости межкостного сочленения находится жидкость «синовия». С помощью синовиальной жидкости естественным образом снимается нагрузка и обеспечивается подвижность колена.
При движении и ходьбе на коленный сустав человека приходится максимальная нагрузка. Для снижения напряжения в полости межкостного сочленения находится жидкость «синовия». С помощью синовиальной жидкости естественным образом снимается нагрузка и обеспечивается подвижность колена.
- Содержимое:
- Почему скапливается жидкость в колене, симптомы
- Как проводят процедуру откачки
- Больно ли откачивать жидкость сустава
- Что делать, если не хватает жидкости в колене
- Профилактика проблем колена
Увеличение объема жидкости приводит к проблемам сустава. Заболевание, связанное с увеличением синовии называется «синовит». Синовит тяжело поддается терапии и требует длительного и терпеливого лечения.
Существуют патологии непосредственно связанные с недостатком синовии, что также влияет на подвижность человека. Для пациента, который хочет разобраться, как лечить жидкость в коленном суставе, необходимо выяснить причины возникновения отклонений, найти действенные способы терапии и уделить внимание профилактическим мерам.
Почему скапливается жидкость в колене, симптомы
ВАЖНО ЗНАТЬ! Единственное средство от БОЛЕЙ В СУСТАВАХ, артрита, артроза, остеохондроза и других заболеваний опорно-двигательного аппарата, рекомендованное врачами! Читать далее...
На самом деле существует множество факторов, которые могут спровоцировать появление выпота. Часто встречаются посттравматические и инфекционные причины. Скопление жидкости в суставе может наблюдаться и как следствие уже протекающего хронического заболевания.
Хотя сложно перечислить все факторы, которые могут стать причиной развития синовита, можно выделить несколько основных причин:
-
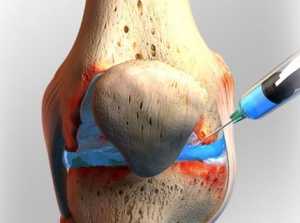 Травмы — переломы костей, разрывы связок и менисков могут привести к существенному увеличению синовиальной жидкости. Синовиальная суставная жидкость в коленном суставе после травмы скапливается по причине естественной защитной реакции организма.
Травмы — переломы костей, разрывы связок и менисков могут привести к существенному увеличению синовиальной жидкости. Синовиальная суставная жидкость в коленном суставе после травмы скапливается по причине естественной защитной реакции организма. - Смежные заболевания — остеоартроз, любые формы артрита, бурсит и подагра могут привести к существенному увеличению выпота. Отклонения также возникают в результате нарушений свертываемости крови или опухоли.
- Увеличенные нагрузки. Жидкость появляется в коленном суставе у людей, чья профессиональная деятельность связана с постоянной и часто чрезмерной нагрузкой (солдаты, профессиональные спортсмены). Ожирение и избыточный вес повышает вероятность выпота.
Первыми признаками, указывающими на наличие патологических изменений, является:
- Отечность — по сравнению со здоровым коленом заметна разница в тканях коленной чашечки.
- Болевой синдром. Незначительное количество жидкости практически не отражается на самочувствии пациента. Большой объем выпота приводит к сильному болевому синдрому. Пациент не в состоянии стоять прямо, а часто даже не может встать на ноги.
- Скованность. Избыток выпота приводит к неподвижности коленного сустава. Зачастую у пациента наблюдается сильная отечность, не дающая полностью вытянуть ногу.
Как проводят процедуру откачки
Существует два основных способа проведения хирургической откачки выпота в суставе. Каждый из методов имеет свои особенности.
- Артроцентез. Хирург удаляет жидкость с помощью шприца. Сразу после окончания процедуры внутрь синовиальной полости вводят кортикостероидный гормон, для подавления воспалительного процесса.
- Артроскопия. Чтобы получить доступ к полости сустава, хирург делает несколько разрезов на коже, через которые вводит камеру и хирургические инструменты. Избавиться от жидкости таким способом легче, процесс восстановления проходит быстрее.
Бывают ситуации, когда жидкость скапливается после операции, в этом случае проводится повторная процедура аспирации, с обязательным введением в полость антибиотиков и гормональных препаратов.
Больно ли откачивать жидкость сустава
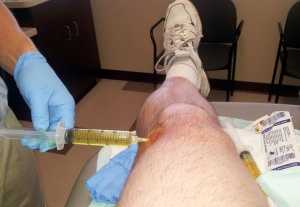 Некоторые пациенты избегают проведения аспирации, так как слышали о болезненности процедуры. На самом ли деле это так? На самом деле нет. Если в коленном суставе собирается синовиальная жидкость, и не помогают традиционные методы терапии, единственным способом устранить отечность и избавиться, в том числе от сопровождающего синовит болевого синдрома, можно только после откачки выпота.
Некоторые пациенты избегают проведения аспирации, так как слышали о болезненности процедуры. На самом ли деле это так? На самом деле нет. Если в коленном суставе собирается синовиальная жидкость, и не помогают традиционные методы терапии, единственным способом устранить отечность и избавиться, в том числе от сопровождающего синовит болевого синдрома, можно только после откачки выпота.
Во время самой процедуры пациент не испытывает боли. Справедливости ради следует отметить, что часто наблюдаются неприятные тянущие чувства.
Что делать, если не хватает жидкости в колене
Отсутствие жидкости в колене обычно наблюдается после травмирования колена и проведения операции. В обычном состоянии организм способен сам восполнить необходимый объем и поддерживать его. Восстановить суставную жидкость можно двумя способами:
- Инъекции гиалуроновой кислоты. Введение препарата в полость сустава приводит к созданию микропротеза – перегородки, способствующей снижению трения между хрящами. Препарат одновременно снижает отечность.
- Мази. Восстановление нормы жидкости также восполняется составами на основе гиалуроновой кислоты. Эффективность меньше чем от инъекции. В отличие от инъекций, нанести мазь можно самостоятельно.
Эффект от препаратов после курса лечения длится около 6 месяцев.
Профилактика проблем колена
В первую очередь от лечащего врача требуется устранить причины появления и накопления жидкости. В некоторых случаях может потребоваться откачка выпота.
Профилактика может включать необходимые физические упражнения. От пациента может потребоваться соблюдение специальной диеты. Снижение веса при ожирении, лучшая профилактика синовита.
ponchikov.net
Симптомы появления жидкости в коленном суставе
Симптомы начинают проявляться постепенно: через несколько часов или суток после получения травмы.
Первый основной симптом – заметное увеличение колена в объеме.
Собравшаяся жидкость начинает деформировать коленный сустав, что значительно затрудняет движения ноги и сопровождается болезненными ощущениями. Это – второй основной симптом. Боль, обычно, не резкая, тупая.
Синовит коленного сустава
Синовит – заболевание, характеризующееся воспалением синовиальной оболочки в суставе.
Последствием воспаления является выпот (жидкость).
Основная причина синовита – травма, но свое влияние могут оказать:
- аллергия;
- артрит;
- гемофилия;
- при наличии инфекции образуется гнойный синовит.
Посттравматический синовит коленного сустава характеризуется:
- возрастанием болевого синдрома;
- повышением температуры;
- увеличением объема жидкости в суставе.
Хронический синовит коленного сустава характеризуется менее выраженной болью. Сустав постоянно наполняется жидкостью, при длительном течении болезни возможно появление деформирующего артроза.
Реактивный синовит коленного сустава является аллергической разновидностью заболевания. Вызывается реактивный синовит механическим либо токсическим воздействием и часто является проявлением какого-либо вида аллергической реакции.
Лечение синовита коленного сустава
Как убрать жидкость в колене — это первое, о чем думают лечащие синовит хирурги-врачи.
Лечение проводится в операционном кабинете. Анестезия при проведении этой процедуры не требуется.
Врач осторожно вводит тонкую специальную иглу в полость воспаленного сустава, где скопилась жидкость и отсасывает ее шприцем. После проведения процедуры в освобожденную полость вводятся антибиотики, независимо от того, есть ли подозрение на инфекцию. Затем больного помещают в палату, где ему обеспечивают полный покой. Колено стягивают давящей повязкой или наколенником.
Теперь все лечение состоит в употреблении противовоспалительных препаратов (Вольтарен, Диклофенак).
Во время лечения врачи борются не только с воспалением в колене, но и с основной причиной его появления. Установление точного диагноза доверено только узкому специалисту: ортопеду или ревматологу, ведь если первопричину воспаления не найти и не устранить, то жидкость в скором времени снова появится в суставе колена, и лечение требуется проводить сначала.
Народные средства для лечения синовита коленного сустава
1. Мазь из травы окопника.
Полный стакан измельченной травы надо смешать с 200 граммами нарезанного свиного сала. Полученный состав поставьте в холодильник на пять дней. После чего можете пользоваться новой мазью. Требуется втирать мазь в коленный сустав два раза в день. Зафиксируйте эластичным бинтом.
2. Ржаной отвар.
Надо прокипятить литр воды с засыпанными в нее зернами ржи (половина стакана). Время кипячения – 20 минут. Отвар остудить, процедить, добавить в него 2 чайных ложки барбариса, 500 г меда и 200 мл водки. Полученный состав тщательно перемешать, поставить в чулан на три недели. Принимать перед едой по три столовых ложки три раза в день.
3. Масло из лавровых листьев.
2 столовые ложки измельченного сушеного лаврового листа залить стаканом подсолнечного масла (подходит оливковое или кукурузное). Поставить на неделю настаиваться. Приготовленный настой используют для втираний в коленный сустав три раза в день.
hvatit-bolet.ru
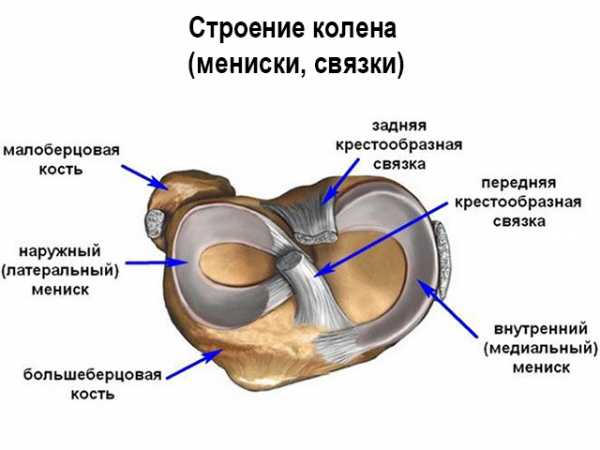
Анатомическое строение
Коленный сустав — самое функциональное сочленение в организме человека. Функции заключаются в большом количестве движений, которые может совершать колено. Любые проблемы с коленями влекут за собой нарушения во всем организме в целом.
Коленный сустав образован объединением между собой бедренной и берцовой костей и надколенника, который представляет собой защитную чашу, закрывающую сустав от внешних повреждений. Прослойки из хрящевой ткани — мениски — позволяют достичь большей площади соприкосновения костей, увеличивая функциональность сустава.
Мениски снаружи толстые, плотно зафиксированные в суставной капсуле, изнутри — обращены внутрь полости суставной капсулы. Капсула фиксирует, создавая сумку, наполненную синовиальной жидкостью, необходимой для смазывания всего соединения.
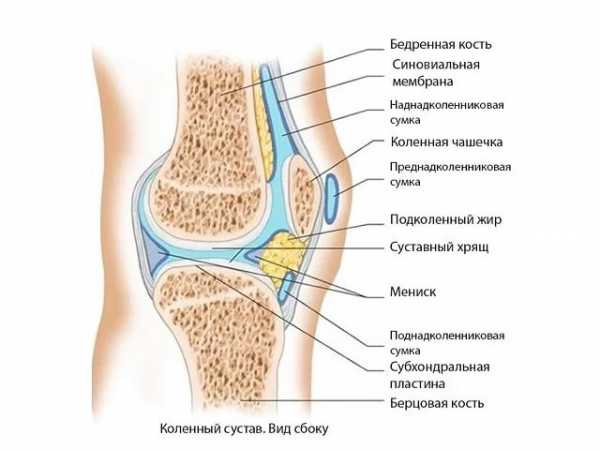
Синовиальная жидкость служит амортизатором, смягчающим любое воздействие, — как внутреннее, так и внешнее. Кроме того, за счет неё обеспечивается и поддерживается баланс веществ, необходимых для подпитки всего сустава.
Негативные воздействия на сустав различного характера, впоследствии причиняющие серьёзный дискомфорт, воспаляет синовию. Повышенная выработка синовиальной жидкости приводит к большим скоплениям ее внутри коленного сустава, и это влечет за собой заболевание всего сочленения.
Классификация болезни
Скопление жидкости в коленном суставе получило свое название — синовит коленного сустава. Характеризуется он по характеру протекания.
- Острая форма диагностируется, когда утолщается синовиальная оболочка, развиваются полнокровие и сильный отёк. Недуг представляет собой скопление большого объема полупрозрачной жидкости, в которой периодически наблюдаются хлопья фибрина;
- При хронической форме развиваются фиброзные изменения в суставной капсуле. Синовиальная оболочка разрастается, от неё отделяются фибринозные отложения и свободно дрейфуют в суставе, травмируя оболочку.
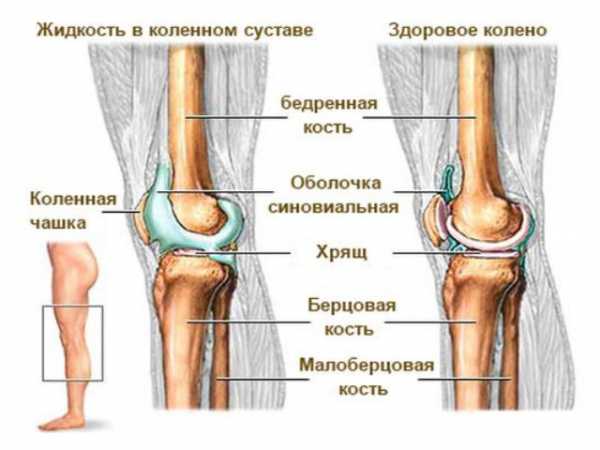
Воспалившаяся жидкость может иметь различный вид: серозный, гнойный (скапливается гной), фибринозный, геморрагический (скапливаются сгустки крови).
Виды недуга
Заболевание подразделяется по причинам возникновения.
- Синовит инфекционного характера
Развивается из-за попадания инфекционных возбудителей. Инфекция легко может попасть при открытой ране, из мягких тканей, инфицированных гнойными воспалениями, и по зараженной кровеносной системе.
Дополнительно подразделяется не неспецифическое заболевание и специфическое по типу возбудителей. Специфический синовит характеризуется тем, что сопровождает серьёзные инфекционные заболевания вроде сифилиса и туберкулеза.
- Асептический синовит

Воспалительный процесс развивается из-за механического повреждения, заболевания эндокринной системы, нарушения естественного обмена веществ и гемофилии. Его причиной может стать раздражение в результате оставшихся повреждений от травмы.
- Аллергическая реакция
Контакт аллергика с раздражителем может стать одной из причин развития такой болезни как синовит.
Причины появления синовита
Рассматривая при образовании жидкости в коленном суставе причины и лечение, важно понимать то, по какой причине жидкость стала накапливаться. Своевременное лечение начинается с выяснения причины появления заболевания. Первый шагом к восстановлению станет устранение этого фактора.
Самый распространенный фактор накапливания жидкости в колене — травматический:
- нарушение целостности костей — перелом, трещина;
- повреждение мениска;
- нарушение целостности соединительных тканей — полный разрыв, растяжение;
- повреждение оболочки суставной капсулы колена.
Причины могут быть вызваны иными факторами, имеющими травмирующее воздействие:
- закрытое повреждение вызывает серозное воспаление жидкости;
- открытые раны ведут к накоплению гноя вместе с жидкостью, сопровождаются ушибом;
- ушиб, характеризующийся скапливанием крови, — гемартроз, приводит к развитию геморрагического характера болезни.
Кроме того, жидкость в колене может быть симптомом хронических заболеваний суставов. Обострение таких болезней приводит к накапливанию экссудата. Причина кроется в индивидуальной реакции бурсичной оболочки, ускоряющей производство жидкости.
Причинами могут стать следующие хронические патологии колена:
- хронический и острый ревматизм;
- остеоартроз;
- красная волчанка;
- подагра;
- дерматомиозит;
- синдром Бехтерева.
Синовит развивается в результате попадания патогенной микрофлоры внутрь полости капсулы. Это может быть как и внешний источник инфицирования, так и внутреннее септическое заражение — абсцессы, фурункулы и подобные
Достаточно редкая, но имеющая место быть причина заключается в аллергической реакции на какой-либо внешний раздражитель. Специфическая аллергическая реакция развивается быстро, поэтому и жидкость накапливается.
Симптоматика болезни
Синовит может протекать в двух формах: хронической и острой. Кроме того, недуг может быть с инфекцией и без нее. Наиболее тяжелые последствия развиваются при инфекционном типе заболевания — колено отекает, капсула наполняется гнойным содержимым.
Основные симптомы следующие:
- сильная боль в колене. Боль имеет нарастающий характер, особенно усиливается при движениях. Болевой синдром настолько силен, что заболевший долгое время не может опираться на поврежденную ногу. Если поражены оба сустава, то человек теряет возможность ходить;
- отёк — мягкие ткани вокруг коленного сустава сильно отекают, припухают вне зависимости от характера болезни. При инфекционном характере недуга отёк будет сильно выраженным и болезненным;
- скованность — движения значительно ограничены. Пострадавший не может выпрямлять конечность, совершать вращательные движения;
- повышение общей температуры тканей, ощущение — будто ногу «печет».
Важно! Жар является естественной реакцией организма на воспалительный процесс. Любая травма колена требует незамедлительной диагностики у врачей.
Диагностика недуга
Постановка диагноза происходит лишь после ряда глубоких исследований. Крайне важно не только установить само заболевание, но и его причины.
В процедуры, назначаемые для выявления заболевания, входят артроскопия, артропневмография, биопсия синовиальной оболочки. При подозрении на иные болезни, сопровождающие скопление жидкости в колене, назначаются дополнительные исследования и клинические анализы, берутся аллергические пробы.
Главное исследование для выявления недуга — исследование пунктата. Пунктат — жидкость, выкачанная путём пункции из колена. Для обнаружения гнойного характера дополнительное обследование проводят бактериологическими методами. Это позволяет выяснить возбудитель, чтобы назначить антибиотики.
Клинические исследования заключаются в общих анализах крови и мочи. Снимается посев крови на стерильность, если возникают подозрения на септическое протекание болезни.

Лечение заболевания коленного сустава
Скопившаяся жидкость в коленном суставе лечения требует соответствующего. Терапия зависит от установленных причин появления недуга.
Лечение строго стационарное. Проводится ряд диагностических обследований, основное из которых заключается во взятии пункции. Другими словами, изымается часть жидкости, которую исследуют для постановки точного диагноза.
Для подтверждения его верности проводится рентгенография колена. По её результатам назначается лечение, именно поэтому откладывать посещение врача нельзя. Лечение в домашних условиях не даст того же эффекта. Кроме того, рентген эффективен даже при появлении обширного отёка, поскольку позволяет взглянуть на полную картину в целом. Костная суставная ткань может начать разрушаться в результате сепсиса. Скапливающийся гной давит изнутри сустава, расширяя его. Чем больше запущена болезнь, тем больше времени займет восстановление.
Лечащий врач назначает правильное лечение в зависимости от результатов исследования. Зачастую основная мера заключается в удалении синовиальной жидкости из коленного сустава при помощи тонкой иглы. Процедура не требует обезболивания, а в полость, оставшуюся после гноя и жидкости, вводится антибиотик, направленный на предотвращение развития воспаления и дальнейшего нагноения сустава. Лекарство не позволяет жидкости вновь скопиться в суставе.
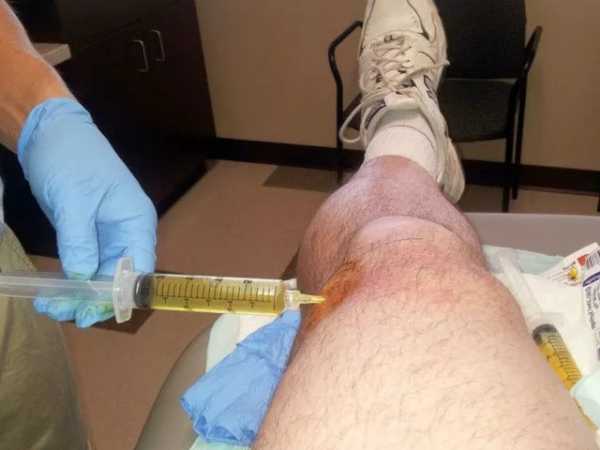
Пострадавшую конечность плотно перебинтовывают сразу после процедуры изъятия скопления жидкости в коленном суставе. Эластичная повязка не позволяет скапливаться жидкости заново, а болезненность лечится применением противовоспалительных обезболивающих средств.
Восстановление двигательной функции сустава полностью зависит от соблюдения всех рекомендаций врача. Заболевший должен длительное время сохранять постельный режим, предотвращая возможные нагрузки на сустав. Длительный полный покой способствует восстановительным способностям больного.
Для курса лечения также назначаются комплексы витаминов, минералов и добавок к пище, направленные на укрепление иммунной системы заболевшего.
Кроме консервативного лечения, применяется хирургический метод. Срочное вмешательство хирургов необходимо в том случае, если инфекция распространилась за пределы коленного сустава. Операция заключается в удалении всего, что находится в колене, — очищение происходит под анестезией. Послеоперационный процесс восстановления занимает много времени.

Прооперированному человеку назначается курс антибиотиков, направленный на снятие воспаления. Против боли назначаются обезболивающие таблетки и свечи. На колено в обязательном порядке накладывается тугая давящая повязка на 7 дней.
Курс реабилитации заключается в выполнении упражнений лечебной физкультуры. Постепенная разработка коленного сустава позволяет вернуть привычную активную подвижность и предотвращает повторение развития заболевания.
Боль также можно снимать применением специализированных гелей, обладающих охлаждающим и обезболивающим действием. Гель намазывается непосредственно на сустав. Опухающее колено перевязывают эластичным бинтом.
travmaoff.ru
Как понять, что колено начало набирать жидкость? Какие симптомы?
Жидкость в колене – это достаточно распространенное и неприятное явление, которое приносит дискомфорт и ухудшает качество жизни. К основным симптомам скапливания можно отнести острые болезненные ощущения, которые могут увеличиваться в процессе движения или же при прикосновениях.
Если процесс сопровождается накоплением гноя, боль начинает приобретать пульсирующий характер, кроме того, пациент может ощущать чувство распирания в пораженной области. Если процесс приобрел хронический характер, болезненные ощущения становятся постоянными, при этом они не слишком выраженные, иногда могут возникать, иногда исчезают. При хроническом воспалительном процессе многие пациенты жалуются на появление боли после интенсивных физических нагрузок, а также при резкой смене климатических условий. При этом боль часто носит ноющий характер.
Еще один симптом – опухание кожных покровов, их отечность. Если поражение носит острый характер, колено полностью меняет свою нормальную форму, при этом вставать на больную ногу будет просто невозможно.
При активном воспалительном процессе кожные покровы краснеют, становятся горячими в пораженной зоне. Из-за скопления жидкости больной утрачивает двигательную активность, не может полностью разогнуть конечность.
Если при таких симптомах не начать своевременное лечение, может возникнуть деформация конечности, гнойный процесс, который приведет к полной инвалидности пациента.
При каких травмах и болезнях скапливается жидкость в колене?
Наиболее распространенная причина появления жидкости в колене – получение травмы. Это может быть разрыв в области мениска, переломы тех костей, которые отвечают за формирование сустава, разрыв связок, повреждение капсулы сустава. Подобные травмы могут возникнуть как при выполнении интенсивных физических упражнений (например, при тренировках спортсменов), так и после тяжелой физической работы, поднятия тяжелых предметов. Хронические заболевания – еще одна причина образования жидкости.
Жидкость в колене образуется при следующих болезнях:
- Ревматизм.
- Артрит ревматоидного типа.
- Заболевание Гонартроз.
- Артрит реактивного типа.
- Подагра.
- Красная волчанка.
- Болезнь Бехтерева.
- Гнойные воспаления с формированием бурсита.
- Аллергическая реакция на что-либо.
Как диагностируют причину жидкости в колене у врача?
Диагностика жидкости в этой области носит комплексный характер и включает в себя следующие методики:
- Визуальный осмотр (часто скопление вещества можно заметить уже при первом осмотре у врача).
- Общий анализ крови, анализ крови на ревматический фактор.
- Ультразвуковое исследование (позволяет выявить количество скопленной жидкости и ее месторасположение).
- Рентген.
На основании полученных данных легко установить точную причину такого явления и направить все силы на устранение основного заболевания. Стоит отметить, что современные методы диагностического исследования отличаются высокой точностью, безопасностью и надежностью.
К какому врачу идти, и что он будет делать? Лечение
При возникновении болезненных ощущений и опухания колена необходимо как можно скорее обратиться к профессиональному ревматологу или хирургу. В первую очередь специалист проводит обезболивание пораженной области, после чего удаляет экссудат из сустава. После этого назначается основное лечение, которое может носить консервативный или хирургический характер.
Медикаментозная терапия заключается в назначении нестероидных средств с противовоспалительным эффектом (например, неплохо помогает препарат Диклофенак). Такие препараты хорошо устраняют симптоматику, снимают воспаление и болезненные ощущения. Их можно принимать в виде таблеток, инъекций или мазей.

Противовоспалительные средства принимаются в течение нескольких дней, помните, что их нельзя использовать постоянно, поскольку они неблагоприятно влияют на органы пищеварительной системы. К тому же такие препараты устраняют только симптомы, а не причину патологии.
Если процесс приобрел гнойный характер, пациенту назначается курс антибиотиков. Нередко назначают и кортикостероиды (например, преднизолон). Подобные средства обладают множеством побочных эффектов, поэтому принимать их следует под контролем специалиста.
Для устранения жидкости используют специальную процедуру откачивания из полости сустава. При этом берется обыкновенный шприц, с помощью которого можно эффективно устранить отечность и болезненные ощущения. После того, как была проведена аспирация, хирург может ввести в полость антибактериальное средство для устранения процесса воспалительного характера.
Стоит ли продолжать заниматься спортом? В каком спорте колени травмируется больше всего?
Многих людей, которые привыкли заниматься спортом, интересует вопрос, можно ли при жидкости в коленном суставе, продолжать свою физическую активность. В период терапии любая физическая активность запрещена, допускается лишь непродолжительная ходьба, а при остром воспалительном процессе показан строгий постельный режим.
Если болезнь не приобрела запущенную стадию, а после травмы спортсмену удалось полностью восстановить сустав, пациент может через некоторое время заниматься спортом, однако в этом случае необходимо предпринять меры предосторожности, чтобы жидкость не скапливалась снова: речь идет о значительном уменьшении физических нагрузок на ноги, выборе правильной спортивной обуви и покрытия для бега.
Наиболее опасны для коленных суставов те виды физической нагрузки, которые напрямую влияют на нижние конечности. Бег на беговой дорожке или на поверхности с неровностями при неграмотной технике и плохо подобранной спортивной обуви – это прямой путь к ревматическим заболеваниям и спортивным травмам. То же самое можно сказать о тех видах спорта, при которых предусмотрены частые удары ноги (например, при футболе).
Народные методики от скопления экссудата в колене
Ниже приведены распространенные народные методы, которые можно использовать одновременно с традиционным лечением:
- Компресс из мази с травой окопника. Стакан измельченной травы окопника смешайте со стаканом натурального свиного сала и поставьте в прохладное место на пять дней. После этого наносите мазь под целлофан в утреннее и вечернее время.
- Лавровое масло – еще один эффективный способ выведения жидкости и снятия отечности. Возьмите две столовых ложки измельченного лаврового листа в сухом виде и стакан оливкового масла. Ингредиенты нужно настаивать в темном месте неделю, после чего осторожно втирать в пораженный сустав утром и вечером.
- Настойка черного ореха – это средство против гельминтов, поскольку небольшое число этих организмов способно привести к отечности и обездвиженности коленного сустава. Настой следует принимать каждый день, по одной чайной ложке перед едой.
- Отвар из ржи. Еще одно действенное средство, для приготовления которого нужно взять половину стакана ржи и проточную воду, отвар нужно довести до кипения, после чего добавить в него 150 мл водки и небольшое количество натурального меда. После этого лекарство нужно оставить настаиваться в течение трех недель. Средство принимается несколько раз в день перед употреблением пищи, достаточно выпивать по три больших ложки.
К чему может привести скопление жидкости в колене, если не принимать меры?
Если своевременно не обратиться к специалисту, жидкость в коленном суставе будет продолжать накапливаться, что приведет к сильным болезненным ощущениям, вздутию и отечности. Впоследствии под воздействием экссудата колено будет деформироваться, что приведет к необходимости оперативного вмешательства.
Без операции конечность может полностью потерять подвижность, поэтому пациент станет инвалидом. Если вовремя не начать лечение гнойного процесса, это может привести к общему инфицированию организма и даже к летальному исходу.
Какие упражнения помогут вывести жидкость из колена?
Если воспалительный процесс прошел, а также при хроническом течении заболевания, пациенту может быть назначен курс лечебной физкультуры. Специальные упражнения с небольшой нагрузкой на нижнюю конечность позволят улучшить самочувствие пациента и восстановить прежнюю гибкость суставов.
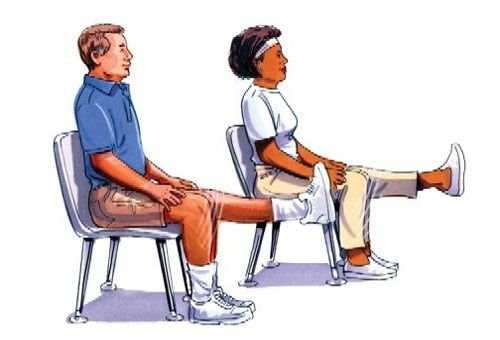
Упражнения могут заключаться в сгибании и разгибании колена, совершении вращательных движений. При этом выполняться они могут из положения лежа или стоя в зависимости от самочувствия пациента. Обратите внимание, что курс лечебной физкультуры должен проходить под контролем специалиста, при возникновении болезненных ощущений важно сразу же прекратить физическую активность.
Таким образом, скопление экссудата в коленном суставе – это распространенное и неприятное явление, которое может возникать при ревматических заболеваниях, а также после травм. Для профилактики такого явления пациенту рекомендуется поддерживать нормальный уровень физической активности без чрезмерной нагрузки на суставы, а также вести здоровый образ жизни в целом.
ВИДЕО Боль в коленном суставе, что делать ? Бубновский «О самом главном».
https://www.youtube.com/watch?v=iOcN1lIMbZ4
nmedicine.net
Почему образуется скопление жидкости в коленных суставах
Так как коленные суставы очень часто травмируются, в некоторых случаях в них скапливается жидкость в виде воды.
Причины, почему жидкость в коленном суставе может накапливаться, могут быть разными:
- Может быть поврежден мениск;
- Накопление жидкости произошло из-за кровоизлияния в суставы колена;
- Если повреждены связки;
- Если травма привела к перелому костей.
Чаще всего травма на колене, изображенная на фото, образуется из-за того, что человек неудачно приземлился на ноги, прыгая с высоты или удалился коленной чашечкой о что-то твердое.
Подобные нарушения коленного сустава нередко приводят к образованию жидкости в колене.
Симптомы скопления жидкости в колене
Обычно симптомы заболевания можно обнаружить не сразу после того, как произошло повреждение конечностей, а только через несколько часов или даже дней. Если произошла травма колена, сустав буквально сразу же отекает, припухает. В некоторых случаях может наблюдаться кровоизлияние в мениск. В том числе симптомы сопровождаются сильной болью.
Главным признаком того, что жидкость скопилась в суставе, является сильно увеличенное в объемах колено. Из-за появления жидкости в мениске происходит деформация сустава, из-за чего пациент практически не может двигать ногой. Тупая и сильная боль также считается основным симптомом заболевания.
В результате травмы колена и скопления жидкости в мениске, как на фото, у пострадавшего могут наблюдаться следующие симптомы:
- Постепенное увеличение боли;
- Повышение температуры тела;
- Увеличение в размерах колена.
Между тем различают также синовит хронического типа, при котором пациент не ощущает сильных и выраженных болей. Причины развития хронического заболевания связывают с постепенным накоплением жидкости в суставах.
Если вовремя не обнаружить заболевание и не начать необходимое лечение, у пациента может развиться деформирующий артроз.
Также современная медицина подразделяет реактивный синовит, который развивается в коленных суставах по причине аллергической реакции организма на внешний раздражитель. Вызывается заболевание под механическим или токсическим воздействием, особенно стоит обратить внимание. если после падения болит колено.
Кто подвержен заболеванию
Синовит образуется чаще всего у людей, которые имеют к этому заболеванию природную предрасположенность.
- Скопление жидкости в коленных суставах может наблюдаться у людей с избыточным весом. Связывают это с тем, что такие люди каждый день испытывают большую нагрузку на стопы, которую оказывает большая масса тела. Из-за давления веса хрящи в суставах могут повреждаться, что приводит к скоплению воды.
- В пожилом возрасте после 50 лет у человека меняется строение костей, стопы и суставов. С годами суставы не могут полноценно работать, соединяющие их ткани теряют эластичность, поэтому сухожилия и хрящи могут легко травмироваться. По этой причине в преклонном возрасте люди очень часто обращаются к ортопеду.
- Люди, занимающиеся спортом на профессиональном уровне, очень часто травмируются в результате падения или столкновения. Стопы и колени получают излишние нагрузки во время тренировок. По этой причине. Несмотря на молодой возраст и небольшой вес, спортсмены часто имеют проблемы с коленными суставами. При этом заболевания нередко имеют хронически характер.
Как проходит лечение заболевания
Что делать, если у пациента проявляются симптомы синовита? Обычно лечение заболевания заключается в том, чтобы избавится от накопившейся воды в коленном суставе. Удаление жидкости в мениске проводится в операционном кабинете без анестезии.
Врач аккуратно вводит специальную тончайшую иглу в полость поврежденного коленного сустава, после чего скопившаяся вода высасывается при помощи шприца. После того, как проведено откачивание, лечение продолжается введением в полость сустава антибиотиков, даже если не произошло попадание инфекции в место травмы.
Далее лечение заключается в обеспечении пациенту полного покоя. Пострадавшего помещают для реабилитации в палату и накладывают на коленный сустав давящую повязку или наколенник.
Если в будущем вода снова образуется в мениске, избавиться от жидкости можно при помощи приема лекарственных средств. Наиболее эффективными лекарственными препаратами считаются Диклофенак и Вольтарен.
Чтобы не пришлось снова делать процедуру, навсегда избавиться от накопившейся жидкости можно, если убрать причины ее появления. Выяснить, почему скапливается вода в суставах и что необходимо делать, чтобы убрать жидкость в мениске, поможет ревматолог или ортопед.
В противном случае, если не начать лечение, заболевание может привести к осложнению.
Лечение народными средствами
После того, как удастся убрать причины, лечение можно продолжить известными и эффективными народными средствами.
- Для приготовления мази из растения окопника потребуется один стакан сухой измельченной травы и 200 грамм свиного сала. Окопник тщательно смешивается с салом и полученный состав нужно поставить в холодильник на пять дней. Полученная лечебная мазь позволит избавиться от болей и опухлостей. Ею мажут поврежденные суставы колена два раза в день. Дополнительно колено должно фиксироваться эластичным бинтом.
- Не менее эффективными средствами от заболевания являются целебные отвары. Для приготовления ржаного отвара потребуется один литр чистой воды и полстакана ржаных зерен. В воду засыпаются зерна и кипятятся на протяжении двадцати минут. После полученный отвар необходимо остудить. И в него добавляются две чайные ложки барбариса, 0.5 килограмма меда, 200 грамм водки. Смесь тщательно перемешивается и ставится в темное место на три недели. Отвар принимают по две столовые ложки три раза в день перед приемом пищи.
- Масло из лаврового листа позволит убрать остатки жидкости и вылечить больные суставы. Две столовые ложки сухой лаврушки заливаются одним стаканом растительного масла. Полученный состав нужно настоять на протяжении недели. Готовое масло втирается в суставы три раза в день.
sustav.info
sustav5.ru
что это, причины возникновения, симптомы и методы лечения
Если у вас накапливается суставная жидкость, то незамедлительно обратитесь к специалисту. При этом процессе часто болевой синдром неярко выражен и мало других симптомов, но это не повод несерьёзно воспринимать патологию. Очень важно вовремя диагностировать и оперативно начать лечение, потому как причинами образования синовии могут стать абсолютно разные болезни. Этот процесс могут спровоцировать как прямые заболевания – артриты, так и совсем несвязанные с суставами, такие как – вирусные.
Содержание
[ Раскрыть]
[ Скрыть]
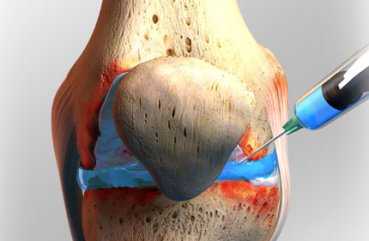
Особенности заболевания
Когда вы двигаетесь, первыми берут на себя максимальную нагрузку суставы. И чтобы её снизить в полости, находящейся меж костями, содержится специальная жидкость «синовия». При помощи этой жидкости естественным путём снижается нагрузка и гарантируется нормальная подвижность суставов. Но количество ее увеличения провоцирует проблемы суставов.
Болезнь, связанная с тем, что образовалась синовиальная жидкость называется синовит. Он трудно поддаётся лечению и требует терпеливого и долгого восстановления. Есть патологии взаимосвязанные с острым недостатком синовии, что влияет на способность человека нормально двигаться. Поэтому если вы решили разобраться, как избавится от образования лишней синовии, для начала нужно выяснить причину возникновения данного отклонения. Затем найти эффективный метод терапии и обратить внимание на профилактические меры.
Заболеванию подвергается один из суставов, но бывают ситуации, когда синовит поражает сразу несколько. Часто поражаются суставы кистей рук, но межсуставная жидкость может образоваться в плечевом, в голеностопном и в тазобедренном суставе. Недуг с самого начала вызывает дискомфорт и болевые ощущения. Учтите если вовремя не принять меры, ваша двигательная функция может нарушиться вплоть до ограничения подвижности. Начните терапию, и недуг не ухудшит качество вашей жизни.
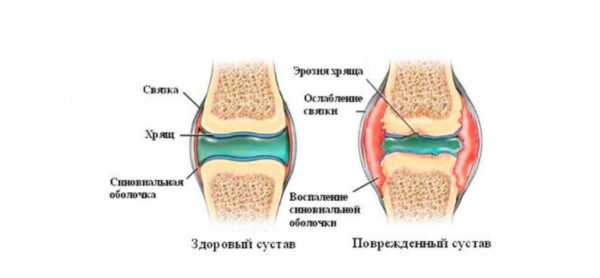
Причины возникновения
Существуют различные заболевания инфекционного происхождения, которые могут стать причиной скопления синовии в суставах. Также не нужно недооценивать обычный ушиб, он способен привести к очень серьезным осложнениям.
Список причин скопления синовии:
- Бурсит. Из-за травмы или инфекции может возникнуть такое заболевание. Оно провоцирует развитие воспалительных процессов в околосуставной (синовиальной) сумке, которые сопровождаются накоплением большого количества жидкости. Болезнь подразделяется на виды в зависимости от того, какой из суставов поражён. То есть, существует бурсит колена, тазобедренный, плечевой, локтевой. Данную болезнь можно назвать профессиональной. Ею часто страдают спортсмены, шахтёры, ювелиры, часовщики, некоторые музыканты и другие.
- Артрит. Заболевание, включающее в себя множество подвидов, которые характерны обширным воспалительным процессом. Возникает оно из-за психической травмы, аллергической реакции, нарушений иммунитета, регулярных нагрузок на однотипную группу мышц, инфекции, травмы. В группу риска входят люди, питающиеся неправильно, малоподвижные люди, страдающие ожирением и проживающие в месте с плохой экологией.
- Артроз. Недуг суставов, который может появиться по нескольким причинам: их изнашивание, старение организма, заложенное природой и механическая травма. Протекает в двух основных стадиях. Первая провоцирует возникновение болезненных ощущений, значительное уменьшение количества жидкости около сустава. Вторая — обратный процесс, касающийся жидкости, то есть она накапливается и формирует отёчность.
- Синовит. Воспалительный недуг, поражающий оболочку сустава (синовиальную) и провоцирующий появление болевого синдрома, скопление жидкости. Его могут спровоцировать различные причины. К примеру, асептическое воспаление, возникающее чаще всего из-за переохлаждения, травмы или после инфекционной болезни. А также его провоцирует иммунное воспаление, появляющееся после аллергии или перенесенных тяжёлых заболеваний. Ещё гнойное воспаление, возникает после проникновения микроорганизмов, которые патогенны.
- Перелом костей около сустава. Данная серьезная травма тоже приводить к появлению отечности и возникновению жидкости около него.
- Гемартроз. Процесс кровоизлияния вовнутрь сустава. В таком случае в нём накапливается не синовия, а кровь. Возникает патология в связи с повреждениями суставов.
- Ушиб. После ушиба также образуется синовия (часто подобные явления наблюдаются именно в локте).
Сопутствующие симптомы
Симптомы отличаются в каждом конкретном случае, потому как их может спровоцировать разные заболевания и скопление жидкости может произойти в разных суставах. Но можно выделить обще симптомы:
- боль различной природы: ноющая, тупая, острая;
- отёк околосуставной области: может быть ярко выраженным или совсем незаметным;
- скованность движения: в ситуации, когда большой объём жидкости скопился, и движения становятся затруднительными, а иногда и совсем невозможными;
- повышение температуры: может быть, местным, то есть в области повреждения, а так общим;
- уплотнение в месте патологии;
- кожные покраснения;
- иногда возникают головные боли или озноб, если скопление синовии было вызвано инфекцией.
Диагностика
Если в суставе скопилась жидкость, и вы не знаете что делать, то обратитесь к доктору, он назначит лечение. Его можно начинать только после того, как установлена картина происхождения самой патологии. Для этого проводят ряд исследований, использующихся при диагностике. Сюда входит осмотр конечностей, сбор анамнеза, опрос пациента и аппаратные (инструментальные) обследования.

Полученные при их помощи данные способны помочь точно определить, где именно локализована синовия, обозначить причины её возникновения и поспособствовать лечению патологии. Будь то поражение в локтевом суставе или патология голеностопа. Самыми информативными инструментами, используемыми в диагностике, считают рентгенографию, МРТ и ультразвуковые исследования.
Также пациентам нужно сдать кровь для исследования её в лаборатории, а иногда следует пройти процедуру аспирации. Аспирация подразумевает откачку синовии из пораженного места для определения особенностей её состава.
Методы лечения
Неважно, какие причины спровоцировали появление суставной жидкости, лечение начинается с аспирации. Поскольку жидкость убрать без использования анестетиков довольно сложно из-за сильных болей, в процедуре используют местную анестезию или сильные анальгетики. Когда жидкость вытекла механическим путём, на основе её анализов доктор делает вывод о возможных причинах патологии синовиальной сумки и определяется с терапией основной болезни. Дальше уже решают вопрос о том, что же делать для устранения выпота.
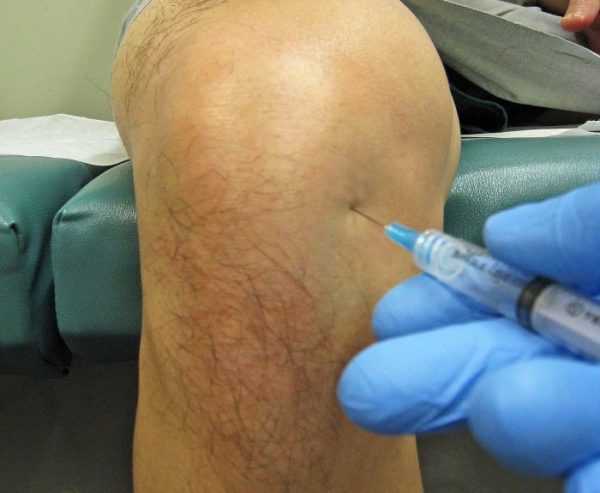
Сам отек, устраняют лишь после того, как освободят бурсы от наполняющих их фракций. Часто лечение включает прием медикаментов, и редко – применение оперативного вмешательства. У ребенка стараются вовсе избежать операций. Пациенту нужно помнить: если жидкость накапливается, что именно делать в каждом из конкретных случаев, решит только квалифицированный специалист!
Народная медицина
Терапия народными средствами при образовании в суставе лишней жидкости, применяется в качестве дополнительного лечения основной болезни, ещё для снятия основной симптоматики синовита. Использовать такие средства нужно после того, как врач их одобрил и если отсутствует аллергия на компоненты.
Есть несколько эффективных средств, которые имеют выраженные противовоспалительные, иммуномодулирующие и вяжущие эффекты. Их можно принимать внутрь и применять наружно. При патологии в локте, голеностопе и в других сочленениях надобно использовать такие средства:
- Чабрец, пижма, тысячелистник и эхинацея в равных пропорциях. Одна столовая ложка смеси заливается стаканом кипятка и настаивается на протяжении часа, употребляют внутрь.
- Плоды барбариса, мед и семена ржи. Все смешивают и также принимают внутрь.
- Из травы окопник делают настойку на воде или добавляют траву в животный жир (таким методом получая мазь).
- Очень эффективен масляный настой на лавровом листе, который используют с целью натирания, после него накладывают согревающую повязку.

Также народные целители считают, что синовию можно лечить обычным репчатым луком, который запекается в кожуре. Половинку луковицы, тёплой прикладывают к суставу, в котором произошла патология, перед сном. Даже врачи советуют эту процедуру, ведь она эффективна в период накопления гнойного экссудата. Но помните, что народные методы не подходят как основное лечение!
Традиционная терапия
Если обнаруживают скопление жидкости в суставе, лечение рекомендуют начинать как можно рано. Это позволит избежать прогресса его деформации, формирования контрактуры или полнейшей потери подвижности. Первый этап лечения – медикаментозная терапия. Врачи стремятся достичь двух важных задач проведением лекарственного лечения: купировать боль и устранить воспаление. Они могут назначить уколы, таблетки, мази.
Назначаемые лекарственные препараты:
- при бактериальной инфекции прописывают антибиотики;
- чтобы снять боль назначают противовоспалительные препараты – Кетопрофен, Диклофенак, Лорноксикам;
- для снятия воспаления назначают гормональные средства – Триамцинолон, Преднизолон, Дексаметазон.
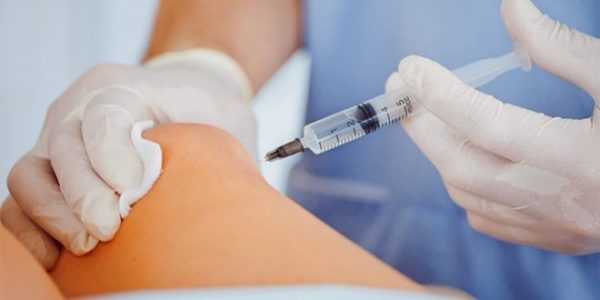
При тяжелых патологиях сустава применяют хирургическое вмешательство. В его процессе вскрывают анатомическую структуру. Следующим этапом удаляют жидкость из неё, гной, другие составляющие, которые способны привести к отрицательной реакции организма. Если ваш сустав напух, то обратитесь в больницу, благодаря чему вы сможете избежать осложнений.
Загрузка ...Видео «Хруст в коленях»
Из этого видео Вы узнаете почему хрустят колени и как избавиться от этого.
prospinu.com
Жидкость в коленном суставе: причины и лечение заболевания
3409 0
Движение – жизнь! В этой фразе кроется глубокий смысл, ведь для поддержания своих жизненных сил и удовлетворения физиологических потребностей человеку необходимо двигаться.
Ежедневно человек делает сотни движений, возможность совершения которых обеспечивают суставы.
Функционирование коленного сустава необходимо для обеспечения нормальной двигательной активности человеческого организма.
Несмотря на то, что колено – это самый большой сустав в организме человека, оно является очень хрупким. Хрупкость объяснятся приходящейся на колено большой физической нагрузкой и подверженностью внешним воздействиям.
Содержание статьи
Краткий курс в анатомию
Коленный сустав (колено) — это соединение трех костей: бедренной (сверху) и большеберцовой (снизу) костей, надколенника или коленной чашечки (спереди).
Бедренная и берцовая кости соединяются двумя менисками – хрящевыми прослойками полу лунной формы, увеличивающими площадь контакта костей.
Стабильное положение костей относительно друг друга обеспечивают связки: передняя и задняя крестообразные связки, большеберцовая и малоберцовая связки.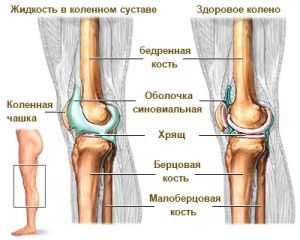
Сустав расположен в капсуле. Ее внутренний слой называют синовиальной оболочкой (синовией).
Именно синовия вырабатывает синовиальную жидкость, являющуюся своеобразным амортизатором, снижающую внешнее воздействие, питающую хрящи, обеспечивающую циркуляцию веществ внутри коленного сустава.
Из-за воздействия негативных факторов синовия воспаляется, что приводит к избыточной выработке синовиальной жидкости, вследствие чего жидкость накопляется внутри сустава.
Жидкость может иметь разную природу (серозный, гнойный, фибринозный, геморрагический).
В чем же причины?
Причин скопления жидкости в колене достаточно много, начиная от инфекционных заболеваний, заканчивая травмами колена.
Самая распространенная причина – травмы, возникающие при резком воздействии на коленный сустав (прыжок, падение, удар и т.д.). К ним можно отнести:
Самой распространенной причиной является разрыв крестообразных связок.
Таким разрывам иногда сопутствуют переломы костных пластинок в местах крепления связок, разбалтывание коленного сустава, вследствие чего конечности утрачивают опорно-двигательную функцию.
В результате разрыва крестообразных связок появляется сильная боль, может произойти кровоизлияние в сустав (гемартроз).
Также распространенной причиной скопления жидкости являются хронические заболевания суставов: артрит, ревматизм, ревматоидный артрит, подагра.
Еще одной причиной синовита коленного сустава является гнойное воспаление, из-за которого возникает бурсит. Гной образуется в результате жизнедеятельности патогенных микроорганизмов, попадающих в организм через открытые раны или с кровотоком.
Наиболее редкой причиной возникновения излишков жидкости в суставе является аллергическая реакция организма на различные аллергены.
Характерные признаки проблемы
Симптомы, которые сопровождают скопление жидкости:
- острая боль и чувство давления внутри коленного сустава;
- увеличение размера колена: припухлость, отечность;
- воспаление коленного сустава иногда сопровождается повышением температуры и раздражением кожи на колене;
- ограничение двигательной функции ног.
 Первые симптомы проявляются через некоторое время после травмирования сустава.
Первые симптомы проявляются через некоторое время после травмирования сустава.
В первую очередь появляется отечность, что сопровождается болью в области колена. Затем излишняя жидкость деформирует коленный сустав, что приводит к ограничению его подвижности.
Врачи выделяют несколько групп людей, находящихся в зоне риска.
Возможно вы в зоне риска
Наиболее вероятно скопление излишков жидкости в суставах у следующих людей:
- Люди с избыточной массой тела, страдающие ожирением. Подверженность воспалению синовиальной оболочки связана с колоссальной нагрузкой на коленный сустав, вызванной избыточным весом. Под действием силы веса могут повреждаться хрящи, в результате чего будет воспаляться синовий и скапливаться жидкость.
- Люди, занимающиеся спортом и ведущие экстремальный образ жизни. Спортсмены чаще получают травмы коленного сустава из-за больших нагрузок на ноги.
- Люди пенсионного возраста. С возрастом ткани организма теряют свою эластичность, что приводит к их истощению. Вследствие возрастных изменений в организме развиваются ортопедические заболевания суставов, которые провоцируют синовит.
При обнаружении у себя симптомов синовита, необходимо незамедлительно обратиться за консультацией специалиста. Выявление болезни на раннем сроке позволит сохранить целостность синовиальной оболочки и хряща.
В противном случае нормальное обеспечение двигательной функции конечности будет невозможным.
Так что же делать?
На сегодняшний день выделяют два основных способа традиционного лечения болезней, связанных с излишком жидкости в коленном суставе: консервативный (использование медикаментов) и хирургически.
Как отдельный способ выделяют пункцию или артроценез. Наиболее эффективно сочетание этих способов.
Хирургическое вмешательство является крайней мерой и применяется только в запущенных случаях. Поэтому, чем раньше будет выявлен синовит, тем больше шансов сохранить целостность сустава и двигательную функцию ног.
При консервативном лечении назначают противовоспалительные средства, устраняющие болевые симптомы и отечность сустава.
Препараты принимают как внутрь, так и местно в виде мазей, при гнойном воспалении назначают курс антибиотиков для уничтожения инфекции.
Артроценез: в чем суть процедуры?
На сегодняшний день широко используется процедура пункции (прокола).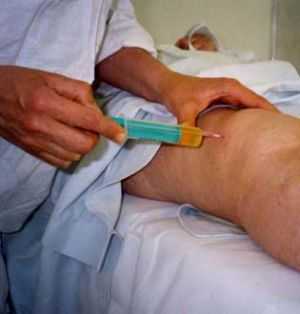
Процедура пункции жидкости коленного сустава называется артроценез. Применяют данный метод как для дальнейшей диагностики, так и для удаления жидкости.
Данная процедура проводится под местной анестезией и заключается в откачивании излишней жидкости, гноя или крови при помощи специального шприца с иглой.
После пункции, в коленный сустав вводят раствор антибиотика или антибактериальный препарат для предотвращения возникновения инфекции. Дальнейшее лечение зависит от причин скопления жидкости и проводится под строгим контролем врача.
Бабушкины рецепты — а почему бы и нет?
Для вывода излишков жидкости и профилактики заболеваний коленного сустава можно использовать лечение народными средствами.
Ниже проведены рецепты проверенные временем:
- Компресс с использованием травы окопника. Для изготовления мази необходимо взять стакан измельченного окопника со свиное салом (200гр), смешать их и убрать в холодильник на 5 дней. В дальнейшем компресс нужно наносить утром и вечером, втирая его в воспаленный сустав.
- Настой из целебных трав: чабреца, тысячелистника, омелы, эвкалипта, эхинацеи, ромашника (пижма), грецкого ореха, березовых листьев. Травы нужно смешать в равном количестве. Для приготовления настоя нужно залить 1 ст. л. сбора двумя стаканами горячей воды. Настой должен настаиваться 1 час, после чего его можно употреблять. Необходимо пить три раза в день по 150 мл во время еды.
- Лавровое масло. Для приготовления понадобится 2 ст. л. высушенного измельченного лаврового листа и стакан растительного или оливкового масла. Полученное масло нужно настаивать в течение недели. Полученное масло необходимо процедить и массирующими движениями втирать в колено утром и вечером.
- Настойка черного ореха. Данная настойка используется как средство против гельминтов, так как наличие небольшого количества гельминтов в организме способно привести к развитию синовита. Принимать настой необходимо ежедневно, по чайной ложке перед приемом пищи.
- Ржаной отвар. Для приготовления отвара необходимо половину стакана ржи, залить проточной водой и вскипятить. Как только отвар остынет нужно добавить одну столовую ложку корня барбариса, 150 мл водки и мед (500гр). Полученный отвар необходимо настаивается три недели. Принимать отвар нужно по 3 столовых ложки 3 раза в день перед едой.
Средства народной медицины эффективно выводят излишки жидкости из колена, однако, этого не достаточно для полного излечения сопутствующего заболевания.
При обнаружении у себя симптомов синовита нужно, как можно раньше обратиться за консультацией специалиста.
Выявление на ранней стадии развития болезни позволит избежать повреждения тканей суставов, что сохранит опорно-двигательную функцию ног и позволит избежать рецидивов болезни.
osteocure.ru
Жидкость в коленном суставе как называется
Содержание статьи
Менископатия, менисцит, киста — дегенеративные заболевания мениска
В этой статье разберём дегенеративные заболевания мениска коленного сустава, что такое менископатия, появление кисты в коленной чашечке. Опишем симптомы и лечение данных заболеваний.
В чем отличие менископатии и менисцита
Менископатия на сегодняшний день современное название травм, связанных с мениском. Однако, некоторые врачи, до сих пор ставят диагноз, прибегая к более устаревшему названию. Поэтому менисцит коленного сустава и менископатия — это по сути одно и то же. Попробуем их сравнить.
Менископатия коленного сустава появляется при постоянных ушибах, работе в неудобной позе. Это наиболее распространённая травма в коленной чашечке. Такую травму очень тяжело диагностировать, но все же это возможно. Если с менископатией все понятно, давайте разберёмся с другим диагнозом, а именно менисцит коленного сустава что это такое.
Менисцит коленного сустава – это одна из вариаций травмы мениска, возникает после резких движений, прыжков, падений с достаточно большой высоты приземление происходит на прямые ноги. После получения таких травм может возникнуть полный разрыв, возможно расплющивание внутреннего мениска.
Из всего вышесказанного следует, что симптоматика одна и та же, поэтому далее мы будем пользоваться более современным названием.
Симптомы менископатии
Все начинается с ноющей тупой, по своему происхождению, боли.
Она начинает появляться после достаточно длительных прогулок, неловких и резких движений в нижних конечностях.
Появляется хруст, щелчки, может произойти блокада сустава. Такие симптомы связаны с небольшими размерами разрыва мениска. При сильном болевом синдроме на ногу опираться практически невыносимо. Хрящ утрачивает гибкость, нормально двигаться человек не может. Если не начать лечение в коленной чашечке, за короткий отрезок времени начинают разрушаться соединительные ткани и их волокна. Это может привести к более серьёзным проблемам.
Если произошёл разрыв крестообразной связки, отёк мгновенно увеличивается в разы. Такое повреждение может задеть хрящ, находящийся по соседству, от него может пострадать бедренная и берцовая кости.
Менископатия коленного сустава может быть и хронической, это связано с особенностью сустава человека, его индивидуальной физиологией. В хроническую стадию может перейти ранее не долеченная травма мениска, и впоследствии образоваться киста мениска коленного сустава.
Лечение менископатии коленного сустава
Если ничего не делать, то со временем болевой синдром в колене может пройти, при условии, что разрыв был незначительным.
Обратившись в клинику, специалисты назначают разного рода диагностическое исследование для постановки более точного диагноза. Диагностировав менископатию коленного сустава, врач может безотлагательно назначить лечение, это может быть связано с более серьёзной травмой, обнаруженной при обследовании.
Поэтому акцентируем, при условии, что повреждение носит незначительный характер, человек может обойтись консервативными методами лечения.
Консервативные методы
- Максимальный покой;
- Наложение компрессов;
- Принятие обезболивающих препаратов;
- Снижение отёчности колена;
- Если требуется передвижение, то делать это исключительно на костылях, для уменьшения нагрузки на травмированную область;
- При необходимости вправление сустава;
- Аппаратные тракции при необходимости;
- Посещение мануального терапевта.
После устранения первопричины, далее лечение можно продолжить при помощи физиопроцедур (фонофорез, ультразвук, лазер, магнитотерапия). После этого назначают хондропротекторы, например алфлутоп или дона, подбирают гимнастические упражнения и лечение можно перенести в домашние условия.
Хирургические методы лечения
При получении более значительной травмы, это касается, полного или частичного разрыва, раздробления мениска, хронического протекания заболевания консервативный метод не принесёт желаемого результата. В этом случае проводится более тщательная диагностика и после неё хирурги-ортопеды предлагают сделать хирургическое вмешательство, которое зависит от полученной травмы и состояния хряща.
Напоминаем, что существует несколько способов хирургического вмешательства:
- Менискэктомия;
- Артроскопия или артротомия;
- Трансплантация.
Какую именно необходимо сделать операцию — решает врач. Это будет связано с существенными показателями после проведений различных диагностических манипуляций.
Помимо менископатии в коленном суставе, как уже писали выше, может образоваться киста.
Киста мениска коленного сустава
Киста формируется в теле мениска от постоянных физических нагрузок, может образоваться при условии не долеченной травмы, которая была ранее.
В основном киста возникает на задней части колена, она наполняется своеобразной жидкостью, предрасполагая сустав к деформации. Наружный мениск травмируется более часто в несколько раз, чем внутренний.
Возможно, образование кисты, на краю и внутри мениска. В таких случаях вероятность разрыва увеличивается в несколько раз. Когда киста начинает формироваться, возникает микротравмирование. На фоне микротравмы начинает развиваться дисплазия. Некоторые пациенты физиологически предрасположены к кистообразованию.
Больные остеоартрозом и ревматическими недугами коленного сустава более всего подвержены к образованию кисты.У таких пациентов впоследствии возникают дегенеративные изменения кости, затем появляется артроз, который деформирует сустав.
Виды кист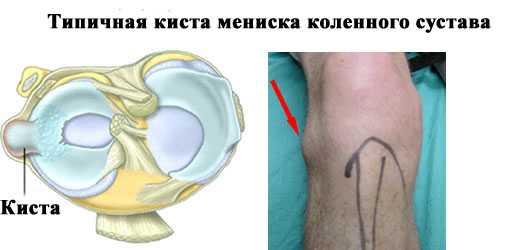
- Киста медиального мениска коленного сустава;
- Киста внутреннего мениска коленного сустава;
- Киста параменисковая;
- Киста синовиальная;
- Киста наружного мениска коленного сустава.
Лечение кисты мениска коленного сустава
Для правильного назначения лечения необходимо пройти тщательное обследование. Это связано с отличием кист. Например, есть такая киста Бейкера, она подлинной кистой не является: на тыльной стороне колена скапливается жидкость. Исключить необходимо некоторые похожие заболевания, например, параменисковый бурсит. Когда точный диагноз поставлен, назначается лечение кисты мениска коленного сустава.
Врачевание кисты немного схоже с лечением менископатии, но разница всё же существует, и пренебрегать этим нельзя. Поэтому опишем, какое лечение могут назначить при диагностировании кисты в коленном суставе.
В острой фазе необходимо снизить физическую нагрузку на сустав.
Если боль ярко выражена, назначают противовоспалительные лекарства группы нестероидных, либо анальгетики.
После снятия болевого синдрома назначают физиопроцедуры:
- ЛФК;
- Массаж;
- УВЧ;
- Фонофорез лекарственных веществ.
Если возникла заблокированность сустава, проводят мануальную терапию, но не всегда.
В случаях, когда болезнь достаточно затянута, консервативный метод лечения может только облегчить на короткий период состояние пациента. Эффекта от лечения не будет. Единственное, что могут сделать врачи, для полного искоренения заболевания и восстановления всех функций коленного сустава — провести хирургическое вмешательство. При этом операция проводится наиболее щадящим методом. Если киста задела мениск и часть его необходимо удалить, проводят декомпрессию кисты, либо рассечение при помощи артроскопии. Такая операция зависит, от расположения кисты, а также её размера.
Такие хирургические вмешательства достаточно успешны. Полное восстановление и возврат к повседневному, привычному образу жизни происходит уже через 21 день.
Ничего бесследно не проходит. И если вы по какой-то причине или образу жизни не смогли вовремя обратиться к врачу, то пройдут годы, и травма, может дать о себе знать, вот только последствия могут быть уже иного характера. Поэтому мы настоятельно рекомендуем при травмах опорно-двигательного аппарата обращаться к врачу.
Среди заболеваний опорно-двигательной системы ведущее место отдано патологиям коленного сустава. Одной из редких, но очень важных патологий является киста Бейкера. Названа она в честь описавшего ее ученого Уильяма Бейкера. Данная киста Бейкера легко обнаруживается и диагностируется, важно сделать это вовремя во избежание неприятных последствий.
Что это такое?
Что представляет собой киста Бейкера коленного сустава? По-другому ее еще называют грыжа Беккера или грыжа коленного сустава. Она представляет собой мягкое, округлое образование, эластичное по консистенции, располагающееся в подколенной области. Анатомически подколенная киста представляет собой заворот синовиальной оболочки коленного сустава, более глубокий по своему объему. Синовиальная оболочка загибается и образует карман, в этом кармане скапливается жидкость. Жидкость внутрисуставная, непатологическая.
Киста Бейкера может быть разных размеров: от минимального шаровидного до крупного, массивного, ограничивающего движение в коленном суставе.
Причины
Киста Бейкера коленного сустава может возникнуть у любого человека любого возраста и пола. Существует несколько причин ее возникновения. Подколенная киста может появиться после следующих ситуаций:
- Травматическое повреждение коленного сустава (падения, удары, вывихи и переломы в суставной проекции).
- Воспалительные заболевания (чаще вовлекается синовиальная оболочка, формируя синовиты, бурситы суставов).
- Дегенеративные заболевания (наиболее частой причиной является развитие деформирующего остеоартроза коленных суставов – гонартроза, при котором повреждается и разрушается хрящ).
- Наличие в прошлом повреждений мягких тканей сустава (менисков и связок, их разрывы, надрывы).
- Возможно возникновение при длительно текущем ревматоидном артрите.
- Некоторые врожденные заболевания (наследственная слабость соединительной ткани).
- Идиопатическая (без видимых причин).
Симптомы
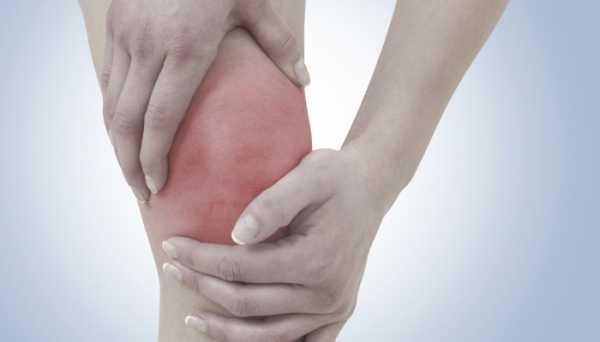
Если появляется киста Беккера, то ее можно обнаружить только на поздних стадиях развития. На ранние симптомы обнаружить сложно, поскольку размер ее очень мал. Основные проявления, которые можно выявить самостоятельно, при кисте Бейкера коленного сустава:
- Возникновения образования, плотного по своей консистенции, достаточно эластичного, округлого по форме. Локализуется оно по задней поверхности колена.
- Симптомы снижения амплитуды движения в суставе (затруднено сгибание и разгибание колена).
- Боль в проекции колена (особенно усиливающаяся при осуществлении активных движений).
- Болезнь дает чувство дискомфорта (давящее, неприятное ощущение) в области чашечки, под коленом и по боковой поверхности.
- Периодически может возникать чувство блокады при ходьбе (приводит к внезапному прекращению движения).
- Возможно развитие отека в области голени (теплого, напряженного, плотного).
- Ощущение покалывания и ползания мурашек по голени и по стопе.
- Киста Беккера может сдавить большеберцовый нерв, тогда может возникать чувство онемения.
Принципы лечения
Киста Беккера под коленом, как и любая другая болезнь опорно-двигательной или костно-мышечной системы, требует комплексного, полноценного лечения. Терапия должна сочетать в себе прежде всего оперативное лечение, в некоторых случаях консервативное и лечение народными средствами (на начальной стадии).
Консервативное лечение

Консервативное лечение включает в себя несколько методов. Это и использование лекарственных препаратов местно, и прием внутрь, и проведение пункции образования. В первую очередь необходимо ограничить физическую нагрузку на пораженный сустав, особенно если при движении возникают болевые симптомы. Методы консервативного лечения:
- Если киста коленного сустава доставляет боль, необходимо лечить с помощью мазей с обезболивающим и противовоспалительным эффектом (Кетонал крем, Фастумгель, Быструмгель, Найз, Аэртал и другие). Можно лечить мазями с отвлекающим и раздражающим действием, содержащими экстракт красного перца – капсаицин: Капсикам, Матарен Плюс.
- Помимо мазей, можно лечить обезболивающими средствами внутрь. Хорошо киста Беккера под коленом реагирует на препараты нимесулида (Нимесил, Найз), диклофенака (Вольтарен), кеторолака (Кетарол), кетопрофена (Кетанов, Кетокам).
Перед использованием любого из препаратов нужно проконсультироваться со специалистом.
Хирургическое лечение
Оперативное лечение является «золотым стандартом» терапии кисты Бейкера. Поскольку принцип операции в том, чтобы удалить заворот синовиальной оболочки, препятствовать скоплению жидкости и воспалению в суставе. Показаниями для проведения хирургического лечения являются:
- Неэффективность консервативных методов.
- Гигантские размеры образования.
- Выраженные клинические проявления: дискомфорт, боль при движении, клиника сдавления сосудисто-нервного пучка.
- Появления признаков тромбоза и варикозно расширенных вен на голенях.
Для лечения кисты используют два хирургических метода.
Пункция
Главным методом консервативного лечения является пункция кисты Бейкера. Ее проводят под контролем ультразвукового исследования, во избежание повреждения окружающих тканей. Проводится лечение кисты Бейкера только врачом-хирургом или ревматологом. Ход манипуляции:
- В проекции образования проводится местное обезболивание (нагнетается новокаин или лидокаин подкожно до образования «лимонной корочки»).
- Затем под контролем УЗИ шприц иглой вводят в полость образования и удаляют содержимое. Эту процедуру выполняют очень медленно и аккуратно.
- После того как врач извлек жидкость из полости, он вводит противовоспалительные препараты – глюкокортикоидные гормоны (преднизолон, дексаметазон). Эти препараты необходимы для того, чтобы лечить воспаление.
Пункция дает лишь временный эффект, невозможно лечить болезнь таким методом постоянно. Поскольку в завороте продолжает скапливаться жидкость.
Операция
Операцию осуществляет врач-хирург или травматолог. Ход операции:
- Проводится вмешательство под местной анестезией. Обезболивают только в области оперативного вмешательства при помощи анестетиков: лидокаина, прокаина, новокаина.
- Осуществляется доступ к содержимому колена по задней поверхности подколенной ямки, заходят в суставную полость.
- Сначала откачивают суставную жидкость. Затем выделяют округлое образование, перевязывают его у основания и отсекают.
- Зашивают операционную рану, накладывают повязку и обеспечивают покой ноге минимум на 2 недели.
После оперативного вмешательства происходит полное излечение кистозного образования.
Лечение народными средствами

Терапия народными средствами показана только при небольших размерах грыжи Беккера, если она не доставляет какого-либо неудобства и дискомфорта. Применяют несколько народных методик:
- Компресс со спиртовыми настойками на травах. Используют плоды и листья чистотела, малины, бузины. Делают из них спиртовую настойку. Затем смачивают марлю или бинт настойкой и прикладывают к задней поверхности колена. Компресс обладает противовоспалительным и противоотечным действием.
- Компресс с медицинской желчью.
Необходимо помнить, что лечение народными средствами не доказало своей достоверной эффективности в лечении кисты Бейкера. Прежде чем пользоваться народными методами необходимо обратиться к врачу.
Осложнения
Такая болезнь, как киста Беккера, не может оставаться без адекватного и своевременного лечения, поскольку могут развиться серьезные осложнения:
- Рост кисты приводит к разрыву синовиальной (внутренней) оболочки сустава.
- Сдавление сосудисто-нервного пучка в области колена с последующим развитием атрофии мышц голени и стопы.
- Формирование сети варикозно расширенных вен.
- Образование тромба в венах голени (болезнь тромбофлебит), которое может быть смертельно.
В первую очередь необходимо лечить основную болезнь, которая привела к тому, что сформировалась киста коленного сустава.
Одним из частых осложнений является разрыв кисты Бейкера.
Она переполняется жидкостью, рвется, и жидкость прорывается в голень, попадая в пространство между мышцами. Голень краснеет, увеличивается ее температура, нарастает боль и отек. Если произошел разрыв, немедленно нужно обратиться к врачу для оперативного лечения.
Таким образом, киста Беккера редкое, но важное заболевание в области коленного сустава. Важно о нем помнить, своевременно выявлять и лечить, чтобы избежать осложнений. Стараться не заниматься самолечением, при появлении признаков образования немедленно обратитесь к врачу.
palec.systavy.ru










