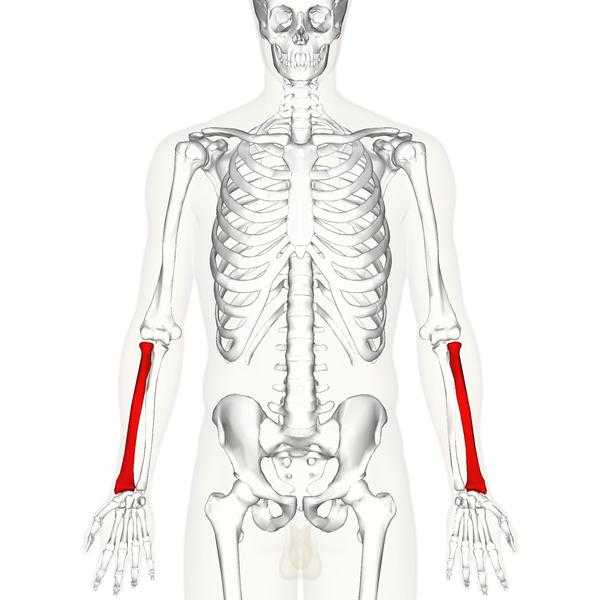
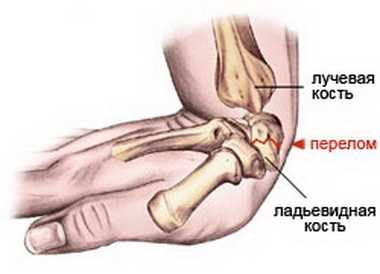
Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»). Закрытый перелом дистального метаэпифиза правой лучевой кости со смещением
со смещением и без смещения
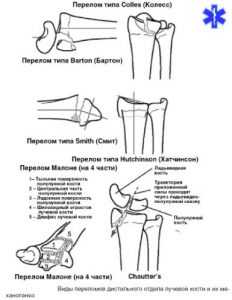
Переломы дистального метаэпифиза лучевой кости у взрослых
Типы переломов
Выделяют следующие паттерны повреждений дистального отдела лучевой кости
- Низкоэнергетические Коллеса (Colles)
- Высоко-энергетические переломы
- Смита (Smith's)
- Вартона (Barton's)
- Переломы шиловидного отростка лучевой кости
Классификация
Классификация Fernandez-Jupiter
| Тип I: | Метафизарный сгибательный перелом (переломы Colles и Smith) |
| Тип II: | Срезанный перелом суставной поверхности (перелом Barton) |
| Тип III: | Компрессионный перелом суставной поверхности |
| Тип IV: | Отрывной перелом, связанный с повреждением связок |
| Тип V: | Высоко энергетическая травма (комбинация механизмов) |
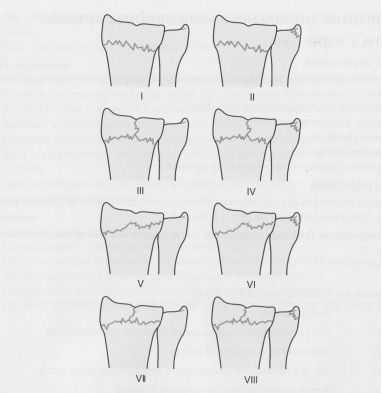
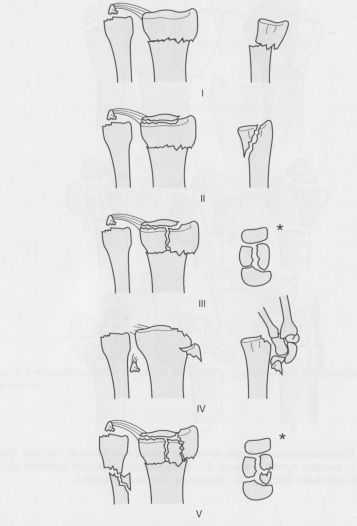
Классификация Frykman переломов дистального метаэпифиза лучевой кости.
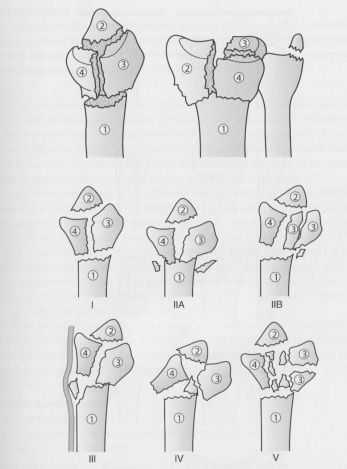
Классификация внутрисуставных переломов Melone. Четыре фрагмента: 1 - диафиз лучевой кости, 2 - шиловидный отросток лучевой кости, 3 - тыльно-локтевая фасетка, 4 - ладонная локтевая фасетка.
Классификация Fernandez-Jupiter.
Классификация АО
Классификация АО делит переломы на три группы - А, В и С. Полный вариант включает 27 потенциально возможных видов переломов. Эта классификация плохо согласуется с другими.
Перелом Colles
Перелом Colles встречается у людей старше 50 лет.
Механизм
Наиболее частой причиной является падение на вытянутую руку.
Диагностика
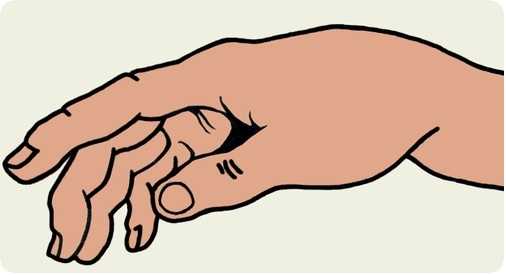
Классическая деформация в виде «вилки». Требуется рентгенография в переднезадней и боковой проекции, чтобы определить величину укорочения, смещения и степень раздробленности.
Методы лечения
- Гипсовая повязка
- Спицы Киршнера
- Наружная фиксация
- Фиксация ладонной пластинки
- Интрамедуллярный остеосинтез
- Тыльная пластинка.
Нет четкого руководства или данных, подтвержденных рандомизированным исследованием. Выбор способа лечения производится индивидуально в зависимости от особенностей перелома, опыта врача и доступных конструкций.
Переломы без смешения
Гипсовая иммобилизация в течение четырех недель. Контрольная рентгенограмма через неделю для исключения смещения.
Переломы со смешением
- Обычно смещение можно устранить путем ручной репозиции под проводниковой анестезией или после введения анестетика в гематому (в место перелома), но сохранить достигнутое положение отломков в гипсовой повязке крайне трудно.
- Моделирование гипсовой повязки для удержания запястья в ладонном сгибании под углом 30° и локтевой девиации кисти под углом 10°. Положение кисти под большими углами невозможно из-за риска развития синдрома карпального канала и комплексного CRPS. Гипс может быть ниже или выше локтевого сустава, что в последнем варианте контролирует тягу плече-лучевой мышцы.
- Вследствие остеопороза, особенно у женщин, при переломе отмечается склонность к импакции кости (= утраты костной массы и, следовательно, длины). Поэтому крайне часто встречается вторичное смещение, особенно в случаях выраженного остеопороза и недостаточности тыльной костной опоры.
- У лиц с заниженными требованиями допустимо смещение. При выборе анатомической репозиции возможны различные варианты, указанные выше.
- Первичная фиксация спицами Киршнера после ручной репозиции в таких случаях предпочтительнее, хотя возможность смещения остается, так как спицы могут прорезываться через мягкую кость.
- Тыльная опора поэтому должна быть восстановлена с использованием замещающих кость материалов через тыльный минидоступ в дополнение к фиксации спицами Киршнера.
- ORIF с использованием фиксирующей пластинки (тыльной или ладонной) является лучшим вариантом для пациентов с высокими требованиями.
- Альтернативный способ - фиксация спицами Киршнера и нейтрализация продольных компрессирующих сил с помощью наружной фиксации с дополнительным подкожным введением в тыльный дефект замещающих кость материалов.
Результаты
Показатели результата лечения внесуставных переломов:
- Восстановление длины лучевой кости
- Восстановление дистальной лучевой инклинации
- Методика консервативного лечения (степень плотности наложения - сдавления)
- Методика оперативного лечения (осложнения, связанные с металлоконструкциями, технические погрешности операции)
- Соответствующая реабилитация.
Плохой результат:
- Потеря длины лучевой кости более, чем на 5 мм
- Угол наклона суставной поверхности лучевой кости более +20° тыльного сгибания
- Дистальная лучевая инклинация менее 15°. Техника фиксации тыльной пластиной
Операция выполняется под жгутом. Профилактически вводят антибиотики. Выполняют тыльный разрез по средней линии предплечья. Пальпируют бугорок Листера для определения локализации третьего тыльного канала запястья. Канал вскрывают и сухожилие длинного разгибателя первого пальца (EPL) отводят в сторону. Отслаивают надкостницу во втором и четвертом тыльном канале. Открывают место перелома, выполняют репозицию и фиксируют тыльной низкопрофильной пластиной. Сухожилие длинного разгибателя первого пальца оставляют вне канала, удерживающую связку ушивают под ним, для изоляции от перелома и пластины. Возможные осложнения: пенетрация винтов в сустав, несращение, инфекция, тугоподвижность и дистрофия.
Техника фиксации ладонной пластиной
Операцию выполняют под жгутом. Профилактически вводят антибиотики. Выполняют разрез по ладонной поверхности вдоль сухожилия лучевого сгибателя запястья (FCR). Сухожилие отводят в локтевую сторону и вскрывают переднюю стенку карпального канала, чтобы открыть квадратный пронатор. Квадратный пронатор остро отделяют от лучевой кости и открывают место перелома. В зависимости от типа перелома используют опорную или фиксирующую пластинку. Ушивается только кожа. Возможны следующие осложнения: тыльная протрузия винтов с разрывом сухожилий, пенетрация в сустав, разволокнение сухожилия длинного сгибателя первого пальца (FPL) илиAPL/EPB, несращение, инфекция, тугоподвижность, дистрофия и тракционный парез срединного нерва.
Техника лечения оскольчатых (раздробленных) переломов
Накладывают наружный фиксатор на запястье со стержнями, проведенными в лучевую кость и вторую пястную кость. Болты не затягивают. Кисть подвешивают на артроскопической стойке за пальцы. Может также использоваться противотяга. Под контролем электронно-оптического преобразователя выполняют фиксацию спицами наиболее крупных фрагментов кости. При удовлетворительной репозиции затягивают наружный фиксатор для нейтрализации мышечной тяги. Вытяжение снимают и выполняют контрольную рентгенографию, для исключения перерастяжения по линии перелома. Возможны следующие осложнения: инфекция по ходу стержней, расшатывание и выпадение стержней, повреждение соседних сухожилий, нервов и сосудов, перерастяжение перелома, тугоподвижность сустава и дистрофия.
Высокоэнергетические переломы
Механизм
В некоторых случаях это осложненные повреждения. Травмируются, как правило, молодые люди с высокими требованиями, и лечение должно быть более агрессивным, чем при переломах Коллеса.
Диагностика
Эти повреждения следует рассматривать как элемент политравмы. Рентгенограммы, выполненные в реанимации, могут быть плохого качества, но они являются руководством к действию при первичном лечении повреждения.
Лечение
- Лечение повреждений, угрожающих жизни, и травмы конечности следует осуществлять по протоколу интенсивной терапии при травме на догоспитальном этапе (ATLS). Лечение повреждений не следует откладывать без веских оснований.
- Репозицию при переломах со смещением следует выполнять по возможности быстро и обеспечить иммобилизацию в оптимальном положении до начала окончательного лечения.
- Особое внимание нужно обращать на:
- Осложненные повреждения
- Компрессию срединного нерва
- Синдром повышения внутрифасциального давления (компартмент-синдром).
- Внесуставные переломы со смещением: закрытая репозиция. Гипсовая иммобилизация, при стабильном переломе, в противном случае - чрескожная фиксация спицами или ладонной пластинкой.
- Внутрисуставные переломы: необходима анатомичная репозиция. При возможности закрытой репозиции ее выполняют, если позволяет размер фрагментов, и фиксируют спицами. Если же закрытая репозиция невозможна, предпочтительнее открытая репозиция с внутренней фиксацией пластиной. При значительной раздробленности и фрагментах, не поддающихся фиксации спицами или винтами, делают выбор в пользу наружной фиксации с целью сохранения длины кости (нейтрализация). Спицами Киршнера фиксируют фрагменты большого размера и костные трансплантаты для заполнения дефектов. Целесообразны вытяжение на стойке и артроскопическая репозиция отломков.
Результаты
Для внутрисуставных переломов результаты оценивают по:
- Всем выше перечисленным факторам плюс
- Восстановлению конгруэнтности суставной поверхности в пределах 2 мм.
Переломы Smith (Смита)
К переломам Смита относятся внесуставные переломы дистального метаэпифиза лучевой кости с ладонным смещением дистального фрагмента. Поэтому их иногда трактуют как «обратные переломы колеса». Обычно лечение заключается в фиксации ладонной пластиной, хотя возможно и консервативное лечение.
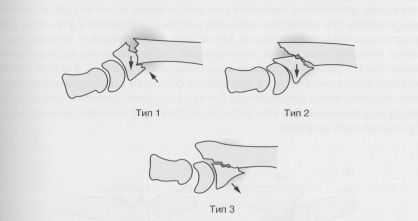
Перелом Смита. Классификация в модификации Thomas. Тип 1: внесуставные, поперечные; тип 2: внесуставные, косые с ладонным смещением запястья; тип 3: внутрисуставные с ладонным смещением запястья. Тип 3 - эквивалент ладонного переломовывиха Бартона.
Переломы Barton (Бартона)
Переломы Бартона являются внутрисуставными краевыми переломами дистального отдела лучевой кости у тыльного или ладонного края. При этом виде переломов имеется склонность к смещению в ладонную или тыльную сторону и в проксимальном направлении под давлением со стороны запястья и кисти. Это в свою очередь приводит к подвывиху в лучезапястном суставе. Консервативное лечение этих переломов трудно, особенно при волярном типе, и результаты неудовлетворительны. Оптимальным вариантом является фиксация поддерживающей ладонной пластинкой.
Перепомовывих Бартона. а) ладонный Бартон; б) тыльный Бартон.
Фиксация перелома дистального метаэпифиза лучевой кости волярной поддерживающей пластиной
Место перелома открывают волярным доступом, как описано выше. Репозицию выполняют с помощью вытяжения и тыльного сгибания запястья. Толстую пластину накладывают в виде опоры, т.е. фиксируют пластину проксимальными винтами, с упором торца на фрагменты, обеспечивая давление на них. Фиксация фрагментов винтами не требуется, так как это мешало бы поддержке. Рану ушивают и накладывают шину, фиксирующую запястье. Реабилитацию можно начинать после снятия швов.
Шиловидный отросток лучевой кости
Перелом шиловидного отростка лучевой кости происходит при тыльном сгибании и локтевой девиации в запястье. Это может быть первой стадией перилунарного переломовывиха, описанного ниже. Переломы без смещения подлежат консервативному лечению в гипсовой повязке, но как внутрисуставные повреждения при малейшем смещении подлежат репозиции и фиксации для восстановления конгруэнтности. Кроме того, к шиловидному отростку крепятся лучезапястные связки, следовательно, несращение или неправильное сращение его перелома приводит к нестабильности запястья. Хирургическое лечение может заключаться в чрескожной фиксации канюлированным винтом, что облегчается артроскопической визуализацией суставной поверхности во время репозиции. Для этих переломов характерен высокий процент посттравматических артрозов.
Восстановительное лечение при неправильном срашении переломов дистального метаэпифиза лучевой кости
В случаях неправильного сращения переломов дистального метаэпифиза лучевой кости, проявляющихся клинически, показана остеотомия. Выполнять эту операцию лучше не ранее полугода после травмы, но не позднее 18 месяцев. Может быть использован тыльный или ладонный доступ. Операция заключается в пересечении лучевой кости по месту неправильного сращения с использованием охлаждаемой пилы. Дистальный фрагмент после дистракции сгибают, пытаясь получить по возможности близкое к анатомическим параметрам положение отломков, описанным выше. Кортикально-губчатый трансплантат из гребня подвздошной кости используют для заполнения полостей, а при отсутствии нужного качества подвздошной кости - замещающими кость материалами. Фиксирующая конструкция накладывается по тыльной или ладонной поверхности, по современным стандартам применяют блокируемые пластинки. Если добиться удовлетворительного восстановления лучевой кости не удалось, позднее может потребоваться укорачивающая остеотомия. Однако эти две операции никогда не должны выполняться одновременно во избежание синостоза.
Переломы дистального метаэпифиза лучевой кости у детей
Вследствие толщины и защитной функции надкостницы выраженное смещение не свойственно. Переломы могут быть:
- Без смещения
- Со смещением: см. рисунок. Классификация Salter-Harris (S-H)
- Перелом по типу «зеленой ветки» (также называемый компрессионным веретенообразным переломом)
- Со смещением как у взрослых
Обычный механизм - падение на вытянутую руку, недоминирующее запястье травмируется чаще.
Диагностика
В некоторых случаях при переломах деформация незаметна. Единственными признаками могут быть отечность и то, что ребенок не пользуется рукой. Для диагностики необходима рентгенография в заднее-передней и боковой проекции.
Повреждение ростковой зоны на уровне запястья
Наличие ростковой зоны является основной особенностью патогенеза этих переломов. Это происходит вследствие того, что она имеет меньшую устойчивость к травме по сравнению со смежными метафизаной или эпифизарной зонами. Ростковая зона локтевой кости также может повреждаться, хотя это встречается гораздо реже.
Лечение
Перед тем как начать любое лечение, важно объяснить родителям (и ребенку), что нарушение роста может возникнуть независимо от выбранного способа лечения. Остаточное смещение может быть допустимо в соответствии с возрастом ребенка. Чем меньше возраст ребенка, тем больше возможностей для ремоделирования кости, что обусловлено временем, оставшимся для роста. Наложение гипсовой повязки детям грудного возраста и начинающим ходить требует особого внимания, так как сохранение повязки проблематично, поэтому предпочтительная повязка выше локтевого сустава. При переломах без смещения используют гипсовую иммобилизацию для покоя. При переломах со смещением по типу «зеленой ветки» и аналогичных переломах у взрослых выполняют закрытую репозицию под общей анестезией и используют иммобилизацию в гипсовой повязке. Только в случаях явной нестабильности показана фиксации спицами Киршнера. Предпочтительна фиксация гладкими стержнями или спицами Киршнера. Следует свести к минимуму любое повреждение ростковой зоны, чтобы уменьшить шансы преждевременного эпифизеодеза. Это достигается уменьшением количества попыток проведения спиц через ростковую зону под прямым углом и использованием для фиксации максимум двух спиц. Винты можно использовать для фиксации костных фрагментов при II—IV типах переломов по классификации Salter-Harris. Нарушение целостности суставной поверхности и ростковой зоны встречаются при III и IV типах переломов.
Результаты поврежлений ростковой зоны
Вопреки опасениям, нарушение роста при этих повреждениях встречается не часто. Переломы типа I и II по классификации Salter-Harris редко приводят к задержке роста. Переломы III, IV и V типов предрасполагают к таким последствиям в большей степени. При этих повреждениях требуется осторожная закрытая или открытая репозиция.
Лечение эпифизеолеза
Это серьезная проблема, являющаяся следствием травмы или инфекции. Нарушение соотношения длины костей предплечья ведет к укорочению, деформации и нестабильности конечности. Если костный мостик менее 50% и ребенок еще растет, может быть выполнен эпифиолиз для восстановления роста. В случаях, где деформация уже сформировалась, показана остеотомия после прекращения роста.
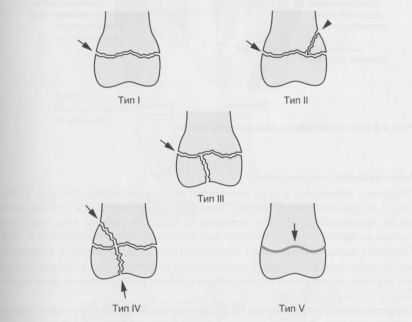
Классификация Salter-Harris повреждения ростковой зоны. Тип I: перелом через ростковую зону; тип II: тип I, включающий метафизарный фрагмент; тип III: перелом эпифиза; тип IV: линия перелома проходит через эпифиз, ростковую зону и метафиз; тип V: разрушение ростковой зоны.
www.sweli.ru
симптомы, диагностика, лечение в ЦКБ РАН
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности - рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно - после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости - остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия - раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
www.ckbran.ru
Многопрофильный медицинский центр, платные медицинские услуги, лечение и диагностика
10.01.2016
Переломы лучевой кости
С наступлением зимы учащаются случаи падения людей на улице, катках, лыжных склонах. Наиболее распространенной травмой после подобных падений является перелом дистального метаэпифиза лучевой кости или «перелом луча в типичном месте».
Дистальный метаэпифиз - это участок лучевой кости примерно в 2 см от края со стороны кисти, там кость ломается легче и чаще всего. Такие переломы составляют 20-25% от общего числа переломов костей рук и 90% от переломов костей предплечья.
У женщин переломы лучевой кости в «типичном месте» встречаются в 2,5 раза чаще, чем у мужчин. Возможная причина этого в том, что прочность костей у женщин в среднем в 1,3-1,5 раза меньше, как и толщина кортикального (плотного) слоя кости.
Наиболее часто переломы лучевой кости в «типичном месте» отмечаются у женщин старше 50 лет и у детей от 6 до 10 лет.
Если говорить о механизме травмы, то чаще всего это падение с упором на кисть (согнутую или разогнутую), реже - прямой механизм травмы (например, удар по предплечью).
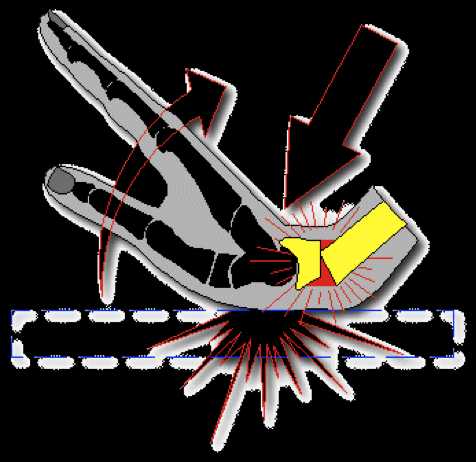
Диагноз ставится на основании клинического обследования и рентгенографии.
Рентгенологическая картина типичного смещения при переломе дистального метаэпифиза лучевой кости
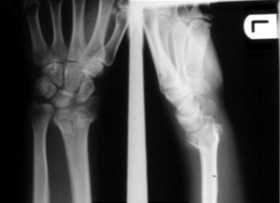
Лечение переломов дистального метаэпифиза лучевой кости
При внесуставных стабильных переломах лучевой кости в типичном месте возможно консервативное лечение: закрытая репозиция (устранение смещения) отломков под местной или внутривенной анестезией, иммобилизация в течение 6 – 8 недель после травмы. Консервативное лечение подобных переломов требует постоянного наблюдения травматолога. Контрольные рентгенограммы должны выполняться на 3-и, 7-е и 10-е сутки после репозиции, так как высок риск вторичного смещения отломков. Крайне важна адекватная первичная репозиция и правильно выполненная иммобилизация, не вызывающая сдавления конечности. Пациент должен с первых суток после выполнения репозиции начинать разрабатывать движения в пальцах кисти. Это способствует быстрейшему спаданию отека, восстановлению микроциркуляции в поврежденной конечности.После снятия иммобилизирующей повязки пациенту требуется курс лечебной физкультуры, физиотерапевтического лечения для восстановления объема движений в лучезапястном суставе, силы кистевого захвата.
Клинический пример:
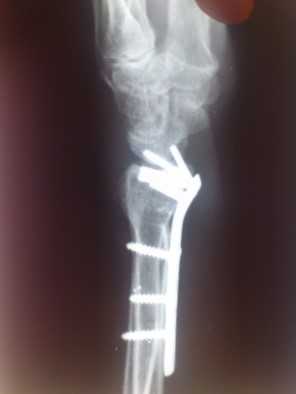
Закрытый оскольчатый перелом дистального метаэпифиза лучевой кости со смещением отломков
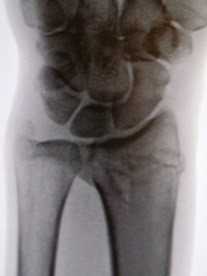
Рентгенологическая картина после выполнения закрытой ручной репозиции отломков, иммобилизация повязкой из полимерного материала турбокаст. Соотношения в суставе восстановлены.
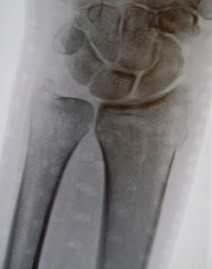
При внутрисуставном, оскольчатом, нестабильном характере перелома пациентам показано оперативное лечение. Попытки консервативного лечения подобных переломов, особенно у молодых, активных людей чреваты развитием вторичного смещения отломков, влекущим за собой сращение перелома в неправильном положении. Это приводит к возникновению косметических дефектов (лучевая косорукость), ограничению амплитуды движений в лучезапястном суставе, риске развития нейропатии срединного нерва, что приводит к нарушению хватательной функции кисти.
Клинический пример:
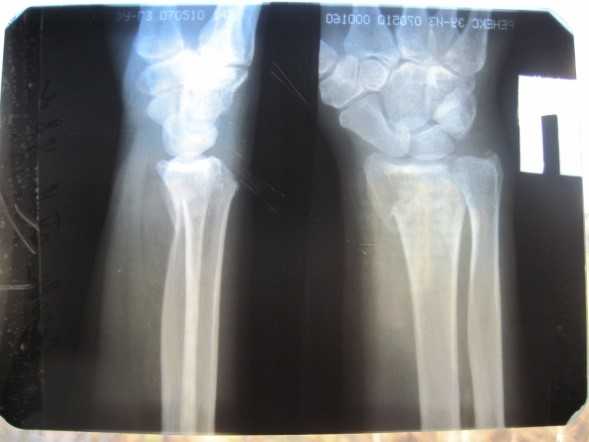
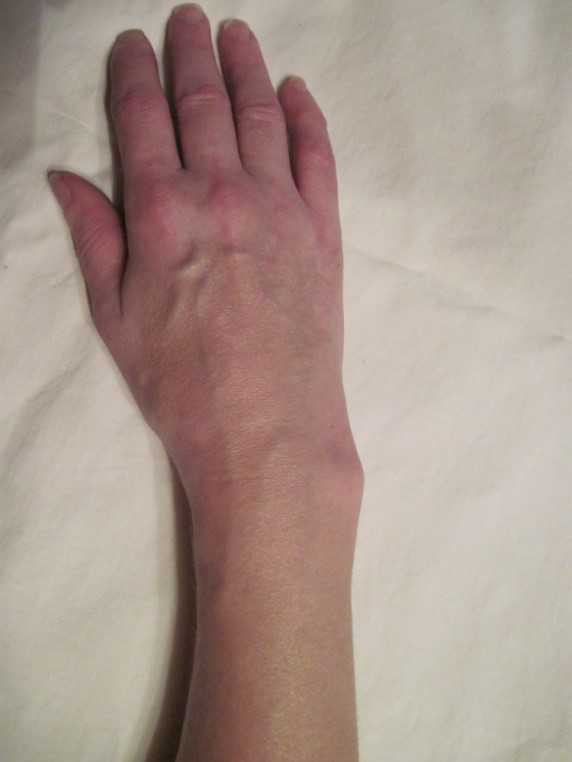
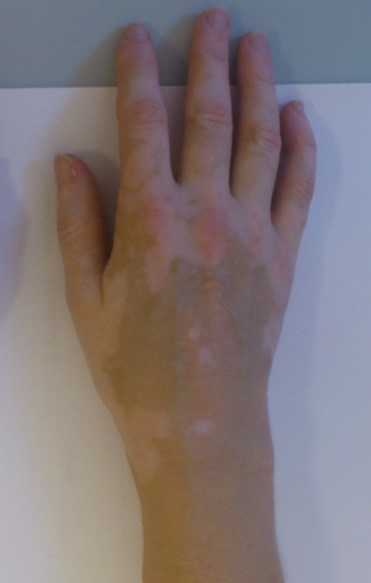
Рентгенограммы и внешний вид кисти у пациентки с неправильно сросшимся переломом дистального метаэпифиза лучевой кости. Осложнение – нейропатия срединного нерва.
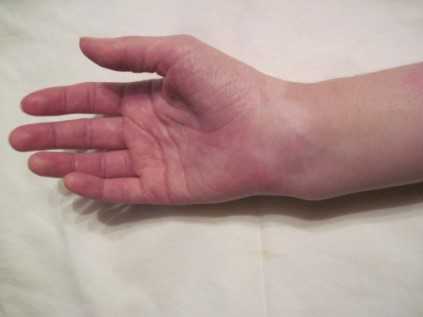
Современные способы оперативного лечения подобных переломов малотравматичны, позволяют отказаться от использования иммобилизирующих повязок, обеспечивают возможность ранней реабилитации, исключают риск вторичного смещения отломков.
Клинический пример:
Закрытый оскольчатый перелом обеих костей предплечья в нижней трети.
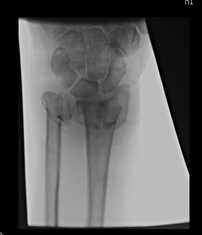
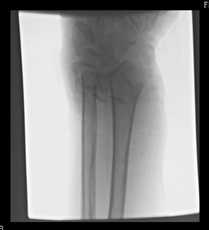
Контрольные рентгенограммы после оперативного лечения:
Выполнен остеосинтез перелома дистального метаэпифиза лучевой кости пластиной с винтами с угловой стабильностью. Учитывая наличие перелома локтевой кости, в течение 3х недель осуществлялась иммобилизация съемным ортопедическим фиксатором. К 6-ой неделе после операции практически полностью восстановлена амплитуда движений в лучезапястном суставе. Восстановлена сила кистевого захвата.
В травматологическом отделении клиники Медси Санкт-Петербург пациенты с переломами дистального метаэпифиза лучевой кости могут получить экстренную помощь 24 часа в сутки, 7 дней в неделю. Подходы к лечению данной травмы в нашей клинике соответствуют международным стандартам. При консервативном лечении иммобилизация осуществляется самыми современными материалами. Репозиция отломков может быть выполнена под рентген – контролем в реальном времени, что обеспечивает высокую точность сопоставления отломков, при необходимости используется внутривенная анестезия. Для скорейшего восстановления функции поврежденной конечности после снятия иммобилизирующей повязки сотрудники Отделения реабилитации проведут курс восстановительного лечения.
При необходимости оперативного лечения ведущие специалисты Отделения травматологии и ортопедии в кратчайшие сроки выполнят операцию остеосинтеза с использованием погружных фиксаторов из титановых сплавов. Удаление данных металлоконструкций после консолидации перелома не обязательно. Они не «звенят» в рамке металлоискателя, позволяют выполнять МРТ.
При неправильно сросшихся переломах специалисты клиники Медси Санкт-Петербург выполняют корригирующие остеотомии, восстанавливающие форму и функцию лучезапястного сустава.
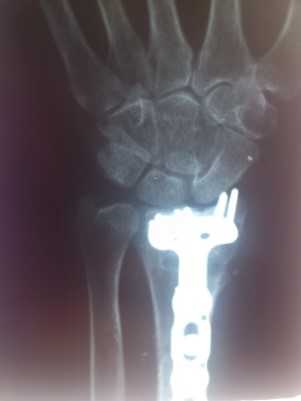
Клинический пример:
Неправильно сросшийся перелом дистального метаэпифиза лучевой кости.
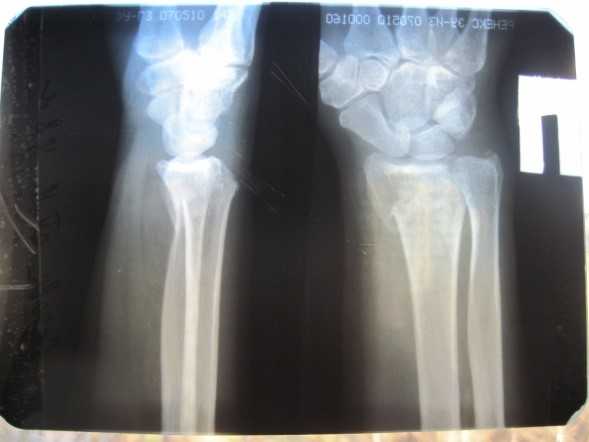
Результат оперативного лечения.
Ждем Вас в клинике Медси Санкт-Петербург 24 часа в сутки, 7 дней в неделю!
www.medem.ru
Переломы дистальных метаэпифизов костей предплечья
Переломы костей предплечья в дистальной трети по частоте занимают первое место. Они возникают при падении с упором на кисть. Среди них различают разгибательные и сгибательные переломы. В отличие от переломов других локализаций они бывают двусторонними.
Переломы дистальной части лучевой кости
Выделяют метафизарные переломы и эпифизеолизы. Каждый из них сочетается с:
-
переломами локтевой кости;
-
переломами метафиза;
-
эпифизеолизами головки локтевой кости;
-
переломами шиловидного отростка.
Для практики среди переломов метафиза целесообразно различать высокие и низкие. При первых из их плоскость излома проходит ближе к эпифизарному хрящу, при вторых – в метафизарной области. Практически важно учитывать и другие особенности этих переломов, в частности наличие сминания края периферического отломка, которое встречается при них довольно часто. При разгибательных переломах страдает тыльный край отломка. Эта деформация бывает довольно значительной и хорошо видна на боковой рентгенограмме. Несоответствие раневых поверхностей приводит к нестабильности отломков, что принимают во внимание в ходе репозиции.
Различают переломы без смещения, только с угловым смещением и с полным смещением отломков. Последние встречаются чаще. При этом нередко смещение происходит не только в тыльную, но одновременно и в лучевую сторону. Характер смещения определяет типичную деформацию, определяемую клинически. Преобладают закрытые переломы.
Встречаются симптомы повреждения срединного нерва. Локтевой нерв страдает очень редко.
Переломы лучевой кости с полным смещением в тыльную сторону в большинстве случаев сочетаются с переломами локтевой кости без смещения или с незначительным смещением. Очень редко у детей они сочетаются с вывихом головки локтевой кости.
Сгибательные переломы лучевой кости в дистальной трети встречаются значительно реже. Для них характерны умеренная локальная припухлость, отклонение кисти в ладонную сторону. Так как дистальный отломок лучевой кости смещается в ладонную сторону, то на тыле кисти выступает головка локтевой кости. Рентгенологически выявляется высокий перелом лучевой кости или перелом на границе средней и дистальной третей. Обычно имеется изолированное смещение под углом, открытым в ладонную сторону. Вследствие этого неповрежденная локтевая кость определяется с тыльной стороны, возникает нарушение соотношений в лучелоктевом сочленении, головка локтевой кости оказывается в положении подвывиха или вывиха.
Лечение экстензионных переломов без смещения заключается в иммобилизации конечности в среднем физиологическом положении задней гипсовой лонгетой от основания пальцев до проксимальной трети плеча. При переломах с незначительным смещением, при которых наблюдается признак сминания края отломка, кисть сгибают во избежание увеличения смещения в периоде иммобилизации. Вправление разгибательных переломов со смещением только под углом заключается в отклонении дистального отломка в ладонную сторону. В этом положении накладывают гипсовую лонгету с окном для I пальца.
При полном смещении техника репозиции заключается в следующем. Помощник удерживает поврежденную руку за плечо. Хирург поворачивается спиной к больному, левой рукой захватывает его кисть и производит тягу по направлению ее пальцев. Затем, не прекращая тяги, разгибает кисть, тем самым расправляя надкостницу и прилежащие к ней мягкие ткани тыльной стороны лучевой кости. Одновременно правой рукой он захватывает предплечье в дистальной части так, что его II-V пальцы располагаются на передней поверхности центрального отломка и смещает его в тыльную сторону. I палец располагается под периферическим отломком и подталкивает его дистально до устранения смещения по ширине. При этом увеличивается отклонение отломка в тыльную сторону. Далее хирург, продолжая тягу левой рукой за кисть, сгибает ее и смещает периферический отломок в ладонную сторону, чем и завершает репозицию. При этом положении кисти накладывают гипсовую лонгету. Приданное положение кисти гарантирует от вторичного смещения вследствие того, что мягкие ткани тыльной поверхности оказываются натянутыми. Если кроме тыльного имело место и смещение в лучевую сторону, то их устраняют одновременно. После сопоставления отломков кисть фиксируют в положении сгибания и отклонения в локтевую сторону. Одновременно устраняют и смещение отломков локтевой кости.
При высоких переломах, при которых имеется значительной длины рычаг, кисть сгибают осторожно и только в самом лучезапястном суставе, а не на уровне перелома. В противном случае может возникнуть гиперкоррекция. Так же поступают и при нестабильных переломах с несоответствием плоскостей излома отломков, что наблюдается при компрессионной деформации тыльного края периферического отломка, т. е. при наличии симптома сминания края отломка.
Когда сопоставить отломки локтевой кости не удается и остается полное смещение по ширине, кисть отклонять в локтевую сторону не следует, так как в таких случаях возникает смещение отломков в локтевую сторону по длине, что ведет к локтевой косорукости. Если после сопоставления отломков в правильное положение они соскальзывают, то их устанавливают в положение выраженной гиперкоррекции. В этом положении накладывают гипсовую лонгету на 2-3 недели. Затем деформацию устраняют путем остеоклазии.
Частым осложнением является неправильно срастающийся перелом дистальной части лучевой кости со смещением под углом, открытым в тыльную сторону. Поэтому и коррекцию деформации при мягкой костной мозоли при них применяют наиболее часто. Техника ее проста и заключается в отклонении с определенным усилием дистального конца лучевой кости в ладонную сторону до умеренной гиперкоррекции. Одновременно сгибают и кисть, так как отломки имеют тенденцию к возвращению в первоначальное положение. В этом положении конечность иммобилизуют задней гипсовой лонгетой. При этом мягкие ткани тыльной поверхности предплечья, находившиеся в состоянии ретракции, оказываются натянутыми, что приводит к достаточному взаимодавлению между отломками, надежному сцеплению и быстрому их сращению.
Репозиция свежих сгибательных переломов дистальной части лучевой кости трудностей не представляет, так как обычно речь идет только об изолированном смещении под углом, открытым кпереди. Исправление деформации состоит в давлении на вершину угла, направленную в тыльную сторону, и одновременном разгибании кисти и смещения дистального отломка в тыльную сторону. Затем накладывают ладонную гипсовую повязку с окном для I пальца от верхней трети плеча до оснований пальцев. Кисть фиксируют в положении супинации и разгибания. В ходе репозиции следят за восстановлением соотношений в лучелоктевом сочленении.
Необходимо особо отметить, что если при разгибательных переломах сращение отломков даже при неполном устранении смещения наступает всегда, то при сгибательных переломах с неустраненным только угловым смещением может возникнуть замедленная консолидация или формирование ложного сустава. Причиной является преобладание сгибателей кисти над разгибателями. Такое осложнение возникает довольно часто при переломах на границе средней и дистальной третей. При недостаточно эффективной иммобилизации деформация постепенно увеличивается и формируется тугой ложный сустав.
Лечение неправильно срастающихся переломов лучевой кости с неустраненным смещением под углом, направленным в ладонную сторону, замедленной консолидацией, а также лечение ложных суставов практически одинаково. Оно состоит в давлении па вершину угла с тыльной в ладонную сторону и одновременном разгибании кисти и смещении дистального отломка в тыльную сторону с гиперкоррекцией до 3-5°. Специально уделяют внимание восстановлению соотношений в лучелоктевом сочленении. Особое внимание уделяют надежной иммобилизации. Как показал опыт, удержать отломки после репозиции при согнутом в локтевом суставе предплечье удается далеко не всегда. Поэтому рекомендовано использовать методику репозиции и иммобилизации, которая была разработана для лечения переломов костей предплечья в средней трети со смещением под углом, открытым в ладонную сторону, а именно: в положении полного разгибания и супинации предплечья накладывают гипсовую лонгету по передней поверхности руки от проксимальной трети плеча до оснований пальцев с окном для I пальца. Кисть фиксируют в положении разгибания. На всем протяжении лучевая кость через лонгету должна быть хорошо отмоделирована с ладонной и тыльной сторон. В положении разгибания в локтевом и лучезапястном суставах и некоторой гиперкоррекции отломков между последними возникают значительные силы взаимодействия, которые приводят к раздавливанию межотломковой костной мозоли, сближению фрагментов при ложном суставе и обязательному сращению. При несвежем переломе с ладонной стороны происходит ретракция мышц, поэтому в положении гиперкоррекции они создают максимальные условия для стабилизации и сращения отломков. В зависимости от возраста пострадавшего уже через 4-6 недель рентгенологически подтверждается полное сращение.
Эпифизеолизы дистального эпифиза лучевой кости
В ряду эпифизеолизов всех локализаций эпифизеолизы дистальной части лучевой кости занимают первое место. Мальчики получают травму чаще девочек, они составляют 2/3 пострадавших. Наиболее часто травмы возникают в возрасте 10-13 лет. Преобладает левостороннее повреждение.
Главной причиной эпифизеолизов дистального конца лучевой кости является непрямая травма. Повреждение возникает при падении с упором на кисть. При этом предплечье находится под углом к поверхности опоры.
В дистальной части предплечья возникает перегиб его, в результате чего возникает или метафизарный перелом, или эпифнзеолиз дистального эпифиза. Второе повреждение встречается чаще, так как эпифизарная зона является местом наименьшего сопротивления. При падении на ладонь возникает разгибательный эпифнзеолиз, а при падении на согнутую кисть возникает сгибательный эпифизеолиз.
Клинико-рентгенологическая характеристика
Отмечается характерная деформация дистальной части предплечья. Кисть смещена в тыльную, тыльно-лучевую или ладонную сторону. На уровне ростковой зоны определяются припухлость, кровоподтеки и ссадины. При открытом эпифизеолизе рана, как правило, сильно загрязнена, края ее ушиблены. Из рапы выступает дистальный метафиз лучевой кости. Иногда определяются симптомы повреждения срединного нерва. Рентгенологическое исследование дает наиболее полную информацию обо всех деталях повреждения. Однако при отсутствии смещения, когда рентгенологическое исследование оказывается недостаточным, диагноз основывается только на клинических данных. Через 2-3 недели на контрольных рентгенограммах обнаруживают:
-
симптом костной пластинки;
-
расширение ростковой зоны;
-
признаки оссификации надкостницы.
Экстензионные эпифизеолизы наблюдаются наиболее часто. В 1,2% случаев наблюдается двустороннее повреждение. При эпифизеолизах со смещением в 26% случаев возникает перелом шиловидного отростка локтевой кости.
Изолированные эпифизеолизы встречаются в 15% случаев, большинство из них бывают без смещения или с незначительным смещением, не требующим вправления. Смещение эпифиза в лучевую сторону наблюдается в 28% случаев, оно обычно не превышает 1/2 поперечника кости. Смещение эпифиза в тыльную сторону на половину поперечника кости наблюдается в 29% случаев, на весь поперечник — в 15,5% случаев. Степень наклона эпифиза в тыльную сторону прямо пропорциональна смещению по ширине. Однако при полном смещении эта закономерность нарушается.
Чаще изолированных эпифизиолизов наблюдаются остеоэпифизеолизы всех групп. В 7% случаев встречаются остеоэпифизеолизы 4-й группы. При этом дистальная часть лучевой кости состоит из двух отломков, один из них – эпифиз с прилегающим к нему фрагментом метафиза треугольной формы, второй отломок представляет собой оставшуюся часть метаэпифиза. Остеоэпифизеолизы, возникшие в результате сгибательного механизма травмы, сопровождаются переломами переднего края метафиза и являются однотипными. Это объясняется тем, что передний край лучевой кости выступает в виде клюва кпереди. Он и отламывается в момент травмы. Плоскость излома идет сзади наперед по ходу эпифизарной линии, затем вертикально направляется в проксимальную сторону. Данные эпифизеолизы обычно сочетаются с переломами метафиза локтевой кости.
Переломы дистального эпифиза лучевой кости встречаются очень редко. Линия перелома обычно делит эпифиз на три неравные части. Отделяется от метафиза тыльная часть эпифиза. Смещение или отсутствует, или незначительное, что является причиной диагностических ошибок.
Переломы эпифизов встречаются у детей старшего возраста, у которых эпифиз уже потерял эластичность.
Характер лечебной тактики при эпифизеолизах дистального эпифиза лучевой кости определяется направлением и степенью смещения. Если вправление производится направленными манипуляциями, то для достижения репозиции нет необходимости прилагать значительных усилий.
Методика вправления разгибательного эпифизиолиза такая же, как и при метафизарном переломе. На первом этапе кисть разгибают. Эпифиз смещают дистально до сопоставления тыльных краев метафиза и эпифиза. Вторым этапом кисть сгибают и эпифиз смещают в ладонную сторону. При эпифизиолизах сгибание кисти не приводит к возникновению значительной гиперкоррекции.
Принципиальные основы методики репозиции сгибательных эпифизеолизов в общем такие же. Различие состоит в том, что направление репонирующих сил должно быть противоположным. Кисть фиксируют в положении разгибания гипсовой лонгетой по ладонной поверхности предплечья. Средний срок иммобилизации 3-4 недели.
При эпифизеолизах дистального эпифиза лучевой кости применяется только неоперативное лечение. Открытое вправление таит в себе опасность повреждения пролиферативных элементов эпифизарной пластинки. Особую опасность представляет открытая репозиция при неправильно срастающихся эпифизеолизах. В таких случаях показания к операции ставят только после полного сращения и перестройки костной мозоли. Операция заключается в корригирующей остеотомии вне ростковой зоны.
Эпифизеолизы дистального эпифиза лучевой кости в большинстве случаев заканчиваются полным выздоровлением. Нарушения роста встречаются в основном при переломе эпифиза с элементом компрессии. Посттравматическое закрытие ростковой зоны встречается при неустраненном смещении, чаще у детей старшего возраста. Однако у них рост кости в основном закончен, поэтому посттравматическая деформация, связанная с нарушением роста, встречается редко. При неправильно срастающихся метафизарных переломах лучевой кости происходит активное самоисправление деформации. Даже не устраненное смещение по ширине ликвидируется полностью, однако искривление кости моделируется медленно, особенно у детей старшего возраста.
Переломы дистальной трети локтевой кости
У детей в дистальной части локтевой кости наблюдаются:
-
метафизарные переломы;
-
эпифизеолизы;
-
горизонтальные переломы шиловидного отростка;
-
переломы эпифиза с отделением части его с шиловидным отростком.
Эти повреждения возникают одновременно с переломом метафиза или эпифизеолизами лучевой кости. Механизм травмы – падение с упором на кисть.
Клинико-рентгенологическая характеристика
Клиническая картина складывается из признаков повреждений лучевой и локтевой костей в дистальной части. При подозрении на перелом лучевой кости выявляют и признаки перелома локтевой кости. Определяются припухлость и деформация нижней части предплечья, локальная болезненность на уровне метафиза локтевой кости или ее головки. Диагноз уточняют рентгенологически. При метафизарных переломах смещение отломков чаще отсутствует или бывает незначительным. Полное смещение отломков встречается редко.
Наблюдаются два вида эпифизеолизов:
Изолированные формы эпифизеолизов встречаются редко. При разгибательных эпифизеолизах метафизарный фрагмент отламывается от тыльной поверхности центрального отломка. Смешение эпифиза обычно не превышает поперечника кости. Реже встречается полное смещение. Среди переломов локтевой кости переломы шиловидного отростка возникают наиболее часто.
Вправление производят одновременно с переломами лучевой кости. Применяют только неоперативные способы лечения. Самоисправление неустраненных смещений локтевой кости происходит довольно совершенно. Эпифизеолизы также завершаются полным выздоровлением. Незначительные нарушения роста встречаются редко. В отдаленные сроки может выявиться отсутствие костного сращения шиловидного отростка без выраженных клинических проявлений.
Репозицию осуществляют путем вытяжения предплечья по оси и вправления выступающего фрагмента пальцами. Остаточное смещение не должно превышать 1/5 поперечника кости. Сустав фиксируют гипсовой лонгетой на 3-4 недели.
doctoroff.ru
Перелом лучевой кости руки: что делать, лечение, реабилитация
На травмы дистального метаэпифиза (ДМЭ) лучевой кости приходится свыше 16% всех патологий костной системы. Переломы лучевой кости распространены во всех возрастных группах, но частыми жертвами травматизма становятся женщины старше 45 лет. Медики связывают это с ослаблением костной системы и гормональными изменениями. Перелом лучевой кости в типичном месте не является опасным нарушением, но скорость восстановления определяется индивидуальными особенностями организма и возрастом пострадавшего.
Классификация
Перелом дистального метаэпифиза часто сопровождается осложнениями. К ним относят наличие множества фрагментов и смещение их относительно друг друга, повреждения мышц нервных волокон. Оскольчатый перелом лучевой кости усугубляется мышечной активностью – движение рукой сопровождается напряжением мышц. Каждая тянет фрагменты в свою сторону, функции конечности нарушаются. Повреждение нижней трети лучевой кости нередко сопровождается вывихом.
Чаще встречается перелом головки лучевой кости. Он возникает при падении с одновременным движением предплечья. Травматизм характерен для дистальной головки. Этот вид повреждения может быть краевым либо центральным. Среди переломов лучевой кости в типичном месте особое место занимают травмы с расколом кости пополам. В другую группу повреждений вносят переломы шейки лучевой кости, а в детском возрасте наблюдаются травмы надкостницы с патологией зон роста.
 Среди переломов со смещением особняком стоит вколоченный перелом. Он возникает по причине падения на руки, когда одна кость как бы входит в другую. Из двух элементов получается единая кость с соединением в месте сгиба. Часто это закрытый перелом лучевой кости без выраженного ушиба мягких тканей.
Среди переломов со смещением особняком стоит вколоченный перелом. Он возникает по причине падения на руки, когда одна кость как бы входит в другую. Из двух элементов получается единая кость с соединением в месте сгиба. Часто это закрытый перелом лучевой кости без выраженного ушиба мягких тканей.
На травмы левой руки приходится меньше повреждений, а внутрисуставной перелом правой кости наблюдается чаще из-за того, что рука является ведущей, то есть опорной. При обратной отдаче возникает перелом шиловидного отростка.
По специфике травм выделяют:
- косые повреждения – возникают при падении на согнутую ладонь;
- спиральные – характеризуются смещением в результате движения кости;
- продольные – являются результатом компрессионного воздействия;
- поперечные – возникают по причине прямого удара.
Закрытому перелому лучевой кости без смещения свойственны ушибы, но без разрыва ткани. Открытый перелом встречается довольно часто и сопровождается смещением фрагментов.
Код травмы по МКБ 10
В международном классификаторе подобным травмам приписывается код S52. При переломе головки лучевой кости присваивается S52.1. Если имеет место травма диафиза локтевой или лучевой костей, то приписывают коды S52.2 и S52.3 соответственно. Другие виды повреждений неуточненного характера обозначаются S52.9.
Причины
Травмы могут возникать из-за аварий, несоблюдения техники безопасности на работе, по причине неосторожности. Массовая доля переломов появляется в результате падения. Если было падение с опорой на ладони, то возникают повреждения в области кисти. В случае прямого удара гарантирован перелом лучевой кости руки в серединной части. Среди наиболее распространенных причин травматизма:
- падение тяжелого предмета на вытянутую руку;
- огнестрельные ранения;
- остеопороз и заболевания костной ткани;
- экстремальный спорт;
- дефицит кальция в организме.
Патологический травматизм возникает в результате воздействия незначительной силы. В таких случаях кости разрушаются даже при несильном сжатии. Вызвать ослабление костей могут эндокринные нарушения, онкология, остеомиелит. Переломы шиловидного отростка лучевой кости и повреждения части кисти наблюдаются ввиду некоторого сопротивления при ударе. Вбитый перелом становится следствием значительного усилия или падения с большой высоты.
Причины и виды перелома определяют симптомы и первую медицинскую помощь. Травмы в локтевом суставе со смещенными фрагментами сопровождаются сильными болями и тяжелее поддаются лечению. Данные переломы возникают в результате серьезных ДТП или во время работы с тяжелой техникой.
Симптомы
Ранения руки часто сочетаются с вывихами, ушибами, кровоизлияниями. Одним из наиболее характерных признаков разрушения целостности костной ткани является деформация конечности. В ряде случаев возникают трещины диафиза кости. При этом характерно сохранение анатомической формы руки. А признаки перелома включают:
- отечность и припухлость в месте травмы;
- боль при пальпации и движении;
- гематомы;
- снижение артериального давления.
 Если рука опухла, то это не всегда симптом перелома. Так может проявлять себя ушиб или вывих. Когда к отеку руки после перелома лучевой кости добавляется онемение, то не исключено повреждение нервных волокон и мышечных тканей. Более выражены симптомы открытого перелома. Разрыв сосудов и кожных покровов повышает риск заражения инфекциями. В этом случае также немеют пальцы, кость сильно деформирована.
Если рука опухла, то это не всегда симптом перелома. Так может проявлять себя ушиб или вывих. Когда к отеку руки после перелома лучевой кости добавляется онемение, то не исключено повреждение нервных волокон и мышечных тканей. Более выражены симптомы открытого перелома. Разрыв сосудов и кожных покровов повышает риск заражения инфекциями. В этом случае также немеют пальцы, кость сильно деформирована.
Перелом головки лучевой кости приводит к патологической подвижности и крепитации. Припухлость в районе травмы может распространиться на всю руку. Функционирование конечности резко ограничено. Если перелом руки сопровождается разрывом сосудов, то не удается прощупать пульс на артерии.
Из-за нарушения оттока венозной крови рука может посинеть. Это состояние особенно опасно, так как мягкие ткани и сосуды начинают отмирать.
Симптоматика во многом зависит от локализации перелома. При вколоченной травме пострадавшая конечность становится короче. Нарушаются функции всей руки, больной не может двигать пальцами, либо усилия даются ему тяжело и отзываются нестерпимой болью. Ситуация усугубляется при фрагментированной травме. Так, отломки разрушают внутренние ткани и повреждают сосуды. Необходимо минимизировать негативное действие травматического фактора на кость и оказать адекватную помощь пострадавшему.
Первая помощь
При минимальном травматизме больного можно доставить в пункт медицинской помощи самостоятельно. В случае тяжелого ранения вызывают бригаду «скорой помощи». До приезда специалистов создают неподвижность травмированной руки. Основную помощь и реабилитацию проводят в условиях стационара. На месте можно дать пострадавшему обезболивающее средство и приложить холод, чтобы уменьшить отек.
Первая помощь при подозрении на перелом подразумевает фиксацию локтя. С руки следует удалить все украшения, держать руку необходимо под углом, если речь не идет о вколоченном переломе лучевой и локтевой костей. Подбирают подходящую шину, прикладывают от локтя к запястью и забинтовывают. В случае повреждения в кисти выручит лангетка.
Если перелом головки лучевой кости сопровождается разрывом кожи, то осуществляют антисептическую обработку, которая позволяет избежать заражения. При открытой травме выпирают торчащие отломки, но никаких манипуляций с ними производить нельзя, иначе фрагменты сместятся.
Чтобы после перелома лучевой кости не возникли осложнения, необходимо обеспечить конечности покой. Когда повреждены сосуды и нервы предплечья, может открыться артериальное или венозное кровотечение. В первом случае не обойтись без наложения жгута. Во вором – достаточно давящей повязки. Во избежание возможных последствий пострадавшего экстренно отвозят в больницу. Жгут не оставляют долго на конечности, так как через 2 часа обескровливания начинается некроз.
Диагностика
Основным методом инструментальной диагностики при переломе лучевой кости в типичном месте является рентгенография. На снимках в двух проекциях удается увидеть локализацию повреждения и сопутствующие травмы. Рентгенодиагностика переломов лучевой кости считается информативным методом, на основании которого подбирают оптимальное лечение.
Травматолог пальпирует руку, оценивает состояние мышечной и сосудистой систем, прощупывает пульс. МРТ рекомендовано при подозрении на перелом дистального эпиметафиза с обширным повреждением лучевой кости. УЗИ назначают при гематомах и отеках с целью выявления скопления крови.
Информативными методами считаются КТ и радиоскопия. С их помощью удается увидеть сопутствующие нарушения и мельчайшие дефекты, что исключает ошибки при диагностике.
Лечение
Как вылечить перелом в конкретной ситуации, подскажет только травматолог. Не стоит рассчитывать на народные средства для лечения перелома. Из-за отсутствия квалифицированной помощи возникают осложнения. Консолидированный перелом – типичное проявление неадекватной терапии. В результате фрагменты сращиваются самостоятельно, но не всегда правильно, из-за чего образуется костная мозоль. Она снижает функциональность руки и делает костную ткань уязвимой. По причине неправильного срастания возникает контрактура – тугоподвижность или полное обездвиживание.
При неосложненных ранениях проводится закрытая репозиция фрагментов с последующим наложением гипса. Это самое распространенное лечение переломов лучевых костей. Отломки сопоставляют под радиологическим контролем, что исключает ошибки и неправильное срастание. Наложение гипса осуществляется после репозиции. Руку сгибают в локте и подводят к туловищу. Дальнейшее лечение проходит в домашних условиях.
Перелом шиловидного отростка отрывного типа требует точности при сопоставлении отломков. Репозиция перелома может быть открытой, если травма проходит через сустав. Основным методом лечения является длительная иммобилизация с рентгеновским контролем. При хирургической репозиции используют не гипс, а ортез.
Оперативное лечение
Именно травмы шиловидного отростка лучевой кости чаще нуждаются в хирургическом лечении. Операция подразумевает фиксацию отломков винтами или пластинами. При серьезной фрагментации удается собрать не все осколки. В этом случае часть кости наращивают искусственно.
Показаниями к проведению операции являются:
- сопутствующие повреждения сосудов, мышц, нервов;
- осколочный перелом лучевой кости со значительным смещением;
- перелом головки лучевой кости с вывихом;
- неправильно сросшийся перелом.
Одним из методов оперативного лечения является восстановление лучевой кости аппаратом Илизарова. После операции остаются спицы в руке. Их убирают после сращения отломков. Повторная операция требуется при неправильной репозиции. В этом случае срок срастания перелома лучевой кости руки со смещением будет дольше, а рука все равно сохранит определенную уязвимость.
Длительная иммобилизация при переломе головки лучевой кости локтевого сустава не требуется. В случае перелома локтевой и лучевой костей период сращения займет в 2-3 раза больше времени. Общие сроки лечения, как и сопутствующие процедуры для восстановления устанавливает врач на основании клинической картины.
Сколько лечиться и носить гипс
Срок срастания перелома лучевой кости руки при консервативном лечении занимает от 4 до 10 недель. Насколько быстро удастся вернуть руке здоровье, определяется спецификой травмы, возрастом пациента и индивидуальными особенностями его организма. У молодых лиц сроки срастания перелома лучевой кости всегда меньше, как и негативные последствия. В пожилом возрасте ткани восстанавливаются медленней, а при наличии заболеваний костной системы или повышенной хрупкости возникают проблемы.
Снимать гипс можно тогда, когда кость полностью срослась. При повреждении лучевой кости на это уходит 8-10 недель. В случае одновременного вывиха и осложненных ранений гипс оставляют на 2 месяца. Если лучевая кость при переломе руки не смещена, достаточно 6-недельной иммобилизации.
Сколько носить гипс при отрытом переломе лучевой кости, зависит от метода лечения. При хирургической репозиции длительная иммобилизация не требуется. Традиционно используют лангету, которая ограничивает движения преимущественно в кисти.
Если после перелома болит рука, то назначают анальгетики, но навязчивые боли свидетельствуют о проблемах в терапии. Если сломанная рука болела после проведения операции, то уже через несколько дней дискомфорт должен уйти. Боли могут быть вызваны воспалением. Именно поэтому при открытой репозиции назначают антибиотики и препараты для иммунитета.
Реабилитация
 В случае оперативного вмешательства — реабилитация после множественного перелома лучевой кости со смещением занимает 6-8 недель. Не последнее значение имеют масштабы повреждения и сложность хирургических манипуляций. Проще срастаются переломы после падений. Тяжелее проходит восстановительный период после ДТП и катастроф. На восстановление руки влияют методы реабилитации. Пациентам рекомендуется заниматься разработкой конечности под контролем специалиста.
В случае оперативного вмешательства — реабилитация после множественного перелома лучевой кости со смещением занимает 6-8 недель. Не последнее значение имеют масштабы повреждения и сложность хирургических манипуляций. Проще срастаются переломы после падений. Тяжелее проходит восстановительный период после ДТП и катастроф. На восстановление руки влияют методы реабилитации. Пациентам рекомендуется заниматься разработкой конечности под контролем специалиста.
На первом этапе реабилитации после перелома лучевой кости руки даются незначительные нагрузки. Форсирование процесса приводит к повторным травмам, ведь кость остается уязвимой к внешнему воздействию. Для лучшего восстановления назначают препараты кальция. Корректируют питание.
В это время организм нуждается в белковых продуктах, витаминах и минералах. Особенно полезно употреблять после перелома лучевой кости холодец, кисломолочные и морепродукты. Самым лучшим источником витамина D для человека остается рыбий жир.
Ускорить восстановление после осложненного перелома лучевой кости позволят физиопроцедуры, бальнеотерапия, щадящий массаж. Если поврежден лучевой нерв, то сроки реабилитации увеличиваются. Сколько времени займет полное восстановление, зависит от множества факторов. Но уже сразу после снятия гипса следует разрабатывать кисть, восстанавливать кровообращение, тренировать ослабленные мышцы.
Физиотерапия
Физические факторы являются основополагающими на этапе реабилитации. ЛФК при неосложненном переломе лучевой кости проводится в обязательном порядке. Но техники лечебной физкультуры при переломе столь многообразны, что заслуживают отдельного внимания.
Аппаратная терапия дает отличные результаты на этапе восстановления. Физиопроцедуры после перелома руки включают:
- низкочастотная магнитная терапия – активизирует молекулярное и клеточное восстановление. Обезболивает, успокаивает, снимает воспаление и предупреждает отеки. Показана после снятия гипса. Проводится 10-дневным курсом по 30 минут;
- УВЧ-воздействие – лечение электромагнитным полем высокой частоты способствует срастанию косточек. Метод показан на 3 день после перелома. Для восстановления достаточно 10 сеансов. В ходе процедуры ткани прогреваются, улучшается циркуляция крови, тормозятся атрофические процессы. Усиливается регенерация, кости срастаются быстрее и без осложнений;
- электрофорез – традиционно используют кальций для повышения эффективности основного лечения. Если переломы лучевой кости вызваны ослаблением опорно-двигательного аппарата, то этот метод является незаменимым. Процедуру проводят со второй недели после травмы. Минимальная длительность воздействия – 20 минут;
- УФО-терапия – физиотерапевтическое облучение усиливает капиллярное кровообращение, активизирует выработку витамина D, предупреждает отеки и воспаление. Проводят всего 3-4 сеанса с интервалом в 3 дня.
Отдельного внимания заслуживает механотерапия. Она помогает разработать руку и вернуть ее функциональность. Тренажеры подбираются с учетом допустимой нагрузки и желаемого результата. Аналогичным действием обладает гидрокинезотерапия, но ее проводят не во всех учреждениях. Лечебная гимнастика в первые дни после травмы исключена, но техники лечебной физической культуры не исключают пассивную гимнастику, которая помогает сохранить активность пальцев и нормализовать кровоснабжение поврежденной конечности.
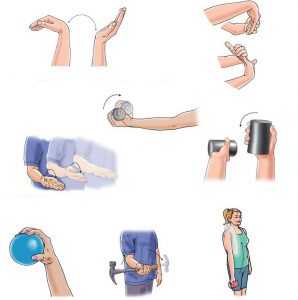
Как разработать руку после перелома лучевой кости
Гимнастика направлена на разработку мышц, которые длительное время были обездвижены. Все техники доступны пациентам. Если делать упражнения в первый раз лучше со специалистом, то при следующих тренировках помощь врача не требуется. Важно соблюдать режим работы и отдыха, чтобы рука восстанавливалась постепенно.
Комплекс упражнений после перелома лучевой кости включает:
- сжатие руки в кулаке – после снятия гипса это упражнение будет самым полезным. Оно позволяет разогнать кровь, задействовать пребывавшие в покое мышцы и при этом не навредить суставу. Повысить эффективность занятий поможет работа с маленьким шариком или пластилином;
- перебирание предметов пальцами – казалось бы, это простое упражнение, но сколько пользы оно приносит! Во-первых, оттачивается точность движений. После гипса пальцы, да и рука в целом, не желают слушаться. Тренировка мелкой моторики избавляет от этой проблемы. Во-вторых, нагрузка на сустав минимальна, а мышцы работают очень хорошо. В результате улучшается кровоснабжение, в руках появляется сила;
- круговые вращения – они помогают восстановить подвижность кисти. Но вращать руку следует плавно и медленно. Болевых ощущений быть не должно, а вот легкий хруст может сопровождать тренировку. Впоследствии он уйдет;
- поднятие и опущение плеч – это упражнение можно делать синхронно и попеременно. Плечевой пояс напрямую не связан с местом травмы, но его проработка повысит двигательную активность конечностей и избавит от тугоподвижности;
- сгибание в локте – следует поочередно сгибать и разгибать руку, но это упражнение делают уже после того, как конечности будут хорошо функционировать. Такая тренировка необходима для повышения функциональности сустава и снятия мышечного напряжения при длительном обездвиживании руки в полусогнутом положении.
Когда первый этап восстановления будет пройден, стоит подключить такие упражнения, как хлопки перед собой и сзади, подъем рук в стороны и вверх, сцепление пальцев «замком» за спиной. Нагрузка, как и время занятий, наращивается постепенно. Болей и дискомфорта во время тренировок быть не должно.
Массаж
При повреждении лучевой кости массаж становится основным элементом тренировок непосредственно после травматизма. Он направлен на стимуляцию кровообращения, профилактику атрофии, повышение мышечного тонуса и снятие болевого синдрома. Из-за обездвиживания ткани недополучают кислород, что плохо сказывается на сращении костей и состоянии кожи. При переломе лучевой кости в типичном месте целесообразно проведение щадящего массажа:
- поврежденную руку поглаживают мягкими движениями вдоль и поперек. Давление исключено. Подушечки пальцев нежно пробегают по поверхности кожи. Такая техника позволяет сохранить чувствительность, улучшить капиллярное кровообращение и активизировать нервные рецепторы;
- растирания – подразумевают более интенсивные движения вдоль руки. Не обделяем вниманием сторону тыльной поверхности предплечья. После процедуры рука слегка розовеет, что говорит об улучшении кровоснабжения тканей. Никаких агрессивных движений быть не должно;
- пощипывания и надавливания – их лучше проводить с помощью специальных массажеров, например, игольчатых валиков. Поскольку гипс исключает движения внутреннего и внешнего вращения кисти, не следует беспокоиться о возможных повреждениях руки во время массажа. Она останется лежать на ровной поверхности, а аппликаторы и катки с «шишечками» будут интенсивно воздействовать на поверхностные ткани, препятствуя застойным явлениям;
- на заключительном этапе массажа возвращаются к поглаживаниям. Они успокаивают и расслабляют. Можно использовать для массажа специальные масла, которые сделают уход за кожей более эффективным и облегчат скольжение во время процедуры.
Массаж разрешается делать при переломе лучевой кости в типичном месте уже на 3 день. Но обо всех необходимых манипуляциях врач расскажет после выписки больного домой. Основная разработка руки начнется, как только удалят гипс, хотя форсировать период восстановления можно еще на этапе иммобилизации.
Осложнения и последствия
Из-за неправильно сросшегося перелома лучевой кости возникает основная масса негативных последствий. Функциональность конечности резко снижается. Часто проблему невозможно решить ни физиотерапией, ни интенсивной гимнастикой. Приходится заново вскрывать травму и осуществлять повторную репозицию. Вторичное смещение возникает уже после восстановления костных фрагментов. Нечаянное движение пациента рукой или мышечный спазм могут спровоцировать отхождение отломков. В случае с открытой репозицией такие проявления исключены, ведь отломки фиксируются металлическими конструкциями.
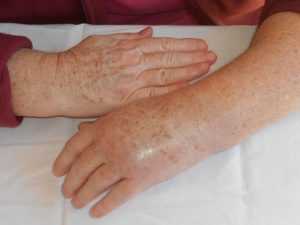 К последствиям перелома лучевой кости со смещением также относят тугоподвижность. Например, кисть не способна совершить полный оборот или имеются проблемы со сжатием пальцев в кулак. За это ответственны повреждения мышц и нервов. Посттравматическая дистрофия в медицине получила название синдром Зудека. Чаще всего она появляется именно после травмы лучевой кости (более 60% случаев). Привести к подобному осложнению может раннее снятие гипса, наложение слишком тугой повязки или интенсивная разработка сразу после отмены режима иммобилизации.
К последствиям перелома лучевой кости со смещением также относят тугоподвижность. Например, кисть не способна совершить полный оборот или имеются проблемы со сжатием пальцев в кулак. За это ответственны повреждения мышц и нервов. Посттравматическая дистрофия в медицине получила название синдром Зудека. Чаще всего она появляется именно после травмы лучевой кости (более 60% случаев). Привести к подобному осложнению может раннее снятие гипса, наложение слишком тугой повязки или интенсивная разработка сразу после отмены режима иммобилизации.
Этот синдром после перелома лучевой кости в типичном месте вызывает сильнейшие боли и становится причиной обездвиживания сустава. В патологический процесс вовлекаются костные структуры и нервные ткани. Наблюдается сильный отек, кожные покровы меняют цвет с красного на синюшный, кость приобретает хрупкость. Справиться с осложнением позволяет медикаментозная терапия.
К негативным проявлениям переломов лучевой кости в типичном месте можно причислить ложный сустав. При неправильном сращении после перелома образуется костная мозоль. Костные обломки сглаживаются при трении, образуя ложный сустав или псевдоартроз после перелома. Нарушение выявляют с помощью рентгенографии. На снимке вид
1medhelp.com
Закрытый оскольчатый перелом дистального метаэпифиза лучевой кости – Kapitano.ru
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Физическая активность в период реабилитации после перелома лучевой кости со смещениемВ период срастания подвижность руки ограничена, однако после снятия лангета или гипса нельзя сразу же возвращаться к привычной активности. Место срастания в первые несколько недель еще слишком хрупко, а мышцы за время неподвижности отвыкли от нагрузки. Специальные тренировки помогут руке быстрее восстановить работоспособность без риска получения дополнительных травм.
Самые первые упражнения рекомендуется выполнять в теплой воде, воспользовавшись ванной или глубоким тазом так, чтобы в воду была погружена рука от кисти до локтя. Кистью руки выполняют плавные несложные движения «вверх-вниз», а также повороты при помощи запястного сустава.
В настоящее время основными методами хирургического лечения тяжелых переломов дистального отдела лучевой кости являются:
- внеочаговый наружный остеосинтез [чаще] используют для лечения многооскольчатых внутрисуставных переломов, открытых переломов в сочетании с повреждением мягких тканей; применяют различные модификации спицевых и стержневых аппаратов внешней фиксации, основным недостатком которых является длительная неподвижность в лучезапястном суставе и неточное восстановление анатомии суставных поверхностей лучезапястного пространства;
- погружной внутренний остеосинтез с использованием накостных пластин является ведущим оперативным методом лечения широкого спектра внутрисуставных переломов (по классификации АО - В.2, В.3, С.1-3), также применим и после неудачной попытки закрытой репозиции внесуставных переломов и при вторичном смещении в гипсовой повязке.
более точно репонировать костные отломки и восстановить суставную поверхность лучезапястного сустава; 1.
исключить возможность вторичного смещения за счёт правильного удержания костных отломков; 2.
как можно раньше дать нагрузку на поврежденную конечность. 3.
По завершению курса лечения, у всех больных оцениваются окончательные результаты лечения.
kapitano.ru
Перелом дистального метаэпифиза лучевой кости
Первая помощь
Переломы лучевой кости со смещением или без него требуют квалифицированной медицинской помощи. Однако до прибытия врачей пострадавшему необходимо оказать первую помощь, и людям без медицинского образования приходится решать, что делать, самостоятельно. Первая доврачебная помощь предполагает следующие действия:
- Обездвижить травмированную конечность методом наложения шины: в качестве нее можно использовать любой плоский твердый предмет, например обычную доску.
- Если имеет место открытый перелом, рану следует обработать любым антисептическим раствором.
- К месту травмы приложить холодный компресс на двадцать минут.
- Доставить пострадавшего в травмпункт или вызвать скорую помощь.
Оскольчатый перелом лучевой кости характеризуется повреждением сразу нескольких ее участков. Он может сопровождаться травматизацией близлежащих мышечных и нервных тканей, а также сосудов, если происходит перемещение частей кости. Именно поэтому дело первой важности – обездвижить, а также зафиксировать конечность в неподвижном положении.
Лечение перелома лучевой кости
Все переломы, и в том числе травма лучевой кости, подразумевают поэтапное лечение. Оно происходит следующим образом:
- Для начала оказывается первая помощь, которая подразумевает уменьшение болевых ощущений. При этом пораженная часть должна оставаться в состоянии покоя. Необходимо предотвратить повреждение мягкой ткани. При закрытом переломе конечность фиксируется так, чтобы положение было безопасным. Если произошел открытый перелом, то останавливается кровотечение, а на пораженную область накладывается защитная повязка. Далее больной транспортируется в больницу.
- Второй этап подразумевает оценку состояния травмы, чтобы определить методы дальнейшего лечения. Все необходимо сделать так, чтобы исключить возможные осложнения. На этом этапе конечность иммобилизуется, чтобы предотвратить возможность смещения частей пострадавшей кости.
- На третьем этапе производится помощь травматологом, который производит восстановление всех функций и анатомического склада пострадавшей конечности. После перелома необходимо срастить части кости правильно и сохранить чувствительность всех пальцев.
Перед проведением лечения обязательно делается рентген. С помощью снимка оценивается целостность шиловидного отростка, головки сустава, а также выясняется, сместились ли фрагменты кости.
Очень важно правильное их соединение, так как если кости срастаются неправильно, то подвижность руки, скорее всего, будет ограничена, а также может пострадать ее внешний вид.
При переломе лучевой кости часто используют аппаратную методику репозиции (вправления). Поврежденные фрагменты вправляются под местной анестезией, после чего используются специальные приспособления – аппараты Эдельштейна, Соколовского и т.д. После завершения репозиции на предплечье накладывается лангетная повязка.
Такой метод популярен при открытых переломах. Период использования аппарата составляет 4–6 недель.
Дополнительные моменты
Внешняя аппаратная фиксация является самым распространенным на сегодняшний день видом лечения. Подразумевает она установку аппарата компрессионно-дистракционного остеосинтеза на пораженную конечность.
То есть через кожу вводятся спицы в части сломанной кости и закрепляются они на раме цилиндрической формы. В нее же помещается конечность пациента, при этом сломанная кость выкладывается так, чтобы получилось принимаемое положение скелета руки до перелома, и крепится.
Таким образом, конечность находится в раме до образования мозоли, соединяющей пострадавшие участки.
Несмотря на то что данная методика является самой молодой и даже на сегодняшний день экспериментальной, она способна восстановить кость даже из самой сложной формы перелома. Но тут есть и существенный минус, ведь есть риск получения инфекционного осложнения.
Реабилитационный период
Этот период начинается еще во время ношения гипсовой повязки, поскольку уже тогда необходимо начинать восстанавливать работоспособность поврежденной конечности. Восстановление после перелома лучевой кости со смещением в целом занимает 1,5–2 месяца в зависимости от сложности травмы, а также готовности больного активно работать над собственным выздоровлением.
Шевеление пальцами, поднятие руки обычно разрешается уже через 7–10 дней после накладывания гипса, но этот момент лучше согласовать с лечащим врачом.
После снятия гипса, чтобы восстановить подвижность конечности, необходимо использовать комплекс особых упражнений, массаж, а также физиотерапевтические процедуры. Применение нового метода реабилитации необходимо предварительно обсудить со специалистом.
Реабилитация будет включать также соблюдение специальной диеты. Естественно, если сломала руку бабушка, период, за который срастется кость и произойдет полное заживление, будет значительно дольше, чем у 25-летнего парня, но эти моменты также поддаются корректировке.
Правильные нагрузки
Первые упражнения лучше всего выполнять в воде комфортной для человека температуры. Рука должна быть погружена в ванную или глубокий таз до локтя, при этом кистью следует плавно двигать вверх и вниз, шевелить пальцами.
Через неделю после начала водной гимнастики можно начинать выполнять упражнения за столом:
- Выполнение сгибательных и разгибательных движений кистью, когда рука до локтя располагается на поверхности стола.
- Фиксированные повороты раскрытой ладони в том же положении, при которых поверхности стола касается каждое ее ребро поочередно.
Стоит обязательно обсудить с врачом, можно ли делать повороты кистью и на сколько градусов. Поскольку слишком раннее использование таких упражнений может стать причиной повторного смещения кости или ее головки. Так, изначально разрешают шевелить всеми пальцами, кроме большого, чтобы не вызвать смещение костей напряжением мышц.
Чуть позже добавляют подъемы руки над головой, сгибание ее в локте, вытягивание назад. Лечебную гимнастику можно дополнить использованием теннисного мяча, если не слишком быстро бросать его о стену, а затем ловить.
Главное, помнить, что разрабатывать руку после такой травмы необходимо плавно, постепенно и мягко. Дополнительные примеры лечебных упражнений можно почерпнуть из видео ниже.
Реабилитационные упражнения должны способствовать восстановлению мелкой моторики пальцев. Можно мять ладонью пластилин или перебирать крупу, четки.
Эти несложные манипуляции делают как правой, так и левой рукой. Рекомендуется собирать спички, пазлы и т.д. Эти упражнения будут одинаково полезны для ребенка, взрослого или пожилого человека.
Если делать их ответственно и регулярно, то перелом срастется быстрее, а подвижность руки будет на прежнем уровне.
Физиотерапевтические методы и массаж
Физиотерапия при переломах подразумевает применение ультрафиолетового облучения, кальциевого электрофореза, а также теплового прогревания. Воздействие теплом применяют относительно костей, которые уже срослись, при полном исключении развития воспаления сросшегося места.
Прогревание лучше делать до назначения ЛФК при переломе, чтобы обеспечить тканям безопасность при физической нагрузке.
Воздействие ультрафиолетом помогает ускорить выработку витамина Д, непосредственно необходимого для правильного кальциевого обмена, за счет этого кость на руке срастается быстрее. Кроме того, такая процедура чрезвычайно полезна при наличии раневых поверхностей, поскольку обеззараживает их, снимает воспалительные процессы, способствует скорейшему заживлению.
Методика особо актуальна при открытых переломах руки или ноги.
Электрофорез с кальцием способствует скорейшему его всасыванию именно туда, куда нужно – непосредственно к месту повреждения. Период, в течение которого заживает кость после перелома руки, в каждом случае свой, за сколько времени все придет в норму, зависит от множества факторов.
Но с кальциевым электрофорезом основное рубцевание костной ткани происходит значительно быстрее, особенно у возрастных людей и женщин.
momentpereloma.ru