Мононуклеоз — что это за заболевание? Мононуклеозом что это
лечение болезни. Симптомы и профилактика заболевания Мононуклеоз
Мононуклеоз (инфекционный мононуклеоз, моноцитарная ангина, болезнь Филатова, доброкачественный лимфобластоз) – это острое вирусное инфекционное заболевание, которое сопровождается лихорадкой, поражением ротоглотки и лимфатических узлов. В процесс также вовлекаются печень и селезенка, наблюдаются специфические изменения состава крови.
Причины возникновения
Возбудителем мононуклеоза является вирус Эпштейна-Барр. Резервуар и источник инфекции - человек с ярко выраженной или стертой формой заболевания, а также носитель вируса. Инфицированные люди выделяют вирус, начиная с последних дней инкубационного периода и в течение 6-18 месяцев после первичной инфекции. Вирус также выявляют в смывах из ротоглотки у 15-25% серопозитивных здоровых людей.
Путь передачи инфекции – воздушно-капельный. Возможно заражение путем через слюну (при поцелуях, половым путем, через предметы обихода, рукопожатия). Передача инфекции может произойти во время родов, при переливаниях крови.
Восприимчивость людей к вирусу высокая, но чаще встречаются легкие и стертые формы заболевания. Распространению инфекции способствуют иммунодефицитные состояния.
Симптомы мононуклеоза
Инкубационный период 5 дней - 1,5 мес. Возможен период без выраженной специфической симптоматики. В таком случае заболевание развивается постепенно: в течение нескольких дней наблюдается субфебрильная температура, общее недомогание, повышенная утомляемость, заложенность носа, покраснение слизистой оболочки ротоглотки, увеличение и покраснение миндалин.
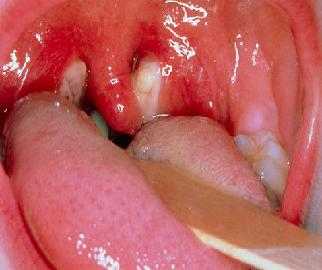 При остром начале заболевания температура тела резко высоко поднимается. Появляется головная боль, боль в горле при глотании, озноб, усиленное потоотделение, ломота в теле. Длительность лихорадки - от нескольких дней до 1 месяца и более.
При остром начале заболевания температура тела резко высоко поднимается. Появляется головная боль, боль в горле при глотании, озноб, усиленное потоотделение, ломота в теле. Длительность лихорадки - от нескольких дней до 1 месяца и более.
К концу первой недели появляются общетоксические явления, ангина, лимфаденопатия, печень и селезенка увеличиваются, усиливаются боли в горле. Возможны заложенность носа с затруднением носового дыхания, гнусавость голоса. Покраснение слизистой оболочки выражено нерезко, на миндалинах появляются рыхлые желтоватые легко снимающиеся налеты. На слизистой оболочке мягкого неба может появиться сыпь, задняя стенка глотки красная, разрыхленная, зернистая, с гиперплазированными фолликулами.
С первых дней увеличиваются лимфоузлы (чаще - затылочные, подчелюстные, заднешейные лимфатические узлы). Они уплотнены, подвижны, безболезненны или незначительно болезненны.
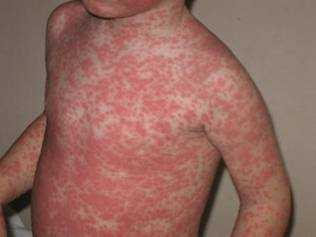
У большинства больных в разгар мононуклеоза увеличены печень и селезенка. Может появиться желтушный синдром.
В среднем, через 2-3 недели наступает период реконвалесценции: симптомы мононуклеоза ослабевают. Заболевание может протекать длительно, периоды обострения сменяются ремиссией.
У взрослых мононуклеоз часто начинается с постепенного развития продромальных явлений, лихорадка часто сохранятся более 2 недель, лимфоузлы и миндалины менее увеличены, чем у детей. Проявления заболевания, связанные с вовлечением в процесс печени и развитием желтушного синдрома, у взрослых встречаются чаще.
Диагностика
Диагноз ставят исходя их общей клинической картины, результатов исследования крови с выявлением атипичных мононуклеаров в комбинации с повышением лимфоцитов и понижением лейкоцитов, а также определением антител к вирусу Эпштейна-Барр.
Классификация
На данном этапе выделяют типичные и атипичные форм мононуклеоз (имеют клинические проявления, отличные от традиционных). Кроме того, выделяют острый и хронический мононуклеоз (длится до 1,5 лет).
Отдельно выделяется инфицирование вирусом Эпштейна-Барр при иммунодефицитных состояниях и ВИЧ.
Действия пациента
При появлении симптомов мононуклеоза необходимо обратиться к педиатру или врачу-инфекционисту.
При легкой и среднетяжелой формах заболевания возможно лечение на дому. Необходимость постельного режима зависит от выраженности интоксикации.
В течение не менее 6 месяцев после перенесенного заболевания продолжается диспансерное наблюдение с участием педиатра, инфекциониста, специалистов узких направлений, с применением дополнительных клинико-лабораторных исследований. Противопоказаны физические нагрузки и эмоциональные стрессы.

Лечение мононуклеоза
При тяжелом течении заболевания врач может назначить кортикостероиды для уменьшения отечности миндалин, горла и селезенки.
Осложнения
Осложнения встречаются редко. Чаще всего это отит, паратонзиллит, синусит, пневмония (особенно у детей). В единичных случаях развивается гемолитическая анемия, разрыв селезенки вследствие ее резкого увеличения.
Профилактика мононуклеоза
Специфической профилактики не разработано. Общие профилактические меры аналогичны таковым при респираторных заболеваниях. Важную роль играют меры, направленные на повышение общего иммунитета.
Читайте также:
ru.likar.info
Мононуклеоз - что это за болезнь?
Мононуклеоз - что это за заболевание и как оно проявляется? Инфекционный мононуклеоз, прежде всего, характеризуется симптомами, вызванными вирусом Эпштейна-Барра (ВЭБ). Чаще всего это заболевание диагностируют у подростков, но в принципе, мононуклеозом может заболеть человек в любом возрасте.
Заразиться вирусом Эпштейна-Барра можно через слюну, поэтому иногда его называют «болезнью поцелуев».
У заболевшего мононуклеозом человека поднимается температура, отекают лимфоузлы и болит горло. Счастью, в большинстве случаев мононуклеоз протекает в легкой форме и не требует серьезного лечения. Сама по себе инфекция не представляет особой угрозы организму человека и, как правило, сама по себе проходит через один-два месяца.
Почему мы болеем мононуклеозом?
Вирус Эпштейна-Барра, первопричина мононуклеоза, относится к группе герпевирусов, ВЭБ – один из самых распространенных вирусов на нашей планете. Вирус передается от человека к человеку при прямом контакте через слюну, чрез кровь ВЭБ не передается. Заразиться мононуклеозом можно, если больной человек рядом чихает или кашляет, вирус передается при поцелуе, при пользовании общей посудой и употреблении пищи из одной тарелки. Первые симптомы болезни появляются через четыре - восемь недель после заражения вирусом. Достаточно ощутимая симптоматика проявляется у 35-50% заболевших подростков и взрослых, у детей мононуклеоз чаще всего проходит бессимптомно.
Факторы риска
В группу риска заражения мононуклеозом входят следующие категории населения:
- Молодежь в возрасте от 15 до 25
- Студенты
- Интерны
- Медсестры
- Работники хосписов
- Лица, принимающие иммунодепрессанты
По большому счету в группу риска входят все, кто вовлечен в частые контакты с разными людьми, поэтому учащиеся школ и вузов заболевают чаще других.
Симптомы мононуклеоза
Инкубационный период вируса составляет четыре - восемь недель. Признаки и симптомы мононуклеоза, как правило, наблюдаются в течение месяца - двух. При мононуклеозе отмечается высокая температура, боль в горле, набухание лимфоузлов на шее и подмышками, головные боли, усталость, мышечная слабость, увеличенные гланды, повышенное ночное потоотделение. В некоторых случаях диагностируется отек печени или селезенки, летальный исход практически исключен.
Сложность диагностирования мононуклеоза заключается в похожести его симптомов на признаки других заболеваний, например, на симптомы гриппа. Если спустя две недели после домашнего лечения в виде здоровой пищи, достаточного количества отдыха и питья, признаки болезни не исчезают, следует обратиться к врачу. У некоторых больных наблюдается один симптом или несколько, у других – их нет вовсе, но чаще всего болезнь проходит через 2-4 недели сама по себе и без всякого лечения. В редких случаях у подростков в виде остаточных явлений наблюдается затяжная усталость и длительный период быстрой утомляемости.
Диагностика мононуклеоза
Для точной постановки диагноза при подозрении на мононуклеоз больной после первичного осмотра может быть направлен на анализ крови. Возраст больного также играет определенную роль в диагностике, известно, что мононуклеозом чаще болеют подростки. При мононуклеозе анализ крови показывает повышенное содержание лейкоцитов, хотя сам по себе этот акт еще не подтверждает наличия инфекции. Помимо этого проводится анализ на присутствие в крови антител, причем на начальной стадии заболевания уровень антител может не определяться, поэтому анализ рекомендуется повторить через 10-14 дней.
Лечение мононуклеоза
На сегодняшний день специального лечения и антивирусной вакцины против возбудителя мононуклеоза не существует. Для устранения болей в горле и отека гланд иногда выписывают кортикостероиды.
По сути, лечение мононуклеоза направлено не на лечение вируса как такового, а на облегчение симптомов: в это время рекомендуется пить достаточное количество воды, побольше отдыхать, пить куриный бульон и принимать препараты, выписанные доктором. При ухудшении состояния и появлении сильных болей в брюшной области, больному следует немедленно обратиться к врачу, так как подобные симптомы могут быть вызваны разрывом селезенки - одним из редких, но опасных для жизни осложнений мононуклеоза.
Осложнения при мононуклеозе
Мононуклеоз крайне редко сопровождается серьезными осложнениями, иногда вирус сможет спровоцировать вторичные инфекции, в частности, острый фарингит, синусит или тонзиллит. В отдельных случаях мононуклеоз может спровоцировать увеличение селезенки, в таком состоянии не рекомендуется заниматься спортом и следует избегать тяжелых физических нагрузок. В редких случаях мононуклеоз может вызвать гепатит (легкое воспаление печени) или разлитие желчи. К разряду крайне редких осложнений специалисты относят анемию, тромбопению (уменьшение уровня тромбоцитов), воспаление сердечной мышцы, менингит или синдром Гийена-Барре, острый отек миндалин с последующим удушьем.
Симптомы мононуклеоза редко присутствуют более четырех месяцев, большинство больных выздоравливают в течение двух-четырех недель. Если признаки заболевания присутствуют в течение шести месяцев и более, такое состояние называют хроническим мононуклеозом. Вирус Эпштейна-Барра оставляет в организме человека неактивную инфекцию, которая в крайне редких случаях спустя годы может стать одной из причин развития редких форм онкологии: лимфомы Беркитта и носоглоточной карциномы.
При мононуклеозе у детей категорически не рекомендуется принимать аспирин, это может спровоцировать синдром Рейса, что в свою очередь грозит печеночной недостаточностью и может закончиться летальным исходом.
К сожалению, полностью исключить риск заражения мононуклеозом, невозможно. Даже здоровые люди, некогда переболевшие мононуклеозом, могут в любое время передать инфекцию окружающим. По некоторым данным практически любо взрослый к 35 годам уже был инфицирован вирусом ВЭБ и выработал антитела для борьбы с инфекцией. Как правило, человек болеет мононуклеозом один раз в жизни.
www.womenclub.ru
Инфекционный мононуклеоз – причины, симптомы, лечение, профилактика
Общая характеристика заболевания
Инфекционный мононуклеоз представляет собой острое вирусное заболевание, возбудителем которого является вирус Эпштейна-Барр, относительно устойчивый во внешней среде.
Для данного заболевания характерна лихорадка, поражение лимфатических узлов, зева, селезенки, печени, а также своеобразные изменения состава крови.
Инфекционный мононуклеоз иногда называют «поцелуйной болезнью», что связано с его воздушно-капельным путем передачи, в частности через поцелуи, при использовании общей постели, белья, посуды. Благоприятными для распространения вируса являются места с большой скученностью здоровых и больных людей - детские сады, лагеря, интернаты, общежития.
Как правило, клиническая картина инфекционного мононуклеоза развивается у людей молодого возраста: пик заболеваемости у девочек наблюдается в 14-16 лет, а максимальная зараженность среди мальчиков отмечается в 16-18 лет. У большинства людей к 25-35 годам выявляют в крови антитела к данному вирусу.
Симптомы инфекционного мононуклеоза
Длительность инкубационного периода может варьировать от 5 до 45 дней, однако чаще всего длится 7-10 дней. Продолжительность болезни, как правило, не превышает двух месяцев. Инфекционный мононуклеоз, симптомы могут проявляться выборочно или комплексно, начинается с резкого подъема температуры тела, припухания шейных лимфоузлов, затруднения носового дыхания и ангины. Данные признаки заболевания в полном объеме обычно развивается к концу первой недели. На начальном этапе у большинства больных появляются и такие симптомы инфекционного мононуклеоза, как наличие в крови своеобразных лимфоцитов (атипичных мононуклеаров), а также увеличение печени и селезенки.
Заболевание может начинаться и постепенно: общее недомогание, небольшая температура или ее отсутствие, умеренные воспалительные процессы в верхних дыхательных путях. У некоторых больных температура тела значительно повышается лишь в разгар заболевания, однако случаи, когда температура отсутствует на протяжении всего периода инфекционного мононуклеоза, очень редки.
Важным, очень часто первым симптомом инфекционного мононуклеоза является увеличение лимфатических узлов, особенно шейных. Их можно увидеть или прощупать – величина может варьировать от размера горошины до куриного яйца. Для данного заболевания не характерно нагноение лимфатических узлов.
 Поражение ротоглотки – постоянный симптом инфекционного мононуклеоза. У больных наблюдается отечность и увеличение небных миндалин, поражение носоглоточной миндалины, что, в свою очередь, обуславливает затруднение носового дыхания, выраженную заложенность носа, сдавленность голоса, «храпящее» дыхание ртом. Для инфекционного мононуклеоза характерен задний ринит, поэтому выделения из носа обычно не наблюдаются в период обострения болезни, они появляются лишь после восстановления носового дыхания. У больных отмечается отечность задней стенки глотки, которая обычно покрыта густой слизью. Во время болезни наблюдается умеренная гиперемия зева и незначительная боль в горле.
Поражение ротоглотки – постоянный симптом инфекционного мононуклеоза. У больных наблюдается отечность и увеличение небных миндалин, поражение носоглоточной миндалины, что, в свою очередь, обуславливает затруднение носового дыхания, выраженную заложенность носа, сдавленность голоса, «храпящее» дыхание ртом. Для инфекционного мононуклеоза характерен задний ринит, поэтому выделения из носа обычно не наблюдаются в период обострения болезни, они появляются лишь после восстановления носового дыхания. У больных отмечается отечность задней стенки глотки, которая обычно покрыта густой слизью. Во время болезни наблюдается умеренная гиперемия зева и незначительная боль в горле.
Инфекционный мононуклеоз у детей в 85% случаев сопровождается налетом на носоглоточных и небных миндалинах. Как правило, появление данного симптома (в самом начале или на 3-4 день болезни) вызывает еще большее повышение температуры и ухудшение общего состояния.
Увеличение печени и селезенки отмечается у 97-98% больных. Изменение размеров печени иногда провоцирует появление желтушности кожи, которая впоследствии исчезает вместе с другими проявлениями болезни. Начавшая увеличиваться с первых дней заболевания и достигнувшая своего максимума в размерах на 4-10 день, печень возвращается к своей нормальной величине лишь к концу первого - началу второго месяца болезни.
Нередко симптомами инфекционного мононуклеоза являются отечность век, одутловатость лица, высыпания на коже, петехии и экзантема во рту.
Заболевание может также проявляться в виде таких нарушений со стороны сердечно-сосудистой системы, как тахикардия, систолический шум, приглушенность сердечных тонов.
Инфекционный мононуклеоз у детей хроническим течением и рецидивами не характеризуется. Осложнения у больных чаще всего обусловлены активизацией микробной флоры, а также наслоением ОРВИ, отита, пневмонии, бронхита. Редкими осложнениями заболевания считаются панкреатит, орхит и паротит. В 80% случаев инфекционный мононуклеоз полностью излечивается за 2-3 недели, лишь в некоторых случаях изменения в крови (наличие атипичных мононуклеаров, умеренный лейкоцитоз) могут сохраняться до полугода. Летальный исход болезни возможен лишь в единичных случаях – от разрыва селезенки, тяжелых поражений нервной системы, при генетической недостаточности лимфатической системы.
Лечение инфекционного мононуклеоза
На данный момент специфическое лечение инфекционного мононуклеоза не разработано.
Больному рекомендуется обильное питье, постельный режим, диета, предполагающая исключение жареной и жирной еды, острых приправ. Симптоматическое лечение инфекционного мононуклеоза включает прием витаминов, применение гипосенсибилизирующих средств (снижают чувствительность к аллергену), капель в нос, полоскание глотки и зева йодинолом, раствором фурацилина, настойкой календулы, шалфея, ромашки, 3% раствором перекиси водорода или другими антисептическими средствами.
В лечении инфекционного мононуклеоза целесообразно в течение 2-3 дней закапывать в нос интерферон или применять ректальные свечи виферон на протяжении 5-10 дней. В качестве альтернативы возможно использование природных стимуляторов выработки интерферона – настойки лимонника, жень-шеня, заманихи, арапии, стеркулии.
П ри инфекционном мононуклеозе рекомендуется применять неовир, представляющий собой противобактериальное, противовирусное и иммуномодулирующее средство. Сульфаниламидные препараты при данном заболевании не назначаются. Антибиотики могут быть рекомендованы только в случае присоединения вторичной микрофлоры. При лечении тяжелой формы заболевания короткими курсами применяются кортикостероиды, в частности преднизолон,
ри инфекционном мононуклеозе рекомендуется применять неовир, представляющий собой противобактериальное, противовирусное и иммуномодулирующее средство. Сульфаниламидные препараты при данном заболевании не назначаются. Антибиотики могут быть рекомендованы только в случае присоединения вторичной микрофлоры. При лечении тяжелой формы заболевания короткими курсами применяются кортикостероиды, в частности преднизолон,
Инфекционный мононуклеоз у детей не предполагает специфического лечения. После выздоровления физические нагрузки спортсменов и подростков должны быть ограничены как минимум на полгода, с целью снижения риска травматизации селезенки.
Профилактика инфекционного мононуклеоза
Заболевшего необходимо либо изолировать дома на 2-3 недели, либо госпитализировать по клиническим показаниям. Дезинфекция не требуется, достаточно проветривать помещение и регулярно делать влажную уборку. Больному следует выдать отдельную посуду и необходимые предметы ухода.
Поскольку вакцина против инфекционного мононуклеоза не разработана, активная иммунизация против данного заболевания не проводится.
Видео с YouTube по теме статьи:
www.neboleem.net
Инфекционный мононуклеоз: симптомы, лечение и последствия
При всем многообразии вирусных заболеваний, есть группа инфекций, которые становятся нашими спутниками на всю жизнь. Именно к таким заболеваниям относится инфекционный мононуклеоз (синонимы – моноцитарная ангина, болезнь Филатова). Это болезнь, которую трудно отличить от обычной респираторно-вирусной инфекции, но которая может привести к тяжелым осложнениям. И так как именно у детей инфекционный мононуклеоз встречается чаще, чем у взрослых, данная статья может быть полезна родителям.
Многоликий герпесвирус
Возбудитель данного заболевания относится к семейству Herpesviridae, которое включает 8 серотипов человеческих вирусов. Инфекционный мононуклеоз вызывает вирус простого герпеса серотипа 4 (Human gammaherpesvirus 4) . Первоначальное название - вирус Эпштейна – Барр – он получил в честь своих первооткрывателей, вирусологов из Англии Майкла Эпштейна и Ивонны Барр, они описали его в 1964 году.
По данным статистики, 90-95 % взрослого населения имеют в крови антитела к данному заболеванию, что свидетельствует о перенесенной инфекции. Вирус Эпштейна – Барр, как и все герпесвирусы, содержит наследственную информацию в виде двухцепочечной спирали ДНК, что и вызывает пожизненное вирусоносительство у человека. Данный вирус имеет сложную оболочку – суперкапсид, который состоит из гликопротеинов и липидов, образующих своеобразные шипы на его поверхности. А сам он выглядит как многогранный куб с диаметром до 200 нанометров.
Клетки-мишени и вирионы
Внеклеточная форма вируса – вирион – достаточно устойчива во внешней среде. При обычных показателях среды вирус сохраняет вирулентность в течение 2-12 часов. На различных поверхностях эти сроки могут варьировать. Он устойчив к заморозке, но погибает при кипячении, на это требуется менее получаса. Вирус, вызывающий инфекционный мононуклеоз (фото ниже), четко тропичен – это значит, что он особо «любит» клетки лимфатической системы и поражает ее органы (ротоглоточные лимфоузлы, миндалины, селезенку).
В отличие от других вирусов семейства герпетических, взаимодействие вируса Эпштейна – Барр с клетками-мишенями (лимфоциты группы В) идет по соглашательному сценарию. Проникая в клетки лимфатической ткани, вирус встраивает свою ДНК в ДНК клетки-хозяина. После чего начинается процесс репликации (удвоения) генома вируса. Но паразит не убивает лимфоциты, а приводит к их пролиферации – разрастанию тканей за счет увеличения клеток-хозяев. Кроме того, в последнее время появились данные о причастности данного возбудителя к формированию различного типа опухолевых клеток в человеческом организме. Опасность вируса состоит в том, что вирусоносительство хоть и проходит бессимптомно, но все-таки может привести к поражению внутренних органов.
Этиология и резервуар
Статистика показывает, что из каждых 100 тысяч человек только 45 сталкиваются с мононуклеозом. Возбудитель заболевания распространен повсеместно. Выявлена слабая сезонность болезни: вирус более активен в осенне-зимний и весенний период. Инфекционный мононуклеоз у детей до 2 лет является очень редким явлением, чаще болеют дети старшего возраста. Пик заболеваемости приходится на пубертатный период (10-14 лет). Мальчики подвержены инфицированию чаще девочек, причем вторые болеют чаще в 12-14 лет, а первые - в 14-16 лет.
Природа этой закономерности до конца не ясна, но она прослеживается и у взрослых. Инфекционный мононуклеоз в детском возрасте имеет симптоматику респираторного воспаления. У взрослых он часто протекает бессимптомно, и определить его можно лишь по наличию антител в крови. Резервуаром инфекции являются как больные с выраженной клиникой, так и вирусоносители. Больные особо контагиозны (заразны) в период клинических проявлений болезни и с 4-й по 24-ю неделю после реконвалесценции (выздоровления). У вирусоносителей вирус выделяется в окружающую среду периодически.
Как он проникает в наш организм
Этот недуг иногда называют «болезнью поцелуев». Наиболее вероятный способ попадания в организм патогена – прямой контакт со слюной больного или вирусоносителя. Им можно заразиться при вдыхании мокрот, которые источает больной при кашле или чихании. Возможно заражение через пищевые продукты и предметы быта. Попадание вируса в дыхательные пути приводит к поражению эпителия и лимфоидных тканей ротоглотки. Далее вирус внедряется в лимфоциты, стимулирует их разрастание и курсирует по организму, приводя к отекам и увеличению миндалин, печени и селезенки. Возможна передача патогена через кровь и в момент родов.
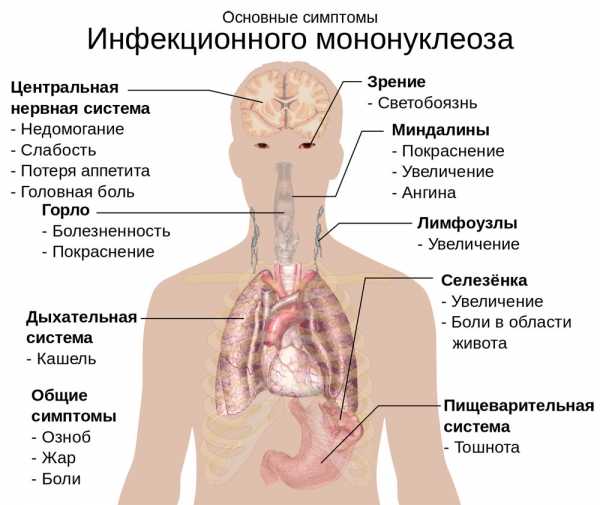
Инфекционный мононуклеоз: симптомы
Сроки инкубационного периода развития болезни размыты – от 3 до 45 суток. Чаще всего заболевание начинается остро. Иногда перед острым периодом появляется першение в горле, ринит, слабость и головные боли при субфебрильной температуре. В период активации инфекции (на 4-е сутки) температура может подниматься до 40 °С.
Главным симптомом инфекционного мононуклеоза является тонзиллит (увеличение и воспаление миндалин). На миндалинах появляются фиброзные пленки, и заболевание очень похоже на ангину. Иногда появляются более глубокие воспаления, затрагивающие лакуны миндалин, содержимое которых удаляется и обнажает раненую поверхность.
Поражение шейных и челюстных лимфоузлов приводит к лимфоаденопатии, отток лимфы затруднен, и появляется синдром «бычьей шеи». У четвертой части больных появляются высыпания, которые не вызывают зуда и проходят в течение 2 дней. Увеличение печени и селезенки, которое сохраняется при инфекционном мононуклеозе у детей и взрослых до 4 недель, приводит к потемнению мочи, желтушности покровов, пожелтению склер глаз и появлению диспепсии.
Общая клиническая картина
Симптомы инфекционного мононуклеоза у детей при остром течении разнообразны. При таком варианте в течении болезни выделяют следующие периоды:
- Начальная фаза. Чаще острая фаза начинается с повышения температуры, ломоты во всем теле и слабости. Иногда сопровождается одновременным появлением всех трех главных симптомов инфекционного мононуклеоза – лихорадка, тонзиллит и лимфоаденопатия. Длительность от 4 до 6 дней.
- Фаза разгара. К концу первой недели болезни самочувствие ухудшается. Появляются признаки ангины, чаще катаральной. Шейная группа лимфоузлов достигает максимальных размеров (иногда размера куриного яйца). С 10-го дня болезненные клинические проявления инфекционного мононуклеоза исчезают. К началу второй недели наблюдается увеличение селезенки, к третьей неделе увеличивается печень. При доброкачественном течении к 12-14 дню исчезают все симптомы инфекционного мононуклеоза. И лечение в этом периоде будет наиболее эффективным. Его продолжительность - 2-3 недели.
- Период реконвалисценции (выздоровления). В этот период в норму приходят селезенка и печень, но больной еще контагиозен. Длительность – до 4 недель. До 90 % больных к концу 2-й недели уже ощущают прилив сил. Но иногда чувство усталости и слабость сопровождает пациента на протяжении полугода и больше.
Особенности течения у взрослых

Заболевание у людей старше 35 лет практически не встречается. С 14 до 29 лет – вот возрастная категория, более всего подверженная инфекционному мононуклеозу. Симптомы у взрослых начинаются с лихорадки, длящейся до 2 недель. Челюстные лимфоузлы и миндалины затрагиваются меньше, чем у детей. А вот печень вовлекается часто, что проявляется желтушностью покровов и склер глаз. Эти атипичные формы заболевания диагностируют исключительно по данным лабораторных анализов.
Особенность данного заболевания у взрослых - чаще бессимптомное течение, и в период планирования беременности, вынашивания ребенка и родов женщины просто не обращают на него внимания. Врачи единогласно утверждают, что беременность нежелательна в течение 6 месяцев или даже года после перенесенной мононуклеозной инфекции. Причем не только матерью ребенка, но и будущим отцом. Перенесенная инфекция в период беременности вредит самочувствию женщины, наносит ущерб развитию плода, может привести к срыву беременности. Часто врачи советуют искусственно прервать беременность, если есть вероятность патологии плода.
Переход в хроническую форму
Острая форма течения болезни может перейти в хроническую при низком иммунном статусе. При хроническом инфекционном мононуклеозе у детей симптомы следующие: прежде всего долгие и не проходящие ангинозные проявления, лейкопения, экзантема, длительная субфебрильная температура. Наблюдается высокий титр антител к антигенам вируса, сопровождающийся гистологически подтвержденными патологиями в органах (увеит, гепатиты, лимфоаденопатии, пневмонии, гипоплазии отделов костного мозга). Летальный исход может быть только в случае разрывов селезенки и обструкции дыхательных путей, что встречается крайне редко.
При врожденном инфекционном мононуклеозе у детей симптомы и лечение чаще тяжелые. Во внутриутробном развитии плода отмечаются тяжелые патологии костных тканей и нервной системы (крипторхизм и микрогнатия).
Опасность осложнений

Именно опасностью поражения органов, как следствия заболевания, славится вирус Эпштейна – Барр. Он провоцирует онкологические заболевания лимфатических органов, герпетические инфекции, гепатиты, поражения печени, селезенки и нервной системы. Могут развиться следующие осложнения:
- Разрыв селезенки. Встречается в 1 % случаев. Без хирургического вмешательства ведет к летальному исходу.
- Гемолитические осложнения (анемия, тромбоцитопения).
- Неврологические нарушения (менингит, парезы черепных нервов, энцефалит, полиневриты, психозы).
- Нарушения сердечной деятельности (аритмия, блокада водителя ритма, перикардит).
- Пневмонии.
- Нарушения в печени (некроз, энцефалопатия).
- Асфиксия.
Этот список пугает. Но больному не стоит заранее волноваться, большинство инфицированных довольно быстро восстанавливаются и избегают осложнений.

Диагностика
Успешность лечения инфекционного мононуклеоза во многом зависит от полной и качественной диагностики. Лабораторные методы при этом следующие:
- Общий анализ крови покажет наличие атипичных мононуклеаров – предшественников Т-лимфоцитов, которые участвуют в уничтожении пораженных вирусом Эпштейна – Барр В-лимфоцитов.
- Биохимия крови дает информацию о гиперглобулинемии, гипербилирубинии, появлении криоглобулиновых белков.
- Реакция непрямой иммунофлюоресценции или капельный тест выявляет наличие специфических антител.
- Вирусологическое исследование проводят на смывах с глотки больного. Они определяют наличие именно вируса Эпштейна – Барр, но очень дороги и применяются в отечественной практике редко.
Наличие инфекционных мононуклеаров в крови является главным показателем мононуклеоза. Однако их можно обнаружить и при ВИЧ-инфекции. Поэтому одновременно с данным анализом назначают иммуноферментный анализ на вирус иммунодефицита человека, который повторяют еще два раза с перерывами в месяц.
Как лечить инфекционный мононуклеоз

Лечение проходит амбулаторно. В острой фазе болезни рекомендован постельный режим и обильное питье, сон не менее 9 часов в сутки, сбалансированное питание, исключен алкоголь и кофеиносодержащие напитки. Специального лечения инфекционного мононуклеоза у детей и взрослых нет. На сегодня не существует препаратов, которые избавят организм от этого вируса. Но облегчить течение болезни и предотвратить рецидивы вполне возможно.
Лечение инфекционного мононуклеоза у детей симптоматическое, при присоединении вторичных инфекций могут быть назначены антибиотики пенициллинового ряда. Для снижения высокой температуры назначают нестероидные противовоспалительные медикаменты. В случае разрыва селезенки – наиболее опасного осложнения мононуклеоза – необходимо экстренное хирургическое вмешательство.
Лечение инфекционного мононуклеоза у взрослых аналогичное. Главное, что необходимо помнить, самолечение - не выход, а консультация грамотного специалиста в комплексе с качественной диагностикой – залог быстрого выздоровления.
Симптомы инфекционного мононуклеоза у детей и лечение требуют комплексного анализа и подхода. И немаловажное значение при этом имеет диетотерапия. Диета при мононуклеозе необходима в связи с нарушением работы печени и селезенки, рекомендован стол №5 по Певзнеру (таблица ниже).

Что советует народная медицина
В списке самых эффективных борцов с вирусными заболеваниями – корень астрагала, эхинацея и чеснок. Но сторонники традиционной медицины предупреждают об опасности самолечения и применения народных средств. Иногда они могут оказать медвежью услугу.
Так, корень астрагала обладает сомнительным укрепляющим эффектом, но может быть опасен для гипертоников и больных всеми формами диабета.
Эхинацея и сегодня вызывает споры среди медиков по поводу своего иммуностимулирующего действия. Практически каждый год различные лаборатории мира публикуют довольно противоречивые доклады о воздействии эхинацеи на организм человека.
Чеснок издревле славился своими бактерицидными свойствами. Благодаря наличию аллицина он действительно помогает в борьбе с вирусными инфекциями. Один нюанс – свои свойства он проявит в сыром и измельченном виде. Но при употреблении в большом количестве чеснок токсичен и негативно влияет на желудочно-кишечный тракт.
Так что решать вам – выбрасывать деньги на приобретение волшебных биологических добавок и лечебных травяных сборов, которые в лучшем случае не навредят организму, а в худшем – уложат на больничную койку, или нет.
Превентивные меры

Специальных профилактических мероприятий по предотвращению инфекционного мононуклеоза не разработано. В данном случае применяется схема профилактики при респираторно-вирусных инфекциях. Вакцины не существует, а вот неспецифические методы профилактики направлены в первую очередь на укрепление иммунных сил организма. Каждую секунду в нашем организме уничтожается до трех тысяч различных патогенов – с этим справляется иммунная система здорового человека. Так и с мононуклеозом – сильный иммунный статус не даст «распоясаться» этой неприятной инфекции.
В качестве превентивных мер в детских учреждениях объявляют карантин минимум на 14 дней. Проводят стандартную противоэпидемическую обработку помещения и всех предметов дезинфицирующими растворами.
Вирусный онкогенез, или Рак, которым можно заразиться
На сегодня достоверно установлена корреляция между вирусной инфекцией и злокачественными образованиями. Доказательства получены в отношении семи патогенов вирусной природы:
- Вирус гепатита В и С.
- Вирус Эпштейна – Барр.
- Т-лимфотропный вирус человека.
- Некоторые серотипы вируса папилломы.
- Вирус простого герпеса типа 8 (саркома Капоши).
Факт того, что онкология может быть заразной болезнью и пугает, и обнадеживает. Медицина не стоит на месте. Мы имеем уже 10 болезней инфекционной природы, окончательно побежденных вакцинами. Это черная оспа, бубонная и легочная чума, лепра, холера, бешенство и некоторые формы полиомиелита. Как говорит пословица, человек более свиреп в расправе с инфекцией, чем инфекция в расправе с человеком. И изобретение новых вакцин, вполне вероятно, избавит наших потомков от инфекционного мононуклеоза и онкологических заболеваний. Ведь это лишь вирус, против которого вся индустрия фармакологии человечества!
fb.ru
Мононуклеоз — что это за заболевание?
 Во время беременности женщина старается уберечься от всевозможных рисков. И труднее всего противостоять вероятности подцепить какое-нибудь инфекционное заболевание. Ведь не закроешься в четырех стенах, не общаясь ни с кем. Тем более, что приходится постоянно ходить на профилактические обследования к своему врачу.
Во время беременности женщина старается уберечься от всевозможных рисков. И труднее всего противостоять вероятности подцепить какое-нибудь инфекционное заболевание. Ведь не закроешься в четырех стенах, не общаясь ни с кем. Тем более, что приходится постоянно ходить на профилактические обследования к своему врачу.
А в этой ситуации самый большой парадокс, что именно в больнице чаще всего и можно поймать какую-то заразу, например – тот же мононуклеоз. Что это за заболевание – лучше не знать. Но на всякий случай следует ознакомиться.
Содержание статьи:
Характеристика признаков наличия инфекции
Мононуклеозом называется заболевание острой степени протекания, вызываемое инфекцией. Ее возбудитель – вирус, известный под названием Эпштейна-Барра.
Это заболевание проявляется увеличением лимфоузлов, особенно на шее. Также набухает селезенка, печень, воспаляются ткани сердца, сбивается нормальная работа почек и легких. Существенные нарушения происходят в работе нервной системы. Ослабевает также иммунитет, женщина легко поддается под действие микробов. Это часто вызывает осложнения. Например, воспаляются желчеточники, ушные ходы, дыхательные пути.
Так как вирус переходит от одного больного к другому воздушно-капельным способом, при передаче личных вещей, общении с больным человеком, то способы защиты определить не сложно. Главное – внимательно относиться к своему организму.
Часто на период инкубации вируса уходит около недели. Проникает он активнее всего через носоглотку, зев, а поэтому очень похож на ангину. Болезнь развивается, и от этого воспаляются гланды, отекают носовые полипы, возникает дискомфорт в горле, высокая температура тела, плохой аппетит, быстрая утомляемость и вялость.
Но заболевание может протекать и намного легче. Хотя чаще это:
- высокая температура, под 40 0
- набухшие лимфоузлы
- сильные головные боли
- отечная печень и селезенка
- случаи разрыва селезенки
От таких изменений появляется желтуха, пневмония, неврологические сбои, высыпания на коже, боли в брюшной части. Но мононуклеоз ли это — докажет лишь сдача ОАК и других анализов. Ведь просто со слов больного сделать правильный вывод о такой болезни невозможно.
Поэтому не стоит оттягивать визит к врачу. Ведь если раньше диагностировать заболевание, то оно принесет меньше вреда здоровью.
Особенности протекания заболевания у беременных
При правильном диагнозе легче выбрать адекватное лечение
В случае заражения, поселившегося в организме давно, вирус заболевания просто некоторое время хранит незаметность и никак не проявляется. А потом, как это ни прискорбно, именно в период беременности женщины, когда она слишком податлива для разных заражений, мононуклеоз и проявляется во всю силу.
А в конце зимы, когда организм измучен холодами, истощен из-за отсутствия витаминов, легче всего принять это заболевание за обычную простуду с насморком, кашлем и ломотой в теле.Конечно, дискомфорт в горле скорее воспримется как ОРЗ или ангина. А проведение лабораторного обследования позволит различить, что это — мононуклеоз или ангина с сопутствующими ей стрептококками и стафилококками.
Сегодня это моноцитарное заболевание, проявляющееся на лимфоидно-клеточном уровне, лечится при помощи традиционных антибиотиков. А при неквалифицированном лечении возникают серьезные осложнения.
При правильном диагнозе легче выбрать адекватное лечение. Заболевание длится от 1 недели до месяца. В более тяжелых случаях может продолжаться и до 2 месяцев.
При этом больная чувствует себя то лучше, то снова хуже. Заражение этой инфекцией повторно случается очень редко. Ведь после выздоровления в организме женщины остается надежный иммунитет к мононуклеозу.
После того, как симптомы болезни сняты, еще долго могут оставаться побочные признаки, в том числе слабость, усталость, истощенность. Полное восстановление происходит где-то через 6 месяцев. Когда мононуклеоз протекает не очень бурно, больная может пренебречь лечением. Но из-за этого у нее может развиться хроническая форма.
Такое протекание болезни еще более коварно в том плане, что снижается иммунитет, женщина ослабевает, чувствует постоянную усталость, плохо спит. Это состояние очень долго сопровождается тошнотой, рвотой и расстройством стула.
Борьба с данной инфекцией при наличии беременности
Специфика болезни в том, что женщина в своем необычным состоянии может не обратить внимания на ее симптомы
Специфика болезни в том, что женщина в своем необычным состоянии может не обратить внимания на ее симптомы. Например, может воспринять их за цистит. Поэтому, зная о последствиях от мононуклеоза, каждая женщина, планирующая беременность или уже вынашивающая ребенка, должна обследоваться на предмет разного рода инфекций в организме.
Мононуклеоз опасен для беременной в том, что может осложнить ее состояние и, что еще хуже, отразиться на здоровье плода. Поэтому медицина не рекомендует зачатие на протяжении полугода после перенесенной болезни.
Также беременная должна обследоваться при подозрении на инфекцию в организме. Это позволит разглядеть, что это – мононуклеоз или обычное ОРЗ. Если же беременность наступила, а потом была выявлена инфекция, рекомендуется вызвать преждевременные роды. Это лучше, чем непроизвольный выкидыш, а тем более нарушение развития плода.
Легкая форма мононуклеоза лечится антиаллергенными препаратами. Врачи прописывают полоскание горла, промывание полости носа и капли. Но более острые случаи обязывают диспансеризировать больную. Ей назначат действенные препараты, включая интерферон, снижающий вероятность перехода мононуклеоза в хроническую форму, и антибиотики.
Беременной в такой ситуации рекомендуется постельный режим. Если температура тела превышает 38 градусов, то ее нужно сбивать, но не прибегая к укутываниям. Важно и обильное питье.
Что касается боли в горле, то его нельзя протирать, снимая налет с миндалин. Ослабленный организм беременной отзовется на такие манипуляции возникновением абсцесса.
Беременная женщина обязана заботиться о своем здоровье во имя ребенка, которого она вынашивает. А профилактика мононуклеоза, периодические консультации у врача, не говоря уже об обследовании при малейших признаках заболевания, — основные составляющие внимательного отношения к себе и своему малышу.
Чем опасен мононуклеоз, смотрите на видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
08 Янв 2015 Юки 246 Поделитесь записью Рекомендуем прочитать вместе с этой статьейmamyideti.com
Мононуклеоз инфекционный, симптомы и лечение инфекционного мононуклеоза
Инфекционный мононуклеоз — острое инфекционное заболевание, характеризующееся поражением ретикулоэндотелиальной и лимфатической систем и протекающее с лихорадкой, тонзиллитом, полиаденитом, увеличением печени и селезёнки, лейкоцитозом с преобладанием базофильных мононуклеаров.
Источниками возбудителя инфекции являются больной инфекционным мононуклеозом человек и вирусоноситель. Заражение происходит воздушно-капельным путем, при непосредственном контакте (например, при поцелуе), через загрязненные слюной предметы обихода.
В слюне вирус обнаруживается в конце инкубационного периода болезни, в период ее разгара и иногда спустя 6 месяцев и более после выздоровления. Выделение вируса отмечается у 10—20% лиц, в прошлом перенесших инфекционный мононуклеоз. Вирусы Эпстайна — Барр в латентной форме могут сохраняться в В-лимфоцитах и в эпителии слизистой оболочки ротоглотки.
Инфекционный мононуклеоз встречается повсеместно, болеют лица всех возрастных групп. В развитых странах заболевание регистрируется преимущественно среди подростков и лиц молодого возраста, пик заболеваемости приходится на 14—16 лет у девушек и на 16—18 лет у юношей.
В развивающихся странах чаще болеют дети младших возрастных групп. Очень редко инфекционный мононуклеоз встречается у взрослых старше 40 лет, т.к. большинство людей в этом возрасте иммунны к этой инфекции. У детей до 2 лет заболевание, как правило, не диагностируется в связи с латентным течением. Инфекционный мононуклеоз мало контагиозен: наблюдаются главным образом спорадические случаи, изредка небольшие эпидемические вспышки.
С первых дней болезни увеличиваются размеры печени и селезенки, достигая максимума к 4—10-му дню. Иногда отмечаются диспептические явления, боли в животе. У 5—10% больных наблюдается легкая иктеричность кожи и склер. В ряде случаев выявляют повышение активности трансаминаз в крови, что свидетельствует о нарушении функции печени.
В разгар болезни или в начале периода реконвалесценции у больных, получающих антибиотики, нередко появляется аллергическая сыпь (пятнисто-папулезная, уртикарная или геморрагическая). Чаще это наблюдается при назначении препаратов пенициллинового ряда, особенно ампициллина и оксациллина (в крови больных нередко обнаруживают антитела к ним).
Заболевание продолжается 2—4 нед., иногда больше. Вначале постепенно исчезают лихорадка и налеты на миндалинах, позже нормализуются гемограмма, размеры лимфатических узлов, селезенки и печени. У отдельных больных через несколько дней после снижения температуры тела она вновь повышается. Изменения гемограммы могут сохраняться несколько недель и даже месяцев.
Лечение инфекционного мононуклеоза
Лечение при легком течении болезни и возможности изоляции больного может проводиться на дому. При тяжелом состоянии больного, возникновении осложнений необходима госпитализация в инфекционное отделение. Назначают постельный режим, симптоматическую терапию. Антибиотики применяют лишь в случае бактериальных осложнений. При этом следует учитывать, что ампициллин и оксациллин больным инфекционным мононуклеозом категорически противопоказаны. При тяжелом течении болезни целесообразен короткий курс глюкокортикоидной терапии.
medinfa.ru