Лечение обструктивного бронхита у детей в стационаре и в домашних условиях. При обструктивном бронхите у детей развивается одышка
Бронхиальная обструкция у детей: причины, симптомы, лечение, признаки
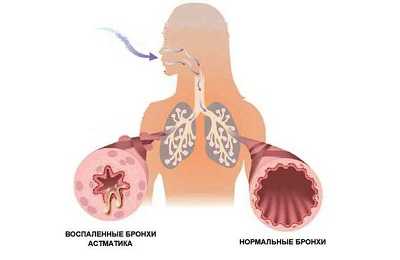
Воспалительное заболевание слизистой оболочки бронхов, характеризующееся отеком, гиперсекрецией и периодическим бронхоспазмом. Склонность к рецидивам. Возможен переход в бронхиальную астму.
До достижения ребенком возраста 3 лет это состояние, возникающее на фоне ОРВИ, именуется обструктивным бронхитом. У большинства детей к 3 годам такие эпизоды проходят. Если свистящее дыхание отмечается у ребенка с выраженной аллергией в возрасте старше 3 лет, то это называют бронхиальной астмой. Такой ребенок должен пройти аллергологическое обследование. О диагнозе бронхиальная астма также свидетельствует степень аллергической сенсебилизации (заметное повышение иммуноглобулина Е), частота и тяжесть приступов, а также их возникновение вне ОРВИ. Однако даже в этом случае родители должны знать, что с возрастом эти приступы могут исчезать (происходят гормональные перестройки в организме).
Если при бронхиальной астме (при наличии аллергии к какому-то веществу) приступ может быть относительно быстро купирован (прекращен), то при обструктивном бронхите полная ликвидация свистящего дыхания и сухих хрипов в бронхах наступает, как правило, не сразу (через несколько дней).
Сядьте рядом с ребенком и посчитайте частоту его дыханий за 1 минуту для оценки эффективности лечебных мероприятий (до и после лечения) и уже после этого начинайте снимать приступ.
Симптомы и признаки бронхиальной обструкции у детей
- сухой кашель;
- крупнопузырчатые хрипы, крепитация;
- экспираторная одышка, тахипноэ;
- часто — рвота и боли в животе;
- неудовлетворительное самочувствие;
- субфебрильная температура, лихорадка;
- цианоз.
Лечение, первая помощь при бронхиальной обструкции у детей
- Инфузионное лечение.
- Возможно муколитики (только ограниченная эффективность).
- Иногда — глюкокортикоидные препараты внутрь или внутривенно.
- В некоторых случаях — теофиллин. При гипоксемии — оксигенотерапия.
Первый эпизод бронхиальной обструкции, как правило, страшно пугает родителей и является причиной госпитализации ребенка, что, в общем, оправданно, принимая во внимание душевное состояние родителей, отсутствие у них опыта и знаний, а также отсутствие ингалятора (небулайзера) и бронхорасширяющих препаратов в домашней аптечке.
При следующем эпизоде лучше обойтись без госпитализации ребенка, а родители должны научиться грамотно действовать в подобной ситуации. Если у вашего ребенка возник эпизод бронхиальной обструкции, то вы должны учесть, что он с высокой степенью вероятности может повториться в будущем. Во избежание повторных госпитализаций вам необходимо не только научиться бороться с этим состоянием, но и иметь специально укомплектованную домашнюю аптечку.
Во время приступа первым делом необходимо дать доступ свежему воздуху в помещение, где находится ребенок.
Вначале сделайте ингаляцию с бронхорасширяющим препаратом в возрастной дозе через небулайзер. У детей до 3 лет с этой целью применяют беродуал в каплях с физиологическим раствором, у более старших — вентолин (не разводят).
Через 10-15 минут, когда частота дыханий уменьшится и ребенок откашляется, очень хорошо сделать ингаляцию с местным (топическим) глюкокортикоидом — пульмикортом (будесонид). Назначение этого препарата, его дозу и кратность приема также согласуйте с лечащим врачом. Гормоны-кортикостероиды наиболее эффективно снимают бронхоспазм, но вопрос о необходимости их назначения решается педиатром. Бояться их не надо. На догоспитальном этапе они назначаются, к сожалению, очень редко, хотя их раннее назначение часто позволяет избежать излишних госпитализаций.
Необходимо помнить (об этом было сказано ранее), что в основе отхаркивающих мероприятий — интенсивное питье. Из отхаркивающих препаратов при бронхиальной обструкции обычно назначают амброксол (лазольван), внутрь или в ингаляциях.
Периодически контролируйте число дыханий, если ребенку стало легче и одышка снизилась или ликвидировалась, продолжайте выполнять назначения врача, если ребенку не становится легче — необходима госпитализация.Бронхорасширяющие средства выпускаются в аэрозольных упаковках (астмопент, сальбутамол, беротек, вентолин, беродуал). Но считается, что ингаляции через небулайзер — эффективнее. Их применение у взрослых или детей старшего возраста не вызывает проблем. Нужно выдохнуть воздух, на фоне глубокого вдоха пару раз «пшикнуть» аэрозолем (нажать на клапан аэрозольного баллона в перевернутом виде, т. е. распылителем вниз) и ненадолго задержать дыхание. Эффект наступает очень быстро и проявляется облегчением дыхания, более влажным кашлем и уменьшением одышки (периодически нужно считать число дыханий в минуту). Действие аэрозолей не очень продолжительно, при необходимости процедуру следует повторить. Некоторые из этих препаратов (сальбутамол) выпускаются и в таблетках, но, как показывает практика, применение аэрозолей эффективнее и имеет меньше побочных эффектов.
Детям до года отхаркивающие средства обычно не назначают. Детям-аллергикам не рекомендуются растительные препараты.
А вот маленьких детей довольно трудно заставить вдохнуть препарат. Дело в том, что малыши при нажатии на клапан аэрозольного баллончика инстинктивно задерживают дыхание и проглатывают лекарство. Доза препарата, используемого в аэрозолях, недостаточна для приема внутрь, и ожидаемый эффект не наступает. Как же ребенка обмануть? Для этого в аптеках продается специальный тубус «спейсор», в котором накапливаются аэрозоли. Он надевается на баллончик, и через него дышит ребенок.
А что делать, если спейсора нет? Тогда делаем так. Один из взрослых садится на стул с ребенком на коленях, обнимает его за плечи одной рукой так, чтобы малыш не мог двигать руками, а другую руку кладет ему на лоб, чтобы ограничить движения головы. Второй взрослый плотно приставляет к носу и рту ребенка свернутый трубочкой журнал или газету, а с другой стороны импровизированного тубуса — аэрозольный баллончик и несколько раз подряд «пшикает» им. Далее баллончик быстро убирают и прикрывают отверстие ладонью.
Ребенок после рефлекторной задержки дыхания на время «пшиканья» начинает активно вдыхать лекарственную смесь. Передозировки не произойдет, потому что часть лекарства оседает на стенках тубуса и выходит при кашле и дыхании наружу. Вместо газеты лучше использовать пластмассовую бутылку с обрезанным донышком (срез выкроить по форме лица и обклеить лейкопластырем, чтобы не повредить кожу). В горлышко бутылки вставляется аэрозольный баллончик. Такой тубус («спейсор») нужно хранить в аптечке с вложенным в него баллончиком с препаратом.
Существуют и другие препараты, обладающие бронхо-расширяющим эффектом, применение которых в настоящее время ограничено. Это эфедрин, к которому быстро развивается привыкание, солутан — комплексный отхаркивающий и слегка расширяющий бронхи препарат, на основе эфедрина и лекарственных трав — тоже может вызывать кожные аллергические сыпи.
Действующим началом эуфилина является теофиллин (аминофиллин), который добывается из чая. Считается, что в стакане крепкого свежезаваренного чая содержится столько же теофиллина, сколько его имеется в таблетке эуфиллина (таблетки по 0,15 г, что равно 150 мг). В последнее время эуфиллин перестал широко применяться из-за недостаточной эффективности, однако при отсутствии других бронхорасширяющих средств его можно дать внутрь однократно до приезда врача в разовой дозе из расчета 4-6 Мг на килограмм веса. Для примера, годовалому ребенку с весом 10 кг следует дать 1/4 таблетки по 0,15 мг однократно.
Какие препараты не нужно давать при бронхиальной обструкции
Следует помнить, что лекарство с названием «бронхолитин» не расширяет бронхи! Оно тормозит кашель, а необходимо, чтобы ребенок откашлял вязкую густую мокроту.
При первом подозрении на бронхиальную обструкцию немедленно вызовите врача!
Антигистаминные препараты (димедрол, супрастин, тавегил, фенкарол, диазолин, кларитин и др.) также не назначают при бронхиальной обструкции. Хотя в основе бронхоспазма лежит аллергия, антигистаминные препараты не влияют на этот механизм. Эти лекарства сушат слизистые (например, при аллергическом насморке), а ребенку нужны отхаркивающие препараты. И поэтому в аннотации супрастина, вложенной в коробочку с таблетками, указано: «При обструктивных состояниях не назначать!»
Полученная родителями информация нисколько не исключает необходимости осмотра ребенка педиатром. Просто помните, что грамотная доврачебная помощь быстро облегчит страдания ребенка и уменьшит вероятность госпитализации.
Если ваш ребенок имеет склонность к бронхиальной обструкции и ему выставлен диагноз астматический бронхит или бронхиальная астма, всегда есть надежда, что в подростковом возрасте эти явления могут исчезнуть. Однако вероятность этого выше при правильном образе жизни, соблюдении элиминационных режимов, регулярном наблюдении у врача-аллерголога, а также санации носоглотки при малейшем подозрении на неблагополучие со стороны ЛОР-органов (у таких детей часто отмечается стойкое затруднение носового дыхания из-за наличия аллергического ринита).
Уход
- Приподнятое положение верхней части тела. Увлажнение вдыхаемого воздуха. Наблюдение задыханием, пульсом.
- Подача кислорода в соответствии с врачебным назначением, наблюдение при помощи пульсоксиметра.
- Физиотерапия.
www.sweli.ru
Обструктивный бронхит у детей: причины, диагностика и лечение
Сколько только патологий не подстерегает наших малышей в раннем детстве! Многие мамочки с ног сбились в поисках хороших педиатров, гастроэнтерологов, пульмонологов и невропатологов, чтобы они посмотрели их чадо и назначили лечение. Ведь у маленьких деток часто дают сбой пищеварительная, нервная и дыхательная системы. Заболевания органов дыхания занимают в количестве патологий в детском возрасте, чуть ли не половину. Особенно мамочек пугает, когда их детки не могут выдохнуть и вдохнуть воздух, синеют и сложно откашливаются. Это говорит о развитии обструктивного бронхита. 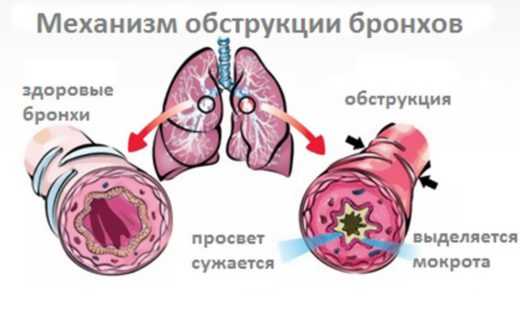
Описание патологии
Обструктивный бронхит у детей часто возникает в возрасте от 0 до 3 лет. Это серьезная патология органов дыхания, так как нарушается проходимость бронхов, из-за чего ребенку трудно дышать. А как прожить без дыхания? Поэтому при несвоевременном лечении такого состояния возникает угроза жизни малыша.
Обструктивный бронхит у детей развивается в считанные минуты, состояние их ухудшается с каждой секундой. Но это не повод залечивать малыша разными ненужными препаратами, поэтому ниже мы рассмотрим основные принципы определения болезни, причины ее возникновения и помощь при таком состоянии.
Причины обструкции бронхиального дерева 
Обструктивный бронхит у ребенка развивается чаще всего внезапно, в ночное время, когда малыш спокойно спит. Причин такому состоянию несколько:
- Аллергия. Аллергические реакции у детей стали часто проявляться из-за незрелости защитных структур организма, некачественного питания, плохой экологии, частых стрессов. Сужение бронхов может произойти в результате аллергического ответа организма на определенный раздражитель.
- Курение. Трудно приходится малышам в семье, где есть курильщики. Дыхательная система деток не рассчитана на постоянное поступление в нее вредных веществ, выделяемых с дымом во время курения. Пассивное курение приводит к развитию обструкции.
- Вирусные и бактериальные инфекции. У грудничков и деток до 3-х лет не все структуры дыхательной системы развиты, как у взрослых. Сами по себе бронхи у них настолько мелкие, что только из-за анатомического строения во время болезни возникает обструкция. Под влиянием токсинов распространившейся инфекции сначала поражаются крупные бронхи, затем воспаление затрагивает и мелкие дыхательные структуры. Бронхи сужаются из-за спазма, слизь скапливается в узком просвете, ребенок не может нормально дышать.
- Инородное тело. Попадание инородного тела в пути дыхания иногда становятся причиной обструкции.
- Пороки развития. Ребенок может уже родиться с различными аномалиями дыхательной системы. По этой причине в раннем детстве у него может часто возникать обструктивный синдром.
- Паразиты. К сожалению, у таких деток спазм бронхов могут спровоцировать еще и паразиты.
Такой синдром может возникать еще по причине морфологических особенностей органов дыхательной системы малышей:
- У деток только спустя несколько лет после рождения дозревает эпителиальный слой, выстилающий бронхи. Это приводит к секреции вязкой слизи, которую маленькие мерцательные реснички не могут вытолкнуть из бронхов. В результате слизь остается, а вместе с ней остаются и размножаются болезнетворные микроорганизмы в просвете бронхов ребенка.
- Железистая ткань до 3 лет гипертрофирована, из-за этого бронхи узкие, спазм их еще больше сужает.
- В этом возрасте особой чувствительностью характеризуется гладкая мускулатура бронхиального дерева, даже незначительное их раздражение приводит к сильнейшим спазмам.
- Не работает защитная система – местный иммунитет. В процессе роста малыша он только развивается.
- Избыточный или недостаточный вес, нехватка витамина D в организме, слабая терморегуляция и ранний отказ от грудного вскармливания также являются факторами риска возникновения обструктивного синдрома.
Проявления синдрома
Симптомы и лечение этой патологии тесно связаны, так как часто обходятся лишь симптоматической терапией. В тяжелых случаях применяется базисная терапия, которую необходимо применять даже в промежутках между приступами.
Основные признаки болезни:
- Ребенок беспокойно себя ведет до сна.
- При наличии острого бронхита даже на расстоянии слышны хрипы и свисты во время дыхания.
- Если прислушаться или прослушать грудную клетку ребенка с помощь фонендоскопа, будет слышно клокотание. Но это не влажные хрипы, и они прослушиваются в нескольких местах, проходят после кашля.
- Одышка и удушье. Это основной признак синдрома, на вдохе малыш напрягается.
- Изматывающий кашель.
- Ребенок часто дышит. Необходимо сравнить с нормой: до полугода малыш в норме дышит 60 раз в минуту, от 6 до 12 месяцев дышит 50 раз, от года до пяти лет – 40 раз.
- Синеет носогубной треугольник.

Хроническая форма обструкции
Лечение обструктивного бронхита у детей должно начинаться незамедлительно, при первых симптомах. Лечение острой формы обструктивного бронхита и хронической немного отличается. Хронический обструктивный бронхит периодически возникает в результате попадания и размножения инфекции в дыхательных путях. Проявляется он почти как приступ бронхиальной астмы, но аллергические причины отсутствуют. Такой синдром в хронической форме начинается из-за инфекции или аспирации (попадание инородного тела в дыхательные пути).
Диагностика обструктивного бронхита
Чтобы достоверно определить диагноз и лечение, если позволяет состояние больного, проводятся такие обследования:
Препараты и способы лечения обструктивного синдрома
Лечение у взрослых детей и малышей отличается в применении препаратов, их дозировках и условиях. Детки до 2 лет проходят лечение в стационаре под наблюдением педиатров. Там же они определяют, чем лечить малюток.
Особенности режима ребенка
При повышении температуры на фоне распространения инфекции ребенку необходим постельный режим. Наблюдения показывают, что большинство детей после приступа обструкции могут активно себя вести. Но важно не допускать физических перегрузов для них. 
Лечебные мероприятия включают в себя прогулки на свежем воздухе. Рекомендуется гулять по часу два раза в день в парковой зоне вдали от дорог и скоплений людей.
Питание
Не допускать использование в период болезни веществ, которые могут вызвать аллергию. Нельзя применять жирную, жареную, слишком соленую пищу.
Нужно давать деткам продукты питания, которые легко усваиваются, богатые витаминами. Также важно обеспечивать обильное питье: соки и компоты из яблок, отвары трав, витаминные чаи. 
загрузка...
загрузка...
Гигиена
На время лечения важно обеспечить гигиену помещения ребенка: делать влажные уборки, не применять раздражающие моющие вещества, ограничить поступление дыма от курения. 
Использование препаратов
Как лечить малыша, определяет врач после осмотра. Он же совместно с родителями принимает решение о целесообразности госпитализации по состоянию ребенка. Для лечения используются некоторые группы препаратов.
Бронхолитики
Это препараты для снятия спазма бронхов. Они расширяют их просвет, способствуя увеличению попадания кислорода в дыхательные пути и питанию всех тканей организма. Применение этих препаратов крайне важно при обструктивном бронхите у детей, лечение ими должно начинаться еще во время приступа.
Маленьким детям дают препараты в форме сиропа, чтобы легче было их принимать. Также после 2 лет возможно применение ингаляций с этими веществами:
- Аскорил;
- Кленбутерол;
- Сальметерол;
- Беродуал;
- Сальбутамол.
Некоторые из них разводятся с физраствором для ингаляционной терапии. Они снимают спазм бронхов в течение 15 минут.
Гормональные средства
При отсутствии необходимого эффекта применяются гормональные средства. Но их частое применение вызывает привыкание и побочные эффекты. Это такие препараты, как Пульмикорт, Буденит и другие. 
Муколитики и отхаркивающие вещества
Лечить обструктивный бронхит в младенческом возрасте достаточно тяжело. Для этого используются бронхорасширяющие препараты и поддерживающая терапия. Деткам постарше назначаются муколитики и отхаркивающие средства для разжижения и выведения слизи.
Назначаются препараты на основе амброксола, карбоцистеина, и экстрактов растений. Часто применяются такие средства и их аналоги:
- Амбробене;
- Лазолван;
- Флавамед;
- Бронхикум;
- Гербион;
- Геделикс;
- Эресапал.

Вылечить обструктивный бронхит очень хорошо помогают ингаляции с помощью небулайзера. Можно дышать просто солевыми или щелочными растворами. Они не оказывают лечебное действие, но помогают деткам откашливать мокроту, смягчают приступы кашля. Затем можно использовать препараты в растворах для ингаляций. Они разводятся с физраствором для лучшено проникновения в бронхи и усвоения.
Такая терапия иногда лучше действует, чем таблетки и сиропы. При вдыхании мелких частичек лечебной жидкости они сразу же оседают на слизистых оболочках, начиная свое действие. Тогда как лекарства в таблетированной форме или сиропы сначала должны пройти через химические процессы в желудочно-кишечном тракте, затем уже начать свое действие на слизистую оболочку бронхов. 
В лечении кашля важно советоваться с врачом, что применять, и когда это делать. Муколитические средства применяются вначале лечения, чтобы добиться нужной консистенции мокроты, затем происходит переход на отхаркивающие средства для лучшего и быстрого выведения патологической слизи из нижних дыхательных путей. А это уже совсем другие препараты. Важно: деткам до 2-х лет муколитики не применяются, так как они физиологически не могут откашлять большое количество слизи.
Препараты против аллергии
Выделение гистаминов в кровотоке производит отеки, зуд, спазмы и другие аллергические реакции. При бронхоспазме, возникшем по причине обструкции, необходимо давать антигистаминные средства, если ребенок склонен к аллергии.
Специалисты пришли к мнению, что иммунный ответ на возникшую обструкцию, присутствует практически во всех случаях. Поэтому считают применение антигистаминных средств оправданным для всех детей с обструктивным синдромом.
Применяются для маленьких детей от полугода Зиртек и его синонимы, после 2 лет допускается применение Лоратадина, Клиритина, Эриуса, Эдема. После 5 лет можно применять Телфаст и его синонимы. 
Стимуляция иммунитета
Чтобы помочь ребенку скорее избавиться от болезни, врачи назначают иммуномодулирующие препараты. К слову, применяемые противовирусные средства при инфекционной природе обструктивного бронхита, также стимулируют работу иммунной системы. Они используются в разных формах выпуска: ректальные суппозитории, таблетки, капли, сиропы. Часто применяются такие препараты:
- Виферон;
- Лаферобион;
- Иммунофлазид;
- Гроприносин;
- Арбидол;
- Кагоцел и другие.
Антибиотики
Антибиотикотерапия оправдана, если известна бактериальная причина спазма бронхов. В других случаях они неэффективны и даже вредны. Какую группу антибиотиков применять, дозировку и курс лечения решает врач. Часто назначаются цефалоспорины или амоксициллины.
Читайте также: «Что лечит пульмонолог у взрослых и детей?» https://medlegkie.ru/obshhaya-informatsiya-o-bronhite/chto-diagnostiruet-i-lechit-pulmonolog-u-vzroslyh-i-detej.html
загрузка...
загрузка...
medlegkie.ru
Обструктивный бронхит у детей: осложнения и последствия
23 ноября 2015
Просмотров: 4705
Довольно часто родители сталкиваются с обструктивным бронхитом у детей, осложнения которого мало кому известны. Как помочь облегчить неприятные симптомы? Какое лечение даст быстрый эффект? Каковы последствия этого заболевания? Это первые вопросы, которые они задают врачу.
Само заболевание характеризуется воспалительными процессами в дыхательных путях, при которых происходит отек легких, закупорка бронхов. Это затрудняет отход слизи, ребенок начинает тяжело дышать, при этом четко слышны свисты и хрипы в грудной клетке.
Основные причины заболевания у детей
Обструктивный бронхит больше характерен для детей в возрасте до 5 лет, это обусловлено анатомическими особенностями дыхательных путей. Основные причины развития заболевания:
- постоянная сырость, длительное переохлаждение, сквозняки;
- перенесенные ОРЗ, ОРВИ, грипп, острый бронхит;
- пассивное курение;
- аллергические реакции.
Пассивное курение становится основной причиной развития обструктивного бронхита. В табачном дыме содержится более 4 тысяч вредных токсических веществ, которые пагубно действуют не только на самого курильщика, но и на ребенка. Медиками доказано, что пассивное курение намного опаснее, чем активное.
Вернуться к оглавлению
Симптомы обструктивного бронхита
Этот вид бронхита имеет несколько характерных особенностей, при проявлении которых можно предполагать о его развитии:
- Сильный, приступообразный кашель, при котором не происходит выделения мокроты или она появляется в минимальных количествах.
- Хрипы и свисты в грудной клетке, которые усиливаются при быстром выдохе.
- Ребенок прекращает кушать, жалуясь на полное отсутствие аппетита.
- Наблюдаются головные боли, дети могут плохо и беспокойно спать.
- Усли болезнь прогрессирует, то появляется одышка с затрудненным вдохом.
- Это заболевание может сопровождаться высокой температурой.
- Могут появляться признаки асфиксии, когда ребенок долго кашляет и ему трудно вдохнуть воздух.
Вернуться к оглавлению
Частые осложнения после обструктивного бронхита
Если не начать своевременное и правильное лечение, то это заболевание вызывает серьезные осложнения. Каждое из них влечет кардинальные изменения качества жизни, в некоторых случаях болезнь может привести к частичной инвалидности. Поэтому ребенка при первых же симптомах необходимо показать врачу и провести полный курс лечения.
- Хроническая форма бронхита.
Такое заболевание в детском возрасте диагностируется в единичных случаях. При таком течении у больного наблюдается сильный приступообразный кашель, который быстро переходит во влажный, с обильным выделением мокроты. Если в этот момент присоединится вторичная инфекция, то может развиться гнойный хронический обструктивный бронхит.
Если и на этом этапе не начать реагировать на заболевание, то дыхание больного начинает сопровождаться хрипами и свистами, которые усиливаются при медленном выдохе. Повышенная температура у таких пациентов при гнойной форме бронхита достигает критических отметок. Мокрота густая, вязкая, постепенно меняющая цвет. От сильного и постоянного кашля появляются головные боли. В запущенных вариантах возможно отхаркивание с кровью.
Для того чтобы предупредить дальнейшее развитие заболевания, врачи рекомендуют обеспечить ребенку постельный режим, давать больше питья, прописывают муколитические и отхаркивающие средства.
Так как у ребенка до 3 лет еще не развита полностью функция отхаркивания, не рекомендуется давать отхаркивающие препараты — это может вызвать застой мокроты и развитие неприятных последствий.
- Воспаление легких.
Поскольку обструктивный бронхит является воспалительным процессом в дыхательных путях с застоем мокроты, он может затрагивать и легочные ткани и вызывать инфекционное заболевание — пневмонию.
Основными симптомами такого заболевания считаются:
- высокая температура, очень часто до 40 градусов;
- сильный, приступообразный кашель с большим выделением мокроты;
- ребенку трудно дышать, может появляться одышка при минимальных физических нагрузках;
- снижается аппетит;
- ребенок быстро утомляется, наблюдается слабость.
Это состояние носит реальную угрозу для жизни ребенка. Если возбудитель воспалительных процессов попадет в кровь, то это может вызвать сепсис. При поражении какого-либо органа может быть летальный исход.
- Нарушение сердечного ритма.
Это тоже является последствием обструктивного бронхита у детей, при этом часто встречается не только у них, но и у взрослых. Сердце перестает выполнять свою функцию правильно, ощущается дефицит кислорода. Это приводит к ослабеванию мышцы, сердце переутомляется, кровь плохо функционирует, застаивается. Внутренние органы не получают в нужном объеме все необходимые питательные вещества, нарушается кислотно-щелочной баланс.
- Астма.
Причиной развития такого осложнения является аллергический обструктивный бронхит. Периодически происходят отеки слизистой оболочки органа, у ребенка наблюдается одышка, кашель, могут начинаться приступы удушья.
- Бронхообструкция.
Это одна из разновидностей заболевания, при котором происходит затрудненное выхода воздуха при дыхании наружу. Из-за периодически возникающих спазмов в бронхах развивается отек слизистой.
- Эмфизема легких.
Из-за плохой вентиляции бронхов нарушается газообмен и в легких, утрачивается эластичность этого органа. Когда происходит выдох воздуха, в легком остается небольшое его количество — при последующем вдохе орган растягивается. Это вызывает нарастание соединительной ткани, при этом соседние бронхи сдавливаются. У ребенка с таким осложнением может развиться одышка при любых физических нагрузках. Само заболевание носит хронический характер, проявляется чаще зимой. Если не оказать необходимой медицинской помощи, такие реакции начинают проявляться круглый год.
- Синусит.
Так как дыхательная система у детей имеет свои анатомические особенности, то любые воспалительные процессы в ней затрагивают не только бронхи и легкие, но и нос, уши. Одним из частых осложнений обструктивного бронхита является синусит. Практически все дети указывают на заложенность носа, жидкие выделения из него. При прогрессировании воспалительных процессов выделения из носа могут менять свои характеристики: они становятся густыми, зелеными или желтыми
- Отит.
Уши, горло, бронхи и нос — это органы, которые взаимосвязаны между собой.
Поэтому воспаление одного из них вызывает реакцию в других. Отит как последствие обструктивного бронхита бывает крайне редко. Но врачи сходятся во мнении, что именно отит может быть последствием перенесенных воспалительных процессов в бронхах.
Вернуться к оглавлению
Профилактика и лечение
Итак, обструктивный бронхит у детей, последствия которого достаточно серьезны, требует самого внимательного к себе отношения. Для того чтобы избежать осложнений, необходимо обращаться за помощью только к педиатру. В большинстве случаев они настаивают на госпитализации, так как всегда есть риск развития удушья, особенно у грудничков. Многие препараты в детском возрасте, которыми необходимо убирать отечность бронхов и воспалительные процессы в них, могут вызывать массу побочных эффектов, острых реакций, и только экстренные реанимационные мероприятия смогут спасти жизнь малыша.
Уже доказано практикой, что игнорирование квалифицированного лечения в детском возрасте, вызывает развитие более серьезного заболевания — бронхиальной астмы. Поэтому только полное соблюдение рекомендаций врача и проведение профилактических мероприятий помогут избежать неприятностей и осложнений.
Обструктивный бронхит у детей встречается довольно часто, но только внимательность родителей, их грамотность, профессионализм медиков и правильный выбор стратегии лечения позволят быстро снять все симптомы заболевания и предупредить развитие осложнений.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка...Похожие статьи
1pobronhitu.ru
Обструктивный бронхит у детей: лечение и профилактика
Чаще всего обструктивный бронхит у детей возникает при ОРВИ. Есть еще один важный фактор, который может привести к обструкции дыхательных путей — аллергены. В этом случае речь идет об аллергическом обструктивном бронхите. Также может быть смешанный тип бронхиальной обструкции. На фоне ОРВИ чувствительность бронхов к аллергенам значительно повышается, тогда врач может поставить сложный, но адекватный диагноз «инфекционно-аллергическая бронхиальная астма».

Что такое обструктивный бронхит
Что понимается под термином «обструктивный бронхит»? Обструкция в переводе с латинского — значит «преграда, препятствие, помеха», а бронхит — воспаление бронхов. Если ребенку ставят этот диагноз, подразумевается, что у него воспаление бронхов с затрудненным дыханием. В современной отечественной медицине обструктивный бронхит не является самостоятельным заболеванием. Это даже не диагноз, а синдром, который характеризует состояние ребенка. Правильное лечение начинается лишь тогда, когда установлена причина обструкции. Поэтому если врач ставит диагноз «обструктивный бронхит», он должен обосновать, по какой причине затруднено дыхание, что является помехой для нормального прохождения воздуха в бронхах? Это может быть:
- скопление слизи;
- мышечный спазм бронхов;
- отечность стенки бронхов;
- опухоль, абсцесс, который давит на бронхи извне.
Для точной диагностики потребуются дополнительные исследования: анализ крови и рентгенография.

Признаки заболевания
Симптомы обструктивного бронхита у детей могут появиться как во время ОРВИ, так и после нее. Какова их особенность?
- Приступообразный, изнуряющий, сухой кашель, часто беспокоит по ночам.
- Затрудненное дыхание сопровождается вздутием грудной клетки, втягиванием межреберных промежутков на вдохе.
- Слышимые без стетоскопа хрипы и свистящие звуки в груди.
- Нарушается частота и глубина дыхания, появляется одышка.
При ОРВИ также наблюдаются температура, насморк, слабость, головная боль, общая интоксикация организма. Кроме того, вирусную инфекцию подтверждает расшифровка анализа крови с высокими лимфоцитами, изменениями СОЭ.
Какие могут быть другие причины обструктивного бронхита?
- Аллергия. Если ребенок не болел ОРВИ, а признаки бронхиальной обструкции появились, вероятно, причиной стали бытовые аллергены: пыль, загрязненный воздух, шерстяные вещи, шерсть животных, бытовая химия, средства гигиены и т.д. В этом случае врач ставит диагноз «аллергический обструктивный бронхит». При расшифровке анализов обнаруживаются высокие эозинофилы, которые указывают на аллергическую причину обструкции.
- Бактериальная инфекция. Чаще возникает как вторичная инфекция на фоне ОРВИ и ослабленного иммунитета. При бактериальном заражении обструктивный бронхит протекает тяжелее. Может появиться затрудненный выдох (экспираторная одышка), дыхание учащается до 60 вдохов в минуту. При расшифровке анализов обнаруживаются высокие нейтрофилы, что может быть связано с бактериальной инфекцией.

На грани бронхиальной астмы
Родителей часто беспокоит вопрос: как отличить симптомы обструктивного бронхита от бронхиальной астмы? Главное отличие в том, что бронхиальная астма возникает как внезапный приступ, ребенок начинает неожиданно задыхаться. Обструктивный бронхит развивается медленно. При нем есть затрудненное дыхание, но не настолько острое. Может ли рецидивирующий обструктивный бронхит перейти в астму? Да, может. И врачи об этом предупреждают. Если не устранять причины и факторы, влияющие на гиперчувствительность и обструкцию бронхов, риск развития бронхиальный астмы высок.
В отечественной медицине часто встречаются окольные, смягченные варианты диагноза «бронхиальная астма»: тот же обструктивный бронхит или астматический бронхит. Это связано с нашей ментальностью: астма — страшный диагноз, и для многих родителей звучит как приговор. А между тем за рубежом научились с ним жить полноценно. Астма, как и сахарный диабет, — скорее, не диагноз, а образ жизни. С таким подходом все меняется: ребенку не навязывают сознание инвалидности, а учат его полноценно жить с этим хроническим заболеванием. Подробнее о бронхиальной астме у детей читайте в другой нашей статье.
Принципы лечения
Алгоритм действий всегда одинаковый: сначала вызвать врача и не применять никаких лекарств (кроме жаропонижающих при необходимости) до его прихода. Педиатр адекватно оценит состояние ребенка и примет меры. При легких и средних формах обструктивного бронхита лечение проводится дома. Если у ребенка любого возраста выраженная дыхательная недостаточность, высокая интоксикация, есть подозрение на пневмонию, врач настаивает на госпитализации.

Стационарное лечение
На медицинских сайтах часто встречается примечание: лечение обструктивного бронхита у грудничка проводится в стационаре. Такое требование вполне объяснимо: у грудных детей дыхательная недостаточность развивается стремительно, есть риск обезвоживания и удушья, тяжелых осложнений. Как проходит лечение в стационаре?
- Неотложная помощь при дыхательной недостаточности. В крайне тяжелых случаях проводится вентиляция легких. Также применяются кислородные маски, лекарственные ингаляции для облегчения дыхания.
- Гормональная терапия. При тяжелых состояниях гормоны вводят внутривенно, чтобы быстро снять синдром обструкции и воспаление в бронхах. Это действенный и мощный метод.
- Регидратационная терапия. Чаще требуется грудничкам со средней и тяжелой степенью обезвоживания. Глюкозо-солевые растворы вводятся внутривенно для быстрого восстановления водно-солевого баланса.
Кроме методов неотложной помощи, проводится медикаментозное лечение, показанное при обструктивном бронхите.
Что может назначить врач
Медикаментозное лечение зависит от причины бронхиальной обструкции.
- Противовирусные препараты. Поскольку обструктивный бронхит чаще всего возникает на фоне ОРВИ, целесообразно применение противовирусных препаратов, которые представлены в разных лекарственных формах: свечи, капли, таблетки, сиропы. Чаще всего назначаются препараты на основе интерферона. Также применяются гомеопатические средства для укрепления иммунной системы.
- Бронхолитические препараты. При помощи бронхолитиков снимаются спазмы в бронхах и симптомы затрудненного дыхания. Чаще всего назначаются сиропы «Аскорил», «Сальметерол», «Кленбутерол». Положительные отзывы о лечении «Эреспалом», который обладает бронхолитическим и противовоспалительным действием, уменьшает объем мокроты, эффективно снимает обструкцию. Препарат противопоказан детям до 2 лет. Для купирования приступов затрудненного дыхания могут быть назначены глюкокортикоидные ингаляторы (чаще всего применяется «Сальбутамол»).
- Муколитики. При обструктивном бронхите врач также назначает муколитические средства. Они способствуют разжижению вязкой мокроты и ее выведению из бронхов. Чаще всего применяются: «Лазолван», «Амброксол», «Мукосол», «Амбробене», «Флюдитек» и другие. Строго по назначению врача применяются отхаркивающие препараты: «Геделикс», «Проспан», «Доктор МОМ», «Бронхикум», «Гербион» и другие.
- Спазмолитики. Назначаются для снятия спазмов в бронхах. Могут применяться в виде таблеток, ингаляций при помощи небулайзера. В стационарных условиях вводятся внутривенно.
- Антибиотики. Назначаются лишь в том случае, если подтверждается бактериальная инфекция после бакпосева мокроты. Также признаком бактериальной инфекции может быть желтая гнойная слизь при откашливании, длительная температура, тяжелая интоксикация, повышенные нейтрофилы в крови. Чаще всего применяются антибиотики пенициллинового ряда: «Аугментин», «Амоксиклав», «Амоксициллин». Также применяются макролиды («Сумамед», «Макропен») и цефалоспорины («Цефазолин», «Флексин», «Цефалексин» и другие).
- Антигистаминные препараты. В первую очередь антигистаминные средства назначаются детям, склонным к аллергическим реакциям. Эти лекарства помогают снять отечность и воспаление в бронхах. Обычно назначаются антигистаминные препараты нового поколения, которые не сушат слизистую и не имеют седативного эффекта.
Необоснованное применение антибиотиков при обструктивном бронхите приводит к обострению заболевания и возможным осложнениям. Поэтому так важно установить причину воспаления в бронхах. В большинстве случаев — это вирусная инфекция или аллергия. Также врачи с большой осторожностью назначают иммуномодуляторы при этом заболевании. Эти препараты могут усугубить обструктивный бронхит.
Запрещено давать ребенку при обструктивном бронхите отхаркивающие средства без назначения врача. «Безобидные» растительные сиропы могут привести к острой дыхательной недостаточности, и тогда потребуются меры неотложной скорой помощи. Муколитики способствуют выработке слизи в бронхах, что приводит к ее избытку и продолжительному кашлю. Особенно опасно применение отхаркивающих лекарств у маленьких детей, которые не умеют откашляться.

Как помочь ребенку в домашних условиях
Зависит ли что-то в этой ситуации от родителей? Очень многое! Потому что родители в силах обеспечить правильный уход за ребенком при ОРВИ и не допустить осложнения.
- Влажный прохладный воздух. В комнате ребенка нужно ежедневно проводить влажную уборку. Идеальные параметры температуры воздуха — от 18 до 20 °С, влажности — от 50 до 70%. По возможности необходимо устранять все «пылесборники»: ковры, мягкую мебель, книги на открытых полках, тяжелые гардины.
- Обильное теплое питье. Если ребенок болеет ОРВИ, питьевой режим должен быть усилен. Во-первых, это поможет избежать обезвоживания. Во-вторых, способствует разжижению слизи в бронхах. Чем меньше жидкости в организме, тем гуще кровь и слизь в органах. Густая мокрота прилипает к стенкам бронхов и сужает их просвет, что приводит к затрудненному дыханию при бронхите.
- Вертикальное положение тела. Постельный режим показан при сильной интоксикации и температуре. Но если ребенку с обструктивным бронхитом хочется сидеть и двигаться — это пойдет ему на пользу. В вертикальном положении мокрота лучше откашливается. В горизонтальном — накапливается в бронхах и может спровоцировать воспаление легких.
- Умеренные физические нагрузки. Если ребенок прыгает и скачет при ОРВИ — значит, не все так плохо. Однако если есть признаки бронхиальной обструкции, двигательная активность может усилить одышку. Об этом нужно помнить и не провоцировать ребенка на активные игры.
- Народные средства. Лечение народными средствами должно быть взвешенным и обдуманным. Так, например, с осторожностью нужно применять грудные сборы с отхаркивающим эффектом. Не рекомендуются горячие ингаляции (подышать над картошкой или отварами трав), поскольку горячий пар может спровоцировать ожог дыхательных путей и ларингоспазм (ложный круп). Запрещены растирания, мази с эфирными маслами, горчичники — эти мероприятия особенно опасны для маленьких детей. Если у ребенка нет температуры при обструктивном бронхите, можно выйти подышать свежим воздухом (только не на балкон, который выходит на загазованный проспект).
- Ингаляции при помощи небулайзера. Небулайзер — незаменимое устройство для оказания неотложной помощи при затрудненном дыхании, а также для профилактики. Врачи рекомендуют приобрести небулайзер, если у ребенка диагностируется рецидивирующий обструктивный бронхит или бронхиальная астма. Чаще всего для купирования приступа в домашних условиях назначается глюкокортикостероидный (гормональный) препарат «Пульмикорт» или бронхолитический раствор «Беродуал». Дозировку и курс лечения назначает врач.
Если причина обструктивного бронхита в аллергии, необходимо устранить все вероятные домашние аллергены. В противном случае лечение будет бесполезным и бессмысленным. Категорически запрещено курить в доме, где есть ребенок. Табачный дым и пассивное курение — одна из наиболее частых причин бронхиальной обструкции у детей.

Вспомогательные методы
Обычно они назначаются в качестве профилактики обструктивного бронхита у детей, а также после купирования обструктивного синдрома.
- Физиопроцедуры. Сюда входят: электрофорез, УВЧ, лазеротерапия.
- Спелеопроцедуры. Лечение целебным воздухом соляных пещер показано при различных заболеваниях органов дыхания. Но если после успешной спелеотерапии ребенок снова попадает в квартиру с аллергенами, то облегчение будет недлительным.
- Климатотерапия. Для ребенка, перенесшего обструктивный бронхит, будет полезным горный и морской климат. Любое пребывание на свежем и чистом воздухе (в лесу, на даче, в деревне) укрепит иммунитет ребенка.
- Лечебная физкультура и дыхательная гимнастика. Проводится инструктором по ЛФК. Также физические и дыхательные упражнения регулярно должны выполняться дома. В этом случае будет ощутимый эффект от процедур.
- Гипоаллергенная диета. Исключаются все аллергенные продукты: красные, оранжевые овощи и фрукты (особенно цитрусовые), шоколад, копчености, пряности, колбасные изделия, рыбные блюда, куриное мясо. Высокоаллергенными считаются продукты с вкусовыми добавками и красителями.
- Перкуссионный, или дренажный массаж. Перкуссионный массаж помогает откашлять мокроту, прилипшую к стенкам бронхов. Его должен проводить профессиональный массажист. При желании мама тоже может научиться основным элементам этого вида массажа. Процедура будет эффективна, если в комнате влажный и прохладный воздух, тогда мокрота отходит естественным образом. В сухом и жарком помещении слизь все время будет густой, и массаж можно делать долго и безрезультатно.
Обструктивный бронхит у ребенка успешно лечится и при адекватной, своевременной терапии редко приводит к бронхиальной астме. Важно соблюдать гигиену помещения, питьевой режим, гипоаллергенную диету, укреплять иммунитет, чтобы не было рецидивов заболевания.
kids365.ru
Обструктивные бронхиты у детей
le>Эти заболевания протекают тяжело и очень часто сопровождаются бронхообструктивным синдромом, что еще больше утяжеляет состояние маленького пациента.
Термин «obstructio» в переводе с латыни означает «препятствие, преграда, заграждение», что довольно точно отражает суть процесса – возникновение препятствий нормальному току воздуха в легкие малыша. Обструкцией дыхательных путей называют сужение или полное перекрытие просвета дыхательных путей, которое может возникать в результате либо скопления в просвете бронхов слизи, либо утолщения стенок бронха, либо спазма мышц в его стенке, без нарушений в самой легочной ткани.
Что такое бронхиальная обструкция
Чаще всего при бронхиальной обструкции появляется кашель. Обычно он сухой, мокрота практически не откашливается или ее мало и она очень вязкая. Кашель на фоне аллергии может приобретать характер приступообразного; во время приступа у малыша могут посинеть губы и кончики пальцев – это признак дыхательной недостаточности.
Кроме того, у многих детей отмечается наличие одышки, учащенного и затрудненного дыхания при нагрузке, а если обструкция выраженная – даже в покое. Из-за одышки малыши могут принимать вынужденное положение: они спят на животе, иногда свешивая голову или разместив ее ниже уровня тела, так как в таком положении облегчено отхождение мокроты.
Дыхание больного ребенка слышно на расстоянии. Вдох происходит практически неизменно, а выдох – обычно с усилием, он удлиняется, грудная клетка выглядит вздутой, с втяжением межреберных промежутков.
При выраженных степенях обструкции возможны приступы удушья.
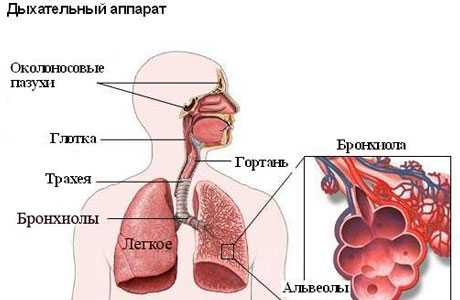
Дыхательная система ребенка
Бронхообструктивный синдром не заболевание и не диагноз – это состояние, возникающее при воздействии различных факторов. Иначе говоря, данный синдром может быть всего лишь одним из множества проявлений различных болезней.
Развитие бронхиальной обструкции на фоне ОРВИ у малышей возникает часто, этому способствуют особенности дыхательной системы ребенка. Она чувствительна к воздействию неблагоприятных факторов, имеет возрастные особенности: диаметр бронхов, проводящих воздух, у детей значительно меньше, чем у взрослых. За счет меньшего диаметра всех бронхов ребенка сопротивление току воздуха при дыхании у него значительно выше и усилий на осуществление дыхания требуется значительно больше. Поэтому для малыша так опасны воспаление и отек стенки бронха, всегда возникающие при бронхитах. Если произойдет уменьшение просвета хотя бы на 1–2 мм, усилий на осуществление дыхания потребуется в два-три раза больше. Кроме того, ухудшению состояния способствует и особенность строения слизистых оболочек бронхов: в них много особых клеток, которые производят большое количество вязкой слизи. Органы дыхательной системы у детей очень обильно кровоснабжаются, а стенки сосудов легко проницаемы для жидкости, что способствует возникновению отечности стенки бронхов.
Дополнительными факторами, способствующими развитию бронхиальной обструкции у малышей, является недостаточная их подвижность в первые месяцы жизни. Частые положения на спине во время сна и бодрствования не способствуют дренажу секрета, слизь застаивается и вызывает воспаление.
Обструктивный бронхит: причины заболевания
Кроме уже описанных особенностей строения бронхов, в развитии бронхиальной обструкции у детей ведущую роль отводят вирусной инфекции.
Факторами риска возникновения обструкции бронхов у ребенка также являются:
- неврологические проблемы;
- наследственная предрасположенность к аллергическим болезням;
- повышенная чувствительность бронхов к внешним влияниям;
- рахит;
- гипотрофия и избыточный вес;
- ранний переход на смеси и смешанное вскармливание;
- респираторные болезни в первые месяцы жизни, особенно в первые полгода.
Одной из немаловажных причин развития обструкции является курение в семье, в том числе и при ребенке.
У малышей до 1 года причинами этого состояния могут стать срыгивания и аспирация пищевых масс, т. е. попадание частиц пищи из ротовой полости в дыхательные пути.
В 2–3 года на первый план выходят другие причины бронхиальной обструкции – это бронхиальная астма, попадание инородных тел в дыхательные пути, тимомегалия – увеличение вилочковой железы, аскаридоз (при миграции паразита в организме), бронхиты, заболевания органов дыхания, пороки сердца.
Обструктивный бронхит: как развивается заболевание
Основной клинический признак синдрома бронхиальной обструкции – затруднение дыхания – возникает из-за того, что при нарушении правильной работы бронхиального дерева и наличии обструкции, т.е. препятствий, воздуху сложно пройти к легким. Тогда на дыхание затрачивается больше сил, усиливается работа дыхательной мускулатуры и возрастает внутригрудное давление. В свою очередь, повышение внутригрудного давления способствует сдавливанию бронхов, и возникают сухие хрипы и свистящие звуки при дыхании.
Основным «виновником» бронхообструктивного синдрома у малышей является воспаление, которое провоцируется всеми факторами – инфекционными, аллергическими, токсическими, физическими и даже неврологическими. Как только в стенке бронха возникает воспалительный процесс, поврежденные клетки тут же начинают производить особые биологически активные вещества – медиаторы воспаления. Они и повышают температуру, вызывают боль, покраснение, сыпь.
Одним из таких веществ является гистамин, известный нам по антигистаминным, или противоаллергическим, лекарствам. Однако его эффекты в организме гораздо обширнее, чем обычно себе представляют родители: в частности, в бронхиальной обструкции он играет одну из ведущих ролей. Из-за него развивается усиленная проницаемость сосудов и возникает отек, происходит усиление производства вязкой мокроты и слизи, развивается спазм бронха и резкое сужение просвета для прохождения воздуха. Итогом и становится проявление бронхообструктивного синдрома. Кроме того, в дальнейшем присоединяется повреждение эпителия, клетки начинают слущиваться и приобретают избыточную чувствительность к казалось бы обычным факторам – например, к прохладному или влажному воздуху. Поэтому в дальнейшем из-за этой повышенной чувствительности приступы обструкции могут повторяться. А это опять приводит к выделению гистамина и воспалению: образуется порочный круг, и все лечебные мероприятия должны быть направлены на разрыв этого круга.
Обструктивный бронхит: диагностика
Провести полноценную диагностику для крохи очень сложно – врачу приходится основываться на данных осмотра и жалобах родителей, а также на результатах прослушивания легких. Важно отметить наличие в семье аллергиков, ранее перенесенные малышом заболевания, данные о наличии хронических инфекций и неблагоприятном течении родов и первых месяцев жизни.
Если у малыша отмечаются рецидивы бронхиальной обструкции, то потребуются еще и дополнительные исследования. Обязательно нужно будет исследовать кровь, особенно лейкоцитарную формулу и скорость оседания эритроцитов, которые покажут наличие воспаления или аллергии. Кроме этого, необходимо исключить инфицирование хламидиями, микоплазмами, цитомегаловирусом, герпесом и пневмоцистозом. Обычно это делается по анализу крови и наличию специфических антител – иммуноглобулинов класса М и G. Стоит исключить у ребенка гельминтозы, т.е. поражения глистами, токсокароз и аскаридоз. Для этого проводят такое же исследование крови на антитела. При исключении этих проблем необходимо проконсультироваться у аллерголога и исследовать специфические IgE – общий и специфические к определенным аллергенам. Возможно, понадобятся и кожные пробы – если малыш старше 1,5–2 лет.
Если имеется подозрение на пневмонию, осложнения или инородное тело в дыхательных путях, рекомендуется провести также рентген грудной клетки. Кроме этого, в каждом конкретном случае врач может порекомендовать и многие другие исследования – бронхографию, бронхоскопию и даже компьютерную томографию.
Обструктивный бронхит: лечение
В тяжелых случаях или если возраст ребенка меньше 1 года, рекомендуется его госпитализация в стационар. Стационарное лечение также проводится малышам с повторными эпизодами бронхиальной обструкции.
Естественно, оптимальное лечение направлено на устранение причины этого состояния – инфекции, аллергии, запыленности и т.д. Кроме этого, нужно максимально полно учитывать все механизмы развития бронхиальной обструкции.
Основными в терапии должны быть мероприятия, улучшающие отхождение мокроты. К ним относится обильное количество питья, причем лучше – обладающего ощелачивающим эффектом, например минеральная вода без газа, молоко или обычная вода.
Активно используются отхаркивающие и муколитические, т.е. разжижающие вязкую мокроту, препараты. Лекарства выбираются строго с учетом возраста малыша, тяжести его состояния, количества и свойств мокроты. Если она необильная и очень вязкая, то будет отходить трудно, поэтому основной целью является разжижение мокроты, снижение ее «липкости» и переход кашля из непродуктивного, сухого, во влажный, отхаркивающий.
Хорошим разжижающим эффектом обладает ингаляционная терапия, особенно через специальные небулайзеры, дающие возможность точно дозировать препараты. Кроме того, препараты вводятся и через рот – в виде сиропов, растворов или капель. Хорошо себя зарекомендовали препараты АМБРОКСОЛА – АМБРОГЕКСАЛ, ФЛАВАМЕД, ЛАЗОЛВАН, АМБРОБЕНЕ, ХАЛИКСОЛ. Они хорошо разжижают мокроту, усиливают ее движение и обладают умеренным противовоспалительным эффектом. Эти препараты можно применять с 3 месяцев.
В терапии легких и среднетяжелых приступов у малышей с 1,5–2 лет можно использовать препараты, содержащие АЦЕТИЛЦИСТЕИН, – ФЛУИМУЦИЛ, АЦЦ, АЦЕСТИН. Особенно эффективны они в первые дни приступа, но их можно принимать только через рот – в ингаляциях их не применяют. Необходимо воздействовать не только на мокроту, но и на мышечный компонент, расслабляя бронхи. Все используемые для этого препараты тщательно подбираются, предпочтение отдается группе ингаляционных форм. Обычно для детей с 2 лет применяют САЛЬБУТАМОЛ через небулайзер. БЕРОДУАЛ и АТРОВЕНТ используют с рождения в виде ингаляций несколько раз в день по назначению врача.
Для облегчения состояния ребенка необходима противовоспалительная терапия, которая снижает отек бронхов и выработку слизи. Одним из таких препаратов является ФЕНСПИРИД (ЭРЕСПАЛ), применяемый с 6 месяцев: он снижает отечность, секрецию слизи, уменьшает воспаление. Дозировать это средство несложно, оно предлагается для малышей в виде сиропа.
В случае тяжелого течения бронхообструкции применяются гормональные препараты – кортикостероиды в виде ингаляции, а в крайне тяжелых случаях – внутримышечно и внутривенно. Это высокоэффективный и безопасный метод лечения, он проводится коротким курсом. Обычно гормоны назначают не более чем на 5–7 дней.
При бронхообструктивном синдроме используют и антигистаминные средства – но только в случае достоверно известной аллергической причины этого состояния либо при изначально неблагополучном аллергическом фоне у малыша. Эти вещества снижают выделение гистамина, о котором шла речь выше. Для малышей до 3 лет применяют только препараты первого поколения – ФЕНИСТИЛ, ФЕНКАРОЛ, ПЕРИТОЛ, СУПРАСТИН. Стоит заметить, однако, что применение их должно быть строго ограничено, так как у них имеется «подсушивающий» слизистые оболочки эффект, что не очень благоприятно может отразиться на вязкости секрета бронхов.
Проводятся так называемые постуральные дренажи и дренажные массажи, то есть лечение определенным положением тела и особыми мероприятиями, улучшающими отток мокроты из бронхов и стимулирующими вентиляционную функцию. Очень полезны специальные дыхательные упражнения, которые помогают эффективнее вентилировать легкие и способствуют расслаблению и успокоению взволнованного малыша.
Антибиотики назначают только при бактериальной природе воспаления, лихорадке выше 38°С в течение 3 и более суток, при симптомах интоксикации или при пневмонии.
Обструктивный бронхит: профилактика
Конечно, приступы бронхиальной обструкции нужно предотвращать. Зная основные причины их развития, стоит разработать для своего крохи меры профилактики.
Первая и самая полезная привычка, которую надо выработать с рождения ребенка, – это здоровый образ жизни. Нужно исключить курение, привести в порядок свое питание и питание малыша, убрав из него потенциальные аллергены и сбалансировав его по основным пищевым компонентам, витаминам и минералам. Необходимо создать гипоаллергенный быт, убрав из дома животных. Также следует поддерживать в помещении температуру 20–22°С и влажность 55–60%.
Для малышей с бронхиальной обструкцией назначается индивидуальная и щадящая схема вакцинации, проводятся мероприятия по лечению очагов хронической инфекции в носу и глотке. Обязательно нужно заниматься закаливанием ребенка, часто и много гулять, адекватно одевать малыша: перекутанные дети чаще и дольше болеют, ведь перегрев снижает иммунитет. Врач может рекомендовать ребенку массаж и гимнастику, дыхательные и дренажные упражнения. Помогут курсы витаминотерапии и общеукрепляющее лечение.
Конечно, бронхиальная обструкция – это серьезное состояние, и очень часто оно пугает родителей. Однако справиться с ним и предотвратить повторные приступы вполне возможно – нужно только знать об этом состоянии, уметь вовремя распознать его первые признаки и правильно оказать малышу помощь совместно с его лечащим доктором.
www.2mm.ru
Обструктивный бронхит у детей: симптомы, лечение и причины
Одним из распространенных заболеваний дыхательных путей у детей является бронхит, характеризующийся многократными рецидивами. Причем 20 % от всех заболеваний бронхитом имеют синдром обструкции, вызывающий бронхиальный отек и дыхательную недостаточность.
Для того чтобы избежать серьезных осложнений, нужно, обнаружив первые симптомы болезни, обратиться к специалисту и начать своевременное лечение.
В данной статье мы расскажем о том, почему проявляется обструктивный бронхит у детей, каковы его симптомы, сколько длится это заболевание, как лечить болезнь не только средствами традиционной медицины, но и народными методами.
Специфика заболевания
Обструктивный бронхит у детей чаще всего возникает в возрасте до 5 лет, что связано с их анатомическими особенностями :
- в этом возрасте ребенок редко может правильно откашливаться;
- иммунная система еще до конца не развита.
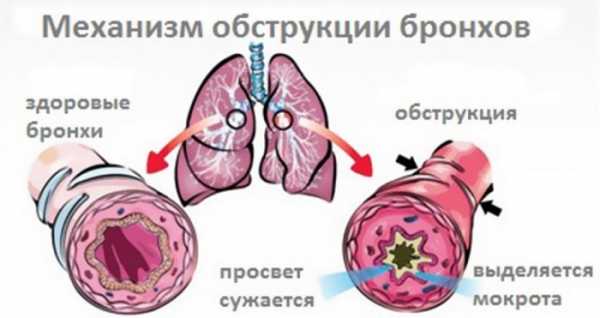
Обструктивный бронхит
Ниже перечислены распространенные причины данного заболевания:
- Проживание в сыром помещении, регулярные переохлаждения, пребывания на сквозняках.
- Частые заболевания ОРВИ, гриппом, ОРЗ, острый бронхит.
- Пассивное курение.
- Аллергический синдром.
- Ослабленный иммунитет.
- Отягощенная наследственность.
Симптомы заболевания
Нередко симптомы обструктивного бронхита у детей проявляются уже на 2 день после того, как развился острый вид болезни. Наличие заболевания помогут определить следующие признаки:
- изнуряющий приступообразный кашель, во время которого совсем не выделяется мокрота. Чаще всего кашель проявляется по утрам;
 при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха;
при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха;- отсутствие аппетита;
- головные боли, мешающие спокойному сну;
- одышка, которая вызывает затрудненный вдох;
- высокая температура;
- приступы удушья, сопровождающиеся кашлем и затрудненным вдохом;
- насморк;
- боль в горле.
Последствия обструктивного бронхита
Если своевременно не обратить внимание на первые симптомы и не начать скорое лечение, то возникает риск развития осложнений, влияющих на качество жизни, порой приводящих к развитию инвалидности:
-
 Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы:
Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы:- влажный кашель с обильными выделениями густой мокроты, при запущенном варианте с кровяными включениями;
- сильные головные боли;
- сильно повышенная температура.
Рецидивирующий бронхит встречается чаще и схож с хроническим, однако имеет менее выраженные признаки.
- Пневмония. Чаще всего развивается у детей до 3 лет, поскольку у них не развита откашливающая функция. У малышей происходит застой мокроты, который затрагивает ткани легких, возникают симптомы дыхательной недостаточности. Если своевременно не лечить болезнь, то она может быть опасна для жизни ребенка.
 Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ.
Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ.- Астма. Аллергический вид обструктивного бронхита нередко приводит к данному осложнению. У малыша возникает одышка, удушье, кашель.
- Обструкция бронхов, затрудняющая выход воздуха из организма, приводит к отеку слизистой.
- Эмфизиема легкого. В результате нарушения вентилирования бронхов происходит нарушение газообмена в легких, которые утрачивают свою эластичность. Ребенок при выдохе не может полностью вытолкнуть воздух наружу, какая-то часть остается в легком. Во время следующего вдоха легкое растягивается, происходит нарастание ткани, увеличивается давление на бронхи. Наблюдается одышка даже при спокойном состоянии.
 Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.
Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.- Отит в качестве последствий обструктивного бронхита развивается не так часто.
Виды заболевания
Обструктивный бронхит у детей имеет следующие виды, отличающиеся друг от друга причиной, вызвавшей заболевание, и некоторыми признаками:
- Аллергический, который развивается из-за воздействия аллергенов, пыльцы растений, шерсти животных, лекарственных препаратов, пищевых добавок. Аллергический вид может проявиться после ОРЗ, ОРВИ, чаще всего возникает осенью и весной. Отличается частотой своих проявлений, нередко возникает до 2 раз в месяц. Аллергический бронхит часто приводит к астме;
 Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер;
Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер;- Рецидивирующий проявляется у детей, часто болеющих ОРЗ и ОРВИ. Родителям нужно насторожиться, если ребенок хоть раз перенес острый обструктивный бронхит, поскольку он характеризуется рецидивами. Рецидивирующий бронхит отличается тяжестью заболевания и нередко требует госпитализации в стационар. Рецидивирующий вид может приводить к развитию бронхиальной астмы.
Диагностика, терапия и меры профилактики заболевания
Обструктивный бронхит диагностируется на основании осмотра ребенка. Врач обращает внимание на такие симптомы, как кашель, повышенная температура тела, наличие хрипов. У больного ребенка прослушиваются сухие и влажные хрипы, регистрируется более длительный и глубокий выдох.
 После выяснения картины заболевания, специалист обычно назначает следующие дополнительные исследования:
После выяснения картины заболевания, специалист обычно назначает следующие дополнительные исследования:
- анализ крови;
- анализ мокроты;
- спирометрию;
- рентгенографию;
- аллергические пробы.
Лечение заболевания
Лечение обструктивного бронхита у детей в домашних условиях разрешено только для старшего дошкольного возраста, малыши до 3 лет с данным диагнозом должны наблюдаться в стационаре. Лечение предполагает комплекс специальных мероприятий и средств.
к оглавлению ↑Режим ребенка
Важную роль, облегчающую состояние ребенка, играет режим, который включает в себя:
- соблюдение постельного режима. Рекомендуется только при остром состоянии, после того, как малышу становится легче, его не нужно удерживать в постели. Рекомендуется с ним выходить на улицу, желательно гулять подальше от оживленных трасс. Единственное, на что нужно обращать внимание родителям, – чтобы ребенок не играл в активные игры;
 диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда;
диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда;- повышенное употребление жидкости помогает разжижать мокроту, выводить токсины, снижать температуру. Следует избегать сладких и кислых напитков. Лучше ребенку давать некислые морсы, компоты, щелочную минеральную воду;
- ежедневная уборка, регулярное проветривание, увлажнение воздуха значительно облегчат дыхание малыша;
- в период заболевания необходимо ограничить контакт детей с домашними животными, коврами, синтетическими изделиями.
Медикаментозное лечение
Лечить заболевание медицинскими препаратами можно только под наблюдением врача, самолечение опасно для жизни и здоровья ребенка. Чаще всего специалисты назначают:
- Противовирусные средства: Генферон, Виферон.
 Антибиотики: Цефазолин, Макропен, Сумамед.
Антибиотики: Цефазолин, Макропен, Сумамед.- Муколитики: Амброксол, Лазолван, Мукалтин, Амбробене.
- Ингаляции: Сальбутамол, Беродуал.
- Препараты на основе теофиллина: Эуфиллин, Теофиллин.
- Антигистаминные средства: Зиртек, Супрастин, Тавегил.
- Гормональные препараты: Пульмикорт.
Необходимо помнить, что ребенка младше 3 лет лечить муколитиками нельзя, поскольку у него не сформирована откашливающая функция.
к оглавлению ↑Дополнительное лечение
Лечение данного серьезного заболевания включает следующие мероприятия, которые облегчают симптомы заболевания у ребенка и усиливают действие лекарств:
 ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал;
ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал;- дренажный массаж помогает лучшему отхождению мокроты;
- физиолечение способствует разжижению мокроты, снятию воспаления;
- дыхательная гимнастика также позволяет избавиться от мокроты.
Совет: для избавления от мокроты можно задувать свечку или надувать воздушный шарик.
к оглавлению ↑Лечение заболевания народными средствами
Лечить болезнь можно также народными средствами. Важно помнить, что лечить ребенка с их помощью нужно только после консультации с врачом.
 Классические способы терапии народными средствами:
Классические способы терапии народными средствами:
- аппликации, приготовленные при помощи горчицы, меда, алоэ;
- можно приготовить из отварного лука кашицу, добавив 4 ст. л. меда и 2 ст. л. сахара. Принимать по 1 ч. л. Трижды в день;
- из горячего картофельного пюре приготовить лепешку, немного остудить и положить на спинку ребенку, укутав сверху теплой простыней.
Профилактика болезни
Избежать повторного проявления обструктивного бронхита поможет несложная профилактика:
 Регулярная влажная уборка комнаты, где спит ребенок.
Регулярная влажная уборка комнаты, где спит ребенок.- Ограничение контакта с аллергеном.
- Защита от резких запахов.
- Ежедневные прогулки в отдаленных от дорог местах.
- Полноценное питание.
- Соблюдение режима дня.
- Закаливание.
Обструктивный бронхит у ребенка является серьезным заболеванием, однако, вполне излечимым. Обнаружив его первые признаки, нужно срочно обратиться к специалисту для назначения грамотного лечения, что позволит избежать осложнений.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...opnevmonii.ru
Обструктивный бронхит у детей симптомы, лечение, профилактика, причины заболевания
Что такое Обструктивный бронхит у детей -
Заболевания дыхательных путей касаются рано или поздно каждого ребенка. Это не только ОРВИ, но и ларингиты, бронхиты, пневмонии и трахеиты. Бронхиты представляю собой осложнения болезней верхних дыхательных путей. Обструкция – это нарушение проходимости чего-либо, сужение, которое влияет на функционирование органа.
Обструктивный бронхит у детей – болезнь легких, которая проявляется сужением или спазмом бронхов, как результат – накоплением слизи, что негативно влияет на дыхательный процесс, усложняя его.
Обструктивный бронхит бывает острым и хроническим. Это заболевание характерно, в основном, для детей младшего возраста.
Что провоцирует / Причины Обструктивного бронхита у детей
1. Частые и недолеченные бронхиты
2. Врожденные пороки развития бронхов
3. Гипоксия во время беременности и в процессе родов
4. Недоношенность
5. Ранние инфекции
6. Родовые травмы
Причинами острого обструктивного бронхита у детей часто являются вирусы гриппа, респираторно-синцитиальные вирусы, аденовирусы, вирусы парагриппа третьего типа, вирусно-бактериальныеассоциации, риновирусы. При рецидивирующих обструктивных бронхитам в смывах с бронхов часто обнаруживают микоплазмы, герпесвирусы, хламидии.
В группе риска – дети:
- имеющие ослабленный иммунитет
- с повышенным аллергическим фоном
- страдающие ОРВИ
- с генетической предрасположенностью
Факторы, которые способствуют развитию заболевания:
- загрязненность атмосферного воздуха (в основном – двуокисью серы)
- пассивное курение (в основном – когда курят родители)
- дефицит антипротеаз
- контакт с кадмием, кремнием
Патогенез (что происходит?) во время Обструктивного бронхита у детей
Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что вызывает его сужение, отек и нарушение бронхиальной проводимости.
Генетическая склонность плюс влияние факторов окружающей среды приводит к тому, что развивается воспалительный процесс, в который вовлечены мелкие и средние бронхи, а также перибронхиальная ткань. Результат – нарушение движения ресничек мерцательного эпителия, а позже и его метаплазия, утрата клеток реснитчатого типа и увеличение количества бокаловидных клеток. Дальше изменяется состав бронхиального секрета, развивается мукостаз и блокада мелких бронхов, как результат – нарушение вентиляционно-перфузионного равновесия.
Уменьшается содержание неспецифических факторов местного иммунитета в секрете бронхов, а они отвечают за защиту организма от вирусов и микробов. К таким факторам относится интерферон, лактоферин, лизоцим. В вязком и густом бронхиальном секрете снижены бактерицидные свойства, потому в нем развиваются патогенны: бактерии, вирусы, грибки. Важная роль в патогенезе принадлежит активации холинергических факторов вегетативной нервной системы, которые провоцируют бронхоспастические реакции.
Описанные выше механизмы в комплексе вызывают отек слизистой бронхов, гиперсекрецию слизи и спазм гладкой мускулатуры. В сумме это обструктивный бронхит.
Симптомы Обструктивного бронхита у детей
1. Приступообразный кашель
2. Большое количество вязкой мокроты
3. Тяжелое откашливание мокроты
4. Во время приступа кашля – цианоз губ и пальцев, что говорит о дыхательной недостаточности
5. Вероятна одышка при физических нагрузках, а при тяжелой форме заболевания и в состоянии покоя. Одышка отличается от «сердечной» тем, что ребенок лучше спит на животе, а не стремится спать сидя или стоять, поскольку именно лежа мокрота отходит лучше.
Диагностика Обструктивного бронхита у детей
Диагностируют обструктивный бронхит у детей по типичным симптомам, но обязательны такие исследования:
- физикальные
- эндоскопические
- функциональные
- рентгенологические
- лабораторные
Физикальные данные отличаются в зависимости от стадии и формы обструктивного бронхита у ребенка. Когда болезнь прогрессирует, появляется коробочный перкуторный звук над легкими, ослабевает дрожание голоса, уменьшается подвижность легочных краев. Аускультативные методы выявляют свистящие хрипы при форсированном выдохе, жесткое дыхание, а в стадии обострения еще и влажные хрипы. После откашливания меняются количество или тональность хрипов.
Чтобы исключить локальные и диссеминированные поражения легких, применяют рентгенографию. Этот метод позволяет также выявить сопутствующие болезни. Через 2-3 года продолжения заболевания обнаруживают деформацию корней легких, усиление бронхиального рисунка, эмфизему легких.
При диагностировании хронического обструктивного бронхита у детей исследуют функцию внешнего дыхания. Применяют спирометрию, включая ингаляционные пробы, пневмотрахометрию, пикфлоуметрию. С помощью данных, которые получены этими методами, определяют нарушения легочной вентиляции, наличие, степень и обратимость бронхиальной обструкции, стадию хронического обструктивного бронхита.
При обструктивном бронхите с помощью лечебно-диагностической бронхоскопии осматривают слизистую бронхов, делают забор мокроты и бронхоальвеолярный лаваж. Бронхографию применяюь лишь в некоторых случаях – чтобы исключить бронхоэктазы.
Лабораторная диагностика:
- биохимические показатели крови (фибриноген, общий белок и белковые фракции, билирубин, сиаловые кислоты, глюкоза, аминотрансферазы и т.д.)
- общий анализ крови
- общий анализ мочи
Степень дыхательной недостаточности при заболевании обструктивным бронхитом определяют при помощи газового состава крови и КОС. Врачи могут назначить бактериологическое и микроскопическое исследование мокроты и лаважной жидкости. Чтобы дифференцировать заболевание с туберкулезом легких, применяют такие методы как ПЦР и КУБ.
Обострение хронического обструктивного бронхита при диагностике отличают от бронхиальной астмы, бронхоэктатической болезни, туберкулеза, пневмонии, рака легких у детей.
Лечение Обструктивного бронхита у детей
Если обструктивный бронхит у ребенка возник как осложнение гриппа, понадобится антибиотикотерапия. Но для этого нужно взять мокроту на посев и определить чувствительность возбудителя к антибиотикам. Врачи могут прописать антибиотики в таблеточной форме. Если после 4 суток такого лечения эффекта не обнаруживается, то применяют препараты в виде уколов.
Для защиты дыхательных путей от дисбактериоза, который может еще сильнее навредить малышу, применяют антигрибковые и бифидопреператы. Последние нельзя применять вместе с антибиотиками. Лечение заболевания проводится при помощи муколитиков. Это группа препаратов, которые оказывают разжижающее мокроту и отхаркивающее действие. Не занимайтесь самолечением, ведь не все муколитики подходят детям. Название лекарств и дозировку должен указать лечащий врач.
При сухом приступообразном кашле врачи могут прописать средства, которые влияют на кашлевой центр мозга, например, либексин. Но, если присутствует мокрота, такие средства использовать нельзя.
Иногда применяют бронходилятаторы. Это расширители, например, эуфиллин и бронхолитин. Сегодня применение этих препаратов становится всё менее распространенным по причине множества побочных эффектов, которые они вызывают.
Для лечения хронического обструктивного бронхита принимают антибиотики курсами. Непрерывный их прием очень вреден. На первое место выходят иммунные препараты. Актуально применение иммунных препаратов растительного происхождения. Ребенку делают периодический перкуторный массаж по спинке в позах, которые способствуют лучшему отхождению мокроты.
Нужно обеспечить больному ребенку полноценное, богатое белками и витаминами питание. Делайте с ребенком дыхательную гимнастику.
Профилактика Обструктивного бронхита у детей
1. Приучайте малыша регулярно мыть руки, особенно зимой и осенью, когда очень распространены вирусные заболевания.
2. На случай, если нет возможности вымыть руки, при ребенке всегда должно быть антибактериальное дезинфицирующее средство. Аптеки и супермаркеты предоставляют широкий выбор таких средств разной ценовой категории.
3. Ограничить контакт ребенка с больными людьми.
4. Избегайте курения возле ребенка и, в особенности, курения в квартире. Даже если в комнате ребенка не чувствуется дым, он может там присутствовать, негативно сказываясь на дыхательной системе вашего сына или дочери.
5. Не водите ребенка в заведения, где курят.
6. Обсудите с вашим педиатром возможности вакцинации. Вакцины от гриппа и пневмонии снизят вероятность бронхита как осложнения данных заболеваний.
Смотрите также: Обсессивно-компульсивное расстройство у детей, Амблиопия обскурационная, Острый обструктивный ларингит (круп), Обследование больных в екстренной хирургии, Ананкастное (обсессивно-компульсивное) расстройство личности, Обсессивно-компульсивное расстройство, Обсессивно-компульсивное расстройство
medsait.ru