Увеличение СОЭ. Диагностические исследования, оценка. Постановка соэ
Оседание эритроцитов РОЭ
Оседание эритроцитов — это скорость самопроизвольного оседания эритроцитов в предохраненной от свертывания крови. Широко применяемый термин «реакция оседания эритроцитов» (РОЭ) неточен, так как здесь нет реакции. В токе крови эритроциты, несущие отрицательный электрический заряд, взаимно отталкиваются, что препятствует их склеиванию. Вне кровеносных сосудов, например в пробирке, эритроциты в силу тяжести начинают опускаться, а затем соединяются в группы (агломерация), которые вследствие большей их тяжести оседают быстрее. Агломерации эритроцитов и, следовательно, ускорению оседания эритроцитов способствует увеличение некоторых белковых компонентов плазмы (глобулины, фибриноген и мукополисахариды). Ускорение оседания эритроцитов наблюдается при большинстве воспалительных заболеваний, инфекций, при распаде тканей, злокачественных опухолях, коллагенозах, нефрозах и др. Для некоторых заболеваний характерно отсутствие ускорения оседания эритроцитов в начале болезни (брюшной тиф, эпидемический гепатит) или замедление оседания эритроцитов (сердечная недостаточность, эритремия).
Оседание эритроцитов редко служит самостоятельным диагностическим симптомом; в основном оно является показателем тяжести процесса, особенно при туберкулезе, ревматизме, коллагенозах. Оседание эритроцитов не всегда меняется параллельно другим показателям активности воспалительного процесса, например ускорение оседания эритроцитов наступает позднее, чем лейкоцитоз и повышение температуры при инфаркте миокарда, аппендиците, и нормализуется медленнее их.
При обнаружении нормального оседания эритроцитов нельзя исключить болезни, для которой характерно его ускорение. Ускоренное оседание эритроцитов не бывает у здоровых.
Аппарат Панченкова. Установка капилляра.
Техника исследования. В СССР был наиболее принят микрометод Панченкова. Градуированный на 100 мм капилляр Панченкова промывают насасыванием 5% раствора лимоннокислого натрия (двуосновного), набирают в него 50 мм того же раствора и выдувают его на часовое стекло или в маленькую пробирку. После укола пальца набирают кровь в тот же капилляр 2 раза по 100 мм и выдувают в реактив, хорошо перемешивают и набирают смесь в капилляр до метки «О» (при навыке можно набирать половину объемов реактива и крови). Зажав верхний конец капилляра пальцем, его вставляют в аппарат Панченкова (рис.) строго вертикально. Точно через час отмечают результаты — высоту столбика плазмы в миллиметрах. Норма — 4—10 мм для мужчин, 4—14 мм для женщин.
Оседание эритроцитов — отстаивание эритроцитов на дне сосуда при сохранении крови в несвертывающемся состоянии. Кровь при стоянии разделяется на два слоя. Верхний (прозрачный) — плазма, нижний — осевшие эритроциты, соединенные в комки (агломерация). Разделение на слои протекает с различной скоростью в зависимости от состояния организма и изменений состава крови.
Механизм реакции оседания эритроцитов (РОЭ) сложен и до конца не выяснен. Поддержание эритроцитов во взвешенном состоянии обусловлено наличием электростатических сил в системе крови: одноименно (отрицательно) заряженные эритроциты отталкиваются. Важное значение придают белкам кровяной плазмы, соотношению между фибриногеном и глобулином (особенно гамма-глобулином), с одной стороны, и альбуминами,— с другой. В результате усиленного распада клеток при различных патологических процессах указанное соотношение сдвигается в сторону крупномолекулярных белков — фибриногена и глобулинов. Частицы их несут меньший электрический заряд, чем молекулы мелкодисперсного альбумина, и поэтому менее интенсивно отталкиваются одна от другой. Эритроциты крови, в которой много фибриногена и глобулинов, легче склеиваются и выпадают в осадок. Имеют значение и другие факторы: уровень содержания в крови мукополисахаридов и мукопротеидов, липоидов (величина лецитин-холестеринового коэффициента), желчных кислот, кислотно-щелочное равновесие, вязкость крови, количество эритроцитов в исследуемой крови.
Методика постановки реакции оседания эритроцитов. Исследование скорости оседания эритроцитовпроизводится макро- и микрометодами. Общее в них — добавление к крови раствора лимоннокислого натрия, препятствующего свертыванию.
В СССР наиболее распространен микрометод Панченкова. Аппарат Панченкова состоит из штатива, в который устанавливают одновременно вертикально четыре пипетки (капилляра) диаметром 1 мм, градуированные от 0 (сверху) до 100 (снизу). Предварительно смочив пипетку до верха 5% раствором лимоннокислого натрия, набирают его до метки р (против деления 50), а затем выпускают в пробирку или на часовое стекло. Делают укол в мякоть пальца и той же пипеткой набирают дважды кровь до метки к (против деления 0), сразу смешивая ее с раствором лимоннокислого натрия (соотношение крови и раствора лимоннокислого натрия 4 : 1) в пробирке или на часовом стекле. Смесь набирают в пипетку до метки 0, ставят в штатив и через нас смотрят, на сколько делений опустились (осели) эритроциты (в мм). Норма — от 4 до 10 мм.
По методу Вастергрена из локтевой вены берут 1,6 мл крови шприцем, в который предварительно набирают 0,4 мл 3,8% раствора лимоннокислого натрия. Смешивают в стаканчике и набирают в пипетку высотой 30 см при диаметре 3 мм. Пипетку заполняют до нулевой метки и ставят вертикально в специальный штатив. В норме за час образуется столбик плазмы в 3—7 мм. Этот метод считается более точным, но практически менее удобен (взятие крови из вены).
Фракционное исследование реакции оседания эритроцитов (ФРОЭ) (каждые 15 мин. в течение 2 часов с последующим вычерчиванием кривой) отражает активность патологического процесса, по мнению ряда авторов, в большей степени, чем суммарная цифра РОЭ. У здоровых людей оседание идет сравнительно равномерно, а при ряде заболеваний (туберкулез, пневмония) максимум оседания, выражающийся выбуханием кривой ФРОЭ, отмечается в начальные моменты реакции: кривая сдвигается влево.
Модифицированная реакция оседания эритроцитов, предложенная А. М. Ефманом, основана на добавлении к цитратной крови различных лизатов. При этом получаются величины РОЭ, позволяющие судить о том, какой орган патологически изменен и каков характер патологического процесса — дегенеративный или воспалительный.
Источники ошибок при постановке и трактовке РОЭ. На скорости оседания эритроцитов, помимо основного патологического процесса, отражается ряд дополнительных факторов — прием лекарств, физиотерапевтические процедуры и характер питания. Замедляют оседание эритроцитов салициловые препараты, кальций, ртутные диуретики, хинин, люминал. Ускоряют оседание эритроцитов препараты серы, длительный прием гидрокарбоната натрия (соды), вакцинотерапия, серотерапия, переливание крови. Ускорение РОЭ, полученное на следующий день после ванн, душей, гелиотерапии, массажа, не имеет диагностического значения. Необходимо учитывать температуру воздуха лабораторного помещения: колебания в 5° уже оказывают заметное влияние, поэтому не следует ставить штатив с пипетками около окна, отопительной батареи. Сказывается на скорости оседания эритроцитов небрежность в работе: остатки спирта или эфира в игле или шприце; недостаточные глубина укола пальца, перемешивание крови с раствором лимоннокислого натрия, встряхивание пипетки и т. п. Следует учитывать и предел точности метода — он составляет ±5%.
Физиологические колебания. У женщин РОЭ несколько выше, чем у мужчин (на 3—4 мм). Незначительное ускорение РОЭ наблюдается во время менструаций, более выраженное — при беременности. РОЭ у новорожденных замедлена (1—2 мм), в грудном возрасте — 4—8—12 мм в 1 час. У старых людей РОЭ несколько ускоряется, иногда до 20 мм в час. В течение суток наблюдаются колебания, вечером РОЭ обычно выше. Пищеварение вызывает (непостоянно) незначительное ускорение РОЭ.
Клиническое значение. РОЭ является неспецифической реакцией общего характера и как клинический тест играет примерно такую же роль, как изменение температуры тела или числа лейкоцитов. Ускорение РОЭ, зависящее в основном от белковых, коллоидных сдвигов, может наблюдаться при самых разнообразных состояниях, сопровождающихся тканевым распадом или некрозом, воспалительными процессами, аллергическими реакциями, иммунологическими сдвигами. Ускорение РОЭ при воспалительных процессах обычно появляется позднее (на сутки и более), чем повышение температуры, но держится еще некоторое время по окончании его. Значительно большее диагностическое и прогностическое значение, чем однократное определение, имеют повторные определения РОЭ (в динамике) у одного и того же больного. Незначительные ускорения РОЭ (особенно при однократном исследовании) могут отмечаться при астении, неврастении, гипертиреозе. РОЭ оказывается значительно ускоренной при тяжелых общих заболеваниях (туберкулез легких, лейкозы, затяжной септический эндокардит и др.). Однако в ряде случаев не следует делать вывод о неблагоприятном значении высоких цифр РОЭ (например, высокой РОЭ сопровождаются крупозная пневмония, ревматизм в активной фазе), так как степень ее ускорения не определяет исход заболевания. Большее значение имеет динамика цифр РОЭ. Показания РОЭ необходимо рассматривать не изолированно, а в связи с общей картиной заболевания и его динамикой. Нормальная РОЭ не исключает заболевания, так как она может зависеть от ареактивности организма.
Неускоренная РОЭ считается характерной для отдельных инфекций — брюшного тифа, гриппа, гепатита эпидемического. Высокие цифры РОЭ нередко отмечаются не в первые часы клинического проявления заболевания (например, при перфоративной язве желудка, остром аппендиците, инфаркте миокарда и др.). Диагностическое значение имеет и замедление оседания эритроцитов (до 1—3 мм), которое наблюдается при полицитемии, недостаточности кровообращения, эмфиземе легких, некоторых аллергических состояниях, при эксикозе у детей грудного возраста. Не обнаружено прямой зависимости между повышением температуры, изменениями белой крови и степенью ускорения РОЭ. Эти показатели отражают разные стороны патологического процесса и взаимно дополняют друг друга. Параллелизм отмечается между ускоренной РОЭ и токсической зернистостью нейтрофилов. При остро возникающих заболеваниях предпочтение следует отдавать измерению температуры и исследованию белой крови, так как РОЭ не сразу реагирует на патологический процесс. Оседание эритроцитов, отличаясь стабильностью, приобретает значение не в первые, а в последующие стадии болезни, а также при хронических заболеваниях.
Реакция оседания эритроцитов при отдельных заболеваниях. Типичные изменения РОЭ, имеющие практическое значение, наблюдаются при туберкулезе, ревматизме, инфаркте миокарда, злокачественных опухолях, малярии и других инфекциях, гнойных процессах. При туберкулезе легких степень ускорения РОЭ зависит от тяжести анатомического процесса, наличия распада, степени активности процесса и его компенсации. РОЭ при туберкулезе имеет прогностическое значение (при высоких цифрах прогноз неблагоприятный), а также для контроля за эффективностью лечения. При нетуберкулезных пневмониях и плевритах ускорение РОЭ обычно исчезает быстрее й носит более правильный, циклический, характер. РОЭ закономерно и круто повышается при таких острых инфекциях, как рожа, скарлатина. При брюшном тифе РОЭ запаздывает на всю первую неделю заболевания, достигая максимума на третьей неделе. При малярии РОЭ ускоряется в острой стадии, после приступа наступает относительное замедление. Значительное ускорение РОЭ наблюдается при сифилисе. В активной стадии ревматизма, особенно при суставных формах, РОЭ резко ускорена. Вяло текущие формы ревмокардита при декомпенсированном пороке сердца могут не сопровождаться ускорением РОЭ. Выраженное ускорение РОЭ отмечается при системной красной волчанке (до 60—80 мм в 1 час), ревматоидном (инфекционном неспецифическом) полиартрите, в меньшей степени при артритах другой этиологии, особенно обменных. С высокими цифрами РОЭ протекают затяжной септический эндокардит, миеломная болезнь, нефрозы, уремические состояния, лейкозы, анемии. Важное диагностическое значение имеет ускорение РОЭ при инфаркте миокарда, которое появляется на 2—4-й день заболевания, а также при злокачественных опухолях, диабете. Резкое ускорение РОЭ наблюдается при острых менингитах, энцефалитах. В хирургической практике высокие цифры РОЭ отмечаются при гнойных инфекциях, после оперативных вмешательств, нагноительных заболеваниях легких, деструктивных формах острого холецистита. См. также Кровь (методы исследования).
www.medical-enc.ru
Увеличение СОЭ. Диагностические исследования, оценка
Диагностические исследования
Объем дополнительных лабораторных исследований устанавливается на основании тяжести симптомов заболевания и данных, полученных при сборе анамнеза и физикальном обследовании.Если жалобы, клинические симптомы и данные анамнеза указывают на какую-либо определенную причину повышения СОЭ, то лабораторное исследование должно проводиться в том же направлении.
Если же у больного имеются симптомы патологии, но очевидной причины повышения СОЭ не обнаруживается, показано дальнейшее обследование, однако использование дополнительных сложных или инвазивных методов нецелесообразно до тех пор, пока с помощью простых методов не удается определить направление диагностического поиска.
Zacharski и Kyle, исследуя в клинике Мейо больных с показателем СОЭ не менее 100 мм/ч, у 251 из 263 больных смогли поставить диагноз или по крайней мере обнаружить убедительное направление диагностики на основании сбора анамнеза, физикального обследования, определения уровня гемоглобина, числа лейкоцитов, формулы крови, данных рентгенограммы грудной клетки и анализа мочи.
У 12 больных диагноз был установлен с помощью дополнительных методов обследования: у 6 больных — на основании электрофореза белков плазмы, у 8 больных — на основании анализа костного мозга, у 2 больных — на основании исследования азота мочевины.
Необходимо отметить, что эти авторы исследовали отобранную группу больных, среди которых инфекции составили только 8%, а у 58% больных обнаружились злокачественные опухоли. Abengowe, исследуя, популяции амбулаторных и стационарных больных в больнице общего профиля, обнаружил, что с помощью микробиологического исследования мочи, крови, мокроты, клинического анализа крови, рентгенограммы грудной клетки, внутривенной пиелографии удается обнаружить причину повышения СОЭ у большинства больных.
Ford и соавт., исследуя в терапевтическом отделении общего профиля больных с показателем СОЭ не менее 100 мм/ч, обнаружили, что с помощью тщательного сбора анамнеза и физикального обследования можно предположить диагноз у большинства больных.
Если же диагноз остается неясным, эти авторы рекомендуют сделать общий анализ крови, исследовать азот мочевины, электролиты плазмы, состав белков плазмы, анализ мочи, провести посев мочи и мокроты, электрокардиографию и рентгенографию грудной клетки.
С помощью такой тактики можно поставить диагноз у 54% больных и у 41% больных определить показания для использования других, более сложных методов исследования. На практике диагностическая тактика врача в значительной степени зависит от условий, в которых он работает.
Таким образом, диагностический подход к оценке больных с повышенным СОЭ остается пока эмпирическим, хотя при выборе методов исследования следует полагаться в первую очередь на данные анамнеза и физикальнoгo обследования.
Оценка
Для установления причины повышения СОЭ необходимы данные тщательно собранного анамнеза, подробного физикального обследования и ограниченные лабораторные результаты. Полученные данные объединяются, сравниваются и сопоставляются с клинической характеристикой заболеваний, перечисленных в табл. 147.Касаясь дифференциальной диагностики, нам представляется более целесообразным не описывать детально каждое из заболеваний, а рассмотреть подробно дифференциально-диагностический подход. Клиническая характеристика заболеваний достаточно подробно изложена в литературе.
Один из диагностических алгоритмов для больного с увеличенной СОЭ представлен на рис. 179. Если при этом нет никаких клинических симптомов, то врач оказывается в довольно сложной ситуации выбора.
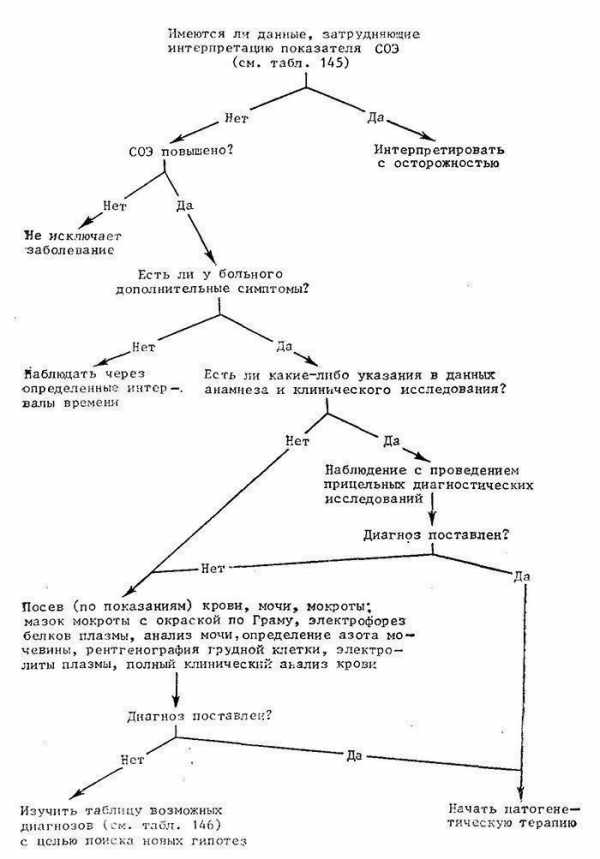 Рис. 179. Схема диагностического подхода в случае увеличения СОЭ. Следует ли подвергать потенциально здорового человека подробному обследованию, что сопряжено с расходами и беспокойством? И напротив, может ли врач не предпринимать обследования, если существует вероятность обнаружения потенциально серьезного и поддающегося лечению заболевания?
Рис. 179. Схема диагностического подхода в случае увеличения СОЭ. Следует ли подвергать потенциально здорового человека подробному обследованию, что сопряжено с расходами и беспокойством? И напротив, может ли врач не предпринимать обследования, если существует вероятность обнаружения потенциально серьезного и поддающегося лечению заболевания? В подобных случаях мы рекомендуем вместо подробного обследования регулярные осмотры больного. Использование определения СОЭ у субъективно здоровых лиц для выявления скрытых заболеваний не оправдано данными литературы и не соответствует критериям, предъявляемым к скрининг-тестам.
Как упоминалось выше, наличие патологической СОЭ не всегда доказывает наличие заболевания (см. табл. 145). Даже если предположить, что у больного, не предъявляющего жалоб, имеется заболевание, проявляющееся лишь повышением СОЭ, всегда важно представить, что даст врачу подробное обследование данного больного и потенциальное точное установление нозологического диагноза.
Если у больного злокачественное заболевание, повышение СОЭ может быть признаком метастатического процесса. При отсутствии жалоб установление диагноза метастатического процесса не даст никакой надежды на излечение заболевания и вызовет значительною психологическую травму.
Если у больного инфекционный процесс, то отсутствие клинической симптоматики заставляет усомниться в его клинической значимости, в этих случаях лечение необязательно, достаточно лишь наблюдения за клиническим течением заболевания.
При коллагенозе установление точного нозологического диагноза, как правило, не изменит проводимую терапию, поскольку полное излечение заболевания обычно невозможно, а операция чаще всего проводится симптоматически.
Настойчивое продолжение обследования у больных, не предъявляющих жалоб и не имеющих клинических симптомов, само по себе сопряжено с определенным риском. Чем старательнее врач ищет заболевание, тем более вероятно, что он его найдет, независимо от того, существует ли оно на самом деле, и даже если оно существует, является ли оно причиной увеличенной СОЭ.
Сам процесс установления точного нозологического диагноза может оказывать отрицательное действие на больного. Подробное обследование больного, предъявляющего жалобы, оправдано, так как в этом случае врач, не гарантируя успеха, пытается установить причину жалоб больного и устранить ее.
Если же человек не предъявляет никаких жалоб, то ситуация совершенно другая: в этом случае врач, предлагая обследование, заведомо гарантирует больному улучшение состояния в случае обнаружения заболевания. Следовательно, если улучшение невозможно, то дальнейшее обследование может оказать на больного отрицательное действие.
Таким образом, при обследований лиц с отсутствием жалоб и увеличенным СОЭ мы рекомендуем избегать подробного обследование до тех пор, пока у больного не появятся какие-либо жалобы. Если врач все же предпочитает подробно обследовать больного, то он должен сознавать диагностические ограничения результатов анализа СОЭ и проводить минимум дополнительных методов обследования.
Список лабораторных анализов в предлагаемом алгоритме лишь приблизительно определяет направление дальнейшего исследования.
Тейлор Р.Б.
medbe.ru
Скорость оседания эритроцитов — WiKi
Штатив с капиллярными стеклянными трубками для определения скорости оседания эритроцитов. Метод Панченкова Сравнение скорости оседания эритроцитов (слева 76 мм/час, справа 5 мм/час). Метод Вестергрена
Сравнение скорости оседания эритроцитов (слева 76 мм/час, справа 5 мм/час). Метод Вестергрена Ско́рость оседа́ния эритроци́тов (СОЭ) — неспецифический лабораторный показатель крови, отражающий соотношение фракций белков плазмы; изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса. Также этот показатель известен под названием «Реакция оседания эритроцитов», РОЭ.
Проба основывается на способности эритроцитов (в лишённой возможности свёртывания крови) оседать под действием гравитации. В норме величина СОЭ у женщин находится в пределах 2—15 мм/час, а у мужчин — 1—10 мм/час.
История метода
В 1918 г. Fahraeus обнаружил, что скорость оседания эритроцитов изменяется у беременных, в последующем он выявил, что СОЭ изменяется также при многих заболеваниях[1].
Вестергрен в 1926 г. и Уинтроп 1935 г. разработали методы, которые и сейчас используют в клинической практике для определения СОЭ.
Принцип метода
Плотность эритроцитов превышает плотность плазмы, поэтому они медленно оседают на дно пробирки. Скорость, с которой происходит оседание эритроцитов, в основном определяется степенью их агрегации, то есть способностью слипаться вместе (не путать с агглютинацией). Из-за того, что при образовании агрегатов уменьшается отношение площади поверхности частиц к их объёму, сопротивление агрегатов эритроцитов трению оказывается меньше, чем суммарное сопротивление отдельных эритроцитов, поэтому скорость их оседания увеличивается.
Поверхность эритроцитов обладает отрицательным зарядом, который препятствует агрегации из-за возникающих при сближении сил кулоновского отталкивания. Агрегация эритроцитов главным образом зависит от величины их поверхностного потенциала и белкового состава плазмы крови. Степень агрегации (а значит и СОЭ) повышается при увеличении концентрации в плазме т. н. белков острой фазы — маркеров воспалительного процесса. В первую очередь — фибриногена и иммуноглобулинов, в меньшей степени C-реактивного белка, церулоплазмина и других.
Небольшие изменения концентрации сывороточного альбумина влияют на СОЭ мало и неоднозначно, однако значительное падение концентрации альбумина при патологических состояниях приводит к повышению СОЭ. Поскольку альбумин с одной стороны, как и остальные белки, может способствовать агрегации, но, с другой стороны, как главный транспортный белок крови, обладает большим сродством к поверхности частиц, адсорбируясь на поверхности и препятствуя их слипанию. Являясь основным белком плазмы, альбумин во многом определяет её вязкость, уменьшение которой при понижении его концентрации уменьшает сопротивление трению и увеличивает скорость оседания.
Методика определения
Определение СОЭ проводят методом Панченкова (в капилляре Панченкова), либо методом Вестергрена (в пробирке).
По методу Панченкова
В градуированный на 100 делений капилляр Панченкова набирают до метки «Р» 5%-ый раствор цитрата натрия (антикоагулянт) и переносят его на часовое стекло. Затем в тот же капилляр набирают дважды кровь до метки «К» и оба раза выдувают её на часовое стекло (достигается соотношение крови 4:1). Кровь, тщательно перемешанную с цитратом натрия, вновь набирают в капилляр до метки «К». Капилляр ставят в специальный штатив строго вертикально. СОЭ учитывают через 1 час, при необходимости через 24 часа и выражают в миллиметрах.
По методу Вестергрена (в пробирке)
Метод Вестергрена — это международный метод определения СОЭ. Он отличается от метода Панченкова характеристиками используемых пробирок и калибровкой шкалы результатов. Результаты, получаемые этим методом, в области нормальных значений совпадают с результатами, получаемыми методом Панченкова. Но метод Вестергрена более чувствителен к повышению СОЭ, и результаты в зоне повышенных значений СОЭ будут точнее результатов, получаемых методом Панченкова.
Для выполнения определения СОЭ по методу Вестергрена необходима венозная кровь, взятая с цитратом натрия 3,8 % в соотношении 4:1. Также используется венозная кровь, взятая с ЭДТА (1,5 мг/мл) и затем разведённая цитратом натрия или физиологическим раствором в соотношении 4:1. Метод выполняется в специальных пробирках Вестергрена с просветом 2,4—2,5 мм и шкалой, градуированной в 200 мм. СОЭ считывают в мм за 1 час.
Интерпретация
Более ста лет данный лабораторный тест применяется для количественного определения интенсивности разнообразных воспалительных процессов. Так, чаще всего увеличение СОЭ связано с острой и хронической инфекцией, иммунопатологическими заболеваниями, инфарктами внутренних органов.
Хотя воспаление и является наиболее частой причиной ускорения оседания эритроцитов, увеличение СОЭ также может обусловливаться и другими, в том числе и не всегда патологическими, состояниями.
СОЭ также может увеличиваться при злокачественных новообразованиях, при значительном уменьшении числа эритроцитов, в период беременности, при приёме некоторых лекарственных препаратов, например, салицилатов.
Умеренное повышение СОЭ (20—30 мм/ч) может наблюдаться при анемиях, при гипопротеинемии, у женщин в период менструации и беременности. Резкое повышение СОЭ (более 60 мм/час) обычно сопровождает такие состояния как септический процесс, аутоиммунные заболевания, злокачественные опухоли, сопровождающиеся распадом тканей, лейкозы. Уменьшение скорости оседания эритроцитов возможно при гиперпротеинемии, при изменении формы эритроцитов, эритроцитозах, лейкоцитозе, ДВС-синдроме, гепатитах.
Несмотря на свою неспецифичность определение СОЭ всё ещё является одним из наиболее популярных лабораторных тестов для установления факта и интенсивности воспалительного процесса.
См. также
Примечания
- ↑ Kushner I. The acute phase reactans and the erythrocyte sedimentation rate. — In: Textbook of rheumatology/Eds. W. Kelly, E.Harris, S. Ruddy, C. Sledge. Philadelphia: W.B. Saunders, 1981, 668—676.
Ссылки
ru-wiki.org
СОЭ в крови: что это такое?
Состав крови
Кровь человека представляет собой взвесь множества кровяных частичек в относительно жидкой части – плазме. Кровяные тельца, эритроциты, лейкоциты и тромбоциты свободно перемещаются плазмой по сосудистым магистралям, осуществляя многочисленные функции кровотока:
- эритроциты, наиболее крупные и удельно весомые, переносят кислород;
- лейкоцитарные тельца и тромбоцитарные пластинки значительно мельче и легче эритроцитов, онио обеспечивают иммунитет и гемостаз.
Что такое СОЭ?
В организме, in vivo, благодаря балансу гемостатических и антикоагулирующих факторов, кровь сохраняет свойства текучести. Если ее поместить в пробирку, in vitro, она свернется. Но при отстаивании в вертикально расположенной капиллярной трубке-пробирке анализируемая кровь пациента, смешанная с антикоагулянтом, по прошествии некоторого времени разделяется с формированием двух слоев:
- нижнего, в котором скопятся осажденные гравитацией удельно массивные кровяные элементы;
- в верхнем слое, относительно прозрачном, останется ее плазменная часть.
Измерив высоту прозрачного отрезка в миллиметрах через час отстаивания, получают результат – показатель СОЭ.
Что влияет на СОЭ?
Изменение свойств и состава плазменной и форменной частей крови способно ускорить и замедлить процесс оседания эритроцитарных клеток, что сможет, в результате, как уменьшить, так и увеличить СОЭ. Как скоро форменная часть крови образует осадок в трубке-капилляре, зависит от:
- реологических, электрохимических свойств и биохимического состава плазмы как среды, препятствующей воздействию гравитации и осаждающей форменные элементы;
- состояния самих кровяных клеток и их количественного содержания в крови.
Что вызывает изменение СОЭ?
Непосредственные причины, влияющие на СОЭ – это отклонения в количественном соотношении высоко- и низкомолекулярных белковых фракций плазмы, сопровождающих течение всех иммунных и воспалительных процессов в организме. Именно они обусловливают степень сопротивления плазмы оседанию эритроцитов и степень их агрегации.СОЭ является общим, то есть неспецифическим сигналом о воспалении или аутоиммунных сдвигах, поскольку его увеличивает повышение содержания в плазме неспецифических маркеров воспаления, именуемых белками острых фаз:
- иммуноглобулинов;
- СРБ;
- церулоплазмина;
- фибриногена.
И наоборот, понижает СОЭ повышение содержания белков-альбуминов, что характерно для физиологичных, здоровых биологических процессов.
Физиологические колебания СОЭ
При абсолютном здоровье обследуемых величина СОЭ может изменяться под воздействием многих физиологических факторов:
- Изначально она несколько больше у женщин, нежели у мужчин.
- Она неизбежно растет по мере старения человека.
- Ее величина у здорового человека колеблется в течение суток, достигая максимума к середине дня, может меняться при перегревании и переохлаждении, на фоне острых эмоциональных реакций, при выбросах адреналина.
- Физиологические изменения в белковом составе плазмы во время беременности сопровождаются повышением СОЭ.
- Ускорение оседания эритоцитов во время периодических менструальных кровотечений также считается физиологической нормой.
Величина СОЭ в норме
При рождении для младенцев нормальной считается величина до 2 мм/ч, к 8-дневному возрасту ребенка она должна вырасти до 4 мм/час, а в возрасте 14 дней – подняться до 17 мм/ч. Для здоровых женщин свойственен интервал от 0 до 23 мм/час. Причем, в зависимости от их возраста, границы нормы выглядят так:
- для девушек до 20-ти лет – 18 мм/час;
- для женщин до 55-ти лет – 21 мм/час;
- для женщин с 56-ти лет – 23 мм/час.
Для здоровых молодых и среднего возраста мужчин характерна СОЭ в диапазоне до 16 мм/час:
- для юношей до 20-ти лет нормальными будут результаты от 0 до 12 мм/час;
- для мужчин в возрасте от 20-ти до 56-ти лет – до 14 мм/час;
- для мужчин с 56-ти лет свойственно резкое увеличение этого показателя, к 90-летнему возрасту обследуемых он в норме может достигать 32 мм/час.
СОЭ при неосложненной беременности
Оседание эритроцитов имеет различную скорость на разных этапах гестации. Кроме того, для абсолютно здоровых беременных женщин различной степени упитанности величина СОЭ также будет разной:
- Норма у беременных полного телосложения: в течение I половины гестационного периода – от 18 до 48 мм/час; в течение II половины – от 30 до 70 мм/час.
- Норма для худощавых беременных: на протяжении I половины гестации - от 21 до 62 мм/час; на протяжении II половины – от 40 до 95 мм/час.
О чем свидетельствует повышение СОЭ?
Синдром ускоренного СОЭ может расцениваться как сигнал о возможном наличии в организме следующих патологических процессов:
- анемий;
- инфекционно-воспалительных заболеваний;
- эндокринологических сбоев;
- аутоиммунных поражений.
Экстремально высокие цифры СОЭ наблюдаются при аллергических васкулитах, гигантоклеточных артритах, гиперфибриногенемиях, болезни Вальденстрема.
О чем свидетельствует замедление СОЭ?
Понижение значений наблюдаются у больных с целым рядом заболеваний:
- сопровождающихся повышением вязкости крови;
- снижающих содержание в крови белков;
- понижающих уровень в крови фибриногена.
Понижение значений СОЭ, как правило, сопровождает течение:
- сердечной недостаточности;
- полицитемий;
- серповидноклеточных анемий.
Диагностическое значение СОЭ
СОЭ – это индикатор присутствия в организме обследуемого воспаления, неспецифический (то есть общий) сигнал о необходимости детального обследования на наличие воспалительного процесса любой этиологии. Его изменения не могут служить дифференциальным потребностям диагностики в качестве независимого инструмента. Лишь в совокупности с прочими показателями он дает возможность достоверного определения этиологии и степени выраженности воспаления.
kardioportal.ru
Скорость оседания эритроцитов: почему её не стоит определять? R.L. Jurado - Библиотека
Определение скорости оседания эритроцитов (СОЭ) в течение длительного времени применялось для количественного определения воспалительного процесса, вызванного инфекцией, воспалением или развитием новообразования, несмотря на то, что данный метод диагностики является неспецифичным. Клиническое использование этого лабораторного теста основано на более чем вековом опыте. Однако результаты определения СОЭ можно считать достоверными только в том случае, если никакие другие параметры, кроме предполагаемых, не влияют на изучаемый показатель. Слишком многие факторы оказывают влияние на результаты теста, в связи с чем его клиническое значение должно быть пересмотрено.
Основное влияние на скорость оседания эритроцитов, взвешенных в плазме, оказывает степень их агрегации. Существуют 3 главных фактора, влияющих на агрегацию эритроцитов: поверхностная энергия клеток, заряд клеток и диэлектрическая постоянная. Последний показатель является характеристикой плазмы, связанный с концентрацией асимметричных молекул. Увеличение содержания этих белков приводит к повышению прочности связей между эритроцитами, приводящее к агглютинации и слипанию (образованию столбиков) эритроцитов и более высокой скорости оседания.
Умеренное увеличение концентрации белков плазмы 1 и 2 классов может вызывать увеличение СОЭ: экстремально асимметричных белков (фибриногена) или умеренно асимметричных белков (иммуноглобулинов). Ввиду того, что фибриноген является маркером острой фазы, увеличение уровня этого белка указывает на наличие инфекции, воспаления или появления клеток опухоли в крови, приводящих к повышению СОЭ при этих процессах. Несмотря на признанную неспецифичность метода определения СОЭ, зачастую не учитывают то, что большинство других факторов, кроме наличия и выраженности воспалительного процесса влияют на СОЭ, что ставит под сомнение клиническую значимость теста.
Причины ложноположительного увеличения СОЭ
Известно несколько факторов, приводящих к увеличению СОЭ:
1. Анемия с нормальной морфологией эритроцитов. Данный эффект объясняется изменением соотношения эритроцитов и плазмы, способствующему образованию столбиков эритроцитов в независимости от концентрации фибриногена.2. Увеличение в плазме концентрации всех белков, кроме фибриногена (М-протеина, макроглобулинов и агглютининов эритроцитов).3. Почечная недостаточность. У компенсированных пациентов почечная недостаточность, возможно, связана с увеличением уровня фибриногена в плазме.4. Гепарин. Дигидрат цитрата натрия и ЭДТА не влияют на СОЭ.5. Гиперхолистеринемия.6. Крайняя степень ожирения. Увеличение СОЭ возможно связано с повышением уровня фибриногена.7. Беременность (определение СОЭ изначально использовали для установления беременности).8. Женский пол.9. Пожилой возраст. По приблизительным подсчётам, у мужчин верхний уровень нормальной СОЭ составляет цифру, получающуюся при делении возраста на 2, для женщин - возраст плюс 10, и разделённое на 2.10. Технические погрешности. Отклонение пробирки от вертикального положения в стороны увеличивает СОЭ. Эритроциты оседают на дне пробирки, а плазма поднимается в верхнюю часть. Соответственно, тормозящий эффект плазмы ослабевает. Угол в 3° от вертикальной линии может приводить к увеличению СОЭ до 30 единиц.
Причины ложноположительного снижения СОЭ
Следущие факторы могут приводить к снижению СОЭ:
1. Морфологические изменения эритроцитов. Наиболее часто встречающиеся формы эритроцитов могут приводить к изменению агрегационных свойств эритроцитов, что, в свою очередь, повлияет на СОЭ. Эритроциты аномальной или необычной формы, такие как серповидные, с формой, препятствующей образованию столбиков, приводят к снижению СОЭ. Сфероциты, анизоциты и пойкилоциты также оказывают влияют на агрегацию эритроцитов, снижая СОЭ.2. Полицитемия. Оказывает влияние, противоположное тому, какое анемия оказывает на агрегацию эритроцитов.3. Значительное повышение уровня лейкоцитов.4. ДВС-синдром (из-за гипофибриногенемии).5. Дисфибриногенемия и афибриногенемия.6. Значительное увеличение уровня желчных солей в плазме крови (вследствие изменения свойств мембраны эритроцитов).7. Застойная сердечная недостаточность.8. Вальпроевая кислота.9. Низкомолекулярный декстран.10. Кахексия.11. Кормление грудью.12. Технические погрешности. Ввиду того, что СОЭ увеличивается при повышении температуры окружающей среды, охлажденные образцы крови не могут быть использованы при проведении теста. В случае, если образцы всё-таки были заморожены, перед определением СОЭ необходимо нагреть пробирку с кровью до комнатной температуры. Не менее важно, чтобы определение СОЭ производилось с использованием образцов крови, полученных за 2 ч до проведения теста. Если пробирка с кровью надолго оставлена на лабораторном столе, эритроциты принимают сферическую форму, что приводит к снижению способности к образованию столбиков.
Обсуждение
В отличие от множества факторов, оказывающих влияние на такой показатель как СОЭ, на уровень С-реактивного белка не влияет ни один из известных факторов, кроме наличия и степени выраженности инфекционного воспаления. Период полувыведения из плазмы и уровень катаболизма С-реактивного белка являются постоянными величинами почти при любых условиях. Поэтому, содержание С-реактивного белка в плазме определяется только уровнем его синтеза, который, в свою очередь, зависит исключительно от наличия и тяжести инфекционного процесса. С-реактивный белок принадлежит к III группе острофазных белков, содержание которого увеличивается от 100 до 1000 раз во время воспаления. Фибриноген принадлежит ко II группе белков и его концентрация увеличивается от 2 до 4 раз. Эти факторы свидетельствуют в пользу определения С-реактивного белка для оценки выраженности воспалительного ответа. Уровень С-реактивного белка в сыворотке также увеличивается и снижается быстрее, чем уровень фибриногена в сыворотке, в этой связи определение С-реактивного белка в качестве маркера воспаления имеет хронологические преимущества.
Действительно, определение СОЭ быстрее и проще (требуется до 1 ч для определения СОЭ), для определения уровня С-реактивного белка необходимо проводить ИФА или изотопное иммунологическое исследование. Однако, врачи, использующие на практике определение СОЭ, больше опираются на традиции медицины, чем на научное обоснование метода и простую логику.
R.L. Jurado
Why Shouldn't We Determine the Erythrocyte Sedimentation Rate?
Clinical Infectious Diseases, 2001; 33: 548-9
Источник: http://www.antibiotic.ru/index.php?article=641
© ANTIBIOTIC.ru
Читайте еще: Комаровский Е.О.
Клинический анализ крови
опубликовано 23/10/2009 12:38обновлено 26/02/2015— Анализы и обследования
lib.komarovskiy.net