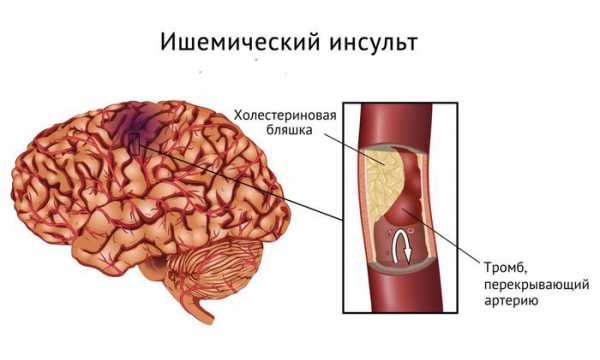
Ишемический инсульт симптомы, последствия и причины болезни. Периоды онмк по времени
Периоды инсульта – критические дни при нарушении мозгового кровообращения
Острое нарушение мозгового кровообращения (ОНМК), или инсульт, является крайне опасным для жизни и здоровья человека экстренным состоянием. В результате локального поражения отделов головного мозга происходит нарушение тока крови на конкретном участке органа. Это приводит к сбою целого ряда физиологических процессов и угнетению важных функций тела. Если знать, как действовать в разные периоды инсульта, развитие большинства негативных последствий можно предотвратить. Отсутствие своевременной или адекватной помощи в трети случаев приводит к гибели пострадавшего или становится причиной инвалидности.
Виды инсульта и их критические моменты
Инсультом называется сосудистая патология тканей головного мозга, в результате которой происходит нарушение процесса мозгового кровообращения. Под влиянием негативных факторов стенки вен и капилляров, обеспечивающих циркуляцию крови в органе, могут истончаться, повреждаться или закупориваться. Клетки, перестав получать кислород и питательные вещества, начинают отмирать. Если срочно не предпринять никаких действий, процесс быстро распространится, что скажется на общем состоянии организма.
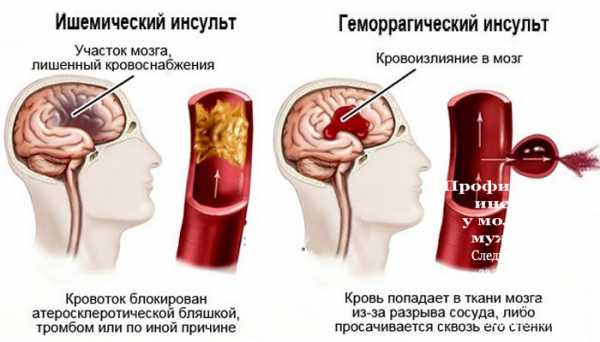
Геморрагический инсульт
Является следствием разрыва сосуда и кровоизлияния в мозговую оболочку или сам орган. Чаще всего возникает на фоне травмы или резкого скачка артериального давления. Биологическая жидкость заполняет окружающее пространство и становится причиной повышения внутричерепного давления. Прогноз благоприятный только в случае скорого оказания неотложной помощи.
При геморрагическом инсульте критическими днями считается весь период с момента развития клинической картины и в течение двух недель после этого. На эти сроки приходится около 85% летальных исходов. Особенно опасными называют первые сутки, время с седьмого по десятый день, четырнадцатые и двадцать первые сутки. Примерно через месяц после начала терапии вероятность развития рецидива резко снижается.
Ишемический инсульт
Развитие ишемии является результатом резкого прекращения поступления крови к тканям мозга. Чаще всего это происходит из-за блокировки просвета сосуда тромбом или оторвавшейся атеросклеротической бляшкой. Для патологии характерно каскадное течение, где один процесс перетекает в другой, меняя симптоматику состояния. В любом случае, результатом всех этапов становится гибель нейронов и угнетение важных функций тела.
Критическими днями при инсульте ишемического типа являются: первый, третий, седьмой и десятый с момента появления признаков. Даже после того, как особенно опасные сроки останутся позади, вероятность развития рецидива патологии останется высокой. Даже через год после инсульта существует риск нового удара.
Наши читатели рекомендуют!
Новое средство для реабилитации и профилактики инсульта, которое обладает удивительно высокой эффективностью - Монастырский чай. Монастырский чай действительно помогает бороться с последствиями инсульта. Помимо всего прочего чай держит артериальное давление в норме.
Мнение врачей »
Что говорят врачи об инсульте
Занимаюсь лечением инсультов уже много лет. По статистике в 89% случаев инсульт завершается смертью человека. Сейчас приблизительно две трети пациентов умирает в течение первых 3 лет развития болезни.
Основной причиной инсульта является повышенное давление. Сбивать давление можно и нужно, но это не лечит саму болезнь. Единственное лекарство, которое официально рекомендуется Минздравом для лечения инсульта и оно же используется кардиологами в их работе - это Норматен. Препарат воздействует на причину заболевания, благодаря чему появляется возможность полностью вылечить инсульт. К тому же в рамках федеральной программы каждый житель РФ может получить его бесплатно.
Стадии инсульта: описание, действия
Существует несколько вариантов классификации периодов ишемического инсульта. Самой актуальной из них считается та, которая состоит из пяти этапов: острейшего, острого, раннего и позднего восстановительных, стадии остаточных явлений. Если знать, как действовать в каждом из периодов, можно заметно повысить шансы пострадавшего на благополучный исход.
Острейший период
Продолжается в течение 4-5 часов после появления первых симптомов заболевания.
Первые 3 часа, которые называются «терапевтическим окном», являются оптимальным временем для начала оказания медицинской помощи. Вовремя заметить нарушение совсем несложно и с этим способен справиться каждый человек.
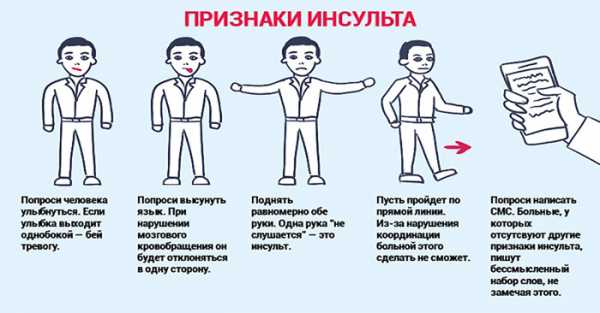
Простые тесты на инсульт:
- на фоне развития патологии человек не может улыбнуться или в процессе участвует только одна половина лица;
- попытки ответить на простой вопрос вызывают у таких пациентов сложности из-за нарушения речи или сбоя в процессе мышления;
- высунутый изо рта язык будет свешиваться на одну сторону;
- попытка поднять две руки у человека с ОНМК проявится в явной слабости одной из конечностей.
Первая помощь при подтверждении ишемического инсульта в острейший период заключается в применении тромболитиков для восстановления кровотока. Иногда препараты вводят прямо в зону инсульта. В случае с геморрагической формой недуга необходимо вмешательство нейрохирурга с целью уменьшения внутричерепного давления.
Острый период
Отсчет этого этапа начинается после окончания первых суток с момента появления симптоматики, он ограничивается 14-20 днями. Большую часть времени пострадавший от ОНМК находится в отделении больницы, где ему оказывают профильную помощь на основе медикаментозной терапии. В сложных случаях период госпитализации может быть увеличен до 30 дней.
Терапевтические мероприятия этапа направлены на:
- борьбу с отечностью тканей и воспалительными процессами, улучшение кровообращения в головном мозге;
- поддержание нормальной работы сердца и сосудов, отслеживание показателей артериального давления;
- профилактику рецидивов;
- проведение симптоматического лечения.
Как только кризис остается позади, врачи рекомендуют приступать к началу манипуляций, направленных на восстановление утраченных или нарушенных функций организма. Острая фаза заболевания переходит в подострую, которая занимает 2-2,5 месяца. Это разделение условное, особых изменений в уходе за пациентом и его состоянии не отмечается.
Ранний восстановительный период
Приходится на 3-6 месяцы с момента начала терапии. Установленный ранее план реабилитации продолжается и при необходимости корректируется. Помимо медикаментозного лечения начинают активно использоваться специализированные направления и методики. По возможности пациент должен пройти курс восстановления в профильном центре или санатории.

Для достижения максимальных результатов следует использовать комплексный подход, состоящий из:
- приема лекарственных препаратов по показаниям;
- посещения сеансов массажа, иглоукалывания, ванн, акупунктуры с целью повышения чувствительности;
- занятий с логопедом, направленных на устранение дефектов речи;
- работы над координацией и мышечной силой на специальных тренажерах, снарядах.
Систематическая работа по разработанному плану позволяет снизить вероятность развития инвалидности, быстрее вернуть человека в социум и даже к профессиональной деятельности. Сегодня все популярнее становятся варианты амбулаторного восстановления пациентов, перенесших инсульт. Днем они получают необходимую профессиональную помощь, после чего отправляются домой и проводят время с близкими, в привычном окружении.
Поздний восстановительный период
Период с 6-го месяца до года. К его началу у пострадавшего от ОНМК уже должны появиться значительные улучшения. Если работа велась по плану, то пациент сможет обслуживать себя, двигаться, управляться с большинством тренажеров самостоятельно. При благоприятном течении реабилитации на этот этап приходится восстановление речи и частичное возвращение мелкой моторики.
Несмотря на то, что времени после инсульта прошло уже немало, останавливаться на достигнутом нельзя.
Нервные волокна, которые погибли во время удара не восстановятся, но окружающие их здоровые ткани продолжают адаптироваться к новым условиям.
Они перенимают на себя функции пострадавших колоний, поэтому интенсивность занятий снижать нельзя. Массаж, гимнастика, ЛФК, физиотерапия, активное социальное общение и двигательная активность продолжат оказывать терапевтическое воздействие на организм.
Период отдаленных последствий
Он не ограничен по времени и начинается через 12 месяцев после фиксации времени приступа. На этом этапе ведется работа, направленная на закрепление полученных результатов. Повышенное внимание уделяется профилактике повторного развития критического состояния. Человек, перенесший инсульт, должен регулярно проходить диагностические обследования, придерживаться диеты, хотя бы раз в год получать санаторное лечение в профильном учреждении.
Полное восстановление после инсульта возможно в 10% случаев и лишь при условии своевременного оказания помощи пострадавшему. Проведение адекватной терапии на каждом из этапов реабилитационного периода повышает шансы человека на возвращение к привычной жизни. Как минимум, это позволит пациенту опять стать самостоятельным и не требовать постоянного ухода со стороны близких или специализированного персонала.
insultinform.ru
Восстановительные периоды после инсульта – ранний, поздний
Главная » Статьи от эксперта » Мозг
Ранний период восстановления после инсульта — важнейший этап реабилитации больных, который должен проводиться в специализированных медицинских учреждениях (реабилитационных центрах) под круглосуточным наблюдением врачей-невропатологов, реабилитологов, массажистов, физиотерапевтов, психологов и других специалистов.
Необходимо сделать поправку на то, что между реабилитацией после острой недостаточности мозгового кровообращения и лечением этого недуга существует огромная разница в плане техники проведения.
Если во втором случае от пациента практически ничего не зависит, так как ему вводят все необходимые препараты, то успех реабилитации, особенно в раннем периоде, определяется также и стремлением больного вернуться к нормальной жизни. Или хотя бы восстановить навыки, необходимые для самообслуживания.
Как происходит раннее восстановление
Оказание первой медицинской помощи больному с инсультом, вне всякого сомнения, имеет первостепенное значение, однако не менее важно и грамотное ведение его в восстановительном периоде. Основная задача в раннем восстановительном периоде сводится к тому, чтобы за счет оставшихся в живых нейронов головного мозга обеспечить человеку утраченные функции и восстановить (хотя бы частично) прежний уровень физиологической активности центральной нервной системы. Как известно, восстановление отмерших нервных клеток практически невозможно, так что остается один лишь выход — выполнение оставшимися нейронами всех функций погибших клеток.
По сути дела, реабилитационный период у больных с инсультом продолжается на протяжении всей оставшейся жизни после случившейся сердечно-сосудистой катастрофы, но разница заключается в том, что поздний этап реабилитации преимущественно направлен на сохранение всего того, что было достигнуто ранее. Бывает и так, что ухудшение наблюдается уже после того, как была достигнута стабилизация состояния пациента (в таких случаях принято говорить, что течение заболевания имеет агрессивный характер). Причина этого явления часто заключается в том, что изначально реабилитация была проведена неправильно.
Условно ранний период реабилитации можно разделить на несколько этапов:
- Восстановление в стационаре неврологического отделения. Здесь пациент принимает преимущественно медикаментозное лечение (ноотропы, нестероидные противовоспалительные препараты и антиконвульсанты), а кроме того, проводится восстановительная физиотерапия (электрофорез, магнитотерапия, массаж).
- Реабилитация в специализированном центре. Здесь уже проводится комплекс упражнений лечебной физкультуры, который направлен на восстановление утраченных функций. Его объем зависит от степени поражения нервной системы. В том случае, если больной сохраняет способность к передвижению, комплекс ЛФК будет направлен на восстановление основных функций, позволяющих человеку в дальнейшем хотя бы самостоятельно себя обслуживать. К сожалению, очень часто бывает и так, что инсультник остается даже после медикаментозного лечения прикованным к постели. В таком случае не будет надежды даже на реабилитацию, позволяющую восстановить утраченные функции хотя бы частично. Единственное, чего можно добиться, это восстановления способности самостоятельного приема пищи и выполнения простейших движений.
Где лучше находиться первое время
С учетом того, что инфаркт головного мозга — это смертельно опасная болезнь, для рецидива которой достаточно даже незначительного подъема уровня артериального давления, находиться в домашних условиях пациенту (по крайней мере, на протяжении первого времени) категорически противопоказано.
После прохождения полного курса реабилитационных мероприятий и получения данных дополнительных методов объективных исследований, неукоснительно подтверждающих факт наличия положительной динамики — допускается, но никак не ранее.
Неоднократно были отмечены истории, когда даже у тех пациентов, которые полностью вернулись к нормальной жизни и становились трудоспособными, случался на фоне полного благополучия обширный инсульт, причем со смертельным исходом.

Как только все клинически опасные синдромы произошедшего кровоизлияния и ишемии будут устранены в отделении реанимации и интенсивной терапии, лечение больного должно проводиться в неврологическом отделении. По сути дела, это первый этап реабилитации, при котором вводятся препараты и делаются процедуры, направленные преимущественно на восстановление функций центральной нервной системы. Здесь принципиальное значение имеет круглосуточный мониторинг витальных функций, оценка динамики общего состояния и наблюдение медицинского персонала, который в случае необходимости сможет оказать неотложную помощь.
Только после того, как будет проведено первичное восстановление, пациент может быть отправлен в специализированный реабилитационный центр, где также будет находиться под контролем не только врачей реабилитологов, но и других специалистов смежных специальностей.
Следующий этап реабилитации может проходить по-разному — в зависимости от того, какую динамику покажет пациент. Оптимистичный исход — человек сможет сам себя обслуживать и контролировать свои физиологические отправления, он выписывается домой, под наблюдение невропатолога и врача-терапевта. В худшем случае больной остается навсегда прикованным к постели, и надежд на его возвращение к нормальной жизни практически не будет. Здесь уже все зависит от решения родственников. Если они готовы будут досматривать его на протяжении всего периода жизни, то можно забрать домой, но уход за ним станет непосильным бременем. В противном случае пациент останется в профильном хосписе для неврологических больных.
Виды занятий с пациентами
В зависимости от того, какую цель преследует выполнение упражнения, их принято классифицировать на следующие категории:
- Нормализация мышечного тонуса и снятие напряжения. ОНМК становится причиной плегии, которая характеризуется гипертонусом мышц и повышенной возбудимостью.
- Улучшение работы сосудов микроциркуляторного русла. Это позволяет намного быстрее восстановить пораженные дистрофическим процессом ткани и «переложить» функции некротизированных нейронов на здоровые клетки.
- Профилактика возникновения спастической контрактуры. Из-за того, что на протяжении длительного периода времени наблюдается гипертонус определенных групп мышц, происходит их «застывание», от которого в дальнейшем очень сложно будет избавиться.
- Профилактика пролежней.
- Работа над восстановлением функциональной активности верхних конечностей — это справедливо в отношении нормализации тонких движений и мелких координаторных функций.

Чтобы мозг больного смог вновь выполнять возложенные на него функции высшей нервной деятельности, показаны следующие упражнения (все они выполняются в положении стоя — то есть, показаны больным, в отношении которых актуален вполне оптимистичный прогноз):
- Для восстановления способности к совершению тонких целенаправленных движений рекомендуется поднимать с пола спичечный коробок.
- Подъем рук вверх, в сочетание с одновременным подтягиванием вверх и вставанием на носочки. Позволяет нормализовать работу мышц верхнего плечевого пояса.
- Упражнения, выполняемые при помощи эспандера. Для большей эффективности их стоит выполнять в сочетании с одновременным отведением рук от туловища.
- Совершение наклонов туловища вправо-влево, вперед-назад. Упражнения совершаются стоя, в исходном положении ноги на ширине плеч, с руками, уложенными на пояс.
- Не выходя из принятого исходного положения, следует выполнить поочередное перемещение вытянутых перед собой перекрещенных рук на противоположную сторону. Это упражнение называется «ножницы».
- Выполняются приседания — стопы соединены вместе, руки выпрямлены перед собой. Важно держать спину ровно и не отрывать пятки от пола.
Если больной не может встать с постели, необходимо выполнять упражнения в положении сидя.
Их предназначение сводится также к восстановлению целенаправленных движений руками разной степени точности, а также к укреплению мышц спины и подготовку ног к ходьбе. Техника их выполнения характеризуется следующим образом:
- После того как пациент займет сидячее положение и ухватится руками за край кровати, ему надо будет во время вдоха выполнить прогибание в спине с одновременным вытяжением туловища в напряженном состоянии. На выдохе необходимо расслабиться. Последовательно повторяется это упражнение 8-10 раз.
- Исходное положение — сидя, ноги расположены на уровне тела, выпрямлены (опускать нельзя). Необходимо поднимать правую и левую ногу по очереди, упражнение выполняется несколько раз.
- Исходное положение – сидя на кровати с отведенным назад руками. В момент вдоха выполняется максимальное сведение лопаток с одномоментным запрокидыванием головы назад. Потом будет выдох, за которым последует расслабление.
Не исключен вариант того, что придется проводить реабилитацию больного, который будет не только прикован к постели, но даже не сможет принять сидячее положение. В таком случае, спектр упражнений будет чрезвычайно узок. Он ограничится банальным разгибанием и сгибание пальцев и кистей, а также свободного пояса верхних конечностей. Если нет паралича нижних конечностей, разрабатываются еще и тазобедренные суставы.
- Все начинается с осуществления вращательных движений — они выполняются пассивно, то есть без участия самих пациентов. Данная функция возлагается на тех, кто осуществляет уход за больными. Учтите, что само движение должно имитировать тот объем, который выполняет здоровый человек.
- Для частичного восстановления двигательной активности верхних конечностей практикуется их растяжение при помощи лонгет и прочих приспособлений. Особенно эффективны они при наступлении стойкого паралича.
- С целью дальнейшей разработки двигательной активности, над кроватью пациента подвешивается полотенце, при помощи которого пациенты смогут выполнить самые разные движения. Достаточно будет за него ухватиться и самостоятельно выполнять отведение и приведение, а также поднятие и опускание с задействованием плечевого сустава. Для достижения лучших результатов реабилитации стоит располагать полотенце как можно выше — это позволит повысить нагрузку за счет того, что пациент будет вынужден поднимать собственный вес.
Важный момент!
Восстановление прежнего уровня мыслительных функций дается намного труднее, чем нормализация координационных функций. Все дело в том, что их выполнение частично берет на себя мозжечок, а вот когнитивная активность человека является исключительной прерогативой коры больших полушарий. Именно то, в какой мере удастся восстановить функционирование высшей нервной деятельности человека, определяет уровень компенсации адаптивных способностей и адекватности поведения.
К сожалению, у пожилых людей, особенно при поражении правых отделов мозга, наблюдается очень низкий процент восстановления физиологической активности коры больших полушарий.
Сроки ранней реабилитации

Никто не может сказать, сколько составит максимальная продолжительность процесса реабилитации — речь идет о приблизительных сроках реабилитации (имеется в виду то время, которое понадобится на полное или частичное восстановление утраченных функций):
- Острая недостаточность мозгового кровообращения по ишемическому типу с минимальными очаговыми поражениями. Заболевание проявляется незначительными мимическими расстройствами, потемнением сознания, нарушением зрения, снижением когнитивных способностей. В данном случае, период частичной реабилитации составит порядка 1-2 месяцев, а для полного восстановления утраченных функций уйдет 3-4 месяца;
- ОНМК любой разновидности и локализации, при котором имеет место грубый паралич конечностей и лица, а также стойкие дискоординационные нарушения. Частичное восстановление, в результате которого больной сможет обслуживать себя самостоятельно, займет до полугода. Полная реабилитация затянется на долгие годы;
- Распространенные ишемические и геморрагические инсульты, сопровождающиеся стойкой неврологической недостаточностью (инвалидизация, развившаяся по причине плегии одной стороны и прочие дефекты). Частичная реабилитация с возможностью самостоятельно принимать сидячее положение займет 1-2 года, а восстановление в полном объеме невозможно по определению.
Что влияет на результаты
Время, на протяжении которого будет длиться восстановительный период, зависит от множества самых разных факторов:
- Разновидность инсульта. После ишемического инсульта пациенты восстанавливаются, как правило, намного быстрее, чем после геморрагического. Здесь подавляющее большинство больных остается глубокими инвалидами или же умирает в течение нескольких недель после случившейся сердечно-сосудистой катастрофы.
- Распространение очага. Помимо патогенетического механизма развития острой недостаточности кровообращения, имеет значение то, какая именно область головного мозга поражена заболеванием, и насколько велик очаг.
- Своевременность оказания медицинской помощи в полном объеме. Еще один очень важный фактор, так как распространение патологического процесса наиболее интенсивно происходит именно в этот период. Часто, если быстро дать нужное лекарство, то можно избежать значительных поражений мозга.
- Нельзя упускать из виду и возраст человека, он тоже имеет значение. К сожалению, сейчас инсульт значительно помолодел, и встречается даже у лиц в возрасте 30-40 лет (очень часто причиной возникновения этого заболевания становится употребление наркотических веществ — амфетаминов, мигрень и нейроциркуляторная дистония). Чем старше человек, тем более высок процент обтурации сосудов головного мозга атеросклеротическими бляшками, а значит, снижается процент компенсации кровообращения за счет коллатералей. Вывод — вероятность масштабного поражения многократно возрастает, и даже очаг с одной стороны может привести к значительным нарушениям. В связи с этим может быть дана следующая рекомендация — больным в преклонном возрасте начинать пытаться ходить только после 1 месяца реабилитации. Это очень важное условие для оптимизации прогноза, так как у них первый этап восстановления значительно затягивается.
Рекомендуем почитать
sosudoved.ru
Периоды инсульта: восстановление и правила безопасности
 Острое нарушение мозгового кровообращения может наступить внезапно. Если пострадавший выживает после приступа зачастую ему приходится всему учиться заново, как ребенку: есть, держать голову, поворачиваться, вставать, ходить, говорить и многое другое.
Острое нарушение мозгового кровообращения может наступить внезапно. Если пострадавший выживает после приступа зачастую ему приходится всему учиться заново, как ребенку: есть, держать голову, поворачиваться, вставать, ходить, говорить и многое другое.
Этапы
- Реанимация.
- Операция по восстановлению лопнувших стенок сосудов, чтобы ввести стент через прокол руки или ноги врачу нужна ювелирная точность. Хирург это выполняет при помощи специальных систем, устраняя проблему, которая угрожает жизни пациента после инсульта.
Периоды инсульта и классификация:
- в первые 3 дня – острейший период;
- 4 недели после приступа – острый период;
- 6 месяцев после приступа – ранний восстановительный период;
- 1 год после инсульта – поздний восстановительный период.
Классификация
Международная классификация инсультов включает в себя:
| Инсульт | МКБ-9 | МКБ-10 |
| инфаркт мозга | 433, 434 | I63 |
| внутримозговое кровоизлияние | 431 | I61 |
| САК (субарахноидальное кровоизлияние) | 430 | I60 |
Спровоцировать приступ может даже длительный сильный стресс, в этом случае возраст пациента особой роли не играет. Некоторых пациентов доставляют на операционный стол прямо с рабочего места.
Если человек почувствовал боль в грудной клетке, отдышку, чувство нехватки воздуха, ощущение сердцебиения, расстройство сознания – это повод для того, чтобы немедленно обратиться к врачу, так как плохая работа сердца вызывает такие смертельно опасные приступы, как инфаркт и инсульт.
Острая стадия
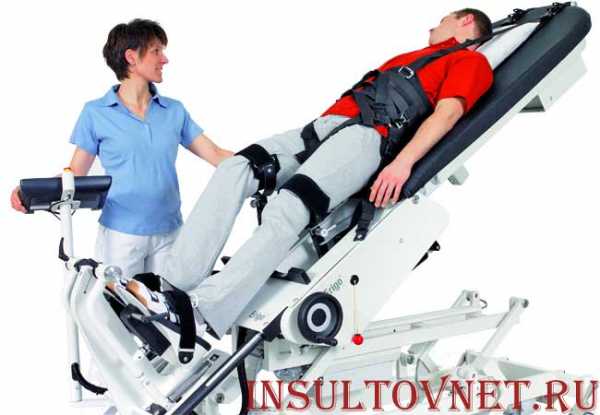 Медики уверены, что чем раньше начнется восстановительный период, тем быстрее вернутся функции организма. Кабинеты механотерапии оснащают дорогостоящими аппаратами. Во время принудительных движений, мозг после инсульта вспоминает, какие сигналы нужно посылать мышцам.
Медики уверены, что чем раньше начнется восстановительный период, тем быстрее вернутся функции организма. Кабинеты механотерапии оснащают дорогостоящими аппаратами. Во время принудительных движений, мозг после инсульта вспоминает, какие сигналы нужно посылать мышцам.
Также для потерпевших от инсульта есть специальная беговая дорожка с движущейся картинкой на мониторе, когда пациент останавливается, картинка также перестает двигаться. Когда движение происходит и человек думает об этом движении, мозг восстанавливается, поэтому это и называется биологически-обратная связь.Больным после инсульта необходим комплексный подход в лечении, подбор соответствующих медикаментозных программ, индивидуальные занятия под контролем специалистов.
Терапия учитывает все сопутствующие заболевания, в том числе ведется симптоматическая терапия. Важную роль после инсульта играет лечебная гимнастика.
лечебная гимнастика
 Занятия начинаются с разминки конечностей от крупных суставов к мелким, при этом большое внимание уделяется массажу пальцев. Во время массажа происходит стимуляция всех нервных окончаний, улучшается кровообращение.
Занятия начинаются с разминки конечностей от крупных суставов к мелким, при этом большое внимание уделяется массажу пальцев. Во время массажа происходит стимуляция всех нервных окончаний, улучшается кровообращение.
При выполнении физических упражнений, в особенности приседаний, необходимо правильно дышать, чтобы не повысить давление. Выдох должен происходить постепенно при окончании нагрузки.
После инсульта пациентам очень тяжело делать какие-либо движения. Например, разведения пальцев требуют очень больших усилий.
Широко применяются физиотерапевтические методики: лазеротерапия, электрофорез, магнитотерапия также применяются инновационные методики. Лечебный костюм помогает пациентам восстанавливать ходьбу, темп и стереотип ходьбы.
Подошвенный имитатор ходьбы – это простая в применении процедура, которая проводится в условиях палаты. Воздействуя на опорные зоны стопы, формируется поток импульсаций, который идет в головной мозг, активизируя двигательную зону коры. Затем идет обратная импульсация в ноги.

Одно из распространенных последствий у пострадавших от инсульта являются речевые нарушения, которые серьезно препятствуют коммуникации и полноценному функционированию человека в обществе.В тяжелых случаях возникает распад речевой функции, когда человек теряет не только способность говорить, но также у него возникают серьезные трудности в понимании речи. Логопедическая работа – это возвращение состояния речевых функций к норме.
Инсульт влияет индивидуально на организм пациентов. Многие выжившие после инсульта продолжают восстановление в течение длительного времени, иногда в течение нескольких лет. Реабилитация после инсульта предполагает внесение изменений в физических, социальных и эмоциональных аспектах жизни пациента. Нужно изменить образ жизни, чтобы предотвратить дополнительные приступы, а также чтобы облегчить восстановление.
Это нормально испытывать гнев, тревогу или депрессию после инсульта. Пациенты ощущают беспокойство по поводу работы, денег и отношений, а также по поводу усталости, что может замедлить реабилитацию.Восстановление о возвращение к нормальной самостоятельной жизни включает обучение новым навыкам, адаптацию к новым ограничениям и условиям для постинсультных больных. При хорошем уходе и реабилитации пациент имеет хорошие шансы на восстановление.
Реабилитация в раннем и позднем восстановительном периоде
 Здоровый человек не задумывается о безопасности передвижений, что после инсульта сделать не так и легко. Во время реабилитации пациенты делают специальные приспособления, в доме меняется обстановка, чтобы предотвратить несчастные случаи.
Здоровый человек не задумывается о безопасности передвижений, что после инсульта сделать не так и легко. Во время реабилитации пациенты делают специальные приспособления, в доме меняется обстановка, чтобы предотвратить несчастные случаи.
Статистические данные показывают, что 40 процентов всех перенесших инсульт, страдают от серьезных падений в течение года после инсульта. Если домашние условия будут безопасными, можно уменьшить риск падений.
Инсульт влияет на каждого пациента по-разному в зависимости от типа перенесенного инсульта, уровня повреждения мозга, а также общего состояния здоровья человека. Такие последствия, как слабость, паралич, проблемы удержания равновесия или координации, боль или онемение, проблемы с памятью или мышлением, усталость и проблемы с мочевым пузырем или кишечником – это все может повлиять на то, как человек будет проводить время в своем доме.
Следующие советы помогут пациенту избежать дальнейших падений, а также сделают жизнь безопаснее для больного и его окружения.

Для безопасности пациенту рекомендуется:
- укрепление мышц ног при помощи упражнений;
- употреблять в пищу богатые кальцием продукты и принимать добавки кальция для повышения прочности костей при необходимости;
- ограничивать пешеходное движение на ранних этапах восстановления;
- не полагаться на мебель для поддержки во время ходьбы, следует использовать вспомогательные устройства, предписанные врачом;
- некоторые лекарства могут вызвать сонливость, нужно принимать меры предосторожности;
- не выходить на улицу без вспомогательных средств, таких как трость.
Основные правила
- нужно продумать четкие пути на кухню, спальню и ванную комнату;
- избегать скользких поверхностей;
- удалить ковры и ковровые дорожки в коридорах и на лестницах, или закрепить их лентой, чтобы улучшить сцепление с дорогой;
- установить поручни для поддержки при переходе вверх и вниз по лестнице.
Иногда может быть необходимо установить вспомогательные устройства в доме, чтобы сделать его проще и безопаснее. Например:
- автоматический подъем сидения унитаза;
- скамья в ванной;
- пластиковые полоски, которые приклеены к нижней части ванны или душа;
- длинные щетки для мытья с карманами для мыла;
- электрические зубные щетки и бритвы.
И самое главное — это не рисковать, не делать резких движений, которые могут привести к несчастному случаю. Необходимо прислушиваться к советам специалистов и опытных тренеров, и со временем пациент снова станет самостоятельным. Используя все вышеперечисленные рекомендации, вы с легкостью преодолеете все этапы после инсульта.
Похожие статьи:
insultovnet.ru
ранний восстановительный период и активная реабилитация

Инсульт или острое нарушение мозгового кровообращения (ОНМК), как его еще называют, – тяжелое заболевание, в корне изменяющее образ жизни пациента и требующее длительного восстановления и реабилитации. Целый комплекс медицинских, социальных, образовательных мероприятий необходим для того, чтобы вернуть человеку, перенесшему инсульт, его физические, психологические и профессиональные навыки.
Ранний восстановительный период после ОНМК включает первые 6 месяцев после мозговой катастрофы. Все наиболее значимые изменения происходят именно в это время. Вот почему особенно важно уделять максимум времени и сил на восстановление в самом начале.
Как происходит раннее восстановление
Существует два механизма раннего восстановления пациентов после перенесенного инсульта:
- Спонтанная неврологическая реабилитация. Имеет место, когда состояние больного явно улучшается на фоне проведения лечебных мероприятий: приема таблеток, капельниц, сосудистых операций. Человек, еще находясь в стационаре, начинает лучше двигаться, яснее говорить.
- Вторая разновидность реабилитации – ситуационная. Человек начинает активнее жить и функционировать после инсульта в рамках имеющихся неврологических нарушений. Например, хорошо научится ходить с парализованной ногой или лучше выражает мысли, несмотря на афазию. За этот период восстановления отвечают врачи-реабилитологи.
Обе составляющие одинаково важны. Ранний восстановительный период способен продемонстрировать хорошие результаты только при своевременном начале лечения и системном подходе к занятиям.
Клетки головного мозга (нейроны) имеют сложную структуру и способны со временем изменяться. Этот процесс называется нейропластичностью. Гибель нейронов после инсульта сопровождается потерей человеком тех или иных функций. Возникают параличи конечностей, трудности с речью и глотанием. Реабилитационный потенциал нейронов заключается в их способности изменять структуру и брать на себя функции погибших собратьев.
Этим и объясняется 6-месячная длительность раннего периода восстановления. Именно столько времени нужно клеткам головного мозга, чтобы при выполнении различных упражнений и постоянной стимуляции расширить свои возможности.
Где лучше находиться первое время
Занятия по реабилитации начинаются с пациентами практически сразу после инсульта. Ранний период – самый важный. Физиотерапевты, логопеды, инструктора по лечебным занятиям физкультурой посещают даже лежачих пациентов. Таким больным выполняют массаж, пассивно двигают парализованные конечности. Длительно находиться без движения крайне нежелательно. Это приводит к атрофии мышц, тугоподвижности суставов. Вернуться к нормальной жизни в таких обстоятельствах гораздо сложнее.

Когда врачи готовы выписать вас из стационара, не спешите отправляться домой. Ранее удобная и привычная обстановка теперь может стать стрессовой. Перемещаться, умываться, одеваться в пределах квартиры или дома будет гораздо сложнее. Нередки после инсульта и падения из-за слабости в конечностях и головокружений. Попросту говоря, нужно учиться жить заново. Правильным будет провести этот начальный период в специальной реабилитационной клинике. Поздний период реабилитации можно проводить дома, лишь днем посещая клинику.
Разновидности занятий с пациентами
Подходов к реабилитации после инсульта очень много. Одни уже изучены и давно демонстрируют хорошие результаты. Другие являются экспериментальными, но уже успели себя зарекомендовать и возвращают пациентов к полноценной жизни. Каждый человек, перенесший инсульт, нуждается в различных видах занятий, в зависимости от пораженных участков мозга и видимых нарушений.
Физическая активность с пациентами:
- Тренировка и поддержание силы в мышцах. Длительная обездвиженность приводит к мышечной атрофии. Занятия направлены на разработку каждой группы мышц и улучшение координации.
- Обучение передвижению. Людей учат заново ходить самостоятельно или с помощью поддерживающих устройств: трости, ходунов.
- Ограничение использования в повседневной жизни здоровой конечности. Целью является вынужденное частое использование слабой или парализованной после инсульта конечности. Это приводит к более быстрому ее восстановлению.
- Упражнения, направленные на снижение мышечного тонуса и спастичности – нередкого явления после ОНМК. Пораженная конечность или пальцы находятся в фиксированном вынужденном положении. Занятия направлены на разработку «застывшей» руки или ноги.
Физиотерапия как часть реабилитации:
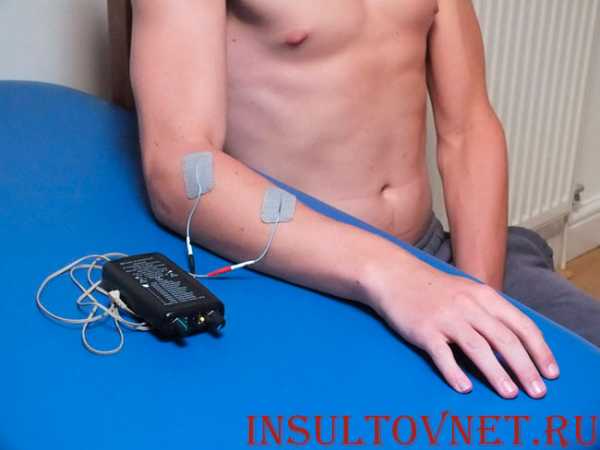
- Функциональная электрическая стимуляция парализованной конечности. Воздействие токами направляет в головной мозг огромное количество импульсов. Это побуждает нейроны к более активной работе.
- Неинвазивная стимуляция мозга. Неинвазивная означает поверхностная. На голову одевается специальный шлем, через который к мозгу направляются импульсы. Эти импульсы побуждают поврежденные участки активнее работать, что способствует более активной реабилитации.
Занятия для познавательной и эмоциональной сферы:
- Терапия для восстановления навыков общения: чтения, письма, разговорной речи, понимания окружающих.
- Занятия с психотерапевтами особенно важны ввиду частых депрессий, агрессивных настроений в раннем постинсультном периоде.
- Иногда назначают антидепрессанты и другие корректирующие препараты в таблетках.
Как долго длится ранняя реабилитация

Продолжительность активных занятий в период реабилитации сильно зависит от тяжести инсульта и возникших после него осложнений. Некоторые люди справляются с последствиями ОНМК быстро, иногда даже за несколько месяцев. Но чаще всего процесс идет медленно, и максимально возможного уровня восстановления можно достичь лишь спустя 10-12 месяцев.
За весь период восстановления занятия могут претерпевать значительные изменения в зависимости от навыков, которые вы вновь приобретаете. Неизменным остается лишь подход к диете и правильному питанию.
Период раннего восстановления часто омрачается повторными эпизодами инсультов. Связано это с отсутствием профилактических мероприятий. А именно:
- С небрежным отношением к приему лекарственных препаратов.
- С недостаточным контролем над повышенным артериальным давлением.
- С несоблюдением гипохолестериновой диеты.
- С набором лишнего веса и избыточным питанием.
- С малоподвижным или лежачим образом жизни.
Для того чтобы период восстановления и реабилитации протекал гладко, нужно строго придерживаться всех врачебных рекомендаций.
Что влияет на результаты

Результаты ранней реабилитации после ОНМК сугубо индивидуальны и зависят от многих сопутствующих факторов. Вот от чего зависит восстановительный период:
- Чисто медицинские факторы: тяжесть инсульта и объем поражения головного мозга, сопутствующие сердечно-сосудистые и другие заболевания.
- Эмоциональные факторы: мотивация, настроение, вера в успех. Очень хорошо, если вы найдете в себе силу воли повторять все упражнения по коррекции речи и лечебной физкультуре дома.
- Поддержка родных и близких: едва ли не самая лучшая мотивация – вера окружающих в ваши способности.
- Терапевтические факторы: время начала реабилитации и подбор хорошего восстановительного центра.
Ранний восстановительный период после ОНМК – сложное время как для пациента, так и для реабилитологов. Важно понять, что на все нужно время, а значимых результатов в первые месяцы может и не быть. Важно не сдаваться, продолжать работу, ведь нервная система очень пластична и имеет огромный потенциал к восстановлению.
Похожие статьи:
insultovnet.ru
Острые нарушения мозгового кровообращения - Неотложные и коматозные состояния
Неотложные и коматозные состоянияЗа последнее десятилетие инсульты стали занимать второе место после сердечнососудистых заболеваний по количеству случаев с летальным исходом. Так же, как для инфарктов миокарда, характерно омоложение данного заболевания - уже зарегистрированы инсульты, возникшие в 30-летнем возрасте.
Острые нарушения мозгового кровообращения делятся на:преходящие нарушения;инсульты:а) ишемический: атеротромботический, эмболический, гемодинамический, лакунарный, вазоспастический;б) геморрагический: нетравматическое субарахнои дальное кровоизлияние, паренхиматозное кровоизлияние, субарахноидальное кровоизлияние, вентрикуляр ное кровоизлияние, паренхиматозновентрикулярное кровоизлияние.
Периоды острого нарушения мозгового
кровообращения:1) острейший период - от момента возникновения до 3-5-го дня;2) острый период - до 21 дня;3) ранний восстановительный период - с 21 дня до 6 месяцев;4) поздний восстановительный период - с 6 месяцев до 1 года;5) стойкие остаточные явления - более 1 года после перенесенного инсульта.
Клиническая картина. Острые нарушения мозгового кровообращения, возникающие при поражении сосудов мозга, обусловленном атеросклерозом, артериальной гипертензией или васкулитом, проявляются очаговыми или общемозговыми симптомами, которые сохраняются не более 24 ч.
Из общемозговых симптомов можно отметить появление головной боли, головокружения, тошноты, рвоты. В некоторых случаях наблюдаются кратковременная потеря сознания, дезориентация. Из очаговых нарушений выявляются преходящие парестезии, парезь, зрительные нарушения, афазические расстройства, нарушения координации движений.
Заболевание заканчивается полным восстановлением нарушенных функций.
Инсульт характеризуется внезапным началом (развивается в минуты, часы, дни), появлением очаговой неврологической симптоматики (двигательной, чувствительной, речевой, зрительной, координаторной) в сочетании с признаками общемозгового поражения (нарушением сознания, головными болями, тошнотой, рвотой) длительностью более суток или приводящими к смерти больного. Чаще всего выраженные остаточные явления сохраняются всю жизнь.
medicinasprav.ru
Ишемический инсульт симптомы, последствия и причины болезни
Заболевание наиболее часто наблюдается у лиц в возрасте от 50 лет и старше, но иногда встречается и в более молодом возрасте. Установлено, что ишемический инсульт возникает в 4 раза чаще, чем другой тип инсульта – геморрагический.
Симптомы развития ишемического инсульта
Для данного типа инсульта характерно постепенное нарастание неврологической симптоматики за несколько часов, реже дней. При этом в остром периоде ишемического инсульта может наблюдаться «мерцание» симптомов (течение с появлением и исчезновением симптомов).
Развитие очаговых симптомов происходит медленно, и рвота наблюдается редко. При эмболии мозговых артерий, а иногда и при тромбозе крупных артериальных стволов неврологические проявления возникают резко и бывают сразу максимально выраженными. Приблизительно у 1/5 части больных ишемическим инсультом отмечается медленное развитие инфаркта мозга (в течение нескольких недель и даже месяцев). Такое течение наблюдается чаще при нарастающем окклюзирующем процессе в сонных артериях у больных с выраженным кардиосклерозом, иногда при тромбозах церебральных вен.
Очаговые неврологические признаки болезни превалируют над общемозговыми, которые могут отсутствовать.
1.
Нарушение сознания характеризуется легким оглушением, повышенной сонливостью и некоторой дезориентировкой.
2.
Возможно развитие выраженных расстройств сознания, достигающих степени сопора или комы, но отмечающихся только при нарастающей окклюзии в вертебробазилярном бассейне, а также при окклюзии интракраниального отдела внутренней сонной артерии.
3.
Эпилептические припадки в остром периоде болезни наблюдаются крайне редко.
4.
Оболочечные симптомы чаще всего отсутствуют, но могут отмечаться при осложнении инсульта отеком мозга. Установлено, что вегетативные нарушения выражены слабее, чем при геморрагическом инсульте.
5.
Лицо у больных обычно бледное, а иногда слегка цианотичное.
6.
Артериальное давление обычно снижено или нормальное, но в некоторых случаях при закупорке сонной артерии в области каротидного синуса и при инфарктах, локализующихся в стволе мозга, может отмечаться резкое его повышение.
7.
Характерно учащение пульса и пониженное его наполнение.
8.
Температура тела обычно держится на нормальных цифрах.
Психические проявления ишемического инсульта
Возможно появление психических последствий инсульта, определяющихся величиной и локализацией патологического очага (они чаще возникают при поражениях правого полушария), наличием и степенью предшествовавших инсультов, проявлениями психоорганического синдрома, в том числе конституционально-генетическими факторами. В начальном периоде ишемического инсульта наблюдаются состояния оглушения, делирия и аменции (их еще обозначают обобщенным термином «спутанность сознания»). Вероятность слабоумия как последствия инсульта тем больше, чем продолжительнее эти расстройства и чем ярче при них выражено двигательное и речевое возбуждение. После восстановления сознания во всех случаях отмечается различная по глубине астения.
На этом фоне могут возникать преходящие психозы с клинической картиной
- корсаковского синдрома,
- галлюцинаций,
- неразвернутых бредовых и тревожно-депрессивных состояний.
Эти психозы через определенные периоды времени (дни, месяцы) сменяются психоорганическим синдромом разной степени выраженности.
Скорость развития болезни зависит от этиологии процесса, калибра пораженного сосуда, объема ишемии мозга и возможности коллатерального кровообращения.
Типы ишемического инсульта и их признаки
Выделяют три типа болезни:
1.
острый,
2.
ундулирующий
3.
и опухолеподобный.
Острый тип характеризуется началом заболевания с появлением неврологических и общемозговых симптомов. Такое начало характерно для эмболии, развивающейся, как правило, на фоне аритмии.
Ундулирующее начало приступа характеризуется постепенным нарастанием (мерцанием) симптомов на протяжении нескольких часов, иногда 1–2 суток. Для данного типа начала заболевания свойственно наличие тех или иных очаговых симптомов поражения сосудистых бассейнов головного мозга над общемозговыми.
При опухолеподобном начале заболевания неврологические признаки болезни нарастают на протяжении нескольких недель, месяцев и возникают при прогрессирующих стенозах магистральных артерий головного мозга.
Наличие и степень выраженности симптоматики зависит от локализации очага поражения и калибра пораженного сосуда. Чаще ишемические инсульты возникают при нарушении кровообращения в системе внутренней сонной артерии и преимущественно в бассейне ее крупной ветви – средней мозговой артерии.
Стадии ишемического инсульта и его последствия
Различают стадии ишемического инсульта.
1.
I стадия – это острый период, от первых проявлений инсульта до 21 дня, при этом свежий некроз формируется за 3–5 дней. Он является острейшим периодом инсульта. В этот период происходит сморщивание цитоплазмы и кариоплазмы, развивается перифокальный отек.
2.
II стадия – это ранний восстановительный период, продолжительностью до 6 месяцев. В это время происходит паннекроз всех клеточных элементов, а также пролиферация астроглии и мелких сосудов. В этом периоде возможен регресс неврологического дефицита. Вокруг очага поражения развивается коллатеральное кровообращение.
3.
III стадия – это поздний восстановительный период от 6 до 12 месяцев. В данном периоде развиваются глиальные рубцы или кистозные последствия ишемического инсульта в ткани мозга.
4.
IV стадия – после 1 года – можно обнаружить остаточные явления инсульта.
Последствия ишемического инсульта определяются множеством факторов: механизмом его развития, локализацией очага поражения, особенностями пораженного сосуда, возможностями развития коллатерального кровообращения и сохранностью капиллярного кровотока, возрастом и индивидуальными особенностями метаболизма мозга больного, а также тяжестью сопутствующей патологии (кардиальной, сосудистой и др.).
Отек мозга как последствие произошедшего ишемического инсульта
В некоторых случаях развитие притсупа может сопровождаться диапедезным кровоизлиянием в зоне первичного инфаркта мозга, это возникает чаще всего в первые сутки после возникновения очага ишемии мозга, но может развиться и к концу первой недели заболевания. Состояние больного при этом внезапно ухудшается (часто на фоне повышения артериального давления), появляются общемозговые, иногда оболочечные симптомы, все это сопровождается нарастанием выраженности имеющейся очаговой неврологической симптоматики. Данные процессы могут привести к развитию отека мозга и вторичного стволового синдрома.
Для ишемического инсульта также характерны изменения в клиническом анализе крови, в цереброспинальной жидкости, при проведении эхоэнцефалографии, электроэнцефалографии, ангиографии и компьютерной томографии головы. При проведении ультразвуковой допплерографии можно обнаружить закупорку и стенозы позвоночных и сонных артерий, а также их ветвей. Термография, в свою очередь, позволяет диагностировать окклюзирующие процессы во внутренней сонной артерии, а радионуклидная сцинтиграфия мозга помогает выявить изменения накопления радиофармацевтического препарата в области поражения.
Установлено, что ишемические процессы в тканях мозга сопровождаются отеком мозга. В результате этого процесса увеличивается объем мозга и возрастает внутричерепное давление. Все эти процессы приводят к развитию дислокационного синдрома.
Головной мозг – сложный орган, «управляющий» всем организмом человека. Разные области мозга контролируют соответствующие функции нашего организма, и, следовательно, исход инсульта зависит от локализации поражения головного мозга вследствие нарушения кровотока или кровотечения.
Самые грозные последствия и осложнения инсульта
Последствием болезни в тяжелых случаях выступает стойкая инвалидизация, которая развивается почти у трети больных, возможно развитие деменции (слабоумия). Также нередкими последствиями острого нарушения мозгового кровообращения являются:
1.
ухудшение когнитивной функции мозга,
2.
быстрая умственная утомляемость,
3.
нарушение мышления и способности к процессам обучения и выполнения умственных задач,
4.
депрессия.
Выяснено, что больные редко погибают непосредственно от острого нарушения мозгового кровообращения, в частности, от инсульта, к нему часто присоединяются пневмония и пролежни, что требует постоянного ухода за больным.
Виды ишемического инсульта и его причины
Среди всех форм нарушений мозгового кровообращения наиболее распространены ишемические инсульты: они составляют около 80% всех острых нарушений мозгового кровообращения. Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих клетки головного мозга. Не получая необходимые им кислород и питательные вещества, клетки мозга гибнут. Этот тип инсульта получил название инфаркт мозга – по аналогии с инфарктом миокарда. Заболевание подразделяют на:
1.
тромботический,
2.
эмболический
3.
и нетромботический.
Тромботический и эмболический инсульты возникают вследствие окклюзии экстракраниального или интракраниального сосудов головы, которая обусловливается тромбозом, эмболией, полной окклюзией сосуда атеросклеротической бляшкой и другими причинами. В патогенезе ишемического инсульта играет роль и тромбоэмболия.
Причины эмболитического ишемического инсульта
Эмболический инсульт возникает при полной или частичной закупорке эмболом артерии мозга. Наиболее часто причинами инсульта являются кардиогенные эмболии при клапанных пороках сердца, возвратном ревматическом и бактериальном эндокардите, при других поражениях сердца, которые сопровождаются образованием в его полостях пристеночных тромбов. Эмболами в данных случаях являются частицы измененных клапанов сердца, пристеночных тромбов, фрагменты атероматозных бляшек, образующиеся вследствие атеросклероза аорты или магистральных сосудов головы, а также тромбы из вен большого круга кровообращения (появляющиеся при тромбофлебитах вен конечностей, тромбозах вен брюшной полости, малого таза). Возможна бактериальная эмболия, которая может возникать при эндокардитах.
Значительно реже встречается эмболия при злокачественных опухолях, гнойных процессах, протекающих в легких. Жировая эмболия возникает при переломах длинных трубчатых костей, операциях с большой травматизацией жировой клетчатки. И, наконец, газовая эмболия – при операциях на легких, при применении пневмоторакса, кессонной болезни. При эмболии сосудов головного мозга, наряду с обтурацией сосуда эмболом, имеет место спазм сосудов с последующим вазопарезом, возникновением отека мозга и запус-теванием капиллярной сети. После того как рефлекторный спазм проходит, эмбол может продвигаться дистальнее, что ведет к выключению из кровоснабжения более мелких ветвей артерий.
Причины тромботического ишемического инсульта
Причиной ишемического инсульта иногда является тромбоз. Тромб чаще всего образуется на поверхности атеросклеротической бляшки в крупных сосудах шеи, возможен его отрыв от тромботических наложений на клапанах сердца. Этому способствуют повышение свертываемости крови, а также повышение способности к агрегации тромбоцитов. Спазм мозгового сосуда, приводящий к инфаркту мозга,– это очень редкое явление.
Выявлено, что спазм мозговых сосудов обычно возникает через несколько дней после субарахноидального кровоизлияния.
Обнаружены случаи, когда инфаркт развивался и при отсутствии полной закупорки сосуда, имелся лишь выраженный стеноз – сужение просвета сосуда атеросклеротической бляшкой на 70–90%. При внезапном падении артериального давления крови, которая поступала в мозг по суженному сосуду, ее не хватало для нормального питания мозга, в результате чего развивался инсульт.
Одной из разновидностей болезни являются транзиторные ишемические атаки, которые представляют собой внезапное появление очаговых неврологических знаков, полностью регрессирующих в течение 24ч. Патогенетически транзиторные ишемические атаки и ишемиче-ский инсульт взаимосвязаны. Это подчеркивается тем фактом, что около 2β инфарктов развивается в том же сосудистом бассейне, что и перенесенные транзиторные ишемические атаки.
Церебральная ишемия – это динамический процесс, а происходящие изменения в основном потенциально обратимы. Степень повреждающего действия ишемии напрямую зависит от глубины и длительности снижения мозгового кровотока.
Причины нетромботического ишемического инсульта
Нетромботический инсульт развивается в результате сочетания таких факторов, как атеросклеротическое поражение сосуда, патологическая извитость сосуда, ангиоспазм и хроническая сосудисто-мозговая недостаточность.
Вероятность развития и величина инфаркта мозга во многом зависят от компенсаторных возможностей коллатерального кровоснабжения, которое усиливается в случае нарушения кровотока по пораженному сосуду. При обследовании больных выявлено, что наиболее эффективно коллатеральное кровообращение при постепенно развивающемся окклюзирующем процессе в магистральных экстракраниальных сосудах. Обнаружены случаи, когда возникает недостаточность кровообращения в полости сосуда, который обеспечивает коллатеральное кровоснабжение зоны нарушенной васкуляризации. Данное явление получило название «синдром обкрадывания» – в бассейне непораженного сосуда.
Значительно реже ишемический инсульт возникает вследствие поражения вен мозга. Тромбоз вен мозга, который возникает как осложнение различных воспалительных процессов, инфекционных болезней, операций, аборта и других причин, может стать причиной геморрагического инфаркта в коре больших полушарий и прилегающем белом веществе.
Патогенез инсульта
В патогенезе ишемического инсульта немаловажную роль играют изменения физико-химических свойств крови, в первую очередь, реологических, а также свертываемость крови, содержание белков, электролитов и других факторов. Значительно затрудняют капиллярный кровоток в зоне локальной ишемии мозга
- увеличение жесткости эритроцитов,
- агрегации тромбоцитов и эритроцитов,
- повышение уровня вязкости крови,
- гиперпротромбинемия,
- нарастание содержания альбуминов.
Все это приводит к возникновению патологического феномена «невосстановленного» кровотока. И даже при исчезновении факторов, вызывающих локальную ишемию, могут последовать нарушения нормальной деятельности нейронов и развиться инфаркт мозга. Особенно неблагоприятным является развитие синдрома диссеминированного внутри-сосудистого свертывания, который характеризуется сочетанием множественного тромбообразования, вследствие активации факторов свертывания крови, и тромбоцитарного гемостаза, с возникновением геморрагий капиллярно-гематомного типа (вследствие повышения фибринолиза и накопления продуктов фибринолиза, протеолиза и др.).
Большое значение в патогенезе симптомов инсульта имеют нарушения нервной регуляции сосудистого тонуса, которые обусловливают появление стойкого спазма, пареза или паралича внутри-мозговых артерий и артериол, а также развитие срыва саморегуляции мозговых сосудов, который нарастает во время дополнительного подъема артериального давления. Все эти расстройства общей и церебральной гемодинамики приводят к снижению мозгового кровотока до критического уровня и формированию в определенный момент сосудисто-мозговой недостаточности.
www.astromeridian.ru
Острое нарушение мозгового кровообращения по ишемическому типу
Из-за частых скачков артериального давления и различных проблем, связанных с работой сердечно-сосудистой системы, в том числе это и нарушение структуры стенок крупных или мелких кровеносных сосудов, у человека может случиться острое нарушение мозгового кровообращения по ишемическому типу, которое является разновидностью инсульта.
Это когда в одном из участков головного мозга происходит прекращение, расстройство нормального кровообращения, то есть в районе патологии клетки погибают по причине нехватки кислорода. Их лечить невозможно, однако, те функции, за которые они отвечали ранее, можно возродить, если ежедневно уделять больше внимания в период реабилитации пострадавшему от ОНМК.
На основании этого также доказано, что ежегодно число смертей пострадавших от инсульта постоянно увеличивается, так же как и количество людей получивших инвалидность. Это может быть связано не только сопутствующим тому заболеваниям, но и загрязненного воздуха, чем особенно грешат города с большим населением. Плюс ко всему неправильное питание и вредные привычки еще больше усугубляют состояние многих людей.
Симптомы ишемии при ОНМК

Инсульт – это одна из болезней, которая относится к типу невралгии. Она никогда не приходит одна, а всегда сопровождается рядом недомоганий. В основном важно, отметить, что больной может ощутить симптомы острого ишемического инсульта именно во время глубокого сна или под самое утро.
Как правило, плохое самочувствие начинает постепенно нарастать, тем самым повышая беспокойное состояние человека с каждым часом, итак, в течение суток или нескольких дней.
В это самое время больные могут ощутить следующие недомогания:
- Режущую боль в голове.
- Вялость в движениях.
- Снижение чувствительности в теле, с любой из сторон.
- Картина перед глазами становится менее четкой.

- Искажение речевых функций.
- Есть периоды, когда после мозгового ишемического инсульта больные отрицают у себя наличия вялости и низкой функциональности рук и ног.
Совместно с перечисленными симптомами, врач также может выявить синдром понижения болевого порога, одностороннее понижение зрения и тяжелую форму нарушений речевого аппарата.
В том числе это и искажение одной половины носогубной линии, ухудшения процессов чтения и функций заглатывания пищи также из-за плохого мозгового кровообращения у больного возникает нарушение логики суждения при решении арифметических задач. Что порой может проявиться невозможностью пострадавшего адекватно оценивать свое состояние в период после инсульта.
Что может увеличить риск возникновения острого периода?

Ишемический инсульт никогда не был самостоятельным недугом, на основании чего в ряде ситуаций ОНМК по типу ишемии в основном всегда настигал людей в самые неожиданные моменты в результате многих недомоганий, вызванных вследствие следующих причин:
- Регулярные боли в области сердца.
- Несоразмерное количество употребления сахара, жира и изделий мучного производства.
- Высокий индекс показателей массы собственного тела, это основная причина развития сахарного диабета и закупорки сосудов.
- Инсульт по ишемическому типу, частая проблема среди пьющего и курящего населения.
- Как правило, многие молодые женщины, опасаясь своей беременности, начинают принимать гормональные препараты самостоятельно, не предупреждая об этом своих близких людей, в том числе и без консультации врача.
- Гемоглобин в крови, может, оказаться высоким из-за недостаточного поступления кислорода в мозг. В этом случае нарушение мозгового кровообращения может закончиться инсультом ишемии головного мозга.
- Пожилой возраст человека.
- Последствия после травм головы.
Возможно, здесь перечислены не все причины, однако, даже в этом случае всегда стоит обращать свое внимание на ежедневное меню, а именно какие продукты чаще всего присутствуют в рационе, свежая зелень и фрукты или, же это сладкие булки с газированными напитками. Сюда же относятся и вредные привычки, когда люди выбирающих вместо здорового активного образа жизни могут получить множество проблем, приводящих к нарушению мозгового кровообращения.
Необходимые восстановительные действия вовремя ОНМК
Сам человек, переживший острое недомогание в период ишемического инсульта, не может заранее определить на каком именно этапе он сможет полностью восстановиться. Совместно с этим у него нет возможности узнать, что с ним может случиться в будущем после болезни, как он будет жить дальше останется на всю жизнь в инвалидном кресле или же умрет в течение первых суток.
Поэтому чтобы предотвратить последующие ухудшения состояния больного врачи сразу же во время госпитализации приступают к уменьшению влияния патологии посредством медикаментозного лечения или в крайне острый период по ишемическому типу могут направить больного в отделении хирургии.
После лечения ишемического инсульта в остром периоде, когда у больного наступит улучшение, стабильность в показателях давления и холестерина доктора могут приступить к следующему этапу восстановления больного, например, к применению физиотерапевтических процедур. В этом случае также в зависимости от определенных последствий назначаются реабилитационные курсы ЛФК, массажа и эрготерапевтических процедур для восстановления мыслительной и двигательной активности.
Патологические причины мозгового удара
Нарушение кровообращения в период ишемического инсульта приводит к очень серьезным последствиям. Когда практически в одинаковых соотношениях больные могут умереть или же полностью превратиться в недееспособных людей. Но, несмотря на опасность мозгового удара, 5-7 % из числа пострадавших в полной мере уже в течение первого реабилитационного этапа начинают самостоятельно себя обслуживать и ходить без посторонней помощи.
Но что в итоге будет ожидать больного после инсульта, полностью будет зависеть от ряда следующих причин:
- Окклюзия в крупных артериях полушарий и шейного отдела сопровождающейся непроходимостью крови из-за резкой закупорки просвета по причине высокого содержания тромбоцитов в крови.
- Наличие в организме больного очага воспалительного процесса.
- Послеоперационный период на сердце, когда за счет образования кровяного сгустка происходит моментальное острейшее нарушение кровообращения.
- За счет расслоения магистральной артерии.
- Образование прозрачной плотной массы во внутренней среде соединительных тканей организма человека.
- Нарушение свертываемости крови, такое явление возникает в основном при проявлениях инфекций внутренних органов затяжного характера.

Также важно отметить, что будет способствовать развитию ишемического мозгового удара и различного рода воспаления шейных отделов, особенно если в процессе были затронуты сонные артерии, такая вероятность имеется, но она, кстати, крайне, редко становиться причиной инсульта.
Поэтому большое значение нужно уделять тем людям, кто уже имеет в своем анамнезе остеохондроз верхнего отдела позвоночника, когда есть вероятность, что может возникнуть нарушение кровообращения в районе перехода крови от шей к головному мозгу.
В связи, с чем таким людям для улучшения проходимости крови необходимо постоянно делать массаж с использованием мази или крема с согревающим эффектом, благодаря действию которых проходимость крови будет лучше, за счет увеличения просвета в сосудах.
Возможные последствия после сложного реабилитационного этапа
В период мозгового инсульта больные могут получить как очень серьезные, так и до вполне легких последствий, которые уже спустя некоторое время могут восстановиться и вернуться в обычную среду. Если же в процессе выздоровления нарушение тока крови успело затронуть более обширные участки мозгового вещества-то, вероятнее всего, у пациента в результате могут развиться следующие недомогания:
- В определенных участках тела, у больного будет низкий порог чувствительности.
- Как правило, в постинсультный период пациенты не могут в полной мере ощущать свои парализованные руки и ноги.
- Нарушение глотательной функции, когда больному требуется внутривенное кормление или же путем введения пищи с помощью желудочного зонда.
- Больные могут не ощущать вкуса еды, так как вкусовые рецепторы на языке также будут иметь низкую чувствительность с парализованной части.
- Частичное или полное снижение слуха и зрения после ишемического мозгового инсульта.
- Частым признаком плохого кровообращения мозга становиться нарушение восприятия и воспроизведения речи.

- В период начала реабилитации больной часто может ощущать признаки сильного головокружения.
- Мысли больного становятся менее объективными и рассудительными, поэтому он не имеет возможности даже из самых простых слов сложить предложение.
- Нарушение процессов мочеиспускания и дефекации.
- Из-за низкого кровообращения в период болезни в большинстве случаев кома на длительное время.
- Отсутствие у больных способности контролировать свое положение тела в пространстве.
Однако если с начала первого и последующего дня уделять больному больше времени и желательно с первой секунды, когда у него случился инсульт, то шансов для его реабилитации будет намного больше. По сравнению с тем моментом, когда помощь больному была оказана не сразу, а спустя несколько часов.
Что в основном происходит, когда сам больной не уделяет большего внимания по отношению к собственному здоровью. Но, главное, все будет зависеть от того, в каком конкретно районе были зафиксированы проблемы кровообращения в головном мозге, и как быстро были устранены дальнейшие осложнения.
Похожие статьи:
insultovnet.ru