Хронический генерализованный пародонтит средней степени тяжести. Пародонтит средней степени тяжести
виды, особенности и способы лечения
Пародонтит — это инфекционное заболевание дёсен, причиной которого является длительный воспалительный процесс. Степени пародонтита выделяют по тяжести заболевания и классифицируют на несколько стадий и форм. По степени тяжести выделяют:
- лёгкий;
- средний;
- тяжёлый пародонтит.
По стадии развития различают хронический и острый. Рассмотрим эти классификации подробнее.
Содержание статьи:
Клиническая картина пародонтита
Во время воспаления мягкие ткани вокруг зуба начинают атрофироваться. Это способствует образованию полостей между корнями зубов — карманов. В них мгновенно поселяется множество микроорганизмов и бактерий, попадающих в ротовую полость вместе с едой и воздухом.
Заболевание длится продолжительный период. Зачастую пациенты даже не догадываются о наступившей патологии до появления первых симптомов.
В зависимости от того, насколько тяжело протекает болезнь, на какой стадии развития находится в момент обращения к врачу и где именно локализованы очаги воспаления построена современная классификация пародонтита:
- по степени тяжести: лёгкий, средний, тяжёлый;
- по стадии развития: хронический, острый;
- по размещению очага инфекции: локальный, общий (генерализованный).
Все формы и стадии пародонтита имеют свои отличительные черты и симптомы. Важно, чтобы врач на основе полученной информации поставил правильный диагноз.От этого будет зависеть тактика лечения.
Острый и хронический пародонтит
Острая форма пародонтита встречается реже хронической. Причём воспаление не распространяется на всю ротовую полость, а находится в области 1–2 зубов. Это форма может возникнуть из-за травмы: неправильно установленной коронки, некачественной пломбы, трещине в зубной эмали, отколовшегося кусочка зуба.
Характерным признаком является и то, что заболевание появляется внезапно. Человек может резко ощутить боль в определённом месте десны. Если своевременно обратиться к врачу, то в большинстве случаев лечение пройдет быстро, эффективно и без осложнений.
Пародонтит часто протекает волнообразно: то входя в стадию ремиссии, то снова обостряясь. Причины для обострения могут быть самыми разными. Стоматологи отмечают как и местные факторы, например, травмы, так и общие заболевания полости рта, снижение иммунитета. Чаще всего хронический пародонтит протекает генерализованно, то есть по всей ротовой полости.
Наиболее типичными симптомами этой формы являются:
- воспалительный процесс в тканях дёсен;
- кровоточивость во время приёма пищи или гигиенических процедур;
- зуд и дискомфорт в области дёсен.
При вступлении пациента в стадию ремиссии больной может полагать, что заболевание прошло и больше не грозит ему. Исчезают все симптомы, боль и кровоточивость больше не беспокоят. Однако через некоторое время обострение наступает снова. В это время воспаление прогрессирует еще сильнее и проявляется в виде повышения температуры тела, значительном увеличении лимфоузлов, а иногда даже возникновении абсцесса.
Вылечить хронический пародонтит очень тяжело: лечение будет долгим и серьёзным. Врач одновременно назначает использование медикаментов, антибактериальной терапии и хирургическое вмешательство. При совмещении с другими методами лечения хорошие результаты даёт гингивопластика.
Лёгкий пародонтит
Пародонтит не является самостоятельным заболеванием.Чаще всего его возникновение провоцируют другие нарушения в организме человека — эндокринные и иммунные.
Самый первый признак начала воспалительного процесса — это появление крови при чистке зубов. Затем к нему прибавляется неприятный запах изо рта.
Лёгкая степень тяжести заболевания отличается тем, что все наиболее типичные симптомы выражены очень слабо : зубы не шатаются, карманы между зубами и десной имеют маленький размер, десна кровоточат лишь иногда. Общее состояние пациента отмечается как нормальное. Он даже не обращается к врачу за помощью, так как практически не ощущает дискомфорта.
Замечено, что начало течения пародонтита практически всегда сопровождается усилением процесса отложения зубного камня под дёснами.
Важно не упустить время и начать лечение как можно раньше. Если не сделать этого, то болезнь может перейти в следующую стадию развития. Адекватное и своевременное лечение поможет не только приостановить болезнь, но и заставить полностью отступить.
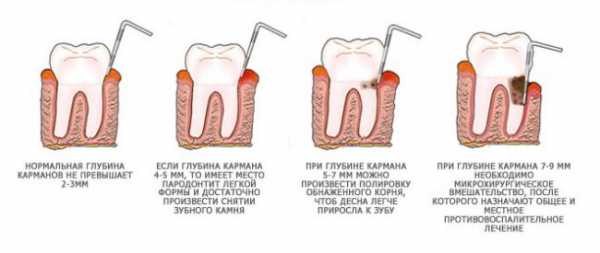
Степень тяжести врач-стоматолог определяет по глубине карманов под дёснами. Если заболевание проходит в лёгкой форме, то эта глубина не превышает отметку в 3,5 мм. Эта степень не имеет явно выраженных патологических изменений костной ткани, но периодонтальные щели уже постепенно начинают расширяться, исчезают перегородки межзубного пространства, деформируется пришеечная полость зуба.
Первые симптомы:
- небольшие отеки десневой ткани;
- появление крови при надкусывании твёрдой пищи и чистке зубов;
- небольшая боль и дискомфорт при разговоре, приёме пищи;
- неприятный запах несмотря на ежедневную гигиену полости рта;
- зуд.
Общее состояние пациента не меняется и только при тщательном обследовании врач может диагностировать легкую степень пародонтита.
Средний и тяжёлый пародонтит
По мере того как заболевание прогрессирует, глубина карманов под десной увеличивается до 5 мм. Кровоточивость усиливается, пациент начинает отмечать небольшое шатание зубов, ощущает боль от холода и тепла. Если лечение в начальной стадии заболевания не происходит, воспалительные и деструктивные процессы усиливаются и пародонтит достигает средней тяжести.
Пародонтит средней степени тяжести распространяется по всей полости рта. Наиболее явный признак этого периода — усиление расшатывания зубов и их дальнейшее выпадение или смещение.
Заболевание в средней стадии Хронический вариантЕсли глубина зубодесневых карманов превысила 6–7 мм, то пародонтит определяют как тяжёлый. В этот период десна сильно воспалены, постоянно кровоточат, при надавливании на десну выступает гной, зубы сильно расшатаны и смещены. Общее состояние пациента значительно ухудшается, часто поднимается температура, из-за постоянной боли ухудшается аппетит. Пациент может испытывать чувство апатии и даже депрессии.
На этой стадии возможно только хирургическое лечение. Перед врачом стоит цель не только устранить очаг инфекции, но и максимальное сохранить зубочелюстную систему. Среди наиболее эффективных методов хирургического вмешательства пародонтологи выделяют шинирование, лоскутные операции и имплантацию.
Врачи считают, что тяжёлый хронический пародонтит неизлечим. С помощью медикаментозной терапии и хирургического вмешательства можно только ввести заболевание в стадию ремиссии. Это позволит сохранить некоторые зубы и ослабить болевые ощущения.
Чаще всего при тяжелой форме пародонтита пациенты жалуются на следующие факторы:
- любой раздражитель вызывает кровоточивость десны;
- при прикосновении к десне ощущается боль;
- ощущается неприятный гнилостный запах изо рта;
- десна меняет цвет и форму;
- зубы подвижны и смещаются;
- из-под десны вытекает гной, образуются абсцессы;
- обнаруживается большое количество зубного камня под десной;
- карманы возле зубов достигают 6–7 мм;
- общее состояние больного тяжёлое.
Классификация по локализации заболевания
Пародонтит также отличается по тому, как именно распространилось заболевание — по всей полости рта (генерализованно) или в некоторых специфических местах (локально).
Если происходит общее истощение организма, ослабление иммунной системы, то на этом фоне может возникнуть хронический общий пародонтит, как осложнение другого заболевания дёсен — гингивита.
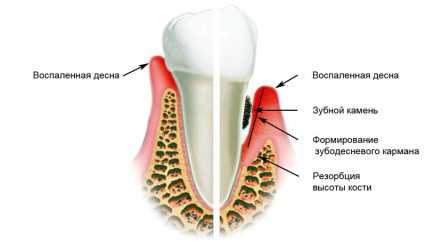
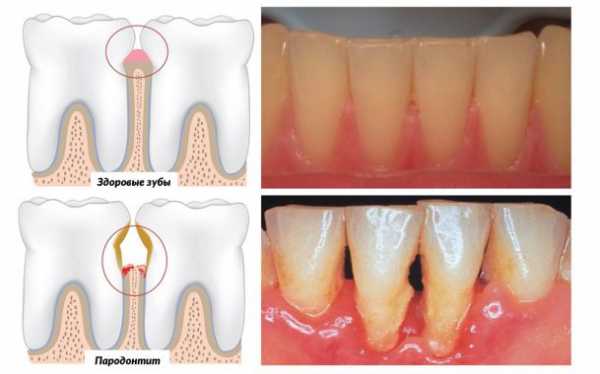
Отличие гингивита (слева) от пародонтита (справа).
Основными признаками в этой ситуации будут отеки и покраснение дёсен, глубокие карманы под дёснами, рыхлость краёв десны, большое количество зубного налёта и камней, расшатывание зубов.
Большая опасность этой патологии в том, что разрушается не только мягкая ткань десны, инфекция уже достигает пародонта. Имеется в виду весь комплекс зубочелюстной системы. Страдает челюстная кость, связочный аппарат, корни и цемент зубов, дёсны.
Общий пародонтит можно вылечить только комплексно. Пациенту назначают курс антибиотиков и препаратов, стимулирующих иммунную систему. Проводят общеукрепляющую терапию, устанавливают шины на зубы, проводят механическое очищение зубодесневых карманов. Если имеются абсцессы, проводят их вскрытие и устанавливается дренаж содержимого. Иногда спасти зуб не удаётся и его удаляют.
Другие виды воспаления дёсен
Препубертатный пародонтит чаще всего приобретают дети и подростки. Основная причина — снижение иммунитета. Эта форма может возникнуть как на постоянных зубах, так и на молочных. Принцип лечение строится на укреплении общего состояния, иммунной и антибактериальной терапии.
Ювенильный пародонтит поражает самые первые постоянные зубы. В зону риска попадает люди, чьи родители являются носителями болезнетворных бактерий в полости рта. Явные симптомы отсутствуют, но приём антибиотиков и других местных средств необходим.
Эта форма считается одной из самых агрессивных. Болезнетворные бактерии не только разрушают ткани зуба, но и убивают друг друга. Пациенту назначают антибиотики и механическую чистку зубодесневых карманов. После завершения курса, врач может назначить хирургическую операцию.
Пародонтит относится к инфекционным заболеваниям, которое не следует запускать, своевременное лечение поможет избежать серьёзных осложнений.
zubdental 13.04.2017Оценка статьи:
Загрузка...Поделиться с друзьями:
Твитнуть
Поделиться
Плюсануть
Поделиться
Отправить
Класс
Похожие публикации
степени тяжести заболевания, фото из истории болезней, а также признаки легкой, средней и тяжелой степени
Многие люди не обращают внимания на такую проблему, как кровь при чистке зубов.
А ведь это явление может быть первым симптомом пародонтита, действительно опасного заболевания, которое имеет разные степени тяжести.
Именно от стадии течения заболевания будет зависеть длительность и сложность лечения.
При подобном заболевании возникает воспаление. Конечным результатом этого процесса становится полное разрушение тканей, которые окружают зуб.
К таким относятся:
- десна;
- мышечные связки;
- костная ткань.
Благодаря тесному соединению всех частей тканей возле зуба, инфекция может свободно и быстро распространяться.
Важно: Опасность пародонтита связана с тем, что на данный момент стоматология может вылечить его только на начальных этапах.
Степени тяжести пародонтита
Обычно пародонтит разделяют на три стадии. Основными критериями их отличия являются:
- степень кровоточивости десен;
- сила подвижности зубов;
- глубина карманов пародонта;
- степень удлинения коронок зубов.
Легкая
 На данном этапе ярко выраженных симптомов нет.
На данном этапе ярко выраженных симптомов нет.
Пародонтит легкой степени тяжести практически не имеет визуальных проявлений и не доставляет дискомфорта.
Подобная бессимптомность мешает быстрому выявлению заболевания.
К основным признакам легкой степени относятся:
- Воспаление десен и отеки в той части, где они поражены инфекцией;
- Сильное или незначительное кровотечение вследствие чистки зубов или употребление твердых продуктов;
- Зуд, который сосредоточен в зоне десен;
- Появление неприятных ощущений во время работы челюсти — разговор, процесс жевания;
- Плохой запах из полости рта, который не зависит от гигиены.
Средняя
В случае прогрессирования болезни, симптомы усугубляются и становятся более видимыми:
- Пародонтальные карманы начинают увеличиваться. Углубление может достичь 5 мм;
- Зубы становятся подвижными. Это может привести и к смещению зубного ряда;
- Появляются тремы патологического характера. Есть риск полного выпадения зубов.
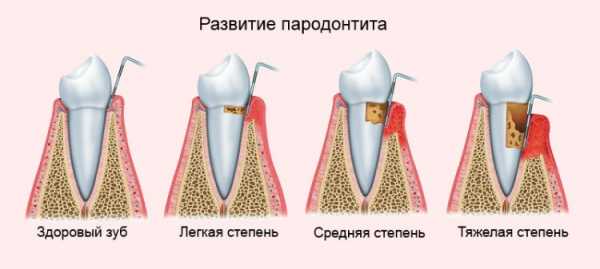
Пародонтит средней степени тяжести может спровоцировать атрофирование костной ткани. На данном этапе следует быстро и эффективно провести терапию, чтобы предотвратить дальнейшее распространение инфекции и не допустить рецидивов.
Тяжелая
Это самая сложная стадия заболевания, возникшая в результате запущенной формы (средней степени) патологии.Она вмещает в себя все симптомы из предыдущих этапов, но в более отягощенном виде.
При этом усложняется процесс чистки зубов, увеличивается количество отложений и налета. Также отмечается ухудшение и общего состояния человека.
Фото
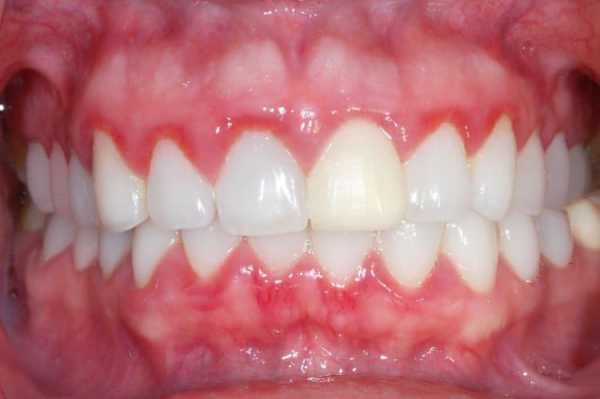
Лeгкaя cтeпeнь
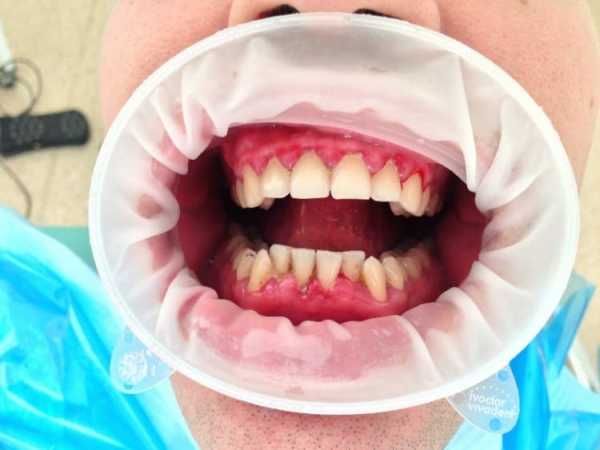
Средняя степень
Тяжелая степень
Лечение пародонтита должно быть комплексным, и включать в себя местную и общую терапию. Современная стоматология предлагает различные эффективные методики в борьбе с этим заболеванием, например, лечение пародонтита лазером. Также для устранения симптомов применяется лечение пародонтита аппаратом Вектор.
Симптомы и признаки
Пародонтит может быть локального и генерализованного характера. В зависимости от этих показателей можно разделить и симптомы.
При местном, локальном пародонтите наблюдаются:
- пища попадает в межзубные промежутки — это сопровождается болью;
- чувствуется расшатанность зубов;
- неприятные ощущения во время жевательного процесса;
- может появиться утолщение или утоньшение в области инфицирования;
 Местное поражение зубов подразумевает под собой, что инфекция задела только отдельную область или несколько не связанных между собой.
Местное поражение зубов подразумевает под собой, что инфекция задела только отдельную область или несколько не связанных между собой.
В основе генерализованной формы пародонтита лежит хроническое протекание заболевания. При этом, инфекцией поражены обе челюсти. Соответственно, генерализованный пародонтит даже 1 степени тяжести является более сложным и опасным.
Из всех симптомов можно выделить главные:
- гингивит, который приводит к разрушению околозубных тканей;
- разрушение соединений между зубами и деснами, а также зубных связок;
- уменьшение костных соединений;
- сильное движение зубов, что способствует их выпадению;
- гнойные выделения из-под зубов.
 Также формируется пародонтальный карман. Он является патологией при этом заболевании. Зачастую именно благодаря его появлению можно самостоятельно диагностировать пародонтит.
Также формируется пародонтальный карман. Он является патологией при этом заболевании. Зачастую именно благодаря его появлению можно самостоятельно диагностировать пародонтит.
Необходимо начать лечение уже на первой стадии. Любая история болезни подтвердит, что генерализованный пародонтит средней степени тяжести лечится гораздо тяжелее и дольше.
Симптомы, вызванные отягощением развивающейся патологии:
- Пульпит. Инфекция, которая появилась из-за пародонтита, через ответвления в канале зуба попадает в пульпу и становится причиной воспаления;
- Остеомиелит. При рецидивирующем пародонтите воспаляются костные ткани;
- Флегмоны и абсцессы. Эти заболевания могут стать причиной осложнений.
Протекание данного заболевания не может быть изолированным. Поэтому бывают случаи, когда по симптомам, сопутствующим пародонтиту, можно определить его наличие.
Причины заболевания
 Существуют основные причины пародонтита:
Существуют основные причины пародонтита:
- Употребление в пищу мягких и рафинированных продуктов. Т.е. челюсть не получает нужной нагрузки;
- Недостаточная гигиена ротовой полости;
- Непрофессионализм стоматолога — ошибки при установке пломб или протезировании зубов;
- Нехватка витаминов;
- Болезни ЖКТ, атеросклероз и сахарный диабет;
- Курение;
- Беременность.
В некоторых случаях пародонтит может передаваться генетически. Поэтому стоит регулярно посещать стоматологическую клинику.
При появлении первых симптомов пародонтита необходимо обратиться к врачу. Поскольку самостоятельно определить степень поражения и назначить эффективную схему терапии невозможно, хотя
Видео на тему:
Узнайте больше о пародонтите: как его вовремя обнаружить и остановить? Как правильно чистить зубы и что предпринять, чтобы не пройти путь от кровоточивости десен к потере зубов.
zubki2.ru
Степени пародонтита. Лечение различных степеней пародонтита.
Хронический воспалительный процесс, протекающий в пародонте, называется пародонтитом. Это заболевание присутствует практически у 80% населения земли. В зависимости от степени тяжести болезнь классифицируют на три формы:
- легкую или начальную;
- среднюю;
- тяжелую.
Легкая стадия пародонтита
Легкая стадия болезни характеризуется маловыраженными симптомами, которые не доставляют существенного дискомфорта больному. Деструкционный процесс развивается преимущественно в костной ткани, не затрагивая десенную ткань.
Легкая степень пародонтита генерализованного типа может возникнуть в результате нарушений в работе эндокринной или иммунной системы, как следствие частых стрессов или нервных перенапряжений.
Легкая степень пародонтита не развивается самостоятельно, а возникает как одно из осложнений катарального гингивита. Прогрессируя, легкая форма пародонтита приводит к образованию зубодесневых карманов и гнойных абсцессов в десневой ткани.
Основным симптомом пародонтита, протекающего в легкой форме, является кровоточивость и рыхлость десен. Десны отекают, а кровоточивость возникает при употреблении твердой пищи и механическом раздражении, например, при чистке зубов. Вторым признаком наличия воспалительного процесса в околозубной ткани является гнойный запах изо рта также ускоряется образование над- и поддесневого зубного камня. Если вовремя не начать лечение, то воспалительный процесс прогрессирует, и появляются такие симптомы, как пошатывание зубов, увеличение межзубных щелей и углубление пародонтальных карманов.
Характерными симптомами парадонтита легкой степени также являются:
- покраснением десневой ткани;
- зудом десен;
- дискомфортом при жевании твердой пищи;
- ослаблением зубной связки.
Начальная стадия болезни может иметь хроническое течение или же быстро прогрессировать, перетекая в следующие степени тяжести. Своевременно начатое лечение, заключающееся в профессиональной чистке ротовой полости, обработке пораженных участков пародонта антисептическими растворами, применение фармакологических препаратов, подавляющих грамм-отрицательные микроорганизмы, и комплекс физиотерапевтических процедур позволят победить болезнь или добиться ее стойкой ремиссии.
Пародонтит средней степени тяжести
Средняя тяжесть воспалительного процесса в околозубной ткани характеризуется ярко выраженной клинической картиной. Пародонтит средней степени характеризуется разрушением костной ткани и аппарата зуба, наличием глубоких зубодесневых карманов, в которых скапливается мягкий бактериальный налет и зубной камень. Грамм-отрицательная микрофлора, размножаясь в пародонтальных карманах, выделяет токсины, постепенно разрушающие пародонт.
К основным симптомам пародонтита средней степени относят:
- пошатывание зубов;
- смещение зубного ряда;
- образование гнойников в пораженной десневой ткани;
- кровоточивость десен при их механическом раздражении;
- отек и синюшность десен;
- боль при жевании и разговоре;
- гнойный запах изо рта;
- гноетечение из зубодесневых карманов.
Как правило, болезнь носит хронический характер, обостряясь при общем ослаблении организма больного, вследствие перенесенных инфекционных болезней, сезонного авитаминоза, дисфункции эндокринной, сердечно-сосудистой и нервной системы. Предпосылками к развитию пародонтита средней тяжести в околозубной ткани могут стать и некачественно оказанные сто
32zuba.guru
Хронический генерализованный пародонтит средней степени тяжести
Диагностика и симптомы хронического генерализованного пародонтита средней степени тяжести
Клиническая картина пародонтита средней степени тяжести характеризуется жалобами на кровоточивость десён, иногда — болезненность, неприятный запах изо рта, подвижность и смещение зубов. Общее состояние, как правило, не нарушено, хотя при углубленном обследовании выявляются изменения в иммунной системе, признаки эндогенной интоксикации, отклонения со стороны других органов и систем.
При осмотре полости рта при пародонтите средней степени тяжести выявляются признаки хронического воспаления дёсен: гиперемия, кровоточивость, может быть гнойное отделяемое из клинических карманов. Имеются над- и поддесневые назубные отложения. При пародонтите средней степени тяжести наблюдается подвижность зубов 1-2 степени, возможно смещение их.
Диагностическими критериями, позволяющими поставить диагноз «пародонтит хронический генерализованный средней степени тяжести», являются: наличие пародонтальных карманов глубиной до 5мм и резорбция костной ткани альвеолярного отростка по рентгенограмме на 1/3-1/2 высоты межзубной перегородки. Для обследования пациента и постановки диагноза хронического генерализованного пародонтита средней степени тяжести в данном случае мы рекомендуем выполнить следующий объём диагностических манипуляций:
- расспрос
- осмотр
- зондирование клинических карманов
- оценка подвижности зубов
- проба Шиллера-Писарева
- индикация и оценка «зубного» налёта
При хроническом пародонтите средней степени тяжести обязательно нужно провести рентгенологическое исследование (ортопантомографию). Кроме того, нужно сделать клинический анализ крови (ОАК) и анализ крови на содержание глюкозы. Пациента при пародонтите средней степени тяжести необходимо проконсультировать у стоматолога-ортопеда, а по показаниям — у врача-терапевта-интерниста.
Лечение хронического генерализованного пародонтита средней степени тяжести
Курс лечения хронического генерализованного пародонтита средней степени тяжести состоит из 6-10 посещений в течение 20-30 дней. Терапия при хроническом пародонтите средней степени тяжести направлена в первую очередь на устранение пародонтопатогенных факторов (снятие назубных отложений, избирательное пришлифовывание зубов, пластика преддверия и уздечек и т.д.), а также на купирование воспалительных явлений в дёснах, ликвидацию пародонтальных карманов, стабилизацию зубных рядов, нормализацию трофики, микроциркуляции защитных реакций в тканях пародонта.
В первое посещение после обследования и составления плана комплексной терапии проводят антисептическую обработку дёсен 0,06% раствором хлоргексидина, 1% раствором перекиси водорода, 0,2% раствором фурацилина. Затем удаляют наддесневые и доступные поддесневые назубные отложения. Обычно снятие назубных отложений производят в 2-3-4 посещения, хотя допускается проведение этой процедуры и в одно посещение.
Пациента с хроническим генерализованным пародонтитом средней степени тяжести обучают правилам гигиены полости рта, помогают выбрать зубную щётку и зубную пасту, дают рекомендации по пользованию флоссами. На данном этапе следует рекомендовать зубные пасты, обладающие противовоспалительным и антимикробным действием. В домашних условиях пациенту также рекомендуют делать ротовые ванночки с раствором фурацилина, хлоргексидина, отварами ромашки, шалфея, календулы 3-4 раза в день по 20 минут после еды. Контроль гигиены полости рта должен осуществляться на протяжении всего курса лечения.
В это же посещение решают вопрос об удалении разрушенных зубов, зубов с подвижностью 3 степени, замене неполноценных пломб, неправильно изготовленных протезов, избирательном пришлифовывании зубов.
Заканчивается первое посещение аппликацией на десну и введением в клинические карманы пасты, состоящие из антимикробного препарата (метронидазола) и нестероидного противовоспалительного препарата (ацетилсалициловой кислоты, ортофена и т.д.). При выраженном гноетечении целесообразно также местное применение протеолитических ферментов (трипсина, стоматозима, имозимазы), сорбентов (гелевина, дигиспона). Внутрь назначают метранидазол: в первый день — по 0,5 г 2 раза в день (с интервалом в 12 часов), во второй день — по 0,25 г 3 раза (через 8 часов), в последующие 4 дня — по 0,25 г 2 раза (через 12 часов).
Проводимое лечение хронического генерализованного пародонтита средней степени тяжести целесообразно сочетать с физиотерапевтическими процедурами (на курс — 3-7 процедур), обладающими антимикробным и противовоспалительным действием:
- КУФ
- гидромассаж дёсен
- анодгальванизация или электрофорез лекарственных веществ с анодами никотиновой кислоты
- местная гипотермия и т.д.
Во второе посещение (через 2-3 дня) оценивают выполнение пациентом рекомендаций по гигиене полости рта, для этого проводят окрашивание налёта йод-йодидо-калиевым раствором. Продолжают удаление доступных назубных отложений, промывание карманов растворами антисептиков из шприца с затупленной иглой, аппликации на десны и введение в карманы смеси метронидазола и одного из НПВП.
После купирования воспалительных явлений в дёснах приступают к ликвидации пародонтальных карманов. При пародонтите средней тяжести с этой целью производят «открытый» кюретаж. В условиях поликлиники эту операцию целесообразно делать на одном сегменте челюсти, т.е. в области шести зубов, в условиях стационара – в области всех зубов одной челюсти. Завершают открытый кюретаж наложением десневой защитной повязки на 1-2 суток.
Домашние рекомендации:
- на область послеоперационной раны — холод
- антисептические ротовые ванночки
- тщательный гигиенический уход за полостью рта
- ограничение употребления грубой, острой и раздражающей пищи
В последующее посещения осуществляется контроль качества произведённых ранее операций и «открытый» кюретаж пародонтальных карманов в области других зубов, желательно на фоне антибактериальной терапии.
После снятия назубных отложений, устранения других пародонтопатогенных факторов, купирования воспалительного процесса в десне и ликвидации пародонтальных карманов пародонтит переходит в стадию ремиссии.
На данном этапе лечебные мероприятия при хроническом генерализованном пародонтите средней степени тяжести должны быть направлены на нормализацию микроциркуляции, нервной трофики и гомеостаза тканей пародонта. В значительной степени эти процессы нормализуются самостоятельно после ликвидации микробной атаки и воспалительного процесса в тканях пародонта. Обычно для решения перечисленных выше задач назначают физиотерапию (5-10 процедур на курс):
- катод-гальванизацию или электрофорез с катода никотиновой кислоты, экстракта алоэ, гепарина и т.д.
- дарсонвализацию дёсен
- местную гипо-гипертермию
Допустимо также инъекционное введение витаминов, стимулирующих и других лекарственных препаратов по переходной складке (на курс — 10-12 инъекций).
После окончания курса лечения пациента с хроническим генерализованным пародонтитом средней степени тяжести должны берут на диспансерное наблюдение и назначают контрольный осмотр через 2-3 месяца.
Все последующие лечебно-профилактические мероприятия у пациента с хроническим генерализованным пародонтитом средней степени тяжести должны быть направлены на поддержание защитных сил пародонта и предупреждение образования назубных отложений. С этой целью проводят периодические контрольные осмотры и курсы «поддерживающей» терапии с интервалом 2-3, а затем 5-6 месяцев. Их основная цель — контроль гигиены полости рта, своевременное удаление назубных отложений, стимуляция трофики, микроциркуляции и защитных сил тканей пародонта с целью профилактики обострения и дальнейшего прогрессирования заболевания.
www.minclinic.ru
74. Пародонтит средней степени тяжести. Клиника, диагностика, дифференциальная диагностика, лечение.
Хронический генерализованный пародонтит средней степени тяжести - результат дальнейшего прогрессирования воспалительно-дистрофического процесса в пародонте. Эта стадия болезни характеризуется более выраженной клинической симптоматикой и ощутимыми нарушениями функции зубочелюстной системы, что заставляет пациента обратиться за медицинской помощью. Пациент предъявляет жалобы на кровоточивость десен, их болезненность (особенно при употреблении соленой, кислой, острой пищи, а также слишком холодных или слишком горячих напитков). Зубы становятся подвижными и с течением времени могут даже смещаться со своего прежнего места расположения. На рентгенограмме лицевых костей черепа обнаруживаются пародонтальные карманы глубиной 4,5-5 мм.
Лечение более продолжительное, чем при легком течении заболевания. Минимум посещений стоматолога – 10 раз в течение 1 месяца. Первым делом производится удаление назубных наложений, шлифовка нормальных зубов. Решается вопрос удаления сильно шатающихся или уже разрушенных зубов. Противовоспалительная терапия зключается в приеме препаратов нестероидного противовоспалительного ряда либо глюкокортикостероидов в случае выраженных проявлений сопутствующего гингивита, резистентных к негормональным противовоспалительным препаратам. Антибиотикотерапия назначается уже не только местно. Внутрь назначают метронидазол: в первый день – по 0,5 г 2 раза (с интервалом в 12 часов), во второй день – по 0,25 г 2 раза (через 8 часов). Препарат принимается во время или после еды. Проводимое лечение целесообразно сочетать с физиотерапевтическими процедурами, обладающими антимикробным и противовоспалительным действием: КУФ, гидромассаж дёсен, анодгальванизация или электрофорез лекарственных веществ с анода, местная гипотермия и т.д. Курс - 3-7 процедур. После окончания курса лечения пациента берут на диспансерное наблюдение и назначают контрольный осмотр через 2-3 месяца.
Все последующие лечебно-профилактические мероприятия должны быть направлены на поддержание защитных сил пародонта и предупреждения образования назубных отложений. С этой целью проводят периодические контрольные осмотры и курсы «поддерживающей» терапии с интервалом 2-3, а затем 5-6 месяцев. Их основная цель – контроль гигиены полости рта, своевременное удаление назубных отложений, стимуляция трофики, микроциркуляции и защитных сил тканей пародонта с целью профилактики обострения и дальнейшего прогрессирования заболевания.
75. Пародонтит тяжелой степени. Клиника, диагностика, дифференциальная диагностика, лечение.
Хронический генерализованный пародонтит тяжелой степени является развившейся, запущеной, часто «терминальной» стадией воспалительно-дистрофического процесса в пародон те. Лечение в данном случае, к сожалению, обычно малоэффективно, приводит лишь к кратковременному улучшению и требует от врача и пациента значительных усилий, чтобы на какое-то время сохранить относительную полноценность зубочелюстной системы и отсрочить потерю зубов.
Клиническая картина пародонтита тяжелой степени характеризуется жалобами на кровоточивость и болезненность десен, неприятный запах изо рта, подвижность и смещение зубов, затрудненное пережевывание пищи. Как правило, нарушается общее состояние пациента. При углубленном обследовании выявляются эндогенная интоксикация, изменения в иммунной системе, отклонения со стороны внутренних органов, патогенетически связанные с воспалительно-дистрофическим процессом в пародонте. При объективном обследовании определяется выраженное хроническое воспаление десен с гноетечением из пародонтальных карманов, периодическими обострениями и абсцедированием. Имеются обильные над- и поддесневые зубные отложения. Отмечается выраженная травматическая артикуляция, патологическая подвижность зубов II—III степени, их смещение.
Диагностическими критериями, позволяющими поставить диагноз «пародонтит хронический генерализованный тяжелой степени», являются: наличие пародонтальных карманов глубиной более 5 мм и резорбция костной ткани альвеолярного отростка по рентгенограмме более чем на 1/2 длины корня, возможно — полное отсутствие костной ткани. При обследовании таких больных для постановки диагноза и составления плана лечения выполняют следующий объем диагностических манипуляций: расспрос, осмотр, зондирование пародонтальных карманов, определение подвижности зубов, индикация и количественная оценка зубного налета. Проводится проба Шиллера—Писарева. Как и при других формах пародонтита, следует произвести рентгенологическое исследование (ортопантомографию). Делается клинический анализ крови и анализ крови на содержание глюкозы. Пациента консультируют у стоматолога-ортопеда и у терапевта-интерниста.
Курс лечения при хроническом генерализованном пародонтите тяжелой степени состоит из 8— 12 посещений и продолжается 20—40 дней в зависимости от состояния зубочелюстной системы и выбранной тактики лечения. В первое посещение, после обследования пациента и постановки диагноза, намечают план санации полости рта и лечения патологии пародонта, определяют, какие зубы подлежат удалению (как правило — при глубине кармана свыше 8 мм). Совместно со стоматологом-ортопедом планируют ортопедическое лечение (избирательное пришлифовывание, временное шинирование, непосредственное протезирование, изготовление постоянных протезов с шинирующими элементами и т.д.). В первые 3—4 посещения удаляют зубные отложения, обрабатывают пародонтальные карманы растворами антисептиков, делают аппликации на десны или вводят в карманы пасты, содержащие антисептики, метронидазол, НПВП, протеолитические ферменты (при составлении паст следует учитывать совместимость препаратов). В данном случае показано назначение антибактериальной терапии: 1. Метронидазол – по схеме: в 1 день – по 0,5 г 2 раза (с интервалом 12 часов), во второй день — по 0,25 г 3 раза (через 8 часов), в последующие 4 дня — по 0,25 г 2 раза (через 12 часов). Препарат принимают во время или после еды. 2. При упорном гноетечении из пародонтальных карманов, а также наличии сопутствующей общесоматической патологии назначают антибиотики, лучше — линкомицин — по 0,5 г 4 раза в день (с интервалом 6 часов) за 1 —2 часа до еды (в капсулах) в течение 5-7—10 дней. Параллельно с медикаментозной терапией назначают физиолечение (на курс — 5-7 процедур): КУФ, ИГНЛ, анод-гальванизация, гидротерапия. Пациента обучают правилам гигиены полости рта, дают рекомендации по чистке зубов, помогают выбрать зубную щетку и зубную пасту, учат пользоваться флоссами. На данном этапе следует отдать предпочтение зубным пастам, обладающим противовоспалительным и антимикробным действием. В домашних условиях пациенту также рекомендуют делать ротовые ванночки с 0,06% раствором хлоргексидина, 0,02% раствором фурацилина, 1% раствором перекиси водорода, отварами ромашки, шалфея, календулы 3—4 раза в день по 20 минут после еды. Контроль гигиены полости рта должен осуществляться на протяжении всего курса лечения. После купирования воспалительных явлений делают лоскутные операции (одномоментно в области 6—8 зубов) с коррекцией края десны и применением средств, стимулирующих репаративный остеогенез. Главная цель оперативного вмешательства — устранение пародонтальных карманов. По окончании описанного выше лечения проводят мероприятия, нормализующие микроциркуляцию и гомеостаз в тканях пародонта: физиолечение, инъекции лекарственных веществ в переходную складку, препараты «общего» воздействия. Обязательным является ортопедическое лечение, которое планируют с учетом функционального состояния тканей пародонта и зубочелюстной системы в целом. Следует признать, что, несмотря на применение всего арсенала средств и методов пародонтальной терапии, лечение пародонтита тяжелой степени редко бывает успешным и к длительной ремиссии не приводит. Поэтому усилия стоматологов и санитарно-просветительская работа должны быть направлены, в первую очередь, на выявление и лечение ранних стадий воспалительной патологии пародонта — хронического катарального гингивита и пародонтита легкой степени.
studfiles.net
Пародонтит
Введение
В нашей стране используется терминология и классификация болезней пародонта, утвержденные на XVI Пленуме Всесоюзного общества стоматологов.
Пародонтит – воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией пародонта и кости альвеолярного отростка челюстей.
Тяжесть: легкий, средний, тяжелый.
Течение: острый, хронический, обострение, абсцесс, ремиссия.
Распространённость: локализованный, генерализованный.
Пародонтит– воспаление тканей пародонта, характеризующееся деструкцией связочного аппарата периодонта и альвеолярной кости.
Течение: хроническое, агрессивное.
Фазы процесса: обострение, ремиссия.
Тяжесть определяется по клинико-рентгенологической картине. Основным её критерием является степень деструкции костной ткани альвеолярного отростка (на практике она определяется по глубине пародонтальных карманов/ПК/в мм).
Степени тяжести: легкая (ПК не более 4 мм), средняя (ПК 4-6 мм), тяжелая (ПК более 6 мм).
Распространенность процесса: локализованный, генерализованный.
Комиссия посчитала необходимым, выделить самостоятельную группу заболеваний пародонта – агрессивные формы пародонтита (препубертатный, юношеский, быстро прогрессирующий. Последний развивается у лиц в возрасте от 17 до 35 лет).
Пародонтит хронический генерализованный
легкой степени тяжести
Развивается как осложнение неизлеченного хронического катарального гингивита и характеризуется прогрессирующей деструкцией тканей пародонта и кости альвеолярных отростков челюстей.
Клиника:
Характеризуется практически полным отсутствием неприятных субъективных ощущений у пациента, отсюда – низкая обращаемость за медицинской помощью на данной стадии развития заболевания. Больные, как правило, отмечают незначительный зуд в дёснах и кровоточивость их при механическом раздражении (при чистке зубов, приеме жесткой пищи). Общее состояние не нарушено, хотя при углубленном, целенаправленном обследовании, как правило выявляются изменения в иммунной системе, отклонения со стороны других органов и систем, патогенетически связанные с патологией пародонта. Из анамнеза следует выяснить, что заболевание начиналось постепенно, длительно протекало практически бессимптомно.
При объективном обследовании отмечается хронически слабовыраженное воспаление дёсен (отёк, кровоточивость, гиперемия). Выявляются над- и поддесневые назубные отложения (минерализованные и неминерализованные). Зубы неподвижны и не смещены.
Диагностическими критериями являются: наличие пародонтальных карманов глубиной до 3,5 мм, преимущественно в области межзубных промежутков, и начальная степень деструкции костной ткани альвеолярного отростка (рентгенологическая картина: отсутствие компактной пластинки на вершинах межальвеолярных перегородок, очаги остеопороза, расширение периодонтальной щели в пришеечной области).
Для постановки диагноза в данном случае достаточно провести расспрос пациента, осмотр полости рта, зондирование клинических карманов, оценить подвижность зубов, провести пробу Шиллера-Писарева, а также индикацию и количественную оценку «зубного» налёта. Для уточнения диагноза осуществляют рентгенологическое исследование, лучше ортопантомографию. Целесообразно сделать клинический анализ крови, а пациентам старше 40 лет – анализ крови на содержание глюкозы. Перечисленных методов, как правило бывает достаточно для диагностики хронического генерализаванного пародонита легкой степени, если он не сопровождается патологией внутренних органов, выраженными окклюзионными нарушениями и т.д.
Лечение:
Проводят в 3-4 посещения. Сначала после антисептической обработки дёсен производят тщательное удаление зубных отложений. Целесообразны аппликации на дёсны антимикробных и противовоспалительных препаратов. Из антимикробных средств в данном случае эффективны 0,06% раствор хлоргексидина, метронидазол (трихопол). Из противовоспалительных средств предпочтение отдают нестероидным противовоспалительным препаратам (НПВП)– ацетилсалициловой кислоте, индометацину, ортофену.
Пациента обучают правилам гигиены полости рта, помогают выбрать зубную щетку и зубную пасту, дать рекомендации по пользованию флоссами. На данном этапе следует рекомендовать зубные пасты, обладающие противовоспалительным и антимикробным действием, а также ротовые ванночки с растворами антисептиков, отварами ромашки, шалфея, календулы.
Хорошие результаты даёт физиолечение: КУФ на область дёсен (антибактериальный эффект), анод-гальванизация, электрофорез лекарственных веществ с анода (хлорида кальция витамина В1), ЭП УВЧ в олиготермической дозе, местная гипотермия, излучение гелий-неонового лазера, плазменный поток аргона (противовоспалительный эффект).
Пародонтит, как правило, сопровождается функциональной перегрузкой зубов, поэтому пациента необходимо направить на консультацию к врачу ортопеду для проведения избирательного пришлифовывания и других видов ортопедического лечения.
Во второе, третье и четвертое посещения (с интервалом в 1-2 дня) проверяют уровень гигиены полости рта, продолжают снятие назубных отложений, аппликации паст на основе метронидазола и НПВП. После купирования воспалительных явлений производится выскабливание грануляций – кюретаж. Эта процедура позволяет улучшить отдалённые результаты лечения.
После проведения описанного курса лечебных манипуляций, как правило, заболевание переходит в стадию ремиссии.
Контрольный осмотр назначают через 3-6 месяцев.
Пародонтит хронический генерализованный
средней степени тяжести
Представляет собой результат дальнейшего прогрессирования воспалительно-дистрофического процесса в пародонте. Эта стадия болезни характеризуется более выраженной клинической симптоматикой и ощутимыми нарушениями функции зубочелюстной системы, что заставляет пациента обратиться за медицинской помощью.
Клиника:
Характеризуется жалобами на кровоточивость дёсен, иногда – болезненность, неприятный запах изо рта, подвижность и смещение зубов. Общее состояние, как правило, не нарушено, хотя при углубленном обследовании выявляются изменения в иммунной системе, признаки эндогенной интоксикации, отклонения со стороны других органов и систем.
При осмотре полости рта выявляются признаки хронического воспаления дёсен: гиперемия, кровоточивость, может быть гнойное отделяемое из клинических карманов. Имеются над- и поддесневые отложения. Как правило, наблюдается подвижность зубов I-II степени, возможно смещение их.
Диагностическими критериями, позволяющими поставить диагноз “пародонтит хронический генерализованный средней степени тяжести», являются: наличие пародонтальных карманов глубиной до 5 мм и резорбция костной ткани альвеолярного отростка по рентгенограмме на 1/3-1/2 высоты межзубной перегородки.
Для обследования пациента и постановки диагноза в данном случае мы рекомендуем выполнить следующий объем диагностических манипуляций: расспрос, осмотр, зондирование клинических карманов, оценка подвижности зубов, проба Шиллера-Писарева, индикация и оценка «зубного» налета. Обязательно нужно провести рентгенологическое исследование (ортопантомографию). Кроме того, нужно сделать клинический анализ крови и анализ крови на содержание глюкозы. Пациента необходимо проконсультировать у стоматолога ортопеда, а по показаниям – у врача-терапевта-интерниста.
Курс лечения хронического генерализованного пародонтита средней степени тяжести состоит из 6-10 посещений в течение 20-30 дней.
Терапия направлена в первую очередь на устранение пародонтопатогенных факторов (снятие назубных отложений, избирательное пришлифовывания зубов, пластика преддверия и уздечек и т.д.), а также на купирование воспалительных явлений в дёснах, ликвидацию пародонтальных карманов, стабилизацию защитных рядов, нормализацию трофики, микроциркуляции и защитных реакций в тканях пародонта.
В первое посещение после обследования и составления плана комплексной терапии проводят антисептическую обработку десен 0,06% раствором хлоргексидина, 1% раствором перекиси водорода, 0,2% раствором фурацилина. Затем удаляют наддесневые и доступные поддесневые назубные отложения. Обычно снятие назубных отложений производят в 2-3-4 посещения, хотя допускается проведение этой процедуры в одно посещение.
Пациента обучают правилам гигиены полости рта, помогают выбрать зубную щетку и зубную пасту, дать рекомендации по пользованию флоссами. На данном этапе следует рекомендовать зубные пасты, обладающие противовоспалительным и антимикробным действием. В домашних условиях пациенту также рекомендуют делать ротовые ванночки с раствором фурацилина (1:5000), хлоргексидина 0,06%, отварами ромашки, шалфея, календулы 3-4 раза в день по 20 минут после еды.
Контроль гигиены полости рта должен осуществляться на протяжении всего курса лечения.
В это же посещение решают вопрос об удалении разрушенных зубов, зубов с подвижностью III степени, замене неполноценных пломб, неправильно изготовленных протезов, избирательном пришлифовывании зубов.
Заканчивается первое посещение аппликацией на десну и введением в клинические карманы пасты, состоящей из антимикробного препарата (метронидазола) и нестероидного противовоспалительного препарата (аспирина, ортофена и т.д.). При выраженном гноетечении целесообразно также местное применение протеолитических ферментов (трипсина, стоматозима, имозимазы), сорбентов (гелевина, дигиспона).
Внутрь назначают метронидазол: в первый день – по 0,5 г2 раза (с интервалом в 12 часов), во второй день – по 0,25 г 2 раза (через 8 часов). Препарат принимается во время или после еды.
mirznanii.com
Степени пародонтита: виды и стадии тяжести
Воспалительное заболевание пародонта остановить с минимальными потерями возможно только при начальной степени пародонтита. К сожалению, первичные признаки болезни выражены не очень ярко, и в суете дней многие не обращают на них внимания. Развиваться он может стремительно, а последствием запущенного пародонтита является выпадение зубов и повреждение дёсен. В этом случае не всегда удаётся установить зубные коронки, а съёмные зубные протезы — не очень удобная вещь, особенно для людей молодого возраста.

Что такое пародонтит и его разновидности
Каждый зуб окружен комплексом тканей, который называется пародонт:
- десна, являющаяся слизистой оболочкой, окружающая шейку зуба и покрывающая челюсть;
- периодонт — ткань между стенкой альвеолы и цементом, закрывающим корень зуба;
- альвеолярные отростки на верхней челюсти и альвеолярная часть на нижней, которые являются местом, где находится зуб;
- цемент — костная ткань особого состава, окружающая корень зуба и его шейку.
Пародонтит — это воспалительный процесс этих тканей. В результате воспаления, которое обычно быстро прогрессирует, разрушаются альвеолы, где находится зуб. Это приводит к выпадению зуба, любого, даже здорового.
Первым признаком этого заболевания является появление пародонтальных карманов, которые образуются в результате рассасывания костной ткани. Второй симптом — расшатывание зубов. Сопровождается это кровоточивостью десен и болью.
Виды пародонтита, классифицированные по нескольким факторам:
| Классификация пародонтита | |
| очаговый |
| генерализованный | |
| лёгкий |
| средний | |
| тяжёлый | |
| острый |
| хронический | |
Характеристика заболевания по месту распространения
При очаговом (локализованном) пародонтите поражается несколько зубов, находящихся рядом. Причиной его обычно является механическое повреждение тканей, которое возникает в следующих случаях:
- неправильно установлена коронка;
- откололась и застряла между зубами часть пломбы;
- после медицинского вмешательства осталось лекарственное средство, содержащее мышьяк;
- повреждение твёрдой пищей при приёме еды;
- неправильный прикус, наличие зубного камня, острые сколы соседних зубов и другие.
Очаговое воспаление обычно проходит в острой форме, возникает внезапно. Встречается часто, лечению поддаётся легче всего. Иногда достаточно бывает удалить внешнюю причину, применить обезболивающие и противовоспалительные средства.
Генерализованный пародонтит отличается от локального тем, что повреждены ткани всего пародонта, симптомы выражены более ярко, а причины его внутренние и достаточно серьёзные. Часто генерализованная форма является следствием гингивита, который не лечился и перешёл в хроническую стадию.
Другой вероятной причиной является нарушение микрофлоры слюны и ротовой полости. В этом случае во рту преобладают пародонто-патогенные микробы, которые под воздействием стресса или ослабленного иммунитета неблагоприятно воздействуют на ткани пародонта.
Так же такой вид пародонтита может быть следствием соматических заболеваний: сахарного диабета, заболеваний ЖКТ, сердечно — сосудистой системы, нарушение в работе щитовидной железы.
Лечение проводят только комплексно. Невозможно вылечить, убрав симптомы, но при этом оставив без внимания причину возникновения пародонтита.
Классификация по степени тяжести
Степень тяжести определяется по глубине пародонтального кармана, рассасывании костной ткани и радиусом шатания зубов.
- Пародонтит лёгкой степени тяжести выражен слабо: глубина карманов не превышает 3 мм, резорбция (рассасывание) в начальной стадии, высота межзубных перегородок изменена незначительно, не более 1/3 высоты корня зуба. Покачивание зубов почти незаметно, возникает не всегда. Болевые ощущения слабые, небольшая кровоточивость появляется в момент чистки зубов или приёма твёрдой пищи. Опасность в том, что начальная стадия обычно остаётся без внимания, в итоге болезнь прогрессирует и переходит в среднюю степень тяжести.
- При средней степени глубина зубодесневых карманов увеличивается до 5мм, кровотечение подолгу не останавливается, болезненные ощущения возникают от холодной или горячей еды и напитков. Зуб пошатывается более, чем на 1 мм в любую сторону. Корень зуба оголяется на высоту от 1/2 до 1/3. Между зубами образуются большие промежутки.
- При тяжелой (гнойной) степени глубина десневого кармана увеличивается до 6 мм и больше, наблюдается постоянная кровоточивость и отёчность дёсен. При нажатии на дёсна из карманов выделяется гной. Межзубные перегородки практически отсутствуют. Зубы смещаются, при отсутствии соседних зубов могут находиться в наклонном положении. Их можно повернуть вокруг своей оси. Эта степень заболевания не лечится, для остановки процесса требуется хирургическое вмешательство, большая часть зубов выпадает сама или их удаляют, чтобы остановить воспалительный процесс.
Форма развития заболевания
Пародонтит бывает острый и хронический.
- Острая форма возникает внезапно, сопровождается болью, кровоточивостью, иногда может быть нагноение в месте локализации. Причины чаще всего внешние — механическое повреждение и занесение инфекции. Обычно в острой форме проходит очаговый пародонтит. Лечится быстро, без осложнений, если вовремя обратиться к врачу.
- У хронического пародонтита затяжная форма течения болезни, чередуется обострениями и ремиссиями. В период ремиссии признаки слабовыражены, болевые ощущения проходят, но разрушительный процесс не прекращается. В любой момент может быть обострение, без видимых на то причин.
Без терапевтических мероприятий заболевание переходит в тяжёлую стадию, что заканчивается выпадением зубов, деформацией челюсти. В хронической форме проходит генерализованный пародонтит, очаговый встречается, но реже.
Другие формы
Встречаются другие формы заболевания. У детей и подростков бывает препубертатный пародонтит и ювенильный.
Препубертатный возникает как на молочных зубах, так и на постоянных. Причина его возникновения — слабый иммунитет. Лечение проводят комплексно, назначают иммуномодуляторы и лечат симптомы заболевания.
При ювенильный форме поражаются первые постоянные зубы. Заболевание может носить наследственный характер, чаще встречается у девочек. При своевременном лечении зубы можно сохранить.
Общие признаки пародонтита
В разной стадии заболевания симптомы пародонтита проявляются по разному. При лёгком течении болезни некоторых может не быть, а при тяжёлом присутствует весь комплекс:
- образование зубодесенных карманов;
- пошатывание зубов;
- кровоточивость дёсен;
- болевые ощущения;
- реакция на холодную или горячую пищу, на кислую или сладкую;
- запах изо рта;
- увеличение межзубного пространства;
- оголение зубного корня;
- воспаление дёсен;
- гнойные абсцессы;
- повышение температуры, увеличение лимфоузлов.
Диагностика в клинике
В клинике врач проводит визуальный осмотр, назначает панорамный рентген и анализ крови.
При осмотре проверяют глубину пародонтальных карманов, подвижность зубов, кровоточивость дёсен, наличие гноя в карманах, увеличение пространства между зубами, степень оголения зубного корня. По этим признакам устанавливают само заболевание, но для определения его формы и степени тяжести необходимы дополнительные обследования.
Для определения наличия на дёснах гликогена проводят обследование на пробу Шиллера-Писарева. Для этого на дёсны наносят люголь, который окрашивает их в коричневый цвет. Степень насыщенности цвета говорит о количестве гликогенов. Чем темнее цвет, тем гликогенов больше. Если при проверке цвет дёсен не меняется, то пародонтит исключен.
По анализу крови устанавливают наличие лейкоцитов. Если лейкоциты повышены, это свидетельствует о том, что заболевание носит генерализованный характер. Норма лейкоцитов это опровергает. По анализу крови определяют состояние иммунитета — проверяют фагоцитарную активность клеток.
Панорамный рентгеновский снимок позволяет определить степень повреждения зубов. На снимке видно разрушение перегородок, горизонтальную и вертикальную резорбцию, отложение поддесневого зубного камня, костные разрушения, остеопороз.
На основании этого комплексного обследования можно установить полную картину заболевания и даже выявить поражение пародонта на ранней стадии.
Лечение
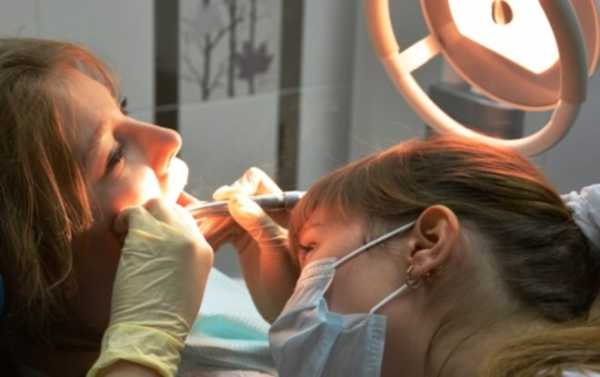
При выборе схемы лечения необходимо установить причину заболевания. Лечение проводится комплексно: устранение факторов, симптомов и восстановительная терапия.
В первую очередь проводят гигиенические процедуры, в которые входит:
- удаление зубного камня и очагов кариеса;
- восстановление или замена старых пломб;
- снятие некачественных или повреждённых коронок;
- кюретаж;
- шлифование зубов;
- медикаментозное снятие воспалительных процессов;
- физиотерапевтические процедуры;
- шинирование на время лечения.
Шинирование — это скрепление между собой стоящих рядом зубов. Необходимо это для того, чтобы обеспечить их неподвижность.
Кюретаж — это удаление содержимого из зубо-десневых карманов и очищение их стенок. Проводят его тремя способами:
- с помощью хирургических инструментов;
- с помощью вакуума;
- криохирургическим методом — с помощью жидкого азота, кислорода или фреона.
В некоторых случаях требуется рассечение кармана с последующим кюретажем, или иссечение повреждённой ткани полностью.
Физиотерапевтические процедуры назначают в зависимости от тяжести заболевания. При острой форме: направленное орошение медикаментами, УВЧ, лазеротерапия. При хроническом течении проводят гидротерапию, электрофорез.
Для стимуляции восстановительных процессов назначают ферментосодержащие препараты.Для устранения дефектов и восстановления повреждённых дёсен проводят лоскутные операции. Применяют их в том случае, если возникает необходимость очистить полностью весь участок от воспалённых тканей в районе повреждения и вживить искусственные материалы при сильном повреждении костей. При большинстве операций применяют обезболивающее, в виде инъекции или аппликационное.
При тяжелой форме пародонтита шатающиеся зубы, которые сильно отклоняются от своей оси, подлежат удалению.
Профилактика

После проведения полного курса лечения назначают повторный осмотр. Его проводят от 1 до 3 раз в год, в зависимости от формы заболевания и степени его тяжести. При необходимости назначают дополнительные обследования и повторный курс лечения.В домашних условиях следует тщательно следить за полостью рта. Ежедневные гигиенические процедуры включают в себя:
- чистку зубов два раза в день. Щётку рекомендуется менять 1 раз в месяц;
- очищение пространства между зубами после каждого приёма пищи с помощью зубной нити;
- после еды желательно использовать специальные ополаскиватели.
Зубной камень следует удалять два раза в год. Необходимо поддерживать иммунитет. Помогут в этом физические нагрузки, прогулки на свежем воздухе и правильное питание.
Периодонтит зубов и его лечение
Периодонтит
zubi.pro