Острый аппендицит: причины, виды, симптомы. Острый аппендицит это
Острый аппендицит это. Острый аппендицит 18334 0
- Личный кабинет
- Нейротехнологии.рф
- Главная
- Что это за сайт?
- Что такое нейротехнологии?
- Новости сайта
- Глоссарий терминов
- Команда
- Контакты и связь
- Статьи и публикации
- Все статьи
- Лечебная диета
- Причины заболеваний
- Свойства лекарств
- Поджелудочная железа
- Советы врачей
- Нейроновости
- Познавательные видео
- Мероприятия
- Документы
xn--c1adanacpmdicbu3a0c.xn--p1ai
Острый аппендицит - причины, симптомы, лечение, операция, осложнения, диагностика
Острый аппендицит представляет собой развившийся в червеобразном отростке слепой кишки воспалительный процесс, который может иметь несколько морфологических разновидностей. На сегодняшний день любая из них является показанием к неотложному хирургическому вмешательству.
Причины и патогенез аппендицита
Развитие аппендицита традиционно связывают с активацией находящихся в кишечнике микроорганизмов на фоне закупорки просвета аппендикса опухолью, каловым камнем, кишечным паразитом либо гиперплазированным лимфоидным фолликулом. Обтурация отростка закономерно приводит к усиленному скоплению в нем кишечной слизи, содержащей в себе ряд условно-патогенных бактерий. Их активный рост и вызывает воспаление, вследствие которого может произойти ишемия стенок аппендикса, их некроз либо нагноение с формированием абсцесса, а затем и флегмоны. Помимо этого, усиливающееся давление слизи в отростке может способствовать его перфорации с возникновением разлитого перитонита.
Причиной гангренозного аппендицита может являться тромбоз аппендикулярной артерии, что чаще встречается у больных сахарным диабетом, а также у пожилых людей.
Морфологическая картина острого аппендицита
На сегодняшний день специалисты различают две основных формы острого аппендицита – простой и деструктивный. Деструктивный, в свою очередь, разделяется на флегмонозный, гангренозный и перфоративный аппендицит.
1. Простой катаральный аппендицит характеризуется утолщением отростка и его инфильтрацией лейкоцитами. В крови пациента обнаруживаются типичные лабораторные признаки воспалительного процесса, такие как лейкоцитоз, увеличение времени оседания эритроцитов, сдвиг лейкоцитарной формулы в левую сторону.
2. Для флегмонозной формы аппендицита характерно наличие гнойного отделяемого в просвете кишечника, а также более выраженные местные изменения, признаки язвенных дефектов на поверхности аппендикса.
3. Гангренозным считается аппендицит, при котором отросток подвергается кислородному голоданию и появлению участков некротизированной ткани. Внешне некроз выглядит как грязно-зеленые или коричневые участки на поверхности аппендикса.
4. Перфоративный аппендицит возникает при повышенном давлении внутри закупоренного отростка, когда некротизированный участок просто выдавливается в брюшную полость. Туда же изливается его инфицированное содержимое, вызывая тяжелый гнойный перитонит.
При определенных условиях, иногда происходит отграничение воспаленного червеобразного отростка с формированием инфильтрата подвздошной области. Это так называемый "хронический аппендицит", который ведут на начальном этапе консервативно.
Симптомы аппендицита
Симптомы острого аппендицита зависимы от каждой конкретно взятой формы болезни, но начало воспалительного процесса, как правило, сходно. Пациенты отмечают умеренно выраженную боль в верхних отделах живота (эпигастрии), которая постепенно опускается, локализуясь уже в правой подвздошной области – так называемый симптом "перемещения болей", или симптом Кохера-Волковича. Этот симптом отмечается приблизительно в половине случаев.
Нередко боли при аппендиците могут изначально беспокоить в районе пупка или сразу в правой подвздошной области. При этом боль, как правило, не иррадиирует, усиливаясь по мере развития болезни. На конечных же стадиях некротического аппендицита болевой синдром уменьшается с сохранением всех остальных клинических и лабораторных признаков. Это говорит лишь о том, что в зону ишемии вошли и участки, имеющие нервные окончания.
Несколько позже присоединяется тошнота, рвота. В отдельных случаях отмечают поносы или запоры, температура может носить субфебрильный характер или подниматься до крайне высоких цифр. Присутствуют явления общей интоксикации.
При объективном осмотре отмечается локальное напряжение мышц передней брюшной стенки.
Выявляются положительные симптомы аппендицита:
|
|
|
|
|
|
|
При атипичном расположении червеобразного отростка клиническая картина изменяется, затрудняя диагностику острого аппендицита. Аппендикс может располагаться подпеченочно, ретроцекально, латерально, медиально. При тазовом расположении отростка, аппендицит симулирует заболевания моче-половой сферы и требует консультации гинеколога, уролога с проведением дополнительных методов исследования.
Еще более редким случаем, является такая аномалия, как транспозиция внутренних органов. При этом червеобразный отросток, а значит и вся симптоматика, смещаются в левую подвздошную область.
Осложнения острого аппендицита
- аппендикулярный инфильтрат,
- аппендикулярный абсцесс,
- перфорация червеобразного отростка,
- абсцесс малого таза,
- пилефлебит (гнойное воспаление воротной вены),
- перитонит,
- сепсис,
- забрюшинная флегмона,
- тромбоз вен малого таза.
Лечение острого аппендицита
На современном этапе развития медицинской науки консервативное лечение острого аппендицита в большинстве случаев не представляется возможным. Поэтому, при подозрении на данное заболевание, пациента безоговорочно госпитализируют в стационар для проведения операции – экстренной аппендектомии. Диагноз ставится клинически, на основании жалоб, анамнеза, данных объективного осмотра. Вспомогательным методом является наличие лейкоцитоза в общем анализе крови. При сомнениях у хирурга, возможно динамическое наблюдение за пациентом не более 2-х часов с повторной оценкой симптоматики и изменений в общем анализе крови. В трудных случаях подтвердить или опровергнуть диагноз позволяет диагностическая лапароскопия.
Аппендэктомия при неосложненном течении выполняется из небольшого (обычно до 10 см) разреза в правой подвздошной области. Визуализируют воспаленный аппендикс, пересекают брыжейку, а затем сам червеобразный отросток. Иногда эту манипуляцию выполняют одномоментно. Культю отростка погружают внутрь слепой кишки кисетным швом и сверху дополнительно укрепляют Ζ-образным швом. После санации брюшной полости послойно ушивают рану. При умеренном воспалении и незначительном количестве экссудата брюшную полость не дренируют. Швы, как правило, снимают на 7-й день.
Аппендэктомию возможно выполнить лапароскопически, что сократит длительность нахождения пациента в стационаре.
При диагностированном аппендикулярном инфильтрате больного ведут консервативно. Плановую операцию выполняют спустя 2-6 месяцев.
При перфорации червеобразного отростка, разлитом перитоните выполняют срединную лапаротомию, санацию и дренирование брюшной полости. Интраоперационно и в последующем назначают антибиотики и дезинтоксикационную терапию.
До осмотра врачом запрещается проводить обезболивание какими бы то ни было средствами, либо производить попытки очистки кишечника с помощью клизмы. Это может повлечь за собой «смазывание» клинических проявлений болезни, позднее обращение в стационар, либо, что касается клизмы, еще большее сдавление и перфорацию стенок червеобразного отростка.
Порой можно услышать о случаях успешной терапии аппендицита народными методами. Однако достоверных случаев подобных чудесных исцелений нам не встречалось. Взамен существует немало зарегистрированных фактов смертельных исходов по причине промедления с операцией, развития перитонита, септикотоксемии, инфекционно-токсического шока. Поэтому хотим вас предостеречь от попыток самостоятельного, некомпетентного лечения столь простого на первый взгляд, но столь серьезного в реальности, заболевания, как острый аппендицит. Всегда лучше вовремя обратиться к специалистам!
medlibera.ru
medlibera.ru
Острый аппендицит: причины, виды, симптомы
 Острый аппендицит — это воспаление червеобразного отростка, так называемого некоторого образования слепой кишки. Острый аппендицит обычно можно определить по таким симптомам как тупая боль, которая потом смещается в правую подвздошную область. При остром аппендиците практически всегда приходится прибегать к хирургическому вмешательству — удаляется червеобразный отросток, который был, подвергнут воспалению. Острый аппендицит можно встретить у людей в возрасте от двадцати до сорока лет, но бывают и исключения, следовательно, можно встретить его как в детском возрасте, так и пожилом. Несмотря на новые технологии и методы лечения все равно можно встретить определенные виды воспалений, которые можно заметить уже после операции. Обычно они встречаются в пяти — девяти процентах.
Острый аппендицит — это воспаление червеобразного отростка, так называемого некоторого образования слепой кишки. Острый аппендицит обычно можно определить по таким симптомам как тупая боль, которая потом смещается в правую подвздошную область. При остром аппендиците практически всегда приходится прибегать к хирургическому вмешательству — удаляется червеобразный отросток, который был, подвергнут воспалению. Острый аппендицит можно встретить у людей в возрасте от двадцати до сорока лет, но бывают и исключения, следовательно, можно встретить его как в детском возрасте, так и пожилом. Несмотря на новые технологии и методы лечения все равно можно встретить определенные виды воспалений, которые можно заметить уже после операции. Обычно они встречаются в пяти — девяти процентах.
Содержание:
Причины острого аппендицита
При изучении вопроса о причинах развития острого аппендицита так и не нашлось единого мнения. Одним из мнений развития аппендицита принято считать, что происходит механическая блокада червеобразного отростка. Обычно блокада такого рода вызывается каловым камнем, инородным телом, разного рода паразитами и другими факторами. Все это может привести к скоплению слизи в червеобразном отростке, а следовательно воспалению стенок.Если рассматривать инфекционную причину, то развитию острого аппендицита может послужить:
- туберкулез
- амебиаз — язвенные поражения толстого кишечника
- паразитарные инфекции
- брюшной тиф — острая кишечная инфекция
- иерсиниоз — инфекционная болезнь, которая поражает суставы, кожу, органы и, конечно же, желудочно — кишечный тракт
Следующий фактор развития аппендицита — это алиментарный. Известно, что употребление мясной пищи может вызвать запоры, а это послужит развитием острого аппендицита. А также не стоит забывать о дисбактериозе кишечника, который является фактором снижения резистентности организма.
Различные виды острого аппендицита
Существует несколько разновидностей острого аппендицита:
- простой
- деструктивной форме
Простая форма острого аппендицита может проявляться расстройством лимфо и кровообращения именно в стенке отростка. Отросток, при такой форме будет выглядеть набухшим, а оболочка будет иметь тусклый цвет. Обычно простой острый аппендицит переходит в следующую форму — деструктивный.Деструктивный острый аппендицит — стенки отростка становятся толще, и в просвете начинает образовываться гной.
Симптомы при остром аппендиците
При развитии острого аппендицита выделяют три стадии: раннюю, стадию деструктивных изменений, и затем стадию осложнений.
- Ранний синдром острого аппендицита — это боли в животе. Если ориентироваться во времени, то это до двенадцати часов. Боль имеет тупой характер, может проявляться при кашле, резкой изменении позиции тела. Буквально через несколько часов боль переходит в правую половину. Она может стать колющей, жгущей, острой.
- Деструктивные изменения — боль увеличивается, следовательно увеличивается и температура тела больного, она может увеличиться до 38,5 или же 39,0 градусов. Часто отмечается тахикардия. Может возникнуть такое проявление, когда боли то утихают, то начинают наступать с новой силой.
- Стадия осложнений — может проявиться в виде сепсиса (заражения крови).
Как же можно продиагностировать острый аппендицит?
Для того чтобы продиагностировать острый аппендицит обычно проводят вагинальные или же ректальные исследования. Также можно провести УЗИ органов брюшной полости , которое может показать изменения в отростке.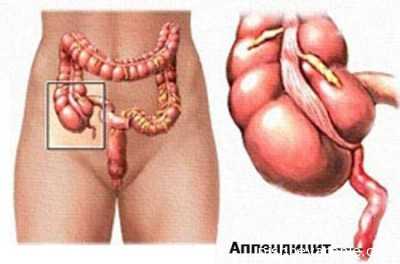
Лечение аппендицита
Обычно вылечить воспаление острый аппендицит невозможно, может помочь только хирургическое вмешательство. При котором удаляют червеобразный отросток. Обычно делают косой надрез в правой подвздошной ямке. Но также делают и другого рода надрез, который проходит параллельно наружному краю правой мышцы выше и ниже пупка. Такой разрез называю доступ по Ленандеру.
Какие же существуют прогнозы при воспалении?
Все прогнозы можно делать, когда лечение и хирургическое вмешательство было оказано вовремя. Именно это и является залогом успешного лечения.
Но если лечению не было уделено нужного внимания, то могут появиться осложнения.
Таким образом, при каких — либо подозрениях и симптомах на острый аппендицит стоит немедленно принимать меры, и, конечно же, стоит в первую очередь обратиться к врачу. Стоит помнить, что аппендицит может вызвать не только нарушения во всем организме, а также и привести к летальному исходу. Будьте здоровы и бдительны за своим здоровьем!
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
АППЕНДИЦИТ ОСТРЫЙ - это... Что такое АППЕНДИЦИТ ОСТРЫЙ?
АППЕНДИЦИТ ОСТРЫЙ мед.Ортрый аппендицит — острое воспаление червеобразного отростка.Частота — ежегодно 1 из 200 жителей без учёта возраста заболевает острым аппендицитом.Классификация
• Катаральный (простой, поверхностный). На этой стадии острый воспалительный процесс в червеобразном отростке может регрессиррвать• Деструктивный• Флегмонозный• Флегмонозно-язвенный .• Эмпиема червеобразного отростка• Гангренозный• Первичный (в результате первичного тромбоза артерии червеобразного отростка)• Вторичный (естественное следствие гнойного процесса в органе).Этиология
Единой причины возникновения острого аппендицита нет, как нет и специфического микробного возбудителя• Инородные тела в просвете червеобразного отростка повреждают слизистую оболочку- путь проникновения инфекции• Повышение давления в просвете червеобразного отростка (обтурация каловыми камнями, гельминтами, Рубцовым процессом и т.д.)• Застой каловых масс в отростке (нарушения моторйки илеоцекального угла)• Ангионевротические расстройства — нарушение питания стенки червеобразного отростка- Морфологические предпосылки — гипертрофия лимфоидной ткани- Нарушения иммунного статуса• Особенности пищевого режима (чаще возникает у людей, употребляющих большое количество мясной пищи). Патогенез. Спазм ГМК стенки червеобразного отростка ведёт к нарушению эвакуации и застою содержимого и сопровождается сосудистым спазмом. Последний приводит к локальному нарушению питания слизистой оболочки. Оба процесса становятся причиной воспаления сначала слизистой оболочки, а затем и других слоев органа.Патоморфология
• Воспалительная инфильтрация стенок червеобразного отростка• Сосудистый стаз• Обструкция просвета• Гангренозные изменения• Абсцесс и перфорация.Клиническая картина
Патогномоничных симптомов острого аппендицита нет• Острое начало• Боль в животе (100%)- появляется внезапно, без каких-либо предвестников, среди полного здоровья в эпигастральной или околопупочной областях и постепенно перемещается в правую подвздошную область (симптом Кохера). Боль уменьшается при сгибании правой ноги в тазобедренном суставе• Отсутствие аппетита (почти 100%)• Тошнота (90%)• Однократная рвота (75%)• Стул обычно нормальный, возможна диарея (однократно), последний возникает при переходе воспаления на слепую кишку (тифлит)• Субфебрильная температура тела• Вынужденное положение на правом боку• Защитное напряжение мышц передней брюшной стенки (defense musculaire) в правой подвздошной области.- Симптомы раздражения брюшины• Щёткина-Блюмберга- усиление боли в животе при быстром снятии пальпирующей руки с брюшной стенки после лёгкого надавливания- Раздольского — боль в правой подвздошной области при перкуссии брюшной стенки; максимально выражен в точке МакБарни• Воскресенского (симптом рубашки) — боль при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого рёберного края вниз• Равзинга- усиление боли в области слепой кишки при толчкообразном надавливании в левой подвздошной области• Образцово- усиление боли во время пальпации в илеоцекальной области при приподнятой правой ноге• Ситковского — усиление боли в правом боку при укладывании больного на левый бок• Бартомьё-Михельсона — усиление боли при пальпации правой подвздошной области в положении больного на левом боку. Возрастные особенности• Дети• Быстрое нарастание симптомов и склонность к развитию перитонита• Температура тела чаще феб-рильная• Рвота и диарея более ярко выражены• Раннее возвращение к режиму полноценной физической активности• Пожилые• Стертость клинических симптомов может быть причиной несвоевременных диагностики и госпитализации• Летальность среди пациентов старше 60 лет составляет 50%. Беременность• Частота 1 на 2 000 беременных• Диагностика затруднена• Червеобразный отросток смещён беременной маткой вверх и латерально, что приводит к изменению типичной локализации болей, а расположение его за маткой — к снижению-выраженностисимптомов раздражения брюшины• Внутриутробная гибель плода возникает в 2-8,5% случаев.Лабораторные исследования
• Обычно у больных с острым аппендицитом выявляют умеренный лейкоцитоз (10-16х 109/л) с преобладанием нейтрофилов. Однако нормальное количество лейкоцитов в периферической крови не исключает острого аппендицита• В моче могут быть единичные эритроциты в поле зрения.Специальные исследования
• Ректальное (или вагинальное) исследование выявляет болезненность стенки прямой кишки спереди и справа, иногда — нависание свода справа• Рентгенологическое исследование проводят при подозрении на плевропневмонию, перфорацию язвы желудка или двенадцатиперстной кишки, мочекаменную болезнь. При обзорной рентгенографии органов брюшной полости в правой подвздошной области может быть раздутая кишка или рентгеноконтрастные каловые камни• В отдельных случаях диагностические и тактические затруднения могут быть разрешены с помощью лапароскопии — обнаруживают воспалённый червеобразный отросток либо косвенные признаки воспаления (выпот, гиперемия серозных покровов)• УЗИ позволяет выявить утолщённый и отёчный червеобразный отросток.Дифференциальный диагноз при болях в правых нижних отделах живота проводят со следующими заболеваниями• Брыжеечный лимфаденит• Болезнь Крона• Воспалительные заболевания органов малого таза• Гастроэнтерит• Разрыв кисты яичника (или другая патология яичников)• Заболевания мочевыводящих путей (воспалительные заболевания и мочекаменная болезнь)• Дивертикулит• Правосторонняя нижнедолевая плевропневмония.Лечение:
Лечебная тактика. При любом подозрении на острый аппендицит необходима срочная госпитализация в хирургический стационар. Лечение только оперативное. Противопоказанием к операции считают аппендикулярный инфильтрат без признаков абсцедирования и перитонита. Хирургическое лечение. Разные клиники применяют различные варианты открытой и лапароскопической аппендэктомии.• Открытая аппендэктомия. Приступая к аппендэктомии, хирург должен быть готов в любой момент к перестройке плана вмешательства и выполнению операции значительно большего объёма.• Лапароскопическая аппендэктомия показана у трёх групп больных• Острый аппендицит у детей• Невозможность исключить острый аппендицит в ходе динамического наблюдения• Подозрения на острый аппендицит у девушек и женщин репродуктивного возраста.Осложнения
• Аппендикулярный инфильтрат• Отграниченный или диффузный перитонит• Пилефлебит• Каловый свищ• Спаечная непроходимость кишечника.Прогноз
Летальность при остром аппендиците колеблется в пределах 0,15-0,30%. Смертность от острого аппендицита в развитых странах составляет 0,5-0,27:100000 населения.Синонимы
• Вермикулит• ЭпитифлитСм. также Абсцесс аппендикулярный, Абсцесс малого таза, Абсцесс поддиафрагмалъныйМКБ
• К35 Острый аппендицит• К35.0 Острый аппендицит с гене-рализованным перитонитом• К35.9 Острый аппендицит неуточнённый . .Литература
• 336: 408-412• Острый аппендицит у детей. Юдин ЯБ и др. М.: Медицина, 1998Справочник по болезням. 2012.
- АНОРЕКСИЯ НЕВРОГЕННАЯ
- АРИТМИИ СЕРДЦА
Смотреть что такое "АППЕНДИЦИТ ОСТРЫЙ" в других словарях:
АППЕНДИЦИТ — АППЕНДИЦИТ. Содержание: I. Этиология и патогенез............167 II. Патологическая анатомия..........170 III. Клиника....................174 Острый А....................176 Хронический А................181 IV. Лечение....................183 V.… … Большая медицинская энциклопедия
Аппендицит — Аппендицит воспаление червеобразного отростка слепой кишки (аппендикса). Возникает вследствие изменения состояния стенки червеобразного отростка и внедрения в нее микроорганизмов, населяющих кишечник человека, что приводит к гнойному воспалению… … Первая медицинская помощь - популярная энциклопедия
Острый холецистит — острое воспаление стенок жёлчного пузыря. Развитие заболевания возможно как на фоне желчнокаменной болезни (острый калькулёзный холецистит), так и при отсутствии камней (острый бескаменный холецистит). Чаще страдают женщины. Содержание 1 Симптомы … Википедия
Острый живот — МКБ 10 R10.010.0 МКБ 9 789.0789.0 MeSH … Википедия
Острый гингивит — Острый и хронический гингивит МКБ 10 K05.0, K05.1 Осмотр в кабинете у врача стоматолога … Википедия
Аппендицит — Брюшная полость … Википедия
Аппендицит — I Аппендицит (appendicitis; лат. appendix, appendicis придаток + itis) воспаление червеобразного отростка слепой кишки; одно из самых частых хирургических заболеваний органов брюшной полости. Этиология и патогенез. В патологическом процессе, как… … Медицинская энциклопедия
Острый аппендицит — Содержание 1 История 2 Частота и распространение 3 Этиология и патогенез 4 Классификация … Википедия
АППЕНДИЦИТ — – воспаление червеобразного отростка (аппендикса) слепой кишки, самое распространенное заболевание среди острых болезней органов брюшной полости. На него приходится до 70 % случаев острого живота. В среднем ежегодно из каждых 250 человек один… … Энциклопедический словарь по психологии и педагогике
Острый гастрит — Гастрит МКБ 10 K29.0 K29.7 МКБ 9 535.0 535.5 … Википедия
diseases.academic.ru
Острый аппендицит : симптомы, признаки, диагностика и лечение
Описание
Наш организм состоит из множества членов и органов. Все они выполняют определенные функции и по важности, пожалуй, друг другу не уступают. Кишечник – один из них. В свою очередь он состоит из разных отделов. Один из участков - слепая кишка и ее рудиментарный придаток – аппендикс.
Аппендикс представляет собой вытянутую узенькую трубочку, длина которой самое малое 5 см. Отросток может достигать и больших размеров – до 15 см. Ширина его тоже варьируется, но не так заметно. Эти параметры могут быть от 7 до 10 см.
Назначение аппендикса до конца так и не определено. Но известно, что этот червеобразный отросток выполняет немало функций. Например, он поддерживает в норме микрофлору в кишечнике, а также принимает участие в формировании иммунных реакций. Выполняет барьерную, секреторную, эндокринную функции.
Самой распространенной хирургической патологией, которая возникает в брюшной полости, как раз является воспаление этого самого придатка. На долю заболевания приходится около 90%.
Классифицируют две основные формы аппендицита. Это форма хроническая и острая, о которой и пойдет речь.
В свою очередь, выделяют еще две формы аппендицита острого. Одна из них простая, или, как ее называют еще катаральная. Другая – деструктивная.
Все формы аппендицита характеризуются определенными признаками. В первом случае происходит расстройство в отростке лимфо и кровообращения. В слизистом слое придатка формируется, так называемое экссудативно-гнойное воспаление. Серозная оболочка аппендикса становится полнокровной, он набухает.
Если процесс не остановить, то воспаление распространяется в течение 6 – 24 часов на близлежащие отделы брюшной полости. Стенка придатка утолщается, отекает и увеличивается брыжейка. Из просвета отростка начинает выделяться гной. Эта стадия аппендицита классифицируется, как флегмонозная.
Дальнейшее затягивание лечения приводит к развитию следующей стадии – гангренозного аппендицита. Процесс может длиться от одних суток до трех. Происходит омертвение оболочек аппендикса. Проходящие в них нервные окончания и сосуды тоже разрушаются. Воспалительный процесс распространяется все больше по брюшине, приводит к интоксикации организма.
Последующая стадия, так называемый, перфоративный аппендицит. Происходит полнейшее разрушение стенок отростка. Соответственно все его инфицированное содержимое проникает в брюшную полость. Этот фактор чрезвычайно опасен для жизни человека.
Симптомы
Симптоматика, в первую очередь, зависит от продолжительности заболевания. Каждая стадия характеризуется определенными признаками. Боли возникают изначально в верхних отделах живота. Причем, развивается болевой приступ внезапно. Тянущая или же колющая постоянная боль может беспокоить в области пупка или желудка. При ходьбе, кашле, чихании или смехе, а также при наклонах боль усиливается.
Бывают случаи нетипичного расположения аппендикса. Тогда болевые ощущения могут беспокоить где угодно. Это и район мочеточников, и надлобковая область, правое подреберье. Может отдавать даже в наружные половые органы или болеть левая сторона живота.
В течение нескольких часов боль локализуется в районе непосредственного нахождения аппендикса. Если он расположен как у большинства представителей рода человеческого, то это правая, так называемая, подвздошная область.
Симптомом острого аппендицита являются тошнота, а также рвота. Они не предшествуют появлению боли, а как бы сопровождают ее. Если рассматривать процентное соотношение этих симптомов, то тошнота бывает у 70% случаев. Рвота же, чаще всего, однократна, не приносящая облегчения. Такой симптом встречается у 35% больных. Если она позднее учащается, то это свидетельствует о развитии осложнений в виде перитонита.
Еще одним признаком заболевания служит температура тела. Ее параметры, чаще всего, не превышают отметку 38 градусов. Бывают случаи, когда температура вообще не повышается, а находится в норме. Но когда на шкале термометра появляется цифра больше 38 градусов, то это уже грозный признак нарастания воспалительного процесса.
Одним из симптомов является обложенный белым налетом и влажный язык. Ухудшение состояния проявляется сухостью языка. Чем дальше распространяется воспаление, тем больше проявляется сухость во рту.
К иным признакам острого аппендицита можно отнести отсутствие аппетита, нарушение сна из-за постоянной боли, иногда задержка стула или же наоборот понос.
Диагностика
Чтобы диагностировать рассматриваемое нами заболевание – острый аппендицит и, таким образом, вовремя принять необходимые меры, прежде всего, необходимо провести анамнез. На основании жалоб пациента проводится дальнейшие клинические исследования. Больного осматривают и делают, так называемую, пальпацию живота.
Симптомы, появляющиеся во время пальпации и по которым можно диагностировать острый аппендицит, проявляются, в основном, в виде болевых ощущений, как правило, в правой подвздошной области.
Особое значение, именно в данном методе диагностики, имеет так называемый, симптом Ровсинга. Для этого необходимо произвести, как бы, толчкообразные надавливания именно в левой подвздошной области. Если после этого усилится боль справа, то можно предполагать наличие острого аппендицита.
Еще один метод пальпации – легкое надавливание на область брюшной полости и быстрое отнятие руки. Если боль усилится, то это тоже может послужить основанием для постановки диагноза – острый аппендицит.
Пальцевое ректальное исследование, а также влагалищное тоже показаны при подозрении на аппендицит.
Один из методов диагностики – анализ крови, проводимый с некоторой периодичностью. На наличие данного заболевания указывает тенденция к нарастанию изменений, причем со сдвигом, так называемой. лейкоцитарной формулы влево.
Применяются и другие инструментальные исследования. Для исключения иных заболеваний, симптоматика которых напоминает острый аппендицит, делают рентгенографию, а также УЗИ брюшной полости.
При не совсем ясной картине, делают также рентгенографию легких. В некоторых случаях еще и сердце обследуют, делая ЭКГ. Применяется и метод диагностической лапароскопии, колоноскопии.
Острый аппендицит, да, собственно, как и прочие заболевания, диагностировать можно на основании целого комплекса исследований. Грамотно взвесив и проанализировав их, опытный специалист приступает к лечению.
Профилактика
Многочисленные исследования доказывают, что острый аппендицит чаще всего возникает у людей, страдающих запорами. Поэтому одной из профилактических мер является подбор правильного рациона питания. Это значит, что в меню обязательно должно присутствовать достаточное количество продуктов, способных повысить перистальтику кишечника и способствовать его регулярному опорожнению. Побольше овощей, фруктов, продукции, сделанной из цельного зерна помогут решить эту проблему.
Еще один причинный фактор возникновения аппендицита, на который указывают исследования это, так называемая, полимикробная флора, которая возникает в кишечнике из-за наличия в нем стафилококков, стрептококков, кишечной палочки и других возбудителей воспалительных процессов. Систематическое обследование позволяет вовремя выявить эти патологии и пройти соответствующее лечение, что является еще одним профилактическим средством предупреждающим возникновение острого аппендицита.
Лечение
При подозрении на аппендицит необходимо исключить до госпитализации прием лекарственных препаратов, которые обладают слабительным эффектом. Нельзя делать клизмы и прикладывать на живот теплые грелки или другие согревающие предметы. Не желательно употреблять болеутоляющие препараты, так как картина заболевания в таких случаях может быть не полной. Необходимо также исключить прием пищи и обильное питье.
Пациенты с подозрением на острый аппендицит подлежат немедленной госпитализации. Общепринятой практикой при установлении окончательного диагноза – острый аппендицит, является удаление воспаленного червеобразного отростка. Медицинское название этого процесса носит название аппендэктомия.
Технически операция проводится двумя способа. Один из них – типичная аппендэктомия. Делается в тех случаях, когда возможно выведение аппендикса в операционную рану. Так называемая, ретроградная аппендэктомия используется, если червеобразный отросток, по разным причинам, вывести в операционную рану невозможно.
Новые технологии позволяют применять более щадящие способы оперативных вмешательств. Так, при остром аппендиците используется все чаще лапароскопическая аппендэктомия. Воспаленный придаток удаляется специальными инструментами. Операция делается через небольшие проколы в брюшной полости. Один прокол над пупком (1см), другой – под пупком (4 см), третий – на месте нахождения отростка.
Новейшие малоинвазивные операционные вмешательства, например, такие, как транслюминальная хирургия также используются при необходимости удаления воспаленного аппендикса.
При таком методе гибкие инструменты вводятся через миниатюрное отверстие в стенке желудка или через маленький разрез во влагалище. Такие операции сокращают период восстановления. Выздоровление наступает намного быстрее, чем после традиционной апендэктомии. Косметический дефект после применения этих методов современнейших, носящих название трансгастральная и трансвагинальная апэндектомии практически отсутствует.
Если острый аппендицит был диагностирован правильно, и операция по удалению воспаленного аппендикса была проведена вовремя, то благоприятный исход гарантирован в большинстве случаев.
nebolet.com
Особенности развития острого аппендицита, лечение заболевания
Острый аппендицит это неспецифический воспалительный процесс червеобразного отростка. Заболевание встречается среди разных возрастных групп, но более всего ему подвержены молодые люди от 15 и до 40 лет, женщин среди них больше. Редко острый аппендицит выявляется у детей дошкольного возраста и у людей, перешагнувших 60 летний рубеж. Но у этих категорий больных воспаление аппендикса в большинстве случаев протекает нетипично и требует для установления диагноза особенно тщательного обследования.
Что происходит при воспалении аппендикса
Аппендикс это небольшой орган — отросток слепой кишки, у большинства людей он находится в правой подвздошной области. В червеобразном отростке выявлены скопления лимфоидной ткани, что заставляет предполагать, что этот орган участвует в создании иммунной защиты организма. Развитие аппендицита связано со многими причинами, под воздействием которых в самом органе и его стенках скапливаются болезнетворные бактерии, приводящие к воспалительной реакции. Учеными выдвигаются несколько теорий развития воспаления аппендикса. Большинство из них предполагают, что к патологическим изменениям приводит обтурация, то есть закупорка просвета отростка прямой кишки. Обтурация может быть обусловлена скопившимися каловыми массами, клубком гельминтов, в редких случаях опухолью или инородным телом.
При закупорке в самом органе скапливается слизь, и создаются идеальные условия для жизни и быстрого размножения бактерий. Это вызывает отечность и катаральные изменения в органе, стенки утолщаются, растягиваются. По некоторым данным от момента закупорки и до того, как появятся первые клинические проявления остро развивающегося аппендицита, проходит всего несколько часов.
Острый аппендицит чаще развивается у людей со склонностью к многодневным запорам, при хронических заболеваниях органов пищеварения, приводящих к дисбактериозу. Привести к воспалению червеобразного отростка могут и инфекционные заболевания – туберкулез, брюшной тиф, амебиаз, сифилис.
Острый аппендицит относится в хирургии к неотложным состояниям, что требует лечения в первые часы от начала приступа. При затягивании лечения возможно расплавление стенок органа под влиянием воспалительного процесса и выход гнойного содержимого в брюшную полость. Это приводит к развитию перитонита – тяжелой патологии, в некоторых случаях это заболевание может закончиться летальным исходом.
Классификация аппендицита
Выявленный острый аппендицит принято классифицировать по морфологическим признакам. Выделяют катаральную и деструктивную форму аппендицита. В свою очередь деструктивная форма подразделяется на флегмонозную, гангренозную и перфоративную.
- Катаральный аппендицит характеризуется патологическим изменением кровообращения в стенках органа, при этом возникает отек и гиперемия. На воспаленном слизистом слое будут видны кровоизлияния, изъязвления. При этой форме заболевания осложнения развиваются редко, и воспаление может затихнуть. При прогрессировании катаральной формы острый аппендицит переходит в деструктивные формы.
- Флегмонозная форма заболевания это обширное воспаление, развивающееся в стенке аппендикса. При осмотре органа в этот период заметно его набухание, расширенные сосуды и фиброзные отложения на поверхности гиперемированного слизистого слоя. Вокруг отростка со стороны брюшной полости скапливается серозный или гнойный экссудат. На стадии флегмонозной формы возможно развитие в стенки органа гнойников, приводящих к расплавлению ткани. При этом содержимое из полости аппендикса может попадать в брюшную полость. Подобное осложнение заканчивается образованием инфильтрата.
- Гангренозный аппендицит имеет свои особенности. Развивающийся флегмонозный процесс приводит к омертвению части слизистой стенки. Зона некроза может охватывать целиком весь орган. При осмотре отросток дряблый, его окраска серовато-зеленая, определяется гнилостный запах, ткани легко рвутся. В брюшной полости находится выпот с каловым содержимым. Воспалительный процесс распространяется на сальник и брюшину подвздошной области, развивается местный перитонит, который быстро переходит в общий, то есть охватывающий всю брюшную полость.
- Перфоративный аппендицит возникает при гангренозной и реже флегмонозной формах заболевания. Целостность стенки воспаленного органа нарушается в результате деятельности бактерий, что приводит к расплавлению тканей аппендикса. При перфорации процесс выхода гнойного содержимого из отростка может закончиться как образованием аппендикулярного инфильтрата, так и общим перитонитом. Патологические изменения, приводящие к прободению, могут возникнуть как в первые, так и на вторые-третьи сутки от начала приступа.
При осмотре пациента и проведении диагностических мероприятий практически всегда трудно выставить одну из вышеперечисленных форм аппендицита. Поэтому диагноз выставляется только после того, как проведена операция. Пока инфекционный процесс не выходит за пределы червеобразного отростка острый аппендицит не представляет опасности для здоровья человека. Но как только гнойное содержимое в результате прободения стенки попадает в брюшину, возникает риск серьезных осложнений. Поэтому при остром воспалении червеобразного отростка операция должна быть проведена как можно раньше, это предотвратит переход катарального воспаления в деструктивные, осложненные формы и позволит человеку быстрее восстановиться после хирургического вмешательства.
Основные симптомы острого аппендицита
Острый аппендицит практически всегда начинается внезапно без предшествующих продромальных симптомов. Характерные клинические проявления это боль, диспепсические явления, признаки интоксикации. В развитии острого воспаления червеобразного отростка выделяют:
- Раннюю стадию воспаления, продолжается она в среднем до 12 часов. На этой стадии происходят все катаральные изменения.
- Стадию деструктивных изменений, начинается она после катаральных изменений и продолжается от 12 часов и до двух суток. В этот период развиваются флегмонозные и гангренозные формы острого аппендицита. Общая клиническая картина всех изменений на этой стадии выражена ярко.
- Если хирургического лечения в первые две стадии не проведено, то наступает стадия осложнений.
К основным симптомам острого аппендицита относят:
- Боль. В большинстве случаев болезненность локализуется в верхних отделах живота – в области желудка, справа под ребрами, около пупка. Через несколько часов боль охватывает весь живот и постепенно спускается вниз в правую подвздошную область. По характеру боль ноющая, постоянная, усиливающаяся при перемене позы, кашле, физической нагрузке.
- У большинства пациентов в первые часы катаральных изменений выявляются диспепсические нарушения, выражающиеся тошнотой, однократной рвотой, задержкой стула, вздутием живота, реже поносом.
- При развитии деструктивных форм клинические проявления дополняются симптомами интоксикации. К ним относят повышение температуры тела до 38 и выше градусов, слабость, озноб, отсутствие аппетита, тахикардию.
Для острого аппендицита при типичном расположении аппендикса не характерна иррадиация болей. Данный симптом наблюдается, когда отросток прямой кишки располагается в подпеченочном, ретроцекальном и тазовом пространстве. В этих случаях боль может отдавать в мошонку, правую лопатку, печень, правую ногу. Поэтому диагностика острого аппендицита всегда должна быть максимально тщательной, это позволит избежать врачебных ошибок.
Исчезновение или уменьшение болезненности не всегда свидетельствуют о том, что катаральные изменения самоликвидировались. Затухание болей возникает у части больных при отмирании расположенных в стенках органа нервных окончаний, а это происходит при расплавлении стенок, их перфорации и развитии перитонита в первые часы. После развития перитонита боли из правой подвздошной области переходят на весь живот, ухудшение общего самочувствия быстро прогрессирует, нарастает слабость, больной не может встать с постели.
Особенности аппендицита при беременности
Острый аппендицит у беременных регистрируется несколько чаще по сравнению с другими группами людей. Способствуют развитию заболевания в этот период несколько факторов, это:
- Смещение аппендикса вверх увеличивающейся в размерах маткой.
- Сдавление органа, что нарушает эвакуацию содержимого из аппендикса.
- Ухудшение кровоснабжения.
- Склонность к запорам при беременности.
- Меняющийся гормональный фон, способствующий снижению функционирования иммунной системы.
В период вынашивания ребенка чаще развиваются деструктивные формы, которые могут привести к прерыванию беременности. Клинические проявления в первом триместре беременности практически ничем не отличаются от протекания аппендицита у других категорий больных. Но по мере роста матки воспаление червеобразного отростка начинает проявляться атипичной клинической картиной, что затрудняет точное установление причины ухудшения самочувствия в первые часы болезни. У беременных обычно слабо выражен болевой синдром, а рвота может быть проявлением токсикоза. При пальпации живота необходимо учитывать, что аппендикс смещается вверх, а напряжение брюшной стенки вследствие ее растяжения будет минимальным. При опросе и осмотре беременных обращают внимание на общие признаки вероятного развития воспаления аппендикса – это тахикардия, подъем температуры, одышка, затрудненное дыхание.
Диагностика острого аппендицита у беременных женщин должна быть как можно более точной и ранней. Нередко женщины в это время незначительные боли связывают с ростом матки и напряжением мышц и потому обращаются за помощью уже при деструктивных формах заболевания. Между тем операция, проведенная в первые часы после возникновения аппендицита, избавляет от многих осложнений, в том числе и от риска прерывания беременности.
Особенности аппендицита у детей
У детей до двух летнего возраста очень редко развивается воспаление червеобразного отростка слепой кишки. Связано это с анатомическими особенностями аппендикса, он в этом возрасте гораздо шире, чем у взрослых людей и потому из него легко выходит все содержимое. Также до 6-8 лет еще недоразвита лимфоидная ткань, которая находится и в стенках аппендикса и потому орган еще не полностью выполняет свою функцию. На редкое развитие воспаления органа влияет и характер питания малышей. Риск раннего развития аппендицита возникает, если наблюдается совокупность таких условий:
- Избыточное питание ребенка.
- Повышенное употребление сладостей и сахара и недостаток клетчатки в блюдах.
- Склонность к запорам и дисбактериоз.
- Паразитарные заболевания.
- Хронические болезни органов ЖКТ.
Установление точного диагноза у детей младшего возраста затруднено и бывает нередко ошибочным. Дети не всегда могут точно описать, что их беспокоит, неправильно указывают локализацию болезненности. Такие симптомы как рвота, понос, повышение температуры у ребенка могут быть вызваны и рядом других заболеваний. Обратить внимание можно на беспокойство, плач ребенка, отказ от пищи, малыш старается прилечь и держит руки на животе. Всегда важно выставить диагноз аппендицит в первые часы развития этой хирургической патологии, так как у детей быстро протекают катаральные изменений и развиваются осложненные формы аппендицита. Операция в детском возрасте должна быть проведена как можно раньше. К обследованию ребенка помимо хирурга должен быть привлечен педиатр, при необходимости инфекционист. При неясной клинической картине малыша обязательно оставляют в стационаре под наблюдением, во время которого периодически повторяют диагностические процедуры.
Методы диагностики аппендицита
Диагностика острого аппендицита начинается с осмотра пациента, сбора анамнеза заболевания и жалоб. Врач проводит пальпаторное исследование брюшной стенки, при аппендиците отмечается напряженность мышц и усиление болезненности в области расположения воспаленного отростка. Проводятся специальные тесты, позволяющие установить симптомы, характерные для протекания аппендицита. Далее хирург назначает:
- Анализ крови, при аппендиците будет лейкоцитоз и ускорение СОЭ. Анализ мочи позволяет дифференцировать заболевание от почечных патологий.
- УЗИ аппендикса не всегда информативно, так как не у всех больных можно визуализировать аппендикс. Но, тем не менее, УЗИ позволяет исключить патологию внутренних органов. Это обследование обязательно назначается беременным женщинам и детям.
- При возможности больным назначают КТ или МРТ, эти обследования послойно исследуют орган, что позволяет с высокой долей вероятности установить причину болей в области живота.
- Эндоскопическая лапароскопия этот и метод диагностики и метод лечения. При помощи эндоскопа исследуются внутренние органы, на основании чего принимается решение об аппендэктомии или лечении других воспаленных органов. Лапароскопическая аппендэктомия легче переносится больными, эта операция вызывает меньше осложнений, а восстановительный период занимает всего несколько дней.
Диагноз выставляется только после оценке всех обследований и данных осмотра. При необходимости лечащий хирург привлекает к осмотру других специалистов и затем совместно с ними принимается решение о дальнейшем ведении и лечении больного.
Лечение
Острый аппендицит это не то заболевание, лечение которого возможно дома. При первых признаках, напоминающих клинику аппендицита, необходимо обратиться в медицинское учреждение или вызвать скорую помощь. До осмотра врача нельзя пить анальгетики и слабительные средства при запоре, не рекомендуется кушать и пить много жидкости. Запрещено прикладывать теплую грелку к животу, так как это ускоряет образование гнойного очага. Желательно находиться в постели, так как резкие движения усиливают болезненность и увеличивают риск разрыва воспаленных стенок органа.
После установления диагноза единственное лечение острого аппендицита это операция, во время которой удаляют воспаленный аппендикс. При неясных случаях и типичной картине аппендицита также предпринимается хирургическое вмешательство, во время которого решается вопрос об удалении аппендикса или лечении других воспаленных органов. В последнее время в некоторых медицинских учреждения имеется возможность провести эндоскопическую лапароскопию. Используется это малоинвазивное вмешательство в качестве диагностической процедуры и для удаления воспаленного аппендикса до развития в нем деструктивных изменений.
При аппендиците хирургия заболевания после операции заключается в антибиотикотерапии, соблюдении специальной диеты и исключении чрезмерной физической нагрузки в первые недели после аппендэктомии.
Своевременное лечение развивающегося аппендицита избавляет от большинства серьезных для здоровья осложнений и позволяет больному вернуться к привычному образу жизни в самые короткие сроки. Поэтому при неясных болях в животе, ухудшении общего самочувствия, симптомах интоксикации и диспепсических расстройствах обязательно нужно обращаться в больницу. Особенно не рекомендуется заниматься самодиагностикой болезней беременным женщинам и при подозрении на аппендицит у детей и пожилых родственников.
appendicit.net
Острый аппендицит - Клиника 29
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
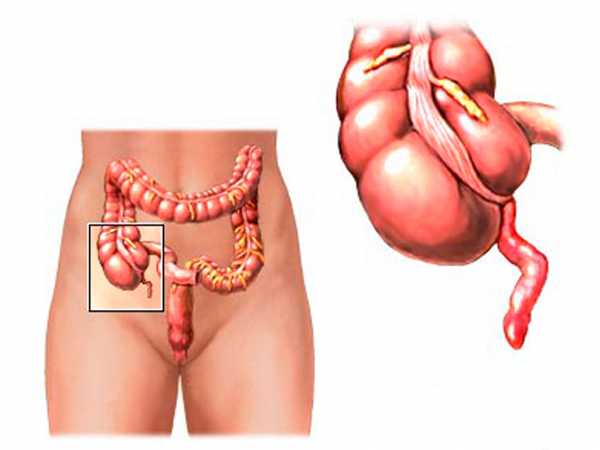
ИсторияВпервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке. Позже европейскими врачами описаны случаи находок воспалённого червеобразного отростка на вскрытиях. Этому не придавали большого значения, так как считали, что аппендицит есть следствие воспаления слепой кишки. В XIX веке британские хирурги Брайт и Аддисон подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки. Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand.В России первая операция удаления червеобразного отростка была сделана в 1888 г., провёл её врач К. П. Домбровский в Петропавловской больнице. Активно же оперировать аппендицит начали только в 1909 году, после Съезда российских хирургов.
Частота и распространениеАппендицит проявляется в любом возрасте, однако чаще в возрасте 10—30 лет, частота встречаемости у детей не более 1-3 %; болеют и мужчины, и женщины. Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год. Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место. Острый аппендицит — наиболее частая причина развития перитонита.
Этиология и патогенезОсновной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), гиперплазия лимфоидных фолликулов. Реже происходит обтурация инородным телом, опухолью или паразитом.
Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка, что в свою очередь может приводить к перфорации стенки отростка (возникновению отверстия, «аппендицит лопнул», по народной терминологии) — внутрибрюшная катастрофа, которая приводит к излиянию гнойного содержимого, содержащего огромное количество микробов, в стерильную брюшную полость. Возникает угрожающее жизни больного осложнение — разлитой гнойный перитонит. В некоторых случаях при несвоевременном оказании медицинской помощи у больных могут возникать и другие осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, острый пилефлебит.
Хронический аппендицит — редкая форма аппендицита, развивающаяся после перенесённого острого аппендицита, характеризующаяся склеротическими и атрофическими изменениями в стенке червеобразного отростка. Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Клинические проявленияБоль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера. Несколько реже болевое ощущение появляются сразу в правой подвздошной области.

Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении. Боли усиливаются при ходьбе, кашле, перемене положения тела в постели.Отсутствие аппетита;Тошнота, рвота 1-2 кратная и носит рефлекторный характер. Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;Подъём температуры до 37-38 °СВозможны: жидкий стул, частое мочеиспускание
Острый аппендицит при беременности
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье).
Диагностика
Клинические признаки и симптомы
- болезненность в правой подвздошной области при пальпации;
- напряжение мышц в правой подвздошной области при пальпации;
- болезненность передней стенки ампулы прямой кишки за счёт наличия выпота в кармане Дугласа, или в дугласовом пространстве при ректальном исследовании;
- симптом Бартомье-Михельсона — болезненность при пальпации слепой кишки усиливается в положении больного на левом боку;
- симптом Воскресенского — врач левой рукой натягивает рубашку больного за нижний край (для равномерного скольжения). Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
- симптом Клемма (Klemm) — скопление газа в илеоцекальном отделе кишечника, определяемое при рентгенологическом исследовании;
- симптом Раздольского (Менделя-Раздольского) — при перкуссии брюшной стенки определяется болезненность в правой подвздошной области;
- симптом Ровзинга (Rovsing) — появление или усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки;
- симптом Ситковского — возникновение или усиление болей в правой подвздошной области в положении больного на левом боку;
- симптом Черемских-Кушниренко (Караваевой) — усиление болей в правой подвздошной области при кашле;
- симптом Щёткина — Блюмберга — обратная чувствительность, усиление боли при резком отнятии руки, по сравнению с пальпацией;
Лапароскопия
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Лечение
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения.
www.klinika29.ru