Какими лекарствами можно вылечить заболевания поджелудочной железы? Лекарства лечение поджелудочной железы
названия препаратов, чем лечить боль, что принимать
Согласно статистике последних лет, в России ежегодно заболевают панкреатитом в острой форме почти 60000 жителей. Начиная с 1980 года, число страдающих данным недугом увеличилось вдвое, а после 2008 г было зарегистрировано в 3 раза больше пациентов.
Высокая распространенность заболевания поджелудочной железы связана, прежде всего, с образом жизни современного человека. В условиях постоянной нехватки времени и сил на приготовление полезной пищи люди все чаще отдают предпочтение продуктам быстрого питания, и это в лучшем случае. В худшем и вовсе пропускают завтрак или обед, поглощая на ужин большое количество жирных и калорийных блюд.
Принципы медикаментозного лечения
Панкреатит может быть острым и хроническим, выступать как первичное заболевание или развиваться на фоне других патологий. Приступ острого воспаления поджелудочной железы происходит из-за переизбытка ферментов вследствие нарушения экскрекции (оттока).
Под влиянием негативных факторов пищеварительные ферменты не поступают в тонкий кишечник, а остаются в пределах железы. В результате они фактически переваривают ткани самого органа. Запустить патологический механизм может употребление жирных, жареных и острых блюд, алкогольных напитков, маринованных и копченых продуктов.
Нужно отметить, что лечение поджелудочной железы таблетками при обострении не применяется из-за выраженной тошноты и частых рвотных позывов. Лекарства вводятся инъекционным либо инфузионным, капельным, способом.
Характерными признаками острого панкреатита являются следующие:
- непрекращающаяся боль в эпигастральной области, левом подреберье. Она может носить опоясывающий характер и отдавать в левую лопатку. После еды и в положении лежа на спине болезненность усиливается;
- повышение температуры тела;
- тошнота и рвота, которая не приносит облегчения;
- пожелтение белков глаз, иногда кожных покровов;
- диспептические явления – вздутие живота, метеоризм;
- появление синеватых пятен рядом с пупком.
Для лечения поджелудочной железы используются препараты нескольких групп с разным механизмом действия. К каждому пациенту необходим индивидуальный подход, учитывающий степень повреждения органа и наличие системных болезней.
Терапия панкреатита всегда комплексная и направлена не только на устранение симптомов. Ее основной задачей является воздействие на причину, которая привела к развитию болезни.
Список лекарственных препаратов, назначаемых для лечения панкреатита, выглядит так:
- анальгетики, в том числе наркотические. Не применяются средства, обладающие токсическим действием на печень, – сульфаниламиды, Тайленол;
- ферментные и антиферментные препараты;
- антациды для снижения кислотности желудочного сока;
- антибиотики;
- средства против дисбактериоза;
- энтеросорбенты;
- лекарства для нормализации уровня сахара в крови;
- витаминные комплексы;
- гепатопротекторы;
- холинолитики, блокирующие медиатор ацетилхолин.
Ферменты
Полимерные молекулы веществ, из которых состоит пища, в обычных условиях достаточно устойчивы. В организме человека они должны расщепляться при сравнительно невысокой температуре – 36,6°. Для сравнения можно привести отваривание куриных яиц, белок которых денатурирует только в кипящей воде.
Чтобы химические реакции происходили в «мягких» условиях, необходимы катализаторы гидролиза и инверсии. Эти вещества вырабатываются в ротовой полости, желудке и других органах пищеварительного тракта. Ферменты поджелудочной железы начинают свою работу по перевариванию пищи на завершающем этапе, расщепляя белки на аминокислоты, жиры – на глицерин и карбоновые кислоты, а углеводы – на моносахариды.
Ключевую роль в пищеварительном процессе исполняет панкреатический сок, синтезируемый поджелудочной железой. В его составе присутствуют ферменты и бикарбонат натрия, необходимый для нейтрализации желудочного сока.
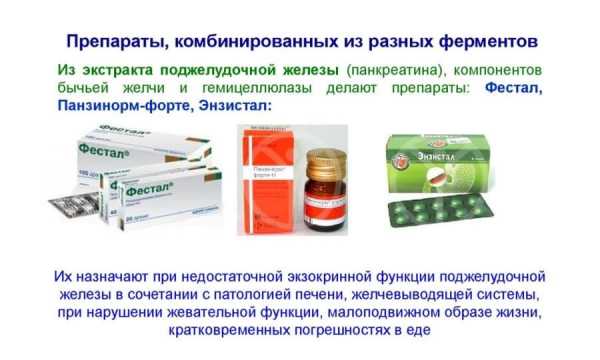
Если количество ферментов панкреатического сока снижается, то усвоение пищи в кишечнике затрудняется или прекращается. Чтобы восполнить их дефицит, назначаются ферментные препараты – Панкреатин, Мезим-форте, Креон, Панзинорм, Энзибене, Ликреаз, Панкреолипаза, Микразим, Эрмиталь.
При сопутствующих патологиях желчевыводящих путей таблетки от поджелудочной железы должны содержать жирные кислоты. К таким средствам относятся Фестал, Энзистал, Дигестал, Энзим и Ферестал. Все лекарства, содержащие ферменты, необходимо пить во время еды.
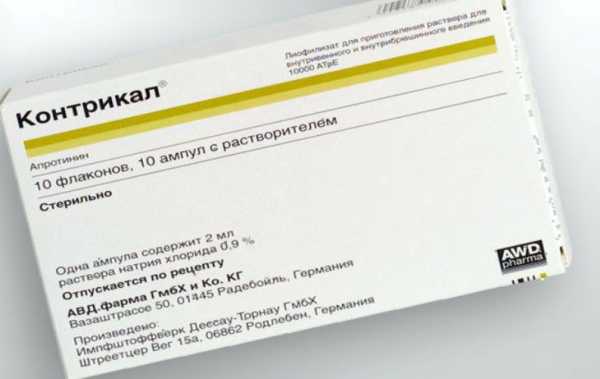 Контрикал является лекарством природного происхождения, поскольку изготавливается из легких крупного рогатого скота
Контрикал является лекарством природного происхождения, поскольку изготавливается из легких крупного рогатого скота Антиферменты
Антиферментная терапия проводится в случае диагностирования интерстициального (острого) панкреатита, который сопровождается отечностью и гиперамилазимией поджелудочной железы. Ее функция при этом резко повышается, и выработка ферментов происходит ускоренными темпами. В результате вместо переваривания пищи ферменты-катализаторы начинают переваривать сам орган и повреждают его.
Кроме этого, страдает вся пищеварительная система, а высокое содержание ферментов в крови приводит к интоксикации организма и ухудшению общего самочувствия. В данном случае эффективными будут такие таблетки для поджелудочной железы:
- Контрикал;
- Гордокс;
- Апротинин.
Принимать антиферментные препараты рекомендуется только в первые несколько дней после начала болезни, поскольку в дальнейшем их эффективность снижается.
Обезболивающие и спазмолитики
Чтобы снять боль, которая может быть очень мучительной, применяются анальгезирующие средства - Анальгин, Баралгин, Парацетамол. Устранить спазмы помогают лекарства антиспастического действия – Но-Шпа, Гастроцепин, Атропин, Платифиллин, Папаверин.
Если живот болит очень сильно, то возможно использование наркотических средств, которые водятся внутримышечно. Сильными опиоидными анальгетиками являются Трамадол (Трамал) и Промедол.
Анальгетики и спазмолитики назначаются в виде инъекций и особенно эффективны при хроническом панкреатите.
Таблетки от боли в поджелудочной железе из группы нестероидных противовоспалительных средств (Диклофенак, Ибупрофен и их производные) не используются, так как агрессивно воздействуют на слизистые оболочки ЖКТ. Это может привести к усилению болевого синдрома.
Категорически запрещается употреблять любые средства для купирования боли при остром приступе панкреатита, поскольку это может существенно осложнить диагностику. Что делать при болях в поджелудочной железе, должен решать врач.
Противорвотные и антациды
Гастроцепин принимают за 30 мин до приема пищи, суточная доза составляет от 50 до 150 млДля нормального пищеварения в двенадцатиперстной кишке требуется щелочная среда, которая в норме обеспечивается бикарбонатом натрия в панкреатическом соке и желчью. Если работа поджелудочной железы и отток желчи нарушаются, то ощелачивания пищевого кома не происходит.
Чтобы нейтрализовать кислое содержимое, поступающее из желудка, назначаются антацидные средства – Хилак-форте, Фосфалюгель, Альмагель, Маалокс, Энтеросгель и другие щелочные растворы.
У некоторых больных может возникать язвенноподобная боль, особенно на голодный желудок. Она напоминает о себе при повреждении тела поджелудочной железы. В этом случае помогут таблетки от боли в желудке – Омепразол, Даларгин, Гастал или Ренни. Важно знать, что с этой целью запрещается применять соду. Углексилота, которая образуется после ее употребления, растворяется в кишечнике и способствует повторному окислению перевариваемой пищи.
Бактерии и энтеросорбенты
Вследствие ферментативной недостаточности при панкреатите кислотно-щелочной баланс пищевой массы, находящейся в кишечнике, нарушается. Из-за этого вместо переваривания начинаются гнилостные процессы и брожение, что приводит к появлению токсинов и вредных для организма веществ.
 Полифепан нейтрализует практически все известные токсины, которые оказались в пищеварительном тракте человека
Полифепан нейтрализует практически все известные токсины, которые оказались в пищеварительном тракте человека Дисбактериоз способствует резкому ухудшению усвоения питательных веществ и витаминов, нарушению стула и истощению. Для восстановления баланса между полезными и патогенными микроорганизмами используются лекарства-пробиотики, содержащие сухие бифидо- и лактобактерии.
Названия таблеток от дисбактериоза:
- Линекс;
- Бифидумбактерин;
- Лактобактерин;
- Бифиформ;
- Аципол;
- Ацилакт;
- Гастрофарм;
- Биобактон;
- Бифилиз;
- Бификол;
- Пробифор.
загрузка...
Механизм действия энтеросорбентов основан на поглощении токсинов и бактерицидном влиянии. При выборе препарата для конкретного пациента руководствуются сорбционной емкостью препарата, то есть его поглощающей способностью.
При панкреатите в кишечник поступает значительное количество непереваренных волокон и ядовитых веществ. В результате происходит вздутие, усиливается перистальтика, и учащаются позывы на дефекацию.
 Линекс применяется для лечения и профилактики дисбактериоза любого происхождения
Линекс применяется для лечения и профилактики дисбактериоза любого происхождения Для избавления организма от токсинов и ослабления деятельности кишечника назначаются энтеросорбенты. Наиболее известным и популярным из них является активированный уголь. Эффективны при панкреатите и такие лекарства, как Смекта, Полисорб, Полифепан, Лактулоза, Фильтрум-Сти.
Следует отметить, что для нормализации состояния недостаточно выпить одну или несколько таблеток данных средств. Необходимо курсовое лечение, которое может составлять от нескольких дней до месяца и больше.
Сахароснижающие и антибиотики
Лечить поджелудочную железу при острой форме панкреатита, панкреонекрозе и новообразованиях, а также хронических панкреатитах с частыми рецидивами необходимо с помощью антибактериальных средств. В зависимости от состояния пациента врач принимает решение, какие таблетки или инъекции будут наиболее действенными. Чаще всего используются антибиотики макролидного ряда и цефалоспорины – Цефоперазон, Цефиксим, Рифампицин, Канамицин.
В случае присоединения к основному заболеванию сахарного диабета пациент направляется на обследование к эндокринологу. Врач подбирает средства для корректировки сахара в таблетированной форме или назначает инсулиновые уколы.
Таким образом, вылечить поджелудочную железу можно только путем комплексной терапии, которая назначается после всестороннего обследования. Самостоятельный прием таблеток в лучшем случае не принесет облегчения, а в худшем – может ускорить воспалительный процесс. Поэтому при появлении симптомов панкреатита необходимо обязательно обратиться в медучреждение и пройти диагностику. Будьте здоровы!
diabetiko.ru
Лечение поджелудочной железы лекарственными препаратами, обзор
Содержание статьи
Лечение поджелудочной железы лекарственными препаратами — это единственная возможность нормализовать работу органа и жить полноценной жизнью без боли и другой негативной симптоматики. Любой сбой этого органа влечет за собой череду больших неприятностей для всего организма.
Таблетки для лечения поджелудочной железы бывают разными, и чаще всего их используют комплексно, ведь единой пилюли от всех проблем нет. Давайте в них разберемся.
Ферменторегулирующие
Препараты для лечения расстройства поджелудочной железы сложно представить без подобных средств. Ведь основная функция органа и заключается в выработке ферментов. Определенные болезни могут провоцировать их снижение или, наоборот, серьезное повышение.

В первом случае это негативно скажется на пищеварительном процессе, что связано с нехваткой пищеварительного сока. А при их избытке орган саморазрушается, т. к. ферменты начнут переваривать белковые соединения поджелудочной.
Поэтому в каждом конкретном случае лечить проблемную поджелудочную железу будут либо ферментными, либо антиферментными средствами, все зависит от показателей анализов больного и клинической картины, которые будут отличаться при разных причинах.
Ферментные
Фармакология шагнула в этом вопросе далеко, поэтому таких препаратов на аптечных полках довольно много. Они являются искусственными заменителями ферментов, производимых поджелудочной железой человека.
Их прием приводит в норму как сам орган, так и функционирование всего ЖКТ. Эти лекарства для поджелудочной железы предупреждают различные осложнения панкреатита и ряд серьезных патологий органа. Медики разделяют их на 2 группы по входящим в их состав компонентам:
- Состоящие только из ферментов. Они незаменимы при заместительной терапии. С ними процесс восстановления идет быстрее, но если их долго принимать, то поджелудочная перестанет производить их сама. Поэтому злоупотреблять Панкреатином или Мезимом не стоит, чтобы не нанести организму еще больший вред.
- Имеющие в составе желчь. Ими принято лечить не только поджелудочную железу, но и недостаток желчи, что нередко сопровождает хронический панкреатит. Ведь если желчевыводящая функция печени нарушена, это отразится на всем организме. Поэтому Ферестал, Энзим и Фестал прописывают также и при патологии желчного пузыря, кишечника и желудка.
Нередко препараты на основе ферментов назначают для профилактики панкреатических приступов, чаще всего используют капсулы или таблетки Дигестала. Панцитрата или Креона. Пьют их при приеме пищи. Но если будет превышена дозировка или употребление довольно долгое, то возможны следующие побочные эффекты: расстройства стула: как запор, так и понос, боль в животе, рвота и тошнота.
Антиферментные
Когда поджелудочная железа вырабатывает вещества в избытке, то ее собственные ткани начинают разрушаться, наступает общая интоксикация и все функционирование организма находится под угрозой. Для устранения такого состояния используют средства на базе вытяжки из легких коров.
Чаще всего назначают следующие ингибиторы ферментов: Контрикал, Ингитрил и Годокс. Их рекомендуется использовать при обострении панкреатита хронического типа, особенно в первые дни болезни, когда они дадут лучшую эффективность.
Например, доза препарат Контрикал не должна превышать 120000 ЕД. Вводят его на начальной стадии 15000 ЕД за раз, а после покапельно, разделив на 3 равных промежутка. А доза Гордокса на начальной стадии равна 500000 ЕД. Ее вводят с помощью капельницыочень медленно, после этого ежечасно дается по 50000 ЕД аналогичным способом до полной нормализации процесса.
Антисекреторные (антациты)
Восстановление нормальной работы поджелудочной и ЖКТ невозможно без подавления избыточной секреции соляной кислоты в желудке, а также купирования боли при обострении панкреатита. Для этого используют либо Н2-блокираторы гистаминных рецепторов, либо ингибиторы протонной помпы.
Первая группа средств считается более эффективной. Но все чаще выписывают ингибиторы протонной помпы, т. к. они менее вредные, но при этом так же хорошо понижают уровень кислотности желудочного сока.
Блокаторы Н2-гистаминовых рецепторов
Это синтетические средства, блокирующие восприимчивость рецепторов клеток, которые вырабатывают соляную кислоту, к гистамину. В этой группе самыми популярными являются Ранитидин и Циметидин.
Последний является препаратом первого поколения и обладает мощным антисекреторным действием, но с довольно серьезными побочными эффектами. А вот Ранитидин — это лекарство второго поколения, с той же эффективностью, но большей безопасностью.
Чем дальше ученые модифицировали молекулу для синтеза фамотидина, тем большую эффективность они получали с меньшими побочными эффектами. При этом Низатидин и Роксатидин, являющиеся Н2-блокаторами четвертого и пятого поколения, не так востребованы, как второго и третьего.
В них уравновешена цена и эффективность, а также риск побочных явлений, если соблюдать рекомендованный курс приема по 1 капсуле на ночь единожды в сутки.
Не стоит их подбирать самостоятельно, только от правильной дозировки препарата можно получить нужное снижение кислотности в желудке. А это прямой путь к выздоровлению поджелудочной железы, особенно при панкреатите.
Ингибиторы протонной помпы (ИПП)
Данные препараты сдерживают синтез НСI-клеток желудка. Не использовать, ориентируясь на инструкцию, а только по рекомендации врача, несмотря на то, что побочных эффектов от них нет, как и привыкания.
При этом длительное использование или высокая дозировка этих средств может спровоцировать остеопороз, который повысит риск перелома конечностей. Список современных ингибиторов протонной помпы довольно большой, но лучшими из него считается Омепразол и Рабепразол.
Бензимидазол является производной для всех ИПП, поэтому и механизм воздействия этих препаратов практически одинаковый. Они на сутки берут контроль над тем, как выделяется соляная кислота, несмотря на вид стимуляции.
Привыкнуть к ним нельзя, что является преимуществом для средств от панкреатита. Как и нет после их отмены эффекта рикошета. Именно это сделало их в 1988 году на римской конференции гастроэнтерологов основным средством при воздействии на кислотность ЖКТ.
Обезболивающие
Когда есть воспаление в поджелудочной железе, встает закономерный вопрос «какие лекарства принимать при болях в поджелудочной». Боль при панкреатите может быть ужасающей и даже привести к шоку. Поэтому обзор препаратов, которые могут помочь в этом вопросе невероятно актуален.
Список средств для купирования болевого синдрома при проблемах с поджелудочной железой достаточно большой.
Это могут быть как недорогие, но эффективные препараты, так и дорогостоящие, с еще более выраженным эффектом. Для снятия боли может быть использован анальгетик, спазмолитик или седативное средство.
Спазмолитики
Иногда спазм при панкреатите становится настолько интенсивным, что это приносит невыносимую боль. Чтобы расслабить гладкую мускулатуру, особенно для пациентов с холециститом и/или дискинезией, применяют спазмолитики. Чаще всего при панкреатите и других проблемах с поджелудочной назначают дозу Папаверина, Мебеверина или Но-шпы.
В случаях, когда причина боли не только спазм, прописывают комбинированные препараты, как Гастроцепин или Атропин.

Любой вышеуказанный медикамент устраняет дискомфорт от спазма гладкой мускулатуры как панкреатических, так и желчевыводящих путей. Побочные эффекты: проблемы с пищеварением, запор, изжога, вертиго, бессонница.
Рассмотрим подробнее самые популярные препараты.
Но-шпа.
- Как действует? Ей рекомендуется обезболивать приступы средней интенсивности. Спазм мускулатуры снимает дротаверин гидрохлорид за счет блокировки фосфодиэстеразы.
- Противопоказания: тяжелые заболевания почек, их недостаточность, сердечная недостаточность, грудное вскармливание, непереносимость составляющих.
- Побочные эффекты: при превышении дозировки нарушается сердечный ритм.
Папаверин.
- Как действует? Таблетки Папаверина при болях в поджелудочной железе уменьшают/убирают спазм сфинктера, восстанавливают отток сока органа, снижают давление в поджелудочной железе.
- Противопоказания: непереносимость средства, глаукома, аритмия, тяжелая форма недостаточности в печени, беременность, лактация.
- Побочные эффекты: быстрое снижение артериального давления, сонливость.
Платифиллин.
- Как действует? Расслабление сфинктеров в пищеварительном тракте, угнетение слюнной секреции и сока, мышечного тонуса в ЖКТ, понижение артериального давления.
- Противопоказания: гипотония, болезни сердца, жар, миастения, ДЦП и синдром Дауна, непроходимость ЖКТ, лактация, детидо 12 лет.
- Побочные эффекты: судороги, обморок, тахикардия, мигрень, нарушение координации.
Анестетики
Стоимость этих средств различная, как и степень воздействия: от легкой до мощной, где используются наркотические составляющие. Снимать боль при панкреатите начинают легким препаратом, и если купирования не произошло или срок действия оказался маленьким, то прибегают к сильнодействующим анальгетикам.
Интересно! У взрослого и у ребенка устранение легкого дискомфорта начинают обычным Парацетамолом, применяя таблетированную или сиропную форму. Длительный прием и увеличение дозировки может привести к сбою в работе печени.
Самые часто используемые, следующие:
Анальгин.
- Как действует? Снимает жар, оказывает анальгезирующий и легкий противовоспалительный эффект.
- Противопоказания: сбой в кроветворении, недостаточность почек и печени, астма, анемия, лейкопения, аллергия на компоненты, беременность, лактация.
- Побочные эффекты: тахикардия, судорожность, потеря сознания.
Баралгин.
- Как действует? Обезболивает, устраняет спазм в мышечной ткани поджелудочной, снимает жар и оказывает легкий противовоспалительный эффект.
- Противопоказания: патологии в почках, сердце, печени, крови, период беременности и лактация.
- Побочные эффекты: прекратить прием при аллергических проявлениях, понижении тромбоцитов и лейкоцитов, снижении артериального давления, аритмии, недостаточности почек и печени.
Парацетамол.
- Как действует? Убирает жар, боль, оказывает слабый противовоспалительный эффект.
- Противопоказания: серьезные болезни почек и печени, первая половина беременности, анемия, рак, алкоголизм в хронической форме.
- Побочные эффекты: длительное использование препарата приводит к проблемам с кроветворением и свертываемостью крови.
Наркотические препараты
Если боль более выраженная, то врач назначит прием Баралгина, Пентазоцина, Кодеина или Трамадола. Если же и после них не достигнут нужный эффект, используют препараты наркотического плана, как Морфин, Промедол, Омнопон.

Их выдают строго по рецепту с контролем использования, ведь помимо привыкания, эти средства имеют массу побочных эффектов, что запрещает их назначение беременным, кормящим и ряду других пациентов. При этом для больных с раком поджелудочной или липоматозом, липофиброзомэто единственные препараты, которые снимают боль.
Важно! Самый малый побочный эффект от наркотических анальгетиков — запор, который лечат растительными или синтетическими слабительными средствами.
Врачи чаще всего назначают:
- Трамадол, который запрещен детям до 14-летнего возраста. Для взрослых препарат вводится через вену с помощью капельницы или используют ректальные свечи. В редких случаях вызывает проблемы с животом, как рвота и тошнота, иногда провоцирует мигрень и потливость. Длительный прием вызывает зависимость. Противопоказан при алкогольном отравлении, наркоманам, пациентам на ингибиторах МАО.
- Промедол. Подавляет болевые импульсы в ЦНС. Способ введения парентеральный и эпидуральный. Побочные эффекты: проблемы со стулом, чаще запор, рвота и тошнота, мигрени, чувство слабости и сонливости, судорожность, снижение психомоторных реакций, гипотония, болезненное мочеиспускание, сыпь, отечность в месте укола. Противопоказан при проблемах с кровью, диабете, детям до 2 лет и при терапии ингибиторами МАО.
Седативные
Для людей с проблемами в поджелудочной железе хронического типа, когда и болевой синдром также хронический, прописывают седативные препараты, как Доксепин или Аимитриптилин.
Эти успокоительные средства приводят в норму психическое состояние пациента, что особенно актуально, если боль постоянно изводит человека. Это неизменно приводит к стрессу и/или депрессии. Помимо этого, седативные препараты продлевают и делают сильнее анальгетики и спазмолитики.
Нестероидные (НПВС)
Эти препараты оказывают мощный противовоспалительный и обезболивающий эффект, снимают высокую температуру. Чаще это разные формы Аспирина, Кетопрофена, Диклофенака. Сложность подбора конкретного средства из этой группы усложняется тем, что побочные эффекты на ЖКТ довольно серьезные.
Поэтому для длительной терапии ими попутно проводят курс препаратов антисекреторного действия, которые защитят слизистую ЖКТ. Если не превышать дозировку при недлительном курсе приема НПВС, никаких побочных эффектов не будет.
Антибиотики
Антибактериальные средства назначаются в случае инфекционного осложнения на фоне основной болезни поджелудочной. Чаще всего это препараты широкого спектра действия, подобранные под конкретный вид патогена.
Из макролидов чаще назначают Канамицин и Рифампицин, фтолхинолонов — Сульбактам и Аугментин, а из цефалоспоринов — Цефиксим.

Если есть необходимость использовать антибиотики, значит, это острое состояние больного, что предусматривает его терапию в стационаре. Тут препарат вводят через вену. Ввиду мощных побочных эффектов от этих средств их назначают только после получения лабораторных анализов, которые подтвердят наличие и вид патогена. Если они будут неправильно использованы, больному станет хуже и может развиться аллергический шок.
Противорвотные
Стеатоз поджелудочной железы и ряд других патологий могут приводит к тому, что больного постоянно тошнит и рвет, причем последнее не дает облегчения. Для устранения диспепсических проявлений назначают препараты от рвоты, которые усиливают перистальтику. Чаще всего это Церукал и Метоклопрамид. Реже используют Метукал.
Чтобы нормализовать микрофлору ЖКТ, которая возникает при дисбактериозе, прописывают курс Аципола, Бифиформа, Линекса или Бифидумбактерина, а также другие пробиотики. Уменьшить диарею поможет Сметка или Хилак Форте, а усилить перистальтику кишечника — Тримедат.
Иногда могут прописать курс активированного угля, Лактуалозы, Силикагеля или Полифепана, которые устраняют вздутие, снимают усиленную перистальтику, частый стул, общую интоксикацию организма.
Другие препараты
Нередко недостаточность поджелудочной железы приводит к нарушению процесса расщепления продуктов в двенадцатиперстной кишке из-за того, что кислотное содержимое желудка не прошло ощелачивание. Для больных с такой клинической картиной назначают курс Маалокса, Фосфалюгеля или Хилак-форте.
Когда проблемы с поджелудочной приводят к развитию сахарного диабета и ожирению из-за сбоев в выработке инсулина для обмена сахара, назначают средства для коррекции его уровня или непосредственно уколы инсулина.
Эндокринная недостаточность и некоторые другие нарушения поджелудочной железы лечат гомеопатическими средствами, например, Глюгардом, Фесталом или Бускопаном. Довольно часто как средство профилактики или компонент общей терапии назначают курс настоек из лекарственных трав:
- Ромашка, тысячелистник, календула и зверобой влияют на восстановление клеток поджелудочной железы.
- Валериана, девясил, герань, золототысячник помогают вывести токсины из организма.
- Валериана, мята и пустырник нормализуют психоэмоциональное состояние больного и в легкой форме снимают спазм.
Важно! Многие недооценивают влияние этих растений, поэтому полагают, что их можно пить, как захочется, но нередко фитопрепараты провоцируют серьезную аллергию, которая приводит к опасным побочным эффектам.
Все вышеуказанные средства будут бессильны в терапии патологии поджелудочной, если больной не соблюдает правильный пищевой режим и рацион. Эндокринные нарушения без диеты не вылечить, поэтому для грамотной терапии нужно строго следовать рекомендациям врача как в лекарствах, так и в диете.
podzeludkom.ru
чем лечить поджелудочную железу, лекарства
Панкреатит представляет собой тяжелое заболевание, для которого свойственны частые смены обострений, сопровождающиеся острым болевым синдромом. При его возникновении больного сразу же госпитализируют и проводят лечение панкреатита медикаментами. Назначаются они строго в индивидуальном порядке, в зависимости от имеющихся у пациента противопоказаний к тем или иным препаратам. Но несмотря на это, имеется общая схема лечения заболевания, которая подразумевает под собой прием определенных лекарственных препаратов на различных стадиях терапии. А чем лечить панкреатит и существуют ли специальные лекарства, которые позволяют предупредить повторное возникновение приступа в будущем, вы сейчас и узнаете.
Общие правила лечения
При возникновении болевого приступа никакие лекарства при панкреатите, в том числе и ферментные, принимать нельзя! В этот период для организма необходимо создать условия полного покоя, которые позволят снизить ферментацию поджелудочной и уменьшить болевой синдром.
В этот период медикаментозное лечение панкреатита подразумевает под собой только прием спазмолитических средств, которые обеспечивают снятие спазмов в протоках поджелудочной железы, в результате чего их просвет расширяется и выброс панкреатического сока в 12-перстную кишку нормализуется.
Если же прием спазмолитических средств не способствует уменьшению болевого синдрома и улучшению состояния пациента, при лечении панкреатита используются обезболивающие препараты. Однако чтобы избежать лишнего воздействия на воспаленную поджелудочную железу, лекарства в таблетках не применяются. В данном случае их вводят либо внутривенно, либо внутримышечно.
В этот же момент, кроме медикаментозного лечения, применяется голодная диета, которая исключает из рациона больного абсолютно все продукты питания. Употреблять при обострении панкреатита даже «легкую» пищу нельзя, так как она стимулирует выработку панкреатического сока, который из-за спазмов в протоках не может выводиться из поджелудочной. В результате этого внутри органа возникают процессы самопереваривания, отчего воспаление в железе усиливается еще сильнее.
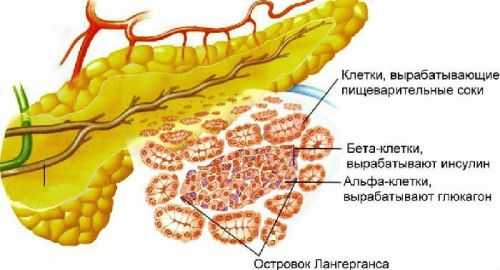 Поджелудочная железа и ее строение
Поджелудочная железа и ее строение Именно по этой причине принимающиеся препараты для лечения панкреатита в период обострения должны сочетаться с голодной диетой. Причем следовать ей нужно не менее 2-х дней подряд. В этот период разрешается только пить очищенную воду в очень маленьких количествах и через равные промежутки времени.
Как только состояние больного становится стабильным, можно принимать ферментные препараты, которые будут способствовать улучшению процессов пищеварения и снятию нагрузки с поджелудочной.
Рассуждая о том, как лечить панкреатит и какие лекарства при его обострении следует принимать, нужно сказать, что все медикаменты, использующиеся в качестве лечебной терапии, можно подразделить на несколько больших групп:
- анальгетические средства;
- спазмолитики;
- антациды;
- ферментные и антиферментные препараты;
- антибиотики;
- Н2-блокаторы гистаминовых рецепторов.
Ниже будут представлены списки препаратов, относящихся к каждой из этих групп. Но принимать эти лекарства от панкреатита без ведома врача ни в коем случае нельзя, так как это может негативным образом отразиться на общем состоянии больного.
Анальгетические средства
При развитии острого панкреатита или обострения хронического всегда возникает сильная боль в области левого подреберья, которая носит опоясывающий характер и может отдавать в плечо, грудину и поясницу. При этом могут присоединиться такие симптомы, как тошнота и рвота. Если они присутствуют, пить при панкреатите какие-либо препараты, в том числе и анальгетического действия, нельзя, так как это может усилить приступы тошноты и рвоты.
Если же болевой синдром не дополняется тошнотой и рвотой, то для его уменьшения можно принять:
- Баралгин,
- Ибупрофен,
- Парацетамол,
- Анальгин.
 Обезболивающее средство Баралгин для внутривенного и внутримышечного введения
Обезболивающее средство Баралгин для внутривенного и внутримышечного введения Кроме того, что эти препараты помогут уменьшить выраженность болевого синдрома, они также позволят нормализовать температуру тела, которая также часто повышается при обострениях этого заболевания. Однако принимать обезболивающие препараты при панкреатите на регулярной основе нельзя, так как это может оказать сильную нагрузку на поджелудочную и ухудшить состояние больного.
Важно! Если болевой приступ все-таки сопровождается сильной тошнотой и рвотой, то в этом случае анальгетики капают внутривенно или вводятся внутримышечно.
Если вышеописанные препараты не помогают устранить приступ, для купирования боли применяются более сильные средства, например, Промедол или Трамадол. Они относятся к группе наркотических средств, поэтому используются только в условиях стационара. Вводятся такие препараты внутривенно.
Каждый человек, у которого имеется панкреатит, должен знать о том, что при воспалении поджелудочной железы вырабатывающиеся ею пищеварительные ферменты вступают в реакцию с ее тканями. В результате этого они повреждаются, а продукты их распада проникают в системный кровоток, разносясь по всему организму и оказывая негативное действие на все внутренние органы и системы. Поэтому, если у больного внезапно начался болевой приступ, его нужно срочно госпитализировать, так как только врачи смогут быстро купировать боль и воспалительные реакции в поджелудочной, предотвратив возникновение серьезных осложнений.
Спазмолитические средства
При панкреатите поджелудочной железы в обязательном порядке используются препараты спазмолитического действия. Они обеспечивают расслабление гладкой мускулатуры, устранение спазмов и улучшение проходимости пищеварительных ферментов по протокам железы в 12-перстную кишку.
Как правило, при обострении болезни данные средства вводятся либо внутривенно, либо внутримышечно. Как только панкреатит переходит в стадию стойкой ремиссии, врач назначает спазмолитические средства в форме таблеток.
Чаще всего в медицинской практике используются следующие спазмолитики:
- Но-шпа,
- Папаверин,
- Атропин,
- Платифиллин.
 Но-шпа является самым безопасным спазмолитическим препаратом
Но-шпа является самым безопасным спазмолитическим препаратом Данные лекарства от панкреатита у взрослых применяются с целью расслабления сфинктера поджелудочной, благодаря чему панкреатический сок перестает скапливаться внутри органа и начинает выбрасываться в 12-перстную кишку, как это и должно быть. Конечно же, вылечить панкреатит эти препараты не могут, но их применение позволяет уменьшить выраженность болевого синдрома, а также снять приступы тошноты и рвоты.
В случаях, если у пациента отмечается выраженный болевой синдром, то лечащим врачом может быть принято решение об одновременном приеме спазмолитических и обезболивающих препаратов.
 При появлении опоясывающей боли в правом подреберье необходимо сразу же вызывать бригаду скорой помощи
При появлении опоясывающей боли в правом подреберье необходимо сразу же вызывать бригаду скорой помощи Самым сильным спазмолитическим препаратом принято считать Платифиллин. Однако используют его только в условиях стационара. Осуществлять его прием в домашних условиях категорически запрещается, так как он имеет множество побочных эффектов, среди которых находится и психоз. Поэтому врачи редко выписывают Платифиллин своим пациентам.
Важно! Если приступ обострения начался внезапно, для облегчения состояния больного до приезда скорой помощи можно сделать внутримышечную инъекцию Но-шпы. Действовать она начинает уже спустя 5-10 минут после введения.
При развитии панкреатита необходимо постоянно наблюдаться у врача, так как это заболевание может стать причиной появления серьезных проблем со стороны других внутренних органов. Несмотря на то что спазмолитические лекарства для поджелудочной железы являются очень полезными, осуществлять их прием бесконтрольно также нельзя.
Антациды
Антациды также рекомендуется принимать при панкреатите для профилактики обострения болезни, так как они обеспечивают нормализацию кислотности желудка и нейтрализуют действие соляной и желчной кислоты, что способно предотвратить дальнейшее прогрессирование болезни.
К данной фармакологической группе относятся следующие средства:
- Алтацид,
- Палмагель,
- Альмагель,
- Гастрацид,
- Маалокс и другие.
Следует отметить, что сами по себе антациды не лечат панкреатит, а лишь на некоторое время изменяют кислотно-щелочной баланс в желудке. Чтобы достичь более стойкого результата, больным рекомендуется прием ферментных и антиферментных препаратов. По этой причине врачи часто назначают своим пациентам одновременный прием антацидов с другими лекарственными средствами.
 Маалокс в форме жевательных таблеток
Маалокс в форме жевательных таблеток Однако в этом случае необходимо соблюдать схему их приема. Нельзя за один раз принимать антациды и другие препараты, так как это снизит их эффективность. Необходимо, чтобы между приемами лекарств проходило минимум 2 часа.
Ферментные и антиферментные средства
Ферментные препараты являются главной основой лечения панкреатита, ведь благодаря их действию:
- снижается нагрузка на поджелудочную железу;
- улучшается процесс расщепления жиров, белков и углеводов в организме;
- устраняются приступы тошноты и изжоги;
- нормализуется стул;
- снижается риск возникновения болей и дискомфорта в животе;
- улучшается процесс усвоения питательных веществ организмом.
Как правило, прием ферментных препаратов осуществляется на протяжении очень долгого времени. Их дозировка определяется строго в индивидуальном порядке, в зависимости от общего состояния больного и протекания болезни.
Чтобы эти средства, действительно, давали хороший результат, их прием должен сочетаться с диетой, и обязательно либо во время употребления пищи, либо после еды. Принимать их до начала трапезы не рекомендуется, так как они могут нанести серьезный вред желудку. В составе всех ферментных препаратов содержится экстракт поджелудочной железы крупного рогатого скота – панкреатин. Действовать он начинает сразу же после того, как попадает в желудок, расщепляя все его содержимое. И если в этот момент в желудке не окажется пищи, панкреатин начнет переваривать его слизистые.
 Панкреатин является самым дешевым ферментным препаратом, но несмотря на свою низкую стоимость, обладает высокой эффективностью
Панкреатин является самым дешевым ферментным препаратом, но несмотря на свою низкую стоимость, обладает высокой эффективностью В составе панкреатина содержатся такие компоненты:
- липаза, обеспечивающая переваривание жиров;
- амилаза, способствующая расщеплению и усвоению углеводов;
- протеаза, улучшающая переваривание белков.
Именно благодаря этим компонентам, панкреатин способен компенсировать дисфункцию поджелудочной железы и нормализовать процессы пищеварения в организме. Среди препаратов, в которых содержится это вещество, наиболее популярными являются:
- Креон;
- Панкреатин,
- Фестал,
- Дигестал,
- Панкурмен,
- Мезим.
Следует отметить, что в составе этих препаратов содержатся и другие вещества, которые обладают своими действиями. Потому назначать их должен только врач с учетом имеющихся у пациента сопутствующих нарушений со стороны ЖКТ.
Что касается антиферментных средств, то их применяют при остром протекании болезни для снижения выработки пищеварительных ферментов. Пить их при хроническом панкреатите в стадии ремиссии нельзя, так как они могут только усугубить течение заболевания.
Среди препаратов антиферментного действия наиболее эффективными являются:
- Контрикал,
- Трасилол,
- Пантрипин,
- Антагозан.
 Контрикал – антиферментный препарат для внутримышечного введения
Контрикал – антиферментный препарат для внутримышечного введения Н2-антигистаминные средства
Эти препараты обеспечивают снижение секреции панкреатического сока, и используются они только в период обострения панкреатита в стационарных условиях. В самом начале приступа Н2-антигистаминные препараты применяются в очень больших дозировках, далее их доза постепенно снижается.
Важно! Резкая отмена таких средств может привести к повторному обострению болезни, поэтому лечение ими должно происходить строго под врачебным контролем.
Среди препаратов Н2-антигистаминного действия в медицинской практике чаще всего используются:
- Ранитидин,
- Низатидин,
- Фамотидин,
- Циметидин.
Так как процесс обострения панкреатита характеризуется острым воспалением поджелудочной железы, прием Н2-антигистаминных препаратов осуществляется в комплексе с нестероидными противовоспалительными средствами (НПВС). К ним относятся:
- Мелоксикам,
- Пироксикам,
- Ибупрофен,
- Никулид и прочие.
Использование НПВС также должно происходить под контролем лечащего врача. Они не помогают бороться с заболеванием, а просто устраняют симптомы, которыми оно сопровождается. При их приеме наблюдается улучшение состояния, но только на некоторое время. Как только их прием прекращается, симптомы панкреатита могут вернуться вновь.
 Ибупрофен является самым безопасным препаратом из группы НПВС
Ибупрофен является самым безопасным препаратом из группы НПВС Антибиотики
Антибиотики для лечения панкреатита применяются крайне редко. Обуславливается это тем, что они не способствуют ни снятию воспаления, ни уменьшению секреции пищеварительных ферментов, ни устранению болевого синдрома. Их прием показан только в том случае, если у пациента наблюдается:
- присоединение бактериальной инфекции;
- панкреонекроз или холангит;
- разрыв протока поджелудочной железы;
- стаз желчи.
В данном случае антибиотики применяются только с целью профилактики развития осложнений. И в случае с обостренным панкреатитом используются следующие:
- Ампиокс,
- Амоксиклав,
- Ванкомицин,
- Цефтриаксон,
- Ампициллин.
Дозировка и длительность приема антибиотиков определяется лечащим врачом и может корректироваться в зависимости от состояния больного и протекания болезни.
Помните, что лечение панкреатита – это очень сложный и трудоемкий процесс, требующий от больного много сил и терпения. Несомненно, медикаментозная терапия является необходимой в данном случае. Но не стоит забывать о том, что и диета в этом деле играет немаловажную роль. И если вы хотите избежать постоянных обострений панкреатита, вам потребуется не только периодически принимать различные препараты, но и строго следить за своим питанием.
podjeludochnaya.ru
Лечение поджелудочной железы лекарственными препаратами
В современном мире у взрослого населения достаточно часто распространены заболевания печени и поджелудочной железы.
Поджелудочная железа – это орган небольшого (примерно 12-15 см) размера, однако ее болезни оказывают большое влияние на нормальную жизнь человека.
Заболевания
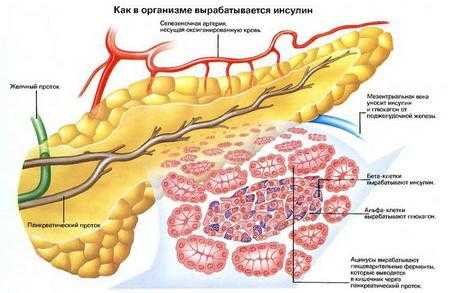
Существуют несколько заболеваний, при которых нарушается работа поджелудочной железы:
- самой тяжелой и практически неизлечимой является такая болезнь, как сахарный диабет;
- панкреатит;
- какие-либо травмы или повреждения;
- если не лечить поджелудочную железу, то это может привести к возникновению доброкачественных образований, а иногда даже рака;
- при неправильном питании в этом органе могут появиться камни;
- кроме того, он может поражаться таким серьезным заболеванием, как муковисцидоз.
Болезни печени
Очень часто заболевания этого органа возникают в результате каких-либо болезней печени. Например:
- заболевание желчевыводящих протоков чаще всего приводит к нарушению работы поджелудочной железы;
- цирроз, развитие рака, кисты, поражение тканей печени;
- болезни сосудов.
Если вовремя не лечить такие заболевания, то они станут причиной нарушения работы многих органов, что в результате может привести к более серьезным проблемам, вплоть до развития рака.
Рак
К сожалению, диагностирование рака поджелудочной железы на ранней стадии очень затруднено тем, что симптомы этого заболевания достаточно похожи на онкологию других органов, а сам орган скрыт за желудком, кишечником, печенью. В результате чаще всего заболевание обнаруживается уже на достаточно поздней стадии. Поэтому стоит задуматься о состоянии своего организма и постараться придерживаться здорового образа жизни. Прогноз для пациентов с раком поджелудочной железы зависит от размеров опухоли, стадии болезни, метастазов. Однако если онкология выявлена на ранней стадии, то итог может быть вполне положительным.
Лечение
Терапия заболеваний поджелудочной железы имеет несколько направлений:
- Снятие болевых приступов,
- Нормализация работы пищеварительной системы и выработки ферментов, восстановление микрофлоры кишечника,
- Избавление от эндокринной недостаточности.
Препараты для лечения поджелудочной железы делятся на несколько категорий:
- спазмолитики и анальгетики;
- ферменты;
- антациды;
- антисекреторные препараты;
- фитопрепараты.
Чтобы понять их действие, стоит рассмотреть каждый из них по отдельности.
Спазмолитики и анальгетики
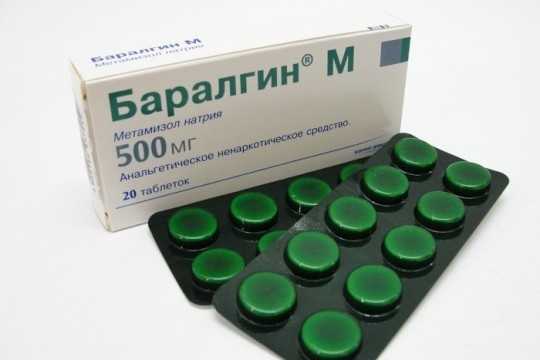
Ввиду того, что самым основным симптомом болезни этого органа являются болевые ощущения, врачи часто назначают пациентам препараты, которые помогают облегчить состояние и удалить неприятные симптомы. В список таких лекарственных средств входят:
- Анальгетики – Баралгин, Анальгин.
- Спазмолитики – Нош-па, Дротаверин, Атропин.
Это лекарственные средства, снимающие спазмы органа и уменьшающие острые болезненные ощущения.
При возникновении болевого синдрома, в первую очередь врачи используют средства, способные его устранить. Порой приходится применять и наркотические анальгетики, как, например, Промедол или Трамал. Данные средства используются при сильных болях, которые невозможно снять другими препаратами.
Нестероидные противовоспалительные средства не применяют в качестве обезболивающих. Диклофенак, Ибупрофен оказывают раздражающее действие на слизистую оболочку желудка, что может спровоцировать обострение заболевания.
Все анальгетики при болях в поджелудочной железе разрешено принимать только по назначению врача. Самостоятельная терапия может скрыть симптоматику начинающегося недуга.
Ферменты
Когда состояние пациента улучшается настолько, что он способен принимать пищу, врачи назначают ему препараты, содержащие специальные ферменты. Использование таких лекарственных средств приводит к следующему:
- за счет того, что ферменты поступают дополнительно из вне, уменьшается нагрузка на воспаленный орган,
- благодаря данным медикаментам усвоение углеводов и белков проходит быстро и без осложнений,
- происходит нормализация пищеварительного процесса,
- снимаются симптомы диспепсии.
Данные лекарственные средства подразделяют на две группы:
- Медикаменты, в составе которых присутствуют только ферменты. К ним относят Панкреатин, Мезим. Средства оказывают благоприятное и восстановительное воздействие на поджелудочную железу. Прием таких средств помогает улучшить аппетит, нормализовать работу кишечника, избавиться от тошноты и отделения газов. Однако применять длительное время их нельзя, чтобы избежать усугубления неправильной работы органа.
- Лекарства, содержащие помимо ферментов желчь. Это Фестал, Энзим. Препараты оказывают прекрасный лечебный эффект, но запрещены к приему при панкреатите, совместно с которым у пациента диагностируются гастрит, желчекаменная болезнь, язвы.
Ферментные препараты назначаются строго индивидуально, при этом учитывается рацион пациента.
В редких случаях возможно назначение антиферментных препаратов. Это средства, снижающие работу ферментов, разрушающих белок. Чаще всего используют при панкреатите в острой форме, когда излишнее количество ферментов начинает разрушать белок самой железы. К таким средствам относятся Контрикал, Ингитрил, Пантрипин.
Антациды
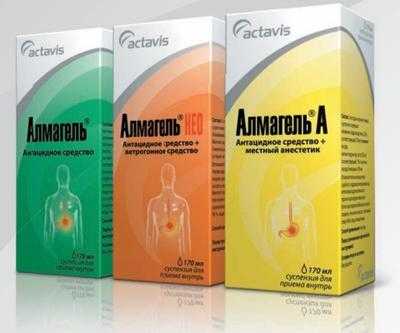
Для лечения заболеваний поджелудочной железы специалисты часто использую антацидные препараты. Их действие заключается в том, что они нейтрализуют соляную кислоту, которая образуется в желудке. В этом случае не будет возникать раздражения слизистой оболочки. К таким препаратам относятся:
- Альмагель, Фосфалюгель, Маалокс. Создают защитную пленку на слизистой оболочке желудка. Снижают кислотность, уменьшает разрушение ферментов. Содержат магний и алюминий, адсорбируют пепсин и желчные кислоты.
- Хилак Форте. Смекта помогут справиться с проблемами кишечника, восстановят его работу.
- При интоксикациях помогают такие препараты, как Энтеросгель и активированный уголь.
Благодаря таким медикаментам поджелудочная железа остается в покое, что благоприятно сказывается на ее восстановлении. Антацидные средства во время терапии обязательно сочетают с ингибиторами секреции.
Антисекреторные лекарственные средства
К таким лекарствам относят Н2-блокаторы — Ранитидин, Фамотидин. Действие данных медикаментов направлено на подавление выработки соляной кислоты в желудке. К ним также можно отнести:
- Омез и его более дешевый аналог Омепразол. Считается достаточно важным препаратом при лечении поджелудочной железы, снижает даже сильные болевые симптомы, устраняет изжогу.
- Гастрозол – аналог Омепразола со сходными свойствами.
- Ацидекс – препарат применяется при многих заболеваниях органов пищеварительной системы, в том числе при повышенной секреции желудочного сока.
Специалисты также советуют пить больше щелочной минеральной воды. Она также способствует нормализации состояния желудка.
Фитопрепараты
Это лекарственные средства холинолитического ряда:
- Бускопан. Лекарственное средство, имеет довольно выраженный спазмолитический эффект. При приеме происходит сокращение выработки секреции пищевыми железами. Имеет противопоказания.
- Рабепразол. Противоязвенное средство, снижающее выработку соляной кислоты. Имеет ряд противопоказаний, может стать причиной неприятных побочных эффектов.
Результат лечения при правильном применении положительный. Препараты, имеющие растительную основу также можно принимать для профилактики болезней поджелудочной железы.
Лечение болезней поджелудочной железы лекарственными препаратами дает неплохой результат при правильном применении и соблюдении назначений. Медикаментозная терапия должна сопровождаться соблюдением правильного питания. Подбор препаратов следует доверить специалисту, самостоятельное лечение может стать причиной обострения болезни.
Похожие записи
gormonoff.com
Лекарство от поджелудочной железы. Народные средства от поджелудочной железы
Любые серьезные заболевания поджелудочной железы редко проходят незаметно. Главным признаком проблем являются боли, они могут иметь точное место локализации (чаще всего в подложечной области) либо быть опоясывающими – неприятные ощущения в таком случае перемещаются из зоны левого подреберья в спину или под лопатку. Кроме того, проблемы с поджелудочной железой приводят к потере аппетита и снижению веса. В таком случае игнорировать поступающие от организма сигналы непозволительно.
Тактика действий
Если вы догадываетесь, что у вас за болезнь, то не стоит сразу искать лекарство от поджелудочной железы. Определить проблему и назначить препараты должен врач. Самостоятельные действия могут быть такими:
- употребление щелочной минеральной воды в достаточных количествах;
- голодание на период не менее 24 часов;
- при болях можно выпить таблетку спазмолитика (подойдет препарат «Но-шпа» или «Папаверин»).
Но в обязательном порядке необходимо обратиться к врачу. Если у вас начались невыносимые боли, то лучше вызвать скорую помощь. Но даже если неприятные ощущения проходят от употребления таблеток, не стоит заниматься самолечением, ведь это чревато лишь ухудшением состояния. В любом случае средство от поджелудочной железы подбирать должен специалист.
Причины недуга
Достаточно часто врачи сталкиваются с таким заболеванием, как панкреатит, в острой или хронической форме. Именно так называется воспаление поджелудочной железы. Причины его появления следующие:
- воспалительные процессы, которые протекают в соседних органах – в желчном пузыре, протоках, желудке или двенадцатиперстной кишке;
- инфекции, которые начали развиваться в самой поджелудочной железе из-за размножения бактерий, вирусов или грибов в ней;
- застой желчи, которая забрасывается в поджелудочную – он может произойти из-за наличия перетяжек или загибов желчного пузыря;
- наследственность – при этом с проблемой пациент знаком с самого раннего возраста;
- экологическая обстановка, неправильное питание, употребление алкоголя.
При этом вне зависимости от причины появления проблемы важно правильно подобрать препараты от поджелудочной железы, чтобы облегчить состояние больного.
Действия при остром панкреатите
Если у вас начался воспалительный процесс, то не заметить это просто невозможно. Начало острой фазы сопровождается болями, которые локализируются в области левого подреберья, нередко отдают в спину, плечо, бок и даже в область сердца.

Еще одним симптомом воспаления является рвота, которая не приносит облегчения. Как правило, при такой ситуации люди вызывают скорую помощь, а приехавшие врачи помогают диагностировать болезнь и настаивают на госпитализации. Ведь только в больничных условиях можно подтвердить диагноз и подобрать подходящие препараты.
Тактика лечения острого панкреатита
Первое лекарство от поджелудочной железы при остром панкреатите – это голод. Но без специальных средств он не даст желаемого результата. Поэтому в обязательном порядке назначают препараты-холинолитики. Например, в больницах больным нередко вводят средство «Атропин». Но на этом лечение не заканчивается. Чтобы предупредить выработку секретина, желудочное содержимое удаляют с помощью зонда. Также в этот период важно подавить ферментативную активность поджелудочной железы. С этой целью больным назначают препараты «Трасилол» и «Контрикал».
Также лечение не будет полным, если не назначить средства от боли в поджелудочной железе. В больницах медики предпочитают делать уколы такого препарата, как «Промедол», в сочетании со средством «Атропин». В последнее время многие переходят на другую схему облегчения состояния пациентов: в капельницу добавляют средство «Деларгин», кроме того, проводится очищение крови. Так, наибольший эффект наблюдается от плазмофереза, при котором используются колонки, наполненные веществом «Имматин» (оно нейтрализует вырабатываемые поджелудочной железой протеиназы).

Нередко острый панкреатит сопровождается еще и вторичной инфекцией, в таких случаях назначают антибиотики «Стрептомицин» или «Тетрациклин». Также при этом заболевании часто наблюдается снижение артериального давления. Если оно слишком сильно падает, то назначают препарат «Гидрокортизон». Во время лечения, независимо от того, какое лекарство от поджелудочной железы было назначено, необходимо следить за показателями крови, так как есть риск возникновения гипокальциемии или гипергликемии.
Особые случаи
Считается, что описанная схема помогает в 90% случаев, причем лечение длится не более двух недель. Если у больного панкреатит проходит очень тяжело, а вводимые средства не дают ожидаемого результата, то без помощи хирургов не обойтись. Если консервативная терапия неэффективна, то требуется оперативное вмешательство. В процессе операции хирург вскрывает капсулу поджелудочной железы. Если наблюдается выраженный отек, то проводят местную блокаду препаратом «Новокаин». Также могут сразу сделать дренаж протоков или деструктивных очагов. Тот, кто знает, к чему может привести панкреатит, понимает, что использовать народные средства от поджелудочной железы будет нецелесообразно. Конечно, если острая стадия позади, то улучшить состояние здоровья с помощью трав и отваров возможно.
Диагностика хронического панкреатита
Еще одним распространенным заболеванием поджелудочной является ее воспаление, которое протекает на протяжении длительного времени незаметно для самого больного. Клинической картины хронического панкреатита может и не быть. В ряде случаев он сопровождается нарушением пищеварения, сахарным диабетом. Благодаря исследованиям удается установить, что ткани поджелудочной закальцинированы. Но эти проявления наступают достаточно поздно.
Первыми признаками являются нечастые боли в верхней половине живота, которые, как правило, бывают связаны с нарушением диеты. А вот при ухудшении состояния картина очень сходна с тем, что ощущают люди при остром панкреатите. В большинстве случаев для того, чтобы не допустить обострения болезни, достаточно соблюдать диету и поинтересоваться, какие травы от поджелудочной железы можно пропить для профилактики.
Медики выделяют 3 стадии хронического воспаления. При легком течении болезни боли наступают 1-2 раза в год, их можно быстро купировать. Средняя тяжесть характеризуется обострением болезни раз в 3-4 месяца, при этом боль унимается достаточно тяжело, а активность амилазы крови повышена. В этом случае ткани поджелудочной железы уплотнены. А вот наиболее тяжелая стадия характеризуется постоянными обострениями с сильными болями, нарушениями пищеварения, сахарным диабетом. Кроме того, может развиться нефропатия, плеврит, вторичная язва двенадцатиперстной кишки.
Лечение хронического воспаления
Главным условием, которое необходимо соблюдать при лечении панкреатита, является диета. Более того, если у больного диагностировали среднюю или тяжелую степень, то без специальных препаратов ему не обойтись. А вот при легком течении лекарство от поджелудочной железы, возможно, и не понадобится. В такой ситуации можно обойтись диетой и полным отказом от алкоголя.
 В остальных случаях для профилактики обострений врачи назначают ферментные средства. К ним относятся такие препараты, как «Церукал» или «Реглан». Но если больной попал с тяжелым хроническим панкреатитом в больницу, то главной задачей врачей является купирование болевого синдрома. Для этих целей используют препараты «Баралгин», «Папаверин», «Но-шпа». Для восстановления секреторной деятельности поджелудочной железы используют средства «Атропин» или «Метацин». Также нередко назначают опиодные пептиды, к таким лекарствам относят «Контрикал», «Трасилол», «Гордокс». Для усиления противоферментного действия также используют препарат «Метилурацил». При нарушениях пищеварения назначают средство «Панкреатин» или заместительные лекарства - «Фестал», «Панзинорм» или их аналоги.
В остальных случаях для профилактики обострений врачи назначают ферментные средства. К ним относятся такие препараты, как «Церукал» или «Реглан». Но если больной попал с тяжелым хроническим панкреатитом в больницу, то главной задачей врачей является купирование болевого синдрома. Для этих целей используют препараты «Баралгин», «Папаверин», «Но-шпа». Для восстановления секреторной деятельности поджелудочной железы используют средства «Атропин» или «Метацин». Также нередко назначают опиодные пептиды, к таким лекарствам относят «Контрикал», «Трасилол», «Гордокс». Для усиления противоферментного действия также используют препарат «Метилурацил». При нарушениях пищеварения назначают средство «Панкреатин» или заместительные лекарства - «Фестал», «Панзинорм» или их аналоги.
В период ремиссии часто назначают физиотерапевтические процедуры. Лекарства в это время могут и не понадобиться, так как улучшения можно добиться при помощи диеты и отказа от спиртных напитков.
Лечение травами
Несмотря на скептицизм медиков, даже они иногда назначают народные средства от поджелудочной железы.
 К таким методам относят, например, употребление овсяного молока. Для его приготовления используется отвар овса. Необходимо взять 100 грамм зерен в шелухе и проварить их в эмалированной кастрюле не менее 1 часа (понадобится 1.5 л воды). При этом минут через 40 после того, как они закипят, их необходимо перемять деревянной толкушкой. Полученную кашу варите еще 20 минут. Остудите отвар и процедите сквозь капрон – вы получите жидкость белого цвета. Именно ее и необходимо пить по 100 грамм не менее трех раз в день. Хранится она в холодильнике, но не более 2 суток. Конечно, побороть обострение хронического недуга или острый панкреатит с помощью народных средств не удастся, но добиться восстановления можно. Так, даже врачи назначают отвар шиповника и некрепкий чай.
К таким методам относят, например, употребление овсяного молока. Для его приготовления используется отвар овса. Необходимо взять 100 грамм зерен в шелухе и проварить их в эмалированной кастрюле не менее 1 часа (понадобится 1.5 л воды). При этом минут через 40 после того, как они закипят, их необходимо перемять деревянной толкушкой. Полученную кашу варите еще 20 минут. Остудите отвар и процедите сквозь капрон – вы получите жидкость белого цвета. Именно ее и необходимо пить по 100 грамм не менее трех раз в день. Хранится она в холодильнике, но не более 2 суток. Конечно, побороть обострение хронического недуга или острый панкреатит с помощью народных средств не удастся, но добиться восстановления можно. Так, даже врачи назначают отвар шиповника и некрепкий чай.
Более простым народным методом является употребление настоя бессмертника и ромашки. Необходимо взять по одной столовой ложке каждой травы, полученную смесь залить стаканом кипятка и настоять 30 минут. После этого процедить и пить по ½ стакана за полчаса до еды на протяжении двух или трех недель.
fb.ru
Лекарства для поджелудочной железы - чем лечить заболевания?
 Поджелудочная железа – выполняет важнейшие функции в организме человека. В ней происходит синтез инсулина, глюкагона и панкреатического сока. Вследствие неправильного питания, курения, а также злоупотребления алкоголем заболевания поджелудочной становятся очень распространенными. Лечить железу сложно, иногда на это может уйти не один год. Для этого используются различные лекарственные препараты и травы в составе целебных сборов, назначать которые должен только врач.
Поджелудочная железа – выполняет важнейшие функции в организме человека. В ней происходит синтез инсулина, глюкагона и панкреатического сока. Вследствие неправильного питания, курения, а также злоупотребления алкоголем заболевания поджелудочной становятся очень распространенными. Лечить железу сложно, иногда на это может уйти не один год. Для этого используются различные лекарственные препараты и травы в составе целебных сборов, назначать которые должен только врач. Как выбрать нужный препарат
Лечение поджелудочной железы осуществляется комплексными методами. Для это используются обезболивающие препараты, спазмолитики, холинопрепараты, ферментные, антиферментные и антацидные средства, h3-блокаторы.
Выбор любого лекарства зависит от заболевания поджелудочной железы и стадии, на котором оно находится.
Анальгетики и спазмолитики
При сильных болях, возникающих, например, при остром панкреатите используются:
- «Парацетамол»,
- «Анальгин»,
- «Баралгин»,
- «Но-шпа»,
- «Спазган»,
- «Папаверин»,
- «Диклофенак».

Во время приступа сначала делаются внутримышечные инъекции этих препаратов. После того как болевые ощущения стихают для лечения используются таблетки для ежедневного приема 2-3 раза. При очень сильных болях применяются Н2-блокаторы, например, «Ранитидин», «Фамотидин» и др.
Если не получается снять боль, то назначаются препараты наркотического спектра:
- нейролептики,
- транквилизаторы,
- антидепрессанты.
Они снимают болевые приступы, а также усиливают действие ненаркотических обезболивающих лекарств. К ним относятся «Промедол», «Трамедол», «Бупренорфин» и др.
Ферментные средства
Группа этих препаратов назначается для стабилизации выработки панкреатического секрета. Чаще всего это является следующим этапом после снятия болевого синдрома. Через 3-5 недель после начала принятия ферментов происходит утихание симптомов. Для стойкого положительного эффекта препараты часто принимают в течение года. Иногда таблетки нужно пить на протяжении многих лет. Основным критерием эффективности применяемого лекарства является прекращение рвоты, поноса, восстановление массы тела.
В этих препаратах содержатся ферменты поджелудочной крупного рогатого скота, экстракт куркумы, желчь. К ним относятся «Панкреатин», «Фестал», «Панцитрат», «Панкурмен», «Энзим-форте», «Мезим» и др.
Антиферментные средства
Существуют специальные препараты, которые вводятся больному внутривенно. Их действие направлено на снятие отека, возникающего при хроническом панкреатите и осложняющего течение болезни.

Антиферментные препараты назначаются врачами очень острожно, потому что существует риск развития аллергической реакции примерно в 10% случаев, а иногда анафилактического шока. Это могут быть «Контрикал» или «Гордокс».
Антациды
Лекарствами из этой группы снижается синтез соляной кислоты, вырабатываемой желудком, при существующей внешнесекреторной недостаточности. Антацидные препараты делятся на две группы:
- всасывающиеся – препараты на основе окиси магния или гидрокарбоната натрия;
- невсасывающиеся – снижают силу воздействия соляной кислоты в процессе ее выработки.
К антацидным средствам относятся такие лекарства, как «Фосфалюгель», «Маалокс», «Алмагель», «Гелюсил», «Мегалак», «Альмагель-Нео» и др.
Лечение травами
Многие травы, помогающие при заболевании поджелудочной железы, являются общедоступными. Собрать их можно самостоятельно, но можно и купить в аптеке в уже готовом виде. При заготовке необходимо соблюдать особые правила, позволяющие извлечь максимальную пользу из полезной травы. Для этого нужно собирать:
- корни – осенью или ранней весной, то есть в период отдыха растения;
- трава – в период образования бутонов;
- листья – с момента распускания и до опадания;
- цветы – в момент распускания, чтобы они не рассыпались во время высушивания;
- семена – после полного созревания;
- кора – весной, когда начинается движение сока;
- почки – до распускания листьев.

На поджелудочную железу хорошо влияют такие травы и части деревьев, как листья березы, подорожника, пустырника, земляники, корень колгана, валерианы, цветки зверобоя, зеленые части тысячелистника, мяты, ромашки, чистотела, сок одуванчиковых листьев, верхушки полыни, кукурузные рыльца.
Что предпочесть?
Универсального лекарства для лечения и восстановления поджелудочной железы не существует. Индивидуальный подход к каждому случаю заболевания этого органа и комплексная терапия дают максимально хороший результат. Наилучшими показателями отличаются ферментативные препараты, но без соблюдения диеты даже они будут бессильны.
Некоторые современные лекарства обладают обширным комплексным действием. Например, такое средство, как «Креон» в различных концентрациях, используется для лечения хронического панкреатита, последствий панкреатэктомии, раковых опухолей, при снижении функции синтеза необходимых ферментов.
Лекарственные препараты для лечения поджелудочной и травы для использования в целебных сборах назначаются только лечащим врачом. При диагностированном заболевании им учитывается полная клиническая картина и используются знания о новейших разработках в медицинской сфере. Любое самолечение поджелудочной железы недопустимо.
Автор: Берлина Ирина Владимировна,специально для сайта Moizhivot.ru
Полезное видео о том, как вылечить панкреатит
zhkt.ru
Лечение поджелудочной железы лекарственными препаратами: как принимать
Проводить лечение поджелудочной железы лекарственными препаратами самостоятельно, без ведома лечащего врача, не рекомендуется. Для благополучного излечения такого важного органа нужен медицинский контроль. Чаще доктора стремятся в первую очередь применить именно лекарственные препараты. Только в тяжелых случаях настаивают на оперативном вмешательстве. Чем раньше обращается с жалобами человек, тем проще проходит лечение.
 Для эффективного лечения поджелудочной железы нужно знать правила и особенности приёма медикаментов.
Для эффективного лечения поджелудочной железы нужно знать правила и особенности приёма медикаментов. Виды заболеваний
Поджелудочная железа это орган ЖКТ, который вырабатывает ферменты для переваривания пищи, и играет важную роль в регулировке углеводного обмена, так как поставляет инсулин. Отклонения в ее работе чреваты серьезными проблемами со здоровьем, вплоть до развития тяжелых и неизлечимых заболеваний. Некоторые из них можно легко вылечить, прописав больному комплексное лечение, но встречаются и такие, после которых этот орган восстановить невозможно.
Вернуться к оглавлениюПанкреатит
Часто встречается у людей, не соблюдающих режим и правильное питание, воспаление поджелудочной железы. Он делится на острый и хронический. Заболевание вызывает сильные болевые ощущения, которые сложно снять лекарственными средствами. Симптомы:
- тошнота;
- рвота;
- сильные боли в области поджелудочной железы;
- повышенная температура.
Оба вида требуют срочного обращения к медицинским сотрудникам. Лечить самостоятельно нельзя. Врач порекомендует правильные медицинские препараты для лечения поджелудочной железы, и составит диету, без которой при воспалении больному не обойтись. При хроническом панкреатите, ложатся в больницу под постоянное наблюдение докторов. Диета необходима и в этом случае, так как жирная, жареная пища и алкоголь сильно усугубляют состояние.
Вернуться к оглавлениюСахарный диабет
При отклонении в работе поджелудочной прекращается или сильно уменьшается выработка инсулина. Без него организм не справляется с переработкой сахара в глюкозу. Так развивается сахарный диабет — очень опасное и неизлечимое заболевание. Диагностировать его можно после анализа крови, когда повышена глюкоза в крови. Для поддержания больного сахарным диабетом организма нужно постоянное лечение. Прописывают уколы и таблетки, которые употребляют в определенное врачом время.
 Новообразования поджелудочной бывают доброкачественными и онкологическими.Вернуться к оглавлению
Новообразования поджелудочной бывают доброкачественными и онкологическими.Вернуться к оглавлениюНовообразования поджелудочной
| Доброкачественные | Киста, доброкачественная опухоль | Приобретенная возникает при повреждении или травме, после перенесенных тяжелых заболеваний, при повышенном содержании холестерина в крови. | Желтуха, изменение цвета мочи, расстройства желудка, слабость. |
| Злокачественные | Рак, паразитарные поражения | Курение, алкоголизм, преклонный возраст, ожирение, неправильное питание. | Рвота, снижение веса, жирный стул с резким запахом, сухость во рту и жажда. |
Лекарственные препараты при лечении болезней поджелудочной железы
Важно помнить, что лекарства для восстановления поджелудочной железы самостоятельно прописывать себе нельзя.
При лечении прислушиваются к мнению врача и соблюдают рекомендации. Если врач выяснил, что у больного воспалилась поджелудочная, он пропишет попить обезболивающие для снятия болевых симптомов. Придется пройти комплексное обследование и сдать целый список анализов. Потом больному назначат таблетки или уколы в зависимости от тяжести обнаруженных заболеваний.
Вернуться к оглавлениюСпазмолитики и обезболивающие
Препарат принимают для снятия спазмов и устранения болиПри заболеваниях, вызывающих спазмы и сильные болевые ощущения, врачи назначают лекарства для поджелудочной железы, снимающие спазмы с мышечной ткани. Это «Но-шпа», «Папаверин». Также прибегают к использованию снимающих боль лекарств с антропином, платифиллином, гастроцепином. Лекарства, быстро снимающие болевой синдром при хроническом течении недуга, это «Пентазоцин», «Баралгин». Сильные средства с опиоидным составом это «Трамал», «Промедол».
Вернуться к оглавлениюФерментные препараты
При нарушении пищеварения прописывают таблетки, содержащие ферменты, как те, что вырабатывает поджелудочная железа. Они улучшают пищеварение и помогают восстановлению функций поджелудки. Бывают препараты, содержащие в составе желчь — «Фестал», «Ферестал», «Энзим Форте». Они эффективны, но их нельзя пить во время язвы, гастрита, желчнокаменной болезни. Также существуют препараты, содержащие только ферменты — «Мезим», «Панкреатин». Применять долго их не рекомендуют, так как они вызывают ухудшение секреторной функции у здоровой железы.
Вернуться к оглавлениюАнтибактериальные
В тяжелых случаях и при запущенных болезнях, чтобы избежать распространения инфекции по всему ЖКТ, назначают антибиотики. Они эффективно снимают воспалительный процесс в пострадавшем органе и не дают развиваться таким осложнениям, как сепсис, перитонит, абсцесс. Лечение медикаментами проводится под четким надзором врача в медицинских учреждениях. Лечат «Цефотаксимом», «Цефтриаксоном», «Амоксиклавом» и «Абакталом».
 Витамины — уместное дополнение в терапии панкреатита.Вернуться к оглавлению
Витамины — уместное дополнение в терапии панкреатита.Вернуться к оглавлениюВитамины, применяемые при панкреатите
При комплексном лечении хронического панкреатита вместе с другими препаратами прописывают и витамины. Они нужны для правильной работы больной железы. Назначаются из-за того, что при этом недуге предписано соблюдать строгую диету и нарушается всасываемость стенок желудка. Нехватку покрывают назначением комплекса витаминов и минералов, но только после стихания острого течения заболевания. Внутримышечно и внутривенно назначают витамины группы В. Принимают витамины С и Е. Названия подходящих комплексов:
- «Центрум»;
- «Супрадин»;
- «Ультивит»;
- «Адаптовит».
Антациды для облегчения острых состояний
При остром панкреатите с сильными болями во время пищеварения бывают изжоги и отрыжки. В таких случаях применяют лекарства, снижающие кислотность. Они нейтрализуют соляную кислоту, содержащуюся в желудке, и предотвращают образование раздражения и язвочек на внутренних стенках. Их целесообразно пить до еды. В список входят «Алмагель», «Фосфалюгель», «Маалокс», «Омез», «Контралок» и «Оцид». Также назначают препараты, которые снижают выработку кислоты: «Ранитидин», «Фамотидин».
 Антисекреторные препараты при панкреатите помогают избавиться от болевого шока и выработки соляной кислоты.Вернуться к оглавлению
Антисекреторные препараты при панкреатите помогают избавиться от болевого шока и выработки соляной кислоты.Вернуться к оглавлениюАнтисекреторные
Для лечения панкреатита все чаще назначают препараты, которые помогают купировать сильный болевой шок — «Ранитидин», «Фамотидин». Они хорошо зарекомендовали себя, так как помогают подавить выработку соляной кислоты, и тем самым помогают избежать излишнего воспаления поджелудочной железы. «Омепразол», который также входит в группу ингибиторов протонной помпы, используют для купирования болевого ощущения при хроническом панкреатите.
Вернуться к оглавлениюФитопрепараты
«Бускопан» и «Пирензипин» — фитопрепараты, которые удачно применяют для облегчения состояния при панкреатите. Они действуют на нервную систему и снимают спазмы. Для снятия эффекта тошноты используют «Церукал» и «Дюспаталин», они также помогают при рвоте. Чтобы улучшить пищеварение, назначают «Энзистал», «Фестал», «Дигестал». Для этого также используют такие препараты, как «Ликреаз», «Панцитрат» и «Креон». Врачи часто назначают настои из шиповника для поддержания всех функций поджелудочной. Он обладает противовоспалительными и спазмолитическими свойствами. Также применяют отвары и чаи из него и на его основе. Но их следует пить без сахара и маленькими дозами. При начальных стадиях обходятся именно фитопрепаратами, также их применяют в профилактических целях.
Вернуться к оглавлениюКак принимать лекарства при воспалении?
Не пренебрегайте правилами приема лекарств, а так же исключите употребление спиртного.Панкреатит стоит лечить при регулярном наблюдении врачей. Передозировка препаратов или неправильно подобранные дозы могут помешать улучшению состояния. Самостоятельное применение лекарств опасно осложнениями. Чтобы помочь организму, а не навредить, нужно следовать назначению врача и пить лекарства, согласно информации в инструкции. Общие правила приема лекарств:
- первые несколько дней все препараты вводятся внутривенно или внутримышечно;
- антациды употребляют за 15—20 минут до еды;
- ферментные препараты употребляют за 20—30 мин до еды, при их приеме нужно пить много щелочной воды;
- ферментные препараты, содержащие желчь, используют после того, как прошла острая стадия заболевания;
- нельзя применять сироп из шиповника, особенно при остром течении заболевания.
Какие препараты использовать не рекомендуется?
В редких случая можно найти информацию о применении наркотических анальгетиков. Стоит понимать, что их нужно принимать под особым присмотром и четким контролем и только если их назначил врач. Больным язвой и гастритом, а также желчнокаменной болезнью нельзя принимать ферментные препараты, содержащие желчь. Также их нельзя применять продолжительное время, так как они притупляют функцию выработки ферментов у выздоровевшего органа.
pishchevarenie.ru