Киста копчика – причины, симптомы, лечение и возможные осложнения. Копчиковая киста на мрт
Эпителиальный копчиковый ход (киста копчика, копчиковый свищ): лечение, симптомы, причины
Данная патология не так известна широкому кругу читателей, как, например, пневмония или стенокардия, однако она требует определенных знаний, чтобы вовремя обратиться за медицинской помощью… Как правило, с воспалением эпителиального копчикового хода (далее – ЭКХ) приходится сталкиваться врачам-колопроктологам и хирургам, хотя к толстому кишечнику и прямой кишке это заболевание никак не относится. Ниже приведена цитата с одного из форумов:

Что такое эпителиальный копчиковый ход?
Эпителиальный копчиковый ход (синонимы: киста копчика, эпителиальная копчиковая киста, пилонидальный синус) – это заболевание крестцово-копчиковой области неуточненной этиологии, характеризующееся образованием в коже хода-тяжа, имеющего два (иногда больше) отверстия, выстланного изнутри многослойным эпителием и содержащего волосы, потовые железы и сальные железы. Самое нижнее (дистальное) располагается на несколько сантиметров выше анального отверстия. Общая длина ЭКХ может составлять 2-3 см.
Частота встречаемости эпителиальной кисты копчика в связи с ее нагноением – примерно 1-2% от всех хирургических заболеваний. Частота данного заболевания 26:100 000, т.е. у одного из 3 900 человек имеется эта патология.
Развивается ЭКХ чаще у мужчин. Женщины и мужчины страдают воспалением в соотношении 1:3. Болеют, как правило, люди до 35-40 лет, позднее киста копчика обычно не выявляется.
Причины появления эпителиального копчикового хода
Причины формирования эпителиального копчикового хода до настоящего времени не изучены. Нет никаких убедительных научных данных по этому поводу. Основные теории возникновения, имеющиеся в настоящий момент, таковы:
- Копчиковый эпителиальный ход есть следствие процесса неправильного роста волос. Согласно этой теории волосы крестцово-копчиковой области вследствие роста из фолликулов вглубь кожи способны обуславливать формирование канала, выстланного эпителием. То есть волос при неправильном росте как бы утягивает кожу внутрь за собой.
Недостаток теории заключается в том, что подобный тип роста волос не встречается больше нигде на теле человека (некорректно брать в расчет врастание волос при травмировании кожи, например, бритье). Таким образом, непонятно, почему именно в крестцово-копчиковой области волосы могут расти подобным образом. Однако эта теория дала еще одно медицинское название ЭКХ, широко употребляемое в западных источниках, – пилонидальный синус.
- Киста копчика – это остаток хорды эмбриона. Копчиковая киста является рудиментарным остатком хвоста, проявляется в качестве атавизма, врожденной патологии у некоторых людей.
В норме рассасывание хвоста происходит у эмбриона к 3 месяцам, из мышц — опускателей хвоста сохраняется лишь копчиковая мышца, но у некоторых людей остается еще каудальная связка (остатки мышц — поднимателей хвоста). Она фиксирует участок кожи над копчиком, и при развитии подкожно-жировой клетчатки образуется углубление над местом фиксации связки. В результате из данного углубления может формироваться ЭКХ.
В любом случае, несомненно, пока нет процесса воспаления эпителиальный копчиковый ход (пилонидальный синус) себя никак не проявляет. Вся клиника связана с его нагноением под действием определенных факторов.
Причины воспаления ЭКХ
Причины, обуславливающие развитие воспалительной реакции в эпителиальном копчиковом ходе, перечислены ниже:
- Анатомически ЭКХ расположен таким образом, что его дистальный конец располагается близко к анальному отверстию, в связи с чем появляется дополнительный риск инфицирования кисты копчика условно-патогенной микрофлорой (кишечная палочка, стрептококки, стафилококки и др.), в норме обитающей на коже и в кишечнике человека. Важным фактором является также адекватная гигиена области ануса.
- Состояние иммунитета. При снижении собственных защитных сил организма условно-патогенная микрофлора способна проявлять свои патогенные свойства и вызывать развитие инфекционного заболевания. Например, пневмококк после перенесенной ОРВИ способен спускаться по бронхиальному дереву в терминальные бронхиолы и альвеолы, вызывая развитие пневмонии. При этом пневмококк является нормальным компонентом микрофлоры ротоглотки человека. Факторы снижения иммунитета человека во многом известны: сидячий малоподвижный образ жизни либо, напротив, длительные перегрузки, отсутствие режима сон-отдых, неправильное питание с избытком углеводистой и жиросодержащей пищи, курение, длительные хронические или кратковременные острые стрессы, переохлаждения.
- Сопутствующие заболевания. При некоторых соматических патологиях инфекционно-воспалительные заболевания развиваются чаще и протекают длительнее и тяжелее. К таким патологиям относятся сахарный диабет вне зависимости от его типа, системные заболевания соединительной ткани, аутоиммунные заболевания, врожденные иммунодефициты.
Классификация данной патологии
Ниже приведена классификация, разработанная российскими экспертами Ассоциации колопроктологов в 2013 г. Ее используют для формулировки диагноза.
По течению эпителиальный копчиковый ход подразделяют на:
- Неосложненный (у пациента нет никакой клиники и жалоб).
- Острое воспаление: инфильтративная стадия и абсцедирование.
- Хроническое воспаление: инфильтративная стадия, рецидивирующий абсцесс и гнойный свищ.
- Ремиссия воспаления – период заболевания, не имеющий никаких симптомов после очередного обострения, либо с незначительной симптоматикой.
Код по МКБ-10
Классификация МКБ (используется только медперсоналом для кодирования заболевания).
Класс – Болезни кожи и подкожной клетчатки (XII).
Блок – Инфекции кожи и подкожной клетчатки (L00-L08).
Код МКБ – L05.0 Пилонидальная киста с абсцессом;
L05.9 Пилонидальная киста без абсцессов.
Симптомы и развитие эпителиального копчикового хода
Первоначально киста копчика себя никак не проявляет и не имеет никаких клинических симптомов, за исключением обнаружения при внимательном осмотре дырки на копчике чуть выше ануса либо нескольких отверстий по срединной линии или чуть в стороне (см. рисунок 3). Из этого отверстия могут быть видны пучки волос. Размеры отверстий могут варьироваться от 2 до 7 мм. Следует различать первичные отверстия – те, которые были вне воспаления изначально (например, самое дистально расположенное), и вторичные отверстия – те, что появились в результате хронического воспаления (свищевые отверстия). Диаметр вторичных отверстий всегда больше.
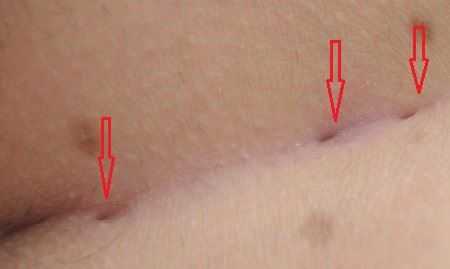
При обтурации входа-выхода ЭКХ продуктами выделения клеток эпителия и сальных и потовых желез развивается стадия инфильтрации. Внешне эта стадия выглядит как плотный малоболезненный тяж длиной до 5 см. Кожа над ним в этот момент не изменена.
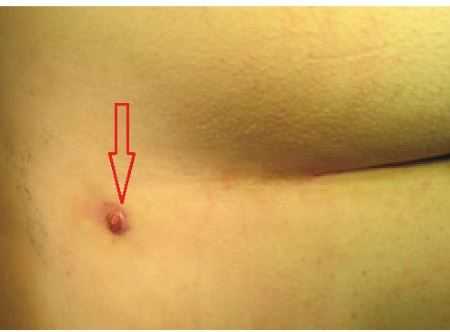
При попадании инфекции развивается гнойное воспаление, формируется абсцесс. Внешние признаки на этой стадии – болезненность этой зоны при ходьбе, сидении, при надавливании в крестцово-копчиковой области, ограниченное с ровными краями покраснение кожи и отек.

Выход гнойного содержимого за пределы копчиковой кисты и формирование свищевого хода происходит при хронизации воспалительного процесса.
Свищ на копчике – это своего рода канал, который образуется из полости, содержащей гнойное отделяемое, на поверхность кожных покровов. Изнутри он может быть выстлан либо грануляциями, либо эпителием. Самостоятельное заживление свищевого хода происходит крайне редко.
Современные методы диагностики
Согласно разработанным колопроктологами рекомендациям диагностика копчиковой кисты должна включать в себя следующие методы обследования: опрос и осмотр пациента, пальцевое ректальное исследование, проведение ректороманоскопии, фистулографии, УЗИ области крестца и копчика.
Ниже рассмотрим подробнее вышеперечисленные методы и их необходимость для установления диагноза и решения о тактике лечения.
Пальцевое исследование
Пальцевое ректальное исследование проводится всем пациентам без исключения. Цель – исключить патологический процесс в сегментах копчика, прямой кишке и окружающей ее клетчатке. Врач оценивает тонус мышц тазового дна, степень мобильности копчика, отсутствие образований в прямой кишке, наличие или отсутствие болевого синдрома при исследовании.
При ЭКХ без вовлечения в процесс окружающих органов болей, крови, гноя при ректальном исследовании быть не должно. Возможно повышение тонуса мышц тазового дна (рефлекторно).
Ректороманоскопия
Ректороманоскопия – метод дополнительного исследования, основанный на применении эндоскопа (ректоскопа) для визуализации и оценки состояния слизистой стенки прямой кишки. Ректороманоскопия применяется для дифференциальной диагностики копчиковой кисты и заболеваний прямой кишки.
При ЭКХ по данным ректороманоскопии слизистая оболочка прямой кишки и дистального отдела сигмовидной розовая, эластичная, целостность ее не нарушена, васкуляризация ее не изменена. Двигательная функция и тонус гладкой мускулатуры прямой кишки и дистального отдела сигмы сохранены. Не будет выявлено ни рубцовых сужений, ни отверстий свищевого хода, ни язвенных и эрозивных дефектов.
Исследование у пациента проводится на голодный желудок после предварительной подготовки в виде клизмы (сейчас, как правило, заменяют «Фортрансом» в течение дня до исследования) и низкоуглеводной диеты в течение 3 дней до исследования (повышенное газообразование и процессы брожения могут мешать визуализации).
Противопоказания к применению данного метода:
- Острые воспалительные процессы в области прямой кишки с выраженным болевым синдромом.
- Травмы заднепроходного отверстия.
- Выраженные рубцовые сужения анального отверстия.
Фистулография
Фистулография – это метод дополнительного исследования в медицине, предназначенный для изучения направления и локализации свищевого хода, при котором в отверстие свища вводится контрастное вещество и производится серия рентгенологических или КТ-снимков этой области.
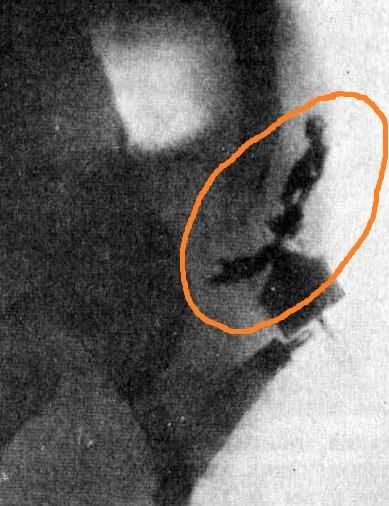
Рисунок 1 – Фистулограмма ЭКХ
Цель, которую преследует использование данного метода в медицине, – избежать оставления какого-либо кармана, затека с гнойным содержимым при проведении операции по иссечению свищевого хода по всей его длине, иначе возможен рецидив заболевания.
Одним из вариантов данного метода, применяемых в последнее время, является прокрашивание свищевого хода красителями, например, метиленовым синим, с целью лучшей визуализации его во время оперативного вмешательства. Это позволяет избежать дополнительной лучевой нагрузки на человека.
Проведение фистулографии также может рекомендоваться с целью проведения дифференциальной диагностики между копчиковым свищом ЭКХ и другими свищевыми ходами, например, при парапроктите, проктите и остеомиелите крестца и копчика. На снимках при данных патологиях будет выявляться вытекание контраста в полость прямой кишки, в клетчаточное пространство, в полость сегментов копчика и крестцового позвонка.
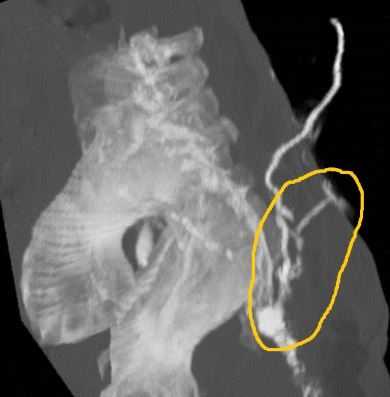
Рисунок 2 – КТ-фистулография при свище крестцовой области (актиномикоз S1)
Противопоказания к использованию данного метода:
- Аллергические реакции и индивидуальная непереносимость в анамнезе рентген-контрастных веществ.
- Кровотечение из свища.
- Нестабильная гемодинамика, тяжелое состояние пациента.
УЗИ крестцово-копчиковой области
Ультразвуковое исследование с применением датчика 10 МГц позволяет врачу оценить размеры и локализацию очага воспаления, визуализацию свищевого хода, степень вовлечения в патологический процесс окружающих тканей. Данный метод требует высокой квалификации врача-УЗИста, так как визуализация мягких тканей достаточно сложна, обнаружение и уточнение локализации свищевого хода может быть затруднено.
Противопоказаний к применению данного метода нет.
Компьютерная и магнитно-резонансная томографии
МРТ и КТ копчика — это современные методы исследования, позволяющие достаточно точно установить наличие, локализацию, размеры ЭКХ, оценить количество его ответвлений, карманов, а также исключить другие заболевания крестцово-копчиковой области, сопровождающиеся воспалением этой зоны и образованием свищевого хода.
Единственным противопоказанием к проведению МРТ можно назвать невозможность лежать неподвижно в течение 20 минут. Однако даже эти трудности можно обойти, используя наркоз. Магнитно-резонансная томография не несет лучевой нагрузки.
Абсолютных противопоказаний к проведению КТ нет, из относительных можно назвать наличие у пациента металлических имплантов, острые психические нарушения, беременность и детский возраст, ОПН.
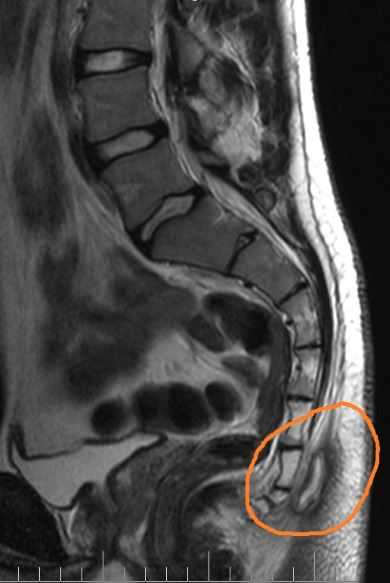
Рисунок 3 – Эпителиальный копчиковый ход на МРТ, боковая проекция
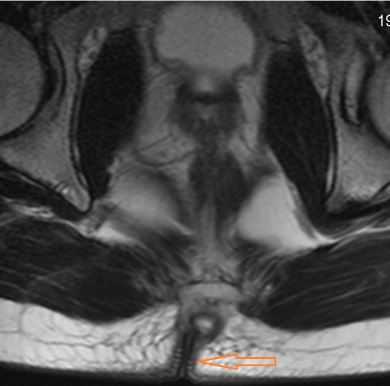
Рисунок 4 – ЭКХ, отмечен стрелкой
Диагностические признаки кисты копчика представлены в таблице ниже.
| Метод исследования | Признаки ЭКХ |
| Осмотр | Наличие одного или нескольких отверстий в близком расположении от ануса, с отделяемым или нет, наличие признаков воспаления (покраснение, отек, местное повышение температуры) |
| Пальцевое исследование прямой кишки | Напряжение мышц тазового дна |
| Ректороманоскопия | Отсутствие признаков поражения прямой кишки и дистального отдела сигмовидной |
| Фистулография | Изучение локализации, количества и сложности карманов свищевого хода, отсутствие связи с другими органами (кроме кожи) |
| УЗИ крестцово-копчиковой области | Изучение вовлечения в патологический процесс окружающих тканей |
| МРТ и КТ | Изучение локализации, количества и сложности карманов свищевого хода, отсутствие связи с другими органами (кроме кожи) |
Важный аспект в практике врача – проведение дифференциальной диагностики заболевания, т.е. способность отличить ЭКХ (кисту копчика) от других заболеваний этой области.
Копчиковую кисту следует отличать от:
- дермоидной кисты копчика;
- хронического вялотекущего парапроктита с локализацией абсцесса в подкожном или подслизистом клетчаточном пространстве;
- свищевого хода прямой кишки;
- опухоли крестцово-копчиковой области;
- остеомиелита копчика и крестца.
Терапия заболевания
Лечат копчиковую кисту оперативным путем, иногда используют некоторые методы консервативного лечения для подготовки больного к операции.
Вылечить консервативно ЭКХ с нагноением нельзя. Можно лишь уменьшить интенсивность воспалительной реакции. В связи с этим Ассоциация колопроктологов России не рекомендует длительную отсрочку оперативного вмешательства.
Виды операциий, применяемые при данной патологии:
- Иссечение ЭКХ с ушиванием раны наглухо. Операция производится под местной либо общей внутривенной анестезией. При этом выполняется удаление ЭКХ вместе с кожей и прилежащими тканями единым блоком, после чего края наглухо ушиваются. Считается, что при таком способе ведения пациента с неосложненным ЭКХ меньше риск возникновения рубцовых деформаций.
- Иссечение ЭКХ, края раны подшиваются ко дну. Данная операциия является модификацией первой, только края раны не ушиваются между собой, а подшиваются ко дну раны. Зачем это надо? Открытый способ ведения применяется при выраженном гнойном процессе, когда полное ушивание способно вызвать прогрессирование воспаления. Однако оставление краев раны, как было изучено, приводит к формированию грубых рубцов и требует длительного послеоперациионного периода. В связи с этими недостатками открытого способа было предложено подшивать края ко дну раны. В данном случае остается возможность дренирования гнойной раны (оттока гноя) и уменьшается раневая поверхность. Следовательно, сроки восстановления тоже сокращаются.
- Двухэтапное лечение ЭКХ, открытые операции. Двухэтапное лечение эпителиального копчикового хода производится при выраженных глубоких абсцессах крестцово-копчиковой области. Сначала производится его пункция и отсасывание шприцом, электроотсосом гнойного содержимого, а затем рассечение полости абсцесса и его дренирование. После стихания острой воспалительной реакции производится иссечение ЭКХ и окружающих тканей, далее рана ведется открыто. То есть все минусы открытого способа для данного вида также характерны.
- При осложненном ЭКХ с обширным гнойным воспалением крестцово-копчиковой области и формированием гнойных затеков в ягодичных областях экспертами рекомендуется вести пациента с широким иссечением ЭКХ и пластикой кожных покровов методом «перемещенных лоскутов». Чтобы объяснить данное оперативное вмешательство проще, нужно представить тот объем тканей, необходимых для удаления (см. рисунок 4)
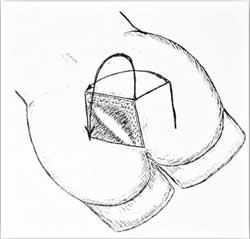
Рисунок 5 – Иссечение ЭКХ (ромбовидный дефект на рисунке). Дополнительные надрезы в ягодичной области справа
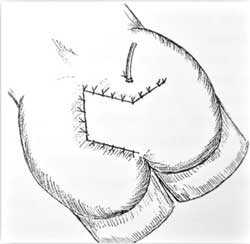
Рисунок 6 – Перемещение кожи с ягодичной области на дефект (см. стрелки на рисунке 4). Дефект ягодичной области просто стягивается и ушивается. Обязательно ставится дренаж
- Синусэктомия – данный метод можно применять при неосложненном течении ЭКХ либо в стадию ремиссии при хроническом течении, но при отсутствии сложных разветвлений ЭКХ. Принцип его заключается во введении зонда в ЭКХ и электрокоагуляции на зонде. Предварительно кисту прокрашивают метиленовым синим.
Плюсы и минусы каждого из этих методов можно представить в виде таблицы.
| Методы оперативного лечения ЭКХ | Плюсы | Минусы |
| Иссечение с ушиванием раневой поверхности наглухо | Меньше длительность послеоперационного периода, быстрее происходит восстановление, меньше вероятность формирования грубого рубца | По некоторым данным выше риск рецидива заболевания в отсроченном периоде. Больше риск гнойных осложнений.Предпочтительно применять при неосложненном ЭКХ |
| Иссечение с подшиванием краев раны ко дну | Меньше вероятность развития гнойных осложнений, можно применять при осложненном течении ЭКХ, почти в два раза меньше риск рецидивов | Длительное течение послеоперационного периода, необходим длительный медицинский контроль. Выше вероятность образования рубца по сравнению с предыдущим пунктом |
| Двухэтапное лечение с ведением открытым способом | Низкий риск гнойных осложнений и распространения воспаления на окружающие ткани | Длительный послеоперационный период, долгое восстановление здоровья, высокий риск рубцовых деформаций и рецидивов |
| Синусэктомия | Малоинвазивное вмешательство, хорошие отдаленные результаты, быстрое восстановление здоровья после операции | Возможно применение лишь в ограниченном числе случаев: неосложненный ЭКХ, стадия ремиссии и определенная анатомия пилонидального синуса |
Российскими учеными были сформулированы принципы оперативного лечения ЭКХ в зависимости от анатомических особенностей и степени сложности заболевания (2).
Степени сложности:
- Свищевой ход (первичный либо вследствие хронизации процесса) располагается в межъягодичной складке.
- Свищевые отверстия располагаются не дальше 2 см от межъягодичной складки.
- Отверстия визуализируются не ближе 2 см от складки.
- Вторичные свищи с множественными свищевыми отверстиями, обширные инфильтраты, некроз кожи, располагающиеся в области внутренней полуокружности ягодиц.
- Вторичные свищи, обширные инфильтраты, располагающиеся на наружной полуокружности ягодиц и за ее пределами.
Результаты исследований представлены в таблице ниже.
| Степень сложности | Расположение ягодиц | ||
| высокое | среднее | низкое | |
| 1 | Иссечение с пластикой замещением кожным лоскутом | Иссечение с подшиванием краев раны ко дну | Радикальное иссечение с глухим швом |
| 2 | Иссечение туннелизацией с пластикой замещением кожным лоскутом | Иссечение туннелизацией с подшиванием краев раны ко дну | Иссечение туннелизацией с глухим швом |
| 3 | Иссечение до подкожно-жировой клетчатки, подшивание краев ко дну | Иссечение до подкожно-жировой клетчатки, подшивание краев ко дну | Иссечение до подкожно-жировой клетчатки, подшивание краев ко дну |
| 4 | Широкое иссечение с пластикой смещенным лоскутом | Широкое иссечение с пластикой смещенным лоскутом | Широкое иссечение с пластикой смещенным лоскутом |
| 5 | Иссечение до ПЖК патологически измененных тканей, далее вести открытым способом, закрытие раны после стихания процесса перфорированным лоскутом | Иссечение до ПЖК патологически измененных тканей, подшивание краев ко дну | Иссечение до ПЖК патологически измененных тканей, подшивание краев ко дну |
Консервативно лечить ЭКХ возможно в следующих случаях:
- Подготовка пациента к операции при хроническом течении ЭКХ.
- Инфильтративная стадия ЭКХ.
- После проведенного вмешательства для укорочения сроков послеоперациионного периода и реабилитации.
В остром периоде показано хирургическое лечение. Для консервативного лечения используются:
- Методы физиотерапии: УФО, УВЧ-терапия, электрофорез.
- Криотерапия – замораживание эпителия в ЭКХ.
- Диатермия – уничтожение эпителия ЭКХ под действием высокой температуры.
- Озонотерапия – использование камеры ГБО для подавления роста микрофлоры и выделения медиаторов в зоне воспаления, усиления процесса регенерации пораженных тканей.
Прогноз
Самые неприятные последствия после перенесенного нагноения ЭКХ – рецидивы. Наибольшая частота их возникновения наблюдается при оперативном ведении с ушиванием раны наглухо и открытым способом. Наименьшая вероятность – при иссечении с подшиванием краев, синусэктомии. Данные о частоте рецидивов представлены в таблице ниже.
| Тип оперативного вмешательства | Процент рецидивов |
| Иссечение и глухое ушивание раны | 20-40 |
| Иссечение и подшивание краев | 7-10 |
| Двухэтапное лечение, открытые операции | 20-30 |
| Синусэктомия | 7 |
| Иссечение + пластика перемещением кожного лоскута | 15-20 |
Дополнительные источники:
- Клинические рекомендации по диагностике и лечению взрослых пациентов с эпителиальным копчиковым ходом. Ассоциация колопроктологов России.
- Хирургическое лечение эпителиального копчикового хода: клинико-анатомические аспекты. – А.И. Жданов, С.В. Кривоносов, С.Г. Брежнев.
- ЖКТ № 1, 1, 2015 – Эпителиальный копчиковый ход и крестцово-копчиковые нагноения. – В.Л. Ривкин, ЗАО «Центр эндохирургии и литотрипсии», г.Москва.
spinazdorov.ru
МРТ копчика подготовка, что показывает томография
Появление болезненных ощущений в области копчика считается распространенной проблемой. На боли в этой области жалуются не только люди, которые активно занимаются спортом, но также и молодые мамочки, работники физического труда и офисные работники. Для того чтобы выявить причину появления боли, следует пройти обследование данной области. Расскажем, как именно проводится МРТ копчика и как правильно к процедуре подготовиться.
Что такое МРТ копчика?
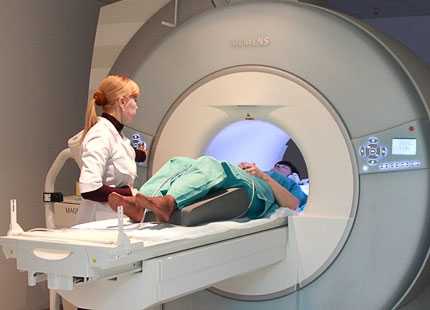 Данная диагностика используется для обследования самого нижнего отдела позвоночника. В основе проведения процедуры МРТ копчика лежит специальный метод, использующий явление магнитного резонанса. Протоны водорода при воздействии магнитного поля выстраиваются параллельно ему. После прекращения действия они возвращаются в исходное положение.
Данная диагностика используется для обследования самого нижнего отдела позвоночника. В основе проведения процедуры МРТ копчика лежит специальный метод, использующий явление магнитного резонанса. Протоны водорода при воздействии магнитного поля выстраиваются параллельно ему. После прекращения действия они возвращаются в исходное положение.
Во время проведения МРТ копчика протоны способны выделить небольшое количество энергии, фиксирующейся системой по сбору данных. После обработки полученных данных, готовые снимки могут показать четкое, структурированное и детальное изображение проблемной области.
Что можно увидеть при проведении этой диагностики?
Копчик является специальным отростком, который состоит из 4–5 сросшихся позвонков. Он считается рудиментом хвоста. Его основными функциями являются: прикрепление мышц и связок, помогающих нормальному функционированию органов репродуктивной системы и кишечника. Также они способствуют сгибанию и разгибанию бедра и распределяют всю физическую нагрузку.
Многие пациенты задумываются над тем, что показывает МРТ копчика. Обследование позволяет получить необходимые данные и выявить проблемы:
- Аномалии в данной области, которые могут быть врожденными, приобретенными.
- Наличие последствий после травм.
- Развитие деструктивных и дегенеративных аномалий в данном отделе.
- Общее состояние этой зоны и форму копчика: в норме она должна быть похожа на перевернутую основанием вверх пирамиду.
- Выявить количество позвонков, входящих в состав отростков, наличие их сращения.
- Изучить общее состояние крестцово-копчикового сочленения.
- Оценить правильность расположения копчика, отсутствие в нем смещений, а также травм и переломов.
- Изучить общее состояние околокопчиковой зоны, сосуды и кровообращение.
- Наличие дегенеративных нарушений в соединительной или костной ткани.
- Развитие остеохондроза, протрузий, грыжи и артроза, а также спондилеза.
- Выявить присутствие различных опухолей, кист, свищей, абсцессов.
Показания к проведению МРТ копчика
 Специалистом томография копчика может быть назначена в следующих случаях:
Специалистом томография копчика может быть назначена в следующих случаях:
- при наличии различных аномалий в копчиковой зоне, т. к. она помогает выявить образование копчиковых кист и ходов, развитие люмбализации в крестцовых позвонках;
- при появлении переломов и травм в копчиковой зоне;
- при наличии подозрений на синдром конского хвоста или аномалии в нервных корешках;
- при появлении опухолей и метастазов в проблемной области;
- при наличии жалоб на болевые ощущения в проблемной области, а также при получении ненормальных данных при проведении других исследований;
- при появлении сомнений в правильности результатов иных исследований;
- в качестве оценки динамики развития ранее диагностированных заболеваний в области крестца.
Противопоказания к проведению исследования
Данную диагностику не следует применять при следующих проблемах:
- При наличии у пациента различных металлических вставок и приборов. Это связано с тем, что их работа может быть нарушена под действием электромагнитного поля. Помимо этого, они могут нагреться и обжечь человека.
- При развитии у человека таких болезней, как эпилепсия и судороги. Это связано с тем, что во время диагностики может случиться приступ. Помимо этого, если пациент будет находиться внутри закрытого прибора, то оказать ему вовремя помощь будет невозможно.
- При наличии у пациента аллергии на компоненты, входящие в состав специального контрастного вещества. Обычно это является противопоказанием при проведении МРТ с контрастом. Если у пациента имеется аллергия иного характера, то процедуру можно провести с использованием противоаллергенных препаратов.
- При развитии у пациента тяжелых болезней в почках. В данном случае диагностика проводится только с разрешения лечащего врача. Для ее прохождения человеку следует взять с собой выписку и справку с указанием точного диагноза.
Помимо этого, МРТ копчика не следует проводить беременным женщинам.
Основные преимущества проведения МРТ копчика
По сравнению с другими диагностическими методами данная процедура обладает рядом существенных преимуществ. К ним следует отнести:
- возможность изучить не только копчик, но и соседние кости и ткани, сосуды, сухожилия и нервные окончания;
- определить наличие воспалительного процесса, различных повреждений и новообразований в данной области;
- готовые снимки получаются высокого качества и помогают выявить аномалии в данной области на раннем этапе их появления;
- позволяет не только выявить образование, но и определить его размеры;
- помогает снизить травмирование соседних органов и тканей при проведении операции;
- диагностика является абсолютно безопасной и не дает излучения, благодаря этому ее можно проводить несколько раз в течение короткого промежутка времени.
Как проводится МРТ копчика?
Многие пациенты задаются вопросом о том, будет ли больно. Следует отметить, что диагностика является абсолютно безопасной и безболезненной для человека. Также не нужно бояться, что пациент сделает что-то не то. Перед прохождением процедуры специалисты дадут все необходимые рекомендации.
Процедура обычно проводится в специальном помещении, которое состоит из двух комнат. В одной находится специальный аппарат и человек, которому проводится исследование. Во второй комнате будет находиться специалист. При появлении неприятных ощущений пациенту следует сообщить об этом.
Как правильно подготовиться к диагностике копчиковой зоны?
 Следует отметить, что данная диагностика не требует от пациента какой-то специальной подготовки. Врачом даются рекомендации только в том случае, если пациенту будет введено специальное вещество. Обычно они состоят в том, что человеку следует прийти на диагностику голодным. В случае если процедура проводится днем или вечером, человеку можно принимать пищу, но только за 5–6 часов до МРТ.
Следует отметить, что данная диагностика не требует от пациента какой-то специальной подготовки. Врачом даются рекомендации только в том случае, если пациенту будет введено специальное вещество. Обычно они состоят в том, что человеку следует прийти на диагностику голодным. В случае если процедура проводится днем или вечером, человеку можно принимать пищу, но только за 5–6 часов до МРТ.
Этапы прохождения процедуры
МРТ проходит так:
- Первоначально больному следует снять все металлические предметы. После этого рекомендуется лечь на живот на специальный стол.
- Затем стол с человеком будет двигаться внутрь прибора.
- После этого кольцо будет вращаться вокруг обследуемого и совершать снимки проблемной области. При этом прибор может издавать неприятные шумы. В данном случае пациенту могут быть предложены беруши.
- Вся диагностика занимает от 20 до 30 минут.
- При завершении диагностики стол с пациентом вернётся в первоначально положение. Процедуру можно считать завершенной.
- Результаты выдаются человеку на руки в течение одного часа. Следует отметить, что в тяжелых случаях время диагностики и выдачи результатов может быть увеличено.
В каких случаях может быть введено специальное вещество?
Обычно контраст вводится при наличии у человека раковых опухолей или подозрении на них. Примечательно, что онкологические образования отличаются лучшим кровоснабжением по сравнению со здоровыми тканями. Благодаря этому в них скапливается больше частиц специального вещества-контраста.
Используемый контраст имеет большое количество солей парамагнитного элемента гадолиния. При проведении диагностики зоны, где он накапливается в большом количестве, отмечаются светящимися участками. На готовом снимке они выделяются ярко-белыми зонами.
Помимо этого, МРТ с контрастом может быть назначено в индивидуальном порядке. Принять решение о необходимости его использования может только врач МРТ-диагностики. Иногда его мнение отличается от рекомендаций, полученных от лечащего врача.
Стоимость процедуры
Следует отметить, что каждый медицинский центр устанавливает определенную стоимость данной диагностики. Цена может быть увеличена с учетом таких факторов, как:
- Вид прибора, на котором проводится исследование: чем выше его точность (сильнее поле), тем он дороже стоит. В связи с этим стоимость диагностики также может быть увеличена. Примечательно, что большинство центров используют низкопольные устройства.
- Наличие у прибора высокой разрешающей способности также может увеличивать стоимость исследования. Обычно самое высокое разрешение применяется для выявления у пациента раковых опухолей и метастазов.
- Необходимость использования специального вещества.
На исследование следует приходить независимо от его стоимости. Исходить следует из рекомендаций, которые были получены от лечащего врача. К примеру, если им была назначена диагностика с использованием специального вещества, а пациент сделал без него, то результаты будут неинформативными и диагноз может быть поставлен неверно.
mrtu.ru
Что показывает МРТ копчика, показания и подготовка
12 Февраль 2016 Admin Главная страница » МРТ и КТ позвоночника Просмотров: 5028 В наше время МРТ копчика и крестцово-подвздошных сочленений являются самым современным методом исследования этой зоны, который позволяет лечащим врачам с высоким уровнем точности выявить и диагностировать заболеваний. Этот способ исследования безопасен и безболезненно проходит для пациента.
В наше время МРТ копчика и крестцово-подвздошных сочленений являются самым современным методом исследования этой зоны, который позволяет лечащим врачам с высоким уровнем точности выявить и диагностировать заболеваний. Этот способ исследования безопасен и безболезненно проходит для пациента.
Копчик может причинить немало проблем для человека и МРТ поясничного отдела и копчика очень распространенная процедура. МРТ копчика очень информативно в диагностике воспалительных и патологических процессов, позволяет увидеть отечность смежных тканей и дать полную картину состояния этой области. Позволяет увидеть опухоли, застои и нарушения кровоснабжения отдельных участков, состояние нервных тканей, связок, хрящей и мышц.
МРТ крестцово-подвздошных сочленений разрешает с максимальной точностью изучить костную ткань, суставные отростки и ткани, расположенные рядом. То есть обычно копчик сканируется совместно с пояснично-крестцовым отделом, соответственно продолжением которого он является.
Что показывает МРТ копчика
- эпителиальный копчиковый ход,
- кисты, гемангиомы;
- последствия травм;
- доброкачественные и злокачественные опухолевые образования, метастазы;
- сосудистые заболевания;
- аномалии в развитии;
- воспалительные заболевания позвоночника и спинного мозга;
- болезнь Бехтерева.
Показания к МРТ крестца и копчика
- боль в пояснично-крестцовом отделе;
- онемение, нарушение чувствительности в ногах;
- нарушение двигательных функций ноги.
В обязательном порядке направят на томографию при неврологических нарушениях, то есть если наблюдается слабый рефлекс ног или онемение ног. Это может быть признаком ущемления нервов. Распространенно МРТ пояснично-крестцового отдела позвоночника и копчика в травматологии. Перелом копчика встречается нередко и очень болезненно для человека. Очень важно в этом случае и исследовать тазовую кость.
Кроме того, томографию используют для подготовки к операции, а также мониторинга послеоперационного состояния больного и эффективности лечения.
Подготовка к МРТ копчика
К прохождению МРТ крестцово-поясничного отдела и копчика не нужно специально готовиться. Не надо соблюдать также какую-то особую диету.
Кардиостимулятор, металлические имплантаты, ферромагнитные аппараты, протезы, кровоостанавливающие клипсы сосудов мозга являются абсолютным ограничением.
Как делают МРТ копчика?
Потребуют снять с себя металлические предметы: украшения, часы, одежду с металлическими вставками. Не допускается брать с собой телефоны, кошельки с кредитными карточками. Вам необходимо будет лечь на передвижной стол, который перемещается внутрь туннеля томографа. Во время обследования вы будете находиться в комнате без присутствия медперсонала. Во время сканирования кольцо аппарата будет вращаться вокруг обследуемой зоны. Вы должны сохранять полную неподвижность, иначе снимки получаться некачественными. Если МРТ с использованием контрастирующих препаратов, то перед обследованием вам внутривенно введут препарат.
Противопоказания к МРТ поясничного отдела и копчика
Присутствующие в организме кардиостимуляторы, слуховые аппараты, инсулиновые помпы, скобы помешают пройти данное обследование. Нагревание и движение вызовут предметы, содержащие металл (протезы, осколки, пули). Беременным в 1 триместре не рекомендуют томографию. Клаустрофобия и шизофрения являются относительными ограничениями для исследования, так как человеку трудно быть неподвижным все процедуру. В этих случаях больным могут ввести наркоз. Обследование с контрастированием противопоказано людям с нарушением работы почек, беременным и кормящим мамам, людям с аллергией на контраст.
С заключением и снимками вам необходимо сразу обратится к лечащему врачу. Если вы сделали обследование копчика по своей инициативе, то выбор специалиста зависит от результатов томографии. С переломом — надо обратиться травматологу, если выявлено новообразование — в онкологию, с кистой — к хирургам, а с патологией нервных корешков — к неврологу.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ
Загрузка... 
tomografpro.ru
МРТ копчика, что показывает томография крестцово-копчикового отдела позвоночника
Рудиментарный отдел позвоночника – копчик, утративший большую часть своих функций в связи с эволюцией рода людей, все равно остался значимым для поддержания нормального образа жизни. Любое нарушение в его структуре или функционировании приносит множество неприятностей и ограничений для человека.
Чтобы выявить причину беспокоящего дискомфорта и принять соответствующие терапевтические методы необходимо провести детальное обследование, позволяющее оценить патологические изменения. При назначении магнитно-резонансной томографии этого отдела, некоторые пациенты находятся в недоумении, что показывает МРТ копчика и можно ли только лишь по одному такому исследованию сделать верное заключение?
Копчик как важная составляющая крестцового отдела позвоночника
Копчик является небольшой частью позвоночника, своеобразным завершением, состоящим из нескольких сросшихся позвонков – в норме их бывает от трех до пяти, причем каждый последующий меньше по размеру предыдущего. Из-за этого копчик имеет форму конуса перевернутого основанием вверх и немного обращенного вперед.
К нему прикрепляются мышечные пучки заднего прохода и тазового дна, а также некоторые волокна, составляющие большие ягодичные мышцы, и таким образом копчик принимает непосредственное участие в функционировании органов таза и тазобедренных суставов. А также при наклонах назад на него распределяется часть нагрузки с вышерасположенных позвонков.
Проявления, при которых рекомендовано МРТ копчика
Из-за активного вовлечения копчикового отдела позвоночника в процессы жизнедеятельности организма даже малейшие нарушения в его работе могут стать серьезным препятствием для выполнения определенных функций. Поэтому при первых жалобах пациента на недомогание врачи зачастую рекомендуют пройти МРТ крестцово-копчикового отдела позвоночника как можно быстрее, чтобы разобраться в причинах и назначить соответствующую терапию.
К симптомам, настораживающим специалистов, относятся:
- болевые ощущения в копчиковой области и ягодичных мышцах;
- изменение положения тела, принятие вынужденной позы;
- дискомфорт в области копчика, увеличивающийся при движениях;
- нарушение или ограничение подвижности крестцово-копчикового отдела;
- усиление боли при нажатии в проекции крестца;
- снижение или изменение чувствительности ног;
- онемение и нарушение функции нижних конечностей.
 Особенности крестцово-копчикового отдела рассматриваются во время томографии позвоночника
Особенности крестцово-копчикового отдела рассматриваются во время томографии позвоночника Если один или несколько из вышеперечисленных признаков наблюдаются даже непродолжительное время и врач рекомендует пройти МРТ копчика, то не стоит откладывать обследование, а пройти его как можно раньше. Так как подобные симптомы могут быть сигналами возникновения различных заболеваний или же результатами трав, которые также могут привести к необратимым последствиям при игнорировании проблемы.
Какие патологии можно выявить при обследовании?
Как и все остальные отделы позвоночника, копчик также подвержен различным патологически процессам: травматическим, воспалительным, деструктивным и онкологическим. Ввиду не особо удобного расположения данного органа не всегда представляется возможным использование рентгеновского метода, поэтому в большинстве случаев назначается магнитно-резонансная томография.
Травматические поражения
К сожалению, травмы копчикового отдела очень коварны. При ушибе или падении человек зачастую не обращается в медицинское учреждение для обследования и получения соответствующей помощи, болевые ощущения постепенно проходят и жизнь продолжается в обычном русле. Но в некоторых случаях при подобных травмах происходят переломы, трещины или вывихи, которые станут печальным напоминанием через определенное время в виде возникших на их фоне заболеваний. Чаще всего это случается через многие годы, когда уже о произошедшей травме никто не помнит.
Начинают восстанавливать прошлые события только тогда, когда уже развились и продолжают развиваться воспалительные и деструктивные заболевания поражающие костную и хрящевую ткань. Также такие травмы могут приводить к ущемлению нервных волокон, расположенных в копчиковом или крестцовом отделах.
Рентгеновский метод не всегда может показать произошедшие много лет назад переломы и трещины из-за особенностей самих травм, тогда как МРТ доступно выявить практически все дефекты подобного характера. Проводя послойное сканирование, врачу несложно будет обнаружить застаревшие деструкции и очаги воспаления.
Также, уже давно подтверждено на практике, что МРТ поясничного отдела, крестца и копчика имеет существенные преимущества по предоставляемой информации. Тогда как компьютерная томография не во всех случаях может обеспечить выявление определенных патологий при свежих травмах. МРТ позволяет обнаружить воспалительные процессы не только костных образований, но и в окружающих мягких тканях.
Эффективно применение данной методики при свежих переломах с образованием крупных гематом, а также при вывихах, сопровождающимися разрывами связок.
Косвенная симптоматика
Не всегда патологические изменения копчика можно диагностировать по признакам, относящимся непосредственно к его заболеваниям. Зачастую травмы или вывихи копчикового отдела приводят к изменению его положения – при загибе вовнутрь, он может привести к болям и нарушению деятельности прямой кишки, а также стать существенной помехой при естественных родах.
 Своевременное обнаружение подобных патологий позволит в будущем избежать серьезных проблем со здоровьем
Своевременное обнаружение подобных патологий позволит в будущем избежать серьезных проблем со здоровьем При проведении диагностики врачу следует обратить внимание не только на органы, ставшие причиной визита больного, но и на копчиковую область, чтобы исключить ее влияние на проявления. Не исключено, что болезненные ощущения в малом тазу, причиной которых стал копчиковый отдел, может приниматься за болезни мочеполовой системы. Чтобы избежать ошибок при постановке диагноза, МРТ копчика включается в перечень рекомендованных обследований.
Деструктивные и воспалительные процессы
При помощи МРТ копчика успешно выявляются процессы воспалительного и деструктивного характера даже на начальных стадиях их возникновения, такие как:
- остеохондроз;
- грыжи и протрузии;
- туберкулез костей;
- копчиковая киста;
- патологии сосудов;
- стеноз канала позвоночника;
- септическая деструкция.
Возможность воссоздать копчиковую область в трехмерном изображении с отличной визуализацией нервных окончаний, мышечных тканей, кровеносных сосудов и структуры спинного мозга позволяет получить четкое представление о заболевании.
Также МРТ копчикового отдела обеспечивает высокую точность при определении локализации и размеров опухолей, а также отклонений, которым подвержены позвонки в нормальном состоянии.С применением электромагнитных полей возможна четкая визуализация межпозвонковых суставов. На основании достоверной информации врачу будет легче назначить наиболее соответствующую стадии болезни терапию.
Онкологические новообразования
Уже на протяжении нескольких десятков лет МРТ признано самым эффективным методом для обнаружения опухолевых процессов как на стадиях возникновения, так и на позднем течении с распространением метастатических очагов. Также данная методика позволяет детально рассмотреть ткани, вовлеченные в процесс, лимфатические узлы, кровеносные сосуды, оценить степень их поражения и сделать прогноз развития патологии. Для получения наиболее точных результатов применяется контрастное усиление.
Как подготовиться к обследованию?
Для того чтобы пройти процедуру не стоит как-то менять свой образ жизни, придерживаться определенных диет или совершать еще какие-либо непривычные для пациента действия. В случае легких опасений или страхов стоит принять успокоительное средство, которое обеспечит расслабленное состояние при обследовании.
Чтобы не пришлось раздеваться и находиться во время процедуры полностью без одежды, следует продумать свой гардероб и выбрать те вещи, которые не имеют металлических предметов – пряжек, кнопок, молний и других. Также не стоит надевать украшения, часы – все равно их придется снять при обследовании.
Проведение процедуры
Непосредственно само обследование длится не дольше 20-30 минут, исключения составляю лишь некоторые ситуации, когда заблаговременно пациенты не подготовились – не приняли успокоительное или не сняли металлические предметы с тела.
Также могут происходить непредвиденные обстоятельства при обследовании детей младшего возраста, если не принять меры для их успокоения – дать седативный препарат или попробовать уговорить полежать неподвижно. Вначале процесса пациента укладывают на кушетку (своеобразный движущийся стол), фиксируя специальными ремнями исследуемую область для обеспечения полной неподвижности, и задвигают внутрь аппарата.
 Современные приспособления позволяют сделать процедуру диагностики безопасной и быстрой
Современные приспособления позволяют сделать процедуру диагностики безопасной и быстрой Чтобы обследуемому не мешал шум, издаваемый аппаратом во время его работы, медицинский персонал рекомендует принести с собой беруши и воспользоваться ими. Пациенту на время обследования выдается прибор для связи с врачом, чтобы в любой момент можно прекратить процедуру, если вдруг появятся неприятные ощущения или, например, приступы паники.
МРТ копчика с контрастированием
В случаях, когда необходимо получить возможность максимально четкое изображение делают МРТ с контрастированием и тогда за счет введения препарата и ожидания его действия процедура может затянуться до часа или немногим более. А вот для проведения обследования с контрастом, кроме вышеперечисленных действий, требуется еще небольшая подготовка, выражающаяся в прохождении теста на чувствительность к препарату, используемому для усиления эффекта.
Даже учитывая, что контрастное вещество производится на основе солей гадолиния, которые не вызывают аллергических реакций, существуют пациенты, имеющие высокую чувствительность, и есть вероятность, что препарат окажет негативное воздействие.
Контраст вводится внутривенно, сразу вся порция. В некоторых случаях его вводят небольшими частями на протяжении процедуры, но это уже решает специалист, занимающийся диагностированием, для каждого конкретного случая. Вовремя пройденная диагностика избавит от негативных последствий.
Самое главное не забывать, что практически каждое упущение в заботе о своем здоровье может привести к печальным последствиям в будущем. Поэтому при любой травме, даже незначительной лучше всего не откладывать, а пройти обследование, которое поможет выявить все микротравмы или трещины и принять необходимые терапевтические меры после консультации со специалистом.
diametod.ru
МРТ копчика: что показывает, подготовка, преимущества
МРТ копчика — это диагностическая процедура, которая позволяет визуализировать все структуры этой области. Данные, полученные таким методом, наиболее достоверны и не требуют дальнейшего обследования. Показаниями к проведению МРТ могут стать болезненные ощущения непосредственно в этой области либо в других органах, которые анатомически связаны с копчиком. Несмотря на то, что этот отдел считается рудиментарным и несет минимальную функциональную нагрузку в движении, его роль в иннервации органов тазовой полости остается существенной.
МРТ и его роль в исследовании копчика
Магнитно-резонансная томография — это метод исследования внутренних структур организма. Она возможна благодаря особенностям магнитного поля, которое может улавливаться датчиками.
Процедура проводится в положении лежа, а исследуемая часть тела пациента находится в томографе. Изображение выводится на экране монитора в режиме реального времени. Оно трехмерное и одинаково точно визуализирует ткани разной плотности.
Не менее точный метод обследования — это компьютерная томография. Она назначается в том случае, если у пациента есть какие-либо противопоказания к проведению МРТ. КТ проводят в том числе детям и беременным женщинам, но стоимость процедуры будет отличаться.
Копчик — это нижний отдел позвоночника. Он является рудиментарным, поскольку в процессе эволюции трансформировался из хвоста в малофункциональный отросток. Копчиковый отдел представлен 3—5 позвонками, соединенными неподвижными сочленениями. Единственное условие, при котором копчик может двигаться и смещаться в сторону — это родовая деятельность.
Несмотря на то, что этот отдел рудиментарный, он выполняет несколько важных функций:
- опорная — во время сидения он несет большую нагрузку;
- к переднему отделу копчика крепятся мышцы, которые отходят к органам тазовой полости человека;
- нервное сплетение, расположенное в этой области, участвует в иннервации внутренних органов (толстого отдела кишечника, мочеполового тракта).
Копчик человека — это хрупкое образование, особенно подверженное травмам. Кроме того, на его прочность влияют обменные процессы и интенсивность кровоснабжения. С возрастом и при некоторых заболеваниях ухудшается усвоение кальция и фосфора — основных элементов для построения костной ткани. Поскольку организм защищает жизненно важные отделы, в первую очередь эти микроэлементы вымываются из дистальных участков, в том числе из копчика.
 Копчик — это рудиментарный орган, но по-прежнему выполняет ряд важных функций в организме человека
Копчик — это рудиментарный орган, но по-прежнему выполняет ряд важных функций в организме человека Показания
Магнитно-резонансная томография — это плановая процедура, проведение которой возможно только по показаниям. У большинства пациентов необходимость дополнительного обследования появляется после падения или травмы. Однако некоторые патологии развиваются без видимой причины.
Показаниями к поведению МРТ копчика могут стать следующие симптомы:
- болезненные ощущения в нижней части спины, дискомфорт при попытке сесть на твердую поверхность или встать с нее;
- боли, которые усиливаются при пальпации копчика;
- снижение чувствительности ног, периоды онемения;
- болезненность, которая распространяется в том числе на верхние отделы позвоночника.
Также МРТ копчика и крестца может быть назначено при хронических болях в органах малого таза. Особенности строения области и наличие крупного нервного сплетения усложняют диагностику. Боль может иррадиировать по нервам и проявляться в органах мочеполового тракта или в толстом кишечнике.
Что можно обнаружить
Все, что показывает МРТ копчика, — это различные травмы, воспалительные процессы и новообразования. Дифференциальная диагностика особенна важна, поскольку по ее результатам будет назначена индивидуальная схема лечения. Магнитно-резонансная томография позволяет оценить состояния костной и мягких тканей, проводится одновременно с исследованием крестца.
Травмы в области копчика
Повреждения в области копчика — это частое явление. Из-за малой эластичности и особенностей расположения этих позвонков высока вероятность их перелома при падении. Также могут появляться трещины костей, смещение копчика, растяжения или разрывы мышц, связок и сухожилий. Болезненные ощущения могут быть вызваны повреждением сосудов и образованием гематомы, которая сдавливает нервы. Одной из характерных особенностей травмы в области копчика является постоянное или периодическое онемение нижних конечностей.
Различные патологии
МРТ копчика также делают при подозрении на его повреждения или аномалии развития, даже если болезненные ощущения в этой области отсутствуют. Так, хронические боли и нарушения работы органов малого таза также могут указывать на болезни копчикового отдела. При его смещении, патологическом расположении или появлении костных наростов происходит давление на копчиковое нервное сплетение. У таких пациентов боль часто усиливается при определенном положении тела.
Воспалительные и дегенеративные изменения
МРТ позволяет обнаружить различные патологии костной и мягких тканей даже на начальных этапах. Возможность получить полноценное трехмерное изображение привела к прогрессу в диагностике следующих острых или хронических заболеваний:
- остеохондроза в области копчика и крестца;
- смещения позвонков;
- протрузий и грыж;
- хронических болезней костей, в том числе остопороза, остеомиелита, туберкулеза костей;
- кист в области копчика;
- заболеваний сосудов и нервов.
Эти патологии представляют опасность для состояния пациента, если их не обнаружить на ранних стадиях. Однако с изобретением МРТ и доступностью метода полноценная диагностика стала возможной.
 Основное показание к проведению МРТ — это острые или хронические боли в нижней части спины
Основное показание к проведению МРТ — это острые или хронические боли в нижней части спины Новообразования
МРТ считается одним из наиболее точных методов диагностики новообразований. На изображении четко визуализируются все твердые и мягкие ткани. Снимки изучаются врачом при необходимости хирургического вмешательства. Они позволяют оценить размер и локализацию опухоли, степень ее злокачественности, состояние кровеносных сосудов и лимфатических узлов, а также наличие метастаз. Для получения более точной информации может потребоваться повторное исследование с применением контрастного вещества.
Исследование с контрастированием
Некоторым пациентам может понадобиться процедура МРТ с контрастированием. Она не отличается от стандартной, но перед ней больному внутривенно вводят дозу контрастного вещества. Оно визуализируется на снимках в виде яркого свечения на контурах внутренних органов. Также МРТ с контрастом проводится при необходимости оценки состояния кровеносных сосудов и их проходимости.
Подготовка к процедуре и алгоритм ее проведения
Для МРТ не требуется специальная подготовка. Ее можно провести непосредственно в день обращения пациента к врачу с жалобами на боли в копчике. Единственное — специалист должен обязательно убедиться в отсутствии противопоказаний. Магнитно-резонансная томография с контрастным веществом проводится натощак. Предпочтительно делать ее в утреннее время либо через 5—6 часов после еды.
Непосредственно перед МРТ пациенту необходимо снять все металлические предметы — они могут повлиять на точность изображения. Далее врач объясняет алгоритм проведения процедуры. Она проходит следующим образом:
- пациента помещают исследуемым участком в томограф;
- во время МРТ можно разговаривать и отвечать на вопросы специалиста, при этом нельзя двигаться;
- для получения более точного изображения и при проведении МРТ у детей возможно применение специальных креплений;
- в течение 15—30 минут аппарат сканирует внутренние органы человека и выводит данные на монитор компьютера, который находится в соседнем помещении;
- после обследования пациент может отправляться к лечащему врачу для расшифровки результатов и назначения схемы терапии.
Сама процедура МРТ занимает не более 30 минут, а ее продолжительность зависит от типа и мощности аппарата. Изображение копчика получают совместно с крестцовым отделом позвоночника, поскольку эти структуры взаимосвязаны.
Противопоказания
Несмотря на точность метода и возможности провести комплексную диагностику любого участка тела, магнитно-резонансная томография имеет ряд противопоказаний. Среди них выделяют постоянные и временные ограничения. В первом случае необходимо выбрать другой метод обследования, во втором можно просто отложить процедуру.
К противопоказаниям к проведению МРТ относятся:
- наличие электронных устройств, в том числе кардиостимуляторов — постоянное ограничение;
- наличие металлических пластин для фиксации костных отломков — может быть постоянным или временным, в зависимости от типа конструкции;
- беременность на ранних сроках (до 12 недель) — в данном случае врач сопоставляет угрозу для здоровья матери с возможным негативным воздействием на состояние плода;
- хроническая почечная недостаточность;
- аллергические реакции на компоненты контрастного вещества.
Процедура МРТ проводится в замкнутом пространстве, поэтому может иметь затруднения у пациентов с клаустрофобией. Такое состояние не является противопоказанием, но требует использования седативных (успокоительных) препаратов.
 МРТ — это точная и безопасная процедура, благодаря которой можно обнаружить острые или хронические заболевания на ранней стадии
МРТ — это точная и безопасная процедура, благодаря которой можно обнаружить острые или хронические заболевания на ранней стадии Преимущества
Магнитно-резонансная томография считается прогрессивным методом диагностики различных патологий внутренних органов. Другие варианты обследования области копчика — это УЗИ и рентгенография. Однако, МРТ имеет ряд преимуществ:
- возможность получения четкого трехмерного изображения в режиме реального времени;
- высокая способность к визуализации различных структур, в том числе костей, мышц, сосудов и нервов;
- безопасность для пациента, отсутствие влияния рентгеновского излучения;
- высокая информативность — погрешность в результатах составляет менее 1%.
МРТ копчика и крестца — это безопасная и высокоинформативная процедура, которая проводится для диагностики состояния костной и мягких тканей. Она необходима при подозрении на травмы, острые или хронические заболевания в этой области. Благодаря точным данным и возможности получения объемного изображения, многие патологии можно обнаружить на ранних стадиях. Для других методов диагностики они становятся доступными на более поздних этапах.
moyaspina.ru
причины возникновения, симптомы и лечение, фото, видео
Киста копчика является патологическим изменением в подкожной клетчатке копчика, которое образует соединение с окружающей средой посредством образования эпителиального хода. Киста на копчике представляет из себя болезненное заболевание, которое сильно снижает уровень жизни пациента. При кисте образуется ЭКХ – эпителиальный копчиковый ход. Болезнь является скорее мужской и появляется у сильного пола в несколько раз чаще. Эпителиальная копчиковая киста относится к проктологии, поскольку образуется в области заднего прохода. Нередко локализация возможна поблизости ануса, представляя опасность заражения крови каловыми массами. Симптомы и лечение сильно разняться от стадии к стадии, потому лечить эпителиальный копчиковый ход желательно только у хорошего специалиста, не прибегая к народным средствам.
Содержание статьи
Причины возникновения
Для копчиковой кисты выделяют разные причины возникновения, в зависимости от которых может меняться название. Начинается это с развития кисты в жировой ткани рядом с копчиком. Киста представляет собой полое патологическое новообразование с тонкими стенками, которое обычно заполнено межклеточной жидкостью. Размеры бывают различны и зависят от происхождения кисты.
Зачастую почти все причины являются лишь вторичными, приводя лишь к острому течению кистоза. Киста может формироваться ещё во время пренатального периода развития плода, однако остается незначительных размеров до момента обострения и активного роста. Её развитию может послужить травма, стресс, падение иммунитета.
- Эпителиальная киста копчика и симптомы образуются по причине:
- Травм в области крестца;
- Потливости в области крестца и копчика;
- Переохлаждения;
- Снижения иммунитета;
- Малоподвижного образа жизни;
- Плохой гигиены.
Травмы в области крестца, копчика и крестцово-копчикового сустава вызывают новообразования в поврежденных тканях, в данном случае будет наблюдаться травматизм подкожно-жировой клетчатки, который вызывает образование новых тканей. Часто подобные травмы происходят зимой, что сочетании с ослаблением иммунитета и переохлаждением вызывает образование патологических тканей. В норме иммунная система уничтожает патологические образования, которые не соответствуют нормальным клеткам организма. Такой же процесс происходит и с раковыми клетками, потому при ослаблении иммунитета могут возникнуть опухоли.
Советуем прочитать: периневральная киста на уровне s2 позвонка.
Киста начинается незаметно для человека, поскольку образование развивается медленно.
Потливость увеличивает повреждение поверхностных тканей, при запущенной гигиене может вызвать загноение, которое ускорит процесс, увеличивающий эпителиальный копчиковый ход. После утончения стенки происходит процесс открытия кисты, которое сопровождается кровотечением, отделение гноя и болью. У копчикового хода будет заметны симптомы воспаления.

Переохлаждение может вызвать некроз жировой ткани. В жировой ткани депонируется большое количество воды, которая является хорошим теплопроводником. Это приводит к переохлаждению жировой ткани, её разрушению. При локализации на уровне копчика, подкожные некрозы протекают без значительных поражений, поскольку находятся вдалеке от органов. При разрушении освободившееся место заполняется межклеточной жидкостью.
Если поражения достаточно большие, то участок закрывается эпителиальной тканью, которая образует стенки кисты. Эпителиальный копчиковый ход развивается, если не остановить этот процесс.
Снижение иммунитета часто приводит к образованию разных образований. Одна из функций лейкоцитов – уничтожение клеток, который имеют мутировавший набор ДНК и РНК. В случае ослабление, лейкоцитов становится недостаточно, дабы уничтожать клетки. Через какое-то время процесс становится невозможным из-за модификации распознающего аппарата лейкоцита, который начинает воспринимать больную опухолевую клетку как здоровую.

Малоподвижный образ жизни в целом негативно влияет на позвоночник – развиваются остеохондрозы, ухудшаются межпозвоночные диски, защемляются нервные корешки и окружающие позвонки ткани. К таким тканям относится и жировая клетчатка. Процесс протекает схоже с некрозом при переохлаждении. Образуется кистозный пузырек, который разрастается и заполняется жидкостью. Эпителиальный копчиковый ход в таком случае образуется из-за истончения покровных тканей.
Стадии заболевания
Выделяют две стадии – кисты и дермоидной кисты. Первая является лишь образованием кисты в жировой клетчатке. Она может не давать видимых симптомов в течении долгих лет и обнаружиться случайно лишь при общей магнитно-резонансной томографии. Дермоидная киста характеризуется образованием свища. Данное состоение является острым, образуются гнойники, воспаляются лежащие рядом органы. Подобное состояние требует незамедлительного лечения.
Симптомы
Поскольку заболевание может долгое время протекать бессимптомно, основные симптомы выделяют на стадии сильного увеличения кисты в размерах и образования дермоидной кисты. На стадии увеличения кисты выделяют:
- Боль в области ягодиц;
- Образование уплотнения на ягодичной складке;
- Покраснение и отёк;
- Врастание волос в кожу;
- Интоксикация.
Боль в области ягодиц связывается с ущемлением нервных тканей, которые лежат в копчиковом и крестцовом сплетении. Боль может принимать дергающий, непостоянный характер. Это будет симптомами образования нагноений в кисте, которые периодически выделяют гной. При гное будут заметны также и симптомы интоксикации – бессонница, температура, головная боль и при крайних случаях – рвота.

Боль может усиливаться при изменении положения – при ходьбе или сидении. В таком случае следует немедленно обратиться к врачу, поскольку кроме кистоза возможны повреждения копчика, его заворот или начальные стадии остеохондроза. Киста будет пальпироваться как уплотнение, болезненное на нажим. По своей структуре оно будет напоминать плотную инфильтрацию. Важно сильно не давить на уплотнение, поскольку можно спровоцировать разрыв кисты и выход содержимого в ткани. Также усилия могут вызвать разрыв поверхностных тканей.
Для дермоидной кисты и копчикового хода характерны следующие симптомы:
- Свищ;
- Абсцесс в области копчика;
- Остеомиелит;
- Парапроктит и проктит;
- Экзема кожи.
Свищ – патологическое и неестественное сообщение между окружающей средой и внутренними частями организма. Внешне это будет выглядеть как дырочка на уровне копчика, которая оканчивается в жировых тканях, кости или, в наиболее тяжелых случаях, в прямой кишке. Как последствия свища могут возникать различные поражения тканей.
Остеомиелит является гнойным поражением костей. Гной, которые образуется в кисте, будет отравлять окружающие ткани.
Наиболее тяжелым будет крестцовый остеомиелит, который вызывает повреждение тканей спинного мозга и как следствие может привести к потере активности нижних конечностей и при развитии заболевания – к смерти. Парапроктитом и проктитом являются заболевания прямой кишки и окружающих тканей, характеризующиеся поражением тканей и развитием воспалительных процессов. Киста копчика и крестца у мужчин может также задевать простату, вызывая гнойный простатит.
Экземой называют хроническое воспаление тканей, в данном случае – верхних слоёв кожи. Они приводят к воспалению, болезненности и отёку.
Лечение
Наиболее распространенным лечением является хирургическое вмешательство по вырезанию кисты и сшиванием кожи. Методики различны, однако суть операции в одном – киста полностью удаляется из жировой ткани, а место вырезки сшивается между собой, образуя шов. Врачами выделяют следующие методики:
- Метод открытой раны;
- Метод закрытой раны;
- Метод Баска;
- Метод Каридакиса.
Методы открытой и закрытой раны схожи. Операция начинается с иссечения кожи вокруг кисты, место определяется либо МРТ, либо рентгеном. После этого все содержимое кисты удаляется, ходы прочищаются. При методе открытой раны края подшиваются внутрь, ко дну раны. Это увеличивает срок заживления до 4-8 недель, однако препятствует развитию рецидивов и повторных кист.
При закрытой ране оставляют небольшое отверстие для дренажа, куда вставляется дренажная трубка для гноя. Остальная часть раны сшивается между собой, образуя шов. Метод гарантирует более быстрое восстановление – около 2-3 недель, однако повышается шанс образования повторных загноений и образования вторичной кисты.
Метод Баска представляет собой иссечение с удалением кисты, при котором свищи в дальнейшем используют для постановки дренажа.
Это позволяет быстрее ускорить процесс заживления, поскольку для метода требуется меньшая область разреза. Копчиковая киста отлично поддается лечению данным методом, и при наличии вторичных свищей он используется как рекомендованный. Метод Каридакиса представляет собой смещение сечение в сторону срединной линии между ягодицами. Это позволяет улучшить скорость заживления и почти не оставляет неестественных шрамов на теле, поскольку хирургический шов со временем быстро уменьшается и становится незаметным на ягодичной линии.
Почти всегда операции по удалению проводят под местной анестезией, поскольку на этом уровне не имеется большого количества важных нервных сплетений или сосудов. В целом, прогноз к операции положительный, осложнения возникают редко. Трудность представляется в случае, если патология осложнена протекающими гнойными процессами тазовых органов и костей. Не смотря на кажущуюся незначительность заболевания, не стоит медлить с обращением к врачу. Стоит отдавать отчет своим действиям, поскольку замедлением и противоборством процессу лечения можно нанести только больший ущерб своему организму.
| Ваш отзыв на статью |
pozvonochnik.guru
Киста копчика – причины, симптомы, лечение и возможные осложнения / Interests / Лента.co
Читать оригинал публикации на womanadvice.ru
Это заболевание встречается в большей степени у мужчин, редко у женщин. Может иметь как врожденный характер, так и образоваться после рождения. Проявляется киста копчика в возрасте от 15 до 30 лет. Внешне выглядит, как небольшое, похожее на свищ, отверстие, расположенное в области ягодичной складки на расстоянии 8-10см от заднего прохода (ануса).
Киста копчика – причины
В случае врожденного заболевания, оно образуется еще на стадии развития эмбриона в утробе матери. Происходит это по причине неправильного формирования плода: возникает дефект хвостового отдела зародыша. Он представляет собой образование эпителиального канала под межъягодичной складкой в крестцово-копчиковой зоне тела. В течение жизни такая копчиковая киста проявляется редко, абсцесс начинается только после негативного внешнего воздействия – травм, ушибов, переохлаждения.
К приобретению же заболевания после рождения, по мнению медиков, приводит наличие у человека обильного волосяного покрова в данной области. Во время взросления организма происходит неправильная эскалация волос между ягодицами, и со временем они начинают врастать в кожный эпидермис, образуя заболевание. Кроме этого, киста копчика может образоваться у человека от таких факторов:
- блокирование кожных пор волосяными фолликулами;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- слабый иммунитет организма, и как следствие – приобретение инфекционных болезней, вызывающих образование и воспаление кисты копчика;
- сильное переохлаждение крестцово-копчиковой области тела;
- травмы, ушибы, другие повреждения данной зоны.
Киста копчика – симптомы
Чтобы определить болезнь, не требуется применения специального оборудования. Это можно сделать при визуальном осмотре, но на начальной стадии установить точный диагноз, какая образовалась киста области копчика, может лишь врач. Симптомы заболевания могут быть схожи и с другими, менее опасными, патологиями. Но чтобы обезопасить себя, при первых же сигналах рекомендуется обратиться в больницу. Основные признаки кисты копчика:
- появилось ощущение дискомфорта в области копчика;
- создается впечатление, что в верхней части ягодичных складок находится инородное тело;
- болезненные ощущения при ходьбе, сидении;
- воспаление или покраснение в крестцово-копчиковой зоне;
- при запущенной форме на коже в области копчика появляются похожие на свищ отверстия, через которые сочится гной.
Пилонидальная киста копчика
Данная разновидность заболевания относится к приобретенным в течение жизни патологиям. Пилонидальная киста на копчике в 90% случаев возникает по причине обильного волосяного покрова у человека в области межъягодичных складок. Волосы растут с повышенной активностью, и, забивая своими луковицами поры, начинают врастать в кожу. Вследствие чего происходит заражение и воспаление эпителия – клеток эпидермиса и слизистых внутренних органов.
Когда волосы начинаю врастать, организм производит естественную защитную реакцию на проникновение внутрь себя инородного тела. Он ограждает себя от опасности, пытаясь изолировать неприемлемый объект: заключает его в гнойную оболочку и выталкивает обратно. Такая киста копчика, то есть гнойное воспаление, содержит в себе не только сами волосы, но и попавшие вместе с ними омертвевшие клетки, вредные бактерии.
Дермоидная киста копчика
Этот вид патологии относится к врожденным заболеваниям. Дермоидная киста на копчике у женщин встречается гораздо чаще, чем остальные разновидности этого недуга. Она появляется еще в утробе матери во время формирования зародыша и связана с нарушением нормального развития эмбриона. Возникает такая киста копчика потому, что в эпителии в районе нижней части позвоночника (атавизм хвоста) у плода образуются противоестественные сальные железы.
Эпителиальный копчиковый ход
Образуется в верхних слоях кожного покрова человека. Эпителиальной может быть как врожденная киста копчика, так и образовавшаяся в обычных условиях. Заболевание представляет собой скопление инородных объектов в подкожно-жировом слое в межъягодичных складках крестцово-копчиковой области. Воспаление и скопление гноя может начаться и после переохлаждения или при механических повреждениях этого места.
На ранней стадии болезнь не приносит человеку неудобств или дискомфорта: вредные вещества выходят через небольшие свищевые отверстия в верхней части ягодичных складок. По мере же развития недуга, при накоплении в кисте большего количества грязи и бактерий, этих отверстий начинает не хватать, и на копчике образовывается широкий канал для вывода гноя.
Киста копчика – диагностика
Заболевание полностью изучено современной медициной и не представляет сложности для его выявления. Главное для проведения эффективного лечения – точно определить, где расположена киста. Так как выходы (свищи) на поверхности кожи могут не совпадать с локацией воспаления внутри организма. При запущенной форме, когда свищ уже образован, и гнойные накопления начали выходить наружу, обнаружить кисту можно после визуального осмотра. Чтобы провести диагностику и удаление кисты копчика на ранней стадии, потребуется применение специального оборудования:
- компьютерной диагностики;
- томографии – МРТ кисты копчика;
- рентгена.
Киста копчика – лечение
Способ, которым будет производиться избавление от недуга, зависит от формы и вида заболевания, точного места расположения кисты в области копчика. Перед тем как лечить копчиковую кисту, необходимо точно установить причины ее возникновения. Если это были попавшие под кожу вредные бактерии, потребуется их удаление, чистка. Если же причиной стали травмы, ушибы или переохлаждение, то на ранней стадии допустимо ограничиться применением препаратов снимающих воспаление. В любом случае, когда возникла киста копчика, симптомы и лечение может определить только специалист.
Киста копчика – лечение без операции
Терапевтические методы эффективны только на ранних стадиях. Но даже в этих случаях курс и способы лечения должен устанавливать врач, например:
- Принимать антибиотики от кисты копчика (Кефзол, Левомицитин, Доксициклин) и кортикостероидные препараты (Гидрокортизон).
- Прогревать место локализации воспаления домашней грелкой.
- Ставить компрессы из настойки календулы, прополиса или отвара зверобоя.
- Натирать воспаленное место луковым соком.
Безоперационное лечение, как правило, проводится только при образовании кисты от переохлаждений, механических повреждений, если внутрь организма не проникли вредные бактерии, инородные тела, и не произошло нагноение. Редко применяется при эпителиальной кисте, когда побудители болезни расположены не глубоко в верхних слоях кожи.
Киста копчика – операция
Это самый распространенный и результативный способ избавления от недуга. Операция по удалению кисты копчика позволяет полностью очистить локацию воспаления от образовавшихся нагноений, и бесследно ликвидировать возбудители болезни. Хирург удаляет не только попавшие в организм инородные объекты и появившиеся абсцессы, но и сам эпителиальный канал. Если возникла киста копчика, удаление лазером станет не только эффективным, но и щадящим методом. Его преимущества:
- Лазерный луч направляется непосредственно на оболочку кисты. Он не повреждает ближайшие здоровые ткани в области копчика.
- Такая операция копчиковой кисты не допускает излишнего кровотечения: лазер автоматически запаивает нарушенные кровеносные сосуды.
- На теле остается гораздо меньше следов оперативного вмешательства: шрамов, рубцов, следов от скальпеля.
Рецидив кисты копчика
Возврат заболевания возможен при неправильном или некорректном его лечении. Часто рецидивы после удаления кисты копчика происходят по вине самих пациентов. Если человек не придерживается рекомендаций врача, например, не исключает физические нагрузки. Чтобы избежать повторных воспалений, необходимо пройти полноценный послеоперационный курс лечения:
- прием антибиотиков;
- регулярные перевязки;
- наблюдение у врача не меньше месяца (в зависимости от сложности операции).
Киста копчика – последствия
Если не принять своевременные меры, то заболевание начинает прогрессировать и поражать соседние органы, вызывать раковую опухоль. При полном отсутствии лечения недуг может привести к очень мучительному летальному исходу. Чем опасна киста на копчике, в некоторой степени зависит от ее разновидности, но при любых обстоятельствах во время запущенной формы начинают расширяться существующие и образовываются новые каналы выхода гноя. Они проникают в другие ткани и внутренние органы организма.
Любую болезнь легче победить на ранней стадии развития, а предупредить ее можно проводя соответствующую профилактику. Поэтому, если возникли подозрения на образование кисты в области копчика, необходимо срочно пройти диагностику. Рекомендуется посетить врача и в случаях, когда в роду ранее встречались подобные заболевания. Доктор укажет, какие необходимо принять профилактические меры, чтобы в будущем исключить вероятность появления кисты.
lenta.co