3 способа диагностики туберкулеза. Диагностика туберкулеза у детей
Методы диагностики туберкулеза легких у детей
Так как туберкулез в наше время стал распространенным заболеванием, то важно рассмотреть методы диагностики туберкулеза у детей. Это позволит на самых ранних стадиях выявить болезнь. Как результат, будет начато своевременное лечение.

Благодаря такому подходу можно избежать серьезных осложнений.
Распространенные методики диагностики туберкулеза у детей
Сначала определим основные способы диагностики туберкулеза у детей. Первое, что сделает врач, если к нему обратятся с жалобой, это осмотрит пациента.
Клинический осмотр поможет выявить признаки болезни. К примеру он обратит внимание, что ребенок похудел. Также проверит, в каком состоянии находятся лимфатические узлы, нарушена ли амплитуда движений грудно клетки, когда больной дышит.
Такой осмотр не может дать достоверного результата. Для этого необходимы другие анализы.
Но благодаря такому подходу можно определить, нужно ли отправлять пациента специально обследоваться. К тому же врач приблизительно узнает, какова клиническая картина недуга.
Затем проводится ранняя диагностика туберкулеза у детей, которая подразумевает качественное обследование. Ее проводят, когда были замечены следующие симптомы:
- Кашель на протяжении долгого времени.
- Отхаркивание кровью.
- Повышенная температура.
- Потливость.
- Ребенок постоянно устает.
- Снизилась работоспособность.
У больного спросят, не было ли у него контакта с теми людьми, которые уже имеют диагноз туберкулеза. При подозрении на туберкулез, ребенка отправляют проходить обследования.
Для взрослых обычно назначают рентген. Благодаря ему можно узнать, есть ли очаги поражения в легких. Для детей же есть другие методы.
Проба Манту при туберкулезе у детей
Реакция Манту практикуется уже долгое время. С помощью ее определяют наличие микобактерии туберкулеза.
В чем суть метода
Под кожу ребенка вводят туберкулин. Это антиген микобактерии болезни.
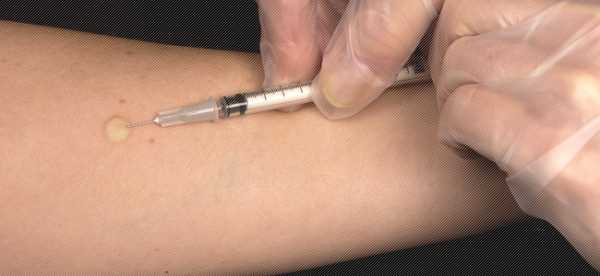
Размеры папулы, которая получилась, помогают определить реакцию иммунитета:
- Для нормального показателя она должна быть примерно 5-16 мм.
- Если папула вовсе отсутствует, то делается следующий вывод: микобактерия отсутствует в организме или иммунитет не способен произвести реакцию на антиген из-за того, что сильно ослаблен. В последнем случае важно провести дополнительную диагностику.
- Если организм уже имеет клетки антигенов или если ребенок контактировал с человеком, страдающим туберкулезом, то папула будет иметь размеры больше 16 мм.
Но этот метод не имеет высокий показатель надежности, ведь были случаи, когда результаты показывали неправдивую картину. Поэтому активно начала применяться ПЦР диагностика туберкулеза у детей. В чем суть метода, рассмотрим далее.
ПЦР диагностика при туберкулезе у детей
Другими словами это полимеразная цепная реакция. Она имеет больший приоритет по сравнению с пробой Манту.
Однако имеет специфический подход. Она способна диагностировать туберкулез разных типов локализации и это дает возможность получить более точный результат.
Генная инженерия
Этим методом выявляются вирусные заболевания. Основой методики являются методы генной инженерии.
Ее активно применяют в таких отраслях медицины, как:
- — микробиология;
- — иммунология;
- — вирусология.
- к

Методика является универсальной. Небольшое количество материала позволяет установить точный диагноз. Примечательно, что выявление инфекции возможно на первых ее стадиях – в первые часы.
Благодаря этому можно выявить болезнь до того, как проявится ее симптоматика.
Метод имеет следующую суть:
- Специалист получает фрагменты генома (частицы ДНК) для материала исследования.
- Затем происходит биосинтез материала.
- И после этого можно определить класс микроорганизмов, которые получили во время этого молекулярно-генетического метода.
На первый взгляд может показаться, что процесс сложный. Однако по времени он будет меньше, в сравнении с другими способами.
Выявление микроорганизма происходит практически сразу – спустя несколько часов. При этом не нужно делать анализы, чтоб выделить их из среды.
Также нет необходимости выращивания их в искусственной питательно среде. Главное иметь для анализов маленькую часть фрагмента нити ДНК (возбудитель инфекции). Проводится исследование в пробирках.

Для того, что провести это исследование необходимо иметь в наличии выделения человека:
- — мокроту;
- — слизь;
- — кровь;
- — эякулят;
- — содержимое желудка.
- к
Весь этот материал помещают в специальный физиологический раствор. После чего происходят три этапа анализа.
- Выделяются фрагменты ДНК при помощи специально подобранной жидкости.
- Происходит помещение раствора в термостат. Там его подвергают амплификации фрагментов ДНК.
- Распознают ДНК возбудители, которые провоцируют заболевание.
Недостаток метода
Есть один недостаток этого метода. В результате обследование невозможно отличить живой возбудитель от мертвого.
То есть больной, который уже вылечился от болезни обычно имеет в организме эти остатки. А из-за анализа можно ошибочно определить, что в нем еще есть инфекция.
Для того, что убедиться в правдивости результата проводят серологическое исследование.
Анализ крови при туберкулезе у детей
Диагностика туберкулеза у детей по крови может быть разных видов. Вот распространенные методы:
Иммуноферментный анализ
Определяет наличие антител к бактерии, вызывающей туберкулез. То есть анализ помогает узнать, способен ли организм сам оказывать сопротивление.
Параллельно с этим исследованием необходимо проводить и другие. Точности этот анализ не гарантирует.
Получить его результат можно спустя пару часов. Однако используется он только в тех местах, где люди редко инфицируются.
Общий анализ
Сбор этого анализа происходит при воспалительном процессе, когда точно не известно по какой причине он происходит. По этому анализу невозможно определить проявление туберкулеза.
Однако с помощью его определяют, увеличены ли лейкоциты и палочко-ядерные нейтрофилы.
Если это так, то есть подозрение на инфицирование.
Другие методики дигностики туберкулеза у детей
Квантифероновый тест
Сейчас распространены современные методы диагностики туберкулеза у детей. К таким можно отнести квантифероновый тест. Он способен выявить активный и скрытый туберкулез.

На основе этого лабораторного метода выявляется наличие в крови специфического интерферона, свидетельствующего о наличии болезни.
Проводят исследование в пробирке, что позволяет избежать погрешности, ведь на анализ не влияют внешние факторы. Если результат положительный, то это 100% показатель наличия инфекции.
Для этого метода не характерны противопоказания и побочные реакции. Болезнь и вакцинация ребенка не влияет на результат.
Т-клеточный маркер туберкулеза
Другим методом, который стал известен совсем недавно, является ТАМ-ТВ. Дословная его расшифровка Т-клеточный маркер туберкулеза.
Для определения заболевания производится целый ряд сложных лабораторных исследований. Благодаря ему происходят реакции между клетками в организме, и выявляется есть ли в них кластер. По этому определят присутствие болезни.

И хотя методика появилась недавно, ее уже активно используют. Это высокочувствительный метод. Его применяют даже тогда, когда исследование мокроты показало отрицательный результат.
У некоторых детей не удается взять для исследования мокроту, но эта методика позволяет проводить экспресс-диагностику и в таком случае.
Диаскинтест
Есть и дополнительные методы диагностики туберкулеза у детей. К примеру, диаскинтест.
Актуален в тех случаях, когда необходимо исключить ложную реакцию Манту. У этого метода есть определенные плюсы:
- — способность уточнить реакцию Манту;
- — исключение возможной ошибки;
- — проведение анализа для тех, кто против Манту.
- к

Этот тест поможет определить точный показатель заболевания. Ведь бывает, что ребенок заражен непатогенным видом микобактерии. Она может быть похожа на туберкулезную, но не вызывает заболевания.
Возможно применения обследования для тех детей, которые прошли пробу Манту и в результате получили резко положительную реакцию.
Если реакция Манту спорная и вызывает много сомнений, то используют этот тест.
Есть дети, которые имеют аллергию на туберкулин, а это может мешать достоверным исследованиям. Для таких детей не рекомендуется делать пробу Манту, но Дискинтест для них будет спасением.
Результат обследования будет точным и выявит инфекцию именно у того ребенка, который на самом деле болен. Проводят обследование в основном после того, как провели пробу Манту, чтоб уточнить ситуацию.
Как видно, диагностика туберкулеза у детей без манту также возможна и показывает даже более достоверные результаты.
moilegkie.com
Туберкулез у детей - причины, симптомы, диагностика и лечение
Туберкулез у детей – инфекционное заболевание, протекающее с образованием специфических воспалительных очагов (туберкулезных гранулем) в различных органах. Туберкулез относится к группе социально опасных заболеваний, поскольку в последние десятилетия отмечается неуклонный рост заболеваемости не только среди взрослых, но также среди детей и подростков. Заболеваемость детей туберкулезом в целом по России в последние годы составила 16-19 случаев на 100 тыс. человек, а инфицированность детей в возрасте до 14 лет микобактериями туберкулеза – от 15 до 60%, что отражает общую неблагоприятную эпидемическую ситуацию и наличие большого «резервуара» тубинфекции. Первостепенную задачу педиатрии и фтизиатрии на настоящем этапе представляют профилактика и раннее выявление туберкулеза у детей.
Причины туберкулеза у детей
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод. Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети, не получившие вакцинацию БЦЖ в период новорождённости; ВИЧ-инфицированные; длительно получающие лечение гормонами, цитостатиками, антибиотиками; проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях; часто болеющие дети; страдающие сахарным диабетом и др. В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах.
Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Классификация туберкулеза у детей
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
III.Туберкулез других локализаций у детей:
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Типичен длительный беспричинный субфебрилитет, на фоне которого появляются температурные свечи до 38-39°С; отмечается повышенная потливость особенно во время сна. Туберкулезная интоксикация сопровождается специфической реакцией лимфоузлов – их множественным увеличением (микрополиаденией).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика туберкулеза у детей
Многообразие клинических «масок» и проявлений туберкулеза у детей создает определенные трудности в своевременной диагностике заболевания. Поэтому дети с подозрением на туберкулез в обязательном порядке должны направляться педиатром на консультацию к фтизиатру.
В настоящее время для массового выявление туберкулеза среди детей в качестве скрининг-теста используется проба Манту с 2 ТЕ. В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
В специализированном противотуберкулезном учреждении проводится комплексная диагностика, включающая сбор анамнеза с выявлением возможных источников и путей заражения, оценкой динамики туберкулиновых проб и жалоб; физикальное, инструментальное и лабораторное обследование.
Рентгенография грудной клетки при различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости. Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
В условиях противотуберкулезного диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (проба Манту, Диаскин-тест, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика туберкулеза у детей
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
www.krasotaimedicina.ru
Диагностика туберкулеза у детей
План статьи: 1. Как выявляется туберкулез у детей 2. Диагностические методыТуберкулёз крайне легко подхватить, но очень трудно вылечить. Плюс ко всему как сама болезнь, так и её лечение оставляет после себя массу негативных последствий для организма, которые могут отразиться не только на здоровье ребёнка, но и на его развитии. Так как большая часть болезни протекает абсолютно бессимптомно, а возможность от неё избавиться без последствий существует только на ранней стадии, предусмотрена обязательная диагностика туберкулёза у детей, призванная выявлять не только болезнь, но и наличие вероятности её развития.
Как выявляется туберкулез у детей
Обычно туберкулёз у детей выявляется только при профилактическом обследовании, однако, заподозрить неладное можно по следующим признакам:
- ослабленный иммунитет;
- плохое питание;
- плохие жизненные условия;
- стрессы;
- периодические контакты с заражённым;
- отставание в развитии;
- бледность;
- слабость;
- утомляемость;
- потеря или медленный набор веса;
- периодическая субфебрильная температура.

Присутствие у ребёнка любого из них может стать последствием или причиной заражения туберкулёзом, крайне широко распространенным вокруг, особенно в условиях города.
Диагностические методы
Обычно профилактическая проверка на туберкулёз осуществляется путём постановки туберкулиновых проб, представленных реакцией Манту и диаскинтестом. Обе пробы проставляются и проверяются аналогично:
- Активное вещество вводится под кожу при помощи инъекции.
- Три дня пробу нельзя тревожить, тереть, обрабатывать чем-либо.
- Через 72 часа проверяется результат.
Положительный результат проявляется образованием папулы, которая появляется из-за местной аллергической реакции на препарат, которая свидетельствует о том, что иммунная система знакома с компонентами введённого вещества.
Разница между пробами заключается в точности и характере результата:
- Диаскинтест содержит именно человеческие антигены только к активным патогенным бациллам туберкулёза, а потому положительная реакция говорит о развитии у пациента туберкулёза.
- Манту же состоит из туберкулина – частичек мёртвых микобактерий туберкулёза и их характерных белков, из-за чего иммунитет может выдать положительную реакцию при заражении непатогенными формами микобактерий, при присутствии внутри организма остатков прививки БЦЖ или латентной формы туберкулёза, которая может развиться в полноценное заболевание. Поэтому Манту довольно редко выявляет настоящее заболевание и чаще всего является показателем склонности ребёнка к заболеванию, которая требует профилактических мер по усилению иммунитета.

Туберкулиновые пробы дёшевы, просты в применении, информативны и точны, однако, из-за того, что характерные белки бацилл туберкулёза являются сильными аллергенами, у многих на туберкулиновые пробы развивается сильная аллергическая или гиперрергическая реакция. На такие случаи есть довольно сложные и дорогостоящие методы как определить туберкулёз у ребёнка по анализу крови.
Методы диагностики туберкулёза у детей по крови насчитывают четыре разновидности:
- ПЦР – полимеразная цепная реакция – самый дорогой сложный вид диагностики, при помощи методов генной инженерии. В данном случае производится анализ крови пациента на частички ДНК патогенных бацилл. Данный вид диагностики не только очень точен, но и иногда позволяет даже выявить источник заражения.
- Иммуноферментный анализ – анализ крови на наличие антител в крови к микобактериям, в группу которых входит туберкулёз и еще довольно много других микроорганизмов. Этот анализ даже менее информативен, чем Манту, потому что антитела к микобактериям в крови могу присутствовать не только в случае инфицирования не патогенными формами микобактерий, но и по причине проживания в регионе с высоким распространением туберкулёза.
- Интерфероновый тест довольно распространен и представляет собой вариант проведения манту в пробирке, когда в образец крови вводится туберкулин или живые бациллы, а затем наблюдается реакция лимфоцитов в виде массового продуцирования антител в случае заражения.
- Квантифероновый тест – более усовершенствованный и сложный аналог интерферонового, когда выявляется не просто выделение антител, а выделение антител к патогенной активной форме МБТ. В данном случае можно провести аналогию с диаскинтестом.
Сейчас также набирает популярность недавно разработанная технология БАКТЕК, которая является автоматическим анализом любого биологического образца на наличие патогенных бацилл с одновременной их проверкой на резистентность к лекарствам при помощи специального аппарата БАКТЕК. Единственный минус технологии – длительность исследования, которая составляет от двух до пяти недель, что всё-таки быстрее обычного ручного посева.

Среди способов как выявить туберкулёз у ребёнка присутствует анализ мокроты и аппаратная диагностика. Анализ мокроты производится путём посева с последующим окрашиванием по Цилю-Нельсону, но из-за особенностей строения организма не производится у маленьких ребятишек, так как изъять их мокроту очень сложно.
Аппаратная же диагностика путём проведения флюорографии, томографии или рентгена в профилактических целях проводится только у взрослых, так как позволяет выявить заболевание только после того, как оно нанесёт вред тканям лёгких. У детей аппаратное обследование производится только для контроля за протеканием уже имеющегося недуга.
Современное законодательство позволяет родителям подписывать отказ от профилактической проверки на туберкулёз у детей, однако, не стоит жалеть на неё времени, так как данное заболевание по-прежнему имеет огромную распространенность, а прививка БЦЖ не является защитой от заражения, потому что её основная цель – предотвращение развития открытой формы заболевания в случае заражения в будущем, а не защита ребёнка, как многие предполагают.
vlegkih.ru
Туберкулез у детей - симптомы, лечение, первый признак, диагностика
Туберкулез у детей – это заболевание, основная разновидность которого у детей — первичная туберкулезная интоксикация. На первом месте стоят симптомы интоксикации, вызванные токсинами, которые выделяются микобактериями туберкулеза в процессе своей жизнедеятельности. Часто малозаметные первоначальные изменения в состоянии ребенка проходят незамеченными и прогрессируют в еще более серьезные и опасные разновидности туберкулеза у детей, это вторичные формы туберкулеза. Палочка Коха способна вызывать патологические проявления в любых органах и тканях, этим и объясняется многообразие проявлений туберкулеза у детей. Палочка не способна жить лишь в придатках кожи, ногтях, волосах, а также зубах.
Причины туберкулеза у детей
Возбудителем туберкулеза у детей является широко известная микобактерия туберкулеза или, второе ее название, палочка Коха.
Бактерия туберкулеза представляет собой палочку, граммположительную при окраске. При исследовании на питательных средах растет очень медленно, ожидание выросших колоний может затянуться до 60 дней.
Палочка Коха способна образовывать дремлющие формы с низкой метаболической активностью, а также L-формы, отличающиеся утолщенной клеточной стенкой и практически полным отсутствием обмена веществ в клетке. Существованием этих двух форм объясняются трудности в лечении, а также проведение профилактических курсов лечения при любых формах туберкулеза у детей, т.к. данные формы часто проявляют устойчивость к воздействию противотуберкулезных препаратов. С этим связана и длительная персистенция палочки в организме человека.
L-формы способны возвращаться в активное состояние и размножаться, как только появляются благоприятные для жизнедеятельности палочки условия. На этом этапе они приобретают чувствительность к лечению специфическими препаратами.
Источником заражения туберкулезом у детей и у взрослых, является человек-бактериовыделитель т.е. страдающий открытой формой туберкулеза. При этом микобактерия туберкулеза выделяется в окружающую среду при кашле, чихании, разговоре, с капельками мокроты. Это, так называемый, воздушно-капельный путь передачи. Палочка Коха также выделяется со слюной во время еды, остается на посуде, из которой больной принимал пищу.
Если члены семьи пользуются той же посудой, что и бактериовыделитель, то возможен бытовой путь заражения. Алиментарный путь заражения характерен для детей, находящихся на грудном вскармливании, в случае если мать имеет активную форму туберкулеза. При этом поражаются мезентериальные лимфатические узлы, что отличает эту форму туберкулеза у детей от других форм.
Описана возможность пылевого пути распространения палочек Коха. С мокротой и слюной микобактерия попадает на землю, где в высохшем состоянии может сохраняться до 18 дней. При уборке территории или неблагоприятных погодных условиях частицы пыли поднимаются в воздух и вместе с вдыхаемым воздухом могут попасть в дыхательные пути окружающих людей. Особенно подвержены такому механизму передачи бактерий маленькие дети в силу своего невысокого роста.
Внутриутробный путь передачи редок, но возможность его не исключена.
После вдыхания аэрозоля, содержащего палочку Коха, она оседает в периферических отделах легких. Если иммунная система оказалась некомпетентной в борьбе с микобактерией туберкулеза, то она оседает в легких с формированием первичного очага. Часть возбудителя проникает в лимфатические пути и разносится по лимфатическим узлам, в которых вызывает воспалительные изменения. При прогрессировании процесса воспаление сменяется участками казеозного некроза в центре лимфоузла. При разрушении ткани лимфоузла происходит распространение (диссеминация) возбудителя в организме.
Генерализация процесса через кровь всегда сочетается с лимфогенной генерализацией. При этом из очага казеозного расплавления микобактерии могут поступать не одномоментно, а порциями в течение длительного времени. Если с началом дессиминации не произошло начало лечения, то во вторичных очагах оседания микобактерий происходит массивное разрушение ткани с образованием каверны. Образование каверны связано также с закупоркой казеозными массами питающих участок легкого кровеносных сосудов.
При образовании каверн реализуется возможность бронхогенного распространения процесса, а также возможность заражения окружающих людей.
Первый признак туберкулеза у детей
Пик инфицированности туберкулезом приходится на возраст от трёх до шести лет, когда ребенок начинает активно посещать детские коллективы.
Формы туберкулеза у детей имеют свои особенности у различных возрастных групп детей. В младенческом возрасте иммунная система имеет слабую локализующую способность, лимфоидная ткань плохо выполняет свои защитные функции, альвеолы легких склонны спадаться с образованием ателектазов, плюс к этому у младенцев плохо развит кашлевой рефлекс. В силу этих возрастных особенностей имеется склонность к гематогенному и лимфогенному распространению процесса. Первичные формы туберкулеза у детей раннего возраста быстро переходят во вторичные. Для детей раннего возраста характерны миллиарный туберкулез, первичный туберкулезный комплекс, менингит туберкулезного происхождения.
По мере взросления организма ребенка, склонность к генерализации процессов угасает, иммунитет приобретает способность к ограничению очага инфекции. Поэтому у детей предшкольного и школьного возраста чаще развивается туберкулез лимфатических узлов внутригрудных и периферических. Это те формы туберкулеза у детей, которые протекают с малозаметной симптоматикой.
У детей подросткового возраста также имеются свои особенности течения заболевания. Как известно, в этом возрасте происходит гормональная перестройка организма, что определяет развитие гематогенной диссеминации, а также развитие инфильтративных изменений в легких. Эти формы заболевания отличаются своим тяжелым течением.
Туберкулез у детей младшего возраста начинают подозревать, обычно, после неэффективного лечения пневмонии, когда заболевание проявляет свою устойчивость к лечению обычными антибиотиками. Поздняя диагностика, приводящая к прогрессированию процесса, часто заканчивается летальным исходом.
Первые симптомы туберкулеза у детей часто проходят под маской других заболеваний, например, под видом бронхообструктивного бронхита. Такая ситуация возможна при увеличении внутригрудных лимфоузлов, которые сдавливают бронхи и вызывают симптоматику обструктивного бронхита. Поэтому, если ребенок часто страдает от бронхообструкции, не поддающейся коррекции, необходимо провести специфическую диагностику для исключения туберкулезного процесса.
Первые симптомы туберкулеза у детей часто выявляются как общие проявления, как, например, подъем температуры до 37,0-37,5℃, особенно, по вечерам, наблюдается усиленная ночная потливость, общее недомогание, снижение аппетита.
Туберкулез легких у детей следует подозревать, если у ребенка затяжной кашель, т.е. более трех недель, не поддающийся коррекции обычными средствами.
Симптомы и признаки туберкулеза у детей
Проникновение палочки Коха в организм ребенка вызывает дисбаланс иммунных реакций в клетках, повреждаются мембраны клеток, нарушается обмен веществ, происходит выброс токсинов в кровь. Процесс находится во внутригрудных лимфатических узлах, тут происходят явления микроаденопатии. Эти процессы характерны для туберкулезной интоксикации. Проявляется она в виде симптомов интоксикации. На первом месте находятся функциональные расстройства работы ЦНС. Ребенок становится раздражительным, понижается аппетит, снижается переносимость физических и умственных нагрузок. Возможны кратковременная лихорадка до субфебрильных цифр ближе к вечеру.
У девочек могут быть сбои менструального цикла.
Выражен синдром нарушения работы вегетативной нервной системы. На ЭКГ отмечается аритмия, аускультативно на верхушке сердца можно обнаружить систолический шум.
Отмечается бледность и сухость кожных покровов.
При объективном обследовании можно обнаружить умеренно увеличенные, безболезненные периферические лимфоузлы. Они подвижны, мягко-элластической консистенции. Особое внимание заслуживает надключичная и кубитальная группа лимфоузлов, т.к. именно в них отмечаются изменения.
Длительность туберкулезной интоксикации примерно восемь месяцев. Исходом является развитие соединительнотканных изменений в лимфоузлах, кальцификация, а, возможно и прогрессирование процесса при неадекватном лечении, либо при наличии у ребенка дефицита иммунной системы.
Подавляющее число случаев туберкулеза у детей составляет туберкулез внутригрудных лимфоузлов. Выявляется он при обращении к врачу и проведении рентгенографии грудной клетки, чаще по причине не связанной с палочкой Коха.
Чтобы не путать на снимке возможное увеличение вилочковой железы с увеличенными внутригрудными лимфоузлами, необходимо делать снимок прямого и бокового вида.
Проявляется явлениями обструктивного бронхита устойчивыми к обычной терапии. Характерен битональный тип кашля, который является признаком сдавления крупного бронха. Для этого типа кашля характерны два тона: основной – низкий и высокий – дополнительный тон.
При высокой вирулентности микобактерии начало туберкулеза внтуригрудных лимфоузлов острое, подъем температуры достигает фебрильных цифр, резко выражены симптомы интоксикации.
Наиболее тяжелая форма первичного туберкулеза у детей это ПТК или первичный туберкулезный комплекс. В этот, так называемый комплекс, входят три компонента: участок легкого с зоной воспаления, регионирный лимфоузел и «дорожка» лимфангита, связывающего первые два компонента.
Туберкулез легких у детей связанный с иммунодефицитными состояниями, а также с высокой вирулентностью палочки Коха, имеет острое начало с фебрильной лихорадкой и яркими признаками интоксикации, описанными выше. Также при туберкулезе легких у детей отмечается кашель со скудным отделением мокроты.
Вторичные формы туберкулеза у детей встречаются реже и больше характерны для возраста 13-14 лет. Инфильтративный и очаговый туберкулез легких у детей, это и есть вторичные формы.
Одной из форм туберкулеза внелегочной локализации является туберкулезный менингит. Он встречается у детей преимущественно до пяти лет.
У детей младенческого возраста обращают на себя внимание признаки выраженной интоксикации, появление судорог, развития параличей и парезов, а также поражение черепно-мозговых нервов. Возможно, быстрое развитие гидроцефалии. О нарастающем внутричерепном давлении можно думать при обнаружении выбухающего напряженного большого родничка.
Отмечается лихорадка до 40℃. Менингиальные знаки: ригидность затылочных мышц, положительные симптомы «треножника», Лесажа. Симптом «треножника» определяется так: ребенок при посадке опирается на руки позади ягодиц. Симптом Лесажа или «подвешивания» можно выявить так — при поднятии ребенка за подмышки он подтягивает ножки и сохраняет их в согнутом положении.
При отсутствии должного лечения туберкулезный менингит заканчивается смертью ребенка. Выделяют четыре формы туберкулезного менингита: базальная, мезодиэнцефальная, менинговаскулярная, цереброспинальная. Диагностировать туберкулезный менингит рекомендовано до седьмого- десятого дня заболевания, в этом случае если начало проводиться адекватное лечение, отмечается выздоровление в подавляющем числе случаев.
Характерны при туберкулезе у детей параспецифические реакции, т.е. реакции связанные с токсико-аллергическим воздействием продуктов жизнедеятельности возбудителя. Это может быть ревматоид Понсе, блефарит, полисерозит, аллергический конъюнктивит, параспецифический гепатит, узловатая эритема.
Диагностика и анализ на туберкулез у детей
Для постановки диагноза необходимо провести тщательный опрос родителей ребенка, а также самого малыша. Тщательно собираются жалобы, анамнез жизни и заболевания. Необходимо установить вероятные контакты с людьми больными открытой формой, наличие в окружении ребенка длительно кашляющих взрослых, а также людей из групп риска как, например, лиц вышедших из тюремного заключения. Особое внимание уделяется социально неблагополучным семьям, проживающим в общежитиях, коммунальных квартирах.
У детей до семи лет основным диагностическим тестом является реакция Манту, которая ставится один раз в год детям, имеющим прививку БЦЖ и один раз в шесть месяцев детям, не имеющим такой прививки. После проведения вакцинации БЦЖ проба на туберкулез у детей проводится один раз в год.
Проба на туберкулез у детей в виде реакции Манту не делается в случае индивидуальной непереносимости препарата. Это абсолютное противопоказание.
Существует ряд относительных противопоказаний к постановке диагностической внутрикожной пробы Манту — это: наличие кожных заболеваний в зоне постановки пробы; острые, а также хронические заболевания в стадии обострения; аллергические заболевания в период обострения; установленный в детском коллективе, который посещает ребенок, карантин по детским инфекционным заболеваниям; эпилептические припадки в ответ на укол.
Постановка реакции Манту возможна после снятия карантина в детском коллективе, а также по прошествии двух недель после завершения острого процесса.
Реакция Манту используется для отбора в условиях поликлиники детей инфицированных микобактериями туберкулеза. На консультацию к фтизиатру отбираются дети с «виражом» туберкулиновой пробы; с нарастающей пробой Манту; с гиперчувствительными пробами Манту; с сомнительной или положительной реакцией Манту.
При сомнительных результатах пробы Манту, а также для диагностики аллергических проявлений в случае гиперергической пробы Манту, дополнительно проводится еще одна внутрикожная проба – диаскинтест. Он показывает, есть ли в организме ребенка размножающиеся микобактерии туберкулеза.
Делаются рентгенологические снимки органов грудной клетки, на которых можно увидеть округлую тень, увеличение внутригрудных лимфоузлов, при осложнениях плеврит.
Если в клинической картине присутствует кашель с мокротой, то мокроту, по возможности, необходимо собрать и отправить в лабораторию для обследования на кислотоустойчивые микобактерии туберкулеза. При люминесцентном исследовании КУМ светятся ярко-лимонным цветом.
Рост палочки Коха, обычно, начинается к концу второй недели после посева на питательную среду.
Существуют и ускоренные методы выявления палочки Коха. К ним относятся: аппаратные молекулярно-генетический и культуральный метод. Молекулярно-генетическое исследование (ПЦР) направлено на выявление ДНК возбудителя в предоставляемом материале. Положительная полимеразно-цепная реакция не означает, что человек является бактериовыделителем. Культуральный метод заключается в посеве материала на жидкие питательные среды. Рост микобактерии туберкулеза регистрируется аппаратом. С началом роста микобактерии туберкулеза в аппарате уменьшается уровень кислорода, что регистрируется автоматически.
При подозрении на туберкулезный менингит необходимо провести спинномозговую пункцию. Пункция выполняется в условиях стационара. При этом особенностью ликвора при менингите туберкулезного происхождения является резкое снижение уровня сахара (в норме его уровень составляет 50% от сахара крови). Ликвор прозрачный, вытекает под давлением либо струей, либо частыми каплями, что говорит о повышении внутричерепного давления. В ликворе увеличено содержание белка (в норме 0,2-0,5 г/литр). Цитоз клеток составляет от ста до шестисот (в норме 3-5 в 1 мм3), преобладают лимфоциты.
Лечение туберкулеза у детей
Основная роль в лечении принадлежит химиотерапии. Лечение туберкулеза у детей длительное и связано со сложностями подбора препаратов.
При проведении химиотерапии часть палочек Коха находится в персистирующем состоянии, которые видно только микроскопически, т.к. при исследовании на питательных средах эти формы микобактерий роста не дают. Такая форма существования возбудителя протекает внутриклеточно поэтому необходимы препараты, воздействующие как на размножающиеся палочки, так и на палочки, находящиеся в «дремлющем» состоянии. Такой активностью обладают: Изониазид, Рифампицин, Протионамид, Этамбутол, Циклосерин, фторхинолоны.
Необходимо помнить о возможности развития лекарственной устойчивости, поэтому нужно как можно раньше подавить активность микобактерий. С этой целью назначается не менее четырех противотуберкулезных препаратов. Такая комбинация также позволяет преодолеть лекарственную устойчивость к одному или двум препаратам.
Условно курс лечения туберкулеза у детей подразделяется на два периода: интенсивный курс и фаза продолжения лечения. В интенсивную фазу назначается комбинация препаратов, для быстрого подавления активности размножающихся микобактерий, а также для уничтожения популяции микобактерий с имеющейся лекарственной устойчивостью. Этим целям соответствуют пять основных препаратов: Рифампицин, Изониазид, Пиразинамид, Стрептомицин и Этамбутол. Первые три препарата составляют костяк курса лечения т.к. их действие распространяется на все формы палочки Коха. Назначаются они сроком на два-три месяца.
Затем начинается фаза продолжения лечения, когда основной задачей является поддержка восстановительных процессов в очаге и предотвращение размножения оставшихся палочек.
Суточная доза препаратов должна приниматься одномоментно, без перерывов, для создания и поддержания необходимой концентрации препаратов в организме. Исключение составляют случаи возникновения серьезных побочных явлений, в подобной ситуации суточную дозу лекарственных средств делят на два приема.
Во время лечения назначается также курс витаминотерапии, для поддержания работы иммунной системы используются Левамизол, Метилурацил, Декарис. Рекомендованы также препараты, обладающие антиоксидантной защитой: Тиосульфат натрия, Токоферол. Необходимость этих препаратов продиктована тем, что воспалительные изменения в очагах сопровождаются ярко выраженными процессами перекисного окисления липидов. Группа антиоксидантных препаратов способствует более тщательному и быстрому рассасыванию инфильтративных образований.
Для предотвращения образования грубых соединительнотканных изменений возможно использование препаратов гормонального действия из группы глюкокортикостероидов. Но при этом следует учитывать способность этих препаратов угнетать клеточный иммунитет, что может отрицательно сказываться на течении туберкулезного процесса.
Питание больных должно быть высококалорийным, этим требованиям отвечает стол номер одиннадцать. При лечении туберкулеза у детей рацион больного необходимо обогащать продуктами богатыми кальцием (молоко, творог). Именно эти продукты питания способствуют угасанию воспалительного процесса и снижению аллергизации организма продуктами жизнедеятельности микобактерии туберкулеза.
Диета должна быть богата белками и углеводами. Основная часть углеводов должна поступать вместе с фруктами, ягодами, соками. При отсутствии избытка массы тела больному разрешены в неограниченном количестве хлеб, крупы, сахар.
Чтобы поддерживать аппетит на необходимом уровне следует отдавать предпочтение любимым блюдам, красиво оформленная еда также способствует поддержанию аппетита, выделению пищеварительных соков, а, следовательно, лучшему усвоению питательных веществ. Допускаются любые способы приготовления пищи. Суточная энергетическая ценность рациона должна быть не менее четырёх тысяч килокалорий. Именно такой рацион способен поддержать организм во время борьбы с палочкой Коха.
Во время лечения необходимы длительные прогулки на свежем воздухе. Обычно противотуберкулезные стационары и санатории организуются вне черты города, желательно в хвойном лесу. Объясняется это тем, что хвойные леса обладают антисептическими свойствами.
После окончания курса лечения больной передается в «руки» противотуберкулезного диспансера.
На этапе восстановления после перенесенного заболевания посетить противотуберкулезный санаторий. Больных направляют в горные и степные курорты (Черноморское побережье Кавказа, Крым – Южный берег, Боровое и другие). Длительность пребывания в санатории составляет около двух — четырех месяцев.
Незаменимым кисломолочным продуктом степной зоны курортов является кумыс. Доказано, что после кумысолечения больные хорошо набирают вес (от двух до семи килограммов). Кумыс способствует восстановлению слизистой пищеварительного тракта, рассасыванию инфильтратов.
Больной считается излеченным при исчезновении клинических проявлений, а также лабораторных изменений характерных для туберкулеза у детей. Полная ликвидация бактериовыделения, что подтверждается бакпосевами на питательную среду, а также микроскопически. Плюс рассасывание остаточных явлений в легких, подтверждаемое с помощью рентгенологических снимков.
Профилактика туберкулеза у детей
Профилактические меры, направленные на предупреждение развития туберкулеза у детей связаны, в первую очередь, с вакцинацией БЦЖ, которая защищает ребенка от развития тяжелых и смертельных форм. Первое введение вакцины БЦЖ осуществляется еще в роддоме на третий-седьмой день жизни новорожденного. Делается это с целью как можно раньше начать формирование специфического иммунитета т.к. после выписки из родильного дома уже по пути домой возможна встреча с бациллой Коха. Кроме того, по прибытии домой новорожденный начинает активно знакомиться с родственниками, среди которых может быть бактериовыделитель, не знающий о своем заболевании.
Вакцинация детей проводится согласно национальному плану прививок. Ревакцинация против туберкулеза делается, когда ребенку исполняется семь лет. Ревакцинации подвергаются дети с отрицательной пробой Манту, что подтверждает отсутствие инфицирования микобакериями туберкулеза, а также отсутствие специфического иммунитета после первой вакцинации БЦЖ.
Если ребенок прививался в родильном доме, то прививка БЦЖ делается через 2 месяца после получения отрицательной реакции Манту. Реакция на туберкулин считается отрицательной при наличии уколочной реакции или полном отсутствии гиперемии. Между проведением пробы на туберкулез и вакцинацией БЦЖ соблюдается интервал не меньше трех дней, но не больше двух недель.
Для профилактики туберкулеза у детей раннего возраста проводятся дородовые патронажи для раннего выявления и лечения взрослых из домашнего окружения беременной женщины. Ближайшие родственники должны пройти обязательное флюорографическое обследование перед выпиской новорожденного из родильного дома.
Профилактические меры включают также раннее выявление больных людей. С этой целью проводится массовое обследование методом флюорографии. Флюорография проводится детям начиная с пятнадцати лет один раз в год.
Если в семье был обнаружен больной открытой формой туберкулеза, то после его госпитализации необходимо провести заключительную дезинфекцию помещения. А для исключения заражения ближайшего окружения проводится обследование контактировавших с больным людей.
Необходимо также повышать бытовую культуру населения, обучать больных — бактериовыделителей пользоваться индивидуальной посудой, средствами личной гигиены, собирать в специальную тару мокроту.
vlanamed.com
3 способа диагностики туберкулеза - mama.ru
Туберкулез является опасным инфекционным заболеванием, имеющим высокую социальную значимость. Часто заболевание не имеет выраженных проявлений, а больные туберкулезом дети являются источником инфекции для окружающих. Поэтому сегодня, как никогда, важна полноценная и своевременная диагностика туберкулеза у детей.
Однако споры относительно вакцинации от туберкулеза в роддоме и дальнейшей ежегодной его диагностики при помощи пробы Манту идут уже долгое время. Многие родители пишут отказ от Манту, ищут информацию об альтернативных методах диагностики, достоверности и точности результатов. И это важно, так как те, кто отказывается от пробы Манту, сталкиваются с проблемами при поступлении в детский сад и школу, поскольку от них требуют рентгена и справок от фтизиатра об отсутствии тубинфицирования. Какие методы диагностики туберкулеза существуют сегодня?
Проба Манту
Постановка внутрикожной пробы Манту – наиболее распространенный метод диагностики туберкулеза. Суть его в том, что в организм ребенка вводится особое вещество – туберкулин – компонент микробактерий туберкулеза. Спустя три дня врач оценивает степень реакции организма на него.
Проба Манту проводится детям, начиная с годовалого возраста ежегодно до совершеннолетия.
Плюсы:
• дешевизна, простота, массовость использования, возможности охвата большого количества детей.
Минусы:
• нестандартная методика введения препарата, особый уход за местом инъекции, вероятность ложно-положительных и ложно-отрицательных результатов, влияние внешних и внутренних факторов на результат пробы.
Проба Манту – это не прививка, как ошибочно думают многие родители. Это особый тест, который показывает наличие иммунитета к микобактериям в организме. При проведении пробы оценивают кожную местную реакцию организма на введение фрагмента микобактерий. Для реакции и оценки иммунитета этих фрагментов вполне достаточно. При этом никакого риска заражения из-за его мизерного количества нет.
Введение этого вещества организм распознает как «туберкулезную инфекцию», на что и начинает давать реакцию.
Механика реакции:
• если человек хоть раз в жизни контактировал с микобактериями, то реакция будет положительной, поскольку в организме есть иммунные клетки, которые дадут реакцию кожи;• если контактов не было, то реакции не будет, как и не будет иммунитета, соответственно.
Результаты пробы Манту:
• нормальный иммунитет (папула от 5 до 15 мм). Если ребенок имел контакт с микробом, не перешедший в болезнь, если он был привит от туберкулеза, тогда реакция манту будет положительной и умеренной. Этим детям никаких дальнейших действий не требуется.• отсутствие иммунитета (след от укола, папула до 2 мм), если ребенок никогда не контактировал и не был привит от туберкулеза, либо привился давно и иммунитет угас, то проба будет отрицательной. Таких детей рекомендовано ревакцинировать от туберкулеза.• чрезмерный, сильно выраженный ответ (папула более 16 мм, отек, краснота, более серьезные реакции) – недавнее заражение ребенка туберкулезом (тубинфицирование), присутствие инфекции в организме. Реакция будет гиперэргической, то есть сильной и яркой, а размер папулы очень большой. Такому ребенку требуется консультирование у фтизиатра, проведение дополнительных исследований и исключение туберкулеза.
В чем сложности с пробой Манту?
Поскольку результаты пробы оцениваются через трое суток, за это время на развитие реакции могут повлиять многие факторы, что может снижать ее достоверность.
• Если ребенок недавно был привит, переболел инфекциями или имел обострения хронической патологии, он аллергик, чесал место пробы, его заклеивали пластырем, мазали антисептиками – реакция может быть искажена.• Также неверные результаты может дать нарушение техники проведения (ввели неправильно) или качества туберкулина (хранили или перевозили неправильно).• Реакция может возникать и при наличии в организме микробов, сходных с туберкулезными, или при наличии аллергии (особенно длительно текущих дерматитов), в том числе и на само вещество.Таким образом, реакция Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или его нет. На более тщательные обследования направляются только дети с положительной реакцией. Они могут быть и не инфицированы, но стоит исключить у них подобную патологию.
Диаскинтест
Этот тест был разработан для исключения случаев ложно-положительной реакции Манту.
Плюсы:
• позволяет уточнять и отсеивать ложно-положительные реакции Манту,• позволяет исключить ошибки,• применим у тех детей, чьи родители против Манту.
Минусы:
• может давать ложно-отрицательные результаты в ранней стадии инфицирования, до 4-6 недель,• может зависеть от техники постановки пробы,• стоит дороже Манту, может проводиться далеко не везде.
Методика его проведения схожа с Манту: в область предплечья вводится вещество, встречающееся исключительно в самих туберкулезных бактериях.
Диаскинтест отсеивает реакции:
• у детей, зараженных непатогенными видами микобактерий (они похожи на туберкулез, но болезни не дают),• детей, которые недавно получили прививку от туберкулеза и реакция Манту у них резко положительная,• в спорных случаях при реакции Манту,• при отказе родителей от Манту.
Таким образом, проведение Диаскинтеста отсеивает как раз детей с аллергией на туберкулин, детей с ложными положительными реакциями и показывает именно тех детей, которые подозрительны по инфицированию туберкулезом или которые болеют им. Его обычно назначают после проведения пробы Манту, для уточнения и выяснения ситуации.
Что влияет на результаты?
Так же, как и реакция Манту, диаскинтест требует особых условий проведения. Его нельзя ставить:
• при острых и обострении хронических заболеваний,• после недавнего обострения аллергии,• при кожных заболеваниях,• на протяжении месяца после последней вакцинации.
Если реакция Диаскинтеста положительная, паниковать опять же рано, нужна консультация фтизиатра и применение других, более сложных методов диагностики.
Квантифероновый тест
Один из современных методов диагностики туберкулеза, который помогает в выявлении как активного, так и скрытого (латентного) туберкулеза. Этот лабораторный метод выявляет в крови ребенка специфический интерферон, который может появляться только у инфицированных туберкулезом детей.
Плюсы:
• проводится в пробирке, нет погрешностей за счет влияния внешних факторов,• в 100% случаев положительного результата указывает на инфицирование туберкулезом, отсеивая ложные реакции,• может проводиться вне зависимости от вакцинации и болезней ребенка, нет противопоказаний и побочных реакций,• не зависит от вакцинации от туберкулеза.
Минусы:
• в 10% случаев дает ложно-отрицальные реакции (при инфицировании особым штаммом «коровьего» туберкулеза),• не дает различий между инфицированием и болезнью (для этого нужно проведение и Манту, и Диаскинтеста),• стоит дорого, сделать его можно далеко не во всех лабораториях.
Таким образом, нет идеального и единого метода диагностики туберкулеза. Все методы проводятся комплексно и поэтапно. Это позволяет выявить детей, которым необходима консультация фтизиатра, профилактическое лечение или уже полноценная противотуберкулезная терапия.
Какие тесты официально признаны подходящими для поступления в детские учреждения?
Проба Манту – это скрининговая проба, которая отсеивает детей с нормой и сомнительными реакциями, а уже все остальные пробы проводят по указанию врача-фтизиатра, при подозрении на туберкулез или ложные реакции. Многие родители решают, что раз тест новый и дорогой, то он является альтернативой, однако нет. Все тесты не стопроцентны и проводятся только после Манту.
То есть порядок действий следующий: сначала делается проба Манту, и если она положительна, то для исключения ложно-положительных тестов обращаются к фтизиатру и проводят Диаскинтест. Если сомнения все еще остались, то можно и квантифероновый тест сделать. Хотя он тоже не все варианты инфицирования уловит. Таким образом, именно такое сочетание: Манту + Диаскинтест – в случае сомнения родителей дает максимально точный «ответ», есть тубинфицирование или нет.
Существуют нормы, согласно которым, в детских учреждениях принимают или результаты пробы Манту, или рентген, или заключение от фтизиатра. В последнем случае фтизиатр сам решает, с помощью какого теста для диагностики туберкулеза он воспользуется – квантифероновым или диаскинтестом.
Алена Парецкая, педиатр
Поделиться
Твитнуть
Класс
Поделиться
mama.ru
Детский туберкулёз, особенности туберкулёза у детей, симптомы, диагностика, лечение, профилактика
Туберкулёз у детей как и другие заболевания инфекционной и неинфекционной природы, имеет ряд характерных особенностей, которые нужно учитывать для того, чтобы вовремя распознать и вылечить болезнь. У детей, туберкулёз протекает более тяжело, чем у взрослых. Связано это с особенностями иммунной системы организма ребенка, которая не способна сразу ограничить очаг инфекции.Особенности туберкулеза у детей.
Развитие этой болезни зависит как от особенностей микроба возбудителя заболевания, так и от особенностей организма самого больного. Важную роль играет иммунный статус организма больного, насколько активно иммунная система организма борется с инфекцией. Детская иммунная система окончательно не сформирована и потому её активность снижена – это возрастная особенность организма ребенка. По этой причине организм ребенка является более восприимчивым по отношению к различным инфекциям, чем организм взрослого человека. Слабый иммунитет детей и является той причиной, по которой туберкулез у детей часто носит крайне тяжелый характер и протекает со множеством осложнений.
У детей до 2-х лет сразу после заражения возможно массивное распространение инфекции: милиарный туберкулез, туберкулезный менингит, туберкулезный сепсис и др. У детей постарше иммунная система успевает локализовать инфекцию на уровне легких и потому у них чаще развивается туберкулез лёгких.Факторы риска заражения и развития туберкулеза у детей в первую очередь включают нарушения питания, недостаток витаминов, плохие условия жизни, хроническое переутомление.Симптомы туберкулеза у детей , как и у взрослого человека зависят от формы болезни и от локализации инфекционного процесса.При неосложненном туберкулезе лёгких основные симптомы болезни это кашель (более 3 недель), длительное повышение температуры, утомляемость, снижение внимания, отставание в учебе, потеря аппетита и похудание.Для милиарного туберкулеза или туберкулезного менингита характерны более выраженные симптомы интоксикации (нарушение сознания, высокое повышение температуры, признаки раздражения мозговых оболочек, одышка).
Обратим внимание родителей на тот факт, что симптомы туберкулеза легких ребенка по ошибке могут быть приняты за симптомы обычной простуды, ОРЗ или бронхита. Для того чтобы заподозрить туберкулез следует обратить внимание на длительность кашля и температуры, а также не общее состояние ребенка (для туберкулеза характерно длительное присутствие кашля и температуры).Диагностика туберкулеза у детей
 Диагностика начинается с выяснения основных симптомов болезни и определения признаков внелегочных форм туберкулеза (деформация костей, боли и припухлости в животе, пр.). Врач обращает внимание на вес ребенка (для туберкулеза характерно похудание).При возникновении подозрения на туберкулез, ребенка направляют на дополнительное обследование: рентгенологическое исследование легких, микроскопическое исследования мокроты, кожная проба Манту. На основе данных этих обследований врач сможет установить или опровергнуть диагноз туберкулеза.В случае подтверждения диагноза туберкулеза, лечение ребенка начинают немедленно.
Диагностика начинается с выяснения основных симптомов болезни и определения признаков внелегочных форм туберкулеза (деформация костей, боли и припухлости в животе, пр.). Врач обращает внимание на вес ребенка (для туберкулеза характерно похудание).При возникновении подозрения на туберкулез, ребенка направляют на дополнительное обследование: рентгенологическое исследование легких, микроскопическое исследования мокроты, кожная проба Манту. На основе данных этих обследований врач сможет установить или опровергнуть диагноз туберкулеза.В случае подтверждения диагноза туберкулеза, лечение ребенка начинают немедленно. Лечение туберкулеза у детей
Лечение проводится по тем же схемам и теми же препаратами, что и лечение туберкулеза у взрослых. Обычно дети хорошо переносят лечение, а поврежденные ткани легких у детей восстанавливаются гораздо лучше, чем у взрослых.Профилактика туберкулеза у детей
Включает два основных направления: профилактика возникновения туберкулеза у детей, не имевших контакта с больными туберкулезом и профилактика туберкулеза у детей, находившихся в контакте с больными туберкулезом.В первом случая основной мерой профилактики туберкулеза является вакцинация вакциной БЦЖ. Вакцина БЦЖ содержит живые ослабленные микробы (бычьего типа), которые по своему строению очень похожи на возбудителей туберкулеза. Вакцина вводится только внутрикожно на 5 см. ниже верха плеча. Вакцинация обеспечивает создание защитного иммунитета.Во втором случае (дети, находившиеся в контакте с больным туберкулезом) профилактика туберкулеза начинается с установления возможных признаков болезни, после чего ребенку назначается курс профилактического лечения (прием Изониазида по 5мг/кг на в течение 6 месяцев).
xn----9sbmabktivytkced.xn--p1ai
Диагностика туберкулеза — Необходимые анализы и методы диагностики
Воздушно-капельное поражение возбудителем, известным как палочка Коха или микобактерия, органов дыхательной системы и является причиной легочной формы туберкулеза. Заражению ежегодно подвергаются более 1 млн. детей и около 9 млн. взрослого населения планеты, а по данным Всемирной организации здравоохранения из 10 человек 3 уже являются его носителями. Именно поэтому так важно проходить ежегодное тщательное обследование на туберкулез каждому, независимо от возраста, социального положения и половой принадлежности. Современные методы диагностики туберкулеза легких позволяют вовремя определить форму, степень тяжести и спрогнозировать последствия заболевания, назначить полноценное интенсивное лечение. И не стоит думать, что поставленный диагноз туберкулез — это приговор. Ранее выявление туберкулеза и возможности, которыми обладает на сегодняшний день медицина, способствуют выздоровлению более 70% всех обратившихся пациентов.
Когда назначают обследование на туберкулез легких
Современная палочка Коха и ее многочисленные штаммы, которых насчитывается более 74, очень отличается от ранее открытой микобактерии. Способность вирулентной бациллы проникать в здоровые клетки носителя и оставаться в организме человека незамеченной, жизнеспособность и устойчивость к кислым средам и дезинфицирующим средствам очень усложняют задачу врачам и сотрудникам лаборатории.
Диагностика туберкулеза легких требует все новых возможностей, чтобы провести полноценное исследование. Это касается и людей, которые входят в особую группу риска и имеют предрасположенность к возникновению туберкулеза: ВИЧ-инфицированные пациенты или с поставленным диагнозом СПИД, с зависимостью от алкогольной, наркотической и никотиновой продукции, при наличии сахарного диабета, бронхиальной астмы и наследственного фактора. Нуждаются в медицинском контроле и новорожденные дети от инфицированной матери, несовершеннолетние и подростки до 17 лет, люди пенсионного и преклонного возраста.
Существует еще одна категория потенциальных переносчиков заболевания — инфицированные заключенные. А ведь «тюремный» туберкулез, возбудителями которого являются в основном устойчивые новые штаммы вируса Коха, и его диагностика с последующим лечением смогут предупредить распространение заболевания и опасность заражения окружающих после того, как человек покинет места лишения свободы.
Как проявляется туберкулез легких
Опасность, которую представляет собой латентная форма туберкулеза, состоит в том, что на ранней стадии выявление заболевания не всегда возможно по причине отсутствия выраженных симптомов. В остальных случаях, болезнь активно прогрессирует. Как диагностировать туберкулез, и на какие признаки стоит обратить внимание:
- сухой продолжительный кашель или с выделением мокроты, хрипы;
- постоянная температура тела 37°C;
- бледный цвет лица и уставший вид;
- снижение аппетита и потеря веса;
- одышка и боль в боку;
- обильное выделение пота.
У женщин способами определения туберкулеза легких являются нарушения менструального цикла и частые головные боли, со стороны мочевыделительной системы возможен цистит или кровянистые выделения в моче.
Ранняя диагностика туберкулеза у детей и подростков
Люди старшего поколения способны объективно оценивать свое состояние здоровья и следить за ним, обращаться за помощью к специалистам. Несовершеннолетние дети еще не понимают всю опасность инфекционных болезней, поэтому в дошкольных и образовательных учреждениях постоянно проводятся мероприятия по профилактике и предупреждению туберкулеза.
Клинический осмотр — основной первичный вид обследования. Врач педиатр или фтизиатр обязан выслушать жалобы маленького пациента и внимательно ознакомиться с его медицинской картой для определения врожденных патологий дыхательной системы, хронических болезней щитовидной железы. Важную роль играет целостность и цвет кожных покровов, нормальный показатель температуры — 36,6°C — 36,7°C и отсутствие хрипов, одышки при прослушивании стетоскопом.
Если общее состояние оценивается врачом, как удовлетворительное, дальнейшие методы ранней диагностики туберкулеза у ребенка предусматривают обязательное проведение пробы Манту и вакцинация БЦЖ один раз в год. Родители не доверяют составу прививки и отказываются от введения ребенку туберкулина. В этом случае они обязаны предоставить в ближайшее время результаты анализа на туберкулез, который был сделан вместо Манту.
Выявление туберкулеза легких у взрослых
Частые простуды или обострения хронических заболеваний, инфекции и воспалительные процессы, которые спровоцированы переохлаждением, тяжелой физической работой или низким иммунитетом, могут стать причиной туберкулеза у старшего поколения. Реакция Манту — недостаточно эффективное исследование для взрослых. Используется вакцинация уже после лечения туберкулезной инфекции или при наличии ярко выраженных признаков заболевания. Существуют диагностические методы обследования, как распознать туберкулез у взрослых.
Чаще всего на ежегодном медицинском осмотре врачи назначают флюорографию или рентгенографию легких. Обзорный метод визуализации грудной клетки, дает представление о состоянии органов дыхания в виде черно-белого снимка, на основании которого может быть обнаружен очаг туберкулеза. Подозрение рентгенолога или выявленные патологии дыхательной системы потребует дополнительного обследования.
Туберкулинодиагностика
С целью предупреждения распространения заболеваемости среди младшего поколения применяется подкожная инъекция или проба Манту, которая проводится каждый год. Ребёнок получает вещество туберкулин или штамм возбудителя туберкулеза, созданный в искусственных лабораторных условиях. Ослабленная микобактерия должна вызвать реакцию со стороны иммунной системы на месте укола. Оценивают результат проведенной пробы Манту через 72 часа:
- отрицательный — до 1 мм
- сомнительный — 2-5 мм;
- положительный — более 6 мм;
- слабоположительный — 5-9 мм;
- средний уровень интенсивности — 10-14 мм;
- выраженный — до 16 мм;
- гиперергические. У детей и подростков — более 17 мм, у взрослых — более 21 мм.
Кроме этого существуют и ложные показатели. Учитывают и предыдущие данные. Даже отрицательный результат не является гарантией отсутствия палочки Коха в организме. Но даже при таких недостатках, проба Манту — самая распространенная профилактика и диагностика туберкулеза у детей и подростков на ранних стадиях. Недопустима вакцинация при аллергии и бронхиальной астме, воспалительном процессе и заболеваниях органов пищеварения, сахарном диабете.
Тесты на туберкулез

Заменить традиционные методы профилактики и раннего выявления туберкулеза можно с помощью иммуноферментного анализа крови, который часто используется вместо пробы Манту. Принцип проведения данного исследования состоит в иммунной реакции организма, антител, к антигенам IgG и IgM возбудителя, микобактерии. В процессе анализа в среду с предполагаемыми туберкулезными палочками M. Tuberculosis помещают содержащие окрашивающее вещество защитные клетки, которые взаимодействуют с источником инфекции и передают вирусу часть фермента.
«Диаскинтест». Пробная попытка заменить уже существующую туберкулиновую пробу. Основное действующее вещество не ослабленный штамм микобактерии человеческого и бычьего типа, как в туберкулине, а белок с антигеном возбудителя туберкулеза, присущего исключительно человеку. «Диаскинтекст» ограничивает количество ложных положительных результатов и определяет только активный вирус. В начале заболевания дает отрицательные результаты.
Метод диагностики ПЦР. Для лабораторного изучения лучше использовать мокроту. Под воздействие высокой температуры выделяют чужеродное ДНК. Для того, чтобы определить микобактерии или их штаммы, сравнивают образец с уже полученными ранее. Диагностированный туберкулез можно получить уже через 5 часов после сдачи исходного материала. Процедуру часто применяют для детей с противопоказаниями для проведения туберкулинодиагностики или для подтверждения диагноза.
Рентгеноскопическое исследование
Назначается на ежегодном медицинском обследовании у представителей старшего поколения. Не допускаются к процедуре дети из-за высокой дозы радиации для еще недостаточно окрепшего иммунитета. Лучевая диагностика предназначена для скрининга органов грудной клетки, поиска очагов туберкулеза и профилактики других патологий.
Рентгенография и флюорография органов грудной клетки. С помощью специального экрана рентгеновские лучи проходят через тело обследуемого человека, обрабатывается теневое изображение и переносится на пленку. Проявление занимает несколько минут. Цифровая флюорография выводит на монитор уже готовую картинку, которая распечатывается в черно-белом формате на принтере или сохраняется в электронном виде. На снимке флюорографии виден очаговый, инфильтративный и хронический запущенный туберкулез в виде очагов поражения.
Компьютерная и магнитно-резонансная томография легких. Методы более информативного характера для точного выявления туберкулеза, которые дают возможность с точностью определить размеры очагов поражения и жидкостные скопления, патологии. Чувствительность в 100 раз превышает флюорографию и рентген.
Общий анализ крови при туберкулезе
Изучение состава и количественных показателей жидкой соединительной ткани, которая, так или иначе, сталкивается с бациллой M. Tuberculosis, важно для ранней диагностики заболевания. При туберкулезе у пациента наблюдается умеренная анемия, уровень гемоглобина у мужчин ниже 130, у женщин менее 120. В период обострения легочной формы изменяется зернистость лейкоцитов и их количество увеличивается от 20% до 50%, число эозинофилов, молодых иммунных клеток, уменьшается.
Но основной показатель активности туберкулеза — это скорость оседания эритроцитов или СОЭ. Эта проба показывает способность эритроцитов, плотность которых больше плазмы, оседать под действием гравитации. В здоровом организме норма у женщин не должна превышать 15 мм/час, у мужчин — 10 мм/час. Повышение СОЭ от 20 мм/ч и до 80 мм/ч указывает на большое количество иммуноглобулинов и низкий уровень альбумина в крови, что означает активизацию защитных сил организма под действием чужеродных клеток.
Используют часто и лейкограмму, которая основана на изменении белкового состава крови во время острого воспалительного процесса. Учитываются показатели таких лейкоцитов, как нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Обследование на заболевание туберкулез легких выделяет три фазы поражения иммунной системы организма:
- нейтрофильная. Активная защитная реакция. Количество нейтрофилов увеличивается, уровень моноцитов и лимфоцитов снижается, эозинофилы отсутствуют;
- моноцитарная. Попытка преодолеть туберкулезную инфекцию. Число нейтрофилов низкое, прослеживаются единичные эозинофилы, лимфоциты увеличиваются;
- восстановления. Наблюдается после выздоровления пациента. Количество лимфоцитов и эозинофилов увеличено, но их показатели приходят в норму.
В сравнении с ИФА и ПЦР анализами, обнаружен сам возбудитель туберкулеза не будет, но изменения состава крови будет достаточно, чтобы заподозрить наличие в организме воспалительного процесса и продолжить обследование, направленное на поиски источника.
Метод выявления кислотоустойчивых микобактерий
Особенностью клеточной стенки туберкулезной палочки является отсутствие реакции на хлорсодержащие средства и кислые среды. Поэтому проведение диагностических мер в лабораторных условиях часто выполнить невозможно. Заменяет микроскопические методы исследования мазка в таких случаях бактериоскопия или окрашивание мокроты.
Микроскопия мазка или материала, содержащего КУБ, осуществляется по Граму и способом окрашивания, известного, как метод Циля-Нильсена. Вирус Коха сначала подвергается воздействию красного вещества карбол-фуксина, который проникает в мембрану клетки, а потом сверху обрабатывается раствором метиленовым синим. Положительным результатом наличия туберкулезной палочки станет присутствие в мазке на синем фоне красных микобактерий. В современной медицине чаще используется аурамин-родамин. После ультрафиолетового спектра бациллы приобретают желтый оттенок.
Бактериологическое исследование промывных вод бронхов
Используется, как дополнительный способ забора мокроты и метод выявления в ней возбудителя туберкулеза, когда у больного не получается собрать материал самостоятельно или количество выделений недостаточно для проведения обследования. Запрещено назначать людям пенсионного возраста, при заболеваниях сердечно-сосудистой системы и бронхиальной астме, детям до 15 лет.
Процедура предусматривает местную анестезию дыхательных путей и введение в гортань с помощью специального шприца подогретого физиологического раствора для повышения уровня секреции. После проведенных манипуляций мокрота у пациента интенсивно выделяется естественным путем и собирается медицинскими работниками в пробирку для последующего посева и выращивания микобактерий.
Пункционная биопсия легкого
Для определения патологического процесса, протекающего в легких, и получения исходного образца, назначается инвазивная диагностика туберкулеза у взрослых. Она направлена на изучение причин кашля с кровью, внутреннего легочного кровотечения, явной дыхательной недостаточности, взятие материала слизистых, бронхиального секрета или мокроты, получения образца пораженного участка.
Обязательным условием пункционной биопсии является четкий контроль над выполняемыми действиями через ультразвуковой аппарат или с помощью рентгеновских лучей. Суть процедуры состоит в местном обезболивании области грудной клетки и введения иглы Сильвермена для захвата и отделения фрагмента легочной ткани. После проведения биопсии определяется степень и форма поражения дыхательной системы. В запущенных случаях прибегают к открытому хирургическому вмешательству под общим наркозом.
Бронхоскопия
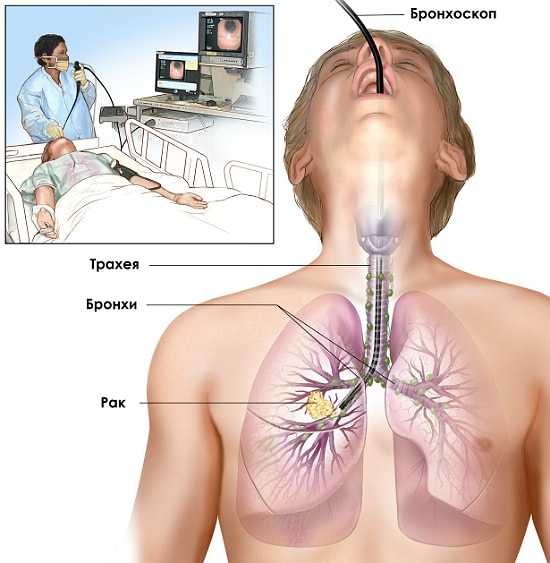
Чтобы изучить и оценить степень поражения легочной системы, включая трахеи, бронхи и слизистые оболочки, в медицинской практике все чаще отдают предпочтение эндоскопической диагностике туберкулеза. К показаниям для проведения процедуры относится длительный кашель, который наблюдается у человека более 1 месяца, выделения мокроты с кровью, выявленные ранее патологии в легких.
Во время обследования необходима местная анестезия и мышечные релаксанты, чтобы обеспечить свободный вход в дыхательные пути гибкого тубуса со светопроводным устройством. Взятие материала слизистой или секрета из трахеи и бронхов способствует изучению цитологического состава мокроты на наличие инородных клеток туберкулезной палочки.
Похожие статьи
Загрузка...medtub.ru