Доброкачественные новообразования яичников. Киста яичника однородная
Киста яичника
Содержание
Опухолевидные образования придатков матки
К опухолевидным образованиям относятся ретенционные кисты яичников: фолликулярные (73%), кисты желтого тела (5%), текалютеиновые (2%), эндометриоидные (10%), параовариальные (10%).
Кисты не способны к пролиферации, образуются в результате задержки избыточной жидкости в сформированных полостях и обусловливают значительное увеличение яичника. Они могут образовываться из фолликула, желтого тела, параовария (эпиоофорона), эндометриоидных гетеротопий, имплантированных на поверхность яичника.
Кисты наблюдаются в основном в репродуктивном периоде, но возможны в любом возрасте, даже у новорожденных. Частота кист в постменопаузе составляет 15%.
Образованию кист яичника способствуют дисгормональные, воспалительные и другие процессы, приводящие к застойной гиперемии органов малого таза.
Фолликулярная киста яичника
Фолликулярные кисты возникают вследствие скопления жидкости в кистозно-атрезирующем фолликуле в результате гормональных нарушений.
Фолликулярные кисты возникают у женщин с эндокринно-обменными нарушениями, способствующими развитию гиперэстрогении и хронической ановуляции (однофазный менструальный цикл). Они встречаются в основном в репродуктивном возрасте, в редких случаях могут возникать в постменопаузе, еще реже - у плодов и новорожденных. Признаком перехода физиологического процесса созревания фолликула в патологическую фолликулярную кисту служит диаметр жидкостного образования более 30 мм. Жидкость накапливается в полости кисты в результате транссудации из кровеносных сосудов либо вследствие продолжающейся секреции ее гранулезным эпителием.
Морфологически фолликулярная киста - тонкостенное жидкостное образование, стенка которого состоит из нескольких слоев фолликулярного эпителия. Кнаружи от фолликулярного эпителия располагается фиброзная соединительная ткань. По мере увеличения кисты фолликулярный эпителий претерпевает дистрофические изменения, истончается, слущивается и подвергается атрофии. Стенка кисты может состоять лишь из соединительной ткани, выстланной изнутри плоскими или кубическими клетками; в большинстве наблюдений эти кисты однокамерные. В яичнике могут возникать одновременно несколько кист, которые, постепенно увеличиваясь, сливаются между собой, в связи с чем создается впечатление многокамерного образования.
Макроскопически фолликулярные кисты представляют собой небольшие (диаметром 50-60 мм), гладко- и тонкостенные образования, содержащие прозрачную светло-желтую жидкость.
Клинически фолликулярные кисты в большинстве наблюдений ничем не проявляются. В ряде случаев отмечается задержка менструации, возможны боли различной интенсивности внизу живота. Обычно боли появляются в период образования кисты.
Перекрут ножки кисты яичника
К осложнениям следует отнести перекрут ножки кисты, разрыв стенки кисты или кровоизлияние в полость образования. Клинически эти осложнения проявляются сильными болями внизу живота, сопровождающимися тошнотой, рвотой. Перекрут ножки кисты приводит к увеличению образования в результате нарушения венозного кровообращения, отека ткани и кровоизлияния.
При гинекологическом исследовании фолликулярная киста пальпируется сбоку или кпереди от матки, эластической консистенции, чаще односторонняя, округлая, с гладкой поверхностью, диаметром 5-6 см, подвижная, малоболезненная. Двусторонние фолликулярные кисты часто бывают следствием гиперстимуляции яичников при лечении бесплодия.
Диагноз кисты яичника устанавливают на основании клинической картины и динамического УЗИ с ЦДК и лапароскопией.
Фолликулярные кисты на эхограммах представляют собой однокамерные образования округлой формы, расположенные в основном сбоку или кзади от матки. Внутренняя поверхность кисты ровная, гладкая, ее стенка тонкая (до 2 мм), содержимое анэхогенное, с высоким уровнем звукопроводимости. Нередко у пациенток активного репродуктивного возраста на стороне фолликулярной кисты визуализируется участок интактной яичниковой ткани. Позади образования всегда отмечается акустический эффект усиления. Диаметр кист варьирует от 2,5 до 6 см.
Динамическое УЗИ позволяет дифференцировать фолликулярную кисту от гладкостенной серозной цистаденомы.
При ЦДК в фолликулярной кисте выявляют единичные участки кровотока, располагающиеся исключительно по периферии образования, с невысокой скоростью и средней резистентностью (ИР - 0,4 и выше).
Киста яичника лечение
При неосложненной кисте показаны наблюдение больной в течение 6-8 нед и противовоспалительная или (по показаниям) гормональная терапия. Фолликулярные кисты могут подвергнутся постепенной регрессии и исчезть в течение 1-2, реже - 3 менструальных циклов.
При неэффективности консервативного лечения или возникновении осложнения показано оперативное лечение. При фолликулярных кистах методом выбора является лапароскопический доступ, при котором, если не изменена сохранившаяся ткань яичника, вылущивают кисту или удаляют опухолевидное образование.
После оперативного лечения рекомендуются терапия, направленная на нормализацию менструальной функции, циклическая витаминотерапия (фолиевая кислота, аскорбиновая кислота, витамин Е), препараты группы ноотропов (пирацетам) и контрацептивные препараты в течение 3 мес. В перименопаузальном периоде удаляют придатки матки на стороне кисты. Прогноз благоприятный.
Киста желтого тела
Киста желтого тела возникает вследствие скопления жидкости в месте лопнувшего фолликула, иногда может содержать кровь. Такие кисты возникают только при двухфазном менструальном цикле. Полагают, что эти кисты образуются в результате нарушения лимфо- и кровообращения в желтом теле; встречаются они в возрасте от 16 до 45 лет.
Микроскопически в стенке кисты желтого тела выявляют лютеиновые и текалютеиновые клетки.
Клинически киста обычно ничем себя не проявляет. Редко нарушается менструальный цикл. Специфические клинические признаки отсутствуют. В отдельных наблюдениях в момент возникновения кисты могут отмечаться боли внизу живота.
Наиболее частое осложнение - кровоизлияние в полость кисты, чаще в стадии развития желтого тела. Кровотечение может быть интенсивным и сопровождаться клинической картиной «острого живота».
В большинстве наблюдений кисты желтого тела претерпевают обратное развитие. Слой лютеиновых клеток постепенно замещается соединительной тканью, и образование может превратиться в кисту, внутренняя поверхность которой лишена эпителиальной выстилки.
Диагноз кисты желтого тела устанавливают на основании анамнестических данных, результатов клинического обследования, УЗИ и ЦДК, лапароскопии.
При двуручном влагалищно-абдоминальном исследовании киста желтого тела располагается в основном сбоку или кзади от матки. Она округлой формы, подвижная, с гладкой поверхностью, эластической консистенции, диаметром от 3 до 8 см, может быть чувствительной при пальпации.
Эхографическая картина кист желтого тела весьма разнообразна. Структура кисты может быть полностью однородной и анэхогенной или иметь мелко или среднесетчатое строение, причем указанные структуры выполняют всю кисту или незначительную ее часть. В полости кисты определяются множественные перегородки неправильной формы, смещаемые при перкуссии ультразвуковым датчиком образования. В ряде наблюдений в полости кисты визуализируются плотные включения повышенной эхогенности - сгустки крови. На сканограммах определяются пристеночно расположенные включения диаметром до 1 см, неправильной формы, в единичных наблюдениях плотное образование находится во взвешенном состоянии в полости кисты. Иногда вся полость кисты заполнена эхогенным содержимым (кровью), вследствие чего эхографическое изображение напоминает опухоль. Несмотря на существенные различия внутреннего строения кист желтого тела их звукопроводимость всегда высокая.
ЦДК позволяет исключить точки васкуляризации во внутренних структурах кист желтого тела и таким образом провести дифференциальную диагностику с опухолями яичников.
В кисте желтого тела имеется интенсивный кровоток по периферии (так называемый коронарный) с низким сосудистым сопротивлением (ИР менее 0,4), что нередко напоминает злокачественную неоваскуляризацию.
Для исключения ошибок необходимо динамическое УЗИ с ЦДК в 1-ю фазу очередного менструального цикла. При кисте желтого тела показано наблюдение в течение 1-3 менструальных циклов, так как не исключено ее обратное развитие. В противном случае показано оперативное лечение -удаление (энуклеация) кисты в пределах здоровой ткани яичника лапароскопическим доступом. Ретенционные кисты обычно небольшие, с тонкой прозрачной стенкой, через которую просвечивает гомогенное содержимое. При лапароскопии может быть видно несколько небольших кист. При боковом освещении ретенционные образования приобретают равномерный голубоватый оттенок.
Данные УЗИ с ЦДК, КТ, МРТ при ретенционных образованиях в описании их формы, величины, структуры и расположения одинаковы. При использовании методик с контрастированием ретенционные образования не накапливают контрастное вещество, и это является дифференциально-диагностическим признаком кисты, свидетельствующим о ретенционном объемном образовании. Прогноз благоприятный.
Параовариальные кисты
Параовариальные кисты располагаются между листками широкой связки матки. Они возникают из зачатков мезонефрального протока, оофорона, также из целомического эпителия. Параовариальные кисты составляют от 8 до 16,4% всех образований яичников. Указанные кисты диагностируются в основном в возрасте от 20 до 40 лет, но могут встречаться у девочек, а также в пубертатном возрасте. В детском и юношеском возрасте параовариальные кисты иногда имеют папиллярные разрастания на внутренней поверхности. Кисты могут быть как небольшими (5-6 см), так и гигантскими, занимающими всю брюшную полость.
Макроскопически параовариальная киста имеет округлую или овальную форму, тугоэластическую консистенцию, с прозрачным жидкостным содержимым. Образование обычно однокамерное, располагается в основном сбоку и выше матки. Стенка параовариальной кисты тонкая (1-2 мм), прозрачная, с сосудистой сетью, состоящей из сосудов брыжейки маточной трубы и стенки кисты. По верхнему полюсу образования, как правило, располагается удлиненная, деформированная маточная труба. Яичник находится у задненижнего полюса кисты, иногда по ее нижней поверхности. Содержимое кисты в основном однородное - прозрачная водянистая жидкость. Стенка состоит из соединительной ткани и мышечных пучков, изнутри киста выстлана цилиндрическим мерцательным, кубическим и плоским однорядным или многорядным эпителием.
Небольших размеров параовариальная киста сначала не имеет ножки, но при ее росте происходит выпячивание одного из листков широкой связки матки и формируется ножка кисты. В состав такой "ножки" может входить маточная труба, иногда и собственная связка яичника.
Клинически параовариальные кисты часто ничем не проявляются. По мере роста кисты пациентки жалуются на боли внизу живота, увеличение живота. Редко отмечаются нарушение менструального цикла и бесплодие.
Осложнением параовариальной кисты может быть перекрут ее «ножки» с развитием клинической симптоматики «острого живота».
Верификация параовариальной кисты представляет значительные трудности. При двуручном гинекологическом исследовании сбоку и выше матки определяется образование диаметром от 5 до 15 см, эластической консистенции, ограниченно подвижное, безболезненное, с гладкой ровной поверхностью.
Основным и практически единственным ультразвуковым признаком параовариальных кист является визуализация отдельно расположенного яичника. Параовариальная киста круглая или овальная, стенка тонкая (около 1 мм). Образование всегда однокамерное. Содержимое кист в основном однородное и анэхогенное, в отдельных наблюдениях может определяться мелкодисперсная взвесь.
В единичных наблюдениях на внутренней поверхности стенки кисты визуализируются пристеночные разрастания. При ЦДК параовариальные кисты аваскулярны.
Поскольку параовариальные кисты наблюдаются у молодых пациенток, для предотвращения спаечного процесса предпочтительна оперативная лапароскопия. При неосложненной кисте операция сводится к ее энуклеации с рассечением листка широкой связки матки (лучше спереди). При этом яичник и маточная труба сохраняются. Маточная труба сокращается и восстанавливает прежнюю форму. Рецидивов не отмечается. Прогноз благоприятный.
Об эндометриоидных кистах - смотрите в статье «Эндометриоз».
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится по адресу: г. Санкт-Петербург, ул. Ломоносова 14,К.1 (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
emchi-med.ru
Неоднородное образование в яичнике
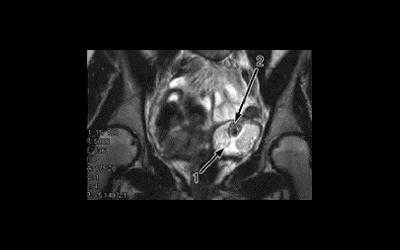
Частота опухолей (однородных и неоднородных образований) в яичнике составляет от 19 до 25 процентов от всех новообразований половых органов у женщин. При диагностировании истинной опухоли в этой области выступает показанием к проведению срочного обследования и направления в стационар на возможное хирургическое лечение.
Наиболее распространенными кистами яичников являются фолликулярные образования и кисты желтого тела. Разберем их более подробно.
- Фолликулярная киста является однокамерным жидкостным образованием, развивающееся из-за ановуляции доминантной яйцеклетки.
- Киста желтого тела является скоплением серозной жидкости в области овулировавшего фолликула.
Диагностика кисты яичников основана на бимануальном обследовании, ультразвуковом исследовании с дальнейшим допплерографическим обследованием тока крови в стенке и самой опухоли, магниторезонансная и компьютерная томография, также проводится лечебно-диагностическая лапароскопия. Помимо того, возможно выявление в сыворотке крови онкомаркеров СА19-9, СА-125.
Для дифференциального диагностирования жидкостных новообразований яичников важную роль играет ультразвуковое исследование. По периферии фолликулярные кисты яичников всегда обладают яичниковой тканью. Диаметр кист находится в рамках от 30 до 100 миллиметров. Фолликулярная киста, как правило, является одиночным образованием с тонкой капсулой, а также однородным анэхогенным содержимым. За кистой всегда есть акустический эффект усиления УЗ сигнала. Часто они сочетаются с симптомами гиперплазии эндометрия.
В большинстве случаев фолликулярные кисты самопроизвольно исчезают на протяжении 2-3 месячных циклов, потому при их диагностировании в процессе УЗИ следует динамическое наблюдение с обязательным проведением эхобиометрией кисты. Подобная тактика вызвана необходимостью профилактики вероятного перекрута яичника.
Желтое тело к началу следующих месячных регрессирует. На эхограмме киста желтого тела располагается сбоку, сзади или выше матки. Размер кист колеблется в рамках 30-65 миллиметров в диаметре. Выделяются четыре типа внутренней структуры данного вида кисты:- Анэхогенное однородное образование;
- Анэхогенное однородное образование с многочисленными или единичными неполными или полными перегородками, имеющими неправильную форму;
- Анэхогенное однородное образование с пристеночными сетчатыми или умеренной плотности гладкими структурами, диаметр которых составляет 10-15 миллиметров;
- неоднородное образование в яичнике, в структуре которого выявляется зона средне- и мелкосетчатого строения средней эхогенности, расположенное пристеночно (кровяные сгустки).
На эхограммах эндометриоидные кисты выявляются новообразованиями умеренно овальной либо округлой формы размером 8-12 миллиметров в диаметре, с гладкой внутренней поверхностью. Эхографические отличительные признаки эндометриоидных кист заключаются в высоком уровне эхопроводимости, неравномерно утолщенных стенках кистозного новообразования (от 3 до 6 миллиметров) с внутренней гипоэхогенной структурой, которая содержит многочисленные точечные компоненты - мелкодисперсную взвесь. Размер эндометриоидной кисты увеличивается на 5-15 миллиметров после месячных. Эндометриоидная киста дает эффект двойного контура, а также дистального усиления, т.е. усиления дальнего контура.
Надо отметить, что патогномоничные особенности дермоидной кисты заключается в неоднородности ее структуры и отсутствии динамики ультразвукового изображения кисты. В полости такого неоднородного образования в яичнике нередко визуализируются структуры, которые характерны для скоплений жировой ткани, волос (поперечная исчерченность), а также элементов костей. Типичным эхографическим показателем дермоидных кист выступает наличие расположенного эксцентрично гиперэхогенного округлого образования в полости кисты.
Лечение
Крупные эндометриоидные и дермоидные неоднородные образования яичников подлежат обычно оперативному лечению.
Лечебная тактика при диагностировании кист желтого тела, а также небольших (до 5 сантиметров) фолликулярных кист является выжидательной, так как большинство таких образований на протяжении нескольких месячных циклов подвержены обратному развитию самостоятельно, или на фоне гормональной терапии. Образование больше 5 сантиметров в диаметре обычно становятся толерантными к гормональной терапии из-за наличия деструктивных изменений в их внутреннем строении, возникшем в результате повышенного давления в кисте.
Когда жидкостное новообразование сохраняется неизменным или увеличивается в размере на фоне гормональной терапии, тогда показано проведение оперативного вмешательства–лапароскопической цистэктомии или резекции яичника в пределах здоровых тканей.
После операции всем пациенткам показано использование комбинированных оральных контрацептивов на протяжении 6- 9 месяцев. Из физиотерапевтических методик лечения используют ультразвук, озокерит, грязи, сульфидные воды. С немного меньшей эффективностью воздействует электрофорез цинка, СМТ гальваническим или флюктуирующим током. Желательно провести три курса электрофореза и два курса воздействия другими факторами.
www.probirka.org
Доброкачественные образования яичников
Функциональные кисты яичников, такие, как фолликулярные и кисты жёлтого тела, у молодых женщин составляют 25—30% всех доброкачественных образований.Фолликулярная киста
А. Фолликулярная киста — опухолевый процесс, формирующийся вследствие скопления фолликулярной жидкости в кистозном фолликуле и характеризующийся отсутствием истинного пролиферативного роста. Диаметр фолликулярных кист колеблется от 2 до 12 см. Форма в подавляющем большинстве наблюдений (94,1%) округлая. Внутренняя структура кист полностью однородная, анэхогенная, обладает высокой звукопроводимостью. Стенка фолликулярных кист ровная, гладкая; её толщина составляет в среднем 1,0±0,3 мм.Динамическое эхографическое наблюдение показывает, что в течение первого менструального цикла спонтанной регрессии подвергаются 25,9%, второго — 33,4%, третьего — 40,7% фолликулярных кист. При этом отмечена взаимосвязь между размером кисты и сроком её исчезновения. Так, образования более 6 см в диаметре регрессируют в течение 3 менструальных циклов. Это, по-видимому, связано с тем, что стенка фолликулярной кисты лишена васкуляризации, поэтому инволюция происходит путём постепенного пассивного спадения стенок полости и резорбции жидкости, содержащейся в кисте.
Эндоскопическая картина
Фолликулярные кисты обычно односторонние, их диаметр 2—12 см, форма круглая, имеют тонкую гладкую стенку, однокамерное строение и тугоэластическую консистенцию. Капсула гладкая, белесоватая или бледно-розовая, содержимое прозрачное. Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с трудом отделяется от ткани яичника, рвётся.Киста жёлтого тела
Б. Киста жёлтого тела образуется на месте прогрессировавшего жёлтого тела, в центре которого в результате нарушения кровообращения накапливается жидкое содержимое.Киста имеет размеры от 2 до 8 см. Описано 4 эхографических варианта строения кисты жёлтого тела. 1. При 1-м варианте наиболее часто киста имеет сетчатое строение средней эхогенности. В большинстве случаев сетчатый компонент выполняет всю или бульшую часть кисты. 2. При 2-м варианте содержимое кисты однородное и анэхогенное. В её полости определяются множественные или единичные, нежные, полные или неполные, неправильной формы перегородки. 3. При 3-м варианте в полости кисты определяются плотные, высокой эхогенности включения (сгустки крови). Чаще они имеют небольшие размеры (1—1,7 см в диаметре), единичны (1—3) и локализуются пристеночно. Эти образования могут иметь как неправильную форму, так и форму булавы или веретена. 4. При 4-м варианте содержимое кисты полностью однородное и анэхогенное. Её эхографическое изображение напоминает фолликулярную кисту.
Несмотря на различия внутреннего строения кист жёлтого тела, их звукопроводимость всегда высока. Толщина стенок колеблется от 2 до 4 мм, составляя в среднем 2,8±0,4 мм.
У большинства женщин кисты регрессируют самопроизвольно. Продолжительность инволюции зависит от размеров, а не от внутреннего строения кисты. В отличие от фолликулярных кист, кисты жёлтого тела в подавляющем большинстве наблюдений (86,2%) регрессируют в течение 1—2 менструальных циклов.
Эндоскопическая картина
Кисты жёлтого тела, как правило, односторонние, хотя не исключено наличие небольшой кисты (до 4 см в диаметре) и в другом яичнике. Размеры кисты 2—8 см, форма округлая или овальная, стенка кисты утолщена, отмечают складчатость внутренней поверхности, содержимое геморрагическое. Киста имеет синюшно-багровый оттенок.Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с большим трудом отделяется от ткани яичника, нередко рвётся.
Параовариальная киста
В. Параовариальная киста — ретенционное образование, расположенное между листками широкой связки матки.Размеры параовариальных кист колеблются от 3 до 15 см. Толщина стенки кисты варьирует от 1 до 3 мм, составляя в среднем 1,5±0,4 мм. Прослеживается чёткая корреляция возможности ультразвуковой диагностики параовариальных кист в зависимости от их размеров. Только при диаметре кисты более 5 см во всех случаях при трансвагинальном УЗИ определяется неизменённый яичник.
При больших размерах параовариальных кист яичник далеко не всегда визуализируется. У 88% пациенток яичник определяется в виде отдельного анатомического образования, причём при увеличении размера кисты для идентификации яичника необходимо тщательное сканирование с помощью трансабдоминального и трансвагинального датчиков. В отличие от фолликулярных кист и кист жёлтого тела параовариальные кисты не регрессируют.
Эндоскопическая картина
Параовариальные кисты, как правило, представляют односторонние образования размером до 10—15 см в диаметре, форма округлая или овальная, консистенция тугоэластическая, капсула обычно тонкая, но довольно прочная, содержимое прозрачное. В зависимости от величины кисты маточная труба располагается по-разному, иногда она распластана на поверхности кисты. Параовариальная киста и яичники определяются как отдельные анатомические образования.Перитонеальные кистозные образования
Г. Перитонеальные кистозные образования. К числу достаточно трудно диагностируемых образований малого таза относят и перитонеальные кистозные образования (серозоцеле). Дифференциальная диагностика серозоцеле, опухолевидных образований и опухолей яичников представляет значительные трудности.Анамнестические данные
Анамнестические данные имеют некоторые особенности: чревосечение выявляют в 80% случаев, острое воспаление придатков матки с пельвиоперитонитом — в 10—25%, распространённые формы эндометриоза — в 5—15%. Длительность существования серозоцеле составляет от 3 мес до 4,6 года (после ранее перенесённых операций), а среди женщин с острым пельвиоперитонитом — от 2 до 5 мес.Критерии серозоцеле
1. Жидкостное образование в области малого таза, выявляемое после перенесённых операций или острого воспалительного процесса внутренних половых органов. 2. Отсутствие на эхограмме чётко визуализируемой стенки (капсулы). 3. Неправильность контуров кистозной структуры, расположенной в малом тазу. 4. Изменение формы образования при повторных УЗИ.Эндоскопическая картина
Перитонеальное образование бывает однокамерным или многокамерным, стенки представлены спайками. Форма округлая или овальная, размеры от 1 до 25 см, тугоэластической консистенции, заполнено желтоватой опалесцирующей жидкостью. Спаечный процесс в брюшной полости и малом тазу вызывает определённые технические трудности при проведении лапароскопии.Зрелые тератомы
Д. Зрелые тератомы. Согласно Международной классификации ВОЗ (1977), тератомы яичников относят к группе герминогенных опухолей. Зрелые тератомы представляют собой доброкачественные новообразования, содержащие тканевые элементы, не отличающиеся от аналогичных структур организма (наиболее часто обнаруживают элементы кожи, волосы, жир, гладкомышечные волокна, хрящевую и костную ткань, элементы нервной системы).В 80% наблюдений зрелые тератомы — односторонние образования. Нередко диагностируют рецидив заболевания с выявлением тератомы в другом яичнике. Чаще (60—70% случаев) опухоль исходит из правого яичника.
Одновременное проведение трансабдоминального и трансвагинального УЗИ позволяет повысить точность диагностики и выявить 6 типов эхографического изображения зрелых тератом. 1. При 1-м типе опухоль имеет полностью анэхогенное внутреннее строение и высокую звукопроводимость. На внутренней поверхности опухоли можно выявить средней или высокой эхогенности круглой или овальной формы паренхиматозный бугорок. 2. При 2-м типе опухоль имеет полностью плотное внутреннее строение, её структура гиперэхогенна и в основном однородна. 3. При 3-м типе тератомы характеризуются кистозно-сулидным строением, плотный компонент обычно имеет однородную структуру, высокую эхогенность и занимает от 1/3 до 3/4 объёма опухоли, в кистозном компоненте определяют множественные гиперэхогенные небольшие линейно-штриховые включения.
4. 4-й тип отличается полностью сулидным строением опухоли, состоящей из двух компонентов — гиперэхогенного и плотного, дающего акустическую тень. 5. Тератомы 5-го типа имеют наиболее сложное внутреннее строение и характеризуются наличием всех вышеперечисленных компонентов (кистозного, плотного и гиперэхогенного сулидного, дающего акустическую тень), они не превышают 5 см в диаметре. 6. Тератомы 6-го типа имеют разнообразное внутреннее строение (жидкостное с перегородками различной толщины, плотное включение губчатой структуры, мелко- и среднедисперсную гиперэхогенную взвесь).Наибольшие трудности возникают при дифференциации кистозных тератом (1-й тип) и серозных цистаденом. При проведении УЗИ в подобных случаях особое внимание следует обращать на состояние внутренней стенки образования. Наличие ровной стенки в большинстве случаев позволяет предположить гладкостенную цистаденому.
Выявление на внутренней поверхности опухоли плотного компонента губчатой структуры чаще свидетельствует о папиллярной цистаденоме. Если пристеночный компонент имеет однородную структуру и содержит плотные гиперэхогенные включения, особенно дающие акустическую тень, то это с большой вероятностью указывает на зрелую тератому.
Определённые трудности возникают при дифференциальной диагностике зрелых тератом (6-й тип) и фибром яичника, дающих акустическую тень. При проведении УЗИ следует иметь в виду, что при фибромах участок опухоли, расположенный между её верхним полюсом и акустической тенью, в основном имеет низкую, а при тератомах — высокую эхогенность.
Особую ценность представляет выявление зрелых тератом в толще яичника, когда размеры яичника не увеличены, а поверхность не изменена. В этих клинических наблюдениях диагностические возможности УЗИ превосходят по значимости таковые лапароскопии.
Эндоскопическая картина
Макроскопически стенка дермоидной кисты состоит из плотной, местами гиалинизированной соединительной ткани. Форма округлая или овальная, консистенция плотная. Размеры 1—16 см. Поверхность гладкая или бугристая, в одних местах эластичная, в других очень плотная.Определённое дифференциально-диагностическое значение имеет расположение кисты в переднем своде (в отличие от других видов опухолей, располагающихся обычно в маточно-прямокишечном пространстве).
При разрезе кисты изливается её густое, похожее на сало содержимое, изредка оно имеет вид шариков (дермоид с шариками). Вместе с салом в кисте обнаруживают пучки волос. Внутренняя поверхность стенки кисты на значительном протяжении гладкая, но в одном её участке обычно определяется выступ — так называемый головной, или паренхиматозный, бугорок. В бугорке часто находят зубы, кости, части органов.
Серозные, или цилиоэпителиальные, опухоли
Е. Серозные, или цилиоэпителиальные, опухоли делят на гладкостенные и папиллярные, а папиллярные в свою очередь — на инвертирующие (сосочки расположены внутри капсулы опухоли) и эвертирующие (сосочки расположены на наружной поверхности капсулы). Существуют также смешанные опухоли, когда сосочки расположены и на внутренней, и на наружной поверхности капсулы.Серозная цистаденома
1. Серозная цистаденома — наиболее простая форма серозных опухолей, как правило, односторонняя, однокамерная и гладкостенная. Эпителий, выстилающий стенку опухоли, однорядный кубический, реже цилиндрический.Эндоскопическая картина
Форма шаровидная или овальная, поверхность гладкая, блестящая, белесоватого цвета. Содержимое кисты прозрачное, с желтоватым оттенком. Размеры могут значительно варьировать. По внешнему виду серозные гладкостенные цистаденомы напоминают фолликулярные кисты, но в отличие от ретенционных образований опухоль имеет различную окраску — от голубоватой до белесовато-серой, что обусловлено неравномерной толщиной капсулы.Папиллярная цистаденома
Эндоскопическая картина
Опухоль обычно видна в виде образования с плотной, непрозрачной белесоватой капсулой. Наиболее характерный признак — сосочковые разрастания на наружной поверхности капсулы опухоли.При выраженной диссеминации капиллярных разрастаний (вид цветной капусты) эвертирующую форму опухоли можно принять за рак.
Папиллярная цистаденома может быть двусторонним образованием, в запущенных случаях сопровождается асцитом, воспалительным процессом в малом тазу, возможно внутрисвязочное расположение опухоли и разрастание сосочков по брюшине.
Содержимое цистаденом бывает жидким, прозрачным и имеет коричневый, красноватый или грязно-жёлтый цвет. В отличие от муцинозных опухолей псевдомуцина нет.
Муцинозная цистаденома
Эндоскопическая картина
Поверхность опухоли большей частью неровная, с многочисленными выпячиваниями из-за наличия камер. Размер опухоли колеблется в широких пределах. Опухоль неправильной формы с плотной, толстой, непрозрачной капсулой, цвет от белесоватого до синюшного. При боковом освещении видна граница между камерами.На разрезе опухоль редко бывает однокамерной, большей частью она многокамерная с образованием дочерних и внучатых полостей. Между отдельными полостями заметны остатки перегородок, разрушенных вследствие значительного давления содержимого опухоли. Внутренняя поверхность гладкая.
Перекрут ножки опухоли яичника
Ж. Перекрут ножки опухоли яичника возникает довольно часто, особенно при благоприятных условиях: большой подвижности опухоли, небольших размерах, значительном растяжении передней брюшной стенки (отвислый живот), беременности, в послеродовом периоде. Наиболее часто перекрут происходит до начала половой жизни.Эндоскопическая картина
В случае перекрута ножки опухоли яичника визуализируют образование синюшно-багрового цвета. Его внешний вид обусловлен степенью перекрута ножки опухоли на 180° и более (частичный или полный перекрут) и временем, прошедшим с момента нарушения кровообращения до эндоскопической операции.Апоплексия яичника
Апоплексия яичника — внезапно наступившее кровоизлияние, сопровождающееся нарушением целостности ткани яичника и кровотечением в брюшную полость. Среди причин внутрибрюшного кровотечения 0,5—2,5% случаев приходится на апоплексию яичника.Самым частым источником кровотечения бывает жёлтое тело или его киста. Не исключается возможность разрыва жёлтого тела во время беременности.
Эндоскопическая картина
Поражённый яичник обычных или увеличенных размеров за счёт предшествующей гематомы, как правило, синюшного цвета. Даже небольшой разрыв (до 1 см) может привести к обильному кровотечению. В малом тазу и брюшной полости кровяные сгустки и свободная кровь.Операцию выполняют максимально консервативно. Яичник удаляют только при массивном кровоизлиянии, целиком поражающем ткань яичника. В случае разрыва жёлтого тела беременности его ушивают, не производя резекцию, иначе беременность прервётся.
Нередко апоплексия сочетается с внематочной беременностью и острым аппендицитом. Апоплексия может быть двусторонней. В связи с этим во время операции обязателен осмотр обоих яичников, маточных труб и аппендикса.
Поликистозные яичники
В соответствии с Международной классификацией болезней 9-го пересмотра ВОЗ 1993 г., «поликистозные яичники» или синоним «синдром Стейна—Левенталя» кодируют номером 256.4 в разделе № 3 «Болезни эндокринной системы».Частота поликистозных яичников в структуре гинекологических заболеваний колеблется в широких пределах — от 0,6 до 11%.
Эндоскопическая картина
Характерные признаки поликистозных яичников: незначительное двустороннее увеличение органов (до 4—5 см), гладкая утолщённая капсула с сосудистым рисунком разной степени выраженности, наличие подкапсулярных кист, отсутствие свободной перитонеальной жидкости.Г.М. Савельева
medbe.ru
Киста яичников - причины и последствия, диагностика и лечение патологии
Киста яичников представляет собой полостное образование, которое окружено капсулой. В ее полости находится содержимое. То может быть, в зависимости от вида кисты, жидкость, слизь, кровь или закладки внутренних органов. Сейчас довольно часто ставят диагноз «киста яичников». После выяснения её природы определяются с видом лечения.
Киста яичников. Причины и последствия
Большинство полостных объёмных образований яичника возникают в результате сбоев в нормальном функционировании придатков матки. Они называются функциональными кистами. Такие опухоли не представляют угрозы жизни женщины, но могут привести к бесплодию.
Для того чтобы понять механизм образования кисты яичника и каковы её последствия, необходимо уяснить механизм функционирования яичников. Репродуктивная система женщины по принципу обратной связи корригируется гипофизом и гипоталамусом. Они регулируют уровень гормонов, вырабатываемых яичником в разные фазы менструального цикла. Ежемесячно в яичнике созревает доминантный фолликул, в котором имеется ооцит (яйцеклетка). Она погружена в фолликулярную жидкость. Диаметр созревшей яйцеклетки находится в диапазоне от двадцати до двадцати восьми миллиметров.
На четырнадцатый или пятнадцатый день цикла, то есть, в его середине, происходит разрыв доминантного фолликула и ооцит выходит в брюшную полость. Током фолликулярной жидкости женскую половую клетку заносит к фибриальному отделу фаллопиевой трубы, где её подхватывают фибрии и препровождают в маточную трубу. Там она может быть оплодотворена спермиями – мужскими половыми клетками.
Иногда по непонятным причинам разрыва фолликула не происходит. В нём накапливается фолликулярная жидкость, полость фолликула расширяется и он превращается в фолликулярную кисту. Когда женщине поставлен диагноз «киста яичника», последствия могут быть разными. Так, в том случае, когда она малых размеров и со временем не растёт, то и последствий никаких не будет.
Если же фолликулярная киста увеличивается в диаметре, она начинает давить на интактную ткань яичников. Это приводит к нарушению функции придатков матки – в них не развиваются новые фолликулы. Это приводит к ановуляции и бесплодию. Считается также, что при наличии фолликулярной кисты яичника не происходит и последующая овуляция. Таким образом образуются множественные ретенционные кисты яичников.
Значительно реже в кисту превращается киста жёлтого тела яичников. Последствия здесь тоже могут быть разными. Как известно, жёлтое тело развивается на месте разорвавшегося фолликула. В нём происходит синтез гормона прогестерона, который поддерживает беременность в случае, если произошло оплодотворение. Иногда в нём накапливается жидкость, и жёлтое тело трансформируется в кисту яичника. После лечения придатки матки начинают нормально функционировать.
В обычное кистозное образование по многим причинам может произойти кровоизлияние. Так образуется геморрагическая киста яичников. После её разрыва могут появиться признаки острой кровопотери. В таком случае женщине понадобится неотложная медицинская помощь. Если разорвалась геморрагическая киста яичника, последствия могут быть неприятными, вплоть до развития перитонита или геморрагического шока.
Дермоидная киста яичников образуется в эмбриональный период развития плода женского пола. Она возникает под воздействием тератогенных факторов. В полости дермоидной кисты можно обнаружить зубы, глаз, волосы и закладки внутренних органов. Если в результате развития дермоидная киста яичника не увеличивается в размерах, то и последствий никаких может не быть. Но при её росте и больших размерах объёмное образование давит на фолликулярную ткань и вызывает её трансформацию. Это приводит к нарушению функции яичников. Последствием дермоидной кисты яичников может быть отсутствие образования яйцеклеток и бесплодие.
Параовариальная киста образуется на брыжейке придатков матки. Она может достигать огромных размеров. Когда выявлена большая параовариальная киста яичников, последствия могут быть непредсказуемые. Она может сдавливать прилегающие к яичнику органы, перфорировать или разрываться. В таком случае женщина нуждается в оперативном вмешательстве.
Эндометриоидная киста яичников является проявлением внутреннего генитального эндометриоза. Она образуется при миграции трансформированных клеток эндометрия в придатки матки. Эндометриоидная киста «менструирует» во время месячных. В её полости скапливается жидкость и менструальная кровь. Она превращается в «шоколадную» кисту. Если у женщины имеет место эндометриоидная киста яичника, последствия не заставляют себя ждать. Она может разорваться, и тогда клетки эндометриоза распространяются по полости малого таза, вызывая образования новых гетеротопий.
Последствием образования множественных кист является синдром поликистозных яичников. Он проявляется нарушением гормонального равновесия, метаболическими расстройствами, альгодисменореей и бесплодием. При повышении уровня мужских гормонов в организме женщины, у которой диагностированы множественные кисты яичников, наступают такие последствия, как гирсутизм. Он проявляется избыточным оволосением по мужскому типу.
Кроме функциональных кист яичника, существуют и патологические кистозные образования. К ним относится кистаденома. Это доброкачественная киста яичников. Последствия её – превращение в злокачественное новообразование.
Осложнения кисты яичников
Когда, во избежание последствий, женщине, страдающей кистой яичников, надо срочно обратиться к врачу? Киста яичников, последствия которой могут быть разными, проявляется общими признаками, при появлении которых женщина нуждается в консультации гинеколога:
- гипертермия и лихорадка;
- появление внезапной острой боли в животе;
- внезапная слабость, потеря сознания, а также головокружение;
- бледность кожных покровов и видимых слизистых оболочек;
- тошнота и рвота;
- болезненные или нерегулярные месячные;
- увеличение объёма живота и его ассиметрия;
- прощупывание в животе опухолевидного образования.
К тому же, проходить регулярно осмотр гинекологом рекомендуется женщинам после сорока лет, а также при наличии болей в животе, появлении проблем с дефекацией.
Влияние кисты яичников на беременность
При наличии функциональных кист яичников в большинстве случаев не возникает проблем с зачатием и вынашиванием беременности. Известно, что в некоторых случаях ретенционные кисты яичника самостоятельно исчезают до шестнадцати недель беременности. Тем не менее, если женщина знает, что у неё имеется киста яичников, последствия которой могут являться угрозой плоду, тактику наблюдения следует обсудить с врачом. Идеальным вариантом будет избавление от объёмного образования на этапе планирования беременности.
Если же во время беременности выявлена киста яичника, последствия могут не заставить себя ждать. При разрыве кисты, её нагноении или перекруте ножки, сдавлении беременной маткой развиваются признаки «острого живота» или кровопотери. Эти состояния угрожают жизни женщины и приводят к гибели плода. Что бы ни было после операции по поводу осложнённой кисты яичника, оперативного вмешательства в данном случае избежать не удастся. Если же киста яичников протекает бессимптомно, не увеличивается в размерах, то о лечении следует говорить после родов.
Если киста яичника выявлена во время ультразвукового исследования в первом триместре беременности, может потребоваться несколько контрольных УЗИ, чтобы избежать осложнений или предотвратить их. Иногда, когда последствия кисты яичника могут повлиять на течение беременности, она увеличивается до десяти сантиметров в диаметре, может понадобиться оперативное вмешательство во время беременности. Его лучше выполнить в плановом порядке, не дожидаясь последствий осложнений кисты яичника.
Диагностика кисты яичников
Для того чтобы поставить диагноз «киста яичников», после чего определиться с тактикой наблюдения и лечения, необходимы такие исследования:
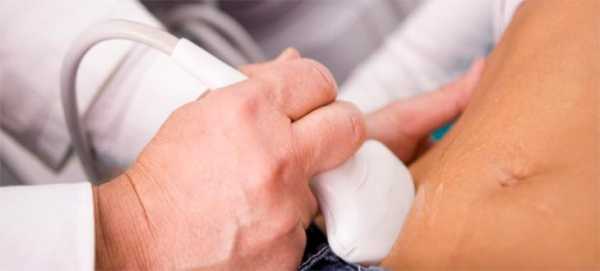
- Ультразвуковое исследование, которое является основным диагностическим методом. На УЗИ можно уточнить локализацию объёмного образования, его размеры, толщину стенок, эхоскопические характеристики содержимого.
- Лапароскопия позволяет уточнить расположение и размеры кисты, визуализировать её поверхность и влияние на ткань яичников. Во время лапароскопии можно пунктировать кисту и отправить содержимое на гистологическое исследование.
- Определение уровня гормонов позволяет установить их концентрацию и баланс.
- Онкомаркер СА 125 не является строго специфичным и высокоинформативным, тем не менее, его определяют для выяснения природы объёмного образования.
- Общий анализ крови и мочи помогает выявить признаки воспаления и кровопотери.
Эхоскопическая картина кисты яичников
Фолликулярная киста яичников в большинстве случаев округлой формы, реже она напоминает яйцо. Её стенка тонкая, внутренняя поверхность ровная и гладкая. Внутреннее содержимое имеет однородную структуру, оно анэхогенное. Диаметр кист может быть в диапазоне от трёх до десяти сантиметров.
Киста жёлтого тела яичника в основном круглой формы, её стенка толстая, от двух до шести миллиметров, а диаметр варьирует от трёх до семи миллиметров. Её содержимое может быть либо полностью анэхогенным, либо иметь сетчатую или паутинообразную структуру. В полости могут визуализироваться перегородки неправильной формы. В содержимом кисты иногда выявляют гиперэхогенные включения, представленные сгустками крови.
Причиной текалютеиновых кист яичников может быть пузырный занос или синдром гиперстимуляции яичников. На сканограммах они видны в виде односторонних или двухсторонних многокамерных образований диаметром от четырёх до восьми сантиметров. Их стенка тонкая, а содержимое однородно анэхогенное.
Эндометриоидные кисты на УЗИ выглядят как образования овоидной или круглой формы. Они расположены в позади матки. В большинстве числе случаев это двухсторонний процесс. Их величина может варьировать от одного до восьми сантиметров. Внутреннее содержимое кисты заполнено высоко или среднеэхогенной взвесью, которая не смещается при перкуссии образования. Стенка имеет двойной контур.
Параовариальные кисты яичников имеют размеры в диапазоне от трёх до двенадцати сантиметров. Их стенка тонкая, не более одного сантиметра. Содержимое такой кисты однородное, анэхогенное. В нём иногда можно увидеть нежную мелкодисперсную взвесь, которая смещается во время перкуссии образования. Яичник расположен отдельно от кисты.
Тератомы могут достигать величины двенадцати сантиметров. Их внутренняя эхоструктура разнообразна. Образование может состоять из одного гиперэхогенного компонента, которое представлено жировой тканью, а может содержать различных диаметров плотный кистозный и гиперэхогенный компоненты, а также плотный компонент, представленный волосами или костной тканью, которая даёт акустическую тень. Киста может содержать множественные мелкоштриховые включения или же тонкие гиперэхогенные удлиненные структуры, представлены волосами.
Лечение кисты яичника. Восстановление после операции
Для лечения некоторых кист яичников применяют медикаментозное лечение. Если киста яичников после этого не регрессирует в течение трёх месяцев, то женщине предлагают выполнить оперативное вмешательство. Идеальным вариантом является удаление кисты посредством лапароскопии. В таком случае после операции киста яичников не рецидивирует и фертильность женщины не нарушается.
Иногда приходится вместе с кистой резецировать часть яичника. После такой операции возможны проблемы с зачатием. В том случае, когда женщина находится в менопаузе, ей может быть выполнено либо удаление яичника, либо экстирпация матки вместе с придатками. Киста яичника после такого лечения не возникнет вновь, но и последствия будут не приятными – развивается нарушение гормонального гомеостаза.
После лапароскопической операции по поводу кисты яичника восстановление происходит быстро. Женщине рекомендуют в течение одного месяца избегать секса, уменьшить физические нагрузки и отрегулировать функцию кишечника. Последствия операции по поводу кисты яичника не влияют на состояние женщины.
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью - прямо сейчас!
Другие статьи
Протокол ЭКО в естественном цикле (ЕЦ) - наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Многих потенциальных родителей, планирующих оплодотворение in vitro, занимает вопрос: ПГД при ЭКО - что это? В чем суть этой процедуры и так ли она важна и безопасна, как утверждают врачи?
www.centereko.ru
Чем опасна киста яичника? Симптомы и лечение по видам образования
Оглавление страницы:
От качества функционирования яичников женщины напрямую зависит ее способность к деторождению, величина менструального цикла и здоровье всех остальных органов репродуктивной системы.
В некоторых случаях нормальной работе органа мешает киста – опухолевидное новообразование на яичнике или внутри его, которое можно выявить на УЗИ или во время гинекологического осмотра. Она может быть очень болезненной, а может и никак не проявлять себя в течение длительного времени. Часть кист имеет тенденцию к самостоятельному регрессу, а некоторые не исчезнут без медицинского вмешательства.
В чем опасность заболевания?
Симптомы и опасность кисты яичника
Одно из самых безобидных последствий появления кисты яичника – тянущие боли, нарушение менструального цикла и периодическое отсутствие овуляции. Эту ситуацию несложно исправить, если вовремя обратиться к врачу. Более тяжелый результат возникновения кисты – это бесплодие, регулярные ановуляторные циклы и постоянная боль в яичнике.
Новообразование ставит под угрозу не только репродуктивную функцию женщины, но и ее жизнь и здоровье — кисты имеют свойство становиться злокачественным.
Рак яичника считается одним из самых агрессивным и трудноизлечимых видов опухолей: его сложно обнаружить на ранней стадии, и даже после проведенного лечения он склонен к рецидивам.
Причины возникновения кисты яичника
Появление новообразования так или иначе всегда связано с нарушением гормонального фона, поэтому гинекологи выделяют несколько общих причин возникновения кисты яичника, которые приводят к гормональному сбою:
- Задержка наступления менопаузы – в норме месячные прекращаются до 50-52 лет. Если этот период растягивается, то он сопряжен с риском возникновения кист.
- Задержка наступления первой менструации – в норме месячные должны начинаться с 12-13 лет.
- Слишком ранее наступление менструации – сюда относят возраст до 11 лет.
- Воспалительные заболевания органов малого таза. Причем, острые формы реже способствуют возникновению кист, нежели хронические.
- Резкое похудение, либо резкий набор веса.
- Значительное превышение массы тела – избыточный вес, даже если он набран в течение длительного промежутка времени, негативно влияет на работу яичников и всей эндокринной системы в целом.
- Нервные стрессы, психоэмоциональное напряжение, продолжающееся долгое время.
- Отказ от грудного вскармливания
- Регулярные тяжелые физические нагрузки
- Сахарный диабет (как первого, так и второго типа)
- Диагноз СПКЯ у матери, бабушки. Наблюдения врачей показывают, что склонность к кистам может быть обусловлена наследственным фактором.
Лечение будет бесполезным, если не устранить причину, вызвавшую появление опухоли. Например, если у женщины, страдающей избыточной массой тела, удалить кисту, то через определенный промежуток времени она может возникнуть снова. Чтобы нормализовать функционирование яичников нужно привести в порядок работу всей эндокринной системы.
Виды кист яичника — их симптомы и лечение
Симптомы и лечение по видам кисты
Выделяют два больших вида кист яичника: функциональные и истинные (цистаденомы). Функциональные кисты яичника обусловлены нарушением работы органа и связаны с неправильным развитием фолликула или желтого тела. Соответственно, к этому типу относят фолликулярную и геморрагическую кисты, а также кисту желтого тела. К цистаденомам относят серозную (папиллярную и муцинозную) и эндометриоидную кисты.
Фолликулярная киста
Патогенез: в начале менструального цикла из нескольких антральных фолликулов выделяется один доминантный. Он должен увеличиться до размеров 18 – 22 мм в диаметре, а затем лопнуть, выпустив созревшую яйцеклетку. Если разрыва капсулы не происходит, то фолликул перерастает в фолликулярную кисту правого или левого яичника (реже – обоих сразу).
Причины возникновения: повышенный уровень тестостерона, ДГЭА, пониженный пролактин, эстрадиол, недостаток прогестерона. Установленный диагноз СПКЯ (синдром поликистозных яичников).
Симптоматика: по большей части протекает бессимптомно. После превышения фолликулярной кистой размеров 40 мм в диаметре, женщина может ощущать симптомы болей (колющие или простреливающие) со стороны расположения образования.
Картина по УЗИ: однокамерное образование, превышающее размеры 2,5 см в диаметре с ровными и тонкими стенками. При СПКЯ капсула бывает значительно утолщена. В редчайших случаях у фолликулярной кисты обнаруживаются две камеры.
Риск малигнизации: низкий. Фолликулярные кисты яичника, даже при ярких симптомах, крайне редко становятся злокачественными.
Лечение: Обычно такие кисты склонны к самостоятельному исчезновению, но врачи предпочитают перестраховаться и назначить дополнительную стимуляцию регресса. Назначается рассасывающая терапия: лидаза, гепарин, алоэ. Препараты вводятся внутримышечно или при помощи электрофореза.
Фолликулярная киста является наиболее распространенной из всего количества диагностированных опухолей яичника у женщин детородного возраста. Однако, несмотря на низкий риск малигнизации, новообразование далеко не безобидно: перекрут ножки кисты или ее разрыв влечет за собой тяжелые последствия для здоровья и требует немедленной госпитализации.
После операции по удалению фолликулярной кисты яичника большинство женщин остаются способными к деторождению.
Киста желтого тела
Патогенез: каждый раз после овуляции образуется желтое тело – это клетки, которыми был наполнен доминантный фолликул и которые остались после того, как он прорвался, выпустив созревшую яйцеклетку. В результате нарушения лимфооттока и кровообращения в желтом теле образуется киста.
Причины возникновения: считается, что дисбаланс происходит в результате нарушений гормонального фона, но точные причины кисты желтого тела пока не ясны.
Симптоматика: протекает в большинстве случаев бессимптомно.
Картина по УЗИ: обнаруживается анэхогенное образование округлой формы, однополостное, имеющее однородную структуру и диаметр более 40мм. Контуры четко очерчены, ровные. В некоторых случаях внутри кисты определяется мелкодисперсная взвесь.
Риск малигнизации: низкий. Такие кисты склонны к самостоятельному регрессу.
Лечение: при обнаружении кисты врач избирает тактику наблюдения. Если за 3 месяца новообразование не исчезло, то назначается рассасывающая терапия при помощи электрофореза с лидазой и противовоспалительная терапия: Ибупрофен, Ибуклин, свечи Гексикон.
Киста желтого тела – достаточно редкое явление. Но даже если она диагностирована на ранних сроках беременности, то не представляет опасности ни для матери, ни для эмбриона.
Геморрагическая киста
Патогенез: этот вид возникает на фоне фолликулярной кисты или кисты желтого тела, и является осложнением двух этих патологий. В полость новообразования происходит кровоизлияние и опухоль наполняется сгустками крови.
Причины возникновения: трансформирование функциональной кисты в геморрагическую происходит из-за высоких физических нагрузок, интенсивного полового акта, небрежного жесткого гинекологического осмотра, либо во время неаккуратного УЗИ внутривлагалищным датчиком.
Симптоматика: ощущение тяжести внизу живота, преимущественно со стороны расположения новообразования, обильные и болезненные менструации, сбой менструального цикла. В случаях стремительного развития и увеличения кисты пациентка может отмечать тошноту, рвоту и боли при мочеиспускании.
Картина по УЗИ: гипоэхогенное образование, имеющее одну полость (реже — две), стенки капсулы – тонкие, определяется наличие гипоэхогенной взвеси, по периферии кисты определяется кровоток, внутри капсулы кровоток отсутствует. Иногда в полости геморрагической кисты могут быть обнаружены тромбы.
Риск малигнизации: повышен только при кистах большого размера, которые не имеют тенденцию к самостоятельному регрессу.
Лечение: большая часть геморрагических кист исчезает самостоятельно через 7 – 8 недель после возникновения. Если этого не происходит, врач назначает проведение гормональной и рассасывающей терапии. Препараты, корректирующие гормональный фон, будут зависеть от результатов анализа на гормоны. Лучшим вариантом будет индивидуальный подбор медикаментозных средств, а не назначение оральных контрацептивов.
Геморрагическая киста яичника больших размеров имеет яркие симптомы и требует оперативного лечения в случае, если не наблюдается тенденция к саморегрессу.
Серозная киста
Патогенез: новообразование формируется из эпидермиса, а ее полость выстлана эпителием. Поэтому серозная киста относится к эпителиальным опухолям. В отличие от функциональных кист располагается не на поверхности яичника, а внутри.
Причины возникновения: гормональный сбой, хронические инфекции органов малого таза, сильные стрессы, чрезмерное физическое напряжение.
Симптоматика: если новообразование небольших размеров, то оно почти никак себя не проявляет. По мере увеличения опухоли могут возникать боли внизу живота, общее недомогание, высокая температура.
Картина по УЗИ: однокамерное или многокамерное образование, рядом с яичниками определяются спайки. Форма кисты неправильная, внутри – анэхогенная жидкость, иногда просматриваются нити фибрина.
Риск малигнизации: гладкостеночная серозная киста почти всегда является доброкачественной. Папиллярная серозная кистаденома имеет высокие шансы переродиться в злокачественную – более 50%.
Лечение: наблюдательная тактика длится не более 1 – 2 месяцев, затем, если новообразование не регрессирует, врач назначает оперативное вмешательство. Гладкостеночную опухоль небольших размеров (менее 3 см) лечат вылущиванием во время лапароскопии кисты яичника. Папиллярную серозную опухоль удаляют, а если гистология показала ее злокачественность, то проводится повторная операция по удалению яичника, а в отдельных случаях – матки.
Если пациентка находится в детородном возрасте, то во время операции врачи стараются сохранить яичник или, по крайней мере, произвести лишь его резекцию, а не полное удаление.
Эндометриоидная киста
Патогенез: вследствие поражения яичников эндометриозом появляются двусторонние кистозные образования, иногда достигающие размеров 12 см в диаметре.
Причины возникновения: гормональный сбой, ретроградная менструация (происходит заброс клеток эндометрия в ткани фаллопиевых труб и яичников), низкий уровень прогестерона, высокий эстрадиол, дисфункция коры надпочечников.
Симптоматика: главным признаком кисты является бесплодие и нарушение менструального цикла. Если новообразование большое, то отмечаются боли внизу живота, которые имеют тенденцию к усилению во время менструации.
Картина по УЗИ: эпителий кисты по своей структуре напоминает эндометрий, но не является им. Образование имеет двойной контур, внутри нет плотных включений, иногда в капсуле кисты отмечаются гипоэхогенные области. Внутренний кровоток отсутствует. По цвету новообразование напоминает шоколад.
Риск малигнизации: средний. Если киста находится в запущенном состоянии, то у нее есть немалые шансы переродиться в злокачественную опухоль.
Лечение: если пациентка находится в детородном возрасте, то прежде всего для удаления кисты врач назначит гормональную и рассасывающую терапию. Поскольку одной из причин возникновения опухоли является низкий прогестерон, то может быть назначен Дюфастон или Утрожестан. Для снижения эстрадиола прописывается Кломифен, Тамоксифен. Если лечение неэффективно, то показано удаление новообразования с последующим гистологическим исследованием.
Во время лечения эндометриоидной кисты яичника врач должен держать пациентку на особом контроле и производить регулярные исследования, чтобы вовремя выявить факт кровоизлияния в опухоль и ее превращение в геморрагическую кисту.
Если киста яичника обнаружена вовремя — прогноз лечения почти всегда благоприятный. Но, чтобы избежать рецидивов, необходимо не просто удалить новообразование, а устранить причину, которая вызвала его появление.
Метки: женское здоровье киста яич яичники
zdorova-krasiva.com
Признаки, диагностика и лечение кисты яичника. Осложнённая киста яичника
Почему возникает киста в яичнике? Киста яичника является полостным образованием, которое развивается по многим причинам. Существуют разные виды кист яичников. Они в каждом конкретном случае требуют индивидуального подхода к ведению пациентки и выборе метода лечения.
Виды кист яичника
Существует несколько видов кист яичников.
Прежде всего, они делятся на функциональные и патологические. Функциональные кисты яичника возникают в результате нарушения функции придатков матки. Они в большинстве случаев протекают бессимптомно. Признаки кисты яичника появляются тогда, когда определяется большая киста яичника. Патологические кисты придатков матки по своей сути являются новообразованиями и возникают в результате патологических процессов репродуктивных органов женщины. Какие кисты яичников известны?
Различают такие виды функциональных кист яичников:
- Фолликулярная киста яичников возникает по причине того, что в результате нарушения функции яичников не происходит овуляция, и яйцеклетка не выходит из созревшего фолликула. Со временем фолликулярная киста яичника регрессирует. Могут быть и 3 кисты в яичнике.
- После разрыва фолликула и выхода яйцеклетки на его месте образуется жёлтое тело. Оно продуцирует прогестерон. Если не происходит прогрессирования развития жёлтого тела, то оно превращается в кисту. Киста жёлтого тела яичников образуется по причине остановки прогрессирования этого образования. Клинически себя ничем не проявляет.
- Возникновение дермоидной кисты яичника происходит во время эмбрионального развития плода женского пола. Такая киста может иметь диаметр 5 см. В её полости можно обнаружить волосы, зубы, глаза, ногти и зачатки внутренних органов.
- Известна также муцинозная киста яичника. Причины возникновения этого образования точно не известны. Она может иметь 4 камеры, а то и больше. При её перфорации или разрыве происходит обсеменение полости малого таза и брюшины специфическими клетками, которые взвешены в муцине. Муцинозная киста спустя год может увеличиться в размерах.
- При генитальном эндометриозе развивается эндометриоидная киста яичника. Во время менструации она увеличивается до 5 см и более, и начинает функционировать так же, как эндометрий матки. Признаки эндометриоидной кисты яичника становятся более выраженными во время менструации. Бывают ли боли при кисте яичника, развившейся в результате эндометриоза? Да, и не только боли. Во время месячных она «менструирует», то есть, ведёт себя так, как матка в этот период. Если лопнула такая киста , то эндометриоидные клетки распространяются по брюшине и развиваются гетеротопии на стенках кишечника.
Практически все функциональные кисты яичников протекают бессимптомно, если их диаметр не превышает 3 или 4 сантиметров. Когда киста становится большая, то она сдавливает прилегающие ткани придатков матки, вызывает угнетение фолликулов и замещение структур яичников соединительнотканными элементами.
В основном кисты яичников находят во время гинекологического обследования и на УЗИ. Они имеют разную эхогенную структуру, но у всех образований имеется камера, оболочка, ровные края и неодинаковое содержимое. Киста может протекать с такими осложнениями:
- нагноение;
- перфорация стенки кисты;
- перекрут ножки;
- разрыв кистозного образования.
Осложнённая киста яичника. Симптомы и лечение
При нагноении кисты яичников признаки заболевания выражаются болями внизу живота, повышением температуры и признаками интоксикации. В этом случае необходима срочная госпитализация пациентки, лапароскопия и антибактериальная терапия.
Если киста лопнула, то есть, наступила её перфорация, у пациентки возникает резкая боль в животе, в этот момент она может потерять сознание. Затем мышцы передней брюшной стенки становятся напряжёнными, определяются симптомы раздражения брюшины, тахикардия, гипертермия.
При перекруте кисты признаки заболевания приобретают острый характер. В момент перекрута женщина ощущает сильную боль. Если не провести своевременно лапароскопию, тот наступает некроз кисты и развивается перитонит.
При разрыве кисты яичника все признаки заболевания становятся резко выраженными и напоминают симптомы перфорации. Как вылечить кисту яичника в таком случае? При разрыве кисты яичника выполняют ургентную операцию методом лапароскопии или лапаротомии.
Диагностика кист яичников
Кисту яичника можно выявить при гинекологическом и ультразвуковом исследовании, а также во время лапароскопии, которая является наиболее точным диагностическим методом.
Диагностическую лапароскопию в плановом порядке выполняют по таким показаниям:
- бесплодие;
- кисты яичников;
- злокачественные и доброкачественные опухоли придатков матки;
- опухоли матки;
- синдром поликистозных яичников;
- эндометриоз;
- миома матки;
- пороки развития и аномалии анатомического строения репродуктивных органов.
Осложнённая киста яичника – это опасно, но существуют и другие экстренные показания к диагностической лапароскопии:
- апоплексия яичника;
- эктопическая беременность;
- перекрут субсерозного миоматозного узла;
- разрыв кисты яичника;
- перекрут кисты придатков матки;
- острое воспаление гениталий.
К выполнению лапароскопии в гинекологии, в том числе и диагностической, существуют и противопоказания. К абсолютным противопоказаниям относятся:
- некоррегируемая коагулопатия;
- острый инфаркт миокарда;
- острые нарушения мозгового кровообращения;
- геморрагический и гиповолемический шок.
При осложнении кисты яичников и в других случаях, когда диагностическая ценность лапароскопии выше потенциальной опасности, взвесив все за и против, выполняют в ургентном порядке диагностическую лапароскопию. Это такие случаи:
- при непереносимости общего обезболивания;
- когда в месте выполнения лапароскопии ранее производились оперативные вмешательства;
- если имеется разлитой перитонит;
- в случае выраженной склонности к кровотечениям;
- при ожирении третьей и четвёртой степени;
- в случае беременности на поздних сроках.
Ультразвуковая характеристика разных видов кист яичников
На УЗИ фолликулярные кисты правого яичника имеют диаметр менее восьми сантиметров, они однокамерные и тонкостенные, их содержимое однородное и гипоэхогенное.
При наличии дермоидной кисты правого яичника на УЗИ зачастую отмечают наличие плотной капсулы, в которой находится неоднородное содержимое, то есть, имеет место эхоскопический полиморфизм.
Киста жёлтого тела правого яичника имеет анэхогенную однородную структуру, круглую форму от четырёх до восьми сантиметров в диаметре, ровные чёткие контуры, иногда внутри содержит мелкодисперсную взвесь.
При эндометриоидной кисте правого яичника на УЗИ видны кистозные образования, характеризующиеся гетерогенностью внутренней эхоструктуры и обладающими многочисленными внутренними эхосигналами.
Киста яичника. Лечение
Как лечить кисту яичника, решает врач после всестороннего обследования пациентки. Поскольку большинство кист яичников не имеют специфических признаков и не приносят дискомфорта женщин, то за ними проводят наблюдение. Конечно же, надо учитывать вероятность малигнизации кистозного образования и развития осложнений. Если киста яичников увеличивается в размерах, то, не дожидаясь осложнений, её лучше удалить при помощи лапароскопии.
Лапароскопия является оптимальным методом удаления кист яичников. Он мало травматичен, хорошо переносится женщинами любого возраста и практически не даёт осложнений. Также после лапароскопии не остаётся косметических дефектов, что особенно важно для женщин. Техника лапароскопии кисты яичника зависит от величины кистозного образования.
Если диаметр кисты яичника не превышает 4 сантиметров, то её вылущивают. Особую осторожность проявляют при удалении муцинозных кист яичников, так как в этом случае нельзя допустить попадания слизи в брюшную полость. В случае эндометриоидной кисты также необходимо избегать её перфорации.
В том случае, когда киста правого или левого яичника больших размеров, а ткань придатка матки атрофирована и не выполняет функции, то выполняют удаление яичника. В отдельных случаях врачи во время лапароскопии принимают решение произвести резекцию придатка матки. Это более щадящее оперативное вмешательство, после которого сохраняется фертильность женщины.
Киста яичника. Лечение народными методами
Кисты малых размеров можно лечить фитотерапевтическими препаратами. Можно в домашних условиях применить такие сборы трав:
- Сбор из четырёх трав состоит из желтой горечавки, змеиного корня, корня калгана и пятипала. Его надо залить одним стаканом кипятка, затем настаивать в течение десяти минут и принимать в течение одного месяца четыре раза в день.
- Также можно взять равное количество ромашки аптечной, донщика и мать-и-мачехи, тщательно перемешать. Две или три столовых ложки сбора смеси заливают половиной литра холодной воды, доводят до кипения, но не кипятят, и настаивают двенадцать часов. Принимают внутрь по половине стакана настоя четырежды в день.
- Для следующего сбора, который принимают при кисте яичника, понадобится пять трав: ягоды рябины, кора калины, корень розовой радиолы, ромашка и трава пустырника. Две столовые ложки сбора заливают половиной литра кипятка и настаивают в течение двенадцати часов. Настой принимают по сто миллилитров в течение двух месяцев.
- Для лечения кисты яичника также можно использовать свежий чистотел. Берут один стакан измельчённых листьев и стеблей растения, заливают пятьсот миллилитрами кипятка, кипятят в течение двух минут и настаивают полчаса. По пятьдесят миллилитров настоя принимают внутрь в течение трёх недель. Таким отваром можно проводить спринцевания.
- Всем известно, что боровая матка является универсальным растением, которым можно лечить заболевания органов репродуктивной системы, в том числе и кисты яичников. Она восстанавливает гормональный гомеостаз, способствует зачатию. Тем не менее, её с осторожностью принимают при эндометриозе и эндометриоидных кистах яичников.
Наботовы кисты
Наботовы кисты образуются не в полости матки, а в преддверьи влагалища. Они имеют такие особенности:
- не рассасываются и не уменьшаются в размерах;
- способствуют сужению цервикального канала;
- являются причиной воспаления органов малого таза.
Известны такие причины образования наботовых кист:
- нарушение правил личной гигиены женщиной и её половым партнером;
- дестабилизация микрофлоры влагалища по причине частой смены сексуальных партнёров;
- травма шейки матки в родах, во время прерывания беременности или по причине механических травм.
Следует знать, что наботовы кисты локализуются во влагалище, а не в полости матки, не являются генетической патологией, не передаются половым путём, не приводят к изменению гормонального фона и не малигнизируют. Они протекают в большинстве случаев бессимптомно. Большая наботова киста может вызывать дискомфорт во время полового акта.
Лечение наботовых кист проводится в два этапа:
- Вначале прокалывают кисту и опорожняют её полость, а также ставят дренаж; прокалывание кисты для опорожнения ее полости от секрета с последующим дренированием;
- Затем при помощи электрокоагулятора выполняют прижигание опорожнённой полости. С этой целью также используют жидкий азот, радиоволны и лазер.
Киста яичника в Москве, как и в других городах, лечится при помощи лапароскопии. Можно применить и альтернативное лечение. Если диагностирована киста яичника, цена операции не высокая. Иногда во время беременности выявляется киста на яичнике. В таком случае можно подождать с лечением до рождения ребёнка.
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью - прямо сейчас!
Другие статьи
Протокол ЭКО в естественном цикле (ЕЦ) - наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Многих потенциальных родителей, планирующих оплодотворение in vitro, занимает вопрос: ПГД при ЭКО - что это? В чем суть этой процедуры и так ли она важна и безопасна, как утверждают врачи?
www.centereko.ru
Ретенционная киста яичника - причины, виды, диагностика, общие признаки, осложнения
Ретенционная киста яичника представляет собой опухолевидное образование придатков матки, в полости которого находится жидкость или кровь. Оно чем-то похоже на новообразование, но, в отличие от опухолей, имеет полость. Киста яичников не малигнизируется и не метастазирует.
Причины ретенционной кисты яичников
Ретенционные кисты яичников возникают по многим причинам. Одной из них является нарушение гормонального равновесия в женском организме. Под воздействием эстрогенов увеличивается секреция слизи железами репродуктивных органов. При нарушении её оттока образовавшийся сгусток может закрыть выводные протоки железы, в результате чего железа расширится.
Также ретенционная киста яичников может образоваться на месте фолликула или жёлтого тела. В норме фолликул с начала менструального цикла начинает увеличиваться в размерах. В нём созревает яйцеклетка. Когда доминантный фолликул достигнет нужной величины, он разрывается, и ооцит выходит в брюшную полость. Потоком фолликулярной жидкости его заносит к фибриальному отделу маточных труб, где яйцеклетку захватывают фибрии и отправляют в маточную трубу. Её оплодотворяет сперматозоид.
В том случае, когда этого не произошло, на месте неразорвавшегося фолликула образуется фолликулярная киста. Если же всё прошло как положено, то на месте фолликула образуется жёлтое тело. В случае наступившей беременности оно функционирует (синтезирует прогестерон) до образования плаценты. Если не было зачатия, то жёлтое тело должно редуцироваться. В том случае, когда обратного развития жёлтого тела не происходит, на его месте образуется киста, которая так и называется – киста жёлтого тела.
Ретенционная киста также образуется при эндометриозе, когда гетеротопии располагаются в яичнике. Её особенностью является то, что эндометриоидные кисты увеличиваются в размерах во время месячных. Они также менструируют, и в их полости скапливается кровью. Такие кисты называются шоколадными. Во время их перфорации видоизменённые клетки эндометрия из ретенционной кисты яичника вместе с её содержимым изливаются в брюшную полость и оседают на стенках кишечника. Таким образом образуется эндометриоз толстой и тонкой кишки.
Виды ретенционных кист яичника
Ретенционная киста яичника может быть следующей:
- Киста жёлтого тела образуется на месте жёлтого тела. Она практически не растёт и не озлокачествляется.
- Образование фолликулярной кисты происходит из фолликула, если не происходит овуляции, и он не лопается. Такой вид кисты не малигнизируется и не представляет опасности в плане онкологических заболеваний.
- Параовариальная киста – возникает из брыжейки маточной трубы. Она долго себя не проявляет, но при достижении больших размеров может сдавливать яичник. Её вес иногда достигает нескольких килограмм.
- Эндометриоидная киста яичника является одной из форм генитального эндометриоза. Она вызывает нарушение гормонального гомеостаза.
- Дермоидная киста яичника развивается в эмбриогенезе. В её полости могут быть зачатки зубов и внутренних органов, глаз или волосы.
- Муцинозная киста яичников в своей полости содержит слизь. Во время её разрыва вместе с содержимым в брюшную полость изливаются муцинозные клетки, что способствует генерализации процесса.
Ретенционная киста яичника. Диагностика
В диагностике ретенционных кист яичников имеют значение такие методы исследования:
- Гинекологический осмотр, во время которого определяют локализацию образования и ее размеры, а также плотность и характер поверхности.
- Ультразвуковое исследование имеет решающее значение в диагностике ретенционных кист. На УЗИ определяют расположение кистозного образования, его форму, размеры и эхоструктуру. Также можно определить толщину стенки ретенционной кисты и характер её содержимого. Так, киста жёлтого тела яичника обладает анэхогенной однородной структурой, имеет круглую форму, ровные чёткие контуры, а внутри её иногда содержится мелкодисперсная взвесь. При наличии дермоидной кисты яичника видна плотная капсула, в которой находится неоднородное содержимое. В этом случае имеет место эхоскопический полиморфизм. При эндометриоидной кисте яичника можно увидеть кистозное образование, которое имеет гетерогенную внутреннюю эхоструктуру и обладает многочисленными внутренними эхосигналами. Фолликулярные кисты яичника имеют диаметр, не превышающий восьми сантиметров, они, как правило, однокамерные и тонкостенные, а их содержимое однородное и гипоэхогенное.
- При подозрении на разрыв ретенционной кисты яичника выполняют пункцию заднего свода влагалища. Таким способом можно определить наличие крови или иной жидкости в брюшной полости.
- Диагностическая лапароскопия позволяет визуализировать ретенционную кисту яичника на мониторе УЗИ аппарата, определить её соотношение с окружающими органами и степень повреждения тканей придатков матки. После диагностической лапароскопии таким же методом можно выполнить оперативное вмешательство.
- Для дифференциальной диагностики со злокачественными новообразованиями яичников определяют концентрацию онкологического маркера СА 125.
- Компьютерную и магитно-резонансную томографию выполняют при подозрении на малигнизацию ретенционной кисты яичников.
- С цель исключения эктопической беременности можно определить уровень хорионического гормона человека в крови.
- Общий анализ мочи и крови показан при подозрении на осложнение ретенционной кисты яичников.
Ретенционная киста яичника. Общие признаки
Ретенционная киста яичников на начальных стадиях развития при малых размерах протекает бессимптомно. Иногда женщин может беспокоить боль внизу живота. Часто отмечается нарушение фертильности. Может нарушаться гормональное равновесие.
При больших размерах ретенционной кисты яичников может увеличиваться живот, он становится ассиметричным. Выраженные симптомы заболевания появляются при наличии эндометриоидной кисты яичников во время месячных. При разрыве кисты возникает резкая боль внизу живота, во время которой женщина может потерять сознание. Затем можно будет выявить признаки «острого живота».
Ретенционная киста яичников. Осложнения
Известны такие осложнения ретенционной кисты яичника:
1. Перекрут ножки кисты ретенционной кисты яичника приводит к нарушению кровоснабжения образования в связи с ущемлением сосудов, питающих его ножку. В дальнейшем развивается некроз кишки. У пациентки возникает резкая боль в животе, напряжение мышц передней брюшной стенки и положительные признаки раздражения брюшины. В это время исчезает перистальтика кишечника, что говорит о развитии перитонита.
2. При нагноении ретенционной кисты яичника происходит заполнение её полости гноем. У пациентки возникает гипертермия, появляется лихорадка и сильные боли во всём животе, тошнота и рвота, после которой не становится легче. Отмечается тахикардия и гипотония.
3. Разрыв капсулы кисты клинически проявляется резкой болью в животе, тошнотой и рвотой, а также снижением артериального давления. У пациентки появляются все признаки «острого» живота, а также симптомы острой кровопотери:
- головокружение;
- общая слабость;
- потеря сознания;
- бледность кожных покровов и слизистых;
- тахикардия;
- гипотония.
При осложнениях ретенционной кисты яичника необходимо пациентку уложить горизонтально на спину, приподнять ей ноги, а на живот положить пузырь со льдом. До приезда скорой помощи ни в коем случае нельзя ей давать анальгетиков и спазмолитиков. В случае признаков острой кровопотери можно поднять обе её конечности, а голову опустить ниже туловища.
Ретенционная киста яичников. Лечение
Некоторые виды ретенционных кист яичников лечатся консервативным методом. Препаратом выбора является Дюфастон. Если медикаментозное лечение не привело к ожидаемому результату, с учётом онкологической настороженности, решают вопрос об оперативном лечении. Ретенционная киста яичников может быть удалена либо при помощи лапароскопии, либо через лапаротомический доступ. Идеальным вариантом удаления кистозных образований яичника является лапаротомия.
Детям, подросткам и женщинам, пребывающим в детородном возрасте, производится вылущивание или резекция яичника, при которой сохраняется неизмененный участок тканей придатка матки. Если женщина находится в предменопаузе, то ей удаляют матки вместе с придатками или проводят удаление яичников.
Лапароскопическое удаление ретенционной кисты яичников проводят следующим образом:
- После проведенного предоперационного обследования приступают к подготовке к операции. Пациентке назначают слабительные и ставят накануне операции вечером и утром очистительную клизму. За десять часов до лапароскопии прекращают приём пищи и жидкости. С вечера пациентку осматривает анестезиолог.
- Операционное поле бреется и обрабатывается антисептиками.
- Выполняется три разреза, через них в брюшную полость вводятся манипуляторы.
- Для лучшего обзора внутренних органов подаётся газовая смесь.
- Под контролем зрения на мониторе удаляется киста яичников.
- При необходимости резецируется яичник, выполняется гемостаз. В некоторых случаях яичник удаляют и выводят из брюшной полости.
- Газ выпускается, на надрезы накладываются швы и асептическая повязка.
Основной этап операции продолжается не более одного часа. К вечеру пациентка может подниматься и ходить по палате. Спустя три дня она полностью восстанавливается. Для обезболивания в послеоперационном периоде назначают не опийные анальгетики. Швы снимают на седьмой день.
После операции лапароскопия, выполненной по поводу кисты яичников, женщине необходимо ограничить физические нагрузки, на время исключить занятия спортом в течение двух недель избегать половых актов. В течение шести недель после лапароскопии не рекомендуется посещать пляж, баню или сауну, а также принимать ванну.
Поскольку в большинстве случаев во время лапароскопического удаления кисты яичников не нарушается целостность ткани придатков матки, у женщины месячные должны начаться по её графику. При задержке менструации, появлении болей или выделений из влагалища необходимо немедленно посетить врача.
Так как лапароскопия всё же является оперативным вмешательством, то после операции необходимо соблюдать диету. На следующий день после операции можно принять бульон и кисломолочные продукты. На вторые сутки разрешается кушать протёртый овощной суп и паровую котлету. Когда появится стул, в рацион добавляют другие продукты.
Санаторно-курортное лечение ретенционных кист яичников
Ретенционная киста яичника может исчезнуть после санаторного лечения. Для её лечения используют такие методы:
- Оксигенотерапия. Она выполняется с модуляцией ритмов головного мозга, успешно способствует нормализации процессов возбуждения и торможения в коре головного мозга, а также в подкорковых структурах. Она устраняет нарушение биоритмов – асинхроноз, и обладает общим оздоровительным эффектом.
- Экзогенный альфа-ритм модулирует собственный α-ритм мозга человека. Это успокаивает нервную систему и способствует нормализации нейроэндокринной регуляции функций яичников, надпочечников и щитовидной железы.
- Такие физиотерапевтические процедуры, как электромагнитофорез, cонофорез, магнитофорез лекарственных средств бегущим магнитным полем, а также СМТ-форез, способны целенаправленно доставить гомеопатические лекарственные средства в ткани яичников и других эндокринных органов, а также нормализовать обменные процессы.
- Гомеопатические лекарственные средства оказывают системное очищающее действие. Они нормализуют обмен веществ на клеточном и тканевом уровне, стимулируют функцию яичников и восстанавливают гормональный гомеостаз, регулярную и своевременную овуляцию, а также толщину и структуру эндометрия во время овуляции.
Если вы обнаружили признаки ретенционной кисты яичников, обратитесь к специалисту. Он проведёт необходимое обследование и определится с методом лечения. Своевременная диагностика и лечение ретенционных кист яичников являются профилактикой осложнений.
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью - прямо сейчас!
Другие статьи
Протокол ЭКО в естественном цикле (ЕЦ) - наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Многих потенциальных родителей, планирующих оплодотворение in vitro, занимает вопрос: ПГД при ЭКО - что это? В чем суть этой процедуры и так ли она важна и безопасна, как утверждают врачи?
www.centereko.ru