Ингаляции при ХОБЛ безопасные для сердца. Кислородотерапия при хобл в домашних условиях
Кислородотерапия при ХОБЛ - лечение ХОБЛ кислородом
Кислородотерапия при ХОБЛ не только возмещает недостаток кислорода в крови, но и обладает лечебным эффектом, улучшает физическое состояние человека, препятствует развитию осложнений. Но прежде чем поговорить о кислородотерапии, давайте вспомним, как происходит газообмен в организме. Школьник на этот вопрос ответит примерно так: "Мы вдыхаем кислород, а выдыхаем углекислый газ". Но это слишком упрощенно.
Физиология дыхания человека
На самом деле человек дышит не легкими (вернее, не только легкими) - дышит каждая клетка организма, и для этого она нуждается в кислороде. Процесс клеточного дыхания происходит в митохондриях, а кислород играет важнейшую роль в снабжении клетки энергией. Легкие же обеспечивают лишь один из этапов дыхания - газообмен с окружающей средой, или внешнее дыхание (именно его изучают при исследовании функции внешнего дыхания).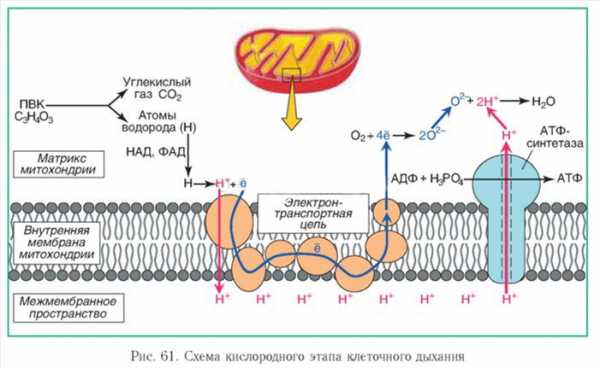
Транспортируют кислород к тканям эритроциты, а именно их основной белок - гемоглобин. Гемоглобином определяется цвет крови - алый у артериальной крови, в которой гемоглобин насыщен кислородом, и темно-вишневый - у венозной крови, когда гемоглобин отдал кислород тканям.
Последствия нехватки кислорода
Недостаток кислорода в тканях организма называют гипоксией. Возникать она может из-за нарушений на любом из этапов его доставки: начиная с низкого содержания кислорода во вдыхаемом воздухе (например, при подъеме в горы) и заканчивая поражением дыхательных ферментов в самих клетках (отравление синильной кислотой). Чаще всего гипоксия бывает вызвана заболеваниями системы дыхания, кровообращения или самой крови.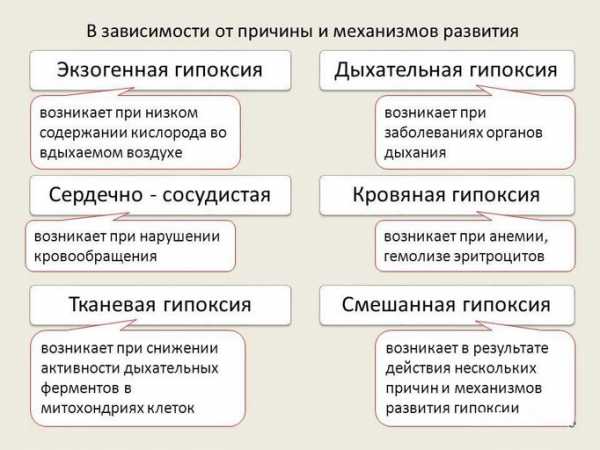 К нехватке кислорода (острой или хронической) могут приводить многие болезни органов дыхания: бронхиальная астма, хроническая обструктивная болезнь легких, эмфизема легких, альвеолит, туберкулез и множество других заболеваний, при которых сужаются дыхательные пути, уменьшается объем функционирующей легочной ткани или затрудняется прохождение кислорода в кровь из-за утолщения стенок альвеол. В результате в артериальной крови, которая течет от легких ко всем органам, снижается содержание кислорода (иногда это может сопровождаться увеличением концентрации в крови углекислого газа).
К нехватке кислорода (острой или хронической) могут приводить многие болезни органов дыхания: бронхиальная астма, хроническая обструктивная болезнь легких, эмфизема легких, альвеолит, туберкулез и множество других заболеваний, при которых сужаются дыхательные пути, уменьшается объем функционирующей легочной ткани или затрудняется прохождение кислорода в кровь из-за утолщения стенок альвеол. В результате в артериальной крови, которая течет от легких ко всем органам, снижается содержание кислорода (иногда это может сопровождаться увеличением концентрации в крови углекислого газа).При сердечной недостаточности содержание кислорода в артериальной крови нормальное, но сердце не обеспечивает достаточного притока крови к органам, и те испытывают кислородное голодание. К гипоксии может привести и патология крови, когда уровень гемоглобина снижен (анемия) или он потерял способность связывать кислород (например, при отравлении угарным газом место кислорода в гемоглобине занимает окись углерода).
Анализ на кислород
При гипоксии, независимо от ее причины, страдают все клетки и органы, а особенно к ней чувствительны головной мозг и органы с высокой скоростью обменных процессов (сердце, печень, почки и др.). Человек же ощущает гипоксию как нехватку воздуха, одышку, удушье. Если гипоксия развивается постепенно, то первоначально эти симптомы возникают при физической нагрузке, когда потребность мышц в кислороде резко увеличивается; по мере прогрессирования заболевания переносимость нагрузок снижается.Чтобы избавить организм от кислородного голодания, надо воздействовать на его причину. Нередко она сразу ясна для врача, но иногда для ее уточнения требуется обследование - анализ на кислород. Чаще всего трудности возникают при разграничении сердечной и легочной одышки. Например, к пульмонологу нередко обращаются люди с жалобами на одышку и кашель (подозревая у себя астму или бронхит), а при обследовании у них обнаруживается сердечная недостаточность.
 На помощь врачу, помимо общеизвестных методов обследования (анализ крови, рентгенография грудной клетки, электрокардиография), приходят методы для оценки функции легких (спирометрия, при которой человек дышит в аппарат, измеряющий скорость воздушного потока и объемы легких) и сердца (эхокардиография - ультразвуковое исследование).
На помощь врачу, помимо общеизвестных методов обследования (анализ крови, рентгенография грудной клетки, электрокардиография), приходят методы для оценки функции легких (спирометрия, при которой человек дышит в аппарат, измеряющий скорость воздушного потока и объемы легких) и сердца (эхокардиография - ультразвуковое исследование). По возможности следует измерить и содержание собственно кислорода в крови. Быстрым и простым методом для этого служит пульсоксиметрия: датчик надевают на палец пациента, и через несколько секунд на дисплее этого компактного прибора высвечивается сатурация - насыщение гемоглобина кислородом. В норме около 95% всего гемоглобина артериальной крови содержит кислород, а снижение сатурации менее 90% служит показанием к назначению кислородотерапии.
В ряде случаев (особенно при тяжелой дыхательной недостаточности) требуется анализ газового состава артериальной крови, для которого берется кровь из артерии (обычно лучевой - на запястье). Этот метод позволяет точно измерить содержание в крови и кислорода, и углекислого газа.
Кислородотерапия при ХОБЛ в домашних условиях
К сожалению, ряд легочных заболеваний (в частности, хроническая обструктивная болезнь легких) на поздних стадиях приводят к хронической дыхательной недостаточности, когда, несмотря на постоянный прием лекарств, не удается справиться с гипоксией. Такое состояние проявляется постоянной одышкой и развитием серьезных осложнений.Помочь пациентам с хронической дыхательной недостаточностью призвана кислородотерапия, причем проводят ее не только в больнице, но и на дому. Кислородотерапия при ХОБЛ в домашних условиях - это еще один способ, сделать лечение комфортным для пациентов испытывающих сложности в передвижении и посещении специализированных медицинских учреждений.
 Метод заключается в том, что во вдыхаемый воздух добавляется кислород, и его содержание повышается от обычных 20-21 до 24-32%. Кислород обычно подается в нос через трубочки (носовые канюли) - или из баллона, или из кислородного концентратора. Кислородный концентратор, "добывающий" кислород из воздуха, более удобен, хотя сам аппарат недешев.
Метод заключается в том, что во вдыхаемый воздух добавляется кислород, и его содержание повышается от обычных 20-21 до 24-32%. Кислород обычно подается в нос через трубочки (носовые канюли) - или из баллона, или из кислородного концентратора. Кислородный концентратор, "добывающий" кислород из воздуха, более удобен, хотя сам аппарат недешев.Кислород на тяжелых стадиях легочного заболевания не просто возмещает его недостаток в крови и тканях, но и обладает лечебным действием, позволяя улучшить физическую работоспособность человека и предотвратить осложнения. В целом можно сказать, что длительная кислородотерапия - это шанс для людей с тяжелой дыхательной недостаточностью.
© Николай Вознесенский
allast.ru
Кислородотерапия при ХОБЛ (Хроническая обструктивная болезнь легких). Лечение. Профилактика
Дыхательная недостаточность - патологическое состояние когда нарушены некоторые функции органов дыхательной и/или сердечно-сосудистой системы. Не способность организма обеспечить нормальный газовый состав артериальной крови. Состояние при котором парциальное напряжение (PaO2) кислорода в артериальной крови ниже 60 мм рт.ст. или сатурация кислородом ниже 90%.
Степени кислородной недостаточности относительно сатурации (SpO2) - показания пульсоксиметра
| Степень | SpO2,% (Показания пульсоксиметрии) |
| Норма | более или равно 95% |
| 1 степень | 90-94% |
| 2 степень | 75-89% |
| 3 степень | менее 75% |
| Гипоксемическая кома | менее 60% |
Рекомендации, необходимый поток кислорода, режим и длительность кислородной терапии при ХОБЛ, назначает лечащий врач! Кислородотерапия в домашних условиях проводится с помощью кислородных концентраторов под контролем показаний пульсоксиметра.
- Уважаемые коллеги!
У меня небольшое, краткое емкое сообщение, которое касается методов респираторных поддержек кислородной кислородотерапии у больных с ХОБЛ. Я попытался рассмотреть сразу всю палитру дыхательной недостаточности, это эпизоды острой дыхательной недостаточности, обострение ХОБЛ и хронической недостаточности у больных с ХОБЛ.
Один слайд про актуальность проблемы не стоит забывать, что до сих пор ХОБЛ относится к одной из ведущих причин смертности во всем мире. И это все еще занимает четвертое место распространенность по разным данным разных авторов варьирует. Обычно цифра больше 10% и достаточно большая распространенность.
К сожалению неуклонная прогрессирование заболевания обуславливает актуальность того, что такие больные будут обращаться может быть на ранних, но скорее всего на поздних стадиях. К сожалению исходам ХОБЛ всегда является эпизод острой дыхательной недостаточности. Или декомпенсация хронической дыхательной недостаточности.
На этом этапе жизнь пациента, есть тоже определенные методы помощи, которые необходимо знать и использовать, и применять в своей клинической практике.
Несколько слов о патофизиологии: Тех проблем, которые возникают у больных с ХОБ. Здесь перечислено несколько пунктов, прежде всего конечно тяжелая бронхиальная обструкция. Действительно у больных с хронической обструктивной болезнью легких, которые поступают или наблюдаются с дыхательной недостаточностью.
Как правило по старой классификации 3,4, стадии ХОБЛ бывает менее 50%.
-
Динамическая, я поправлюсь статическая гиперинфляция у больных с ХОБЛ.
-
Слабость и атрофия скелетной и дыхательной мускулатуры, которая в большинстве случаев как раз определяет процесс хронической дыхательной недостаточности.
-
Нарушение, удаление клиренса мокроты о чем мы мало говорим. Но имеет больше под собой физическую причину, чем основу для фармакологической терапии.
Увеличение объема доли мертвого пространства в структуре вентиляции легких.
-
Повышенная продукция углекислого газа если есть воспаление.
-
Нарушение диффузии через альвеоло-капиллярную мембрану.
-
Вентиляционно-перфузионное разобщение.
То есть достаточно много факторов, которые приводят к сожалению к необратимым изменениям в функции легких у пациентов и приводит к развитию тяжелой дыхательной недостаточности. Когда мы говорим о дыхательной недостаточности, если в двух словах попытаться рассмотреть эту проблему мы говорим о нарушениях газообмена.
Как вы видите на слайде, существует два варианта дыхательной недостаточности:
-
Гипоксемическая дыхательная недостаточность.
-
Гиперкапническая дыхательная недостаточность.
Чаще всего, когда мы говорим о больном с ХОБЛ мы конечно подразумеваем более интересную для специалистов по респираторной поддержке.
Гиперкапническую вентиляционную дыхательную недостаточность, которая характеризуется повышением уровнем углекислого газа. Также не стоит забывать, что для многих больных ХОБЛ, характерны эпизоды гипоксемической дыхательной недостаточности, которые характеризуются низким уровнем углекислого газа.
Это некоторое пересечение с предыдущими лекциями когда говорилось о различных фенотипах ХОБЛ. В принципе можно аккуратно сказать, что существует различные фенотипы дыхательной недостаточностью у больных с ХОБЛ.
По гиперкапническому и гипоксемическому типу:
Если мы говорим о гиперкапнии, здесь я выделил желтым два уравнения, из которых становится понятно собственно почему для больных с ХОБЛ характерно повышение уровня углекислого газа. Из формулы видно, РаСо2 - парциальное давление углекислого газа, прямо пропорционально продукции углекислого газа VCo2. То есть, чем больше в организме образуется углекислого газа естественно, тем больше его будет в крови.
И обратно пропорциональная альвеолярной вентиляции, чем меньше альвеолярная вентиляция тем выше уровень углекислого газа и наоборот. В свою очередь альвеолярная вентиляция как видно из формулы, это произведение частоты дыхания на разницу между дыхательным объемом и объемом мертвого пространства.
Соответственно у больных с ХОБЛ будет развиваться снижение альвеолярной вентиляции при снижении частоты дыхания, но это достаточно редко. Чаще для них характерна нормальная частота дыхания или даже высокая частота дыхания.
Либо увеличение объема мертвого пространства либо снижение дыхательного объема. Если вы вспомните слайд профессора где он говорил: - Различных степенях, воздушной ловушке и гиперинфляции. В самый последний момент, если помните там был крайний маленький интервал, когда сверхвысокий остаточный объем уже снижает даже сам дыхательный объем, который вдыхает пациент.
Это тоже один из факторов дыхательной недостаточности у больных с ХОБЛ.
В свою очередь, гиперкапния и гипоксемия, она всегда идет рука об руку. Если посмотреть на уравнения альвеолярного газа, мы увидим, что давление, парциальное давление кислорода на поверхности альвеол. То есть еще до поступления в кровоток, оно зависит естественно от фракции кислорода. От атмосферного давления, но также зависит от парциального давления углекислого газа.
Чем больше углекислого газа у нас в крови по тем или другим причинам, тем меньше места будет для кислорода. Поэтому, у больных с хронической гиперкапнией всегда наблюдается хроническая гипоксемия. Кроме этого существуют другие причины для формирования дыхательной недостаточности не только гиповентиляции. Здесь она вторая, но и снижения фракции кислорода, либо снижения атмосферного давления, но это не про больных ХОБЛ.
Что можно сказать про больных ХОБЛ, это нарушения диффузий через альвеолы капиллярную мембрану, в случае тяжелой фраземы и естественной вентиляционной перфузионной разобщения, как одна из основных причин гипоксемии. Когда существует альвеолы, которые плохо вентилируется по тем или иным причинам, но у которых сохраняется кровоток и где не происходит насыщения крови кислородом.
Крайний вариант-шунт развивается ателектаз или тяжелая пневмония. Кровь проходит через участок легких, который не вентилируется и там не происходит оксигенация, и это приводит к развитию тяжелой гипоксемии. Кроме того, надо знать о зависимости сатурации от парциального давления кислорода. Парциальное давления кислорода, сатурация достаточно понятные параметры, это процент содержания оксигенированного гемоглобина.
У него нет прямой линейной зависимости от парциального давления кислорода, зависимость как вы видите наверное, логарифмическое. То есть при снижении парциального давления кислорода, допустим со 100 до 40, в принципе сатурация снижается относительно на небольшой показатель от 95-97 до 80 процентов.
В дальнейшем кривая диссоциация оксигемоглобин достаточно коварна и при небольшом ухудшении состояния больного, когда парциальное давления падает буквально на 20-30 мл ртутного столба. Наблюдаем крайне тяжелое практически не совместимое с жизнью падения сатурации которое обычно приводит к неблагоприятному исходу.
Вот это несколько фактов о дыхательной недостаточности, которые я хотел бы перечислить. И поскольку мы достаточно немного ограничены во времени, я хотел бы сразу перейти к вопросу: - Какие показатели гипоксемии и гиперкапнии будут являться основанием для начала респираторной поддержки или проведения кислородотерапии?
Прежде чем перейти к этому, стоит сказать, что дыхательную недостаточность очень важно разделять на достаточно простую, по простому принципу, на острую и хроническую. Это вроде элементарная классификация, но во многом показания для острой и хронической дыхательной, недостаточности по кислородотерапии по респираторной поддержке они разные и доказательные базы разные.
Острая дыхательная недостаточность естественно это та, которая развивается в течении короткого времени она являет собой жизне угрожающую ситуацию. Чаще всего сопровождается развитием респираторного ацидоза. В отличии от хронической дыхательной недостаточности где несмотря на наличие гипоксемии и гиперкапнии у пациентов не будет наблюдать ацидоза.
А будут наблюдаться какие-то компенсаторные реакции, допустим избыток бикарбонатов, вторичной легочной гипертензии , полицитемия. Когда вы встречаете больного с дыхательной недостаточностью, для себя важно ответить на вопрос: - Это больной с острой дыхательной недостаточностью или с хронической дыхательной недостаточностью?
Что касается хронической дыхательной недостаточностью, если мы обратимся к последнему или к любым клиническим рекомендациям голд, но хотя бы 16 или 17 года из рекомендации в рекомендацию идет четкие указания. Что пациентам с хронической гипоксемией и при парциальном кислородом менее 55 или сатурации измеренной индовазин.
С помощью газового состава крови при менее 88 можно с наличием гиперкапнии можно без наличия гиперкапнии. Если мы встречаем такого пациента, такому пациенту показано длительное кислородотерапия . Есть второе, второй пункт достаточно давно встречается в рекомендациях. Это парциальное давления 55-60 при наличии признаков легочного сердца, легочной гипертензии, отечного синдрома, или при развитии полицитемии.
Достаточно долго обсуждался вопрос о легкой, умеренно выраженной гипоксемии, допустим сатурация 89-93 или гипоксемии возникающей при физической нагрузке. В прошлом году было опубликовано исследования ВОЗ -Всемирная Организация Здравоохраниния, который показал, что к сожалению у пациентов с ХОБЛ с умеренной гипоксемией или с гипоксемией возникающей при сильной физической нагрузке нет эффекта, такого эффекта от кислородотерапии по влиянию на прогноз.
К огромному сожалению мы вынуждены назначать кислород по прежнему только у пациентов с достаточно выраженной гипоксемии. Но данные по длительной кислородотерапии, они ставши просто классическими. Это исследование проведенное в 80-х годах, которое показало достаточно большую разницу в выживаемости у пациентов.
Которые находились, пациентов с ХОБЛ с хронической гипоксемии, которые находились на длительной кислородотерапии. По сегодняшний день, поскольку мне известно, ничего не изменилось в этой ситуации. И по прежнему встречаю пациентов с хронической дыхательной гипоксемической и гиперкапнической дыхательной недостаточностью.
Мы можем ему рекомендовать ему пройти кислородотерапию с целью улучшения прогноза и улучшения качества жизни. Что касается вентиляционной поддержке? Что касается инвазин вентиляции легких? Долгое время, если мы смотрели клинические рекомендации по хронически конструктивным болезням легких GOLD.
Там было написано, что вентиляционная поддержка в хронической ситуации в целом, не имеет большой доказательной базы, она не оправдана или ее не надо использовать. Насколько мне известно, американские страховые компании не оплачивали аппараты инвазин вентиляции легких, пациентам с ХОБЛ.
Не было прочных доказательств по влиянию инвазин вентиляции на прогноз у больных с ХОБЛ. В рекомендациях 2017 года написана следующая фраза, что инвазин вентиляция может быть использован при выраженной дневной гиперкапнии у пациентов с частыми госпитализациями по поводу обострения ХОБЛ.
Обязательно должна быть использована у пациентов сопутствующим синдромом обструктивного апноэ гипопноэ сна. Когда у пациента с ХОБЛ наблюдается множество апноэ по тем или иным данным, допустим данным спирографии. Если мы возьмем другие рекомендации, пункт два, это рекомендации немецкого общества пульмонологии 2010 года.
Они достаточно много написали показаний, это и дневная гиперкапния выше 50, и ночная гиперкапния выше 55. Использования такого относительно нового метода как транскутанная капнометрия как сатурацию можем измерять парциальное давление углекислого газа. Если оно повышается на десять мл ртутного столба и более относительно дневных показателей мы тоже можем рекомендовать таким пациентам неинвазивную вентиляцию легких.
Есть достаточно старый, в кавычках, документ 99 года, это была согласительная конференция. Резюме по согласительной конференции опубликовано в журнале Чест. Где также показания к неинвазивной вентиляции легких являлась хроническая гиперкапнии выше 55 или 50-54, опять же, при наличии признаков либо ночной гипоксемии либо частой госпитализации по поводу вентиляции дыхательной недостаточности.
Тот автор, который участвовал в написании клинической рекомендации по немецкого общества пульмонологов доктором Вольфром Он провел одно интересное исследования, одно из первых исследований, доказавшее эффективность неинвазивной вентиляции легких у больных с хронической дыхательной недостаточностью по поводу ХОБЛ и влияния на прогноз.
Это была достаточно строго рандомизированное исследование, где две группы больных наблюдалось около ста пациентов, и где была показана разница порядка, в три раза снижалась летальность в группе неинвазивной вентиляции легких. Их секрет заключался в том, что они использовали очень большие и жесткие параметры вентиляции, которые достаточно эффективно коррегировали гиперкапнию в отличии от других исследований, которые проводились раньше.
Где параметры вентиляции достаточно слабые и приверженность к вентиляции была достаточно низкая. Что касается острой дыхательной недостаточности, есть очень простые универсальные критерии. Для начала неинвазивной вентиляции легких, как правило ситуации острой дыхательной недостаточности, это ситуация стационара, ситуация дежурства, отделения пульмонологии или интенсивной терапии.
Если поступает пациент с одышкой в покое, тахипноэ с признаками дисфункции дыхательной мускулатуры, с респираторным ацидозам и гипоксемии при наличии трех критериев из пяти, ему можно рекомендовать неинвазивную вентиляцию легких. Независимо от нозологии, в том числе и у пациентов с ХОБЛ.
По заключению GOLD там однозначно написано, что длительная вентиляция легких является предпочтительным методом респираторной поддержки с вероятностью успеха 80-85 %. Для неинвазивной вентиляции, это достаточно много. Такая небольшая гордость, которую я всегда очень люблю цитировать. Один из мед анализов по неинвазивной вентиляции легких у больных с ХОБЛ при острой дыхательной недостаточностью, куда вошла работа уважаемого, Сергей Николаевича Авдеева.
Множество исследований рандомизированных показывают влияние неинвазивной вентиляцию легких на смертность. Это снижает смертность, по сравнению со стандартной терапией и снижает потребность в интубации трахеи, по сравнению со стандартной терапии. Как вы видите, все исследования проводились в 90-х , в начале двухтысячных годах и в принципе с этого времени пока ничего не изменилось.
Что касается кислородотерапии при острой дыхательной недостаточности. Наша цель здесь, у нас нет каких-то определенных критериев, если у больного есть гипоксемия, наша цель, это титрация сатурация до уровня 88-92% обязательно не выше. Последнии рекомендации GOLD указывают, что мы можем оценивать даже венозную кровь по показателю, естественно только углекислого газа и концентрации бикарбонатов.
И мы можем использовать носовые канюли для кислородотерапии и желательно использовать маски venturi, я вам сейчас покажу на слайде . Это такой специальный механический прибор, который помогает точно титровать процент поступаемого кислорода. Допустим 24 голубенькие, 28 беленькие, 35 желтенькие при наличии потока и эта фракция кислорода, она не меняется в зависимости от частоты дыхания пациента, будь он дышать 12 или 25, 30 раз в минуту, процент кислорода который поступит пациенту в маску и соответственно в дыхательные пути будет всегда постоянный.
Это правило безопасности для проведении кислородотерапии при обострении вентиляционной дыхательной недостаточности. Средства для проведения респираторной поддержки для домашних условий, это кислородные концентраторы, которых сейчас есть великое множество. Даже отечественные фирмы занимаются разработкой производством кислородных концентраторов.
Обычно поток не превышает 5 литров в минуту и как правило, пациенту с ХОБЛ не требуется больше, чем пять литров в минуту стопроцентного кислорода. В стационаре как хорошо известно, это центральная подача кислорода, где поток может быть 15 литров и больше. Что касается неинвазивной вентиляции легких, это достаточно сложные приборы. Относительно сложные конечно, реанимационных приборов они не такие сложные, но это более сложный прибор, чем кислородный концентратор, со множеством настроек, со множеством контуров.
Но в целом, этот прибор механический ничем не отличается от аппарата искусственной вентиляции легких. И там убраны все ненужные функции, которые делают его столь громоздким в реанимации. Этот прибор компактен, помещается на тумбочке в палате или на тумбочке около кровати пациента и позволяет длительно проводить респираторную поддержку не только в стационаре, но и дома.
Большинства аппаратов разных фирм, они опять же представлены у нас на российском рынке. Про них интересно сделать отдельный доклад, отдельное сообщение, естественно, это выходит за рамки моего выступления. В целом резюме такое, что острая хроническая дыхательная недостаточность к сожалению, это реальность для больных с ХОБЛ и реальность, с которой мы сталкиваемся каждый день.
В нашем арсенале сейчас есть все средства для диагностики и для лечения больных как с острой хронической дыхательной недостаточностью показания определены достаточно просто, они есть в доступе, чаще всего они есть в клинических рекомендациях GOLD и наверное их надо использовать как можно более широко в своей практике повышая качество жизни и прогноз наших пациентов.
www.air-med.ru
дыхательная гимнастика и народные средства
Хроническая обструктивная болезнь легких – диагноз собирательный, который включает различные бронхиальные патологии хронического прогрессирующего характера. К сожалению, вылечить ХОБЛ полностью невозможно. Периоды ремиссии непредсказуемо могут сменяться обострениями. Поэтому лечение ХОБЛ в домашних условиях подразделяется на поддерживающее, которое проводится регулярно, и критическое, необходимое во время приступов. Причем актуальны не только медикаментозные способы, но и альтернативные, народные методы лечения. Попытаемся разобраться, как лечение ХОБЛ народными средствами в домашних условиях поможет купировать приступы и предотвратить их появление.
Общие принципы лечения
Прежде чем выбирать методы терапии ХОБЛ, особенно среди народных рецептов, необходимо разобраться с основными принципами лечения.
Заболевания объединены в единую группу по причине наличия устойчивых нарушений проходимости воздушных потоков в легких, прежде всего, в бронхах. В периоды обострений человек испытывает проблемы с вдыханием, что представляет смертельную угрозу.
Во время приступов при выборе методов терапии ХОБЛ преобладают симптоматические, направленные на уменьшение кашля, одышки, гипоксии. В такие периоды важно вовремя купировать синдром дыхательной недостаточности. Поэтому для устранения острых ХОБЛ симптомов лечение народными средствами не актуально.
Что касается базисных методов, применяемых для лечения ХОБЛ, то здесь перечень намного шире. Это отхаркивающие средства и оксигенотерапия, противовоспалительные и антибактериальные средства. Параллельно проводится мероприятия для запуска репарационных процессов и укрепления иммунитета.
Немаловажное значение имеет и поведенческая терапия. ЛФК, отказ от курения, прогулки на свежем воздухе, соблюдение режима, отказ от контактов с провокаторами приступов и аллергенами,
диета при ХОБЛ применяются для:- улучшения общего состояния человека;
- повышения трудоспособности;
- улучшения переносимости физических нагрузок;
- предупреждения рецидивов.
Поэтому в период ремиссии можно смело использовать народные средства и рекомендации альтернативных ценителей, не забыв посоветоваться с лечащим врачом.
Однозначно, вылечить заболевание навсегда не получится, но даже предотвращение приступов намного облегчит жизнь человека.
Кислородная терапия
На поздних стадиях заболевания, особенно у пожилых людей, развивается хроническая дыхательная недостаточность, что приводит не только к гипоксии, хронической одышке, но и другим опасным осложнениям. В таких случаях требуется постоянная дополнительная подпитка кислородом. Кислородотерапия при ХОБЛ может проводиться и в условиях стационара, и дома. Сам метод заключается в дополнительном насыщении кислородом вдыхаемого воздуха. Обычно в воздушную смесь подмешивается до 20 – 32% чистого кислорода.
Подача лечебной смеси может происходить через носовые канюли – трубочки, которые подводятся к носу, или через кислородную маску. Для получения такой смеси используют специальные кислородные баллоны или кислородный концентратор, который способен продуцировать газ из воздуха.
Поводом для назначения кислородотерапии является хроническая дыхательная недостаточность с уровнем сатурации меньше 90%. Самостоятельно начинать применять кислород противопоказано, так как неправильно подобранная дозировка (концентрация кислорода в смеси), продолжительность лечения могут привести к обратному действию и новым осложнениям.
Поэтому режим лечения подбирается исключительно в условиях стационара с контролем показателей газового состава крови и пульса. Но это не значит, что практически все больные с ХОБЛ, осложненным дыхательной недостаточностью, 24 часа в сутки проводят в больнице.
У взрослых пациентов есть возможность продолжать активный образ жизни. Практичным изобретением стал переносной баллончик для домашнего пользования, с которым, к сожалению, таким больным расставаться опасно.
Но при постоянной подпитке кислородом к таким людям возвращается работоспособность, проходят признаки кислородного голодания, хронические головные боли, слабость, бессонница. Для пациентов с тяжелой дыхательной недостаточностью этот способ является не просто практическим, но фактически единственным для выживания.
Дыхательная гимнастика
Существует множество разноплановых дыхательных практик, направленных на улучшение самочувствия, насыщение организма кислородом, устранение нервного напряжения.
Среди особенно популярных можно выделить:- практику йоги;
- тибетскую гимнастику;
- гимнастику цигун;
- лечебная гимнастика Стрельниковой;
- комплекс упражнений по Бутенко.
Но следует помнить, что все эти практики сочетают не только различные ритмы, задержки дыхания, но эмоциональную, духовную составляющую. И не все упражнения разрешены при проблемном дыхании при ХОБЛ.
Можно прочитать восторженные отзывы, которые оставляют якобы вылеченные восточными мудрецами или практичными дельцами пациенты. Но убедиться в их правдивости сложно, так как заболевание относится к хроническим, и при помощи одной тренировки дыхания вылечит его невозможно.
Видео
Видео — лечение ХОБЛ без антибиотиков
Чем полезна дыхательная гимнастика
Чем действительно полезна дыхательная гимнастика при ХОБЛ – правильно подобранные упражнения помогут:
- улучшить насыщение кислородом крови и тканей;
- укрепить дыхательные мышцы;
- вывести или предотвратить накопление мокроты;
- уменьшить одышку;
- предотвратить сердечную и мозговую недостаточность;
- улучшить общее состояние.
Но приступать к лечебной физкультуре можно только после консультации с доктором. Идеальным вариантом будет правильно подобранный комплекс врачом-физиотерапевтом, который учтет состояние и возраст больного, стадию заболевания, наличие сопутствующих заболеваний и противопоказаний.
Основные требования к ЛФК
Основной принцип успешного лечения гимнастикой – регулярность и точность выполнения всех упражнений. Нагрузки повышаются поэтапно по мере улучшения состояния.
Для предотвращения потери контроля над дыханием нужно соблюдать следующие правила:- движения, связанные с вдыханием, выполняются плавно;
- между подходами необходимо делать непродолжительные перерывы, чтобы отдышаться;
- предотвратить одышку поможет наклон корпуса вперед во время отдыха;
- тренировки лучше проводить на свежем воздухе или в проветриваемой комнате;
- заниматься нужно в одежде, которая не будет препятствовать движениям грудной клетки, живота.
Важно! При бактериальной природе заболевания дыхательная гимнастика может привести к распространению инфекции с током крови. Поэтому гимнастику совмещают с антибактериальной терапией.
Для больных ХОБЛ дыхательная гимнастика должна стать частью жизни. Отказаться от ее выполнения можно и нужно при ухудшении состояния, ощущении любого дискомфорта.
Комплекс упражнений
Предлагаем познакомиться с абсолютно безопасными упражнениями, которые применяются как вторичная профилактика ХОБЛ. Противопоказаниями для их выполнения является стадия обострения, тяжелая дыхательная недостаточность и повышенное давление.
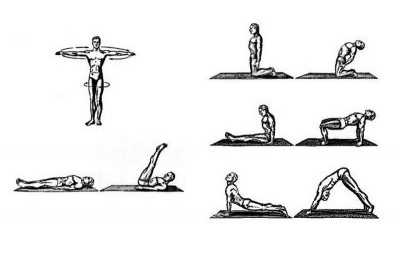
- Необходимо стать ровно и развести руки в стороны, направив одну ладонь вверх, другую – вниз. Не изменяя дыхания, начинайте поворачиваться вокруг собственной оси. Дойдя до возможного упора, начинайте разворачиваться в обратную сторону.
- Ложитесь на спину и заведите согнутые в локтях руки за затылок. Медленно вдыхая, поднимайте прямые ноги вверх до образования прямого угла с полом. На выдохе также медленно опускайте ноги на пол.
- Сядьте на колени и руками возьмитесь за голени. С вдохом отрывайте ягодицы и, прогибая спину дугой, закиньте голову назад. Руки не отрывайте от голеней. Если такую позу принимать тяжело, можно браться руками за бедра, что уменьшит дугу прогиба.
- Садимся на пол и упираемся руками в коврик. Упираемся ладошками и ступнями в пол и поднимаем туловище вверх, чтобы образовалась прямая линия. Подъем делаем на вдохе. С выдохом возвращаемся в исходное положение.
- Ложимся на живот и, упираясь носками и ладошками в пол, прогибаем туловище назад, запрокидывая голову. На выдохе выпрямляем ноги, поднимая ягодицы вверх. На вдохе снова принимаем первоначальную позу.
Изначально сделайте каждое упражнение по 3 раза. По мере изучения техники и улучшения состояния увеличивайте количество подходов до 20 – 25.
Питание, как метод лечения ХОЛБ
Пациенты с ХОБЛ сталкиваются с определенными проблемами, связанными с питанием:- При прогрессирующем заболевании пациенты вовсе отказываются от еды, так как пережевывание и глотание пищи сопряжено с проблемами дыхания.
- Лишний вес, спровоцированный неправильным питанием, злоупотреблением углеводистыми и жирными продуктами, приводит к усугублению заболевания, так как провоцирует появление одышки, проблемы с кровообращением.
- Определенные продукты выступают провокаторами приступов, так как являются аллергенами.
- Недостаток питательных веществ, витаминов приводит к истощению организма и ослаблению иммунитета
Именно на решение этих проблем и направлено лечебное питание при ХОБЛ.
Для облегчения пережевывания и глотания пациентам предлагается протертый рацион. Первые и вторые блюда готовятся до полного разваривания, после чего перетираются или перебиваются блендером. Овощи и фрукты можно употреблять и в сыром виде, но в виде пюре или натертые на мелкой терке.
Важно соблюдать и культуру питания. Не стоит спешить, разговаривать во время еды, принимать неестественные позы. Откажитесь от обтягивающей одежды, тугих корсетов, поясов.
Избавиться от лишнего веса непросто, но возможно, если придерживаться принципов дробного питания и отказаться от употребления простых углеводов, большого количества жиров.

Важно выяснить, какие именно продукты вызывают непереносимость. Для этого можно сдать аллергопробы. Экспериментировать самостоятельно с дозировкой или способами приготовления продуктов аллергенов опасно. Потому что даже минимальная дозировка способна привести к бронхоспазму.
Отказаться стоит и от большого количества соли. Соления, консервированные, маринованные продукты, полуфабрикаты, готовые консервы, колбасы провоцируют задержку жидкости, что в свою очередь приводит к повышению давления, тахикардии и одышке.
Главный принцип, которому необходимо придерживаться пациентам с ХОБЛ при составлении своего меню, это сбалансированность рациона. Именно рациональные пропорции нутриентов, витаминов позволят поддерживать силы и бороться с болезнью.
Народные рецепты
Больным ХОБЛ к лечению народными средствами необходимо подходить с особой осторожностью. Помните, что не каждый сбор трав или популярные травяные отхаркивающие средства принесут облегчение. Учитывая, что заболевание объединяет несколько патологий со схожей симптоматикой, к выбору способов лечения придется подходить избирательно.
Например, имеет смыл применять горчичники и сбор трав, как отхаркивающие средства, при бронхите, что абсолютно противопоказано при астме. Поэтому выбирая сбор трав, изучайте его состав, а еще лучше, посоветуйтесь с фитотерапевтом.
Познакомьтесь с популярными рецептами, которые проверены временем и имеют неплохие отзывы специалистов:- Лечение ХОБЛ исландским мхом признано безопасным и действенным. Целители рекомендуют заливать мох молоком, но можно готовить отхаркивающие средства и на воде. Для этого 20 гр. сухого сырья залейте кипятком в объеме 1 литра. Дайте составу настояться на протяжении получаса и принимайте трижды в день, разделив 100 г. – суточную дозировку на три приема. Курс терапии продолжается около трех месяцев. Больные чувствуют облегчение за счет выведения мокроты и улучшения дыхания.
- Вересковые веточки применяют также как отхаркивающие средства, для чего сухое сырье в объеме 1 ложки заливают стаканом кипятка. После настаивания около часа состав процеживают и делят на 4 части, которые выпивают на протяжении дня. Такое лекарство оказывает не только отхаркивающее действие, но и антисептическое.
- Неплохо себя зарекомендовал сбор трав из шалфея, ромашки, семян льна, эвкалипта, липы и цветков мальты. Его применяют для проведения ингаляций. Если в такой сбор трав добавить еще и кору калины, действие его увеличится в разы. Особенно он полезен для людей с профессиональными заболеваниями и для злостных курильщиков.

Для составления лекарственных сборов также используют семена аниса и анютины глазки, алтей лекарственный и полынь, чабрец и алоэ, чеснок и лук. Делают ингаляции с эфирными маслами хвойных деревьев, ромашки, лаванды, добавляя в растворы соль, сухую траву душицы, календулы, мяты. Упор делается на средства, обладающие отхаркивающим, противовоспалительным, антибактериальным эффектом.
Параллельно можно принимать составы, которые положительно сказываются на иммунитете. Иммуностимуляторами считаются женьшень, эхинацея, радиола, корень пиона.
Но всегда помните, что эксперименты с народным лечением не всегда дает желаемые результаты. А учитывая, что больным ХОБЛ приходится постоянно принимать медикаментозные средства, придется узнавать, как сочетаются травы и лекарства.
Болезнь сильно ухудшает жизнь человека. Но зная, как лечить ХОБЛ, как предупреждать и купировать приступы, можно значительно улучшить состояние и надолго забыть о рецидивах.
pnevmonet.ru
Длительная кислородная терапия при ХОБЛ
ХОБЛ – Хроническая Обструктивная Болезнь Легких — хроническое заболевание дыхательных путей, развивающееся вследствие регулярной ингаляции токсических частиц или газов, сопровождающееся воспалением, накоплением вязкой мокроты и приводящее к нарушению газообменной функции вследствие сужения просвета бронхов, препятствуя проникновению кислорода в кровь (диффузия газа) с последующим развитием фиброза лёгочной ткани.
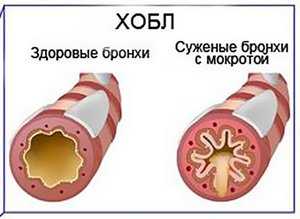
Основными проявлениями ХОБЛ являются одышка, кашель с трудноотделяемой мокротой (особенно в утренние часы) и сопровождается тяжестью, стеснением и хрипами в грудной клетке, особенно в периоды обострения. Обострения ХОБЛ происходят, как правило, 2-3 раза в год и связаны с климатическими факторами, такими как изменение влажности и температуры воздуха. Именно поэтому, обострения ХОБЛ чаще случаются в весенний и осенний периоды и приводят к развитию дыхательной недостаточности, сопровождающейся цианозом кожных покровов, обильным выделением мокроты чаще жёлтого или зелёного цвета. Частые обострения (более 3 раз в год) приводят к необратимому нарушению компенсаторных возможностей организма, развитию тяжёлой хронической дыхательной недостаточности и как результат - смерти пациента. Существующая выраженная гипоксемия (низкий уровень кислорода в крови), длительностью более 12 часов в день, почти в 10 раз увеличивает неблагоприятный прогноз в 5-ти летней перспективе.
Ранняя диагностика заболевания основана на тщательном изучении причинных факторов (табакокурение, промышленные вредности, поллютанты, работа с биотопливом), оценке клинических симптомов заболевания и проведении спирометрии – специального теста для оценки функциональных нарушений лёгочного аппарата. На сегодняшний день диагностика реально выполнима в амбулаторных условиях и не требует сверхсложных и путаных алгоритмов.

В комплексном лечении пациентов с ХОБЛ применяют бронхорасширяющую терапию при помощи небулайзера или дозированного аэрозольного ингалятора (баллончики ДАИ), муколитическая терапия, разжижающая мокроту, специальная противовоспалительная терапия. В ряде случаев, при длительной гипоксемии и дыхательной недостаточности (ДН), применяется оксигенотерапия (кислородотерапия) специально подобранными дозами кислорода. При развитии тяжёлой ДН применяется аппаратная вентиляция лёгких. Также оправдано использование дыхательных тренажеров с целью профилактики развития эмфиземы легких.
Длительность проведения кислородотерапии может варьировать в зависимости от тяжести ДН при ХОБЛ. Кислород, подаваемый в дыхательные пути пациента, является лекарственным средством и поэтому требует чёткого регламентирования его назначения. Для проведения кислородных ингаляций достигается обогащение кислородом вдыхаемой смеси до 35-80% с помощью специального концентратора-компрессора, исходя из клинических задач. В большинстве случаев кислородотерапия эффективна при её проведении более 20 часов в сутки. Для всех пациентов необходимо регулярно исследовать сатурацию (уровень насыщения крови кислородом) используя пульсоксиметрию, а также оценивать бронхиальную проходимость, при помощи пикфлуометрии.
 Кислородотерапия должна обеспечивать поддержание достаточного уровня парциального давления кислорода в крови = 60 мм рт. ст. и насыщение крови кислородом (сатурация) > 90%. Обычно, необходимый для этого, безопасный поток кислорода соответствует уровню 1,5-2,0 литра в минуту, в случаях тяжёлой ДН возможно его увеличение до 4-5 литров в минуту, при условии тщательного увлажнения и использования лицевой маски. Больные ХОБЛ с тяжёлой ДН, получающие длительную кислородотерапию, имеют высокий шанс увеличить продолжительность жизни на 15-20 лет, что доказано большинством крупных рандомизированных клинических исследований и является весомым аргументом широкого применения респираторного оборудования в домашних условиях. Проведение длительной кислородотерапии помимо решения задачи компенсации недостатка кислорода (гипоксии), позволяет значительно уменьшить частоту обострений ХОБЛ.
Кислородотерапия должна обеспечивать поддержание достаточного уровня парциального давления кислорода в крови = 60 мм рт. ст. и насыщение крови кислородом (сатурация) > 90%. Обычно, необходимый для этого, безопасный поток кислорода соответствует уровню 1,5-2,0 литра в минуту, в случаях тяжёлой ДН возможно его увеличение до 4-5 литров в минуту, при условии тщательного увлажнения и использования лицевой маски. Больные ХОБЛ с тяжёлой ДН, получающие длительную кислородотерапию, имеют высокий шанс увеличить продолжительность жизни на 15-20 лет, что доказано большинством крупных рандомизированных клинических исследований и является весомым аргументом широкого применения респираторного оборудования в домашних условиях. Проведение длительной кислородотерапии помимо решения задачи компенсации недостатка кислорода (гипоксии), позволяет значительно уменьшить частоту обострений ХОБЛ.
При развитии тяжелой гиперкапнической ДН пациентам ХОБЛ показана длительная неинвазивная вентиляция легких (НВЛ) в том числе и в домашних условиях. Возможно сочетание кислородотерапии и НВЛ в случаях аппаратной вентиляции «поддерживающей жизнь». Такая терапия особенно целесообразна пациентам ХОБЛ с поражением мышечного аппарата или с развитием нейромышечных расстройств.
www.atmung.ru
Кислородотерапия при ХОБЛ (Хроническая обструктивная болезнь легких). Лечение. Профилактика
Дыхательная недостаточность - патологическое состояние когда нарушены некоторые функции органов дыхательной и/или сердечно-сосудистой системы. Не способность организма обеспечить нормальный газовый состав артериальной крови. Состояние при котором парциальное напряжение (PaO2) кислорода в артериальной крови ниже 60 мм рт.ст. или сатурация кислородом ниже 90%.
Степени кислородной недостаточности относительно сатурации (SpO2) - показания пульсоксиметра
| Степень | SpO2,% (Показания пульсоксиметрии) |
| Норма | более или равно 95% |
| 1 степень | 90-94% |
| 2 степень | 75-89% |
| 3 степень | менее 75% |
| Гипоксемическая кома | менее 60% |
Рекомендации, необходимый поток кислорода, режим и длительность кислородной терапии при ХОБЛ, назначает лечащий врач! Кислородотерапия в домашних условиях проводится с помощью кислородных концентраторов под контролем показаний пульсоксиметра.
- Уважаемые коллеги!
У меня небольшое, краткое емкое сообщение, которое касается методов респираторных поддержек кислородной кислородотерапии у больных с ХОБЛ. Я попытался рассмотреть сразу всю палитру дыхательной недостаточности, это эпизоды острой дыхательной недостаточности, обострение ХОБЛ и хронической недостаточности у больных с ХОБЛ.
Один слайд про актуальность проблемы не стоит забывать, что до сих пор ХОБЛ относится к одной из ведущих причин смертности во всем мире. И это все еще занимает четвертое место распространенность по разным данным разных авторов варьирует. Обычно цифра больше 10% и достаточно большая распространенность.
К сожалению неуклонная прогрессирование заболевания обуславливает актуальность того, что такие больные будут обращаться может быть на ранних, но скорее всего на поздних стадиях. К сожалению исходам ХОБЛ всегда является эпизод острой дыхательной недостаточности. Или декомпенсация хронической дыхательной недостаточности.
На этом этапе жизнь пациента, есть тоже определенные методы помощи, которые необходимо знать и использовать, и применять в своей клинической практике.
Несколько слов о патофизиологии: Тех проблем, которые возникают у больных с ХОБ. Здесь перечислено несколько пунктов, прежде всего конечно тяжелая бронхиальная обструкция. Действительно у больных с хронической обструктивной болезнью легких, которые поступают или наблюдаются с дыхательной недостаточностью.
Как правило по старой классификации 3,4, стадии ХОБЛ бывает менее 50%.
-
Динамическая, я поправлюсь статическая гиперинфляция у больных с ХОБЛ.
-
Слабость и атрофия скелетной и дыхательной мускулатуры, которая в большинстве случаев как раз определяет процесс хронической дыхательной недостаточности.
-
Нарушение, удаление клиренса мокроты о чем мы мало говорим. Но имеет больше под собой физическую причину, чем основу для фармакологической терапии.
-
Увеличение объема доли мертвого пространства в структуре вентиляции легких.
-
Повышенная продукция углекислого газа если есть воспаление.
-
Нарушение диффузии через альвеоло-капиллярную мембрану.
-
Вентиляционно-перфузионное разобщение.
То есть достаточно много факторов, которые приводят к сожалению к необратимым изменениям в функции легких у пациентов и приводит к развитию тяжелой дыхательной недостаточности. Когда мы говорим о дыхательной недостаточности, если в двух словах попытаться рассмотреть эту проблему мы говорим о нарушениях газообмена.
Как вы видите на слайде, существует два варианта дыхательной недостаточности:
-
Гипоксемическая дыхательная недостаточность.
-
Гиперкапническая дыхательная недостаточность.
Чаще всего, когда мы говорим о больном с ХОБЛ мы конечно подразумеваем более интересную для специалистов по респираторной поддержке.
Гиперкапническую вентиляционную дыхательную недостаточность, которая характеризуется повышением уровнем углекислого газа. Также не стоит забывать, что для многих больных ХОБЛ, характерны эпизоды гипоксемической дыхательной недостаточности, которые характеризуются низким уровнем углекислого газа.
Это некоторое пересечение с предыдущими лекциями когда говорилось о различных фенотипах ХОБЛ. В принципе можно аккуратно сказать, что существует различные фенотипы дыхательной недостаточностью у больных с ХОБЛ.
По гиперкапническому и гипоксемическому типу:
Если мы говорим о гиперкапнии, здесь я выделил желтым два уравнения, из которых становится понятно собственно почему для больных с ХОБЛ характерно повышение уровня углекислого газа. Из формулы видно, РаСо2 - парциальное давление углекислого газа, прямо пропорционально продукции углекислого газа VCo2. То есть, чем больше в организме образуется углекислого газа естественно, тем больше его будет в крови.
И обратно пропорциональная альвеолярной вентиляции, чем меньше альвеолярная вентиляция тем выше уровень углекислого газа и наоборот. В свою очередь альвеолярная вентиляция как видно из формулы, это произведение частоты дыхания на разницу между дыхательным объемом и объемом мертвого пространства.
Соответственно у больных с ХОБЛ будет развиваться снижение альвеолярной вентиляции при снижении частоты дыхания, но это достаточно редко. Чаще для них характерна нормальная частота дыхания или даже высокая частота дыхания.
Либо увеличение объема мертвого пространства либо снижение дыхательного объема. Если вы вспомните слайд профессора где он говорил: - Различных степенях, воздушной ловушке и гиперинфляции. В самый последний момент, если помните там был крайний маленький интервал, когда сверхвысокий остаточный объем уже снижает даже сам дыхательный объем, который вдыхает пациент.
Это тоже один из факторов дыхательной недостаточности у больных с ХОБЛ.
В свою очередь, гиперкапния и гипоксемия, она всегда идет рука об руку. Если посмотреть на уравнения альвеолярного газа, мы увидим, что давление, парциальное давление кислорода на поверхности альвеол. То есть еще до поступления в кровоток, оно зависит естественно от фракции кислорода. От атмосферного давления, но также зависит от парциального давления углекислого газа.
Чем больше углекислого газа у нас в крови по тем или другим причинам, тем меньше места будет для кислорода. Поэтому, у больных с хронической гиперкапнией всегда наблюдается хроническая гипоксемия. Кроме этого существуют другие причины для формирования дыхательной недостаточности не только гиповентиляции. Здесь она вторая, но и снижения фракции кислорода, либо снижения атмосферного давления, но это не про больных ХОБЛ.
Что можно сказать про больных ХОБЛ, это нарушения диффузий через альвеолы капиллярную мембрану, в случае тяжелой фраземы и естественной вентиляционной перфузионной разобщения, как одна из основных причин гипоксемии. Когда существует альвеолы, которые плохо вентилируется по тем или иным причинам, но у которых сохраняется кровоток и где не происходит насыщения крови кислородом.
Крайний вариант-шунт развивается ателектаз или тяжелая пневмония. Кровь проходит через участок легких, который не вентилируется и там не происходит оксигенация, и это приводит к развитию тяжелой гипоксемии. Кроме того, надо знать о зависимости сатурации от парциального давления кислорода. Парциальное давления кислорода, сатурация достаточно понятные параметры, это процент содержания оксигенированного гемоглобина.
У него нет прямой линейной зависимости от парциального давления кислорода, зависимость как вы видите наверное, логарифмическое. То есть при снижении парциального давления кислорода, допустим со 100 до 40, в принципе сатурация снижается относительно на небольшой показатель от 95-97 до 80 процентов.
В дальнейшем кривая диссоциация оксигемоглобин достаточно коварна и при небольшом ухудшении состояния больного, когда парциальное давления падает буквально на 20-30 мл ртутного столба. Наблюдаем крайне тяжелое практически не совместимое с жизнью падения сатурации которое обычно приводит к неблагоприятному исходу.
Вот это несколько фактов о дыхательной недостаточности, которые я хотел бы перечислить. И поскольку мы достаточно немного ограничены во времени, я хотел бы сразу перейти к вопросу: - Какие показатели гипоксемии и гиперкапнии будут являться основанием для начала респираторной поддержки или проведения кислородотерапии?
Прежде чем перейти к этому, стоит сказать, что дыхательную недостаточность очень важно разделять на достаточно простую, по простому принципу, на острую и хроническую. Это вроде элементарная классификация, но во многом показания для острой и хронической дыхательной, недостаточности по кислородотерапии по респираторной поддержке они разные и доказательные базы разные.
Острая дыхательная недостаточность естественно это та, которая развивается в течении короткого времени она являет собой жизне угрожающую ситуацию. Чаще всего сопровождается развитием респираторного ацидоза. В отличии от хронической дыхательной недостаточности где несмотря на наличие гипоксемии и гиперкапнии у пациентов не будет наблюдать ацидоза.
А будут наблюдаться какие-то компенсаторные реакции, допустим избыток бикарбонатов, вторичной легочной гипертензии , полицитемия. Когда вы встречаете больного с дыхательной недостаточностью, для себя важно ответить на вопрос: - Это больной с острой дыхательной недостаточностью или с хронической дыхательной недостаточностью?
Что касается хронической дыхательной недостаточностью, если мы обратимся к последнему или к любым клиническим рекомендациям голд, но хотя бы 16 или 17 года из рекомендации в рекомендацию идет четкие указания. Что пациентам с хронической гипоксемией и при парциальном кислородом менее 55 или сатурации измеренной индовазин.
С помощью газового состава крови при менее 88 можно с наличием гиперкапнии можно без наличия гиперкапнии. Если мы встречаем такого пациента, такому пациенту показано длительное кислородотерапия . Есть второе, второй пункт достаточно давно встречается в рекомендациях. Это парциальное давления 55-60 при наличии признаков легочного сердца, легочной гипертензии, отечного синдрома, или при развитии полицитемии.
Достаточно долго обсуждался вопрос о легкой, умеренно выраженной гипоксемии, допустим сатурация 89-93 или гипоксемии возникающей при физической нагрузке. В прошлом году было опубликовано исследования ВОЗ -Всемирная Организация Здравоохраниния, который показал, что к сожалению у пациентов с ХОБЛ с умеренной гипоксемией или с гипоксемией возникающей при сильной физической нагрузке нет эффекта, такого эффекта от кислородотерапии по влиянию на прогноз.
К огромному сожалению мы вынуждены назначать кислород по прежнему только у пациентов с достаточно выраженной гипоксемии. Но данные по длительной кислородотерапии, они ставши просто классическими. Это исследование проведенное в 80-х годах, которое показало достаточно большую разницу в выживаемости у пациентов.
Которые находились, пациентов с ХОБЛ с хронической гипоксемии, которые находились на длительной кислородотерапии. По сегодняшний день, поскольку мне известно, ничего не изменилось в этой ситуации. И по прежнему встречаю пациентов с хронической дыхательной гипоксемической и гиперкапнической дыхательной недостаточностью.
Мы можем ему рекомендовать ему пройти кислородотерапию с целью улучшения прогноза и улучшения качества жизни. Что касается вентиляционной поддержке? Что касается инвазин вентиляции легких? Долгое время, если мы смотрели клинические рекомендации по хронически конструктивным болезням легких GOLD.
Там было написано, что вентиляционная поддержка в хронической ситуации в целом, не имеет большой доказательной базы, она не оправдана или ее не надо использовать. Насколько мне известно, американские страховые компании не оплачивали аппараты инвазин вентиляции легких, пациентам с ХОБЛ.
Не было прочных доказательств по влиянию инвазин вентиляции на прогноз у больных с ХОБЛ. В рекомендациях 2017 года написана следующая фраза, что инвазин вентиляция может быть использован при выраженной дневной гиперкапнии у пациентов с частыми госпитализациями по поводу обострения ХОБЛ.
Обязательно должна быть использована у пациентов сопутствующим синдромом обструктивного апноэ гипопноэ сна. Когда у пациента с ХОБЛ наблюдается множество апноэ по тем или иным данным, допустим данным спирографии. Если мы возьмем другие рекомендации, пункт два, это рекомендации немецкого общества пульмонологии 2010 года.
Они достаточно много написали показаний, это и дневная гиперкапния выше 50, и ночная гиперкапния выше 55. Использования такого относительно нового метода как транскутанная капнометрия как сатурацию можем измерять парциальное давление углекислого газа. Если оно повышается на десять мл ртутного столба и более относительно дневных показателей мы тоже можем рекомендовать таким пациентам неинвазивную вентиляцию легких.
Есть достаточно старый, в кавычках, документ 99 года, это была согласительная конференция. Резюме по согласительной конференции опубликовано в журнале Чест. Где также показания к неинвазивной вентиляции легких являлась хроническая гиперкапнии выше 55 или 50-54, опять же, при наличии признаков либо ночной гипоксемии либо частой госпитализации по поводу вентиляции дыхательной недостаточности.
Тот автор, который участвовал в написании клинической рекомендации по немецкого общества пульмонологов доктором Вольфром Он провел одно интересное исследования, одно из первых исследований, доказавшее эффективность неинвазивной вентиляции легких у больных с хронической дыхательной недостаточностью по поводу ХОБЛ и влияния на прогноз.
Это была достаточно строго рандомизированное исследование, где две группы больных наблюдалось около ста пациентов, и где была показана разница порядка, в три раза снижалась летальность в группе неинвазивной вентиляции легких. Их секрет заключался в том, что они использовали очень большие и жесткие параметры вентиляции, которые достаточно эффективно коррегировали гиперкапнию в отличии от других исследований, которые проводились раньше.
Где параметры вентиляции достаточно слабые и приверженность к вентиляции была достаточно низкая. Что касается острой дыхательной недостаточности, есть очень простые универсальные критерии. Для начала неинвазивной вентиляции легких, как правило ситуации острой дыхательной недостаточности, это ситуация стационара, ситуация дежурства, отделения пульмонологии или интенсивной терапии.
Если поступает пациент с одышкой в покое, тахипноэ с признаками дисфункции дыхательной мускулатуры, с респираторным ацидозам и гипоксемии при наличии трех критериев из пяти, ему можно рекомендовать неинвазивную вентиляцию легких. Независимо от нозологии, в том числе и у пациентов с ХОБЛ.
По заключению GOLD там однозначно написано, что длительная вентиляция легких является предпочтительным методом респираторной поддержки с вероятностью успеха 80-85 %. Для неинвазивной вентиляции, это достаточно много. Такая небольшая гордость, которую я всегда очень люблю цитировать. Один из мед анализов по неинвазивной вентиляции легких у больных с ХОБЛ при острой дыхательной недостаточностью, куда вошла работа уважаемого, Сергей Николаевича Авдеева.
Множество исследований рандомизированных показывают влияние неинвазивной вентиляцию легких на смертность. Это снижает смертность, по сравнению со стандартной терапией и снижает потребность в интубации трахеи, по сравнению со стандартной терапии. Как вы видите, все исследования проводились в 90-х , в начале двухтысячных годах и в принципе с этого времени пока ничего не изменилось.
Что касается кислородотерапии при острой дыхательной недостаточности. Наша цель здесь, у нас нет каких-то определенных критериев, если у больного есть гипоксемия, наша цель, это титрация сатурация до уровня 88-92% обязательно не выше. Последнии рекомендации GOLD указывают, что мы можем оценивать даже венозную кровь по показателю, естественно только углекислого газа и концентрации бикарбонатов.
И мы можем использовать носовые канюли для кислородотерапии и желательно использовать маски venturi, я вам сейчас покажу на слайде . Это такой специальный механический прибор, который помогает точно титровать процент поступаемого кислорода. Допустим 24 голубенькие, 28 беленькие, 35 желтенькие при наличии потока и эта фракция кислорода, она не меняется в зависимости от частоты дыхания пациента, будь он дышать 12 или 25, 30 раз в минуту, процент кислорода который поступит пациенту в маску и соответственно в дыхательные пути будет всегда постоянный.
Это правило безопасности для проведении кислородотерапии при обострении вентиляционной дыхательной недостаточности. Средства для проведения респираторной поддержки для домашних условий, это кислородные концентраторы, которых сейчас есть великое множество. Даже отечественные фирмы занимаются разработкой производством кислородных концентраторов.
Обычно поток не превышает 5 литров в минуту и как правило, пациенту с ХОБЛ не требуется больше, чем пять литров в минуту стопроцентного кислорода. В стационаре как хорошо известно, это центральная подача кислорода, где поток может быть 15 литров и больше. Что касается неинвазивной вентиляции легких, это достаточно сложные приборы. Относительно сложные конечно, реанимационных приборов они не такие сложные, но это более сложный прибор, чем кислородный концентратор, со множеством настроек, со множеством контуров.
Но в целом, этот прибор механический ничем не отличается от аппарата искусственной вентиляции легких. И там убраны все ненужные функции, которые делают его столь громоздким в реанимации. Этот прибор компактен, помещается на тумбочке в палате или на тумбочке около кровати пациента и позволяет длительно проводить респираторную поддержку не только в стационаре, но и дома.
Большинства аппаратов разных фирм, они опять же представлены у нас на российском рынке. Про них интересно сделать отдельный доклад, отдельное сообщение, естественно, это выходит за рамки моего выступления. В целом резюме такое, что острая хроническая дыхательная недостаточность к сожалению, это реальность для больных с ХОБЛ и реальность, с которой мы сталкиваемся каждый день.
В нашем арсенале сейчас есть все средства для диагностики и для лечения больных как с острой хронической дыхательной недостаточностью показания определены достаточно просто, они есть в доступе, чаще всего они есть в клинических рекомендациях GOLD и наверное их надо использовать как можно более широко в своей практике повышая качество жизни и прогноз наших пациентов.
air-med.ru
Кислородная терапия в домашних условиях
 14.04.2016
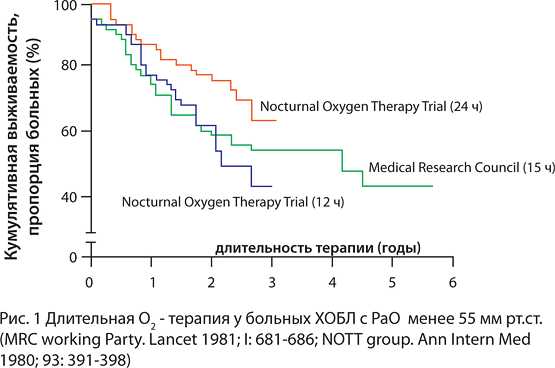
14.04.2016Коррекция гипоксемии с помощью кислорода является наиболее патофизиологически обоснованным методом терапии дыхательной недостаточности. В отличие от некоторых неотложных состояний (пневмония, отек легких, травма), использование кислорода у больных с хронической гипоксемией должно быть постоянным, длительным и, как правило, проводиться в домашних условиях, поэтому такая форма терапии называется длительной кислородотерапией (ДКТ). Длительная кислородотерапия на сегодняшний день является единственным методом терапии, способным снизить летальность больных дыхательной недостаточностью. У больных хронической обструктивной болезнью лёгких (ХОБЛ) с развившейся гипоксемией длительная кислородная терапия способна продлить жизнь пациента на 6-7 лет.
Первые результаты о благоприятном влиянии длительной кислородной терапии на выживаемость больных дыхательной недостаточностью были получены в начале 70-х гг., когда выяснилось, что наряду со снижением давления в легочной артерии, гематокрита и отеков у больных ХОБЛ, отмечается достоверное снижение летальности этих больных по сравнению с группой исторического контроля. В дальнейшем, эти данные были подтверждены в двух рандомизированных, контролируемых исследованиях.
В исследование было включено 87 больных ХОБЛ с подтвержденной артериальной гипоксемией (РаО2
В настоящее время наиболее вероятными причинами благоприятного влияния длительной кислородной терапии на выживаемость больных с хронической дыхательной недостаточностью являются следующие гипотезы (не исключающие друг друга): 1) Кислородотерапия повышает содержание кислорода в артериальной крови, приводя к увеличению доставки кислорода (О2) к сердцу, головному мозгу и другим жизненно важным органам;2) Кислородотерапия уменьшает легочную вазоконстрикцию и легочное сосудистое сопротивление, вследствие чего повышается ударный объем и сердечный выброс, уменьшается почечная вазоконстрикция и возрастает почечная экскреция натрия. Способность длительной кислородной терапии вызывать обратное развитие или предотвращение прогрессирования легочной гипертензии у больных дыхательной недостаточностью было убедительно показано в нескольких клинических исследованиях. По данным NOTT, к концу периода исследования у больных, получавших постоянную длительную кислородную терапию, среднее давление в легочной артерии и легочное сосудистое сопротивление уменьшились, соответственно, на 3 мм рт.ст. и 11%, однако у пациентов группы 12-часовой терапии кислородом среднее давление в легочной артерии не изменилось, а легочное сосудистое сопротивление увеличилось на 6.5%. По данным небольшого проспективного исследования у 24 больных хронической обструктивной болезни легких (ХОБЛ) в течение 44+30 месяцев, ежегодное снижение среднего давления в легочной артерии на фоне длительной кислородной терапии составляет –1.3+ 4.5 мм рт.ст..
К другим благоприятным физиологическим и клиническим эффектам длительной кислородной терапии (ДКТ) относятся:
- Повышение качества жизни - Снижение одышки - Повышение физической работоспособности - Снижение гематокрита - Улучшение метаболизма скелетных мышц - Улучшение нейро-психического статуса больных - Уменьшение легочной гиперинфляции
Показания к длительной кислородотерапии
Перед назначением больным длительной кислородной терапии необходимо также убедиться, что возможности медикаментозной терапии исчерпаны и максимально возможная терапия не приводит к повышению кислорода (О2) выше пограничных значений. Основные заболевания, при которых чаще всего назначается длительная кислородная терапия (ДКТ):
- ХОБЛ - Идиопатический легочный фиброз - Экзогенный аллергический альвеолит - Другие интерстициальные заболевания легких (саркоидоз, гистиоцитоз и др) - Пневмофиброзы после перенесенных пневмоний, туберкулеза - Муковисцидоз - Кифосколиоз - Бронхиальная астма
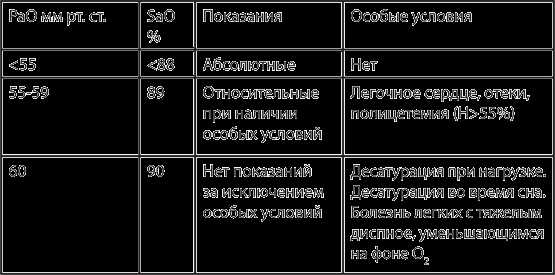
Задачей кислородотерапии является коррекция гипоксемии и достижение значений парциального напряжения кислорода (РаО2) > 60 мм рт.ст. и сатурации артериальной крови (SaO2) > 90%. Считается оптимальным поддержание РаО2 в пределах 60-65 мм рт.ст. Благодаря сигмовидной форме кривой диссоциации оксигемоглобина, повышение РаО2 более 60 мм рт.ст. приводит лишь к незначительному увеличению SaO2 и содержанию кислорода (О2) в артериальной крови (СаО2), однако может приводить к ретенции углекислоты. Показания к длительной кислородотерапии представлены в таблице 1 (ERS/ATS, 2004), следует подчеркнуть, что наличие клинических признаков легочного сердца предполагает более раннее назначение длительной кислородной терапии.
Длительная кислородная терапия не показана больным с умеренной гипоксемией (РаО2>60 мм рт.ст.). Данное положение основано на данных рандомизированного, контролируемого исследования, во время которого в ходе 3-летнего наблюдения за 135 больными ХОБЛ с умеренной гипоксемией не было выявлено положительного эффекта длительной кислородной терапии на выживаемость пациентов по сравнению со стандартной терапией.
Побочные эффекты кислородотерапии
Как и всякое лекарство, кислород требует четкого соблюдения правильного дозирования, т.к. использование кислорода может приводить к развитию побочных эффектов: нарушению мукоцилиарного клиренса, снижение сердечного выброса, системная вазоконстрикция, снижение минутной вентиляции, задержка углекислоты и даже фиброза легких. Известны также случаи возгораний и взрывов во время проведения кислородной терапии, главной причиной которых явилось курение во время терапии кислородом. Поэтому при использовании кислорода (О2) запрещается курение больных и членов их семей в помещении, кроме того цилиндры и резервуары с кислородом (О2) не должны находиться рядом с источниками огня и тепла.
www.doctor-al.ru
Ингаляции при ХОБЛ - препараты безопасные для сердца
Заболевания органов дыхания и сердечно-сосудистой системы - основные проблемы для здоровья людей во всем мире. Очень часто болезни сердца и легких встречаются одновременно у одного и того же человека, создавая немало сложностей для врачей. Чем лечить, если многие сердечные лекарства противопоказаны людям с легочными болезнями, а ряд препаратов для лечения бронхолегочных заболеваний может ухудшить состояние сердца? И почему при обострении одной болезни тут же напоминает о себе и другая?Сердце и легкие тесно взаимосвязаны, потому что выполняют общую задачу - обеспечивают организм кислородом. Легкие позволяют кислороду проникать в кровь из вдыхаемого воздуха, а сердце доставляет обогащенную кислородом кровь к каждой клеточке нашего тела. Поэтому нет ничего странного в том, что болезни легких отражаются на работе сердца и наоборот.
Так, при хронической обструктивной болезни легких (ХОБЛ) ухудшается поступление кислорода в кровоток, и кислородная недостаточность негативно влияет на все органы, в том числе и на сердце. Поэтому у людей с тяжелой ХОБЛ чаще встречается ишемическая болезнь сердца (ИБС) - стенокардия, инфаркт миокарда, нарушения сердечного ритма, сердечная недостаточность.
Вредные вещества, содержащиеся в воздухе, ударяют не только по легким, но и по сердцу. В частности, оказалось, что риск инфаркта миокарда прямо зависит от степени загрязнения атмосферного воздуха в городах. Под действием загрязнителей воздуха (частицы пыли, сажи, оксиды серы и азота, угарный газ) в легочной ткани выделяются биологически активные вещества, которые поступают в кровоток и оказывают отрицательное влияние на весь организм; у пожилых людей при этом учащается пульс и развивается спазм сосудов.
Отрицательные взаимовлияния
Не секрет, что препараты для лечения сердечно-сосудистых заболеваний могут оказывать негативное воздействие на легкие. В первую очередь это относится к бета-адреноблокаторам (анаприлин, обзидан, атенолол, беталок, конкор и др.), которые могут усиливать сужение бронхов у людей с ХОБЛ и бронхиальной астмой.Врачи опасаются назначать таким пациентам даже селективные бета-блокаторы - избирательно действующие на сердце. Однако американские исследователи, проанализировав истории болезни 835 госпитализированных пациентов с обострением ХОБЛ (в основном пожилых людей с сопутствующими сердечно-сосудистыми заболеваниями), пришли к выводу, что назначение бета-блокаторов не только не усугубляло бронхиальную обструкцию и дыхательную недостаточность, но, напротив, уменьшало частоту смертельных исходов у этих тяжелых пациентов.
С тем фактом, что бета-адренорецепторы есть как в бронхах, так и в сердце, связано и отрицательное влияние бронхорасширяющих препаратов из группы бета-агонистов на сердце. Хотя эти ингаляционные препараты действуют избирательно на рецепторы бронхов, в определенных условиях (индивидуальная повышенная чувствительность, использование слишком высоких доз, сопутствующие заболевания сердца) они могут повышать артериальное давление, вызывать учащенное сердцебиение и нарушения сердечного ритма.
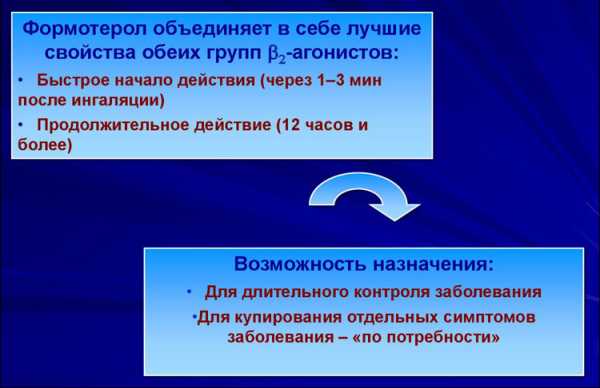 У подавляющего большинства людей с сочетанием заболеваний легких и сердца бета-агонисты в рекомендованных дозах хорошо переносятся, а их безопасность для сердца и сосудов доказана во многих исследованиях. Это касается и бронхорасширяющих ингаляторов формотерола - бета-агониста длительного действия.
У подавляющего большинства людей с сочетанием заболеваний легких и сердца бета-агонисты в рекомендованных дозах хорошо переносятся, а их безопасность для сердца и сосудов доказана во многих исследованиях. Это касается и бронхорасширяющих ингаляторов формотерола - бета-агониста длительного действия. Формотерол обеспечивает стабильное расширение бронхов в течение 12 ч, причем эффект наступает так же быстро, как и после применения средств короткого действия. Ингаляции при ХОБЛ препаратом формотерол в дозе 24 мкг/сут в течение 8 недель, не приводили к увеличению нарушений сердечного ритма и выявлялись даже реже, чем в группе плацебо, а повышения артериального давления вообще не происходило.
В последние годы проведены крупные научные исследования, которые доказали, что у людей с бронхиальной астмой долговременное использование бета-агонистов длительного действия безопасно. При этом надо учитывать, что данные препараты можно применять только в сочетании с ингаляционными глюкокортикостероидами.
Выбор ингалятора
Нежелательные эффекты могут возникать вследствие неправильной техники применения бронхорасширяющего ингалятора, когда основная часть дозы не попадает в бронхи, а оседает в полости рта, всасывается в кровь и достигает сердца. Для расширения бронхов человеку приходится вдыхать лекарство снова и снова, еще больше "подстегивая" сердце.И наоборот, во время приступа бронхиальной астмы, когда удушье сопровождается сердцебиением, правильное применение ингаляторов устраняет бронхоспазм и одновременно облегчает работу сердца, в результате сердечный ритм нормализуется без дополнительных лекарств.
Учитывая современное многообразие бронхорасширяющих лекарств, выбор конкретного ингалятора следует тщательно обсудить с лечащим врачом. Разные типы ингаляторов имеют свои плюсы и минусы.  При вдыхании лекарства из дозированного аэрозольного ингалятора надо после глубокого выдоха сделать медленный глубокий вдох, а при применении большинства порошковых ингаляторов, наоборот, вдох должен быть максимально мощным, чтобы создать необходимую скорость воздушного потока. Не каждый человек с заболеванием органов дыхания может выполнить такой дыхательный маневр, особенно если бронхи сильно сужены.
При вдыхании лекарства из дозированного аэрозольного ингалятора надо после глубокого выдоха сделать медленный глубокий вдох, а при применении большинства порошковых ингаляторов, наоборот, вдох должен быть максимально мощным, чтобы создать необходимую скорость воздушного потока. Не каждый человек с заболеванием органов дыхания может выполнить такой дыхательный маневр, особенно если бронхи сильно сужены.
Здесь надо учитывать и предпочтения самого пациента: если человек давно и правильно пользуется дозированным аэрозольным ингалятором, то для него такое устройство будет оптимальным. В любом случае возможность выбора ингаляционного устройства очень важна.
Недавно такая возможность появилась для формотерола: наряду с порошковыми ингаляторами появился атимос - формотерол в виде дозированного аэрозольного ингалятора. В исследованиях, проведенных в Европе, атимос доказал свою высокую эффективность и сердечно-сосудистую безопасность. Этот препарат предоставил возможность лечиться формотеролом тем людям, которые не могут пользоваться порошковыми ингаляторами или просто предпочитают дозированные аэрозоли. Важно отметить, что атимос обеспечивает очень точное дозирование независимо от условий хранения и использования - с первой до последней дозы.
Положительные побочные действия
У обсуждаемой проблемы есть и другая сторона: побочные (не ожидаемые) действия лекарства не обязательно вредны для организма. Вот здесь обнаружились такие положительные побочные действия.Сейчас всем известно, что атеросклероз, поражающий артерии сердца, мозга и других органов, связан с повышенным уровнем холестерина в крови. Легкие этот процесс не затрагивает, однако статины (лекарственные препараты, снижающие уровень холестерина) оказались способными улучшать прогноз у пациентов с ХОБЛ. Среди людей, принимавших статины, риск летального исхода независимо от наличия ИБС был значительно ниже, чем у не лечившихся статинами. Это можно объяснять двояким образом.
 Во-первых, у пациентов с ХОБЛ ишемическая болезнь сердца нередко может протекать скрыто, поскольку из-за одышки они не получают нагрузок, которые могли бы вызвать приступ стенокардии. Принимая статины, пациент улучшает состояние своей сердечно-сосудистой системы, даже не подозревая об этом. Во-вторых, при ХОБЛ в легких постоянно идет воспалительный процесс, а статины подавляют различные биологически активные вещества, участвующие в воспалении.
Во-первых, у пациентов с ХОБЛ ишемическая болезнь сердца нередко может протекать скрыто, поскольку из-за одышки они не получают нагрузок, которые могли бы вызвать приступ стенокардии. Принимая статины, пациент улучшает состояние своей сердечно-сосудистой системы, даже не подозревая об этом. Во-вторых, при ХОБЛ в легких постоянно идет воспалительный процесс, а статины подавляют различные биологически активные вещества, участвующие в воспалении.Есть данные и о положительном влиянии на сердечно-сосудистую систему "легочных" препаратов - ингаляционных глюкокортикостероидов (в частности будесонида). Среди людей с ХОБЛ, постоянно использовавших гормональный ингалятор, частота проявлений ИБС и число летальных исходов были почти вдвое меньше, чем среди пациентов, принимавших плацебо. Таким образом, противовоспалительное действие ингаляционных гормонов позволяет улучшить течение не только ХОБЛ, но и ИБС.
А в заключение подчеркнем, что при сочетании легочной и сердечной болезней не надо опускать руки: кардиологические и пульмонологические лекарства можно сочетать с пользой и для легких, и для сердца.
© Светлана Чикина
allast.ru