Все о кандидозном кольпите: от симптомов до лечения. Кандидозный кольпит что это
Кандидозный кольпит: причины, симптомы и лечение.
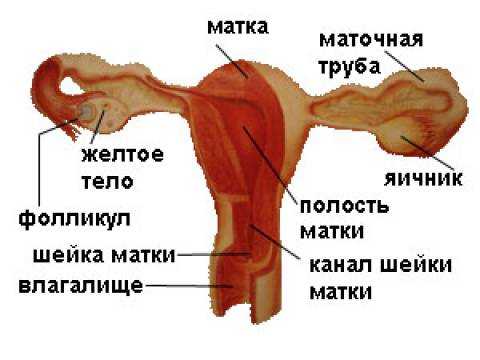
Кольпит – это воспаление слизистой оболочки влагалища. В некоторых источниках можно встретить термин «вагинит», – это два разных названия одного и того же заболевания.
В структуре заболеваемости в гинекологии кольпит занимает одно из самых значимых мест: большая часть первичных обращений к гинекологам обусловлена кольпитом и вульвитом. Причина такого положения вещей вполне очевидна: именно эти заболевания причиняют женщине массу дискомфорта (симптомы их, как правило, очень выражены, – их интенсивность снижает качество жизни и заставляет обратиться за помощью сразу, не «дожидаясь» появления осложнений).
Причины развития заболевания
 Кандидоз (молочница) вызывают грибки Candida нескольких видов. Различия между видами заключаются в «агрессивности» и способности приспосабливаться к среде организма.
Кандидоз (молочница) вызывают грибки Candida нескольких видов. Различия между видами заключаются в «агрессивности» и способности приспосабливаться к среде организма.
Кандиды считаются условно-патогенными микроорганизмами, то есть в обычных условиях наличие этих грибков в организме не становится причиной заболевания. Возбудители кандидоза можно найти у любого человека, даже абсолютно здорового. Как правило, они попадают в организм сразу после рождения или в течение периода новорожденности, но проявления болезни появятся только при определенных условиях.
Факторы, влияющие на возникновение кандидоза, связаны, в большинстве своем, с иммунной реактивностью. Первопричина может быть любой, но в итоге всегда страдает иммунитет, и не важно, какого рода кандидоз имеется в виду: кожный, генитальный, кандидоз внутренних органов и т.д.
У многих женщин после 40 -лет встречается атрофический кольпит узнать более подробно о данном заболевания можно перейдя по ссылке.
Вот основные факторы, которые могут послужить причиной развития симптоматического кандидозного кольпита:
- Иммунодефициты врожденного и приобретенного характера (СПИД, наследственные патологии иммунитета, длительные тяжелые заболевания, истощение организма и т.д.).
- Несоблюдение гигиены половых органов: редкое подмывание, использование химических гигиенических средств, прокладок, тампонов.
- Сахарный диабет и другие нарушения обмена веществ, истощающие организм. В эту же категорию можно отнести болезнь Иценко-Кушинга, которая всегда сопровождается снижением иммунитета.
- Прием иммуносупрессоров: глюкокортикоидов, цитостатиков, холинолитиков и других препаратов, искусственно угнетающих иммунный ответ.
- Длительное лечение антибиотиками широкого спектра действия. Это приводит к исчезновению нормальной флоры влагалища и изменению среды в нем: такие условия позволяют грибкам активно размножаться, вызывая воспаление.
- Гематологические заболевания, сопровождающиеся уменьшением количества лейкоцитов в крови.
- Гиповитаминоз и недостаточное питание, связанные с нарушением всасывания в кишечнике (неспецифический язвенный колит, болезнь Крона, синдром мальабсорбции, недостаточность сахаридаз и т.д.).
Симптомы кандидозного кольпита: острая и хроническая форма
Клиническая картина острого и хронического кандидозного кольпита очень разнится: в некоторых случаях между ними нет никакого сходства ни в жалобах больной, ни в результатах объективного исследования.
Острый кольпит предполагает продолжительность заболевания не более 2 месяцев (здесь есть небольшое отличие от стандартного деления инфекционных заболеваний на острые и хронические: обычно оценивается срок в 3 месяца).
Практически всегда при остром кольпите (грибковой природы) можно наблюдать такие симптомы:
- Зуд и чувство жжения во влагалище, распространяющиеся на соседние участки. Иногда женщины жалуются на жжение в промежности или даже в прямой кишке. Для кандидоза очень характерна зависимость интенсивности этих проявлений от времени суток: неприятные ощущения усиливаются к вечеру и ночью. Кроме того, зуд становится крайне сильным (иногда – почти невыносимым!) при длительной ходьбе, после купания и половых актов.
- Из-за постоянного сильного зуда в области промежности появляются расчесы, которые могут инфицироваться вторичной флорой и воспаляться. Это приносит еще больший дискомфорт и болезненные ощущения.
- Если симптомы кандидозного кольпита выражены очень сильно, это нарушает общее состояние женщины. Появляются жалобы на бессонницу, раздражительность, слабость, утомляемость, общее недомогание.
- Воспалительный процесс во влагалище может затруднять мочеиспускание, делая его болезненным. Обычно этот симптом описывают как неприятное жжение или режущую боль во время мочеиспускания и после него.
- Кандидозный кольпит всегда сопровождается выделениями, это постоянный симптом. При этом женщины не всегда обращают внимания на бели, поскольку их может быть не очень много и они, как правило, не вызывают раздражения. Выделения при кандидозе белые, густые, «творожистые», имеющие кислый запах.
Хронический кольпит имеет значительно менее яркую симптоматику. Нередко у женщины вовсе нет никаких жалоб, и заболевание можно заподозрить только во время планового гинекологического осмотра. При исследовании в зеркалах обнаруживаются участки уплотнения на слизистой влагалища, реже – беловатые налеты.
Жжение, зуд, боль и выделения для хронического кандидозного кольпита не характерны.
к оглавлению ↑Кандидозный кольпит при беременности
Кольпит, в целом, ни коим образом не влияет на репродуктивную функцию (за исключением тех случаев, когда воспалительный процесс распространяется на шейку матки, саму матку и ее придатки). Однако при планировании беременности кандидоз, по возможности, лучше устранить.
Беременность часто становится причиной обострения хронического кандидозного кольпита. В этом кроется риск для ребенка: в таком случае он заразится кандидозом еще в процессе родов. При наличии подозрений на кандидоз стоит провести лечение еще до начала беременности, поскольку потом это будет уже невозможно: противогрибковые препараты могут проникать в кровь ребенка и оказывать на него токсическое влияние.
Дианостика
В основном, для того, чтобы установить диагноз кандидозного кольпита, оказывается достаточно только гинекологического осмотра. Местные изменения при кандидозе выглядят довольно специфически, что значительно облегчает процесс диагностики.
Однако в ряде случаев необходимо применять дополнительные методы исследования. Чаще всего проводится микроскопическое исследование мазков из влагалища и посев на питательную среду (бактериология) с определением чувствительности грибков к различным препаратам. Этот метод имеет свои недостатки: кроме того, что культура грибков растет долго, она не может считаться достоверным признаком кандидозной природы заболевания.
Как уже говорилось, кандиды можно обнаружить в организме каждого человека. Сложно определить, какие именно из найденных в посеве микроорганизмов вызвали заболевание, и рост культуры кандид вовсе не дает гарантий правильной диагностики. Информативным такой тест становится только в том случае, если можно определить патогенность грибков и их устойчивость во внешней среде.
Обычно нет необходимости сталкиваться с такими трудностями в процессе диагностики кандидоза. Характерные изменения слизистой оболочки влагалища, вместе с тщательно собранными жалобами и анамнезом, сами по себе дают основания для назначения того или иного лечения.
к оглавлению ↑Лечение кандидозного кольпита
Основа лечения кандидоза – это противогрибковые препараты. Кандидозный кольпит, в отличии от поверхностных поражений кожи грибковой природы, обязательно требует назначения системных противомикробных средств (пероральных или инъекционных).
К подбору препарата для лечения «молочницы» необходимо подходить аккуратно, учитывая все возможные риски и противопоказания. Препараты для лечения грибковых инфекций, в большинстве своем, являются токсичными веществами с массой ограничений и особенностей приема.
Особенно важно помнить про безопасность в случае, если необходимо лечить кандидоз во время беременности или кормления грудью. При назначении мощных лекарственных средств опасности подвергается не только женщина, но и ребенок.
Наиболее известные препараты – это Нистатин и Кетоканозол. Первый в особенно тяжелых случаях можно вводить внутривенно, второй, как правило, выпускается в форме таблеток.
Вылечить кандидоз одной таблеткой невозможно, какой бы сильной она не была. Это распространенное заблуждение, искусственно поддерживаемое производителями противогрибковых препаратов. Лечение должно проводиться курсами, с использованием физиотерапии и диеты. Все прочие схемы терапии не эффективны.
Важную роль играет и местное лечение:
- свечи с противогрибковыми препаратами и вагинальные таблетки;
- спринцевание со слабыми растворами антисептиков;
- использование влагалищных ванночек с регенерантами, антисептиками и противомикробными препаратами;
- применение вагинальных мазей.
Если воспалительный процесс выражен очень сильно, может понадобиться применение противовоспалительных средств. Обычно используется местное воздействие, – мази, содержащие глюкокортикоиды или нестероидные противовоспалительные средства.
Профилактика кандидозного кольпита
К сожалению, специфических мер профилактики в отношении кандидоза не разработано. Положительный результат дают только общие рекомендации, справедливые, в общем-то, для всех инфекционных заболеваний:
- поддержание иммунной реактивности на должном уровне;
- тщательное соблюдение правил личной гигиены;
- своевременное и полноценное лечение всех заболеваний гинекологической сферы;
- компенсация всех хронических болезней.
lechimsya-legko.ru
Кандидозный кольпит (вагинит) - чем отличается данная форма заболевания?
 Воспаление слизистой оболочки влагалища называется бактериальным вагинитом (кольпитом).
Воспаление слизистой оболочки влагалища называется бактериальным вагинитом (кольпитом).
Являясь гинекологическим заболеванием, болезнь имеет разновидности, которые отличаются друг от друга возбудителями — это кандидозный кольпит и трихомонозный вагинит.
Что необходимо знать о заболевании
 Кандидозный вагинит (кольпит) — это наиболее распространенная разновидность бактериального кольпита. С этой недугом на протяжении всей жизни сталкивается 85-90% всех женщин.
Кандидозный вагинит (кольпит) — это наиболее распространенная разновидность бактериального кольпита. С этой недугом на протяжении всей жизни сталкивается 85-90% всех женщин.
Отличает кандидозный вагинит от других форм то, что он не имеет ничего общего с венерическими заболеваниями, а вызван совсем другими причинами. Разновидность болезни получила свое название от грибка-возбудителя рода кандида.
Этот грибок не является инородным телом для интимной микрофлоры, он, как и многие другие, мирно сосуществует в организме любой женщины. Находясь в слизи влагалища, грибок не причиняет неудобств до тех пор, пока баланс микрофлоры соответствует норме.
Дает он о себе знать под воздействием неблагоприятных факторов, например, прием антибиотиков длительное время, которые активизируют размножение грибка, и как результат — развитие дрожжевого кандидоза или молочницы.
Симптомы
 Кандидозный вагинит несколько отличается от других разновидностей своими симптомами и внешними проявлениями, но по многим ощущениям схож со всеми разновидностями бактериального вагинита.
Кандидозный вагинит несколько отличается от других разновидностей своими симптомами и внешними проявлениями, но по многим ощущениям схож со всеми разновидностями бактериального вагинита.
- Болевые ощущения в нижней части живота.
- Наиболее часто болезнь себя проявляет обильными густыми выделениями из влагалища белого цвета, творожной консистенции с кисловатым запахом.
- Сильное жжение и зуд могут появиться внутри влагалища и на наружной части половых органов.
- Рези, боли, усиление зуда во время мочеиспускания.
- Отек внешних половых органов.
- Вследствие вышеперечисленных проявлений, женщины становятся нервными, у них нарушается сон и пропадает аппетит.
Необходимо помнить, что это заболевание не так уж безобидно, и, если не принимать меры по его лечению, оно может перейти в хроническую форму или дать осложнения на внутренние половые органы. Поэтому, при появлении даже начальных симптомов, нужно сразу же направляться к гинекологу — чем раньше вы обратитесь за помощью, тем короче и успешней будет лечение.
Хроническая форма
 Кандидозный кольпит, как и все подобные заболевания, имеет две формы течения — острую и хроническую.
Кандидозный кольпит, как и все подобные заболевания, имеет две формы течения — острую и хроническую.
Острая форма проходит с теми же симптомами, что и хроническая форма, но резко выраженными, течение ее длится не более двух месяцев. Если вовремя не начать ее серьезное лечение, симптомы болезни могут уйти, и болезнь может не проявлять себя какое-то время, но недолеченный кольпит может незаметно перейти в хроническую фазу.
Хроническая форма кандидозного кольпита проявляется тем, что рецидивы болезни происходят периодически, несколько раз в год, и длятся от трех до четырех месяцев. Симптомы проходят на какое-то время, принося облегчение, но при этой форме болезни, возвращение их неотвратимо. Характерными признаками хронической рецидивирующей стадии заболевания могут быть болезненные ощущения при менструальном цикле, при половых контактах, иногда даже при ходьбе.
Если не обратиться вовремя к врачу-специалисту, болезнь может перейти на внутренние половые органы. Особенно это опасно для молодых женщин, так как вследствие заболевания может наступить тяжелое осложнение, которое может закончиться бесплодием.
Причины возникновения болезни
 Кандидозный кольпит (вагинит) может возникнуть в связи с различными изменениями в организме женщины, которые нарушают естественный фон микрофлоры.
Кандидозный кольпит (вагинит) может возникнуть в связи с различными изменениями в организме женщины, которые нарушают естественный фон микрофлоры.
Такими причинами могут быть следующие моменты:
- нарушение гормонального баланса, это может происходить при беременности, приеме гормональных препаратов и др.;
- заболевание сахарным диабетом, когда идет нарушение обменных процессов в результате сбоя работы поджелудочной железы;
- ослабление иммунитета, в связи с приемом больших объемов лекарственных средств, которые отрицательно влияют на гармоничный баланс микрофлоры кишечника, поджелудочной железы и других органов;
- стрессовые ситуации, приводящие к расстройству пищеварительной деятельности;
- любая интоксикация организма — отравление, тяжелая инфекционная болезнь и другие факторы;
- несоблюдение гигиенических правил ухода за половыми органами;
- использование ароматизированных гигиенических средств;
- прием большого количества антибиотиков, без пробиотиков, которые смягчают действие первых;
- ношение нижнего белья из ненатуральных тканей.
Чтобы точно установить причину появления болезни, необходимо пройти обследование у специалиста — он проведет диагностические мероприятия, и только после этого можно начинать лечение, но обязательно под наблюдением врача.
Кандидозный кольпит при беременности
 При беременности в организме женщины происходят гормональные изменения, на этой почве возможны появления симптомов кандидозного кольпита.
При беременности в организме женщины происходят гормональные изменения, на этой почве возможны появления симптомов кандидозного кольпита.
Необходимо принять все необходимые меры для лечения возникшего воспалительного процесса. Иначе болезнь может привести к преждевременным или тяжелым родам, заражению ребенка, во время его прохождения через родовые пути.
Лечение должно быть предпринято обязательно, но нужно помнить о том, что не каждое лекарственное средство подойдет для беременной женщины. Поэтому в этот период очень опасно заниматься самолечением — только врач может определить, какое адекватный курс назначить, чтобы не навредить ни маме, ни малышу.
Избавляемся от кандидозного вагинита
Комплекс мероприятий по избавлению от этой неприятной болезни включает тщательную всестороннюю диагностику, проведение курсу лечения под наблюдением специалиста, соблюдение несложных профилактических мер для исключения возможности рецидива.
Диагностика болезни
 При появлении первых же признаков заболевания, необходимо пройти диагностическое обследование, чтобы врач-специалист мог точно составить программу, как вылечить кольпит в кратчайшие сроки.
При появлении первых же признаков заболевания, необходимо пройти диагностическое обследование, чтобы врач-специалист мог точно составить программу, как вылечить кольпит в кратчайшие сроки.
- Необходим визуальный осмотр наружных и внутренних половых органов — он позволит определить причину болезни. Во время обследования врач возьмет мазок для дальнейшего исследования.
- При подозрении на хроническую форму болезни, необходимо более глубокое изучение мазка, для определения степени тяжести заболевания. Поэтому врач может назначить глубокий бактериологический анализ, отправив мазок на посев и выращивание бактерий.
- Соскоб клеточного материала с шейки матки обязательно будет сделан для того, чтобы исключить более тяжелые заболевания.
- Назначение на обследование УЗИ может быть использовано для того, чтобы исключить осложнения на мочеполовую систему, и для исследования состояния внутренних половых органов.
После получения результатов анализов, будет назначено необходимое лечение.
Еще одним видом кольпита является трихомонадный вагинит, обязательно нужно узнать чем же он отличается от кандидозного.Некоторые болезни вылечил и забыл. А вот например эрозия матки может оставить неприятные последствия, узнай какие.
А что делать если вы обнаружили кольпит прямо во время беременности? Срочно переходите по ссылке чтобы узнать чем это черевато.Лечение кандидозного кольпита
 Цель любого лечение болезни — это устранение причины ее возникновения, поэтому, оно может быть точно определено после нахождения причины.
Цель любого лечение болезни — это устранение причины ее возникновения, поэтому, оно может быть точно определено после нахождения причины.
- Для того чтобы облегчить состояние больной, могут быть назначены препараты для приведения в норму баланса микрофлоры больного органа и восстановления работы иммунной системы. Может быть назначены физиотерапевтические мероприятия.
- Рекомендован на период лечения отказ от половых контактов.Выполнения всех необходимых гигиенических мероприятий по уходу за половыми органами, а также обязательная термообработка нижнего белья, во избежание повторных заражений.
- Лечение с помощью фармацевтических средств, которые успешно борются с грибковыми инфекциями. К ним относятся препараты как перорального, так и местного применения, такие, как таблетки, вагинальные свечи, гели, кремы и мази: Клотримазол, Натамицин, мазь Миконазол, Нистатин, Флуконазол, Тержинан и другие. Подбор конкретного лекарственного средства может определить только врач, зная точный диагноз и индивидуальные особенности организма пациентки.
Профилактика заболевания
 Чтобы постараться избежать такой опасной неприятности, как кандидозный кольпит, необходимо тщательно следить за своим здоровьем.
Чтобы постараться избежать такой опасной неприятности, как кандидозный кольпит, необходимо тщательно следить за своим здоровьем.
- На первом месте должно всегда стоять соблюдение личной гигиены.
- Во избежание нарушения микрофлоры влагалища и ослабления местного иммунитета, полностью отказаться от любых видов спринцевания, если они не назначены врачом.
- Не носить тесную одежду из синтетических материалов, особенно это касается нижнего белья, оно должно быть только из натуральных материалов.
- Ароматизированные гигиенические средства, а также цветная туалетная бумага способствуют нарушению естественного баланса.
- Следует использовать предохраняющие средства при половых контактах.
- Необходим также самоконтроль за состоянием половых органов. При первых подозрениях на болезнь, нужно не откладывая обратиться к врачу-специалисту.
Без консультации с гинекологом не рекомендуется самостоятельно проводить эксперименты над своим здоровьем и принимать лекарственные средства. Возможно, они не только не помогут, а нанесут непоправимый вред.
Видео: Тезисно о кандидозном вульвовагините
Также рекомендуем посмотреть:
1ginekologiya.com
Кандидозный кольпит: причины, симптомы и лечение
Среди всех инфекционных заболеваний наиболее часто встречается кандидозный кольпит (молочница).Такое поражение слизистой оболочки влагалища провоцируется грибами рода Candida. В некоторых случаях травмированию может подвергнуться и слизистая вульвы. Заболевание наиболее распространено среди женщин, однако и у мужчин есть вероятность подцепить инфекцию.
Возбудителем молочницы является патогенный микроорганизм, который находится во влагалище женщины постоянно. При определенных условиях (ослабленный организм, сниженный иммунитет, стресс и прочие) он начинает активно размножаться и вызывает развитие воспалительного процесса.
Причины кольпита
Возникнуть кольпит может даже из-за переохлаждения. Также среди основных причин возникновения заболевания следует отметить следующие:
- регулярное ношение синтетического белья;
- тесная одежда;
- хронические заболевания желудка;
- сахарным диабетом, инфекционные заболевания;
- несоблюдение норм гигиены.
Симптомы кольпита
Симптомы кольпита зависят стадии заболевания. Различают следующие формы кольпита:
- Острый (рецидивирующий) кольпит;
- Хронический кольпит;
- Острый кольпит.
Острый кольпит сопровождается зудом и жжением, которые могут носить как постоянный характер, так и промежуточный. Также наблюдаются белесые творожистые выделения. Запущенная форма острого кольпита сопровождается высыпаниями на слизистой оболочке влагалища и коже, покраснением внешних половых органов.
Хронический кольпит
В случае, если острый кольпит не подвергается своевременному лечению (более двух месяцев), он переходит в хронический. В данном случае кожный покров и слизистая оболочка поражаются вторичными признаками в виде инфильтрата. Такая картина наблюдается в результате глубокого проникновения гриба в клетки эпителия.
Диагностика заболевания
Кольпит диагностируется несколькими методами, среди которых наиболее распространенными являются:
- микроскопическое исследование — позволяет выявить наличие патогенного микроорганизма и другие морфотипы бактерий во влагалище женщины;
- культуральная диагностика — позволяет определить количество, родовую принадлежность грибов, чувствительность к антифунгальным препаратам и антибиотикам;
- кольпоскопия — позволяет выявить изменения эпителия, характерные для воспалительного процесса.
Лечение

Лечение кандидозного кольпита основано комплексном подходе с применением принципов курсовой терапии. В качестве лекарственных препаратов, направленных на уничтожение микроба, используются следующие: «Нистатин» (рекомендуемая доза — 4 раза в день в течение 15 дней), «Пимафуцин» (вагинальные свечи — в 1 раз день не более 5-6 дней), «Кетоконазол» (пероральные таблетки, рекомендуемая доза — 2 раза в день в течение 5 дней).
Лечение кольпита предполагает также параллельное проведение процедур спринцевания или использование марлевых тампонов. Это необходимо для того, чтобы провести полную очистку влагалища от остатков выделений и основных возбудителей заболевания. Кроме того, назначаются иммуномодуляторы, направленные на повышение иммунитета и укрепление организма.
Кольпит при беременности

Кольпит при беременности не только доставляет дискомфорт, но и может привести к осложнениям.
Симптомы кольпита при беременности аналогичны симптомам, описанным выше. Если болезнь вовремя не вылечить, то могут произойти следующие осложнения:
- разрывы и травма влагалища в время родов;
- заражение новорожденного во время родов;
- заболевания мочевого пузыря.
При лечении молочницы во время беременности необходимо учитывать состояние беременной женщины, тяжесть и степень заболевания, срок беременности. Терапия подразумевает:
- использование антибактериальных препаратов;
- применение иммуномодуляторов;
- предотвращение повторного заражения.
Баланопостит у мужчин
 Симптомы молочницы у мужчин менее выражены, чем в случае с женщинами. Среди основных следует отметить:
Симптомы молочницы у мужчин менее выражены, чем в случае с женщинами. Среди основных следует отметить:
- поражение половых органов;
- боль во время мочеиспускания и полового акта;
- отек в области головки полового члена;
- гиперемия или покраснение кожных покровов;
- зуд, дискомфорт, жжение, творожистый белый налет с неприятным запахом.
Для лучшего эффекта можно одновременно с медикаментозным лечением пользоваться народными средствами, применяя отвары, настои из лекарственных трав. Комплексный подход помогает быстро уничтожить основного возбудителя заболевания.
lechimmolochnicy.ru
Кандидозный кольпит: симптомы, причины, лечение

Нередко возникают ситуации, когда влагалищная часть шейки матки подвергается грибковому воспалению. Данная патология известна как кандидозный кольпит, появляющийся под действием грибков Candida. Они относятся к условно-патогенной флоре и при нормальном состоянии женского здоровья не приводят к возникновению заболевания. Лактобактерии, которые содержит влагалищная микрофлора, поглощают патогенные грибки, поэтому видимых симптомов болезни не наблюдается. Негативные проявления становятся заметными по различным причинам.
Причины появления заболевания
Кандидозный кольпит возникает, в первую очередь, под влиянием грибков, относящихся к роду кандида. Они присутствуют в организме у любого здорового человека, но не всегда вызывают заболевание. Местом обитания этих грибков является, преимущественно, кишечник и полость рта. Болезнь возникает при нарушении микрофлоры кишечника, особенно при дисбактериозе, способствующем снижению иммунитета. Может возникнуть целый комплекс отрицательных факторов, активизирующих размножение грибков, из-за которых и появляется инфекция.
До настоящего времени точно не установлена возможность передачи кандидозного кольпита половым путем. В случае обнаружения признаков заболевания, врачи рекомендуют лечить одновременно обоих половых партнеров.
Влагалище и вульва начинают страдать от кандидоза при нарушении бактериального баланса. Происходит снижение количества бактерий, являющихся сдерживающим фактором и тормозящих развитие грибков. Причиной этому может стать продолжительное лечение какого-либо другого заболевания антибиотиками, когда уничтожаются не только вредные бактерии, но и полезные.
Развитие кольпита активизируется в случае ослабления иммунной системы организма, когда теряется контроль над численностью грибка. В результате, происходит поражение кожи, слизистых оболочек, а в тяжелых случаях – и внутренних органов. При этом, пол и возраст не имеют значения.
Одной из причин заболевания может стать неправильное питание, особенно, если имеет место перенасыщенность рациона углеводами. Негативное влияние оказывают гормональные препараты и растворы, применяющиеся для спринцеваний, влияющие на уровень кислотности внутри влагалища.
Симптомы кандидозного кольпита
Заболевание протекает в различных формах, в виде острого или хронического кандидозного кольпита. Во втором случае характер болезни может быть персистирующим, когда симптомы постоянно сохраняются, изменяя свою интенсивность,или рецидивирующим, при котором симптомы проявляются только в периоды обострений. Хроническая форма сопровождается болезненными ощущениями во время полового контакта, в период месячный, а иногда и при ходьбе.
В процессе развития кандидозного кольпита появляются бели в виде густых творожистых или хлопьевидных выделений. Они обладают слабым кисловатым запахом и специфическим белым цветом. Одновременно может наблюдаться гиперемия и сухость слизистых оболочек.
Постоянно проявляется зуд и жжение. Как правило, они усиливаются к вечеру или после длительной ходьбы. Из-за этого наружные половые органы покрываются расчесами. Данные симптомы приводят к бессоннице и неврозам, препятствуют нормальным половым контактам и мочеиспусканию. Те же самые проявления могут возникнуть в области ануса. Грибковые воспаления приводят к высыпанию и последующему образованию везикул, отдельных пустулезных элементов, а также к развитию мацерации кожи.
Следует отдельно отметить форму осложненного кандидозного вагинита, очень плохо поддающегося лечению.
Лечение
Лечение кандидозного кольпита включает целый комплекс терапевтических мероприятий, применяемых в виде курсов, назначаемых лечащим врачом. С этой целью используются специфические и неспецифические лекарственные препараты. В первом случае применяются средства антимикотического действия, разрушающие грибные клетки. Среди них, для внутривенного введения используется Нистатин, курс лечения которым составляет 15 дней. Ежедневно вводится 4 укола. Кроме того, 1 раз в день перед сном применяется Пимафуцин в виде вагинальных таблеток, курс лечения в этом случае продолжается от 5 до 6 дней. Хорошие результаты дают таблетки Кетоконазол, применяемые перорально дважды в день во время еды, на протяжении пяти дней. В качестве неспецифического средства используется тетраборат в глицерине.
В начальной стадии местной терапии проводится обязательная механическая очистка влагалища. Во время этой процедуры полностью удаляются остатки выделений и все продукты жизнедеятельности возбудителей, находящихся в организме. Удаление происходит с применением тампонов или путем спринцевания. Затем стенки влагалища и шейка матки дважды в день покрываются антимикотическими мазями. Одновременно, курс лечения должен пройти половой партнер.
Лечение при беременности
Во время беременности кандидозный кольпит активизируется и встречается в несколько раз чаще, чем в обычных условиях. Частота возникновения патологии во многом зависит от срока беременности. Это связано с изменяющимся гормональным балансом, из-за которого, в свою очередь, во влагалище происходят изменения кислотной среды и снижение иммунитета. Кандидоз может существенно осложнить течение беременности, послужить толчком к инфицированию плода и новорожденного. Поэтому данную патологию необходимо своевременно выявлять и лечить.
Назначение лекарственных препаратов происходит только по назначению врача, чтобы исключить нанесение вреда плоду. Основным методом лечения являются медикаментозные средства, используемые в качестве системного лечения. Во время беременности их прием ограничивается во избежание токсического воздействия на плод. Рекомендуется использовать Флуконазол, Дифлюкан, Дифлазон, Микосист, считающихся безопасными и не дающими побочных эффектов.
Кроме системного лечения применяются местные препараты – кремы, мази и свечи, доказавшие свою высокую эффективность. В первом триместре кандидозный кольпит лечится Натамицином или Пимафуцином. В дальнейшем, используются свечи с содержанием Нистатина, затем – Бутоконазол и Изоконазол. При своевременном лечении болезнь становится не опасной для плода и все возможные негативные последствия очень легко предотвратить.
ginekologiyainfo.ru
Кандидозный кольпит: причины, клиника, лечение
Кольпит - воспалительный процесс в слизистой оболочке влагалища. Он является наиболее распространенной патологией среди женщин репродуктивного возраста и вызывается различными возбудителями: хламидиями, микоплазмами, стрептококками и стафилококками, гемофильной палочкой.
 Довольно часто воспаление влагалища обусловливается влиянием дрожжеподобных грибков рода Кандида. В данном случае развивается кандидозный кольпит, который характеризуется нарушением микрофлоры влагалища со снижением количества бактерий, синтезирующих молочную кислоту.
Довольно часто воспаление влагалища обусловливается влиянием дрожжеподобных грибков рода Кандида. В данном случае развивается кандидозный кольпит, который характеризуется нарушением микрофлоры влагалища со снижением количества бактерий, синтезирующих молочную кислоту.
Грибки, которые становятся причиной кольпита, являются одноклеточными организмами. Они образуют псевдомицелий и бластоспоры.
Заражение наблюдается среди всех возрастных групп, возможна передача инфекции внутриутробно. Стоит отметить, что воспаление влагалища у женщин репродуктивного возраста требует немедленной терапии, в противном случае патологический процесс распространяется на цервикальный канал, матку и ее придатки. Это становится причиной эндометрита, эрозии шейки матки и даже бесплодия.
Кандидозный кольпит: этиология
Среди факторов, которые провоцируют развитие данного заболевания, выделяют следующие:
 • инфекции, передающиеся при половых контактах;
• инфекции, передающиеся при половых контактах;
• другие инфекционные патологии;
• механические травмы слизистой влагалища или нарушения ее питания;
• анатомические изменения в строении влагалища;
• эндокринные нарушения;
• длительная антибиотикотерапия;
• аллергия на презервативы, вагинальные свечи и кремы;
• несоблюдение личной гигиены;
• низкий уровень иммунного статуса;
• нарушение углеводного или белкового обмена;
• недостаток витаминов;
• гормональный дисбаланс;
• пожилой возраст.
Надо сказать, что при воздействии перечисленных факторов развивается не только кандидозный кольпит (молочница), но и вульвит, эндоцервицит.
Клиническая картина кольпита грибкового происхождения
Среди основных клинических проявлений данной патологии выделяют жжение, зуд, боли во влагалище и массивные творожистые выделения. При гинекологическом осмотре заметно, что слизистая оболочка отечная и красная. Кроме этого, обнаруживаются значительные белые налеты, при снятии которых образуются эрозивные поверхности. Для подтверждения диагноза забирают мазки из влагалища для выявления грибков.
Кандидозный кольпит: принципы лечения
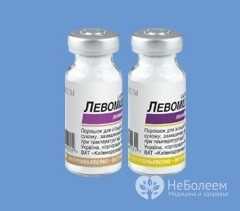
Проводится местная терапия с применением раствора нистатина. Назначаются также витамины и антигистаминные средства, противогрибковые средства для энтерального приема (например, леворин по 500 тыс. ед. трижды в сутки в течение 20 дней).
При поверхностном кандидозе чаще всего применяют декамин, который назначают в форме 1% мази для нанесения на слизистую влагалища. При молочнице декамин может также назначаться и в виде карамели, которую следует медленно рассасывать в ротовой полости. Одновременно проводится общеукрепляющая терапия.
 Лечение кандидоза при беременности имеет свои особенности. Женщинам в данном периоде ни в коем случае нельзя прибегать к самолечению, поскольку применение любого лекарства может провоцировать ряд тяжелых осложнений. Терапия должна назначаться врачом и включать применение наиболее эффективных, но безопасных противогрибковых препаратов.
Лечение кандидоза при беременности имеет свои особенности. Женщинам в данном периоде ни в коем случае нельзя прибегать к самолечению, поскольку применение любого лекарства может провоцировать ряд тяжелых осложнений. Терапия должна назначаться врачом и включать применение наиболее эффективных, но безопасных противогрибковых препаратов.
Кандидозный кольпит при беременности: лечение в первом триместре можно проводить нистатином, пимафуцином, гексиконом или тержинаном. С 3-4 месяца вынашивания плода разрешено применять метронидазол, клотримазол, мератин комби. Стоит отметить, что положительный лечебный эффект оказывают сидячие ванны с отваром ромашки и календулы.
При своевременном лечении осложнения кандидозного кольпита возникают редко.
fb.ru
что это такое, чем лечить, молочница
Инфекционным считается кандидозный вагинит, но он не относится к группе венерических заболеваний, так как возбудитель постоянно находится в слизистой оболочке организма женщины. Кандидозный вагинит – патологический процесс, поражающий слизистую оболочку влагалища.
Что такое кандидозный кольпит, лечение
Патологию вызывают одноклеточные микроскопические дрожжеподобные грибы. Имеют характерные свойства: отличаются псевдомицелием (удлиненные клетки), не имеют спор во внутриклеточных сумках, характеризуются культуральными особенностями, то есть их можно вырастить в лабораторных условиях.
Это условно-патогенные микроорганизмы. В небольшом количестве они живут на стенках влагалища, ротовой полости и кишечника. В определенных условиях они размножаются, поражая большие площади. Этот процесс происходит из-за снижения местного иммунитета.
Кандид кольпит при молочнице – пути заражения
Лечение кандидозного кольпита у женщин начинается после определения диагноза. Заболеть этим заболеванием пациентка может из-за нескольких факторов:
- Половой путь – хоть патология и не считается венерической, но передать клетки дрожжеподобных грибов можно через половой контакт.
- Контактный – провоцируют грибы кандида при молочнице, когда женщина контактирует с бытовыми предметами, на которых расположился возбудитель болезни.
- Попадание из кишечника – при недостаточной личной гигиене может происходить процесс самозаражения, когда дрожжеподобные микроорганизмы из кишечника попадают во влагалищную флору, размножаясь там.
- От матери к ребенку – часто происходит заражение плода внутриутробно или в родовой деятельности. Молочницу не просто вылечить во время беременности, поэтому иногда малыш, проходя родовые пути, заражается болезнью. У него это проявляется через молочницу во рту, на гениталиях.
Помимо причин заражения, есть еще факторы риска. Определенные болезни или состояния женщины способствуют возникновению патологии.
- Снижение иммунитета в результате психоэмоциональных перегрузок, постоянных стрессов.
- Снижение местного и общего иммунитета в результате длительной антибиотикотерапии. При этом происходит уничтожение полезных бактерий, защищающих пациентку от распространения грибов во влагалище.
- Переохлаждение организма.
- Пользование синтетическим нижним бельем.
- Вялотекущие постоянные патологии желудка.
- Сахарный диабет и другие системные заболевания.
Острый кандидозный кольпит симптомы и лечение у женщин
Среди основных симптомов, характеризующих эту болезнь, выделяют:
- Постоянный зуд у женщины во влагалище и наружных половых органах. Зуд и жжение увеличивается к вечеру, когда женщина устала от постоянной ходьбы, уже нет отвлекающих моментов, и она обращает внимание на болезнь. Зуд появляется и в области анального отверстия.
- Боль при половом контакте.
- Бессонница и незначительные нервные расстройства. Это следствие постоянного раздражающего зуда.
- Выделение белей в виде творожистых хлопьев.
- Высыпания или инфильтрация на слизистой оболочке органа.
Острый и хронический кандидозный кольпит – что это такое?
Заболевание с характерными выделениями творожистого вида бывает острого и хронического течения. Диагностировать эти формы молочницы помогут гинекологические методы. Для диагностики можно использовать мазок из влагалища, кольпоскопию, бактериальный посев, культуральное исследование.
Чем лечить кандидозный кольпит у женщин?
Есть много препаратов для лечения патологии. Они представлены в разных формах выпуска:
- Свечи. Вагинальные суппозитории, оказывают длительное воздействие на дрожжевидные грибы.
- Вагинальные таблетки. Более твердая форма препарата.
- Крем (мазь, гель). Лекарственная форма, позволяющая надолго воздействовать на слизистую оболочку, уничтожая патогенную флору.
Как лечить кольпит (кандида возбудитель)? Для лечения используются препараты, воздействующие на грибки. Некоторые из них можно использовать при беременности и кормлении. В этот период организм женщины ослаблен, поэтому молочница появляется часто.
Если вызывает кандидоз кольпит (молочница), лечение начинается с промывания полости влагалища. Для этого необходимо взять раствор антисептика или обычную кипяченую воду, промыть с помощью спринцовки влагалище, удалить из него творожистые выделения. После этого вводить лекарственное средство. Так контакт активного вещества будет лучше, что эффективнее подействует на восстановление слизистой оболочки.
Препараты, которые используются:
- Нистатин. В форме свечей применяются уже давно при этой болезни. Цена незначительная, но современные средства уже лучше справляются с патологией. Пимафуцин. Стоит в разы дороже, чем предыдущий, но быстро воздействует на грибы кандида. Эффективен, если развивается рецидивирующий кандидозный кольпит, лечение (препараты) нужно использовать по назначению врача. Если его не лечить или неправильно использовать лекарства, он переходит в хроническую форму. Ливарол. Используется только при лечении грибка, против другой микрофлоры он неэффективен. Противопоказан при беременности и в детском возрасте до 12 лет. Микозон. В форме свечей и крема используется как антибактериальное и противогрибковое средство. Это один из современных препаратов, противопоказан во 2 и 3 триместре беременности. Гино-Певарил. В свечах используется даже когда диагностирован хронический кандидозный кольпит, лечение им в приоритете, так как составляющие вещества помогают глубоко проникнуть в ткани влагалища, нивелируя действие на них грибка. Часто назначают всего 3-хдневный курс его использования.
Кандидозный он же дрожжевой кольпит хорошо поддается лечению при правильно подобранной схеме, но есть нюансы, которые важно учитывать при лечении.
colpitis-and-pregnancy.ru
симптомы, причины, лечение, профилактика, осложнения
Причины
У беременных кандидозный кольпит встречается очень часто, относясь к одному из распространенных осложнений. Основная его причина – избыточная активность и размножение на слизистых влагалища и наружных половых органов грибков (Кандида, дающих молочницу). В естественных условиях рост грибков подавляют полезные микробы влагалища, они создают кислую его среду, не дающую грибкам размножаться. Если равновесие микробов нарушается, среда становится нейтральной или щелочной, рост грибка активизируется. Этому при беременности способствует:
- Изменение гормонального фона с преобладанием эстрогенов и прогестерона;
- Приток крови к половым органам, что делает их более рыхлыми, усиливает производство слизи;
- Использование агрессивных средств для подмывания, от которых гибнет полезная флора;
- Злоупотребление спринцеваниями, особенно с растворами антисептиков;
- Развитие аллергии на препараты для подмывания, прокладки;
- Раздражение от ношения тесного белья, нарушение циркуляции воздуха при ношении синтетических трусиков;
- Дефицит витаминов и микроэлементов для поддержания высокой сопротивляемости слизистых к инфекциям;
- Анемия при беременности;
- Снижение иммунитета при вынашивании плода.
При беременности грибковый кольпит может иметь рецидивирующее течение, обостряется при малейших стрессах, физической усталости, на фоне прибавок в весе, избытке сладостей в питании и при малейших простудах.
Симптомы
Проявления кандидозного кольпита зависят от степени выраженности изменений в микробной флоре влагалища. Чем активнее гибнут нормальные микробы (лактобактерии), тем активнее их место занимает грибок.
Острый кольпит кандидозного происхождения проявляется яркими симптомами, причиняющими будущей маме сильный дискомфорт. К ним можно отнести:
- Выделения белого цвета, которых больше чайной ложки за сутки, они имеет резкий запах (прокисшего молока) и типичный вид. Они белые или легкого кремового оттенка, имеют вид комочков или крошек творога, скисшего молока (хлопья). Могут быть в смеси со слизью, иногда дают желтоватый оттенок.
- Выделения, попадая на кожу промежности и на белье, приводят к раздражению кожи половых губ и промежности. Развивается их краснота, отечность и нестерпимый зуд, который может стать сильнее после подмывания, мочеиспускания или в вечернее время и по ночам. Может быть зуд и жжение при мочеиспускании, если инфекция затронула уретру, жжение в области ануса после дефекации.
- Возникает дискомфорт при интимной близости и болезненность, что делает половой акт невозможным.
- При осмотре во влагалище сильная краснота и отек, стенки покрывают серого или белого цвета пленочки, обильно отделяется слизь, неприятный запах.
- Женщина раздражена, плохо спит, может снижаться аппетит, на коже промежности из-за сильного зуда могут быть расчесы.
При хроническом кольпите грибкового происхождения обычно беспокоят периоды зуда и выделения больше обычного, слизистые или белые, может быть сухость и дискомфорт при половом акте. На фоне малейшей простуды все симптомы обостряются.
Диагностика кандидозного кольпита у беременных
Основа диагностики – это осмотр гинеколога и проведение исследования на кресле с осмотром влагалища и шейки матки в зеркалах. Выделния иногда могут иметь нетипичный вид или инфекция может быть смешанной, поэтому необходимо проведение мазков и исследование отделяемого из влагалища при помощи микроскопа и при помощи ПЦР-диагностики. Важно также выявить все другие виды патогенной флоры, чтобы пролечить все причины воспаления.
Осложнения
При несвоевременной диагностике грибковой инфекции или самолечении может возникать хроническая грибковая инфекция, сужение стенок влагалища, их атрофия, увеличение риска воспалительных процессов в области малого таза. При беременности особенно опасно распространение инфекции на шейку матки и инфицирование плодных оболочек, что грозит прерыванием беременности ранее сроков. При раннем инфицировании это может дать замершую беременность и выкидыши, в поздние сроки – преждевременные роды и рождение недоношенных детей, инфицирование малыша.
Лечение
Что можете сделать вы
При лечении молочницы у беременных стоит исключать из питания легкие углеводы, приводящие к изменению рН влагалища, потреблять больше молочной пищи и растительной, вести здоровый образ жизни без стрессов и физического переутомления. Необходимо использование только деликатных средств для подмывания, без отдушек и красителей, антимикробных компонентов. Важно ношение дышащего белья и отказ от тесных, натирающих трусиков. Запрещено при беременности применять самостоятельно какие-либо виды препаратов от молочницы ни местно, ни через рот в таблетках. Это может навредить ребенку.
Что делает врач
При беременности терапия направлена на устранение грибков местно, препараты для системной терапии, особенно в ранние сроки беременности, запрещены. Подбираются сечи или вагинальные таблетки для лечения грибка, а также средства для восстановления микробной флоры. Многие из местных препаратов запрещены до 12 недель беременности, и врач будет подбирать средство, сопоставляя потенциальный вред и пользу. Дополняют лечение препараты для орошения гениталий, спринцевания при беременности запрещены! Категорически запрещено также применение методов народной терапии, в том числе и различные отвары трав и настойки.
Профилактика
Основа профилактики грибковой инфекции при беременности, тщательное планирование ее после санации влагалища и укрепления иммунитета. Во врем беременности необходимо регулярное посещение врача и проведение мазков, интимная близость для профилактики инфекции необходима только с презервативами.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании кандидозный кольпит при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг кандидозный кольпит при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как кандидозный кольпит при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга кандидозный кольпит при беременности, и почему так важно избежать последствий. Всё о том, как предупредить кандидозный кольпит при беременности и не допустить осложнений. Будьте здоровы!
detstrana.ru