Брюшной тиф — одна из самых опасных кишечных инфекций. Источник брюшного тифа
Брюшной тиф - симптомы, лечение, возбудитель брюшного тифа
Брюшной тиф – это острая инфекционная патология антропонозного профиля, которая передается исключительно фекально-оральным способом, провоцируя поражение лимфатических коллекторов кишечника, с развитием массивной бактериемии, интоксикации, гепатоспленомегалии и экзантемы розеолезного типа. Быстрое распространение брюшного тифа обусловлено повышенной естественной восприимчивостью людей к возбудителю данного заболевания, и в то же время благоприятным является развитие стойкого пожизненного иммунитета после реконвалесценции.
Рецидивы брюшного тифа в практике инфекционистов не встречались. Диагноз «брюшной тиф» может быть зарегистрирован в любой точке земного шара, ввиду повсеместного распространения его возбудителя, и вместе с тем, максимальные показатели заболеваемости данной патологией регистрируются среди урбанизированных слоев населения в экономически и социально благоприятных регионах. Согласно мировым статистическим данным, показатель заболеваемости по всему миру ежегодно составляет не менее 20 млн. случаев, из которых 40% заканчиваются летально. Крупномасштабные эпидемии были зарегистрированы в регионах Африки, Южной Америки и азиатских странах.
Источники брюшного тифа могут наблюдаться в виде хронических бактерионосителей, что в сочетании с отсутствием эффективных способов их санации, способствует развитию спорадических вспышек и эпидемий в любой период года. Такие факторы как острая нехватка воды и ее загрязнение, способствуют активизации контактно-бытовой передачи возбудителя брюшного тифа. Высокий уровень заболеваемости брюшным тифом в странах Средней Азии обусловлен именно неблагоприятным водным фактором.
Диагноз «брюшной тиф» чаще всего регистрируется инфекционистами в летне-осенний сезоны. Хронические бактерионосители чаще регистрируются в регионах эпидемически неблагоприятных по описторхозной инвазии. Водный путь передачи чаще всего наблюдается в младшем и среднем школьном возрасте при купании в загрязненных водоемах. Кроме того, лица молодого возраста также подвержены развитию брюшного тифа.
Пищевая вспышка более часто регистрируется при наличии источника распространения инфекции на пищевом предприятии, неблагоприятном санитарно-техническом состоянии, а также несоблюдении технологических процессов обработки продуктов питания. Случаи внутрибольничного распространения возбудителя брюшного тифа регистрируются крайне редко.
Возбудитель брюшного тифа
В роли специфического возбудителя брюшного тифа выступает Salmonella typhi, которая представляет собой грамотрицательную подвижную палочку, относящуюся к роду Salmonella и семейству Enterobacteriaceae. Рост бактерии происходит на любой питательной среде.
В отношении антигенного состава S. typhi следует отметить, что она содержит один термостабильный соматический антиген и два термолабильных антигена, и совершенно не способна образовывать экзотоксины. Выработка эндотоксина происходит в момент разрушения микроорганизмов, и его концентрация в организме восприимчивого хозяина играет главенствующую роль в развитии патогенеза заболевания.
Высокая патогенность возбудителя брюшного тифа предопределена повышенной активностью «ферментов агрессии» в виде гиалуронидазы, фибринолизина, лецитиназы, гемолизина, каталазы. Особенностью возбудителя брюшного тифа является его способность образовывать L-формы при воздействии неблагоприятных факторов. Широкое распространение данного заболевания обусловлено тем, что возбудители инфекции могут длительно сохранять жизнеспособность в условиях окружающей среды, особенно в водных источниках и почве. Активное размножение сальмонеллезной палочки на продуктах питания происходит при температуре более 18ᵒС, однако, воздействие чрезмерно высоких температур пагубно влияет на возбудитель брюшного тифа. Наилучшим средством, при котором в 100% случаев гибнут возбудители брюшного тифа является обработка инфицированных поверхностей дезинфицирующими растворами. Крупные вспышки брюшного тифа чаще всего регистрируются при инфицировании населения антибиотико-резистентными штаммами возбудителя.
Резервуары и источники брюшного тифа чаще всего представлены лицами, страдающими данной патологией в активной стадии, а также бактерионосителями, причем, наибольшую эпидемическую опасность представляют собой последние. Инкубационный период брюшного тифа отличается абсолютной безопасностью зараженных лиц, что принципиально отличает данную патологию от других заболеваний инфекционного профиля.
Максимальную эпидемическую опасность составляют лица, у которых клиника брюшного тифа находится в стадии разгара, что соответствует второй-третьей неделе заболевания и обусловлено активным выделением возбудителей через испражнения, мочу, пот, грудное молоко и отделяемое носоглотки. Полное освобождение больного брюшным тифом пациента от возбудителей происходит спустя три месяца после заражения, однако в некоторых ситуациях может наблюдаться более длительное и даже пожизненное бактерионосительство. Бактерионосители возбудителя брюшного тифа не должны заниматься профессиональной деятельностью, связанной с приготовлением, хранением и реализацией продуктов питания.
Основным механизмом передачи возбудителя брюшного тифа во всех случаях остается фекально-оральный, который может реализоваться через водные источники, алиментарным и даже бытовым путем. Водный способ передачи возбудителя брюшного тифа уже длительное время остается превалирующим, что обусловлено употреблением воды низкого качества, неудовлетворительным санитарно-техническим состоянием водопроводных сооружений. Водные вспышки брюшного тифа могут носить как острый, так и хронический характер, провоцируя тем самым заражение обширных групп населения.
Развитие водных вспышек брюшного тифа может быть обусловлено авариями на водопроводных сооружениях, перепадами давления и нерегулярностью подачи воды. В отношении заражения пищевых продуктов, которые с легкостью инфицируются возбудителями брюшного тифа и выступают в роли питательной среды для размножения бактерий, выступают молочные продукты, белковые кремы и салаты с майонезом. В ситуации, когда выращивание овощных культур сопровождается нарушениями агротехнических условий (полив сточными водами, удобрение фекалиями, содержащими бактерии) возможно заражение человека при употреблении этих овощей без предварительной термической обработки. Бытовой способ передачи возбудителей брюшного тифа имеет место при несоблюдении людьми правил личной гигиены через зараженные руки.
После попадания возбудителя брюшного тифа в ротовую полость человека, происходит преодолевание неспецифических факторов защиты и кислотного барьера желудка, после чего большая бактериальная масса поступает в лимфатические коллекторы тонкого отдела кишечника, где происходит их первичное размножение. В дальнейшем бактерии в большой концентрации поступают в общий кровоток, провоцируя развитие клиники бактериемии и эндотоксинемии, что проявляется мощным интоксикационным симптомокомплексом, сопровождающим течение всего периода заболевания.
Диссеминация возбудителя во внутренние паренхиматозные органы, а также костный мозг происходит гематогенно, что заканчивается формированием в них специфических брюшнотифозных гранулём, содержащих крупные клетки со светлым ядром. Образование брюшнотифозных интрапаренхиматозных гранулём является патогенетической основой для развития повторной волны бактериемии, благодаря которой бактерии попадают в кишечник, где формируют зоны некроза пейеровых бляшек с формированием брюшнотифозных язв с преимущественной локализацией в дистальном отделе тонкого кишечника.
В процессе развития патогенетических механизмов при брюшном тифе у пациента одновременно с формированием иммунных реакций происходит активное выделение возбудителей, продолжающееся длительное время, что необходимо учитывать в оценке эпидемиологической опасности пациента.
Симптомы и признаки брюшного тифа
Инкубационный период брюшного тифа редко варьирует в широких пределах, и чаще всего продолжительность его составляет две недели от момента инфицирования. Практически 80% случаев клиника брюшного тифа дебютирует остро.
В случае постепенного начала клинических проявлений брюшного тифа у пациента отмечается кратковременный продромальный период, отличающийся латентным течением лихорадки и постепенным нарастанием интенсивности интоксикационного синдрома в виде головной боли, снижения аппетита, недомогания, головокружения, нарушения ночного сна.
Острый дебют клинических проявлений при брюшном тифе имеет молниеносное появление и нарастание клинических проявлений, усугубляющих состояние пациента и в некоторых случаях провоцирующих развитие осложнений. Временные рамки в этом случае ограничиваются 24-48 часами.
Первичный объективный осмотр пациента, страдающего брюшным тифом в активном периоде, сопровождается обнаружением выраженной бледности кожных покровов с одновременной гиперемией верхней половины туловища и особенно лица, утолщения языка, который густо обложен белым налетом в центре и чистый по периферии. Брюшная полость, как правило, не доступна продуктивной пальпации из-за выраженного метеоризма кишечника. Практически в 80% случаев брюшной тиф сопровождается развитием дисфункции кишечника, проявляющейся упорными запорами, однако в дебюте клинической картины заболевания отмечается диарея с фекалиями по типу «горохового супа».
Пальпацию живота необходимо производит очень осторожно, так как изменения кишечной стенки при брюшном тифе могут быть настолько выраженными, что можно спровоцировать развитие перфорации. У больного при неосложненном течении брюшного тифа отмечается лёгкая болезненность в проекции расположения тонкого кишечника, урчание по ходу кишки, а также положительный симптом Падалки. На третьи сутки заболевания у пациента появляются признаки гепатоспленомегалии, которая выявляется не только на УЗИ, но и пальпаторно, в связи с чем, можно сделать выводы о значительном увеличении размеров данных органов. В отношении влияния на работу сердечно-сосудистой системы следует сказать о развитии брадикардии, как своеобразного клинического маркера брюшного тифа.
Стадия разгара клинической картины брюшного тифа продолжается в среднем две недели, в течение которых отмечается стойкое нарастание проявлений общеинтоксикационного синдрома. Лихорадка при брюшном тифе, как правило, фебрильная, хотя в некоторых ситуациях отмечается волнообразное течение температурной кривой.
Экзантема розеолезного типа при брюшном тифе развивается на девятые сутки заболевания и проявляется в виде элементов сыпи, приподнимающихся над кожными покровами с преимущественной локализацией в проекции передней брюшной стенки. Розеолезная сыпь при брюшном тифе носит единичный характер и быстро исчезает на третьи сутки после появления. У части больных брюшной тиф может протекать без появления специфической экзантемы.
Тяжелое течение брюшного тифа характеризуется развитием признаков почечной недостаточности в виде олигурии, кратковременным или долгосрочным нарушением сознания, выраженной общемозговой симптоматикой, что в настоящее время встречается крайне редко.Реконвалесцентный период начинается с нормализации температурной реакции и купирования клинических проявлений, укладывающихся в рамки интоксикационного синдрома. В этом периоде, несмотря на улучшение общего самочувствия пациента, отмечается повышенный риск развития осложнений брюшного тифа в виде кишечного кровотечения и перфораций стенки кишки.
В некоторых ситуациях может наблюдаться атипичная клиника брюшного тифа, проявляющаяся отсутствием тех или иных патогномоничных симптомов, что значительно затрудняет верификацию диагноза на ранних стадиях заболевания. У части больных отмечается обратная ситуация, когда развивается затяжной брюшной тиф с наличием периодов явных обострений.
Патогенетически обоснованными осложнениями при брюшном тифе является развитие инфекционно-токсического шока, перфорации кишечной стенки и кишечного кровотечения. Проявлениями, свидетельствующими о развитии инфекционно-токсического шока является резкое снижение температуры тела, тахикардия, падение артериального давления преимущественно за счет систолического компонента, олигурия, гипергидроз, нейротоксикоз.
Чаще всего осложненное течение брюшного тифа в виде перфорации кишечной стенки и кишечного кровотечения развивается в конце второй недели, последствием которого является формирование перитонита. Ярким клиническим маркером перфорации является появление абдоминальной боли, которая может значительно варьировать по интенсивности. Объективными признаками перфорации и сопутствующего перитонита является появление напряжения мышц передней брюшной стенки и положительный симптом Щёткина-Блюмберга. Отсутствие данных признаков не исключает наличие перитонита. В роли косвенных признаков перфорации выступает отсутствие кишечной перистальтики, молниеносное купирование лихорадки, появление тахикардии.
Развитие кишечного кровотечения может протекать бессимптомно и устанавливается исключительно по изменению характера каловых масс, уменьшению концентрации гемоглобина в крови. При имеющемся массивном кровотечении у пациента отмечается молниеносное понижение температуры тела с развитием выраженного чувства жажды, учащения пульса и одновременного снижения показателей артериального давления.
Патогномоничным признаком кишечного кровотечения при брюшном тифе является обнаружение крови в фекалиях пациента, которые приобретают насыщенную черную окраску. Рвота кофейной гущей при брюшном тифе, как правило, не наблюдается, так как появление ее более характерно для кровотечения из верхних отделов пищеварительного тракта.
Диагностика и анализы на брюшной тиф
Клинический анализ на брюшной тиф заключается в проведении качественной дифференциации имеющихся у пациента клинических проявлений с таковыми при других заболеваний инфекционного и неинфекционного генеза.
В первую очередь дифференциальный анализ на брюшной тиф следует проводить с патологиями, при которых отмечается длительная лихорадка и признаки выраженной интоксикации (сыпной тиф, малярия, бруцеллёз, пневмония, сепсис, туберкулёз, лимфогранулематоз). Установка диагноза на долабораторном этапе при атипичном течении брюшного тифа в некоторых ситуациях крайне затруднительна, поэтому к каждому пациенту, страдающему продолжительной лихорадкой неясного генеза следует применять дополнительные лабораторные анализы, подразумевающие верификацию возбудителя не только в фекалиях, но и крови, а также проведения серологических тестов, позволяющих хотя и ретроспективно, но достоверно верифицировать природу имеющегося у пациента заболевания. Абсолютным лабораторным маркером при брюшном тифе является получение гемокультуры, содержащей возбудитель, в то время как обнаружение брюшнотифозной сальмонеллы в каловых массах обладает меньшей информативностью.
Неспецифическими лабораторными критериями при брюшном тифе является обнаружение лейкопении, анэозинофилии, относительного лимфоцитоза и умеренного повышения показателя скорости оседания эритроцитов в общем клиническом анализе крови, имеющее место при выраженном общеинтоксикационном синдроме. При исследовании мочи пациента, страдающего брюшным тифом, чаще всего обнаруживается белок, эритроцитурия и повышенное содержание цилиндров.
К лабораторным методам диагностики с высоким процентом достоверности в отношении верификации возбудителя при брюшном тифе относится бактериологический, который подразумевает осуществление посева крови пациента на специальную среду Раппопорта, содержащую в своем составе желчь. Максимальная достоверность метода наблюдается в течение первой недели заболевания, хотя в течение всего лихорадочного периода пациенту показано использование бактериологического метода.
В период со второй недели клинической картины брюшного тифа обязательным является осуществление посева кала и мочи пациента, при этом учитывая, что обнаружение брюшнотифозной сальмонеллы в этих биологических материалах может являться показателем бактерионосительства. Для осуществления бактериального посева кала и мочи предпочтительно использовать плотные питательные среды.
С помощью использования таких методик как иммунофлюоресцентная микроскопия уже в начальном периоде заболевания можно определить наличие брюшнотифозного О-Аг в крови, кале или моче.
Серологические методы диагностики брюшного тифа в виде РНГА целесообразно применять не позже конца первой недели заболевания, при этом минимальным диагностическим титром является 1:40. В отношения отбора бактерионосителей данная методика является наиболее предпочтительной. При обнаружении титра 1:80 показано применение многократного бактериологического исследования с целью исключения развития полной клинической картины брюшного тифа.
Лечение брюшного тифа
Все больные без исключения, у которых имеются клинические признаки сходные с симптоматикой брюшного тифа, подлежат обязательной госпитализации в стационар инфекционного профиля. В отношении рационализации пищевого поведения пациентов при брюшном тифе следует отметить, что в период активной клинической картины больному следует употреблять отварные, не жирные блюда, с полным исключением продуктов питания, провоцирующих развитие дисфункции кишечника. Предпочтительно разделять весь дневной пищевой рацион не менее чем на семь приемов пищи с обязательным расширением питьевого режима, под которым подразумевается увеличение потребления чистой негазированной воды.
Ввиду имеющейся опасности развития перфорации кишечной стенки и кишечного кровотечения, которые могут осложнять течение брюшного тифа, пациентам в активном клиническом периоде заболевания показано соблюдение строгого постельного режима. Продолжительность соблюдения диетических правил и постельного режима должна составлять не менее четырех недель от дебюта клинической картины, причем купирование интоксикационного синдрома не является показанием для расширения диеты и двигательного режима.
В качестве препаратов этиопатогенетической направленности используется Левомицетин перорально в суточной дозе 2,5 г, разделенной на пять приемов через равные промежутки времени, а после нормализации температурной кривой следует перейти на суточную дозу 2 г в течение десяти дней. Внутримышечное введение Левомицетина-сукцината в суточной дозе 3 г используется только в случае тяжелого течения брюшного тифа.
При имеющейся у пациента фармакологической резистентности к Левомицетину, которая проявляется в сохранении интоксикационного синдрома и нарастании клинических проявлений брюшного тифа, медикаментозную терапию следует дополнить Ампициллином в суточной дозе 2 г перорально или Азитромицином однократно по 500 мг. Антибактериальные препараты цефалоспоринового и фторхинолонового ряда при брюшном тифе применяются в пероральной форме в суточной дозе 1 г. Продолжительность антибактериальных курсов в среднем составляет не менее 14 суток.
После антибактериальной этиотропной терапии главенствующей составляющей медикаментозной терапии является инфузионное введение кристаллоидных растворов, обладающих выраженным дезинтоксикационным эффектом.
При осложненном кишечным кровотечением течении брюшного тифа, больному показано соблюдение строгого постельного режима в положении на спине и резкое ограничение суточного потребления жидкости. В качестве медикаментозного купирования кровотечения при брюшном тифе используются растворы аминокапроновой кислоты и ингибиторы фибринолиза, а по имеющимся клиническим показаниям может использоваться гемотрансфузия.
В течение всего клинического периода брюшного тифа пациента должен наблюдать хирург, а выписка больного из стационара допускается не ранее 21-х суток после нормализации температуры тела.
Профилактика брюшного тифа
Противоэпидемические мероприятия при брюшном тифе должны опираться на санитарно-гигиенический надзор, который подразумевает осуществление контроля над показателями внешней среды, соблюдение режима на предприятиях пищевой промышленности. Профилактика брюшного тифа осуществляется методом сбора информации, динамической оценки факторов риска, наблюдения за ростом заболеваемости с учётом имеющих место в данном случае способов передачи возбудителя.
Динамический контроль за лицами, являющимися хроническими носителями брюшнотифозной палочки с осуществлением лабораторных обследований также является хорошим подспорьем в профилактике распространения заболевания.
Все объекты централизованного водоснабжения должны подлежать санитарно-эпидемическому контролю, учитывая распространение водного способа передачи возбудителя брюшного тифа. При устройстве на работу в область пищевой промышленности каждый человек обязан проходить однократное бактериологическое исследование, а при наличии сомнений – дополнительный серологический тест.
Иммунизация при брюшном тифе носит второстепенное значение и производится по эпидемиологическим показаниям в неблагоприятных по данному заболеванию слоях населения, в случае когда заболеваемость данной патологией превышает 25 эпизодов 100 000 населения. Кроме того, обязательной иммунизации подлежат так называемые группы риска в виде работников очистных сооружений, персонала инфекционных больниц и специализированных бактериологических лабораторий. С этой целью используется убитая клеточная вакцина (или субклеточная), которая отличается меньшим коэффициентом защиты. Брюшнотифозная вакцинация осуществляется двукратно первично в дозе 0,5 мл, а повторно в дозе 1 мл с периодичностью в 35 суток. Ревакцинация должна осуществляться каждые три года.
Профилактические мероприятия в очаге брюшного тифа заключаются в отправке экстренного извещения о случае заболевания в территориальный орган санитарного и эпидемиологического надзора.
Все пациенты после выписки из инфекционного стационара в профилактических целях подвергаются систематическому медицинскому наблюдению в течение первых двух месяцев с периодичностью 1 раз в неделю, на протяжении которых пациента пятикратно обследуют с применением бактериологического анализа кала и мочи. На четвертом месяце в реконвалесцентном периоде обязательным профилактическим мероприятием является бактериологическое исследование жёлчи. Снятие пациента с диспансеризации возможно только при отрицательных результатах бактериологических анализов.
В отношении лиц, находившихся в близком контакте с больным брюшным тифом пациентом, в профилактических целях следует использовать брюшнотифозный бактериофаг трехкратно. Хорошей профилактической эффективностью обладает дезинфекция с применением хлорсодержащих дезинфицирующих средств.
Брюшной тиф – какой врач поможет? При наличии или подозрении на развитие брюшного тифа следует незамедлительно обратиться за консультацией к такому врачу как инфекционист.
vlanamed.com
Брюшной тиф - симптомы, возбудитель, лечение
Инфекционное заболевание, протекающее с поражением лимфатической системы кишечника, сильной интоксикацией и бактериемией, розеолезной сыпью, увеличением печени, селезенки и, в некоторых случаях, с энтеритом называется брюшным тифом.
Причина и механизм развития заболевания
Возбудителем брюшного тифа является брюшнотифозная палочка. Она размножается в просвете кишечника, а затем через его слизистую оболочку начинает проникать в лимфатический аппарат (Пейеровы бляшки, солитарные фолликулы, регионарные лимфатические узлы). В дальнейшем микробы из лимфатических узлов попадают в кровеносную систему, приводя к развитию бактериемии. При гибели возбудителя брюшного тифа выделяется токсин, вызывающий развитие выраженной интоксикации организма больного.
Эпидемиология брюшного тифа
Источником инфекции являются больные и бациллоносители, которые выделяют возбудитель брюшного тифа с мочой и каловыми массами. Особую опасность представляют носители брюшнотифозной палочки, работающие в детских учреждениях и на предприятиях питания.
Микроб проникает в организм человека через рот. Существуют следующие пути заражения брюшным тифом:
- Контактно-бытовой;
- Пищевой;
- Водный.
Немаловажную роль в переносе инфекции играют мухи.
К брюшному тифу восприимчивы люди любого возраста, но чаще всего оно поражает детей школьного возраста. После него формируется специфический и достаточно стойкий иммунитет, поэтому повторные случаи заболевания брюшным тифом практически не наблюдаются.
Брюшной тиф: симптомы
Инкубационный период, т.е. период от момента заражения до появления первых симптомов заболевания при брюшном тифе составляет в среднем две недели.
Болезнь начинает развиваться постепенно с повышения температуры тела. Температура поднимается ступенчато и достигает 40 градусов С. У больного нарастает общее недомогание, исчезает аппетит, возникают запоры, нарушается сон.
При пальпации живота выявляют увеличение печени и селезенки, урчание в правой подвздошной части живота. Язык обложен толстым слоем налета, отечен. По его краям нередко видны отпечатки от зубов.
Через неделю от начала появления первых симптомов брюшного тифа у больного начинают появляться оглушенность, сонливость, бред.
При брюшном тифе наблюдается относительная брадикардия - несоответствие частоты пульса имеющейся у больного температуре. Этот симптом брюшного тифа возникает вследствие сильной интоксикации и поражения сердечно-сосудистой системы.
На 9 - 10 сутки от начала заболевания на коже спины, груди и живота появляется мелкая, нежно-розового цвета розеолезная сыпь. Элементы сыпи слегка приподняты над кожей и исчезают при надавливании на них.
Через 10 – 15 дней от начала повышения температуры тела симптомы брюшного тифа начинают постепенно исчезать. Температура тела снижается литически (плавно) и наступает период реконвалесценции (выздоровления и восстановления организма).
Осложнения брюшного тифа
Осложнения при брюшном тифе обычно встречаются редко и чаще всего наблюдаются у детей младшего возраста и пожилых людей. Они связаны с язвенным процессом в кишечнике: перфорацией язв и/или кровотечением из них.
Анализы на брюшной тиф
Диагностика брюшного тифа, особенно на ранних стадиях заболевания, представляет определенные трудности. Для подтверждения диагноза используются лабораторные методы диагностики. В самом начале болезни проводят посев крови (гемокультура). Для этого анализа на брюшной тиф из вены пациента берут 10,0 мл крови и с соблюдением мер асептики переносят ее в стеклянный стерильный флакон, содержащий желчный бульон.
Начиная с начала второй недели болезни, производят постановку реакции Видаля. Этот анализ на брюшной тиф более ценен при повторных его проведениях, когда можно выявить нарастания титра антител.
С 15 дня от начала заболевания проводят бактериологический посев кала и мочи.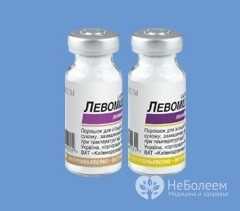
В самые первые дни болезни в общем анализе крови выявляют умеренный лейкоцитоз (повышение количества лейкоцитов), который в дальнейшем сменяется лейкопенией (снижением количества лейкоцитов).
Таким образом, анализы на брюшной тиф, позволяют врачам своевременно и точно поставить правильный диагноз и назначить больному правильное лечение.
Брюшной тиф: лечение
При брюшном тифе очень важно соблюдение больными строгого постельного режима, который должен начинаться с первых дней болезни и продолжаться еще не менее двух недель после нормализации температуры тела.
Медикаментозное лечение брюшного тифа проводится с использованием антибиотиков. Чаще всего используют левомицетин или ампициллин. Антибактериальную терапию продолжают и после того, как температура пойдет на спад.
При выраженной интоксикации проводят дезинтоксикационную терапию (внутривенное введение солевых растворов, глюкозы, витаминов).
Немаловажную роль в правильном лечении брюшного тифа играет диетотерапия. Больному разрешаются протертые супы, кисломолочные продукты, кисели, овощные пюре, яйца всмятку, паровые котлеты, сухарики из белого хлеба. Питье должно быть обильным, что помогает уменьшить выраженность симптомов интоксикации.
Брюшной тиф: профилактика
В борьбе с распространением этого заболевания большую роль играет хорошо организованная работа санитарной службы, осуществляющей надзор за продуктами питания и водой. Необходимо проведение регулярных обследований на носительство брюшнотифозной палочки сотрудников детских учреждений, водозабора, предприятий питания и т.п., что является важной мерой профилактики брюшного тифа.
Все больные должны быть изолированы до полного выздоровления. Выписка их из стационара может быть произведена только после отрицательных результатов трехкратных бактериологических исследований кала и мочи.
В очаге заболевания обязательно должна проводиться текущая, а после госпитализации больного или его выздоровления, заключительная дезинфекция.
Личная профилактика брюшного тифа заключается в строжайшем соблюдении обычных санитарных и гигиенических мер – мытье рук после посещения туалета и перед едой, мытье овощей и фруктов перед употреблением в пищу. Нельзя пить сырую воду из непроверенных источников.
Видео с YouTube по теме статьи:
www.neboleem.net
Брюшной тиф
Брюшной тиф (Typhus abdominalis) — это острое инфекционное заболевание, которое характеризуется длительным течением, своеобразной температурной кривой, общей интоксикацией и образованием язв в тонких кишках.Возбудитель болезни — тифозная палочка Эберта подвижная, лучше всего растет на средах, содержащих желчь.
Эпидемиология . Отдельные случаи брюшного тифа встречаются довольно часто, особенно в конце лета и осенью, при благоприятных для него условиях брюшной тиф дает эпидемические вспышки.
Начальным источником инфекции является человек: больной брюшным тифом, выздоравливающий после этой болезни и здоровый бациллоноситель.
Тифозные палочки выделяются с испражнениями, а в лихорадочном периоде также и с мочой.
Заражение брюшным тифом происходит:
- контактным путем при соприкосновении с больным или носителем,
- водным — при употреблении воды, зараженной брюшнотифозными микробами,
- пищевым — через пищу, содержащую брюшнотифозные палочки.
Входными воротами инфекции является ротовая полость, куда микробы попадают с зараженной водой, пищей или заносятся грязными руками.
Большое значение в распространении брюшного тифа имеют мухи, которые переносят на своих лапках и хоботке тифозных микробов.
Контактные эпидемии брюшного тифа характеризуются медленным нарастанием и медленным убыванию эпидемической волны.
Водные эпидемии отличаются быстрым развитием, массовостью заболеваний и быстрым затуханием. После бурной водной вспышки инфекция распространяется дальнейшем контактным путем.
Пищевые эпидемии характеризуются очаговостью: при них обычно поражаются группы населения, связанные с определенным источником питания: столовой, молочной фермой и др.
Симптомы и течение. Инкубационный период от 7 до 20 дней, чаще — 14. В основном болезнь начинается постепенно общим недомоганием и медленным повышением температуры, нередко познабливание, головные боли, бронхит, потеря аппетита, иногда поносы или запор. С развитием горячки все явления нарастают.
С первых дней болезни язык истончается и покрывается белым налетом, края и кончик его остаются красными — тифозный язык. Часто вздутие живота и небольшая болезненность в илеоцекальной области. Пульс становится дикротическим и отстает от температуры (80 — 90 ударов в 1 минуту при температуре 39 — 40 °). На 4 — 5 день прощупывается селезенка. Лейкопения ( 4 — 5 тыс. лейкоцитов) . При посевах крови на желчь выделяется брюшнотифозная палочка.
В конце первой недели температура устанавливается на высоких цифрах с суточными колебаниями менее 1 ° и болезнь достигает полного развития: сознание помрачается, иногда бред, пульс мягкий, тоны сердца глухие, язык сухой, обложен, живот вздут, часто поносы — стул с виду напоминают гороховый суп. На 8 — 10 день на коже груди, живота и спины появляются немногочисленные розовые пятнышки, величиной с булавочную головку — розеолы, при давлении пальцем они исчезают. На руках, ногах и на лице розеол не бывает.
Период полного развития болезни длится 7-10 дней, но иногда затягивается дольше.
В типичных случаях на третьей неделе болезни температура начинает давать большие суточные колебания (амфибола) .
Общее состояние в настоящее время улучшается, розеолы исчезают, поносы прекращаются, язык очищается, появляется аппетит. Через 5 — 7 дней амфиболические колебания изменяются постепенным (литическим) снижением температуры и наступает медленное выздоровление.
Иногда после падения температуры и общего улучшения наблюдаются повороты болезни — рецидивы, которые обычно имеют легкое течение.
Продолжительность болезни в среднем равна 1 месяцу, но этот срок может удлиняться до 6 — 8 недель и более.
В привитых брюшной тиф, как правило, проходит легко и заканчивается за 2 — 3 недели. После брюшного тифа остается стойкий иммунитет на всю жизнь.
Осложнения. Наиболее характерными осложнениями для брюшного тифа являются кишечное кровотечение и перфорация кишечника, зависящие от наличия язвенного процесса в кишечнике. Чаще всего они бывают в конце второй или в начале третьей недели болезни.
Признаки кишечного кровотечения : бледность, частый и малый пульс, падение температуры и появление крови в испражнениях. Если стул задержан, то этого последнего признака может не быть. Больной жалуется на шум в ушах и головокружение, иногда доходит до обмороков.
Перфорация кишечника наблюдается в тяжелых больных, она проявляется очень острой болью в животе, а также бледностью, упадком сердечной деятельности (нитевидный пульс), цианозом, похолоданием конечностей, тошнотой, иногда икотой и рвотой.
Живот напряжен и болезненный при пальпации, печеночная глухость исчезает. В дальнейшем при развитии перитонита в брюшной полости появляется экссудат.
Из других осложнений при брюшном тифе встречаются пневмонии в задне — нижних частях легких, тромбофлебиты чаще в венах бедра, пролежни, паротиты, холециститы, менингиты, нефриты, остеомиелиты, абсцессы и др.
Особенности течения . Иногда тиф может начинаться острее, чем описано выше; довольно часто температура бывает неправильной. Розеол и увеличение селезенки может не быть. В некоторых случаях брюшной тиф начинается и проходит с симптомами, характерными для крупозной пневмонии, аппендицита менингита или острого нефрита (атипичный брюшной тиф) .
Лабораторный диагноз .
Гемокультура, т.е. выделение тифозных палочек из крови с помощью посева — ранний и наиболее точный метод диагностики брюшного тифа. Стерильным шприцом с локтевой вены набирают 10 см3 крови, иглу снимают пинцетом, канюлю шприца обжигают на спиртовке, затем кровь из шприца выливают в колбу с питательной средой ( 100 см3 стерильной бычьей желчи) и направляют в лабораторию. На первой и второй неделе болезни гемокультура почти всегда дает положительный результат.
Реакция Видаля, основана на способности крови брюшнотифозных больных склеивать тифозные палочки, получается положительной (т.е. в разведении сыворотки 1: 200 и более ) только с 8-10 дня болезни.
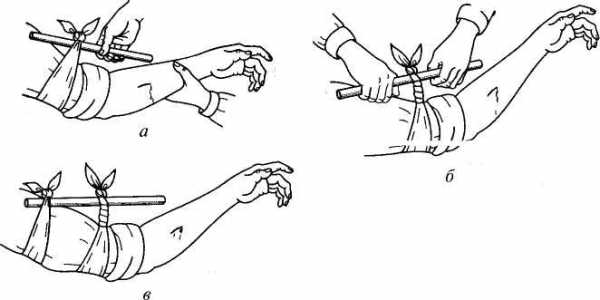
Кровь 5 см3 берут шприцем из вены или уколом из пальца (2 см3) в пастеровскую пипетку.
Если лаборатория находится далеко, то делают так: в мякоть очищенного спиртом пальца делают укол, 2 — 3 падающие капли крови собирают на кусочек чистой фильтровальной бумаги, высушивают бумагу на воздухе и в запечатанном конверте с указанием фамилии больного направляют в лабораторию для проведения реакции Видаля.
Выделение тифозных микробов из испражнений проводится в поздних стадиях болезни и для определения ношения. Посуда для сбора кала (судна, баночки и др.) не должны обрабатываться дезинфекционными растворами, а только кипячением. В стерильной баночке стул смешивают с равным количеством 30% раствора глицерина в физиологическом растворе, банку закупоривают, обтирают снаружи дезинфекционным раствором, пробку и горлышко покрывают парафиновой бумагой и завязывают ниткой. Наклеивают ярлык с обозначением фамилии больного, даты и цели анализа, а затем направляют в лабораторию.
Нахождение в испражнениях тифозных палочек имеет диагностическое значение только при наличии клинических симптомов тифа, без этого оно рассматривается как бациллоношение.
Дифференциальный диагноз . Брюшной тиф часто приходится дифференцировать от сыпного; отличия таковы:
| Брюшной тиф. | Сыпной тиф. |
| Постепенное начало болезни | Быстрое начало болезни. |
| Лицо обычно бледное. | Лицо одутловатое, красное, конъюнктивы склеры гиперемированы. |
| Пульс дикротический, отстает от температуры. | С 3 — 4 дня пульс частый. |
| Сыпь розеолезная появляется на 8 — 10 день на груди , животе и спине. Конечности свободны от сыпи. | Сыпь розеолезно-петехиальная появляется 5 -й день по всему телу и на конечностях. |
| Лейкопения (4 — 5 тыс.). | Чаще лейкоцитоз. |
| С 8 — 10 дня положительная реакция Видаля ( 1: 200 и выше) . | С 8-10 дня положительная реакция Вейль-Феликса (1:200 и выше) . |
| Гемокультура обнаруживает в крови брюшнотифозную палочку. | Гемокультура отрицательная. |
Грипп отличается от брюшного тифа коротким течением, неправильным характером температуры и многочисленностью катаральных явлений в крупных дыхательных путях. Селезенка увеличивается редко.
Повод для смешения с брюшным тифом могут давать также бруцеллез, милиарный туберкулез и септические заболевания. Однако при них тифозные палочки из крови и кала не высеваются, реакция Видаля бывает отрицательной.
Лечение брюшного тифа заключается в постельном режиме, гигиеническом содержании больного, диете и назначении медикаментозных средств. Для предотвращения пролежней больного несколько раз в день поворачивают набок. После каждого приема пищи — полоскание 2% борным раствором. Рот очищают влажной марлей, смоченной в 2% растворе борной кислоты, язык смазывают глицерином, смешанным в равной части с мятной настойкой. При высокой температуре пузырь со льдом на голову. Уход за кожей обеспечивается ваннами (37 — 38 ° С ) или ежедневными обтираниями водой с уксусом, надо следить за участком крестца, где часто развиваются пролежни. При появлении здесь красных пятен, их растирают камфорным спиртом. Если пролежень уже образовался — подкладывают резиновый круг и делают повязки с рыбьего жира или 10 % эмульсии белого стрептоцида на рыбьем жире или другом масле.
Кормление. Больного кормят 4 — 5 раз в сутки разрешается: бульон, протертые супы, картофельное или морковное пюре, жидкие каши с маслом, яйца жидкие, мозг, мало вареное мясо ( курятина, телятина, рыба), молоко, протертый творог, простокваша, масло, сухари белого хлеба, кисели, компоты, печеные яблоки, лимон, апельсин, фруктовые соки, питательный кофе, какао, чай. Количество вводимой жидкости не ограничивают. После падения температуры диету расширяют. При кровотечении в первые сутки дают только холодный чай ложками и кусочки льда (сосать), на следующий день — желе, фруктовый сок, кисель, на 3 — 4 день предыдущая диета, если кровотечение прекратилось.
Медикаментозная терапия . При явлениях интоксикации внутривенно 40 % раствор глюкозы по 30 — 50 см3 ежедневно и аскорбиновая кислота внутрь по 0,2 — 3 раза в день. При ослаблении сердечной деятельности 20 % камфорное масло под кожу по 2 — 3 — 5 см3 2 — 3 раза в день, а также 20 % раствор кофеина по 1 см3 2 — 3 раза в сутки.
Больших доз жаропонижающих средств избегать.
При задержке стула — клизмы, при метеоризме — газоотводная трубка.
При кишечных кровотечениях: абсолютный покой ( диета — см. . Выше), пузырь со льдом на живот.
Если кровотечение не останавливается, то впрыскивают под кожу 20 см3 любой лечебной сыворотки. Рекомендуется также автогемотерапия и переливания крови ( 150 см3) , которые можно делать повторно.
При перфорации режим такой же, как и при кровотечении, а кроме того, атропин под кожу и немедленная операция.
Лечение других осложнений проводится по общим правилам.
При тромбофлебитах — пиявки 5 — б штук вдоль пораженной вены.
Выписывать выздоровевших из больницы можно не ранее чем на 14- й день после падения температуры до нормы и только после двукратного отрицательного анализа стула на отсутствие тифозных палочек, проведенного с пятидневным промежутком.
Дезинфекция. Выделение хорошо заливают 10 % раствором хлорной извести или 3 % раствором хлорамина и через 2 часа спускают в туалет. Мочеприемники и подкладные судна на 20 минут погружают в бак с 0,2 % просветленным раствором хлорной извести, а затем наливают в них небольшое количество этих же растворов. Посуда и столовые принадлежности — кипятят. Грязное белье замачивают в 1 % растворе хлорамина, после чего сдают стирать.
Верхняя одежда и постельные принадлежности дезинфицируют в камере или смачивают одним из вышеупомянутых растворов.
Помещение больного орошают 1-2% раствором хлорной извести.
Профилактика. Меры общего санитарного порядка. Содержание в чистоте населенных пунктов, базаров, общественных столовых, молочных ферм, железнодорожных станций и др. Обеспечение населения доброкачественной водой, охрана источников воды от загрязнения их испражнениями. Устройство канализации, рациональное оборудование туалетов и систематическое обеззараживание их 10 % раствором хлорной извести. Борьба с мухами. Постоянный контроль мест общественного питания и надзор за рабочими этих объектов. Обнаруженных бациллоносителей снимают с работы в пищевых заведениях, а тех что вновь вступают, проверяются на ношение. Все брюшнотифозные больные обязательно госпитализируются.
Противотифозные прививки в обязательном порядке проводятся при угрозе эпидемии медицинским работникам, работникам, учащимся и служащим.
После подкожной вакцинации иногда наблюдается реакция: покраснение на месте укола и повышение температуры.
Профилактическая вакцинация противопоказана: при всех острых — лихорадочных заболеваниях, при туберкулезе, нефритах, диабете, декомпенсированном пороке сердца, истощении и во вторую половину беременности.
medsayt.com
Брюшной тиф. Лечение, симптомы, возбудители брюшного тифа
Брюшной тиф — острое инфекционное заболевание, выражающееся длительным повышением температуры, явлениями общей интоксикации и наличием микробов брюшного тифа в организме больного. Возбудитель брюшного тифа — палочка, обнаруженная впервые Эбертом в 1880 г. Заражение происходит при проникновении микроба — возбудителя брюшного тифа в желочно-кишечный тракт человека с зараженной пищей, водой. Источником инфекции является человек, заболевший брюшным тифом, а нередко также и бацилло-носитель, выделяющие микробов с испражнениями и мочой во внешнюю среду (бациллоносительство). Вне организма человека микробы брюшного тифа могут сохраняться от нескольких дней до нескольких месяцев, особенно долго на пищевых продуктах, где при благоприятных условиях температуры и влажности они даже могут размножаться.
Источники заражения
Заболевания брюшным тифом при некоторых условиях могут приобретать широкое распространение. При водных эпидемиях брюшной тиф — источником заражения является колодец, водопровод, река, ручей и т. п., в которые тем или иным путем попадают инфицированные выделения больного или бациллоносителя (спуск без очистки и обеззараживания сточных вод инфекционных больниц, стирка инфицированного белья, аварийное попадание сточных вод в водопроводную сеть, нарушение работы водопроводных сооружений для очистки и обеззараживания воды и т. д.). Большое значение имеет санитарное состояние прилегающей к водоисточникам территории, с поверхности которой в водо-источник могут поступать загрязнения. Заражение пищевых продуктов выделениями больных брюшным тифом и бациллоносителей может привести к возникновению вспышек и эпидемий брюшного тифа пищевого происхождения (например, при бациллоносительстве повара, хлебореза и т. д.). Вспышки заболеваний брюшного тифа пищевого происхождения, как правило, имеют более ограниченное распространение, поражая людей, связанных между собой общим местом питания. Большое значение в заражении пищевых продуктов принадлежит мухам, которые могут легко переносить частицы испражнений на пищевые продукты. Вспышки и эпидемии брюшного тифа контактного характера возникают в результате соприкосновения здоровых людей с больными или бациллоносителями как непосредственно, так и через предметы быта и ухода за больным. Поэтому своевременная диагностика брюшного тифа, выявление бациллоносителей и быстрейшая их госпитализация предупреждают распространение заболеваний. Заболевания брюшным тифом могут возникать в любое время года, но наиболее часто они наблюдаются в конце лета и начале осени.
Брюшной тиф в прошлом представлял большую угрозу войскам не только в военное, но и в мирное время. В период Великой Отечественной войны в войсках Советской Армии брюшной тиф не получил распространения благодаря широко организованным профилактическим мероприятиям.
Брюшной тиф возбудитель
Микроб брюшного тифа, проникнув в кишечный тракт человека, достигает лимфического аппарата нижнего отдела тонкого кишечника (нейеровы бляшки, солитарные фолликулы). Отсюда по лимф, путям брыжейки он проникает в мезентериальные лимфические узлы, где размножается и по лимф, системе поступает в кровяное русло (бактериемия). Кровяным током микробы разносятся по всему организму и, в частности, в селезенку и печень. Здесь, особенно в печени и желчном пузыре, происходит их интенсивное размножение. Током желчи они вновь выносятся в кишечный тракт и выделяются с испражнениями больного во внешнюю среду. В этот период болезни в организме больного начинают появляться специфические антитела, приводящие к массовой гибели брюшнотифозных палочек, причем освобождается содержащийся внутри их тифозный токсин. Освобожденный токсин оказывает свое ядовитое действие на весь организм и является причиной общей интоксикации его, клинически выражающейся тифозным состоянием больного. Под действием токсина происходит набухание Неверовых бляшек и солитарных фолликулов в тонком кишечнике (сенсибилизированных при первом поступлении в них микробов), воспаление и последующая некротизация их, с образованием язв и заживлением рубцеванием.
Брюшной тиф симптомы
Инкубационный период 15 дней (минимум 7 дней, максимум 21—23 дня).
Брюшной тиф симптомы. Перед началом заболевания появляются продромальные явления — общая слабость, утомляемость, сонливость, понижение работоспособности. Начало заболевания характеризуется подъемом температуры , которая, постепенно повышаясь в течение первых 5-7 дней, достигает 39-40°. Пульс замедлен и по частоте не соответствует высокой температуры. Появляются головные боли, больной плохо спит ночью. Язык утолщен, покрыт белым налетом, на нем видны отпечатки зубов, живот вздут, в правой подвздошной области при пальпации отмечается урчание. К концу первой недели увеличивается селезенка и печень.
В течение второй недели температура держится на уровне 39-40°. К 8-9-му дню заболевания на коже живота появляются розеолы в виде единичных образований, реже в виде довольно обильной сыпи. Больной часто впадает в бессознательное состояние, бредит. Границы сердца расширяются вправо. В легких — явления бронхита. В большинстве случаев наблюдают запоры. Количество мочи уменьшается, в ней определяется белок, цилиндры, положительная диазорсакция.
В течение третьей недели больной продолжает оставаться в тяжелом состоянии. В этот и последующий период болезни возможны наиболее серьезные осложнения симптомы: кишечные кровотечения, кишечные перфорации, а также паротиты, холециститы, тромбофлебиты, эндоартерииты, тонзиллиты, бронхиты и опасные для жизни больных катарральные мелкоочаговые пневмонии. При плохом уходе за больным могут появиться пролежни.
Начиная с 4-й недели, период выздоровления симптомы: исчезают явления — икании, проясняется сознание, постепенно температура падает до нормы, появляется аппетит, организм начинает постепенно освобождается от микробов. Выздоравливающие могут выделять с мочой микробы брюшного тифа долгое время (бациллоносительство). Иногда наблюдаются рвоты. У привитых против брюшного тифа заболевание протекать при нетипичной, стертой клинической картине, с относительно невысокой температурой. Несмотря на это, жизни больных, переносящих заболевание этой формы часто на ногах, угрожает опасностью (описаны случаи смерти вследствие прободения кишечника). В то же время эти больные являются источником заражения для окружающих. Выявление таких больных возможно путем поголовной ежедневной термометрии в случае появления заболеваний брюшного тифа.
Брюшной тиф диагностика
Для диагностики брюшного тифа, кроме описанного клинического симптомокомплекса, важное значение в первые дни заболевания имеет посев крови больного, взятой из вены (не менее 10 мл), на питательную среду, содержащую желчь, и получение гемокультуры. С конца первой недели болезни и позднее для диагностики используется реакция Видаля. При этом учитывается, что у привитых реакция Видаля бывает также положительной. Поэтому при диагностике брюшного тифа производятся повторные реакции Видаля, дающие обычно возможность отметить нарастание титра агглютинации, что является более достоверным признаком. Брюшной тиф необходимо дифференцировать от гриппа, сыпного тифа, туляремии, бруцеллеза, малярии, сепсиса, милиарного тбк.
Брюшной тиф лечение
При лечении брюшного тифа основная задача состоит во всемерной поддержке организма и предупреждении осложнений путем рационального ухода. Больному показан строгий постельный режим, необходим тщательный уход за полостью рта, обтирание кожи камфорным спиртом или теплые ванны (при отсутствии противопоказаний). Питание должно быть высококалорийным, небольшим по объему, содержащим много витаминов (200-300 мг аскорбиновой кислоты) и не раздражающим кишечник (бульоны, протертые супы, протертая рисовая каша, овсяная, манная, молочные каши со сливочным маслом, молоко, кисель, фруктовые и ягодные соки, протертое мясо, яйца всмятку, белые сухари
При улучшении состояния больного диета осторожно и постепенно расширяется. При явлениях общей интоксикации больному назначают ежедневно внутривенно по 30-50 мл 40% раствора глюкозы. При ослаблении сердечной деятельности 01. Campho 20% по 2-3 мл, Coffeini natrio-benzoici 10% по 1 мл. При остром упадке сердечной деятельности — внутривенно строфантин по 0,0005 или 1-2 капли строфанта вместе с глюкозой. При отеке легких — йод кожу лобелии 1% раствора 1-2 мл.
Наиболее тяжелыми осложнениями брюшного тифа являются кишечные кровотечения и нрободные язвы кишечника. При кровотечениях наблюдаются симптомы: внезапное резкое падение температуры, прояснение сознания, бледность лица, головокружение, мелькание перед глазами ярких белых точек, общая слабость, в последующем дегтеобразный стул. Лечение брюшного тифа: полный покой (лежать на спине), холод на живот (подвесить мешок со льдом), внутривенно-10 мл 10% раствора Calcii chlorati, внутримышечно 20 мл нормальной лошадиной сыворотки, под кожу атропин 0,5—1м.г 0,1% раствор. При значительных кровопотерях показано переливание крови.
При прободных язвах кишечника отмечаются следующие симптомы: внезапная острая боль в животе, втянутый доскообразный живот, уменьшение или исчезновение печеночной тупости, иногда притупление перкуторного звука в илеоцекальной области. Сознание проясняется, температура падает. Показано немедленное хирургическое вмешательство, успех которого зависит в основном от времени, протекшего от момента прободения до операции. Дежурная мед. сестра при появлении внезапных болей немедленно вызывает дежурного врача.
Брюшной тиф пути передачи
Все больные при подозрении на брюшной тиф подлежат изоляции и направлению в инфекционную больницу. Дезинфекция: испражнения больного заливают на 2 часа 10% раствором хлорной извести или 5% раствором лизола, после чего спускают в канализацию, ровики. Мочеприемники и судна после употребления опускают на полчаса в бак с 3% раствором лизола или 0,2% осветленным раствором хлорной извести, после чего промывают водой и в них наливают хлорную известь или хлорамин (в небольшом количестве). Грязное белье перед стиркой замачивают в 3% растворе лизола и 1% растворе хлорамина. Верхнюю одежду и постельные принадлежности направляют в дезкамеры. Посуду, зубные щетки кипятят. Помещение орошают 2% осветленным раствором хлорной извести, дверные ручки протирают этим же раствором. Необходимо обратить внимание на тщательность проведения дезинфекции.
Брюшной тиф профилактика
Профилактика брюшного тифа, для предупреждения заболеваний брюшного тифа в необходим строгий санитарный надзор: за состоянием территории, правильным содержанием (очисткой и дезинфекцией) уборных, мусорных и помойных ям, хранением и удалением навоза, борьбой с мухами, за водоснабжением, за состоянием питания, условиями перевозки, хранения пищевых продуктов, приготовления и раздачи пищи. Обязательно следить за состоянием здоровья, столовых, продовольственных кладовых, рабочих по кухне, по водоснабжению и своевременным отстранением от работы заболевших. Последние должны допускаться к работе лишь после проверки путем бактериологического исследований. В дальнейшем не менее раз в год должна производиться их проверка на отсутствие бациллоносительства. Необходимы строгий учет всех переболевших брюшным тифом в прошлом и периодическая проверка их на отсутствие бациллоносительства. Выявленные бациллоносители должны подвергаться немедленной изоляции и лечению. Выписка переболевших брюшным тифом из больниц происходит только после 2-3 обследований на выделение микробов брюшного тифа с испражнениями и мочой (с отрицательными результатами) с промежутками в 5 дней между исследованиями, немедленной изоляции подвергаются все больные, подозрительные на заболевание брюшного тифа. В случае появления повторных заболеваний брюшного тифа производится поголовная ежедневная термометрия в течение трех недель, температурящие изолируются до выяснения причины повышения температуры.
Одной из важнейших мер профилактики прививка от брюшного тифа, паратифов А и Б. Прививки дают хороший результат, однако, они являются вспомогательным средством предупреждения заболеваний. В условиях тяжелой санитарной обстановки прививки против брюшного тифа могут оказаться недостаточными для предупреждения заболеваний, если одновременно не будут приняты меры к наведению общего санаторного порядка на территории и не будут проводиться другие меры профилактики, указанные выше.
travmedicina.ru
Брюшной тиф › Болезни › ДокторПитер.ру
Брюшной тиф – острая, протекающая циклически, кишечная инфекция. Заболевание распространено по всему миру, однако чаще встречается в регионах с жарким климатом и плохими санитарными условиями.
Признаки
Инкубационный период брюшного тифа – 10-14 дней. Первый день болезни выявить сложно, так как развивается она постепенно – в течение 3-4 дней (иногда – в течение двух) температура медленно поднимается до 39-40°С. Так же постепенно нарастают слабость, головокружение, головная боль. Постепенно снижается аппетит. Язык утолщен, обложен налетом, однако кончик и края чистые. На нем можно заметить следы зубов. Кожа становится бледной. Живот вздут, при пальпации болезненный. Часто в нем слышно урчание, переливание, возможны поносы или запоры.
Конец первой – начало второй недели - разгар болезни. Температура очень высокая, однако, она то снижается, то поднимается обратно. Через 8-9 дней после начала болезни на животе и нижней части груди появляется сыпь – тифозные розеолы. Их обычно немного, и на 2-4-й день они исчезают. Правда, все время появляются новые высыпания. Для этой стадии заболевания характерны слабость, апатия, адинамия и некоторая спутанность сознания.
Через некоторое время температура падает, проходит головокружение и головная боль – наступает период реконвалесценции. Остальные симптомы также стихают.
Брюшной тиф может протекать и в абортивной форме, при которой заболевание длится несколько дней, и быстро заканчивается.
Возможна и стертая форма, при которой симптомы неяркие, температура поднимается не выше субфебрильных цифр, сыпи нет вообще, а симптомы интоксикации проявляются слабо.
Описание
Вызывает брюшной тиф Salmonella typhi. Это грамотрицательная подвижная палочка, имеющая жгутики. Эти сальмонеллы устойчивы во внешней среде, могут сохраняться в почве и воде до 5 месяцев, на белье – около 2 недель, в фекалиях – около 20 дней. Несколько недель они могут сохраняться и на пищевых продуктах, особенно на молоке, мясе, овощных салатах. Более того, в пище они не просто сохраняются, но могут и размножаться. Зато при нагревании они погибают очень быстро. Также этих микробов можно убить дезинфицирующими средствами – лизолом, фенолом, хлорамином.
Заболевание передается от человека к человеку, причем источником заболевания может быть не только страдающий брюшным тифом, но и носитель Salmonella typhi. Механизм передачи заболевания – фекально-оральный. Человек заражается при употреблении загрязненной воды или пищи. Контактно-бытовой путь заражения - явление редкое, возможен, в основном, среди детей.
Подъем заболеваемости наблюдается в весенне-летний период. В сельской местности чаще всего страдают школьники. В крупных городах чаще болеют взрослые. Вспышка инфекции может случиться при:
- неправильной работе очистных сооружений;
- наличии источника Salmonella typhi на пищевом предприятии;
- нарушении санитарного режима на пищевом предприятии;
- нарушении процесса приготовления пищи.
Попадая в организм человека, возбудитель достигает тонкой кишки и проникает в лимфатические фолликулы тонкой кишки. Там размножается и выходит в кровоток. В это время появляются первые симптомы заболевания. С током крови микроорганизмы попадают в различные органы (печень, селезенку, лимфатические узлы, костный мозг) и формируют там брюшнотифозные гранулемы. Через некоторое время из этих гранулем выходят новые сальмонеллы, которые снова попадают в кровоток и разносятся по всему организму. Это – вторичные волны бактериемии. В это же время микроорганизмы начинают выделяться с калом и мочой.
В результате вторичных волн бактериемии сальмонеллы снова попадают в кишечник, и далее, через его стенку, в лимфатические фолликулы. В результате на стенке кишечника образуются язвы, очаги некроза. Это происходит на второй-четвертой неделе заболевания, в это время очень опасны осложнения – перфорация кишечника или кишечное кровотечение.
На пятой-шестой неделе язвы заживают, в организме формируется иммунитет к возбудителю этого заболевания. В некоторых случаях в результате приобретения этого иммунитета организм успешно очищается от сальмонелл сам, но чаще всего нужна помощь врачей, особенно если бактерии паразитируют в клетках печени, селезенки, костного мозга.
Иммунитет после брюшного тифа длительный, сохраняется около 15-20 лет.
Диагностика
Диагноз «брюшной тиф» ставит инфекционист на основании клинической картины, данных анамнеза и результатов бактериологического исследования.
Для бактериологического анализа берут:
- кровь;
- мочу;
- кал;
- желчь.
Также делают общий и биохимический анализы крови, общий анализ мочи, ультразвуковое исследование лимфатических узлов и органов брюшной полости, электрокардиограмму.
Лечение
При подозрении на брюшной тиф человека госпитализируют. Назначают щадящую диету (№ 4) и постельный режим. Постельный режим показан из-за того, что при этом заболевании нельзя напрягать мышцы живота, так как это может спровоцировать перфорацию кишки или кишечное кровотечение.
С инфекцией борются с помощью антибиотиков. Для выведения токсинов внутривенно вводят растворы глюкозы и хлорида натрия.
Переболевших брюшным тифом работников пищевой промышленности не допускают к работе еще месяц после окончательного выздоровления. За это время им 5 раз проводят бактериологическое обследование, и при отсутствии положительных результатов допускают к работе. Но даже после этого они должны еще два месяца делать бактериологическое исследование ежемесячно и два года – ежеквартально. При выявлении факта бактерионосительства человека отстраняют от работы.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении бактерионосителей Salmonellatyphi.
Кроме того, важно обеспечить нормальное водоснабжение и канализацию. Качество воды должно соответствовать санитарно-техническим нормам. А канализационные воды должны проходить тщательную очистку перед сбросом в открытые водоемы.
Обязательно нужно тщательно обрабатывать продукты, особенно мясо и молоко. Не стоит забывать мыть руки при каждой необходимости.
Если в доме был страдающий брюшным тифом, необходимо провести дезинфекцию.
© Доктор Питер
doctorpiter.ru
симптомы, диагностика, лечение и профилактика
Содержание статьи
Системная болезнь брюшной тиф – это заболевание, относящееся к группе острых кишечных инфекций. Оно сопровождается серьезной интоксикацией, лихорадкой и появлением сыпи. Каждый год в мире фиксируется до 20 млн случаев заболевания людей тифом. Отсутствие своевременного лечения в совокупности с низким иммунитетом в 12% случаев приводит к летальному исходу пациентов.
Характеристика возбудителя заболевания
 Возбудителем брюшного тифа является грамположительная палочка, характеризующаяся высокой устойчивостью к внешним условиям. На почве и в водной среде она сохраняет жизнеспособность до 5 месяцев, в фекальных выделениях – до 3 недель, в продуктах питания – 2-3 недели. Замораживание не причиняет бактерии Salmonella typhi никакого вреда, а кипячение либо воздействие дезинфектантов вызывает ее гибель.
Возбудителем брюшного тифа является грамположительная палочка, характеризующаяся высокой устойчивостью к внешним условиям. На почве и в водной среде она сохраняет жизнеспособность до 5 месяцев, в фекальных выделениях – до 3 недель, в продуктах питания – 2-3 недели. Замораживание не причиняет бактерии Salmonella typhi никакого вреда, а кипячение либо воздействие дезинфектантов вызывает ее гибель.
Проникая в организм человека, этот микроорганизм начинает выделять токсины, оказывающие общее отравляющее действие и вызывающие патологии в функционировании некоторых органов и систем.
Заболевание, вызванное сальмонеллой, характеризуется абсолютной восприимчивостью человеческого организма к возбудителю. После его излечения у человека вырабатывается устойчивый иммунитет.
В последние годы все чаще встречаются случаи повторного заражения человека брюшным тифом. Врачи считают причиной этого явления длительное влияние на организм антибиотиков, обладающих иммунодепрессивным воздействием. Как результат – длительность и сила приобретенного иммунитета становятся все ниже.
Причины и пути заражения тифом
Носителем брюшного тифа является зараженный человек. На заключительной стадии инкубационного периода происходит выделение палочки-возбудителя во внешнюю среду. Этот процесс длится в течение развития заболевания в период проявления клинических симптомов. При остром носительстве инфекции он может продолжаться некоторое время после излечения, а при хроническом – всю жизнь.
 Заболевание характеризуется фекально-оральным путем передачи, который осуществляется тремя способами:
Заболевание характеризуется фекально-оральным путем передачи, который осуществляется тремя способами:
- Водный метод передачи реализуется путем употребления зараженной сальмонеллой воды из открытых водоемов или водопроводных сетей. Одной из причин такого явления могут стать аварийные ситуации на сетях водопровода, по причине которых в питьевую воду проникают канализационные стоки или инфицированные грунтовые воды. В результате таких обстоятельств могут наблюдаться очаговые вспышки заболевания острого или хронического характера, которые способны охватить большое количество населения.
- Пищевой способ передачи брюшнотифозного возбудителя заключается в приеме инфицированных продуктов питания. Такой вариант возможен при употреблении фруктов или овощей, для полива которых используются сточные или обогащенные удобрениями воды. Тифозные бактерии могут присутствовать и размножаться в таких продуктах, как молоко, творог, сметана, мясной фарш, холодец.
- Контактно-бытовой путь распространения заболевания предполагает заражение окружающих предметов инфицированным человеком в результате недостаточно качественной гигиены. Впоследствии происходит заражение пищи и проникновение возбудителя в пищевую систему организма.
Стадии развития заболевания
После проникновения сальмонеллы в человеческий организм происходит такая последовательность ее распространения и воздействия:
- Поступление определенного количества возбудителя инфекции, требуемого для развития заболевания, в терминальный отдел подвздошной кишки.
- Возникновение хронического воспаления в результате проникновения бактерии в слизистую оболочку тонкой кишки.
- Внедрение бактерий в лимфоидную ткань с поражением пейеровых бляшек и регионарных лимфоузлов.
- Поступление инфекции в кровеносную систему и распространение по всему организму. В печени и селезенке происходит размножение бактерии, результатом которого становится поражение этих органов.
- Запуск иммунных реакций организма в ответ на циркуляцию бактерий-возбудителей в системном кровотоке. В это время начинается разрушение патогенных микроорганизмов силами иммунной системы, в результате чего происходит выделение токсинов и общая интоксикация организма.
Описанные стадии развития заболевания могут повторяться. Полное разрушение и обезвреживание бактерии, вызывающей тиф, происходит после достаточного усиления иммунной системы.
Симптомы
Брюшной тиф в большинстве случаев имеет ярко выраженную симптоматику, которая зависит от стадии развития заболевания.
Инкубационный период
 От проникновения возбудителя брюшного тифа до появления первых признаков заболевания чаще всего проходит от 10 до 15 дней. Однако в некоторых случаях инкубационный период может затянуться до 3-5 недель. Это зависит от количества попавшего в организм возбудителя и способа его проникновения. Так, заражение через пищу характеризуется малым скрытым периодом – около 7-8 дней. При проникновении инфекции с водой период инкубации достигает 2 недель. В случае острого начала заболевания скрытый период не превышает 1-2 дней, по истечении которых проявляются ярко выраженные клинические симптомы.
От проникновения возбудителя брюшного тифа до появления первых признаков заболевания чаще всего проходит от 10 до 15 дней. Однако в некоторых случаях инкубационный период может затянуться до 3-5 недель. Это зависит от количества попавшего в организм возбудителя и способа его проникновения. Так, заражение через пищу характеризуется малым скрытым периодом – около 7-8 дней. При проникновении инфекции с водой период инкубации достигает 2 недель. В случае острого начала заболевания скрытый период не превышает 1-2 дней, по истечении которых проявляются ярко выраженные клинические симптомы.
На этом этапе происходит продвижение возбудителя в тонкую кишку сквозь пищеварительный тракт и проникновение в лимфоидную систему. Бактерии активно множатся и спустя некоторое время поступают в системный кровоток. В этот момент скрытый период завершается и у человека возникает первичная симптоматика.
Во время инкубационного периода у зараженного человека отсутствуют специфические симптомы заболевания, однако может наблюдаться слабость, высокая утомляемость.
Начальная стадия
Стадия развития заболевания предполагает распространение возбудителя брюшного тифа по кровотоку и активизацию иммунной системы для борьбы с ним. В результате этого процесса происходит выделение из патогенных микроорганизмов эндотоксинов, которое приводит к интоксикации организма. Длительность этой стадии составляет около 7 дней.
Симптоматика начала заболевания выражена достаточно слабо. У человека может незначительно повышаться температура тела с достижением максимальной отметки к 5-6 дню.
 Постепенно у человека проявляются следующие симптомы брюшного тифа:
Постепенно у человека проявляются следующие симптомы брюшного тифа:
- Медленное повышение температуры тела, достигающее максимальной отметки в 39-40 градусов к 5-6 дню.
- Общее отравление организма проявляется в головных и мышечно-суставных болях, слабости, ухудшении сна и аппетита, головокружениях. Артериальное давление чаще всего снижается, а дыхание учащается, присутствует тахикардия.
- О поражении пищеварительной системы свидетельствуют интенсивные схваткообразные боли в правой стороне живота, нарушение пищеварения, отражающееся в сменяющих друг друга диарее и запорах. В некоторых случаях возникают кишечные кровотечения. Отсутствие лечения на данном этапе может привести к разрушению соединительнотканного каркаса кишечника, образованию на его стенках прободных язв и развитию перитонита. При внешнем осмотре специалист диагностирует увеличение толщины языка с отпечатками зубов, проступающими на его боковых поверхностях. Мышечный орган покрыт налетом серовато-белого цвета, зёв имеет покраснение, а миндалины заметно увеличены.
- Центральная нервная система сигнализирует об интоксикации такими симптомами: бледность кожных покровов, онемение и охлаждение конечностей, апатия. У многих больных наблюдается дезориентация в пространстве и времени. При остром развитии заболевания на этой стадии может возникнуть психическое расстройство – делирий, и как следствие – кома.
Стадия разгара заболевания
Период развернутого течения брюшного тифа продолжается на протяжении 5-7 дней, однако при тяжелом течении заболевания может достигать двух недель. В это время происходит поглощение возбудителя особыми клетками организма. При этом бактерии продолжают в них развиваться и размножаться. Такая ситуация ведет к нарушению функционирования иммунной системы человека.
На стадии разгара заболевания поражение органов желудочно-кишечного тракта выражается следующими симптомами:
- сухость и растресканность губ;
- образование на языке кровоточащих трещин;
- вздутие и сильная болезненность живота;
- признаки холецистита.
В этот период наблюдается увеличение размеров печени и селезенки, их болезненность, особенно при пальпации. Из-за нарушений в функционировании печени ладони приобретают желтый оттенок.
Реакцией почек на распространение сальмонеллы становится снижение количества выделяемой мочи. В дальнейшем у человека могут наблюдаться признаки пиелита и цистита.
Поражение захватывает и дыхательную систему организма. У человека прослушиваются рассеянные хрипы, дыхание становится жестким. В ряде случаев происходит развитие бронхита, который при отсутствии лечения переходит в пневмонию.
Стадия разгара заболевания характеризуется развитием брадикардии, раздвоением пульсовой волны, снижением давления. У пораженного человека может наблюдаться сердечно-сосудистая недостаточность.
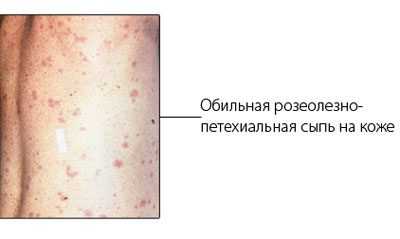
Распространение возбудителя инфекции на кожные покровы вызывает возникновение на груди и животе сыпи – небольших бледно-розовых пятнышек размером около 3 мм. Они исчезают при нажатии и вскоре вновь проявляются. Средняя длительность присутствия таких высыпаний составляет 3-5 дней. После их исчезновения на кожных покровах некоторое время заметны неяркие пигментные пятна.
Реакцией центральной нервной системы на нарастание интоксикации организма становится сонливость и апатия, безынициативность больного. Человек впадает в состояние ступора, плохо ориентируется в пространстве, с трудом узнает окружающих людей.
Период ослабевания симптомов
 Этап разрешения болезни зачастую длится не более недели. В это время у человека ослабевают все имеющиеся симптомы брюшного тифа. Температура тела снижается, однако не достигает нормальной отметки. Происходит нормализация сна и аппетита, уменьшается головная боль и увеличивается количество выделяемой мочи. Язык приобретает естественный вид: трещины заживляются, а налет исчезает.
Этап разрешения болезни зачастую длится не более недели. В это время у человека ослабевают все имеющиеся симптомы брюшного тифа. Температура тела снижается, однако не достигает нормальной отметки. Происходит нормализация сна и аппетита, уменьшается головная боль и увеличивается количество выделяемой мочи. Язык приобретает естественный вид: трещины заживляются, а налет исчезает.
Признаки улучшения состояния человека сопровождаются слабостью, эмоциональной неустойчивостью, снижением веса. В этот период могут обнаружиться запоздалые осложнения, вроде холецистита или тромбофлебита.
Период выздоровления
Выздоровление человека характеризуется нормализацией температуры тела, восстановлением всех нарушенных функций и устранением из организма возбудителя заболевания. Однако в 2-5% случаев переболевший человек становится хроническим носителем бактерии Salmonella typhi. Нарушения в функционировании вегетативной системы зачастую наблюдаются на протяжении 3-4 недель после выздоровления.
Рецидив
У 8-10% людей, зараженных брюшным тифом, могут случаться рецидивы заболевания. Зачастую они происходят во 2-3 неделю после нормализации температуры тела и могут повторять единоразово или многократно.
Предрецидивное состояние характеризуется субфебрильной температурой, сохранением увеличенного размера селезенки и печени, замедлением темпа освобождения языка от налета. Постепенно к человеку возвращаются клинические симптомы стадии разгара заболевания с более быстрым увеличением температуры тела и менее острым протеканием.
Формы заболевания
 Не всегда симптомы брюшного тифа могут выражаться в описанной форме и последовательности. Некоторые формы заболевания могут включать неспецифические признаки наличия инфекции:
Не всегда симптомы брюшного тифа могут выражаться в описанной форме и последовательности. Некоторые формы заболевания могут включать неспецифические признаки наличия инфекции:
- Абортивная форма брюшного тифа характеризуется классическим стартом заболевания, которому присущи повышение температуры, общая слабость, нарушения в функционировании органов ЖКТ. К 5-6 дню после возникновения симптомов заболевания они резко исчезают, и происходит нормализация состояния человека.
- Атипичные и стертые формы тифа характеризуются слабовыраженной симптоматикой. Температура тела редко превышает предел в 38 градусов, болезненность в области живота незначительна, а кожные высыпания могут отсутствовать.
Осложнения
Интоксикация организма, вызванная развитием и гибелью в нем бактерий, вызывает нарушение функционирования большинства органов и систем. Осложнения брюшного тифа могут быть специфическими и неспецифическими. Их тяжесть зависит от сложности протекания заболевания, возраста пациента, состояния его иммунитета и наличия сопутствующих заболеваний.
Неспецифические
 Общие или неспецифические осложнения брюшного тифа представляют собой патологии, которые могут быть следствием множества заболеваний:
Общие или неспецифические осложнения брюшного тифа представляют собой патологии, которые могут быть следствием множества заболеваний:
- воспаление легких;
- миокардит;
- воспаление вен;
- пиелонефрит;
- цистит;
- простатит;
- менингит;
- воспаление суставов.
Специфические
Специфические осложнения представляют собой последствия заболевания, которые присущи только брюшному тифу. Специалисты выделяют три ключевых патологии, которые могут оказать серьезное воздействие на здоровье человека:
- Кишечное кровотечение способно возникнуть в середине 2-3 недели протекания заболевания. В некоторых случаях это осложнение активизируется на этапе выздоровления. Кал содержит примеси крови, сгустки и становится дегтеобразным. При незначительном кровотечении, его своевременной диагностике и лечении прогноз благоприятный. Обширное кровотечение может привести к возникновению геморрагического шока.
- Перфоративный перитонит – очень опасное специфическое осложнение при брюшном тифе, которое может возникнуть как при тяжелом, так и при легком протекании заболевания. К перфорации может привести повышенная перистальтика кишечника, сильный метеоризм. Опасность патологии заключается в том, что ярко выраженные симптомы появляются достаточно поздно. Оперативное вмешательство должно быть произведено в течение 6 часов после перфорации кишечника. В иных случаях прогноз неблагоприятный.
- Инфекционно-токсический шок сопутствует стадии разгара тифа. Он начинается с повышения температуры тела и ведет к постепенному нарушению функционирования всех органов и систем и их разрушению, результатом чего может стать смертельный исход.
Течение брюшного тифа у детей
Брюшной тиф у детей до года встречается очень редко и характеризуется высокой тяжестью протекания. Ключевыми признаками болезни являются ускорение пульса, тихие сердечные сокращения и высокая степень интоксикации.
У детей до 5 лет начало заболевания является достаточно острым. Со стороны желудочно-кишечного тракта возникают симптомы, схожие с гастроэнтеритом: многократная рвота, диарея. Может возникнуть обезвоживание организма. Нередко возникают судорожные и бредовые состояния, повышенная слабость, снижение давления, нарушение сознания. Среди осложнений встречаются такие заболевания, как бронхит, отит, пневмония. Специфические последствия брюшного тифа в виде перфорации стенок кишечника и кровотечений обычно не наблюдаются.
У детей старше 5 лет развитие тифа происходит постепенно и не отличается от особенностей протекания у взрослых людей. Среди осложнений могут развиваться прободения и кишечные кровотечения.
Диагностика
 Диагностика брюшного тифа представляет собой комплекс мероприятий, включающий сбор анамнеза, клинический осмотр пациента и методы обследования. На данном этапе важно дифференцировать заболевание от сальмонеллеза тифоподобной формы, паратифов, экзантемных инфекций.
Диагностика брюшного тифа представляет собой комплекс мероприятий, включающий сбор анамнеза, клинический осмотр пациента и методы обследования. На данном этапе важно дифференцировать заболевание от сальмонеллеза тифоподобной формы, паратифов, экзантемных инфекций.
В соответствии с клиническими рекомендациями лабораторное подтверждение брюшного тифа осуществляется при помощи общеклинических, бактериологических и серологических анализов:
- Общеклинические анализы при брюшном тифе заключаются в исследовании крови и мочи, они позволяют выявить наличие воспалительного процесса и общее состояние организма.
- Бактериологические анализы направлены на выявление возбудителя заболевания с помощью посева крови, мочи, кала и желчи.
- Серологические анализы предназначены для выявления в крови зараженного человека антител и особых антигенов.
В случае наличия подозрения на поражение определенных органов и систем при брюшном тифе применяют инструментальную диагностику. В зависимости от имеющихся симптомов пациенту могут быть назначены следующие исследования:
- УЗИ органов брюшной полости, почек, лимфоузлов;
- рентген грудной клетки;
- ультразвуковое обследование сердца;
- гастродуоденоскопия;
- электрокардиограмма;
- электроэнцефалография.
Лечение
Пациенты с подозрением на брюшной тиф подлежат обязательной госпитализации в инфекционное отделение лечебного учреждения. На стадии разгара заболевания обязательным требованием является строгий постельный режим – пациенту разрешено сидеть начиная с 8-го дня понижения температуры, ходить – после 10 дней.
Лечение брюшного тифа включает в себя совокупность следующих мероприятий:
- Антибиотикотерапия. В условиях медицинского стационара используются препараты с направленностью против бактерии Salmonella typhi. К их числу относят левомицетин, ампициллин, ципрофлоксацин, амоксициллин, цефалоспорины 3-го и 4-го поколения.
- Дезинтоксикационная терапия. Пациентам вводятся коллоидные и кристаллоидные растворы для устранения признаков интоксикации: раствор рингера, 5%-й раствор глюкозы. При тяжелом протекании заболевания используют кортикостероидные препараты и оксигенотерапию.
- Симптоматическая терапия. Пациенту назначаются лекарства, направленные на стабилизацию гемодинамики, купирование почечной недостаточности, улучшение циркуляции крови.
- Общеукрепляющая терапия. Помимо специфического лечения, больному назначаются витаминные комплексы, иммуномодуляторы, сорбенты, пробиотики.
- Диетотерапия. В период лечения брюшного тифа необходимо придерживаться лечебного питания, которое способствует более щадящему воздействию на кишечник. Питание должно быть дробным и частым, не содержать продуктов, вызывающих процессы брожения.
Выписка пациентов, поступивших с диагнозом «брюшной тиф», осуществляется по результатам бактериологических проб, которые должны быть отрицательными. Зачастую это происходит не ранее 3 недель с момента понижения температуры тела до показателя нормы.
Большинство случаев заболевания брюшным тифом завершаются полным излечением зараженного человека и восстановлением всех функций его организма. Отрицательный прогноз может встречаться в случаях запоздалого обращения в медицинское учреждение, повлекшего за собой развитие таких осложнений, как обширное кишечное кровотечение или прободение стенки кишечника.
Профилактика
Меры по предупреждению заражения брюшным тифом включают в себя действия по обеззараживанию источника инфекции, недопущение его передачи окружающим и повышение иммунитета.
 Ключевым мероприятием специфической профилактики брюшного тифа является вакцинация. Существует несколько показаний к ее проведению:
Ключевым мероприятием специфической профилактики брюшного тифа является вакцинация. Существует несколько показаний к ее проведению:
- посещение стран и районов с высоким уровнем заболеваемости тифом;
- контакт с возбудителем инфекции вследствие работы с ним;
- регулярное взаимодействие с зараженными тифом людьми.
Существует два вида вакцин, используемых для профилактики заболевания у детей и взрослых:
- таблетки с высоким содержанием живых, но сильно ослабленных бактерий Salmonella typhi;
- инъекции препарата, содержащие неактивный возбудитель.
Общая профилактика брюшного тифа включает следующие мероприятия:
- соблюдение личной гигиены, тщательная обработка продуктов питания, контроль качества употребляемой воды;
- обязательное соблюдение санитарно-эпидемиологических правил при работе в заведениях общественного питания;
- проведение регулярного бактериологического исследования в случае перенесения заболевания для исключения его рецидива.
Сложность протекания брюшного тифа требует тщательного соблюдения мероприятий по недопущению заражения его возбудителем. При малейшем подозрении на инфицирование необходимо незамедлительно обратиться в лечебное учреждение.
otravlenye.ru
Брюшной тиф - какие симптомы и анализы крови на возбудитель?
Брюшным тифом называют острую кишечную инфекцию, которая поражает лимфатическую систему кишечника. Это одна из самых опасных кишечных инфекций. Характеризуется брюшной тиф выраженной интоксикацией, увеличением селезенки и печени, сыпью, бактериемией. Стоит заметить, что болеют брюшным тифом только люди, животные к нему не восприимчивы. К таким же опасным кишечным инфекциям можно отнести холеру, дизентерию, сальмонеллез, иерсиниоз. Самую большую распространенность брюшной тиф имел в прошлом столетии, а смертельные случаи составляли около 20% всех заболевших. На сегодняшний день количество заболеваний брюшным тифом сократилось. Только в развивающихся странах Африки, Южной Америки и Азии могут еще возникать очаги этой болезни. У детей брюшной тиф наблюдается намного реже, чем у взрослых.
Брюшным тифом называют острую кишечную инфекцию, которая поражает лимфатическую систему кишечника.
к содержанию ↑Причины возникновения брюшного тифа
Подъем заболевания в той или иной стране связывают со следующими факторами: неблагоприятная обстановка в связи со стихийными бедствиями, миграцией населения, военными конфликтами; из-за того, что данное заболевание стало встречаться достаточно редко, люди перестали соблюдать некоторые правила, которые способствуют защите от брюшного тифа; по причине доступности большого количества антибиотиков и их бесконтрольного приема возбудители брюшного тифа имеют устойчивость к некоторым лекарствам. Все эти факторы приводят к тому, что брюшной тиф нельзя считать полностью побежденным.
Такое заболевание, как брюшной тиф, возникает по причине попадания в организм человека специфической бактерии Salmonella typhi. Данная бактерия представляет собой подвижную палочку, которая имеет закругленные концы. Размер бактерии составляет 2-5 мкм. Обладает Salmonella typhi большой подвижностью за счет того, что она имеет большое количество жгутиков. Свою жизнеспособность эта бактерия может сохранять до нескольких месяцев. Очень хорошей и благоприятной средой для ее размножения являются следующие продукты: молоко, мясо, творог, фарш, овощные салаты, сметана.
Salmonella typhi хорошо переносит низкие температуры и даже при замораживании может сохранять жизнеспособность несколько месяцев. Если говорить о высоких температурах, то бактерия погибает при 50 градусов Цельсия через один час, при 60 градусах — через 20-30 минут, во время кипячения она погибает мгновенно. Одним из источников заражения брюшным тифом может стать проточная вода, где бактерии живут несколько дней, водопроводная вода — 3 месяца, и колодцы и болота — до полугода.
к содержанию ↑
Источники заражения
Брюшной тиф возникает в результате попадания в организм человека специфической бактерии Salmonella typhi
Данное инфекционное заболевание переносится человеком, больным брюшным тифом, так как в окружающую среду через мочу, испражнения и слюну попадают бактерии-возбудители болезни. Такого пациента называют бактерионоситель. Этот способ передачи называют фекально-оральным (возбудитель брюшного тифа попадает к здоровому человеку через воду, контактно-бытовым способом или посредством пищи).
Брюшной тиф по причине загрязненной воды может возникать как кратковременными, так и длительными вспышками. Можно заболеть во время купания в загрязненном палочкой брюшного тифа водоеме. Такой способ заражения брюшным тифом имеет взрывной характер. Если человек заразился через пищу, заболевание будет протекать намного тяжелее, чем при заражении через воду. Это связано с тем, что в организм попадает меньшее количество болезнетворных бактерий. Летальные случаи при заражении через воду регистрируются достаточно редко.
Почему пищевое заражение брюшным тифом протекает сложнее? Во-первых, количество заболевших таким способ очень быстро растет, и к тому же возбудитель не только долго сохраняется в пищевых продуктах, но и активно в них размножается. Также заразиться брюшным тифом можно и при помощи контактно-бытового способа. Например, через грязные руки (прямой способ передачи), дверные ручки, белье и посуда (косвенный способ передачи). Самый активный пик заражений брюшным тифом приходится на летний период и осень. Заразиться этим заболеванием могут абсолютно все люди, так как иммунизацию имеют только те, кто в легкой форме переболел брюшным тифом.
к содержанию ↑
Симптомы брюшного тифа
При попадании бактерии-возбудителя брюшного тифа вначале проходит инкубационный период, который может длиться от 3 дней и до 25 дней. Данное заболевание может развиваться как постепенно, так и быть в острой форме. Очень часто наблюдается медленный подъем температуры тела, которая достигает своих высоких значений на 4-6-й день болезни. Также имеются следующие основные симптомы брюшного тифа: быстрая утомляемость, бессонница, снижение аппетита, общая слабость, мышечная и головная боль.
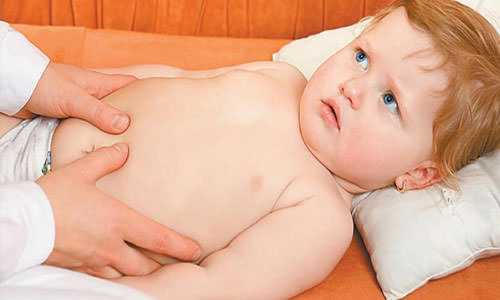
У маленьких детей брюшной тиф может привести к летальному исходу
Постепенное увеличение температуры приводит к усилению всех симптомов интоксикации: полное отсутствие аппетита, очень сильная слабость, которая заставляет человека постоянно находиться в постели, ухудшение сна, задержка стула. В первые дни также может наблюдаться сухость и бледность кожи. Характерным симптомом брюшного тифа является и внешний вид языка. Он утолщается, на нем видны отпечатки зубов, примерно со второй недели болезни появляется налет черного цвета. Края и боковые части языка не имеют такого налета.
На 8-9-й день могут появиться высыпания на коже, которые представляют собой пятна красного цвета, диаметром до 3 мм. Если надавить, то наблюдается кратковременное побледнение такого пятна. Также имеется эффект «подсыпания», когда на участках, где сыпь уже прошла, наблюдаются новые очаги. При тяжелом течении болезни у больного может быть спутанность сознания, бред и нарушение ориентации в пространстве, отрешенный взгляд. При пальпации живота имеется его безболезненность, но наблюдается увеличение печени и селезенки. Отмечают гипотонию, приглушенность сердечных тонов.
Что касается пульса, то может иметь место брадикардия, то есть температура тела не соответствует частоте пульса. После того как температура начинает снижаться, наблюдается улучшение общего состояния заболевшего брюшным тифом. Рецидив заболевания может начаться по прошествии нескольких дней и даже недель, и его течение уже более легкое.
Течение заболевания брюшной тиф разделяют на легкую степень тяжести, среднетяжелую степень, тяжелую и особо тяжелую. Могут наблюдаться также и атипично протекающие формы этой болезни, и которые делятся на абортивный тиф и на тиф легчайшего течения. Стоит заметить, что у людей разных возрастов данное заболевание будет протекать с некоторыми особенностями.
к содержанию ↑
Последствия и осложнения
Развитие особо тяжелой формы брюшного тифа и наличие этой болезни у маленьких детей может привести к летальному исходу. До изобретения антибиотиков это заболевание считалось смертельным. Также последствием считается бактерионосительство и повторное заражение. Даже несмотря на применение достаточно сильных антибиотиков во время лечения, возбудитель брюшного тифа может остаться в желчных протоках печени.

Соблюдение личной гигиены поможет избежать заражения
Наиболее тяжелым осложнением брюшного тифа считается кишечное кровотечение. Также может развиться перфорация кишечной стенки, что приводит к перитониту. Способствует брюшной тиф и развитию пневмонии, цистита, холецистита, отита.
к содержанию ↑
Диагностика и лечение брюшного тифа
На ранних стадиях заболевания можно определить наличие возбудителя брюшного тифа с помощью анализа крови на брюшной тиф. Кроме этого, данный диагноз может подтвердить и посев на питательную среду. Кал и моча обязательно подвергаются бактериологическому анализу. Необходимые исследования проводят также для того, чтобы отличить брюшной тиф от других схожих заболеваний, например, малярии, пневмонии, туберкулеза, сепсиса и др.
Вспомогательной диагностикой считается серологическое исследование с помощью РПГА. Такой анализ проводят как с первых дней болезни, так и в более поздние сроки заболевания. РПГА с эритроцитарным брюшнотифозным Vi-диагностикумом используют для того, чтобы отобрать подозрительных лиц на бактерионосительство.
В случае подтверждения диагноза брюшной тиф человек сразу должен быть госпитализирован в стационар лечебного учреждения, так как он должен постоянно находиться под наблюдением врачей. Обязательно соблюдение постельного режима, даже после снижения температуры тела. Только если нормальная температура тела держится дольше десяти дней, больному можно сидеть и вставать. Для контроля течения болезни регулярно сдается кровь на брюшной тиф.
Препараты, которые назначаются для лечения брюшного тифа, это в обязательном порядке антибиотики, например, таблетки левомицетина, ампициллина и бисептола. Если интоксикация организма тяжелая, тогда назначают специальные лекарства — дезинтоксационные смеси. Их вводят инфузионно внутривенно. При наличии других симптомов могут также назначаться сердечно-сосудистые и седативные препараты, а также витаминные комплексы.
Важную роль для восстановления организма при брюшном тифе играет и диета, которая должна быть легкоусвояемой, полужидкой и высококалорийной. Это могут быть мясные бульоны, кисломолочные продукты, паровые котлеты, каши, кроме пшенной и натуральные соки.
к содержанию ↑
Профилактика

Отвар черной смородины и шиповника уменьшит симптомы болезни
Соблюдая специальные профилактические меры, можно обезопасить себя от заболевания брюшным тифом. Система здравоохранения разработала необходимый комплекс мероприятий, который подлежит обязательному контролю. К таким мероприятиям относят: все пациенты, проходившие лечение от брюшного тифа, после неоднократных отрицательных анализов крови, кала, мочи и содержимого двенадцатиперстной кишки, еще в течение трех месяцев в поликлинике регулярно должны сдавать анализы. Если выявлен очаг инфекции, проводятся специальные мероприятия по его дезинфекции. После контакта с больным, у которого диагноз брюшной тиф, обязательно наблюдаться у врача в течение 21 дня, во время которых также проводят тщательное исследование кала, мочи и крови.
Прививку против брюшного тифа проводят при наличии эпидемических показаний. Для детей это возраст 3-7 лет, особенно если они живут в регионах, где можно часто наблюдать вспышки этого заболевания. Для туристов, которые планируют совершить путешествия в страны Африки и Азии также рекомендуется сделать прививку от брюшного тифа.
Существует три вида вакцин против данного заболевания: Тифим ВИ является полисахаридной вакциной и делается детям старше 5 лет, ревакцинация необходимо провести еще раз; Вианвак — жидкая полисахаридная вакцина российского производства, назначается детям старше трех лет, ревакцинация в течение последующих трех лет; Вакцина брюшнотифозная спиртовая сухая — назначается для проведения вакцинации против брюшного тифа у взрослых, ревакцинация еще раз через два года.
Индивидуальная профилактика подразумевает соблюдение норм гигиены, что касается человека и продуктов питания. Очень тщательное мытье всех фруктов и овощей, пастеризация молока и термическая обработка мясных продуктов.
к содержанию ↑
Народные методы лечения брюшного тифа
Стоит учесть, что народные средства лечения брюшного тифа должны использоваться только после лечения в стационаре. Все методы народной медицины помогают уменьшить симптомы болезни или устранить остаточные явления. Очень хорошо использовать корень аира, который обладает бактерицидным действием. Еще в давние времена его применяли для лечения таких болезней, как холера, тиф и грипп. Наблюдаются положительные эффекты после применения следующих продуктов: отвар черной смородины и шиповника, натуральные соки, все кисломолочные продукты, дрожжи с пивом.
к содержанию ↑
Видео
simptom.org