Опухоли и опухолевидные образования кожи. Гранулема на пальце руки фото
Гранулема кожи и рак
Эозинофильная гранулема кожи представляет собой доброкачественное поражение кожных покровов и костей. В большинстве случаев у пациентов наблюдается образование инфильтратов (замкнутых капсул с жидким содержимым) в коже и костной ткани лицевой области. Заболеванию преимущественно подвержены мужчины старшего возраста. Диагностика патологии осложняется бессимптомным протекаем первичного этапа.
По своей сути болезнь находится на грани между деструктивным и онкологическим процессом.
Получите цены Минздрава Израиля
Введите данныеи получите прайс на Viber, WhatsApp или Telegram
Причины
На сегодняшний день достоверная причина развития заболевания неизвестна. Но многие специалисты указывают на следующие предрасполагающие факторы:
- Травматические повреждения кожных покровов, включая укусы насекомых и пауков. В эту категорию входят также травмы на производстве.
- Хронические инфекционные болезни, вызывающие системное снижение иммунитета.
- Высыпания на эпидермисе вследствие приема большого количества медикаментозных средств (антибиотиков, кортикостероидов).
- Наличие у пациента аллергических реакций.
Патогенез
Болезнь развивается на фоне снижения иммунной реакции организма. В кожных покровах постепенно формируется ограниченный участок инфильтрации. Постепенно такая капсула заполняется прозрачной жидкостью с высоким содержанием лейкоцитов. В последующем, содержимое капсулы приобретает коричневый оттенок.
В дальнейшем гранулема кожи может переходить в множественную форму, когда образовывается одновременно несколько инфильтратов.
Чем опасна гранулема кожи?
Основная опасность заболевания кроется в гранулематозном поражении внутренних органов и костной системы. У таких пациентов могут наблюдаться следующие осложнения:
- Разрыв капсулы и проникновение серозного содержимого в близлежащие ткани. При этом у больных может развиваться местная воспалительная реакция.
- Нагноение кисты из-за инфицирования патологической области.
- Травматическое повреждение соседних нервных окончаний и кровеносных сосудов. В таких случаях больной может жаловаться на периодические приступы боли.
Первые признаки болезни
Наиболее распространенной жалобой пациентов с эозинофильной гранулемой является болевой приступ, который усиливается в ночное время и во время передвижения человека.
Местные проявления недуга ограничиваются незначительной сыпью кожных покровов. Высыпания имеют такие виды:
- Ксантомы – это мелкие папулы (пузырьки) с включениями коричневой или желтой жидкости. Такие элементы, как правило, возвышаются над кожным покровом.
- Геморрагические элементы. В таких случаях у пациента обнаруживаются папулы с кровянистым содержимым.
- Узелковое поражение в виде опухолеобразных уплотнений кожного покрова.
Зрелые симптомы
Гранулема кожи на поздних стадиях проявляется такой клинической картиной:
- Увеличение инфильтративных очагов. Их размер может достигать нескольких сантиметров в диаметре.
- Слияние нескольких гранулем в одну. При этом формируется соответственно многоячеечная капсула.
Внешние признаки недуга заключаются в периодическом подъеме температуры тела к субфебрильным показателям, плохом самочувствии, хроническом недомогании и потери аппетита.
Диагностика
Для установления диагноза пациенту назначают проведение следующих мероприятий:
- Рентгенографическое обследование, которое позволяет определить наличие гранулемы в костной ткани.
- Пальпация кожных покровов в области патологии. Во время пальцевого ощупывания врач выясняет размер и консистенцию кожных инфильтратов.
- Общий анализ крови, в которой констатируют повышение показателей СОЕ и количества лейкоцитов.
- Гистологический анализ гранулематозного содержимого. Специалист, с помощью шприца, проводит забор жидкости для последующего лабораторного исследования. Этот метод называется биопсией. Она устанавливает окончательный диагноз.
Может ли перейти в рак?
Данное заболевание принципиально отличается от онкологического поражения кожных покровов. В редкостных случаях различные внешние раздражители могут провоцировать то, что гранулема кожи трансформируется в рак.
В онкологии существуют следующие факторы риска:
- Генетическая предрасположенность, когда один из прямых родственников пациента имел раковую опухоль.
- Периодическое воздействие ультрафиолетового излучения. Врачи не рекомендуют людям с проблемами кожи длительное время находиться под прямыми солнечными лучами.
- Хроническая травма эпидермиса, особенно в области родимых пятен и невусов.
Современное лечение
В передовых клиниках терапия заболевания проводится такими методами:
Консервативное лечение
Медикаментозная терапия осуществляется в виде мазей местного применения и таблетированных средств общего воздействия. Действующими веществами при этом выступают кортикостероиды и сульфаниламиды, которые устраняют локальный воспалительный процесс.
Малоинвазивные (малотравматические) способы лечения
При этом пациенту может проводиться электрокоагуляция гранулемы, которая заключается в разрушении пораженных тканей электрическим током.
К малотравматичным технологиям относится также лазеротерапия. Методика позволяет точечно расплавить патологическую ткань с помощью лазерного луча.
В последнее время удаление гранулемы все чаще осуществляется посредством глубокого замораживания жидким азотом.
Все малоинвазивные вмешательства проводятся под местной анестезией.
Хирургический кюретаж
Традиционное радикальное выскабливание гранулемы рекомендуется проводить при значительных размерах инфильтрата и сопутствующем поражении костей. В ходе операции хирург удаляет капсулу и ее содержимое. По завершении манипуляции специалист зашивает рану.
Прогноз
Болезнь является доброкачественным новообразованием и поэтому прогноз считается позитивным. Практически в 100% случаев врачам удается добиться полноценного выздоровления пациента.
По статистике, лечение эозинофильных гранулем затяжное, требующее неоднократной смены терапевтической тактики. При этом терапию, как правило, начинают с медикаментозного воздействия, а в последствие переходят к хирургическим методикам.
Специфических профилактических мероприятий врач не может предложить. Это связано с тем, что гранулема кожи – это заболевание с неустановленной этиологией.
orake.info
Опухоли и опухолевидные образования кожи
Опухоли и опухолевидные образования кожи составляют 15,5 %. Бородавки больные обычно лечат у дерматологов и к хирургам обращаются для иссечения их при необычном течении, рецидивах или осложнениях.Распознать пиогенную гранулему легко, если врач когда-нибудь ее видел. Это небольшое опухолевидное образование, возвышающееся над кожей, малиново-бордового цвета с кровоточащими грибовидными грануляционными разрастаниями. Дифференцировать пиогенную гранулему нужно от истинной ангиомы и эпидермального плоскоклеточного, язвенного типа рака. При раке край опухоли возвышенный, плотный, грануляционные разрастания с некротическими пятнами, а в центре постепенно образуется кратерообразное углубление, не свойственное пиогенной гранулеме. В сомнительных случаях необходима консультация онколога.
Лечение пиогенной гранулемы заключается в выжигании ее термокаутером или жидким азотом или же удаление хирургическим путем. Последнее, как показывает опыт, более целесообразно, так как почти половина пациентов до операции подвергались безуспешным прижиганиям. Иссечение гранулемы производится под местной инфильтрационной или проводниковой анестезией 0,5— 1% раствором новокаина. Кратковременное обескровливание хирург обеспечивает прижатием пальцевых артерий своей левой рукой.
 Рис. 68. Пиогенная гранулема
Рис. 68. Пиогенная гранулема
Рис. 69. Невоидная роговая киста I пальца левой кисти.
Скальпелем надсекается край кожи и удаляется опухоль вместе с питающей ножкой. Рана осматривается, очищается от грануляций, обрабатывается спиртом и зашивается. Эпителиальные кисты — образования, стенки которых состоят из эпителия, эпидермиса или его придатков, а содержимое — из роговых масс, иногда с примесью жировых веществ.
Отличают врожденные и вторичные ретенционные кисты, появляется как следствие травмы и других причин. Первые встречаются редко, вторые — часто. У нас есть одно наблюдение невоидной кисты.
У военнослужащего Д., 35 лет, с детства, на ладонной поверхности над межфаланговым суставом I пальца левой кисти было образование наподобие бородавки, которое постепенно увеличивалось. Несколько раз производилось выжигание, но опухоль вновь вырастала, стала сильнее возвышаться над кожей и мешать (рис. 69).
Произведено иссечение опухоли в пределах здоровой ткани. Заключение патогистолога: «невоидная роговая киста».
Вторичные эпителиальные ретенционные кисты на пальцах и кисти встречаются часто; они образуются обычно на месте бывшей травмы, когда в глубину тканей имплантируется кусочек кожи, который постепенно инкапсулируется. Содержимое кисты состоит из распавшихся эпителиальных клеток, секрета сальной железы и серозной жидкости, богатой жиром и холестерином. Они бывают различного размера и формы, но чаще округлые (рис. 70), и располагаются на ладонной поверхности. Консистенция их эластичная; они не спаяны с кожей, безболезненны и не воспалены.
Дифференцировать эпителиальную кисту нужно от липомы, дермоидной кисты, атеромы, синовиомы. Рентгенография способствует уточнению диагноза почти при всех видах опухолей и опухолеподобных образований.
Нередко диагноз уточняется только после операции и гистологического исследования. Лечение — иссечение опухоли по общим правилам. Прогноз благоприятный.
Неуточненный диагноз способствует неправильным рекомендациям и действиям хирурга. В нашей практике имеются три наблюдения дермоидной кисты. Причина их возникновения неясна.
 Рис. 70. Эпителиальная киста III пальца.
Рис. 71. Кожно-бородавчатый рог II пальца правой кисти.
Рис. 70. Эпителиальная киста III пальца.
Рис. 71. Кожно-бородавчатый рог II пальца правой кисти.
Клиническая картина напоминала сначала костный панариций. Один больной с этим диагнозом был трижды оперирован, а затем ему была предложена ампутация пальца. Мы произвели ему экскохлеацию кисты и частичную резекцию дистальной фаланги с хорошим исходом.
Диагноз дермоидной кисты уточняется совместно с рентгенологом на основании продолжительности заболевания, периодических обострений воспалительных явлений, шарообразной деформации фаланги, вялого течения раны после вскрытия «панариция», выделений салообразных масс.
Операция состоит в удалении кисты с иссечением прилегающих мягких тканей.
Кожный рог — разновидность бородавки с непропорционально большим кератозным компонентом — чаще наблюдается в старческом возрасте.
Лесоруб М., 54 лет, обратился по поводу мешающей и обезображивающей опухоли на дистальной фаланге указательного пальца правой кисти (рис. 71). На боковой поверхности от основания ногтя в сторону III пальца торчит рог длиной 13 мм. На кончике его слегка кровоточащее поверхностное изъязвление. Основание рога широкое, упругой консистенции, малоподвижное, безболезненное. Пациент неоднократно «выжигал», «скусывал» и «выстригал» это образование, но рог снова вырастал; ему предлагали ампутировать палец.
При рентгенологическом исследовании правой и левой кисти костной патологии не обнаружено; опухолевидное образование состоит из мягких тканей. С диагнозом «кожнобородавчатый рог» больной консультирован в онкологическом диспансере. Специалисты высказались за доброкачественный характер образования.
Больного оперировали под проводниковой анестезией с обескровливанием у основания пальца. При иссечении обнаружилось, что в центре разрастания имеется тяж плотной консистенции, идущий в угол ногтевого ложа. Ноготь резецирован, разрастание удалено в пределах здоровой ткани, сосуды лигированы, изъян кожи закрыт свободным лоскутом. Давящая асептическая повязка. Лоскут прижил. Выздоровление. Заключение патогистолога: "кожнобородавчатый рог. Через два года пациент здоров, рецидива опухоли и деформации пальца нет, функция в полном объеме.
Атеромы наблюдаются только на тыле кисти и изредка на тыле пальцев, так как в коже ладонной поверхности сальных желез нет, и атером здесь не бывает. Это ретенционная киста сальной железы, расположенная в толще самой кожи. Атеромы обычно имеют округлую форму, упруго-плотную консистенцию. Они малосмещаемы, безболезненны, спаяны с кожей. Дифференцировать их приходится е липомой, фибромой, ганглием, но все указанные опухоли располагаются не в коже, а в глубжележащих тканях и не склонны к воспалению и рецидиву. Лечение атером заключается в вылущении опухоли вместе с капсулой под местной инфильтрационной анестезией (до обезболивания синькой намечается разрез кожи). При наличии воспалительных явлений не следует оперировать атерому; необходимо выждать 2—3 нед, проводя в это время подготовку кожи кисти.
Е.В.Усольцева, К.И.Машкара Хирургия заболеваний и повреждений кисти
medbe.ru
В чем скрывается опасность пиогенной гранулемы?
Пиогенными называют гранулемы, которые растут на участке коже или слизистой оболочки после незначительных травм. Пиогенную гранулему еще называют ботриомикомой, телеангиэктатической гранулемой и гемангиомой грануляционного типа. Пиогенная гранулема пугает пациентов своим быстрым ростом и тревожащей яркой окраской. Задача врача состоит в том, чтобы обязательно проверить гранулему и убедиться, что за ней не скрывается злокачественная опухоль. Какие причины развития пиогенной гранулемы? Основные методы лечения пиогенной гранулемы узнайте на estet-portal.com.
Места локализации и причины развития пиогенной гранулемы
Пиогенная гранулема образуется в месте повреждения кожи из-за усиленного роста капилляров и отека окружающей это место ткани. Пиогенные гранулемы развиваются очень быстро, в течение нескольких недель, и выглядят как коричневые, синевато-черные или даже алые образования, похожие на узелки, слегка приподнятые над поверхностью кожи.
Обычно они появляются на лице, на руках – особенно на пальцах, но могут развиться и на губах, на слизистой оболочке носа. Покрывающая их кожа очень тонкая, поэтому при малейшем повреждении пиогенные гранулемы кровоточат.
Иногда пиогенные гранулемы довольно больших размеров могут развиваться у беременных женщин, причем по необъяснимым причинам, на любых частях тела и даже на деснах, отмечает estet-portal.com. В основном это заболевание отмечается у молодых людей до 30-летнего возраста. Врачи отмечают, что пиогенные гранулемы могут увеличиваться в размерах, затем спонтанно уменьшаться и даже исчезать сами собой. Иногда пиогенная гранулема возникает на фоне телеангиэктатической ангиомы или невуса.
Среди причин, вызывающих появление пиогенных гранулем, выделяют несколько, наиболее часто предрасполагающих к их развитию.
Причины развития пиогенной гранулемы:
- микротравмы,
- беременность,
- гормональные нарушения,
- лазерное лечение винных пятен,
- прием изотретиноина, ретиноидов.
Диагностика и методы лечения пиогенной гранулемы
При обращении пациента врач должен осмотреть образование с помощью дерматоскопа, сделать биопсию и убедиться, что имеет дело именно с пиогенной гранулемой, дифференцируя ее с меланомой, гемангиомой, базальноклеточной карциномой, бациллярным ангиоматозом, бородавками, саркомой Капоши, плоскоклеточным раком.
Следует предложить пациенту варианты лечения в зависимости от места расположения пиогенной гранулемы, чтобы исключить ее дальнейшее травмирование, поскольку это вызывает ее сильную кровоточивость.
Чаще всего лечение пиогенной гранулемы осуществляется хирургическим путем. В зависимости от локализации образования и его размеров применяют криодеструкцию или лазерное лечение.
Импульсный лазер на красителях эффективен для лечения небольших образований, особенно у детей. При более крупных пиогенных гранулемах применяют углекислотный лазер. Обычно операция переносится хорошо и даже не требует анестезии.
Пациента нужно предупредить о важности послеоперационного ухода (от 2 до 6 недель, пока рана полностью не заживет), а также о вероятности рецидивов заболевания и возможном образовании рубца на месте удаления пиогенной гранулемы. Послеоперационный уход после лечения пиогенной гранулемы состоит в ежедневном промывании кожи и наложении мази с антибиотиком.
estet-portal.com
Кольцевидная гранулёма - причины, симптомы, диагностика, лечение, фто
Кольцевидной или анулярной гранулемой называют медленно прогрессирующий дерматоз, неявного происхождения. Для этого кожного заболевания характерно образование кольцевидных очагов поражения.
Кольцевидная гранулема может образоваться у людей любого возраста, однако, чаще данный дерматоз наблюдается у детей и женщин. Очаги поражения на коже при этом заболевании могут существовать голами, не причиняя особого беспокойства больному, а затем внезапно исчезнуть.
Причины возникновения
К настоящему времени выявить причины, вызывающие образование кольцевидной гранулемы, выявить не удалось. Считается, что данный дерматоз – это реакция кожи, инициируемая различными факторами.
Есть основания предполагать связь между развитием гранулемы и такими хроническими заболеваниями, как саркоидоз, туберкулез, ревматизм. Причем гранулематозный процесс инициируется не инфекцией, а своеобразной реакцией кожи на заболевание.
Существенную роль в развитии гранулемы, несомненно, играют эндокринопатии. В частности, нарушения метаболизма углеводов. Кстати нужно упомянуть, что нарушение белкового метаболизма приводит к развитию амилоидоза кожи. Нет оснований отрицать и связь между развитием гранулемы и различными заболеваниями соединительной ткани (к примеру, очаговая склеодермия, муциноз кожи и др.).
Кольцевидная гранулема может развиться на месте татуировок, после удаления бородавок или на месте высыпаний после перенесенного опоясывающего лишая. Иногда гранулемы образуются на рубцовых тканях.
Клинические проявления
В дерматологии принято выделять несколько клинических форм анулярной гранулемы:
- подкожную;
- локализованную;
- диссеменированную;
- перфорированную.
Подкожная форма
Подкожная анулярная гранулема чаще всего наблюдается у детей раннего возраста. После 7 лет этот вид гранулемы образуется исключительно редко. Проявляется дерматоз образованием множественных или единичных дермальных (реже подкожных) узлов. Высыпания при этой форме дерматоза появляются на коже голеней, предплечий, кистей и пальцев, особенно же часто узлы образуются на голове в волосистой части. Иногда гранулемы образуются в области глаза, обычно, на верхнем веке.
Узлы, расположенные на коже конечностей могут быть, как подвижными, так и плотно связанными с подлежащими тканями. Узлы на голове практически всегда неподвижны.
Локализованный тип
Это распространенная форма анулярной гранулемы. У 90% больных детского возраста развивается именно локализованная форма заболевания.
У большинства пациентов образуется единичный очаг поражения на коже конечностей. Иногда очагов на коже бывает несколько, но их число всегда ограничено.
Стоит знать! У 60% больных гранулемы образуются на кистях или предплечьях, у 20% — на стопах и голенях. Еще у 20% высыпания появляются на других частях тела, обычно, в районе крупных суставов.
Высыпания представляют собой плотные папулы цвета здоровой кожи (иногда наблюдается незначительное покраснение). Располагаются папулы в форме дуги или кольца, причем, в центре очага кожа, как правило, остается здоровой.
Очаги гранулемы могут разрастаться по периферии, часть высыпаний может самопроизвольно разрешаться, а затем рецидивировать вновь. Чаще всего, кольца гранулемы имеют диаметр от 2 до 5 сантиметров, в редких случаях очаги поражения разрастаются до очень больших размеров. Очертания очагов практически всегда округлые, редко образуются гранулемы неправильной формы. Центральная часть, как правило, несколько запавшая.
Диссеминированный тип
 Данная форма гранулемы кольцевидной встречается, в основном, у взрослых пациентов. Высыпания появляются по всему телу в виде папул фиолетового оттенка или цвета здоровой кожи, т.е по внешнему виду они могут напоминать перламутровые папулы полового члена. Высыпания, чаще, появляются на коже конечностей и туловища.
Данная форма гранулемы кольцевидной встречается, в основном, у взрослых пациентов. Высыпания появляются по всему телу в виде папул фиолетового оттенка или цвета здоровой кожи, т.е по внешнему виду они могут напоминать перламутровые папулы полового члена. Высыпания, чаще, появляются на коже конечностей и туловища.
Для данной формы заболевания характерен полиморфизм высыпаний, папулы могут располагаться рассеяно или сливаться в обширные очаги.
Перфорирующая форма
Это самая редкая разновидность кольцевидной гранулемы, она отмечается только у 5% всех пациентов с этим заболеванием. Обычно высыпания появляются на пальцах и коже кистей. Сыпь представляет собой папулы с роговыми пробками и желеобразным содержимым. По мере выделения содержимого папул, высыпания преобразуются в элементы с кратерообразным вдавлением по центру, покрытые корками.
Позднее на месте высыпаний при перфорированной гранулеме могут развиться атрофические рубцы – бледные или, напротив, гиперпигметированные, а иногда могут появляться и келоидные рубцы.
Важно! При всех формах анулярной гранулемы субъективные ощущения отсутствуют. Появление высыпаний не сопровождается ни болевыми ощущениями, ни зудом.
Методы диагностики
Поскольку клинические проявления кольцевидной гранулемы достаточно специфичны, то диагностика, в большинстве случаев, затруднений не вызывает. Если же случай сомнительный, то необходимо провести биопсию кожи и последующее гистологическое исследование полученного материала.
При изучении биоптата под микроскопом выявляются очаги некробиозов, расположенные в соединительной ткани. В них наблюдаются отложения муцина, в тканях присутствуют гистиоциты, лимфоциты и многоядерные клетки. В дерме отчетливо видны признаки гранулематозного воспаления.
Лечение
Лечение кольцевидной гранулемы проводят следующими методами:
- При выявлении сопутствующих заболеваний (хронических инфекций, нарушений обмена и пр.) необходимо их упорное лечение.
- Применяются препараты для улучшения микроциркуляции – Ретинол, Токоферол, Эргокальциферол.
- Назначается витаминотерапия – витамины группы B, аскорбиновая кислота.
- Достаточно эффективна методика, заключающаяся в обкалывании очагов кольцевидной гранулемы Дапсоном, Триамцинолоном Ацетонидом, Гидроксихлорохином.
- Используются мази с высокой концентрацией топических стероидов. Эти препараты назначают непродолжительными курсами с перерывами.
- Используют и лечение гранулемы холодом. Например, проводят орошение пораженной кожи хлорэтилом до тех пор, пока на коже не образуется слой «инея». Процедуры проводятся раз в неделю, полный курс составляет по 3-5 процедур на каждый из очагов гранулемы.
Лечение народными методами
 Настойку чистотела применяют для лечения заболевания.
Настойку чистотела применяют для лечения заболевания.Существуют и народные рецепты, которые могут помочь в лечении кольцевидной гранулемы.
Лечение гранулемы настойкой чистотела. Необходимо купить или самостоятельно приготовить 30% настойку чистотела и смешать ее с равным количеством аптечного глицерина. Смачивать в полученной смеси ватный диск или кусок марли и прикладывать компресс к очагам поражения при кольцевидной гранулеме. Держать компресс не менее 2 часов. Кстати, такое растение как чистотел эффективно помогает при лечение также кандидоза кожи паховых складок, вирусных экзантем, микоза кожи рук и пр.
Лечение гранулемы морской солью. Взять морскую соль, смолоть ее в кофемолки до получения мелкого порошка и смешать с яичным желтком до кремообразной консистенции. Наносить на очаги поражения на полчаса, затем смыть аппликацию и смазать кожу вазелином или питательным кремом.
Прогноз и профилактика
Прогноз при кольцевидной гранулеме благоприятный. Заболевание может регрессировать самостоятельно, лечение консервативными методами, также, достаточно результативно.
Профилактика образования анулярных гранулем заключается в своевременном выявлении и упорном лечении хронических инфекционных заболеваний, нарушения обменных процессов, а также в защите кожи от повреждений.
dermalatlas.ru
Пиогенная гранулема - причины, лечение у хирурга
Звоните и записывайтесь! Всегда будем рады помочь Вам!
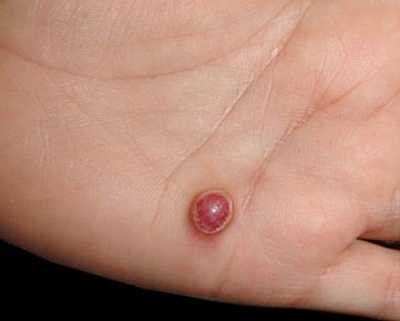
Пиогенная гранулема представляет собой образование чаще темно-вишневого цвета (но не всегда), часто – на ножке, небольшого (до 1 см в диаметре).
Обычно оно мокнет, отделяя сукровицу. В обиходе её часто называют "дикое мясо".

На фото - пиогенная гранулема, развившаяся после укола о шип розы.
Причины пиогенной гранулемы
– ответ тканей на травму (укол, небольшой порез и т.п.). После травмы ранка может почти зажить, но совсем не заживает, и постепенно начинает расти гранулема. Наиболее частая локализация – пальцы кистей и стоп, ладонная поверхность кистей и подошвенная поверхность стоп.
| Консультация хирурга на первичном приеме | 1100 |
| Оперативное лечение (удаление) | 2500* |
Лечение пиогенной гранулемы
– хирургическое. Консервативные мероприятия (применение мазей, зеленки и т.п.) никогда не дают положительных результатов. Под местной анестезией образование иссекают, выскабливают его основание острой «ложкой», накладывают швы (см. видео ниже). После адекватной операции рецидивы крайне редки.
| г. Москва, улица Арбат, д. 23, стр. 2 | Арбатская Смоленская | Запись на прием: +7(495) 532-57-12; Вызов врача на дом: +7(926) 231-73-63; |
www.varikoz.biz
Пиогенная гранулема
Пиогенная гранулема (ботриомикома) – доброкачественное, быстроразвивающееся новообразование, похожее на опухоль и состоящее из грануляционной ткани с большим количеством расширенных, пролиферирующих капилляров. Наиболее часто пиогенные гранулемы локализируются на пальцах рук, кистях, стопах, лице (щеки, губы), иногда – на гениталиях, веках и слизистых оболочках.
Симптомы пиогенной гранулемы
Как правило, это новообразование имеет округлую форму, гладкую или крупнозернистую поверхность, располагается на ножке. Размер чаще всего не превышает 1,5-3 см в диаметре, цвет – красный или коричневатый. В большинстве случаев пиогенная гранулема одиночна, реже встречаются множественные образования.
Вначале пиогенная гранулема растет, после чего может уменьшаться в размерах. Данные новообразования могут легко кровоточить, эрозироваться, некротизироваться. При отсутствии лечения ботриомикома может существовать много лет, не имея тенденции к спонтанному регрессу.
Причины пиогенной гранулемы
Считается, что пиогенные гранулемы возникают в ответ на механические травмы – порезы, уколы, ожоги и т.д. Определенную роль в образовании этих элементов играет стафилококковая инфекция. Также данное заболевание связывают с гормональными нарушениями, лечением ретиноидами.
Диагностика пиогенной гранулемы
В основном, постановка диагноза при пиогенной гранулеме не представляет затруднений и основывается на клинической картине. Некоторые трудности возникают при атипичных гранулемах (множественные, гигантские), гранулемах нехарактерных локализаций, в запущенных случаях при присоединении вторичной инфекции. В таких ситуациях проводится гистологическое исследование.
Лечение пиогенной гранулемы
Лечение пиогенной гранулемы проводится посредством оперативного вмешательства одним из следующих способов:
В большинстве случаев результат операции – благоприятный. При недостаточном удалении пиогенной гранулемы могут возникать рецидивы.
Стоит отметить, что консервативные методы при лечении пиогенной гранулемы не дают положительных результатов, поэтому рекомендуется сразу проводить хирургическое лечение. Также не приносит должного эффекта лечение пиогенной гранулемы народными средствами.
womanadvice.ru
Кольцевидная гранулема – причины, лечение, народные средства
Кольцевидная гранулема относится к числу сложных болезней, причина возникновения которой окончательно не выяснена. Это хроническая кожная болезнь, характеризующаяся возникновением небольших плотных возвышающихся узелков, формирующих кольцо с нормальной или несколько западающей в центре кожей.

Причины возникновения и симптомы кольцевидной гранулемы
Врачи считают, что на развитие болезни оказывают влияние инфекции. Предполагается, что это может быть реакция иммунной системы, сопровождающаяся нарушением клеточного иммунитета и аллергической реакцией замедленного типа. Чаще всего кольцевидная гранулема развивается на фоне:
- Генетической предрасположенности;
- Саркоидоза;
- Проведения туберкулиновых проб;
- Туберкулеза;
- Ревматизма;
- Травм;
- Укусов клещей и других насекомых;
- Солнечных ожогов;
- Аутоиммунного тиреоидита;
- Сахарного диабета;
- Длительного приема витамина D.
Довольно часто патология развивается на месте рубцов и татуировок, после опоясывающего лишая и бородавок. Также болезнь часто связывают с нарушением углеводного обмена.
Кольцевидная гранулема у детей и взрослых проявляется желтоватыми узелками в одно или несколько колец.Чаще всего они формируются на ногах, стопах, кистях и пальцах руки обычно не вызывают зуд или боль.
Виды кольцевидной гранулемы
Выделяют две формы кольцевидной гранулемы. При типичном течении болезни поражаются кожные покровы коленей, кистей, стоп (тыльная сторона). Иногда папулы возникают на ягодицах, шее и в зоне предплечья. У диабетиков и пожилых людей они могут локализоваться на верхних и нижних конечностях и на туловище.
Атипичную форму кольцевидной гранулемы можно условно разделить на:
- Подкожную, при которой появляется множество узлов в области предплечий, локтей, на пальцах,тыльной стороне кистей, иногда – на верхних веках и волосистой части головы. Развивается подкожная форма кольцевидной гранулемы у детей младше 6 лет, чаще – у девочек;
- Диссеминированную, обычно проявляющуюся у взрослых.Этой форме соответствуют множественные, рассеянные высыпания, а папулы обычно имеют телесный или фиолетовый цвет. Лечение этой формы кольцевидной гранулемы обычно продолжительное;
- Перфорирующую, возникающую в большинстве случаев после кожных травм. Как правило, для этой формы характерны пробки в центре кольца, а из узелков время от времени выделяется желатиноподобная субстанция. После заживления кожа покрывается коркой с небольшой вмятиной в центре очага, после чего появляются рубцы. В будущем папулы могут превратиться в бляшки большого размера.

Диагностика и лечение кольцевидной гранулемы
Клинические проявления болезни легко распознаются. Обычно диагноз подтверждает дерматолог при визуальном осмотре. В отдельных случаях требуется гистологическое исследование биологического материала.
До проведения обследования не следует распаривать, ковырять, растирать щеткой и жесткой мочалкой или пытаться выдавливать высыпания. Также нельзя их «высушивать» под солнечными лучами и облучать УВЧ-лампой.
Во многих случаях лечение кольцевидной гранулемы не требуется, и болезнь проходит самостоятельно. Для ускорения исчезновения сыпи часто используют наружные средства – кортикостероиды,поверх которых накладывают водонепроницаемые повязки.
Лечение единичных очагов патологии проводят с использованием гидрокортизоновой мази с ихтиолом и фонофореза. Также проводится терапия, которая способствует нормализации иммунной системы и тормозит процесс образования антител. На фоне наружного лечения и мер, повышающих иммунитет, важно лечить болезнь, на фоне которой развилась гранулема (сахарный диабет, туберкулез).
Из других способов лечения кольцевидной гранулемы можно выделить:
- Применение аскорбиновой кислоты, токоферол ацетата, витаминов группы В, средств с содержанием железа;
- Обкалываниепапул триамценолоном ацетонидом;
- Использование дапсона, ниацинамида, гидроксилорохина и изотретиноина;
- Использование хлорэтила для орошения пораженных участков, после которого они покрываются «инеем»;
- Применение угольной кислоты или жидкого азота;
- ПУВА-терапию – метод, включающий облучение кожи длинноволновым ультрафиолетовым излучением и использование псораленов.
Для проведения профилактики присоединения вторичной инфекции можно обрабатывать пораженные участки настойкой йода 2-3 раза в день. Если пораженный очаг расположен на ногах, не рекомендуется ходить босиком по открытому грунту.
Лечение народными средствами кольцевидной гранулемы считается малоэффективным, поскольку болезнь тесно связана с иммунитетом. Поэтому наружную терапию в виде обтираний, примочек или ванночек проводить не следует, а необходимо укреплять иммунную систему. Для этого рекомендуется:
- Принимать эхинацею в виде таблеток или настройки;
- Пить общеукрепляющие травные чаи и натуральные соки;
- Вести активный образ жизни.
Обычно кольцевидная гранулема излечивается в течение 1,5-2 лет в 60-80% случаев, а возникающие рецидивы, как правило, проходят быстрее первичных высыпаний. Прогноз болезни улучшает следование принципам здорового образа жизни.
zdorovi.net