Эхогенность почки — норма или результат патологических изменений? Эхогенность паренхимы повышена почек
Эхогенность почки, как оценка состояния почек
На сегодняшний день заболевания почек являются очень актуальной проблемой. Согласно данным статистических наблюдений, то количество людей с проблемами мочевыделительной системы значительно возрастает по сравнению с общей заболеваемостью.
 Патологические процессы в почка довольно коварны, это происходит потому, что протекают они практически всегда скрыто. Данные заболевания могут поражать и детей, и молодых людей. Выявляются почечные патологии довольно поздно- на стадии хронического течения почечной недостаточности, лечение уже практически не реально.
Патологические процессы в почка довольно коварны, это происходит потому, что протекают они практически всегда скрыто. Данные заболевания могут поражать и детей, и молодых людей. Выявляются почечные патологии довольно поздно- на стадии хронического течения почечной недостаточности, лечение уже практически не реально.
Диагностировать заболевания почек довольно непросто, для этого необходимо пройти специальную диагностику- УЗИ. Ультразвуковая диагностика является самым распространенным и безопасным методом установления патологий органов.
Ультразвуковая диагностика позволяет выявить наличие патологических изменений на самых ранних стадиях, что значительно повышает шансы пациента на выздоровление.
Информация о возможностях УЗИ
На диагностику уходит не более −20 минут, специалист ультразвуковой диагностики визуально оценивает вид почки, изучает ее структуру, а также выявляет отклонения от принятых норм. С помощью данного метода можно диагностировать наличие опухолевых процессов, конкрементов, кистозных образований, изменение размеров почек, их обструкцию и расширение.
Основные параметры, с помощью которых оценивается состояние органов на УЗИ:
- размер органа;
- месторасположение, контуры, форма органа;
- наличие мочекаменной болезни;
- эхогенность паренхимы почек;
- вероятность новообразований;
- симптомы воспалительных процессов;
- наличие злокачественных образований.
Ультразвуковое исследование позволяет установить диагноз следующих состояний:
- мочекаменной болезни;
- гидронефроза;
- пиелонефрита;
- амилоидоза;
- гломерулонефрита;
- поликистозной почки;
- доброкачественных новообразований.
Показания к УЗИ огранов
Как и любое другое скрининговое исследование, УЗИ почек необходимо проходить ежегодно.
Показаниями к внеочередному УЗИ является:
- наличие болевых ощущений в поясничной области;
- обнаружение изменений в анализе мочи;
- недержание мочи;
- приступообразные колики;
- отсутствие мочеиспускания;
- наличие болезненного и частого опорожнения мочевого пузыря;
- подозрение на опухолевый процесс в почках;
- воспалительные процессы в половых органах;
- травматическое повреждение поясничной области;
- изменение количества мочи.
Подготовка к УЗИ почек и расшифровка результатов
Особая подготовка к обследованию не требуется. Однако, существуют ряд определенных нюансов, которые могут помочь специалисту получить более четкую визуализацию органа.
Наверное, многим пациентам приходилось сталкиваться с тем, что после обследования им на руки выдается бланк с не совсем понятными терминами и заключением.
УЗИ не является тому исключением. Довольно часто специалист ультразвуковой диагностики не разъясняет пациенту все моменты в заключении. Причиной тому бывает банальная нехватка времен, а некоторые ссылаются, на то, сто все можно уточнить у личного лечащего врача.
Так или иначе, а знать, что же все-таки скрывается за этими причудливыми терминами в бланке УЗИ — нормально это или патология?
Информация о количестве почек
Большинство здоровых людей имеет две почки, но встречаются случаи, когда люди на протяжении всей жизни живут с одной и не догадываются об этом. Отсутствие почки с рождения называют аплазией, ее недоразвитие — гипоплазией.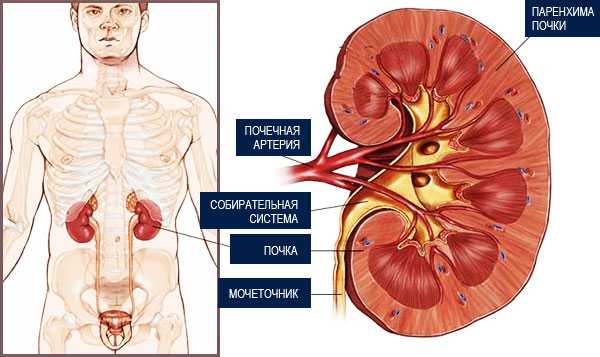
Существуют аномалии, когда почек бывает более двух, такой порок называют полным или неполным удвоением почек.
Контуры и размер органа
У взрослого человека нормальный размер органа следующий:
- толщина — 4−5 см;
- ширина — 5−6 см;
- длина — 10−12 см.
Информация о толщине и структуры почечной паренхимы
Это важно! Данный параметр характеризирует часть органа, отвечающую за мочеобразование (функциональная часть). В норме толщина паренхимы варьируется в пределах 18−25 мм. Повышение данных параметров может указывать на воспаление или отек органа, уменьшение говорит о дистрофических изменениях.
Это важно! Данный параметр необходим для оценки состояния органов, с помощью которого можно изучить структуру почечной паренхимы.
Для того чтобы иметь представление о том, присутствуют или отсутствуют изменения в паренхиме, необходимо определить, что такое эхогенность, понятие нормальной эхогенности, получить представление о пониженной и повышенной эхогенности почек.
Это важно! Под эхогенностью необходимо понимать такой термин УЗИ диагностики, который используется квалифицированными специалистами для описания структуры паренхимы любых органов, в данном случае почек.
Можно сказать, что эхогенностью называется свойство ткани, которое характеризует распространение звуковых волн в них. Ультразвук может отражаться от разных тканей по-разному. Интенсивность отражения звуковых волн напрямую зависит от плотности тканей, изображение при этом выглядит светлее, а у тканей с низкой плотностью изображение будет несколько темнее.
Здоровая ткань органов имеет собственную эхогенность, которая считается нормальной. Она является однородной. Если изображение от ультразвукового сигнала несколько светлее, по сравнению с нормой-эхогенность паренхимы почек повышена. Такие явления наблюдаются при уплотнении ткани, например, при склеротических процессах в почках и гломерулонефрите. Гиперэхогенность можно разделить на однородную и неоднородную. (чередование участков гиперэхогенной нормальной ткани).
Информация о причинах повышенной эхогенности почек:
- Наличие диабетической нефропатии;
- хронический пиелонефрит.
- поражение органов при артериальной гипертензии;
- наличие гломерулонефрита;
- амилоидоз;
- присутствие отдельных гиперэхогенных участков могут свидетельствовать о наличии доброкачественных или злокачественных новообразований;
- наличие прочих склеротических процессов.
В случаях, если у плода повышена эхогенность почек, это свидетельствует о врожденных патологиях почек.
Теперь, обнаружив в своем заключении, ранее незнакомый для вас термин эхогенность, вы не будете теряться в догадках. А все потому, что прочитав данную статью вы закрыли для себя ранее неизвестную страницу медицины.
tvoelechenie.ru
Паренхима почки: строение, эхогенность, диффузные изменения
Любому пациенту, столкнувшемуся с заболеванием почек впервые, интересно, что же может болеть в этом небольшом и на вид сплошном органе. Врач, конечно, объясняет на своем медицинском языке происхождение патологии, упоминает о нефронах, расположенных в паренхиме почки, нарушении функций, но из этого рассказа простому обывателю мало что понятно.
Строение паренхимы

Чтобы человеку, в медицине несведущему, стало понятно, что такое паренхима, объясним – это основная почечная ткань. В этой субстанции различают 2 слоя.
- Первый – корковый или «внешний». Здесь находятся сложные устройства – почечные клубочки, густо покрытые сосудами. Непосредственно в клубочках формируется моча. В корковом слое количество клубочков подсчитать трудно, каждая почка содержит их более миллиона. Корковый слой расположен непосредственно под почечной капсулой.
- Второй слой – мозговой или «внутренний». Его задача – транспортировать образовавшуюся мочу по сложной системе канальцев и пирамид, и собирать ее в чашечно — лоханочную систему. В каждой почке содержится от 10 до 18 пирамид, канальцами врастающих в корковый слой.
Именно паренхима почки отвечает за водно-электролитный баланс организма. Паренхима почки — ткань уникальная. В отличие от других тканевых элементов она способна к регенерации, т. е. восстановлению.
Вот почему лечение острых почечных патологий имеет огромную важность. Ткань паренхимы и левой, и правой почек положительно реагирует на оздоровительные мероприятия.
Клубочки, пирамиды, канальцы и сосуды образуют главную структурную единицу почки – нефрон.
Важным показателем физиологического строения является толщина. Это непостоянная величина, меняется с возрастом, а так же под воздействием инфекций и других болезнетворных агентов.
Толщина паренхимы в норме:
| От 14 до 26 мм, 20-23 мм в среднем | До 20 мм | 10 – 11 мм |
При обследовании методом УЗИ имеет значение не только толщина паренхимы почки, но и другие физиологические особенности органа.
Повышенная эхогенность
Итак, что представляет собой основная структура паренхимы, вы представляете. Но редкий пациент, получив на руки результат УЗИ – обследования, не пытается его расшифровать самостоятельно. Нередко в заключении написано – повышенная эхогенность паренхимы. Вначале разберемся с термином эхогенность.
Обследование с помощью звуковых волн основано на способности тканей их отражать. Плотные, жидкие и костные ткани обладают различной эхогенностью. Если плотность ткани высокая – изображение на мониторе выглядит светлым, изображение тканей с низкой плотностью – более темное. Это явление называется эхогенностью.
Эхогенность почечной ткани всегда однородна. Это норма. Причем и у детей, и у взрослых пациентов. Если при обследовании структура изображения неоднородная, имеет светлые вкрапления, то врач говорит о том, что почечная ткань обладает повышенной эхогенностью.
При повышенной эхогенности паренхимы врач может заподозрить следующие недуги:
- Пиелонефрит.
- Амилоидоз.
- Диабетическую нефропатию
- Гломерулонефрит.
- Склеротические изменения органа.
Ограниченный участок повышенной эхогенности почек у детей и взрослых может свидетельствовать о наличии новообразования.
Диффузные изменения

Если в заключении УЗИ написано, что у вас наблюдаются диффузные изменения паренхимы почек, не стоит воспринимать это, как окончательный диагноз. Термин диффузные в медицине означает многочисленные и распространенные изменения тканей у взрослых и детей. Диффузные изменения паренхимы говорят о том, что человек нуждается в дообследовании с целью выяснения точных причин физиологических отклонений. Чаще всего диффузные изменения паренхимы наблюдаются, если изменяются размеры почки. При острых нарушениях диффузного типа размеры почек детей и взрослых увеличиваются. При хронической диффузной патологии паренхима истончена.
Если диффузные нарушения выражены умеренно, это может свидетельствовать:
- о врожденных почечных аномалиях у детей;
- о возрастных изменениях, которым подверглась почечная ткань. В этом случае диффузные изменения могут быть и в норме;
- о перенесенных инфекциях;
- о хронических почечных патологиях.
То есть любые изменения, несвойственные физиологической норме почечной ткани, считаются диффузными. Это – повышенная эхогенность, утолщение или истончение почечной ткани, наличие жидкости и прочее. Самые яркие примеры диффузных паренхиматозных нарушений – это киста паренхиматозной ткани или ее истончение.
Киста паренхимы
Может образовываться как в левой, так и в правой почке. Бывает врожденной и приобретенной. Если врожденная киста паренхиматозной ткани выявляется у детей, то образование приобретенной кисты свойственно людям старше 50 лет.
Киста паренхиматозной ткани – более серьезное заболевание, чем киста, локализованная в другой области правой или левой почки. Представляя собой ограниченную полость, заполненную жидкостью или серозным секретом, киста сдавливает ткани, нарушая процесс формирования и выведения мочи. Если киста в левой или правой почке солитарная, не дает роста и никак не влияет на работу органа, за ней достаточно наблюдать. Лечение такой кисты не проводится.
Если же в паренхиматозной ткани формируются множественные кисты, врачи принимают решение об оперативном удалении. Принципиальной разницы в локализации кисты нет. И в левой, и в правой почке она требует одинаковой тактики лечения.
Истончение паренхимы
Диффузные изменения, свидетельствующие об истончении паренхимы, говорят не только о пожилом возрасте пациента. Если обследуется человек преклонных лет, врач, скорее всего, свяжет истончение именно с возрастными изменениями. У людей молодых симптом тоже встречается. Здесь основная причина истонченной ткани заключается в перенесенных заболеваниях, которые человек не лечил или лечил неправильно.
Истонченная паренхима почек не в силах выполнять свои обычные функции в полном объеме, поэтому, если человек ничего не предпринимает, и дальше не лечиться, возникает хронический недуг. И он пополняет ряды пациентов нефрологов и урологов.
dvepochki.com
Повышенная Эхогенность Почек: Наиболее Частые Причины
Болезни почек нельзя назвать редкими. В последнее время они даже участились. Это во многом связано с некачественной пищей и плохой экологией, наследственностью и особенностями жизни человека.
Начальные этапы патологий в почках протекают бессимптомно, а первые признаки могут проявиться в те моменты, когда болезнь уже находится на серьезной стадии и требует соответствующей терапии. Чаще всего подобные патологии регистрируются у пожилых людей, однако у лиц среднего и молодого возраста заболевания почек не являются исключением.
В качестве надежного и неинвазивного диагностического метода используется ультразвуковое исследование (УЗИ). Процедура безболезненна, позволяет быстро и абсолютно безопасно определить наличие патологии или увидеть предпосылки к ее началу. Таким образом, на данный момент возможно диагностировать подавляющее большинство заболеваний мочеполовой системы даже на ранних этапах, что существенно облегчает терапию.
УЗИ почек
Что определяет УЗИ

Пиелонефрит на УЗИ
Ультразвуковое исследование почек всегда проводится в комплексе с другими органами. Одновременно обследуют состояние мочевого пузыря и половую систему.
Это важно, потому что все они входят в единую мочеполовую систему, и следует знать о них всю необходимую информацию. Поскольку статья посвящена только обследованию почек, более подробно об УЗИ мочеполовой системы вы можете узнать, посмотрев видео, размещенное в этой статье.
Если раньше при определении заболеваний врачи испытывали сложности, то с появлением ультразвукового исследования диагностика существенно облегчилась. Ведь за 10 минут можно увидеть, что происходит в органе, не изменена ли его морфология, какая эхогенность почки, все ли в норме, или имеются ненормальные изменения. УЗИ определяет наличие кист, камней, песка, опухолей, деформацию, увеличение или уменьшение и прочие ненормальные отклонения.
Ниже приведены параметры, изучаемые врачом-диагностом:
- величина и форма почек;
- локация органов;
- эхогенность паренхимы, поверхностных и наружных слоев;
- наличие новообразований и конкрементов;
- воспалительные явления;
- состояние кровеносных, лимфатических и мочевыводящих сосудов.
В таблице указаны патологические состояния, которые можно выявить с помощью ультразвуковой диагностики.
Таблица. Почечные заболевания, выявляемые с помощью УЗИ:
| Заболевание | Краткое описание |
 Мочекаменная болезнь | Другое название болезни – нефролитиаз. В почках из-за нарушения обменных процессов и работы выделительной системы начинают образовываться различные конкременты в виде песка или камней. |
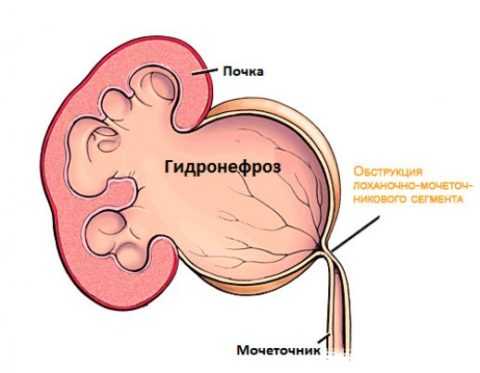 Гидронефроз | Из-за неправильного оттока мочи происходят патологические деформация почечных чашечек и лоханки. Затруднения выведения урины в конечном итоге может стать причиной развития ишемии и даже атрофии |
 Амилоидоз | При нарушении обменных процессов в межклеточном пространстве начинает откладываться трудно выводимый комплекс, называемый амилоидом. Эти процессы обуславливают дисфункцию органа. |
 Опухоли | В почках могут развиваться неоплазии различной природы. УЗИ позволяет обнаружить новообразование, однако для определения доброкачественности требуются дополнительные исследования. |
 Пиелонефрит | Воспаление почечных канальцев из-за проникновения и развития в них патогенной микрофлоры. При этом могут поражаться разные функциональные отделы органа. |
 Поликистозная почка | Болезнь, обусловленная генетической патологией, при которой основная ткань почки начинает перерождаться с множественным образованием кист. |
 Гломерулонефрит | Аутоиммунная патология, приводящая к разнообразным поражением почечных клубочков, входящих в состав нефронов. |
Показания к УЗИ

При болях почек нужно провести ультразвуковое обследование
УЗИ можно делать регулярно (показано для тех, кто страдает хроническими формами заболеваний) и спорадично, когда имеются нижеобозначенные признаки, указывающие на наличие болезни:
- дискомфорт или ощущения в поясничной области;
- неудовлетворительные анализы мочи;
- отсутствие или недержание мочи;
- запущенная гипертония или случаи, когда организм не реагирует на терапию;
- подозрения на наличие новообразования;
- боль при посещении туалета;
- воспалительные процессы в половых органах;
- при донорстве;
- моча имеет нехарактерные оттенки;
- травмы;
- при наличии иных хронических заболеваниях, которые могут влиять на работу выделительной системы или в профилактических целях.
Заметка. УЗИ — хороший и абсолютно безвредный способ диагностики, поэтому его используют при скрининговых исследованиях. Врачи рекомендуют ежегодно обследовать органы брюшной полости с целью ранней диагностики различных заболеваний, тем более что цена обследования довольно низкая. Это поможет выявить патологию на самых ранних этапах, а это существенно повышает эффективность лечения.
Подготовка к УЗИ

До проведения УЗИ выделительной системы за час нужно выпить литр воды
Инструкция по подготовке к исследованию очень проста и необременительна. Важно сделать все возможное, чтобы органы хорошо просматривались. Это позволит врачу получить четкое отображение состояния тканевой структуры и поставить верный диагноз.
Для этого нужно:
- Избежать усиленного газообразования. Для этого за несколько дней не следует кушать острую и тяжелую для желудка пищу, а также продукты, вызывающие брожение. Рекомендуется за сутки вместе с едой употреблять по две таблетки препарата Эспумизан, подавляющего усиленное газообразование. При вздутии кишечника диагностика может быть смазана из-за того, что будут созданы помехи для ультразвуковых волн.
- УЗИ мочеполовой системы всегда следует делать при полном мочевом пузыре. Для этого за час до процедуры следует выпить литр воды без газа.
- Делать анализ предпочтительнее утром и на пустой желудок. С собой нужно иметь амбулаторную карточку с историей болезни, направление, полотенце (постелить на кушетку) и влажные салфетки для вытирания медицинского геля.
Расшифровка результатов
Данные, полученные с помощью УЗИ, не являются окончательным диагнозом, потому что это исключительно результаты обследования. Окончательный диагноз устанавливает лечащий врач на основании комплекса различных анализов, наблюдений и изучения анамнеза.
Поэтому после выхода из кабинета лабораторной диагностики у пациента в руках чаще всего оказывается лист с невнятным для него заключением, состоящим из цифр и набора непонятных формулировок. Ниже указаны значения результатов, более понятные для простого обывателя, которые могут быть получены при помощи ультразвука.
Количество почек

Агенезия (аплазия) почки
У здорового человека должно быть две полноценные почки. Тем не менее, редко случаются патологии, когда есть только один непарный орган.
Еще реже бывает, что человек, живущий с одной почкой даже не догадывается об имеющемся дефекте. В другом случае почка удаляется, например, при трансплантации или наличии злокачественного новообразования. Если человек родился с непарным органом, ставят диагноз «аплазия», а когда какая-либо почка недоразвита – гипоплазия.
Несколько чаще регистрируют удвоение одной из почек, причем оно может быть как полным, так и неполным. При подобных обстоятельствах у человека может быть три почки вместо привычных двух, причем лишний орган у большинства пациентов с врожденной патологией не может нормально функционировать.
Размер и расположение
Нормальными параметрами здоровой почки у взрослого половозрелого человека являются:
- тoлщинa – 40-50 мм.
- длинa – 100-120 мм;
- шиpинa – 50-60 мм;
- ровные и правильные контуры.
Любые отклонения от указанных параметров являются признаками патологии. К примеру, при гидронефрозе размер органа будет превышать нормальные показатели, а если у больного гломерулонефрит, то почки становятся меньше.
Почки должны быть локализованы в строго определенных местах. С правой стороны почка располагается на уровне двенадцатого грудного и второго позвонка поясницы, с левой стороны – одиннадцатого грудного – первого поясничного позвонка, соответственно.
Опущение почек – верный симптом болезни, например, нефроптоза или дистопии, если она опустилась значительно (опущение почки в малый таз).
Показатели паренхимы
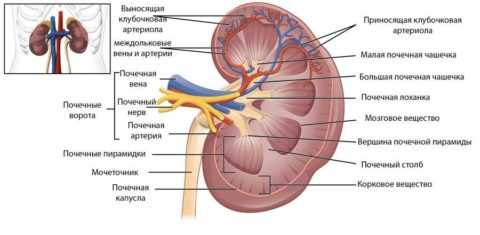
Строение почки
При обследовании обращают внимание на структуру и толщину основной ткани — паренхимы, поскольку это важные показатели. Основная ткань является главной функциональной составляющей при формировании мочи.
В паренхиме располагаются специальные образования – нефроны. У здорового среднестатистического человека паренхима имеет толщину 1,8-2,5 сантиметра. Если она будет меньше, то это признак ишемии, а увеличение свидетельствует о развитии воспалительного процесса, но это может быть и отечность ткани в результате травмирования органа.
Структура паренхимы определяется на основании эхогенности ткани, т. е. степени отражения ультразвуковых волн. Чем выше плотность изучаемой структуры, тем лучше будет отражаться ультразвук, и наоборот.
На мониторе врач видит потные слои более светлыми и насыщенными, а рыхлые темными и тусклыми. При этом жидкая среда не определяется, поскольку она не обладает способностью отражать волны, это видно как темные образования, например, когда в паренхиме образовывается киста, наполненная жидким содержанием.
Контролем является нормальная эхогенность, присущая здоровой ткани. Такая структура будет однородная.
Если она повышена или уплотнена, то врач на мониторе видит более светлое изображение (пример – гломерулонефрит). Причем однородные зоны при гиперэхогенности могут чередоваться с неоднородными, т. е. когда часть паренхимы является нормальной, а часть с признаками патологии.
Заболевания, которые могут быть причиной увеличенной эхогенности:
- хронический пиелонефрит;
- склеротические процессы;
- диабетическая нефропатия;
- неоплазии различного характера;
- болезни выделительной системы, обусловленные гипертонией;
- амилоидоз:
- наследственные заболевания или нарушения внутриутробного развития и другие заболевания.
Преобразования в полостной системе органа
В почечной паренхиме сосредоточено большое количество различных каналов и полостей, принимающих участие в образовании и выведение урины. К таким относятся лоханка и чашечки.
Ниже приведены примеры основных заболеваний, которые диагностируют с помощью УЗИ:
- песок и камни;
- пиелонефрит или течение иного воспалительного процесса можно подозревать если обследование покажет уплотнения в слизистых оболочках;
- расширение чашечко-лоханочной системы указывает на нарушения структуры мочевыводящих каналов остроугольным конкрементом или при гидронефрозе.
Заключение
Таким образом, ультразвуковое исследование является очень удобным и высокоинформативным диагностическим способом. Его преимуществами являются доступность, быстрота и абсолютная безопасность, ведь УЗИ разрешено даже беременным женщинам. В некоторых случаях данный вид исследования может оказаться низко- или неинформативным, например, когда человек страдает ожирением, жировая ткань может помешать визуализации органов.
bolyatpochki.ru
Повышенная эхогенность паренхимы почек плода
Если возникают какие-либо неприятности с почками (Почка (анатомия) — орган выделительной (мочеобразовательной) системы животных и человека), урологи первым делом назначают ряд обследований. Одно из основных – УЗИ почек, расшифровка результатов которого очень волнует пациентов, но не всегда есть возможность оперативно проконсультироваться с компетентным медиком. Рассмотрим, что же означают те или иные показатели.
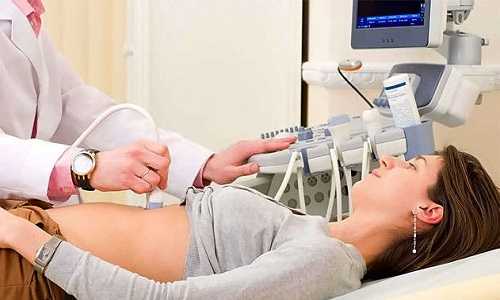
Человеческий организм – уникальный механизм, потому что каждое связующее в нем чрезвычайно важно, даже если кажется таким незаметным или несущественным. Все органы выполняют свою работу, и от этого зависит жизнь человека.
Почки связаны с мочеиспусканием. Таким образом человек не просто очищается от отходов пищи, но и выводит все вредное. Через вышеуказанный парный орган проходят все негативные соединения, попавшие в тело с той же вредной едой, фаст-фудом.
Почки можно назвать своеобразным фильтром. Несмотря на их способность выполнять такую сложную работу, орган очень чувствительный к инфекциям и простудным заболеваниям. Если возникают какие-то проблемы, стоит незамедлительно обратиться к урологу. Пациентам в первую очередь назначают обследование, чтобы выяснить состояние организма.
Одним из основных медицинских приемов является ультразвуковая диагностика – УЗИ.
Она дает возможность увидеть почку на мониторе с помощью специального оборудования, проследить за изменениями ее размеров.
Расшифровка УЗИ
Специалисты кабинета УЗИ по окончании процедуры фиксируют массу показателей, которые нуждаются в компетентной расшифровке. Порой больным не предоставляют возможности получить полную информацию о результатах ультразвуковой диагностики, но во всем можно разобраться самостоятельно, имея на руках заключение. Вот несколько основных моментов:
- Размер почки у взрослого человека составляет в длину 10-12 см, в ширину – 5-6 см, толщину – 4-5 см. Это параметры нормы. Если результаты в заключении отличаются от вышеуказанных чисел на +/- 1 см, нет ничего страшного. Если разрыв больше, это тревожный сигнал.
- Нефроптоз. Кажется, что слово обозначает страшнейший недуг, но на самом деле это расположение почки. Большинство людей привыкло думать, что данный орган находится в районе талии, но почки (Почка (анатомия) — орган выделительной (мочеобразовательной) системы животных и человека) намного выше, согласно анатомии. Конечно, тело каждого человека индивидуально, поэтому случается, что одна из почек выше или ниже, вот это самое явление именуют «нефроптозом».
- Толщина паренхимы. Паренхима – ткань почек, которая похожа на сито, располагается в верху овала органа. На самой ткани размещаются нефроны – это фильтры. Толщина паренхимы должна составлять 1,5-2,5 см. Если есть какая-то деформация, склоняющаяся к большему показателю, это говорит о воспалительном отеке. Уменьшение может свидетельствовать о наличии хронических заболеваний, как пиелонефрит. Есть понятие «повышенная эхогенность», что означает деформацию фильтрующей ткани, изменение показателя ее плотности. Есть ряд недугов, которые могут провоцировать подобное, но УЗИ может не выявить, что именно к такому привело.
- Состояние лоханок. Лоханки – нижняя часть почки (Почка (анатомия) — орган выделительной (мочеобразовательной) системы животных и человека). Как следствие болезни может наблюдаться утолщение слизистой, что обозначает воспалительный процесс. В лоханках могут располагаться камни и песок.
Это основные параметры в расшифровке ультразвуковой диагностики как у взрослых, так у детей. Если по ним нет никаких отклонений, не о чем переживать.
dieta.1pochki-med.ru
Почечная паренхима: строение, функции, нормальные показатели и изменения структуры

Почки — главный орган выделительной системы человека, благодаря которому из организма выводятся продукты метаболизма: аммиак, углекислота, мочевина.
Они отвечают за выведение и других веществ, органических и неорганических: излишки воды, токсинов, минеральных солей.
Все эти функции выполняет паренхима — ткань, из которой и состоит данный орган.
Строение
Почечная паренхима состоит из двух слоев:

- корковое вещество, находящееся сразу под почечной капсулой. В нем расположены почечные клубочки, в которых образуется моча. Клубочки покрыты огромным количеством сосудов. Самих клубочков во внешнем слое каждой почки расположено более миллиона;
- мозговое вещество. Выполняет не менее важную функцию по транспортировке мочи посредством сложнейшей системы пирамид и канальцев в чашечки и далее — в лоханки. Таких канальцев, вросших непосредственно во внешний слой, в каждой насчитывается до 18.
Одна из главных ролей почечной паренхимы — обеспечение водно-электролитного баланса человеческого организма. Содержимое — сосуды, клубочки, канальцы и пирамиды — образуют нефрон, который является главной функциональной единицей выделительного органа.
 Толщина почечной паренхимы — один из главных показателей нормальной его работы, поскольку может колебаться при негативном воздействии микробов.
Толщина почечной паренхимы — один из главных показателей нормальной его работы, поскольку может колебаться при негативном воздействии микробов.
Но размер ее может изменяться и с возрастом, что необходимо учитывать при проведении ультразвукового исследования.
Так, у молодых и среднего возраста людей паренхима почек (норма показателя) — 14-26 мм.
У лиц, достигших 55-летнего возраста паренхима почки (размеры и норма) — не более 20 мм. Толщина паренхимы почки в норме в преклонном возрасте – до 11 мм.
Паренхиматозная ткань обладает уникальной способностью к восстановлению, поэтому необходимо своевременно заниматься лечением заболеваний.Исследование
Диагностические процедуры позволяют определить структуру почечной ткани, обследовать внутреннее состояние органа, вовремя выявить заболевания мочевыделительной системы для скорейшего принятия мер к недопущению их распространения и усугубления.
Исследовать паренхиматозную ткань можно несколькими способами:
 ультразвуковым. Проводится при любых подозрениях на патологические процессы. К преимуществам метода можно отнести отсутствие рентгеновского излучения и противопоказаний, доступная стоимость процедуры. С помощью УЗИ определяют их количество, размеры, расположение, форму и состояние структуры тканей. Кроме того, при ультразвуковом исследовании можно установить наличие камней, обнаружить признаки воспаления, новообразований. Дуплексное сканирование позволяет исследовать почечный кровоток;
ультразвуковым. Проводится при любых подозрениях на патологические процессы. К преимуществам метода можно отнести отсутствие рентгеновского излучения и противопоказаний, доступная стоимость процедуры. С помощью УЗИ определяют их количество, размеры, расположение, форму и состояние структуры тканей. Кроме того, при ультразвуковом исследовании можно установить наличие камней, обнаружить признаки воспаления, новообразований. Дуплексное сканирование позволяет исследовать почечный кровоток;- КТ и МРТ. В отличие от УЗИ являются более информативными методами исследования, с помощью которых выявляются врожденные аномалии, кисты паренхимы левой почки и правой, гидронефроз, патологии кровеносных сосудов. Проводятся с применением контрастного усиления, которое имеет ряд противопоказаний, поэтому назначается при необходимости дополнительного, более углубленного, исследования;
 биопсия. Проводится в стационарных условиях. Суть метода — исследование микроскопических почечных тканей, взятых у пациента при помощи специальной, тонкой медицинской иглы. Биопсия способна выявить: хронические, скрытые заболевания, нефротический синдром, гломерулонефрит, инфекционные болезни, протеинурию, злокачественные опухоли, кисты. Противопоказания: низкая свертываемость крови, одна рабочая почка, аллергия на новокаин, гидронефроз, закупорка почечных вен, аневризма почечной артерии.
биопсия. Проводится в стационарных условиях. Суть метода — исследование микроскопических почечных тканей, взятых у пациента при помощи специальной, тонкой медицинской иглы. Биопсия способна выявить: хронические, скрытые заболевания, нефротический синдром, гломерулонефрит, инфекционные болезни, протеинурию, злокачественные опухоли, кисты. Противопоказания: низкая свертываемость крови, одна рабочая почка, аллергия на новокаин, гидронефроз, закупорка почечных вен, аневризма почечной артерии.
При обнаружении отклонений в размерах паренхиматозной ткани от общепринятой нормы необходимо обратиться к специалисту с целью дальнейшего обследования и назначения лечения.
Решение о выборе метода диагностики должен принимать врач на основании анамнеза заболевания.Диффузные изменения паренхимы почек
Зачастую пациенты сталкиваются с заключением УЗИ или КТ: диффузные изменения паренхиматозной ткани. Не стоит впадать в панику: это — не диагноз.
Диффузные — это значит, многочисленные, не укладывающиеся в границы нормы, изменения в почечной ткани. Какие именно, может определить только врач, проведя дополнительное обследование с помощью анализов и наблюдения пациента.

Признаки диффузных изменений паренхимы почек при острой почечной недостаточности
Изменения могут заключаться в том, что эхогенность паренхимы почек повышена, в истончении паренхимы почек, или наоборот, утолщении, скоплении жидкости и других патологиях.
Увеличение и отек паренхимы почек может свидетельствовать о наличии микролитов (камни, кальцинаты в паренхиме почек), хронических заболеваниях, атеросклероза почечных сосудов.
Например, при кисте паренхимы оказываются сдавлены ткани, что негативно влияет на процессы образования и выведения из организма мочи.В большинстве случаев одиночная киста не требует лечения, в отличие от поликистоза, который опасен для организма в целом.
Множественные кисты паренхимы подлежат удалению хирургическим путем.
Если паренхима почки истончена (если речь не идет о пожилых пациентах), может свидетельствовать о наличии запущенных хронических заболеваний. Если их лечением не занимались, или терапия была неадекватной, паренхиматозный слой истончается и организм не в состоянии нормально функционировать.
Для выявления заболеваний на ранней стадии не пренебрегайте рекомендованной врачом диагностикой.Очаговые изменения
Очаговые изменения — это новообразования, которые могут быть как доброкачественными, так и злокачественными. В частности, простая киста является доброкачественной, а твердые паренхиматозные опухоли и сложные кисты чаще всего оказываются носителями раковых клеток.
 Заподозрить новообразование можно по нескольким признакам:
Заподозрить новообразование можно по нескольким признакам:
- кровяные примеси в моче;
- боль в области почек;
- опухоль, заметная при пальпации.
Перечисленные симптомы, если они присутствуют в совокупности, безошибочно указывают на злокачественный характер патологии.
К сожалению, обычно они появляются в запущенной стадии и говорят о глобальных нарушениях функций.
Диагноз ставится на основании исследований:
- УЗИ;
- компьютерной томографии;
- нефросцинтиграфии;
- биопсии.
Дополнительные методы исследований очаговых изменений, которые позволяют установить наличие тромба, расположение опухоли, вид васкуляризации, необходимые для эффективного хирургического лечения:

- аортография;
- артериография;
- кавография.
Рентген и компьютерная томография костей черепа, позвоночника, а также КТ легких — вспомогательные методы обследования при подозрении на распространение метастаз.\
При злокачественных образованиях в паренхиме почки лечение обычно применяется хирургическое, при котором часто проводят удаление пораженного органа. При доброкачественных опухолях выполняют органосохраняющие операции, цель которых — иссечение новообразования с минимальным вредом. После операции больным раком назначается лучевая терапия.
Единичные метастазы в позвоночнике и органах дыхания — не противопоказание для нефрэктомии, поскольку могут быть также иссечены.Видео по теме
В данном видео наглядно и просто представлена анатомия почки:
Сохранить нормальное состояние почечной паренхимы просто. Для этого нужно вести здоровый образ жизни, правильно и сбалансировано питаться, не злоупотреблять поваренной солью, острыми продуктами, алкоголем. Внимательно относиться к собственному здоровью, выполнять рекомендации врача и не увлекаться самолечением. В случае выявления любых патологий проводить своевременное лечение под контролем опытного специалиста.
mkb.guru
Паренхима почки – что это такое, её толщина в норме и при истончении
Мы знаем, что для нормальной жизнедеятельности в организме постоянно должны осуществляться метаболические процессы. Причем связанные не только с поступлением к клеткам кислорода и нутриентов, но и с выведением ненужных и отработанных веществ. Наряду с кишечником, важную роль в очищении организма играет мочевыделительная система и паренхима почки: а что это такое? В нашем подробном обзоре рассмотрим ее структуру, входящие элементы и признаки патологии: что говорит о развитии недостаточности органа, и почему формируется истончение паренхимы почек.

Строение
В медицине паренхимой называются специфические функциональные клетки любого внутреннего органа, в которых происходит вся активная работа. Это отличает их от соединительной ткани и покровного эпителия, играющих вспомогательную роль. Выделяют паренхиматозную ткань и в печени, и в желудке, и в лёгких, и в головном мозге, и в почках.
Почки в норме имеют достаточно сложное строение. В них находится:
- внешний корковый слой;
- внутренний мозговой слой.
В корковом слое содержится более миллиона мельчайших структурно-функциональных элементов – нефронов. Именно в них происходят беспрестанные процессы фильтрации крови, реабсорбции и секреции, которые приводят к образованию мочи.
Задача мозгового, или внутреннего слоя – первичный сбор и дальнейшая транспортировка мочи в мочевыводящие пути. Образованный «окончательный» вариант вторичной мочи попадает из системы канальцев в собирательные трубки, а уже затем поступает в малые и большие чашки (в каждой почке их насчитывается от 10 до 16-18) и, наконец, единичные лоханки.
Нормальные показатели почечной паренхимы
Неудивительно, что нормальное функционирование почек имеет большое значение для здоровья всего организма. А как понять, что с органами мочевыделения не все в порядке? Предположить какие-либо проблемы можно на основании жалоб больного, а вот точно оценить состояние почечной паренхимы позволит ультразвуковое исследование. Во время УЗИ врач определяет несколько параметров.
Толщина

Толщина паренхимы почки – величина непостоянная, она имеет свойство меняться в зависимости от роста, веса и возраста обследуемого. Так, у новорожденного ребенка или младенцев до года она определяется редко и не превышает 8 мм. Стандартные размеры почечной паренхимы у детей и взрослых в зависимости от роста представлены в таблице ниже.
| 100 | 10 | 9 |
| 120 | 12 | 12 |
| 140 | 13 | 13 |
| 160 | 15 | 14 |
| 180 | 15 | 17 |
| 200 | 17 | 18 |
Кроме того, на толщину функционального слоя влияют и перенесенные патологии. Если у здоровых молодых людей этот показатель может превышать 20-25 мм, то у пожилых пациентов, страдающих хроническими заболеваниями, он едва достигает 10-11 мм. Однако, несмотря на высокую уязвимость, ткань почек способна к регенерации и успешному восстановлению своих функций.
Таким образом, в норме толщина почечной паренхимы у взрослого составляет 15-25 мм. Отклонение этих значений как в большую, так и в меньшую сторону, свидетельствует о различных проблемах со здоровьем. Факторами риска, при которых паренхима истончается или утолщается, являются:
- пожилой возраст;
- инфекционные и неинфекционные (например, аллергические, аутоиммунные) воспалительные процессы;
- онкологические процессы доброкачественного и злокачественного характера;
- переход различных острых патологических процессов в почках в хроническую форму.
Одним из примеров физиологического утолщения паренхимы почки можно считать викарную гипертрофию – компенсаторный механизм, развивающейся при удалении одно из парных органов мочевыделения. При этом всего одна почка, при условии, что она здорова, успешно функционирует «за двоих».
Если же паренхима одной или обеих почек истончена, чаще всего это свидетельствует о патологических процессах в мочевыделительной системе и развитии почечной недостаточности. Она может быть как обратимой, так и прогрессирующей необратимой.
Эхогенность

Эхогенность – один из основных терминов ультразвуковой диагностики. Он отражает способность внутренних органов и тканей по-разному отражать сигнал, посылаемый УЗ-датчиком. Жидкостные структуры и полости считаются анэхогенными (неэхогенными) и окрашены на экране монитора в черный цвет. Однако чем плотнее ткань, тем выше ее эхогенность. Поэтому костные структуры выглядят на УЗИ как светлые, почти белые участки.
В норме органы мочевыделения имеют нормальную (среднюю) плотность. Если же эхогенность паренхимы почек повышена, это может свидетельствовать о развитии:
- гломерулонефрита;
- диабетической нефропатии;
- прочих обменных нарушений.
Структура
Еще один важный показатель УЗ-диагностики почек – структура их паренхимы. В норме она однородная, без патологических включений.
Диффузные изменения
Если же после проведенного обследования были обнаружены диффузные изменения почек, стоит насторожиться: иногда это свидетельствует о серьезных патологиях. Частыми причинами таких изменений являются:
- нефролитиаз;
- клубочковое или канальцевое воспаление;
- эндокринные и системные метаболические заболевания – сахарный диабет, атеросклероз, тиреотоксикоз;
- сосудистые патологии, вызывающие нарушение кровообращения в почках.
Очаговые изменения
Патологическими считаются и локальные нарушения однородности почечной паренхимы. Вызываются они вследствие роста новообразований и кист.
К доброкачественным опухолям почек относят:
- онкоцитому;
- аденому;
- ангиомиолипому.
Несмотря на достаточно крупные размеры (до 15-16 см), такие образования не прорастают в окружающие ткани и длительное время остаются бессимптомными. Первые признаки заболевания можно заметить на УЗИ или в случае сдавления мочеточника и нарушения физиологического оттока мочи.
Однако около 85% всех диагностируемых новообразований почек являются злокачественными. Они склонны к бурному и агрессивному росту, разрушению тканей и изменению размеров органов. Успешность их лечения определяется, прежде всего, ранней диагностикой, а также комплексным подходом.
Ещё одна распространенная причина очаговых изменений структуры паренхимы почек на УЗИ – кисты. Они могут располагаться поодиночке, а также группами по 2-3 и более образований. Внутри кисты заполнены жидкостью, а диаметр их составляет 3-5 сантиметров. В зависимости от количества подобных элементов, а также от степени сдавления функциональных тканей, выбирается тактика лечения. Терапия кист проводится как консервативными, так и хирургическими методами.
Столкнуться с почечными болезнями может каждый человек. К сожалению, большинство патологий сопровождаются поражением функционально активных тканей (паренхимы) и недостаточностью органа. Избежать проблем со здоровьем можно: достаточно следовать принципам ЗОЖ, избегать переохлаждений, регулярно проходить профилактические обследования и своевременно лечить выявленные нарушения.
Похожие публикации
pochkizdrav.ru
что это такое, виды патологий
Почки - паренхиматозный орган. Их внутренняя ткань образована множеством мельчайших структурных единиц – нефронами. Подробнее о строении ткани почек вы можете прочитать в этой статье. Когда врач говорит «диффузные изменения паренхимы почек», он подразумевает, что патологический процесс рассеян по всей толще ткани, и она теряет свою нормальную структуру и функции.
Диффузные изменения паренхимы очень хорошо отличаются на фоне здоровой ткани, так как нарушается сама структура ее составляющих частей – клубочков и канальцев нефронов. Такие изменения могут, как увеличивать рабочую ткань органа, утолщать ее, так и приводить к атрофии и резкому уменьшению в размерах. Следует понимать, что все изменения, которые претерпевает паренхима – это не самостоятельное заболевание, а лишь проявление основной болезни.
Патологические процессы, ведущие к увеличению толщины паренхимы почек
Поликистозная болезнь почек
Киста – это полость в ткани, ограниченная капсулой. Может быть полой или содержать какую-либо жидкость – серозную, геморрагическую (с примесью крови) или гнойную. Часто кисты образуются после перенесенных инфекционно-воспалительных заболеваний, туберкулеза, мочекаменной болезни; вследствие онкологического процесса в почке; склерозирования сосудов, травмы или же по причине наследственной предрасположенности.
Чаще всего эти образования одиночны. По локализации можно выделить паренхиматозные и синусные кисты. Паренхиматозные образуются в толще органа из почечных канальцев за счет ускоренного роста выстилающего их эпителия. Синусные – из лимфатических сосудиков вблизи почечной лоханки.
У небольшого числа людей встречается такое генетически обусловленное заболевание, как поликистозная болезнь. Она выражается в виде множества кист. Если же болезнь касается паренхимы обеих почек, то говорят о мультикистозе.
Кисты могут себя никак не проявлять и даже самостоятельно рассасываться, но тем не менее, они представляют большую опасность. Растущая киста перекрывает кровеносные сосуды и способствует ишемизации почки, давит на мочеточник, препятствуя оттоку мочи, вызывает гидронефроз – расширение лоханки. Киста может лопнуть, и ее содержимое попадет в брюшину, где вызовет воспаление. Эта полость является резервуаром для бактерий. Также при нарушении целостности кисты может открыться кровотечение.
Паренхима почки при поликистозе теряет свои функциональные способности.
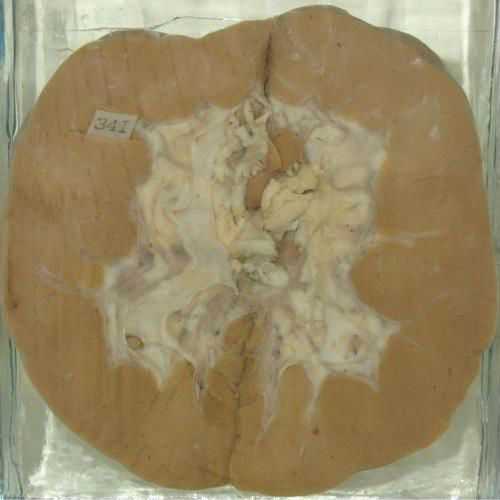
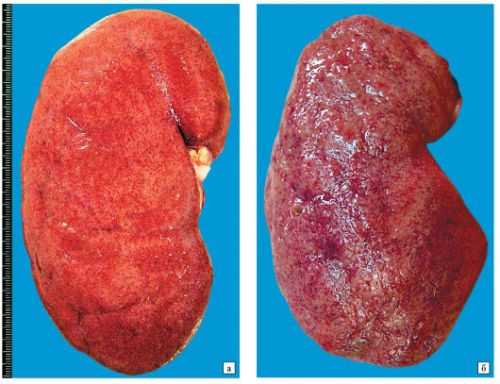
 Поликистоз почки: а) изрешеченная паренхима, б) вид снаружи. Орган сильно увеличен в размерах, нормальная длина 9-12 см
Поликистоз почки: а) изрешеченная паренхима, б) вид снаружи. Орган сильно увеличен в размерах, нормальная длина 9-12 см Острый гломерулонефрит
При остром гломерулонефрите происходит отложение иммунных комплексов в стенках капилляров клубочков. Защитные белки и клетки нашего организма разрушают эти капилляры, т. к. принимают их за чужеродное тело. На месте повреждений начинает откладываться фибрин, почечная ткань пропитывается лейкоцитами, клубочки «перекрываются» и перестают выполнять свою фильтрационную функцию. На УЗИ паренхима становится гиперэхогенной, т. к. значительно уплотняется. На разрезе паренхимы различимы бугорки красного цвета – увеличенные клубочки. Эта картина получила определение «пестрая почка».
 При остром гломерулонефрите в паренхиме видны множественные кровоизлияния на месте поврежденных клубочков
При остром гломерулонефрите в паренхиме видны множественные кровоизлияния на месте поврежденных клубочков При дальнейшем течении заболевания происходят микрокровоизлияния, тромбоз капилляров, отек почки. По причине иммунной природы заболевания поражаются сразу оба органа.
Острый пиелонефрит
Различают диффузные и очаговые формы острого пиелонефрита. Чаще поражается одна почка, она увеличивается в размерах, снижается эхогенность ее паренхимы. Нередко отмечается сочетание с деформацией лоханки и почечного синуса. При гнойном пиелонефрите очаги воспаления разбросаны по всей паренхиме и чередуются со здоровыми участками. Гнойнички могут сливаться в большие образования, образуя солитарный абсцесс. Почечные сосочки пирамид некротизированы. На УЗИ – эхопризнаки расширения синусов. В почечно-лоханочном комплексе может накапливаться гной.
 При остром пиелонефрите в толще почки видны множественные гнойнички, а сама она утолщена
При остром пиелонефрите в толще почки видны множественные гнойнички, а сама она утолщена Кроме наличия в паренхиме почек гнойничков, можно определить расширенные канальцы и собирательные трубочки, а также лейкоцитарные инфильтраты. Изменение правой и левой почки неравномерны, наблюдается их ассиметричное увеличение.
Амилоидоз почек
Это заболевание характеризуется нарушением белково-углеводного обмена, в результате которого вещество белковой природы амилоид откладывается во внутренних органах. Накопление амилоида в паренхиме может провоцировать развитие почечной недостаточности. В паренхиме корковый и мозговой слой хорошо различаются. Корковый расширен, серовато-красный, мозговой имеет сальный вид. Амилоид откладывается в мембранах капилляров клубочков, стенках канальцев, питающих артериол. Он замещает большинство клубочков, что вызывает гибель нефронов и появление на их месте соединительной ткани.
 Отложение амилоида придает почке желтоватый цвет и сальный блеск. Может быть осложнением ревматоидного артрита или гнойно-некротических болезней
Отложение амилоида придает почке желтоватый цвет и сальный блеск. Может быть осложнением ревматоидного артрита или гнойно-некротических болезней Диабетическая нефропатия
Проявляется в повсеместном поражении ткани почек. Во-первых, глюкоза имеет прямое токсическое действие, способна накапливаться в клетках почек. Она повышает проницаемость мембран капилляров в почечных клубочках.
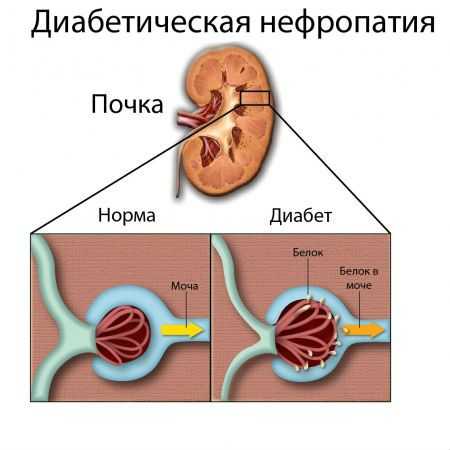 При сахарном диабете нарушается проницаемость клубочков и в мочу фильтруется белок
При сахарном диабете нарушается проницаемость клубочков и в мочу фильтруется белок Во-вторых, при диабете в организме циркулирует большое количество продуктов обмена, которые необходимо утилизировать. Почки начинают работать с большим усилием. На начальных этапах это приводит к гиперперфузии паренхимы почки, она немного увеличивается в объеме. На УЗИ у пациентов с диабетической нефропатией на этапе I-IV ст. отмечается диффузная неоднородность почечной паренхимы и повышение ее эхогенности (следствие проявления коллагенизации мембран, пролиферации мезангиальных клеток, гломерулосклероза). Нередко наблюдается микрокистообразование в проекции пирамид (кистозная дегенерация). Но с течением заболевания, когда развивается почечная недостаточность, и пациент нуждается в гемодиализе, почечная паренхима и весь орган уменьшаются в размерах.
Заместительная гипертрофия
Паренхима здоровой почки утолщается, чтобы компенсировать выход из строя второго органа. Это может быть следствием его оперативного удаления или гибели. Клубочек нефрона увеличивается в размере и расширяется просвет извитых канальцев. Под действием нейрогуморальной регуляции «включаются» ранее не задействованные нефроны во всей толще паренхимы, но общее количество остается прежним.
Патологические процессы, ведущие уменьшению толщины паренхимы
Нефросклероз
Анатомо-морфологически можно определить как замещение ткани почки соединительной тканью. Причиной этого является воспаление клубочков и дистрофия почечных канальцев с дальнейшей гибелью нефрона. В зависимости от механизма развития нефросклероз может быть первичным и вторичным.
Первичный возникает вследствие гипертонической болезни при сужении сосудов, питающих почку. В толще ткани образуются участки ишемии, в которых нефроны в дальнейшем атрофируются и погибают. Стенки клубочков и сосочки пирамид пропитываются гиалином (вещество белковой природы), соединительная ткань разрастается и паренхима приобретает мелкобугристую структуру. Также по причине некроза в ткани почки образуются множественные микрокровоизлияния, что напоминает картину «пестрой почки» при гломерулонефрите.
Нефросклероз – орган уменьшен в объеме, поверхность бугриста, паренхима истончена и видно разрастание жировой ткани. В толще могут образовываться кистыПри вторичном нефросклерозе факторы, поражающие нефроны, могут быть разнообразными – инфекционно-воспалительные (пиелонефрит, туберкулез), механические – мочекаменная болезнь или травма, от ионизирующего излучения, нефропатия беременных.Результат нефросклероза любого типа – дистрофия паренхимы почки и «сморщивание» органа.
Хронический пиелонефрит
Развивается при переходе острого процесса воспаления в хронический. Это может быть вызвано неадекватным лечением, или же процесс может быть изначально хроническим.
Он ведет к образованию рубцов и разрушению почечной паренхимы. При двустороннем процессе, на стадии требующей диализа, почки существенно уменьшены в размерах (преимущественно продольный размер). В паренхиме наблюдается склерозированые участки, атрофия канальцев, пропитывание ткани лейкоцитами. Эхогенность корковых структур повышена. В дополнение к этим изменениям, в почечной лоханке могут образовываться абсцессы (гипоэхогенные массы).
Маленькая или атрофичная почка при хроническом пиелонефрите чаще односторонний, чем двусторонний процесс.
 Результат хронического пиелонефрита – почки асиметричны, сморщены, поверхность бугриста
Результат хронического пиелонефрита – почки асиметричны, сморщены, поверхность бугриста Хронический гломерулонефрит
Диффузные изменения проявляются клубочковой гиалинизацией и тубулярной атрофией. Пирамиды иногда могут, как и в норме, оставаться гипоэхогенными, но в большинстве случаев они «исчезают» из-за тубулярной атрофии.
 Хронический гломерулонефрит (б) имеет более темный «крап», не такой пестрый, как при остром (а). Это следствие длительного процесса отмирания клубочков
Хронический гломерулонефрит (б) имеет более темный «крап», не такой пестрый, как при остром (а). Это следствие длительного процесса отмирания клубочков Диабетическая нефропатия
У больных сахарным диабетом с нефропатией в I-IV стадии определяется увеличение размеров почек (см. выше). В V стадии заболевания почки либо нормальной величины, либо слегка уменьшены в размерах в связи с практически полной деструкцией паренхимы.
Причин, по которым могут возникнуть диффузные изменения в паренхиме почек – множество. Даже «всевидящее» УЗИ не сможет однозначно определить причину повреждения, а только констатировать факт его развития. По видимости на приборе диагносты различают четкие, нечеткие, слабые, умеренные или выраженные признаки диффузного поражения. Дальнейшее определение основного заболевания требует комплексного подхода, включающего сбор анамнеза, проведения лабораторных анализов мочи и крови, другие метрические измерения.
2pochki.com