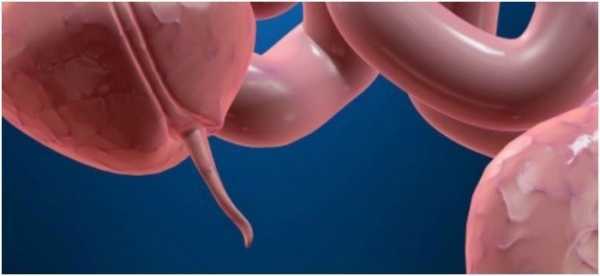
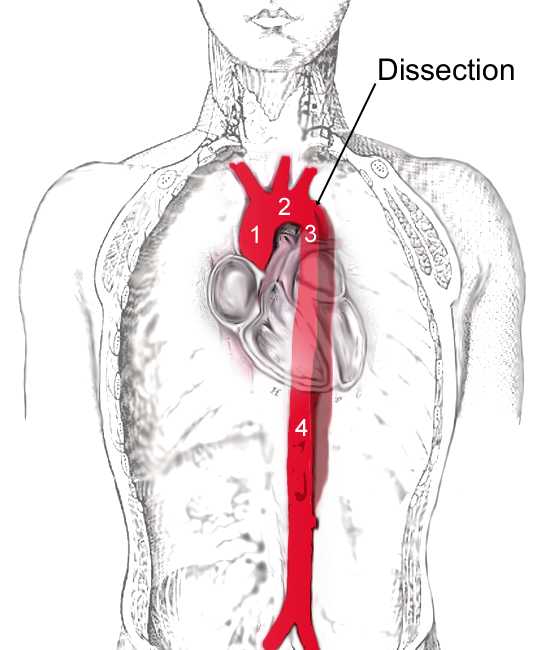
Острый аортальный синдром. Диссекция аорты
классификация, причины, симптомы, лечение, что это такое?
Для клинической картины диссекции характерна резкая внезапная боль в грудной клетки или спине. Диагностируется диссекция с помощью визуализирующих методов (например, ЧП-ЭхоКГ, ЭхоКГ, КТ-ангиография, MP-ангиография, контрастная аортография). Лечение всегда основывается на агрессивной медикаментознй терапии, позволяющей контролировать АД, с периодическим выполнением визуализирующих исследований для контроля прогрессирования диссекции. Хирургическое лечение диссекции аорты, включающее удаление аневризмы и протезирование аорты, необходимо у пациентов с диссекцией восходящего отдела аорты и в некоторых случаях с диссекцией нисходящего отдела аорты. У определенной категории пациентов, особенно при диссекции нисходящего отдела грудной аорты, выполняется зндоваскулярная имплантация стент-графта. Один из пяти пациентов умирает до поступления в госпиталь, и один из трех пациентов умирает от операционных или послеоперационных осложнений.
Признаки расслоения аорты находят в 1-3% случаев всех аутопсий. К категории особого риска относятся афроамериканцы, пациенты мужского пола и пожилого возраста, а также пациенты с артериальной гипертензией.
Классификация диссекции аорты
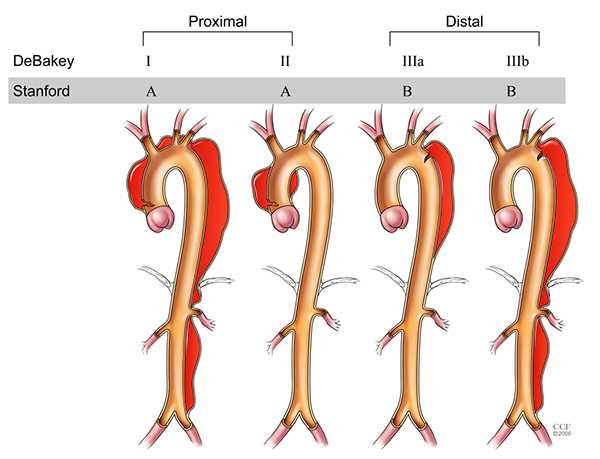
Диссекция аорты классифицируется по анатомическому принципу. Широко используется классификация по DeBakey.
- I тип (50% от всех диссекций),
- II тип (35%),
- III тип (15%).
Стэнфордская классификация более простая:
- тип А: диссекции восходящего отдела аорты,
- тип В: диссекция нисходящего отдела аорты.
Причины диссекции аорты
| Атеросклеротические факторы риска | Кокаин. Дислипидемия. Артериальная гипертензия. Курение |
| Приобретенные нарушения соединительной ткани | Синдром Бехчета. Гигантокле-точный артериит. Аортоартериит Такаясу |
| Нарушения соединительной ткани врожденные или наследственные | Двустворчатый аортальный клапан. Коарктация аорты. Кистозный медианекроз. Синдромы: Элерса - Данлоса, Марфана, Турнера. Семейная форма аневризмы аорты |
| Ятрогения | Катетеризация аорты. Хирургическое вмешательство на аортальном клапане |
| Травма | Нераспознанное повреждение |
После разрыва интимы, возникающего первично у одних пациентов или после кровоизлияния в медиальный слой у других пациентов, поток крови в медиальном слое приводит к формированию ложного канала.
Симптомы и признаки диссекции аорты
Шум аортальной регургитации выслушивается у 50% пациентов с проксимальной диссекцией. Кроме того, могут регистрироваться периферические симптомы аортальной регургитации. Подтекание крови или инфекционной серозной жидкости в плевральную полость может быть причиной левостороннего плеврального выпота.
Диагностика диссекции аорты
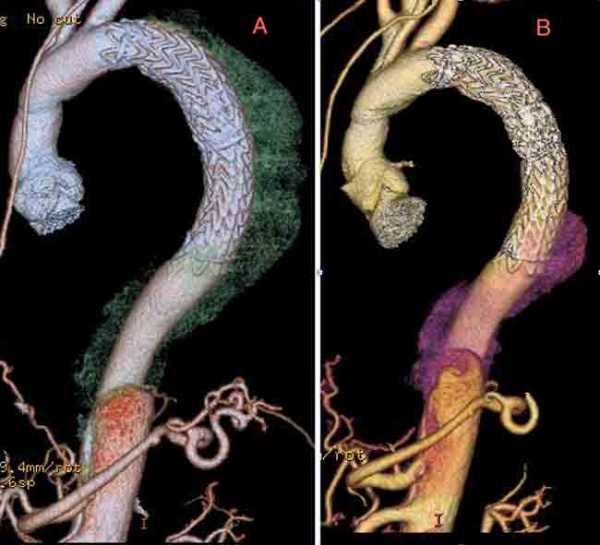
- Чреспищеводная эхокардиография (ЧПЭхоКГ),
- КТ-ангиография (КТА) или
- МРА.
О возможности диссекции аорты необходимо помнить у любого пациента с болями в грудной клетке и спине, необъяснимым синкопальным состоянием или болями в животе, инсультом или остро возникшей сердечной недостаточностью. Этой группе пациентов требуется выполнение рентгенографии грудной клетки, в 60-90% случаев выявляется расширение тени средостения обычно с ограниченной выпуклостью, указывающей на участок аневризмы.
Если по результатам рентгенограммы грудной клетки подозревается диссекция, сразу выполняется ЧПЭхоКГ, КТА или МРА. Видимый надрыв интимы или двойной просвет подтверждает диссекцию.
Многоплоскостное ЧПЭхоКГ обладает 97-99%-ной чувствительностью, а в сочетании с М-режимом эхокардиографии практически 100%-ной специфичностью.
МРА обладает 100%-ной чувствительностью и специфичностью при диссекциях аорты. Однако длительность проведение МРА не позволяет ее использовать в экстренных ситуациях.
Аортография позволяет оценить необходимость одновременного выполнения коронарного шунтирования.
ЭКГ не имеет диагностического значения. В настоящее время в качестве биомаркеров оценивают содержание растворимых фрагментов эластина и тяжелых цепей гладкомышечного миозина. Результаты этих исследований выглядят многообещающими, но, скорее всего, не будут общедоступными и не смогут использоваться в качестве рутинных методов исследования. Определение сывороточного «уровня КФК-МВ и тропонина может помочь в дифференциальной диагностике между инфарктом миокарда и диссекцией аорты, исключая те случаи, когда диссекция явилась причиной инфаркта миокарда.
К рутинным лабораторным тестам можно отнести клинический анализ крови, в котором можно выявить небольшой лейкоцитоз и анемию, связанную с кровотечением.
На данном этапе диагностического поиска пациент должен быть проконсультирован кардиохирургом.
Прогноз диссекции аорты
Приблизительно 20% пациентов с диссекцией аорты умирают до поступления в больницу.
Выживаемость пациентов, которым оказана помощь в острый период, составляет около 60% в течение 5 лет и 40% в течение 10 лет. Поздняя летальность в 1/3 случаев связана с осложнениями диссекции; остальные летальные исходы обусловлены другими причинами.
Лечение диссекции аорты
- Бета-блокаторы и другие лекарственные препараты для контроля АД.
- Хирургия.
Если пациент не умер внезапно из-за расслоения аорты, он должен быть госпитализирован в реанимационное отделение с возможностью интраартериального мониторирования артериального давления. Для контроля диуреза должен быть поставлен мочевой катетер. Гемодинамически нестабильные пациенты должны быть интубированы.
Терапия для снижения артериального давления, купирования болевого синдрома, поддержания сократимости желудочка должна быть начата немедленно. В первую очередь обычно используют β-блокаторы, которые являются препаратами первой линии: метопролол, эсмолол и лабеталол.
Применение лекарственной терапии возможно только для неосложненной, стабильной диссекции. Хирургическое лечение назначают в большинстве случаев, если процесс расслоения вовлекается в проксимальную часть аорты, а также при ишемии нижних конечностей или висцеральной ишемии, неконтролируемой АГ, нарастающем расширении аорты, расширении зоны диссекции. Хирургическое лечение также показано пациентам с синдромом Марфана с острой дистальной диссекцией аорты.
Целью хирургического лечения является облитерация входа в ложный канал и реконструкция аорты с помощью протеза. Если обнаружена тяжелая аортальная регургитация одномоментно выполняется пластика. Прогноз больного наилучший при раннем, агрессивном хирургическом вмешательстве, летальность при котором варьирует от 7 до 36%.
Предикторами неблагоприятного прогноза является гипотония, почечная недостаточность и возраст >70 лет, дебют заболевания с боли в грудной клетки, дефицит пульса и элевация сегмента ST на ЭКГ.
Стент-графты, закрывающие вход в ложный просвет, баллонная фенестрация (при которой делается отверстие в области диссекции) или сочетание двух методов служат менее инвазивной альтернативой в случае развившихся послеоперационных ишемических осложнениях у пациентов с диссекцией типа В.
Все пациенты, включая послеоперационных, получают длительную гипотензивную терапию. Приемлема практически любая комбинация гипотензивных препаратов.
Наиболее серьезными поздними осложнениями являются повторная диссекция, формирование аневризм и прогрессирование аортальной недостаточности.
www.sweli.ru
Диссекция аорты
Диссекция аорты относится к неотложным состояниям. Заболевание связано с высоким риском смерти, поэтому при его развитии нередко выполняется срочное хирургическое вмешательство. Особенность течения болезни часто способствует неправильной диагностике, что также влияет на ухудшение прогноза для больного.
Диссекция аорты (ДА, расслоение аорты) - это разрыв внутренней оболочки аорты, самой крупной артерии в человеческом организме. Это расслоение позволяет крови течь между слоями сосуда, а не оставаться в центральном канале (просвете). Два основных типа рассечения аорты А и В определяются локализацией расслоения.
Основная опасность диссекции аорты заключается в том, что резко возрастает риск разрыва сосуда с последующим массивным кровотечением. В таких случаях 90% больных погибает.
При развитии диссекции аорты как можно раньше должно быть начато лечение. Перед этим проводится диагностика, включающая рентгенографию, электрокардиографию, ангиографию. Также может понадобиться сдача общего и биохимического анализов крови, особенно если планируется выполнение хирургического вмешательства.
Видео: Расслоение аорты
Описание
Аорта - это один из крупных сосудов человека, по которому артериальная кровь, насыщенная кислородом, из левого желудочка поступает ко всем органам и тканям, за исключением легких. Поскольку стенки аорты даже в норме постоянно испытывают кровяное давление со средней величиной в 100 мм рт. ст., при воздействии различных патологических факторов может нарушиться структура сосуда.
Стенка аорты состоит из трех слоев, которые от середины наружу имеют соответствующие названия - интима, медиа и адвентиция.
В самом начале повреждается только интима. Патологическое образование может быть вовсе незначительное, но из-за высокого давления в сосуде интима постепенно разрушается и когда повреждение доходит до медиального слоя, кровь начинает распространяться в среднем слое сосуда, способствуя его расслаиванию. Если на этом этапе не оказывается медицинская помощь, может произойти полный разрыв аорты и мгновенная смерть больного.
Существуют различные типы диссекции аорты, которые между собой отличаются местом расслоения. В Стэнфордском университете в 1970 году предложили разделение ДА на два типа:
- Тип А - расслоение начинается в области восхождения аорты, которое либо остается в этой же области, либо распространяется на дугу и нисходящую часть сосуда.
- Тип В - расслоение располагается только по нисходящей аорте (от подключичной артерии и ниже), но может распространяться и на абдоминальную часть сосуда.
Учет различий между этими двумя типами крайне важен, поскольку это позволяет проводить более эффективное лечение болезни. Тип А требует немедленной операции, чтобы предотвратить смерть от инсульта, сердечного приступа, застойной сердечной недостаточности или кровотечения. Расслоение типа В считается не ургентным состоянием, которое первоначально может лечиться усиленным контролем артериального давления. Дополнительные процедуры, как правило, дополняют защитить больного от осложнений, возникающих в результате разрыва.
Причины и распространенность
Диссекция аорты чаще всего является осложнением другого заболевания, хотя в некоторых случаях, возникающих намного реже, может определяться в изолированной форме.
Факторы риска, способствующие развитию ДА:
- Мужской пол
- Беременность
- Злоупотребление наркотиками или симпатомиметическими препаратами
- Хроническая или тяжело протекающая гипертония (присутствует в 70-90% случаев)
- Двустворчатый аортальный клапан
- Аортальная коарктация
- Гигантский клеточный артериит
- Наследственная предрасположенность к болезням аорты
- Аневризма грудного отдела аорты или другие болезни сосуда
- Сердечно-сосудистые процедуры (особенно недавно выполненные)
- Хирургическое вмешательство на сердце или аорте
- Катетеризация сердца
- Болезнь соединительной ткани
- Синдром Марфана
- Синдром Элерса-Данлоса
К диссекции аорты также может привести атеросклероз, сифилис, врожденные аномалии развития сосуда, различные перенапряжения (эмоциональные и физические), травмы грудной клетки или брюшной полости.
Распространенность
Основные особенности эпидемиологии диссекции аорты можно выразить в следующем:
- Диссекция аорты является более распространенной проблемой, чем разрыв или аневризма аорты.
- Два популяционных исследования привели данные в 2,9 и 3,5 острых аортальных расслоений на 100 000 человек.
- ДА чаще встречается у мужчин, чем у женщин, с отношением 5:1.
- Пациенты типа В, как правило, на 10 лет старше пациентов типа А, с пиковой частотой от 60 до 70 лет для типа В и от 50 до 60 лет для типа А.
- Гипертензия присутствует примерно у 75% пациентов типа В.
- Боль является наиболее распространенным симптомом ДА, поскольку определяется примерно у 95% пациентов и обычно связана с внезапным началом.
- Резкое расслоение аорты является крайне летальным вариантом течения болезни, поскольку трудно распознается и нередко не лечится должным образом.
- Приблизительно 20% пациентов с острым рассечением аорты умирают еще на догоспитальном этапе.
- Смертность при отсутствии лечения расслоения составляет около 25% примерно через 6 часов и 50% через 24 часа.
- В течение 1 недели две трети пациентов умирают, если их не лечить. Из этих смертей 75% приходится на первые 2 недели. Следовательно, произвольное различие острой диссекции составляет менее 14 дней, а хронические разрывы встречаются у больных после 2 недель.
Эмпирическое правило по диссекции аорты - смертность составляет примерно 1% в час при острой форме болезни.
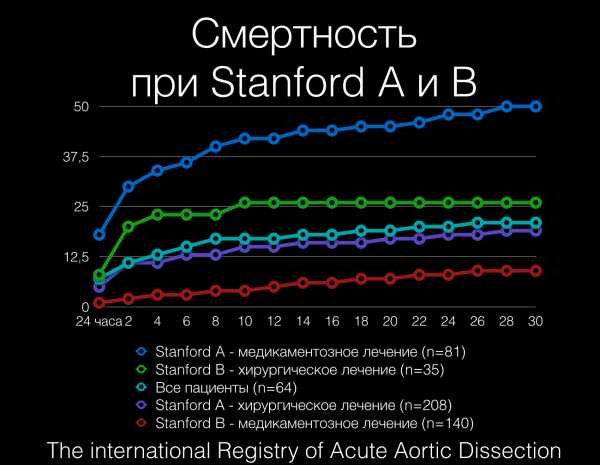
Несмотря на улучшение хирургических, анестезирующих, интервенционных и медицинских методов, на сегодня смертность пациентов, получающих лечение, остается высокой. Согласно Международному регистру аортальной диссекции (IRAD), всемирному регистру из 21 центра с последовательно включенными пациентами, внутрибольничная смертность во всех случаях разрыва аорты составляет 27%. Смертность и заболеваемость значительно различаются при диссекции типа А и В и зависят от типа терапии и медицинских сопутствующих заболеваний.
Пациенты при лечении ДА типа А с медицинской точки зрения подвержены смертности в 58% случаев, тогда как смертность при хирургической терапии расслоения типа А составляет 26%.
Тип А является более опасной для жизни формой ДА, чем тип В. Эти пациенты умирают от перикардиальной тампонады, разрыва аорты, дисфункции аортального клапана или мальперфузии коронарных артерий. Пациенты, у которых определяется обморок, чаще имеют расслоение типа А, чем тип B. В таких случаях обморок связан с сердечной тампонадой, инсультом или смертью.
Напротив, смертность при диссекции аорты типа B первоначально составляет от 10 до 12% для пациентов, которые могут получить медицинское лечение. Хирургическая или эндоваскулярная терапия показана при осложнениях ДА, включающих прогрессирующую боль и расширение места диссекции, разрыв и компрометацию перфузии конечностей или органов. Пациенты с такими осложнениями, которые требуют вмешательства, имеют более высокую смертность, составляющую не менее 30%.
Симптомы
Классическая триада признаков дает установить диагноз. При наличии всех трех симптомов отмечают 100% вероятность. Если имеются лишь некоторые проявления, тогда говорят о большей или меньшей вероятности.
- Тяжелое резкое начало разрывающей или рвущей боли в груди, которая может передаваться в спину.
- Дефицит или разность пульса на верхних конечностях, также может определяться разное артериальное давление > 20 мм рт.ст.
- Расширение средостения при рентгенографии груди.
Дополнительно пациенты часто чувствуют, что у них возник как бы сердечный приступ. Также могут отмечаться следующие признаки:
- Невозможность занять удобное положение.
- Чрезвычайно высокое артериальное давление.
- Потеря сознания.
- Сбивчивое дыхание.
- Чувство сильной слабости.
- Ощущение обреченности (крайняя тревога).
Диагностика
Обнаружение диссекции аорты может быть сложным, потому что одни и те же симптомы возникают в сочетании со многими другими проблемами со здоровьем. Расслоение аорты часто ошибочно диагностируется в реанимации как сердечный приступ. Однако необходима оперативная диагностика: разрывы типа А представляют собой хирургические чрезвычайные ситуации, смертность которых составляет почти два процента в час после начала.
Диагноз может быть сделан путем компьютерной томографии грудной клетки и / или трансэзофагеальной эхокардиографии (TЭ эхоКГ или ультразвуковые изображения сердца, сделанные из пищевода).
Если есть подозрение на диссекцию аорты типа A, пациент транспортируется из отделения неотложной помощи или внебольничного месторасположения непосредственно в операционную для подтверждения диагноза через TЭ эхоКГ. При наличии подтверждений расслоения аорты типа А, хирургическое вмешательство выполняется незамедлительно.
При необходимости проводятся следующие визуальные методы исследования:
- Аортальная ангиография (золотой стандарт)
Чувствительность теста: 90-98%Специфичность теста: 95-98%
- КТ совместно с ангиографией грудной клетки - предпочтительное исследование первой линии
Метод такой же эффективен, как и трансэзофагеальная эхокардиография или МРТ.Чувствительность теста: 100% с КТ нового поколения (более старые исследования котируются на 94%)Специфичность теста: 98% с КТ нового поколения (более старые исследования котируются на 90%)
- Трансэзофагеальная эхокардиография
Чувствительность теста: 97%Специфичность теста: 75-90%
- Рентгенография грудной клетки
Чувствительность теста: 90%Специфичность теста: низкая (недиагностическая).
Лечение
Ранее отмечалось, что определение типа диссекции аорты имеет крайне важное значение для выбора стратегии лечения. Теперь будут рассмотрены более точные принципы терапии в каждом случае отдельно.
Лечение диссекции аорты типа А
Тип A ДА - это чрезвычайная ситуация, требующая быстрой диагностики и хирургического вмешательства.
В современных медицинских центрах обычно обеспечивается немедленная сортировка, прямой перенос в операционную, стабилизация состояния больного и окончательная реконструкция с использованием инновационных процедур, включающих операции, стенты и транскатетерные клапаны.
Выполняют операции хирурги и кардиологи в составе многодисциплинарной команды, что позволяет обеспечить отличные результаты и 100% долгосрочное наблюдение. При лечении пациентов с расслоением типа А, для обеспечения повышенной защиты мозга используется антеградная избирательная перфузия. Замена запасных корневых клапанов может быть выполнена с целью реконструкции всей восходящей аорты, что позволяет не оставлять остаточной диссекции незамеченной. Операционная смертность в таких центрах, как правило, составляет менее 3%.
Лечение диссекции аорты типа B
Традиционная терапия для расслоения аорты типа B - это агрессивный контроль артериального давления, что позволяет предупредить прогрессирование ДА и разрыва сосуда. Хирургия, как правило, предназначена для пациентов с осложнениями, включая синдром мальперфузии или кровоизлияния.
Открытая хирургическая реконструкция часто связана с неприемлемо высоким риском паралича, дисфункцией легких и смертельным кровоизлиянием. Медицинская терапия (артериальное давление и устранение боли) обеспечивает паллиативную помощь, но не защищает пациента от более позднего развития крупных аневризм, дисфункции почек и смерти от аортальных осложнений.
Эндоваскулярная трансплантация стента, часто используемая в качестве терапии аневризм аорты, является минимально инвазивным вмешательством по реконструкции поражений сосуда и сегодня нередко применяется для лечения диссекции аорты типа B. На сегодня действует программа аортальной хирургии, участвующая в двух испытаниях, нацеленных сравнить эндоваскулярное восстановление с медикаментозным воздействием. В зависимости от показаний больным подбирают металлические стенты из четырех существующих видов. Все они имеют тканевое покрытие: стент-трансплантат Medtronic Talent ™, эндопротез GORE TAG® (для нисходящей части грудного отдела аорты), трансплантат Cook Medical TX2 и медицинский трансплантат Bolton Medical. Устройства вводятся через катетер в сосуд и закрывают место расслоения аорты, что позволяет эффективно перенаправить поток крови. Пациенты, которым имплантируют стенты, также получают максимальную медикаментозную терапию.
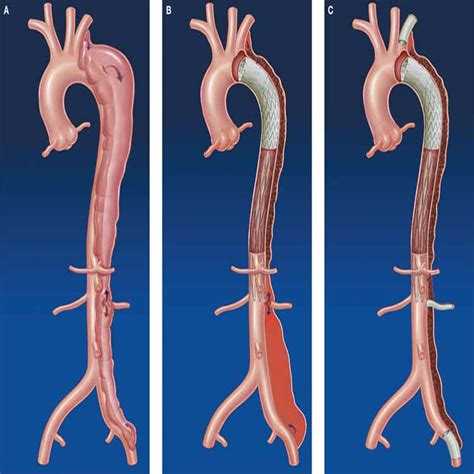
Осложнения
Распространение диссекции аорты типа А связано со многими острыми и хроническими осложнениями, особенно если они не поддавались лечению. Расслоение может вызвать:
- Кровоизлияние: разрыв аорты, который сопровождается чрезмерной потерей крови.
- Недостаточность аортального клапана: неплотное закрытие аортального клапана, приводящий к быстро развивающейся сердечной недостаточности.
- Расслоение коронарной артерии: недостаточное поступление крови по коронарным артериям к сердечной мышце, что вызывает сердечный приступ (инфаркт миокарда).
- Тампонада сердца: скопление крови в перикарде (околосердечная сумка), что приводит к неспособности сердца перекачивать кровь.
- Инсульт: нарушение кровотока в головном мозге, что может привести к смертельному исходу или инвалидности.
Расслоение аорты также может вызвать процесс, известный как синдром мальперфузии. Поскольку кровь течет в стенках аорты, а не через сосуд, недостаточное количество крови достигает своего предназначения. Это состояние может способствовать дисфункции внутренних органов, чаще всего первыми страдают почки и кишечник. В результате развивается временная или постоянная почечная недостаточность и повреждение кишечника, что может потребовать его обширной резекции.
Прогноз
Диссекция аорты связана с высокой смертностью: даже в идеальных условиях может возникать летальный исход у 27%.
Проксимальная аортальная диссекция (тип А):
- Смертность увеличивается на 1-3% в час от начала заболевания (первые 48 часов).
- Смертность при медикаментозной терапии достигает 50%.
- Смертность при хирургическом лечении варьируется в пределах от 7-36%, что зависит от течения болезни и наличия осложнений.
При дистальном расслоении аорты (тип B) чаще всего дается неблагоприятный прогноз со смертельным исходом в 10% случаев.
Видео: Сосудистая хирургия. Расслоение аорты
0.00 avg. rating (0% score) - 0 votes - оценок
arrhythmia.center
Острый аортальный синдром — 24Radiology.ru
Нормальная аорта и возрастные изменения
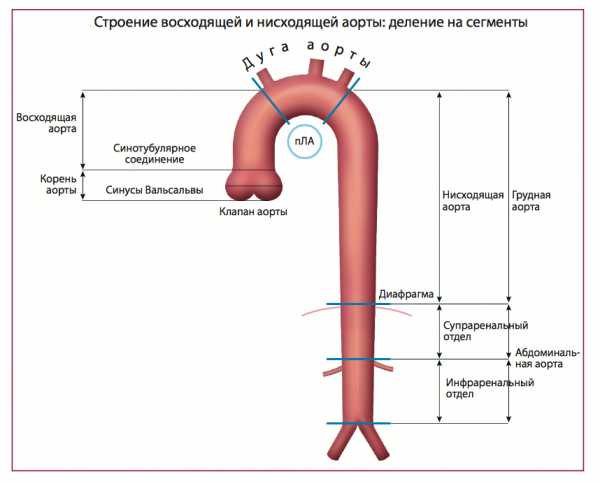
Аорта характеризуется исключительной пропускной способностью, обеспечивая циркуляцию крови в объеме почти 200 миллионов литров в течение жизни человека. В дополнение к проводящей функции, в аорте также осуществляется регуляция и контроль системного сосудистого сопротивления и частоты сердечных сокращений за счет барорецепторов, расположенных в области дуги и восходящего отдела. Можно утверждать, что аорта выполняет роль «второго сердца» во время диастолы (функция Виндкессела), то есть сглаживает осцилляции давления, обусловленные интермиттирующим выбросом из левого желудочка, что наиболее важно не только для адекватной коронарной перфузии, но также необходимо для других органов и тканей. В норме диаметр аорты обычно не превышает 40 мм и характеризуется постепенным сужением в дистальном направлении. Данные параметры зависят от ряда факторов, включая возраст, пол, площадь поверхности тела и уровень артериального давления. Верхняя граница нормального значения диаметра корня аорты (99-процентиль) составляет 40 мм у мужчин и 34 мм у женщин. С возрастом в течение каждого десятилетия происходит увеличение размеров корня аорты примерно на 0,9 мм у мужчин и 0,7 мм у женщин соответственно.
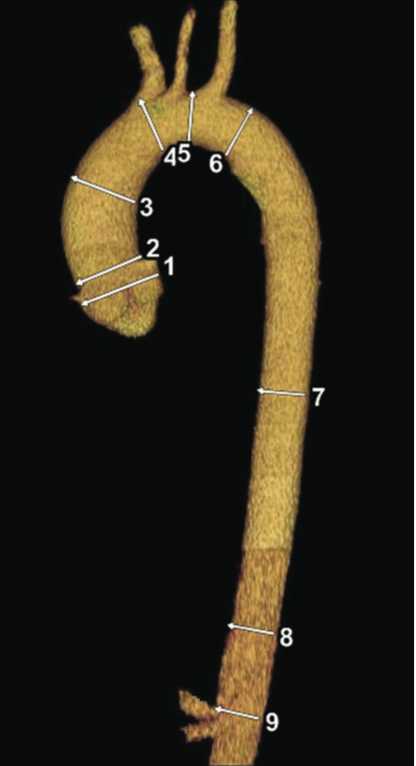
- 1 — Синусы Вальсальвы
- 2 — Синотубулярное соединение
- 3 — Восходящая аорты
- 4 — Начало дуги аорты
- 5 — Середина дуги аорты (место между левой общей сонной артерией и левой подключичной артерией)
- 6 — Начало нисходящей аорты
- 7 — Середина нисходящей аорты (среднее значение между пунктом №6 и №8).
- 8 — Нисходящая аорта на уровне диафрагмы
- 9 — Брюшная аорта на уровне чревного ствола
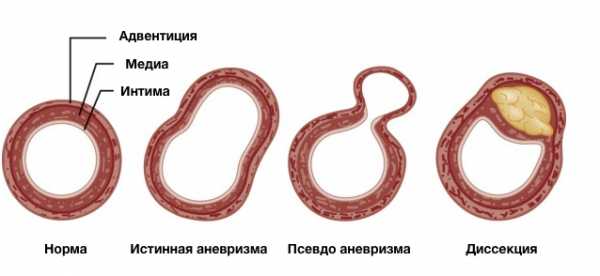
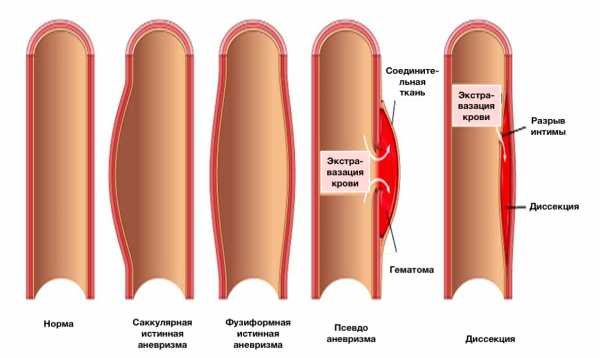
Терминология
- Аневризма (истинная аневризма)
- Псевдоаневризма (ложная аневризма)
- Диссекция
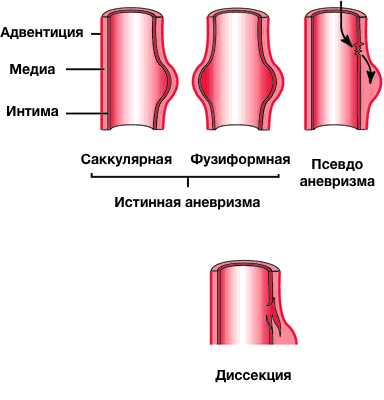
Истинная аневризма
- Локальное расширение аорты с увеличением её диаметра более 50% при сравнении с нормой
Ложная аневризма
- заполнена кровью вследствие нарушения целостности артериальной стенки с экстравазацией крови и ограничением её периартериальной соединительной тканью, а не слоями стенки артерии (пульсирующая гематома).
Расслоение аорты (диссекция)
- Нарушение целостности среднего слоя стенки аорты (медиа) с кровотечением в пределах и вдоль стенки аорты
Факт 1 и 2 и 3
- Диссекция чаще возникает без аневризмы
- Аневризма чаще возникает без диссекции.
- Термин расслаивающей аневризмы аорты часто используется не корректно и его следует применять только в тех случаях, когда расслоение возникает в аневризме аорты.
Классификация патологии аорты
- Травматические повреждения
- Острые не-травматические поражения
- Острая диссекция
- Интрамуральная гематома
- Пенетрирующая язва
- Формирование мешотчатой аневризмы
- Сдавление прилежащих структур
- Разрыв аорты
- Хроническая диссекция
- Острый тромбоз аорты
- Воспалительные поражения аорты (аортиты)
- Аномалии аорты
Для локализации патологии используют Стенфордскую классификацию.
Локализация патологии:
- Стэнфорд А — восходящая аорта — оперативное вмешательство.
- Стэнфорд B — ниже перешейка — медикаментозное лечение.
- Классификация РА по её распространению.
- Примечание: схемы РА класс 1, в котором выделяют типы I, II, и III по De Bakey.
- Также изображены классы по Stanford A и В.
- В типе III выделяют подтипы III A в III C. (подтип зависит от вовлечения грудной или брюшной аорты, по Reul и др.).
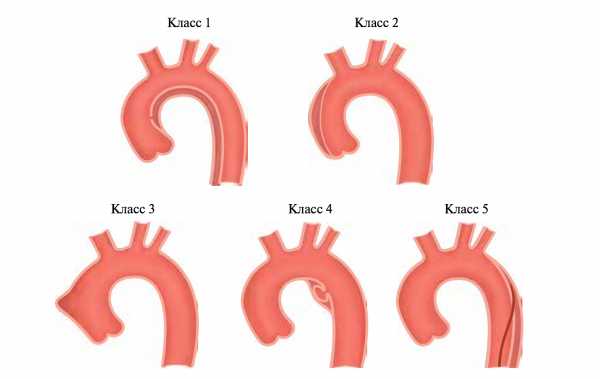
Классификация острого аортального синдрома при расслоении.
- Примечание:
- Класс 1: Классическое РА с истинным и ЛП с или без связи между двумя просветами.
- Класс 2: Интермуральная гематома.
- Класс 3: Малозаметное или дискретное РА с выпячиванием стенки аорты. Псевдраневризма
- Класс 4: Язва области атеросклеротической бляшки аорты с последующем разрывом бляшки.
- Класс 5: Ятрогенное или травматическое РА, проявляется катетер-индуцированным разделением интимы.
Диссекция аорты
- Диссекция определяется как разрушение среднего слоя её стенки, спровоцированного внутристеночным попаданием крови, с результирующим разделением слоев стенки аорты и последующим формированием истинный и ложный просвет, с или без сообщения между ними.
- В большинстве случаев инициирующим состоянием является разрыв интимы, вследствие чего кровь попадает в плоскость расслоения — в среднюю оболочку аорты. Далее следующим этапом следует либо разрыв аорты в случае разрушения адвентиции, либо повторное попадание крови в просвет аорты через второй разрыв интимы.
- Расслоение может быть антеградным или ретроградным.
- Диссекция аорты является самой распространенной причиной острого аортального синдрома (70% случаев).
- Частота встречаемости 1-10 : 100.000
- Чаще у мужчин. В 70% случаев у пациентов с гипертонией.
- При Stanford A смертность в 1-2% случаев после появления симптомов. Смертность достигает до 90% у нелеченных пациентов.
- При Stanford B выживаемость составляет 85% при своевременном медикаментозное лечении (5 лет-70%).
Интересующая информация при оценке изображений.
- Тип А или Тип B
- Локализация патологического процесса
- Какие дополнительные ветви вовлечены в патологический процесс? Дифференциация истинного от ложного просвета
- Выявить осложнения (разрыв, окклюзия коронарных артерий, аортальная недостаточность)
- Определить диаметры истинного и ложного просвета в проксимальной и дистальной части.
- Оценить извитость подвздошных артерий
Рекомендации Кардиологического общества
- Визуализации отслоенной интимы
- Распространенность поражения в соответствии с анатомической сегментацией аорты
- идентификация ложного и истинного просвета (если имеются)
- локализация первичной (входной) и вторичных фенестраций (если имеются)
- идентификация антеградного и/или ретроградного Ра
- идентификация степени и механизма аортальной недостаточности
- Вовлечение боковых ветвей
- Обнаружение мальперфузии (плохой кровоток или его отсутствие)
- Обнаружение ишемии органов (мозга, миокарда, почек, кишечника и т.д.)
- Обнаружение выпота в перикард и его степени
- Обнаружение и степень выпота в плевральную полость
- Обнаружение периаортального кровотечения
- Признаки кровотечения в средостение
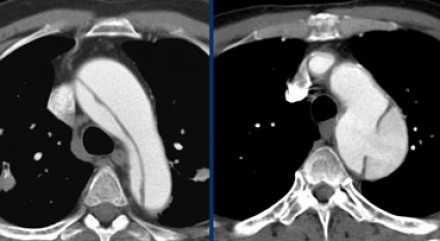
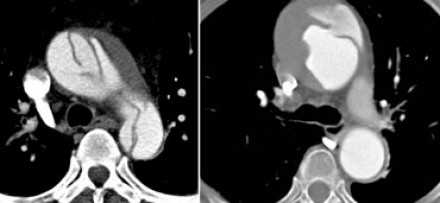
- Слева представлен пациент со Stanford A. Диссекция с четкой визуализируемой интимой.
- Справа представлен пациент со Stanford B. Патология локализована в нисходящей аорте. «Точка входа» расположена ниже уровня левой подключичной артерии.
Радиологические находки
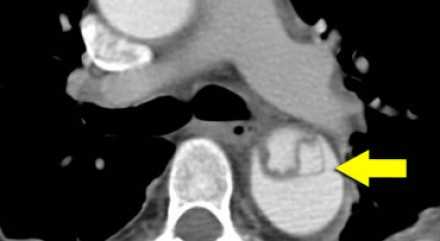
- На ниже лежащих снимках представлен пациент с диссекцией типом B. Истинный просвет окружен кальцификацией. Истинный просвет узкий и подвергается компрессионным изменениям, обусловленных систолическим давлением.
- При диссекции аорты интима визуализируется по старым данным только в 70% случаев, но связи с развитием техники данный показатель на сегодняшний день составляет выше 90%.
- На ниже представленных изображениях представлена диссекция типа B.
- Истинный просвет, окружен кальцификатами.
- Истинный просвет уже, чем ложный просвет, а также четко визуализируется симптом клюва.
- В ложном просвете локализован тромб, который контрастируется позже истинного просвета.
Истинный просвет
- Как правило:
- Окружен кальцификацией.
- Меньше, чем ложный просвет.
- Частая локализация чревный ствол, передняя мезентариальная артерия и правая почечная артерия.
Ложный просвет
- Есть окклюзия тромбом или нет.
- Замедленное контрастирование.
- Шире, чем истинный просвет.
- Имеет круговую конфигурацию
- Симптом клюва.
- Окружает истинный просвет при диссекции типа А
- Ниже представлена диссекция, при которой ложный просвет шире истинного.
- Истинный просвет уже и визуализируется более ярче при сравнении с ложным.
- В ложном просвете есть процесс тромбообразование.
- Истинный просвет обычно уже ложного, а также всегда вокруг истинного просвет возможно определить клинья, что является следствием постоянного систолического давления.
- В данном случае представлено типичное прилежания ложного просвета к наружной кривизне дуги аорты.
- Симптом паутинок — соединительные останки медии, который визуализируется в ложном просвете, который также часто тромбируется.
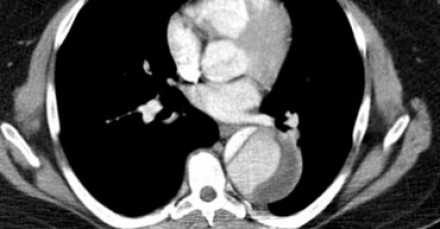
- Если один просвет, окружен другим, то этот просвет является истинным, что всегда встречается при диссекциях типа А.
- На нижележащих изображениях представления диссекция типа А. Истинный просвет окружен ложным, также визуализируется симптома клюва, что объясняется постоянным систолическим давлением.
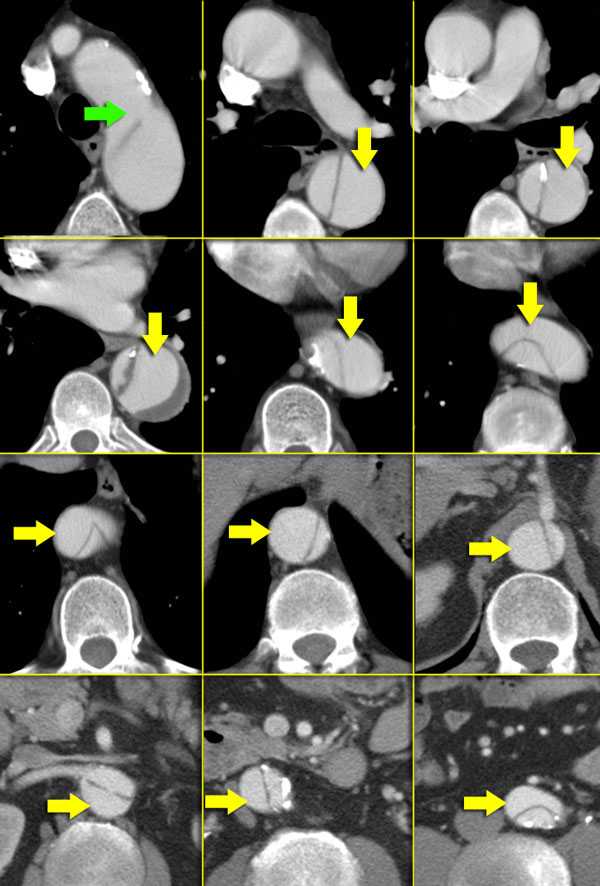
Диссекция брахиоцефальных артерий
- Всегда оцениваете тщательно каждую артерию, отходящую от дуги аорты, на предмет во влечения их в патологический процесс.
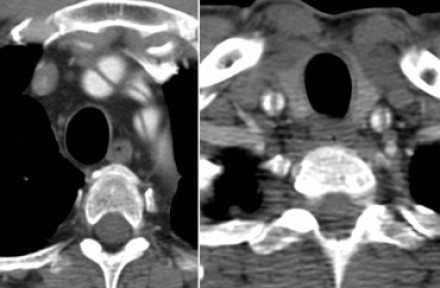
Диссекция абдоминальных артерий
- При распространении патологического процесса диссекция может достигать уровня почечных артерий, чревного ствола и передней мезентариальной артерий.
- Истинный просвет вовлекает в патологический процесс чревный ствол, переднюю мезентариальную и правую почечную артерию.
- Просвет левой почечной артерии сужается при увеличении ложного просвета.
- Нарушение перфузии органов обусловлено двумя механизмами:
- 1-статический — распространение диссекции непосредственно в просвет артерии. Хирургическое лечение стентирование.
- 2-динамический — ухудшение прохождения сосуда за счет наличия в просвете сосуда отслоенного слоя.
- При оценке распространенности диссекции обратите внимание на извитость и кальцификацию подвздошных артерий, что важно для эндохирургов.
- Расслоение стенки развивается быстро и обычно не по всей окружности сосуда, а в продольном направлении в виде ленты или спирали и редко ограничивается одним сегментом аорты. Отслоенная наружная оболочка растягивается, истончается. В случае спонтанного течения у большинства больных происходит разрыв аневризмы, почти всегда заканчивающийся летальным исходом, в перикард (у 50% больных), плевру и средостение (у 20%), в брюшную полость и забрюшинное пространство.
- Вторичный разрыв внутренней оболочки обычно в области дистальной границы аневризмы с образованием ложного внутристеночного канала («doublebarrel-aorta» — «двуствольная аорта») и декомпрессией внутристеночной гематомы наблюдается относительно редко (у 10% больных). Редким исходом является тромбоз и облитерация внутристеночного канала.
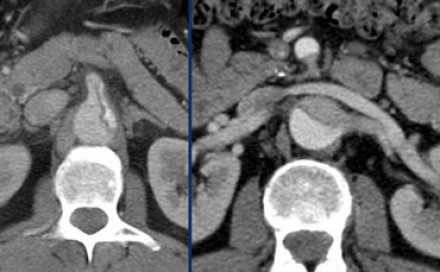
- Слева представлено прогрессирование диссекции до уровня чревного ствола, в просвете которого определяется ложный просвет, что значительно ухудшает перфузию органов.
- Справа представлен пример вовлечения в патологической процесс передней мезентариальной и почечной артерии.
- Если диссекция не проявляет себя клинически и перфузия органов в норме, то таких пациентов наблюдают.
- Ниже представлены исследования пациента в разница в 2 года.
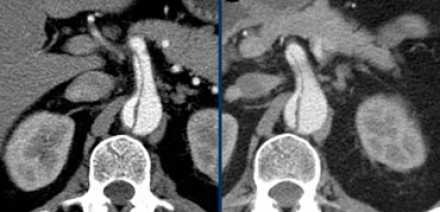
Гемиперикард, гемиторакс, гемомедиастенум
- Гемиперикард, гемомедиастенум и гемиторакс являются грозными осложнениями диссекции аорты.
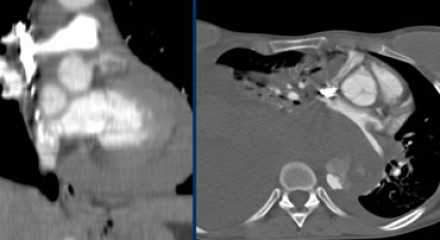
- Ниже представлен пациент с полным тромбированием ложного просвета. Спустя 5 дней после первого обращения пациент жалуется на резкую боль в груди, а снимках визуализируется кровоток в ложном просвете.
- Увы, но пациентка не могла продолжить лечение хирургически по разным причинам, поэтому лечилась медикаментозно.
Тромбированный просвет при диссекции vs аневризма с тромбом
- Порой сложно дифференцировать тромбированный просвет при диссекции и аневризму с тромбом.
- Если интима кальцинированна, то это очень помогает.
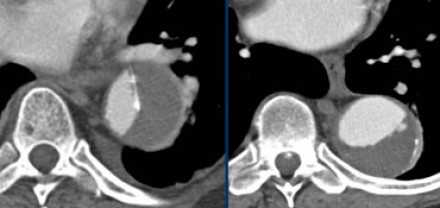 Слева — тромбированный просвет при диссекции. Справа — аневризма с тромбом на внутренней стороне кальцинированной интимы.
Слева — тромбированный просвет при диссекции. Справа — аневризма с тромбом на внутренней стороне кальцинированной интимы.
Интрамуральная гематома
Интрамуральная гематома — это один из вариантов ОАС, когда происходит формирование гематомы в медии аорты при отстутствии ложного просвета и разрыва интимы (фенестрации).ИМГ диагностируется на основании наличия утолщения стенки аорты >5 мм округлой формы или в виде полумесяца, и при отсутствии кровотока. Эта состояние может составлять 10-25% от всех случаев острого аортального синдрома. Вовлечение восходящей аорты и дуги аорты (тип А) происходит в 30% и 10% случаев, соответственно, в то время как поражение нисходящей грудной аорты (тип B) выявляется в 60-70% случаях.
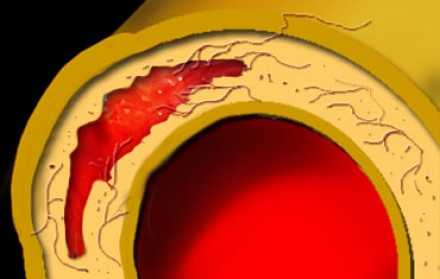
Краткие факты Спонтанное кровоизлияние в медиа, обусловленное разрывом мелких кровеносных сосудов, которые снабжают крупные кровеносные сосуды (vasa vasorum).13% случаев нет дефицита пульса.Трудно отличить от тромбированной диссекции аорты.В 16-17% случаев осложняется в классическую диссекцию.Смертность через год после выявления составляет около 25%.Важная информация для клиницистаТип А или Тип В по StanfordРегресс интермуральный гематомы составляет до 80%Предикторы летального исхода— Восходящая аорта— Толщина интрамуральной гематомы составляет более 2 см.— Экссудативный перикардит (в меньшей степени плевральный выпот).
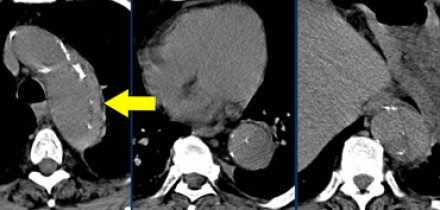
Интрамуральная гематома может персистировать или переходить аневризму или пенетрирующую язву.Ассоциирование с пенетрирующей язвой аорты является худшим прогностическим признаком.Выше представлена интрамуральная гематома, что на нативных КТ изображениях соответствуют гиперденсным изменениям. Кальцификация интимы, окружающая истинный просвет.
Выше представлен снимки того же пациента, что и выше, но с контрастным усилением.Обратите внимание, что интрамуральная гематома не окружает спирально истинный просвет, что является патогномоничным признаком при дифференциальном диагнозе с диссекцией, но для выбора тактики лечения важным принципом остаётся классифицирование патологии на тип А или тип В по Stanford. Обратите внимание, что у данного пациента нет перикардиального выпота. Толщина гематомы составляет меньше 2 см, поэтому мы можем сказать, что регрессия интрамуральной гематомы типа В по Stanford с возможностью до 80%.
Пенетрирующая атеросклеротическая язваПенетрирующая атеросклеротическая язва определяется как язва атеросклеротической бляшки аорты, проникающая через внутреннюю эластическую пластинку в медию. Такие поражения составляют 2-7% от всех случаев острого аортального синдрома. Распространение язвенного процесса может либо привести к развитию интрамуральной гематомы, ложной аневризмы, или даже разрыву аорты или расслоению аорты. Естественное течение этого заболевания характеризуется прогрессивным расширением аорты и образованием мешотчатой или веретенообразной аневризмы, что особенно быстро происходит в восходящей аорте (тип А ПАЯ). Пенетрирующая атеросклеротическая язва часто встречается в условиях выраженного атеросклероза грудной аорты, бывает множественной, и может сильно различаться по размеру и глубине поражения сосудистой стенки. Наиболее распространенной локализацией данной патологии является средняя и нижняя трети нисходящей грудной аорты (тип B ПАЯ). Реже, язвы находятся в дуге аорты или брюшной аорте, в то время как вовлечение восходящей аорты наблюдается редко. Общими чертами больных с пенетрирующей атеросклеротической язвой являются пожилой возраст, мужской пол, курение табака, гипертензия, ишемическая болезнь сердца, хроническая обструктивная болезнь легких, и сопутствующие аневризмы брюшной аорты. Симптомы могут быть аналогичны тем, которые имеются при диссекции, хотя они более часто проявляются у пожилых пациентов и редко манифестируют в виде признаков мальперфузии органов. Симптомы могут указывать на экстренную ситуацию при вовлечении адвентиции и возможном разрыве аорты. КТ является методом выбора для диагностики пенетрирующей атеросклеротической язвы на основании выпячивания контрастированной медии через кальцинированную бляшку.
Основные факты:— возникает у пациентов с системным атеросклерозом.— основная причина саккулярных аневризм.— частая локализация дуга или нисходящая аорта.— часто выявляется множественное атеросклеротическое изъязвление аорты, что затрудняет хирургическое лечение, и данные пациенты лечатся медикаментозно.— Такое неотложное состояние, как разрыв адвентиции аорты, встречается не так часто, как острый инфаркт миокарда, обусловленный системным атеросклерозом.
Какие данные важны клиницисту?— Тип А или Тип В— Количество: единичное или множественное поражение аорты.— Осложнена ли пенетрирующая язва интрамуральной гематомой.— Возможно ли эндоваскулярное лечение.
Радиологические находки Обширная кальцификация интимы и атеросклеротические бляшки.Выпячивания контрастированной медии через кальцинированную бляшку.Возможно контрастное усиление стенки аорты.Продольно расположенная интрамуральная гематома.
Ниже представлены типичные изменения, которые визуализируются на КТ при пенетрирующей язве аорты.
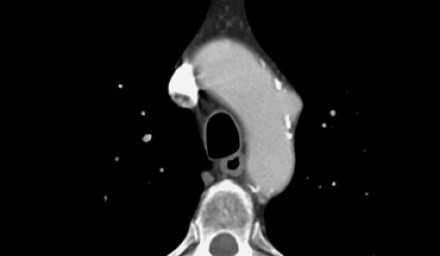 Осложнения.Формирование саккулярной аневризмы.Компрессия близлежащих структур.Разрыв.Большинство пациент имеют плохой прогноз в связи с диффузной органной недостаточностью, обусловленной генерализированным атеросклерозом.
Осложнения.Формирование саккулярной аневризмы.Компрессия близлежащих структур.Разрыв.Большинство пациент имеют плохой прогноз в связи с диффузной органной недостаточностью, обусловленной генерализированным атеросклерозом.
Источник:
- Scardio
- The international Registry of Acute Aortic Dissection
- 2010 ACCF/AHA/AATS/ACR/ASA/SCA/SCAI/SIR/STS/SVM Guidelines for the Diagnosis and Management of Patients With Thoracic Aortic Disease
- Learn and LiveSMACC/AHA Pocket GuidelineBased on the 2010 ACCF/AHA/AATS/ ACR/ASA/SCA/SCAI/SIR/STS/SVMGuidelines for the Diagnosis and Management of Patients With Thoracic Aortic DiseaseMarch 2010
- «Хирургия аорты и магистральных сосудов», А.А.Шалимов
- Radiographia.ru
- Radiology Assistant
-
- T.T. Tsai et al. Acute Aortic Syndromes. Circulation 2005;112;3802-3813
- D. Mukherjee et al. Aortic Dissection. An Update. Current Problems in Cardiology 2005;30:287-325
- H. Hayashi et al. Penetrating Atherosclerotic Ulcer of the Aorta: Imaging Features and Disease Concept. Radiographics 2000;20:995-1005
- K.R. Cho et al. Penetrating atherosclerotic ulcer of the descending thoracic aorta and arch. J Thorac Cardiovasc Surg 2004;127:1393-401
- F.Ganaha et al. Prognosis of Aortic Intramural Hematoma With and Without Penetrating Atherosclerotic Ulcer. A Clinical and Radiological Analysis. Circulation. 2002;106:342-348.
- Y. von Kodolitsch et al. Intramural Hematoma of the Aorta Predictors of Progression to Dissection and Rupture. Circulation. 2003;107:1158-1163
- S. Willoteaux et al. Imaging of aortic dissection by helical CT. Eur Radiol, 2004;14:1999?2008
- J-K Song. Diagnosis of aortic intramural haematoma Heart 2004;90:368-371.
- A. Evangelista et al. Acute Intramural Hematoma of the Aorta. A Mystery in evolution. Circulation 2005;111:1063-1070
- N. Mangat et al. Multi-detector row computed tomography: Imaging in Acute Aortic Syndrome Clin Rad 2005;60:1256-1267
- CT in Nontraumatic Acute Thoracic Aortic Disease: Typical and Atypical Features and Complications. — E. Casta?er et al, Radiographics 2003; 23:S93- S110
24radiology.ru
Диссекция аорты – анестезия, мониторинг, перфузия (Aortic Dissection)
 Диссекция аорты (англ. Aortic dissection) – расслоение стенки аорты. Синоним: острая расслаивающая аневризма аорты. Диссекция возникает из-за непрерывного поступления крови через поврежденную интиму между слоями стенки аорты. В кардиохирургии это состояние относится к неотложным и требующим оказания высококвалифицированной кардиохирургической помощи. Несвоевременная диагностика и неоказание помощи приводят к смерти пациента вследствие массивной кровопотери.
Диссекция аорты (англ. Aortic dissection) – расслоение стенки аорты. Синоним: острая расслаивающая аневризма аорты. Диссекция возникает из-за непрерывного поступления крови через поврежденную интиму между слоями стенки аорты. В кардиохирургии это состояние относится к неотложным и требующим оказания высококвалифицированной кардиохирургической помощи. Несвоевременная диагностика и неоказание помощи приводят к смерти пациента вследствие массивной кровопотери. Кардиохирургия диссекции аорты требует максимальной командной эффективности (кардиохирург, анестезиолог, интенсивист, перфузиолог). Прежде всего, это объясняется ургентностью процедуры оказания помощи. Уже на предоперационном этапе специалисты испытывают недостаток информации в детальном анамнезе истории пациента вследствие дефицита времени.
Предоперационный мониторинг диссекции аорты.
включает в себя обеспечение адекватной вентиляции легких, контроль гемодинамики и неврологический мониторинг. Гемодинамически на этом этапе важен контроль артериального давления. Гипертензия может стать причиной разрыва аневризмы аорты и мгновенной смерти.
Интраоперационный мониторинг диссекции аорты.
включает в себя три основных момента: эхокардиография, контроль гемодинамики и неврологический мониторинг.
Эхокардиография.
Трансэзофагеальная (транспищеводная) эхокардиография (ТЭЭ) в постановке диагноза Диссекция аорты информативна почти в 100%. И именно анестезиолог должен владеть техникой исследования. В некоторых клиниках бывшего СССР до сих пор в этих случаях ожидают специалиста, который бы смог провести ТЭЭ, что существенно затягивает время оказания помощи. Такие данные, как недостаточность аортального клапана, наличие жидкости в перикарде или плевральной полости, состояние (сократимость) и функциональные показатели миокарда являются необходимыми для обеспечения эффективности оперативного лечения.
Эхокардиография диссекции аорты
Прежде всего с помощью Трансэзофагеальной эхокардиографии мы получаем ответ на вопрос: Есть ли вообще у данного пациента Диссекция Аорты? Удостоверившись в подтверждении диагноза нужно определиться в необходимости экстренного (ургентного) оперативного вмешательства. В дальнейшем анестезиолог обязан определить тип диссекции (по Стенфордской классификации, или по ДеБейки): при этом уточняется размеры кольца аортального клапана, поперечные размеры аорты (восходящей аорты, дуги аорты, нисходящей аотры), место повреждения интимы, вовлечение в расслоение (диссекцию) сосудов дуги аорты и др. Далее обязательна оценка функции аортального клапана. Необходимо определить механизм аортальной недостаточности (например, при западании расслоенной стенки аорты через аортальный клапан в выходной тракт левого желудочка сердца). Далее определить наличие жидкости в перикарде и исключить тампонаду сердца. Очень информативным является исследование движения стенок камер сердца, что может подтвердить или исключить ишемию (инфаркт) миокарда. Как известно, инфаркт миокарда возникает в 1-2% случаев при остром расслоении аорты. Наличие гемоторакса (крови в плевральных полостях) также может быть подтверждено с помощью ТЭЭ. Также один из важных моментов в использовании ТЭЭ при диссекции аорты является определение ложного и истинного просвета аорты (false and true lumen) для перфузиолога и хирурга (так как велика возможность постановки артериальной канюли в ложный просвет).
Контроль гемодинамики.
Системное артериальное и центральное венозное давление! Вопрос стоит лишь в месте измерения системного артериального давления. Выбор места постановки артериального катетера зависит от различных причин. Если постановка лучевой или плечевой артерии невозможна или противопоказана, ставим бедренную артерию. Подмышечную артерию не ставим - это потенциальное место для канюляции при антеградной церебральной перфузии. При диссекции аорты тип Б (Стенфорд), когда пережатие аорты возможно проксимальнее левой подключичной артерии, обязательна постановка артериальной линии на правой лучевой артерии.
Неврологический мониторинг
Неврологические осложнения при диссекции аорты, а также после проведения радикальных хирургических коррекций остаются большой проблемой даже для специализированных центров оказания этого вида помощи. Инсульты, ишемия спинного мозга, ишемия зрительного нерва, паралич голосовых связок, внутримозговое кровоизлияние - неполный перечень осложнений острых расслаивающих аневризм аорты. Задача анестезиолога - в мониторинге и идентификации потенциальных факторов повреждения нервной системы на пред, интра- и послеоперационных этапах. Использование Электроэнцефалографии (ЭЭГ) во время глубокого гипотермического циркуляторного ареста, измерение соматосенсорных спонтанных потенциалов мозга могут помочь нам в этом. Однако, хотелось бы обратить внимание на использование Транскраниального Допплера и Церебральной оксиметрии. Транскраниальный Допплер позволяет нам выявить эмболы в церебральных артериях, мозговую мальперфузию. Церебральный оксиметр - более интересное новшество. Нам известен лишь прибор "INVOS", стоимость которого исчисляется десятками тысяч долларов. Прибор измерят насыщение кислородом, а также кровоток в артериях головного мозга по механизму инфракрасной спектроскопии (NIRS - Near Infrared Spectroscopy).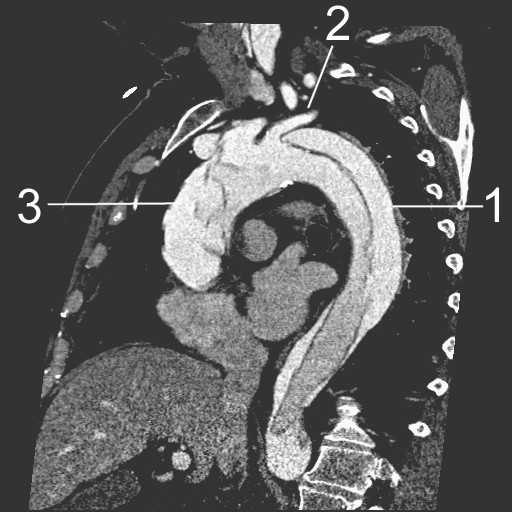 Наиболее интересные статьи о хирургическом лечении диссекции аорты можно прочитать здесь (полная версия на английском языке):
Наиболее интересные статьи о хирургическом лечении диссекции аорты можно прочитать здесь (полная версия на английском языке): 1. Хиругическая анатомия дуги аорты. (Статья известного британского «сердечного» анатома Роберта Андерсона)
Robert H. Anderson
2. Методика «Хобот слона» в хирургическом лечении диссекций аорты
Maximilian A. Pichlmaier, Omke E. Teebken, Hassina Baraki, and Axel Haverich
Marc A.A.M. Schepens
3. Протезирование дуги аорты с использованием глубокой гипертермии (циркуляторный арест) и ретроградной церебральной перфузии
Akihiko Usui and Yuichi Ueda
Ludwig K. von Segesser5. Полное протезирование дуги аорты: техника раздельной реимплантации надаортальных сосудов
Teruhisa Kazui
Авторы иллюстраций JHeuser, Dr. Lars Grenacher
perfusion-ua.blogspot.com
Расслоение аорты: симптомы
В переводе с латыни слово «dissectio» означает «рассечение, расслоение». Именно такой синоним можно подобрать к термину «расслоение аорты». Иногда можно встретить термин «расслаивающая аневризма». Что это такое, и как проявляется это заболевание? Вместо того чтобы «вытаскивать» определения из учебников хирургии, давайте подойдем к нему самостоятельно. Известно, что аорта – самый крупный сосуд, похожий на магистральную трубу диаметром в 1 метр, отходящую от ТЭЦ. И как в любом магистральном сосуде, рассчитанном на сильную нагрузку, у аорты существуют толстые стенки.
Но в отличие от трубы сосуды являются многослойной конструкцией. Различают, по меньшей мере, три концентрических оболочки в каждом крупном сосуде. Если в трубе возникает дефект, вода просто разрывает стенку и устремляется наружу. В аорте кровь, найдя дефект внутренней оболочки, затекает между слоями сосуда и устремляется вперед. Таким образом происходит постепенное расслоение аорты, со все более глубокими затеками крови между ее слоями. Этот процесс напоминает попытку разъединить слипшиеся края целлофанового пакета при помощи дутья внутрь.
В результате образуется аневризматическое расширение этого сосуда, или просто аневризма аорты. Если нарушены все три стенки, возникает разрыв аорты, и смерть пациента от массивной кровопотери абсолютно неизбежна, даже если это случится в больнице. Более того, смерть очень вероятна даже если это произойдет внезапно, во время операции в кардиохирургическом отделении. Под мощным «напором» нет никакой возможности соединить края сосуда, а пережать аорту невозможно. Выжить можно только тогда, когда проведена плановая операция, то есть диагноз поставлен заранее. А чтобы поставить диагноз, нужно обратить внимание на симптомы, которые характерны для диссекции аорты.
Признаки расслоения аорты
Прежде всего, нужно понять, что появление «кармана» с затеком в него большого количества крови означает изъятие этого объема из русла. Поэтому возникают как местные, так и отдаленные симптомы. В зависимости от того, произошла диссекция грудного (что бывает чаще) или брюшного отдела, а также от того, какой из слоев поврежден, появляется следующая симптоматика:
- Надрыв внутренней оболочки аорты (интимы). Это первичное поражение аорты. Именно с него начинается образование аневризмы. Если сосудистые стенки плотные, то этот первичный аффект приводит к острой боли в груди или в животе. Локализация боли – в центре тела, так как аорта пролегает забрюшинно. Боль не зависит от смены положения тела, а только от уровня артериального давления. Второй симптом этой стадии – болевой шок и сосудистый коллапс.
Конечно, врач скорой помощи не имеет возможности установить этот диагноз. Ему важно исключить инфаркт, после чего пациент может быть по ошибке переправлен в отделение неотложной хирургии для исключения острого панкреатита и других заболеваний (в случае поражения брюшной аорты) или в кардиологическое отделение (при болях в груди).
- Продолжение затекания крови между разорванными слоями вызывает повторные, более тяжелые приступы болей. Поскольку кровь проникает далеко, то боль становится несколько слабее (за счет снижения давления), но может носить пульсирующий характер с усилением в систолу, а также быть слабо локализованной, ибо этот процесс распространяется на значительно большей площади, чем раньше.
В этом периоде расслоение аорты достигает такой степени, что отражается на кровотоке в тех органах, которые кровоснабжаются сосудами, лежащими рядом с зоной диссекции. Так, при аневризме брюшной аорты может возникнуть инфаркт почек вследствие резкой нехватки крови в почечных артериях. При поражении мезентериальных сосудов может возникнуть инфаркт кишечника с развитием резчайшей боли, некрозом кишечных петель и последующим перитонитом. Также возможна ишемия желудка, печени, инфаркт селезенки.
При диссекции грудной аорты часто захватывается зона отхождения коронарных сосудов. Поэтому возможно появление обширных инфарктов либо тяжелых приступов ишемии. На догоспитальном этапе врачу скорой помощи практически невозможно понять, что приступ острейшей ишемии и боли в груди скрывает сразу два заболевания, так как все его мысли и действия направлены на быстрейшее купирование ишемии и госпитализацию в инфарктное отделение. При поражении дуги аорты возможно прекращение кровотока в левой общей сонной артерии, возможны тяжелые ишемические инсульты.
- Наконец, при полном разрыве возникает забрюшинное профузное кровотечение с тампонадой забрюшинного пространства, геморрагический шок и смерть.
В заключение нужно сказать, что «беда не ходит в одиночку». Это значит, что если хоть раз возникала очень сильная боль в груди или животе, и «ничего не нашли», если у вас пожилой возраст, есть признаки атеросклероза или проблемы с сосудами – то узнать о состоянии своего главного кровеносного сосуда и принять соответствующие меры можно, сделав МРТ грудной или брюшной полости.
kardioportal.ru
Расслоение аорты — Симптом Инфо
Основные факты о расслоении аорты
Что такое аорта и из каких слоев она состоит?
Какие причины приводят к расслоению аорты?
Какие признаки и симптомы расслоения появляются раньше всего?
Как проводится диагностика расслоения аорты?
Какие методы лечения обычно используют сосудистые хирурги?
От чего зависит прогноз выздоровления при расслоении аорты?
Можно ли предотвратить развитие расслоения аорты?
Основные факты о расслоении аорты
1. Расслоение аорты - это состояние, при котором происходит разрыв внутренней оболочки аорты, в результате чего крови поступает в пространство, образующееся при отделении одного слоя стенки аорты от другого. При этом просвет аорты делиться на 2 канала: истинный и ложный просветы.
2. Ключевым симптомом расслоения аорты является выраженный болевой синдром в грудной клетке или признаки коллаптоидного состояния, сопровождающегося выраженным профузным потом, тошнотой, одышкой, резкой слабостью, обмороком или потерей сознания. При распространении расслоения аорты на брюшной отдел аорты возможно появление боли в животе или боли в спине.
3. По классификации Стенфорда выделяют 2 основных типа расслоения: тип А (расслоение возникает в восходящем отделе аорты или в области дуги аорты), при котором чаще используется хирургическое лечение, и тип В (расслоение возникает в нисходящем отделе грудной аорты) при котором в остром периоде используется медикаментозная терапия, при переходе в хроническую стадию расслоения – реконструктивная операция.
4. При развитии острого расслоения смертность пациентов крайне высока и без своевременного лечения достигает 80-90%.
5. Оптимальными условиями снижения факторов риска и профилактики расслоения аорты являются коррекция высокого артериального давления, повышенного уровня холестерина, сахарного диабета и отказ от курения.
Что такое аорта и из каких слоев она состоит?
Аорта является большим кровеносным сосудом, который обеспечивает поступление крови от сердца к остальным органам и тканям организма. Последовательный выброс крови в аорту осуществляется благодаря синхронной работе миокарда и аортального клапана. Сокращаясь в систолу левый желудочек выбрасывает кровь в восходящую аорту и дугу, от которой отходят крупные артериальные магистрали, кровоснабжающие и питающие кислородом головной мозг и верхние конечности (руки). Обратному току крови в диастолу препятствует аортальный клапан. В результате этого механизма в просвете аорты поддерживается артериальное давление, проталкивающее кровь к остальным сосудам.
Далее кровь поступает из дуги в нисходящею часть грудной аорты и затем в ее брюшной отдел, расположенный в животе, где делится на подвздошные артерии, питающие нижние конечности (ноги). На протяжении нисходящего грудобрюшного отдела от аорты отходят различные магистральные артерии, которые обеспечивают кровоснабжение спинного мозга, желудка, кишечника, других органов пищеварения и почек. Непосредственно в начальном отделе аорты от нее отходят артерии, питающие кровью сам миокарда – это коронарные артерии, заполнение которых происходит в диастолу с временным ретроградным (обратным) током крови.
Аорта на всем протяжении имеет толстую стенку с тремя слоями, которые позволяют сдерживать высокое артериальное давление, возникающее при мощном сокращении миокарда при сердечном выбросе. Внутренний слой носит название интимы или интимальной оболочки. Средний или промежуточный слой называется медиа и состоит из мышечных и соединительно-тканных клеток. Внешний слой – адвентиция, который состоит в основном из соединительно-тканных волокон. Интима это слой, который постоянно контактирует с кровью, медиа и адвентиция выполняют каркасную (опорную), эластическую и пропульсивную функцию, позволяя аорте «подстраиваться» под изменения давления и менять свой диаметр при увеличении потока крови, возникающего при сокращении миокарда.
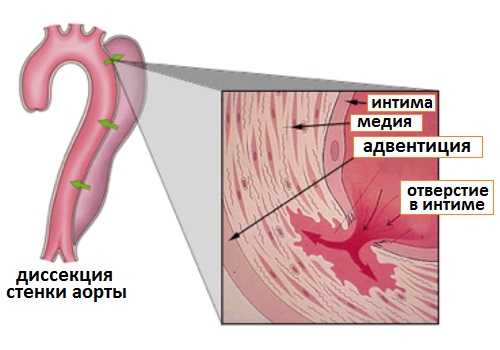
Рис.1 Стенки аорты и формирование расслоения
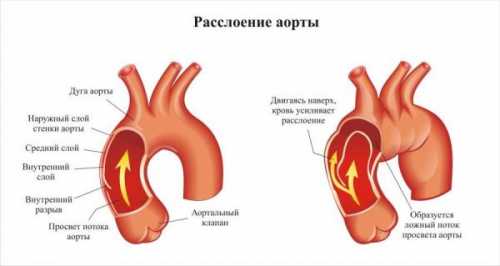
При расслоении аорты в интимальной оболочке происходит разрыв, в результате которого часть крови забрасывается в пространство между интимой и средней оболочкой, вызывая отделение одной оболочки от другой. В результате такого воздействия аорта оказывается разделенной на 2 канала: истинный – со всех сторон изнутри покрытый интимой и ложный – представленный смежными поверхностями интимы и медии. Сам процесс отделения одной сосудистой оболочки от другой носит медицинское название диссекции, поэтому очень часто в терминологии можно встретить название диссекции аорты.
Сформированный канал может быть коротким и распространяться только на один отдел аорты (например, на восходящую аорту) или может проходить по всей длине аорты. Бывает так, что формирующийся в результате расслоения аорты слепой карман подвергается частичному тромбированию. Иногда, в дистальнее (ниже по ходу тока крови) расположенной аорте образуются так называемые фенестрации – отверстия, через которые кровь обратно возвращается в истинный просвет аорты.
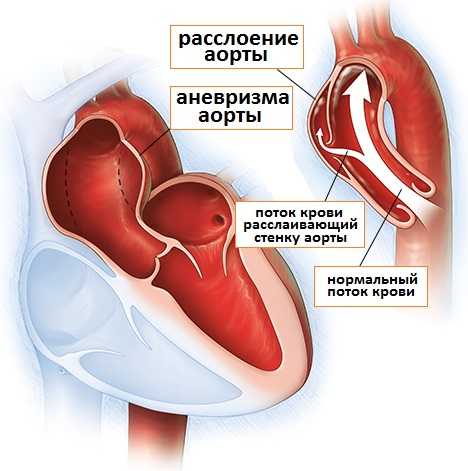
Рис.2 Расслоение восходящего отдела аорты
В некоторых случаях, диссекция может распространяться сразу на все 3 оболочки, вызывая полный разрыв стенки аорты и почти 100% летальный исход. Сам процесс повреждения стенки при расслоении аорты почти всегда сопровождается выраженными болями, по характеру и локализации которых можно приблизительно определить, где произошло расслоение.
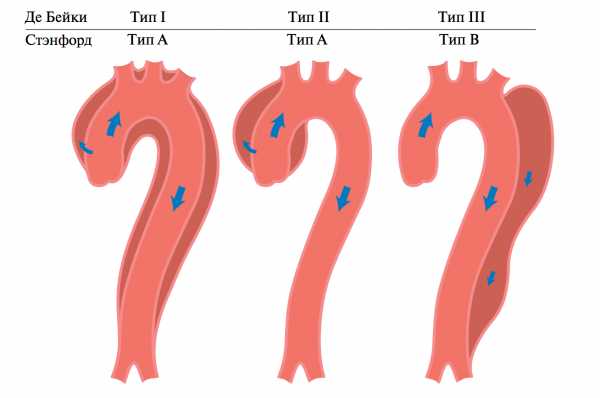
Существует 2 основных классификации расслоения аорты: классификация по Де Бейки и Стенфордская классификация.
По классификации Майкла ДеБейки, расслоения аорты делятся на 3 основных типа: тип I – проксимальная фенестрация находится в восходящей аорте и распространяется на все отделы грудной и брюшной аорты; тип II – проксимальная фенестрация находится в восходящей аорте, редко дуге и распространение ограничено только восходящим отделом и дугой; тип III – проксимальная фенестрация находится ниже левой подключичной артерии и расслоение аорты распространяется на ее нижележащие отделы.
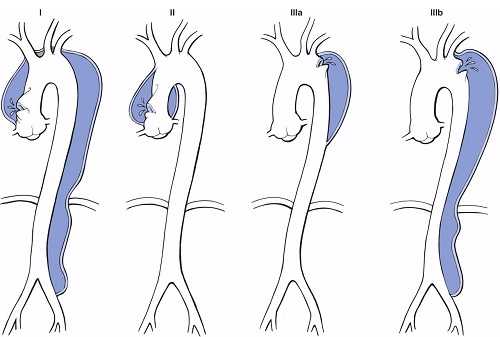
Рис.3 Классификация расслоения по ДеБейки
Стенфордская классификация несколько проще, используется в настоящее время чаще и в ней расслоение аорты делится на 2 типа: Тип A – в процесс расслоения вовлечены восходящая аорта и дуга.Тип B – расслоение распространяется только на нисходящие отделы аорты.
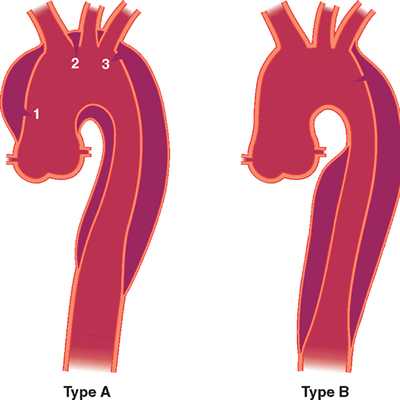
Рис.4 Классификация Стенфордского университета
С тактической точки зрения классификация по Стенфорду является более удобной и оправданной, поскольку позволяет четко разделить, кому из пациентов требуется экстренное хирургическое лечение (тип А), кого можно пролечить медикаментозно до стабилизации состояния (тип В) и прооперировать при соответствующих показаниях в отдаленном периоде.
В редких случаях расслоение аорты происходит вообще без появления симптомов и изменения, характерные для диссекции аорты, выявляются случайно при проведении инструментальной визуализиации (например, при проведении эхокардиографии или компьютерной томографии с контрастированием).
Какие причины приводят к расслоению аорты?
В настоящее время до конца не понятно, почему при расслоении аорты происходит первичная диссекция в интимальном слое, но полагают, что она происходит в слабой точке и при воздействии комбинации факторов, из которых наиболее подтвержденными являются:
Высокое кровяное давление: В большинстве случаев расслоение аорты возникает на фоне высокого артериального давления (гипертония). На протяжении всей жизни человека, аорте приходится переносить серьезные нагрузки, перерастяжение и изменения давления при каждом сердечном сокращении. При длительно существующей артериальной гипертензии это неизбежно приводит к ослаблению стенки аорты в каком то из отделов.
Также существует ряд состояний, при которых увеличиваются риски ослабления и дегенерации стенки аорты, соответственно увеличения риска развития расслоения аорты:
- Двустворчатый аортальный клапан (врожденная аномалия аортального клапана)
- Синдром Марфана
- Синдром Элерса-Данло
- Синдром Тернера
- Сифилис
- Употребление кокаина
Беременность: Беременность является крайне редким фактором риска, но, тем не менее, такие факторы как дистрофические гормональные изменения стенки аорты и возникающая в 3 триметре преэклапсия (артериальная гипертензия беременных) существенно увеличивает вероятность диссекции интимы в третьем триместре и в раннем послеродовом периоде.
Травма: Тупая травма, как известно, способствует возникновению расслоению аорты, особенно после дорожно-транспортных происшествий, сопровождающихся ударом грудной клетки о руль, о панель приборов и т.д.
Осложнение хирургических манипуляций: Расслоение аорты может быть осложнением медицинских манипуляций и операций, включая такие как коронарное шунтирование и протезирование аортального и митрального клапанов. Очень редко диссекция стенки аорты может возникать в результате катетеризации сердца и проведения коронарографии.
Какие признаки и симптомы расслоения появляются раньше всего?
Самым ранним и распространенным симптомом расслоения аорты является появление боли в грудной клетки, причем в большинстве случаев этот симптом возникает внезапно и описывается самим пациентом как ощущение разрыва в грудной клетке. В зависимости от места формирования диссекции интимы формируется характерный симптомокомплекс заболевания. Если расслоение возникает в восходящем отделе аорты или в области дуги аорты характерно появление боли в грудной клетке или в верхней части спины и в межлопаточном пространстве. При расслоении, расположенном в нисходящем отделе аорты, возможно появление боли в пояснице или боку. При распространении расслоения на артерии, кровоснабжающие желудочно-кишечный тракт, появляются боли в животе.
Из-за выраженного болевого синдрома и возможного кровотечения возможно появление таких симптомов как тошнота, резкая слабость и потливость, одышка. У пациента развивается предобморочное состояние.
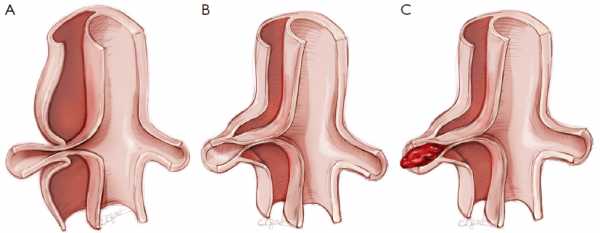
Рис.5 Распространение расслоения на висцеральные артерии
Остальные симптомы зависят от вовлечения в процесс расслоения других артериальных ветвей аорты. Например, если диссекция вовлекает артерии, кровоснабжающие головной мозг, то отображением такого расслоения является развитие такого грозного осложнения как острое нарушение мозгового кровообращения или инсульт. Если при расслоении повреждаются артерии, отходящие от аорты в нижнегрудном отделе и питающие спинной мозг, может возникнуть параплегия или парез органов малого таза и нижних конечностей.
Иногда, локализуясь в восходящем отделе аорты и непосредственно в области отхождения от аорты коронарных артерий, расслоение может привести к ограничению кровоснабжения мышечной ткани сердца и развитию инфаркта миокарда, который, по сути, может стать единственным клиническим проявлением и симптомом расслоения аорты. При прорыве в полость перикарда возможно развитие тампонады сердца.
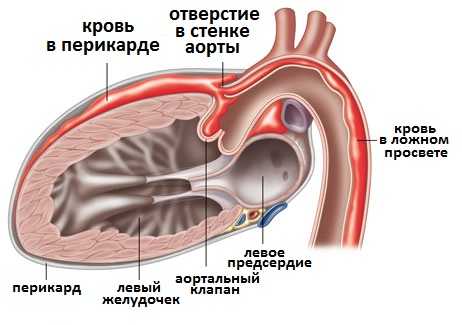
Рис.6 Тампонада сердца при разрыве восходящей аорты
В редких случаях у пациента возможно развитие застойной сердечной недостаточности, появляющейся в результате повреждения аортального клапана и развития аортальной недостаточности. При этом происходит повреждение клапанного аппарата, который оказывается не в состоянии противостоять обратному диастолическому току крови и кровь обратно проникает в левый желудочек, вызывая его перегрузку. Повышение давления в полости левого желудочка провоцирует ограничение оттока крови от легких, что в конечном итоге приводит к застойным явлениям в легких и возникновению постепенного или внезапного отека. Клиническим отображением таких патологических изменений является постепенно появление одышки и других нарушений дыхания в виде затруднения вдоха.
Боли в грудной клетке при расслоении аорты можно спутать с симптомами острого инфаркта миокарда, однако внезапность появления, отсутствие ишемических изменений на электокардиограмме (ЭКГ) и патологические изменения аорты на рентгенограмме грудной клетки говорят больше в пользу расслоения.
Появление болей в спине или в животе можно спутать с болями, возникающими при мочекаменной болезни и развитии почечной колики. Уточнить диагноз позволяет ультразвуковое исследование (УЗИ) или компьютерная томография (КТ), во время которых можно вместе почечного конкремента (камня) выявить наличие аневризматического расширения аорты или наличие патологической мембраны в просвете аорты.
Как проводится диагностика расслоения аорты?
В настоящее время выделяют 3 основных причины болей в области сердца, которые потенциально могут привести к внезапному летальному исходу: острый инфаркт миокарда, расслоение аорты и тромбоэмболия легочной артерии. Соответственно и диагностический поиск в первую очередь должен быть направлен на выявление или исключение этих состояний.
Очень часто при этих заболеваниях состояние пациента становится нестабильным, возникают затруднения дыхания, аритмии, снижается артериальное давление, изменяется сознание вплоть до его полной потери. Это требует одновременного оказания экстренной медицинской помощи, нередко реанимационных мероприятий и дообследования.
Анамнез заболевания
Сбор анамнеза заболевания является одним из первых шагов в диагностике расслоения аорты. При определении диагноза важно учитывать не только симптомы, но и основные факторы риска, способствующие развитию данной патологии. Это и высокое артериальное давление, и генетический или семейный анамнез патологии аорты или клапанов, и наличие других предрасполагающих медицинских состояний.
Осмотр
Физическое обследование может выявить потенциальные осложнения аневризмы аорты и позволит наметить мероприятия, проведение которых необходимо для установки точного диагноза и определения оптимальной тактики лечения. Опять таки, симптомы будут зависеть от места возникновения расслоения в аорте и вовлечения конкретных органов в патологический процесс. Ниже приведены симптомы, которые нередко выявляются при осмотре при развитии расслоения аорты:
- Разница артериального давления между руками
- Разница в пульсе между руками и ногами, задержка пульса или его полное отсутствие на ногах или руках
- Ослабление дыхания в нижних отделах легких при аускультации, появление притупление звука при перкуссии над этими отделами
- Появление шума в проекции аортального клапана, выслушиваемого при аускультации во 2-3 межреберье справа от грудины
- Появление симптомов, характерных для инсульта
- Параплегия
Инструментальная диагностика
В первую очередь при подозрении на расслоение аорты и другие сходные клинически состояния проводят такие инструментальные исследования, как электрокардиография и рентген грудной клетки. Если расслоение аорты не распространяется на коронарные артерии, ЭКГ обычно имеет нормальный вид. При рентгенографии можно выявить изменение формы аорты, расширение средостения (пространство грудной клетки между 2-мя легкими, где расположены сердце, аорта, полая вена, трахея, пищевод и другие органы) или непосредственно увеличение и изменение контуров аорты.
Оптимальным диагностическим тестом выбора является компьютерная томография (КТ) с контрастированием, то есть КТ в ангиографическом режиме. Одной из особенностей использования КТ при расслоении аорты является необходимость проведения исследования сразу 2-х анатомических областей: грудной клетки и брюшной полости. В настоящее время это самый информативный метод диагностики расслоения аорты, а выполнение контрастирования позволяет разобраться в анатомии патологии и определить тактику дальнейшего лечения. При необходимости исследование может быть дополнено проведением чреспищеводной эхокардиографии, с помощью которой можно оценить состояние клапанов сердца и других потенциальной патологии сердца, восходящей аорты.
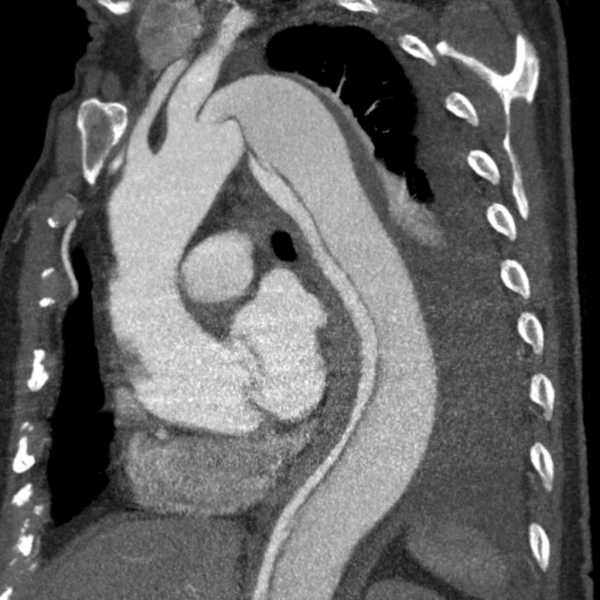
Рис.7 Компьютерная томография при расслоении 3 типа (тип В)
Магнитно-резонансная томография (МРТ) также может быть использована для выявления расслоения аорты, однако она не совсем подходит для обследования пациентов, находящихся в нестабильном состоянии, поскольку занимает больше времени и трудоемка в исполнении по сравнению с компьютерной томографией.
Какие методы лечения обычно используют сосудистые хирурги?
В первую очередь при возникновении расслоения аорты необходимо стабилизировать состояние пациента. Для этого необходима госпитализация в отделение реанимации, где пациенту обеспечат кислородную поддержку, наладят мониторирование сердечной и дыхательной деятельности, установят катетеры для внутривенного введения лекарственных препаратов, проведут дополнительное обследование и при необходимости подготовят к операции.
Прежде всего, пациенту назначат препараты, механизм действия которых заключается в снижении артериального давления и коррекции возникших нарушений ритма. Их введение необходимо для предотвращения дальнейшего расслоения аорты на другие отделы и профилактики разрыва аорты. Препаратами выбора в этой ситуации являются бета-блокаторы, например эсмолол [Бревиблок – Brevibloc], лабеталол [Нормодин – Normodyne, Трандат – Trandate], метопролол [Лопрессор – Lopressor, Топрол – Toprol XL]), которые снижают действие адреналина на сердце и кровеносные сосуды. Также в терапии используется нитроглицерин, который вызывает расширение кровеносных сосудов, преимущественно вен нижних конечностей, что позволяет уменьшить приток крови к сердцу и снизить артериальное давление. Безусловно, эти препараты нельзя использовать, когда пациент находится в шоковом состоянии с низким артериальным давлением. Вся медикаментозная поддержка обычно зависит от состояния гемодинамики пациента, уровня артериального давления и сердечной сократимости.
Из-за высокого риска разрыва аорты и прогрессирования расслоения, пациенты с диагностированным расслоением типа А по Стенфордской классификации нуждаются в срочном хирургическом лечении. Во время операции удаляют пораженный участок аорты и выполняют его протезирование. При повреждении аортального клапана также может быть выполнено его протезирование и имплантация искусственного клапана.
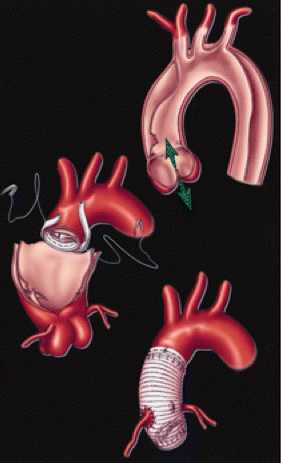
Рис.8 Протезирование восходящей аорты
Проведение медикаментозного (нехирургического) лечения предпочтительно при расслоении аорты типа B, когда в патологический процесс вовлекается нисходящая аорта. При этом типе расслоения тактика лечения определяется для каждого пациента индивидуально. Если нет угрозы прогрессирования расслоения, нет признаков вовлечения в процесс диссекции крупных артерий, отходящих от аорты, и признаков нарушений кровообращения в органах, кровоснабжаемых этими артериями, то используется тактика консервативного лечения. При диагностике осложненного течения пациент нуждается в проведении более агрессивного лечения, выполнении эндоваскулярной коррекции или открытой операции.
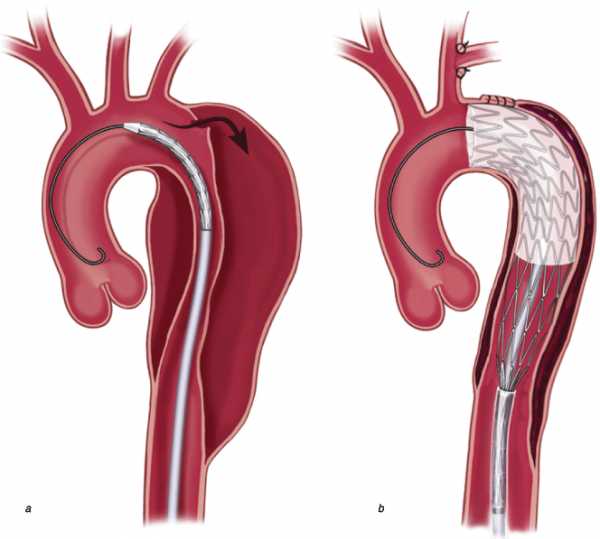
Рис.9 Эндопротезирование при расслоении аорты типа В
От чего зависит прогноз выздоровления при расслоении аорты?
Прогнозы течения расслоения аорты зависят от многих факторов. Основными из них являются сроки обращения за медицинской помощью и постановки точного диагноза, локализации места диссекции аорты и распространения на остальные отделы аорты. Так известно, что при разрушении всех 3 слоев стенки аорты во время диссекции смертность может достигать 80-90%, из них более 50% пациентов погибают в домашних условиях или транспортировке в больницу.
При расслоении аорты типа А летальность без лечения или с медикаментозной терапией остается очень высокой, что диктует необходимость выполнения экстренного хирургического лечения, которое позволяет снизить цифры летальности до 10-20%.
Летальность при остром расслоении аорты типа B составляет порядка 20-25%, что в абсолютных цифрах не сопоставимо ниже летальности, возникавшей ранее после хирургического лечения (более 30%), почему собственно и предпринимается преимущественно тактика консервативного медикаментозного лечения.
Можно ли предотвратить развитие расслоения аорты?
Как и при любом сердечно-сосудистом заболевании, своевременно назначенное лечение является ключевым методом профилактики. Стабилизация и лечение высокого артериального давления, контроль за уровнем глюкозы при сахарном диабете, коррекция уровня холестерина и отказ от курения являются основными путями профилактики развития и прогрессирования практически всех приобретенных сердечно-сосудистых заболеваний. Если учесть тот факт, что 70% пациентов с расслоением аорты являются гипертониками, контроль артериального давления следует расценивать как основной из факторов риска и все усилия по профилактике должны быть направлены на обязательную коррекцию именно этого фактора.
В любом случае, появление такого симптома как боли в грудной клетке не должно оставаться без внимания и необходимо немедленное обращение в службу скорой медицинской помощи 03 или 911.
symptominfo.ru
Болезни аорты сердца - эхокардиография
При трансторакальной эхокардиографии можно визуализировать аорту: корень, проксимальные отделы восходящего отдела и часть нисходящего отдела за левым предсердием — из проекции по длинной парастернальной оси левого желудочка, а дугу и часть нисходящей аорты — из супрастернального доступа. Однако более информативна чреспищеводная ЭхоКГ, показанием к выполнению которой является подозрение на заболевание аорты.
Болезни аорты сердца
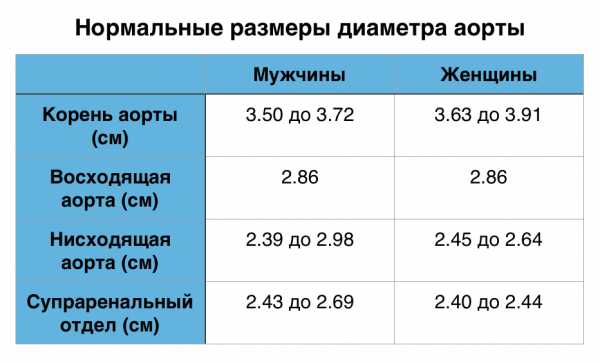
В норме аорта определяется как исходящее из левого желудочка полое трубчатое образование с ровными стенками толщиной до 3 мм и диаметром, составляющим: от 2,0 до 3,7 см — в восходящем отделе, не более 2,4 см — в области дуги и от 1,0 до 1,3 см — в нисходящем отделе. При этом систолическая амплитуда движения корня аорты должна быть более 7 мм.
Атеросклероз
Наиболее частой патологией является атеросклероз, который проявляется изменением стенок аорты: локальным или диффузным утолщением и уплотнением, неровностью контура (рис. 8.10).
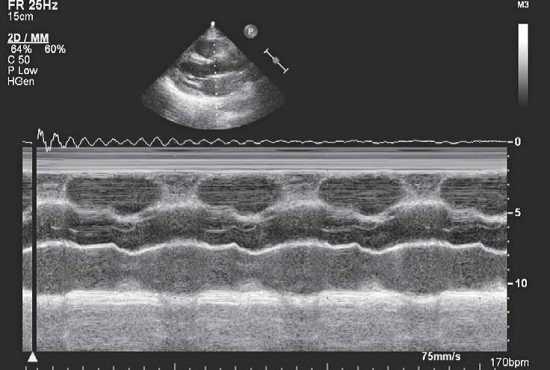
Рис. 8.10. Признаки атеросклероза аорты. Изображение из парастернальной позиции по длинной оси в В- и М-режимах
На основании выраженности этих изменений определяют степень поражения стенок аорты: легкую, умеренную, тяжелую.
Аневризмы аорты
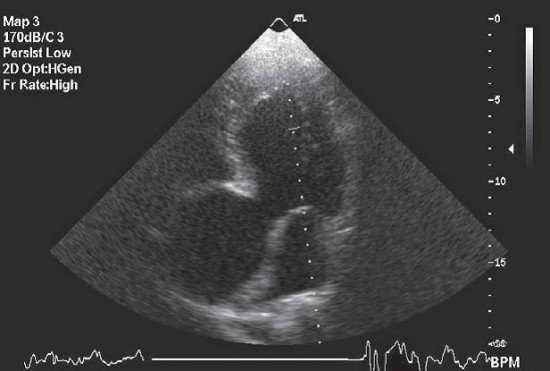
а
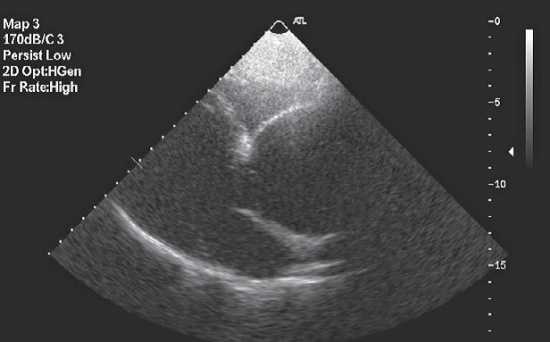
Рис. 8.11. Аневризма аорты. Изображение в В-режиме из парастернальной позиции по длинной оси в (а) и апикальной пятикамерной позиции (б)
б
Аневризмы аорты (рис. 8.11) осложняют атеросклеротическое поражение, но могут быть и проявлением других заболеваний, таких как неспецифический аортоартериит, синдром Марфана, сифилитический аортит, медионекроз аорты (болезнь Эрдгейма), а также результатом травм или сопутствующей патологией при врожденных аномалиях, например бикуспидальном аортальном клапане.
Существуют следующие морфологические варианты аневризмы:
- веретенообразная — диффузное расширение сегмента аорты;
- мешковидная — расширение части окружности аорты в виде выпячивания.
Кроме того, выделяют аневризмы «истинные», при которых патологическое расширение просвета затрагивает все оболочки стенки сосуда, и «ложные», которые представляют собой разрыв внутреннего или среднего слоя стенки аорты, в результате чего происходит расширение ее сегмента, и стенка при этом состоит из наружной оболочки и/или периваскулярного сгустка.
Прямым эхокардиографическим признаком аневризмы аорты является значимое, более чем в два раза, расширение просвета аорты. Характерно снижение пульсации стенок. Могут выявляться пристеночно расположенные тромбы.
Расслоение (диссекция) аорты
Расслоение (диссекция) аорты также может быть диагностировано при трансторакальной ЭхоКГ и ЧПЭхоКГ. Чувствительность этих методов при данной патологии составляет 80 и 94%, специфичность — 95 и 98% соответственно, что сопоставимо с аналогичными показателями компьютерной томографии — 83 и 100%.
По классификации De Bakey различают следующие 3 типа диссекции аорты в зависимости от места расположения отслоившейся интимы:
- тип I — в восходящей аорте, дуге и нисходящем отделе аорты;
- тип II — в восходящей аорте;
- тип III — в нисходящей аорте.
Основным признаком диссекции аорты при ЭхоКГ является дополнительный контур стенки сосуда, который делит сосуд на две части (рис. 8.12).
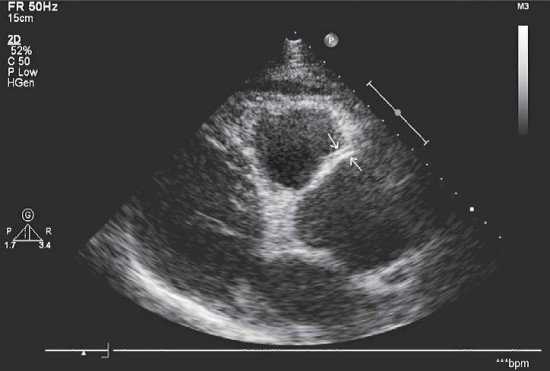
Рис. 8.12. Расслаивающаяся аневризма аорты
При разрыве аневризмы визуализируется нарушение целостности ее стенки с отслойкой интимы, определяемой как линейное подвижное, флотирующее, образование в просвете аорты — дефект стенки аневризмы. При недостаточности аортального клапана существует возможность перехода разрыва аневризмы на аортальное кольцо, синусы Вальсальвы, брахиоцефальные сосуды, пролапс отслоенной интимы в полость левого желудочка.
Иногда можно увидеть гематому, располагающуюся около контура аорты зитивных тромботических масс. Специфическими для разрыва аневризмы признаками считают также аортальную недостаточность, выпот в перикардиальной полости, реже — выпот в плевральной полости.
При исследовании расслаивающейся аневризмы аорты определяют не только наличие ее признаков, но и место начала отслойки интимы, ее распространенность, а также указывают выраженность аортальной регургитации.
Аневризма синусов Вальсальвы
Аневризма синусов Вальсальвы, характеризующаяся выпячиванием стенки одного из синусов (их названия соответствуют створкам аортального клапана — левый коронарный, правый коронарный, некоронарный) в расположенную рядом сердечную камеру, обычно является врожденной аномалией (например, при синдроме Марфана), обусловленной слабостью соединения аортальной стенки с фиброзным кольцом клапана, хотя может регистрироваться при аорто-артериите или надклапанном стенозе аорты.
Основная морфологическая форма аневризмы синусов Вальсальвы — изолированная в сочетании с другими дефектами (дефектом перегородки, открытым артериальным протоком, коарктацией аорты, бикуспидальным аортальным клапаном и пр.).
Эхокардиографическим признаком данной патологии является мешковидное выпячивание стенки синуса в одну из полостей сердца: правого — в правое предсердие или выходной отдел правого желудочка, левого — в левое предсердие, некоронарного — в правое предсердие или выходной отдел правого желудочка.
При разрыве синуса на эхокардиограмме, выполненной из парастернального доступа в проекции по короткой оси на уровне аорты, визуализируются как сам перерыв эхосигнала в зоне аневризматического мешка (одиночный или множественный), так и признаки объемной перегрузки той камеры, повреждение правого коронарного синуса, наиболее редко — левого синуса.
При допплерографии и ЦДК регистрируют турбулентный поток крови в соответствующей полости.
Отмечено, что у детей возможно обнаружение дилатации синусов Вальсальвы, чаще некоронарного, при которой расширение синуса не достигает степени аневризмы. Длительное наблюдение таких пациентов указывает на возможность доброкачественного характера этой патологии и спонтанного ее исчезновения по мере роста ребенка.
Дилатация аорты
Дилатация аорты является характерным признаком дисплазии соединительной ткани и выявляется при синдромах Марфана (рис. 8.14),
Элерса-Данлоса и др. В этом случае одновременно определяются пролапс митрального клапана и дополнительные трабекулы в полости левого желудочка, реже — дилатация ствола легочной артерии и др.
При отсутствии перечисленных синдромов следует оценить возможность других причин дилатации аорты — постстенотической дилатации, артериальной гипертензии, аортита, медионекроза. Об идиопатической дилатации аорты можно говорить только после скрупулезного исследования, исключив все перечисленное выше.
Рис. 8.14. Дилатация аорты при синдроме Марфана
Источник: health-medicine.info
Опрос:
Загрузка ...Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться "Болезни аорты сердца — эхокардиография"
Болезни аорты сердца — эхокардиография
5 (100%) проголосовало 1health-medicine.info