Можно ли определить высокий риск появления синдрома Дауна по первому скринингу. Высокий риск синдрома дауна по первому скринингу
Мой опыт инвазивной диагностики, высокие риски синдрома дауна по результатам первого скрининга. (Синдром дауна, синдром клайнфе…
Первый скрининг делала в 12,2 недели, УЗИ показало идеальную картину, срок 12,6, все показатели в норме, развитие пропорциональное. Ну я и расслабилась… До тех пор, пока через три дня не позвонили из ЖК и не попросили срочно явиться на приём, мотивируя расплывчатым «пришли анализы крови, мы вас направим к генетикам». Эмоции описывать не буду, тут и так все ясно-понятно. На явке врач-гинеколог ничего толком не могла объяснить, отдала результат скрининга, выдала направление к генетикам и назначила следующую явку. Единственное, что я запомнила из ее слов: «с ребеночком все в порядке, а вот вас надо бы проверить, анализ крови пришёл не очень хороший».
Итак, по результатам анализа крови у меня очень сильно понижен белок РАРР-А — 0,210 мом, при норме кажется от 0,5-2 мом. Поэтому риски хромосомных аномалий были повышены, в частности, риск синдрома дауна 1:233.
На приём к генетику смогла записаться только в 15 недель, это была пятница. Генетик, не строя никаких предположений, а так же с учётом того факта, что моя родная сестра делала не так давно прерывание беременности в связи с выявлением синдрома дауна у плода, предложил провести инвазивную диагностику уже в понедельник. Я согласилась без раздумий, даже в момент подписания бланка согласия с рисками от этих процедур, я понимала, что не смогу ходить до конца беременности не зная, здорового ли ребёнка я вынашиваю или нет.
По сроку и учитывая, что плацента расположена по передней стенке, мне был предложен плацентецентез — биопсия плаценты. Врач буквально на пальцах объяснил весь процесс, рассказал о рисках и пояснил как надо подготовиться.
О процедуре:
Биопсия была назначена на понедельник, в выходные я принимала ношпу и ставила свечи с папаверином во избежание возможного тонуса. В понедельник утром я приехала в больницу, имея при себе помимо документов, копии анализов крови на ВИЧ, гепатит, группу крови и мазка на степень чистоты, воду, халат, тапочки, еду не стала с собой брать, хоть это и было в рекомендациях. Нас собралась целая группа, человек 12, все на разных сроках, с разными рисками и возможными диагнозами. Сначала мы все, в порядке очередности сходили на УЗИ (перед этим измерили температуру и давление). После УЗИ отсеялось человек пять, по причинам тонуса, несоответствия срока для конкретной процедуры или признаков заболевания мамочки (температура, давление, кашель). Оставшихся проводили в палату, где мы переоделись в халаты и тапочки и пошли к операционной, куда заходили в порядке живой очереди. Во время самой процедуры я очень пожалела, что увидела толщину иглы, мне она показалась целой спицей! От страха я напряглась, поэтому сам прокол получился довольно болезненным. К игле прицепили какой-то механизм, с помощью которого врач начал отщипывать кусочки плаценты. Все проходило под контролем датчика УЗИ, первая же полученная порция материала тут же была отправлена под микроскоп, для определения количества и качества ворсинок. Мне повезло как утопленнику, отщипнуть смогли только короткие ворсинки, поэтому процедуру биопсии (не вытаскивая иглу) пришлось повторить трижды. Было не столько больно, сколько страшно и противно, было ощущение, что из меня через живот пытаются вырвать матку. В итоге я начала терять сознание из-за понижения давления, врачи сжалились и прекратили мою экзекуцию, отпоили нашатырем и отправили в палату. В палате было положено отдыхать час-полтора, после чего идти на контрольное узи. Через полтора часа дискомфорт в животе прошёл, давление и общее состочние пришло в норму и я пошла на УЗИ, где тот же врач показал, что все хорошо, ребёнок не отреагировал, включил мне сердцебиение. В конце отдали результаты обоих УЗИ и отправили домой, ждать результатов. В пятницу я уже дозвонилась до больницы, узнала, что результат готов и снова поехала на приём к генетику.
И вот тут меня ожидал крупный сюрприз. Я, наивная, думала, что взятый материал будут проверять только на синдром дауна… А нет, там проверяли все трисомии, общее количество и качество хромосом. В итоге, синдром дауна не подтвердился, однако определен кариотип плода — 47хху, мозаичный вариант синдрома клайнфельтра (в норме должно быть 46ху, 22 пары хромосом и две половые хромосомы). То есть в 20% исследуемого материала есть лишняя половая х-хромосома. Эта дрянь бывает только у мальчиков, разной степени, в моём случае ребёнок был бы внешне и умственно здоров, но не мог иметь своих детей. Я даже примерно не представляла, что такое в принципе бывает, ещё и может определяться путём инвазивной диагностики.
Но тут врач-генетик рассказала мне одну интересную штуку. Оказывается, в процессе развития, эмбрион может откидывать больные и сломанные клетки в плаценту, а сам оставаться здоровым. Такое явление называется плацентарным мозаицизмом. Для подтверждения или опровержения этого мозаицизма мне предложили сделать кордоцентез — забор пуповинной крови, то есть крови самого ребёнка. Из плюсов — результат уже 100%, из минусов — он делается только после 20 недель, результат готовится 7 дней, а прерывание беременности в случае чего возможно до 22 недель, то есть ьаи сроки очень конкретно поджимали.
Я дала предварительное согласие, записалась на процедуру через месяц (как раз на момент исполнения 20 недель), дома с мужем решили, что будем рожать и растить только здорового ребёнка и надо идти до конца со всеми этими анализами.
В назначенный день я приехала в клинику, подготовка к процедуре ничем не отличалась от моего первого раза, за исключением того, что врачи меня уже узнали, а я с ними уже вполне по-дружески общалась) кордоцентез мне понравился больше, чем плацентецентез. Был сделан прокол в самом низу живота, и врач под контролем УЗИ в течении 4-5 минут пытался попасть в пуповину, временами больно, но в основном неприятно. Но организм, уже видимо по привычке, попытался потерять сознание, был откачен нашатырем и отправлен в знакомую палату. Через полтора часа — контрольное УЗИ, ребёнок снова не отреагировал на процедуру, вел себя спокойно, сердечко даже не ускорило свой ход.
Итак, через неделю попадаю на приём к генетику за результатами. Кариотип плода 46ху, здоровый мальчик. То есть у меня все-таки плацентарный мозаицизм, когда плацента имеет поломки в генах, а ребёнок здоров. По словам генетика, именно это и могло послужить причиной столь сильного снижения папп-а, но на дальнейшую беременность вся эта ситуация не влияет. И таки да, все дальнейшие УЗИ, ктг, доплеры, все, что связано с плацентой — все в норме, по крайней мере, согласно результатам анализов.
Какие я сделала выводы из моего двухмесячного персонального ада?
1. Не стоит бояться инвазивки, риск выкидыша составляет около 1%, и в реальной жизни я не слышала ни одного печального случая. К тому же, после процедуры положена сохраняющая терапия на 10-15 дней, то есть вполне обоснованно можно взять больничный и полежать дома пластом, если совсем уж страшно за своё состочние. Хотя я уже на следующий день после проколов бегала как юный сайгак, не чувствовала никакого дискомфорта.
2. Стоит знать, что в результате инвазивки могут выявить не только трисомии, но туеву кучу других генетических паталогий, которых на УЗИ просто нереально увидеть. Например этот несчастный клайнфельтр на УЗИ не определяется. Он вообще у многих людей обнаруживается уже во взрослом возрасте, когда семейная пара в поисках причин бесплодия обращается к генетикам и делает анализ на кариотип.
3. Если есть возможность — отказывайтесь на фиг от биопсии плаценты или хориона, идите лучше на амнио- или кордоцентез, во избежание получения двойственного результата, как это случилось у меня. Все-таки делать два прокола в течение 5 недель — приятного в этом мало.
4. Как приятный бонус — пол определяется сразу, на 100%, никаких гадалок и неясностей на УЗИ, когда порой ребёнок закрывается до последнего.
Понимаю, что написала много, сухо и нудно, но я старалась ничего не забыть, очень надеюсь, что кому-нибудь эта история принесёт пользу.
www.baby.ru
Синдром дауна признаки при беременности, узи плода
Невозможно диагностировать, имеет ли ребенок патологию со 100-процентной уверенностью. Тем не менее, синдром дауна имеет признаки при беременности. Некоторые тесты, которые в сочетании друг с другом и факторами риска, такими как возраст и семейная история, могут дать оценку вероятности того, что ребенок несет ген trisomy 21. Проводится узи плода с синдромом дауна, предлагаются диагностические анализы, которые выявляют, несет ли ребенок ген, но они имеют риск выкидыша.
Как не родить дауна
При обычных обстоятельствах человеческая клетка содержит 23 пары хромосом, где каждая пара состоит из одной хромосомы от каждого родителя. Даун синдром, также известный как трисомия 21, возникает, когда у ребенка есть дополнительная копия хромосомы 21 в некоторых или во всех его клетках

У любого может родиться ребенок с хромосомной аномальностью
Вопреки распространенному мнению, ребенок не наследует синдром Дауна.Единственным типом, который может передаваться от родителя к ребенку, является транслокация вни. Тем не менее, это редкая форма, диагностируется на ранних сроках беременности.
Наследование транслокации означает, что отец, либо мать имеют перегруппированный генетический материал. Это означает, что человек является сбалансированным носителем, тем, у кого нет никаких признаков и симптомов, но он может легко передать его ребенку.
Риски трисомии
Поговорите с врачом, чтобы узнать имеете ли вы риск синдрома дауна при беременности.Ожидаемый риск трисомии 21 является основной причиной синдрома Дауна почти в 95% случаев. В этом случае ребенок получает три копии хромосомы 21 во всех клетках вместо двух, по одному от каждого родителя.
Трисомия 21 базовый риск:
- Риск рождения ребенка с генетической проблемой возрастает по мере взросления женщины.
- Имеется предыдущая беременность, в которой у плода был синдром Дауна. Женщины, у которых была беременность с трисомией 21, имеют шанс 1-к-100 иметь другого такого же ребенка
Мозаицизм. Этот вид вызван только некоторыми клетками, продуцирующими 47 хромосом. Мозаичность встречается у 3 из 100 человек, страдающих синдромом Дауна. Факторы риска для мозаицизма аналогичны факторам трисомии 21.
Трисомия 21 индивидуальный риск возникает при транслокации — единственный, который может передаваться через семьи. Человек с этим типом имеет 46 хромосом, но часть одной хромосомы ломается, а затем прикрепляется к другой хромосоме.
Вы можете быть носителем транслокационной хромосомы, если есть:
- Семейная история синдрома Дауна.
- Имели других детей с этой патологией.
Можно ли по узи определить синдром дауна?
Есть небольшой шанс, что специалист обнаружит синдром дауна на узи. К ним относятся увеличение объема кожи в области затылка, уменьшение размера бедра или кисты в головном мозге. По словам врачей, синдром дауна по узи нельзя диагностировать. Это обследование не выявит ожидаемый риск трисомии 21.
Ультразвуковое изображение на 20 неделе может использоваться для скрининга синдрома Дауна у плода.
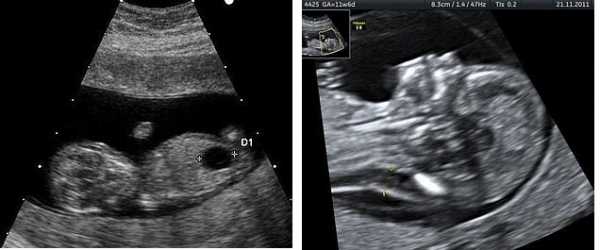
1 Ультразвук плода с большим пузырем 2 Увеличенный NT и отсутствующая носовая кость у плода в 11 недель с синдромом Дауна
Эхопризнаки синдрома дауна на узи, которые указывают на повышенный риск, когда наблюдаются во втором триместре беременности.
Плод с синдромом дауна может иметь небольшую или отсутствующую носовую кость, большие желудочки мозга, толщину затылочной складки и ненормальную правую подключичную артерию.Наличие или отсутствие многих признаков является более точным.
Анализы
Врачи обычно проводят два анализа на синдром дауна при беременности. Но в большинстве случаев анализ на дауна является частью обследования при диагностике во время беременности.Два диагностических даун теста:
Амниоцентез
При анализе амниоцентеза врачи вставляют длинную иглу для извлечения амниотической жидкости околоплодных вод. Она содержит клетки кожи ребенка, которые врачи могут затем использовать для поиска гена trisomy 21. Амниоцентез проверяет другие генетические нарушения. Имеет высокий уровень точности. К сожалению, существует риск причинения вреда ребенку; может привести к выкидышу
Chorionic Villi Sampling (CVS), Биопсия хориона
При Хорионной выборке ворсинок (CVS) врачи берут маленький кусочек плаценты, которая имеет те же клетки, что и ребенок. Гормон хорионического гонадотропина хгч при синдроме дауна на ранних, сроках используют для проверки хромосомных дефектов. Вероятность выкидыша составляет менее 1 процента, но некоторые родители считают, что риск слишком велик, отказываются проводить этот тип тестирования. Преимущество CVS заключается в том, что врач может диагностировать патологию раньше
 В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделямиНесколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделямиНесколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
Анализы помогут идентифицировать несколько сотен генетических нарушений, анализируя генетический состав клеток ребенка или плаценты. Однако обе процедуры несут небольшой риск выкидыша.
Новые усовершенствованные пренатальные исследования способны обнаруживать хромосомный материал от плода, который циркулирует в материнской крови. Это не инвазивные способы, но обеспечивают высокую точность.
Пренатальные скрининговые и диагностические тесты предлагаются женщинам всех возрастов.Хромосомные проблемы нельзя «фиксировать» или лечить. Если плоду поставлен диагноз, вы можете подготовиться к ребенку с определенными проблемами развития или прекратить беременность
Скрининг беременности чему верить
Скрининг на синдром Дауна, предлагается всем беременным женщинам, независимо от возраста. Используется ряд тестов с различными уровнями точности. Некоторые проводятся в первом триместре, а другие — во втором. Они включают анализы крови, ультразвуковое сканирование или, в идеале, комбинацию из двух.
| Метод | Неделя беременности при выполнении | Скорость обнаружения | Ложно положительный | Описание |
| Комбинированный тест | 10-13,5 недель | 82-87% | 5% | Использует ультразвук для измерения затылочной полупрозрачности в дополнение к анализу крови на бета-ХГЧ и PAPP-A |
| Четверной тест | 15-20 недель | 81% | 5% | Измеряет альфа-фетопротеин материнской сыворотки, неконъюгированный эстриол, ХГЧ и ингибин -A |
| Интегрированный тест | 15-20 недель | 94-96% | 5% | Является комбинацией четверного, PAPP-A и NT |
| Фетальная ДНК | От 10 недель | 96-100% | 0,3% | Образец крови берется от матери с помощью венопункции и отправляется на анализ ДНК. |
Скрининг-тесты помогают решить, нужно ли проводить инвазивное диагностическое тестирование, чтобы точно узнать о состоянии ребенка.
Они скажут, насколько вероятно, что у ребенка может быть состояние, но только диагностический тест, такой как амниоцентез, может действительно подтвердить опасение. Скрининги не несут риска для мамы или плода, диагностические тесты имеют риск выкидыша.минусы
Он не выявляет все случаи патологии, поэтому может показать низкий риск, когда действительно есть состояние. Это называется ложным отрицательным, и приводит к тому, что беременные отказываются от диагностического тестирования, которое могло бы выявить проблему.
И наоборот, скрининг может идентифицировать ребенка как подвергающегося высокому риску, когда он в порядке (ложноположительный). Это может привести к дальнейшему тестированию и излишним рискам.
Как интерпретировать результаты скринингового теста?
Вам будет дано соотношение, которое показывает шансы ребенка. Риск 1 из 30 означает, что для каждых 30 женщин с этим результатом у одного ребенка будет синдром Дауна, а 29 — нет. Риск 1 из 4 000 означает, что на каждые 4000 женщин с таким результатом у одного ребенка он будет и 3,999 нет.
Чем выше второе число, тем ниже риск.
Вам также может быть сказано, что результаты «нормальные» или «ненормальные», в зависимости от того, находятся ли они ниже или выше отсечки для этого конкретного теста.
 Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна. Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема — просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна. Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема — просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Наконец, имейте в виду, что обычный результат теста на скрининг не гарантирует, что у ребенка не будет никаких проблем. Они предназначены для поиска нескольких общих хромосомных состояний, дефектов нервной трубки. Кроме того, нормальный результат не обещает, что будет «нормальный» интеллект или функция мозга и не исключает аутизм.
Первый скрининг
Скрининг на синдром дауна в первом триместре включает анализ крови, который измеряет уровни двух белков и специальное ультразвуковое сканирование, называемое затылочной полупрозрачностью (NT).Анализ крови первого триместра измеряет два белка, которые продуцируются вашей плацентой: бесплатный бета-ХГЧ и PAPP-A.
Женщина, имеющая высокий риск синдрома дауна по первому скринингу имеет аномальные уровни этих двух белков. Анализ крови проводиться с 9 недель до конца 13 недель и диагностирует наличие трисомии, 21.
Тест NT измеряет прозрачное (полупрозрачное) пространство в ткани задней части шеи ребенка. Младенцы с хромосомными аномалиями, как правило, накапливают больше жидкости на затылке за первый триместр, в результате чего прозрачное пространство становится больше.
NT может проводиться только в 12 недель беременности. (Поскольку тест требует специальной подготовки и оборудования, то может быть недоступен во многих небольших учреждениях).
Преимущество скрининга в первом триместре заключается в том, что вы узнаете о риске хромосомных проблем на ранней стадии беременности. Если риск будет низким, нормальные показатели предоставят вам подтверждение.Если риск высок, есть возможность рассмотреть CVS, что позволит выяснить, есть ли у вашего ребенка проблемы, пока вы еще в первом триместре.
Второй скрининг
Во втором триместре скрининг включает анализ крови, обычно известный как множественный маркер. Этот тест обычно проводится между 15 и 20 неделями беременности.Он измеряет уровни четырех веществ крови: AFP, hCG, эстриол, ингибин A. Наличие их аномальных уровней обнаруживает около 81 процента детей с синдромом Дауна.Проведение скрининга второго триместра обычно предлагается в сочетании со скринингом первого как часть интегрированного или последовательного исследования
Симптомы синдрома дауна
Отклонения развития плода будут зависеть от того, является ли состояние мягким или тяжелым. Признаки проблем развития эмбриона при наличии синдрома дауна у плода могут отличаться от ребенка к ребенку, в некоторых случаях могут быть связаны с другими осложнениями со здоровьем.
Вот некоторые из наиболее распространенные признаки синдрома дауна у плода:• Маленькая головка по сравнению с остальной частью тела.• Лицо, кости носа выглядят уплощенными.• Короткая шея, которая может казаться почти несуществующей.• Выступающий язык.• Глаза сформированы в наклонном положении в направлении вверх. Это может быть необычным для конкретной этнической группы, к которой принадлежит ребенок.• Высота ребенка будет намного короче по сравнению с другими младенцами того же возраста.• Уши меньше по сравнению с другими младенцами.• Пальцы, руки, ноги будут короче, чем обычно.• На радужной оболочке маленькие белые пятна, которые известны как пятна Brushfield.• Кисти рук широкие, на ладони будет только одна складка
Это основные внешние маркеры синдрома дауна, он так же характеризуется нарушением хромосомного набораМамы, вы заботитесь о солнечном ребенке, делали ли тест, при беременности? Поделитесь своим опытом с другими.
ovp1.ru
Высокий риск Синдрома Дауна по 1 скринингу и здоровый ребенок! - второй скрининг с повышенным риском - стр. 1 - запись пользователя Антонюра (id1146767) в сообществе Благополучная беременность в категории Анализы
Девочки, специально зарегистрировалась, чтобы поделиться своим опытом! у меня во вторую беременность 1ый скрининг показал высокий риск СД (только по биохимии! вместе с узи 1:650-низкий). Не трудно представить, что со мной было и что я пережила. Размышлять над тем, рожать ребенка или нет, даже не пришлось - муж сказал категорично - РОЖАТЬ! Но сидеть на попе ровно я уже не могла. Во-первых, скажу, что я стояла на учете в обычной городской ЖК и скрининг сдавала там же. Как и положено, в 12 недель. Результат пришел только в 16, то есть переделывать уже не имело смысла. Отправили на консультацию к генетикам в рд 17, они сказали, что нужно сдать второй скрининг и прийти уже с его результатами. Второй скрининг (не знаю, как я до него дожила) я сдала в трех местах. Результаты все были очень разными (кстати, в одном из них был высокий риск несращения нервной трубки, но сразу скажу, что это видно по узи, поэтому переживать из-за этого я не стала), но ни один не показал высокий риск Синдрома Дауна. Узи для второго скрининга делала тоже в разных местах, чтоб уж наверняка. Сперва я поехала в славный центр Диламед на Волоколамке, там мне сказали, что нос у нас маловат, да и берцовые кости не алё. Я запереживала, потому что именно этот центр славится своими экспертами в этом вопросе, но об этом позже. В этот же день я была записана на узи в ЖК, сначала не хотела ехать, но после такого заключения, конечно, хотелось услышать хотя бы еще одно мнение. В ЖК мне сказали, что нос у нас нормальный, косточки тоже, но было одно НО - единственная артерия пуповины (чего в диламеде не заметили, а то б, наверное, сразу приговор вынесли). Для тех, кто не знает (а я сама не знала, хотя это не первый ребенок), в норме в пуповине 3 сосуда - 2 артерии и 1 вена. Отсутствие одной артерии само по себе является показанием к направлению к генетикам, так как зачастую является признаком генетических заболеваний, в частности Дауна, а в совокупности с нашим первым скринингом... Правда, врач в ЖК сказала, что никаких других признаков у нас нет, так что скорее всего, ЕАП - последствие инфекции на ранних сроках. Но успокоить меня это особо уже не могло. Третье узи я делала в Арт-меде, экспертное, женщина-профессор сказала, что все у нас хорошо, можно не переживать (ну как же тут не переживать-то). Кстати, там я дважды делала экспертное узи на разных сроках и у разных врачей, обе меня успокоили, во всяком случае, попытались))) С результатами второго скрининга я пошла на консультацию сначала в тот же Диламед. Заведующая Елена Владимировна Юдина, известная по всей России, имеющая огромный опыт в проведении инвазивной диагностики, сделала нам узи и выдала результат - ребенок скорее всего Даун (опять короткий нос, нет одной фаланги у мизинца (точнее, есть, но она слабо развита), ЕАП и пр. Ничего не хочу сказать, возможно, она прекрасный врач и, безусловно, имеет огромный опыт и к ней есть смысл идти, если хочешь все таки взять подобный анализ, но в нашем случае она просто тупо хотела вытянуть деньги, вцепившись в то, что у нас ЕАП и придумав кучу других "недочетов"), нужно делать амниоцентез. К слову сказать, стоит это у них около 30 тыс. А как же результат скрининга? Ведь целых три показали, что у нас все ок! А оказывается, второй скрининг по СД не информативен. Зачем же, спрашивается, меня отправляли его делать, если ни на что повлиять он не может и все равно смотрят только первый? Мы с мужем решили проконсультироваться снова в рд 17, а там уже решать, делать амнио или нет. Тем более, что риск потерять ребенка после процедуры такой же, как риск родить больного ребенка, а потерять его я не хотела ни при каких обстоятельствах. (К слову сказать, на этом сроке это уже полноценные роды со всеми вытекающими). В 17 роддоме мне снова сделали узи, конечно же не увидели никаких отклонений ни в каких мизинцах и носах, но ЕАП никуда не делась, они тоже рекомендовали вмешательство, правда, уже биопсию хориона (забор пуповинной крови). Пролив немало слез, я решила, что все таки ребенок, какой бы он ни был, мне дороже и написала отказ. Таким образом на сроке 19 недель я этот вопрос закрыла, хотя нет-нет, да вылезал этот червячок, но я старалась о плохом не думать и спокойно ждать свою малышку. Сейчас мне хочется посмеяться над своими переживаниями, сомнениями, слезами. Потому что ровно в срок у меня родилась чудесная девочка. Я не говорю, что у всех будет подобная ситуация и ребенок родится здоровым, в жизни всякое бывает. Но, девочки, скрининги НЕ ИНФОРМАТИВНЫ! Я разговаривала с женщиной, которая работает в центре помощи родителям деток с СД, она сказала, за 6 лет работы ни одна из семей, которые к ним обращаются, не сказала, что знали про диагноз заранее - все анализы были в норме! А нас, с нашими здоровыми детками, нервируют, гоняют по генетикам! На йоге для беременных познакомилась с девочкой точно с такой же ситуацией, только они все сдавали платно, результат пришел сразу и еще не поздно было сдать еще раз, который оказался более успешным. Результат - здоровая девочка. В 17 роддоме разговорилась с девушкой, которая в ЖК подружилась с другими девушками - им троим в одно время пришел высокий риск! Это что, передается воздушно-капельным??? НЕ СМЕШНО! Здоровых всем деток, счастливых семей, спокойных беременностей и радостных ожиданий! Прошу прощения, что так развернуто, очень надеюсь, кому-то пригодится мой опыт, кого-то успокоит и подарит надежду! Все у всех будет ХО-РО-ШО!
забор крови на биохимиюwww.babyblog.ru
Можно ли определить высокий риск появления синдрома Дауна по первому скринингу
Синдром Дауна и другие генетические отклонения в настоящее время встречаются очень часто. Как бороться с такими отклонениями задаются этим вопросом многие врачи. Конечно же рекомендуется проводить различные и очень важные исследования. Сейчас получив синдром Дауна результаты скрининга,вы сразу можете узнать о состоянии вашего плода. Это является очень важным аспектом, который в дальнейшем окажет влияние не только на ребенка, но и на мать. На официальном сайте http://prenetix.ru очень подробно расписаны все вопросы представленных технологий, поэтому стоит уделить большое внимание.

По всем вопросам рекомендуется консультироваться с ответственными менеджерами. Узнать имеет ли ребенок получить высокий риск синдрома Дауна по первому скринингу довольно легко. Современные технологии позволяют с легкостью определять любые генетические отклонения. В этом сегменте рекомендуется обращаться только к проверенным специалистам, что позволит вам в кратчайшиесроки получить соответствующий результат. На самом деле выбор в полной мере очевиден, так как он помогает многим. Сейчас генетические исследования при беременности проводятся на совершенно уникальных технологиях.
Особенность работы с пациентами заключается только в том, чтобы получить кровь на анализ. В остальном вам остается только ожидать решения со стороны врачей. Все сводится к тому чтобы родители самостоятельно заботились о будущем своего ребенка. Конечно же некоторые из анализов дорогостоящие, но при этом их точность невероятно высокая. Поэтому рекомендуется обращаться в преверныемедицинские центры, где можно получить только максимально точный результат.
На официальной странице http://prenetix.ru размещено достаточно большое количество полезной информации. На самом деле специалисты разработали невероятное количество новейших методик анализа. В данном случаесиндром Дауна результаты скрининга вы сможете получить не только из рук клиента, но и почтовой доставкой в любой регион Российской Федерации. Компания позиционирует себя как одна из самых лучших и активно развивающихся, таким образом понятно куда следует обращаться, чтобы получить профессиональную помощь.
В последнее время компания представляет клиентам максимально большой выбор новых типов исследований, все это играет немаловажное значение для людей. Все хотят, чтобы в их жизни было как можно меньше сложностей. Мы стараемся помогать и проводим исследования на уникальном уровне. Все делается быстро и качественно.
Родители, которые понимают, что можно выявить высокий риск синдрома Дауна по первому скринингу то обязательно стоит проводить исследования. В этом вопросе вы боритесь не только за свое здоровье, но и здоровье ребенка. Очень часто обнаруживаются другие врожденные патологии, которые также можно с легкостью исключить. На официальной страницеhttp://prenetix.ru можно более подробно погрузиться во все вопросы представленной тематики. Для клиентов были разработаны специальные тематические блоки, где подробно рассматриваются разнообразные нюансы проведения анализов и скринингов.
Все генетические исследования при беременности в ста процентах случаев позволяют выявлять разнообразные патологии. Поэтому это является очень важным аспектом лечения. Если вы хотите получитьпрофессиональную поддержку, но не знаете куда обратиться, то Prenetix будет лучшим решением. Медицинский центр осуществляет свою профессиональную деятельность не первый год и предоставляет всем клиентам максимальную результативность.
bablorun.ru
Высокий риск синдрома Дауна, анализ и скрининг
Высокий риск синдрома Дауна?
Синдром Дауна не является болезнью, это патология которую невозможно предотвратить и вылечить. У плода с синдромом Дауна в 21-й паре хромосом имеется третья дополнительная хромосома, в итоге их количество составляет не 46, а 47. Синдром Дауна наблюдается у одного из 600-1000 новорожденных от женщин в возрасте после 35. Причина, по которой это происходит, до конца не выяснена. Врач из Англии Джон Лэнгдон Даун первым описал этот синдром в 1866 году, а в 1959 году французский профессор Лежен доказал, что это связано с генетическими изменениями.
Известно, что половину хромосом дети получают от матери, а половину – от отца. Поскольку нет ни одного эффективного метода лечения синдрома Дауна, болезнь считается неизлечимой, можно принять меры и при желании родить ребенка здоровым, обратиться в медико-генетическую консультацию, где на основании хромосомного анализа родителей будет определено, родится ребенок здоровым или с синдромом Дауна.
В последнее время такие дети рождаются чаще, связывают это с поздним замужеством, с планированием беременности в возрасте 40 лет. Также считается, что если бабушка родила свою дочь после 35, то внуки могут родиться с синдромом Дауна. Хотя дородовая диагностика – сложный процесс обследования, её проведение очень необходимо для того, чтобы была возможность прервать беременность.
Что же являет собой синдром Дауна. Обычно он может сопровождаться задержкой моторного развития. Такие дети имеют врожденные пороки сердца, патологию развития органов желудочно-кишечного тракта. 8 % больных с синдромом Дауна болеют лейкемией. Медикаментозное лечение может стимулировать психическую деятельность, нормализовать гормональный дисбаланс. С помощью физиотерапевтических процедур, массажа, лечебной гимнастики можно помочь ребенку приобрести навыки необходимые для самообслуживания. Синдром Дауна связан с генетическим нарушением, но не всегда это приводит к нарушению физического и умственного развития ребенка. Такие дети, а в будущем взрослые люди могут участвовать во всех сферах жизни, некоторые из них становятся актерами, спортсменами и могут заниматься общественными делами. Как будет развиваться человек с данным диагнозом зависит во многом от того окружения в котором он растет. Хорошие условия, любовь и забота способствуют полноценному развитию.
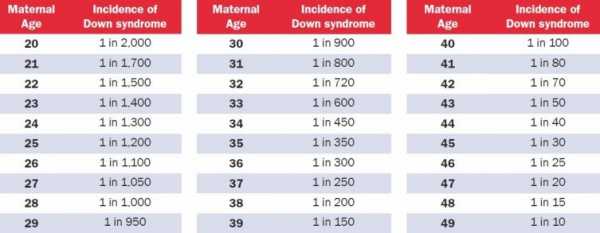
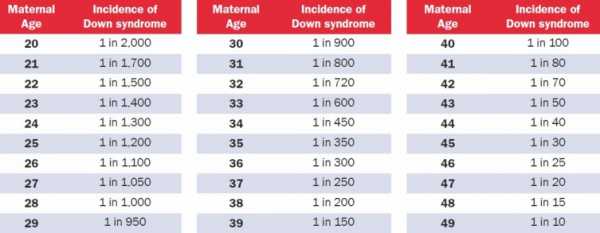
Таблица риска синдрома Дауна, по возрастам
Вероятность синдрома Дауна зависит от возраста матери, но его можно выявить генетическим тестом на ранних стадиях беременности, а в некоторых случаях ультразвуком. Вероятность наличия у ребенка синдрома Дауна при рождении ниже, чем на более ранних стадиях беременности, т.к. некоторые плоды с синдромом Дауна не выживают.
Какой риск считается низким, а какой – высоким?
В Израиле риск синдрома Дауна считается высоким, если он выше, чем 1:380 (0.26%). Всем, кто находится в этой группе риска нужно пройти проверку околоплодных вод. Этот риск приравнивается к риску у тех женщин, которые забеременели в возрасте 35 лет и старше.
Риск ниже, чем 1:380 считается низким.
Но надо учитывать, что эти границы могут быть плавающими! Так, например, в Англии, высоким уровнем риском считается риск выше 1:200 (0.5%). Это происходит по той причине, что одни женщины считают риск 1 к 1000 – высоким, а другие 1 к 100 – низким, так как при таком риске у них шанс на рождение здорового ребенка равен 99%.
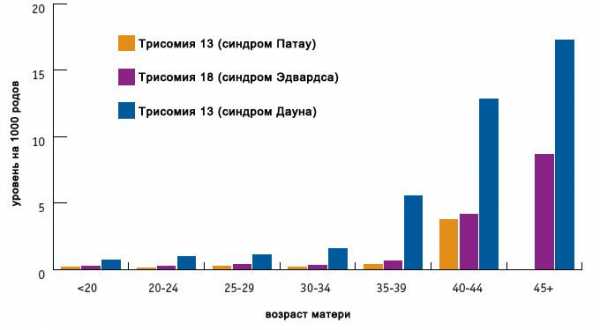
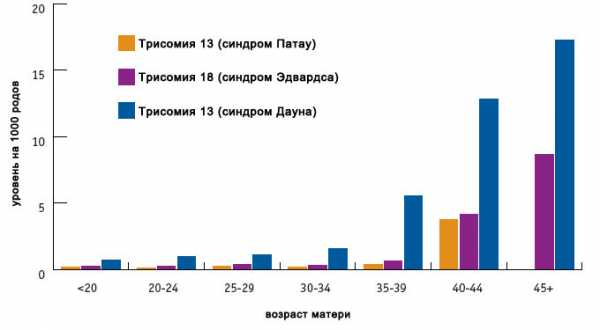
Факторы риска синдрома Дауна, Эдвардса, Патау
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), а также воздействие радиации, некоторых тяжелых металлов. Следует учитывать, что даже без факторов риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста наиболее значима для синдрома Дауна, и менее значима для двух других трисомий:
Скрининг риска синдрома Дауна
На сегодняшний день всем беременным, кроме полагающихся анализов рекомендуется проходить скрининговый тест для выявления степени риска синдрома Дауна по рождению ребенка и врожденным порокам плода. Наиболее продуктивное обследование бывает на 11 неделе + 1 день или на 13 неделе + 6 дней при копчико-теменном размере эмбриона от 45 мм до 84 мм. Беременная женщина может пройти обследование, и использовать для этого специфическое УЗИ.
Более точный диагноз ставится при помощи биопсии ворсин хориона и исследования амниотической жидкости, которая забирается с помощью специальной иглы непосредственно из плодного пузыря. Но каждая женщина должна знать, что такие методы сопряжены с риском осложнений беременности таких как выкидыш, инфицирования плода, развития тугоухости у ребенка и многое другое.
Полный комбинированный скрининг I – II триместра беременности позволяет выявить врожденные пороки у плода. Что же включает данный тест? Во-первых, необходимо ультразвуковое исследование в 10-13 недель беременности. Расчет риска производится по определению наличия носовой кости, по ширине шейной складки плода, где скапливается подкожная жидкость в первом триместре беременности.
Во вторах берется анализ крови на хорионический гонадотропин в 10-13 недель и на Альфа-фето-протеин в 16-18 недель. Данные комбинированного скрининга обрабатываются по специальной компьютерной программе. Учеными предложена новая методика скрининга – объединение оценки результатов, полученных в ходе исследований в первом и во втором триместрах. Это позволяет обеспечить единую оценку риска возникновения синдрома Дауна при беременности.
Для первого триместра используются результаты определения РАРР-А и измерения толщины воротникового пространства, а для второго триместра – используются сочетания АФП, неконъюгированного эстриола, ХГ и ингибина-А. Применение интегральной оценки для скринингового обследования позволяет после инвазивных вмешательств снижать частоту прерывания беременности для плодов с нормальным кариотипом по результатам цитогенетической диагностики.
Интегральное и биохимическое тестирование для скрининга синдрома Дауна позволяет дополнительно выявлять больше случаев хромосомных аномалий. Это способствует предотвращению нежелательных прерываний беременности, возникающих в результате амниоцентеза или биопсии ворсин хорион.
kakbyk.ru
Высокий риск синдрома Дауна, скрининг риска, анализ на синдром дауна
Содержание статьи:
Высочайший риск синдрома Дауна?
Синдром Дауна не является заболеванием, это патология которую нереально предупредить и вылечить. У плода с синдромом Дауна в 21-й паре хромосом имеется 3-я дополнительная хромосома, в конечном итоге их количество составляет не 46, а 47. Синдром Дауна наблюдается у 1-го из 600-1000 новорожденных от дам в возрасте после 35. Причина, по которой это происходит, до конца не выяснена. Доктор из Великобритании Джон Лэнгдон Даун первым обрисовал этот синдром в 1866 году, а в 1959 году французский доктор Лежен обосновал, что это связано с генетическими переменами.
Понятно, что половину хромосом детки получают от мамы, а половину – от отца. Так как нет ни 1-го действенного способа исцеления синдрома Дауна, болезнь считается неизлечимой, можно принять меры и при желании родить малыша здоровым, обратиться в медико-генетическую консультацию, где на основании хромосомного анализа родителей будет определено, родится ребенок здоровым либо с синдромом Дауна.
В ближайшее время такие малыши появляются почаще, связывают это с поздним замужеством, с планированием беременности в возрасте 40 лет. Также считается, что если бабушка родила свою дочь после 35, то внуки могут родиться с синдромом Дауна. Хотя дородовая диагностика – непростой процесс обследования, её проведение очень нужно для того, чтоб была возможность оборвать беременность.
Что все-таки являет собой синдром Дауна. Обычно он может сопровождаться задержкой моторного развития. Такие детки имеют прирожденные пороки сердца, патологию развития органов желудочно-кишечного тракта. 8 % нездоровых с синдромом Дауна хворают лейкемией. Медикаментозное исцеление может провоцировать психологическую деятельность, восстановить гормональный дисбаланс. При помощи физиотерапевтических процедур, массажа, целебной гимнастики можно посодействовать ребенку приобрести способности нужные для самообслуживания. Синдром Дауна связан с генетическим нарушением, но не всегда это приводит к нарушению физического и интеллектуального развития малыша. Такие малыши, а в дальнейшем взрослые люди могут участвовать во всех сферах жизни, некие из их становятся актерами, спортсменами и могут заниматься публичными делами. Как будет развиваться человек с данным диагнозом зависит почти во всем от того окружения в каком он вырастает. Отличные условия, любовь и забота содействуют настоящему развитию.
Таблица риска синдрома Дауна, по возрастам
Возможность синдрома Дауна находится в зависимости от возраста мамы, но его можно выявить генетическим тестом на ранешних стадиях беременности, а в неких случаях ультразвуком. Возможность наличия у малыша синдрома Дауна при рождении ниже, чем на более ранешних стадиях беременности, т.к. некие плоды с синдромом Дауна не выживают.
Какой риск считается низким, а какой – высочайшим?
В Израиле риск синдрома Дауна считается высочайшим, если он выше, чем 1:380 (0.26%). Всем, кто находится в этой группе риска необходимо пройти проверку околоплодных вод. Этот риск равняется к риску у тех дам, которые забеременели в возрасте 35 лет и старше.
Риск ниже, чем 1:380 считается низким.
Но нужно учесть, что эти границы могут быть плавающими! Так, к примеру, в Великобритании, высочайшим уровнем риском считается риск выше 1:200 (0.5%). Это происходит по той причине, что одни дамы считают риск 1 к 1000 – высочайшим, а другие 1 к 100 – низким, потому что при таком риске у их шанс на рождение здорового малыша равен 99%.
Причины риска синдрома Дауна, Эдвардса, Патау
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), также воздействие радиации, неких томных металлов. Следует учесть, что даже без причин риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста более значима для синдрома Дауна, и наименее значима для 2-ух других трисомий:
Скрининг риска синдрома Дауна
На сегодня всем беременным, не считая полагающихся анализов рекомендуется проходить скрининговый тест для выявления степени риска синдрома Дауна по рождению малыша и прирожденным порокам плода. Более продуктивное обследование бывает на 11 неделе + 1 денек либо на 13 неделе + 6 дней при копчико-теменном размере зародыша от 45 мм до 84 мм. Беременная дама может пройти обследование, и использовать для этого специфичное УЗИ.
Более четкий диагноз ставится с помощью биопсии ворсин хориона и исследования амниотической воды, которая забирается при помощи специальной иглы конкретно из плодного пузыря. Но любая дама должна знать, что такие способы связаны с риском осложнений беременности таких как выкидыш, инфицирования плода, развития тугоухости у малыша и почти все другое.
Полный комбинированный скрининг I – II триместра беременности позволяет выявить прирожденные пороки у плода. Что все-таки включает данный тест? Во-1-х, нужно ультразвуковое исследование в 10-13 недель беременности. Расчет риска делается по определению наличия носовой кости, по ширине шейной складки плода, где накапливается подкожная жидкость в первом триместре беременности.
Во вторах берется анализ крови на хорионический гонадотропин в 10-13 недель и на Альфа-фето-протеин в 16-18 недель. Данные комбинированного скрининга обрабатываются по специальной компьютерной программке. Учеными предложена новенькая методика скрининга – объединение оценки результатов, приобретенных в процессе исследовательских работ в первом и во 2-м триместрах. Это позволяет обеспечить единую оценку риска появления синдрома Дауна при беременности.
Для первого триместра употребляются результаты определения РАРР-А и измерения толщины воротникового места, а для второго триместра – употребляются сочетания АФП, неконъюгированного эстриола, ХГ и ингибина-А. Применение интегральной оценки для скринингового обследования позволяет после инвазивных вмешательств снижать частоту прерывания беременности для плодов с обычным кариотипом по результатам цитогенетической диагностики.
Интегральное и биохимическое тестирование для скрининга синдрома Дауна позволяет дополнительно выявлять больше случаев хромосомных аномалий. Это содействует предотвращению ненужных прерываний беременности, возникающих в итоге амниоцентеза либо биопсии ворсин хорион.
vzdravo.ru










