Где болит поджелудочная железа: причины болей, симптомы заболевания органа и его лечение. Боль поджелудочной железы симптомы и как лечить
Болит поджелудочная железа. Что делать? Лечение заболеваний поджелудочной железы
Сильные боли в подложечной области или левом подреберье могут свидетельствовать о патологическом процессе в поджелудочной железе. В этом случае знание, что делать, если болит поджелудочная железа, поможет избавиться от боли и восстановить здоровье.
Поджелудочная железа – строение и основные функции

Боли в поджелудочной железе приносят сильные мучения
Поджелудочная железа – орган пищеварительной системы, расположенный позади желудка на задней стенке живота. Характеризуется своеобразной формой, имеет головку, тело и хвост. Длина поджелудочной железы 16-22 см, а весит она около 80г.
Поджелудочная железа имеет альвеолярно-трубчатое строение. Она разделена на серовато-розового цвета дольки, каждая из которых состоят из железистой ткани и имеет свою систему выводных протоков. Эти мелкие выводные протоки соединяются в более крупные, которые, в свою очередь, объединяются в общий выводной проток. Общий выводной проток проходит по всей длине органа и открывается в двенадцатиперстную кишку.
Дольки железы образованы из клеток, вырабатывающих панкреатический сок, богатый пищеварительными ферментами. Из долек секрет через общий проток, идущий вдоль всей железы, попадает в двенадцатиперстную кишку. Между дольками железы заключены группы железистых клеток, так называемые, островки Лангерганса. Выводных протоков эти скопления клеток не имеют, они продуцируют инсулин и глюкагон прямо в кровь. Поджелудочная железа – железа смешанного типа секреции, то есть она выполняет одновременно эндокринное и экзокринное действие:
- Экзокринная функция заключается в участии в пищеварении. Железа вырабатывает панкреатический сок и через протоки выводит его в двенадцатиперстную кишку. Ежесуточно вырабатывается около 500-700 мл сока, содержащего в своем составе необходимые для переваривания пищи ферменты — амилазу, которая способствует превращению крахмала в сахар; трипсин и химотрипсин – ферменты, отвечающие за расщепление белка; липазу, отвечающую за расщепление жиро, и др. Таким образом, панкреатический сок – важный пищеварительный сок, необходимый для переваривания органических составных частей пищи.
- Эндокринная функция железы заключается в выделении глюкагона и инсулина — гормонов, участвующих в регуляции метаболизма углеводов.
Поджелудочная железа находится в тесной взаимосвязи с другими органами пищеварительного тракта. Любой патологический процесс, затрагивающий ее, негативным образом сказывается на пищеварении. Без вырабатываемых ею ферментов невозможно нормальное расщепление пищи, а без гормонов глюкагона и инсулина невозможна регуляция обменных процессов в организме.
Заболевания поджелудочной железы – причины, симптомы, диагностика
Перечень заболеваний, которые могут поразить поджелудочную железу, довольно обширен. Наиболее часто встречаемое заболевание — острый панкреатит, который при отсутствии адекватного лечения может перерасти в хронический. Гораздо реже встречается рак поджелудочной железы.
Острый панкреатит
В основе острого панкреатита лежит процесс самопереваривания собственной ткани железы. В норме ферменты, секретируемые железой, находятся в неактивном состоянии. Для активации неактивных ферментов необходимо наличие достаточного количества желчи, которая имеется в просвете двенадцатиперстной кишки. При остром панкреатите вследствие тех или иных причин происходит преждевременная активация ферментов в самой железе, а не в кишечнике, что приводит к повреждению ее тканей.
К панкреатиту ведут такие патологические процессы, как увеличение продуцирования панкреатического сока, нарушение его оттока, изменение его химического состава. Наиболее часто развитию этого заболевания способствует злоупотребление спиртосодержащими напитками, злоупотребление жирными и жареными блюдами, травматические повреждения поджелудочной железы, заболевания пищеварительных органов (печени, желчевыводящих путей, двенадцатиперстной кишки), болезни сосудистой системы.
Независимо от провоцирующего фактора развитие острого панкреатит происходит однотипно. Под агрессивным воздействием ферментов на тканях железы образуется отек. Если заболевание было диагностировано своевременно, и была начата адекватная терапия, отек проходит без осложнений. Более тяжелые формы патологии приводят к прогрессированию отека, к сдавлению питающих железу сосудов и образованию очагов некроза. Очаги некроза могут быть как небольшими, так и тотальными, когда омертвевает вся или почти вся поджелудочная железа. Приступ острого панкреатита, как правило, развивается внезапно, после приема пищи или алкоголя. К его основным симптомам приступа относят:
- Сильные опоясывающие боли в верхней части живота. Первые 1-3 дня боли сильные, после чего уменьшаются и становятся тупыми, ноющими
- Тошнота, рвота
- Лихорадка. При осложненном панкреатите, сопровождающемся нагноением, температура тела может повыситься до 38-39оС
- Вздутие верхней части живота, чувство распирания, жидкий стул
- Снижение артериального давления, сердцебиение, головокружение
Диагностировать острый панкреатит непросто, особенно на ранней стадии. Требуется дифференциальная диагностика, которая включает анализы крови, мочи, УЗИ органов брюшной полости, гастроскопию, рентгенографию брюшной полости.
Хронический панкреатит

Болит поджелудочная железа исключительно при нарушении работы
Хронический панкреатит – хроническое воспаление поджелудочной железы. Он может быть первичным, вторичным и сопутствующим, развивающимся на фоне других заболеваний желудочно-кишечного тракта. В хроническую форму может перейти не леченный острый панкреатит (в 50-70% случаев), когда участки некроза постепенно превращаются в рубцовую ткань, замещая здоровые ткани, но нередко хронический панкреатит развивается постепенно на фоне хронического холецистита, желчекаменной болезни, под воздействием злоупотребления острой и жирной пищи, хронического алкоголизма, нарушений иммунной системы и др.
По мере прогрессирования заболевания происходит задержка выделения панкреатических ферментов, грубая деформация протоков, образование в тканях железы кальцификатов, скопление панкреатического сока. Это неизбежно приводит к нарушению функции поджелудочной железы. Как результат, нарушается пищеварение, нарушаются механизмы выработки и поступления в кровь инсулина. Возникает угроза развития сахарного диабета.
Проявляется хронический панкреатит болями в надчревной области, иррадирующими в левое, реже в правое подреберье, в поясничную область. Боль мучительная, ноющая, усиливающаяся через несколько часов после еды и в ночное время. Боль отличается постоянным характером, часто отдает под левую лопатку, в левую ключицу. Боли могут беспокоить в течение нескольких недель и даже месяцев, периодами затихая и обостряясь. В период обострений боли приобретают характер болей при острой форме панкреатита. Они становятся опоясывающими, сопровождаются рвотой, вздутием живота.
Аппетит при хроническом панкреатите, как правило, не страдает или снижается незначительно, но из-за страха вызвать новый приступ боли, многие больные отказываются от еды. Поэтому очень часто при данном заболевании отмечается резкое похудание.
Нарушение экзокринной функции железы влечет за собой расстройства пищеварения, что проявляется запорами, вздутием живота. Все это наблюдается в начале заболевания, по мере прогрессирования панкреатита стул становится более жидким, повышается газообразование, возникают кишечные колики.При отсутствии лечения хронический панкреатит может осложниться развитием сахарного диабета, желтухи и др.
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, развивающееся из клеток самой паренхимы железы. Это довольно редкая патология, которой чаще болеют мужчины. В большинстве случаев рак диагностируется на последних стадиях, поэтому прогноз заболевания крайне неблагоприятный. Причины развития заболевания до конца не изучены, однако доказано, что его развитие провоцируют:
- заболевания (сахарный диабет, кисты, хронический панкреатит)
- злоупотребление курением и алкогольными напитками
- алиментарные факторы (избыток жирной, острой пищи в питании)
Клиническая картина рака поджелудочной железы зависит от формы патологии и ее локализации. Характерным симптомом являются болевые ощущения, возникающие в результате роста опухоли, ее прорастания в окружающую ткань и сдавливания ею нервных окончаний. Болевые ощущения могут быть разными: боль может быть пульсирующей, тупой или острой, режущей, приступообразной. Для больных, у которых диагностирована запущенная форма рака, характерна поза «крючка»: острая боль заставляет больного сидеть, согнувшись, прижав подушку к животу.
Из-за растущей опухоли происходит закупорка общего желчного протока, панкреатического протока, просвета двенадцатиперстной кишки и селезеночной вены. Это приводит к несвоевременной и неполноценной эвакуации желчи, повышению давления в протоке, развитию желтухи механической природы. Кожа приобретает зеленоватый оттенок, шелушиться, зудит. Нарушается работа сердца, печени, почек, страдает нервная система, состояние больного ухудшается.
В связи с прогрессирующей интоксикацией организма появляются такие симптомы, как слабость, вялость, апатия, лихорадка. Из-за нарушения пищеварения и всасывания, а так же снижения аппетита, наблюдается резкое похудание.
Диагностировать рак поджелудочной железы на ранних стадиях довольно сложно, несмотря на доступность неинвазивных методов диагностики. Лечение в большинстве случаев проводится оперативным методом. Обязательным условием для выполнения операции является отсутствие метастазов.
Первая помощь при боли в поджелудочной железе
Если есть подозрение, что причина боли в животе – воспаление поджелудочной железы, следует немедленно обратиться за квалифицированной помощью. До консультации врача можно облегчить состояние больного, выполнив следующие мероприятия:
- Полностью исключить прием любой пищи в течение, как минимум, суток. Это снизит нагрузку на железу, снизит выработку ферментов и разгрузит орган.
- Приложить к больному месту холод (лед, грелку с холодной водой). Это замедлит развитие отека в тканях поджелудочной железы.
- Обеспечить обильное питье (не менее 2 литров жидкости в сутки). Желательно пить негазированную щелочную минеральную воду. Это будет способствовать улучшению оттока желчи и панкреатического сока.
- Допускается прием лекарственных препаратов, оказывающих спазмолитическое действие, Желательно, внутримышечно. Это необходимо для снятия спазма сфинктера главного желчного протока и восстановления поступления вырабатываемого железой сока в просвет кишки. Благодаря таким действиям вероятность процесса самопереваривания тканей поджелудочной железы значительно уменьшается..
- Любые другие лекарственные средства и методы терапии должно назначаться только специалистом.
Лечение заболеваний поджелудочной железы
Приступы панкреатита нужно лечить в стационарном режиме
Лечение острого панкреатита проводится строго в хирургическом отделении, больные с тяжелой формой заболевания и с осложнениями помещаются в отделение реанимации. Лечение проводится как консервативными, так и хирургическими методами. При хроническом панкреатите решение о госпитализации зависит от степени выраженности симптомов. Главной целью терапии является купирование боли, восстановление функции железы и профилактика развития осложнений.
Для устранения болевых ощущений применяют наркотические и ненаркотические обезболивающие лекарственные средства. Доза вводимого препарата подбирается лечащим врачом в зависимости от состояния больного. С этой же целью целесообразно применение панкреатических ферментов с достаточным содержанием липазы (Креон, Панзинорм) с одновременным применением ингибиторов протоновой помпы (Омепразол, Пантопразол). Это позволяет защитить ферменты от разрушения под воздействием желудочного сока и обеспечить физиологический покой поджелудочной железы.
При остром панкреатите, а также при обострении хронической формы патологии используется противомикробная терапия. Обычно применяют антибиотики широкого спектра действия (Ампициллин, Кефзол, Клафоран и др.).
Широко используется физиотерапия. Она оказывает болеутоляющее и противовоспалительное действие. Как правило, ее назначают в период регрессии обострения. Чаще всего назначают электрофорез раствора новокаина, диадинамические токи, синусоидальные модулированные соки. Важная роль в лечении заболеваний поджелудочной железы отводится специальной диете. Без лечебного питания вылечить больного практически невозможно.
Главный принцип диетотерапии в этом случае заключается в употреблении пищи, щадящей органы пищеварительного тракта. Первые 2-3 дня больному показан голод, разрешается только питье, при этом суточный объем жидкости не менее 1,5 литров. Рекомендуется пить негазированную щелочную минеральную воду, отвары шиповника, некрепкий чай. Как только состояние больного начинает улучшаться, его переводят сначала на ограниченное, а затем на полноценное питание. Есть нужно небольшими порциями не менее 5-6 раз в день.
Из рациона рекомендуется исключить продукты, которые усиливают нагрузку на поджелудочную железу. Это свежий хлеб, сдоба, жареные блины, пицца, жирные сорта мяса, субпродукты, колбасы, копчености, жирные бульоны и супы, масло, маргарин, крепкий чай, кофе, газированные напитки. Следует полностью исключить алкоголь и ограничить курение. При отсутствии эффекта от консервативного лечения, проводится хирургическая коррекция заболевания. Хирургические методы лечения также используют при развитии осложнений, например, если развился перитонит панкреонекроз (некроз тканей железы) и др.
В этом случае проводят промывание брюшной полости (перитонеальный лаваж), удаление разрушенной ткани железы, удаление желчного пузыря и др. Операции на поджелудочной железе считаются очень сложными и, к сожалению, сопровождаются высокой смертностью. Как правило, ни один врач не может точно предсказать исход операции, поэтому к оперативному вмешательству прибегают лишь в крайнем случае. После выздоровления пациент находится под наблюдением терапевта. Несколько раз в год он должен проходить диспансерный осмотр, необходимый объем исследований устанавливает врач в зависимости от тяжести перенесенного заболевания.
Пациентам после перенесенного заболевания рекомендуется придерживаться режима труда и отдыха, воздержаться от приема алкоголя и курения. При стойкой ремиссии показано санаторно-курортное лечение.
Поджелудочная железа, почему она дает сбои в работе расскажет тематический видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Болит поджелудочная железа - эта проблема может повлечь
Боли в области поджелудочной железы — симптом опасный.
Чаще всего он говорит о развитии панкреатита — воспалительного поражения поджелудочной железы.
Это коварное и порой смертельно опасное заболевание, с лечением которого медлить не стоит.
Что следует знать о болях в поджелудочной железе?
Болит поджелудочная железа: причины
Причин развития панкреатита и болей в поджелудочной железе великое множество: в ряде случаев пациент виноват сам, в других случаях вероятные проблемы с этим органом были предопределены ещё до его рождения. Среди причин:
• Заболевания органов ЖКТ. Желудочно-кишечный тракт — сложный взаимосвязанный механизм. Ошибкой было бы считать, что поджелудочная железа функционирует сама по себе, «в вакууме». Заболевания двенадцатиперстной кишки, желчного пузыря (холецистит, желчекаменная болезнь), гепатит, цирроз печени. Все они могут дать толчок развитию панкреатита.
• Травмы железы. В этом случае боли могут быть из-за травмы органа. Это наиболее очевидный источник проблемы, но если боли появились не после травмы, а позже — виновник все тот же панкреатит.
• Неправильный прием препаратов. Некоторые лекарственные средства «бьют» по поджелудочной железе. Такой же эффект могут вызвать и препараты, призванные помочь этому органу в его нормальной работе: ферменты.
• Наследственные факторы. Обуславливают определенную «схему» работы пищеварительной системы. Иногда такие заранее заложенные «схемы» повышают риск развития панкреатита.
• Злоупотребление алкоголем. Спиртосодержащие напитки осложняют работу не только печени, как принято считать, но и всего ЖКТ. Поэтому, если болит поджелудочная железа, это повод отказаться от алкоголя.
• Эндокринные проблемы.
• Глистная инвазия.
Болит поджелудочная железа: симптомы
Как было сказано, всегда боли в поджелудочной железе сопровождают панкреатит. Поэтому вернее было бы говорить о симптоматическом комплексе, характерном для панкреатита.
• Первый и наиболее распространенный симптом — боль. Болевые ощущения различны по характеру, интенсивность их зависит от формы панкреатита (при хроническом панкреатите дискомфорт слабее, в то время как при остром панкреатите интенсивность боли высокая). По характеру боли могут быть режущими, колющими либо тупыми ноющими. Характерна также и локализация болевых ощущений. В ряде случаев дискомфорт захватывает только левую подреберную область, в других случаях пациент не может определить где у него болит (боль «разливается» по левой части живота, может опоясывать). Боль, таким образом, весьма разнообразна по своим проявлениям, поэтому панкреатит часто путают с гастритом, пиелонефритом, патологиями сердца. Связь болей с едой не очевидна, но, как правило, дискомфорт усиливается после еды (примерное через полчаса-час).
• Повышение температуры тела. Гипертермия (повышение температуры тела) характерна для любого воспаления, но когда болит поджелудочная железа, цифры обычно выше (в диапазоне от 38 до 39 градусов и даже выше).
• Тошнота и рвота. Обусловлены проблемами с пищеварением.
• Неадекватное пищеварение. Поджелудочная железа вырабатывает огромное количество ферментов, способствующих переработке пищи. При дисфункции органа наблюдается «несварение», именно поэтому пациента нередко рвет непереваренными остатками еды (порой даже через 8-12 часов с момента приема пищи).
• Слабость. Слабость возникает из-за выброса в кровь огромного количества распадающихся ферментов и собственных клеток поджелудочной железы. Как следствие развиваются признаки общей интоксикации организма.
• Снижение или полная утрата аппетита.
• Проблемы со стулом. Стул полуоформленный или жидкий. Дополнительным индикатором проблем с пищеварением служат вкрапления непереваренных частичек пищи в кале. Следом проблема усугубляется, стул становится жидким и содержит примеси жира (консистенцией такой стул напоминает клейстер, он плохо смывается со стенок унитаза холодной водой).
Болит поджелудочная железа: первая помощь
Боли в поджелудочной железе доставляют немало неприятностей пациенту: они мучительно переносятся, длительны и почти не утихают сами по себе. Понятно, что больной стремится снять дискомфорт как можно быстрее. Как оказать первую помощь?
Панкреатит (особенно острый или в фазе обострения) может быть смертельно опасен, поэтому первым делом следует вызвать скорую помощь. Когда болит поджелудочная железа, вылечить боли своими силами задача почти невыполнимая. До приезда врачей можно облегчить состояние следующим образом:
• Принять удобное положение тела. Резких движений не совершать. По возможности не совершать перемены положения тела. Предпочтительное положение тела — сидя (слегка наклонившись вперед). Допустимо лечь и попытаться (насколько можно в таких условиях) расслабиться.
• Отказаться от пищи.
• Пить в небольших количествах (только воду не более ¼ стакана за один раз). Лучше совсем отказаться от жидкости на время.
• Ни в коем случае не принимать ферментативных препаратов (Креон, Мезим и др.). От этого будет только хуже.
• Для облегчения боли принять спазмолитик (предпочтительнее Но-шпа или Дротаверин).
• Если есть возможность поставить инъекцию, внутримышечно вводится 2 мл папаверина либо раствор Но-шпа.
• Также для ослабления болевых ощущений на место поджелудочной железы (левый бок, подреберье) накладывают мешочек со льдом.
Все остальные мероприятия нужно предоставить врачам.
Болит поджелудочная железа: лечение и лекарства
В лечении панкреатита выделяют несколько методов:
• Консервативная терапия
• Хирургическое лечение
Острый панкреатит (либо панкреатит в фазе обострения) достаточно сложен даже для опытного гастроэнтеролога. В его лечении выделяют две фазы:
• Лечение острого периода.
• Медицинская помощь в период отступления острой фазы.
На первом этапе задачи лечения предполагают снятие болевого синдрома, ослабление функциональной активности железы, а также борьбу с интоксикацией и дегидратацией. Плюс ко всему, на этом этапе велик риск инфекционного поражения органа.
Неосложненный панкреатит лечится, преимущественно, консервативно, а также голоданием. Разумеется, это не означает, что весь острый период человек обязан, что называется, «пухнуть» с голода. Задача — максимально снизить нагрузку на пораженный орган. Речь идет, скорее, об оптимальной диете.
Но на первом этапе лечение заключается в купировании воспаления и спазма. Для этих целей применяются специальные группы препаратов:
• Уже названные спазмолитики. Призваны снять спазм (патологическое напряжение) гладкой мускулатуры структур поджелудочной железы. Торговых наименований множество: Но-шпа, Дротаверин, Спазган, Папаверин и др.
• Анальгетики. Боли при панкреатите могут быть так сильны, что спазмолитиков не хватит. В дополнение назначаются обезболивающие (от Анальгина до препаратов нового поколения).
• Противовоспалительные препараты — Диклофенак, Декскетопрофен и др.
• Физраствор. Используется для вливаний внутривенно. Призван восполнить дефицит жидкости в организме при дегидратации.
• Диуретики. Выполняют дезинтоксикационную функцию.
• Антиферменты. Назначаются для угнетения функции поджелудочной железы.
• Антибактериальные препараты. Назначаются в небольших дозировках для профилактики инфекционных осложнений.
На первом этапе этого достаточно. Длительность такой терапии составляет до 5-7 дней. Спустя это время, острая фаза заболевания отступает. Далее задача врачей — поддерживать достигнутый успех в лечении. Для этих целей вводится специальная диета. Она подразумевает ограничение следующих продуктов:
• Овощей в сыром виде.
• Белого хлеба
• Газированных напитков.
• Кофе.
• Красного мяса.
• Выпечки.
• Чипсов, снеков.
• Других жирных продуктов
Остальные продукты разрешены в небольших количествах. Питание дробное, до 7-8 раз в день маленькими порциями. В любом случае, пациенту и в дальнейшем предстоит ограничивать себя в жирном, жареном: если здесь и сейчас не болит поджелудочная железа, это не значит, что заболевание не может вернуться.
Хирургическое лечение показано при осложненных формах панкреатита, а также когда в болезнь вовлечено несколько органов ЖКТ. Без хирургической помощи не обойтись, если болит поджелудочная железа из-за травмы. В этом случае лечение направлено на восстановление анатомическое целостности органа.
Болит поджелудочная железа у ребенка
Вопреки представлению многих, панкреатит возрастов не признает. Болеют все: от мала до велика. Однако, в силу пищевых привычек, взрослые страдают несколько чаще. Если верить данным медицинской статистики, наиболее частыми причинами болей в поджелудочной железе у детей являются:
• Травмы органа.
• Хронический панкреатит, обусловленный наследственным фактором.
• Панкреатит, обусловленный проблемами с другими органами ЖКТ.
У детей младшего возраста (до 9-12 лет) заболевание протекает легче, поэтому в некоторых случаях возможно амбулаторное лечение. В период от 12 лет тяжелые формы панкреатита встречаются чаще. В остальном никаких принципиальных отличий болей в поджелудочной железе у детей и взрослых не наблюдается.
Таким образом, ведущей причиной того, что болит поджелудочная железа, является развитие панкреатита. Это опасное и очень коварное заболевание, представляющее большую опасность для жизни. Лечить его нужно только в условиях стационара. Дети переносят болезнь легче, и встречается она несколько реже. В редких случаях причина боли — травма органа.
zhenskoe-mnenie.ru
причины болей, симптомы заболевания органа и его лечение
Поджелудочная железа является важной частью пищеварительной системы человека. От того, как функционирует данный орган, зависит выработка ферментов, влияющих на пищеварение и функционирование всего организма в целом. Когда заболевания поражают поджелудочную железу, человек испытывает характерные боли сильной интенсивности, возникающие в области подреберья. Нередко они приобретают опоясывающей характер и поэтому чувствуются везде. Чем характеризуются проблемы с поджелудочной железой необходимо знать всем.
Причины болей в поджелудочной железе
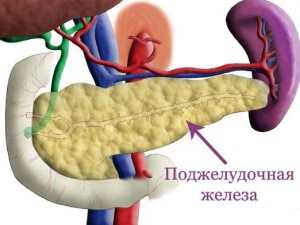
Болит поджелудочная при разных заболеваниях
Возникновение ощущения дискомфорта, а также появление болевых ощущений в области левого подреберья могут быть вызваны различными заболеваниями поджелудочной железы. Существует немалый список болезней, которые поражают данный орган и далеко не все знают о том, как именно болит поджелудочная железа.
Различные факторы могут в конечном итоге привести к развитию острой формы панкреатита, а также к обострению воспалительных процессов в тканях органа. В список причин, которые провоцируют возникновение патологий, входят:
- Нарушение процесса пищеварения. В этом случае, заболевания поджелудочной железы появляются из-за высокого содержания жиров в крови. Это отклонение приводит к тому, что орган начинает вырабатывать большее количество отвечающих за расщепление жиров ферментов. В конечном итоге, в результате такого режима работы, в поджелудочной железе может развиться острый панкреатит, сопровождающийся острыми болями.
- Вредные привычки. Курение и употребление большого количества спиртного заставляет орган вырабатывать панкреатический сок, разрушительно влияющий на ткани поджелудочной железы. Помимо этого, вредные привычки могут спровоцировать нарушение кровоснабжения тканей органа, что приводит к их кислородному голоданию и ускорению протекания воспалительных процессов в поджелудочной железе.
- Болезни печени и желчного пузыря. Во время различных заболеваний этих органов, общий процесс пищеварения проходит совсем не так, как должен. Желчь попадает в протоки поджелудочной железы и заставляет работать ее ферменты непосредственно рядом с тканями органа, вызывая их воспаление.
- Лекарственные препараты. Некоторые медикаменты провоцируют выработку пищеварительных ферментов, повышая риск развития заболеваний поджелудочной железы.
- Нарушения работы иммунной системы. Воспалительные процессы, вызванные некорректной работой иммунитета, когда он атакует здоровые клетки организма, могут затрагивать и клетки поджелудочной железы.
- Возрастные изменения.
В случае заболевания поджелудочной железы, организм незамедлительно подает об этом сигналы человеку. Симптомы эти выражены довольно четко, причем имеют вполне конкретный характер.
Есть целый ряд причин, которые влияют на развитие заболеваний поджелудочной железы, которые, в свою очередь, приводят к нарушению ее функций и влияют на состояние всего организма.
Симптомы болезней поджелудочной железы
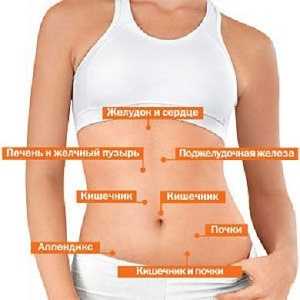
На сильную боль поджелудочной жалуются при панкреатите
Главным симптомом развития болезни в органе является ощущение острой боли, локализованной в области левого подреберья и в некоторых ситуациях принимающей опоясывающий характер. Очевидными признаками могут быть тошнота и рвота, которые усиливаются вместе с ростом болевых ощущений. Симптомы, которые могут говорить о развитии воспалительного процесса в поджелудочной железе:
- рост температуры
- продолжительная диарея (в стул могут включаться частицы непереваренной пищи)
- потеря в весе
- бессонница
- непрекращающееся чувство голода, особенно усиливающееся утром
- вздутие живота, возникающее после еды
- болевые ощущения в области левого подреберья
- частое мочеиспускание после приема пищи
Заболевания на ранних стадиях зачастую не характеризуются болевыми ощущениями, но рвота, тем не менее, может присутствовать. Чаще всего она проявляется утром, либо время приема пищи: желудок сводится спазмом, после которого следует резкий приступ рвоты. После этого состояние больного становится несколько легче.
Рвотные массы могут иметь горький или кислый вкус, зависящий от степени развития патологии. Наиболее вероятной причиной возникновения рвоты является панкреатит. Бывают случаи, когда человек переживает обострение самостоятельно, не обращаясь за помощью к специалисту. В результате этого болезнь может перейти в хроническую стадию, время от времени обостряясь.
Человеческий организм способен привыкать к болевым ощущениям и реагировать лишь на действительно сильные вспышки. Иногда поджелудочная железа увеличивается в размерах и больной ощущает, как она давит на ребра, препятствует нормальному дыханию.
Следует помнить, эти симптомы демонстрируются поджелудочной железой не только на фоне чрезмерного употребления соленой еды, либо алкоголя. В организме человека есть некоторый «запас прочности», позволяющий ему самостоятельно регулировать многие негативные процессы, которые время от времени в нем возникают. Этот запас со временем израсходуется, если больной постоянно пренебрегает своим здоровьем. Как следствие, поджелудочная железа начинает сообщать о болезни слишком поздно, когда начался процесс отмирания ее тканей.
Заболевания поджелудочной железы имеют довольно характерные симптомы. Главным из них считается боль в области левого подреберья, которая иногда охватывает и другие области тела. Болевые ощущения нередко сопровождаются приступами рвоты, повышением температуры больного, наблюдаются и другие отклонения в его функционировании.
Лечение заболеваний поджелудочной железы
Поджелудочная играет очень важную роль
Симптомы заболевания поджелудочной железы обязательно должны вызывать опасения у человека, у которого они проявляются. Связано это с тем, что эти признаки могут говорить не только о наличии острого панкреатита, способного нарушить все состояние здоровья человека. В некоторых случаях, это заболевание является вполне безобидным, поскольку возникает на фоне диабета.
Нарушения функций органа могут повлиять на выработку инсулина – гормона, контролирующего уровень глюкозы в крови, из-за чего уровень сахара в организм начинает меняться. В результате этого, человек может начать быстро набирать вес, что иногда провоцирует возникновение слепоты. Порой наблюдается атрофия конечностей.
Поэтому жизненно необходимо обратиться за квалифицированной врачебной помощью, как только появляются хоть какие-то симптомы заболевания поджелудочной железы. Врач задаст уточняющие вопросы, назначит необходимые анализы и обследования с целью установить точную причину появления данных признаков.
Наиболее часто больные жалуются на болевые ощущения, место локализации которых зависит от места поражения органа. Так, боль справа под ребрами, чуть выше пупка, свидетельствует о поражении головки поджелудочной железы. Боли, которые чувствуются прямо посредине подреберья, говорят о поражении тела органа, а в области левого подреберья – о поражении его хвоста. Иногда боли опоясывают верхнюю половину живота, в таких случаях, вполне вероятно поражение всей железы.
После того, как врач диагностирует причину заболевания, он может назначить медикаментозное лечение. До того, как она будет установлена, больной может принять некоторые самостоятельные меры. Во-первых, нужно не употреблять пищу в течение суток. Во-вторых, необходимо пить много минеральной воды, содержащей большое количество щелочей. Чтобы облегчить болевой синдром, можно приложить к месту ее локализации мешочек со льдом.
Принимать какие-либо лекарственные средства без предварительного осмотра врачом нельзя. Для того, чтобы уменьшить боль, можно принять Но-Шпу, либо Папаверин. Любые другие лекарства можно принимать только под контролем специалиста.
Лечение различных заболеваний поджелудочной железы необходимо проводить под присмотром специалиста. Острый панкреатит лечится хирургом, а его хроническая форма – терапевтом.
Поджелудочная железа – важная часть пищеварительной системы. Когда в ней начинают развиваться воспалительные процессы, наблюдаются характерные признаки, основным из которых можно отметить острые боли в области левого подреберья. В случае их появления нельзя откладывать поход к врачу, который назначит медикаментозное лечение болезни.
Где находится, какую роль играет в процессе пищеварения и почему дет сбои в работе — все о поджелудочной — в видео:
https://www.youtube.com/watch?v=vRu40lzXJYc
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Болит поджелудочная - что делать в домашних условиях?
Поджелудочная железа является крупнейшей железой эндокринной системы организма. Она ответственна за выработку ферментов, отвечающих за переваривание продуктов в тонком кишечнике, её клетки продуцируют глюкагон и инсулин, регулирующие выработку гормонов.
Любая патология поджелудочной является опасной для работы всего организма в целом. Боль в ней свидетельствует чаще всего о развивающихся патологиях ЖКТ. Если болит поджелудочная, что делать в домашних условиях, чтобы уменьшить болевые ощущения?
Где находится поджелудочная и где локализуются боли
Когда человек стоит прямо, орган располагается на уровне с 1 позвонком поясничного отдела. Она имеет 3 отдела: тело, головку и хвост:
- Тело располагается за желудком;
- Головка находится около двенадцатиперстной кишки;
- Хвост рядом с селезенкой.
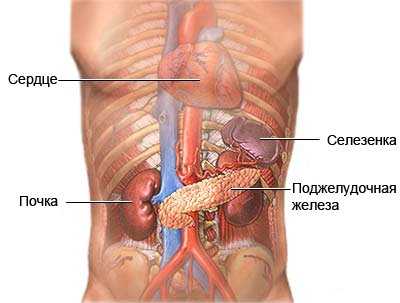
Боли могут проявляться в подреберье или локализоваться справа под лопаткой. Болевой синдром может проявиться в верхней части живота, усилиться и распространиться по всему животу. Именно такое расположение болевых ощущений свидетельствует о воспалении тканей поджелудочной или панкреатите: с этим заболеванием чаще всего связаны болевые ощущения.
к содержанию ↑Причины болей и симптомы воспалительного процесса
При возникновении панкреатита в поджелудочной у больного проявляется ряд симптомов уже позволяющих сделать заключение о характере происходящих в организме процессов. Воспаление начинает проявляться длительным запором, последующим вздутием живота и появлением неприятного запаха изо рта. Затем человека беспокоит боль в боку справа — ноет в том месте, где располагается железа. Боли могут быть настолько сильными, что человек не может спокойно двинуться и повернуться, а бок реагирует даже на прикосновение. В дальнейшем может:
- Повыситься сильно температура;
- Начаться апатия и слабость;
- Появиться тошнота и рвота, у некоторых — понос;
- Учащается пульс;
- Желтеет склера глаз;
- При пальпации чувствуется выраженная болезненность стенок брюшной области.
Обезболивающие от этих болей не помогают или помогают на совсем короткое время. При тяжелой форме болезнь приводит к истощению, обезвоживанию и снижению АД.
Основными причинами того, что побаливает именно в поджелудочной может быть:
- Неправильное несбалансированное питание;
- Злоупотребление алкоголем;
- Неправильная дозировка антибиотиков или гормональных средств;
- Нарушения метаболизма;
- Панкреатит;
- Заболевания ЖКТ;
- Болезни желчного пузыря;
- Болезни щитовидной железы;
- Травмы.
Диагностика болей поджелудочной железы
Для диагностики причин болей поджелудочной применяют следующие методы исследовании:
- Пальпация — это самый доступный метод, который используют врачи скорой помощи для предварительного выявления причин болей. Пальпация позволяет обнаружить даже крупную кисту или опухоль;
- Зондирование органа назначается при подозрении на панкреатит;
- Анализ мочи и кала показывают наличие амилазы;
- УЗИ — самый распространенный метод, позволяющий визуализировать структуру органа, а также выявить наличие кист и опухолей любых размеров;
- МРТ позволяет досконально исследовать поджелудочную;
- Рентген позволяет выявить расширение/сужение выводного протока.
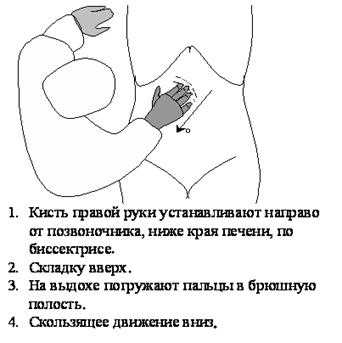
Какие заболевания вызывают боли
При болях в поджелудочной важно понимать, какое заболевание их вызвало для проведения адекватной терапии. Какие заболевания поджелудочной вызывают болезненные ощущения:
- Острый панкреатит – воспалительный процесс, начинающийся из-за того, что застоявшиеся в железе ферменты начинают растворять окружающие ткани. Если к процессу добавляется инфекция, развивается острая форма.
- Хронический панкреатит чаще развивается после приступа острого панкреатита, заболеваний печени, щитовидки и пр. Постепенно под влиянием патологического процесса здоровая ткань меняется на рубцовую.
- Панкреонекроз — ткань омертвляется.
- Холецистопанкреатит — в результате сбоя при выработке желчи нарушается процесс переваривания жиров и углеводов.
Также могут вызвать боли опухоли различной этиологии, кисты, свищи, камни.
Какие еще заболевания могут вызвать боли:
- Желчекаменная болезнь, холицистит, дискинезия желчевыводящих путей: именно на фоне хронических длительно протекающих проблем с желчным пузырем развивается постепенно панкреатит.
- Язвы желудка и двенадцатиперстной кишки, расположенные по соседству.
- Кишечная инфекция: как воспаление поджелудки может привести к расстройству кишечника, так и кишечная инфекция может вызвать боли в ней.
- Сахарный диабет.
Лечение
Если заболела поджелудка, чем её лечить? Лечение заболеваний, вызвавших болезненные ощущения, должно проводиться только под контролем врача. От больного требуется в период обострения заболевания:
- Отказаться от жирной и тяжелой еды, приема алкоголя;
- Перейти на дробное питание;
- Обратиться к врачу.
Первые сутки при появлении болей не нужно ничего кушать, пить негазированную воду, что уменьшит нагрузку на больной орган и приостановит выработку ферментов. Пить можно отвар или настой шиповника, некрепкий черный чай. Следует отказаться от соков и морсов. Выпивать нужно жидкости 1,5 – 2 литра в день.

На второй день можно начинать кушать овощное пюре, паровые котлетки из рыбы и нежирного мяса, омлет. Когда боли уменьшатся можно перейти на нежирный творог, кисломолочку, пить компот или кисель. От жареной, жирной, острой, копченой, соленой пищи, выпечке и от шоколада придется отказаться надолго. Фрукты можно кушать в печеном виде, овощи — в вареном или приготовленные на пару.
Острый панкреатит лечится обычно в стационаре. При лечении хронического панкреатита требуется:
- Устранить болевые ощущения;
- Восстановить работоспособность железы;
- Принять меры к предотвращению осложнений.
Как снять боль? Для купирования болевого синдрома применяются обезболивающие: наиболее часто для этих целей применяется парацетамол — он уменьшит отечность поджелудочной и окажет обезболивающее действие.
В случае, если обезболивающее долго не начинает действовать, чтобы уменьшить боль нужно принять коленно-локтевое положение. Давление больного органа на центральный брюшной нервный узел уменьшится и боль уменьшится. Также для снижения функциональности органа на живот и бок можно положить лед.
Обезболить поджелудочную железу, расслабить мускулатуру её протоков и нормализовать отток панкреатического секрета помогут спазмолитики:
- Дротаверин — популярное недорогое сосудорасширяющее, воздействующее на гладко-мышечные ткани, убирающее спазмы, которые и вызывают болезненные ощущения. Дротаверин, расширяя сосуды, помогает на клеточном уровне обогащаться кислородом.
- Но-шпа рекомендуется для широкого спектра заболеваний: патологий работы ЖКТ, при различных заболеваниях почек, желчекаменной болезни, при патологиях мочевого пузыря.
- Папаверин вводится непосредственно в прямую кишку, из которой он быстро распространяется по тканям и снимает спазмы. Медпрепарат улучшает кровообращение и снимает боль. Дротаверин Но-шпа Папаверин
Среди других препаратов можно отметить:
- Метоклопрамид — противорвотное, уменьшающее тошноту, икоту и стимулирующее перистальтику верхнего отдела ЖКТ.
- Антибактериальные Абактал, Ванкомицин и Цефтриаксон уничтожат бактерии и помогут предупредить такие грозные и опасные осложнения, как перитонит, абсцесс и сепсис.
- Омепразол быстрое болеутоляющее, снижающее уровень кислоты.
- От диареи поможет Хилак Форте и Смекта.
- От развития симптомов отравления можно выпить Энтеросгель.
Обязательно при панкреатите назначаются для нормализации пищеварения ферменты. Они доставляют в организм элементы, необходимые для нормализации процессов всасывания и усвоения. Активное вещество, находящееся в ферментах называется панкреатин. Панкреатиносодержащие медпрепараты — это Мезим, Фестал, Креон, Панкреон и пр. Активное вещество заключается в кишечнорастворимую оболочку для предотвращения его разрушения в кислоте желудка. В двенадцатиперстной кишке щелочная среда разъедает оболочку и ферменты высвобождаются.
Мезим Фестал КреонАнтациды назначаются, если патологию сопровождает внешнесекреторная недостаточность и диспепсия. Антацидные препараты подавляют синтез соляной кислоты клетками желудка. Фосфалюгель, Маалокс, Альмагель снижают кислотность желудочной среды, обеспечивают быстрое восстановление железы, обладают обволакивающим действием. Эти препараты также могут связывать патогены, выводить из организма токсические вещества и газы.
к содержанию ↑Чем лечить поджелудочную дома
Если больной знает, что у него панкреатит, нередко при возникновении болей он старается в домашних условиях снять приступ. В этом случае часто используют эффективные, проверенные веками средства народной медицины.
- Отвар из овса — очень эффективное средство. Чтобы его приготовить нужно 100 грамм овса залить водой с верхом, накрыть тряпицей и поставить на 2 дня в теплое место. После появления ростков воду нужно слить, овес просушить и растереть в муку. Ложку муки нужно размешать в воде и довести до кипения. Потом нужно снять отвар с огня, остудить и кушать перед едой. Аналогичным образом готовится и кисель из семян льна.
- Желчегонное средство готовится следующим образом: 20 грамм мяты, 15 грамм тысячелистника, 10 грамм календулы или ноготков и 10 грамм топяной сушеницы смешиваются в сухом виде. Взять 2 ст.л. смеси кипятком и запаривать на водяной бане четверть часа. После настаивания в течение одного часа настой профильтровать через сито или марлю. Пить нужно 2 р. в день по пол стакана.
- Картофельный сок прекрасно снимает спазмы. По пол стакана свежевыжатого сока картофеля в день после еды существенно улучшат ситуацию с поджелудочной. У картофеля существуют противопоказания.
- Цикорий — желчегонное. Чтобы его правильно приготовить нужно 5 грамм порошка залить 200 мл кипятка. Пить нужно за 20 минут до еды небольшими порциями.
- Мумие применяется при лечении разнообразных заболеваний. Его можно принимать в таблетках или экстрактом.
Видео
к содержанию ↑Йога при болях в поджелудочной
Хочется акцентировать внимание на лечебное воздействие йоги при лечении болезней поджелудочной. Важная причина многих заболеваний — патологические изменения тонуса гладкой мускулатуры. Сознательно человек эти процессы контролировать не может, но, освоив пару-тройку асан, можно препятствовать развитию осложнений.

Паванмукта-асана оказывает благотворное воздействие на все внутренние органы и активизирует работу поджелудочной. Нужно встать прямо, руки опустить. Потом поднять правую ногу, согнуть и прижать её к груди. Левую руку нужно положить на колено, правой обхватить лодыжку. В этой позиции нужно простоять 6 секунд и вернуться в ИП. Сделать еще раз асану на другую ногу. Каждый день асану нужно делать шесть раз.
Пашчимоттан-асана стимулирует работу внутренних органов и благотворно влияет на ЖКТ. Нужно сесть, вытянуть вперед ноги, наклониться и руками дотянуться до лодыжек, а головой уткнуться в колени. Замереть на 6 секунд. Повторять 3 раза.

Диета при болях в поджелудочной железе
Тем людям, у которых иногда бывают проблемы с поджелудочной, необходимо постоянно ограничивать себя в рационе и придерживаться здорового питания. Что можно кушать при болезнях поджелудочной:
- Тушеные овощи;
- Бездрожжевой хлеб;
- Каши — особенно овсяная;
- Овощные супы, супы-пюре;
- Напитки без сахара: чаи и соки без сахара, травяные чаи, а также обыкновенную негазированную воду;
- Нежирное мясо, рыбку, куриные яйца;
- Молочные продукты;
- Ягоды — смородину, вишню, сливу, чернику, гранат.
gormonyinfo.com
Поджелудочная железа: лечение в домашних условиях
 Поджелудочная железа представляет собой важный орган, участвующий в процессе пищеварения. Она выделяет особый сок, в котором содержатся пищеварительные ферменты. Кроме того, эта железа выделяет гормоны, регулирующие белковый, жировой и углеводный обмен.
Поджелудочная железа представляет собой важный орган, участвующий в процессе пищеварения. Она выделяет особый сок, в котором содержатся пищеварительные ферменты. Кроме того, эта железа выделяет гормоны, регулирующие белковый, жировой и углеводный обмен.
Наиболее частой патологией поджелудочной железы считается ее воспаление, которое в медицине носит название панкреатит. Он бывает двух видов: хронический и острый. В последнем случае лечение поджелудочной железы в домашних условиях может иметь негативные последствия, при остром панкреатите больному требуется незамедлительная медицинская помощь. Хроническое воспаление этой железы можно лечить и дома.
Заболевание поджелудочной железы: симптомы и лечение
Как уже говорилось, самым частым заболеванием поджелудочной железы являются панкреатиты. Опасность этой патологии заключается в том, что она может приводить к образованию в железе кист и полостей, некоторые области органа могут переставать функционировать. Также в тяжелых случаях последствиями панкреатита могут стать некрозы, представляющие собой омертвевшие области, или онкологические опухоли в поджелудочной железе. При отказе или ухудшении работы этого органа повышается нагрузка на прочие органы пищеварительной системы, что отрицательно сказывается на их состоянии и функционировании. При панкреатите нередко отмечается нарушение выделения желчи и снижение функционирования печени.
Симптомы
К симптомам воспаления поджелудочной железы, в первую очередь, можно отнести боли различного характера от сильных острых до постоянных тупых ноющих. Локализация неприятных ощущений находится в подреберной области, в некоторых случаях боли могут носить опоясывающий характер. Также при панкреатите может наблюдаться периодическая рвота, которая не приносит больному облегчения, а в рвотных массах заметны примеси желчи. Другими симптомами поражения поджелудочной становятся: икота, тошнота, сухость во рту, отрыжка, учащение пульса, одышка, липкий обильный пот, понижение давления, повышение температуры, бледность кожи и прочее.
Различают острое и хроническое воспаление. При первом все симптомы поражения поджелудочной ярко выражены. Боли сильные, локализуются в верхней части живота, носят опоясывающий характер. Также отмечается заметное снижение давления, повышение температуры и многократная изнуряющая рвота, в некоторых случаях - желтуха. Такое заболевание опасно для жизни и требует помощи специалистов.
При хроническом панкреатите отмечаются боли тупого или режущего характера, тошнота, присутствие плохо переваренной пищи в каловых массах, отрыжка. Многие симптомы схожи с острой формой заболевания, но меньше выражены. Хронический панкреатит может привести к развитию диабета, так как приводит к разрушению поджелудочной железы и, как следствие, нарушению выработки инсулина.
Медикаментозное лечение поджелудочной железы в домашних условиях
Медикаментозное лечение заболеваний поджелудочной должен назначать только врач. Симптомы таких патологий похожи на признаки других болезней, поэтому до того, как приступить к терапии следует подтвердить или опровергнуть диагноз. Затягивать с посещением врача и обследованием не стоит, так как это может отрицательно сказаться на здоровье. В медикаментозной терапии болезней поджелудочной железы используются следующие группы препаратов:
- Ферменты. Эти средства назначаются при недостаточной выработке ферментов железой. Они устраняют тошноту и неприятные ощущения в животе, улучшают пищеварительные процессы. К таким препаратам относятся Панкреатин, Фестал, Креон и прочие.
- Спазмолитические средства, такие как Папаверин или Но-Шпа. Они убирают боль в животе и снимают спазмы мускулатуры.
- Антибиотики. При инфекционной природе воспаления может потребоваться применение антибиотиков. Назначать такие средства должен только врач, как и подбирать наиболее подходящие из них и определять способ их введение.
- Антациды. Они снижают кислотность в желудке, улучшают пищеварение и оказывают обволакивающее действие.
- Обезболивающие. Такие препараты применяются для облегчения болей, возникающих при панкреатите. Это могут быть: Анальгин, Парацетамол, Баралгин и их аналоги. В случаях, когда таблетки не спасают от сильных болей, пациенту могут потребоваться капельницы или инъекции.
- Н2-блокаторы. Они снижают выработку кислоты и секрета железы. К таким препаратам можно отнести Ранитидин, Фамотидин и прочие.
При лечении воспаления поджелудочной железы следует помнить, что для достижения лучших результатов нужно применять комплексную терапию, включающую прием медикаментов, соблюдение особой диеты и применение народных средств.
Как снять боль поджелудочной железы в домашних условиях
Снять боль в поджелудочной железе можно с помощью нескольких методов. Один из них – прием спазмолитических препаратов, например, Но-шпы или ее аналогов. Это средство не оказывает отрицательное действие на организм. Оно снимает спазм и расширяет протоки железы, тем самым, убирая боль. Также можно принять препараты с ферментами, которые снижают нагрузку на поджелудочную и улучшают ее работу. К ним относятся Мезим, Фестал и другие.
Для устранения болей в поджелудочной железе на левый бок можно положить холодную грелку или лед, завернутый в полотенце. Продолжительность такой процедуры не должна превышать четверти часа.
Снять воспаление и уменьшить боли в боку при обострении хронического панкреатита поможет настой на травах, для которого используют лопух, полевой хвощ, спорыш, манжетку, цикорий и ромашку. Также в этом случае помогает настойка почек березы. Для ее приготовления 250 г почек нужно залить водкой и поставить на месяц в темное место, время от времени встряхивая емкость. После этого настойку процеживают и пьют при обострениях болезни по большой ложке трижды в день.
Лечение поджелудочной народными средствами в домашних условиях
В домашних условиях можно проводить лечение воспаления поджелудочной не только с использованием препаратов, продающихся в аптеке, и физиотерапии, но и с помощью народных средств. Многие из них помогают быстро и эффективно восстановить работу железы и облегчить состояние больного.
Овес для лечения поджелудочной железы
Лечение поджелудочной железы овсом применяется с давних времен. Улучшить работу этого органа и очистить организм помогает даже простая овсяная каша, включенная в рацион. Для более эффективного лечения можно приготовить овсяное молоко. Для него цельную крупу или неочищенные зерна овса хорошо промывают и ставят варить, залив водой из расчета 100 г овса на пол-литра воды. Варят смесь на медленном огне, после 40 минут такой варки овес следует растолочь, не снимая с плиты, а затем варить еще 20 минут. Полученный отвар остужают. В качестве лекарственного средства пьют получившуюся в кастрюле белую жидкость. Употреблять ее следует до еды трижды в день по 100 мл. Хранить овсяное молоко нужно в холодильнике, но не дольше двух дней.
Другим лечебным средством на основе овса является отвар. Для него промытый овес заливают водой, чтобы она закрыла все зерна, а затем помещают емкость с овсом в теплое место, прикрыв сверху марлей. Через несколько дней зерна прорастут, тогда их промывают, сушат и перетирают в муку. Полученную муку нужно разводить в прохладной воде, затем туда же доливают немного кипятка и варят на тихом огне три минуты после закипания. Полученный отвар настаивают полчаса и пьют перед едой.
Лечение поджелудочной железы медом
При лечении поджелудочной железы важную роль играет диета. Употребление сахара при болезнях этого органа может негативно сказаться на здоровье, поэтому можно заменить его медом. Это позволяет облегчить работу железы. Кроме того, мед содержит множество полезных веществ, необходимых организму. Существуют методы лечения поджелудочной с помощью курсов средств на основе меда. Этот продукт следует разводить в подогретом молоке или теплой воде. Начальная доза составляет половину маленькой ложки, пьют полученное средство за час до первого в день приема пищи. Если негативных реакций со стороны организма не последует, то разовую порцию увеличивают до полной ложки.
Лечение поджелудочной железы соками
В народной медицине для лечения поджелудочной железы широко применяются овощные соки из свеклы, моркови, огурцов и картофеля. Пить такие соки следует сразу после того, как они были получены, кроме сока свеклы, его, наоборот, оставляют на некоторое время для отстаивания.
Картофельный сок часто рекомендуют для лечения панкреатита. Пить его нужно до еды по половине кружки. Курс такой терапии составляет 14 дней, после чего делают перерыв на такой же срок. Можно сочетать прием такого сока с морковным. В этом случае они смешиваются в одинаковых количествах, пить их нужно за час-полтора до еды. После приема этого средства нужно некоторое время полежать. Сок моркови можно сочетать и с соком, полученным из брюссельской капусты или салата. Для такого лекарства пропорция составляет 5:1, т.е. на 5 частей морковного сока добавляют 1 часть капустного сока. Свекольный и огуречный соки применяются при онкологии поджелудочной, они способствуют очищению крови. Пить сок свеклы нужно только после отстаивания на протяжении трех часов. Употребляют эти соки по 100 мл 5 раз в сутки, заедая их небольшим кусочком хлеба.
Лечение поджелудочной железы расторопшей
Расторопша представляет собой разновидность чертополоха молочного. Это растение часто применяют при лечении болезней поджелудочной. Для очищения организма подходит отвар или масло, приготовленное из семян растения. Также облегчить состояние больного панкреатитом может отвар из корней расторопши. Для его приготовления корни и листья измельчают и заливают кипятком. Настаивать отвар нужно сутки. Принимают его по 150 мл дважды в день.
При панкреатите используют масло расторопши, которое обладает противовоспалительным действием, способствует быстрому заживлению ран и является гепатопротектором. Кроме того, это средство снижает содержание в крови холестерина.
Поджелудочная железа: лечение мумие
Лечение мумие панкреатита способствует налаживанию работы железы, нормализации выработки в ней ферментов и гормонов. Кроме того, этот биостимулятор положительно влияет на функционирование кишечника и всей пищеварительной системы в целом, устраняя воспалительные процессы, останавливая гниение и брожение в кишечнике. Наиболее эффективным при воспалении поджелудочной железы считается среднеазиатское мумие. Принимать его следует курсами, рассчитанными на 20 дней. Пьют мумие утром и поздно вечером по 0,2 г. Можно смешать это вещество с соком алоэ в соотношении 1:30.
Сбор для лечения поджелудочной железы
Существует несколько сборов, применяющихся для лечения поджелудочной железы. Фитосборы обладают ветрогонным, противовоспалительным, противоотечным и спазмолитическим действиями. Состав сбора может включать цикорий, фенхель, рыльца кукурузы, анис, корень лопуха, солянку холмовую, чернобыльник, подорожник. Готовый фитосбор можно купить в аптеке. Для его заваривания большую ложку смеси трав заливают полулитром кипятка и оставляют на час для настаивания. Полученный настой процеживают и пьют перед едой на протяжении полутора месяцев.
Поджелудочная железа: лечение золотым усом
Золотой ус применяется для лечения панкреатита в виде отвара или настоя. Для приготовления первого из них потребуются три измельченных листа золотого уса. Их заливают 600 мл кипятка, а затем проваривают на плите четверть часа. После этого отвар снимают с огня, укутывают и оставляют на 12 часов. Такое средство можно длительно хранить без потери его свойств. Разовая порция составляет 50 мл, но она может пересматриваться в зависимости от индивидуальных особенностей.
Чтобы приготовить настой лист, длина которого должна быть около 25 см, измельчают и заливают литром кипятка, далее емкость закрывают и закутывают. Настаивать средство следует до того момента, пока оно не станет малиновым. Пьют его за полчаса до каждого приема пищи.
Другие травы для лечения поджелудочной железы
Применяются для лечения поджелудочной и другие травы, обладающие противовоспалительным, обезболивающим, очищающим и прочими эффектами. Для выведения из организма излишней глюкозы можно пить настойку брусники или отвар почек березы, а отвар шалфея активизирует выделение инсулина. Чтобы улучшить пищеварение, уменьшить воспаление железы и облегчить состояние больного можно использовать следующие средства:
- настой бессмертника. Для его приготовления 5 г высушенных цветов растения измельчают и смешивают с полулитром прохладной воды, затем средство настаивают на протяжении 8 часов. Употреблять его следует по одной чашке в сутки на протяжении 20 дней;
- смесь ромашки и бессмертника. По большой ложке цветков этих растений заливают 200 мл кипятка и настаивают полчаса, затем процеживают и принимают перед едой по половине стакана. Пить средство следует дважды в день, курс лечения составляет 2 недели;
- настой календулы. Для него большую ложку цветов заливают кипятком и оставляют на ночь, на следующий день настой пьют, разделив на 3 порции. Принимать его нужно два месяца;
- травяной сбор, включающий листья мяты, корень девясила, семя укропа, кориандр и зверобой в равных долях. Большую ложку этого сбора следует всыпать в стакан кипятка и настоять час. Пить средство нужно несколько раз в день.
Домашняя диета при заболевании поджелудочной железы
Диета – важная составляющая лечения заболеваний поджелудочной железы. Питание при таких патологиях должно быть максимально правильным и полезным. При обострениях хронического воспаления и остром панкреатите лучше совсем отказаться от еды на пару дней. В этот период следует только пить воду без газа не меньше полутора литров за день. Жидкость способствует выведению токсинов и улучшению отхождения сока поджелудочной железы, а голод уменьшает нагрузку на нее.
Питание при хроническом панкреатите должно содержать достаточное количество белка и минимум углеводов и жиров. Особенно нужно следить за потреблением сахара, потому что выделение инсулина при патологиях поджелудочной железы нарушено. Отказаться также нужно от жирных продуктов, таких как жирное мясо, колбасы, масло, орехи и прочее. Желательно увеличить количество приемов пищи за день.
Из рациона исключают копченые и жареные блюда, черный чай и кофе, сдобу и конфеты, шоколад и газированные напитки. Для мясных блюд следует выбирать куриную грудку, телятину, индейку, крольчатину и другие виды нежирного мяса. Готовить его можно на пару, тушить на медленном огне или варить.
От молока, тем более холодного, при панкреатите также лучше отказаться. А вот кисломолочные продукты рекомендованы и полезны. Также можно есть молочные супы и каши. Любители сыра могут выбрать нежирный и несоленый сорт. Масло допускается добавлять в готовые блюда, но в небольших количествах. Также можно есть домашние сухари, макароны, крупы, кабачки, свеклу, картофель, морковь и другие овощи. Супы стоит варить овощные, при желании мясо туда можно добавлять после варки. Крепкий мясной бульон больным с панкреатитом противопоказан. Свежие фрукты можно есть осторожностью, от кислых фруктов лучше отказаться.
Похожие статьи:
Ишиас: симптомы, лечение в домашних условиях
Почки: как лечить в домашних условиях
Тромбофлебит: лечение в домашних условиях
Цистит: лечение в домашних условиях
Ячмень: лечение в домашних условиях
domlech.ru
симптомы, признаки боли у женщин, лекарство и что делать?
Поджелудочная железа:
- Принимает участие в выработке ферментов, являющихся составляющей пищеварительного сока.
- Участвует в обмене веществ.

Во время разнообразных болезней железы происходит сбой при переваривании еды, расщеплении и всасывании нужных для организма элементов. Основываясь на претензиях, специалист диагностирует нарушения данного органа, но чтобы уточнить диагноз необходимо обследоваться.
Может ли болеть поджелудочная?
Воспалительные процессы поджелудочной железы у женщин и мужчин проявляются с различиями, но незначительными. Вначале болезнь дает о себе знать в одинаковой степени.
Трудностью является то, что женщины списывают признаки заболевания на гинекологию. Начинается прием таблеток, чтобы вылечить болезни мочеполовой системы. Когда панкреатит провоцирует нервные расстройства, то лечат сердце и ЦНС, полагая, что это заболевания сердечно-сосудистой системы.
Локализуется боль в зависимости от места воспалительных процессов железы:
- Она может появиться и по правую сторону живота;
- Бывает боль в правом плече, области груди и почек.
- Часто воспаление путают с недугами сердца.
Потому когда возникнет внезапная боль нужно проконсультироваться со специалистом для точного диагноза, назначить терапию.
Болям могут сопутствовать:
- Тошнота;
- Рвота;
- Понос;
- Запоры;
- Вздутие.
После рвоты больному легче не становится:
- Прибавляется тахикардия;
- Понижается артериальное давление.
- В некоторых ситуациях приступ сопровождается пожелтением кожных покровов и проявлением пятен темного цвета возле поясницы и пупка.
- Пациенты высказывают жалобы на плохое самочувствие, слабость, вялость.
- Их терзают сильная потливость, высокая температура, кожные покровы бледнеют.

ВРАЧИ РЕКОМЕНДУЮТ!
Проблемы с щитовидкой и нарушение уровня гормонов ТТГ, Т3 и Т4 могут привести к серьезным последствиям таким как гипотиреоидная кома или тиреотоксический криз, которые нередко заканчиваются летальным исходом. Но эндокринолог Александр Аметов уверяет, что вылечить щитовидку даже в домашних условиях легко, нужно просто пить........ Читать далее »
Симптомы больной поджелудочной железы: как понять, что именно болит?
О симптомах заболевания поджелудочной железы мы писали здесь.
Основные симптомы, указывающие на заболевание:
- Боль.
- Диспепсию (нарушение нормальной деятельности желудка, затруднённое и болезненное пищеварение).
Для устранения болевых ощущений необходимо выявить, где болит поджелудочная железа:
- Неприятные ощущения сосредоточены в подложечной области, им свойственно перемещаться к левому подреберью, левой лопатке, пояснице.
- Возникают либо усиливаются после переедания, излишнего употребления в пищу жирного, острого либо жареного, алкогольных напитков.
- Местный холод дает возможность облегчить боль, бывает, что больной, чтобы уменьшить боль принимает вынужденную позицию (лежит на боку с прижатыми к животу коленями либо сидя, выгнувшись вперед).
Причины воспаления
Разные факторы приводят к появлению острого панкреатита.
К причинам, провоцирующим появление воспалительных процессов, относят:
- Сбои в пищеварительных процессах. В таких ситуациях, болезнь поджелудочной железы возникает в связи с повышенной концентрацией жира в крови. Подобные отклонения ведут к тому, что железа вырабатывает больше ферментов, расщепляющих жиры, чем нужно. После такого функционирования в железе велика вероятность появления острого панкреатита, который сопровождается острыми болевыми ощущениями.
- Вредные привычки. Курение и алкоголизм стимулируют к выработке железой панкреатического сока, разрушают ткани. Кроме сказанного, они провоцируют сбои в кровоснабжении тканей, что ведет к нехватке кислорода и катализируют развитие воспалений.
- Заболевания печени и желчного пузыря. При разных недугах таких органов, пищеварительные процессы идут со сбоями. Желчь проникает в протоки железы и ее ферменты начинают функционировать вблизи с тканями, провоцируя воспалительные процессы.
- Медикаментозные средства. Часть лекарств заставляет вырабатывать пищеварительные ферменты, увеличивая риск появления болезней этого органа.
- Сбои в иммунной системе. Воспаление, которое вызывается ослабшим иммунитетом, когда идет атака на здоровые клетки, затрагиваются клетки поджелудочной железы.
- Перемены с возрастом.
Что происходит в поджелудочной во время приступа боли?
Поджелудочная железа вырабатывает неактивные предшественники ферментов, которые переходят в активную форму и идет этот процесс внутри 12-перстной кишки, где они идут по протоку железы и общему желчному протоку.
Различные факторы воздействует на нее, тем самым повышая давление внутри железы, нарушая отток ее секрета, и начинает происходить ранняя активация ферментов. В итоге вместо переваривания пищи, те переваривают сам орган. Развиваются острые воспалительные процессы.
В процессе хронического панкреатита нормальная ткань железы со временем заменяется рубцовой, появляется недостаточность экзокринной и эндокринной функций органа.
Как проявляется боль?
Чтобы ответить на вопрос, как болит поджелудочная железа, нужно сказать о патологии:
- Основным симптомом острого панкреатита являются сильнейшие болевые ощущения сверху живота. Их не удается снять спазмолитиками и анальгетиками. Зачастую бывает рвота, неправильная работа стула, вялость. Основными признаками панкреатита на УЗИ поджелудочной железы считаются смена формы и неправильные контуры, появление кисты.
- Недуг развивается сложно. Велика вероятность летального исхода.
- Болевые ощущения – самый беспокойный признак хронического панкреатита. Боль локализуется в «подложечной» области, перемещаясь в подреберья и ударяя в спину. Может быть опоясывающей, может усилиться, если прилечь на спину, и стать слабее, когда садится больной и немного наклоняется. Они могут появляться либо усиливаться спустя 50-60 минут после приема пищи.
- Другим неприятным признаком заболевания является диарея. Стул станет жидким и в нем могут содержаться частицы непереваренной еды. Количество каловых масс в значительной степени увеличится. Появляется отрыжка, тошнота, рвотный рефлекс, метеоризм. Идет утрата аппетита и стремительное похудение.
Подробнее о том как проверить поджелудочную железу читайте здесь.
Наши читатели рекомендуют!Для профилактики и лечения заболеваний щитовидной железы наши читатели советуют "Монастырский Чай". Он состоит из 16 самых полезных лекарственных трав, которые обладают крайне высокой эффективностью при профилактике и в лечении щитовидной железы, а также при очищении организма в целом. Эффективность и безопасность Монастырского чая неоднократно доказана клиническими исследованиями и многолетним терапевтическим опытом. Мнение врачей... »Осложнения панкреатита
- Зачастую за панкреатитом следует холецистит, и, наоборот, последний провоцирует панкреатит.
- Бывает, что во время острого панкреатита цепляется вирус. Возникает флегмона либо абсцесс поджелудочной железы. В определенных ситуациях начинается внутрибрюшное кровотечение.
- Вторым серьезным осложнением считают разрушение данного органа и появление перитонита.
- В дальнейшем заболевание может стать хроническим. Процесс обострения панкреатита, вызывает раздражающая еда, алкогольные напитки. Также может быть следствием проявления сахарного диабета.

Разновидности панкреатита:
- Острый панкреатит.
- Хронический панкреатит.
Полным образом восстанавливаются функции поджелудочной железы во время острой формы недуга. Хроническая форма со временем разрушит клетки органа и приведет к появлению других заболеваний.
Если воспалительные процессы зацепят ткань, клетки которой вырабатывают инсулин, у больных, которые страдают от данной болезни, развивается сахарный диабет второй степени.
Симптомы дисфункции поджелудочной железы: боль при остром панкреатите
Причины, проявление, диагностика и лечение острого и хронического панкреатитов существенно разнятся.
Во время острой формы:
- Внутри железы воспаление происходит стремительным образом. Ферменты, которые содержатся в соке, выбрасываются в кровь и вовлекают близлежащие ткани и дальние органы.
- Главным симптомом острого панкреатита считаются сильные опоясывающие болевые ощущения, которые концентрируются в подложечной области и, иногда, в подреберьях.
- Во время стремительного развития воспаления есть риск появления болевого шока.
Помимо этого, при приступе, характерны:
- Интоксикация, которая выражается в появлении лихорадки, тахикардии, сильном снижении артериального давления и вялости;
- Сбои в пищеварении, во время которых происходит вздутие, понос либо запор, рвотный рефлекс, отрыжка и сухость;
- Возникновение пятен темного цвета возле живота, налет на языке и т.д.
Симптоматика острого панкреатита развивается стремительным образом по степени отмирания клеток железы, которые поражены своими же ферментами.
О том как лечить диффузные изменения поджелудочной железы читайте здесь.
Симптомы хронического панкреатита
Хроническая форма панкреатита считается воспалительной болезнью, длящаяся годами. Ремиссии сменяются обострениями, которые вызывают разные факторы. Во время ремиссии симптоматика не проявляется.
Когда начинается обострение, происходит:
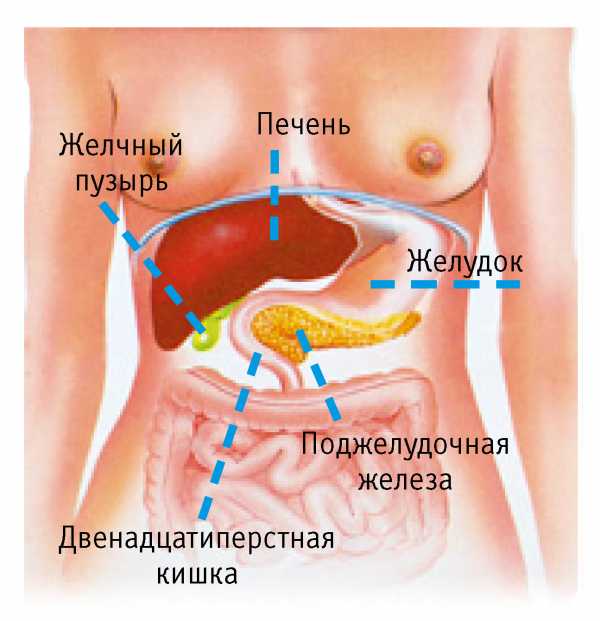
- Режущие либо тупые болевые ощущения вверху живота, которые появляются в основном после еды;
- Тошнота и рвотный рефлекс с последующим включением желчи, нарушенный стул, сухость, которая возникает после острого и жирного;
- Возникновение при приеме еды чувства тяжести и вздутия;
- У больного отмечается желтизна кожи и склер. При хроническом панкреатите симптоматика становится все более выраженной.
Поджелудочная железа: боли от неправильного питания
Что делать, если болит поджелудочная железа в результате неправильного питания?
Причины:
- Частое употребление жирного, острого, жареного.
В связи с этим вероятен как единичный приступ боли, так и острый панкреатит. Жирную еду трудно усваивать и она может спровоцировать сбой оттока панкреатического сока и изменениям в его составе. Это провоцирует боли, тошноту.
Во избежание проблем с поджелудочной железой:
- Нужно регулировать свое питание
- Устранить вредные привычки.
О том, что можно есть при панкреатите поджелудочной железы читайте здесь.
Поджелудочная железа и беременность
Болевые ощущения в области поджелудочной железы во время беременности является опасным и тревожным симптомом, на который следует обратить внимание и исследовать. Лишь начались тревожные болевые ощущения в процессе либо после приема пищи, нужно без промедлений обратиться к специалисту.
Чаще всего, болит поджелудочная железа:
- После перееданий;
- Несоблюдения назначенной диеты.
В такой ситуации для ликвидации боли врач рекомендует спазмолитические средства и иные лекарства, избавляющие беременную женщину от боли. Антибиотики в качестве терапии поджелудочной железы во время беременности нельзя назначать, поскольку они опасны для материнского организма и ребенка.
Оптимальным выбором при болевых ощущениях станет применение ферментных средств, понижающих нагрузку и избавляющих от самой боли.
Симптомы поджелудочной боли: как от них избавиться?
- Когда появляется симптоматика в качестве сильных болевых ощущений вверху живота, то нужно немедленно обратиться к специалистам. До прибытия скорой помощи нельзя ничего есть.
- Если мучает жажда, то допустима лишь минеральная негазированная вода. Другие напитки не советуют.
- Употребление медикаментов до приезда специалистов и диагноза – опасно. Устранение болевых ощущений может не получиться, но дальнейшая диагностика может усложниться.
- Самолечение во время болевых ощущений запрещено. При сохранении симптомов больше 2 часов – больному необходима медицинская помощь.
- Когда началось воспаленное состояние нужно следовать 3 правилам: покой, голод и холод. Эти требования необходимо соблюдать до приезда скорой помощи.
- Когда выражены болевые ощущения в поджелудочной железе, больной должен лежать и не употреблять еду. Оптимально на живот положить грелку со льдом.
Роль диеты в лечении поджелудочной железы
О питании при панкреатите поджелудочной железы мы писали здесь.
Диета при болях в поджелудочной железе играет главную роль. Специалисты советуют после приступов 2 дня сидеть на голодной диете. Это поможет данному органу отойти от потрясений. Нужно помнить, что постоянные голодания способствуют к появлению хронического панкреатита.
Есть список продуктов, подлежащих изъятию из рациона при данном заболевании. К ним относятся бульоны из мяса, рыбы, грибов и овощей. Запрещен маргарин, кислые и острые блюда, бобовые. Запрещены некоторые овощи: редька, щавель, лук и чеснок. Запрещены кофе, крепкий чай и алкоголь.
Диета при панкреатите включает отварное мясо либо рыбу, которую готовили на пару. Из овощей оптимально употребление кабачков, цветной капусты и свеклы. Приемы пищи должны быть частыми (5-6 раз в день). Не советуют допускать ситуацию, когда непрерывно мучает чувство голода.
О проявлении рака поджелудочной железы на ранних стадиях читайте здесь.
Загрузка...diabet911.com
Воспаление поджелудочной железы: как снять боль
Роль поджелудочной железы в организме человека очень велика: она участвует в регуляции энергетического обмена, обеспечивает пищеварение, помогает перевариванию белков, регулирует уровень глюкозы и участвует в других важных процессах организма. Воспаление поджелудочной железы (или панкреатит) опасно осложнениями, которые могут привести к возникновению сахарного диабета или даже к некрозу тканей поджелудочной железы.
Симптомы и признаки воспаления поджелудочной железы
Расположена железа сзади желудка и поблизости с желчным пузырем, поэтому если он болит, то болезнь распространяется и на поджелудочную. В начале развития воспаления признаки и симптомы панкреатита стандартные:
- опоясывающий характер болей;
- жгучие боли в районе нижних бедер со стороны спины;
- снижение аппетита;
- повышенный рвотный рефлекс;
- при наклоне вперед боли снижаются;
- иногда характерно повышение температуры.

Больные нередко путают панкреатит с остеохондрозом, пиелонефритом и даже с опоясывающим лишаем. Но опытный врач быстро определяет воспаление поджелудочной железы, поскольку начало болезни всегда проходит с острой болью. Определить, что болит не позвоночник, легко с помощью пальпации: при остеохондрозе или пиелонефрите постукивания в болезненной области ощутимы, а при панкреатите – нет.
Острая форма
Острая форма панкреатита поддается лечению в стационаре, причем врачи должны «успокоить» поджелудочную железу быстро, иначе заболевание грозит перейти в некроз (отмирание тканей) и летальный исход для пациента. Поэтому при первых болях в подложечной области или при воспалении подреберья следует срочно обращаться к врачу. Острое заболевание железы приводит к смертности в 15% случаев из-за несвоевременного обращения к специалисту. Основные признаки острого воспаления поджелудочной:
- тахикардия;
- рвота;
- острая боль вокруг пупка;
- повышение температуры;
- понос.

Хроническая
Если острый панкреатит возникает на фоне активации ферментов поджелудочной железы, то хроническая его форма формируется различными заболеваниями желудочно-кишечного тракта, например, желчнокаменной болезнью, холециститом или гепатитом. Признаки хронического заболевания:
- отвращение к жирной пище;
- боль в подреберье при физических нагрузках;
- нарушение стула;
- резкая потеря массы тела;
- потеря аппетита.
В зависимости от симптомов, врачи выделяют несколько форм хронического заболевания поджелудочной железы: бессимптомная, болевая, рецидивирующая и псевдоопухолевая. При первой форме пациент не подозревает о заболевании, при болевой – ощущает периодические боли под ребрами, а при рецидивах болевые ощущения проявляются, но после курса лечения исчезают. Псевдоопухолевая форма воспаления поджелудочной происходит тогда, когда ее головка увеличивается, зарастая фиброзной тканью.
Локализация воспалительного процесса
Если поджелудочная железа воспаляется, то боли бывают разные: ноющие, режущие, колющие, с конкретной локализацией, к примеру, под правым ребром, или вообще без локализации по всей брюшной полости, в спине или паху. Тип этой боли напрямую зависит от того, какая часть железы воспалена: тело, головка или хвост. Когда локализация боли размыта, врачи чаще говорят о полном заболевании органа.
Ноющая боль в средней части брюшной полости указывает на то, что воспалено тело поджелудочной, если боль ощутима в правом боку – воспалена головка железы, а если в левом – хвост. Наличие последних двух случаев гораздо хуже, ведь в этих частях формируется объемное образование (опухоль).
В головке поджелудочной железы
Общее изменение размеров поджелудочной железы намного безопаснее, чем увеличение ее какой-либо части. Головка железы имеет особую форму и своеобразное строение: она располагается у взрослого человека на уровне первых двух позвонков, а у новорожденного младенца немного выше. В зрелом возрасте нормальный размер головки поджелудочной железы должен достигать до 35 мм, а если она меньше или больше по размеру, то это считается патологией.
Объемное образование головки поджелудочной обычно обнаруживается во время УЗИ брюшной полости и считается опасным заболеванием. Оно бывает доброкачественным или недоброкачественным, которое требует незамедлительного удаления. Такое заболевание нередко встречается у людей после 60 лет. Даже визуально опытный врач определяет первые признаки воспаления головки железы: изменение цвета кожи и окрашивание белков глаз в желтый цвет. Лечение этой формы заболевания происходит в условиях стационара.
В хвосте
Хвост поджелудочной железы имеет загнутую вверх грушевидную форму и вплотную подходит к селезенке. У взрослого здорового человека оптимальная ширина хвоста органа составляет 20-30 мм, а длину он имеет около 15 см. Сильная патология хвоста железы – это его расширение или уплотнение, на фоне которого развивается непроходимость селезеночной вены или подпочечной формы.
Опухоль в хвосте железы проявляется редко: около четвертой части всех заболеваний ЖКТ. Но если ее диагностируют, то нередко опухоль сразу злокачественная и почти не поддается лечению, так как обнаруживается поздно, когда уже достигает значительных размеров. При оперировании новообразования в хвосте поджелудочной железы врачам нередко приходится удалять и близлежащие органы.
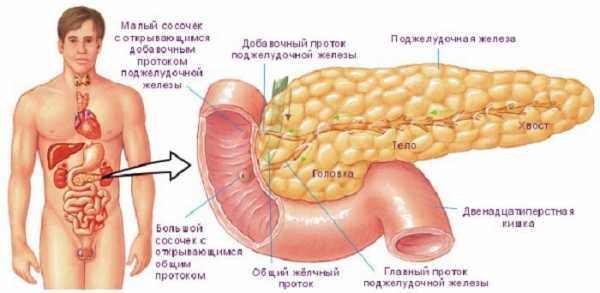
Причины заболевания
В большинстве случаев причины заболевания поджелудочной железы связаны со спиртными напитками. Причем, не имеет значения, что было выпито накануне: дорогая водка или домашнее вино. Люди привыкли думать, что алкоголь дает основную нагрузку на печень, что приводит к циррозу,но она до определенного момента справляется со спиртами с помощью своих ферментов. У поджелудочной железы таких белков вовсе нет, поэтому спирты бьют сразу по органу, не способному защититься.
Также причинами воспаления органа принято считать следующие факторы:
- Заболевания желчевыводящих путей. При забрасывании желчи в поджелудочную железу происходит накопление особых веществ, которые активируют собственные ферменты железы, создавая отек тканей, поражение кровеносных сосудов и разные кровоизлияния. Если не брать во внимание алкогольный панкреатит, то такая форма воспаления составляет 70% от всех заболеваний железы.
- Образование камня или песка. В протоке поджелудочной железы под воздействием неправильного питания нередко образовываются камни, которые при выходе перекрывают проток, вызывая воспалительные процессы «поджелудки».
- Заболевания двенадцатиперстной кишки или желудка. Язва желудка, гастрит или любое другое воспаление ЖКТ способствуют выбросу в протоки поджелудочной железы необработанного кишечного содержимого, что приводит к обострению панкреатита.
- Гипертония, сахарный диабет, атеросклероз, беременность. В этих случаях происходит нарушение нормального кровообращения, ограничивая питание поджелудочной, развивая воспаление.
- Химические или пищевые отравления. При отравлениях щелочами, кислотами, токсинами, интоксикации или глистной инвазии активируются ферменты поджелудочной, что нередко приводит к панкреатиту.
- Неконтролируемый прием лекарственных препаратов. Некоторые лекарственные препараты активируют ферменты железы, поэтому принимать их нужно строго под наблюдением врача.
- Переедание. Если в организме нарушается жировой обмен при склонности к перееданию, то риск возникновения панкреатита повышается в разы. Особенно, если человек злоупотребляет жареной, жирной и острой пищей.
- Ранения или травмы живота. При ранах, тупых травмах или неудачных хирургических вмешательствах на органах ЖКТ повышается риск развития острого воспаления органа.
- Инфекции. Хронические гепатиты, ветряная оспа, печеночная недостаточность, тонзиллит, свинка, гнойные процессы в брюшной полости, сепсис кишечника или дизентерия повышают риск заболевания панкреатитом.
- Генетика. Генетические нарушения нередко вызывают воспаление поджелудочной у ребенка сразу после рождения.

Методы снятия воспаления и лечение панкреатита
При любой боли в области ЖКТ лучше сразу обратиться к врачу. Лечение панкреатита, как правило, происходит в условиях стационара. Врачи в острый период обезболивают поджелудочную железу, подавляя ее секреторные функции. Также они снимают лекарственными препаратами спазм выводящих потоков и назначают прием антибиотиков широкого спектра действия, чтобы предотвратить воспалительные изменения или вторичные осложнения. Если осложнения в поджелудочной железе серьезные, применяют хирургическое вмешательство.
Обострение хронического заболевания лечится в амбулаторных условиях. Пациенту назначается термически щадящая диета с блюдами, приготовленными на пару. Правильное питание сочетается с приемом лекарственных препаратов, блокирующих активные ферменты железы. При сильном обострении воспаления «поджелудки» также назначаются обезболивающие, спазмолитические, ферментные лекарства и витамины.
Как лечить травами и народными средствами
Древний и эффективный метод лечения – травяная терапия. Помимо правильной диеты при панкреатите и отказа от жареных, жирных и острых блюд, чтобы снять в поджелудочной железе острое воспаление, нужно пить желчегонные травы. Для этого следует взять по 10 г сухих трав:
- чистотела;
- кукурузных рылец;
- плодов аниса;
- корня одуванчика;
- трехцветной фиалки;
- птичьего горца.
Все размельчить, перемешать, залить ½ л кипятка и проварить 3 минуты. После охлаждения отвар следует пить при обострении заболевания по три раза каждый день до еды две недели подряд. Затем нужно приготовить напиток из следующих трав:
- укроп, мята перечная по 30 г;
- цветы бессмертника, плоды боярышника по 20 г;
- цветы ромашки 10 г.
Залить измельченные травы ½ л кипятка и оставить на 20 минут, после процедить и принимать ежедневно три раза после еды в течение месяца. Также полезно пить сок квашеной капусты без морковки и специй. Сок быстро снимет острую боль, ведь в нем присутствует молочная кислота, которая особо полезна при обострении панкреатита.

Лекарственные препараты
Медикаменты в первую очередь устраняют первичную причину воспалительного процесса в поджелудочной железе, а также:
- восстанавливают пищеварительную функцию;
- купируют болевой синдром;
- компенсируют эндокринную недостаточность.
Для достижения этих результатов врачи назначают такие лекарственные препараты, как анальгетики, спазмолитики, направленные на снятие болевого синдрома в железе, ферменты, предназначенные для восстановления нормальной работы поджелудочной, а также антациды – препараты, которые подавляют выделение желудком соляной кислоты. При остром воспалении железы применяют в средних дозах но-шпу, папаверин или атропин.
Какие анализы необходимы
При подозрении на воспаление поджелудочной железы пациент направляется на комплексное обследование. Ему назначают:
- узи брюшной полости;
- обзорный снимок рентген исследования;
- компьютерную, магнитно-резонансную томографию;
- лапаротомию.
Если врач поставил диагноз панкреатит, то нужно постоянно контролировать состояние поджелудочной железы, поэтому регулярно понадобится проходить следующие лабораторные исследования (анализы):
- общий клинический крови;
- биохимический крови;
- мочи, кала;
- слюны.
Как снять приступ боли у ребенка
В домашних условиях снимать приступ острого панкреатита у ребенка врачи настоятельно не рекомендуют. С любыми симптомами заболевания нужно малыша везти в стационар. Но в жизни существуют разные ситуации, например, недоступна медицинская помощь. В таких ситуациях острую боль в поджелудочной железе стоит попытаться снять самостоятельно, а потом обязательно отправить ребенка в ближайшее медицинское учреждение. Для этого потребуется:
- Строгое голодание.
- Полный покой тела.
- Каждые 30 минут давать ребенку ¼ стаканы воды.
- Нельзя давать такие лекарственные препараты, как креон или панзинорм, а также любые другие, содержащие ферменты, чтобы не усугубить ситуацию.
- Лучше по возможности сделать инъекцию папаверина (2 мл) или заменить его но-шпой.
- Пузырь со льдом приложить со стороны спины на область поджелудочной железы.
- Ребенка усадить, наклонив вперед туловище.
Питание и диета
Независимо от формы заболевания, для лечения воспаления поджелудочной железы необходимо соблюдать строгий режим питания. При обострении заболевания в первые два дня принимать любую пищу нельзя. Разрешается только отвар шиповника, минеральная вода без газа или некрепкий и несладкий чай. Следует обязательно исключить из рациона при обострении заболевания:
- алкоголь;
- специи, приправы;
- жирное, жареное;
- колбасы, копчености;
- соленья, консервы;
- кондитерские изделия, шоколад, кислые соки.
Какие продукты можно
Если воспаление поджелудочной железы хроническое, то врачи разрешают следующие продукты:
- Молокопродукты: некислый творог, простоквашу, кефир.
- Нежирные сорта рыбы: щука, лещ, судак.
- Мясные продукты в виде пюре, котлет, суфле из кролика, телятины, говядины, индейки или курицы.
- Отварные перетертые овощи.
- Сухари или сухой пшеничный хлеб.
- Омлет из яиц, приготовленный на пару.
- Крупяные, куриные, вермишелевые или овощные супы.
- Масла: рафинированное подсолнечное, оливковое, сливочное.
- Макаронные изделия, крупы в перетертом виде.
- Сладкие желе, кисели, компоты.
- Печеные груши, яблоки.
- Отвар пшеничных отрубей, некрепкий чай, отвар шиповника, минеральная вода без газа.

Меню
Если поджелудочная железа воспалилась, можете воспользоваться примерной диетой, описанной ниже. Меню рассчитано для 1 человека на 2 дня:
День первый
- Завтрак 1: пюре картофельное 100 г , 2 сухарика, минеральная вода.
- Завтрак 2: омлет на пару из 2 яиц, 2 котлеты паровых, 1 пшеничный сухарик, нежирное молоко 200 мл.
- Обед: куриный суп 200 мл, отварная рыба 100 г, отварные кабачки 100 г, 1 сухарик, изюм распаренный 30 г, томатный сок 200 мл.
- Полдник: фруктовый кисель 200 мл, минеральная вода без газа.
- Ужин: овсянка 150 г, 1 котлета паровая, морковное пюре 100 г, 1 сухарик, чай с молоком 200 мл.
День второй
- Завтрак 1: отварная говядина 100 г, овсянка 150 г, 1 сухарик, минеральная вода.
- Завтрак 2: яблочное пюре 100 г, творожный пудинг 100 г, 1 сухарик, 200 мл чая.
- Обед: овощной суп 250 мл, 2 рыбные котлеты на пару, тыквенная каша 100 г, творог 100 г, 1 сухарик, чай.
- Полдник: морковное пюре 150 г, фрикадельки 100 г, яблочное пюре 100 г, йогурт 100 г.
- Ужин: картофельное пюре 150 г, мясной рулет 150 г, творожный пудинг 100 г, 1 сухарик, фруктовый кисель 100 мл, чай.
sovets.net










