Проткола: Ишемический инсульт. Реперфузионная терапия (тромболизис). Внутриартериальный селективный тромболизис
Новые возможности селективного тромболизиса при тромботических окклюзиях артерий нижних конечностей, шунтов и протезов
В данной статье описывается эффективная методика тромболитической терапии, раскрываются новые возможности селективного тромболизиса при тромбозах артерий нижних конечностей, шунтов и протезов. Анализируя результаты работы, авторы пришли к выводу, что селективный тромболизис является высокоэффективным методом лечения данной патологии и может быть рекомендован как метод выбора при лечении тромботических окклюзий артериальных шунтов (протезов), ранее оперированных сегментов артерий, а также при поражении дистального артериального русла.
New possibilities of selective thrombolysis in thrombotic occlusion of the arteries of the lower extremities, grafts and prostheses
This article describes an effective method for thrombolytic therapy, sets new selective thrombolysis at thrombosis of lower extremity arteries, bypass grafts and prostheses. Analyzing the results of this study, the authors concluded that the selective thrombolysis is highly effective treatment of these pathologies and may be recommended as a method of choice in the treatment of thrombotic occlusion of arterial grafts (prostheses), previously operated segments of arteries, as well as the defeat of the distal arterial bed.
Атеросклеротические поражения брюшной аорты и артерий нижних конечностей (н/к) представляют собой наиболее распространенную патологию артериальной системы [1, 2]. Наряду с общим ростом первичных реконструктивных операций на брюшной аорте и периферических артериях увеличивается и количество больных с различными послеоперационными осложнениями специфического характера, такими как тромботические окклюзии периферических артериальных шунтов и протезов, а также ретромбозы оперированных сегментов артерий. Даже несмотря на прогресс современной медицины, у ряда больных не удается снизить количество ампутаций нижних конечностей, что отрицательно сказывается на их выживаемости в ближайшие пять лет. Кроме этого, у некоторых больных, перенесших острую артериальную недостаточность (ОАН) нижних конечностей и неподлежащих оперативному вмешательству вследствие отсутствия дистального артериального русла, сохраняются грубые явления хронической артериальной недостаточности (ХАН), что, со временем, также приводит к ампутации конечности. В связи с этим в настоящее время ведутся попытки разработать новые эффективные и малоинвазивные методы лечения этих заболеваний. Одним из таких перспективных методов лечения является внутриартериальный тромболизис.
Целью данного исследования явилось выявление новых возможностей селективного тромболизиса при тромботических окклюзиях артерий нижних конечностей, шунтов и протезов.
Материалы и методы
В отделении сосудистой хирургии ГБСМП № 2 г. Казани наблюдался 51 больной с тромботическими окклюзиями артерий нижних конечностей, шунтов и протезов; из них 37 мужчин (средний возраст — 63,5 года) и 14 женщин (средний возраст — 64 года). Выполнены 27 локальных тромболизисов (ЛТЛ) и 24 регионарных тромболизиса (РТЛ). По срокам от начала заболевания до проведения ангиографии и тромболизиса больные были разделены на 3 группы: до трех суток — 34 больных, от 4 до 14 суток — 13 больных, от 15 суток до 2 месяцев — 4 больных.
При распределении больных по группам ОАН использовалась классификация острой артериальной ишемии по В.С. Савельеву (1972 г.) [3]: ОАН 1А степени была выявлена у 3 больных, ОАН 1Б степени — у 26 больных, ОАН 2А степени — у 15 больных, ОАН 2Б степени — у 3 больных. У 4 больных сроки ишемии составили от 2 недель до 2 месяцев, в связи с чем они были отнесены к группе с хронической артериальной недостаточностью.
По локализации тромботической окклюзии были выделены следующие сегменты: подвздошные артерии — 5 случаев, бедренные артерии — 18 случаев, артерии голени — 15 случаев, в одном случае — бранша эндопротеза брюшной аорты, бранша аортобифеморального аллошунта — 3 случая, бедренно-подколенный шунт — 5 случаев, сочетанное поражение аортобифеморального аллошунта и бедренно-подколенного шунта (БПШ) — 3 случая, сочетанное поражение аортобифеморального аллошунта и брюшной аорты — 1 случай.
Были выявлены следующие сопутствующие заболевания: ишемическая болезнь сердца — у 28 больных, постинфарктный кардиосклероз — у 17 больных, гипертоническая болезнь — у 27 больных, сахарный диабет — у 8 больных, постоянные формы нарушения сердца — у 12 больных, цереброваскулярная болезнь — у 4 больных, последствия острой недостаточности мозгового кровообращения — у 5 больных, подострый инфаркт миокарда — 1 больного, хроническая сердечная недостаточность — у 9 больных, легочная гипертензия с поражением клапанов сердца — у 1 больного.
Предварительно перед началом тромболитической терапии всем больным проводилось ультразвуковое исследование (УЗИ) сосудов и артериография для выявления уровня поражения и оценки состояния дистального артериального русла.
При проведении ангиографии и тромболитической терапии использовались следующие доступы: ретроградная катетеризация общей бедренной артерии (ОБА) — 14 случаев, антеградная катетеризация ОБА — 13 случаев, контрлатеральная катетеризация ОБА — у 7 больных, ретроградная катетеризация левой подмышечной артерии — 17 случаев. При использовании контрлатерального доступа через ретроградную пункцию ОБА в двух случаях не удалось подвести катетер непосредственно к тромбу из-за выраженного кин-кинга подвздошных артерий.
После проведения ангиографии и верифицирования зоны поражения под рентгеновским контролем проводилась проводниковая и катетерная реканализация тромбированных сегментов артерий с болюсным интратромбальным введением «Урокиназы медак» до 250 тыс. ед. После этого препарат вводился инфузионно локально (интратромбально) или регионарно (проксимальнее тромба) через инфузомат Perfusor compact S B.BRAUN Melsungen AG.
Скорость введения урокиназы составила от 100 тыс. ед. до 200 тыс. ед./час. и изменялась в зависимости от уровня фибриногена и международного нормализованного отношения (МНО). Максимальная доза урокиназы составила 5,15 млн ед. Длительность введения тромболитика составила от 9 часов до 3 суток.
Всем больным во время проведения тромболитической терапии с целью профилактики перикатетерного тромбообразования назначались низкомолекулярные (НМГ) или нефракционированные (НФГ) гепарины в профилактической дозировке (увеличение активированного частичного тромбопластинового времени (АЧТВ) в 1,5-2 раза) [4-6], стандартная сосудистая терапия. С периодичностью 4-6 часов контролировались следующие показатели: эритроциты, гемоглобин, цветовой показатель, тромбоциты, гематокрит, протромбиновый индекс (ПТИ), фибриноген, протромбиновое время, АЧТВ, растворимый фибрин-мономер комплекс, МНО, общий белок, мочевина, креатинин, аланинамионотрансфераза, аспартатаминотрансфераза, биллирубин. Ангиографический контроль осуществлялся каждые 12-24 часа и перед удалением катетера.
После проведения селективного тромболизиса на контрольных ангиографиях осуществлялась попытка визуализации анатомической причины тромбообразования. Из 38 случаев тромбозов артерий нижних конечностей у 5 больных причиной окклюзии явилась тромбоэмболия, в 10 случаях — выраженные атеросклеротические изменения артерий подвздошно-бедренного сегмента, в 13 случаях — выраженные атеросклеротические поражения артерий голени, в 4 случаях — аневризмы периферических артерий, диабетическая ангиопатия — в двух случаях, в 4 случаях после полной реканализации тромбированных сегментов, по данным УЗИ и артериографии, причину окклюзии установить не удалось. Из 13 случаев тромботических окклюзий артериальных шунтов и протезов в трех случаях причиной тромбоза явились выраженные атеросклеротические изменения артерий голени, в одном случае — аневризма дистального анастомоза АБАШ с выраженным атеросклеротическим поражением артерий бедра, еще в одном случае — стеноз проксимального анастомоза БПШ с атеросклеротическим поражением артерий голени; аневризма дистального анастомоза БПШ — в одном случае, у двух больных — выраженные атеросклеротические поражения артерий бедра, у 5 больных причину артериального тромбоза выявить не удалось.
После тромболитической терапии были выполнены следующие оперативные вмешательства: тромбэктомия из артерий н/к — у 5 больных, пластика артерий н/к — у 3 больных, бедренно-тибиальное аутовенозное шунтирование — у 1 больного, бедренно-подколенное аутовенозное шунтирование — у 2 больных, стентирование периферических артерий — у 4 больных, баллонная ангиопластика периферических артерий — у 2 больных, малые ампутации — у 2 больных, большие ампутации — у 2 больных, протезирование подколенной артерии — у 1 больного, эндартерэктомия — у 1 больного, резекция ложной аневризмы дистального анастомоза бедренно-подколенного шунта — у 1 больного, перевязка аневризмы подколенной артерии — у 1 больного.
Во время и после проведения тромболизиса развились следующие осложнения: напряженная гематома — 3, местное кровотечение — 3, желудочно-кишечное кровотечение — 1, ишемический инсульт — 1.
После проведенного лечения больным назначались непрямые антикоагулянты с целевым уровнем МНО 2,0-3,0. При отсутствии возможности у больного за контролем МНО в амбулаторных условиях назначались препараты клопидогреля или ацетилсалициловой кислоты.
Клинический случай
Больной Х., 50 л., госпитализирован в отделение сосудистой хирургии 22.11.11. с диагнозом: острый тромбоз левой бранши аортобифеморального аллошунта (АБАШ), БПШ слева. ОАН 1Б ст. левой нижней конечности. Атеросклероз. Синдром Лериша. Состояние после АБАШ + БПШ слева (2008 г.). ХАН 2Б ст. обеих нижних конечностей.
Клиника острой артериальной ишемии развилась за 14 часов до поступления в стационар. По данным УЗИ артерий левой нижней конечности выявлена окклюзия левой бранши АБАШ, БПШ. Коллатеральный кровоток в глубокой бедренной артерии с ветвей 2-го порядка.
22.11.11 выполнена аортоартериография. Выявлена окклюзия левой бранши АБАШ (рис. 1), появление слабого ретроградного внутрипросветного кровотока в глубокой бедренной артерии (ГБА), дистальнее внутрипросветный кровоток отсутствовал. Катетер установлен в левой бранше АБАШ. Начат локальный тромболизис препаратом «урокиназа медак» в дозе 100 тыс. ед./час. Назначены НМГ в профилактической дозировке, стандартная сосудистая терапия.
Рисунок 1. Аортоартериография больного Х.: правая бранша АБАШ функционирует. Окклюзия левой бранши АБАШ
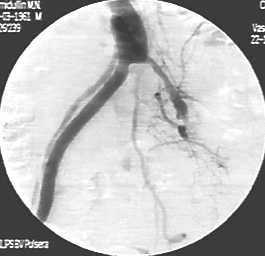
23.11.11 через 18 часов выполнена повторная аортоартериография: проходимость левой бранши АБАШ, ОБА восстановилась, сохранилась окклюзия БПШ (рис. 2). В БПШ установлен катетер. Локальный тромболизис продолжен.
Рисунок 2. Артериография больного Х.: проходимость АБАШ, ОБА, ГБА восстановилась. Окклюзия поверхностной бедренной артерии (ПБА), БПШ с устьев
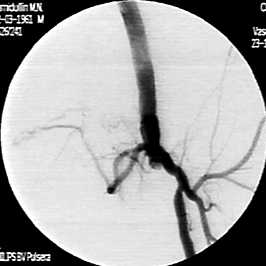
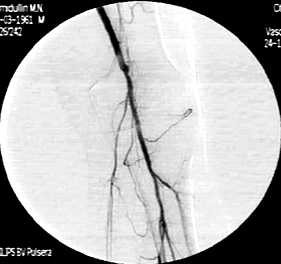
24.11.11 спустя 19 часов на контрольной артериографии проходимость АБАШ, БПШ, тибиоперонеального ствола, тибиальных артерий полностью восстановилась (рис. 3, 4). Явления острой ишемии купированы. Больной выписан 12.12.11 после подбора дозы непрямого антикоагулянта в диапазоне МНО 2.0-3.0.
Рисунок 3. Контрольная артериография больного Х. Проходимость АБАШ, ОБА, ГБА, БПШ, восстановлена
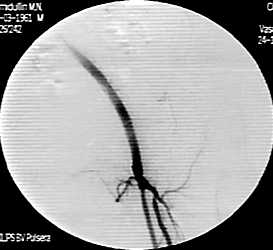
Рисунок 4. Контрольная артериография больного Х. Проходимость БПШ, подколенной и тибиальных артерий восстановлена
Результаты
После ЛТЛ полная реканализация и купирование признаков ОАН выявлена у 25 (93%) больных, частичная реканализация и купирование признаков ОАН — у 2 (7%) больных. При РТЛ полная реканализация тромбированных сегментов была достигнута у 7 (29%) больных, частичная реканализация и купирование признаков ОАН — у 7 (29%) больных, отсутствие визуального лизиса тромбов и уменьшение признаков ишемии — у 6 (25%) больных, отсутствие эффекта и прогрессирование ишемии — у 4 (17%) больных.
Обсуждение
Ангиографическими критериями прекращения тромболитической терапии явились: полная реканализация; отсутствие какой-либо динамики при проведении РТЛ более суток; частичная реканализация и уменьшение признаков ишемии при проведении РТЛ более двух суток; купирование или уменьшение признаков ишемии в течении суток при наличии на контрольной ангиографии выраженных коллатералей по сравнению с предыдущей ангиографией, что свидетельствовало об атеросклеротической окклюзии дистального русла. В некоторых случаях при необходимости передислокации катетера в случае полисегментарной тромботической окклюзии артерий, допускалось проведение селективного тромболизиса до трех суток.
Результат тромболитической терапии во многом определялся от места нахождения кончика катетера. Высокая вероятность успешного тромболизиса при интратромбальном расположении катетера. Даже при сочетании атеросклеротической окклюзии с вторичным тромбозом проксимально или дистально расположенных сегментов артерии, локальный тромболизис позволяет вернуться к прежнему состоянию артерий до возникновения вторичного тромбоза, т.е. острая ишемия переводится в прежнюю хроническую. После этого хирург может принять решение о целесообразности и необходимости реконструктивной операции. При невозможности проведения ЛТЛ (выраженный кин-кинг артерий, стенозы проксимальнее места тромбоза, острый угол бифуркации брюшной аорты, не позволяющий подойти к месту окклюзии, недостаточная длина катетера), РТЛ также является эффективным методом лечения острой окклюзии. Однако при этом результат лечения будет зависеть от наличия функционирующих артериальных ветвей, расположенных между дистальной частью катетера и проксимальным уровнем тромба. Если дистальный конец катетера удастся расположить дистальнее отхождения функционирующих артериальных ветвей и ближе к тромбомассам, вероятность успешного тромболизиса наиболее высокая. В противном случае основная часть тромболитика будет уходить в то артериальное русло, где нет препятствия кровотоку и его концентрация над тромбом будет недостаточной для его растворения. Таким образом, основная задача при проведении тромболизиса — создание наиболее высокой, но в то же время безопасной концентрации тромболитика в тромботических массах.
Основной целью тромболизиса является восстановление прежнего просвета сосуда, которое было до наступления тромбоза, и выявление анатомических причин тромбоза на контрольной артериографии. При «отсутствии» дистального русла тромболитическая терапия является методом выбора, т.к. возможности реконструктивной хирургии в данном случае или сильно ограничены, или неэффективны, а применение селективного тромболизиса позволяет не только клинически уменьшить или купировать острую ишемию, но и восстановить кровоток в дистальном артериальном русле.
При эмболической этиологии вторичного тромбоза в дистальном русле, тромболитическая терапия (как первый этап лечения) позволяет адекватно восстановить кровоток в артериальном русле перед тромбоэмболэктомией (второй этап лечения). При наличии проксимальной атеросклеротической окклюзии или гемодинамически значимого стеноза, в данном случае, у хирурга появляется возможность выполнить реконструктивную операцию («открытую» или рентгенэндоваскулярно) вторым этапом.
Технические трудности, связанные с доступом к ранее оперированным артериям и риск развития инфекционных осложнений, возникающие при стандартных хирургических вмешательствах, позволяют рекомендовать селективный тромболизис как метод выбора при лечении тромботических окклюзий артериальных шунтов и протезов.
После удаления интродьюсера у 1 больного появилась напряженная гематома в месте пункции ОБА, что привело к развитию постгеморрагической анемии, острой сердечно-сосудистой недостаточности и летальному исходу; у трех больных — кровотечение из места пункции артерий; у 2 больных — напряженная гематома левого плеча, возникшая после удаления интродьюсера из подмышечной артерии. При этом в одном случае потребовалось проведение фасциотомии и эвакуации гематомы. Данное осложнение привело к развитию пареза левой в/к и инвалидизации больного. Во втором случае развилась тяжелая постгеморрагическая анемия, что привело к развитию острого инфаркта миокарда и летальному исходу. У одного больного — желудочно-кишечное кровотечение во время проведения тромболизиса, что также привело к летальному исходу. У одной больной во время удаления катетера из подмышечной артерии развилась острая недостаточность мозгового кровообращения по эмболическому типу в бассейне правой средне-мозговой артерии с левосторонним гемипарезом. Четырем больным потребовалось переливание эритроцитарной массы, шести больным — свежезамороженной плазмы.
Большая часть осложнений была связана с местом доступа к сосуду, а именно с пункцией и катетеризацией подмышечной артерии. Анатомическая особенность этой области затрудняет проведение и контроль адекватного гемостаза после удаления интродьюсера, а повреждение нервного пучка может привести к неврологическим осложнениям. Возможно, для уменьшения этих осложнений требуется использование различных устройств, позволяющих клипировать или сшивать пункционное отверстие артерий. Вторым способом уменьшения развития этих осложнений может служить использование в качестве доступа к сосудам плечевой артерии. Однако при этом доступе значительно затрудняется возможность манипулирования катетером, особенно если поражение локализуется дистальнее подвздошных артерий. Кроме этого, необходимо учитывать возможность развития спазма артерии и тромботических осложнений (учитывая длительность нахождения интродьюсера в просвете артерии).
При оценке клинико-лабораторных данных при проведении тромболитической терапии значимые изменения были выявлены у следующих показателей: увеличение АЧТВ в 1,5-2 раза при назначении НФГ в профилактической дозе, увеличение МНО от 1,3 до 2,0, уменьшение ПТИ до 55-80%, уменьшение уровня фибриногена по мере увеличения дозы и времени введения тромболитика.
Выводы
1. Селективный тромболизис является высокоэффективным методом лечения тромботических окклюзий артерий нижних конечностей, шунтов и протезов, который может назначаться больным со степенью ОАН до 2Б ст. и со сроками от начала острой окклюзии до 2 мес.
2. При эмболической этиологии острой артериальной ишемии смысл селективного тромболизиса — в растворении тромбов дистальнее эмбола, т.е. восстановлении проходимости дистального русла. Несомненно, вероятность положительного результата последующей тромбэктомии при этом возрастает в связи с «открытием» дистального артериального русла.
3. У больных с выраженным атеросклерозом и поражением дистального русла (данные УЗИ, артериографии, анамнез, предыдущие выписки из историй болезней) в виду бесперспективности открытой операции тромболитическая терапия является методом выбора в лечении острого артериального тромбоза, т.к. позволяет добиться лизиса тромба на уровне коллатералей и капилляров, тем самым переводя острую ишемию в хроническую.
4. Селективный тромболизис является методом выбора в лечении тромбозов артериальных шунтов и протезов, а также при поражении ранее оперированных артерий.
5. Контрольная артериография помогает верифицировать анатомическую причину тромбоза, что играет решающую роль при выполнении рентгенэндоваскулярных вмешательств или «открытых» операций как 2-го этапа лечения данных заболеваний.
6. Наиболее эффективным видом селективного тромболизиса является ЛТЛ.
А.К. Гадеев, В.А. Луканихин, Л.Г. Миндубаев, Б.А. Остроумов, Р.А. Бредихин, М.К. Михайлов
Городская больница скорой медицинской помощи № 2, г. Казань
Межрегиональный клинико-диагностический центр, г. Казань
Казанская государственная медицинская академия
Казанский государственный медицинский университет
Гадеев Аскар Климентьевич — врач сердечно-сосудистый хирург отделения сосудистой хирургии ГБСМП № 2
Литература:
1. Лебедев Л.В. Сосудистая хирургия на исходе 20-го столетия: перспективы и реальность // Мир медицины. — 1997. — № 5. — С. 25-27.
2. Петровский Б.В. Прогресс современной ангиохирургии // Хирургия. — 1991. — № 1. — С. 9-14.
3. Савельев В.С., Затевахин И.И., Степанов Н.В. Острая непроходимость бифуркации аорты и магистральных артерий конечностей. — М.: Медицина, 1987. — С. 54.
4. McNamara T.O., Fischer J.R. Thrombolysis of peripheral arterial and graft occlusions: Improved results using high-dose urokinase //Am J Roentgenol. — 1985. — Vol. 144. — P. 769-775.
5. Ouriel K., Veith F.J., Sasahara A.A. A comparison of recombinant urokinase with vascular surgery as initial treatment for acute arterial occlusion of the legs. Thrombolysis or peripheral arterial surgery (TOPAS) investigators // N Engl I Med. — 1998. — Vol. 338. — P. 1105-1111.
6. Rajan D.K., Patel N.H., Valji K. et al. Recommendations to improve the quality of endovascular interventions for acute limb ischemia // JVascIntervRadiol. — 2009. — Vol. 20. — P. 208-218.
mfvt.ru
Ишемический инсульт. Реперфузионная терапия (тромболизис)
Утвержденпротоколом Экспертного Совета МЗ РК
от 17 апреля 2012 г. № 8
Клинический протокол. Ишемический инсульт.
Реперфузионная терапия (тромболизис).
ВВОДНАЯ ЧАСТЬ
- Название проткола: Ишемический инсульт. Реперфузионная терапия (тромболизис)
- Код протокола:
- Коды МКБ-10: :
I63.00 Инфаркт мозга, вызванный тромбозом прецеребральных артерий с гипертензией
I63.1 Инфаркт мозга, вызванный эмболией прецеребральных артерий
I63.10 Инфаркт мозга, вызванный эмболией прецеребральных артерий с гипертензией
I63.2 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом прецеребральных артерий
I63.20 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом прецеребральных артерий
I63.3 Инфаркт мозга, вызванный тромбозом мозговых артерий
I63.30 Инфаркт мозга, вызванный тромбозом мозговых артерий с гипертензией
I63.4 Инфаркт мозга, вызванный эмболией мозговых артерий
I63.40 Инфаркт мозга, вызванный эмболией мозговых артерий с гипертензией
I63.5 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий
I63.50 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий с гипертензией
I63.6 Инфаркт мозга, вызванный тромбозом вен мозга, непиогенный
I63.60 Инфаркт мозга, вызванный тромбозом вен мозга, непиогенный с гипертензией
I63.8 Другой инфаркт мозга
I63.80 Другой инфаркт мозга с гипертензией
I63.9 Инфаркт мозга неуточненный
I63.90 Инфаркт мозга неуточненный с гипертензией
- Сокращения, используемы в протоколе:
- Определение (со ссылкой на источник информации)
- Ишемический инсульт (ИИ) – это инфаркт мозга, который происходит вследствие прекращения поступления крови в мозг. ИИ развивается при закрытии просвета сосуда питающего мозг, что приводит к прекращению подачи крови в мозг, а с нёй и кислорода и питательных веществ, необходимых для нормальной жизнедеятельности мозга.
- Дата разработки протокола: 11.04.2012
- Категория пациентов: клинический диагноз ишемический инсульт с отсутствием противопоказаний к тромболитической терапии.
- Пользователи протокола: врачи неврологи, нейрореаниматологи инсультного центра
- Указание на отсутствие конфликта интересов: нет.
При наличии показаний (клинический диагноз ишемического инсульта, возраст от 18 до 80 лет, время не более 3 часов от начала заболевания –«терапевтическое окно») в экстренном порядке показана реперфузионная терапия ишемического инсульта.
Экстренно необходимы:
- Клинический осмотр с оценкой неврологического статуса по шкале NIHSS.
- Мониторирование АД не реже, чем каждые 15 минут, в случаях когда АД систолическое более 185 мм.рт.ст., АД диастолическое более 105 мм.рт.ст. необходима коррекция АД.
- Проведение лабораторных исследований крови (общий анализ крови с обязательным определением числа тромбоцитов, определение уровня гликемии, АЧТВ и МНО).
- Установка периферического венозного катетера.
- Мониторирование неврологического статуса.
Пациент, получающий тромболитическую терапию, также наблюдается в соответствии с основными принципами лечения острого инсульта, см. протокол «Клинический протокол. Ишемический инсульт. Блок нейрореанимации».
1. Базисная терапия (вне зависимости от характера инсульта)
-контроль и обеспечение функционирования жизненно важных функций (дыхание, центральная гемодинамика)
- мониторирование и коррекция уровня оксигенации
-контроль температуры тела
-контроль основных параметров гомеостаза
-контроль за глотанием
-контроль за состоянием мочевого пузыря, кишечника, кожных покровов.
2. Лечение сопутствующих неврологических нарушений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, кровоизлияние в зону инфаркта, дислокация)
3. Ранние реабилитационные мероприятия
4. Профилактика и терапия висцеральных осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пептические язвы, пролежни и др.)
Реперфузионная терапия ишемического инсульта
Основные методы реперфузии:
- Восстановление и поддержание системной гемодинамики (удержание АД на перфузионно достаточном уровне)
- Тромболизис
- Гемангиокоррекция (антикоагулянтная и антиагрегантная терапия).
^
Тромболитическая терапия (ТЛТ)-единственный метод с высокой степенью доказательности, приводящий к реканализации.
Виды тромболитической терапии:
-Медикаментозная ТЛТ
- Системный (внутривенный тромболизис)
- Внутриартериальный (селективный тромболизис)
- Комбинированный (внутривенный+ внутриартериальный, внутриартериальный+механический)
-Механическая ТЛТ
- УЗ деструкция тромба
- Аспирация тромба ( с использованием устройств Catch, Merci Retrieval System)
Показания для внутривенной ТЛТ
- Клинический диагноз ишемического инсульта
- Возраст от 18 до 80 лет
- Время не более 3 часов от начала заболевания
Противопоказания для внутривенной ТЛТ
- Время появления первых симптомов больше 3 часов от начала заболевания или не известно (например «ночной» инсульт).
- АД систолическое более 185 мм.рт.ст., АД диастолическое более 105 мм.рт.ст.
- КТ- и\или МРТ- признаки внутричерепного кровоизлияния, опухоли мозга, артериовенозной мальформации, абсцесса мозга, аневризмы церебральных сосудовили МРТ признаки.
- КТ- и\или МРТ-признаки обширного инфаркта мозга: очаг ишемии распространяется на территорию более бассейна средней мозговой артерии.
- Бактериальный эндокардит.
- Гипокоагуляция.
- Прием непрямых антикоагулянтов и МНО менее 1,5
- В предшествующие 48 часов вводился гепарин и АЧТВ выше нормы
^
В качестве тромболитика на сегодняшний день (опираясь на доказательность) возможно применение единственного препарата- рекомбинантный тканевой активатор фибриногена (rt-PA) (Альтеплаза, Актилизе, «Берингер Ингельхайм) в дозе 0,9 мг\кг массы тела пациента, 10% препарата вводят внутривенно болюсно, остальную дозу внутривенно капельно в течении 60 минут как можно раньше в пределах 3 часов после начала ишемического инсульта.
^
- Оценивать витальные функции (частоту пульса и дыхания, сатурацию крови кислородом, температуру тела) и неврологический статус с оценкой по шкале NIHSS каждые 15 минут в процессе введения альтеплазы, каждые 30 минут в последующие 6 часов и каждый час до истечения 24 часов после введения препарата.
- Контролировать АД каждые 15 минут в первые 2 часа, каждые 30 минут последующие 6 часов и каждый час до истечения 24 часов после введения препарата.
- Измерять АД каждые 3-5 минут при систолическом АД выше 180 мм.рт.ст. или диастолическом выше 105 мм.рт.ст. и назначить антигипертензивные препараты для поддержания его ниже этих пределов.
- Контролировать и корректировать уровень глюкозы на рекомендуемом уровне.
- Воздержаться от использования назогастральных зондов, мочевых, внутрисосудистых катетеров в первые сутки после ТЛТ (при необходимости установка их до ТЛТ).
- При наружных кровотечениях применять давящие повязки.
- Следить за признаками появления крови в моче, кале, рвотных массах.
Пациент должен соблюдать постельный режим и воздержаться от еды в течении 24 часов.
^ необходимо провести через 24 часа или ранее при ухудшении состояния пациента. Транскраниальное доплерографическое мониторирование оказывает дополнительное воздействие ультразвуком, улучшая эффект фибринолиза (при постоянном зондировании в диагностическом режиме 2 МГц), осуществляет верификацию реканализации или реокклюзии.
Из-за высокого риска геморрагических осложнений следует избегать назначения антиагрегантов и антикоагулянтов первые 24 часа! после проведения ТЛТ. Перед назначением антикоагулянтов и антиагрегантов у пациентов после ТЛТ необходимо проведение КТ\МРТ головного мозга для исключения геморрагических осложнений.
^
Наиболее частыми неблагоприятными реакциями при введении альтеплазы являются геморрагические осложнения. Выделяют следующие типы кровотечений, связанных с ТЛТ:
- Поверхностные кровоизлияния (подкожные, внутримышечные- в местах инъекций, ушибов; кровотечения со слизистой ротовой полости)
- Внутренние кровоизлияния (в желудочно-кишечном или урогенитальном тракте, в забрюшинном пространстве, центральной нервной системе или кровотечения из паренхиматозных органов)
- ^
- Геморрагический инфаркт
-геморрагический инфаркт 2 типа (сливающиеся петехии)
-паренхиматозное кровоизлияние 1 типа (менее 30% объема инфаркта)-паренхиматозное кровоизлияние 2 типа (более 30% объема инфаркта)-симптомное внутримозговое кровоизлияние. Геморрагические трансформации ишемического очага определяются как симптомные, если развитие трансформации приводит к усугублению неврологической симптоматики на 4 балла по шкале NIHSS или смерти пациента.
^
Кроме этого, различают ранние, возникающие в интервале до 24-36 ч. От проведения ТЛТ и поздние геморрагические трансформации.
В случае развития потенциально опасного кровотечения ведение альтеплазы должно быть прекращено. В большинстве случаев необходимости в замещении факторов свертывания не возникает вследствие короткого периода полувыведения альтеплазы. У большинства пациентов с геморрагическим осложнением достаточно прекращения введения альтеплазы и осуществления мануальной компрессии кровоточащего сосуда. В случаях, когда консервативные меры недостаточны, показано использование препаратов крови (криопреципитата, свежезамороженной плазмы).
Значительно реже на фоне введения альтеплазы возникают аллергические реакции м ангионевротический отек язвка и губ. У некоторых пациентов введение альтеплазы сопровождается тошнотой и рвотой.
^
Внутриартериальный тромболизис показан пациентам с окклюзией проксимальных сегментов интрацеребральных артерий. Применение внутриартериального тромболизиса предполагает пребывание пациента в инсультном центре высокого уровня с круглосуточным доступом к церебральной ангиографии. Внутриартериальный тромболизис является методом выбора у пациентов с тяжелым ишемическим инсультом давностью до 6 часов, при инсульте в вертебро-базилярном бассейне до 12 часов. Во время эндоваскулярного вмешательства возможны внутриартериальное введение тромболитика (Альтеплаза) и применение механических методов реканализации. Важным является то, что возможность проведения эндоваскулярного вмешательства в большинстве случаев не должно быть основанием для отказа от внутривенной ТЛТ согласно показаниям.
Показания для внутриартериального тромболизиса
- Клинический диагноз ишемического инсульта с оценкой по шкале NIHSS не менее 10 баллов и не более 24 баллов.
- Возраст от 18 до 75 лет.
- Время не более 6 часов от начала заболевания.
Противопоказания для внутриартериального тромболизиса
Отбор пациентов для эндоваскулярных (внутриартериальных) вмешательств при остром ишемическом инсульте осуществляется на основании критериев исключения аналогичных противопоказаниям для внутривенной ТЛТ. Эндоваскулярные вмешательства проводятся под многокомпонентным медикаментозным наркозом в отделении рентгенохирургических методов диагностики и лечения.
medznate.ru
Тромболизис (тромболитическая терапия) при ишемическом инсульте
Широкие слои населения должны знать, что при внезапном перекосе лица, появлении слабости или онемения конечностей на одной половине тела или нарушений речи, то есть при внезапно возникших симптомах ишемического инсульта, следует немедленно вызвать «скорую помощь» и настаивать на госпитализации в специализированный инсультный центр (или в стационар с нейрососудистым отделением), где есть возможность проведения тромболизиса в условиях палаты/блока интенсивной терапии. Если от начала заболевания прошло менее 6 ч и состояние пациента не критическое, прибывшей бригаде, как правило, не следует проводить какого-либо лечения, стараясь доставить больного в стационар как можно быстрее, известив по пути инсультную команду.
По определению Всемирной Организации Здравоохранения (или ВОЗ) инсульт - это быстро развивающееся очаговое или глобальное нарушение функции мозга, длящееся более 24 часов или приводящее к смерти, при исключении другой причины заболевания. Понятие ишемический инсульт отражает факт развития заболевания, обусловленного уменьшением кровотока в определенной зоне мозга и характеризующегося формированием инфаркта мозга. Инфаркт мозга – это зона некроза, образовавшаяся вследствие стойких нарушений метаболизма, возникших в результате недостаточного кровоснабжения участка мозга.
Мировой опыт свидетельствует, что одним из наиболее эффективных методов медикаментозного лечения ишемического инсульта является проведение тромболитической терапии - единственного метода реперфузионной терапии при ишемическом инсульте с высокой степенью доказательности.
Использование ранней тромболитической терапии при ишемическом инсульте базируется на концепции, что быстрое (в течение нескольких часов) восстановление циркуляции в аффектированном бассейне при реканализации окклюзированной интракраниальной артерии сохраняет обратимо поврежденную ткань мозга в зоне ишемической «полутени» (penumbra), поскольку в ней клетки головного мозга сохраняют жизнеспособность в течение еще 3 - 6 часов (ишемическая «полутень» или penumbra - участок ткани головного мозга с критически сниженным кровотоком вокруг очага некроза, последний также называют «ядро» ишемического инсульта [подробнее о ишемической «полутени» Вы можете прочитать здесь ]).
Тромболитическую терапию следует проводить только в том случае, если диагноз поставлен врачом, который специализируется в области ведения больных инсультом, то есть и имеет опыт интерпретации результатов нейровизуализации, поскольку у пациентов, находящихся в 6-часовом «терапевтическом окне», показания к тромболизису уточняются посредством магнитно-резонансной томографии (МРТ) в диффузионном и перфузионном режиме, или, в качестве альтернативы, с помощью компьютерной томографии (КТ). Следует особо подчеркнуть, что современные методы нейровизуализации (КТ- и МР-ангиография, КТ- и МРТ-перфузия) с минимальным риском для больного позволяют объективизировать как окклюзию артерии, приведшую к развитию ишемического инсульта, так и достигнутую в процессе тромболизиса реканализацию.
КТ остается методом выбора при обследовании кандидатов на тромболизис. К преимуществам метода следует отнести минимальную длительность исследования, доступность, возможность визуализировать инфаркт мозга в первые минуты и часы при применении контрастных методик, быстро дифференцировать ишемического инсульта от геморрагического инсульта, достоверно диагностировать внутричерепное кровоизлияние, исключить другие заболевания, имитирующие ишемический инсульт (например, опухоли, энцефалиты, артериовенозные мальформации).
Помимо наличия 6-часового «терапевтическом окне» и данных нейровизуализации для проведения тромболизиса необходимо оценить тяжесть неврологической симптоматики в остром периоде ишемического инсульта по шкале NIHSS (National Institutes of Health Stroke Scale), которая позволяет объективно подходить к состоянию больного с инсультом (ценность оценки возрастает, если проводиться оценка в динамике: через один час после тромболизиса, затем каждые 8 часов в течение первых дней). Суммарный балл по шкале позволяет ориентировочно определить прогноз заболевания, что имеет принципиальное значение для планирования тромболитической терапии и контроля ее эффективности. Так, показанием для проведения тромболизиса является наличие неврологического дефицита (по разным данным более 3 - 5 баллов по шкале NIHSS), предполагающего развитие инвалидизации. Тяжелый же неврологический дефицит (по разным данным более 24 - 25 баллов по шкале NIHSS) является противопоказанием к проведению тромболизиса и не оказывает существенного влияния на исход заболевания [см. шкала NIHSS ].
Кандидатами на проведение [системного] тромболизиса являются пациенты в возрасте 18 - 80 лет, у которых четко зафиксировано время появления симптомов инсульта (в случаях, когда инсульт развивается во время ночного сна или в отсутствии очевидца, временем начала необходимо считать момент, когда пациента последний раз наблюдали бессимптомным), с исходной оценкой по шкале NIHSS 5 баллов. Обязательные условия: отсутствие признаков внутричерепного кровоизлияния по результатам КТ или МРТ [см. противопоказания для тромболизиса], наличие «терапевтического окна» (первые 3 часа от начала заболевания), получение информированного согласия больного или родственников на выполнение манипуляции.
Существуют следующие виды тромболизиса: системный (син. внутривенный), селективный (син. внутриартериальный, регионарный катетерный), тромболизис с использованием механических устройств для реканализации (аспирационный катетер, устройства Penumbra, Catch, Merci Retrieval System, ультразву- ковая деструкция тромба и т. д.), комбинированный (внутривенный + внутриартериальный; внутриартериальный + механический). При системном (внутривенном) тромболизисе в качестве тромболитика используется рекомбинантный тканевой активатор фибриногена (rt-PA) [алтеплаза, препарат Актилизе] в дозе 0,9 мг\кг массы тела пациента, 10% препарата вводят внутривенно болюсно, остальную дозу внутривенно капельно в течение 60 минут как можно раньше. Общий анализ данных относительно использования rtPA внутри 6-часового «окна» показывает, что тромболизис эффективен по крайней мере в течение 4,5 часов, а потенциально - вплоть до 6 часов после начала ишемического инсульта.
Селективный тромболизис - это малоинвазивный способ доставки тромболитического препарата под рентген-контролем непосредственно в тромб используя эндоваскулярный катетер, применяемый для полного или частичного восстановления проходимости тромбированного участка сосуда. Селективный тромболизис показан пациентам с окклюзией проксимальных сегментов интрацеребральных артерий. Применение внутриартериального тромболизиса предполагает пребывание пациента в инсультном центре высокого уровня с круглосуточным доступом к церебральной ангиографии. Внутриартериальный тромболизис является методом выбора у пациентов с тяжелым ишемическим инсультом давностью до 6 часов, при инсульте в вертебро-базилярном бассейне до 12 часов. При внутриартериальном тромболизисе выполняется локальная длительная инфузия тромболитиков (rt-PA или урокиназа) максимально в течение 2 часов под ангиографическим контролем.
Методика селективного тромболизиса имеет ряд существенных преимуществ перед системного тромболизиса: во-первых, помогает уточнить локализацию окклюзии, ее характер, выяснить индивидуальные особенности мозговой циркуляции; во-вторых, значимо уменьшает дозу фибринолитического препарата и тем самым снижает риск геморрагических осложнений; в-третьих, предоставляет возможность для дополнительного механического воздействия на тромб, используя для этого микрокатетер или проводник; в-четвертых, может проводиться за пределами 3-часового временного окна, и, наконец, наличие катетера в пораженной артерии позволяет с помощью дробной ангиографии контролировать процесс лизиса тромба и восстановления циркуляции.
Во время проведения тромболизиса и после его окончания следует проводить интенсивное наблюдение (мониторинг АД, пульса, частоты дыхательных движений, температуры тела и неврологического статуса: величины зрачков, фотореакции, силы мышц и объема активных движений в конечностях) согласно положениям международных и отечественного протоколов [во время проведения тромболизиса - каждые 15 минут; после введения тромболитика: первые 6 часов - каждые 30 минут; до 24 часов - каждые 60 минут]. Через сутки после тромболизиса обязательна повторная нейровизуализация (МРТ/КТ).
Поскольку тромболизис (то есть использование тромболитических препаратов) сопровождается риском обширного кровотечения, потенциальные достоинства и возможные риски тромболизиса должны обсуждаться с пациентом и его семьей до начала лечения всегда, когда это возможно.
Выделяют следующие типы кровотечений, связанных с тромболитической терапией: малые кровотечения (обычно вследствие пункции или повреждения кровеносных сосудов, из десен), большие кровотечения (в центральной нервной системе, в желудочно-кишечном или урогенитальном тракте, в забрюшинном пространстве, или кровотечения из паренхиматозных органов). До проведения процедуры тромболизиса и в течение суток после нее с целью профилактики кровотечений не следует выполнять внутримышечных инъекций. При необходимости установки мочевого катетера, назогастрального зонда целесообразно выполнение данных манипуляций до тромболизиса, поскольку в противном случае существует риск кровотечений из травмированных слизистых оболочек. Катетеризация центральных некомпремируемых вен (подключичной, яремной) запрещена в течение суток после тромболизиса. Не рекомендуется кормить пациентов после тромболизиса в течение 24 часов. Антитромботическую терапию в рамках вторичной профилактики возможно начинать только через 24 часа после внутривенной тромболитической терапии.
В случае если во время (или после) проведения тромболизиса у пациента появляются сильные головные боли, острый подъем артериального давления, тошнота и рвота, психомоторное возбуждение, вегетативные симптомы (гиперемия лица и склер, гипергидроз), значительное усиление очаговой неврологической симптоматики, что может свидетельствовать о развитии геморрагических осложнений, инфузия тромбоитика прекращается (если она еще продолжается) и выполняется неотложная КТ. В случае верификации признаков геморрагической трансформации зоны инфаркта головного мозга осуществляют введение свежезамороженной плазмы. При возникновении локальных геморрагий (из мест инъекций или десен [симптом «улыбки вампира»]) прекращения процедуры тромболизиса не требуется, остановка кровотечения возможна путем прижатия.
Геморрагическая трансформация очага поражения головного мозга является симптомной, если ее развитие приводит к увеличению суммарного балла по шкале инсульта NIHSS на 4 и более балла. В большинстве случаев внутримозговых геморрагий после тромболизиса регистрируется формирование асимптомной геморрагической трансформации, выявляемой методами КТ или МРТ, которая зачастую сопутствует клиническому улучшению и является свидетельством реперфузии.
У пациента перенесшего ишемический инсульт основными критериями эффективности тромболизиса являются: полная стабилизация жизненно-важных функций (дыхание, центральная гемодинамика, оксигенация, водно-электролитный баланс, углеводный обмен), отсутствие неврологических осложнений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, кровоизлияние в зону инфаркта, дислокация), минимизация неврологического дефицита (в идеале - восстановление повседневной независимости и по возможности трудоспособности), восстановление кровотока стенозированного [окклюзированного] сосуда (подтвержденное результатами ангиографических и ультразвуковых исследований), отсутствие соматических осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пролежни, пептические язвы, инфекции мочевыводящих путей и др.), нормализация уровня АД и др.
Источники: http://doctorspb.ru/articles.php?article_id=3255
1lustiness.ru
ЭНДОВАСКУЛЯРНАЯ ТРОМБЭКСТРАКЦИЯ В СОЧЕТАНИИ С СЕЛЕКТИВНЫМ ТРОМБОЛИЗИСОМ В ОСТРЕЙШУЮ ФАЗУ ТРОМБОЗА ПОЗВОНОЧНЫХ И ОСНОВНОЙ АРТЕРИЙ
НЕЙРОХИРУРГИЯ, 2, М.Ю. Володюхин
НЕЙРОХИРУРГИЯ, 2, 2013 М.Ю. Володюхин, 2013 Тромбэктомия при остром ишемическом инсульте современное состояние проблемы М.Ю. Володюхин ГАУЗ «Межрегиональный клинико-диагностический центр». Отделение рентгенхирургических
ПодробнееСборник материалов конференции 918
В. И. Лебедев ОСОБЕННОСТИ ДИАГНОСТИКИ СИНДРОМА ИГНОРИРОВАНИЯ У ПАЦИЕНТОВ, ПЕРЕНЕСШИХ ИНФАРКТ МОЗГА В ПРАВОМ КАРОТИДНОМ БАССЕЙНЕ Научный руководитель: ассист. М. А. Андреева Кафедра неврологии и нейрохирургии,
ПодробнееICCA-Stroke Пятница 24 марта 2017
Начало- Конец Тема Докладчик ICCA-Stroke Пятница 24 марта 2017 7:00-18:00 РЕГИСТРАЦИЯ 7:00-7:55 ЗАВТРАК В ЗОНЕ ВЫСТАВКИ 8:00 ПРИВЕТСТВИЕ Баграт Алекян от имени директоров курса 8:00-9:45 СЕКЦИЯ 1: СТЕНТИРОВАНИЕ
ПодробнееЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ
УДК 616.831-005 А.Е. НАРТАЕВА, А.Г. ДЁ, Х.Н. АЙНИТДИНОВА Больница скорой неотложной помощи г. Алматы Казахский Национальный медицинский университет им. С.Д. Асфендиярова ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ
Подробнееотзыв Актуальность темы.
отзыв официального оппонента, доктора медицинских наук, профессора кафедры неврологии ФУВ, главного научного сотрудника неврологического отделения ГБУЗ МО МОНИКИ им. М.Ф. Владимирского Исаковой Елены Валентиновны
ПодробнееPress-release sanofi-aventis
Press-release sanofi-aventis Париж, Франция, 28 января 2008 года Препарат Clexane /Lovenox получил разрешение на применение в Японии Сегодня Группа санофи-авентис сообщила, что Министерство здоровья, труда
Подробнее1 Подготовлено Н.А.Грацианским
Эффективность комбинации клопидогрель и аспирин в предупреждении атеротромботических событий у стабильных больных не превзошла эффективность одного аспирина. Результаты испытания CHARISMA 1. Добавление
ПодробнееШколаздоровья жизньпосле инсульта
Школаздоровья жизньпосле инсульта ЧТО НЕОБХОДИМО ЗНАТЬ ОБ ИНСУЛЬТЕ Статистика инсульта Ежегодно в России возникает инсульт у 450 000 человек. Преимущественно страдают лица старшего возраста. Инсульт занимает
ПодробнееФ.В. Олешкевич,А.А. Скороход
Ф.В. Олешкевич,А.А. Скороход Случай успешного лечения больной с аневризмой передне-мозговой-переднесоединительной артерии и менингиомой малого крыла основной кости Выбор тактики хирургического лечения
ПодробнееОтзыв. Актуальность избранной темы.
Отзыв официального оппонента на диссертацию Гегенава Бориса Борисовича "Рентгенэндоваскулярное лечение сосудистых заболеваний головного мозга с применением технологий трехмерного наведения", представленную
ПодробнееУДК UDC
1 УДК 616.831-005.1-037-07 UDC 616.831-005.1-037-07 ПЕРЕНОСИМОСТЬ НИЗКОЧАСТОТНОГО ИМПУЛЬСНОГО МАГНИТНОГО ПОЛЯ ПАЦИЕНТАМИ В ОСТРЫЙ ПЕРИОД ИНСУЛЬТА ПРИ ЛЕЧЕНИИ АППАРАТОМ «АЛМАГ-03» Иванова Наталья Николаевна
ПодробнееИНФОРМАЦ ИОННАЯ БРОШЮРА Эндоваскулярные стент-графты: Лечение заболеваний грудной аорты Источник информации: http://www.slideshare.net Содержание Введение 1 Анатомия грудной части аорты 3 Заболевания грудной
ПодробнееОбразовательный цикл
ОРГАНИЗАТОРЫ: Министерство здравоохранения РФ Министерство здравоохранения РТ Ассоциация нейрохирургов России Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского, Москва Казанский государственный
ПодробнееСВЕДЕНИЯ. Официальное наименование:
СВЕДЕНИЯ о ведущей организации Государственном бюджетном образовательном учреждении высшего профессионального образования «Нижегородская государственная медицинская академия» Министерства здравоохранения
Подробнееdocplayer.ru
Ишемический инсульт. Реперфузионная терапия (тромболизис) > Архив
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯПри наличии показаний (клинический диагноз ишемического инсульта, возраст от 18 до 80 лет, время не более 3 часов от начала заболевания –«терапевтическое окно») в экстренном порядке показана реперфузионная терапия ишемического инсульта.Экстренно необходимы:1. Клинический осмотр с оценкой неврологического статуса по шкале NIHSS.2. Мониторирование АД не реже, чем каждые 15 минут, в случаях когда АД систолическое более 185 мм.рт.ст., АД диастолическое более 105 мм.рт.ст. необходима коррекция АД.3. Проведение лабораторных исследований крови (общий анализ крови с обязательным определением числа тромбоцитов, определение уровня гликемии, АЧТВ и МНО).4. Установка периферического венозного катетера.5. Мониторирование неврологического статуса.
Внутривенная тромболитическая терапия (ТЛТ) при ишемическом инсульте должна проводиться в условиях палаты блока интенсивной терапии многопрофильного стационара при обязательном наличии круглосуточных служб нейровизуализации и лабораторной диагностики. Показания и противопоказания к тромболизису оцениваются еще на этапе приемного покоя, см. протокол «Клинический протокол. Острый инсульт. Приемный покой». Риск и потенциальная польза тромболизиса должны обсуждаться с пациентом и его семьей. После чего пациентом или его уполномоченным законным представителем подписывается информированное согласие.
Пациент, получающий тромболитическую терапию, также наблюдается в соответствии с основными принципами лечения острого инсульта, см. протокол «Клинический протокол. Ишемический инсульт. Блок нейрореанимации».
1. Базисная терапия (вне зависимости от характера инсульта)- контроль и обеспечение функционирования жизненно важных функций (дыхание, центральная гемодинамика)- мониторирование и коррекция уровня оксигенации- контроль температуры тела- контроль основных параметров гомеостаза- контроль за глотанием- контроль за состоянием мочевого пузыря, кишечника, кожных покровов.2. Лечение сопутствующих неврологических нарушений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, кровоизлияние в зону инфаркта, дислокация)3. Ранние реабилитационные мероприятия4. Профилактика и терапия висцеральных осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пептические язвы, пролежни и др.)
Реперфузионная терапия ишемического инсультаОсновные методы реперфузии:1. Восстановление и поддержание системной гемодинамики (удержание АД на перфузионно достаточном уровне)2. Тромболизис3. Гемангиокоррекция (антикоагулянтная и антиагрегантная терапия).Реперфузия должна быть активной и кратковременной с реперфузионным периодом не более 3-6 часов.
Тромболитическая терапияТромболитическая терапия (ТЛТ) - единственный метод с высокой степенью доказательности, приводящий к реканализации.
Виды тромболитической терапии:Медикаментозная ТЛТ- системный (внутривенный тромболизис)- внутриартериальный (селективный тромболизис)- комбинированный (внутривенный+ внутриартериальный, внутриартериальный+механический) Механическая ТЛТ- УЗ деструкция тромба- аспирация тромба ( с использованием устройств Catch, Merci Retrieval System) Показания для внутривенной ТЛТ1. Клинический диагноз ишемического инсульта2. Возраст от 18 до 80 лет3. Время не более 3 часов от начала заболевания
Противопоказания для внутривенной ТЛТ1. Время появления первых симптомов больше 3 часов от начала заболевания или не известно (например «ночной» инсульт).2. АД систолическое более 185 мм.рт.ст., АД диастолическое более 105 мм.рт.ст.3. КТ- и\или МРТ- признаки внутричерепного кровоизлияния, опухоли мозга, артериовенозной мальформации, абсцесса мозга, аневризмы церебральных сосудовили МРТ признаки.4. КТ- и\или МРТ-признаки обширного инфаркта мозга: очаг ишемии распространяется на территорию более бассейна средней мозговой артерии.5. Бактериальный эндокардит.6. Гипокоагуляция.- прием непрямых антикоагулянтов и МНО менее 1,5- в предшествующие 48 часов вводился гепарин и АЧТВ выше нормы7. Предшествующие инсульт или тяжелая черепно-мозговая травма в течении 3 месяцев.8. Неврологические симптомы за время наблюдения существенно регрессировали, легкий инсульт (NIHSS менее 4 баллов).9. Тяжелый инсульт (NIHSS более 24 баллов).10. Легкие и изолированные неврологические симптомы (дизартрия, атаксия)11. Проводится дифференциальная диагностика с субарахноидальным кровоизлиянием.12. Геморрагические инсульты в анамнезе.13. Инсульты любого генеза в анамнезе у больного сахарным диабетом.14. Инфаркт миокарда в течении последних 3 месяцев.15. Желудочно-кишечные кровотечения или кровотечения из мочеполовой системы за последние 3 недели.16. Большие операции или тяжелые травмы за последние 14 суток, малые операции или инвазивные вмешательства в последние 10 дней.17. Пункции трудно прижимаемых артерий за последние 7 суток.18. Беременность, а также 10 дней после родов.19. Количество тромбоцитов менее 100*109\л.20. Глюкоза крови менее 2,7 ммоль\л или более 22 ммоль\л.21. Геморрагические диатезы, включая почечную и печеночную недостаточность22. Данные о кровотечении или острой травме (переломе) на момент осмотра.23. Низкая степень самообслуживания до инсульта (по модифицированной шкале Рэнкина менее 4 баллов), (приложение 2).24. Судорожные приступы в дебюте заболевания, если нет уверенности, что приступ является клинической манифестацией ишемического инсульта с постиктальным резидуальным дефицитом в анамнезе.
Дозы и методика введения препаратаВ качестве тромболитика на сегодняшний день (опираясь на доказательность) возможно применение единственного препарата- рекомбинантный тканевой активатор фибриногена (rt-PA) (Альтеплаза, Актилизе, «Берингер Ингельхайм) в дозе 0,9 мг\кг массы тела пациента, 10% препарата вводят внутривенно болюсно, остальную дозу внутривенно капельно в течении 60 минут как можно раньше в пределах 3 часов после начала ишемического инсульта.
Протокол ведения пациентов при ТЛТ- Оценивать витальные функции (частоту пульса и дыхания, сатурацию крови кислородом, температуру тела) и неврологический статус с оценкой по шкале NIHSS каждые 15 минут в процессе введения альтеплазы, каждые 30 минут в последующие 6 часов и каждый час до истечения 24 часов после введения препарата.- Контролировать АД каждые 15 минут в первые 2 часа, каждые 30 минут последующие 6 часов и каждый час до истечения 24 часов после введения препарата.- Измерять АД каждые 3-5 минут при систолическом АД выше 180 мм.рт.ст. или диастолическом выше 105 мм.рт.ст. и назначить антигипертензивные препараты для поддержания его ниже этих пределов.- Контролировать и корректировать уровень глюкозы на рекомендуемом уровне.- Воздержаться от использования назогастральных зондов, мочевых, внутрисосудистых катетеров в первые сутки после ТЛТ (при необходимости установка их до ТЛТ).- При наружных кровотечениях применять давящие повязки.- Следить за признаками появления крови в моче, кале, рвотных массах.
Если у пациента повысилось АД , появилась сильная головная боль, тошнота или рвота, прекратить введение альтеплазы и срочно провести повторную КТ мозга.Пациент должен соблюдать постельный режим и воздержаться от еды в течении 24 часов.Повторные нейровизуализационные исследования (КТ или МРТ головного мозга) необходимо провести через 24 часа или ранее при ухудшении состояния пациента. Транскраниальное доплерографическое мониторирование оказывает дополнительное воздействие ультразвуком, улучшая эффект фибринолиза (при постоянном зондировании в диагностическом режиме 2 МГц), осуществляет верификацию реканализации или реокклюзии.Из-за высокого риска геморрагических осложнений следует избегать назначения антиагрегантов и антикоагулянтов первые 24 часа! после проведения ТЛТ. Перед назначением антикоагулянтов и антиагрегантов у пациентов после ТЛТ необходимо проведение КТ\МРТ головного мозга для исключения геморрагических осложнений.
Осложнения ТЛТ и неблагоприятные реакцииНаиболее частыми неблагоприятными реакциями при введении альтеплазы являются геморрагические осложнения. Выделяют следующие типы кровотечений, связанных с ТЛТ:- Поверхностные кровоизлияния (подкожные, внутримышечные- в местах инъекций, ушибов; кровотечения со слизистой ротовой полости)- Внутренние кровоизлияния (в желудочно-кишечном или урогенитальном тракте, в забрюшинном пространстве, центральной нервной системе или кровотечения из паренхиматозных органов).
При лечении острого ишемического инсульта наиболее грозными являются симптомные внутримозговые кровоизлияния, в первую очередь:1. Геморрагические трансформации ишемического очага.Выделяют следующие формы:1. Геморрагический инфаркт:- геморрагический инфаркт 1 типа (небольшие петехии)- геморрагический инфаркт 2 типа (сливающиеся петехии)2. Паренхиматозное кровоизлияние:- паренхиматозное кровоизлияние 1 типа (менее 30% объема инфаркта)- паренхиматозное кровоизлияние 2 типа (более 30% объема инфаркта)-симптомное внутримозговое кровоизлияние. Геморрагические трансформации ишемического очага определяются как симптомные, если развитие трансформации приводит к усугублению неврологической симптоматики на 4 балла по шкале NIHSS или смерти пациента.
2. Кровоизлияние вне очагаКроме этого, различают ранние, возникающие в интервале до 24-36 ч. От проведения ТЛТ и поздние геморрагические трансформации.В случае развития потенциально опасного кровотечения ведение альтеплазы должно быть прекращено. В большинстве случаев необходимости в замещении факторов свертывания не возникает вследствие короткого периода полувыведения альтеплазы. У большинства пациентов с геморрагическим осложнением достаточно прекращения введения альтеплазы и осуществления мануальной компрессии кровоточащего сосуда. В случаях, когда консервативные меры недостаточны, показано использование препаратов крови (криопреципитата, свежезамороженной плазмы).Значительно реже на фоне введения альтеплазы возникают аллергические реакции м ангионевротический отек язвка и губ. У некоторых пациентов введение альтеплазы сопровождается тошнотой и рвотой.
Внутриартериальный тромболизис при ишемическом инсультеВнутриартериальный тромболизис показан пациентам с окклюзией проксимальных сегментов интрацеребральных артерий. Применение внутриартериального тромболизиса предполагает пребывание пациента в инсультном центре высокого уровня с круглосуточным доступом к церебральной ангиографии. Внутриартериальный тромболизис является методом выбора у пациентов с тяжелым ишемическим инсультом давностью до 6 часов, при инсульте в вертебро-базилярном бассейне до 12 часов. Во время эндоваскулярного вмешательства возможны внутриартериальное введение тромболитика (Альтеплаза) и применение механических методов реканализации. Важным является то, что возможность проведения эндоваскулярного вмешательства в большинстве случаев не должно быть основанием для отказа от внутривенной ТЛТ согласно показаниям. Показания для внутриартериального тромболизиса1. Клинический диагноз ишемического инсульта с оценкой по шкале NIHSS не менее 10 баллов и не более 24 баллов.2. Возраст от 18 до 75 лет.3. Время не более 6 часов от начала заболевания. Противопоказания для внутриартериального тромболизисаОтбор пациентов для эндоваскулярных (внутриартериальных) вмешательств при остром ишемическом инсульте осуществляется на основании критериев исключения аналогичных противопоказаниям для внутривенной ТЛТ. Эндоваскулярные вмешательства проводятся под многокомпонентным медикаментозным наркозом в отделении рентгенохирургических методов диагностики и лечения.
diseases.medelement.com
Тактика ведения больных с ОНМК на вызове
Поиск ЛекцийТранспортировка больных с ОНМК
Инсульт неотложное состояние, поэтому все пациенты с ОНМК должны
госпитализироваться в специализированное отделение острых нарушений мозгового кровообращения, больные с давностью заболевания менее 6 часов в блок интенсивной терапии. Больные с субарахноидальным кровоизлиянием должны быть госпитализированы в специализированный нейрохирургический сосудистый стационар. Транспортировка осуществляется на носилках с приподнятым до 30° головным концом (без сгибания шеи!), независимо от тяжести состояния больного. Относительные ограничения для госпитализации:
8. терминальная кома
9. деменция в анамнезе с выраженной инвалидизацией до развития инсульта
10. терминальная стадия онкологических заболеваний.
Необходимо обеспечить максимально быструю транспортировку больных с инсультом в первые 3 часа от начала развития заболевания, поскольку в это время в стационаре возможно применение наиболее эффективного метода лечения ишемического инсульта тромболитической терапии (на основании Приказа №347 от 06.04.2005). Во время транспортировки больных для проведения тромболизиса необходимо контролировать артериальное давление, которое не должно превышать 190 мм.рт.ст (систолическое) или 110 мм.рт.ст.(диастолическое).
Во время транспортировки должны проводиться лечебные мероприятия. Лечение больных с ОНМК включает два основных направления — базисную и специфическую терапию.
Базисная терапия инсульта направлена на коррекцию жизненно-важных функций организма: поддержание дыхания, гемодинамики, водно-электролитного обмена и обмена глюкозы, коррекцию отека мозга и повышенного внутричерепного давления (ВЧД), профилактику и борьбу с осложнениями. Базисная терапия приобретает особенное значение на догоспитальном этапе т.к. является недифференцированной и может проводиться без нейровизуализационного подтверждения характера инсульта. Кроме того, правильно и своевременно начатая базисная терапия в первые часы инсульта является залогом дальнейшего успешного лечения больного в стационаре. Все лечебные мероприятия на догоспитальном этапе должны решать две основные задачи:
1. Стабилизация нарушенных жизненно важных функций организма с целью скорейшей доставки больного в специализированный стационар с «наименьшими потерями».
2. Поддержание жизненно-важных функций для создания прочной основы проведения дифференцированной терапии в стационаре: системного или селективного тромболизиса при ишемическом инсульте или нейрохирургического вмешательства при геморрагическом инсульте.
Важным условием адекватной помощи больным с инсультом является преемственность
терапии.
Направления базисной терапии:
1. Коррекция дыхательных нарушений. Для профилактики нарушений дыхания необходима оценка проходимости дыхательных путей. У пациентов со сниженным уровнем бодрствования наиболее распространенной причиной развития гипоксических состояний является обтурация верхних дыхательных путей корнем языка, поэтому в таких случаях необходимо выполнение тройного приема на дыхательных путях (запрокидывание головы, выдвижение нижней челюсти вперед, открывание рта) или его элементов параллельно с подачей кислорода. Альтернативой этому приему может служить введение носо- или ротоглоточного воздуховода. При снижении уровня сознания (<8 баллов по Шкале Комы Глазго), аспирации или высоком риске аспирации,
брадипноэ < 12 в 1 минуту, тахипноэ >35—40 в 1 минуту показана интубация трахеи и проведение ИВЛ. Всем больным с инсультом показано постоянное или периодическое транскутанное определение сатурации кислородом (SaCh). При отсутствии такой возможности необходимо руководствоваться клиническими проявлениями гипоксии -прежде всего окраской кожных покровов и слизистых, частотой дыхания. При снижении SaCb до 92% и/или повышении ЧД, нарушения ритма дыхания, появлении или прогрессировании цианоза, клинических признаков отека легких, ТЭЛА, пневмонии необходимо проведение оксигенотерапии с начальной скоростью подачи кислорода 2-4 л/мин.
2. Коррекция АД. Традиционное (и абсолютно верное) представление об артериальной гипертонии как об основном факторе риска цереброваскулярных заболеваний сформировало стойкое мнение о чрезвычайной вредности повышенного АД у больных с инсультом. Однако, в остром периоде инсульта артериальная гипертония из многолетнего врага становится основным фактором, поддерживающим адекватное кровоснабжение мозга при закупорке мозговых сосудов. Рутинное снижениеАД при инсульте недопустимо!Постепенное снижение АД при ишемическом или недифференцированном инсульте допустимо только при цифрах превышающих 200/110 мм.рт.ст., при подозрении на геморрагический характер инсульта АД необходимо снижать при цифрах более 170/100 мм.рт.ст. Целевой уровень снижения АД - до цифр, превышающих обычное АД на 15-20 мм.рт.ст. Следует избегать любого резкого падения АД, в связи с чем недопустимым является назначение нифедипина,а в\в болюсное введение гипотензивных препаратов должно быть ограничено.Предпочтение следует отдавать пролонгированным формам гипотензивных препаратов. Также необходимо ограничивать применение сосудорасширяющих препаратов (эуфиллин) из-за развития эффекта обкрадывания. При необходимости повышения АД следует учитывать, что АД является произведением общего периферического сопротивления сосудов, ЧСС и ударного объема сердца. Последний показатель напрямую зависит от объема внутрисосудистой жидкости. Поэтому для поддержания АД необходима адекватная (но не чрезмерная!) волемическая нагрузка, иногда в сочетании с инотропными препаратами (дофамин в начальной дозе 5 мкг/кг/мин). Применение с этой целью глюкокортикоидных гормонов (преднизолон, дексаметазон) не является оправданным, так как не приводит к значимому управляемому повышению АД и сопровождается риском развития гипергликемии и язвообразования.
3. Водно-электролитный обмен. Основньм инфузионным раствором следует считать 0,9% р-р хлорида натрия. Однако для быстрого восполнения объема циркулирующей крови (ОЦК), с целью поддержания адекватного АД, могут быть использованы ипрепараты на основе гидроксиэтилкрахмала 6% или 10%. Гипоосмоляльные растворы (0,45% р-р хлорида натрия. 5% р-р глюкозы) при инсульте противопоказаны из-за риска увеличения отека мозга. Нецелесообразно также рутинное использование глюкозосодержащих растворов из-за риска развития гипергликемии. Единственным показанием для введения глюкозеодержащих растворов является гипогликемия.
4. Отек мозга и повышение ВЧД. Все пациенты со снижением уровня бодрствования должны находиться в постели с приподнятым до 30° головным концом (без сгибания шеи!). У этой категории больных должны быть исключены или минимизированы: эпилептические припадки, кашель, двигательное возбуждение и боль. Введение гипоосмоляльных растворов противопоказано! При появлении и/или нарастании признаков нарушения сознания вследствие развития первичного или вторичного поражения ствола головного мозга показано введение осмотических препаратов (при иных причинах нарушения сознания необходим прежде всего поиск и устранение острых соматических заболеваний и синдромов: гипоксии, гипо- гипергликемии и т.п. Вводят маннитол в дозе 0,5-1,0 г/кг каждые 6 часов в\в быстро. Введение лазикса, по окончании введения маннитола, не оправдано т.к. усиливает диурез, в результате чего снижается ОЦК, что, в свою очередь, может привести к снижению АД и нарастанию ишемии мозга. Введение противоотечных препаратов не должно быть профилактическим или плановым. Назначение этих препаратов всегда подразу-мевает ухудшение состояния больного и требует постоянного наблюдения за состоянием пациента. Параллельно с назначением противоотечных препаратов необходимо отменить (или уменьшить дозы) гипотензивных препаратов (особенно это касается препаратов, вводимых в\в). 5. Купирование судорожного синдрома. Для купирования генерализованных судорожных припадков (тонические, клонические. тонико-клонические судороги во всех группах мышц с потерей сознания, уринацией. прикусом языка) и фокальных судорожных припадков (подергивания в отдельных группах мышц без потери сознания) используют диазепам 1 0 мг в/в медленно, при неэффективности повторно (10 мг в/в) через 3 - 4 мин (необходимо помнить, что максимальная суточная доза диазепама составляет 80 мг). Нейропротективная терапия.
Данное направление терапии может являться одним из наиболее приоритетных, так как раннее использование неиропротскторов возможно уже на догоспитальном этапе, до выяснения характера нарушения мозгового кровообращения. Рекомендованы к применению: сернокислая магнезия, глицин, семакс и мексидол. В качестве нейропротектора сернокислая магнезия должна вводиться в/в медленно (10 мл 25% р-ра в разведении на 0,9% р-ре хлорида натрия) в течение 30 минут. Глицин (для пациентов, находящихся в сознании) применяется сублингвально или трансбуккально по 1 г (или 10 таблеток по 100 мг) в таблетках или в виде порошка после измельчения таблетки. Семакс синтетический аналог фрагмента аденокортикотропного гормона, обладающий ноотропными свойствами и лишенный гормональной активности. При ОНМК применяется 1% раствор но 3 капли в каждый носовой ход. Мексидол вводится в/в струйно, в течение 5-7 мин или капельно 0,2—0,4 г (4 - 8 мл) в растворе натрия хлорида 0,9%-100мл.
Препараты, которые не рекомендуются к использованию при ОНМК надогоспитальном этапе:
1. Фуро'семид.
2. Пирацетам.
3. Эуфеллин.
4. Дексаметазон.
5. Преднизалон.
6. Нифидепип.
Транспортировкабольных с диагнозом «Острый инсульт» первого часа развитияосуществляется впервичные отделения для больных с острым нарушениеммозгового кровообращения и в Региональный сосудистый центр только послесогласования с дежурным неврологом данных отделений по телефонукруглосуточно.
Для бригад СМП
Инструкция о показаниях к госпитализации больных с инсультом первого часаразвития для проведения тромболитической терапии
Показания кгоспитализации:
1. Время от начала заболевания до поступления больного в стационар не должно превышать 2 часа.
2. Ясное сознание или угнетение сознания до степени оглушения.
3. Возраст 18-75 лет.
4. Отсутствие грубых расстройств жизненно важных функций организма.
5. Отсутствие травматических повреждений головы, новообразований головного и спинного мозга, сахарного диабета I типа, эпилепсии.
6. Артериальное давление не выше 190/100 мм рт ст.
7. Отсутствие в анамнезе указаний на длительное применение антикоагулянтов.
8. Наличие полиса обязательного медицинского страхования и документа удостоверяющего личность пациента. Транспортировка пациента желательна ссопровождающим лицом.
Противопоказания:
1. Давность инсульта более 2-х часов или отсутствие достоверных сведений о времени начала заболевания.
2. Кома, наличие менингиальных знаков, подозрение на геморрагический характер инсульта.
3. Эпилептический припадок в начале заболевания.
4. Наличие в анамнезе перенесенного инсульта, ЧМТ, онкологические заболевания любой стадии, туберкулез, психические заболевания.
5. Почечная и печеночная недостаточность.
6. Обострение язвенной болезни желудка и 12-п. кишки, эрозии, оперативное вмешательство в течение последних 3-х месяцев, экстракция зубов в последние 10 дней, использование антикоагулянтов (гепарин, варфарин) на момент заболевания.
7. Беременность.
8. Гипергликемия более 22 ммоль/л.
Транспортировкабольных с диагнозом «Острый инсульт» первого часа развития осуществляетсяв первичные отделения для больных с острым нарушением мозгового кровообращения и в Региональный сосудистый центр только послесогласования с дежурным неврологом данных отделений по телефонукруглосуточно.
Приложение № 2
Порядок оказания медицинской помощи больным с ОНМК в блоке интенсивной терапии и реанимации.
/. Показания к госпитализации в БИТРдля больных с ОНМК
Все пациенты после подтверждения диагноза ОНМК госпитализируются в БИТР. Больным, у которых по данным методов нейровизуализации (КТ, МРТ) установлены признаки геморрагического инсульта, проводится консультация нейрохирурга, после чего принимается решение о тактике лечения. Длительность пребывания больного с ОНМК в ОАР определяется тяжестью состояния больного, но не может быть менее 24 часов, необходимых для определения патогенетического варианта ОНМК, тактики ведения ивторичной профилактики.
//. Задачи БИТР для больных с ОНМК
1. Оценка состояния больного: оценка тяжести состояния по шкалам ишемического инсульта и субарахноидального кровоизлияния; неврологический статус и уровень сознания по шкале комы Глазго; выявление признаков дыхательной недостаточности и(или) нарушений гемодинамики.
2. Уточнение нозологического диагноза ОЦН.
3. Интенсивная терапия по стандарту острой церебральной недостаточности илечебно-тактическому алгоритму ОНМК до момента стабилизации неврологического дефицита с ведением листа наблюдений и лечения.
4. Оценка и коррекция водно-электролитных нарушений, кислотно-основного состояния, углеводного и белкового обмена, кислородного статуса и других данных лабораторного исследования.
5. Обеспечение периоперационного периода после нейрохирургического лечения пациентов.
6. Выполнение протокола нейрореанимационного ухода с ранней двигательной активностью (лечение положением, повороты и др.) и профилактикой осложнений.
7. Специализированная нейрореанимационная реабилитация больных с синдромом малого сознания и неперсистирующим вегетативным состоянием.
8. Экспертиза обратимости длительного когнитивного дефицита при коматозном ивегетативном состоянии.
9. Анестезиолог ическое обеспечение хирургических вмешательств.III. Объем обследования и мониторинга
1. Неинвазивное мониторирование АД, ЧСС, ЧД, пульсоксиметрия.
2. Инвазивное измерение давления ликвора и центрального венозного давления.
3. Общий анализ крови.
4. Общий анализ ликвора.
5. Биохимический анализ крови.
6. Бактериологическое исследование биосред.
7. Оценка системы гемостаза.
До проведения процедуры ТЛТ и в течение суток после нее не следует выполнять внутримышечных инъекций. При необходимости установки мочевыводящего катетера, назогастрального зонда целесообразно выполнение данных манипуляций до тромболизиса. поскольку в противном случае существует риск кровотечений из травмированных слизистых оболочек. Катетеризация центральных некомпремируемых вен (подключичной, яремной) запрещены в течение суток после ТЛТ. Так же не рекомендуется кормить пациентов после тромболизиса в течение 24 часов. Внутриартериальный или селективный тромболизис.
Наиболее радикальным подходом к лечению острого ишемического инсульта является разработанный в последнее время метод селективного внутриартериального тромболизиса. Он базируется на возможностях и технологических приемах церебральной ангиографии, с помощью которой осуществляется не только диагностические исследования, но и различные рентгенохирургические вмешательства на сосудах мозга. Проводится в Региональном сосудистом центре.
Применение метода селективного тромболизиса позволяет расширить «терапевтическое окно». Оно составляет' для острой окклюзии СМА - 6 часов, а при острой базиллярной окклюзии «терапевтическое окно» расширено до 12 часов.
Противопоказания для проведения селективного тромболизиса аналогичны таковым при системной ТЛТ.
Основным показанием к проведению селективной тромболитической терапии является выявление окклюзии или сужение просвета артерии тромбом или тромбоэмболом, отсутствие контрастирования дистального русла. Для разблокирования артерии и восстановления проходимости ее просвета вводят рекомбинантный тканевой активатор плазминогена. Общая доза альтеплазы при селективном внутриартериальном введении составляет до 20-25 мг, из которых 1 мг вводится дистальнее участка тромбоза (если удалось' провести в эту область микрокатетер), 1 мг - непосредственно в тромб, аоставшуюся дозу - в зону проксимальной границы тромба через шприц-дозатор в течении часа. Каждые 15 минут производится ангиография для контроля за положением микрокатетера, профилактики, выявления и лечения ангиоспазма и оценки эффективности тромболизиса. В ряде случаев медикаментозный тромболизис дополняют механической рсканализацией пораженного участка артерий специальным инструментом (CATCH). Безопасность и эффективность селективного (внутриартериального) тромболизиса при острой базилярной окклюзии и острой окклюзии СМА с помощью rt-PA изучались в ряде крупных рандомизированных плацебоконтролируемых клинических исследований. Исследование показало, что частота реканализации в основной группе была выше, чем в группе плацебо, статистически значимых межгрупповых различий по частоте геморрагических осложнений , являющихся причиной неврологического ухудшения, выявлено не было. В результате полученных данных, было констатировано, чтовнутриартериальное введение рекомбинантной проурокиназы при ишемическом инсульте является эффективным и безопасным методом. Комбинированный тромболизис.
Комбинированный тромболизис применяется тогда, когда не эффективен системный тромболизис, т.е не наблюдается клинического улучшения к концу его проведения. После дообследования больного (КТ-ангиография и ангиография) приступают к проведению селективного тромболизиса .
Приложение № 4 ПОРЯДОК
poisk-ru.ru