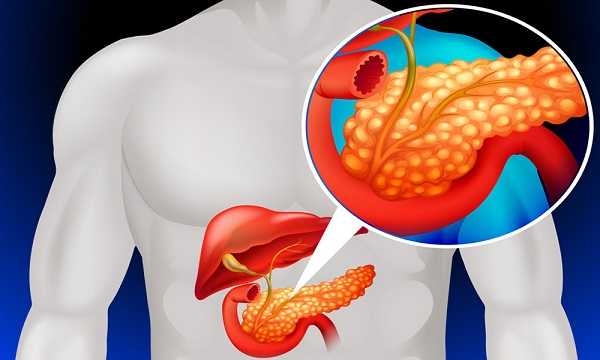
Основные симптомы и синдромы при острых и хронических панкреатитах (хп). Синдромы при панкреатите
Основные симптомы и синдромы при острых и хронических панкреатитах (хп).
Клинические синдромы при заболеваниях тонкого и толстого кишечника.
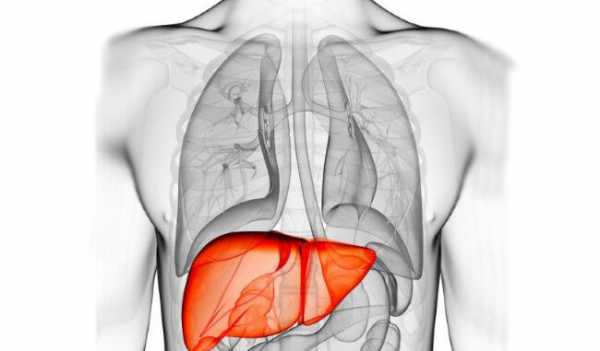
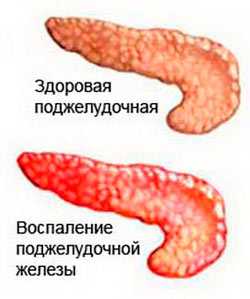
Панкреатит - это воспаление поджелудочной железы (ПЖ). Различают острый и ХП (чаще у женщин 30 - 70 лет ).
Синдромы:
1) болевой (опоясывающие, после приема алкоголя, жирной и острой пищи).
2) диспептический (похудание, рвота не приносящая облегчение, обильный жидкий стул с кусочками непереваренной пищи)
3) астеновегетативный (снижение работоспособности, быстрая утомляемость, слабость, раздражительность, повышенная утомляемость), пониженное АД крови
4) нарушение эндокринной (инкреторной) функции - признаки сахарного диабета: слабость, потливость из-за развития гипогликемии. Плоская сахарная кривая (не только дефицит инсулина, но и глюкагона у больных ХП).
5) цитолиза (при обострении ХП наблюдается усиленное поступление в кровь панкреатических ферментов так называемые уклонение ферментов) амилазы, липазы, трипсина в крови, диастазы в моче
6) внешнесекреторной недостаточности - концентрация бикарбоната и ферментов в дуоденальном содержимом, активности трипсина в кале, наличие непереваренных мышечных волокон (креаторея), нейтральных жиров (стеаторея), крахмала (амилорея).
При пальпации живота у больного ХП и ОП обычно выявляют его вздутие, болезненность в эпигастральной области и левом подреберье. При пальпации живота у больного ХП выявляются следующие симптомы:
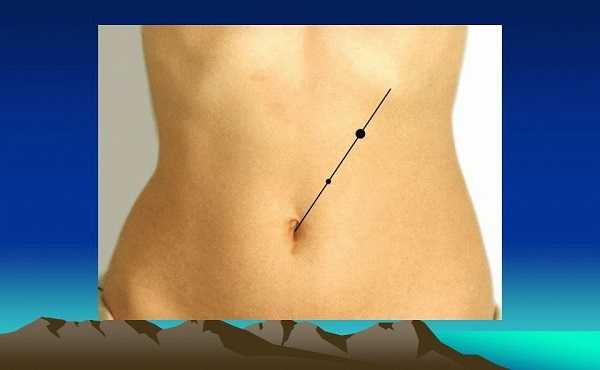
- точка Дежардена
- на 5-7 см. от пупка, по линии, соединяющей пупок с правой подмышечной впадиной (головка ЛЖ)
- признак Гротта - некоторая атрофия подкожного жирового слоя в области проекции ПЖ на переднюю брюшную стенку
- зона Шофара (холедохопанкреатическая зона) расположена между передней срединной линией и линией соединяющей пупок с правой подмышечной впадиной и перпендикуляром, опущенным на срединную линию с т. Дежардена
- зона Губергрица - Скульского - расположена в зоне, симметричной зоне Шофара - (тело ПЖ)
Острый панкреатит (ОП)
ОП - это асептическое воспаление демаркационного характера, в основе которого лежат процессы некробиоза панкреоцитов и ферментной аутоагрессии с последующим развитием некроза, дегенерации железы и присоединением вторичной инфекции.
стр.69 Справочник по синдромам
Симптом Керте
Симптом Керте – при поверхностной пальпации живота больного ОП отмечается болезненность и напряжение мышц брюшного пресса в эпигастральной области, иногда в области левого подреберья или в месте проекции ПЖ на брюшную стенку.
Причины:
1. Механические - преобладают функциональные расстройства сфинктера печеночно-поджелудочной ампулы и ДПК, ЖКБ и др.
2. Нейрогуморальные - (ожирение, заболевания сосудов, заболевания печени, беременность)
3. Токсико-аллергические - (пищевая и лекарственная аллергия, очаги инфекции, алкоголизм)
1. отечный (отек головки ПЖ) (интерстициальный)
2. деструктивный:геморрагический некроз, жировой некроз (т.е. панкреонекроз)
3. гнойный
Осложнения.
1. Острая сосудистая недостаточность (шок, коллапс)
2. Моно- или полисерозит: перитонит (ограниченный, разлитой), плеврит, перикардит.
3. Инфаркт миокарда.
4. Динамическая кишечная непроходимость.
5. Гематома брюшной полости.
6. Абсцессы: межкишечный, забрюшинный, поддиафрагмальный, паранефральный
7. Кисты.
Хронический панкреатит (ХП)
- воспалительное заболевание ПЖ, характеризующиеся тотальными некрозами в сочетании с диффузным или сегментарным фиброзом и развитием различной степени выраженности функциональной недостаточности, которые остаются и прогрессируют даже после прекращения воздействия этиологических факторов.
В начальной стадии патологический процесс может быть ограниченным и не распространяется на всю железу, в поздней стадии - диффузным с поражением всего органа. ХП в фазе обострения обычно проявляется некрозом ацинозных клеток ПЖ в результате их самопереваривания. В фазе затухающего обострения и ремиссии характеризуется развитием на месте погибшей паренхимы соединительной ткани, а при прогрессировании процесса - формированием склероза органа.
Этиологические факторы:
1. Алкоголь
2. ЖКБ
3. Муковисцидоз
4. Воздействие химических и медикаментозных средств
5. Гиперлипидемия
6. Гиперкальциемия
7. Наследственная предрасположенность
8. Дефицит антиоксидантов в железе
Недоедание (белков и жиров)
Медикаменты:
азатиоприн
фуросемид
гипотиазид
меркаптопурин
эстрогены
тетрациклин
сульфосалазин
метилдофа
В 1988 группой ученых предложена классификация панкреатитов, в которой выделяются острый и хронический панкреатит, последний подразделяется на:
- хронический обструктивный
- кальцифицирующий
- воспалительный (паренхиматозный) панкреатит
П.Я. Григорьев, Э.П. Яковенко с. 272
- Хронический обструктивный панкреатит развивается в результате обструкции главного протока ПЖ. Поражение ПЖ развивается выше места обструкции протока, оно равномерное и не сопровождается образованием камней внутри протока. Основными причинами развития данной формы ХП являются стеноз фатерова сосочка, псевдокисты и рубцы, развившиеся вследствие острого панкреатита и воспалительных процессов в холедохе, обтурирующие главный панкреатический проток. В биоптатах ПЖ у этих больных обычно обнаруживаются стеноз протоков и атрофия ацинозной ткани.
В клинической картине при данной форме ХП ведущим является постоянный болевой синдром.
- Хронический кальцифицирующий панкреатит характеризуется неравномерным, лобулярным распределением поражения, различающимся по интенсивности в соседних дольках. В протоках обнаруживаются белковые преципитаты и кальцификаты (камни), кисты и псевдокисты, стеноз и атрезия протоков, атрофия ацинарной ткани. Для данной формы ХП характерно рецидивирующее течение с эпизодами обострения, напоминающими острый панкреатит. причинами его развития являются: употребление алкоголя, диеты с высоким содержанием белка, а также с ненормально низким или очень высоким содержанием жира, гиперкальциемия, наследственное уменьшение секреции протеина, предотвращающего образование кристаллов солей кальция в панкреатических протоках.
Хронический воспалительный (парехиматозный) панкреатит характеризуется развитием участков фиброза, инфильтрированных мононуклеарными клетками, которые замещают паренхиму ПЖ. При этой форме ХП отсутствуют поражения протоков и кальцификаты ПЖ. В клинической картине ведущими являются медленно прогрессирующие признаки эндокринной и экзокринной недостаточности. Этиологические факторы и механизмы развития данной формы ХП требуют дальнейшего изучения. Она может иметь место у алкоголиков и у лиц, находящихся на диете с низким содержанием белка, а также с гиперлипопротеинемией.
Диагностика ХП. Клиническая картина ХП в фазе обострения вариабельна, но обычно включает боль в эпигастральной области и левом подреберье, синдром недостаточности пищеварения и всасывания, проявляющийся чаще всего поносами, стеатореей, реже креатореей и нередко приводящий к похуданию, гипопротеинемии, гиповитаминозам, инкреторной недостаточности ПЖ с признаками сахарного диабета.
Наряду с изучением жалоб важную роль в диагностике ХП играют анамнез и физикальное обследование больного. Однако на основании этих данных обычно можно поставить лишь предварительный диагноз ХП, для подтверждения его используют лабораторно-инструментальные методы исследования.
I. Первым ведущим является болевой синдром. Боль в верхней половине живота является наиболее постоянным и ранним симптомом ХП. Причины и механизмы развития абдоминальных болей при ХП неоднородны. Боль, связанная с острым воспалением ПЖ, локализуется в центре эпигастральной области, нередко распространяется в правое и левое подреберье с иррадиацией в спину или имеет опоясывающий характер, усиливается в положении лежа на спине и ослабевает в положении сидя при небольшом наклоне вперед. Боль может иррадиировать также в область сердца, имитируя стенокардию, в левую лопатку и левое плечо, а иногда и в левую подвздошную область.
На ранних стадиях заболевания длительность болевых эпизодов составляет от 5 до 6 дней, в последующем продолжительность и интенсивность болевого синдрома уменьшается.
Для болей, обусловленных обструкцией панкреатического протока и наличием псевдокист, характерно значительное их усиление после еды, так как прием пищи повышает панкреатическую секрецию и давление в панкреатических протоках. Прием антисекреторных препаратов, а также панкреатина значительно уменьшает болевой синдром.
Причины развития болей при ХП
1. Острое воспаление ПЖ (повреждение паренхимы и растяжение капсулы ПЖ)
2. Внутрипанкреатические осложнения:
а) обструкция панкреатического протока,
б) развитие псевдокист,
в) периневральное воспаление
3. Внепанкреатические осложнения:
а) стеноз дистального отдела холедоха,
4. Давление на нервные сплетения увеличенной и воспаленной ПЖ
5. Наличие и обострение сопутствующих заболеваний.
II. - Внешнесекреторная недостаточность ПЖ приводит к нарушению процессов кишечного пищеварения и всасывания, к развитию дисбактериоза кишечника. В результате у больных появляются поносы, стеаторея, падения массы тела, боли в животе, отрыжка, тошнота, эпизодическая рвота, метеоризм, потеря аппетита, позднее присоединяются симптомы, характерные для гиповитаминоза. Внешнесекреторная недостаточность ПЖ связана со следующими механизмами :
деструкцией ацинарных клеток, в результате чего снижается синтез и секреция панкреатических ферментов,
обструкцией панкреатического протока, нарушающей поступление панкреатического сока в двенадцатиперстную кишку,
снижением секреции бикарбонатов эпителием протоков ПЖ, приводящей к закислению содержимого двенадцатиперстной кишки до рН 4 и ниже, в результате чего происходит денатурация панкреатических ферментов и преципитация желчных кислот. Внешнесекреторная недостаточность ПЖ может усугубляться следующими причинами:
недостаточной активацией ферментов вследствие дефицита энтерокиназы и желчи,
нарушением смешивания ферментов с пищевым химусом, обусловленным моторными расстройствами двенадцатиперстной и тонкой кишки,
разрушением и инактивацией ферментов вследствие избыточного роста микрофлоры в верхних отделах кишечника,
дефицитом пищевого белка с развитием гипоальбуминемии.
( панкреатической секреции на 10% от N). При выраженной стеаторее появляются поносы от 3 до 6 раз в сутки кал кашецеобразный, зловонный, с жирным блеском.
Реже у больных ХП понос водянистый. Их возникновение обусловлено несколькими причинами:
нарушение секреции бикарбонатов
дефицит амилазы
У части больных ХП с экзокринной недостаточностью не наблюдается стеаторея. Это связано с включением в процессе пищеварения желудочной и кишечных липаз.
studfiles.net
Синдромы хронического панкреатита
Болевой синдром. Локализация: чаще в левом подреберье, эпигастрии, правом подреберье, нередко боль имеет опоясывающий характер с иррадиацией в спину, реже в области пупка с иррадиацией в паховую область, бедро.
Характер: давящий, жгущий, сверлящий, распирающий, обычно глубинный.
Длительность: постоянные мучительные или приступообразные с лёгкими самокупирующимися приступами продолжительностыо по 1-3 дня или редкими продолжительными. Возможны голодные, ночные боли.
Облегчаются боли в положении сидя с небольшим наклоном вперед, в коленно-локтевом положении, усиливаются лежа на спине, после приема пищи.
Провоцируются боли приемом жирной, острой, кислой, сладкой, горячей или холодной пищей, овощами и фруктами, алкоголем. После употребления алкоголя боль может усилиться или появиться через несколько часов или дней.
Синдром желудочной диспепсии
- Анорексия (чаще упорная)
-Тошнота
- Рвота (чаще не приносящая облегчение, обильная, многократная)
- Чувство раннего насыщения
- Ощущение "переполнения" желудка после приёма пищи
- Регургитация
Синдром билиарной гипертензии (желтуха, кожный зуд, темная моча, обесцвечивание кала). Возникает при псевдотуморозной форме ХП или вследствие давления пролиферирующей головкой поджелудочной железы на дистальную часть общего желчного протока.
Синдром внешнесекреторной недостаточности
- Неустойчивый стул со склонностью к поносам, кашицеобразный, липкий, блестящий на вид, с непереваренной пищей.
- Потеря массы тела.
- Стеаторея (выделение с калом более 5 г нейтрального жира в сутки).
- Креаторея (наличие в кале мышечных волокон с поперечнополосатым рисунком и острыми концами).
- Дефицит жирорастворимых витаминов К, А, D, Е (редко).
- Дефицит вит. В12 (результат мальабсорбции).
Синдром внутрисекреторной недостаточности (панкреатогенный сахарный диабет)
Кроме этого возможны:
- Воспалительный синдром (повышение температуры от субфебрильных до фебрильных цифр, лабораторные маркеры воспаления.
- Кардиоваскулярные расстройства (тахикардия, аритмии, гипотония, кардиалгии).
- Признаки интоксикации.
- Астеновегетативные нарушения.
Объективные симптомы панкреатита
1. Болезненность при пальпации по Грогту и Мейо-Робсону в проекции поджелудочной железы (при поражении головки в точке Дежардена и зоне Шоффара, при поражении хвоста - в точке и зоне Мейо-Робсона, при поражении тела - в зоне Губергрица-Скульского - по линии соединяющей головку и хвост).
2. Болезненность в точке Дежардена (панкретической точке) - в 4-6 см от пупка по линии, соединяющей пупок с правой подмышечной впадиной.
3. Болезненность в зоне Шоффара (проекция головки поджелудочной железы (ПЖ).
4. Болезненность а точке Мейо-Робсона (точка хвоста ПЖ) – граница средней и наружной трети участка линии, соединяющей пупок с левой рёберной дугой при продолжении её в левую подмышечную область.
5. Болезненность в зоне Мейо-Робсона (левый реберно-позвоночный угол).
6. Симптом Гротта - гипо- и атрофия подкожно-жировой клетчатки слева от пупка в проекции ПЖ.
7. Положительный левосторонний френикус симптом (симптом Мюсси-Георгиевского).
8. Положи-ый симптом Воскресенского - отсутствие пульсации брюшной аорты в проекции ПЖ.
9. Симптом Тужилина - наличие багрового (темно-бардового) цвета геморрагических капелек размерами от 1-2 до 4 мм, представляющих собой своеобразные ангиомы, как следствие протеолиза при обострении хронического панкреатита (ХП).
10. Болезненность в зоне Кача - в проекции поперечных отростков позвонков справа ТIX-ТXI, а слева - в области ТVIII-ТIX.
studfiles.net
Основные симптомы и синдромы при острых и хронических панкреатитах (хп).
Клинические синдромы при заболеваниях тонкого и толстого кишечника.
Панкреатит - это воспаление поджелудочной железы (ПЖ). Различают острый и ХП (чаще у женщин 30 - 70 лет ).
Синдромы:
1) болевой (опоясывающие, после приема алкоголя, жирной и острой пищи).
2) диспептический (похудание, рвота не приносящая облегчение, обильный жидкий стул с кусочками непереваренной пищи)
3) астеновегетативный (снижение работоспособности, быстрая утомляемость, слабость, раздражительность, повышенная утомляемость), пониженное АД крови
4) нарушение эндокринной (инкреторной) функции - признаки сахарного диабета: слабость, потливость из-за развития гипогликемии. Плоская сахарная кривая (не только дефицит инсулина, но и глюкагона у больных ХП).
5) цитолиза (при обострении ХП наблюдается усиленное поступление в кровь панкреатических ферментов так называемые уклонение ферментов) амилазы, липазы, трипсина в крови, диастазы в моче
6) внешнесекреторной недостаточности - концентрация бикарбоната и ферментов в дуоденальном содержимом, активности трипсина в кале, наличие непереваренных мышечных волокон (креаторея), нейтральных жиров (стеаторея), крахмала (амилорея).
При пальпации живота у больного ХП и ОП обычно выявляют его вздутие, болезненность в эпигастральной области и левом подреберье. При пальпации живота у больного ХП выявляются следующие симптомы:
- точка Дежардена
- на 5-7 см. от пупка, по линии, соединяющей пупок с правой подмышечной впадиной (головка ЛЖ)
- признак Гротта - некоторая атрофия подкожного жирового слоя в области проекции ПЖ на переднюю брюшную стенку
- зона Шофара (холедохопанкреатическая зона) расположена между передней срединной линией и линией соединяющей пупок с правой подмышечной впадиной и перпендикуляром, опущенным на срединную линию с т. Дежардена
- зона Губергрица - Скульского - расположена в зоне, симметричной зоне Шофара - (тело ПЖ)
Острый панкреатит (ОП)
ОП - это асептическое воспаление демаркационного характера, в основе которого лежат процессы некробиоза панкреоцитов и ферментной аутоагрессии с последующим развитием некроза, дегенерации железы и присоединением вторичной инфекции.
стр.69 Справочник по синдромам
Симптом Керте
Симптом Керте – при поверхностной пальпации живота больного ОП отмечается болезненность и напряжение мышц брюшного пресса в эпигастральной области, иногда в области левого подреберья или в месте проекции ПЖ на брюшную стенку.
Причины:
1. Механические - преобладают функциональные расстройства сфинктера печеночно-поджелудочной ампулы и ДПК, ЖКБ и др.
2. Нейрогуморальные - (ожирение, заболевания сосудов, заболевания печени, беременность)
3. Токсико-аллергические - (пищевая и лекарственная аллергия, очаги инфекции, алкоголизм)
Классификация ОП
1. отечный (отек головки ПЖ) (интерстициальный)
2. деструктивный:геморрагический некроз, жировой некроз (т.е. панкреонекроз)
3. гнойный
Осложнения.
1. Острая сосудистая недостаточность (шок, коллапс)
2. Моно- или полисерозит: перитонит (ограниченный, разлитой), плеврит, перикардит.
3. Инфаркт миокарда.
4. Динамическая кишечная непроходимость.
5. Гематома брюшной полости.
6. Абсцессы: межкишечный, забрюшинный, поддиафрагмальный, паранефральный
7. Кисты.
Хронический панкреатит (ХП)
- воспалительное заболевание ПЖ, характеризующиеся тотальными некрозами в сочетании с диффузным или сегментарным фиброзом и развитием различной степени выраженности функциональной недостаточности, которые остаются и прогрессируют даже после прекращения воздействия этиологических факторов.
В начальной стадии патологический процесс может быть ограниченным и не распространяется на всю железу, в поздней стадии - диффузным с поражением всего органа. ХП в фазе обострения обычно проявляется некрозом ацинозных клеток ПЖ в результате их самопереваривания. В фазе затухающего обострения и ремиссии характеризуется развитием на месте погибшей паренхимы соединительной ткани, а при прогрессировании процесса - формированием склероза органа.
Этиологические факторы:
1. Алкоголь
2. ЖКБ
3. Муковисцидоз
4. Воздействие химических и медикаментозных средств
5. Гиперлипидемия
6. Гиперкальциемия
7. Наследственная предрасположенность
8. Дефицит антиоксидантов в железе
Недоедание (белков и жиров)
Медикаменты:
азатиоприн
фуросемид
гипотиазид
меркаптопурин
эстрогены
тетрациклин
сульфосалазин
метилдофа
В 1988 группой ученых предложена классификация панкреатитов, в которой выделяются острый и хронический панкреатит, последний подразделяется на:
- хронический обструктивный
- кальцифицирующий
- воспалительный (паренхиматозный) панкреатит
П.Я. Григорьев, Э.П. Яковенко с. 272
- Хронический обструктивный панкреатит развивается в результате обструкции главного протока ПЖ. Поражение ПЖ развивается выше места обструкции протока, оно равномерное и не сопровождается образованием камней внутри протока. Основными причинами развития данной формы ХП являются стеноз фатерова сосочка, псевдокисты и рубцы, развившиеся вследствие острого панкреатита и воспалительных процессов в холедохе, обтурирующие главный панкреатический проток. В биоптатах ПЖ у этих больных обычно обнаруживаются стеноз протоков и атрофия ацинозной ткани.
В клинической картине при данной форме ХП ведущим является постоянный болевой синдром.
- Хронический кальцифицирующий панкреатит характеризуется неравномерным, лобулярным распределением поражения, различающимся по интенсивности в соседних дольках. В протоках обнаруживаются белковые преципитаты и кальцификаты (камни), кисты и псевдокисты, стеноз и атрезия протоков, атрофия ацинарной ткани. Для данной формы ХП характерно рецидивирующее течение с эпизодами обострения, напоминающими острый панкреатит. причинами его развития являются: употребление алкоголя, диеты с высоким содержанием белка, а также с ненормально низким или очень высоким содержанием жира, гиперкальциемия, наследственное уменьшение секреции протеина, предотвращающего образование кристаллов солей кальция в панкреатических протоках.
Хронический воспалительный (парехиматозный) панкреатит характеризуется развитием участков фиброза, инфильтрированных мононуклеарными клетками, которые замещают паренхиму ПЖ. При этой форме ХП отсутствуют поражения протоков и кальцификаты ПЖ. В клинической картине ведущими являются медленно прогрессирующие признаки эндокринной и экзокринной недостаточности. Этиологические факторы и механизмы развития данной формы ХП требуют дальнейшего изучения. Она может иметь место у алкоголиков и у лиц, находящихся на диете с низким содержанием белка, а также с гиперлипопротеинемией.
Диагностика ХП. Клиническая картина ХП в фазе обострения вариабельна, но обычно включает боль в эпигастральной области и левом подреберье, синдром недостаточности пищеварения и всасывания, проявляющийся чаще всего поносами, стеатореей, реже креатореей и нередко приводящий к похуданию, гипопротеинемии, гиповитаминозам, инкреторной недостаточности ПЖ с признаками сахарного диабета.
Наряду с изучением жалоб важную роль в диагностике ХП играют анамнез и физикальное обследование больного. Однако на основании этих данных обычно можно поставить лишь предварительный диагноз ХП, для подтверждения его используют лабораторно-инструментальные методы исследования.
I. Первым ведущим является болевой синдром. Боль в верхней половине живота является наиболее постоянным и ранним симптомом ХП. Причины и механизмы развития абдоминальных болей при ХП неоднородны. Боль, связанная с острым воспалением ПЖ, локализуется в центре эпигастральной области, нередко распространяется в правое и левое подреберье с иррадиацией в спину или имеет опоясывающий характер, усиливается в положении лежа на спине и ослабевает в положении сидя при небольшом наклоне вперед. Боль может иррадиировать также в область сердца, имитируя стенокардию, в левую лопатку и левое плечо, а иногда и в левую подвздошную область.
На ранних стадиях заболевания длительность болевых эпизодов составляет от 5 до 6 дней, в последующем продолжительность и интенсивность болевого синдрома уменьшается.
Для болей, обусловленных обструкцией панкреатического протока и наличием псевдокист, характерно значительное их усиление после еды, так как прием пищи повышает панкреатическую секрецию и давление в панкреатических протоках. Прием антисекреторных препаратов, а также панкреатина значительно уменьшает болевой синдром.
Причины развития болей при ХП
1. Острое воспаление ПЖ (повреждение паренхимы и растяжение капсулы ПЖ)
2. Внутрипанкреатические осложнения:
а) обструкция панкреатического протока,
б) развитие псевдокист,
в) периневральное воспаление
3. Внепанкреатические осложнения:
а) стеноз дистального отдела холедоха,
б) стеноз нисходящего отдела ДПК
4. Давление на нервные сплетения увеличенной и воспаленной ПЖ
5. Наличие и обострение сопутствующих заболеваний.
II. - Внешнесекреторная недостаточность ПЖ приводит к нарушению процессов кишечного пищеварения и всасывания, к развитию дисбактериоза кишечника. В результате у больных появляются поносы, стеаторея, падения массы тела, боли в животе, отрыжка, тошнота, эпизодическая рвота, метеоризм, потеря аппетита, позднее присоединяются симптомы, характерные для гиповитаминоза. Внешнесекреторная недостаточность ПЖ связана со следующими механизмами :
деструкцией ацинарных клеток, в результате чего снижается синтез и секреция панкреатических ферментов,
обструкцией панкреатического протока, нарушающей поступление панкреатического сока в двенадцатиперстную кишку,
снижением секреции бикарбонатов эпителием протоков ПЖ, приводящей к закислению содержимого двенадцатиперстной кишки до рН 4 и ниже, в результате чего происходит денатурация панкреатических ферментов и преципитация желчных кислот. Внешнесекреторная недостаточность ПЖ может усугубляться следующими причинами:
недостаточной активацией ферментов вследствие дефицита энтерокиназы и желчи,
нарушением смешивания ферментов с пищевым химусом, обусловленным моторными расстройствами двенадцатиперстной и тонкой кишки,
разрушением и инактивацией ферментов вследствие избыточного роста микрофлоры в верхних отделах кишечника,
дефицитом пищевого белка с развитием гипоальбуминемии.
( панкреатической секреции на 10% от N). При выраженной стеаторее появляются поносы от 3 до 6 раз в сутки кал кашецеобразный, зловонный, с жирным блеском.
Реже у больных ХП понос водянистый. Их возникновение обусловлено несколькими причинами:
нарушение секреции бикарбонатов
дефицит амилазы
У части больных ХП с экзокринной недостаточностью не наблюдается стеаторея. Это связано с включением в процессе пищеварения желудочной и кишечных липаз.
- Дефицит жирорастворимых витаминов ( А, Д, Е и К ) наблюдается редко, преимущественно у больных с тяжелой и продолжительной стеатореей. Клинические проявления гиповитаминозов полиморфны, у больных появляется склонность к кровоточивости (дефицит витамина К ), адаптации зрения в темноте ( дефицит витамина А ), остеопорозы (дефицит витамина Д ), нарушения перекисного окисления липидов (дефицит витамина Д).Может быть дефицит и витамина В 12.
studfiles.net
Синдромы при панкреатите: основные симптомы поражения поджелудочной
Синдромы при панкреатите включают значительное количество клинических проявлений, объединенных в группы по определенным критериям. Симптомы объединены в зависимости от признаков, затрагивающих определенные системы органов.
Содержание статьи
Патогенез
Термин «панкреатит» определяет патологический процесс в организме человека, при котором поражается внешнесекреторная часть поджелудочной железы с развитием воспаления в ней. По мере прогрессирования заболевания происходит отек межклеточного вещества тканей с увеличением органа в размерах. Это приводит к нарушению оттока секрета в полость двенадцатиперстной кишки с постепенным разрушением клеток и тканей («самопереваривание» пищеварительными ферментами). Компоненты сока поджелудочной железы поступают в кровь.
Следствием таких патогенетических механизмов являются клинические симптомы со стороны различных систем органов, которые были объединены в синдромы:
- диспепсический;
- болевой.
- гемодинамический;
- респираторный.
Болевой синдром и диспепсия при панкреатите практически всегда сопровождают развитие патологического процесса. Изменение показателей гемодинамики и проявления со стороны дыхательной системы могут затруднять диагностику, так как встречаются при значительном количестве различных заболеваний.
Диспепсия

Диспепсический синдром характеризуется вздутием живота
Синдромы поражения поджелудочной железы включают диспепсию, которая характеризуется нарушениями функционального состояния органов пищеварения.
Симптоматика включает несколько распространенных клинических проявлений:
- Метеоризм – повышенное газообразование в кишечнике, которое сопровождается вздутием живота и выраженным ощущением дискомфорта с урчанием.
- Появление неприятного привкуса во рту, что свидетельствует о недостаточном поступлении пищеварительных ферментов в просвет двенадцатиперстной кишки.
- Нарушения стула: он становится полужидким (кашицеобразным), учащается до нескольких раз в сутки. Особенностью, указывающей на нарушение работы поджелудочной железы, является скопление жиров в кале, вследствие чего стул плохо смывается водой со стенок унитаза.
- Общая слабость человека, связанная с недостаточным перевариванием и всасыванием питательных соединений. Также воспаление сопровождается развитием синдрома хронической усталости, снижением трудоспособности, депрессией (длительным и выраженным снижением настроения).
Воспаление поджелудочной железы обычно сопровождается сразу несколькими симптомами, которые значительно снижают качество жизни человека.
Боли

Опоясывающая боль — один из очевидных признаков панкреатита
Воспалительный процесс в поджелудочной железе часто сопровождается развитием выраженных болевых ощущений.
Они были выделены в отдельный синдром в связи с наличием ряда характерных особенностей:
- Выраженность боли очень высокая, поэтому на фоне острого воспаления может иметь место болевой шок.
- Болеть обычно начинает резко, после приема жирной, жареной пищи, алкоголя.
- Болевые ощущения имеют опоясывающий характер, они обычно локализуются в нижней части реберной дуги с обеих сторон.
- В зависимости от расположения воспалительного процесса боль может отдавать под левую лопатку, по ходу реберной дуги слева, в нижнюю часть живота и поясницу.
Наличие выраженной боли практически всегда сопровождает острое течение воспалительного процесса в поджелудочной железе. На возможное воспаление поджелудочной железы также указывает то, что боль практически невозможно снять при помощи обычных обезболивающих средств (Нимесил, Кетанов).
Читайте подробнее о применении нимесила при панкреатите.
Изменение показателей гемодинамики
Гемодинамические показатели включают уровень системного артериального давления и частоту сокращение сердца. При панкреатите в кровь поступает значительное количество различных биологически активных соединений (гистамин, серотонин, брадикинины), которые оказывают влияние на функциональное состояние сердечно-сосудистой системы. Поэтому панкреатит практически всегда сопровождается снижением артериального давления, брадикардией (снижением частоты сокращений сердца ниже нормы), а также кровоизлияниями в кожу.
Важно! Тяжелое течение панкреатита может привести к критическому снижению системного артериального давления с полиорганной недостаточностью. Это несет непосредственную угрозу для жизни человека.
Респираторные проявления
Изменения со стороны органов системы дыхания на фоне панкреатита развиваются достаточно редко, обычно в комбинации с другими синдромами. Одышка появляется вследствие скопления жидкой части крови в альвеолах легких. Выраженность бывает различной и зависит от индивидуальных особенностей организма человека.
При хроническом течении
Синдромы при хроническом панкреатите обычно включают только проявления диспепсии. Они выражены меньше, чем при остром течении болезни и характеризуются неустойчивым стулом и вздутием живота. Выраженность проявлений диспепсии меньше при соблюдении диетических рекомендаций. Развитие болевого синдрома указывает на обострение патологического процесса и является основанием для скорейшего обращения к медицинскому специалисту.
lechigastrit.ru
что это за болезнь, симптомы и лечение панкреатита у взрослых
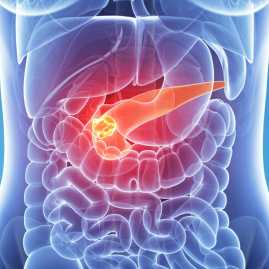
Панкреатит — это заболевание, характеризующееся острым или хроническим воспалением поджелудочной железы. За последние 10 лет он стал встречаться у взрослых в 3 раза, а у подростков в 4 раза чаще, чем раньше.
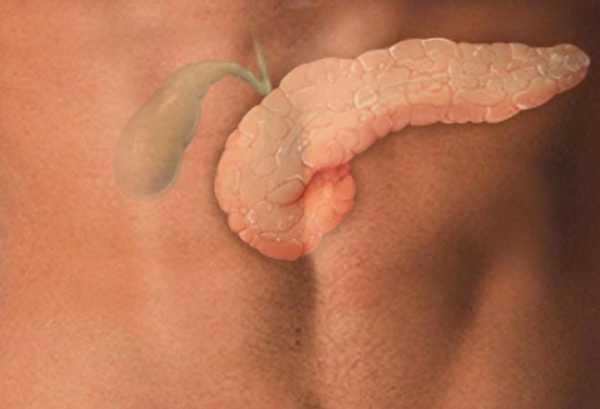
Строение и функции поджелудочной железы
Поджелудочная железа имеет продолговатую форму и располагается ближе к позвоночнику, сзади и чуть ниже желудка. Для удобства в ней различают 3 отдела: головку, тело и хвост (каудальную часть).
Микроскопически в поджелудочной железе различают 2 основных отдела:
- Эндокринная часть — островки Лангерганса, в которых находятся клетки, продуцирующие инсулин и некоторые другие гормоны.
- Экзокринная часть — вырабатывает так газывае6мый панкреатический сок, состоящий из ферментов, необходимых для переваривания белков, жиров и углеводов: липазу, трипсин, амилазу, мальтазу, коллагеназу и т.п. Многие из этих ферментов активизируются уже в 12-перстной кишке, куда они попадают через панкреатический проток. Если же по каким-то причинам выход в кишку перекрывается и ферменты поступают обратно, то начинается саморпереваривание поджелудочной (острый панкреатит) с последующим развитием инсулинозависимого сахарного диабета.
Виды панкреатита
В настоящее время существует достаточно много классификаций панкреатита. По характеру течения различают панкреатит:
- Острый.
- Хронический.
Острый панкреатит у взрослых
Острый панкреатит представляет собой остро протекающее воспаление поджелудочной, в основе которого —гибель клеток железы вследствие самопереваривания вернувшимися обратно ферментами панкреатического сока. Впоследствии может присоединиться гнойная инфекция.
Острый панкреатит является очень серьезным заболеванием, которое несмотря на современное лечение достаточно часто заканчивается смертью пациента: в среднем умирает до 15%, а при деструктивных формах острого панкреатита — до 70%.
Причины
Наиболее часто острый панкреатит развивается в следующих случаях:
- при приеме алкоголя — до 70% всех случаев заболевания (преимущественно у мужчин молодого и зрелого возраста),
- при наличии желчекаменной болезни — до 25% или 30% (чаще у женщин),
- операции на желудке или других органах брюшной полости — около 4% или немногим более.
Единичные случаи развития острого панкреатита наблюдаются вследствие:
- травм,
- вирусных инфекций (например, при паротите у детей и молодежи),
- аллергии,
- язвенной болезни ДПК и других заболеваний желудочно-дуоденальной области,
- отравлений солями тяжелых металлов, лакокрасочными материалами, некоторыми медицинскими препаратами или другими веществами,
- врожденных аномалий строения поджелудочной.
В целом острый панкреатит наиболее часто встречается после 30 лет и у женщин.
Классификация
Как правило, различают острый панкреатит:
- Интерстициальный (отечный).
- Панкреонекроз:
2.1. Стерильный:
- ограниченный или распространенный,
- геморрагический, жировой, смешанный.
2.2. Инфицированный.
Осложнения
Осложнения острого панкреатита многочисленны, среди которых наиболее распространенными и серьезными являются:
1. Местные осложнения:
- образование инфильтрата вокруг поджелудочной железы,
- асептическая или септическая флегмона забрюшинной клетчатки, например, тазовой, вокруг почек и т.д.,
- воспаление брюшины вследствие действия панкреатического сока или присоединения инфекции (абактериальный, а также фиброзно-гнойный перитонит),
- образование псевдокист, которые также могут быть инфицированы,
- кровотечения в полость брюшины или кишечника,
- панкреатогенный абсцесс с локализацией в забрюшинной клетчатке,
- возникновение различных панкреатических свищей: желудочных, кишечных.
2. Осложнения общего характера:
- развитие панкреатогенного шока,
- развитие сахарного диабета,
- возникновение синдрома полиорганной недостаточности,
- смерть пациента.
Особенности течения заболевания
Различают 4 основные стадии острого панкреатита:
1) Ранняя стадия (первые 5–7 суток). В этот период развиваются:
- отек и гибель клеток поджелудочной железы,
- асептическое воспаление прилежащих к железе органов, брюшины,
- отравление организма всосавшимися продуктами распада поджелудочной железы с последующим поражением отдаленных органов: например, головного мозга, почек, сердца и легких (на этом этапе возможна гибель пациента из-за его тяжелого состояния).
2) Реактивный период (вторая неделя от начала острого панкреатита). На этой стадии чаще всего наблюдаются:
- образование плотного панкреатического инфильтрата,
- лихорадка,
- возникновение острых язв желудка,
- желтуха.
3) Стадия гнойных осложнений (присоединяется с конца второй недели от начала заболевания). На этом этапе имеет место следующее:
- образование флегмон, абсцессов, гнойных затеков в другие органы, свищей,
- внутренние кровотечения,
- заражение крови (сепсис).
4) Восстановительный период:
- легкое течение панкреатита — восстановление за 2–3 недели, осложнения не наблюдаются;
- средней степени тяжести — инфильтрат рассасывается за 1–2 месяца, приблизительно в половине случаев панкреатит переходит в хроническую форму;
- тяжелый панкреатит на данном этапе обязательно проходит 2 фазы:
а) фаза истощения — снижение общего иммунитета и ухудшение заживления тканей, например: выпадение волос, пролежни, инфекционные заболевания, тромбофлебиты, депрессия, астенический синдром;
б) фаза восстановления — развитие кисты поджелудочной железы, развитие сахарного диабета или хронического панкреатита.
Симптомы острого панкреатита у взрослых
Симптомы острого панкреатита зависят от стадии процесса, а также степени тяжести заболевания. Рассмотрим некоторые из них:
1. Панкреатическая колика. Это острая боль в первые 3 дня имеет «опоясывающий» характер и ощущается в верхнем отделе живота, которая может отдавать в левую ключицу или обе лопатки, задние отделы нижних ребер слева. Постепенно интенсивность болей снижается, они становятся тупыми и длятся около 1 недели.
2. Рвота. При остром панкреатите она многократная, мучительная, облегчения не приносит. Может возникать в начале заболевания вместе с панкреатической коликой, так и на более поздних стадиях.
3. Учащенное сердцебиение. Возникает вследствие общей интоксикации организма на более поздних стадиях.
4. Повышение температуры. Как правило, наблюдается с 3-го дня заболевания, хотя в некоторых случаях может возникнуть и раньше. В целом наблюдается следующая закономерность: чем выше температура, тем наблюдается более сильное поражение поджелудочной железы.
5. Вздутие живота. Отмечается в начальный период, может сочетаться с задержкой стула, скоплением газов или являться признаком развития перитонита на более поздних стадиях.
6. Образование инфильтрата. Этот симптом может определить врач при осмотре и пальпации живота, в среднем начиная с 5-го дня заболевания.
7. Изменения в общем анализе крови:
- Сгущение крови — увеличение гемоглобина до 150 г/л, количества эритроцитов, уменьшение СОЭ до 1–3 мм/ч.
- На более поздних стадиях — картина воспаления: СОЭ увеличивается, лейкоцитоз.
- В случае тяжелых осложнений — снижение гемоглобина, лимфоцитов и лейкоцитов крови.
8. Общий анализ мочи:
- При легких формах изменения в моче не наблюдаются.
- Увеличение диастазы мочи от 160 мл/(мгс) и выше в начальном периоде заболевания.
- При поражении почек: сахар в моче, появление белка, эритроцитов, цилиндров и почечного эпителия.
9. Биохимия крови:
- Увеличение концентрации панкреатических ферментов — трипсина, амилазы, липазы.
- Повышение сахара крови, билирубина, концентрации мочевины.
Диагностика
 Диагноз острого панкреатита устанавливает хирург на основании данных:
Диагноз острого панкреатита устанавливает хирург на основании данных:
- осмотра и беседы с пациентом,
- лабораторных анализов крови, мочи,
- УЗИ поджелудочной железы.
В случае необходимости врачом могут быть назначены:
- ФГДС,
- диагностическая пункция брюшной стенки,
- лапароскопия,
- МРТ или КТ,
- рентгенография легких, желудка и т.п.
В целом при остром панкреатите необходимо максимально быстро выявить возможные осложнения, а затем их устранить, чтобы минимизировать усугубление патологического процесса.
Лечение острого панкреатита
Пациенты, страдающие острым панкреатитом, подлежат немедленной госпитализации в хирургическое или реанимационное отделение, в котором их обследуют в ургентном порядке и назначают соответствующее лечение.
В настоящее время лечение строится на основании следующих принципов:
1. Легкие степени острого панкреатита требуют лечения в меньшем объеме, чем тяжелые его формы.
2. Чем раньше начато лечение, тем лучше результаты и меньше осложнений (это касается и среднетяжелых, тяжелых форм).
3. Диета:
- абсолютный голод на первые 3–5 дней,
- обильное питье щелочной воды без газов до 2 л ежедневно — со 2-х суток,
- по окончании голода — жидкие каши,
- постепенное расширение диеты.

В целом питание при остром панкреатите должно быть малыми порциями, однако с высокой концентрацией полезных веществ. Обычно разрешается в сутки:
- 200 г творога ,
- 10–50 мл сливок,
- паровые котлеты,
- 1–2 банана,
- йогурт,
- нежирная отварная рыба,
- некрепкий бульон,
- сыр,
- булочка с маслом.
Исключается:
- сырые овощи,
- цельное молоко,
- жареное,
- пряное, острое,
- крепкий бульон, кофе,
- кислый кефир,
- яйца,
- колбаса,
- алкоголь.
Данная диета соблюдается не менее 3 месяцев, а в случае тяжелого панкреатита — до 1 года.
1. В зависимости от стадии заболевания:
- Ранний период — детоксикация, гемосорбция, плазмаферез, «промывание» почек, кишечника и брюшины методом диализа.
- Период инфекционных осложнений — оперативное вмешательство.
2. Лекарственные препараты:
- снижающие выработку гормонов поджелудочной железой (платифиллин, атропин),
- тормозящие функцию поджелудочной (фторурацил, рибонуклеаза),
- антиферментны (гордокс, контрикал),
- прочие: даларгин, соматостатин, антибиотики и некоторые другие средства.
После выписки из стационара пациент наблюдается у гастроэнтеролога и лечение заключается в профилактике рецидива острого панкреатита или обострения хронического.
Профилактика
Во многих случаях развитие острого панкреатита можно избежать. Для этого необходимо:
- Не переедать.
- Не употреблять алкоголь.
- Своевременно лечить желчекаменную болезнь (удалить желчный пузырь).
- Не употреблять продукты и лекарственные средства сомнительного качества.
- Не злоупотреблять медикаментозным лечением.
- Вести здоровый образ жизни.
Хронический панкреатит
Хронический панкреатит характеризуется наличием постоянного или возникновением периодического воспаления поджелудочной железы, которое постепенно приводит к развитию функциональной недостаточности данного органа.
Хронический панкреатит может протекать практически бессимптомно, а также под маской различных других заболеваний, например: хронического холецистита, дискинезии желчевыводящих путей, язвенной болезни и т.д.
Причины
1. Алкоголь. Это лидирующий фактор в развитии панкреатита. Коварен тем, что в большинстве случаев к возникновению заболевания приводит не сразу, а спустя несколько лет регулярного его употребления (от 8 до 18 лет). Для этого достаточно употреблять всего лишь по 1 пол-литровой бутылке слабоалкогольного пива ежедневно.
2. Желчекаменная болезнь. Хотя это заболевание чаще всего вызывает острый панкреатит, однако в некоторых случаях имеет место развитие и хронических форм заболевания.
3. Старческий и юношеский идиопатический панкреатит. В данном случае причина неизвестна. Юношеская форма такого панкреатита часто сопровождается болью, сахарным диабетом и внешнесекреторной недостаточностью поджелудочной железы. Старческая форма характеризуется наличием кальцинатов в поджелудочной, а также сахарным диабетом и стеатореей (жирным калом), однако боль при этом не характерна.
4. Недостаточность некоторых микроэлементов, скудное питание (например, тропический панкреатит).
5. Патология так называемого сфинктера Одди.
6. Некоторые лекарственные препараты, например:
- азатиоприн,
- НПВС,
- метронидазол,
- кортикостероиды,
- сульфаниламиды,
- парацетамол,
- эстрогены,
- тетрациклин,
- сульфасалазин,
- фуросемид,
- гипотиазид.
7. Повышенное содержание липидов в крови, особенно триглицеридов.
8. Наследственность и некоторые генетические заболевания:
- гемохроматоз,
- муковисцидоз и некоторые другие.
9. Ишемическое поражение поджелудочной. Наблюдается при резко выраженном атеросклерозе соответствующих сосудов.
10. Вирусные инфекции. Например, при гепатите или инфекционном паротите.
11. Курение.
12. Повышенное содержание кальция в крови.
Классификация
По преобладающей причине развития воспаления различают хронический панкреатит:
- токсико-метаболический (в том числе алкогольный),
- идиопатический,
- наследственный,
- аутоиммунный,
- рецидивирующий,
- обструктивный.
А также:
- первичный,
- вторичный.
Осложнения
Наиболее распространенными осложнениями хронического панкреатита являются следующие:
- нарушение оттока желчи,
- развитие портальной гипертензии,
- присоединение инфекции (абсцесс, паранефрит и т.п.),
- кровотечения,
- сахарный диабет.
Как развивается болезнь?
Как правило, с течением времени происходит усугубление изменений в ткани поджелудочной железы, что находит отражение в следующих стадиях заболевания:
- Начальная стадия. Длится около 10 лет, характеризуется чередованием периодов обострения и ремиссии. В типичной ситуации ведущий симптом — различная по интенсивности и месторасположению боль, а также диспепсический синдром, который исчезает по мере лечения.
- Вторая стадия. Спустя 10 лет после начала хронического панкреатита на первый план выходят признаки внешнесекреторной недостаточности поджелудочной железы, а боль постепенно стихает.
- Стадия развития осложнений. Помимо развития осложнений, для этой стадии присущи изменения в локализации, интенсивности болевого синдрома, устойчивый диспепсический синдром.
Симптомы хронического панкреатита у взрослых
Хронический панкреатит может некоторое время протекать бессимптомно или маскироваться под другие заболевания органов брюшной полости.

В данном случае точный диагноз может поставить лишь врач.
Основные симптомы классического хронического панкреатита следующие:
1. Боль в животе. Она без четкой локализации, иррадиирует в спину, может быть опоясывающей:
- при частичной или полной закупорке просвета протока — возникает после еды, приступообразная, купируется панкреатином или антисекреторными препаратами;
- в результате воспаления — не зависит от приема пищи, иррадиация от эпигастрия в область спины, проходят после приема анальгетиков;
- из-за дефицита ферментов поджелудочной железы — боли преимущественно распирающего характера, связаны с повышенным газообразованием.
2. Признаки внешнесекреторной (экзокринной) недостаточности. Она развивается вследствие нарушения пищеварения и всасывания необходимых веществ из кишечника. Для нее характерны:
- расстройства стула (до 6 раз в сутки),
- зловонный, жирный кал (стеаторея),
- тошнота, рвота,
- похудание,
- вздутие живота, метеоризм,
- урчание в животе, отрыжка,
- симптомы дефицита различных минералов и витаминов.
3. Интоксикационный синдром. В данном случае появляются:
- общая слабость,
- снижение аппетита,
- тахикардия,
- повышение температуры,
- снижение артериального давления.
4. Биллиарная гипертензия. Основные характеристики синдрома:
- механическая желтуха,
- на УЗИ: увеличение головки поджелудочной, сдавление холедоха.
5. Эндокринные нарушения. Встречаются у 1/3 пациентов:
- кетоацидоз,
- сахарный диабет,
- склонность к гипогликемии.
При хроническом панкреатите может наблюдаться симптом Тужилина — появление ярко-красных пятен в области живота, спины, груди, которые представляют собой аневризмы и не исчезают при надавливании.
Диагностика
На первом этапе для постановки и уточнения диагноза необходимо обратиться к гастроэнтерологу. Он побеседует с пациентом, проведет его осмотр и назначит некоторые виды дополнительного лабораторно-инструментального обследования, например:
- УЗИ поджелудочной железы. Позволяет определить размеры, плотность и структуру органа, выявить псевдокисты, кальцинаты и прочие образования.
- Эндоскопическая ультрасонография. Датчик помещают не на переднюю брюшную стенку, а в пищевод, желудок и 12-перстную кишку.
- Компьютерная томография. Назначается в случае плохой видимости железы на УЗИ.
- МРТ. Хорошо визуализирует протоки поджелудочной.
- Рентгенографические методы: выявление кальцинатов в зоне расположения органа.
Из лабораторных методов обычно назначаются:
- Общий анализ крови: могут наблюдаться ускорение СОЭ, анемия, лейкоцитоз.
- Амилаза в крови, моче: повышенное содержание.
- Эластаза 1 в кале. Определяется методом ИФА и является «золотым стандартом» для выявления панкреатита.
- Определение толерантности к глюкозе, определение уровня сахара в крови.
- Копрограмма: повышенное содержание жира (стеаторея) и непереваренных мышечных волокон (креаторея).
- Тесты, например: бентирамидный, тест Лунда, секретин-панкреозиминовый, йодолиполовый, флюоресцеин-дилауратный и т.п.
Лечение хронического панкреатита
Во время обострения хронического панкреатита
1. Голодание. Чем интенсивнее боль, тем длительнее должен быть период голодания.

Для поддержания сил пациента в эти дни ему назначают дополнительное парентеральное питание. По мере стихания болевого синдрома разрешается дробное питание малыми порциями, с ограничением жиров.
2. Холод. Если положить пузырь со льдом на область проекции поджелудочной, то секреция ферментов немного снизится.
3. Лекарственные препараты:
- Снижение выработки ферментов — соматостатин, октреотид.
- Антацидные на 2–3 недели — ранитидин, омепразол, фамотидин.
- Ферменты (начинают принимать после прекращения голода) — мезим-форте, панкреатин. Препараты, содержащие желчь, при обострении хронического панкреатита запрещены (например, фестал, энзистал, дигестал).
- Анальгетики и спазмолитики — анальгин, новокаин, эуфиллин, нитроглицерин, атропин, различные «литические коктейли» и др.
- Ингибиторы протеолитических ферментов — контрикал, гордокс, метилурацил, аминокапроновая кислота (в зарубежной медицине могут не использоваться).
- Прокинетики для уменьшения тошноты — церукал, мотилиум.
- Антибиотики в случае инфекционных осложнений — цефалоспорины, пенициллины, карбенициллины, аминогликозиды, фторхинолоны.
Стадия ремиссии
Вне обострения на первый план среди лечебных мероприятий выступает соблюдение диеты. Рекомендации при хроническом панкреатите в стадии ремиссии следующие:
- Полный отказ от алкоголя в любом виде.
- Дробное питание малыми порциями 5–6 раз в сутки.
- Запрещаются: маринады, крепкие бульоны, жареная, острая пища, специи, газированные напитки, кофе, чай.
- Повышенное количество белков: нежирные сорта мяса и рыбы, нежирный творог, неострый сыр.
- Ограничение животных жиров, а также рафинированных углеводов.
Пища должна подаваться в теплом виде.
Если у пациента наблюдаются похудание, периодические поносы, снижение аппетита, то назначают заместительную терапию следующими препаратами:
- мезим-форте,
- креон,
- пангрол и т.п.
Считается, что ферменты назначены в достаточном количестве, если стул урежается до 3 раз в сутки, уменьшаются явления метеоризма, происходит увеличение массы тела.
Оперативное лечение
В некоторых случаях хронический панкреатит у взрослых лечится оперативно:
- при некупируемой боли,
- развитии осложнений (например, возникновение кровотечения)
- в случае подозрения на рак.
Основными типами операций являются:
- частичная резекция поджелудочной,
- дренирующие операции, позволяющие снизить давление в протоках,
- пересечение некоторых нервных стволов при сильных, неподдающихся лечению болях
Физиолечение
- Электрофорез с новокаином или магнезией.
- Диадинамик.
- УЗ-терапия.
- СМТ-терапия
Профилактика
Предупредить развитие хронического панкреатита помогут следующие рекомендации:
- Отказ от курения, алкоголя.
- Правильный режим питания (небольшими объемами, дробный).
- Употребление натуральной, здоровой пищи.
- Своевременное лечение заболеваний печени, 12-перстной кишки, желудка.
Особенности панкреатита у беременных
К сожалению, хронический панкреатит может обостриться во время беременности. Это связано с некоторыми особенностями общего состояния и поведения беременных женщин:
- Желчекаменная болезнь.
- Изменения стереотипа питания.
- Гипертриглицеридемия и гиперлипидемия (повышение триглицеридов и липидов в крови).
- Гиперпаратиреоз (нарушение обмена кальция).
- Алкоголизм, курение.
- Особенности поведения беременной женщины.
- Нарушение моторики органов пищеварения.
- Снижение физической активности.
На обострение панкреатита у беременных могут указать следующие симптомы:
- Многократная рвота в первой половине беременности до 17–22 недели.
- Появление признаков диспепсии после 12 недель беременности.
Остальные признаки похожи на таковые при обычном обострении панкреатита.
Основные симптомы хронического панкреатита у беременных
- Боли в эпигастрии.
- Тошнота, рвота.
- Плохой аппетит.
- Снижение настроения.
- Бессонница.
- Желтушность кожи и склер.
- Головная боль.
- Замедление сердцебиений.
- Снижение артериального давления.
- Повышение температуры.
- Метеоризм и вздутие живота.
Лечение беременных с хроническим панкреатитом лечат по стандартным схемам, но назначают только те препараты, которые не противопоказаны при беременности.
bezboleznej.ru
Симптомы панкреатита по авторам: варианты потсановки диагноза
Панкреатит – распространенное и опасное заболевание, прогноз во многом зависит от корректной и своевременной диагностики. Сейчас к услугам пациентов и лечащих врачей разнообразная диагностическая аппаратура, позволяющая получить максимально точное представление о состоянии органов пищеварительной системы.
Не так давно врач мог полагаться исключительно на свои пальцы и знание анатомии человека. Важно было выделить и зафиксировать самые типичные обнаруженные симптомы. Для того чтобы коллеги легче ориентировались, медики давали наиболее характерным свои имена. Таким образом, выделили основные симптомы панкреатита по авторам.
Зная основные именные признаки заболевания, можно не просто правильно провести диагностику – значительно легче определить форму и стадию, без использования специального оборудования.
Содержание статьи
Мюсси-Георгиевского или френикус-симптом
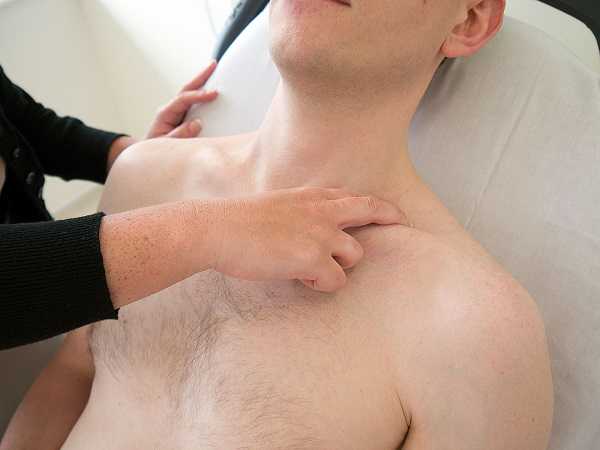 Обнаруживается, если развивается острый холецистит или панкреатит. Врачу следует указательным пальцем нажать на участок между сосцевидных отростков мышц грудинного отдела и ключицы. При остром воспалении поджелудочной железы пациент даже при аккуратном нажатии ощутит резкую боль в области подреберья с правой стороны. Обусловлена такая реакция раздражением сплетений нервных волокон, связанных с органами брюшной полости.
Обнаруживается, если развивается острый холецистит или панкреатит. Врачу следует указательным пальцем нажать на участок между сосцевидных отростков мышц грудинного отдела и ключицы. При остром воспалении поджелудочной железы пациент даже при аккуратном нажатии ощутит резкую боль в области подреберья с правой стороны. Обусловлена такая реакция раздражением сплетений нервных волокон, связанных с органами брюшной полости.Симптом Кача
Возникает при панкреатите хронического течения. Боли ощущаются при прощупывании поперечных отростков с 8 по 11 позвонков грудного отдела. Если развивается панкреатит паренхиматозный, наблюдается гиперчувствительность кожных покровов вокруг 8-го грудного позвонка слева.
Симптом Керте
Проявляется болевыми ощущениями в верхней части передней стенки брюшины на пять сантиметров выше пупка. В 60% случаев острого приступа больные жалуются на резкую боль в этом участке при нажатии, такой признак считается одним из самых достоверных. Важный момент: мышечные ткани над этим участком напряжены. Объясняется это защитной реакцией организма, пытающегося посредством сокращения мышц защитить болезненную зону от внешнего воздействия.
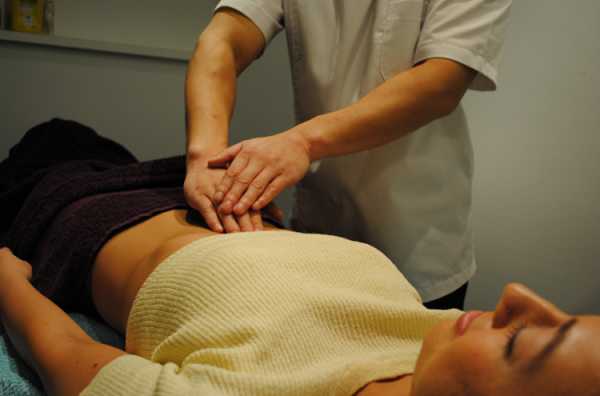
Симптом Воскресенского
Если поджелудочная железа не воспалена, ее функции не нарушены, при пальпации она не обнаруживается. Специалист при исследовании передней брюшной стенки ощущает только пульсацию аорты у пациентов нормального телосложения, без значительных жировых отложений на животе. Аорта – крупный сосуд, расположенный параллельно позвоночнику. Если пространство между позвоночником и передней стенкой брюшной полости не заполнено, то пульсация ощущается очень хорошо. Но когда поджелудочная железа увеличена, то пульсация аорты ощущаться не будет из-за отека воспаленного органа и тканей вокруг. Симптом Воскресенского часто используется работниками «скорой помощи». Если все признаки говорят об обострении панкреатита и при пальпации пульсация аорты не улавливается – диагноз считается подтвержденным.
Симптом не срабатывает при обследовании тучных особ с обширными отложениями подкожного жира. В этом случае пульсацию аорты обнаружить даже у здорового человека затруднительно. Потому для диагностирования острого панкреатита следует применять другие методы.
Симптом Мейо-Робсона
Наблюдается в 45% случаев при обострении. Болевые ощущения возникают, если нажать на участок реберно-позвоночного угла слева. Этот участок — проекция хвостовой части поджелудочной железы. Вторая точка, названная именами Мейо-Робинсона, располагается на передней брюшной стенке. Чтобы отыскать ее, следует провести условную линию от пупа к центру дуги левого ребра. Если поджелудочная железа воспалена, то примерно на середине этой линии при надавливании пациент будет жаловаться на болевые ощущения. Но симптом будет отрицательным, если поражены головка или тело поджелудочной железы, а не хвостовой участок.
Симптом Грея Тернера
Острый панкреатит может развиваться в геморрагической форме. В этом случае при обострении заболевания по бокам корпуса пациента могут появляться синяки, по виду напоминающие следы от ударов тупым предметом.
Данный симптом не считается объективным методом диагностики, обязательно нужно исключить внутренние травмы.
Симптом Раздольского
Не эффективен как метод диагностики при хронической или вялотекущей форме заболевания. Если же болезнь обостряется, при простукивании участка проекции поджелудочной железы на передней стенке брюшины пациент жалуется на нестерпимые боли. Болевые ощущения объясняются раздражением воспаленных тканей, симптом вызывается выбросом большого количества ферментов поджелудочной железы.
Симптом Мондора
При обострении панкреатита в тяжелой форме страдать начинают капилляры. Проявляется это образованием цианотичных пятен на лице и корпусе пациента. Чем сильнее поражается поджелудочная железа, тем больше появляется гематом, часто симптом сопровождается сильными болями под ребрами. Тревожным сигналом является цианоз лица. Это говорит о масштабном поражении тканей поджелудочной железы, если выполнить ультразвуковое исследование органа, обнаруживаются обширные некротические поражения.
Больной с такими признаками острого панкреатита должен быть немедленно госпитализирован и доставлен в палату интенсивной терапии.
Симптом Гротта
При прощупывания участка слева от пупка, там, где проецируется поджелудочная железа, обнаруживаются изменения подкожной жировой клетчатки, – она увеличивается в объеме при развитии воспаления.
Симптомы Холстеда и Куллена
Если развивается панкреатит острой, деструктивной формы, под воздействием ферментов поражаются капилляры. Проявляется это синюшными пятнами на коже живота. Располагаться они могут произвольно, нередки случаи, когда кровоподтеки повторяют контур поджелудочной железы. Такие признаки патологии описал американский хирург Холстед, его поддержал Куллен, отметив, что преимущественно синяки образуются в зоне вокруг пупка.
Знание основных именных симптомов воспаления поджелудочной железы позволяет провести качественную и достоверную диагностику даже в экстренной ситуации и сразу же определить дальнейшие действия.
От оперативности оказания первой помощи зачастую зависит жизнь пациента при обострении панкреатита. Чем быстрее оказывается необходимая помощь, тем меньше будут некротические поражения поджелудочной железы и тем успешнее пройдет дальнейшее лечение.
lechigastrit.ru
Симптомы по авторам при панкреатите: Мейо Робсона, Керте, Воскресенского
Многих пациентов интересует, как определяются симптомы по авторам при панкреатите. Панкреатит — заболевание, характеризующееся воспалением поджелудочной железы. Клинически проявляется болью опоясывающего характера в области живота и повторяющейся рвотой, которая не приносит облегчения.
По каким симптомам определяют панкреатит
Учитывая симптоматику, работники скорой помощи нередко путают панкреатит с отравлением, гастритом и аппендицитом. После доставки больного в стационар, более тщательного сбора анамнеза и проведения анализов врач определяет панкреатит.
Для точной постановки диагноза проводятся следующие методы обследования пациента:
- Сбор анамнеза. Врач выясняет, где, как, когда начало болеть, имеется ли нарушение общего самочувствия.
- Визуальный осмотр. Оценивается состояние кожных покровов, осматривается язык пациента.
- Анализ общего состояния больного: измерение температуры тела и артериального давления, пальпация, аускультация и перкуссия. При этом применяются различные методы — симптомы. Мэйо-Робсона, Раздольского и др.).
- Лабораторный — общий и биохимический анализы крови, оценка водного и электролитного баланса крови, общий анализ мочи.
- Инструментальный — УЗИ, рентгенологическое исследование, компьютерная томография, ФГДС, лапароскопия.
Симптомы воспаления поджелудочной железы по авторам
Также врач определяет симптомы панкреатита по авторам. Тщательное обследование больного на начальных этапах помогает избежать инвазивных (проникающих) тестов.
Основные симптомы острого панкреатита при объективном обследовании включают несколько методик. Среди них:
- Симптом Воскресенского, его еще называют симптомом «рубашки». Врач производит скользящее движение сверху вниз по направлению к области проекции поджелудочной железы на выдохе больного. По окончании движения пациент отмечает усиление болезненности в данной области. Признак является положительным. Симптом «рубашки», также определяется при остром аппендиците, поэтому опираться только на один этот метод нельзя.
- Симптом Мейо-Робсона при панкреатите. Слева в реберно-позвоночном углу или в области над поджелудочной железой, пациент отмечает сильную болезненность. Доктор методом пальпации нащупывает точку Мейо-Робсона, чуть надавливая на нее. При этом человек отмечает усиление болей.
- Симптом Щеткина-Блюмберга. Врач медленно нажимает рукой на брюшную стенку пациента и резко убирает ее. Следствием является резкая боль в области воздействия, вызванная раздражением брюшины.
- Симптом Керте. Усиление боли и напряжение мышц во время поверхностной пальпации в области выше пупка (примерно на 4-5 пальцев) по срединной линии живота.
- Признак Раздольского. Во время постукивания над воспаленной железой пациент отмечает усиление болей. Это обусловлено перитонитом. Симптом Раздольского положителен при остром панкреатите.
- Признак Кача. При попытке пальпации над областью хвоста поджелудочной железы пациент испытывает сильную боль. Чаще симптом положителен во время обострения хронического панкреатита.
При выявлении сотрудниками скорой медицинской помощи одного из вышеперечисленных признаков и симптомов больной должен быть сразу госпитализирован в стационар для подтверждения диагноза и дальнейшего лечения.
Также существуют дополнительные признаки панкреатита. Наиболее часто применяемыми в практике являются следующие симптомы:
- Куллена — характеризуется появлением синюшности в области пупка пациента. Это свидетельствует о «пропитке» близлежащих тканей продуктами распада воспаленной железы.
- Мондора — характеризуется тем, что у пациента, совместно с болями в животе, рвотой и признаками раздражения брюшной стенки, отмечается цианоз лица, возникают пятна синего и фиолетового цветов на теле. Это говорит о попадании продуктов распада железы в кровоток и, как следствие, поражаются более отдаленные ткани.
- Лагерлефа — провоцирует общий цианоз лица и конечностей.
- Тужилина — при первичном осмотре отмечается наличие ангиом на лице (разрастание кровеносных сосудов под кожей). Визуально определяется наличие подкожных багровых точек диаметром до 5 мм.
- Гюллена — проявляется тем, что у пациента возникает желтушность в области пупка.
- Гротта — характеризуется гипотрофическими изменениями в области проекции воспаленной железы.
- Георгиевского-Мюсси — человек испытывает резкую острую боль в области правого подреберья при надавливании пальцем в ямку кивательной мышцы. Обусловлено это иррадиацией по нервным ветвям диафрагмы.
- Дежардена — при надавливании на область, находящуюся на 4-6 см от пупка в сторону подмышечной впадины (в точке Дежардена), определяется болезненность. Данный симптом в 75% случаев положителен при воспалении поджелудочной железы.
- Губергрица-Скульского — болезненность при пальпации в проекции линии, соединяющей хвостовую часть с головкой поджелудочного пузыря.
- Шоффара — усиление болезненности в проекции головки воспаленной железы (зона Шоффара) при нажатии.
Если большинство симптомов подтвердилось, то проводится дополнительное лабораторное и инструментальное неинвазивное обследование. При необходимости назначается более глубокое тестирование путем проникновения. В таких случаях при подтверждении диагноза осуществляется лечение хирургическим путем. Если обошлось без инвазивного вмешательства, то дальнейшая тактика терапии зависит от степени тяжести заболевания.
medicalok.ru