Симптомы и лечение периферической нейропатии нижних конечностей. Периферическая полинейропатия
Периферическая нейропатия - Симптомы, причины, лечение, диагностика, лекарства, осложнения, признаки заболевания
Периферическая нейропатия — это заболевание, при котором происходит повреждение периферических нервов. Симптомы периферической нейропатии включают слабость, онемение, покалывание или боль в руках, нижних конечностях и других частях тела.
При небольшом повреждении больной может испытывать острое жжение, а серьезные поражения способны приводить к нарушению равновесия или слабости мышц. Может быть поражен единственный нерв, как при синдроме карпального туннеля, или многие нервы, как при синдроме Гийена-Барре.
Периферическая нервная система представляет собой сеть нервов, которая необходима для движения (двигательные нервы) и восприятия ощущений (сенсорные нервы). Эта сеть доходит до всех частей тела и связывается с центральной нервной системой в области стволовой части мозга, а также вдоль всего спинного мозга.
Периферические нервы обеспечивают связь между головным мозгом и органами, кровеносными сосудами, мышцами и кожей. Команды головного мозга передаются к мышцам по двигательным нервам, а информация поставляется в мозг по сенсорным нервам.
Повреждение периферических нервов способно прервать связь между обслуживаемой ими областью и головным мозгом. Это может нарушить способность сокращать мышцы или ощущать нормальные чувства в пораженной области, или то и другое одновременно. Поврежденный нерв может вызывать ощущение покалывания, жжения и другие болевые ощущения в этой области.
Периферическая нейропатия может быть результатом травмы, инфекции, нарушений метаболизма, вызвана наследственными факторами или действием токсинов. Наиболее частыми причинами заболевания являются диабет и алкоголизм.
В большинстве случаев удается достичь облегчения симптомов, особенно при успешном лечении заболевания, вызвавшего нейропатию. Лекарства помогают в борьбе с болями.
Симптомы
Симптомы и признаки заболевания включают:
- Покалывание, онемение в руках или ступнях;
- Неустойчивость или отсутствие координации;
- Слабость и боль в руках и ступнях.
Симптомы и признаки периферической нейропатии обычно развиваются в течение нескольких месяцев, но в некоторых случаях, например, при отравлении мышьяком, она может начаться внезапно.
Обычно начинается покалывание (парестезия) в пальцах и пальцевых подушечках ног, после чего это ощущение распространяется вверх. Иногда парестезия появляется в кистях рук и распространяется по рукам. То же может происходить и с онемением. Кожа становится более чувствительной, и даже самое легкое прикосновение способно причинить боль.
При некоторых формах заболевания сначала может появиться слабость, которая иногда бывает более заметной, чем сенсорные признаки и симптомы.
Причины
Причин периферической нейропатии может быть много. Наиболее частые причины заболевания включают:
- Диабет. При диабете симптомы периферической нейропатии могут проявиться после многих лет течения болезни. При плохо контролируемом диабете признаки и симптомы иногда проявляются раньше.
- Алкоголизм. Среди алкоголиков нейропатия бывает связана с неадекватной диетой, особенно при дефиците витамина тиамина.
Повышение риска развития периферической нейропатии может отмечаться при пернициозной анемии, которая отмечается при недостатке витамина В12.
Среди других причин заболевания можно назвать травматическое повреждение, сдавливание или повреждение нерва при аутоиммунных заболеваниях, например, при волчанке или ревматоидном артрите. Некоторые заболевании печени, почек и щитовидной железы также иногда приводят к поражению периферических нервов.
Микроорганизмы могут атаковать нервы и приводить к их повреждению. Токсические вещества, в том числе тяжелые металлы (свинец, ртуть, мышьяк), окись углерода, органические растворители и некоторые лекарства, особенно противоопухолевые, также могут повреждать периферические нервы.
Диагностика
Периферические нейропатии могут быть результатом различных заболеваний и состояний, поэтому истинную причину каждого нарушения бывает трудно или невозможно установить. Врач начинает диагностику с того, что задает целый ряд вопросов о признаках и симптомах, о принимаемых лекарствах, недавних вирусных заболеваниях, потреблении алкоголя, возможных контактах с ядами и о наличии подобных признаков и симптомов у членов семьи или сотрудников.
За опросом может последовать физическое и неврологическое обследование. Возможные диагностические тесты будут зависеть от ответов на вопросы и результатов обследования. К их числу относятся анализы крови и мочи, рентгенография грудной клетки, метаболические тесты, функциональные пробы щитовидной железы, электромиография, спинномозговая пункция или биопсия нерва, при которой извлекается небольшой фрагмент нерва для микроскопического исследования.
Осложнения
В противоположность нервам центральной нервной системы периферические нервы способны к регенерации. При некоторых заболеваниях происходит выздоровление, но если причина не устранена, признаки и симптомы могут возвращаться.
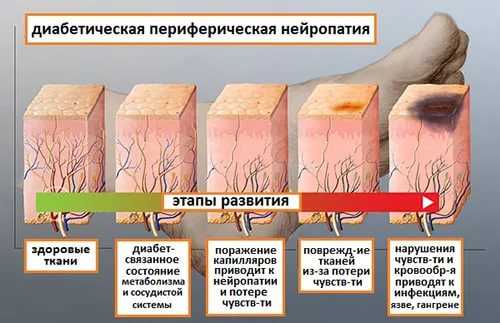
Диабетическая нейропатия может затрагивать многие части тела и вызывать различные осложнения. Например, если повреждаются нервы, связанные с пищеварением, желудок может опорожняться медленно, что может приводить к тошноте, рвоте и вздутию кишечника. При этом возможны частые запоры или диарея. Повреждение нервов ног увеличивает риск связанных с давлением повреждений и, кроме ухудшения кровообращения, иногда приводит к образованию язв кожи и даже к гангрене.
Лечение
При периферической нейропатии терапия направлена на причину заболевания. Это означает тщательный контроль основной болезни, например, регулярные инъекции витамина В12 при пернициозной анемии, поддержание близкого к нормальному уровня глюкозы в крови при диабете или отказ от алкоголя.
Лечебная физкультура позволяет сохранить силу мышц и избавиться от их спазмов. Для улучшения подвижности могут использоваться различные механические приспособления.
Лекарственные препараты способны облегчить болевые симптомы, но большинство из них обладает побочными действиями, особенно при длительном применения. Если Вы регулярно принимаете обезболивающие, обсудите их пользу и возможные побочные действия с врачом.
Лекарства, используемые при нейропатических болях, включают:
- Обезболивающие. При слабых болях обычно помогают такие препараты, как парацетамол, аспирин и ибупрофен. При более сильных болях могут использоваться другие нестероидные противовоспалительные препараты (НПВП). Если Вы принимаете аспирин или другие НПВП долгое время или в больших дозах, у Вас может появиться тошнота, боли в желудке, желудочное кровотечение, язва желудка или проблемы с почками. Риск таких состояний повышается с возрастом, особенно у женщин.
- Трициклические антидепрессанты. Лекарства от депрессии, такие как амитриптилин, нортриптилин, десипрамин и имипрамин, могут помогать при слабой и умеренной боли, включаясь в химические процессы в головном мозге, которые обуславливают чувство боли. К числу обычных побочных действий этих лекарств относятся головокружение, сухость во рту, тошнота, утомляемость, слабость, запоры и увеличение веса. Для снижения этих симптомов сначала могут быть назначены небольшие дозы, со временем дозы повышаются.
- Противосудорожные лекарства. Такие противосудорожные препараты, как габапентин, карбамазепин, фенитоин и другие, более новые средства, часто выписывают для борьбы с пульсирующей или жгучей болью. К побочным действиям этих лекарств могут относиться сонливость и спутанное сознание.
- Другие препараты. Мексилетин, применяемый для лечения сердечной аритмии, иногда помогает при жгучих болях. Побочные действия мексилетина колеблются от головокружения до тошноты, рвоты, дрожи в руках и затруднений при ходьбе. Местно применяемая мазь капсаицин может облегчить боль при связанных с диабетом нейропатиях. Результаты лечения капсаицином могут проявляться через 1-2 недели после его начала, однако единственными возможными побочными действиями бывают легкое покалывание, жжение или небольшое раздражение кожи в месте нанесения мази.
Источники:
- Mayo Clinic. Peripheral neuropathy.
Опубликовано: 12 Февраля, 2017
www.doctorjohn.ru
Периферическая нейропатия - виды, причины, симптомы и лечение болезни
Периферическая нейропатия — результат поражения периферических нервов. Эти структуры отвечают за передачу импульсов от центральной нервной системы к мышцам, коже и органам.
Когда нарушение проявляется впервые, люди чувствуют щекотку и покалывание в подошвах, хотя иногда она стартует с пальцев. По прошествии времени покалывание ширится на ступни и руки.
Болезнь почти всегда проявляется в обеих ногах и руках. Эти чувства могут быть постоянными или появляющимися время от времени. Иногда они почти незаметны, а иной раз сильно тревожат человека.
Нарушение может быть не только вызывать боль, но и влиять на полноту жизни.
Желание упредить боль может принудить человека меньше двигаться, что может сказаться на стандартной активности и общении. Нейропатия может провоцировать тревожность и депрессию, и в общем является крайне нежелательной.
Причины заболевания
Сенсорная, как и моторная периферическая нейропатия в большинстве своем имеют сходные причины:
- травма нерва;
- опухоли;
- отравление;
- нарушения иммунитета;
- нехватка витаминов;
- хронический алкоголизм;
- проблемы с сосудами;
- васкулит;
- заболевания крови;
- сбои обменных процессов;
- эндокринная патология;
- вирусные и бактериальные инфекции;
- синдром Гийена-Барре;
- потребление отдельных лекарственных средств;
- наследственная нейропатия;
- идиопатическая нейропатия.
Классификация нейропатий
Существует множество видов нарушения, которые были определены, каждое с определенным набором признаков, схемой нарастания и прогнозом. Пораженная функция и проявления зависят от типа структур, которые не здоровы:
- двигательные нервы контролируют движения всех мышц посредством сознания;
- сенсорные нервы передают сведения о процессах восприятия;
- пучки вегетативных волокон регулируют действия, которые осуществляются автоматически.
Хотя отдельные нейропатии могут повлиять на все три типа нервов, зачастую происходит нарушение работы одного или двух видов нервов.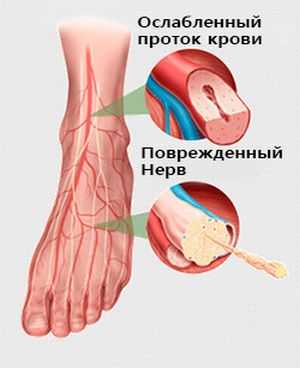
Поэтому, доктора могут использовать понятие, такое как преобладающе моторная нейропатия, преимущественно сенсорная нейропатия и т.д..
Периферическая нейропатия может быть наследственной или приобретенной.
Пострадать может один нерв или все нервы какой-то части тела. Нарушение одного нервного ствола — мононевропатия.
Полинейропатия — множественное повреждение нервов, которое проявляется параличами, нарушением чувствительности. Зачастую это начинается с кистей рук и ступней, без лечения со временем поднимаясь вверх.
Симптомы и признаки периферической нейропатии
Болезнь может сочетаться с нарушением чувствительности, а также работы мышц или органов.
Симптомы проявляются изолированно или в комплексе. А при поражении чувствительных нервов наблюдаются боль, онемение, покалывание, отек и покраснение.
Симптомы периферической нейропатии:
- онемение, отсутствие реакции на боль или температуру;
- усиленная чувствительность к касаниям;
- щекотка, покалывание, жжение;
- сильная боль, спазмы;
- потеря равновесия;
- утрата рефлексов;
- слабость мышц;
- значительные изменения при ходьбе;
- иные проявления вероятного повреждения нервов, о которых следует сообщить доктору:
- более частое опорожнение пузыря в течение суток;
- частое спотыкание и падения;
- проблемы с эрекцией;
- покраснение и отек кожи над местом воспаления;
- атрофия нарушенных мышц.
Диагностические методики
Диагностирование бывает трудным из-за различности симптомов. Часто необходимо полное неврологическое обследование.
Тесты и анализы могут определить наличие поражения нервов вследствие общего заболевания.
 Изучение крови может выявить диабет, нехватку витаминов, любой вид недостаточности, иные сбои обмена веществ и признаки нездоровой активности иммунитета. Исследование цереброспинальной жидкости, которая обращается в головном и спинном мозге, может обнаружить антитела, связанные с нейропатией.
Изучение крови может выявить диабет, нехватку витаминов, любой вид недостаточности, иные сбои обмена веществ и признаки нездоровой активности иммунитета. Исследование цереброспинальной жидкости, которая обращается в головном и спинном мозге, может обнаружить антитела, связанные с нейропатией.
Более узкоспециальные анализы могут определить болезни крови или нарушения сердца и сосудов, злокачественные образования.
Тесты на силу мышц выявить признаки судорожной активности или повреждение двигательных нейронов. Оценка способности ощущать вибрации, мягкое касание, положение тела, температурную и болевую восприимчивость помогает определить поражение сенсорных структур.
На базе результатов осмотра, детальной истории заболевания могут быть назначены вспомогательные обследования для точности диагноза.
Инструментальные методики:
- Компьютерная томография — безболезненное исследование, которое дает возможность увидеть органы, костные и мягкие ткани. Посредством этого способа может обнаружить костные или сосудистые изменения, образования мозга, кисты и грыжи позвоночного диска и т.д.
- Магнитная томография — исследование состояния мышцы, ее размера, обнаружить замену ткани мышцы жировой, компрессионное влияние на нервное волокно.
- Электромиография — введение иглы в мышцу для замера электрической активности мышцы в покое и при нагрузке. ЭМГ может помочь различить поражение самой мышцы и нервных волокон. Во время этого исследования осуществляется стимуляция волокна, в ответ на которую появляется ответный импульс. Маленькая скорость передачи и блокировка импульса указывают на нарушение миелиновой оболочки и аксональные нарушения.
- Биопсия нерва — изъятие и изучение образца ткани нерва. В большинстве своем эта процедура не применяется для диагностики и может самостоятельно провоцировать нейропатические проявления.
- Биопсия кожи — анализ, для которого иссекают маленький кусочек кожи и изучают нервные окончания. Этот метод легче выполняется, менее травматичен и дает сведения о мелких нервных волокнах.
Лечение болезни
Общие принципы:
- лечение провоцирующего отклонения;
- прекращение взаимодействия с токсинами, аллергенами;
- симптоматическое лечение;
- витаминотерапия;
- средства, улучшающие работу нервной системы;
- ортопедическая помощь;
- оперативное лечение – уничтожение нерва.
Способы лечения
К основным способом относятся:
- вмешательство посредством операции;
- медикаментозная терапия;
- устранение контакта с провоцирующими веществами.
Лечебные методики
Среди основных методик лечения периферической нейропатии нижних конечностей и других видов заболевания относят:
- Чрескожная электрическая стимуляция применяется для облегчения проявлений. Электроды располагаются на коже, и мягкий электрический ток подается с разной частотой. Необходимо проводить в течение получаса в день в течение 30 дней.
- Люди с воспалениями получат пользу от плазмафереза и внутривенного введения иммуноглобулина, которые угнетают активность иммунитета.
- Можно использовать на руку или ногу скобки, чтобы помочь поддержать ее движение, при мышечной слабости.
- Также не следует пренебрегать физиотерапией для восстановления движений.
- Если нейропатия вызвана давлением на нервы образованием, то необходима операция, чтобы нейтрализовать это давление.
- Процедуры инфракрасного излучения могут помочь улучшить чувства в ногах людям с диабетом.
Профилактические меры
Профилактика периферической нейропатии:
- полноценное питание с наличием свежих фруктов и овощей;
- ежегодное профилактическое обследование для обнаружения первых признаков нарушения;
- контроль уровня сахара в крови;
- занятия спортом;
- удобная обувь;
- отказ от алкоголя.
Чтобы упредить появление этого нарушения, старайтесь вести нормальный образ жизни и обращайтесь за медицинской помощью при появлении наименьших симптомов.
Видео: Нейропатия периферических нервов
Учебный фильм: «Клиника, основы диагностики и лечения нейропатии периферических нервов». В данном фильме разбираются нейропатии различных нервов организма.
neurodoc.ru
Периферическая нейропатия - симптомы и лечение
Повреждение периферического отдела нервной системы (черепные, спинальные нервы) называется периферической нейропатией, при этом нарушается передача импульсов от головного и спинного мозга к различным участкам тела; это заболевание, которое значительно снижает качество жизни пациентов.
Этиология и патогенез
Микрофотография плотности нервных волокон. Слева: здоровый человек. Справа: пациент с периферической нейропатией.
Периферическая нейропатия вызывается множеством причин. Травматизация, термическое поражение может привести к повреждению структуры нервной ткани.
Прогрессирование сахарного диабета, артрита, системной красной волчанки может привести к нейропатии. Недостаток витаминов группы В также способствует повреждению структуры периферических нервов.
Существует группа лекарственных средств, среди побочных эффектов которых встречается периферическая нейропатия. Это хидив, видекс, изониазид, метранидозол, этамбутол, винкристин и другие. Поэтому врач при назначении данных препаратов должен быть осторожен и не допускать их комбинирования.
Инфекционные заболевания из-за прямого токсического действия на нервную ткань могут вызывать периферическую нейропатию. Это туберкулез, вирус герпеса, лепра и другие.
При их воздействии поражается тонкая и толстая миелиновая оболочка. Это ведет к нарушению температурной, болевой чувствительности и двигательных функций. Этиологические факторы могут оказывать влияние также и на спинно-мозговые ганглии, при этом повреждаются их двигательные и чувствительные волокна. Иногда в патологический процесс могут вовлекаться черепные нервы.
Клинические проявления
В большинстве случаев первыми поражаются нервные волокна, которые находятся наиболее удаленно от головного мозга. Симптомы проявляются чаще постепенно и могут нарастать в течение недель и месяцев. При нарушении двигательных функций в первую очередь развивается мышечная слабость, также возможно появление мелких подергиваний (фасцикуляции), судорог, кожная пигментация, дегенеративные процессы в костях. Эти симптомы обусловлены тем, что нарушается не только иннервация определенного участка, но и его питание. Диагностика становится намного проще при мононейропатии (повреждении одного нерва). Здесь превалирует боль, парестезии, слабость в определенной области иннервации.
Нарушение чувствительных нервных волокон более разнообразно в своей симптоматике. Миелиновая оболочка отвечает за реакцию на прикосновение к коже, а также проприорецепцию. При ее повреждении у пациента отмечается чувством онемения, заметное снижение вибрационной и тактильной чувствительности, пациенты затрудняются определить структуру предмета, его форму. Чаще всего локализация этих симптомов протекает по типу чулок и перчаток.
 Симптомы периферической нейропатии – это утрата рефлексов, что говорит о повреждении сенсорных и двигательных нейронов.
Симптомы периферической нейропатии – это утрата рефлексов, что говорит о повреждении сенсорных и двигательных нейронов.
При повреждении миелиновой оболочки малых волокон снижается температурная чувствительность, а также дополнительно нарушается болевая. Это чревато дополнительной травматизацией, например ожогами или случайными порезами. При сахарном диабете возникают серьезные трофические изменения в тканях нижних конечностей, но пациенты не чувствуют боли, а как следствие не уделяют проблеме должного внимания. Это приводит к негативным последствиям – прогрессирование процесса и ампутации.
Необходимо помнить, что нервы передают импульсы не только в кожу и мышцы, а также иннервируют внутренние органы. Поэтому симптомы периферической нейропатии включают в себя дисфункции жизненно важных органов. Это может проявляться нарушением работы мочевого пузыря , желудочно-кишечного тракта, работы печени, сердца, органов дыхания. Также может страдать функция терморегуляции, что приводит к нарушению теплоотдачи и, как результат, перегревание организма.
Поражение различных нервов
Периферическая нейропатия может поражать один нерв (мононейропатия) или несколько (полинейропатия). В первом варианте постановка диагноза редко вызывает определенные сложности из-за весьма специфической симптоматики.
Существуют несколько нервов, поражение которых можно считать типичным.
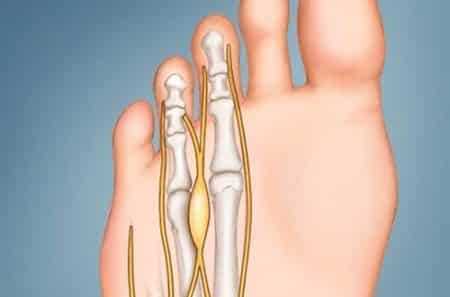
| Локтевой нерв | Локтевая борозда, область локтевого сустава | Парестезия, нарушение чувствительности в области мизинца и боковой поверхности безымянного пальца; нарушение приведения и отведения мизинца |
| Лучевой нерв | Граница между средней и нижней третью плечевой кости | «Висячая кисть»; парлич разгибателей предплечья, кисти, мышц, отводящих большой палец |
| Срединный нерв | Травмы в области запястья; длительное перенапряжение, связанное в профессией | Боль в большом, указательном и среднем пальце. Затруднена пронация кисти. |
| Малоберцовый нерв | Проксимальный латеральный отдел голени | «Петушиная походка»; нарушение чувствительности и атрофия мышц голени, снижение чувствительности в области тыльной поверхности стопы. |
Диагностика
Из-за широкого спектра возможных симптомов постановка диагноза периферической нейропатии является непростой задачей. Врач невропатолог в первую очередь должен собрать весь необходимый анамнез: образ жизни пациента, профессиональные вредности, наследственные и хронические заболевания, принимаемые лекарственные средства. Симптомы, которые могут указывать на заболевание также следует изучать особенно тщательно. Больной должен рассказать об их длительности, выраженности, о том, как менялись проявления болезни и с чем он может связать их начало.
К обязательным лабораторным исследованиям относятся общий и биохимический анализ крови, уровень глюкозы в крови, спинальная пункция. Эти обследования могут натолкнуть врача на мысль о возможной этиологии нейропатии и определения тактики дальнейшего лечения.
Невропатолог должен провести тесты на вибрационную, болевую, температурную, тактильную и проприоцептивную чувствительность. С помощью этого можно определить тип и уровень пораженных волокон.
Для дифференциальной диагностики различных видов нейропатий определяется живость рефлексов. А для окончательной постановки этого диагноза можно направить пациента на электромиографию и определения скорости передачи импульса.
Для определения электрического потенциала мышцы необходимо ввести в нее тонкую иглу и измерить его в покое и при сокращении.
Дополнительными методами инструментальной диагностики являются компьютерная томография или магнитно резонансная томография.
Принципы терапии
Лечение периферической нейропатии построено на этиологическом и симптоматическом принципе. При этом необходимо помнить, что причину наследственных нейропатий устранить невозможно.
Лечение основного заболевания крайне важно, так как это предотвращает прогрессирование состояния и повторения его в будущем. при сахарном диабете, например, контроль уровня глюкозы в крови может предотвратить развитие такого грозного осложнения, как диабетическая стопа. При аутоиммунных или затяжных воспалительных заболеваниях хорошие результаты приносит лечение кортикостероидными препаратами.
Симптоматическое лечение включает в себя прием болеутоляющих препаратов. Иногда достаточно обычных нестероидных противовоспалительных средств (ибупрофен, диклофенак), а иногда приходится применять наркотические препараты.
Хирургическое лечение успешно при мононейропатиях, грыжах позвоночника, опухолях, сдавливающих нервные волокна. Иногда сдавление нерва можно уменьшить за счет релизинга сухожилий и связочного аппарата. Для профилактики осложнений применяются физиотерапевтические методы.
Периферическая нейропатия имеет сложный и неоднозначный прогноз. Во многом он зависит от самого пациента, его дисциплинированности.
odepressii.ru
что это такое, симптомы и лечение
Периферическая нейропатия – это заболевание, которое поражает нервы. Оно может развиваться в разных формах. Часто им страдают люди с ВИЧ-инфекцией, больные сахарным диабетом и т. д. Периферическая нейропатия нижних конечностей является результатом повреждения соответствующих нервов, ответственных за передачу сигналов от ЦНС к мышцам. При длительном течении этого заболевания повреждение приобретает такие масштабы, что может вызывать не только нарушение чувствительности, но и вялый паралич.
Общие сведения
Периферическая нейропатия встречается у 2,5% населения. У детей и подростков заболевание чаще вызвано наследственными факторами и считается первичной формой. А вот в старшей возрастной группе оно является приобретенным, при этом диагностируется у 8% пациентов, что заставляет внимательнее относиться к профилактике.
Это заболевание означает обусловленное теми или иными причинами повреждение нервных волокон. Оно может проявляться самыми разнообразными симптомами, от легкого онемения и покалывания до острых болей. Чаще такие признаки проявляются сразу на обеих конечностях. Иногда повреждение волокон приводит к тому, что нейропатия развивается одновременно и на ногах, и в руках (как это происходит при сахарном диабете).
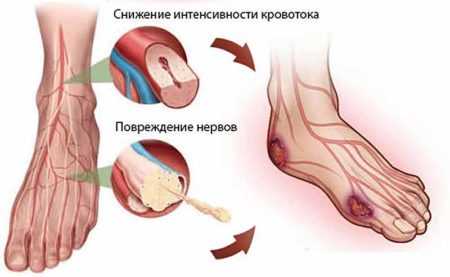
Даже в тех случаях, когда нейропатия не является физически болезненной, она серьезно влияет на качество жизни. Человек стремится избежать боли и дискомфорта, старается меньше ходить. Нежелание, чтобы другие видели его слабость, приводит к тому, что человек ограничивает общение и снижает привычную активность. И хотя нейропатия является заболеванием периферической нервной системы, она влияет и на ЦНС, то есть вызывает у человека повышенную тревожность, депрессию. При появлении первых же признаков этого заболевания нужно обратиться к врачу, чтобы он назначил адекватное лечение.
Виды и симптомы
В медицине используются различные классификации этого заболевания. По преимущественному поражению волокон выделяют три вида нейропатии. Поскольку все волокна можно разделить на двигательные, чувствительные и вегетативные, то и формы нейропатии бывают:
- Моторная (то есть двигательная). Она сопровождается слабостью в мышцах, распространяющейся в направлении снизу вверх. В результате человек полностью утрачивает способность двигаться. При этой форме часто возникают судороги, мышцы отказываются нормально работать.
- Сенсорная нейропатия. Затрагивает чувствительные волокна. При ней наблюдаются несколько иные симптомы: возникают покалывания, болезненные ощущения. Даже при легком прикосновении к стопе проявляются признаки повышенной чувствительности. Но иногда она может снижаться.
- Вегетативная форма. Сопровождается проблемами с мочевыделением, у мужчин может наступить импотенция. Еще один признак – это обильное потоотделение.
Нейропатии делят и в зависимости от того, какие причины их вызвали. С этой точки зрения выделяют:
- Наследственные нейропатии. Сюда относятся описанные выше моторные, сенсорные и смешанные формы. Этот тип заболеваний проявляется еще в детстве или подростковом возрасте. Помимо описанных выше симптомов, следует отметить такие признаки, как нарушение походки, постепенно развивающаяся атрофия мышц стоп и голеней. А вот боль как раз не всегда выражена достаточно, чаще встречаются сенсорные нарушения.
- Аутоиммунные полиневропатии. Они бывают острыми демиелинизирующими и острыми аксональными. И в том, и в другом случае возникают нарушения проводимости нервных волокон.
- Метаболические нейропатии. Вызваны расстройствами обменных и эндокринных процессов. К этой группе относятся заболевания, вызванные патологиями печени, почечной недостаточностью, авитаминозом (при острой нехватке витаминов В и Е). Последнее нарушение чаще всего наблюдается не только у лиц, страдающих алкоголизмом и наркоманией (хотя алкогольная форма выделяется отдельно), но в равной степени и у тех, кто ведет здоровый образ жизни и соблюдает строгие диеты. Наиболее распространенной формой является диабетическая нейропатия. Она начинается с чувства онемения пальцев сначала одной стопы, а затем – другой (причем распространение болезни занимает довольно много времени). Постепенно такие ощущения охватывают стопы полностью и поднимаются от голени к коленям. На этом этапе к симптомам добавляется онемение в пальцах рук. А вот двигательные расстройства при этой форме болезни выражены не так сильно, как при моторной.
- Токсические нейропатии. Развиваются в результате отравления. Чаще всего – алкоголем, но возможно, что и тяжелыми металлами, лекарственными препаратами или какими-то другими токсичными соединениями.
- Инфекционно-токсические нейропатии. Возникают в результате перенесенного инфекционного заболевания. Хотя чаще всего в пример приводят ВИЧ-инфекцию, но речь может идти о более прозаической болезни – это корь, грипп, эпидемический паротит (свинка ), инфекционный мононуклеоз и другие.
Лечение заболевания рекомендуется комплексное, то есть оно включает устранение вызвавшей его причины. Поэтому для каждой формы нейропатии могут быть свои нюансы терапии. Но есть и определенные общие правила.
Основные принципы лечения
Лечение этого заболевания предусматривает медикаментозные методы и физиотерапевтические процедуры. Лекарства частично могут быть направлены на устранение причины заболевания, частично – на снятие болей и неприятных симптомов. Чаще всего используются:
- Обезболивающие средства, в основном из группы нестероидных противовоспалительных препаратов. Это Аспирин, Ибупрофен, Напроксен. Но следует помнить, что принимать их в течение длительного времени нельзя, поскольку они обладают серьезными побочными эффектами и негативно влияют на желудок. При сильных болях могут использоваться Трамадол и Анальгин.
- Глюкокортикоидные препараты, Преднизолон и Метилпреднизолон при тяжелом течении заболевания.
- Препараты, которые нормализуют циркуляцию крови в пораженной области. Это Тринтал, Вазонит, Пентоксифиллин.
- Препараты, действие которых направлено на улучшение усвоения питательных веществ. В ряде случаев показано внутривенное введение глюкозы.
- Трициклические антидепрессанты. Это препараты, которые влияют на определенные процессы в головном мозге. В частности, на выработку биологически активных веществ, называемых нейротрансмиттерами. Эти вещества отвечают не только за эмоции и настроение, но и за появление болевых ощущений. Трициклические антидепрессанты чаще всего принимают одновременно с нестероидными противовоспалительными препаратами в случаях, когда боль носит слабый или умеренный характер. Самыми популярными трициклическими антидепрессантами считаются Амитриптилин и Нортриптилин. Их начинают принимать с очень маленькой дозы, постепенно ее увеличивая. Это помогает предотвратить побочные эффекты (сонливость, сухость во рту, проблемы с мочевыделительной системой).
- Препараты тиоктовой кислоты.
- Антиоксиданты.
- Витаминные комплексы, предпочтение отдается витаминам В и Е.
В последние годы в медицинской прессе появлялись публикации о том, что при периферической нейропатии могут применяться те же антиконвульсанты, что используются при эпилепсии и других неврологических заболеваниях. Они могут снимать боль, поскольку влияют на работу отвечающих за это участков мозга. Но пока нет убедительных доказательств эффективности этого класса препаратов.
Некоторые врачи отмечают эффективность препаратов местного действия вроде геля Лидодерм (5% лидокаина). Но такие мази просто помогают быстрее снять боль, не улучшая состояние нервных волокон.
Что касается физиотерапевтических процедур, то это лечебный массаж, магнитотерапия, стимуляция нервной системы слабыми токами определенной частоты.
Если у пациента диагностирована алкогольная или любая другая токсическая нейропатия, то начинать нужно с выведения из организма токсинов. Для этого могут применяться как медикаментозные препараты, так и аппаратные методики.
Народные средства
Использование народных средств при лечении нейропатии возможно, но только с разрешения лечащего врача и в качестве дополнения к медикаментозной терапии. Из популярных рецептов имеются следующие:
- Смешать сырой желток с 2 ст. л. оливкового масла. Добавить 100 мл свежего морковного сока и 2 ч. л. меда. Состав перемешать. Пить 2 раза в сутки. Рекомендуется при лечении алкогольной полинейропатии.
- Насыпать в емкость (термос) 1 ст. л. измельченных лавровых листьев, добавить 3 ст. л.семян пажитника. Залить 1 л кипятка. Плотно закрыть и оставить настаиваться в течение 2-3 ч. Затем процедить. Остуженный настой пить на протяжении дня мелкими глотками. Рекомендуется при лечении диабетической формы.
- Смещать в 5 л теплой воды 1 стакан соли, 120 мл 9%-го уксуса. Каждый день погружать ноги в полученный раствор на 15-20 мин. Вода обязательна должна быть теплой постоянно (около 400 С). Курс – 1 месяц.
Для тех кто не желает затрачивать время на приготовление специальных настоев, имеется и более простой метод. Необходимо нарезать крапивы (стебли, листья) и ежедневно ходить по ним босыми ногами.
Профилактика
Поскольку в ряде случаев заболевание носит наследственный характер, универсальных профилактических мер против него нет. Но соблюдение правил здорового питания и отказ от вредных привычек помогут предотвратить развитие некоторых форм нейропатии.
Следует избегать ношения узкой обуви, которая ухудшает кровообращение и усиливает боль. Туфли должны быть подобраны по размеру, и они должны быть достаточно гибкими и эластичными, чтобы обеспечить ноге комфорт. Несмотря на то что при периферической нейропатии многие люди жалуются на то, что стопы всегда остаются холодными, было бы ошибкой делать для них согревающие компрессы. Жары и перегрева рекомендуется избегать. И если есть такая возможность, то в помещении нужно ходить без обуви.
Особого подхода при лечении требует диабетическая нейропатия. Необходимы все описанные выше меры, поскольку необходимо снять симптомы. Проводится противодиабетическая терапия, то есть нужно принимать препараты для поддержания нормального уровня сахара в крови. Назначается и специальная диета, которая должна снизить вес, нормализовать обменные процессы и не допустить повышения уровня сахара. Необходим правильный уход за кожей стоп и голеней, поскольку при сахарном диабете она начинает шелушиться, становиться сухой, могут возникать трещины. Для этого используются и аптечные кремы, содержащие мочевину.
legsgo.ru
Периферическая нейропатия нижних конечностей: симптомы и лечение
Периферическая нейропатия — диагноз, который устанавливают при повреждении нервов, отвечающих за передачу команды центральной нервной системы мышцам, коже или различным органам. Первые симптомы этой патологии — щекотка или покалывание в подошвах или пальцах. Затем признаки нейропатии переходят на ступни и руки. Обычно заболевание охватывает одновременно все конечности, но больше всего неудобств приносит невропатия нижних конечностей. Описанные ощущения могут быть или постоянными, или периодическими проявлениями.
Медицинские показания
В одних случаях раздражение конечностей заставляет человека беспокоиться, а в других симптомы никак не проявляются. Если признаки нейропатии нижних конечностей ярко выражены, неприятные ощущения могут вызвать у больного желание избегать движения. В таких случаях человек может ограничить свою социализацию, что приводит к тревожности и депрессии.
Нейропатия может поражать нервы разных видов. Специалисты выделяют следующие виды заболевания: двигательная, сенсорная, вегетативная. В некоторых случаях патология поражает два или все три вида нервных волокон. Если врач выделяет поражение одних видов нервов как основную проблему, диагноз устанавливается с указанием вида преобладающей нейропатии (моторная нейропатия).
Поражение заболеванием одного нервного ствола называют мононейропатией. Если проблема распространилась, сопровождается параличом с отсутствием возможности двигать конечностью и ощущать реалии внешнего воздействия на ощупь, такое состояние называется полинейропатия. Состояние полинейропатии сначала выражается в онемении ступней ног и кистей рук. Но затем охватывает все большую площадь тела, приближаясь к туловищу (если не проводится лечение). Специалисты выделяют наследственную и приобретенную периферическую нейропатию.
При поражении нервных стволов нарушается двигательная функция, утрачивается чувствительность. К моторной нейропатии специалисты относят синдром Гийена-Баре, демиелинизирующую невропатию. Моторная мультифокальная невропатия поражает ноги. Симптоматика болезни больше проявляется в средней части голени. Классификация заболевания проводится с учетом причины ее развития. Посттравматическая нейропатия сопровождается поражением корешков нервов на фоне механической травмы.
Симптоматика болезни
Симптомы периферической невропатии нижних конечностей:
- нарушение чувствительности конечностей;
- отклонения и ограничения в работе мышц и органов;
- онемение;
- покраснение;
- отеки;
- покалывание;
- отсутствие реакции на боль или температуру;
- усиленная чувствительность к слабым раздражениям, например, щекотке;
- жжение;
- спазмы;
- сильная боль;
- покалывание;
- атрофия мышц или неспособность воспользоваться мышечным потенциалом;
- утрата рефлексов;
- заметные изменения движений при ходьбе: утрата равновесия, спотыкания, падения;
- более частое опорожнение мочевого пузыря без изменений в рационе;
- половая дисфункция у мужчин.
Симптомы могут проявляться комплексно или частично, поэтому установка точного диагноза «периферийная нейропатия» — это достаточно сложное для врача решение, требующее нередко подтверждения полным неврологическим обследованием. Тесты и анализы помогут выяснить реальную чувствительность нервных окончаний, прежде чем врач назначит лечение. Если поражаются тонкие нервные волокна, развита идиопатическая нейропатия, которая приводит к сенсорным проблемам.
К смешанной форме болезни специалисты относят туннельный синдром, который развивается на фоне повреждения нервов по внешним причинам либо под эндогенным воздействием. Туннельная нейропатия сопровождается появлением апоневротических щелей, отверстий в связках.
Методы диагностики
Для поиска общих заболеваний, которые могут повлиять на чувствительность нервов, делают анализ крови. Подобным методом можно выявить сахарный диабет и другие сбои обмена веществ, авитаминоз, различные виды недостаточности, признаки нездоровой активности иммунной системы.
При исследовании цереброспинальной жидкости можно обнаружить специальные антитела, которые появляются при нейропатии. Узкоспециализированные анализы призваны помочь исследовать пациента на предмет наличия злокачественных образований, болезней крови и патологий сердца и сосудов.
Состояние двигательных нейронов, судорожную активность (при соответствующих жалобах) исследуют при помощи тестов на силу мышц.
Состояние сенсорных нервов исследуют при помощи тестов на способность ощущать вибрацию, положение тела, изменение температурного режима, мягкие касания.
Для точности диагностики можно провести инструментальные обследования, например, компьютерную томографию, при проведении которой врач получает сведения о состоянии органов, мышц и костей пациента, в частности при подозрениях на нейропатию. Значение имеют такие отклонения, как изменения костей и сосудов, кисты и грыжи позвоночника, новообразования в головном мозге. Магнитная томография предоставит информацию о размерах мышц, количестве жировой ткани, которой замещены мышечные волокна, компрессионном влиянии на нервные волокна.
Электромиография предполагает введение в мышцу иглы с целью замера электрической активности мускулатуры в состоянии покоя и нагрузки. Такой способ исследования поможет выяснить: проблема в состоянии нервов или же патология поразила мышцы, которые и отказываются выполнять команды головного мозга? При этом исследовании также проверяется способность нерва передавать импульс — для этого нервное окончание подвергают стимуляции, и исследователи ожидают ответного импульса. ЭМГ позволяет получить информацию о скорости передачи и блокировке импульса, что является признаком повреждения миелиновой оболочки и аксональных нарушений.
При биопсии нерва из организма пациента извлекают для обследования образец нервной ткани. Биопсию при диагностике периферийной нейропатии применяют редко, так как эта процедура может спровоцировать последующие проявления нейропатии.
Биопсия кожи — при этом исследовании изучают пробу кожи и нервные окончания, которые в этом образце расположены. Метод менее травматичен, чем биопсия, поэтому применяется в диагностике нейропатии чаще, чем биопсия нерва.
Лечение периферической нейропатии
Чтобы избавиться от периферийной нейропатии, нужно выяснить причины возникновения заболевания и в меру возможностей бороться с первопричиной. Это поможет снять симптомы или уменьшить их проявление. Если нейропатию вызвал сахарный диабет, то для борьбы с проявлениями этой патологии нужно стабилизировать уровень сахара в крови.
Невропатия нижних конечностей может развиваться на фоне приема некоторых препаратов. В таком случае симптоматика болезни исчезает после прекращения приема данных медикаментов. Признаки нейропатии могут уйти самостоятельно, если увеличить в рационе продукты с витаминами группы В или начать прием препаратов, включающих витамин В12.
Физиотерапические методы помогут сделать мышцы более эластичными и улучшить гибкость суставов. Для защиты сустава и его правильного функционирования физиотерапевт может порекомендовать специальную шину. Ортопедические устройства улучшат устойчивость, помогут натренировать атрофированные мышцы и при этом избежать деформаций мышц и суставов.
Физическая активность улучшает состояние пациента при периферической нейропатии. Снижению симптомов нейропатии способствуют:
- обучение расслаблению и обратной биологической связи;
- физические нагрузки, в частности ходьба, йога;
- массажи, квалифицированная иглотерапия, электростимуляция нервов, теплые ванны;
- плазмофарез, чтобы очистить кровь от опасных антител для восстановления от синдрома Гийена-Барра;
- госпитализация при обострении синдрома — пациента необходимо лечить в больнице, чтобы нормализовать дыхание и глотание. Для этого используется кислородная маска и внутривенное питание;
- прием обезболивающих, если организм не реагирует на обычные обезболивающие, врачи могут порекомендовать антидепрессанты типа Амигриптилина или антиспазматические препараты, например, Габапептин;
- физическая активность — даже если сначала придется пользоваться тростью или костылями и инвалидным креслом. В жилище больного следует установить дополнительные поручни в местах, где есть опасность падения — в ванной или на лестнице.
Если причиной нейропатии становится давление на нерв, оперативное вмешательство может решить проблему. Например, чтобы убрать синдром запястного канала, разрезают мышцы запястья.
Профилактические меры
Профилактика нейропатии:
- пациенты с диабетом должны строго соблюдать схемы использования лекарств, диеты и давать организму умеренную нагрузку — это поможет избежать развития заболевания и даже поспособствует частичному выздоровлению при незначительных повреждениях нервов;
- больные сахарным диабетом люди ежедневно должны проверять состояние ног — при малейших проявлениях нейропатии уменьшается чувствительность нижних конечностей, поэтому незначительные повреждения могут остаться незамеченными и стать воротами для проникновения в организм различных инфекций;
- питаться здоровой пищей — фрукты, овощи, продукты из цельнозерновых злаков;
- принимать порекомендованный врачом комплекс витаминов;
- минимизировать контакты с ядовитыми веществами — токсическая нагрузка может спровоцировать развитие нейропатии;
- отказаться от алкоголя или ограничить его потребление (мужчины — до 70 г , женщины — до 40 г в день).
При соблюдении вышеописанных рекомендаций можно предупредить развитие невропатии.
spinazdorov.ru
Симптомы и лечение периферической нейропатии
 Периферическая нейропатия или невропатия – это патология периферической нервной системы (ПНС), которая приводит к нарушению чувствительности, появлению боли и других неприятных ощущений. Кроме того, возможно обездвиживание конечностей или снижение тонуса мышц. Причинами появления симптомов периферической нейропатии являются обменные нарушения, а также прием некоторых лекарств.
Периферическая нейропатия или невропатия – это патология периферической нервной системы (ПНС), которая приводит к нарушению чувствительности, появлению боли и других неприятных ощущений. Кроме того, возможно обездвиживание конечностей или снижение тонуса мышц. Причинами появления симптомов периферической нейропатии являются обменные нарушения, а также прием некоторых лекарств.
Проявления периферической нейропатии
Симптомы периферической полинейропатии разнообразны, так как могут поражаться двигательные, чувствительные и вегетативные аксоны. Основные признаки:
- Вялые либо спастические параличи мышц, их подергивание.
- Обильное потоотделение пораженных участков, слюнотечение либо, наоборот, сухость во рту.
- Слезотечение.
- Покраснение либо побледнение кожи.
- Опущение века, уголка рта.
- Отсутствие или снижение чувствительности, ощущение покалывания, мурашек, боли.
- Нарушение эрекции и эякуляции.
- Снижение температуры кожи пораженного участка.
- Нарушение зрения, слуха.
Узнайте о симптомах болезни Шарко-Мари-Тута и причинах патологии.
Читайте об аксональной полинейропатии: причины, симптомы, диагностика, лечение.
Симптомы периферической невропатии могут напоминать разные болезни, такие как миастения. Заболевание может приводить к разложению тканей вследствие гибели клеток в отсутствии импульса от нервов, выполняющих питательную (трофическую) функцию. При этом отмершие ткани удаляют.
Причины
Полинейропатия – полиэтиологическое заболевание, т. е. имеет много причин. Развивается на фоне кислородного голодания, нехватки витаминов, обменных нарушений. Основные причины полинейропатии:
- Недостаток витаминов В1, В6, В12, Е, кальция, магния, калия, железа.
- Нарушение кровообращения при заболеваниях сосудов либо их сдавлении.
- Диабетическое поражение нервной системы.
- Аутоиммунные болезни: рассеянный склероз, хроническая воспалительная демиелинизирующая полинейропатия.
- Остеохондроз, защемление грыжей нервных сплетений. Дистрофическое заболевание костно-хрящевой системы позвоночника приводит к сдавлению сплетения нервов – шейных, плечевых, тазовых. Образуются грыжи дисков, остеофиты.
- Прием некоторых лекарств: энтеросорбентов, цитостатиков, противотуберкулезных препаратов, антибиотиков.
- Анемия.
- Интоксикация тяжелыми металлами (ртуть, свинец), алкоголем приводит к расстройству функции проводящих путей. Свинец вызывает колики в кишечнике, расстройство вегетативной (автономной) нервной системы, анемию.
- Инфекции: ВИЧ, герпес. Герпетическая инфекция персистирует в нервных волокнах и распространяется по ним. Вирус СПИДа также поражает нейронные отростки.
- Изменение погоды у метеочувствительных людей, кессонная болезнь, подъем на большую высоту.
Дефицит витаминов
Витамины группы В необходимы для нормального проведения электрического импульса по волокнам. Недостаток тиамина, пиридоксина, кобаламина, токоферола в питании чревато нарушением деятельности нервов, нейропатией. Провоцирует дефицит преобладание в рационе рафинированных продуктов, лишенных питательных веществ, а также употребление большой дозы антивитаминов.
К антивитаминам относят тиаминазу, которая содержится в сырой рыбе и разрушает витамин В1. Усвоению же токоферолов препятствуют, как ни странно, полезные и тоже необходимые организму соединения – полиненасыщенные жирные кислоты, употребляемые в избытке. Алкоголь и кофеин в какао, кофе, чае разрушают витамины группы В, так как способствуют повышенному их расходу.
Гипо- и авитаминоз кобаламина вызывают заболевания кишечника, желудка, веганская диета, глистные инвазии. Причем дефицит витамина В12 действует как прямым путем на нервные волокна, так и опосредованно через анемию. Витамин-В12-дефицитная анемия приводит к более быстрому разрушению эритроцитов, способствуя кислородному голоданию (гипоксии). Гипоксия губительна для нейронов и их аксонов. Поэтому высока вероятность развития разного рода нейропатий.
Нехватка минералов
Кальций, калий магний, железо – важные для передачи электрического импульса элементы. Нарушение кальциевого обмена возникает при расстройстве функций щитовидной и паращитовидных желез. Снижают всасываемость кальция фитиновые кислоты, находящиеся в необработанных бобовых, злаках.
 Дефицит калия возможен при злоупотреблении мочегонными препаратами для лечения гипертонии, а также напитками: чаем, кофе, горячим шоколадом. Эти вещества выводят калий, способствуя нарушению проведения электрического импульса. Глюкокортикоидные гормоны также изгоняют калий из организма, что способствует периневральному отеку периферических нервов.
Дефицит калия возможен при злоупотреблении мочегонными препаратами для лечения гипертонии, а также напитками: чаем, кофе, горячим шоколадом. Эти вещества выводят калий, способствуя нарушению проведения электрического импульса. Глюкокортикоидные гормоны также изгоняют калий из организма, что способствует периневральному отеку периферических нервов.
Магний играет роль в развитии диабетической нейропатии. Железо – минерал, необходимый для синтеза эритроцитов, которые питают организм кислородом, требующимся и для нормального функционирования ПНС.
Расстройство кровоснабжения
Сдавление сосудов и нервов во время сна может привести к временной нейропатии. Хронические же заболевания сосудов васкулиты (красная волчанка), синдром Рейно, препятствуют нормальному питанию нервов. В результате чего возникает нейропатия, нарушается их работа. Синдром Рейно поражает периферические сосуды, так что это чревато гангренозным осложнением.
Диабет
Диабетическая невропатия возникает по причине образования токсических продуктов метаболизма – кетоновых тел, которые расстраивают работу аксонов и окончаний. Еще один механизм – при диабете происходит гликирование гемоглобина, что приводит к кислородному голоданию ПНС.
Аутоиммунные болезни
Рассеянный склероз, хроническая воспалительная демиелинизирующая полиневропатия (ХВДП) – заболевания, обусловленные извращенной реакцией иммунной системы, т. е. атакой на собственные нервные волокна. Такой патологический защитный ответ может быть вызван наличием в организме вирусов, поражающих периферические нервы. Часто рассеянный склероз протекает на фоне скрытого иммунодефицита нехватки иммуноглобулина класса А. Заболевание опасное, склонное к прогрессированию.
Побочные эффекты лекарств
Вызвать невропатию способны энтеросорбенты, которые поглощают витамины из желудочно-кишечного тракта. Полинейропатия также упоминается в списке таких препаратов, как Метронидазол, Ципрофлоксацин, Изониазид, Винкристин. Антибиотики подавляют полезную микрофлору кишечника, синтезирующую витамины группы В. Изониазид является антивитамином для пиридоксина (В6). Винкристин, Метотрексат вызывают фолиево-дефицитную анемию и гипоксию нервных окончаний.
Резкое снижение давления
Снижение давления при подъеме на высоту, резком погружении на большую глубину вызывает преходящую полинейропатию. Это связано с расстройством кровообращения вследствие появления пузырьков азота в крови ввиду снижения растворимости газов. При этом возникают неприятные ощущения: покалывание, онемение, боли в суставах.
Лечение периферической нейропатии
В терапии используются витаминно-минеральные комплексы в таблетках, уколы Тиамина, Цианокобаламина, Пиридоксина. Также применяется электрофорез их в зону поражения наряду с анестетиками.
Для лечения периферической нейропатии, вызванной диабетом, используют гипогликемические средства (Глибенкламид, инсулины). Применяют также препараты, повышающие чувствительность к инсулину (Липоевую кислоту).
Рассеянный склероз требует терапии глюкокортикоидами для подавления аутоиммунной реакции. Используют донорские иммуноглобулины, вводя их больным внутривенно, внутримышечно. При вялых параличах применяют Прозерин, Калимин. При спазмах мышц – Карбамазепин.
Узнайте, почему немеют губы, язык и подбородок: диагностика и лечение, причины патологии.
Узнайте, о чём говорят мурашки на голове: причины, диагностика патологии и лечение.
Знаете ли вы, почему немеет кожа головы: дифференциальная диагностика, лечение.
Заключение
Полинейропатия может быть признаком серьезных заболеваний, приводящих к инвалидизации. Для обследования необходимо сделать МРТ мозга, электромиографию, общий анализ крови. При подозрении на диабетическую нейропатию – анализ на гликированный гемоглобин, глюкозу.
Загрузка....
golmozg.ru
Периферическая нейропатия: причины, симптомы, диагностика, лечение
Ощущение онемения и покалывания в ногах и руках знакомо практически каждому, иногда это возникает по определенной причине. Но бывают ситуации, когда эти ощущения появляются сами по себе, тогда причиной неприятных ощущений может быть заболевание, такое как периферическая нейропатия.
Причины
Такое заболевание, как периферическая нейропатия, – это результат поражения периферических нервов в организме человека. Именно они отвечают за передачу своеобразных импульсов, которые передаются от ЦНС к каждой мышце в организме.
Для того чтобы развивалось это заболевание, существует множество причин, каждая из которых может быть незаметной для самого пациента. В первую очередь это возникает по причине травмирования нерва. Также он может сдавливаться из-за образовавшейся опухоли, которая не позволяет ему выполнять свои функции.
Причиной проблем с периферической нервной системой могут стать такие банальные для многих факторы, как отравление. Нехватка витаминов мало у кого вызывает панику или хотя бы беспокойство, тем более что дефицит этих элементов в конце зимы и начале весны считается вполне нормальным явлением. Но на самом деле подобные изменения могут стать причиной тому, что у человека будет развиваться нейропатия периферических нервов.
Нарушение иммунитета становится причиной многих заболеваний, в их число входит и нейропатия периферических нервов. Всегда негативное влияние на организм оказывало употребление алкогольных напитков, в данном случае хронический алкоголизм может вызывать развитие этого недуга.
Причиной для того чтобы появилась у пациента периферическая нейропатия, может стать одно из заболеваний. Здесь рассматриваются болезни сосудов, васкулит, эндокринная патология. Влияет на работу организма и нервной системы кровь, которая должна быть в норме по всем показателям, если этого не происходит и обнаруживаются заболевания крови, начинают развиваться многие недуги, в том числе и нейропатия.
Возникают проблемы с нервной системой также при нарушении обменных процессов. Причиной патологии может стать наличие в организме инфекции, причем это касается как вирусных, так и бактериальных заболеваний. Также не стоит забывать о таких факторах, как наследственность, синдром Гийена-Барре, идиопатическая нейропатия. Проявление нейропатии может быть результатом лечения других заболеваний. Ряд препаратов вызывает в организме негативную реакцию, из-за чего причиной развития этого недуга могут стать сами лекарства.
Классификация
Говорить о какой-то единственной классификации заболевания сложно, поскольку нарушения, касающиеся периферической нервной системы, можно классифицировать по нескольким признакам. От этого будут зависеть и симптомы, и ход лечения, а также вероятные прогнозы течения недуга. Можно классифицировать заболевание по признаку пораженных нервов, ориентируясь, какая часть организма была подвержена повреждениям.

Двигательные нервы позволяют контролировать работу всех мышц, которые приводятся в движения с помощью человеческого сознания. Сенсорные нервы позволяют передавать информацию о восприятии того или иного предмета. Что качается пучков вегетативных волокон, то в их компетенции регулировка автоматических процессов. Ориентируясь на эти показатели, можно говорить о том, что у человека может наблюдаться моторная, сенсорная и автономная периферическая нейропатия.
Определить вид этого заболевания помогут в первую очередь собственные ощущения. При наличии моторной периферической нейропатии у человека появляется слабость в мышцах, спазмы и судороги. Также симптом заболевания может проявляться параличом конечностей, эта проблема может затрагивать как одну мышцу, так и несколько. Происходит истощение волокон пораженных мышц. Возникают проблемы с ногами, человек не может самостоятельно, с помощью рефлексов выпрямить пальцы ног или поднять их.
Когда возникают проблемы с сенсорной функцией, то появляются такие симптомы, которые знакомы большинству пациентов и не только с нейропатией. Возникают боли и жжение в месте поражения, человек обычно ощущает такие симптомы, как онемение и слабость в мышцах. Довольно часто появляется покалывание, которое в нормальном состоянии не должно возникать без провоцирующих факторов. Естественно, теряется привычная чувствительность, причем это касается не только прикосновения к предметам, но и реакции на воздействие температурой.
Автономная периферическая нейропатия считается особенной и не за счет того, что она возникает слишком часто или редко. Просто симптомы касаются большинства внутренних органов и диагностировать это заболевание становится сложнее. При нарушениях работы пищеварительной системы человек сразу вспоминает всё, что он мог съесть за последние сутки, но никак не то, что это возникло по причине нарушения периферической нервной системы. У пациента может изменяться давление, возникают проблемы с работой сердца, нарушается половая функция, глотательная. Могут быть головокружения и повышенная потливость.

Подобные симптомы и помогают провести границу между разными нарушениями. Но это не значит, что у человека наблюдается только одно из поражений. Могут быть нарушения, касающиеся двух видов нейропатии или всех трех. Из-за этого можно встретить такие понятия, как преобладающая моторная нейропатия, у некоторых пациентов диагноз звучит как преимущественно сенсорная нейропатия, также могут быть и другие вариации. Это заболевание может быть и приобретенным и передаваться по наследству.
Если рассматривать заболевания по количеству затронутых нервов, то здесь тоже будет небольшое разделение. При поражении одного нервного ствола врач диагностирует мононевропатию. Если же происходит множественное поражение нервов, что сказывается различными симптомами и значительно усугубляет жизнь пациента, в таких случаях чаще всего это будет полинейропатия. Обычно это заболевание начинается с проблем онемения кончиков нижних и верхних конечностей, а спустя время распространяется и поражает более обширные участки.
Симптоматика
Учитывая тот факт, что проявление заболевания может быть разнообразным, симптомов будет довольно много. Стоит отметить, что они могут проявляться по отдельности или сочетать в себе сразу несколько.
У пациентов возникает онемение некоторых частей тела, могут затрагиваться как небольшие участки, так и обширные. Заболевание обычно сопровождается изменением реакции на внешние раздражители, нарушается функция восприятия температуры. Из-за этого человек может практически никак не реагировать на прикосновение к горячему предмету или кусочку льда. У других пациентов отмечается обратный процесс, у них сохраняется чувствительность, но проявляется она настолько ярко, что часто приносит массу неудобств. Доходит даже до того, что легкие касания могут вызывать боль.

В некоторых местах на теле пациент может ощущать покалывание жжение, легкую щекотку. Для многих это покажется нормальным симптомом, действительно, подобные проявления не несут ничего серьезного в себе, если есть на то причина. Например, если человека пощекотали, он залежал руку или отсидел ногу, но при нейропатии подобные симптомы могут возникнуть в любой момент без конкретной причины.
Как и другие заболевания, связанные с нервной системой человека, нейропатия периферических нервов сопровождается болезненными ощущениями, у некоторых людей могут возникать спазмы. Из-за нарушения нормальной передачи импульсов от головного мозга к конечностям человек может терять равновесие.
Нервы напрямую связаны с рефлекторной функцией, которая нарушается при проблемах с нервной системой. Из-за этого страдает походка человека, зачастую такие явления непроизвольные и не становятся систематическим изменением походки человека. У пациента возникает слабость в мышцах, а также другие нарушения, которые приводят к спотыканию, как говорится, на ровном месте и даже приводят к падениям.
Частое мочеиспускание также может быть одним из симптомов проявления заболевания. Из-за того, что может нарушаться половая система, у мужчин отмечаются проблемы с эрекцией.
Если область воспаления расположено в непосредственной близости к кожному покрову, то в этом месте может отмечаться изменение цвета кожи. У некоторых пациентов с течением заболевания возникает атрофия некоторых мышц, которые связаны с поврежденными нервными волокнами.
Диагностика заболевания
Судя по симптоматике, диагностировать заболевание, опираясь только на ощущения пациента, сложно. В связи с этим часто требуется полное неврологическое обследование, которое и поможет добраться до сути проблемы. Анализы помогут не только определить наличие или отсутствие периферической нейропатии, но и исключить другие возможные заболевания органов и систем.

Анализ крови определит нехватку витаминов или других микроэлементов, которые могли повлиять на нормальный обмен веществ. Специальный тест на силу мышц позволит определить судорожную активность, а также вероятные повреждения нейронов, которые отвечают за подвижность. Этот тест дает возможность лечащему врачу узнать, как пациент ощущает вибрации, изменение тепла и другие факторы, которые могут свидетельствовать о нарушении сенсорной функции.
Кроме этого, используются более сложные методы исследования организма пациента. Компьютерная томография показывает, есть ли у пациента сосудистые изменения или костные, возможные кисты или грыжи, которые стали причиной защемления одного из нервов. Магнитная томография позволит проверить, в каком состоянии находятся мышцы, и стоит ли пациенту беспокоиться по этой причине.
Ещё одним методом исследования считается электромиография, она позволяет с помощью введения иглы замерить уровень электрической активности мышц в состоянии покоя и при определенной нагрузке. Этот способ исследования помогает определить, что конкретно поражено: нервные волокна или мышцы. В процессе исследования пораженного места врач воздействует на него и получает в ответ импульс, который и свидетельствует о нормальной работе нервных волокон или о проблемах в этом участке организма.
Ещё одним вариантом исследования наличия нейропатии будет биопсия нерва, для этого у пациента необходимо взять образец ткани одного из нервов. Но эта процедура используется довольно редко, поскольку она может спровоцировать саму нейропатию. Более подходящим считается биопсия кожи, этот метод не так травматичен для человеческого организма и при этом позволяет получить необходимые для определения заболевания сведения.
Лечение
Чтобы вылечить периферическую нейропатию, необходимо придерживаться принципов лечение:
- устранить симптомы заболевания;
- ограничить воздействие токсинов и аллергенов на организм;
- принимать в качестве лечения витаминный комплекс;
- использовать в процессе лечения медикаменты, позволяющие улучшить работу нервной системы в целом;
- при необходимости использовать ортопедическую помощь;
- при самых серьезных проблемах производить лечение с помощью операции.
При возникновении каких-либо симптомов заболевания обращайтесь к доктору, поскольку подобная симптоматика – это проявление серьезных заболеваний.
drpozvonkov.ru










