Как справиться с проблемой отхождения мокроты во время кашля у взрослых. Отходит мокрота
Плохо отходит мокрота при кашле у взрослого: как правильно лечить
Если у больного продолжительное время наблюдается глухой кашель без отхаркивания, вполне возможно, что в его бронхах образовался застой мокроты. Он возникает, когда слизь, вырабатываемая бронхиальными железами, становится слишком вязкой и плохо выводится из дыхательных путей даже при сильном кашле. Такое состояние крайне опасно, так как способствует распространению инфекции, расширению области воспаления и приводит к непредсказуемым осложнениям на органы дыхательной системы.

Если у вас проблемы с откашливанием, то надо искать препарат для лечения
Улучшить отхождение мокроты при кашле можно, избежав неприятных последствий для организма. Существуют действенные препараты, которые способствуют разжижению уже образовавшейся слизи и стабилизируют ее выработку в дыхательных путях.
Мокрота и ее влияние на процесс откашливания
Во время болезни кашель чаще всего вызывает такой раздражитель, как излишняя мокрота. Ее застой в дыхательных путях приводит к продолжительному непродуктивному кашлю, который впоследствии может стать причиной развития хронического бронхита, а в некоторых случаях даже пневмонии.
В целом, мокрота — это особые выделения бронхиальных клеток. Они используются для защиты дыхательных путей от внешних раздражителей, таких как пыль, мелкие частицы или газы, которые попадают в них при вдохе. Данная слизь постоянно производится организмом в умеренных количествах и выводится в процессе жизнедеятельности.
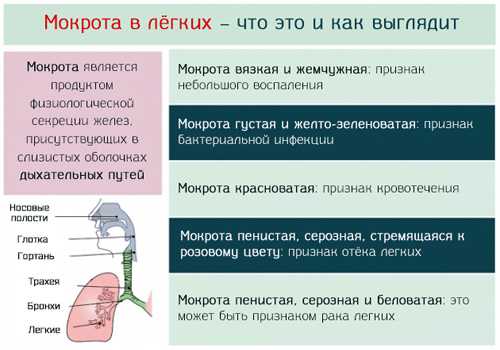
При кашле всегда образуется мокрота в легкий
Однако в силу некоторых причин (например, во время болезни или приступов аллергии), механизм выделения мокроты нарушается, и она может стать слишком вязкой — в этом случае единственным способом ее выведения становится кашель. Рефлекторные сокращения бронхиальных мышц должны помочь транспортировать слизь к трахее до того момента, когда в ней начнут развиваться болезнетворные микроорганизмы.
Если этого не происходит, данный факт свидетельствует о том, что болезнь начала переходить в хроническую стадию — тогда нужно срочно начинать терапию, иначе избавиться от кашля впоследствии будет намного сложнее.
Как диагностировать у себя застой мокроты
Как правило, больной с застоем слизистых масс в дыхательных путях часто и подолгу кашляет. При этом характер симптома лающий, надрывный. Осмотр верхних дыхательных путей не всегда показателен, однако и при нем можно обнаружить на тканях горла скопления густой мокроты.

Если у вас наблюдаются неприятные ощущения в горле, то это может быть признаком застоя мокроты
Признаки застоя слизистых масс в дыхательных путях:
- постоянный непродуктивный кашель;
- ощущение «камня в горле»;
- дискомфорт, першение или почесывание горла;
- хрипы при дыхании.
Если у больного проявляются все эти признаки или большинство из них, значит, болезнь начинает прогрессировать, углубляясь в недра дыхательной системы — бронхи. В этом случае следует немедленно начать комбинированное лечение, которое включает проведение разного рода процедур, а также употребление муколитических препаратов.
Внимание! Если плохо отходит мокрота при кашле, он имеет сухой характер, причиняет дискомфорт или боль, то необходимо в обязательном порядке вызвать медработника, который установит причины данных симптомов и назначит эффективное лечение.

Если вы ощущаете боль в горле и затрудненность дыхания, то нужна консультация врача
Причины плохого отхаркивания
Если не отходит мокрота при кашле, это может происходить по следующим причинам:
- инфекционные заболевания;
- аллергические реакции;
- курение и употребление спиртных напитков.
Болезнетворные микроорганизмы, попадая в отделы трахеи и бронхов, размножаются именно в слизистых массах, которые являются для этого идеальной средой. Чем сильнее прогрессирует недуг, тем больше меняются физические свойства слизи — она становится более клейкой, эластичной и с трудом проходит по бронхиальным каналам в процессе дыхания, вызывая раздражение и, как следствие, кашель. Впрочем, последнему в этом случае уже не под силу справиться с транспортировкой и выведением мокроты.
Аллергия также может вызывать сгущение слизи в бронхах. Когда организм дает иммунный ответ на появление раздражителя (пыли, пыльцы растений, песка, частиц шерсти и т.д.), секреторные клетки дыхательных путей получают команду к активному выделению мокроты. В результате она не успевает выводиться из бронхов и скапливается в их полости.

При аллергическом кашле также часто наблюдаются сложности с отхождением мокроты
Вредные привычки, такие как употребление алкоголя и курение, пагубно воздействуют на здоровье всего организма, в том числе и на дыхательную систему. Копоть от дыма, постоянно оседающая в полости бронхов и легких, меняет физические свойства слизи, буквально «приваривая» ее к тканям. Слизь начинает образовывать сгустки, налипающие на бронхи — это вызывает тяжелый кашель. Алкоголь действует не менее мягко, однако его негативный эффект распространяется на трахею.
Общие рекомендации
К сожалению, без применения медикаментов избавиться от застоявшейся слизи в горле практически невозможно. Однако чтобы максимально сократить сроки лечения, стоит придерживаться некоторых правил в процессе проведения терапии.
Советы для больных, у которых плохо отходит мокрота при кашле:
- Необходимо как можно чаще пить воду. Во время болезни наблюдается сильное обезвоживание организма, которое необходимо компенсировать. Зачастую слизь сгущается именно из-за того что клеткам в процессе ее производства элементарно не хватает жидкости. В сутки должно употребляться не менее 2-2,5 литров теплой воды (не чая, газировки или соков, а именно чистой питьевой — бутилированной или кипяченой).

Чтобы облегчить состояние, рекомендуют больше пить
- Исключить из рациона соленую и острую пищу. Эти приправы негативно воздействуют на среду желудка, что также может спровоцировать плохое отхаркивание. К тому же, соль препятствует нормальной циркуляции жидкости в организме.
- Соблюдать постельный режим. Покой и расслабление — залог успешного лечения. Постоянные нагрузки, нахождение в пыльных помещениях или на прохладной улице способствуют попаданию мелких частиц в легкие и дыхательные пути, что только сделает мокроту еще более вязкой.
- Выполнять дыхательные упражнения. Эта несложная процедура, помогающая вывести застоявшуюся мокроту и уменьшить кашель. Для ее выполнения необходимо набрать полные легкие воздуха через нос, ненадолго задержать дыхание, а затем постепенно выдохнуть — и так 5-7 раз.
Соблюдая данные нехитрые правила, больной намного раньше избавиться от навязчивого кашля, вызванного нарушением производства слизи.

Врачи рекомендуют в этих случаях строгий постельный режим
Способы борьбы с застоем мокроты
Трудное отхаркивание при кашле — это плохой симптом, однако он поддается лечению. Для устранения проблемы современная медицина предусматривает применение специальных препаратов — муколитических и отхаркивающих. Первые делают слизь более жидкой, а вторые способствуют ее скорейшему выведению из дыхательных путей. Однако медикаментозная терапия должна сопровождаться и другими оздоровительными мероприятиями.
В случае, когда мокрота не спешит отделяться при кашле, назначается комплексное лечение. Оно включает:
- употребление препаратов;
- проведение физиопроцедур;
- оздоровление народными способами.
Вместе с лекарствами весьма полезно проводить ингаляции — дышать над горячими жидкостями, вдыхая пар. Это одновременно смягчит горло и увлажнит слизистую, помогая отходящей мокроте активней отделяться от тканей.

Для облегчения кашля и улучшения отхождения мокроты рекомендуются ингаляции
Для проведения процедуры используются специальные ингаляторы. Если же таковых не имеется, в домашних условиях можно просто накрыться полотенцем над кастрюлей с горячей водой (народные методы также допускают замену жидкости вареной картошкой). Очень полезны будут эфирные масла — например, перед ингаляцией можно накапать эвкалипт или мяту, лимон.
Домашние способы лечения тоже могут помочь справиться с плохим отхождением мокроты. Чаще всего они предполагают лечение с помощью целебных растений. Также для борьбы с кашлем и застоем слизи активно применяется мед, репчатый лук и чеснок, молоко и сливочное масло.
Действенные препараты
Лекарства являются основным средством, которое позволяет быстро нормализовать работу дыхательной системы и убрать застой слизи. Наиболее действенными препаратами для улучшения отделения мокроты являются:
- Мукалтин;
- АЦЦ;
- Амбробене;
Одним из препаратов, который назначается в этом случае, является АЦЦ
- Стоптуссин;
- Гербион;
- Амброксол.
Для улучшения проходимости слизи в дыхательных путях можно принимать таблетки или приобрести средства на основе сиропов, растворов — они оказывают аналогичное действие, но при этом не вредят желудку.
Народные методы лечения
Основу такой терапии составляют разнообразные отвары и компрессы. При трудно отделяемой мокроте не рекомендуется употребление алкоголя, поэтому применение настоек внутренне находится под вопросом — решение должно приниматься при участии специалистов. К тому же, спирт нельзя давать детям.
Наиболее действенные народные рецепты отваров:
- Молоко с медом и сливочным маслом. На плите вскипятить молоко, после чего дать ему остыть до теплого состояния. Добавить 1-2 чайных ложки меда, тщательно перемешать. Также для смягчения горла можно опустить в смесь небольшое количество сливочного масла. Давать больному перед сном.

Помочь улучшить состояние может отвар на сосновых шишках
- Отвар на сосновых шишках. Эффективное средство, которое помогает разогнать слизь в дыхательных путях и стабилизировать ее выработку. Для приготовления понадобится 4-6 шишек. В емкость наливают воду (500 мл), доводят до кипения, после чего опускают туда сосновые шишки на срок от 5 до 7 минут. После этого жидкость сцеживают и разделяют на 3-5 порций, давая больному в течение дня.
- Мать-и-мачеха, душица и малина. В среднюю турку или небольшую кастрюлю насыпают по одной столовой ложке каждого растения, затем кипятят воду (около 0,5 литра) и сразу заливают ей смесь. Отвар считается готовым к употреблению уже через 7-9 минут и подается горячим дважды — утром и вечером.
Также можно накладывать компрессы на основе различных отваров трав (чабрец, шалфей, мать-и-мачеха, мята, багульник, календула и т.д.), меда или вареного картофеля. Для процедуры нужно вымочить марлю в жидкости или обмазать ингредиентом, после чего наложить на грудь (только не на сердце) и обмотать полотенцем на ночь.

Отвар из мать-и-мачехи также является хорошим отхаркивающим средством
Если плохо отходит мокрота при кашле у ребенка или взрослого, первым делом все же следует показаться медикам или хотя бы вызвать специалиста на дом для осмотра. Только после правильной диагностики можно с уверенностью начинать курс лечения, который непременно поможет справиться с недугом.
О том как лечить кашель с мокротой, вы можете узнать из следующего видео:
bolezni.com
Не откашливается мокрота - что делать в домашних условиях и какие лекарственные средства помогут
 Кашель с мокротой
Кашель с мокротойВ статье рассказано об основных причинах появления трудноотделяемой мокроты, какие заболевания сопровождаются этим симптомом. Даны рекомендации по устранению кашля с трудноотделяемой мокротой в домашних условиях и с помощью лекарственных средств.
Почему мокрота не откашливается
Мокрота — это результат воспалительного процесса в бронхах или легочной ткани. Она образуется в результате повышенной секреции слизи и образования гноя.
Мокрота носит защитный характер — вместе с ней при кашле из лёгких удаляются микроорганизмы и избытки слизи. Однако бывают такие ситуации, когда не откашливается мокрота — что делать при этом, и почему такое случается?
Это наблюдается тогда, когда образуется застой мокроты в мелких бронхах. При этом возникает непродуктивный кашель — постоянный, изнуряющий, человек не знает, как откашлять мокроту.
При каких заболеваниях и почему это может происходить:
| Заболевание | Описание |
| Острый бронхит | Обычно при остром бронхите мокрота откашливается хорошо. Но при длительном течении заболевания, при врожденной патологии мышц может наблюдаться застой мокроты в мелких бронхах. |
| Хронический обструктивный бронхит | Для этого заболевания характерно необратимое изменение бронхиальной стенки, поэтому мокрота не откашливается в таких случаях гораздо чаще, чем при остром бронхите. |
| Нижнедолевая пневмония | Плохо откашливается мокрота из-за глубокого расположения воспалительного очага. |
| Бронхоэктатическая болезнь | При этом заболевании в стенке бронхов образуются мешкообразные выпячивания. В них скапливается слизь, поэтому мокрота перестаёт откашливаться. Иногда наблюдается такое, что откашливается тёмная мокрота — такой цвет она имеет из-за примеси гноя и крови (см. Что делать, если появилась мокрота с кровью при кашле). |
| Абсцесс лёгкого | При глубоком расположении гнойной полости мокрота скапливается, но не откашливается. |
| Профессиональные заболевания — пневмокониоз | Это состояние возникает у людей, длительное время работающих на угольных шахтах. Лёгкие заполняются мелкой угольной пылью, поэтому при кашле откашливается чёрная мокрота. Она отходит с трудом, поскольку содержит мало слизи. |
При всех этих состояниях слизь вырабатывается, скапливается, но откашливание мокроты затруднено. Человека беспокоит постоянный или приступообразный (см. Чем облегчить кашель сухой приступообразный), но очень частый кашель.
При этом он непродуктивный, то есть при кашлевых движениях мокрота не выделяется. Поэтому приходится задействовать вспомогательные мышцы — межреберные и диафрагму. Так как они быстро устают, человек чувствует боль в груди и спине.
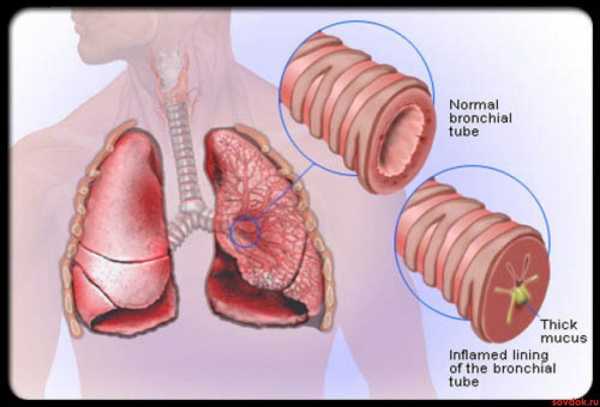 Суженные бронхи — мокрота не откашливается
Суженные бронхи — мокрота не откашливаетсяВажно! Есть и такое состояние, как бронхит курильщика — при этом наблюдается постоянный кашель с трудноотделяемой мокротой. Но даже если человек бросает вредную привычку, кашель с мокротой после отказа от курения может сохраняться ещё некоторое время, пока бронхи полностью не очистятся.
Как облегчить отхождение мокроты
Если не откашливается мокрота, можно воспользоваться несколькими методами, включающими применение лекарственных средств, физиотерапевтических методик, домашних средств лечения.
Лекарственные средства
Действие препаратов, применяемых при трудноотделяемой мокроте, направлено в основном на её разжижение. Более жидкая мокрота отходит намного легче, чем густая и вязкая. Лекарственные средства могут быть как химического, так и растительного происхождения.
Амброксол — это вещество химического происхождения, входящее в состав различных лекарственных препаратов — Амбробене, Лазолван, Амброгексал. Препараты выпускаются в форме сиропов, растворов для ингаляций и таблеток.
Действие препарата состоит в следующем:
- Улучшение двигательной активности ресничек бронхиального эпителия;
- Стимуляция секреции жидкости;
- Улучшение отхождения мокроты.
Показан препарат при хронических обструктивных бронхитах, пневмониях, бронхоэктатической болезни. Применяется для лечения детей и взрослых. Из побочных действий отмечаются только аллергические реакции.
Ацетилцистеин и карбоцистеин. Эти вещества входят в состав таких муколитических препаратов, как АЦЦ, Бронхобос, Флуимуцил. Ацетилцистеин и карбоцистеин понижают вязкость воспалительного секрета, увеличивают количество мокроты и разжижают её — это способствует лучшему её отхождению.
Показаны такие препараты для лечения следующих болезней, при которых наблюдается трудное отхождение мокроты:
- Хронический обструктивный бронхит;
- Нижнедолевая пневмония;
- Бронхоэктатическая болезнь;
- Абсцесс лёгкого.
Применяться препараты могут внутрь и в виде ингаляций. Из побочных действий отмечаются только аллергические реакции.
Из средств растительного происхождения хороший эффект оказывает Трависил — препарат содержит 12 растительных компонентов. Выпускается в виде таблеток и сиропа. Показан взрослым и детям с шести лет для симптоматического лечения заболеваний, при которых трудно отходит мокрота.
 Не откашливается мокрота: что делать — лекарственные препараты
Не откашливается мокрота: что делать — лекарственные препаратыВажно! Лекарственные препараты, особенно для лечения детей, должен назначать врач. Для устранения трудноотделяемой мокроты имеется инструкция по приёму отхаркивающих средств — их принимают в первой половине дня, запивая большим количеством жидкости.
Физиотерапевтические методы
При скоплении густой вязкой мокроты в бронхах хороший эффект оказывают физиотерапевтические методы. Они могут применяться у детей и взрослых, при наличии сопутствующих заболеваний, которые могут стать противопоказанием для приёма лекарственных препаратов.
Это:
- Электрофорез. Эта методика предполагает доставку лекарственного вещества через грудную стенку с помощью электрического тока. Этим достигается непосредственное попадание лекарства в патологический очаг и более эффективное его действие.
- УФО. Эта методика основана на воздействии ультрафиолетового облучения, которое обладает противовоспалительными и бактерицидными свойствами. При трудноотделяемой мокроте проводится облучение передней стенки грудной клетки.
- Вибрационный массаж. Благодаря постукиваниям по грудной клетке, которые производятся во время такого массажа, мокрота выходит из мелких бронхов. Именно в них обычно и наблюдается застой мокроты.
- Ингаляции (см. Как проводить ингаляции при сухом кашле в домашних условиях). Это один из самых эффективных способов облегчения состояния, когда не откашливается мокрота. Во время ингаляции происходит рефлекторное расширение бронхов, что способствует эвакуации из них густого и вязкого содержимого — как показано на фото. Если же при ингаляции используется дополнительно то или иное лекарственное средство, оно доставляется непосредственно к бронхам.
 Ингаляция небулайзером при кашле
Ингаляция небулайзером при кашле- Магнитотерапия. За счёт создаваемого во время этой процедуры магнитного поля происходит согревание грудной полости, расширение бронхов, уменьшается активность воспалительного процесса. Это способствует более лёгкой эвакуации мокроты.
Лечение в домашних условиях
Если в домашней аптечке имеются лекарственные травы, то ими можно воспользоваться для облегчения самочувствия, когда мокрота не откашливается. Отхаркивающим эффектом обладают такие травы, как чабрец, багульник, мать-и-мачеха, солодка (см. Как применять корень солодки от кашля). Есть и растительные сборы, в состав которых входит сразу несколько лекарственных отхаркивающих трав.
Из них обычно готовятся отвары, которые принимают в теплом виде несколько раз в день. Сухое сырьё заливают горячей водой и кипятят в течение пятнадцати минут. Затем отвар процеживают и дают остыть до комнатной температуры. Принимают по половине стакана 3-4 раза в день.
Хороший эффект при застое мокроты оказывают паровые ингаляции. Их можно делать, даже если в доме нет небулайзера — старым способом, над кастрюлей с кипятком. Горячий влажный пар способствует расширению бронхов и разжижению мокроты. Вследствие этого мокрота откашливается гораздо легче.
Цена такого лечения гораздо меньше, чем лечения лекарственными средствами. Но следует помнить, что домашнее лечение не всегда оказывается достаточно эффективным.
Когда не откашливается мокрота, что делать в этом случае — лучше, если терапия будет комбинированной. Эффект будет намного выше. Подробно о методах устранения трудноотделяемой мокроты можно узнать, посмотрев видео в этой статье.
kashel.su
Не отходит мокрота - что делать у взрослого и ребенка? Советы как откашлять мокроту
Нет ничего изнурительнее, чем непродуктивный кашель. С этим утверждением соглашаются практически все, кто хотя бы раз сталкивался с таким явлением. Начальные этапы течения респираторных заболеваний характеризуются сухим покашливанием, которое в течение 2-3 дней трансформируется в продуктивный рефлекторный акт с легким выводом наружу слизистой субстанции. Если же время идет, а этого не происходит, стоит обратиться к врачу.
О каких же болезнях может говорить плохо отходящая мокрота у взрослого и ребенка, что делать, чтобы избавиться от неприятного симптома? Об этом пойдет речь далее.
Содержание статьи
Почему в дыхательных путях образуется слизь?
Дыхательная система в процессе выполнения своей основной функции сталкивается с различными раздражителями, которые могут оказать негативное влияние.
Вдыхая разнообразные частицы, такие как пыль или газы, крупными бронхами и железами трахеи продуцируется слизь, выполняющая защиту трахеобронхиального дерева.
Она представляет собой прозрачную жидкую субстанцию, которая аккумулирует раздражители и посредством реснитчатого эпителия выводит их из органов дыхания. Нормальный суточный объем выделений не превышает 100 мл и не замечается человеком в процессе жизни, ведь без остатка при попадании в пищевод проглатывается и выводится естественным путем.
Появление патологических процессов провоцирует повышенное отделение экссудата, объем которого может достигать полутора литра. При этом изменяется не только количество, но и консистенция.
Именно поэтому механизмы естественной очистки дают сбой, и организму ничего не остается, кроме как отхаркивать мокроту при помощи активизации кашлевых рефлексов. Мышечные сокращения позволяют вывести излишки слизи и не допустить глубокого поражения тканей бронхов и легких болезнетворными микроорганизмами. Но порой даже сильный кашель не способствует ее отхождению. Такое явление можно считать застойным процессом, спровоцированным образованием трудноотделяемого секрета.
Заболевания, при которых осложнено отхождение вязкой мокроты
Ряд патологических процессов характеризуются осложненным откашливанием скопившегося секрета по причине излишней вязкости:
- Острый и хронический бронхиты. Характеризуется повышенной секреторной функцией бронхов, вследствие чего выделительная система не справляется с большим количеством произведенной субстанции. Цвет ее при этом может быть белым или желто-зеленым, а консистенция вязкой и трудноотделяемой.
- Пневмония. Представляет собой поражение легких различного происхождения, при котором слизь постепенно приобретает гнойный окрас и с трудом выкашливается.
- Отек легких. Патологическое состояние представляющее реальную угрозу жизни человека. Для нее характерен пенящийся обильный экссудат, объем которого может превышать литр.
- Бронхиальная астма. Секрет при данном заболевании, как правило, не имеет цвета, но с его обилием не всегда справляется мерцательный эпителий, за счет чего он застаивается в бронхах.
- Туберкулез. Выделения при инфицировании палочкой Коха гнойные, на более поздних этапах течения болезни возможны примеси крови, обусловленные распадом тканей.
- Злокачественное новообразование. Кашлевые приступы в этом случае постоянно сопровождают человека, возникает боль при вдохе, слизистые выделения выходят редко и могут содержать кровянистые прожилки.
Курильщики также могут столкнуться с проблематичным отделением секрета. Это связано с воздействием на дыхательную систему смол. Наиболее сильные кашлевые приступы курильщик испытывает по утрам, вследствие чего выделяются кусочки желеобразной массы серого или бежевого оттенка. О чем свидетельствует появление коричневой слизи, читайте в нашем материале.
Как диагностировать у себя застой слизи?
Большинство, людей, столкнувшихся с указанными патологическими состояниями, не понаслышке знают, как сложно откашлять мокроту.
Скапливающийся секрет, содержащий большое количество болезнетворных микроорганизмов не имеющий выхода наружу поражает слизистые оболочки бронх, вызывает затрудненное дыхание и одышку.
Если не помочь ему покинуть дыхательную систему, состояние человека в скором времени ухудшается, возникает опасность для жизни.
Застойные явления в органах дыхания должны стать обязательной причиной для посещения больницы. Но далеко не каждый знает об основных его проявлениях. Внесем ясность в этот вопрос.
Для застоя характерны следующие признаки:
- Длительный, изнуряющий непродуктивный кашель.
- Отчетливо слышащиеся хрипы при вдохе – выдохе.
- Ощущение комка и раздраженности в горле.
Наличие подобных проявлений требует незамедлительной медикаментозной терапии.
Если не отходит мокрота что делать?
Первый и самый важный совет — обратиться за помощью к квалифицированному специалисту. Не стоит затягивать с визитом в больницу. Промедление может спровоцировать переход болезни из острой в хроническую форму и вызвать необратимые процессы в организме. Не имея должных знаний в области медицины человек способен навредить себе или собственным детям, ведь не все препараты сочетаются между собой, блокируя лечебный эффект друг друга.
Если же выполнение всех медицинских предписаний на дому не приносит нужного эффекта и у взрослого все так же плохо при кашле отходит слизь, как поступить в таком случае? Единственно правильным решением будет переход на стационарный режим, включающий различные физпроцедуры.
Лечение медикаментозным способом
Основой для терапии при бронхите и других заболеваниях, при которых плохо отходит мокрота являются медикаменты.
Их подбор осуществляется исключительно профильным медицинским специалистом на основании анамнеза заболевания и диагностических методов исследования.
Заболевания вирусной этиологии предполагают прием противовирусных препаратов (Гроприносин, Амиксин, Интерферон), наличие же бактериальной инфекции прямое показание к приему антибиотиков из ряда макролидов (Азитромицин, Суммамед), цефалоспоринов 3 поколения (Цефтриаксон), пенициллинов (Аммоксициллин, Аугментин).
В обоих случаях не лишним будет прием иммуностимулирующих средств, например Бронхомунала. Они повышают защитные свойства организма за счет активизации специфического иммунитета. Тем самым сокращаются шансы на развитие осложнений за счет повышения самостоятельной сопротивляемости организма.
Независимо от происхождения болезни, в обязательном порядке необходимо освобождать дыхательные пути от скопления слизистых выделений, с чем помогут справиться отхаркивающие и разжижающие препараты. Рассмотрим более подробно принцип их действия.
Разжижающие лекарства
Если плохо отходит мокрота у ребенка или взрослого лечащий врач в первую очередь назначает средства, имеющие мулолитический эффект. Они направлены на изменение структуры вещества, производимого бронхами с целью более продуктивного их продвижения вверх по дыхательным путям.
Подобным эффектом обладают лекарственные средства, действующим веществом которых являются амброксол, ацетилцистеин, карбоцистеин, бромгексин. На фармацевтическом рынке представлено множество таблеток, сиропов, растворов на их основе, как отечественного, так и зарубежного производства.
В детской пульмонологии чаще всего используются такие лекарства, как Лазолван и Амбробене в форме суспензий и растворов. В неонатологической практике данные средства применяются для купирования дыхательной недостаточности у новорожденных и вводятся внутривенно или внутримышечно.
Лицам, старше 12 лет, назначается терапия в форме таблеток для приема внутрь или раствора для проведения ингаляций, в более запущенных случаях, в условиях стационара, амброксол может вводиться внутривенно путем постановки капельниц или уколов.
Автономно приниматься такие препараты не должны, медработники назначают их в комплексе с отхаркивающими средствами, особенно при слабом кашлевом рефлексе.
Лекарства для выведения слизи
Данная фармакологическая группа оказывает влияние на физиологическую активность реснитчатого эпителия, при помощи которого слизистый секрет продвигается вверх с последующим его выведением в ротовую полость. Некоторые из них также снижают его вязкость и увеличивают секреторную функцию бронхов.
В большинстве случаев действующим началом данных лекарств являются растительные компоненты. Наиболее известными являются Эвкабал, Доктор Мом, Сироп подорожника доктора Тайса, Проспан.
Выпускается в форме мазей, таблеток и сиропов. Прием многих из них разрешен при беременности, во время лактации и в младенческом возрасте. Однако обязательно необходима предварительная консультация доктора.
Внимание! Выходящую слизистую субстанцию при кашле следует обязательно выплевывать, так, как она содержит огромное количество болезнетворных микроорганизмов.
О причинах появления выделений зеленого цвета при кашле мы писали в своей статье.
Лечение ингаляциями
Одной из основ в алгоритме лечения такого заболевания, как бронхит, который часто сопряжен густыми выделениями, являются ингаляции с медицинскими препаратами и растительными компонентами.
С помощью ингаляций можно решить ряд основных терапевтических задач:
- Увлажнение слизистой
- Разжижение выделений
- Прямая доставка лекарственных препаратов к очагу воспаления, которые в зависимости от типа своего действия могут оказывать антибактериальное, муколитическое, противовоспалительное, бронхорасширяющее воздействие
Обратите внимание! Для санации дыхательных путей при помощи небулайзера используют приборы со среднедисперсным распылением. Модели, производящие более крупные частицы не окажут должное влияние на пораженные органы.
Если в домашнем арсенале медицинских приборов есть ингалятор, стоит об этом сказать врачу, он, в свою очередь, порекомендует действенные препараты и дозировки с учетом возраста и противопоказаний для конкретного случая.
Среди лекарственных средств наибольшей популярностью у педиатров, пульмонологов и терапевтов пользуются:
- Лазолван или Амбробене. Препараты, выпускаемые в форме раствора с одинаковым действующим веществом – амброксолом, используются для любых видов ингаляций, за исключением паровых. Ингаляционная терапия проводится широкому кругу пациентов разных возрастных групп, включая детский возраст до 2 лет. Для получения нужного эффекта раствор смешивается в пропорции 1:1 с 9% натрия хлоридом. Дозировку выписывает исключительно врач. Не рекомендуется амбулаторное проведение процедуры детям в возрасте до 2 лет. При совместном приеме с антибактериальными препаратами, амброксол усиливает их действие.
- Ацетилцистеин, АЦЦ, Флуимуцил. Не используется при лечении грудничков, минимальный возрастной порог, с которого допустимо применение данного активного вещества – 2 года.
- Беродуал, сальбутамол – добавляются в состав ингаляционной терапии при склонности пациента к обструкции, имеют явно выраженный бронхорасширяющий эффект.
Также медработник, в зависимости от этиологии, стадии заболевания, тяжести ее течения может добавить к вышеуказанным растворам антибиотики, противомикробные, фитосредства. Их самостоятельное, бесконтрольное применение может существенно осложнить процесс выздоровления.
Для получения качественного терапевтического эффекта, следует соблюдать основные правила проведения процедуры:
- Не употреблять пищу за 2 часа до и полчаса после ингаляции
- Продолжительность ее проведения должна варьироваться в пределах 5-10 минут
- Дыхание должно быть ровным, в меру глубоким.
- После ее окончания, как минимум на полчаса, воздержаться от нагрузок, разговора, контакта с холодным воздухом.
О том, как еще бороться с трудноотделяемым секретом у ребенка мы рассказали в нашей статье.
Лечение народными средствами
 Известно, что огромной популярностью в нашей стране пользуются «бабушкины» рецепты, в основу которых входят различные полезные продукты и растительные компоненты.
Известно, что огромной популярностью в нашей стране пользуются «бабушкины» рецепты, в основу которых входят различные полезные продукты и растительные компоненты.
И в лечении заболеваний дыхательной системы они проявляют себя достаточно эффективно.
Малышам дошкольного и младшего школьного возраста можно применять следующие рецепты, при полной уверенности в отсутствии аллергии на любой из компонентов:
- Смешать теплое козье или коровье молоко с чайной ложкой меда. Пить желательно сразу перед сном
- Сладкий вкус сока редьки или лука с медом обязательно понравится детям и позволит скорее избавиться от назойливого кашля.
- Чай из калины с медом насытит организм витамином C, и даст силы бороться с инфекцией.
- Сироп из корня солодки проверенный годами и надежный помощник при патологических состояниях бронхов и легких.
Детально о том, как вывести экссудат у ребенка мы рассказывали здесь.
Природные муколитики в виде отдельных трав и их сочетаний целесообразно применять в терапевтических целях для старшей возрастной категории лиц, страдающих от бронхита и пневмонии. Все из ниже перечисленных компонентов продаются в аптеках как отдельно, так и в составах грудных сборов в фильтр-пакетах, которые удобно заваривать:
- В равных долях смешать чабрец, ромашку, зверобой. Столовую ложку трав залить 250 мл кипятка и настоять в термосе не менее часа. Принимать по полстакана настоя после еды трижды в день.
- Листья брусники, фенхель и сосновые почки залить кипящей водой оставить настаиваться на 2 часа, принимать по той же схеме не менее 5 дней.
- Собрать подорожник, промыть и мелко нарезать. Готовое к употреблению экологически чистое растение также можно приобрести в аптечной сети. 50 грамм продукта залить литром кипятка и оставить на ночь. Принимать по стакану 4 раза в день.
Вдыхание паров растительных масел хвойных деревьев благотворно сказываются на состоянии больного, это отмечают практически все медработники.
Важно! НЕ стоит отказываться от медикаментозной терапии в пользу трав и отваров, эфирных масел, лишь в комплексе они способны за кратчайшие сроки улучшить состояние больного.
Лечение в домашних условиях
Для скорейшего выздоровления важно следовать некоторым советам, которые станут дополнением к медикаментозной терапии:
- Частые проветривание и поддержание высокой влажности в помещении способствуют облегчению состояния и не дают выработанной слизистой субстанции засыхать, закупоривая просвет бронхов.
- Рацион больного по максимуму обогащается витаминами и микроэлементами. Предпочтение нужно отдать свежим овощам и фруктам, свежевыжатым сокам, морсам, кисломолочным продуктам.
- Обильное питье препятствует дегидратации организма и, как следствие, положительно влияет на густоту отхаркиваемого секрета.
- На период болезни желательно максимально исключить физические нагрузки.
- Особенно важно в первые дни недуга обеспечить больному постельный режим.
- После нормализации температуры полезными будут прогулки на свежем воздухе.
- Если больной имеет никотиновую зависимость, обязательно нужно перестать курить, хотя бы на время болезни.
Массаж — эффективное средство
В состав комплексной терапии направленной на продуктивное выделение слизи можно включить постуральный массаж. Правила его проведения у взрослого человека и малолетнего немного отличаются, в частности в интенсивности механического воздействия.
Важно! Прежде, чем приступать к массажным процедурам, в обязательном порядке стоит измерить температуру тела. Даже незначительное превышение нормы является противопоказанием к проведению манипуляции.
Взрослый должен расположиться лежа на животе на кровати, свесить с нее голову и грудную клетку, поворачиваясь с боку на бок, пытаться откашляться.
После этого следует попросить кого-либо боковой стороной ладони интенсивно постукивать в области грудной клетки на протяжении не менее 1 минуты, после чего отдохнуть. Повторить действие 3-5 раз.
В том случае, если плохо выходит мокрота при кашле у ребенка также разрешено применение массажа. Его эффективность подтверждают практически все педиатры, включая известного доктора Комаровского.
Техника проведения процедуры для грудничка заключается в легком простукивании грудной клетки пальцами, по направлению от нижнего ее отдела вверх. Малыш должен занимать такое положение, при котором ягодицы располагаются выше головы. Для этого можно подложить подушку под таз или уложить его у себя на коленях. Закончить массаж следует поглаживанием, после чего ребенка необходимо расположить вертикально, чтобы он смог выкашлять скопившийся секрет. Главное в этом вопросе не переусердствовать и не причинить крохе дискомфорт или болезненные ощущения.
Прочитать больше информации о том, как вывести слизистые выделения у младенца можно в нашей статье.
Существует ряд противопоказаний, при которых не следует массировать грудную клетку:
- Гипертонический криз
- Сердечная недостаточность
- Легочная эмболия
Помните, что своевременно поставленный диагноз и комплексная терапия увеличивает шансы больного на положительный исход болезни.
Вконтакте
Google+
bronhit.guru
Отхождение мокроты
Мокрота – это выделения из органов дыхания при кашле и отхаркивании. Мокрота состоит из слюны, выделений слизистых носовой полости и пазух носа.
Характер отхождения мокроты обусловливается развивающейся патологией больного. Изменение характера отхождения мокроты свидетельствует об изменении в течении заболевания. Например, зловонность или гнилостность мокроты могут говорить о тяжелом поражении бронхов или легких.
Мокрота собирается у больных для лабораторного исследования. За одни сутки у больного может отходить до полутора литров мокроты.
При этом необходимо всегда помнить о том, что мокрота, являющаяся биологической жидкостью, может быть потенциально опасна для окружающих. Например, при развитии некоторых форм туберкулеза отходящая мокрота может содержать возбудителей патологии в очень большой концентрации. В такой ситуации мокрота должна собираться и обрабатываться очень тщательно. Для сбора мокроты используют специальные сосуды с крышками из стекла.
Мокрота, образующаяся в органах дыхания, мешает нормальному дыхательному процессу, по причине чего ее необходимо устранять. Частично удаление мокроты из организма происходит во время откашливания. Эффективное отхождение мокроты происходит при придании пациенту особого дренажного положения.
Отхождение мокроты – цвет
Нормальная мокрота имеет прозрачную бесцветную консистенцию. Если мокрота имеет зеленоватый цвет, это может указывать на гнойные примеси, которые имеют зеленоваты оттенок. Такая мокрота может отходить при абсцессе в легких, при гангрене легочной ткани, а также при актиномикозе легких.
Красный цвет мокроты указывает на то, что в ней находится кровь. Красная кровяная мокрота может наблюдаться при таких заболеваниях, как последние стадии туберкулеза с кровохарканье, онкологическое поражение легкого, инфаркт легочной ткани, астма сердечного происхождения и легочная отечность.
Коричневатая как бы ржавая мокрота отмечается при пневмонии гриппозного, очагового или крупозного происхождения, при запущенном туберкулезе, при застойных явлениях в легочной ткани, при легочном течении сибирской язвы. Мокрота чисто коричневого цвета отходит при инфаркте легочной ткани и говорит о том, что в выделениях присутствует не свежая кровь, а продукты, образовавшиеся после ее распада.
Мокрота темного зеленого цвета может отделяться при развитии в легочной ткани всевозможных патологических процессов. При этом часто такие явления протекают на фоне развития желтухи. Яркая желтая мокрота свидетельствует о развитии пневмонии эозинофильного происхождения.
Мокрота серого или черного цвета отходит при присоединении к выделениям пыли от табакокурения у курильщиков. Кроме всего прочего, цвет мокроты может изменяться из-за приема определенных лекарственных препаратов.
Отхождение мокроты – запах
Непатологическая мокрота не имеет запаха. Если возникает дурной запах, то это говорит о расстройстве оттока мокроты.
Запах гнили отмечается при развитии абсцесса, гангрены легочной ткани, при бронхите гнилостного происхождения по причине добавления инфекции гниения. Кроме того, такой запах характерен для бронхоэктазов и развития онкологии легкого, осложненного отмиранием ткани.
Нормальная мокрота, кроме всего прочего, не распадается на слои. При отстаивании мокрота с примесями гноя, как правило, начинает расслаиваться на два слоя, гнилостная мокрота разделяется со временем на три слоя. В частности, расслоение мокроты является характерной особенностью развития гангрены легочной ткани.
С этим материалом так же читают:
www.megamedportal.ru
Что делать, если не отходит мокрота? Что такое мокрота? Мокрота у взрослых, у ребенка: причины, цвет
Мокрота образуется в организме в силу разных обстоятельств. Иногда это явление – норма. Пациент не нуждается в лечении. Но в некоторых случаях она является признаком развития серьезных заболеваний. Поэтому при повышенной выработке организмом мокроты, особенно если она плохо отделяется, необходимо обратиться к врачу. Это позволит исключить риск развития тяжелых недугов. Итак, мокрота – что такое? На какие болезни она может указывать?

Мокрота – что такое: патология или норма?
Такая жидкость присутствует в каждом организме. Ее образование - физиологический процесс. Она в незначительном количестве вырабатывается организмом для нормального функционирования дыхательной системы. Таким образом, становится ясно: мокрота – что такое. Это физиологическая жидкость, без которой организм не может правильно функционировать.
Увеличение объема выделений свидетельствует о развитии воспаления. Чаще всего мокрота появляется при острых инфекционных и простудных недугах. Она образуется в самом начале болезни, в области носоглотки. С развитием патологии слизь уже возникает в трахее и бронхах. Следует понимать, когда появляется данная мокрота, что такое явление уже не считается физиологической жидкостью. Данная слизь - симптом заболевания.
При своевременном лечении инфекции обильные выделения прекращаются, и человек выздоравливает.
Причины возникновения мокроты
Основным источником повышенной выработки слизи являются простудные недуги. Однако могут быть и другие причины, приводящие к образованию мокроты, которая плохо отходит. Чтобы определить, чем спровоцировано такое явление, следует пройти диагностику.
В мокроте содержится большое количество бактерий. Они способны спровоцировать воспаления носоглотки, нанести вред пищеварительной системе. Постоянное наличие слизистых сгустков в горле вызывает приступы кашля, создает дискомфорт в процессе глотания. Откашливаясь, человек избавляется от части мокроты. Но затем она образуется вновь.

Почему же возникает мокрота?
Причины врачи-отоларингологи приводят следующие:
- Неблагоприятная экологическая обстановка. Наличие в воздухе большого количества пыли и химических веществ.
- Вредные привычки. Курение и алкоголь раздражают слизистую.
- Хронический ринит или синусит.
- Болезни нижних дыхательных путей.
- Заболевания органов пищеварения.
- Аллергические реакции. В этом случае организм пытается защититься от внешнего воздействия, выставляя преграду в виде слизи.
Мокрота – это не заболевание, а показатель наличия в организме патологий, которые требуют врачебного вмешательства.
На что указывает цвет слизи
Мокрота бывает различных оттенков. Важно обратить внимание на ту слизь, которая, хоть и в малом количестве, но все-таки отходит из организма.
Цвет мокроты может указывать на следующие заболевания:
- Зеленая – болезни легких и бронхов, простуды.
- Желтая – синусит, пневмония, бронхит. Желтый цвет мокроте придает гной.
- Белая – творожистая консистенция указывает на туберкулез или грибковую инфекцию; водянистая структура свидетельствует о наличии вируса, хронических заболеваниях дыхательных органов или аллергических реакциях.
- Коричневая – пневмония, бронхит, простуда, сопровождающиеся воспалением.
- Розовая – кровотечения, пневмококковая пневмония, рак легких, туберкулез, эмболия легких.
- Гнойная – туберкулез, абсцесс легкого, рак легких.
- Чёрная – пневмокониоз (хронические заболевания дыхательных органов, возникающие в результате длительной работы на вредных производствах).
Обычно мокрота не имеет запаха. Кроме случаев, когда в организме происходят процессы гниения. Например, при гангрене или абсцессе легких.

При обильной слизи у детей следует незамедлительно обратиться к врачу. Неудивительно, что она плохо отходит у крох. Малыш еще не умеет откашливаться. Поэтому мокрота у ребенка может накапливаться в горле. А это приводит к возникновению заболеваний бронхов и легких.
Массаж — эффективное средство
Если у малыша накапливается мокрота, что делать в такой ситуации? Чтобы облегчить ее выход можно сделать массаж. Предварительно дайте ребенку отхаркивающее средство.
Но важно запомнить, что массаж нельзя проводить при высокой температуре тела. Во время процедуры нужно общаться с ребенком, отвлекая его.
Порядок проведения массажа:
- Положить ребенка на живот. Растереть спину от поясничного отдела до шеи. Кожа должна немного покраснеть. Затем совершать легкие пощипывания пальцами и постукивания ребром ладони. Закончить массаж спины очень легкими надавливаниями кулаками.
- Попросить ребенка откашляться.
- Перевернуть малыша на спину, мягко растереть грудь.
- Ребенок должен откашляться.
Такой массаж способствует ускорению выведения мокроты.

Рецепты народной медицины
Если не отходит мокрота у ребенка, можно воспользоваться бабушкиными рецептами.
Выводу слизи из организма способствуют следующие средства:
- Смесь меда с орехами или клюквенным соком.
- Сок редьки с медом.
- Горячее молоко, смешанное с протертым инжиром (принимать 2 раза в день по стакану).
- Стакан теплой воды, смешанной с двумя каплями йода (принимать перед сном).
- Луковый сок с медом.
- Теплое натуральное коровье молоко (пить перед сном). Можно пить в чистом виде или с добавлением меда.
- Молоко, смешанное с чесноком (на 1 литр молока 5 раздавленных зубчиков чеснока).
- Брусничный сироп с медом.
- Молоко с овсом (на 1 литр молока берут стакан овса и варят 1 час). Получается полужидкая каша, которую нужно выпить за несколько приемов. Можно добавить в нее чеснок или мед.
- Молоко со свежевыжатым морковным соком.
- Отвар тимьяна (заварить 2 чайные ложки травы в стакане кипятка и настоять четверть часа). Принимать несколько раз в день по стакану отвара.
- Кусочек сливочного масла. Принимать натощак, запить теплым чаем.

Препараты традиционной медицины
Народные средства не всегда помогают избавиться от мокроты. Поэтому применяют также медикаментозные лекарства для облегчения состояния у детей.
Препараты для маленьких пациентов выпускаются в форме сиропа:
- «Амброксол».
- «Бромгексин».
- «Лазолван».
Для грудных детей хорошо применять «Флуимуцил» в гранулах, которые следует растворять в воде и давать пить малышу.
Все лекарственные препараты назначаются исключительно врачом и применяются строго по рекомендации педиатра.
Ингаляции — отличный метод избавления от мокроты
Такие процедуры можно применять для детей старше двух лет. Ингаляции обеспечивают быстрое отхождение мокроты и эффективно избавляют от кашля.
Во время процедуры нужно соблюдать следующие правила:
- Рядом с ребенком обязательно должен находиться взрослый.
- Начинать ингаляцию только после того, как кипяток немного остыл. Десяти минут для охлаждения достаточно.
- Проводить процедуру в течение 5 минут.
- После ингаляции уложить ребенка в кровать. Не позволять ему дышать холодным воздухом.
Рецепты для проведения ингаляций:
- Мед размешать в воде (1 часть меда на 5 частей воды). Нагреть до температуры 40 градусов. При большем нагреве мед утрачивает свои целебные свойства.
- Если мокрота очень тяжело отходит, то способен помочь следующий рецепт для ингаляции. Четыре ложки щелочной минеральной воды (перед употреблением подержать открытой, чтобы вышел газ) смешать с 1 литром горячей воды.
- Лекарственные травы – ромашка, мята, эвкалипт, листья березы, шалфей – заваривают отдельно каждую или смешивают.
- Смешать сок лука или чеснока с водой (1 часть сока на 10 частей воды). Такие ингаляции рекомендуются при болях в горле.
Полезно также сводить ребенка в сауну, но только после консультации с врачом.

Лечение взрослых
Медикаментозные препараты, которые обеспечивают лучшее отхаркивание слизи и устраняют воспалительные процессы, ставшие причиной появления мокроты, подразделяются на два вида:
- Лекарства, принимаемые при сухом кашле для разжижения мокроты.
- Препараты, стимулирующие бронхи. Под действием таких средств они эффективно сокращаются и способствуют отхаркиванию слизи.
Медикаменты для разжижения мокроты можно приобрести в аптеке. Продаются они без рецепта. Но лучше все-таки перед началом приема любого препарата обратиться к врачу, который проведет диагностику и назначит индивидуальное лечение.
Народные средства
Мокрота у взрослых отлично поддается лечению народными средствами. Старинные рецепты очень действенны в борьбе с различными недугами, провоцирующими застой слизи.
Взрослые могут улучшить отхождение мокроты при помощи следующих средств:
- Ингаляция – эффективная процедура. Она способствует разжижению мокроты. Есть много рецептов для ингаляций. Можно воспользоваться следующими. Отварить картофель в мундире, разрезать пополам и положить в широкую емкость. Больной должен вдыхать пары картофеля, укрывшись полотенцем так, чтобы окружающий воздух не мешал ингаляции. Процедуру следует повторять в течение суток несколько раз. Спустя пару дней мокрота отлично начнет отходить. Не менее эффективен такой рецепт. Приготовить травяной отвар. Можно взять эвкалипт, шалфей или сосновые почки. Перелить в широкую посуду и, так же как при картофельной ингаляции, дышать парами отвара.
- Горчичники прогревают и помогают выделению слизи. Можно также нанести на грудь йодную сеточку. Противопоказание для этой процедуры – высокая температура.
- Пить теплое молоко или сок редьки, смешанные с медом.

Однако помните, что такие процедуры подходят не всем пациентам. Народные методы лечения обладают противопоказаниями.
К примеру, не каждый организм способен переносить некоторые виды трав. Ментол может спровоцировать астматический кашель. А вот картофельная ингаляция практически не имеет противопоказаний. Но все-таки по поводу народного лечения лучше проконсультироваться с грамотным специалистом.
fb.ru
причины, препараты и средства для облегчения
Кашель представляет собой один из признаков, возникающих не только в качестве симптома патологических процессов, но и как показатель физиологического состояния организма, и в некоторых случаях считается нормой. Отхождение мокроты при кашле является следствием процесса очищения слизистой оболочки от бактериального и вирусного агента и продуктов его жизнедеятельности (токсины, яды, лейкоциты). Могут быть различные причины появления данного симптома.
О том, какие препараты и средства для облегчения способствуют отхождению мокроты – можно узнать в этом материале. Использовать методики, которые способствуют процессу очищения, следует только после консультации с лечащим врачом. Применять препараты, облегчающие отхождение мокроты можно в течение ограниченного периода времени.
Кашель с отхождением мокроты возможен по причине разнообразных недугов, сопровождающихся усиленным образованием слизи в бронхах и формированием экссудата. Мокрота может образовываться и при наличии в органах дыхания кист, которые при разрыве выделяют в бронхи и легкие жидкость. Развитие влажного кашля зачастую происходит по степени скопления жидкости (в виде слизи, крови, гноя) в органах дыхания.
Разновидности мокроты при кашле

Несомненно, установить точный диагноз, ориентируясь только на характер и окраску отделяемой мокроты, невозможно. Но в совокупности с иными проявлениями данный показатель способствует правильному определению заболевания и назначению соответствующего лечения. В случае, когда больной страдает от сильного кашля с отхождением мокроты, необходимо принимать во внимание ее окраску. В зависимости от этого показателя выделяют несколько разновидностей мокроты. Разновидности мокроты при кашле могут указывать на характер воспалительной реакции и присутствие в организме бактериальной инфекции.
Вид слизистого отделяемого представляет собой вязкую субстанцию без цвета или мутного беловатого оттенка. Зачастую выделения такого рода возникают в случае развития у человека бронхита или воспаления легких. В случае отечности легких возможно выделение серозной мокроты. Выглядит она как жидковатая пенящаяся субстанция. Появление отделяемого с гноем возможно при воспалительных процессах в легких либо бронхах.
В случае поражения органов дыхания крупозной пневмонией, окраска отделяемой при кашле мокроты может изменять свой оттенок до коричневого цвета спустя несколько дней после начала болезни. Отделение мокроты зеленного цвета, имеющей неприятный запах, может указывать на гангрену одного или обоих легких либо на наличие абсцесса. Поражение дыхательных органов грибковыми микроорганизмами проявится в виде отделений творожистой структуры беловатого цвета.
В случае инфаркта легких в мокроте появляются ярко-красные примеси крови. Возникновение желтоватых выделений при кашле указывает на острую форму заболеваний инфекционной природы. Помимо этого, такой оттенок приобретает мокрота, отделяемая у человека, курящего длительное время или имеющего аллергию.
Если в отделяемой из органов дыхания мокроте появляются любого рода примеси крови – алые либо бурые – это может являться свидетельством заболевания человека туберкулезом, перешедшим в запущенную форму, инфекции, возбудителем которой является пневмококки, либо о развитии онкологических процессов в легких.
Факторы, провоцирующие кашель с мокротой
Первостепенная причина отхождения мокроты при кашле – потребление табака. Оно обуславливается генерацией во время курения дыхательными путями большего количества слизи, из-за чего увеличивается объем образуемой мокроты, от которой организм сразу пытается избавиться. Помимо этого, такая вредная привычка оказывает парализующее воздействие на тоненькие волоски, расположенные в дыхательных путях, ввиду чего затрудняется отделение мокрого содержимого.
К прочим факторам, провоцирующим кашель с мокротой, относятся инфекционные и бактериальные болезни. Рассмотрим их подробнее.- Бронхиальная астма. Зачастую начало заболевания характеризуется появлением сухого кашля и незначительной хрипотой. Понемногу хрипы усиливаются и сухой кашель плавно перетекает в мокрый. Возможно формирование слизистого отделяемого густой консистенции.
- Хроническая форма бронхита. В случае этого заболевания хронически заблокированные дыхательные пути провоцируют возникновение сухого кашля, который поэтапно преобразуется в влажный, с содержанием гноя и отхождением мокроты при кашле.
- Простуда, ОРВИ и ОРЗ. Такие заболевания могут протекать с множеством специфических симптомов, одним из которых является кашель с мокротой.
- Аллергическая предрасположенность. Воздействие внешних раздражителей провоцирует усиление образования слизистого содержимого, раздражаемого дыхательные органы. В результате этого процесса человек начинает кашлять. Такой фактор зачастую провоцирует подобное состояние у людей, страдающих хронической формой синусита либо аллергией.
- Опухоль в легком. Одним из ранних признаков новообразований различной этиологии является возникновение хронического кашля с незначительным количеством отделяемой мокроты, в которой визуализируются прожилки крови. Помимо этого, в ней может содержаться гной, либо гной со слизью.
- Воспаление легких. Происходит переход сухого кашля во влажный (мокрый) кашель. Окраска отделяемой при заболевании мокроты может быть любой консистенции и окраски и зависит спровоцировавших заболевание бактерий.
- Туберкулез. Мокрота отделяется со слизью, кровью либо гноем, что дает возможность отличить болезнь от других видов легочной патологии.
Диагностика: анализ мокроты
Исследование внешнего вида мокроты способствует постановке предварительного диагноза. Окраска желто-зеленого оттенка указывает на гнойное течение воспалительных процессов. Такой признак может указывать на развивающуюся пневмонию, бронхиальную астму, осложнения гриппа, абсцесс легких, осложнение хронической либо обструктивной формы бронхита. Кроме того, фактором, провоцирующим мокроту такой расцветки, может служить образование гнойников в случае сопутствующего ринита, синусита либо простуды. Диагностика любого подобного состояния включает в себя обязательный лабораторный анализ мокроты, в том числе и посев на чувствительность к антибиотикам.
В случае появления на фоне беловатого оттенка мокроты следов крови, можно судить об опасности заражения крупозной пневмонией и прочими заболеваниями тяжелых форм дыхательной системы. Однако возможно наличие в мокроте кровяных примесей будет свидетельствовать об обычном травмировании кровеносных сосудиков, если человека продолжает мучить сильный мучительный кашель. Так же анализ мокроты позволяет диагностировать ряд других заболеваний.
В случае, когда мокрый кашель становится частым и затяжным, требуется проведение комплексного анализа мокроты. Исследование направлено на определение параметров бактериологии и цитологии, с целью оценивания ее по качеству и количеству. Материал для пробы изымается в утреннее время после потребления достаточного количества теплого питья. Для того, чтобы произвести забор материала на пробу, необходимо выполнить три вдоха глубоко для того, чтобы стимулировать кашель и облегчить отхождение мокроты.
Анализ пробной мокроты под микроскопом позволяет судить о предварительных результатах. На воспалительные процессы, вызванные инфекциями, укажут лейкоциты нейтрофильного вида, а на аллергию либо глистную инвазию – эозинофилы. Бронхиальная астма проявляется в наличии кристаллов Шарко-Лейдена и спиралей Куршмана.
На пневмонию с абсцессом либо туберкулез может указывать обнаружение в лабораторных анализах эластичного волокна. В случае выявления при цитологическом исследовании содержания в материале клеток атипичного характера, можно предположить признаки онкологии легких. Анализ мокроты бактериологического типа нацелен на исследование содержания в мокроте микробов, их количественное заполнение флоры.
Средства для отхождения мокроты
Лечение заболеваний, сопровождающихся скоплением мокроты в бронхах, направлено на разжижение и последующее выведение ее из органов дыхания. При продолжительном кашле, который длится в течение трех и более недель, важно предотвратить развитие осложнений. С этой целью первостепенно очищают бронхи от застоявшейся слизи, которая препятствует нормальному поступлению воздуха в органы дыхания.
Однако, как улучшить отхождение мокроты при кашле, знают далеко не все, поэтому при подобных симптомах следует прибегнуть к консультации пульмонолога, который назначит определенное обследование и лечение. Средства для отхождения мокроты включают в себя спектр муколитических препаратов, которые усиливают секрецию и разжижают содержимое.
Продолжительный мокрый кашель лечится посредством использования специальных лекарственных средств для отхождения мокроты (муколитики и мукокинетики), а также антибиотиков. Однако такой метод можно применять лишь по прохождении рентгеновского обследования, осмотра доктором и сдачи мокроты на анализ. В медицине широко используют следующие лекарственные препараты для отхождения мокроты: Эвкабал, Гербион в виде сиропа, корень Алтея, Доктор Мом, Геделикс, Проспан. Также отхождению мокроты способствуют муколитики по типу Амброксола, АЦЦ, Флавамед, Лазолван, Карбоцистеин, Бромгексин.
Методы физиотерапии

Методы физиотерапии широко применяются как при сухом, так и влажном кашле. Одним из самых распространенных является прогревание бронхов горячим паром – ингаляции. Для процедуры используются как специально разработанные ингаляторы, так и просто закрытые емкости с горячей водой и насадкой для дыхания. Воздействие теплого воздуха способствует разжижению мокроты и эффективному ее выведению из дыхательных путей. Суть процедуры ингаляции для отхождения мокроты заключается во вдыхании пара горячей воды или лекарственного отвара, нагретых до температуры около сорока градусов. Продолжительность каждой ингаляции составляет десять-двадцать минут, а количество процедур в сутки не должно превышать шесть раз.
Эффективным методом для улучшения отхождения мокроты является массаж. Правда для достижения результатов подойдет далеко не любая техника, а именно дренажный массаж. Преимуществами этого метода является его доступность для пациентов всех возрастов, уменьшение бронхиальный спазмов и эффективное выведение мокроты.
Лечение народными средствами
Лечение мокрого кашля народными средствами должно подбираться в зависимости от возраста больного, характерных признаках развития заболевания, индивидуальной переносимости лекарственных средств или отдельных их компонентов.
К эффективным средствам народной медицины, применяемым для улучшения отхождения мокроты относят отвары, настои и настойки на сосновых почках, травяных сборов мяты, мать-и-мачехи, алтея, чабреца. Для растираний и компрессов используется гусиный жир.
Профилактика
Меры профилактики образования мокроты в дыхательных путях при кашле состоят в предупреждении причин возникновения болезней дыхательных органов (переохлаждение, снижение иммунитета, стрессовые ситуации, недостаток витаминов, нахождение на сквозняках, увеличенные физические нагрузки), устранении взаимодействия с внешними раздражителями. Также важно отказаться от вредных привычек и стараться вести здоровый образ жизни.
prodyhanie.ru
Почему не отходит мокрота, что делать чтобы отошло
Выделение мокроты с кашлем при респираторных инфекциях функционально важный процесс, так как с секретом, синтезируемым бронхами, выделяются инфекционные микроорганизмы и токсические продукты их распада. Скопление вязкой слизи в бронхиальном дереве крайне опасно, поскольку это — прекрасная среда для размножения чужеродных возбудителей.
Почему образуется мокрота
Даже у здорового человека в бронхиальных ветвях всегда присутствует слизь. Благодаря ей легочная система очищается от проникнувших с воздухом болезнетворных микроорганизмов и токсических частиц. В случае большой концентрации в бронхах чужеродных элементов продуцируется слишком густой и тягучий секрет, который практически не откашливается.
Откашливание – безусловный рефлекс, способствующий выходу излишней слизи и облегчению дыхания. Вязкая и плотная мокрота при кашле не выделяется, а приклеивается к слизистому эпителию бронхиол.
Почему плохо отходит мокрота
Когда у больного с кашлем не отделяется мокрота – это свидетельствует о развитии таких патологических процессов, как пневмония или бронхит. При наличии в бронхах микробной микрофлоры значительно увеличивается объем продуцируемой слизи, которая за счет густой консистенции застаивается в бронхиолах.
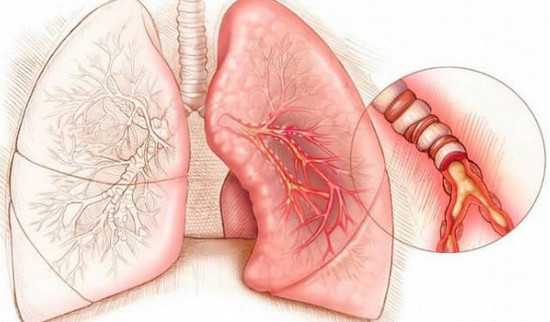
При попытках откашливания густой тягучей мокроты она не выделяется из дыхательных путей, а прилипает к стенкам бронхов. Это провоцирует непродуктивный кашель, еще больше раздражающий воспаленную слизистую бронхиол. В результате чего больной испытывает мышечные боли грудной клетки, а слизь так и не отходит. Большая часть больных ощущают ком в горле – это свидетельствует о скопившейся в бронхах слизи.
Заболевания, для которых характерен кашель с вязкой мокротой:
- Бронхит – патология сопровождается сухим кашлем, впоследствии переходящим в продуктивный (влажный).
- Бронхоэктатическая болезнь – врожденное поражение бронхов, в процессе которого ослабляются бронхиальные стенки, с формированием воспалительного процесса с гнойным экссудатом.
- Пневмония – воспаление, характеризующееся продуцированием слизистой мокроты, которая впоследствии становится гнойной или кровавой.
- Рак легких – выражается непроходящим кашлем, с выходом мокроты кровяной консистенции.
- Бронхиальная астма – характеризуется продуктивным кашлем с удушающими приступами.
- Туберкулез – приводит к выделению слизисто-гнойного секрета с периодическим кашлем и повышенным потоотделением.
Лечение
Для отхождения мокроты применяются разные методы лечения.

Лекарства для разжижения мокроты
В целях облегчения отделения мокроты необходимо повысить ее текучесть. С этой целью применяются:
- Коделак Бронхо;
- Лазолван;
- АЦЦ;
- Флуимуцил.
Когда не отходит мокрота у маленьких пациентов, врачи назначают:
- Пертуссин;
- Мукалтин;
- Стоптуссин фито;
- Амбробене;
- Бронхикум;
- Лазолван.
Лекарства для выведения мокроты
Освобождению от трудноотделяемой мокроты способствует прием:
- Карбоцистеина;
- Мукосола;
- Сиропа Солодки;
- Корня Алтея.
Лечение ингаляциями
С выведением густой слизи из бронхиол отлично справляются ингаляции следующих лекарственных групп:
- Бронхорасширяющих медикаментов – Сальбутамола, Берадуала, Атровента;
- Разжижающие средства, уменьшающие плотность секрета – Амброксол, Лазолван;
- Секретолитики, способствующие выделению бронхиального секрета – Флуимуцил, АЦЦ;
- Фитотопрепараты, купирующие отек слизистой – Ротокан, Геделикс.
Народные методы
Натуральная и безопасная народная медицина является отличным дополнением к основному лечению, применяемая после беседы с врачом, чтобы не навредить больному. Проверенные природные средства действительно помогают не хуже, а во многом и эффективнее фармацевтических препаратов.
- Проверенное натуральное средство – черная редька с медом. Понадобиться одна небольшая вымытая редька со срезанной верхушкой (наподобие крышки). Из нее надо удалить мякоть, внутрь поместить 2 чайные ложки меда, дать настояться 12 часов. Употреблять в течение дня несколько раз.
- Полоскание горла способствует избавлению от скопившейся слизи; для этого подходят отвары ромашки, календулы, соляные и содовые растворы.
- Классический рецепт – ингаляции над свежеотваренной картошкой. Больной накрывается с головой и вдыхает целебный пар, такие ингаляции способствуют разжижению слизи.
- Творожный компресс – подойдет жирный творог в комбинации с содой. Приготовленный состав выкладывается на целлофан, затем наносится на спину и область груди, и укутывается шарфом. Держать не меньше 3 часов.
Заключение
Трудноотделяемая мокрота – патологическая ситуация, требующая незамедлительных мер во избежание риска развития сопутствующих осложнений. При отсутствии грамотной медицинской помощи развивается обструкция бронхов, после чего состояние больного начинает стремительно ухудшаться. Чтобы избежать подобного развития событий, при первых признаках болезни следует обратиться к врачу. Самолечение недопустимо.
ingalin.ru