Доброкачественные опухоли яичников. Опухоли яичников гинекология
Доброкачественные опухоли яичников - причины, симптомы, диагностика и лечение
Доброкачественные опухоли яичников – группа патологических дополнительных образований овариальной ткани, возникающих в результате нарушения процессов клеточной пролиферации и дифференцировки. Развитие доброкачественной опухоли яичника может сопровождаться болями в животе, нарушением менструальной и репродуктивной функций, дизурией, расстройством дефекации, увеличением размеров живота. Диагностика доброкачественных опухолей яичников основывается на данных влагалищного исследования, УЗИ, определении опухолевых маркеров, МРТ, лапароскопии и др. исследований. Лечение опухолей яичников оперативное в целях восстановления специфических женских функций и исключения малигнизации.
Доброкачественные опухоли яичников являются острой проблемой гинекологии, поскольку довольно часто развиваются у женщин детородного возраста, вызывая снижение репродуктивного потенциала. Среди всех образований яичников доброкачественные опухоли составляют около 80%, однако многие из них склонны к малигнизации. Своевременное выявление и удаление овариальных опухолей крайне актуально в плане профилактики рака яичников.
Причины развития доброкачественных опухолей яичников
Вопрос о причинности доброкачественных опухолей яичников остается дискуссионным. Различные теории рассматривают в качестве этиологических моментов гормональную, вирусную, генетическую природу овариальных опухолей. Считается, что развитию доброкачественных опухолей яичников предшествует состояние гиперэстрогении, вызывающее диффузную, а затем и очаговую гиперплазию и пролиферацию клеток. В развитии герминогенных образований и опухолей полового тяжа играют роль эмбриональные нарушения.
К группам риска по развитию доброкачественных опухолей яичников относятся женщины с высоким инфекционным индексом и преморбидным фоном; поздним менархе и нарушением становления менструальной функции; ранним климаксом; частыми воспаления яичников и придатков матки (оофоритами, аднекситами), первичным бесплодием, миомой матки, первичной аменореей, абортами. Доброкачественные опухоли яичников нередко бывают ассоциированы с наследственными эндокринопатиями – сахарным диабетом, заболеваниями щитовидной железы, носительством ВПЧ и вируса герпеса II типа.
Классификация доброкачественных опухолей яичников
Согласно клинико-морфологической классификации доброкачественных опухолей яичников выделяют:
- эпителиальные опухоли (поверхностные эпителиальностромальные). Доброкачественные опухоли яичников эпителиального типа представлены серозными, муцинозными, эндометриоидными, светлоклеточными (мезонефроидными), смешанными эпителиальными опухолями и опухолями Бреннера. Наиболее часто среди них оперативная гинекология сталкивается с цистаденомой и аденомой.
- опухоли полового тяжа и стромальные. Основным видом стромальных опухолей является фиброма яичника.
- герминогенные опухоли. К числу герминогенных опухолей относятся тератомы, дермоидные кисты и др.
По признаку гормональной активности дифференцируют гормонально неактивные и гормонпродуцирующие доброкачественные опухоли яичников. Последние из них могут быть феминизирующими и верилизирующими.
Симптомы доброкачественных опухолей яичников
К ранним и относительно постоянным симптомам доброкачественных опухолей яичников относятся тянущие, преимущественно односторонней боли с локализацией внизу живота, не связанные с менструацией. Могут наблюдаться поллакиурия и метеоризм в результате давления опухоли на мочевой пузырь и кишечник. На этом фоне пациентки нередко отмечают увеличение размеров живота.
По мере своего роста доброкачественные опухоли яичников обычно образуют ножку, в состав которой входят связки артерии, лимфатические сосуды, нервы. В связи с этим нередко клиника манифестирует с симптомов острого живота, обусловленного перекрутом ножки опухоли, сдавлением сосудов, ишемией и некрозом. У четверти пациенток с доброкачественными опухолями яичников наблюдается нарушение менструального цикла, бесплодие. При фибромах яичников могут развиваться анемия, асцит и гидроторакс, которые регрессируют после удаления опухолей.
Феминизирующие опухоли способствуют преждевременному половому созреванию девочек, гиперплазии эндометрия, дисфункциональным маточным кровотечениям в репродуктивном возрасте, кровянистым выделениям в постменопаузе. Вирилизирующие доброкачественные опухоли яичников сопровождаются признаками маскулинизации: аменореей, гипотрофией молочных желез, бесплодием, огрубением голоса, гирсутизмом, гипертрофией клитора, облысением.
Диагностика доброкачественных опухолей яичников
Доброкачественные опухоли яичников распознаются с учетом данных анамнеза и инструментальных обследований. При гинекологическом исследовании определяется наличие опухоли, ее локализация, величина, консистенция, подвижность, чувствительность, характер поверхности, взаимоотношения с органами малого таза. Проведение ректовагинального исследования позволяет исключить прорастание опухоли в смежные органы.
Трансабдоминальное УЗИ и трансвагинальная эхография в 96% случаев позволяют дифференцировать доброкачественные опухоли яичников от миомы матки, воспалительных процессов в придатках. В нетипичных случаях показано проведение компьютерной и/или магнитно-резонансной томографии.
При обнаружении любых опухолевых процессов в яичниках производится определение опухолевых маркеров (СА-19-9, СА-125 и др.). При нарушениях менструального цикла или постменопаузальных кровотечениях прибегают к проведению раздельного диагностического выскабливания и гистероскопии. Для исключения метастатических опухолей в яичники по показаниям выполняются гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия, ректороманоскопия.
Диагностическая лапароскопия при доброкачественных опухолях яичников обладает 100%-ной диагностической точностью и нередко перерастает в лечебную. Истинные доброкачественные опухоли яичников дифференцируют с ретенционными кистами яичников (последние обычно исчезают в течение 1-3-х менструальных циклов самостоятельно или после назначения КОК).
Лечение доброкачественных опухолей яичников
Обнаружение доброкачественной опухоли яичника является однозначным показанием к ее удалению. Хирургическая тактика в отношении доброкачественных опухолей яичников определяется возрастом, репродуктивным статусом женщины и гистотипом образования. Обычно вмешательство заключается в удалении пораженного яичника (оофорэктомии) или аднексэктомии. У пациенток репродуктивного возраста допустимо выполнение клиновидной резекции яичника с экстренной гистологической диагностикой и ревизией другого яичника.
В перименопаузе, а также при двусторонней локализации доброкачественных опухолей яичников или подозрении на их малигнизацию удаление придатков производится вместе с удалением матки (пангистерэктомия). Доступом выбора при доброкачественных опухолях яичников в настоящее время является лапароскопический, позволяющий уменьшить операционную травму, риск развития спаечного процесса и тромбоэмболии, ускорить реабилитацию и улучшить репродуктивный прогноз.
Профилактика доброкачественных опухолей яичников
Доказано, что длительный прием монофазных КОК обладает профилактическим действием в отношении доброкачественных опухолей яичников. Для исключения нежелательных гормональных изменений, важно, чтобы подбор контрацепции осуществлялся только специалистом-гинекологом. Кроме того, отмечено, что у пациенток с реализованной генеративной функцией, доброкачественные опухоли яичников развиваются реже. Поэтому женщинам настоятельно не рекомендуется прерывание беременности, в особенности первой.
Также известно, что женщины, перенесшие гистерэктомию или перевязку маточных труб, имеют меньшие риски развития опухолей яичников, хотя данный протективный механизм остается невыясненным. Определенное значение в профилактике доброкачественных опухолей яичников отводится достаточному употреблению растительной клетчатки, селена и витамина А. В качестве мер скрининга доброкачественных опухолей яичников выделяют регулярные гинекологические осмотры и УЗИ малого таза.
www.krasotaimedicina.ru
Доброкачественные и злокачественные опухоли яичников
Опухоль — это избыточное разрастание патологически измененных клеток какой-либо ткани. Ткани яичников формируются из клеток различного происхождения и выполняют разные функции. Независимо от клеточной структуры, опухоли яичников у женщин представляют собой объемное образование, которое растет из ткани яичников. В классификации существует и такое понятие, как опухолевидные образования, которые формируются не за счет клеточного роста, а в результате ретенции (накопления) в полости яичника жидкости. В числе всех заболеваний женской половой сферы опухоли составляют в среднем 8%.

Общая характеристика по типу опухолей
В зависимости от клеточных изменений, все патологиеские образования объединяют в две большие группы — злокачественные и доброкачественные. Такое деление носит условный характер, поскольку многие доброкачественные образования склонны к переходу в репродуктивный период в злокачественные.
Злокачественные опухоли яичников
Характеризуются отсутствием оболочки, быстрым ростом, способностью к проникновению отдельных клеток и тканевых тяжей опухоли в соседние здоровые ткани с повреждением последних. Это приводит к прорастанию также в соседние кровеносные и лимфатические сосуды и распространению (диссеминации) раковых клеток с током крови и лимфы в отдаленные органы. Вследствие диссеминации образуются метастатические опухоли в других близлежащих и отдаленных органах.
Гистологическое (под микроскопом) строение раковой ткани своей атипичностью значительно отличается от соседних здоровых участков тканей яичника. Кроме того, сами злокачественные клетки по виду разнообразны, так как находятся в процессе деления и на разных стадиях развития. Наиболее характерным признаком злокачественных клеток является их сходство с эмбриональными (аплазия), но они не тождественны последним. Это объясняется отсутствием дифференцировки и, следовательно, утратой изначально предназначенной функциональности.
В России в общем числе онкологических заболеваний женского населения злокачественные новообразования занимают седьмое место, а среди всех опухолей женских репродуктивных органов на их долю приходится около 13-14%. На ранних стадиях развития злокачественные опухоли яичников излечиваются полностью, тогда как на III и IV — этот процент значительно ниже.
Доброкачественные опухоли яичников
Образования отграничены от соседних тканей оболочкой и не выходят за ее пределы. Однако по мере своего увеличения они способны сдавливать соседние органы и нарушать их анатомическое взаиморасположение и физиологические функции. По гистологическому строению доброкачественные опухоли незначительно отличаются от окружающей здоровой ткани яичника, не разрушают ее и не склонны к метастазированию. Поэтому в результате хирургического удаления доброкачественного новообразования наступает полное выздоровление.
Доброкачественные опухоли и опухолевидные образования яичников
Их актуальность объясняется следующими факторами:
- Возможностью возникновения в любом периоде жизни.
- Большим число случаев с тенденцией к увеличению показателей заболеваемости: они находятся на 2-м месте в числе всех патологических новообразований женских половых органов. На их долю приходится около 12% всех эндоскопических операций и лапаротомий (операции с разрезом передней брюшной стенки и брюшины), выполняемых в гинекологических отделениях.
- Снижением женского репродуктивного потенциала.
- Отсутствием специфической симптоматики, в связи с чем имеются определенные затруднения в ранней диагностике.
- При 66,5-90,5% доброкачественности этих новообразований существует высокий риск их малингизации.
- Громоздкостью гистологической классификации в связи с тем, что яичники представляют собой одну из самых сложных клеточных структур.
В современной классификации Всемирной организации здравоохранения от 2002 г. представлено большое число доброкачественных опухолей яичников с делением их на группы и подгруппы по различным принципам. Наиболее часто встречающимися в практической гинекологии и абдоминальной хирургии являются:
- Опухолевидные образования яичников.
- Поверхностные эпителиально-стромальные, или эпителиальные опухоли яичников.
Опухолевидные образования
К ним относятся:
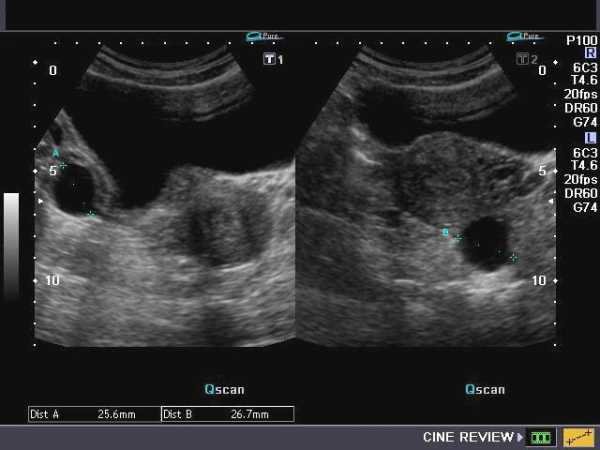
- Фолликулярная киста, которая развивается в одном яичнике и чаще встречается у женщин молодого возраста. Диаметр ее составляет от 2,5 до 10 см. Она подвижна, эластична, может быть расположена над маткой, позади или сбоку от нее, не склонна к злокачественному перерождению. Киста проявляется нарушениями менструальных циклов в виде задержки менструаций с последующими обильными кровотечениями, однако после нескольких (3-6) менструальных циклов она самостоятельно исчезает. Тем не менее, возможен перекрут ножки опухоли яичника, в связи с чем при ее обнаружении во время УЗ исследования необходимо постоянное наблюдение с проведением УЗ биометрических измерений до ее исчезновения.
- Киста желтого тела. При пальпации (мануальное прощупывание) живота она имеет сходство с предыдущей. Ее размер в диаметре колеблется в пределах 3-6,5 см. В зависимости от вариантов опухоли, при проведении УЗИ могут определяться однородная структура, наличие единичных или множественных перегородок в кисте, различной плотности сетчатые пристеночные структуры, сгустки крови (предположительно). Симптоматически киста характеризуется задержкой менструаций, скудными кровяными выделениями из половых путей, нагрубанием молочных желез и другими сомнительными признаками беременности. Поэтому необходимо проведение дифференциальной диагностики кисты желтого тела с эктопической беременностью. Возможен разрыв кисты, особенно при половом акте.
- Серозная, или простая киста. До проведения гистологического исследования ее часто принимают за фолликулярную. Предполагается возможность малигнизации (озлокачествление) серозной кисты, что окончательно не доказано. Киста развивается из остатков первичной зародышевой почки и представляет собой подвижное плотноэластичное образование диаметром около 10 см, но иногда, хотя и очень редко, может достигать значительных размеров. Опухоль чаще обнаруживается в результате перекрута ее ножки или во время проведения УЗИ по другому поводу. При этом рядом с новообразованием хорошо просматривается ткань яичника.
Фолликулярная киста
Киста желтого тела
Эпителиальные опухоли яичников
Они представляют собой наиболее многочисленную группу, составляющую в среднем 70% всех новообразований яичников и 10-15% злокачественных опухолей. Их развитие происходит из стромы (основы) и поверхностного эпителия яичника. Эпителиальные опухоли обычно односторонние (двухсторонний характер рассматривается как подозрение на малигнизацию), при пальпации — безболезненные и подвижные плотноэластичной консистенции.
При значительных размерах сдавление соседних органов опухолью происходит в основном у подростков, а у взрослых девушек и женщин это бывает крайне редко. Расстройства менструального цикла эпителиальные образования не вызывают. Возможны перекрут ножки опухоли яичника, кровоизлияние в капсулу или ее дегенерация и разрыв, сопровождающиеся выраженной болью.
Пограничные опухоли
Среди эпителиальных образований в классификации выделена специальная группа пограничного типа: серозные, муцинозные (слизистые), эндометриодные и смешанные пограничные опухоли яичников, пограничная опухоль Бреннера и некоторые другие виды. Каждый из первых трех видов включает опухоли различных типов, зависящих от структур, из которых они развиваются. После удаления пограничных образований возможных их рецидивы.
В результате исследований, проведенных в течение последних десятилетий, установлено, что пограничные опухоли — это образования низкой степени злокачественности и предшественники I-го и II-го типов злокачественных опухолей яичников. Они встречаются чаще у молодых женщин и диагностируются преимущественно на начальных стадиях.
Морфологически для пограничного типа опухолей характерным является наличие некоторых признаков злокачественного роста: разрастание эпителия, распространение по брюшной полости и поражение сальника, увеличенное число делений клеточных ядер и атипия последних.
Метод ультразвуковой компьютерной томографии достаточно информативен в диагностике пограничных опухолей. Критериями являются формирование единых многослойных плотных односторонних образований, иногда — с участками некроза (омертвения). При серозных же пограничных опухолях процесс, напротив, носит в 40% двухсторонний характер, яичники имеют вид кистозных образований с сосочковыми структурами без участков некроза внутри опухоли. Еще одна особенность серозных опухолей состоит в возможности их рецидивирования спустя многие годы после оперативного лечения — даже через 20 лет.
Бесплодие среди женщин с пограничными опухолями встречается в 30-35% случаев.
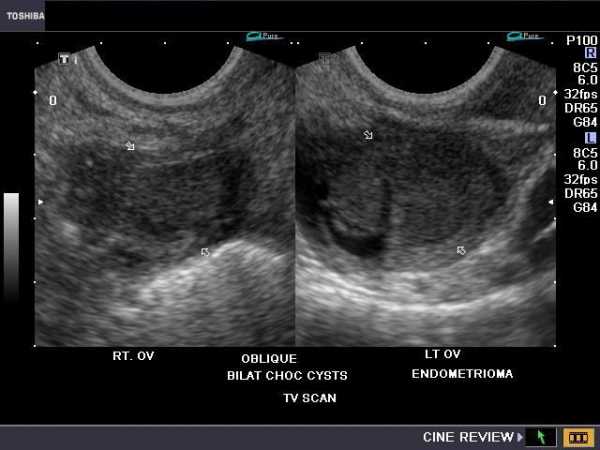
Эндометриоидная киста
Симптомы
Независимо от того, доброкачественное или злокачественное новообразование, ранние субъективные его проявления неспецифические и могут быть одинаковыми при любых опухолях:
- Незначительные болезненные ощущения, которые обычно характеризуются пациентами как слабые «тянущие» боли внизу живота, преимущественно одностороннего характера.
- Ощущение тяжести в области нижних отделов брюшной полости.
- Боли неопределенной локализации в различных отделах брюшной полости постоянного или периодического характера.
- Бесплодие.
- Иногда (у 25%) отмечается нарушение менструального цикла.
- Дизурические расстройства в виде частых позывов на мочеиспускание.
- Увеличение объема живота за счет метеоризма, нарушение функции кишечника, проявляющееся запорами или частыми позывами на малоэффективную дефекацию.
При увеличении размеров опухоли выраженность любых из этих симптомов возрастает. Последние два симптома являются достаточно редким, но наиболее ранним проявлением даже небольшой по размерам опухоли. К сожалению, часто самими больными и даже врачами эти признакам не придается должного значения. Они обусловлены расположением опухоли впереди матки или позади нее и раздражением соответствующих органов — мочевого пузыря или кишки.
Кроме того, некоторые виды кист, развившихся из зародышевых, половых или, реже, жироподобных клеток, способны продуцировать гормоны, что может проявляться такими симптомами, как:
- отсутствие менструаций на протяжении нескольких циклов;
- увеличение клитора, уменьшение молочных желез и толщины подкожной клетчатки;
- развитие угревой болезни;
- избыточный рост волос на теле, облысение, низкий и грубый голос;
- развитие синдрома Иценко – Кушинга (при секреции глюкокортикоидных гормоновопухолями яичников, исходящими из жироподобных клеток).
Эти симптомы могут появляться в любом возрасте и даже во время беременности.
Развитие метастазирования на поздних стадиях раковых опухолей приводит к появлению выпота в брюшной полости, слабости, анемии, одышке, симптомам кишечной непроходимости и другим. Часто симптоматика серозных пограничных опухолей мало чем отличается от симптомов метастазирования раковых опухолей яичников.
Симптомы при перекруте ножки опухоли
Перекрут ножки опухоли яичника может быть полным или частичным, возникать как при доброкачественных и пограничных, так и при злокачественных новообразованиях. В состав хирургической (в противоположность анатомической) ножки входят сосуды, нервы, маточная труба, участок брюшины, широкая связка матки. Поэтому возникают симптомы нарушения питания опухоли и соответствующих структур:
- внезапные выраженные односторонние боли в нижних отделах живота, которые могут постепенно уменьшаться и приобретать постоянный характер;
- тошнота, рвота;
- вздутие живота и задержка акта дефекации, реже — дизурические явления;
- бледность, «холодный» липкий пот;
- повышение температуры тела и увеличение частоты пульса.
Все эти симптомы, кроме первого, не являются постоянными и характерными. При частичном перекруте их выраженность значительно меньше, они даже могут исчезнуть совсем (при самостоятельной ликвидации перекрута) или возникать повторно.
Лечение опухоли яичников
Результатом диагностики доброкачественной опухоли яичников диаметром больше 6 см или сохраняющейся дольше полугода, а также любого злокачественного образования является хирургическое лечение. Объем оперативного вмешательства зависит от типа и вида опухоли. При злокачественной — осуществляется экстирпация матки с придатками и частичной резекцией большого сальника лапаротомическим доступом.
При наличии доброкачественной опухоли учитываются гистологический тип опухоли, возраст женщины, ее репродуктивные и сексуальные возможности. В настоящее время все чаще операция по удалению опухоли яичника осуществляется лапароскопическим методом, что дает возможность обеспечить пациента условиями сохранения высокого жизненного качества и быстрого возвращения к привычной семейной и социальной жизни.
При выявлении доброкачественных опухолей в репродуктивный период объем операции минимальный — резекция (частичное удаление) яичника или односторонняя аднексэктомия (удаление яичника и маточной трубы). В случае пограничных опухолей в периодах пери- и постменопаузы объем операции тот же, что и при злокачественной опухоли, но в репродуктивном возрасте возможна только аднэксэктомия с последующей секторальной (иссечение участка ткани) биопсией второго яичника и при условии постоянного наблюдения у гинеколога.
Опухолевидные образования (ретенционные кисты) иногда могут удаляться путем секторальной резекции яичника или вылущивания кисты. Перекрут ножки кисты является прямым показанием к экстренной операции в объеме аднексэктомии.
Регулярные осмотры врачом женской консультации и проведение ультразвуковых исследований позволяют в большинстве случаев своевременно диагностировать, лечить опухоли яичников, предотвратить развитие злокачественных новообразований и их метастазирование.
ginekolog-i-ya.ru
Доброкачественные опухоли яичников: причины, симптомы и лечение
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
Доброкачественные опухоли яичников — одна из самых актуальных проблем современной гинекологии, так как они возникают в любом возрасте, снижают репродуктивный потенциал женщины, являются показанием для оперативного лечения. Риск малигнизации остаётся высоким, результаты лечения злокачественных опухолей яичников неудовлетворительны, так как чаще больная обращается к врачу уже с запущенной стадией.
КОД ПО МКБ-10
D27 Доброкачественные новообразования яичников..N83.0 Фолликулярная киста яичника..N83.1 Киста жёлтого тела..N83.2 Другие и неуточнённые кисты яичника..Q50.5 Эмбриональная киста широкой связки.
ЭПИДЕМИОЛОГИЯ
Считают, что одна из 70 новорождённых девочек в течение жизни заболеет опухолью яичника, а одна из 100 — умрёт от рака яичников. Опухоли и опухолевидные образования яичников составляют до 14% опухолей женских половых органов, доброкачественных — до 80% всех опухолей яичников, при этом большая часть представлена кистозными образованиями, требующими дифференциального диагноза с ретенционными кистами. Почти каждая женщина в течение жизни сталкивается с тем или иным заболеванием, сопровождающимся увеличением яичника. Доброкачественные опухоли составляют 85% всех новообразований, а шанс, что у пациентки до 45 лет опухоль окажется злокачественной, составляет 1 из 15. Рак яичников занимает первое место по позднему обнаружению среди опухолей женской репродуктивной системы, вносит самый весомый вклад в показатели смертности от рака половых органов. Так, из числа больных с впервые зарегистрированным онкологическим заболеванием среди больных раком эндометрия умерло 13,4%, молочной железы — 12%, шейки матки — 20%, раком яичников — 31,1%. При этом позднее обнаружение среди взятых на учёт при раке молочной железы составило 37,8%, эндометрия — 20%, шейки матки — 39%, яичников — 65%!
ПРОФИЛАКТИКА ОПУХОЛЕЙ ЯИЧНИКОВ
Доказана профилактическая роль длительного применения КОК монофазного действия. При применении монофазных КОК непрерывно в течение года риск опухоли снижается в 6 раз, протективное действие продолжается не менее 15 лет. У женщин с реализованной репродуктивной функцией опухоли яичников диагностируют значительно реже. Важное значение придают низкокалорийной диете с высоким содержанием растительной клетчатки, витамина А и селена. Перевязка маточных труб и гистерэктомия значительно снижают риск опухоли яичника, хотя механизм протективного действия остаётся неясным.
СКРИНИНГ
Скрининг опухолей яичников недостаточно разработан. Регулярное гинекологическое обследование достоверно не увеличивает частоту обнаружения доброкачественных опухолей яичника. Общепризнано значение регулярного УЗИ с использованием влагалищного датчика и цветового доплеровского картирования. Проводят исследование онкомаркёров, особенно СА 125, а в последнее время — сосудистого эндотелиального фактора роста (VEGF). Однако, за исключением VEGF, наиболее информативными эти показатели становятся только в постменопаузе. Рекомендован профилактический онкогенетический скрининг женщинам с семейным анамнезом опухолей яичников или излеченных от нейроэндокринных опухолей других локализаций.
КЛАССИФИКАЦИЯ
Следует отметить, что именно отечественными учёными была предложена клиникоморфологическая классификация опухолей яичников, впервые принятая в 1973 г. ВОЗ. В настоящее время считают обязательным использование современных классификаций по гистотипам МКБ 10го пересмотра на основании приказа МЗСР РФ №3 от 12.01.1998 г. Устаревшие термины («кистома») необходимо из употребления исключить. Пересмотр гистологической классификации специалистами ВОЗ в 2003 г. представлен ниже.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ ВОЗ (2003)
ПОВЕРХНОСТНЫЕ ЭПИТЕЛИАЛЬНОСТРОМАЛЬНЫЕ ОПУХОЛИ
Серозные опухоли
- Злокачественные:Аденокарцинома.Поверхностная сосочковая (папиллярная) аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Папиллярная кистозная опухоль.Поверхностная папиллярная опухоль.Аденофиброма, цистаденофиброма.
- Доброкачественные:Цистаденома.Папиллярная цистаденома.Поверхностная папиллома.Аденофиброма и цистаденофиброма.
Муцинозные опухоли
- Злокачественные:Аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Интестинальный тип.Эндоцервикальный тип.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.Муцинозная кистозная опухоль с пристеночными узлами.Муцинозная кистозная опухоль с псевдомиксомой брюшины.
Эндометриоидные опухоли, включающие варианты с плоскоклеточной дифференцировкой
- Злокачественные:Аденокарцинома, другой специфичности.Аденокарцинофиброма (злокачественная аденофиброма).Злокачественная мюллеровская смешанная опухоль (карциносаркома).Аденосаркома.Эндометриальная стромальная саркома (низкой степени дифференцировки).Недифференцируемая яичниковая саркома.
- Пограничные опухоли:Кистозная опухоль.Аденофиброма и цистаденофиброма.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.
Светлоклеточные опухоли
- Злокачественные:Аденокарцинома.Аденокарцинофиброма (злокачественная аденофиброма).
- Пограничные опухоли:Кистозная опухоль.Аденофиброма и цистаденофиброма.
- Доброкачественные:Цистаденома.Аденофиброма и цистаденофиброма.
Переходноклеточные опухоли
- Злокачественные:Переходноклеточная карцинома (небреннеровский тип).Злокачественная опухоль Бреннера.
- Пограничные:Пограничная опухоль Бреннера.Пролиферативный вариант.
- Доброкачественные:Опухоль Бреннера.Метапластический вариант.Плоскоклеточные опухолиПлоскоклеточная карцинома.Эпидермоидная киста.
Смешанные эпителиальные опухоли
Злокачественные.Пограничные.Доброкачественные.
Недифференцируемые и неклассифицируемые опухоли
Недифференцируемая карцинома.
Аденокарцинома, другой специфичности.
ОПУХОЛИ ПОЛОВОГО ТЯЖА И СТРОМАЛЬНЫЕ
Гранулёзостромальноклеточные опухолиГруппа гранулёзоклеточных опухолей:Взрослая гранулёзоклеточная опухоль.Ювенильная гранулёзоклеточная опухоль.Группа текомфибром:Текома, если другое не указано:Типичная (8600/0).Лютеиновая (8601/0).Фиброма (8810/0).Клеточная фиброма (8810/1).Фибросаркома (8810/3).Стромальная опухоль с минорными элементами полового тяжа.Склерозирующая стромальная опухоль.Signetring стромальная опухоль.Неклассифицируемые.Опухоли из клеток СертолиГруппа опухолей из клеток Сертоли и Лейдига (андробластомы):Высокодифференцируемые.Промежуточные (переходной дифференцировки):Вариант с гетерологическими элементами.Низкодифференцируемые (саркоматоидные):Вариант с гетерологическими элементами.Сетчатая:Вариант с гетерологическими элементами.Опухоли из клеток Сертоли.Опухоли из клеток Лейдига.Смешанные или неклассифицируемые опухоли стромы полового тяжаОпухоли полового тяжа с трубчатыми структурами.Гинандробластома.Неклассифицируемые опухоли полового тяжа.Стероидноклеточные опухолиСтромальная лютеома.Группа опухолей из клеток Лейдига:Опухоль из гилюсных клеток.Опухоль из клеток Лейдига, негилюсный тип.Опухоль из клеток Лейдига, если другое не указано.Липидноклеточные опухоли, если другое не указано:Высокодифференцированные.Злокачественные.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ
Примитивные герминогенные опухолиДисгерминома (9060/3).Опухоль желточного мешка (9071/3):Поливезикуллярная вителлиновая опухоль.Железистый вариант.Гепатоидный вариант.Эмбриональная карциномаПолиэмбриомаХориокарцинома, не связанная с беременностьюСмешанные герминогенные опухоли (специфический компонент)Двуфазные и трёхфазные тератомыНезрелая тератома.Зрелая тератома:Солидные.Кистозные:Дермоидная киста.Фетиформная тератома (гомункулюс).Монодермальная тератома и соматический тип опухолей, ассоциированных с дерматоидными кистами:Струма яичника:Доброкачественная.Злокачественная.Карциноидная группа:Инсулярные.Трабекулярные.Муцинозные.Карциноидная струма.Смешанные.Группа нейроэктодермальных опухолей:Эпиндимома.Примитивная нейроэктодермальная опухоль.Медуллоэпителиома.Глиобластома мультиформная.Другие.
Группа карцином:Плоскоклеточная карцинома.Аденокарцинома.Другие.Группа меланоцитом:Злокачественная меланома.Меланоцитарный невус.Группа сарком.Группа опухолей сальных желёз:Сальная аденома.Сальная карцинома.Группа опухолей питуитарного типа.Группа опухолей сетчаточного типа.Другие.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ ПОЛОВОГО ТЯЖА
ГонадобластомаВариант опухоли с злокачественными герминогенными клетками.Смешанные герминогенные опухоли с элементами опухоли полового тяжаВариант опухоли с злокачественными герминогенными клетками.
ОПУХОЛИ СЕТИ ЯИЧНИКА
АденокарциномаАденомаЦистаденомаЦистаденофиброма
НЕТИПИЧНЫЕ ОПУХОЛИ
Мелкоклеточная карцинома, гиперкальциемический типМелкоклеточная карцинома, пульмонарный типКрупноклеточная нейроэндокринная карциномаГепатоидная карциномаПервичная яичниковая мезотелиомаОпухоль ВильмсаГестационная хориокарциномаПузырный заносЖелезистая кистозная карциномаБазальноклеточная опухольОпухоль из вольфовых ходовПараганглиомаМиксомаОпухоли мягких тканей, не специфичные для яичникаДругие
ОПУХОЛЕВИДНЫЕ ПРОЦЕССЫ
Лютеома беременностиСтромальный гипертекоз яичникаСтромальная гиперплазия яичникаФиброматозМассивный отёк яичникаДругие
ЛИМФОИДНЫЕ И ГЕМОПОЭТИЧЕСКИЕ ОПУХОЛИ
Злокачественная лимфома (специфический тип)Лейкемия (специфический тип)Плазмоцитома
ВТОРИЧНЫЕ ОПУХОЛИ
ЭТИОЛОГИЯ (ПРИЧИНЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Этиология опухолей яичников неизвестна. В происхождении опухолевидных образований яичников большую роль придают гормональным нарушениям и, возможно, воспалению. Однако доказать роль тех или иных гормональных нарушений достоверно не удалось. Существует концепция повышенной овуляторной нагрузки на яичник, так называемая гипотеза непрерывной овуляции, подтверждающаяся более частым возникновением опухолей в единственной оставшейся после односторонней аднексэктомии гонаде. Полагают, что эпителиальные опухоли возникают из инклюзионных кист покровного эпителия, возникших в местах частых овуляций. Однако роль стимуляторов овуляции в этой связи не доказана окончательно. Широко распространена теория развития эпителиальных опухолей яичника из покровного эпителия.
Предполагают, что опухоли полового тяжа и герминогенные опухоли могут развиваться вследствие эмбриональных нарушений на фоне гипергонадотропинемии, что объясняет возрастные пики заболеваемости опухолями яичников в периоде полового созревания и перименопаузе.
Факторы риска опухолей яичника:
- раннее менархе;
- поздняя менопауза;
- нарушения репродуктивной функции;
- высококалорийная диета с большим содержанием насыщенных жирных кислот;
- генетическая предрасположенность;
- бесплодие;
- курение.
Нейроэндокринные нарушения, заболевания щитовидной железы, ожирение достоверно не ассоциированы с опухолями яичников и в доказательных моделях не описаны.
ПАТОГЕНЕЗ
Патогенез опухолей яичников изучен недостаточно и вызывает много споров. Полагают, что эпителиальные опухоли яичников развиваются из покровного эпителия в результате формирования инклюзионных кист, возможно, на фоне гипергонадотропинемии. Гормональные нарушения, так же как и иммунные, с позиций доказательной медицины первичными не считают. Возможно, гипергормонемия связана с низким содержанием ГСПГ. Известно, что употребление с пищей растительной клетчатки приводит к выделению в просвет тонкого кишечника и повторному всасыванию в кровоток соединений со слабой эстрогенной активностью, увеличивающих синтез ГСПГ печенью. Этот механизм увеличивает содержание свободных стероидов в сыворотке крови. В патогенезе опухолей яичника доказана роль нарушений барьерных функций тонкой кишки и связанной с этим эндотоксинемии. Опухоли полового тяжа и стромальноклеточные опухоли развиваются из эмбриональных закладок на фоне гипергонадотропинемии и нереализованной репродуктивной функции.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Специфических клинических проявлений неосложнённые доброкачественные опухоли яичника не имеют, дебютируя в основном осложнениями. Напротив, опухолевидные образования яичников чаще проявляют себя характерной клинической картиной. Все опухоли и опухолевидные образования яичников рекомендовано описывать пятью пальпаторными признаками:
- одностороннее или двустороннее;
- подвижность;
- болезненность;
- консистенция;
- размеры.
Необходимо учитывать возможность малигнизации и отношение к менструальному циклу.
ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
- Фолликулярная киста яичника наиболее часто развивается у молодых женщин, чаще проявляя себя нарушениями менструального цикла. Нередко после задержки менструации у таких пациенток возникает обильное кровотечение. Может быть бессимптомной и проходить без лечения. Фолликулярная киста односторонняя, подвижная, безболезненная, эластической консистенции, до 6 см в диаметре. Кисты не содержат аденогенного эпителия, как цистаденомы, поэтому их малигнизация невозможна. Часто исчезает в течение 3–6 мес.
- Киста жёлтого тела характеризуется задержкой менструации, нагрубанием молочных желёз; со временем появляются скудные кровяные выделения из половых путей. Возможен весь комплекс сомнительных признаков беременности, поэтому может стать необходимым исключение эктопической беременности. Пальпаторные данные схожи с таковыми для фолликулярной кисты. Кисты жёлтого тела могут разрываться, особенно во время полового акта.
- Простая (серозная) киста яичника — как правило, находка патолога при отсутствии эпителиальной выстилки. Гинекологи до морфологического исследования обычно трактуют как фолликулярную кисту или простую серозную цистаденому. Способность к малигнизации не доказана.
- Параовариальную кисту в МКБ-10 рассматривают как эмбриональное нарушение, хотя в последнее время чаще трактуют как цистаденому мезосальпинкса. Возникает из остатков мезонефроса. Проявляется чаще перекрутом ножки. Киста односторонняя, подвижная, тугоэластической консистенции, до 10 см, хотя редко бывает очень больших размеров. При УЗИ обычно рядом с кистой хорошо визуализируется ткань яичника.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
- Эпителиальные опухоли яичников специфической клинической картины не имеют. Опухоли односторонние, подвижные, безболезненные, до 10–15 см, тугоэластической консистенции. Двусторонние опухоли нужно рассматривать как подозрение на малигнизацию. Менструальный цикл не изменяют. Иногда есть жалобы на боли в низу живота, носящие самый разнообразный характер. Как правило, осложнения проявляют себя сильным болевым синдромом (перекрут ножки опухоли, дегенерация капсулы, кровоизлияние, разрыв капсулы). Сдавление соседних органов у пациенток репродуктивного возраста даже при больших размерах опухоли встречают нечасто. Это осложнение характерно для подростков. На операции особую настороженность должны вызывать двусторонние опухоли, особенно папиллярные, с эвертирующим ростом, если сосочки крошатся и кровоточат. В этих случаях необходимо выполнение объёма операции, соответствующего таковому при раке яичников. Муцинозные опухоли злокачественны в 5–10% наблюдений, что, изза нередко больших размеров опухоли, может остаться незамеченным даже при гистологическом исследовании. Миксома брюшины (муциноматоз) характеризуется наличием в брюшной полости большого количества слизи с одновременным поражением яичника (муцинозная опухоль) и червеобразного отростка. Первичным при этом поражении считают аппендикс. Пограничные опухоли или опухоли низкой степени злокачественности могут распространяться по брюшной полости, поражать большой сальник. Возможны рецидивы. Необходимы интраоперационное стадирование и выполнение объёма операции как при ранних раках яичника с учётом возраста, репродуктивного статуса и, при возможности, концентрации VEGF.
- Опухоли полового тяжа и стромальноклеточные. Эти опухоли иногда называют гормонпродуцирующими, хотя реальной гормональной активностью они обладают лишь у 10–14% пациенток. Фиброма гормонально неактивна. Как правило, опухоли односторонние, плотные, подвижные, безболезненные, небольших размеров. Возможны нарушения менструального цикла. Текаклеточную опухоль чаще обнаруживают в постменопаузе, а гранулёзоклеточную — у молодых пациенток. Диагностируют злокачественные варианты. Выделяют ювенильную гранулёзоклеточную опухоль и взрослую. При малигнизации ювенильная опухоль протекает более благоприятно. При текаклеточной опухоли и фиброме возможно развитие так называемой триады Мейгса — гидроторакс, асцит, анемия. Состояние проходит после удаления опухоли. Возможность развития синдрома Мейгса при доброкачественных опухолях яичника требует обязательной морфологической верификации диагноза до начала проведения любых схем химиотерапии. Маскулинизирующие опухоли (Сертоли–Лейдига) регистрируют очень редко. Они обладают омужествляющей активностью. Первично злокачественные, односторонние, неравномерной консистенции, могут быть до 15 см в диаметре. Встречают солиднокистозные варианты. При гомологичном строении андробластом прогноз благоприятный. Гетерологичные мезодермальные включения резко ухудшают прогноз. Стромальноклеточные опухоли обладают андрогенной активностью, описаны больше у беременных, обнаруживают их редко, диагностируют чаще при гистологическом исследовании.
- Герминогенные опухоли. Наиболее часто диагностируемая доброкачественная герминогенная опухоль — зрелая тератома. Как правило, опухоль односторонняя, у 15–25% пациенток может быть двусторонней, подвижная, неравномерной консистенции, до 15 см в диаметре. Менструальный цикл не изменяет. Малигнизация в тератобластому спорна, большинство учёных считают последнюю опухолью, возникающей de novo. Описаны остеосаркомы, образующиеся в зрелых тератомах в шестой декаде жизни, что отличает их от метастатических, когда первичный очаг развивается во втором десятилетии. В зрелой тератоме возможны находки не только волос, жировых включений и зачатков зубов, но и гомункулюсов, что и отражено в новой классификации. Риск перекрута при тератомах составляет 15%. Обычно опухоль удаётся вылущить в пределах здоровой ткани. Нарушение целостности капсулы не ухудшает послеоперационных результатов при условии тщательной санации брюшной полости.
ДИАГНОСТИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Порядок диагностики
1. Анамнез.2. Гинекологическое исследование (выявление опухоли и определение ее величины, консистенции, подвижности, чувствительности, расположения по отношению к органам малого таза, характера поверхности опухоли).3. Ректовагинальное исследование (для исключения прорас¬тания опухоли в другие органы малого таза).4. Ультразвуковое исследование: с наполненным мочевым пузырем; трансвагинальная эхография.5. Пункция кистозных образований с последующим цитоло-гическим исследованием полученной жидкости.6. Цветовая допплерография (дифференциальная диагности¬ка доброкачественных и злокачественных опухолей).7. Определение опухолеассоциированных маркеров, в част-ности, СА-125; СА-19,9; СА-72,4.8. Компьютерная и/или магнитно-резонансная томография.9. Рентгенография желудочно-кишечного тракта (для исклю-чения метастатической опухоли, рака Крукенберга).10. Ирригоскопия, ректороманоскопия, колоноскопия.11. Цитоскопия и экскреторная урография.12. Лимфо- и ангиография (в исключительных случаях).
АНАМНЕЗ
При изучении семейного анамнеза у пациенток с опухолями яичников особое внимание следует обратить на наличие злокачественных опухолей у ближайших родственников вследствие возможности развития семейных форм рака яичника, составляющего 10% от спорадических форм опухолей. Других специфических особенностей анамнеза не существует.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Определение опухолевых маркёров — этап важный, но не решающий в постановке диагноза. Как правило, концентрации онкомаркёров — существенное подспорье при определении их дискриминанты у больных с диагностированной опухолью для разработки дальнейшей тактики ведения во время химиотерапии.
Опухолевые маркёры:
- онкофетальные и онкоплацентарные Аг (раковоэмбриональный Аг, альфафетопротеин, ХГЧ) имеют диагностическую ценность при герминогенных опухолях;
- опухольассоциированные Аг (СА 125, СА 199) наиболее востребованы в практике, так как отражают риск малигнизации эпителиальных опухолей, особенно в постменопаузе. Однако концентрация СА 125 может повышаться при воспалении, эндометриозе, беременности;
- фактор роста (VEGF — сосудистый эндотелиальный фактор роста) обладает высокой степенью корреляции с процессом малигнизации. Перспективен для выбора объёма операции при пограничных опухолях в молодом возрасте;
- продукты онкогенов (BRCA1,2) отражают генетический риск развития некоторых органспецифичных форм рака, особенно молочной железы и яичников.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
- УЗИ. При проведении любого УЗИ у пациентки с подозрением на новообразование яичника необходимо учитывать возраст, фазу менструального цикла, состояние репродуктивной функции, тщательно собирать анамнез. Желательно применение трансабдоминальных и трансвагинальных датчиков, позволяющих дифференцировать некоторые структуры таза при неопорожнённом до конца мочевом пузыре. Небольшие образования яичника предпочтительно исследовать трансвагинальным датчиком, тогда как крупные — трансабдоминальным. Оценивают размеры, структуру, наличие перегородок, ячеек, структуру и толщину капсулы, наличие взвеси или другого содержимого, пристеночных включений. Следует помнить, что у пациенток репродуктивного возраста различные фолликулярные структуры яичника размером до 3 см не следует трактовать как кисты, так как даже в нестимулированном цикле доминантный фолликул может достигать 3 см. В постменопаузе трансвагинальное исследование позволяет выявить яичник у 80–85% пациенток в виде однородной гипоэхогенной структуры. Цветное допплеровское картирование имеет определённое значение в дифференциальной диагностике доброкачественных и злокачественных опухолей, так как при злокачественных новообразованиях выявляются хорошо васкуляризованные злокачественные опухоли с атипичным венозным кровотоком и низкой резистентностью кровотока. Наличие или отсутствие кровотока в яичниковых артериях в период постменопаузы, по данным ЦДК, имеет большое значение в выборе врачебной тактики. У женщин с выраженной эктрагенитальной патологией, небольшими гладкостенными образованиями (до 3–4 см в диаметре) без кровотока возможно динамическое наблюдение. Обнаружение кровотока у данного контингента больных является показанием для оперативного лечения.
- Цитологическое исследование — самый ранний метод, предложенный для диагностики доброкачественных опухолей яичника. Однако необходимость пункции брюшной полости через задний свод влагалища, высокая частота ложноотрицательных результатов ограничивают применение этого метода. Можно использовать для контроля химиотерапии у пациенток после нерадикального лечения в репродуктивном возрасте. Иногда используют для первичной диагностики рака в недостаточно оснащённых учреждениях.
- Рентгенологические методы при доброкачественных опухолях яичника малоинформативны. Исключение составляют рентгенпозитивные структуры в зрелых тератомах и диагноз триады Мейгса. Однако рентгенологическое исследование грудной клетки в обязательном порядке проводят всем больным с доброкачественной опухолью яичника для определения положения сердечнолёгочной тени, исключения метастатического поражения, триады Мейгса. Проводят и рентгенконтрастное обследование ЖКТ — ирригоскопия.
- КТ применяют для определения органности и внеорганности опухоли, дифференциального диагноза с дивертикулёзом сигмовидной кишки, дистопированной почкой, опухолями костей таза. Информативна КТ и для определения границ опухоли и вовлечения соседних органов. В качестве метода скрининга — чрезмерно дорогостоящая процедура.
- МРТ особенно ценна для определения прорастания в предлежащие к опухоли органы, характеризуется меньшей лучевой нагрузкой по сравнению с КТ. Применение в программах скрининга возможно, однако также ограничено высокой стоимостью исследования. Возможность выявления опухоли, начиная с 2 см в диаметре, лишает эти методы значительных преимуществ перед УЗИ в программах массового скрининга.
- Эндоскопические методы. Стандарты обследования и лечения включают обязательное обследование ЖКТ у всех больных с новообразованиями яичника для исключения метастазов рака желудка в яичник и вовлечения в процесс прямой и сигмовидной кишок. Обязательно проведение эзофагогастроскопии. От проведения колоноскопии можно отказаться у молодых больных с небольшими подвижными доброкачественными опухолями и кистами яичников. При невозможности провести колоноскопию допустима ирригоскопия. При любых нарушениях менструального цикла и постменопаузальных метроррагиях необходимо проведение гистероскопии и раздельного диагностического выскабливания. Выскабливание без гистероскопии вообще и у таких пациенток недопустимо. Лапароскопия в последнее время приобретает характер хирургического доступа, однако применение диагностической лапароскопии может быть полезно в качестве стадирующей процедуры при злокачественных опухолях, невозможности провести дифференциальный диагноз осложнения доброкачественных опухолей яичника, какой-либо формы тазового абсцесса (пиовар, пиосальпинкс) и острого аппендицита. Как правило, диагностическая лапароскопия переходит в лечебную. Необходимо во время диагностической лапароскопии взять смывы из латеральных каналов, поддиафрагмального пространства и малого таза. Возможна биопсия подозрительных участков. В ряде ситуаций диагностическая или стадирующая лапароскопия с успехом заменяет диагностическую лапаротомию.
- Диагностическая лапаротомия остаётся окончательным хирургическим методом дифференциальной диагностики.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику доброкачественных опухолей яичника прежде всего проводят с опухолевидными образованиями яичников, так как это важно для выбора тактики ведения и сохранения репродуктивной функции. Ретенционные кисты яичников, как правило, представляют собой тонкостенные жидкостные образования эластической консистенции, подвижные, безболезненные, редко превышают в размерах 6 см. Может присутствовать нарушение менструального цикла. Дополнительные методы исследования (УЗИ, ЦДК, КТ, МРТ) подтверждают наличие тонкой капсулы, гомогенное эхонегативное содержимое, отсутствие перегородок и кровотока. Доброкачественные опухоли яичников, как правило, односторонние, подвижные, тугоэластической констистенции, достигают 10–15 см в диаметре, а муцинозные цистаденомы и больше. Менструальная функция не изменена. При УЗИ обнаруживают достаточно толстую стенку кистозного образования, возможно наличие перегородок и пристеночных включений. В последнее время некоторые исследователи предлагают специальные таблицы, позволяющие на основании учёта определённых сонографических показателей (размеры опухоли, наличие перегородок, взвеси, пристеночных включений) с учётом возраста и показателей СА 125 и VEGF определять характер образования и прогнозировать наличие злокачественной опухоли яичника. Иногда при УЗИ удаётся выявить асцитическую жидкость, однако этот признак свидетельствует о развившемся процессе, так как, по современным представлениям, даже в так называемых ранних злокачественных опухолях яичника присутствует риск метастазирования в костный мозг.
В дальнейшем наблюдают нарастание асцита, увеличение живота в объёме. Двуручное исследование позволяет обнаружить плотные вколоченные бугристые опухоли, плохо смещающиеся в малом тазу. Нужно помнить, что синдром малых признаков для рака яичников нехарактерен, и если таковое состояние присутствует, то нужно исключить опухоль ЖКТ. При эпителиальных злокачественных опухолях менструальная функция может быть не нарушена. Эндометриоидные кисты яичников могут никак себя не проявлять, но у большой части пациенток при тщательном сборе анамнеза удаётся выявить жалобы на сильные боли и дискомфорт при половом акте, нередко приводящие к полному отказу от половой активности, иногда при наличии внутреннего эндометриоза есть скудные кровяные выделения до и после болезненной менструации. Данные УЗИ свидетельствуют о наличии образования в области придатков матки с утолщённой капсулой, изменяющегося в зависимости от фазы цикла, содержимое — мутная взвесь, трудно дифференцируемая от муцинозной цистаденомы.
Тубоовариальное воспалительное образование (абсцесс) зачастую сложно дифференцировать с доброкачественной опухолью яичника, так как характерная клиническая картина воспаления может быть стёртой, например при хламидийной этиологии воспаления, а размеры и консистенция образования может напоминать таковую при доброкачественной опухоли. Необходимо помнить, что оба состояния — абсолютное показание к оперативному лечению, и, зачастую, окончательный диагноз выставляет морфолог. Важно также учитывать, что болевой синдром при доброкачественных опухолях яичника — признак серьёзных осложнений, требующих оперативного лечения, что важно с юридической точки зрения. Миома матки с отдельным субсерозным узлом может симулировать солидную опухоль яичника. Помощь в диагностике оказывает УЗИ. При перекруте ножки узла клиническая картина практически идентична перекруту ножки опухоли яичника. Оба эти состояния — показание к оперативному лечению, при перекруте ножки опухоли — к экстренному.
При беременности редко возникает необходимость в дифференциальной диагностике с опухолью яичника. Чаще необходимо дифференцировать кисту жёлтого тела с доброкачественной опухолью яичника во время беременности. Ключевой пункт диагностики — исчезновение кисты жёлтого тела при включении гемохориального типа кровообращения, то есть к 16 неделям беременности. Если яичниковое образование к этому сроку не регрессировало — это опухоль, при которой может быть поставлен вопрос об оперативном лечении. В случае дивертикулёза сигмовидной кишки может возникнуть необходимость в дифференциальной диагностике с доброкачественной опухоли яичника слева. Необходимо проведение КТ, МРТ, колоноскопии. Окончательный диагноз иногда выставляют во время проведения диагностической лапаротомии в совместной бригаде, состоящей из гинеколога и хирурга. Спаечный процесс с образованием кистозных полостей представляет собой сложную задачу для клинициста.
Заболевание возникает после перенесённых операций на органах малого таза и может клинически никак не проявляться, вызывая резонную онкологическую настороженность наблюдающего врача наличием длительно существующего образования. Характерных клинических признаков не имеет, в редких наблюдениях возможна помощь УЗИ. Диагноз дистопированной почки устанавливают с помощью экскреторной урографии. Опухоли забрюшинного пространства и внеорганные опухоли таза возникают редко и крайне сложны в диагностике. При физикальном обследовании могут настолько деформировать анатомию малого таза, что лишь КТ и МРТ позволяют получить информацию о реальном расположении органов. Проведение всего комплекса эндоскопических и дополнительных инструментальных методов диагностики обязательно. В дифференциальной диагностике отдельных доброкачественных опухолей яичника друг с другом нет необходимости, так как опухоль яичника — абсолютное показание к оперативному лечению у любых пациенток.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
- Невозможность исключить острый аппендицит.
- Дистопия почки.
- Любые другие пороки мочевыводящих путей.
- Внеорганные и костные опухоли таза.
- Дивертикулёз сигмовидной кишки.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Доброкачественная опухоль яичника слева.
ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
ЦЕЛИ ЛЕЧЕНИЯ
Цели лечения доброкачественных опухолей и опухолевидных образований яичника зависят от возраста, репродуктивного статуса и гистотипа опухоли. В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактике ТПБ. В перименопаузе основная задача — радикальное лечение, позволяющее избежать рецидива и сохранить высокое качество жизни. Необходимо помнить, что в настоящее время выбор тактики ведения определяется соображениями качества жизни, в том числе сексуальной, так как для полной социальной реабилитации пациентки необходимо быстрое возвращение больных к обычной активности.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Доброкачественные опухоли и кисты яичников, сохраняющиеся в течение 4–6 месяцев, или размером более 6 см в диаметре — абсолютное показание к госпитализации. Любые боли в низу живота у таких больных — также показание к экстренной госпитализации.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, немедикаментозное лечение доброкачественных опухолей яичника не проводят. Ретенционные кисты регрессируют самостоятельно (иногда назначают КОК). Если ретенционное образование не исчезает в течение 1–3 менструальных циклов, а также если размеры ретенционного образования превышают 6 см в диаметре, в силу риска осложнений показана оперативная лапароскопия.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, противовоспалительное, гормональное, ферментное лечение опухолевидных образований яичника достоверно не изменяет объективные результаты лечения. Лечение доброкачественных опухолей яичников только оперативное.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Любая истинная опухоль — абсолютное показание к оперативному лечению. Традиционно при доброкачестенной опухоли яичника выполняли нижнесрединную лапаротомию, в репродуктивном возрасте — аднексэктомию, в перименопаузе — гистерэктомию с придатками. Однако в настоящее время доступ выбора при доброкачественных опухолях яичника и ретенционных кистах — лапароскопический, что значительно уменьшает риск возникновения спаечного процесса, ускоряет реабилитацию, улучшает репродуктивные результаты. Лапароскопический доступ позволяет прецизионно визуализировать и идентифицировать ткани с целью точного отделения здоровой ткани от больной. Перенесённые лапаротомии, избыточный вес, возраст не считают абсолютными противопоказаниями к оперативной лапароскопии. Современные технические возможности визуально контролируемого введения первого троакара, дооперационное УЗИ сводят риск осложнений введения первого троакара к минимуму, хотя и не редуцируют их совсем.
В постменопаузе лапароскопический доступ позволяет снизить риск послеоперационных осложнений, в том числе тромбоэмболических, раньше активизировать пациентку, уменьшить сроки нетрудоспособности. В целом малоинвазивная хирургия позволяет обеспечить высокое качество жизни и быстрое возвращение к нормальной социальной активности. В репродуктивном возрасте при ретенционных кистах выполняют максимально щадящую резекцию яичника в переделах здоровых тканей. При доброкачественной опухоли яичника резекция яичника допустима, однако необходимы ревизия контрлатерального яичника и экстренная гистологическая диагностика. При подозрении на малигнизацию и при сомнительных данных экстренного гистологического исследования выполняют аднексэктомию с поражённой стороны, секторальную биопсию контрлатерального яичника, оментэктомию, смывы из латеральных каналов, таза и поддиафрагмального пространства. Окончательно тактику ведения определяют после получения данных планового гистологического исследования и верификации морфологического диагноза в специализированном учреждении. В перименопаузе показана гистерэктомия с придатками, при подозрении на малигнизацию необходима оментэктомия.
Пограничные опухоли яичника в репродуктивном возрасте могут быть прооперированы в объёме аднексэктомии, секторальной биопсии второго яичника, тщательной ревизии брюшной полости с взятием смывов, если не повышены концентрации СА 125 и VEGF и гарантировано диспансерное наблюдение. Пункция кистозных образований даёт 60% ложноотрицательных результатов, кроме того, её считают недопустимой манипуляцией.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
Любые интраоперационные проблемы необходимо своевременно решать с привлечением соответствующих специалистов. Однако оперирующий гинеколог обязан владеть минимально необходимыми навыками для коррекции возникающих проблем.
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
После консервативных операций, проведённых лапароскопическим доступом, сроки реабилитации не превышают 2 нед, после радикальных — 6–8 нед. Сексуальная активность возможна после операций на придатках матки с 7х суток послеоперационного периода, аэробные физические нагрузки — с 5–7х суток, после радикальных операций сексуальная и физическая активность возможна через 6–8 нед после операции.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
При любом увеличении яичника необходима немедленная консультация гинеколога.
ПРОГНОЗ
Благоприятный.
www.medsecret.net
Доброкачественные опухоли яичников у женщин, симптомы, лечение
Доброкачественные опухоли яичников
Яичники (женские гонады) — парные органы, расположенные с обеих сторон от матки. Наиболее полная морфологическая классификация опухолей яичников (то есть отражающая их микроскопическое строение) разработана экспертами Всемирной организации здравоохранения. В нее включены доброкачественные, пограничные (низкой степени злокачественности) и злокачественные новообразования. Доброкачественные опухоли, в отличие от злокачественных, не выходят за пределы яичников, поэтому хирургическое лечение в большинстве случаев обеспечивает выздоровление.
В настоящей статье речь пойдет только о доброкачественных опухолях и опухолевидных образованиях яичников. Согласно вышеназванной классификации к ним относятся:
I. Эпителиальные опухоли:
1) серозные
2) муцинозные
3) эндометриоидные
4) светлоклеточные (мезонефроидные)
5) доброкачественная опухоль Бреннера
6) смешанные эпителиальные
II. Опухоли стромы полового тяжа (текома, фиброма, андробластома)
III. Герминогенные опухоли (дермоидные кисты, струма яичника)
IV. Опухолевидные процессы
1) единичная фолликулярная киста и киста желтого тела
2) множественные фолликулярные кисты (поликистозные яичники)
3) множественные лютеинизированные фолликулярные кисты и (или) желтые тела (текалютеиновые кисты)
4) эндометриоз
5) поверхностные эпителиальные кисты включения (герминальные кисты включения)
6) простые кисты
7) воспалительные процессы
8) параовариальные кисты
9) лютеома беременности
10) гиперплазия стромы яичника и гипертекоз
11) массивный отек яичника
Истинные опухоли (группы I, II, III) имеют сходство с опухолевидными процессами (группа IV) лишь по внешнему виду, но существенно различаются по происхождению и строению (морфологии). В отличие от опухолей других органов новообразования яичников характеризуются значительным разнообразием. Возможно, это обусловлено сложным процессом эмбрионального (внутриутробного) развития яичников: они формируются из производных всех трех зародышевых листков, из которых закладываются и образуются все органы и ткани человеческого организма. Эпителиальные опухоли развиваются из клеток эпителия, которые покрывает яичники снаружи. Опухоли стромы полового тяжа и герминогенные опухоли имеют более сложное происхождение из клеток других тканей, эмбриональных остатков в женской гонаде; их развитие происходит на фоне нарушения обмена гормонов.
Опухоли яичников встречаются часто. В гинекологических стационарах до 12% всех брюшнополостных операций приходится на их долю и связанные с ними осложнения. Если рассматривать все новообразования женских половых органов, то опухоли яичников занимают около 10—12%, из них 75—80% составляют доброкачественные. Из числа последних наиболее часто встречаются серозная и муцинозная цистаденомы и дермоидная киста (см. ниже).
Характеристика некоторых доброкачественных опухолей яичников
Серозная цистаденома (син. цилиоэпителиальная кистома), однокамерная (состоит из одной полости) или многокамерная (в ее состав входит нескольких полостей), выглядит в виде кисты, чаще одного яичника, диаметром до 20 см, с гладкой наружной и внутренней поверхностью, но может иметь разрастания по типу сосочков. Эпителиальные клетки, образующие эту опухоль, вырабатывают серозную жидкость, прозрачную или желтоватую, заполняющую ее полость (или полости). К другим серозным доброкачественным опухолям яичников относятся папиллярная цистаденома (характерны сосочковые разрастания), поверхностная папиллома (на поверхности яичников располагаются бородавчатые разрастания), а также аденофиброма и цистаденофиброма (толстостенная киста или очень плотная опухоль без полости, по типу фибромы, иногда продуцирует женские половые гормоны эстрогены, что ведет к гиперэстрогении).
Муцинозная цистаденома (син. псевдомуцинозная кистома) обычно многокамерная, односторонняя (в 10% случаев двусторонняя), имеет гладкую капсулу; может достигать очень больших размеров, до 30 кг и более; содержимое — слизистая жидкость густой консистенции. Муцинозные адено- и цистаденофиброма, в отличие от предыдущей опухоли, напоминают фиброму — плотный узел, внутри которого мелкие или крупные кисты; изредка их рост сопровождается гиперэстрогенией. Серозные и муцинозные доброкачественные опухоли яичников развиваются в возрасте от 20 до 60 лет с пиком заболеваемости в 45—60 лет.
Смешанные эпителиальные опухоли состоят из полостей серозного и муцинозного типа, поэтому их часто называют диморфными.
Эндометриоидные аденома и цистаденома часто двусторонние опухоли размерами до 10—20 см с дегтеобразным содержимым. Обычно наблюдаются у женщин 30—50 лет.
Эндометриоидные аденофиброма и цистаденофиброма встречаются редко, напоминают по внешнему виду фиброму с мелкими кистами.
На ранних стадиях все названные опухоли обычно протекают без каких-либо проявлений. При серозных опухолях симптомы появляются раньше, чем при муцинозных. По мере роста опухоли беспокоят боли в низу живота, увеличение его в объеме, нарушения мочеиспускания и дефекации. Последние два симптома наблюдаются при больших размерах опухолей за счет сдавления соседних органов — мочевого пузыря и прямой кишки. Асцит (скопление жидкости в брюшной полости) наблюдается редко; этот симптом более характерен для злокачественных опухолей. В пре- и постменопаузе маточные кровотечения могут быть первым симптомом, особенно при наличии гиперэстрогении. Опухоль Бреннера протекает бессимптомно, встречается после 45 лет, обычно поражает один яичник (чаще левый), превращая его в плотный узел с кистами различного диаметра; бывают кровянистые выделения из половых путей. Эта опухоль по внешнему виду неотличима от фибромы, точный диагноз ставится только на основании гистологического исследования. При фиброме яичника часто наблюдается синдром Мейгса: асцит (см. выше) и гидроторакс (скопление жидкости в плевральной полости), анемия. Текома — односторонняя опухоль от микроскопических размеров до 20—30 см в диаметре, плотной консистенции, на разрезе желтого цвета. Девять из 10 больных с текомой — в постменопаузе, одна — в возрасте до 30 лет. В половине случаев текомы продуцируют эстрогены в избыточном количестве, что служит причиной развития сопутствующего рака эндометрия или миомы матки. Доброкачественные андробластомы чаще наблюдаются в возрасте 20—30 лет в виде односторонних плотных опухолей, диаметром от 1 до 15 см. Название опухоли (андробластома) подчеркивает ее способность синтезировать мужские половые гормоны. Действительно, маскулинизирующая андробластома вызывает дефеминизацию (утрату или ослабление женских вторичных половых признаков), а затем вирильный синдром (появление в организме женщины мужских, андрогензависимых признаков, то есть зависимых от мужских половых гормонов). Однако встречается также феминизирующая андробластома, продуцирующая женские половые гормоны эстрогены, что ведет к гиперэстрогении, проявляющейся гиперплазией желез эндометрия, маточными кровотечениями, нарушением менструального цикла, ростом миомы матки и другими патологическими состояниями. Дермоидная киста (син. зрелая тератома) — самая частая из герминогенных опухолей — обычно односторонняя (только в 10% случаев поражаются оба яичника). Величина может быть различной, но обычно не превышает 15 см; содержит зрелые ткани, не относящиеся к половым органам, — кости, хрящи, кожу, зубы, волосы, сало. Высокое содержания жиров обеспечивает этой опухоли большую подвижность и, как следствие, высокий риск перекрута ее ножки (см. ниже). Дермоидная киста формируется еще в периоде эмбрионального развития; дальнейший рост происходит под влиянием возрастных изменений и других неизвестных факторов.
В отличие от функциональных кист (см. ниже) все перечисленные выше опухоли никогда самостоятельно не подвергаются обратному развитию (то есть не исчезают без лечения) или на фоне приема пероральных контрацептивов. Основным методом их лечения остается хирургический. Объем операции зависит от возраста больной, ее желания сохранить репродуктивную функцию, характера опухоли. В молодом возрасте при доброкачественных опухолях яичников стараются выполнить органосохраняющую операцию — удаление опухоли с сохранением здоровой ткани яичника. Если это не удается, выполняют овариэктомию (удаление всего яичника). Следует помнить, что удаление яичника вместе с кистой повышает риск бесплодия. До операции необходимо проверить состояние матки (УЗИ, диагностическое выскабливание), чтобы исключить ее патологию. В пре- и постменопаузе предпочтительна экстирпация матки с придатками, особенно при наличии сопутствующей миомы матки.
Осложнения истинных доброкачественных опухолей яичников:
1) Злокачественное перерождение опухоли, или возникновение в ней рака, или малигнизация. Этот процесс не зависит от размера опухоли. Выше отмечалось, что хирургическое лечение гарантирует выздоровление при доброкачественных опухолях яичников. Однако, в целом, несвоевременное оперативное вмешательство при доброкачественных опухолях яичников служит причиной возникновения злокачественного процесса в яичниках примерно у 30—50% больных. Частота малигнизации неодинаковая при различных доброкачественных опухолях яичников. Например, она выше при серозных опухолях по сравнению с муцинозными. Злокачественные новообразования прорастают в соседние органы, их клетки способны распространяться по лимфатическим и кровеносным сосудам, что заканчивается формированием метастазов в лимфатических узлах и отдаленных органах. Поэтому к хирургическому лечению злокачественных опухолей яичников добавляют химиотерапию, реже облучение таза или брюшной полости, гормоно- и иммунотерапию. Процесс перерождения доброкачественных опухолей яичников в злокачественные часто происходит бессимптомно или сопровождается незначительным ухудшением общего состояния. И только поздние стадии рака яичников сопровождаются снижением аппетита, увеличением живота в объеме, неприятными ощущениями в животе, метеоризмом, чувством быстрого насыщения после еды, диспепсией, недомоганием, учащенным мочеиспусканием, затрудненной дефекацией, увеличением или потерей массы тела. Следовательно, ранняя диагностика доброкачественных опухолей яичников чрезвычайно важна!
2) Разрыв капсулы. Доброкачественные опухоли яичников (чаще всего дермоидные кисты, цистаденомы и эндометриоидные опухоли) могут подвергаться разрыву или микроперфорации и вызвать острые боли, кровотечение, шок, асептический перитонит (то есть воспаление брюшины, вызванное контактом с содержимым опухоли, которое не содержит микробов). В таких случаях показана срочная операция. Асептический перитонит, особенно при эндометриоидных и дермоидных кистах, — частая причина образования спаек, которые повышают риск бесплодия. Кроме того, при разрыве цистаденом с сосочками может произойти имплантация (приживление) элементов опухоли по брюшине и дальнейший их рост.
3) Перекрут ножки опухоли (кисты, кистомы). Ножка опухоли образована растянутыми (за счет объемного образования) связками яичника (воронко-тазовой и собственной), а также его брыжейкой (участком заднего листка широкой связки матки, к которой он прикреплен). В ножке опухоли проходят сосуды, питающие опухоль и нервы. Перекрут ножки опухоли происходит внезапно или постепенно, обычно после смены положения тела, физической нагрузки, бывает полным и частичным. В результате перекрута, особенно полного, нарушается питание опухоли, что проявляется клиникой острого живота. Появляются сильные боли, мышцы передней брюшной стенки напряжены; может быть тошнота и рвота, задержка стула и газов. На фоне бледных кожных покровов повышается температура, учащается пульс, снижается артериальное давление. Требуется срочная операция. Задержка операции ведет к некрозу (омертвению) новообразования, присоединению вторичной инфекции (через кровеносные и лимфатические сосуды), которая вызывает нагноение опухоли. Развивается перитонит, опухоль спаивается с соседними органами.
К факторам риска доброкачественных опухолей яичников относятся: генетическая предрасположенность, раннее или позднее наступление менархе (первой менструации), нарушение менструальной функции, бесплодие, ранняя (до 45 лет) или поздняя (после 50 лет) менопауза, миома матки, эндометриоз, воспаление придатков матки. Риск появления эпителиальных опухолей яичников повышается с возрастом. У женщин с муцинозными опухолями чаще встречаются такие сопутствующие заболевания, как ожирение, сахарный диабет и нарушение функции щитовидной железы.
Опухолеподобные поражения яичников
Фолликулярные кисты, кисты желтого тела и текалютеиновые кисты называют функциональными потому, что эти опухолеподобные образования появляются на фоне нормального функционирования яичников (чаще в подростковом и детородном возрасте) и обычно протекают бессимптомно, могут оказаться случайной находкой при гинекологическом осмотре. Реже проявляются нарушением менструального цикла или внезапной болью, обусловленной перекрутом ножки или разрывом образования, о чем свидетельствуют картина острого живота (см. выше). Наиболее часто встречаются фолликулярные кисты, диаметр их не более 8 см. С меньшей частотой встречаются кисты желтого тела. Этот диагноз правомочен в том случае, если диаметр желтого тела превышает 3 см. При меньших размерах образование считают вариантом истинного (менструального) желтого тела. При разрыве кисты желтого тела — апоплексии яичника — возникает внутрибрюшное кровотечение (чаще разрываются кисты правого яичника, обычно на 20—26-й день менструального цикла). При неэффективности консервативных методов, применяемых для остановки кровотечения, может потребоваться операция. Фолликулярные кисты и кисты желтого тела обычно исчезают без лечения или на фоне приема пероральных контрацептивов. Больную или родителей девочки предупреждают о возможности перекрута ножки кисты. Если диагноз не вызывает сомнений (исключается злокачественный процесс в яичниках) и киста не подверглась обратному развитию (не исчезла самостоятельно), производят ее чрескожную (под контролем УЗИ) или лапароскопическую пункцию. Частота рецидивов после такого лечения равна 50%. Текалютеиновые кисты наиболее редкие среди функциональных кист яичников. Встречаются у 25% больных пузырным заносом, 10% больных хориокарциномой, во время беременности, особенно многоплодной, при сахарном диабете, несовместимости матери и плода по антигенам системы резус, индукции (стимуляции) овуляции гормональными препаратами (кломифеном, хорионическим гонадотропином), а также у женщин, получающих аналоги гонадолиберина. Текалютеиновые кисты чаще двусторонние, многокамерные, могут достигать больших размеров; обычно исчезают самостоятельно после устранения причины или заболевания, вызвавших их образование. Часто яичники поражаются при эндометриозе с образованием эндометриоидных кист, которые называют «шоколадными», так как они содержат коричневую жидкость. Эти кисты достигают до 10 см в диаметре. Они отличаются по происхождению от эндометриоидных опухолей (см. выше), хотя внешне их сложно отличить.
Эндометриоз (см. статью на нашем сайте) у подростков и молодых женщин — одна из основных причин хронической боли в низу живота, усиливающейся во время менструации. Эндометриоидные кисты никогда не рассасываются самостоятельно и подлежат хирургическому лечению с последующей гормональной терапией с целью профилактики рецидива. Если женщина планирует иметь детей, выполняют резекцию яичника, а оставшуюся эндометриоидную ткань подвергают лазерному воздействию (вапоризации) или электрокоагуляции.Стромальная гиперплазия яичников — это неопухолевое разрастание ткани яичников за счет размножения клеток, находящихся в строме. Строма — это остов, или основа того или иного органа, состоящая из клеток соединительной ткани с расположенными в ней сосудами и волокнистыми структурами, обеспечивающими ее опорное значение. Встречается стромальная гиперплазия яичников в возрасте 60—80 лет, характеризуется избыточным уровнем мужских половых гормонов (гиперандрогенией), может сопровождаться ожирением, артериальной гипертонией, сахарным диабетом и раком тела матки.
Гипертекоз возникает в результате приобретения клетками стромы признаков, характерных для клеток желтого тела. Гипертекоз часто наблюдается у пожилых женщин. В детородном возрасте сопровождается вирилизацией (вследствие повышенного синтеза яичниками мужских половых гормонов), ожирением, артериальной гипертонией, сахарным диабетом. Реже гипертекоз может сопровождаться явлениями феминизации по причине повышенной продукции яичниками женских половых гормонов. Лютеома беременности — увеличение одного или двух яичников до 15 см и более в последние 3 мес. беременности. Воспалительные процессы в яичниках вызывают их увеличение и образование спаек. Маточные трубы втягиваются в этот процесс; в таких случаях говорят о воспалительном аднекс-туморе (воспалительной опухоли придатков). Антибактеральная терапия способствует выздоровлению. Параовариальная киста возникает из придатка яичника, расположенного выше самого яичника. Поэтому эта киста расположена между яичником и маточной трубой, обычно с одной стороны, достигает до 20 см в диаметре. Лечение хирургическое.
Диагностика доброкачественных опухолей яичников
Несмотря на морфологическое разнообразие доброкачественных опухолей яичников и опухолевидных образований, в клинической картине их объединяет характерная черта — скудная симптоматика или ее полное отсутствие на начальных этапах развития. В это время гинекологическое исследование может оказаться неинформативным. Поэтому основной метод диагностики объемных образований яичников — УЗИ органов малого таза. Благодаря этому методу, который последнее время становится обязательным при обследовании гинекологических больных, можно определить размеры объемного образования яичников, его строение (однокамерное или многокамерное, кистозно-солидное или солидное, то есть плотное, без полости). Влагалищное УЗИ дает более точную информацию по сравнению с обычным УЗИ малого таза. Разработана специальная шкала для оценки ультразвуковой картины, с помощью которой можно отличить доброкачественные и злокачественные опухоли яичников. Объемное образование, обнаруженное до менархе или в постменопаузе, чаще оказывается истинной опухолью, что требует дополнительных диагностических вмешательств или операции. Диагностировать опухоль яичника позволяет лапароскопия, удалить ее во время этой операции можно при условии, что она доброкачественная. В случае малигнизации опухоли переходят к выполнению операции обычным (открытым, или лапаротомным) доступом и после проведения тщательной ревизии органов таза и брюшной полости выполняют операцию в объеме в соответствии со стадией злокачественного процесса. Определить характер опухоли, доброкачественный или злокачественный, помогает определение концентрации опухолеассоциированного антигена CA 125 и секреторного белка HE4. Однако эти маркеры могут быть повышены при некоторых доброкачественных процессах.
В настоящее время не существует профилактики доброкачественных опухолей яичников. Поэтому только регулярные гинекологические исследования в сочетании с УЗИ могут своевременно выявить объемные образования в яичниках. Необходимо быть внимательной к своему здоровью и обращать внимание на изменения менструального цикла и появление тех или иных симптомов, которых раньше не было.
www.venerologia.ru
Опухоли яичников | Гинеколог Беркенгейм Михаил Леонидович
Наибольшую группу эпителиальных доброкачественных опухолей яичников составляют кистомы. Кистома — истинная опухоль яичника, отличительной чертой которой является быстрый рост.Кистомы яичников делятся на две большие группы: серозные и муцинозные.Серозные кистомы (цилиоэпителиальные кистомы). Отличительной особенностыо серозной кистомы является выстилающий эпителий. По строению эпителий серозных кистом напоминает трубный или поверхностный эпителий яичника. Почти всегда удается обнаружить клетки мерцательного эпителия. Кистомы чаще бывают односторонними и однокамерными. Величина их различна: от нескольких сантиметров до 30 см и более в диаметре. Содержимое кистомы представляет собой серозную жидкость соломенного цвета.Сецернирующая серозная кистома чаще обнаруживается в возрасте 45 лет. Нередко отмечаются боли в нижник отделах живота и пояснице. Гормональной активностью опухоль не обладает, менструальный цикл не нарушен. При относительно больших размерах или межсвязочно расположенной опухоли возникают дизурические явления, иногда асцит.При обнаружении на внутренней или наружной поверхности серозной кистомы сосочковых разрастаний эти опухоли относят к папиллярным кистомам. Сосочковые образования могут заполнить всю полость кистомы, прорастать ее стенку с обсеменением брюшины, что создает картину прогрессирующего рака яичника.Пролиферирующая серозная кистома чаще всего обнаруживается в возрасте 48 лет. Кистомы часто бывают двусторонними и сопровождаются асцитом. Эти кистомы, по классификации ВОЗ, относят к пограничным между доброкачественными и злокачественными опухолями яичника. При микроскопическом исследовании обращают внимание на выраженные признаки пролиферации эпителия, что проявляется его многофазностью. Эти кистомы также относят к предраковым заболеваниям яичника. Злокачественные преврашения пролиферируюших серозных кистом наблюдаются у каждой второй больной.Муцинозные кистомы (псевдомуцинозные кистомы). Муцинозная кистома — эпителиальная доброкачесгвенная опухоль яичника, которая встречается чаще серозной кистомы. Этот вид кистомы отличается характером выстилающего эпителия, который напоминает эпителий шеечного канала, — высокий ципиндрический. Этот вид кистомы встречается во все возрастные периоды жизни женщины, но преимущественно в 50 лет.Псевдомуцинозная кистома — многокамерное образование круглой или овальной формы, с узловатой поверхностью вследствие отпочковывания дочерних кистозных полостей, эластической консистенции, чаще одностороннее. Рост эгой опухоли происходит по эвертируюшему типу (ценгрифугально). Растут эти опухоли быстро и могут достигать больших размеров. В полостях опухоли имеется густое слизеобразное содержимое (псевдомуцин), составной частью которого являются гликопротеиды. Больные с псевдомуцинозной кистомой, когда она достигает значительных размеров, обычно ощущают тяжесть внизу живота. При бимануальном исследовании в области придатков матки находят образование овальной формы, эластической консистенции, значительных размеров. Асцит возникаег редко.Пролиферирующая псевдомуцинозная кистома может рассматриваться как предраковый процесс. Опухоль многокамерная, наружная поверхность ее гладкая, на внутренней имеются сосочковые разрастания. Клиническое течение заболевания при этом виде кистом мало чем отличается от проявлений обычных псевдомуцинозных кистом. Зпокачественное превращение псевломуцинозных кистом наблюдается у каждой третьей больной.При наличии опухоли яичников может возникнуть ряд осложнений:перекрут ножки опухоли, разрыв капсулы, нагноение, прорыв содержимого опухоли в мочевой пузырь, прямую кишку. Наиболее часто происходит перекрут ножки кистомы вследствие резких движений, поднятия тяжестей и др.; нередко это осложнение наблюдается у девушек и девочек.Каждая опухоль яичников имеет ножку. Различают анатомическую и хирургическую ножки опухоли. Анатомическая ножка состоит из подвешивающей связки, собственной связки яичника и части широкой связки, в которых проходят яичниковые и маточные артерии, лимфатические сосуды и нервы. В хирургическую ножку входят анатомические образования, которые пересекают во время операции (анатомическая ножка, маточная труба, иногда сальник).Клиническая картина во многом обусловлена возникшим частичным или полным перекрутом ножки опухоли. При полном перекруте ножки кистомы (свыше 180′) резко нарушаются кровоснабжение и питание опухоли. Клинически это проявляется картиной острого живота: резкие боли, тошнота, рвота, повышение температуры, учащение пульса, напряжение мышц передней брюшной стенки, положительный симптом Щеткина — Блюмберга. При гинекологическом исследовании в области придатков определяется опухоль, болезненная при смещении.При частичном перекруте ножки опухоли яичника клиническая картина менее выражена.При частичном или полном перекруте ножки опухоли необходимо срочное хирургическое вмешательство. Промедление с операцией может привести к некрозу опухоли, кровоизлияниям в капсулу опухоли, нагноению, перитониту.Не менее грозным осложнением является разрыв капсулы кистомы, который может возникнуть в результате травмы (при грубом гинекологическом исследовании и др.). Разрыв капсулы опухоли может привести к распространению ее содержимого по брюшине и вызвать ряд грозных осложнений.ФИБРОМА ЯИЧНИКАФиброма яичника — доброкачественная опухоль, развивающаяся из его стромы.Опухоль округлой или овальной формы, односторонняя, плотная, иногда инкрустирована солями кальция, с узловой или гладкой поверхностью. Размеры опухоли варьируют от микроскопически определяемого образования до головы взрослого человека. Цвет опухоли белый, при некрозе буро-красный. Опухоль имеет ножку, что создает условия для ее перекручивания.Обычно фиброма яичника возникает у женщин в возрасте 40 — 50 лет. Наиболее характерно для этой группы опухолей появление асцита. Иногда при фиброме яичника одновременно с асцитом наблюдаются гидроторакс, анемия (триада Мейгса). Причины возникновения асцита и гидроторакса неизвестны. Однако предполагают, что асцит образуется вследствие проникновения транссудата из фибромы яичника, так как опухоль капсулы не имеет. Появление гидроторакса, повидимому, обусловлено проникновением асцитической жидкости через межклеточные щели диафрагмы.Фибромы яичника у некоторых больных сочетаются с миомой матки.Диагноз обычно ставится при микроскопическом исследовании удаленной опухоли.Лечение оперативное (удаление опухоли). После хирургического вмешательства сравнительно быстро исчезают асцит и гидроторакс.Опухоли стромы полового тяжа. К этой группе относят опухоли, состоящие из клеток, которые возникают из полового тяжа или мезенхимы эмбриональных гонад. Они содержат гранулезные клетки, текаклетки, клетки Сертоли и Лейдига. При опухолях стромы полового тяжа наблюдается характерная клиническая картина по сравнению с другими опухолями яичников. У больных этой группы наблюдаются различные гормональные нарушения. К гормонально-активным опухолям яичника относятся гранулезоклеточные опухоли, текаклеточные опухоли, андробластомы, опухоль Бреннера.Гормонально-активные опухоли составляют в среднем 8,9% от общего числа истинных опухолей яичников. Среди гормонально-активных опухолей наиболее часто встречаются тека- и гранулезноклеточные опухоли, реже — опухоли Бреннера и андробластомы.Гранулезноклеточная опухоль (фолликулома) возникает из гранулезных клеток фолликула или из дифференцируюшихся остатков половых тяжей. Опухоль является гормонально-ак-тивной и продуцирует эстрогены. Опухоль имеет желтую окраску. На разрезе солидного или ячеистого строения. Размеры опухоли варьируют от микроскопических включений в яичнике до 40 см в диаметре.При морфологическом исследовании эндометрия обнаруживаются гиперпластические процессы (полипы, железисто-кистозная гиперплазия, аденоматоз).Иногда гранулезоклеточные опухоли яичников способствуют возникновению рака эндометрия.Гранулезоклеточные опухоли могут быть как доброкачественными, так и злокачественными. Злокачественное превращение гранулезноклеточных опухолей наблюдается у 4 — 25% больных. Злокачественная гранулезоклеточная опухоль — двустороннее плотной консистенции с узловатой поверхностью малоподвижное образование больших размеров (более 12 см в диаметре). В малом тазу отмечается выраженный спаечный процесс. Нередко при этом происходят прорастание капсулы и распространение на соседние органы. Метастазирует опухоль чаще в большой сальник, матку, трубы, мочевой пузырь, печень.К л и н и к а. Проявления заболевания зависят от степени гиперэстрогении и возраста женщины. Обычно отмечаются боли внизу живота, увеличение его объема.У девочек при этих опухолях нередко наблюдается преждевременное половое созревание, возникают маточные кровотечения, рано появляются вторичные половые признаки: оволосение на лобке и в подмышечных впадинах, увеличение молочных желез. Наружные половые органы соответствуют по своему развитию более старшему возрасту.У молодых женшин развитие опухоли сопровождается временной аменореей, которая сменяется ациклическими кровотечениями.При возникновении гранулезноклеточной опухоли в постменопаузе возникают маточные кровотечения.При гинекологическом исследовании обрашает на себя внимание отсутствие атрофических изменений наружных половых органов, матка слегка увеличена, в области придатков определяется одностороннее, тугоэластическое подвижное образование.Д и а г н о с т и к а. Основывается на данных анамнеза, клинической картине заболевания и обнаружении опухоли яичника. Основным дополнительным методом диагностики является лапароскопия, при которой производится биопсия. Окончательный диагноз ставится после патоморфологического исследования удаленной опухоли.Л е ч е н и е. У молодых женщин при наличии доброкачественного процесса допустимо удаление опухоли с последующим активным наблюдением за больной. В пре- или постменопаузе показано удаление матки с придатками. При злокачественной гранулезоклеточной опухоли, как правило, производят полное удаление матки с придатками и резекцию сальника. Химиотерапию (тиофосфамид) предпочтительнее назначать в III и IV стадии ракового процесса.П р о г н о з. Следует ставить весьма осторожно из-за сравнительно частого злокачественного превращения.Т е к о м а (текаклеточная опухоль) возникает из текаткани яичника и относится к эстрогенпродуцирующим новообразованиям.Текомы составляют 3,8% всех новообразований яичника.К л и н и к а. Течение заболевания мало чем отличается от проявления гранулезоклеточной опухоли. Текомы возникают в пожилом возрасте (6О лет и старше). В основном опухоли бывают односторонними. Размеры их колеблются от небольших до головки новорожденного. Форма опухоли округлая или овальная, консистенция плотная.Характерным для этой опухоли является асцит, который может возникнуть как при доброкачественном, так и при злокачественном течении заболевания.Злокачественное течение текомы чаще наблюдается в молодом возрасте.Д и а г н о с т и к а. Срочное морфологическое исследование во время хирургического вмешательства позволяет правильно определить характер опухоли у большинства больных и решить вопрос об объеме операции.Л е ч е н и е. При доброкачественном характере текаклеточной опухоли удаляют придатки на стороне поражения. При злокачественной текаклеточной опухоли производится полное удаление матки с придатками. У некоторых больных лучевое лечение в послеоперационном периоде значительно снижает число рецидивов.Злокачественная текабластома отличается быстрым ростом и выраженным ранним лимФогенным и гематогенным метастазированием.П р о г н о з. При доброкачественном течении процесса благоприятный, при злокачественном — сомнительный.А н д р о б л а с т о м а (аденобластома) возникает из зачатков половой железы с потенциально мужским направлением развития, обладает маскулинизирующим свойством. Маскулинизирующие опухоли составляют 0,4% всех новообразований яичников.Принято различать недифференцированный, дифференцированный и промежуточный типы опухоли. Для недифференцированного типа опухоли характерно большое количество клеток Лейдига, что обусловливает выраженный вирилизирующий эффект. При дифференцированном типе в опухоли преобладают трубчатые образования, имеющие клетки, подобные сертолиевым. Этот вид опухоли встречается крайне редко. Промежуточный тип опухоли имеет смешанное строение.К л и н и к а. Маскулинизируюшие опухоли встречаются в любом возрасте, но наиболее часто — в 20 — 30 лет и 50 — 70 лет. В клиническом течении маскулинизируюших опухолей можно выделить период дефеминизации с последующим развитием явлений вирилизации.У женщин репродуктивного возраста в начале заболезания менструации становятся редкими, скудными и переходят в аменорею. Одновременно наступают атрофия молочных желез, матки, бесплодие, телосложение становится мужеподобным, наблюдается рост волос на лице, груди, конечностях. На коже лица появляются акне, изменяется тембр голоса, он становится грубым. Появляются гипертрофия клитора, облысение по мужскому типу, снижается или исчезает половое чувство. Все эти признаки развиваются в течение нескольких лет, реже быстрее, в течение нескольких месяцев. Явления дефеминизации обусловлены избыточным образованием андрогенов (тестостерона), угнетаюших фолликулостимулирующую функцию гипофиза, в результате чего количество эстрогенов снижается и тем самым создаются условия для развития маскулинизации.При гинекологическом исследовании определяется плотное одностороннее округлой или овальной формы образование размером от микроскопических до 30 см диаметре. На разрезе опухоль желтого цвета с различными оттенками.Андробластома — доброкачественная опухоль, однако в 20-25% случаев подвергается злокачественному превращению, чаще при недиффренцированном типе образования и двустороннем поражении яичников.Д и а г н о с т и к а. Основывается на характерном исчезновении женских черт (дефеминизация) и развитии мужских (маскулинизация). В области придатков матки обнаруживают одностороннее опухолевидное подвижное образование плотной консистенции. Важным диагностическим методом является лапароскопия, с помощью которой производится биопсия из наиболее измененного участка яичников.В последние годы в диагностике опухолевых процессов важную роль стало играть ультразвуковое исследование.При морфологическом исследовании соскоба эндометрия нередко отмечается атрофия, а иногда и гиперплазия слизистой оболочки.Л е ч е н и е. В молодом возрасте производят удаление опухоли. У женщин в пре- и постменопаузе обычно прибегают к пангистерэктомии. При подозрении на злокачественный процесс пангистерэктомию дополняют резекцией большого сальника. После удаления опухоли нарушенные специфические функции женского организма восстанавливаются в такой же последовательности, в какой развивались симптомы заболевания, хотя огрубение голоса, увеличение клитора и гирсутизм могут сохраняться всю жизнь.П р о г н о з. В бсиьшинстве случаев благоприятный.ГЕРМИНОГЕННЫЕ ОПУХОЛИ.Тератомы яичников.Дермоидная киста яичника относится к зрелым тератомам и среди опухолей яичников встречается у 8% больных.Э т и о л о г и я и п а т о г е н е з дермоидных кист до настоящего времени не выяснены.К и и н и к а. Наиболее марго опухоль встречается в возрасте 20 — 40 лет. Общее состояние больной нарушается редко. Иногда отмечаются боли или чувство тяжести внизу живота, которые возникают при больших ра змерах опухоли.Дермоидная киста — одностороннее, реже двустороннее образование серовато-беловатого цвета с гладкой поверхностыо обладает большой по.подвижностыо за счет длинной ножки, что создает благоприятные условия дня ее перекрута.Рост кисгы медленный, обычно она не достигает бопьших размеров. При папьпации определяются участки эластической консистенции, которые чередуются с более плотными. Киста располагается нередко в переднем своде. На разрезе дермоидная киста представляет собой тонкостенное образование, содержащее сало, волосы, зачатки глаз. Внутренняя поверхность гладкая, в одном из участков обнаруживается выступ — паренхиматозный бугорок, в котором нередко находят зрелые ткани и рудиментарные органы (зубы, кости и др.).Микроскопически стенка дермоидной кисты состоит из плотной, местами гиалинизированной соединительной ткани. Внутренняя поверхность кисты или не имеет эпителия, или покрыта цилиндрическим однослойным мерцательным эпителием. Головной бугорок покрыт кожей с волосами и сальными железами. Под кожей находятся слой жировой ткани и плотная соединительная ткань с различными включениями.Незрелая тератома характеризуется наличием элементов с более низкой дифференциацией, чем у зрелых. Они представляют собой переходную стадию к тератобластомам. Эта форма опухоли чаше подвергается злокачественному преврашению.Д и а г н о с т и к а. Обнаружение подвижной кисты яичника, располагающейся кпереди от матки, обычно наводит на мысль о возможности дермоидной кисты. Диагноз подтверждается во время операции.Л е ч е н и е. Хирургическое. Молодой возраст больной, редкое рецидивирование и злокачественное превращение дермоидной кисты позволяют производить резекцию яичника с максимальным сохранением микроскопически неизмененной ткани.П р о г н о з. Благоприятный. Злокачественное превращение наблюдается у 0,4 — 1,7% больных.Т е р а т о б л а с т о м а я и ч н и к а возникает в детском и юношеском возрасте, составляя 2 — 2,5% всех злокачественных опухолей яичников. Тератобластомы богаты сосудами, в связи с чем часто отмечаются кровоизлияния под капсулу и в толщу опухоли.К л и н и к а. Тератобластомы чаще встречаются у девушек с астеническим телосложением. Жалоб больные не предъявляют. Основным признаком заболевания является обнаружение опухолевидного подвижного образования в малом тазу. Нередко ножка опухоли подвергается перекруту; возможен разрыв капсулы. Тератобластома имеет плотную неравномерную консистенцию, узловатую поверхность. Асцит появляется в запущенной стадии заболевания.Метастазирование тератобластомы наступает быстро и происходит в основном гематогенным путем.Л е ч е н и е. Оперативное — надвлагалишная ампутация матки с придатками, резекция большого сальника.П р о г н о з. Неблагоприятный.Д и с г е р м и н о м а — злокачественная опухоль, возникаюшая из элементов недифференцированных гонад, сохраняющихся в воротах яичника с эмбрионального периода развития. Дисгерминома яичника иногда является составной частью незрелой тератомы, сочетаясь с хорионэпителиомой и другими злокачественными элементами терато-бластомы, Гормональной активностью не обладает. Дисгерминомы составляют около 1% всех опухолей яичников.К л и н и к а. Опухоль встречается у молодых женщин в возрасте до 30 лет, преимущественно инфантильного телосложения. У большинства больных отмечаются скудные, редкие менструации.При влагалищном исследовании определяется односторонняя подвижная опухоль плотной консистенции, с узловой поверхностью. Дисгерминома быстро растет и метастазирует по лимфатическим путям, в органы грудной полости, средостения и др.Д и а г н о с т и к а. Распознавание дисгерминомы представляет большие трудности. Наряду с клиническими признаками заболевания (указание на инфантилизм) при постановке диагноза следует учитывать наличие полового хроматина в клетках слизистой оболочки полости рта. Если этих клеток менее 20%, то опухоль яичника подозрительна на дисгерминому. Обычно диагноз ставится после морфологического исследования удаленного препарата. При микроскопическом исследовании удаленной опухоли находят крупные округлой или полигональной формы, с большими, умеренно гиперхромными ядрами и слегка пенистой светлой протоплазмой.Л е ч е н и е. Хирургическое с последующей лучевой терапией. У молодых женщин при односторонней опухоли без признаков распространения за пределы пораженного яичника можно ограничиться его удалением. При распространении опухоли за пределы одного яичника показано удаление матки с придатками с последующей рентгенотерапией. Как первичная опухоль, так и ее метастазы хорошо поддаются облучению.Прогноз. Неблагоприятный.Выполнил студент V курса538 группы ЛФЯкунин В.А.
gynecolog.net
| Лекция по гинекологии. ТЕМА: ОПУХОЛИ ЯИЧНИКОВ. По современной классификации все образования , которые определяются в области придатков матки относятся к опухолям яичников. Но по старой классификации к опухолям яичников относят кисты и кистомы. Киста - ретенционное образование, которое образуется в результате накопления секрета внутри этого образования (то есть не за счет истинного роста). Кисты во основном возникают на фоне гормональных изменений и на фоне хронического воспалительного процесса в области малого таза. На первом месте по частоте бывают фолликулярные кисты, которые образуются на фоне воспаления. Это, как правило, односторонние образования, которые возникают на месте кистозно-атрезированного фолликула, однокамерные, тонкостенные. В диаметре 6-8 см. В этой кисте накапливается жидкость, содержащая эстрогены, которые продуцируются внутренней выстилкой капсулы. Жидкость желтого цвета. На втором месте - кисты желтого тела. Их строение сходно со строением желтого тела, которое образуется во вторую фазу менструального цикла: они односторонние, капсула более толстая, образуются в репродуктивном возрасте (16-40 лет). Кисты желтого тела часто имеют разрыв, кровоизлияние, нередко они подвергаются обратному развитию. По этому женщин с кистами желтого тела можно наблюдать в течение 2-х месяцев и смотреть бимануально. Параовариальная киста- образуется между листками широких связок, которые отходят от боковой поверхности матки. То есть такая киста располагается не в яичнике, а рядом. Как правило, образуются на фоне хронического аднексита. Такие кисты продуцируют секрет и капсула растягивается, гормоны не продуцируются. Имеют очень тонкую стенку, поэтому ее трудно вылущить. Если через 2 месяца киста не исчезает, то необходимо оперативное вмешательство. Так как киста - это не опухоль, то операция ограничивается цистэктомией - удаление кисты.Кистомы - это истинные опухоли яичников, они способны к росту, то есть их увеличение идет не за счет накопления секрета, а за счет роста. Кистомы бывают доброкачественные, потенциально злокачественные, злокачественные. Патогенез образования опухолей яичников не изучен. Особенности патогенеза:
70% женщин с впервые выявленной опухолью яичника имеет 3 стадию заболевания, что соответственно сказывается на прогнозе в отношении жизни. Таким образом, выделяют группы риска.
6. Женщины у которых была патологическая беременность. Для опухолей яичников очень трудно найти скрининг - выявление определенного симптома у большой группы больных. Например при раке шейки матки - осмотр шейки и биопсия. Начать углубленное обследование необходимо начинать у женщин, у которых обнаружено объемное образование более 3 см в области придатков матки при бимануальном исследовании.Обследование при опухоли яичников:
Последние два антигена определяются для точной диагностики, но определяются не в 100%. Используются для наблюдения (исследуются до операции и после операции, на предмет наличия метастазов, эффективность лучевой терапии и т.д.).КЛИНИКА. Клинические проявления при опухолях яичника не патогномоничны. Нарушения менструального цикла, нарушения функции смежных органов и т.д.КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ. 1 стадия - опухоль ограничена яичником 1а - капсула интактна, один яичник 1б - оба яичника, капсула интактна 1с - разрыв капсулы, опухоль на поверхности, злокачественные клетки в асцитической жидкости или смыве из брюшинной полости2 стадия - распространение опухоли на малый таз. 2а - матка, трубы 2б - другие ткани таза 2 с - злокачественные клетки в асцитической жидкости или смыве из брюшинной полости.3 стадия - внутрибрюшинные метастазы за пределами таза и/или метастазы в регионарных лимфатических узлах. 3а - микроскопические определяемые внутрибрюшинные метастазы 3б - макроскопически определяемые внутрибрюшинные метастазы до 2 см 3 с - внутрибрюшинные метастазы более 2-х см и/или метастазы в регионарных лимфоузлах4 стадия - отдаленные метастазы (исключая внутрибрюшинные).Метастазирование в лимфатические узлы происходит по ходу сосудов - параортальные лимфатические узлы, по ходу внутренней подвздошной вены и артерии.Гистологическая классификация (проф. Серова). Объясняется многообразие гистологических типов, тем что существует гистогенетическое многобразие тканей самого яичника. Мы остановимся на основных:
Объем оперативного вмешательства при злокачественной опухоли яичника:
При операции производят внимательный осмотр внутренней выстилки кисты (могут быть злокачественные разрастания). Во время операции выполняют экспресс гистологическое исследование. В комплексную терапию рака яичников включают химиотерапию (6-8 курсов). Широко используют препараты платины. Лучевая терапия используется в 3-4 стадиях, при дисгерминоме. Если в опухоли обнаружены рецепторы к гормонам, то включают гормональную терапию (депо-провера, 17-ОПК).Используют тимоген, интерферроны - крайне осторожно. |
d.120-bal.ru
ОПУХОЛИ ЯИЧНИКОВ. Гинекология.
Количество просмотров публикации ОПУХОЛИ ЯИЧНИКОВ. Гинекология. - 180
В последнее время отмечается повышение заболеваемости опухолями яичников, в частности злокачественными опухолям. Выявляемость составляет 75% у больных с III стадией, ᴛ.ᴇ. уже запущенной процесс. Основной проблемой злокачественных кистом яичников является ранняя выявляемость, ранняя диагностика и выявление больных в 1 и 2 стадиях заболевания.
КЛАССИФИКАЦИЯ.
Существует 2 направления. Московская школа придерживается классификации: кисты и кистомы. Весь мир и онкологи выделяют только опухоли яичников. Любое образование в области придатков матки они расценивают как опухоль яичников. На практике всегда встает вопрос: киста или кистома?
Любые кисты, не только яичников, это ретенционные образования. Ретенционные образования увеличиваются в объёме (растут) за счёт накопления жидкости. Τᴀᴋᴎᴍ ᴏϬᴩᴀᴈᴏᴍ, происходит растяжение капсулы.
Кисты яичников:
1. фолликулярные кисты -- это доброкачественные, ретенционные образования. Здесь нет опухолевого роста. Она увеличивается за счёт накопления секрета -- фолликулярной жидкости (6-8 см в диаметре). Очень часто фолликулярные опухоли встречаются у женщин с нарушением менструального цикла и воспалением придатков. На фоне воспалительного процесса у большинства женщин возникают поликистозные яичники.
2. Параовариальные кисты. Располагаются между листками широкой связки. Возникают, как правило, на фоне хронического воспалительного процесса. На операции мы видим нормальный яичник, а рядом с ним между листками широкой связки тонкостенное образование размерами 0,5-1 см.
3. Лютеиновые кисты. Причинами являются воспалительный процесс и нарушения менструального цикла. При наличии ановуляторного, лопнушевого фолликула развивается желтое тело. В силу определенных условий -- воспаление, нарушение менструального цикла, гипоталамо-гипофизарные нарушения -- развивается так называемое большое желтое тело, ĸᴏᴛᴏᴩᴏᴇ превращается в кисту желтого тела. Οʜᴎ очень часто подвергаются разрыву. Когда женщина поступают с диагнозом апоплексия яичника, это как правило связано с небольшой кистой желтого тела. Кисты желтого тела обычно бывают так же небольших размеров : 4-6 см. особенностью является то что нет полости с накоплением жидкости. Киста повторяет строение желтого тела. Очень часто там имеют место кровоизлияния.
Окончательное установление - киста или кистома - дает гистологическое исследование. В случае если вы видите молодую женщину и определяете у нее опухолевидное образование, кончено вы ставите диагноз: кистома, потому что вы не можете точно сказать, что это. Косвенные признаки (благоприятные) подтверждающие, что это кистома: молодой возраст, у женщин с хроническими воспалительным процессом и нарушением менстр цикла.
При УЗИ киста тонкостенная, когда мы говорим о фолликулярной и параовариальной, заполнена жидкостью. Внутренняя выстелка гладкая, нет никаких расзростаний.
При бимануальном исследовании киста подвижная, безболезненная.
За кистой мы можем наблюдать 2-3 месяца (2-3 менст цикла), обязательно смотрим женщину до и после менст цикла. В случае если это функциональная киста или большой суперовуляторный фолликул по типу фолликулярной кисты, то после менструации это образование уменьшается.
Через 2-3 месяца крайне важно определиться и одновременно производиться подготовка к операции, т.к все образования области придатков матки лечатся оперативным путем. В случае если киста не уменьшается в течении 2-3 менст циклов нужно готовиться к операции. Существует эндоскопическое лечение. Женщин с тонкостенными образованиями нужно направлять она лапороскопическую органосохраняющую операцию - удаление только кисты или резекцию яичника в пределах здоровых тканей.
ОПУХОЛИ (КИСТОМЫ) ЯИЧНИКОВ.
Увеличивается образование в яичниках не за счёт накопления секрета͵ а за счёт размножения опухолевых клеток (бластоматозный рост). Этот рост должна быть разный и в связи с этим кистомы классифицируются не доброкачественные, потенциально злокачественные и злокачественные. Только после гистологического заключения можно сказать какая это опухоль и точно определить какой объём операции крайне важно выполнять.
ПАТОГЕНЕЗ. Мы не знаем причин вызывающих опухоли яичников. По этой причине лечение заключается только в удалении опухоли. Но все-таки определенные моменты и звенья патогенеза известны.
В первую очередь это гормонозависимая терапия. Определяется изменение гипоталамо-гипофизарной функции - преобладание гормонов гипофиза (ФСГ, ЛГ) в сторону гиперэстрогении. Роль гиперэстрогении и роль гормональных изменений при опухолях яичников подтверждается следующими моментами:
1. признаки гиперэстрогении у женщин с опухолями яичников - нарушения менст цикла и дисфункциональные маточные кровотечения по типу ановуляторных.
2. женщины, страдающие гиперпластическими процессами в эндометрии
3. бывают гормонпродуцирующие опухоли яичников, с которыми связаны кровотечения в постменопаузе.
4. К группе риска также относят женщин с уже имеющимся опрециями по поводу опухоли яичников, но то были или кисты или доброкачественные кистомы.
5. Генетическая предрасположенность.
Яичники относят к гормонпродущирующим органам. Выделяют такое понятие как первично-множественные опухоли. Понятие и группа первично-множественных опухолей доказывает аспекты патогенеза о гормональной природе возникновения опухолей яичников.
Опухоль может одновременно возникать в молочной железе, яичнике, эндометрии и толстой кишке. Все перечисленные опухоли этих органов имеют гормональную природу, они гормонозависимые. Опухоли могут либо синхронно развиваться (мол жел + яичн), либо не синхронно. Женщины с опухолями молочной железы требуют динамического наблюдения у гинеколога, т.к возможно появление метахронно развивающихся опухолей яичников. При подозрении на опухоль все вышеперечисленные органы должны быть обследованы.
Вирусная теория.
Исследования опухолей, особенно это относиться к серозным опухолям яичников, обнаружили вирус папилломы человека и вирус герпеса II серотипа. Это так называемые онкогенные вирусы. Так же вызывают опухоли шейки матки.
Говоря об опухолях яичников нельзя забывать о высокой нервно-психической нагрузке - стрессе. Стресс всегда связан с гормональной активностью. Стрессовые факторы играют определенную роль как индуцирующие факторы развития опухолей.
Большая роль принадлежит генетическим факторам - наследственности. Особенно высока вероятность развития опухоли у сестер-двойняшек. Имеет значение, как протекали беременность, роды.
Диагностика.
Самое главное это бимануальное исследование. УЗИ является вспомогательным методом диагностики. Справа, слева или спереди от матки будет определяться образование определенных размеров, подвижное или неподвижное за счёт наличия или отсутствия спаечного процесса, болезненное или б\б. Дальнейшие исследования служат для уточнения диагноза.
УЗИ (вагинальный датчик): можно заподозрить что опухоль с косвенными признаками малигнизации. Капсула опухоли утолщена, внутри имеются разрастания, опухоль плотная, солидная. То все относительные признаки.
КТ и ЯМР. Дают возможность уточнить диагноз и посмотреть имеют ли место метастазы в региональные л\узлы.
ЦИТО- и ГИСТОлогическая диагностика. Смыв из дугласова пространства. Уже при 1 ст определяются опухолевые клетки под асцитической жидкостью. Этот метод не очень точны. Более точный метод -- ПУНКЦИОНАЯ БИОПСИЯ. Проводится под контролем УЗИ. Так как игла очень тонкая мы не получаем ткань, а имеем цитологическое исследование. Более выжным является гистологическое исследование, ĸᴏᴛᴏᴩᴏᴇ можно провести только после получения операционного материала.
Исследование операционного материала является заключительным. Во время операции осматривается внутренняя капсула, т.к злокачественный опухолевый рост начинается внутренней капсулы.
Немаловажное значение имеют опухолевые маркеры. Это определенные белковые субстанции, которые появляются в организме при наличии опухоли. Опухолевые маркеры не всегда будут иметь место. Единственный идеальный, универсальный опухолевый маркер - хориогонический гонужнотропин. Определяется при трофобластической болезни у всех больных. Другие маркеры не являются универсальными. Их значение велико в плане мониторинга, наблюдения за больными страдающими опухолями яичников. Бывают при вида опухолевых маркеров:
1. плацентарный антиген. В единицах хорионического гонужнотропина. Определяется не только при трофобластической болезни. Может быть хориокарцинома яичника. Плацентарный лактоген и бетта-гликопротеид определяются не только при трофобластической болезни и опухолях яичников, но и опухолях шейки матки и матки.
2. Онкопетальные антигены:
· Раково-эмбриональный антиген
· Альфа-фетопротеин
Альфа-фетопротеин определяют у беременных, в случае если имеются уродства плода. Может так же определяться у женщин со злокачественными опухолями яичников. Онколетальные антигены могут также встречаться при опухолях кишечника, печени.
3. метаболические опухолевые маркеры: изменения уровня, продукции ферментов, простогландинов при наличии опухоли яичников.
Антиген ассоциированный с карциномой яичника (SA 125). Он наиболее часто используется и исследуется. Определяется у 70% больных страдающих опухолями яичников. Так же определяется при опухолях желудка, тонкой кишки, шейки матки.
В случае если после операции опухолевые маркеры не определяются значит операция выполнена радикально, в случае если через какой-то промежуток времени стали определяться опухолевые маркеры, то вероятен рецидив или метастазы.
КЛИНИКА.
Никакой четкой симптоматики нет. По этой причине и женщины поступают уже нередко с определенными изменениями, вплоть до 3 стадии заболевания.
Клиника появляется когда идет осложнения опухоли: перекрут, кровоизлияния, разрыв капсулы.
СТАДИИ ЗАБОЛЕВАНИЯ.
1. Опухоль ограничена яичниками, капсула интактна, но уже при 1-й стадии имеются опухолевые клетки. Особенность опухолей яичников - раннее появление асцита.
2. Опухоль распространяется на один или оба яичника и ограничена областью малого таза.
3. Определяются региональные метастазы в л\узлах (парааортальные).
4. Прорастание близлежащих органов и отдаленные метастазы.
Почему так рано появляется асцит?
Сальник является жировой тканью, а метаболизм жировой ткани происходит с высвобождением жидкости. В 20% случаев определяются ранние метастазы в сальник. Нарушаются его процессы выделения и способствуют накоплению асцитической жидкости в брюшной полости. Отсюда и оперативное лечение - экстирпация матки с придатками и удаление большого сальника.
В гистологическую классификацию входят 46 гистотипов опухоли. Это связано с большим количеством гистологических компонентов в яичнике, из которых может развиваться опухоль. Опухоль может развиваться из самой нормальной ткани яичников: из стенки артерий и вен, из нервов, из яйцеклетки, фолликула. Гранулезные клетки продуцируют эстрогены. Существуют гранулезно-клеточные опухоли. Интерстициальные клетки вокруг фолликулов, особенно атретических могут являться родоначальниками опухолевого роста. Кубический эпителий покрывающий яичники.
В яичниках кроме нормальных тканей имеют место эмбриональные остатки, которые тоже могут являться родоначальниками опухолевого роста. Это прежде всего различные мозговые тяжи в области ворот яичника, остатки первичной почки (Вольфова канала).
Также причинами опухолей бывают постнатальные гетеротопии. Ярким представителем является эндометриоидные гетеротопии. Особенностью эндометриоидных опухолей является то что эти опухоли имеют рецепторы к эстрогенам и прогестерону и таким образом комплекс терапевтических мероприятий при этих опухолях расширен, т.е возможна гормональная терапия.
I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ.
Серозные опухоли. Вызываются онковирусами. Встречаются в основном в возрасте 48-50 лет. Эти опухоли всегда сопровождаются спаечным процессом. Существует 3 патологии при которых всегда присутствует спаечный процесс. Это воспалительный, онкологический процесс и эндометриоз. Эпителий выстилающий эти опухоли напоминает эпителий труб или кубический эпителий яичников.
МУЦИНОЗНЫЕ ОПУХОЛИ.
Встречаются в 15% случаев. Это гигантские опухоли. В случае если опухоль гигантских размеров, то как правило она будет муцинозная. Имеет мелкоячеистое строение и все эти полости заполнены муцином. Часто сопровождается псевдомиксомой брюшины (небольшие полости содержащие слизь на париетальной и висцеральной брюшине). Муцинозные опухоли часто бывают доброкачественные.
ЭНДОМЕТРИОИДНЫЕ ОПУХОЛИ.
Это тоже эпителиальные опухоли. Их еще называют шоколадные кисты. Шоколадные кисты стоят отдельно в отдельно в классификации. Шоколадные кисты - это кистомы. Увеличение этих кистом происходит за счёт накопления крови. Эндометриоидные опухоли - это истинные опухоли, которые бывают злокачественными. Как правило они могут сопровождаться выражнейшим спаечным процессом. Страдают как правило молодые женщины в возрасте 45 лет.
СВЕТЛОКЛЕТОНЫЕ (мезонекроидные) ОПУХОЛИ.
Развиваются из эмбриональных остатков. Οʜᴎ односторонние, мелкокистозные, состоят из светлых клеток, которые содержат лейкоген.
ОПУХОЛЬ БРЕННЕРА.
Эти опухоли встречаются нечасто. Бывают различных размеров, как правило небольшие, плотной консистенции. При гистологическом исследовании выглядят как зернышки коже. Опухоль Бреннера является хотя не всегда гормон продуцирующей (продуцируют эстрогены). Редко озлокачествляются. У женщин бывают маточные кровотечения, обусловленные гиперплазией эндометрия. Женщины с опухолью Бреннера включаются в группу риска по возможному развитию рака эндометрия. Οʜᴎ часто являются опухолью опухоли. К примеру, опухоль Бреннера может возникать в муцинозной кистоме. В клинике - признаки гиперплазии.
II. ГОРМОНПРОДУЦИРУЮЩИЕ ОПУХОЛИ.
Это вторая по гистотипу группа опухолей, после эпителиальных, стромы полового тяжа.
1. Гранулезо-кистозные опухоли. Развиваются из нормальных компонентов яичников, клеток гранулезной ткани. Гранулезные клетки вырабатывают эстрогены. Τᴀᴋᴎᴍ ᴏϬᴩᴀᴈᴏᴍ, гранулезно-клеточные опухоли продуцируют эстрогены. Встречаются довольно редко, в 2% случав. Встречаются у детей, подростков, женщин старого возраста. Бывают небольших размеров. Опухоль как правило солидного, плотного строения. На разрезе желтого цвета. Нет полости с жидкостью. КЛИНИКА.
В случае если это девочка, то у нее будут признаки преждевременного полового развития. В случае если это женщина в постменопаузном периоде, то у нее появятся признаки эстрогении: кровотечение, женщина прекрасно выглядит. (курение приводит к гипоэстрогении).
2. Андробластомы.
Это андрогенпродуцирующие опухоли. Как правило небольшие по размеру, односторонние. У женщины имеют место признаки верилизации: гирутизм (рост волос по мужскому типу), огрубение голоса, прыщи, себорея и жирные волосы, атрофия половых органов и молочных желез. Опухоли плотные, на разрезе оранжевого цвета. Сначала появляются признаки дефеминации, а затем маскулинизации.
3. Текомы.
Это текоклеточные опухоли. Это группа теком-фибром - плотная, односторонняя опухоль. Как правило, они не бывают гормонпродуцирующими. Нередко сопровождаются триадой симптомов (триада Лейца): опухоль яичников, асцит, гидроторакс (полисерозит). Опухоль доброкачественная.
III. ГЕРМИНОГЕННЫЕ ОПУХОЛИ.
Развиваются из остатков недифференцированых гонад, которые располагаются в области ворот яичников.
1. представителем герминогенных опухолей является дисгерминома. Особенностью дисгерменомы является то что how это односторонняя опухоль, на разрезе серого цвета. Встречается у молодых, особенно часто в детском возрасте. Наличие этой опухоли сочетается с инфантилизмом. Эта опухоль не гормонально-активная. Это единственная опухоль, которая чувствительна к лучевой терапии.
2. Тератомы.
Различают зрелые и незрелые тератомы. Зрелая тератома - это дермоидная кистома яичника. На разрезе содержит дифференцированные ткани (волосы, хрящи). Как правило, не озлокачествляются (1%), односторонняя, встречаются в молодом возрасте, располагаются в переднем своде влагалища. Незрелая тератома обладает злокачественным течением и часто озлокачествляется, метастазирует.
IV. МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ.
Это опухоль Крукенберга. Представляет собой двухстороннее образование диаметром 8-10 см. опухоли плотные, бугристые, имеют ячеистое строение, на разрезе ячейки содержат слизь ("пчелиные соты"). Являются результатом метастазирования рака желудка, кишечника и поджелудочной железы.
ЛЕЧЕНИЕ.
Только оперативное. Строго дифференцированный подход. В случае если киста͵ то ограничиваемся китэктомией. В случае если большая опухоль, на гистологии выявлена доброкачественная опухоль, женщина молод, ограничиваемся аднексэктомией.
В случае если это злокачественная опухоль, то независимо от возраста делается экстирпация матки с придатками и удалением большого сальника. 5-тилетняя выживаемость наименьшая по сравнению с раком матки и шейки матки. Удаление сальника обусловлено тем, что 18% ранних метастазов появляется в сальнике.
Химиотерапия.
Проводится если больной не операбилен. На первом месте стоят препараты платины. Это как правило однодневные курсы. Этих курсов 6-8. Тяжело переносятся больными.
При эндометриоидных кистах используется гормональная терапия. (ОПК, депопровера).
Лучевая терапия дистанционная используется в запущенных стадиях. Эффективна при дисгерменоме.
Сейчас разрабатывается препараты путем вытяжки из коры дерева …….. это препарат коксол. Он включается в комплексную полихимиотерапию повышает ее эффективность.
Ранее делались операции "second look". На операции смотрели на сколько успешно была проведена химиотерапия. Сейчас мы имеем опухолевые маркеры, которые позволяют проводить мониторинг за результатами полихимиотерапии.
Лапороскопия. Трудновыполнима, т.к обширный спаечные процесс.
ʼʼВнематочная беременностьʼʼ.
В последние годы проблема внематочной беременности вновь стала актуальной для медицинской общественности. Это объясняется тем, что в последнее время всё больше возрастает количество женщин, страдающих этим видом патологии беременности.
Этому факту можно дать двоякое объяснение. С одной стороны, постоянно растет распространённость воспалительных заболеваний внутренних половых органов, увеличивается число хирургических вмешательств на маточных трубах, проводимых с целью регуляции деторождения, увеличение количества женщин, использующих ВМС. С другой стороны, улучшились методы диагностики, и это привело к возможности диагностирования ненарушенной и даже регрессирующей внематочной беременности.
К сожалению, в России число внематочных беременностей увеличивается ещё и за счёт большого числа абортов и, соответственно, большого числа их осложнений. И.И.Гребешева, Л.Г.Камсюк и И.Л.Алесина отмечают: "На протяжении последних 40 лет проблемы регулирования рождаемости в России решались в условиях широкой доступности искусственных абортов и крайне ограниченного применения современных методов контрацепции. Фактически у нас сложилась национальная модель планирования семьи, основанная преимущественно на применении искусственных абортов как метода регулирования рождаемости."
Вместе с тем, увеличение количества внематочных беременностей будет неуклонно расти вместе с ростом числа беременностей, полученных путём экстракорпорального оплодотворения.
Под внематочной (эктопической, несвоеместной) беременностью понимают беременность, при которой имплантация произошла вне полости матки.
Классификация.
Международная классификация болезней (МКБ Х) предлагает следующую классификацию внематочной беременности.
а. Абдоминальная (брюшная) беременность
б. Трубная беременность
(1) Беременность в маточной трубе
(2) Разрыв маточной трубы вследствие беременности
(3) Трубный аборт.
в. Яичниковая беременность
ᴦ. Другие формы внематочной беременности
1 Шеечная
2 Комбинированная
3 В роге матки
4 Внутрисвязочная
5 В брыжейке матки
6 Неуточнённая.
В отличии от МКБ Х в отечественной литературе трубную беременность разделяют на
1. Ампулярную.
2. Истмическую.
3. Интерстициальную.
Яичниковую подразделяют на:
Развивающуюся на поверхности яичника.
Развивающуюся интрафолликулярно.
Брюшная беременность подразделяется на
Первичную (имплантация в брюшной полости происходит первоначально).
Вторичную (имплантация в брюшной полости происходит вследствие изгнания плодного яйца из трубы).
referatwork.ru